Ортопедическая стоматология : учебник / под ред. И. Ю. Лебеденко, Э. С. Каливраджияна. - 2011. - 640 с. : ил.
|
|
|
|
ГЛАВА 8. ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ИСПОЛЬЗОВАНИЕМ ИМПЛАНТАТОВ
Стоматологическая имплантология - раздел стоматологии, разрабатывающий вопросы восстановления различных отделов зубочелюстной системы и челюстно-лицевого скелета с помощью различных материалов.
Отсутствие зубов и желание их возместить привели к развитию систем им-плантатов в виде трубки из золота и иридия (Bonwill, 1895), рифленого фарфора (Schol J., 1905), иридиевой корзиночки (Greenfild, 1913) и другие варианты.
В 1937 г. R. Adams запатентовал цилиндрический имплантат, который имел резьбу и гладкий десневой ободок. Круглая головка, привинчивалась к корню и использовалась для удержания съемного протеза.
В начале 1960-х годов шведский ученый профессор P.I. Branemark вместе с группой специалистов сделал главное открытие: титановый винт, особым образом изготовленный и обработанный, будучи введенным в высверленное отверстие в большеберцовой кости, через некоторое время превосходно "закрепляется". Более того, он в конце концов полностью интегрировался в костную ткань, так что его уже невозможно было изъять оттуда. Этот феномен был назван учеными остеоинтеграцией (интеграция - взаимное проникновение, прорастание двух сред друг в друга).
Исследования P.I. Branemark показали, что для долгосрочного использования имплантатов должны быть соблюдены несколько условий: минимальная травма кости при подготовке ложа (остеотомия), обеспечивающая тесное соотношение имплантата и кости. Имплантат после его введения должен быть защищен от воздействия механических нагрузок, чтобы предотвратить образование соединительной капсулы вокруг имплантата.
8.1. СТРОЕНИЕ И КЛАССИФИКАЦИЯ ИМПЛАНТАТОВ
Несмотря на множество конструкций дентальных имплантатов, в них различают головку (внекостная часть), шейку и тело (внутрикостная часть)
(рис. 8-1).
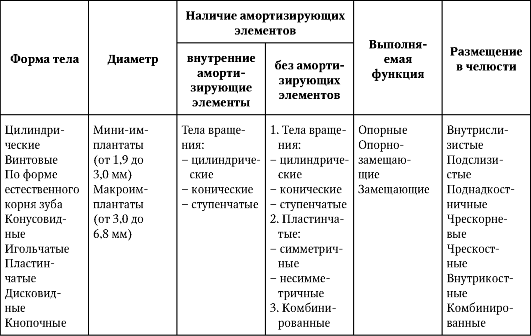
Предложены различные конструкции дентальных имплантатов, отличающиеся методами обеспечения совместимости по биомеханическим характеристикам с естественной костной тканью челюсти (табл. 8-1).
Существует несколько типов имплантации.
• Внутрислизистая (инсерт) имплантация - кнопочной формы имплантаты располагаются в слизистой оболочке.
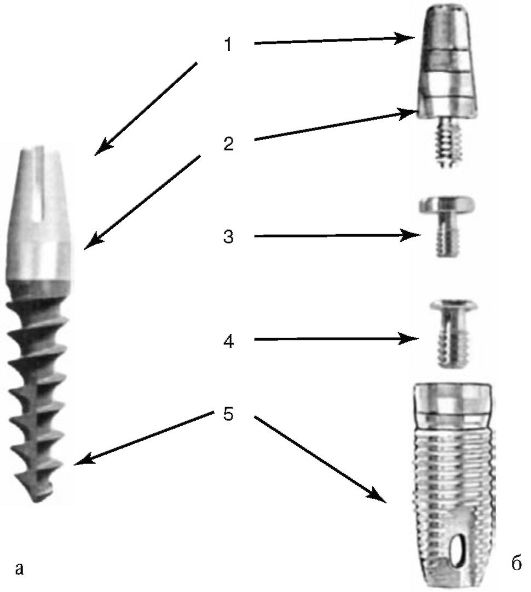
Рис. 8-1. Строение им-плантата: а - одноэтап-ный имплантат (неразборный); б - двухэтапный имплантат (разборный); 1 - головка; 2 - шейка; 3 - формирователь дес-невой манжеты; 4 - винт-заглушка; 5 - тело
Таблица 8-1. Классификация дентальных имплантатов
• Подслизистая имплантация - введение под слизистую оболочку переходной складки полости рта магнита и соответствующего расположения в базисе съемного протеза магнита противоположного полюса.
• Субпериостальная имплантация (поднадкостничная) представляет собой индивидуальный металлический каркас с выступающими в полость рта опорами, изготовленный по оттиску с костной ткани челюсти и помещенный под надкостницу. Эта имплантация, как правило, применяется при невозможности провести внутрикостную имплантацию из-за недостаточной высоты альвеолярной части челюсти.
• Эндодонто-эндооссальная имплантация проводится при подвижных зубах путем введения через корень зуба в подлежащую костную ткань винтовых или с фигурной поверхностью имплантатов в виде штифта.
• Эндооссальная (внутрикостная) имплантация - фиксация имплантата осуществляется за счет интеграции в костную ткань тела имплантата. Вну-трикостные имплантаты могут быть неразборными (одноэтапными) или разборными (двухэтапными). Неразборные имплантаты характеризуются наличием внутрикостной части, переходящей в шейку, а затем в головку (см. рис. 8-1, а). Шейка должна иметь высоту 1-2 мм и располагаться в зоне выхода имплантата через десну в полость рта. К шейке плотно в виде манжетки прилегает слизистая оболочка десны, чтобы препятствовать проникновению патогенных микробов из ротовой полости в зону контакта имплантата с костной тканью. В результате проведения такой одно-этапной имплантации примерно через 2 нед происходят заживление десны вокруг шейки и образование слоя фиброзной ткани около имплантата. Это позволяет произвести протезирование с опорой на имплантат при достаточной прочности его закрепления в костном ложе. Разборные импланта-ты отличаются отдельной внутрикостной частью с резьбовым отверстием сверху, которая на первом этапе имплантации устанавливается в костном ложе так, что шейка располагается ниже уровня десны, после этого закрывается заглушкой, а шейка - слизисто-надкостничным лоскутом, который отслаивается заранее. Через 3 мес на нижней челюсти и через 5 мес на верхней челюсти, когда произойдет основная фаза остеоинтеграции, слизистую оболочку надрезают, заглушку вывертывают и на 14 дней ставят формирователь десневой манжетки (рис. 8-2). Затем проводят второй этап имплантации - на место формирователя десны устанавливают и закрепляют с помощью резьбового соединения головку имплантата (рис. 8-3).
• Чрескостную имплантацию применяют при резкой атрофии нижней челюсти, внутрикостная часть проходит через толщу челюсти в подборочном межментальном отделе и закрепляется на базальном крае челюсти.
Среди внутрикостных дентальных имплантатов достаточно популярны были пластиночные конструкции. Они были изобретены независимо друг от друга в 1987 г. L. Lincow и Н. Roberts. В основном пластиночные имплантаты устанавливают при малой толщине челюстной кости, а также при необходимости установки рядом нескольких искусственных коронок или малых мостовидных протезов за одну операцию. В теле имплантата имеются отверстия для прорастания костной ткани. Пластиночные имплантаты могут быть изготовлены как одно целое с головками либо иметь съемные головки.
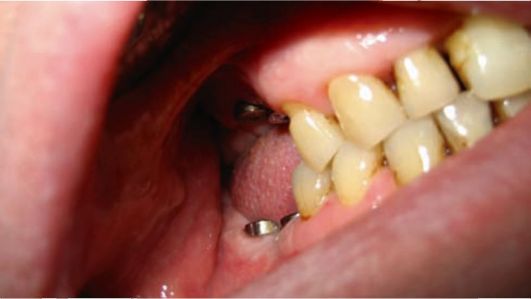
Рис. 8-2. Имплантаты с установленными формирователями десны
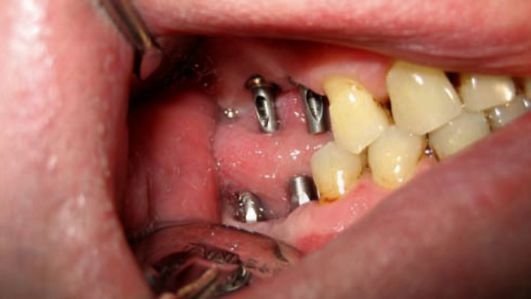
Рис. 8-3. Имплантаты с установленными головками в полости рта
8.2. ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К ОРТОПЕДИЧЕСКОМУ ЛЕЧЕНИЮ С ПРИМЕНЕНИЕМ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ
Показания к дентальной имплантации
• Полное отсутствие зубов как на одной, так и на обеих челюстях.
• Дефект зубного ряда при отсутствии одного и интактных остальных зубов.
• Дефекты зубного ряда I и II классов.
• Дефекты зубного ряда III и IV классов при наличии интактных зубов, ограничивающих дефект.
• Повышенная чувствительность тканей к базисному материалу. Противопоказания к дентальной имплантации
• Абсолютные противопоказания:
- отсутствие анатомических условий для установки имплантата и изготовления протеза;
- хронические болезни (туберкулез, ревматизм, коллагенозы);
- заболевания крови;
- заболевания периферической и центральной нервной системы;
- аутоиммунные заболевания, опухоли иммунной системы;
- врожденные иммунодефицитные состояния;
- психические заболевания;
- беременность и период лактации;
- проведенная лучевая и химиотерапия в последние 10 лет по поводу онкологического заболевания.
• Относительные противопоказания к ортопедическому лечению с применением дентальной имплантации:
- недостаточные размеры прикрепленной десны в области установки зубного имплантата;
- недостаточный объем кости альвеолярного гребня;
- пародонтит;
- аномалии прикуса;
- неудовлетворительное состояние гигиены полости рта пациента из-за плохих знаний и мануальных навыков по личной гигиене;
- предраковые заболевания в полости рта;
- заболевания височно-нижнечелюстного сустава;
- ксеростомия;
- сахарный диабет;
- метаболические остеопатии;
- курение;
- злоупотребление алкоголем;
- наркомания.
Можно выделить несколько факторов, влияющих на успех лечения:
• Тщательное изучение исходной клинической картины:
- линия улыбки (визуализация десневого края);
- биотип мягких тканей (толстый, тонкий);
- состояние костной и мягких тканей в месте предполагаемой имплантации, наличие дефектов, атрофии, состояние прикрепленной десны;
- имплантация в зоне отсутствующих зубов или только предполагается их удаление;
- эстетические потребности пациента.
• Планирование имплантологического лечения с ортопедической и хирургической точки зрения включает:
- оценку возможности установки имплантатов в выгодное по ортопедическим показателям положение;
- выбор ортопедической конструкции на имплантатах в зависимости от клинической ситуации в полости рта и пожеланий пациента;
- выбор системы имплантатов;
- выбор необходимого числа и размеров устанавливаемых имплантатов.
8.3. ПЛАНИРОВАНИЕ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ С ОПОРОЙ НА ВНУТРИКОСТНЫЕ ИМПЛАНТАТЫ
При невозможности установить имплантат в ортопедически выгодном положении обязательно возникнут проблемы на этапе протезирования. Поэтому планирование стоматологического лечения с использованием имплантатов должно проводиться совместно следующими специалистами: ортопедом, хирургом и зубным техником. Ошибка на этапе планирования обернется ошибкой на этапе лечения. Ортопедическое планирование начинается с изготовления хирургического шаблона для установки имплантатов в ортопедически выгодном положении и под оптимальным углом. Этим шаблоном пользуется хирург при установке имплантатов. До операции снимают оттиск с челюстей, изготавлива-
ют гипсовые модели и пластиночный протез - хирургический шаблон. В нем могут быть установлены направляющие гильзы.
Для успешной установки имплантатов необходимо выполнять следующие требования:
• оптимальное соотношение высоты коронки и имплантата 1÷2;
• ширина костной ткани в щечно-язычном отделе не менее 6 мм;
• количество кости над нижнечелюстным каналом и дном альвеолярной бухты верхнечелюстного синуса 10 мм;
• для изготовления зубных протезов с опорой на имплантаты расстояние между зубными дугами верхней и нижней челюстей не менее 5 мм;
• расстояние между имплантатом и рядом расположенным зубом не менее 4 мм;
• мезиодистальное расстояние между имплантатами 8 мм.
При оценке костной ткани по возможности и перспективам имплантации учитывают ее объем и качество в предполагаемом месте введения импланта-тов.
Кость в имплантологии принято классифицировать по двум параметрам: плотности и способности к остеоинтеграции.
Плотность кости Lekholm и Zarb (1985) различают четырех видов:
• D-1. Кость плотная и однородная - кортикальная кость. Соотношение компактного и губчатого слоя 2÷1.
• D-2. Кортикальная пластина достаточно тонкая, а губчатая кость довольно плотная - плотная кортикально-губчатая кость. Соотношение компактного и губчатого слоя 1+1.
• D-3. Кортикальная пластина очень тонкая, а губчатая кость пористая - рыхлая кортикально-губчатая кость. Соотношение компактного и губчатого слоя меньше 0,5+1.
• D-4. Кортикальная пластина не определяется. Губчатая кость очень пористая - тонкий кортикальный слой с очень пористым губчатым веществом. Соотношение компактного и губчатого слоя 0,5+1,5.
С точки зрения способности к остеоинтеграции выделяют три вида качества кости:
• 1 - кость с нормальным потенциалом заживления (ПЗК-1);
• 2 - кость со средним потенциалом заживления (ПЗК-2);
• 3 - кость с низким потенциалом заживления (ПЗК-3).
Для определения качества кости используют компьютерную томографию, остеоденситометрию, морфологическое исследование биоптата кости, предварительно изъятого из кости челюсти.
Объем и структуру костного ложа определяют при рентгенологическом обследовании. Для определения толщины слизистой оболочки полости рта изготавливают пластмассовые каппы с металлическими шариками диаметром от 5 до 7 мм, которые прилегают к слизистой оболочке альвеолярного гребня. Число шариков и их место должны соответствовать числу и месту будущих им-плантатов. Каппы вводят в рот, и после этого делают рентгеновский снимок, на котором по расстоянию между рентгеноконтрастными шариками и костью рассчитывают толщину слизистой оболочки и костной ткани (рис. 8-4).
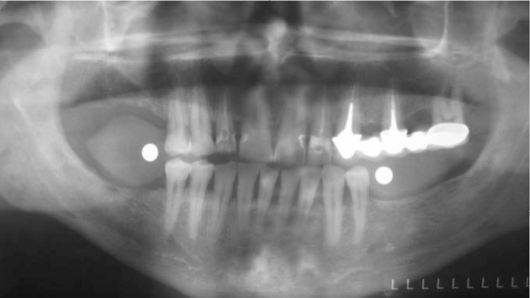
Рис. 8-4. Рентгеноконтрастные калиброванные шарики, спроецированные на рентгеновском снимке
После определения анатомо-топографических особенностей альвеолярного гребня изготавливают шаблоны будущих протезов, на которых намечают места расположения имплантатов. Приняв решение об изготовлении пациенту зубного протеза на имплантатах, врач-ортопед должен тщательно разработать конструкцию самого протеза согласно условиям его функционирования.
Для выбора количества опорных элементов при конструировании мостовид-ных протезов с опорами на имплантаты можно использовать одонтопародон-тограмму по Курляндскому. Можно считать, что коэффициент одного зуба со здоровым пародонтом приблизительно равен двум хорошо интегрированным внутрикостным цилиндрическим имплантатам. Клинически установлено, что остеоинтеграция вокруг винтового имплантата завершается на верхней челюсти через 5-6 мес, а на нижней челюсти через 2,5-3 мес.
8.4. ОСОБЕННОСТИ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ С ОПОРОЙ НА ВНУТРИКОСТНЫЕ ИМПЛАНТАТЫ
Различают 2 основных способа протезирования на имплантатах:
• непосредственное, когда прямо на операционном столе производят фиксацию заранее изготовленного зубного протеза (этот способ достаточно сложен, поскольку требует идеального совпадения параметров опор, сконструированных на гипсовых моделях, или изготовленных в течение нескольких часов после операции, или заранее на основании компьютерного сканирования, моделирования и изготовления);
• отсроченное протезирование, которое осуществляют через некоторое время после имплантации - в ближайшие или отдаленные сроки.
Отдаленное протезирование через 4-6 мес связано с применением имплантатов по методике П.И. Бранемарка. Преимущество этого метода заключается в
том, что репаративные процессы в первой фазе приживления имплантата протекают изолированно от среды полости рта. Сейчас благодаря улучшению качества поверхности винтовых имплантатов эти сроки стали меньше (от 2 до 3 мес).
8.4.1. Показания к одноэтапному протезированию с использованием дентальной имплантации
• Широкий альвеолярный гребень.
• Большая зона прикрепления десны.
• Плотная кость с выраженной кортикальной пластинкой.
• Хорошая гигиена полости рта.
• Стабильный временный протез.
8.4.2. Показания к двухэтапной дентальной имплантации
• Соматические заболевания.
• Вредные привычки (курение).
• Низкая плотность кости.
• Плохой потенциал заживления.
• Необходимость увеличения размеров альвеолярного отростка (аугментация).
• Пародонтальные факторы риска.
При конструировании зубных протезов с опорой на имплантаты необходимо учитывать характер межальвеолярных взаимоотношений. При большом пространственном расхождении вершин альвеолярных гребней возникают неблагоприятные биомеханические условия для функционирования имплантата. В таких случаях целесообразнее сделать выбор в пользу съемного протеза.
Воссоздание требуемой высоты нижнего отдела лица приводит к резкому увеличению внеальвеолярной части протеза. В этом случае следует изготовить съемную конструкцию, используя имплантаты лишь в качестве дополнительных опор, улучшающих фиксацию и устойчивость съемных протезов с разъемным соединительным элементом с винтовой или замковой фиксацией.
8.4.3. Требования к протезированию на дентальных имплантатах
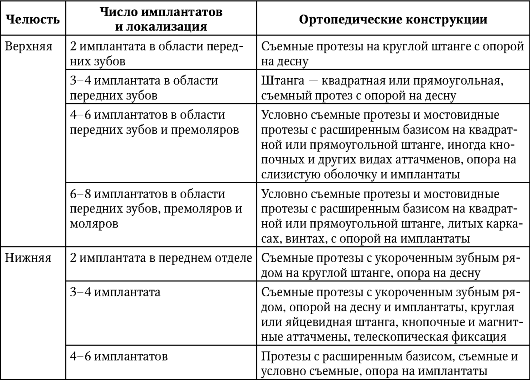
При выборе числа дентальных имплантатов и вида протезирования целесообразно придерживаться Ахенской концепции (табл. 8-2).
В настоящее время для планирования ортопедического лечения с опорой на внутрикостные имплантаты все шире применяются компьютерные технологии:
• компьютерная рентгеновская томография с возможностью 3D-реконст-рукции;
• специальные программы для виртуального подбора протеза, опирающегося на внутрикостные имплантаты с прецизионным выбором типа, размера и положения;
• специальные сопряженные с пп. 1, 2 CAD-CAM-системы, позволяющие автоматически изготавливать хирургические шаблоны с втулками оптимального направления и диаметра.
Таблица 8-2. Ахенские требования к протезированию на дентальных имплантатах (Spiekermann H., 1994)
8.4.4. Типичные ошибки в практике врача стоматолога-ортопеда, приводящие к осложнениям
• Неправильное препарирование опорных элементов.
• Несоблюдение параллельности осей опорных элементов.
• Недостаточное количество опор.
• Неправильное определение высоты нижнего отдела лица.
• Края коронки плохо припасованы к шейке имплантата.
• Соотношение высоты коронки и длины имплантата 1÷1или1÷1,2(исклю-чение - имплантаты BICON).
• Коронка значительно шире, чем диаметр имплантата.
• Увеличенные размеры жевательной поверхности мостовидного протеза; опирающегося на имплантат.
• Недостаточное промывное пространство под мостовидным протезом;
• Искусственная коронка, фиксированная на имплантате, имеет пластмассовую искусственную десну.
• Между осью коронки и осью имплантата угол более 27°.
• Неправильная конфигурация коронки (несоблюдение объема коронки с одной стороны по отношению к оси имплантата, что приводит к раскручиванию или отлому головки).
• Плохо зафиксированная головка имплантата (имеется зазор между телом и головкой).
• Плохо зафиксированный протез на имплантате (т.е. разрушение фиксирующего материала или раскручивание винта, фиксирующего коронки).
• Неправильно сформированы фиссурно-бугорковые контакты между протезом, фиксированным на имплантате, и зубами-антагонистами (риск травматической окклюзии).
• Неправильное планирование - изготовление консольных конструкций, приводящее к односторонней перегрузке имплантата.
• Плохая полировка гирлянды коронки, зафиксированной на имплантате.
• Жесткая, одновременная фиксация протеза на "подвижных" зубах и им-плантате.
• Не учтены факторы пародонтита и возможности пациента самостоятельно очищать труднодоступные пространства.
• Не учтены десневые факторы риска и др.
При протезировании необходимо учитывать взаимоотношения с зубами-антагонистами, желательно использовать артикуляторы, настроенные на индивидуальные параметры височно-нижнечелюстного сустава, для правильного конструирования окклюзионных кривых, окклюзионных поверхностей и создания протетической плоскости.
До имплантации надо изучить окклюзионные контакты естественных зубов, устранить суперконтакты, а после протезирования с использованием имплан-татов необходима неоднократная коррекция окклюзии, поскольку нарушения окклюзионных контактов чреваты перегрузкой имплантата и последующими осложнениями, вплоть до резорбции костной ткани вокруг него. Для этих целей в настоящее время применяют специальное устройство - аппарат T-scan, который позволяет проконтролировать силу и топографию окклюзионных контактов в динамике. С помощью этой методики становится возможным достичь дифференцированного смыкания зубов и протезов, опирающихся на вну-трикостные имплантаты.
8.5. ПОСЛЕДОВАТЕЛЬНОСТЬ КЛИНИКО-ЛАБОРАТОРНЫХ ЭТАПОВ ПРОТЕЗИРОВАНИЯ МЕТАЛЛОКЕРАМИЧЕСКИМИ ЗУБНЫМИ ПРОТЕЗАМИ С ОПОРОЙ НА ОДНОЭТАПНЫЕ ИМПЛАНТАТЫ
Этап 1. Снимают двухслойный или однослойный (монофазный) оттиск силиконовым оттискным материалом. Определяют центральную окклюзию и формируют протетическую плоскость.
Этап 2. В лаборатории изготавливают рабочие модели и производят моделирование восковой композиции.
Этап 3. Отливка металлического каркаса.
Этап 4. Припасовка металлического каркаса.
Этап 5. Определение цвета искусственных зубов.
Этап 6. Технология нанесения керамического покрытия.
Этап 7. Проверка металлокерамической коронки в полости рта.
Этап 8. Индивидуальное окрашивание и глазурование керамического покрытия.
Этап 9. Фиксация металлокерамического протеза.
8.6. ПОСЛЕДОВАТЕЛЬНОСТЬ КЛИНИКО-ЛАБОРАТОРНЫХ ЭТАПОВ ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ ПРИ ДВУХЭТАПНОЙ ИМПЛАНТАЦИИ
Основное отличие протезирования при двухэтапной имплантации заключается в том, что при изготовлении рабочей модели используют лабораторные аналоги имплантатов и специальные детали для переноса положения имплан-тата из полости рта на техническую модель - оттискные трансферы (оттискные головки).
Оттискные трансферы бывают двух видов:
1. Для закрытой ложки: для получения оттиска используют стандартную или индивидуальную ложку. После выведения оттиска трансферы остаются прикрученными к имплантатам. Их снимают и устанавливают в оттиск (рис. 8-5, 8-6).
2. Для открытой ложки: для получения оттиска используют индивидуальные ложки с отверстиями для специальных трансферов с винтовой фиксацией к имплантатам либо эти отверстия изготавливают в стандартных ложках. Трансферы для этого метода имеют длинные фиксирующие винты, которые выходят через отверстия после наложения ложки. После отверждения оттискного материала фиксирующие винты выкручиваются, и оттиск выводится из полости рта, при этом трансферы остаются в оттиске.
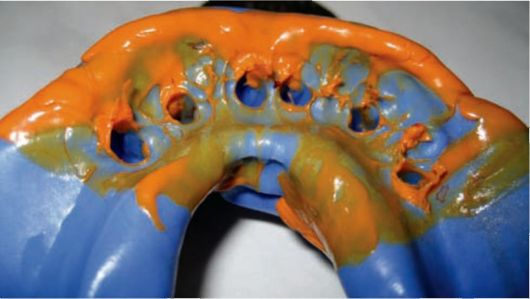
Рис. 8-5. Получение оттиска закрытой ложкой

Рис. 8-6. Репозиция трансферов в оттиск
Последовательность клинико-лабораторных этапов следующая:
1. Выбор метода получения оттиска: для 1-2 имплантатов (можно открытый или закрытый), более двух имплантатов предпочтительнее метод открытой ложки.
2. Примерка стандартной ложки или изготовление и припасовка индивидуальной ложки.
3. Фиксация трансферов к имплантатам (рис. 8-7).
4. Получение оттиска - двухкомпонентными или монофазными массами.
5. Прикручивание лабораторных аналогов имплантатов к трансферам в оттиске.
6. Изготовление рабочей модели с десневой маской (рис. 8-8).
7. Выбор головки имплантата, препарирование (индивидуализация)
(рис. 8-9).
8. Моделирование восковой композиции. Изготовление каркаса протеза (металлического или цельнокерамического).
Примечания:
1. Фиксацию головок к телу имплантатов необходимо проводить только динамометрическим ключом с усилием, предписанным изготовителем.
2. Закрытие отверстия для винта в головке имплантата перед фиксацией протеза проводят воском или временным герметизирующим материалом.
3. После фиксации зубного протеза с винтовым креплением отверстия в протезе закрывают пломбировочным материалом (композитом).
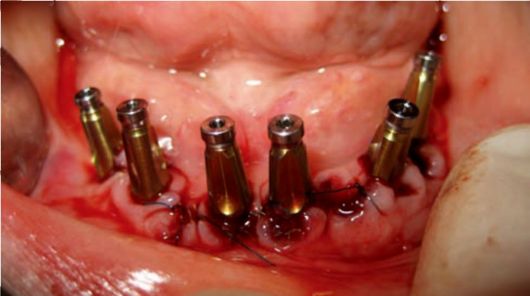
Рис. 8-7. Установка транс феров на имплантатах
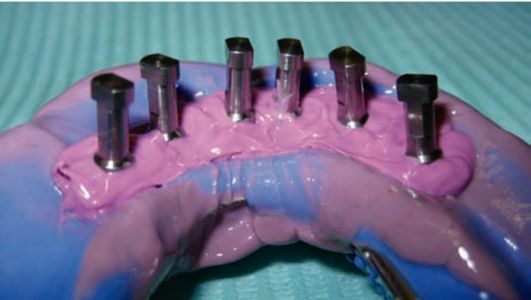
Рис. 8-8. Этап подготовки лабораторной модели: от-тискные головки (трансферы) с прикрученными аналогами имплантатов в оттиске, отливка десневой маски
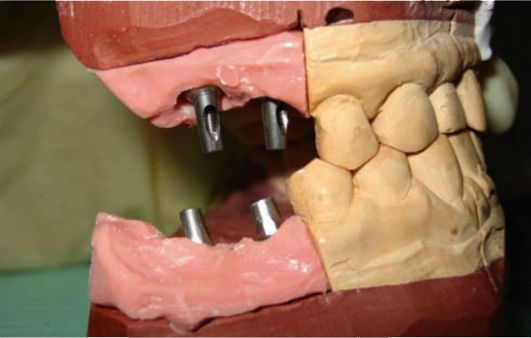
Рис. 8-9. Лабораторная модель с аналогами имплан-татов и установленными головками
8.7. ВОССТАНОВЛЕНИЕ ЦЕЛОСТНОСТИ ЗУБНОГО РЯДА СЪЕМНЫМИ КОНСТРУКЦИЯМИ ПРОТЕЗОВ С ОПОРОЙ НА ДЕНТАЛЬНЫЕ ИМПЛАНТАТЫ
На основании клинического и экспериментального изучения биомеханики внутрикостных имплантатов сделан вывод о целесообразности размещения для целей протезирования наибольшего количества имплантатов на протяжении дефекта зубного ряда. На практике вопрос об изготовлении несъемного протеза при полном отсутствии зубов рассматривается при наличии 6 имплантатов (в редких случаях пяти), которые в таком случае размещаются в переднем отделе верхней или нижней челюстей, а так называемый протез с вытяжением (консолями) заканчивается в области первых моляров.
Вместо традиционных металлокерамического или металлопластмассово-го протезов на имплантатах можно изготовить протез аналогично технологии пластиночного протеза с постановкой искусственных пластмассовых зубов, который в ряде случаев предпочтительнее из-за легкости конструкции. Ме-таллокерамический каркас в виде фигурной балки опирается на имплантаты и крепится к ним винтами, а искусственный зубной ряд создается из стандартных пластмассовых зубов.
В случаях когда необходимо изготовление съемных протезов на обе челюсти, особенно при полном отсутствии зубов, желательно поэтапное протезирование, а именно: с целью облегчения процесса адаптации пациента к протезам имплантация проводится на одной из челюстей. Впоследствии при положительном исходе протезирования и желании пациента оставшаяся челюсть также может быть протезирована с опорой на имплантатах.
Несомненно, что даже при полном отсутствии зубов возможно применение несъемных конструкций протезов с опорой на имплантаты. Для того чтобы изготовить несъемный протез на нижнюю беззубую челюсть, необходимо внедрение как минимум 6-8 имплантатов. На верхней челюсти для этих же целей целесообразно использовать 8-10 имплантатов. Установить такое количество имплантатов не всегда возможно по следующим причинам:
• значительная атрофия альвеолярных гребней и строение костной ткани челюсти пациента не позволяют установить достаточное для несъемного протеза количество имплантатов;
• невозможность по материальным соображениям установить большое количество имплантатов;
• нежелание пациента подвергаться объемному хирургическому вмешательству;
• ситуации, когда пациент уже использует съемный протез, адаптировался к нему и хочет лишь повысить степень фиксации своего протеза.
Во всех вышеперечисленных случаях все же возможно изготовление съемных протезов с опорой на имплантаты, что позволит добиться хорошей фиксации протеза, особенно на нижней челюсти. Съемные протезы с опорой на имплантаты могут применяться и при наличии дефекта зубного ряда, например в случаях, когда сохранилось всего несколько зубов, имплантация дополнительных опор позволит создать более рациональную конструкцию протеза.
Планирование протезирования и само ортопедическое лечение должны включать в себя различные виды протезирования, которые соответствуют индивидуальной картине полости рта пациента, медицинским и психосоциальным условиям, экономическому положению, а также возможным изменениям зубочелюстной системы в будущем. Планирование лечения должно сочетать возможности лечения и тканевую совместимость, удобство в пользовании и эстетику несъемных протезов с простотой ухода и возможностями починки, свойственными съемным пластиночным протезам.
8.7.1. Съемные протезы с опорой на два имплантата посредством замкового шаровидного кнопочного фиксатора
Два имплантата со сферическими головками являются простым и экономически эффективным методом фиксации съемных протезов.
Два имплантата со сферическими ретенционными элементами должны располагаться таким образом, чтобы создать опорную линию необходимой длины для предупреждения вращения протеза вокруг сагиттальной оси.
Замки в виде шарика и муфты на 2 имплантатах показаны для улучшения фиксации уже существующих пластиночных съемных протезов у пожилых пациентов с ограниченными способностями к адаптации к новому протезу. В данной ситуации сферические головки имплантатов предпочтительнее, чем, например, балочная система, одиночно расположенные замковые крепления более сложной конструкции и т.п.
8.7.2. Применение магнитной фиксации съемных протезов
Магнитная фиксация отличается относительной простотой в практическом применении. Однако такой способ улучшения фиксации часто требует большего пространства, чем сферические головки имплантатов. К тому же степень магнитной фиксации нельзя регулировать. Известно, что магниты плохо стабилизируют протез при наличии горизонтальных, сдвигающих сил. В результате это приводит к недостаточной фиксации протеза.
Из магнитов для указанных целей наибольшее применение нашли неодим-железоборные и самарий-кобальтовые магниты. Пара магнитов величиной с копейку может развивать притяжение до 250 граммов. Фиксирующие магниты
припаивают или приваривают лазером к специальным головкам имплантатов или же располагают в толще базиса съемного протеза.
8.7.3. Балочное крепление протезов
Несъемная балочная конструкция шинирует от 2 до 4 имплантатов и обеспечивает очень хорошую фиксацию съемного протеза по сравнению с кнопочной фиксацией, особенно если введение имплантатов возможно лишь в передних отделах альвеолярной части нижней челюсти. Балка может нести дополнительные замковые и телескопические фиксирующие элементы. Кроме того, консольное расширение может быть дополнено балкой так, чтобы протез опирался только на имплантаты, предотвращая сдавливание слизистой оболочки под базисом протеза. Благодаря хорошей фиксации протеза на балке можно уменьшать границы базиса.
Основным недостатком в применении балочных конструкций считают потребность в большом объеме места, необходимом для балок, что часто является проблемой не только клинической, но и технической. Изготовление съемного протеза с балочной фиксацией, процедуры ухода за протезом, такие, как перебазировка или замена дефектной матрицы, технически более сложны, чем для одиночных аттачменов.
8.7.4. Телескопические системы
При использовании телескопической системы фиксации конструкция съемного протеза представляет 3 или 4 имплантата, на которые коническими или цилиндрическими коронками фиксируют съемный протез. По сравнению с другими способами фиксации конструкция супраструктуры покрывающего протеза для беззубой нижней челюсти более массивна, т.е. для применения этого метода требуется достаточно большой межальвеолярный промежуток. Пери-имплантатный отдел съемного протеза можно оформить подобно мостовидно-му протезу. Седла, опирающиеся на десну, размещаются только в дистальных участках альвеолярного отростка. Этот тип протеза может быть показан при неудовлетворительном состоянии мягких тканей, окружающих имплантат, что отмечают в случаях выраженной атрофии нижней челюсти. Раздражение пе-риимплантатной слизистой оболочки, которое часто наблюдается под плотно прилегающим базисом съемного протеза, практически исключается. Форма базиса такого съемного протеза (базис конструируют подобно мостовидному протезу) облегчает гигиенический уход, что особенно важно у пожилых пациентов, для которых это часто служит проблемой по вине процессов старения. Если имплантаты установлены непараллельно, что в случаях выраженной атрофии часто является недостижимым, несмотря на точное планирование, то параллельности можно достичь с помощью небольших, изготовленных заводским способом цилиндрических замков. Супраструктуры с четырьмя коническими коронками или цилиндрическими замками могут быть сконструированы как опирающиеся на имплантаты съемные мостовидные протезы, если анатомические условия позволяют разместить по 2 имплантата на каждой стороне нижней челюсти медиальнее от ментального отверстия. В случаях с несколькими сохранившимися или неблагоприятно расположенными зубами условия
протезирования могут быть значительно улучшены увеличением количества имплантатов для таких опирающихся на имплантаты креплений.
Использование готовых цилиндрических замков значительно упрощает клинические и лабораторные манипуляции со съемными супраструктурами по сравнению с балками и индивидуально изготавляемыми коническими коронками. Как ранее упоминалось, благодаря минимальным размерам аттачмена, даже если предоперационные условия неблагоприятны для протезирования, он имеет более высокую "гибкость" во время конструирования мостовидной реставрации. Кроме того, специальные вспомогательные инструменты и заменяемые компоненты упрощают длительный уход пациента за протезом. Так как полностью изготовляемые заводским способом конические коронки на им-плантатах требуют дополнительного пространства, они не позволяют достичь результатов, сопоставимых с результатами, получаемыми при использовании супраструктур, опирающихся на индивидуально изготовленные конические коронки или цилиндрические замки.
8.7.5. Клинико-лабораторные этапы изготовления съемных протезов с опорой на дентальные имплантаты
Стандартные цилиндрические замки состоят из цилиндрической патрицы и гильзообразной матрицы и, по сути, являются телескопическими коронками. Наружный цилиндр фиксируют на внутреннем цилиндре за счет комбинации сил трения и зажатия или использованием активных фиксирующих приспособлений. Патричную часть припаивают или приваривают лазером к головке имплантата. Матричную часть фиксируют в съемном протезе. Эти замковые устройства легко припасовываются, регулируются и заменяются с помощью комплекта инструментов для клинического и лабораторного использования, поставляемых производителем аттачменов. Замки фирм Conod, Dalbo-Z и Mini-Gerber (Cendres & Metauxsa) применяют в клинике имплантологии уже довольно давно. Технологические этапы изготовления протезов, фиксирующихся одиночными аттачменами, значительно легче, чем таковые для протезов, опирающихся на балки. Некоторые системы имплантатов включают в себя специальные абатменты с компонентами для припаивания и приваривания, которые облегчают подгонку стандартных одиночных аттачменов. Эти головки имплантатов имеют осевой фиксирующий винт и титановые промежуточные кольца различной высоты. Высоту кольца выбирают в соответствии с толщиной периимплантатных мягких тканей. Промежуточное кольцо служит соединительным зажимом, который фиксирует собственно абатмент из сплава с высоким содержанием золота. Оно должно быть затянуто с помощью специального муфтового инструмента. Гладкая цилиндрическая часть может быть пришлифована для достижения параллельности абатментов и обеспечения пути наложения протеза.
Традиционный подход к дентальной имплантации подразумевает субгинги-вальное приживление имплантатов. В течение первой недели после имплантации пациент не должен пользоваться съемным протезом, чтобы предотвратить раздражение послеоперационной раны. После этого проводят клиническую перебазировку старого протеза. В случаях когда у пациента нет съемных про-
тезов, во время стадии приживления имплантатов изготавливают провизорную конструкцию. На этапе проверки постановки зубов с пациентом необходимо обсудить особенности постановки искусственных зубов и сформировать основу для изготовления первичных замков и съемного каркаса. В дальнейшем зубной техник силиконовым ключом сможет перенести выбранное положение искусственных зубов на окончательный протез.
После приживления имплантатов и присоединения к ним абатментов проводят окончательное протезирование. Методика получения оттисков не отличается от описанной в главе "Несъемное протезирование".
Каркас съемного протеза моделируют подобно мостовидному протезу с присоединенными к нему седлами, обеспечивающими хорошую ретенцию пластмассы. Каркас должен отливаться из титана или кобальтохромового сплава.
Матричные части замков адгезивно фиксируют во рту пациента для того, чтобы обеспечить их абсолютно пассивное наложение. После припасовки каркаса врач получает оттиски с силиконовым или полиэфирным материалом, что повышает точность соответствия базиса протеза протезному ложу. Мостовид-ную часть облицовывают химически (фотополимеризуемой пластмассой или фасетками из стандартных пластмассовых зубов). Для индивидуализации цвета зубов могут быть добавлены специальные цветовые эффекты с помощью красок для акриловых пластмасс. При значительных функциональных и эстетических нарушениях супраструктура должна быть еще раз примерена перед окончательной полировкой. После окончательного изготовления протеза врач фиксирует к головкам имплантатов патричные части замков и накладывает покрывающий протез.
Разновидностью съемного протеза служат съемные мостовидные протезы, которые можно изготавливать на внутрикостные поднадкостничные имплан-таты и фиксировать с помощью защелок типа Nelson-Lock, помещаемых со стороны протезного ложа в базисе на уровне премоляров. Такие защелки гигиеничны, надежны, а из-за своей простой конструкции позволяют пациенту легко пользоваться данным протезом. Кроме этого съемные мостовидные протезы могут фиксироваться на другие жесткие или эластичные замковые крепления или магнитные системы и внутренние кламмеры.
8.7.6. Применение эндооссальных имплантатов в челюстно-лицевой ортопедии
Развитие имплантологии позволило успешно применять эндооссальные им-плантаты в лечении пациентов с врожденными и приобретенными дефектами твердых и мягких тканей челюстно-лицевой области и достигать при этом значительно лучших, по сравнению с традиционными методами протезирования, результатов. Еще в 60-е годы XX в. работами Branemark была показана принципиальная возможность остеоинтеграции титановых имплантатов во всех костях скелета, а не только в альвеолярных отростках челюстей. Дальнейшие исследования и практическая работа показали успешное приживление и последующее длительное функционирование эндооссальных имплантатов в качестве опоры для челюстно-лицевых протезов, например протезов глаза, уха, наружного носа. Имплантаты вводят в костные образования, обладающие достаточным объемом кости нормальной плотности, например в нижний край орбиты,
скуловой гребень или скуловую дугу, сосцевидный отросток височной кости. По достижении остеоинтеграции хирург открывает имплантаты, и в дальнейшем ортопед-стоматолог и зубной техник моделируют отсутствующие органы. Фиксацию экзопротезов, как правило, осуществляют различными видами балочных и замковых систем.
Современные техники хирургического лечения расщелин верхней губы и альвеолярного отростка подразумевают корригирующую операцию по костной пластике альвеолярного отростка в проекции расщелины в возрасте 16-18 лет. Поскольку зачаток латерального резца в проекции расщелины зачастую гибнет, наблюдается адентия, устранение которой наиболее оптимально посредством эндооссальной дентальной имплантации.
Классические методы протезирования пациентов со срединной расщелиной нёба подразумевали сохранение максимального количества опорных зубов для кламмерной фиксации, поскольку достичь хорошей фиксации съемного протеза путем создания клапана часто не представляется возможным. При этом зачастую сохранялись кариозные зубы, зубы с пораженным периодонтом и большой атрофией костной ткани альвеол и прочие очаги хронической одон-тогенной инфекции. В настоящее время применение дентальных имплантатов для фиксации протезов-обтураторов позволяет достичь гораздо лучших результатов.
Значительное место в восстановительной хирургии занимают костнопластические операции при различных дефектах, повреждениях и заболеваниях челюстей. Эти патологические процессы - последствия огнестрельных ранений, оперативных вмешательств по поводу опухолей и опухолеподобных образований, травм, остеомиелитов, заболеваний височно-нижнечелюстного сустава. При больших дефектах и значительных деформациях данные нарушения вызывают не только обезображивание лица, но и снижение, а зачастую полную утрату функции жевания со всеми вытекающими последствиями. Костная пластика дефектов нижней челюсти служит наиважнейшим мероприятием для восстановления функций пораженного органа. Однако полноценное восстановление здоровья пациентов, т.е. восстановление утраченных жизненно важных функций - дыхания, глотания, жевания, артикуляции и нормального, эстетичного внешнего вида, невозможно без применения комплексной реабилитации, в которой важную роль играет стоматолог-ортопед. Традиционные методы ортопедической реабилитации после костно-пластических операций, такие, как протезирование больных съемными пластиночными или бюгель-ными протезами, малоэффективны из-за низкой функциональной ценности зубных протезов данного вида. Во многих случаях практически невозможно добиться хорошей фиксации, тем более стабилизации протеза, поскольку нижняя челюсть - анатомическое образование весьма сложной формы и служит местом прикрепления большого количества мышц, обеспечивающих весь комплекс ее разнообразных движений. Современная медицина позволяет решить данную проблему благодаря использованию дентальных имплантатов для комплексной реабилитации больных после костно-реконструктивных операций на нижней челюсти. Необходимость подобной комплексной реабилитации больных с дефектами челюстей на современном уровне оказания медицинской помощи не вызывает сомнений. Дентальная имплантация может проводиться
одномоментно с костной пластикой васкуляризированными или неваскуляри-зированными трансплантатами или отсроченно, после приживления и перестройки трансплантатов. Показано, что одномоментное введение имплантатов обеспечивает сокращение общих сроков лечения. Клиническая эффективность непосредственной имплантации достаточно высока (88-90%). В дальнейшем после остеоинтеграции имплантатов проводят ортопедическое лечение. В соответствии с клинической ситуацией (объем трансплантата, топография дефекта, количество опорных имплантатов, наличие или отсутствие зубов, состояние мягких тканей, эстетические моменты) ортопед-стоматолог изготавливает протез оптимальной конструкции.
Методы костно-пластической реконструкции верхней челюсти менее распространены вследствие сложной анатомической формы. Как правило, для замещения дефектов верхней челюсти применяются челюстно-лицевые протезы. Эндооссальная дентальная имплантация при этом проводится в резидуальные альвеолярные отростки, а также в скуловую кость. Эндооссальные имплантаты имеют высокую клиническую эффективность и играют важную роль в улучшении качества жизни пациентов с дефектами челюстей.
В последние годы эндооссальные дентальные имплантаты нашли новое применение в ортодонтии. Экспериментальными и клиническими исследованиями была показана возможность применения имплантатов в качестве стационарной опоры для перемещения зубов. Примером может служить введение 2 имплан-татов в участок, окружающий повернутый резец верхней челюсти, и применяемый для лечения этой аномалии аппарат, опирающийся на имплантаты.
Кроме того, имплантаты в качестве стационарной опоры могут вводиться в твердое нёбо по средней линии. Такие имплантаты служат лишь для ортодонти-ческого лечения и по завершении лечения эксплантируются.
8.8. ОШИБКИ И ОСЛОЖНЕНИЯ ПОСЛЕ ПРОТЕЗИРОВАНИЯ НА ИМПЛАНТАТАХ
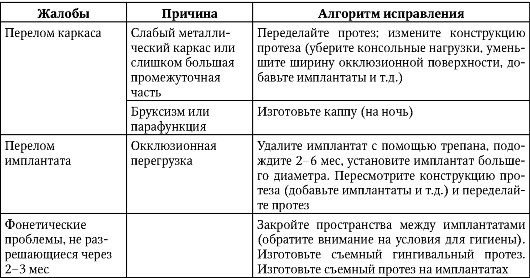
Жалобы и осложнения после протезирования на имплантатах, а также причины, приведшие к ним, сгруппированы в табл. 8-3.
Таблица 8-3. Осложнения после протезирования на имплантатах
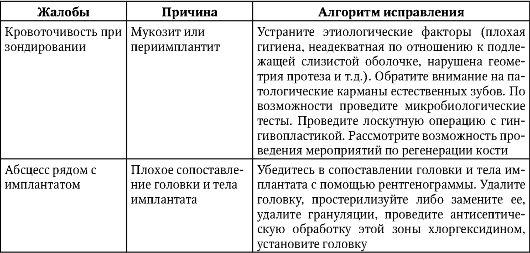
Продолжение табл. 8-3
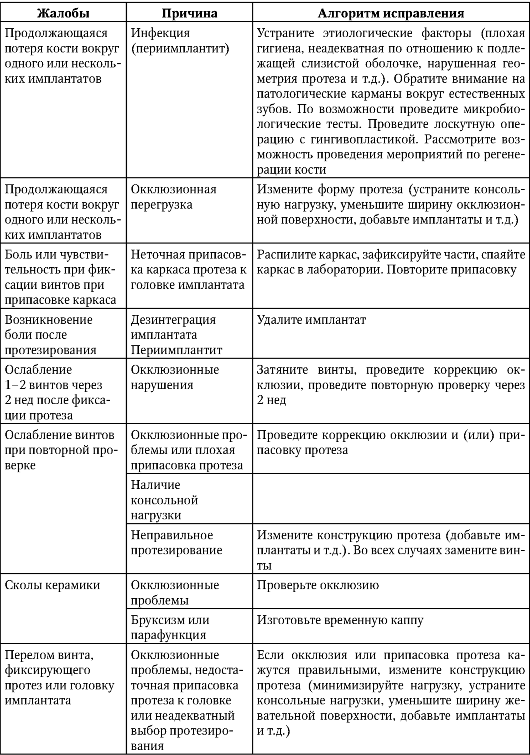
Оконгание табл. 8-3
8.9. ГИГИЕНИЧЕСКИЕ МЕРОПРИЯТИЯ, НЕОБХОДИМЫЕ ПРИ НАЛИЧИИ В ПОЛОСТИ РТА ОРТОПЕДИЧЕСКИХ КОНСТРУКЦИЙ НА ДЕНТАЛЬНЫХ
ИМПЛАНТАТАХ
Вопросы гигиены полости рта у пациентов с зубными протезами, опирающимися на имплантаты, подразделяют на гигиенические мероприятия до операции, в послеоперационном периоде и после окончания протезирования с опорой на имплантатах.
В предоперационный период для улучшения состояния полости рта, зубов и пародонта назначают средства гигиены, обладающие дубящим эффектом и оказывающие выраженное профилактическое действие. Они будут очищать зубы от налета и снимать воспаления в тканях пародонта.
После операции - дентальной имплантации необходимо проводить ванночки с дубящими растворами и исключить средства гигиены, содержащие ионы хлора, которые могут влиять на металлические конструкции. Пища не должна содержать много твердых ингредиентов для долгого пережевывания. Следует посоветовать принимать преимущественно мягкую пищу, избегая чрезмерных нагрузок на имплантат.
На третьем этапе, после замещения дефекта зубного ряда протезами с опорой на имплантаты, вопрос гигиены полости рта приобретает индивидуальный характер. Могут применяться только гигиенические зубные пасты и (или) для профилактики воспаления слизистой оболочки - лечебно-профилактические.
Раз в год необходимо проводить профессиональную гигиеническую обработку, удаление отложений с протезов и зубов, добиваясь соблюдения чистоты полированной шейки и головки имплантата скалерами с пластиковыми инструментами. Уход за искусственными коронками, мостовидными протезами и съемными протезами традиционный.
ТЕСТОВЫЕ ЗАДАНИЯ
Выберите один правильный ответ
1. К общим противопоказаниям операции имплантации относят:
1) любые противопоказания к местной анестезии;
2) болевой синдром в челюстно-лицевой области неясного генеза;
3) недостаточное наличие костной ткани;
4) не поддающийся лечению генерализованный маргинальный гингивит.
2. К местным противопоказаниям операции имплантации относят:
1) плохую гигиену полости рта;
2) психические заболевания;
3) эндокардит в анамнезе;
4) прием цитостатиков.
3. Минимальное расстояние между корнями соседних зубов:
1) 10 мм;
2) 8 мм;
3) 6 мм;
4) 4 мм.
4. Поднадкостничные имплантаты носят название:
1) субмукозные;
2) субпериостальные;
3) эндодонто-эндооссальные;
4) эндооссальные.
5. Показаниями к операции имплантации являются:
1) беззубые челюсти с высокой степенью атрофии альвеолярной части;
2) одиночный дефект зубного ряда при интактных соседних зубах;
3) классы по Кеннеди;
4) все вышеперечисленные варианты ответов.
6. По поведению в костной ткани имплантаты с памятью формы относятся к группе:
1) пассивных;
2) механически активных;
3) химически активных;
4) все вышеперечисленные варианты ответов.
7. Основоположником имплантологии является:
1) Фашер;
2) Бранемарк;
3) Вейхер;
4) Пирогов.
8. К поздним осложнениям операции имплантации относят:
1) отек;
2) гематому;
3) периимплантит;
4) все вышеперечисленные варианты ответов.
9. Отсроченная имплантация проводится в сроки:
1) 1-2 нед;
2) 1,5 мес - 1 год;
3) 2-3 года;
4) 1-2 дня.
10. При заболеваниях пародонта противопоказано:
1) непосредственная имплантация;
2) отсроченная имплантация;
3) все вышеперечисленные варианты ответов.
11. К какой группе материалов для изготовления имплантатов относится титан и его сплавы?
1) биотолерантные;
2) биоинертные;
3) биоактивные.
12. Основное требование, предъявляемое к изготовлению протеза на имплантатах:
1) протез должен передавать нагрузку на имплантат по его вертикальной оси;
2) протез должен передавать нагрузку на имплантат по его горизонтальной оси.
13. Причины периимплантитов:
1) неудовлетворительная гигиена;
2) преждевременные окклюзионные контакты;
3) хроническая травма десны;
4) все вышеперечисленное.
14. Рентгенологически периимплантит характеризуется:
1) резорбцией кости и образованием костных карманов;
2) наличием секвестров;
3) рентгенологически никак не проявляется.
15. Преждевременные окклюзионные контакты на протезах с опорой на имплантаты могут быть причиной:
1) скола керамической облицовки протеза;
2) периимплантита;
3) перелома головки имплантата;
4) перелома винта;
5) все вышеперечисленное.
16. Какой оттискной массой пользуются при снятии оттисков при протезировании с опорой на имплантаты?
1) альгинатные материалы;
2) термопластическая масса;
3)- поливинилсилоксановые, полиэфирные материалы; 4) возможно снятие оттиска любой оттискной массой.
17. Сроки остеоинтеграции на верхней челюсти?
1) 3-4 мес;
2) 4-6 мес;
3) 6-8 мес.
18. Сроки остеоинтеграции на нижней челюсти?
1) 3-4 мес;
2) 4-6 мес;
3) 6-8 мес.
19. Какой тип соединения имплантата с костной тканью преобладает?
1) костный;
2) фиброзный;
3) пародонтальный;
4) фиброзно-костный.
20. Что такое супраструктура?
1) аналог имплантата;
2) абатмент (опорная головка);
3) трансфер (слепочный модуль);
4) формирователь десны.
21. На какой срок устанавливают формирователь десны?
1) 14 дней;
2) 1 мес;
3) 1 нед;
4) 1,5 мес.
22. С какой силой затягивают винт при фиксации головки имплантата?
1) 75 Нм;
2) 40 Нм;
3) 95 Нм.
23. Какой метод снятия оттиска является предпочтительным при большом количестве опорных имплантатов?
1) метод открытой ложки;
2) метод закрытой ложки.
Ответы
1. 1.
2. 1.
3. 2.
4. 2.
5. 4.
6. 2.
7. 2.
8. 3.
9. 2.
10. 1.
11. 2.
12. 1.
13. 4.
14. 1.
15. 5.
16. 3.
17. 2.
18. 1.
19. 1.
20. 2.
21. 1.
22. 2.
23. 1.