Общая хирургия: учебник / Петров С.В. - 3-е изд., перераб. и доп. - 2010. - 768 с. : ил.
|
|
|
|
ГЛАВА 2 АСЕПТИКА И АНТИСЕПТИКА
Общие положения, определения
Асептика (а - без, septicus - гниение) - безгнилостный метод работы.
Асептика - совокупность методов и приёмов работы, направлен- ных на предупреждение попадания инфекции в рану, в организм больного, создание безмикробных, стерильных условий для хирургической работы путём использования организационных мероприятий, активных обеззараживающих химических веществ, а также технических средств и физических факторов.
Следует особо подчеркнуть значение организационных мероприятий: именно они становятся определяющими. В современной асептике сохранили своё значение два основных её принципа:
• всё, что соприкасается с раной, должно быть стерильно;
• всех хирургических больных необходимо разделять на два потока: «чистые» и «гнойные».
Антисептика (anti - против, septicus - гниение) - противогнилостный метод работы. Термин «антисептика» в
Антисептика - система мероприятий, направленных на уничтожение микроорганизмов в ране, патологическом очаге, органах и тканях, а также в организме больного в целом, использующая механические и физические методы воздействия, активные химические вещества и биологические факторы.
Таким образом, если асептика предупреждает попадание микроорганизмов в рану, то антисептика уничтожает их в ране и организме пациента.
Работать без соблюдения правил асептики и антисептики в хирургии невозможно. Внедрение во внутреннюю среду организма больного - основное отличие хирургических методов. Если при этом у больного возникнет осложнение инфекционного характера в связи с тем, что извне в организм попали микробы, то в настоящее время его будут считать ятрогенным осложнением, так как его развитие связано с недостатками деятельности хирургической службы.
Асептика
Основные пути распространения инфекции
Чтобы предупредить попадание инфекции в рану, прежде всего нужно знать её источники и пути распространения (рис. 2-1).
Инфекцию, попадающую в рану из внешней среды, называют экзогенной. Основные её источники: воздух с частицами пыли, на которых оседают микроорганизмы; выделения из носоглотки и верхних дыха- тельных путей больных, посетителей и медперсонала; раневое отделяемое из гнойных ран, различные бытовые загрязнения.
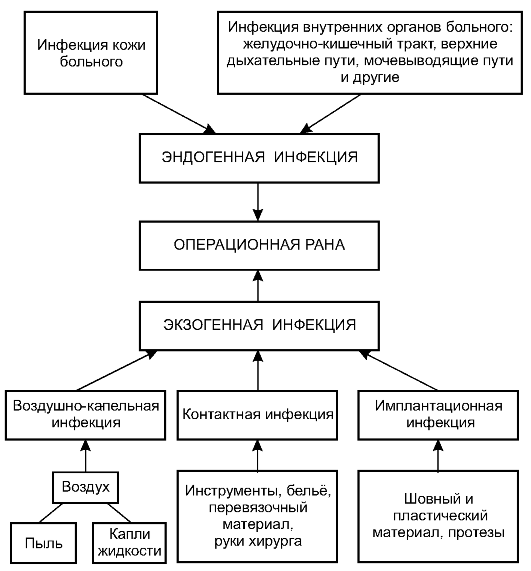
Рис. 2-1. Основные пути распространения инфекции
В рану больному экзогенная инфекция может проникнуть тремя основными путями: воздушно-капельным, контактным и импланта- ционным.
Инфекцию, попадающую в рану из организма самого больного, называют эндогенной. Основные её источники: кожа пациента, внутренние органы, патологические очаги.
Профилактика воздушно-капельной инфекции
При воздушно-капельном пути распространения инфекции микроорганизмы попадают в рану из окружающего воздуха, где они на- ходятся на частицах пыли или в каплях выделений из верхних дыхательных путей либо раневого отделяемого.
Для профилактики воздушно-капельной инфекции применяют комплекс мер, главные из них - организационные мероприятия, свя- занные с особенностью работы хирургических отделений и стационара в целом.
Особенности организации и устройства хирургического стационара
Принцип соблюдения правил асептики и антисептики лежит в основе организации хирургического стационара. Это необходимо для профилактики раневой инфекции, создания максимума условий для выполнения операций, обследования и послеоперационного ухода за больными.
Основные структурные подразделения хирургического стационара включают приёмное отделение, лечебно-диагностические отделения и операционный блок.
Приёмное отделение
Приёмное отделение (приёмный покой) предназначено для при- ёма пациентов, направленных из амбулаторных лечебных учреждений (поликлиники, здравпункта и пр.), доставленных машинами скорой или неотложной помощи, или обращающихся за помощью самостоятельно.
Устройство приёмного отделения
Приёмное отделение должно иметь следующие помещения: вестибюль, регистратура, справочное бюро, смотровые кабинеты. В крупных многопрофильных больницах, кроме этого, должны быть
лаборатория, изоляторы, диагностические кабинеты, палаты, где больных лечат и обследуют в течение нескольких часов для уточнения диагноза, а также операционные, перевязочные и реанимационный зал (противошоковая палата). Организация работы
В приёмном отделении проводят регистрацию больных, врачебный осмотр, обследование, при необходимости лечение в короткий временной период, санитарно-гигиеническую обработку. Из него больных транспортируют в лечебно-диагностические отделения. В приёмном покое работают врач и медицинская сестра.
Обязанности медицинской сестры
• Оформление истории болезни на каждого поступающего больного (заполняет титульный лист, указывает точное время поступления, диагноз направившего учреждения). Медицинская сестра делает соответствующую запись в журнале поступления больных.
• Измерение температуры тела, осмотр кожных покровов и волосистых частей тела больного для выявления педикулёза.
• Выполнение назначений врача. Обязанности врача приёмного отделения
• Осмотр больного и его обследование.
• Заполнение истории болезни, постановка диагноза при поступлении.
• Определение необходимости санитарно-гигиенической обработки больного.
• Госпитализация в профильное отделение с указанием вида транспортировки.
• При отсутствии показаний к госпитализации оказание необходимой амбулаторной медицинской помощи.
Необходимо отметить, что существуют различия при плановой и экстренной госпитализации.
• При плановой госпитализации врач должен на основании направления или предварительной записи определить, в какое профильное отделение госпитализировать больного, и выявить отсутствие противопоказаний к госпитализации (инфекционные заболевания, лихорадка неясного происхождения, контакт с инфекционными больными и пр.).
• При экстренной госпитализации врач должен сам осмотреть больного, оказать ему необходимую первую помощь, назначить дополнительное обследование, поставить диагноз и направить больного в профильное отделение или на амбулаторное лечение.
Санитарно-гигиеническая обработка
Санитарно-гигиеническая обработка включает следующие мероприятия.
• Гигиеническая ванна или душ.
• Переодевание больного.
• При обнаружении педикулёза проводят специальную обработку: мытьё с мылом под душем, стрижка волос, обработка 50% мыльносольвентовой пастой, дезинфекция, дезинсекция белья, одежды и обуви.
Транспортировка больного
Способ транспортировки врач выбирает в зависимости от тяжести состояния пациента и особенностей заболевания. Возможны три варианта: пешком, на кресле (сидя) и на каталке (лежа).
Лечебно-диагностическое отделение хирургического профиля (хирургическое отделение)
Из приёмного отделения больные попадают в лечебно-диагностическое. Особенности устройства лечебно-диагностических отделений хирургического профиля прежде всего подчинены правилам асептики и антисептики. При планировании многопрофильных больниц учитывают особенности контингента больных, своеобразие оборудования хирургических отделений, предназначенных для обследования и лечения пациентов с определёнными заболеваниями. Кроме общих хирургических, выделяют специализированные отделения (кардиохирургические, урологические, травматологические, нейрохирургические и др.), что позволяет лечить более эффективно и предупредить возможные осложнения.
Особенности постройки и соблюдение санитарных норм. Большинство
больниц строят в зелёных, наиболее экологически чистых районах.
Хирургические отделения должны располагаться не на нижних этажах, по
возможности палаты должны быть на одного или двух человек. На одного
больного в стационаре положено не менее
Устройство. В хирургическом отделении должны быть оборудованы палаты для больных, пост палатной медицинской сестры, процедурный кабинет, чистая и гнойная перевязочные, санитарная комната, лечебные и диагностические кабинеты, кабинеты заведующего
отделением и старшей медицинской сестры, ординаторская, сестринская.
Особенности уборки, мебели. Хирургическое отделение должно быть приспособлено для тщательной многократной уборки, причём обязательно влажной и с применением антисептических средств. Ежедневно утром и вечером проводят влажную уборку помещения. Стены моют и протирают влажной тряпкой 1 раз в 3 дня. Очищают от пыли верхние части стен, потолки, плафоны, протирают оконные и дверные рамы 1 раз в месяц.
В связи с необходимостью частой влажной уборки полы должны быть каменными или заливными, либо покрытыми линолеумом или кафелем. Стены выложены плиткой или покрашены краской. В операционной и перевязочной такие же требования предъявляют и к потолкам. Мебель обычно бывает изготовлена из металла или пластмассы, она должна быть лёгкой, без сложной конфигурации поверхностей, иметь колёсики для передвижения. Количество мебели следует максимально ограничить в соответствии с потребностями.
Пропускной режим. В хирургическом отделении не может быть постоянного свободного присутствия посетителей. Кроме того, необходимо контролировать их внешний вид, одежду, состояние.
Проветривание. В отделениях существует график проветривания по- мещений, что значительно (до 30%) снижает обсеменённость воздуха.
Спецодежда. Использование спецодежды в отделении обязательно. Раньше это всегда ассоциировалось с белыми халатами, что во многих учреждениях сохранилось до сих пор. Все работники должны иметь сменную обувь, халаты или специальные костюмы из лёг- кой ткани, регулярно проходящие стирку. Оптимально использование санпропускников: сотрудники, приходя на работу, принимают душ, снимают с себя повседневную одежду и надевают костюмы (халаты). Выход в спецодежде за пределы отделения запрещён. В перевязочной, процедурном кабинете, операционной, послеоперационных палатах и отделении реанимации необходимо ношение колпаков. Ношение колпаков обязательно и для постовых медицинских сестёр, выполняющих различные процедуры у постели больного (инъекции, забор крови на анализ, постановка горчичников, дренажей и пр.).
Операционный блок
Операционный блок - наиболее чистое, «святое» место хирургического стационара. Именно в операционном блоке необходимо наи-
более строгое соблюдение правил асептики. Прошли времена, когда операционная находилась прямо в отделении. Операционный блок всегда должен располагаться отдельно, а в некоторых случаях его даже выносят в специальные пристройки, соединённые переходом с основным больничным комплексом.
Устройство операционного блока, принцип зональности Для предотвращения загрязнённости воздуха в непосредственной близости от операционной раны при организации операционного блока соблюдают принцип зональности. Существует четыре зоны стерильности в операционной.
• Зона абсолютной стерильности.
• Зона относительной стерильности.
• Зона ограниченного режима.
• Зона общего больничного режима (нестерильная). Основные помещения операционной и их распределение по зонам стерильности представлены на рис. 2-2.
Порядок работы
Основной принцип в работе операционного блока - строжайшее соблюдение правил асептики. В связи с этим выделяют разные виды операционных: плановые и экстренные, чистые и гнойные. При составлении расписания операций в каждой операционной их порядок определяют в соответствии со степенью инфицированности: от менее инфицированной к более инфицированной.
В операционной не должно быть ненужной мебели и техники, до минимума сокращают объём движений и хождений, вызывающих воз- никновение турбулентных потоков воздуха.
Важным
считают ограничение разговоров. В покое за 1 ч человек выделяет 10-100
тыс микробных тел, а при разговоре - до 1 млн. В операционной не должно
быть лишних людей. После операции количество микроорганизмов в
Виды уборки операционной
В операционной, как и в перевязочной, существует несколько видов уборки.
В начале рабочего дня - вытирание пыли с горизонтальных поверхностей, подготовка стерильного стола и необходимых инструментов.
Текущая - периодическое удаление во время операции использованного перевязочного материала и белья из тазов, поме-
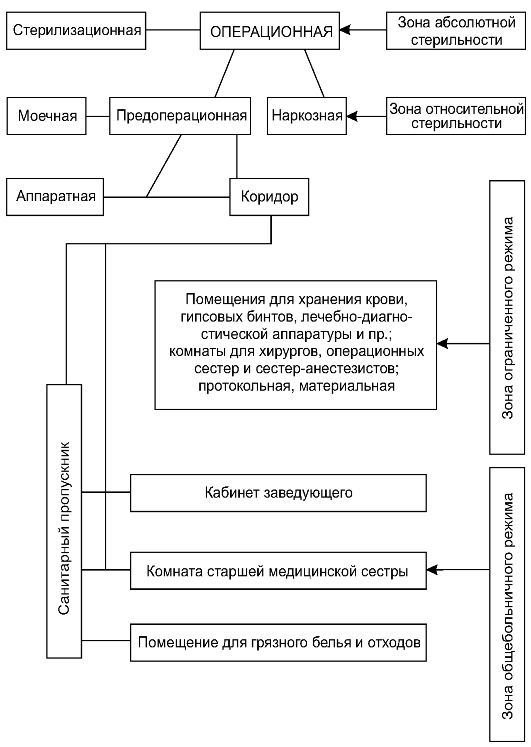
Рис. 2-2. Планировка операционного блока
щение резецированных органов в специальные ёмкости и вынос их из операционной, постоянный контроль за чистотой помещения и устранение возникающих загрязнений: вытирание пола, столов и пр.
После каждой операции - вынос из операционной всех отработанных материалов, протирание операционного стола раствором антисептика, смена белья, освобождение бросалок, при необходимости
- мытьё пола, горизонтальных поверхностей, подготовка инструментов и стерильного столика для следующей операции.
В конце рабочего дня - дополнительно к предыдущему пункту обязательно проводят мытьё полов и горизонтальных поверхностей, выносят весь перевязочный материал и бельё, включают бактерицидные лампы.
Генеральная - 1 раз в неделю операционный зал или перевязочную моют с использованием антисептических растворов, обрабатывают все поверхности: пол, стены, потолки, лампы; передвижное оборудование вывозят и обрабатывают в другом помещении, а после уборки устанавливают на рабочее место.
Разделение потоков больных
Разделение «чистых» и «гнойных» больных - основной принцип асептики. Применение всех самых современных способов профилак- тики инфекции будет сведено на нет, если в одной палате чистый пос- леоперационный больной будет лежать рядом с гнойным!
В зависимости от мощности стационара существуют разные способы решения этой проблемы.
При наличии в больнице только одного хирургического отделения в нём специально выделяют палаты для гнойных больных, должно быть две перевязочные: чистая и гнойная, причём гнойная должна располагаться в том же отсеке, что и палаты для гнойных больных. Желательно также выделить палату для послеоперационных больных
- в противоположной части отделения.
Если в больнице несколько хирургических отделений, их разделяют на чистые и гнойные. В масштабе крупных городов возможно даже разделение стационаров на чистые и гнойные. При этом при госпитализации больных врач скорой помощи знает, какие чистые и какие гнойные стационары по оказанию экстренной хирургической помощи сегодня дежурят, и в соответствии с характером заболевания решает, куда везти больного.
Методы борьбы с инфекцией в воздухе
Какими же методами можно уничтожить микроорганизмы в воздухе или предотвратить их попадание туда? Это ношение масок, использование бактерицидных ламп и вентиляции, соблюдение личной гигиены больными и медицинским персоналом.
Ношение масок
Маски использует медицинский персонал для уменьшения выделения при дыхании капель секрета из носоглотки и ротовой полости во внешнюю среду. Существует два типа масок: фильтрующие и от- ражающие.
К фильтрующим прежде всего относятся марлевые маски. Трёх- слойные марлевые маски, закрывающие нос и рот, задерживают 70% выдыхаемых микроорганизмов, четырёхслойные - 88%, шестислойные - 96%. Однако, чем больше слоёв, тем хирургу труднее дышать. При увлажнении марли фильтрующая способность маски падает. Через 3 ч 100% трёхслойных марлевых масок обильно обсеменено микрофлорой. Для придания маскам большего эффекта их пропитывают антисептиком (например, хлоргексидином), высушивают и автоклавируют. Свойства таких масок сохраняются 5-6 ч. Современные одноразовые маски из целлюлозы обычно эффективны в течение 1 ч.
В отражающих масках конденсат из выдыхаемого воздуха стекает по стенкам маски в специальные ёмкости. Оперировать в таких масках трудно, сейчас их практически не используют.
Ношение масок обязательно в операционной (причём каждый раз
- новой стерильной маски) и перевязочной, при эпидемии гриппа
- в палатах, в части случаев - в послеоперационной палате. Маски необходимо использовать при выполнении любых манипуляций, связанных с нарушением покровных тканей (перевязка в палате, катетеризация сосудов и т.д.).
Бактерицидные лампы
Существуют
специальные лампы, излучающие ультрафиолетовые лучи с определённой
длиной волны, обладающие максимальным бак- терицидным эффектом.
Подобные лучи вредны для человека. Поэтому лампы имеют определённую
защиту. Кроме того, существует режим их работы - режим кварцевания
(лампы включают в помещении, где в это время нет персонала и пациентов).
Одна бактерицидная лампа в течение 2 ч стерилизует до
Вентиляция
Проветривание и вентиляция помещений на 30% снижают загрязнённость воздуха микроорганизмами. Если при этом дополнительно используют кондиционеры с бактериальными фильтрами, эффективность этих мероприятий возрастает до 80%. В особо «чистых» местах, например, в операционных, вентиляция должна быть приточной.
Личная гигиена больных и медицинского персонала
При поступлении больные проходят через санпропускник в при- ёмном отделении (санобработка, переодевание одежды, контроль на педикулёз). Затем пациенты должны соблюдать правила личной ги- гиены. Тяжёлым больным в этом помогают медицинские сёстры (умывание, обработка полости рта, бритьё, перестилание постели). Постельное и нательное бельё нужно менять каждые 7 дней.
В хирургическом отделении существуют определённые правила, касающиеся медперсонала. Прежде всего, это контроль соблюдения правил личной гигиены, отсутствия простудных и гнойничковых за- болеваний. Кроме того, 1 раз в 3 мес персонал проходит обследование на носительство стафилококка в носоглотке. При положительном результате анализа сотрудника отстраняют от работы, в течение 3-4 дней он закапывает в нос антисептик (хлоргексидин), регулярно проводит полоскания зева, после чего у него повторно берут мазок из носоглотки.
Понятие о сверхчистых операционных, барооперационных, палатах с абактериальной средой
В части случаев развитие инфекции после операции особенно опасно. Прежде всего это касается пациентов после трансплантации органов, получающих иммуносупрессивные препараты, а также ожо- говых больных, имеющих огромную площадь входных ворот для инфекции. Для таких случаев существуют сверхчистые операционные, барооперационные и палаты с абактериальной средой. Сверхчистые операционные с ламинарным током воздуха Через потолок операционной постоянно нагнетают стерильный воздух, прошедший через бактериальный фильтр. В пол вмонтировано устройство, забирающее воздух. Так создаётся постоянное ламинарное (прямолинейное) движение воздуха, препятствующее вихревым потокам, поднимающим пыль и микроорганизмы с нестерильных поверхностей (рис. 2-3).
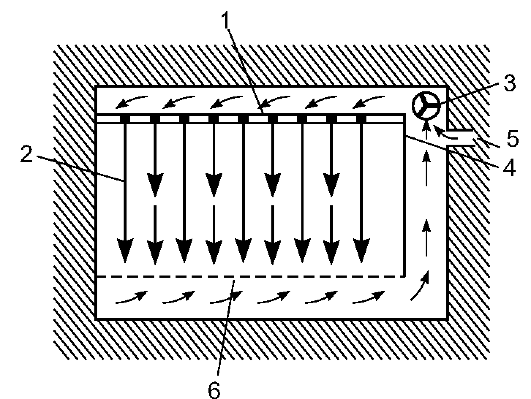
Рис. 2-3. Операционная с ламинарным током воздуха (схема): 1 - фильтр; 2 - направление тока воздуха; 3 - вентилятор; 4 - разграничитель потоков воздуха; 5 - отверстие для наружного воздуха; б - отверстия в полу
Барооперационные
Барооперационные - барокамеры с повышенным давлением, приспособленные для выполнения хирургических операций. Они имеют особые преимущества: повышенная стерильность, улучшение оксигенации тканей. В этих операционных хирург одет в специальный герметичный костюм, а на голове у него - аппарат для дыхания по замкнутому контуру (вдох и выдох осуществляются с помощью специальных трубок извне). Таким образом, персонал полностью изо- лирован от воздуха операционной.
Самый крупный бароцентр расположен в Москве. Но сейчас такой подход считают экономически нецелесообразным, так как стро- ительство и содержание барооперационных очень дороги, а условия работы в них тяжёлые.
Палаты с абактериальной средой
Такие палаты используют в ожоговых центрах и отделениях трансплантации. Их особенность - наличие бактериальных фильтров, через которые осуществляется нагнетание стерильного воздуха с соблюдением принципа ламинарного движения. В палатах поддерживают относительно высокую температуру (22-25 ?С), а также низкую влажность (до 50%).
Профилактика контактной инфекции
Профилактика контактной инфекции, по существу, сводится к осуществлению одного из главных принципов асептики: «Всё, что со- прикасается с раной, должно быть стерильно».
Что же соприкасается с раной?
• Хирургические инструменты.
• Перевязочный материал и хирургическое бельё.
• Руки хирурга.
• Операционное поле (кожа самого больного).
Общие принципы и способы стерилизации
Стерилизация (sterilis - бесплодный, лат.) - полное освобождение какого-либо предмета от микроорганизмов и их спор путём воздействия на него физическими или химическими факторами.
Стерилизация - основа асептики. Методы и средства стерилизации должны обеспечивать гибель всех, в том числе высокоустойчивых, микроорганизмов (как патогенных, так и непатогенных). Наиболее устойчивы споры микроорганизмов. Поэтому возможность применения для стерилизации определённых средств оценивают наличием у них спороцидной активности, проявляемой в приемлемые сроки.
Используемые в практике методы и средства стерилизации должны обладать следующими свойствами:
• уничтожать микроорганизмы и их споры;
• быть безопасными для больных и медицинского персонала;
• не ухудшать рабочие свойства изделий.
В современной асептике используют физические и химические методы стерилизации.
Выбор того или иного способа стерилизации зависит, прежде всего, от свойств изделия. Основными считают физические методы стерилизации.
Физические методы стерилизации
К физическим методам относят термические способы - стерилизацию паром под давлением (автоклавирование), стерилизацию горячим воздухом (сухим жаром), а также лучевую стерилизацию.
Стерилизация паром под давлением (автоклавирование)
При этом способе стерилизации действующим агентом служит горячий пар. Стерилизацию просто текучим паром в настоящее время не используют, так как температура пара в обычных условиях (100 ?С) не достаточна для уничтожения всех микробов.
В автоклаве (аппарат для стерилизации паром под давлением) возможно нагревание воды при повышенном давлении (рис. 2-4). Это повышает точку кипения воды и соответственно температуру пара до 132,9 ?С (при давлении 2 атм).
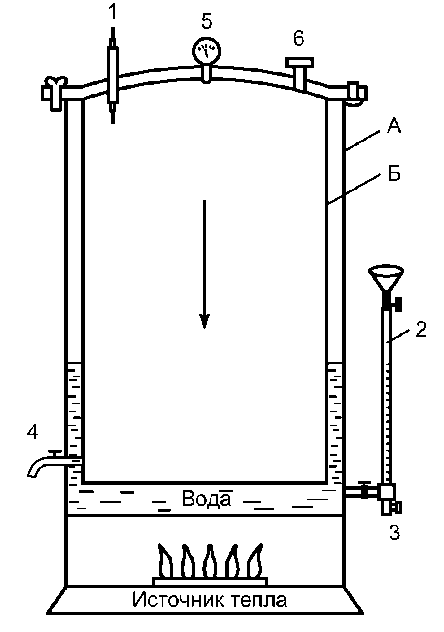
Рис. 2-4. Автоклав (схема). Аи Б - наружная и внутренняя стенки автоклава; 1 - термометр; 2 - водомерное стекло; 3 - впускной кран; 4 - выпускной кран; 5 - манометр; 6 - предохранительный клапан
Хирургические инструменты, перевязочный материал, бельё и другие материалы загружают в автоклав в специальных металлических коробках - биксах Шиммельбуша (рис. 2-5). Биксы имеют боковые отверстия, которые перед стерилизацией открывают. Крышку бикса плотно закрывают.
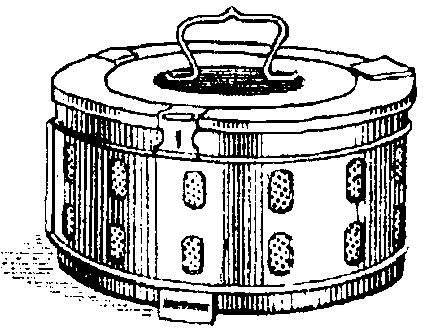
Рис. 2-5. Бикс Шиммельбуша
После загрузки биксов автоклав закрывают герметичной крышкой и проводят необходимые манипуляции для начала его ра- боты в определённом режиме.
Работу автоклава контролируют при помощи показателей манометра и термометра. Существует три режима стерилизации:
• при давлении 1,1 атм (t = 119,6 ?С) - 1 ч;
• при давлении 1,5 атм (t = 126,8 ?С) - 45 мин;
• при давлении 2 атм (t = 132,9 ?С) - 30 мин.
По окончании стерилизации биксы некоторое время остаются в горячем автоклаве для просушки при немного приоткрытой дверце. При извлечении биксов из автоклава закрывают отверстия в стенках биксов и отмечают дату стерилизации (обычно на прикреплённом к биксу кусочке клеёнки). Закрытый бикс сохраняет стерильность находящихся в нём предметов в течение 72 ч.
Стерилизация горячим воздухом (сухим жаром)
Действующим агентом при этом способе стерилизации служит нагретый воздух. Стерилизацию осуществляют в специальных аппаратах - сухожаровых шкафах-стерилизаторах (рис. 2-6).
Инструменты укладывают на полки шкафа-стерилизатора и сначала высушивают в течение 30 мин при температуре 80 ?С с приоткрытой дверцей. Стерилизацию осуществляют при закрытой дверце в течение 1 ч при температуре 180 ?С. После этого при остывании шкафа-стери- лизатора до 60-70 ?С дверцу приоткрывают, при окончательном остывании разгружают камеру со стерильным инструментарием.
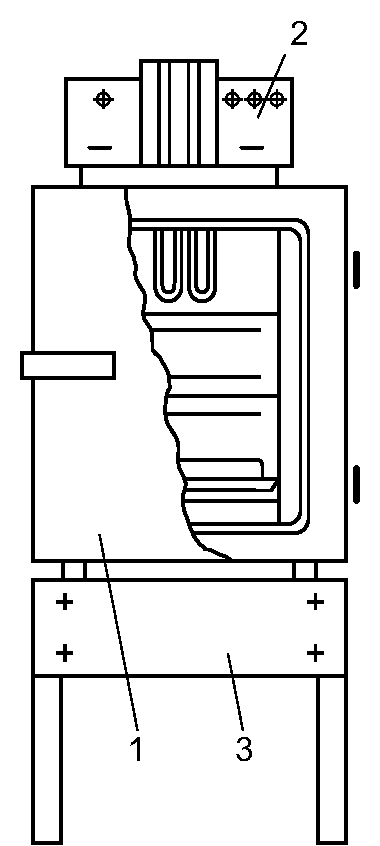
Рис. 2-6. Сухожаровой шкаф-стерилизатор (схема): 1 - кор- пус, 2 - пульт управления с термометрами и терморегуляторами; 3 - подставка
Стерилизация в автоклаве и сухожаровом шкафу в настоящее время стала главным, наиболее надёжным способом стерилизации хи- рургических инструментов.
В современных стационарах обычно выделяют специальные центральные стерилизационные отделения, где с помощью этих двух методов стерилизуют наиболее простые и часто используемые предметы и инструменты всех отделений больницы (шприцы, иглы, простые хирургические наборы, зонды, катетеры и пр.).
Лучевая стерилизация
Антимикробную обработку можно осуществить с помощью ионизирующего излучения (γ-лучи), ультрафиолетовых лучей и ультразвука. Наибольшее применение в наше время получила стерилизация γ-лучами. Используют изотопы Со60 и Cs137. Доза проникающей радиации должна быть весьма значительной - до 20-25 мкГр, что требует соблюдения строгих мер безопасности. В связи с этим лучевую стерилизацию проводят в специальных помещениях, это
заводской метод (непосредственно в стационарах её не проводят).
Стерилизацию инструментов и прочих материалов осуществляют в герметичных упаковках, при целостности последних стериль- ность сохраняется до 5 лет. Благодаря герметичной упаковке удобно хранить и использовать инструменты (необходимо просто вскрыть упаковку). Метод выгоден для стерилизации несложных одноразовых инструментов (шприцев, шовного материала, катетеров, зондов, систем для переливания крови, перчаток и пр.) и получает всё более широкое распространение. Во многом это объясняется тем, что при лучевой стерилизации не изменяются свойства стерилизуемых объектов.
Химические методы стерилизации
К химическим методам относят газовую стерилизацию и стерилизацию растворами антисептиков.
Газовая стерилизация
Газовую стерилизацию осуществляют в специальных герметичных камерах. Стерилизующими агентами служат пары формалина (на дно камеры кладут таблетки формальдегида) или окись этилена. Инструменты, уложенные на сетку, считают стерильными через 6-48 ч (в зависимости от компонентов газовой смеси и температуры в камере). Отличительная особенность метода - его минимальное отрицательное влияние на качество инструментария, поэтому способ используют прежде всего для стерилизации оптических, особо точных и дорогостоящих инструментов.
В настоящее время всё большее распространение находит способ стерилизации в озоново-воздушной камере. Она состоит из генера- тора озона и рабочей части, куда помещают стерилизуемые предметы. Активным агентом служит озон, который смешивается с воздухом. В камере поддерживают температуру 40 ?С. Время стерилизации 90 мин. Преимущество этого метода состоит в его надёжности, быстроте, сохранении всех свойств обрабатываемых материалов и абсолютной экологической безопасности. В отличие от лучевой стерилизации, метод используют непосредственно в стационарах.
Стерилизация растворами антисептиков
Стерилизацию растворами химических антисептиков так же, как лучевую и газовую стерилизацию, относят к холодным способам стерилизации. Она не приводит к затуплению инструментов, в связи с чем её прежде всего применяют для обработки режущих хирургических инструментов.
Для стерилизации чаще используют 6% раствор перекиси водорода. При замачивании в перекиси водорода инструменты считаются стерильными через 6 ч.
Стерилизация хирургических инструментов
Обработка всех инструментов включает последовательное выполнение двух этапов: предстерилизационной обработки и собственно стерилизации. Способ стерилизации прежде всего зависит от вида ин- струментов.
Предстерилизационная подготовка
Предстерилизационная подготовка складывается из обеззараживания, мытья и высушивания. Ей подвергают все виды инструментов.
Вид и объём предстерилизационной обработки в недавнем прошлом зависел от степени инфицированности инструментов. Так, раньше существенно отличалась обработка инструментов после чистых операций (перевязок), гнойных операций, операций у больных, перенёсших гепатит и относимых к группе риска по СПИДу. Однако в настоящее время, учитывая высокую опасность распространения ВИЧ-инфекции, правила предстерилизационной подготовки ужес- точены и приравнены к способам обработки инструментов, предусматривающим безусловную гарантию уничтожения ВИЧ. Следует отметить, что инструменты после гнойных операций, операций у больных, перенёсших в течение последних 5 лет гепатит, а также при риске ВИЧ-инфекции обрабатывают отдельно от других.
Все процедуры предстерилизационной обработки обязательно выполняют в перчатках!
Обеззараживание
Непосредственно после использования инструменты погружают в ёмкость с дезинфицирующими средствами (накопитель). При этом они должны быть полностью погружены в раствор. В качестве дезинфицирующих средств используют 3% раствор хлорамина (экспозиция 40- 60 мин) или 6% раствор перекиси водорода (экспозиция 90 мин). После обеззараживания инструменты промывают проточной водой.
Мытьё
Инструменты погружают в специальный моющий (щелочной) раствор, в его состав входят моющее средство (стиральный порошок), пероксид водорода и вода. Температура раствора 50-60 ?С, экспозиция 20 мин. После замачивания инструменты моют щётками в том же растворе, а затем - в проточной воде.
Высушивание можно осуществлять естественным путём. В последнее время, особенно при последующей стерилизации горячим воздухом, инструменты сушат в сухожаровом шкафу при температуре 80 ?С в течение 30 мин. После высушивания инструменты готовы к стерилизации.
Собственно стерилизация
Выбор метода стерилизации в первую очередь зависит от вида хирургических инструментов.
Все хирургические инструменты можно условно разделить на три группы:
• металлические (режущие и нережущие);
• резиновые и пластмассовые;
• оптические (рис. 2-7).
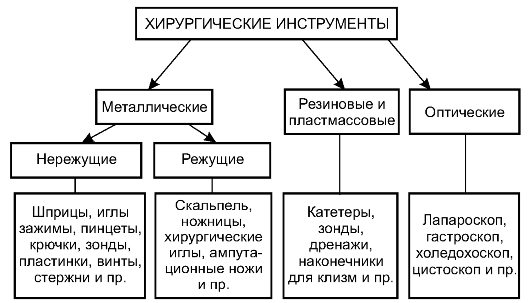
Рис. 2-7. Основные виды хирургических инструментов
Стерилизация нережущих металлических инструментов
Основной метод стерилизации нережущих металлических инструментов - стерилизация горячим воздухом в сухожаровом шкафу или автоклаве при стандартных режимах. Некоторые виды простых инст- рументов (пинцеты, зажимы, зонды и др.), предназначенные для одноразового использования, можно стерилизовать лучевым способом.
Стерилизация режущих металлических инструментов
Проведение стерилизации режущих инструментов с помощью термических методов приводит к их затуплению и потере необходимых свойств. Основной метод стерилизации режущих инструментов - холодный химический способ с применением растворов антисептиков.
Самыми лучшими способами стерилизации считают газовую стерилизацию (в озоново-воздушной камере) и лучевую стерилизацию в заводских условиях. Последний метод получил распространение при использовании одноразовых лезвий для скальпеля и хирургических игл (атравматический шовный материал).
Стерилизация резиновых и пластмассовых инструментов
Основной метод стерилизации резиновых изделий - автоклавирование. При многократной стерилизации резина теряет свои элас- тические свойства, трескается, что признано некоторым недостатком метода. Пластмассовые изделия разового использования, а также катетеры и зонды подвергают лучевой заводской стерилизации.
Особо следует сказать о стерилизации перчаток. В последнее время наиболее часто используют одноразовые перчатки, подвергшиеся лучевой заводской стерилизации. При многократном использовании основным методом стерилизации становится автоклавирование в щадящем режиме: после предстерилизационной обработки перчатки высушивают, пересыпают тальком (предупреждает слипание), заворачивают в марлю, укладывают в бикс. Автоклавируют при 1,1 атм в течение 30-40 мин, при 1,5 атм - 15-20 мин.
После надевания стерильных перчаток обычно их обрабатывают марлевым шариком со спиртом для снятия с поверхности талька или других веществ, препятствовавших слипанию резины.
В экстренных случаях для стерилизации перчаток возможен следующий приём: хирург надевает перчатки и в течение 5 мин обрабатывает их тампоном, смоченным 96% этиловым спиртом.
Стерилизация оптических инструментов
Основной метод стерилизации оптических инструментов, требующих щадящей обработки с исключением нагревания, - газовая стерилизация. Этим способом обрабатывают все инструменты для проведения лапароскопических и торакоскопических вмешательств, что связано со сложным их устройством.
При стерилизации фиброгастроскопов, холедохоскопов, колоноскопов возможно применение и холодной стерилизации с использованием химических антисептиков (хлоргексидина).
Следует особо отметить, что наилучшим способом профилактики контактной инфекции признано использование одноразового инструментария, подвергшегося лучевой заводской стерилизации!
Стерилизация перевязочного материала и белья Виды перевязочного материала и операционного белья
К перевязочному материалу относят марлевые шарики, тампоны, салфетки, бинты, турунды, ватно-марлевые тампоны. Перевязочный материал обычно готовят непосредственно перед стерилизацией, используя специальные приёмы для предотвращения осыпания отдельных нитей марли. Для удобства подсчёта шарики укладывают по 50- 100 штук в марлевые салфетки, салфетки и тампоны связывают по 10 штук. Перевязочный материал повторно не используют, после применения его уничтожают.
К операционному белью относят хирургические халаты, простыни, полотенца, подкладные. Материалом для их изготовления слу-
жат хлопчатобумажные ткани. Операционное бельё многократного применения после использования проходит стирку, причём отдель- но от других видов белья.
Стерилизация
Перевязочный материал и бельё стерилизуют автоклавированием при стандартных режимах. Перед стерилизацией перевязочный материал и бельё укладывают в биксы. Существует три основных вида укладки бикса: универсальная, целенаправленная и видовая укладки.
Универсальная укладка. Обычно используют при работе в перевязочной и при малых операциях. Бикс условно разделяют на секторы, каждый из них заполняют определённым видом перевязочного материала или белья: в один сектор помещают салфетки, в другой - шарики, в третий - тампоны и т.д.
Целенаправленная укладка. Предназначена для выполнения типичных манипуляций, процедур и малых операций. Например, укладка для трахеостомии, катетеризации подключичной вены, перидуральной анестезии и пр. В бикс укладывают все инструменты, перевязочный материал и бельё, необходимые для осуществления процедуры.
Видовая укладка. Обычно используют в операционных, где необходимо большое количество стерильного материала. При этом в один бикс, например, укладывают хирургические халаты, в другой - простыни, в третий - салфетки и т.д.
В небольшом количестве используют перевязочный материал в упаковках, прошедший лучевую стерилизацию. Существуют и специальные наборы операционного белья одноразового использования (халаты и простыни), изготовленного из синтетических тканей, также подвергшихся лучевой стерилизации.
Обработка рук хирурга
Обработка (мытьё) рук хирурга - очень важная процедура. Существуют определённые правила мытья рук.
Классические методы обработки рук Спасокукоцкого-Кочерги- на, Альфельда, Фюрбрингера и другие имеют лишь исторический интерес, их в настоящее время не применяют.
Современные методы обработки рук хирурга
Обработка рук хирурга состоит из двух этапов: мытья рук и воздействия антисептическими средствами.
Мытьё рук. Применение современных способов предполагает пер- воначальное мытьё рук с мылом или с помощью жидких моющих средств (при отсутствии бытового загрязнения рук).
Воздействие антисептических средств. Используемые для обработки рук химические антисептики должны иметь следующие свойства:
• обладать сильным антисептическим действием;
• быть безвредными для кожи рук хирурга;
• быть доступными и дешёвыми (так как их применяют в больших объёмах).
Современные способы обработки рук не требуют специального дубления (используют плёнкообразующие антисептики или антисеп- тики с элементом дубления).
Руки тщательно обрабатывают от кончиков пальцев до верхней трети предплечья. При этом соблюдают определённую последователь- ность, в основе которой лежит принцип - не касаться обработанными участками рук менее чистой кожи и предметов.
Основными современными средствами обработки рук служат первомур, хлоргексидин, дегмин (дегмицид), церигель, АХД, евросепт и пр.
Обработка рук первомуром
Первомур (предложен в
Методика: мытьё рук проводят в тазах в течение 1 мин, после чего руки высушивают стерильной салфеткой. Преимущество метода - его быстрота. Недостаток: возможно развитие дерматита на руках хирурга.
Обработка рук хлоргексидином
Используют 0,5% спиртовой раствор хлоргексидина, что исключает необходимость дополнительного воздействия спиртом с целью дубления, а также высушивания вследствие быстрого испарения спиртового раствора.
Методика: руки дважды обрабатывают тампоном, смоченным антисептиком, в течение 2-3 мин. Относительный недостаток метода - его длительность.
Обработка дегмином и дегмицидом
Эти антисептики относят к группе поверхностно-активных веществ (детергентов).
Методика: обработку проводят в тазах в течение 5-7 мин, после чего руки высушивают стерильной салфеткой. Недостаток метода - его длительность.
Обработка АХД, АХД-специаль, евросептом
Действующим началом этих комбинированных антисептиков служит этанол, эфир полиольной жирной кислоты, хлоргексидин.
Методика: препараты находятся в специальных флаконах, из них при нажатии на специальный рычаг определённая доза препаратов выливается на руки хирурга, и он втирает раствор в кожу рук в течение 2-3 мин. Процедуру повторяют дважды. В дополнительном дублении и высушивании нет необходимости. Метод практически ли- шён недостатков, в настоящее время его считают самым прогрессивным и распространённым.
Несмотря на существующие способы обработки рук, в настоящее время все операции и манипуляции при контакте с кровью больного хирурги должны выполнять только в стерильных перчатках!
При необходимости выполнения небольших манипуляций или в критических ситуациях допускают надевание стерильных перчаток без предшествующей обработки рук. При выполнении обычных хирургических операций так делать нельзя, так как любое повреждёние перчатки может привести к инфицированию операционной раны.
Обработка операционного поля
Предварительно проводят санитарно-гигиеническую обработку (мытьё в ванне или под душем, смену постельного и нательного белья). В день операции сбривают волосяной покров в области операционного поля (сухое бритьё). На операционном столе операционное поле обрабатывают химическими антисептиками (органическими йодсодержащими препаратами, хлоргексидином, первомуром, АХД, стерильными клеящимися плёнками). При этом соблюдают следующие правила:
• широкая обработка;
• последовательность «от центра - к периферии»;
• загрязнённые участки обрабатывают в последнюю очередь;
• многократность обработки в ходе операции (правило Филончи- кова-Гроссиха): обработку кожи выполняют перед отграничением
стерильным бельём, непосредственно перед разрезом, а также перед наложением кожных швов и после него.
Правила подготовки к выполнению операции
Кроме знания основ обработки рук хирурга, операционного поля, стерилизации инструментов и т.д., необходимо соблюдать определён- ную последовательность действий перед началом любой хирургической операции. Обычно подготовку к хирургическому вмешательству проводят следующим образом.
Первой к операции готовится операционная сестра. Она переодевается в специальный операционный костюм, надевает бахилы, колпак и маску. Затем в предоперационной она проводит обработку рук по одному из указанных выше способов, после чего входит в операционную, открывает бикс со стерильным бельём (пользуясь специальной ножной педалью для открывания крышки бикса) и надевает на себя стерильный халат, одновременно попадая обеими руками в его рукава, не касаясь при этом ни халатом, ни руками посторонних предметов, что может привести к нарушению стерильности. После этого сестра завязывает на рукавах халата завязки, а сзади халат завязывает санитар, его руки нестерильны, поэтому он может касаться только внутренней поверхности халата и той его части, которая оказывается на спине сестры и в последующем считается нестерильной.
Вообще в течение всей операции стерильным считают халат сестры и хирурга спереди до пояса. Стерильные руки нельзя поднимать выше плеч и опускать ниже пояса, что связано с возможностью нару- шения стерильности при неосторожных движениях.
После облачения в стерильную одежду сестра надевает стерильные перчатки и накрывает стерильный стол для выполнения вмешательства: малый (или большой) операционный столик покрывают четырьмя слоями стерильного белья, затем на него в определённой последовательности выкладывают необходимые для операции стерильные инструменты и перевязочный материал.
Хирург и ассистенты переодеваются и обрабатывают руки аналогичным образом. После этого один из них получает из рук сестры длинный инструмент (обычно корнцанг) с салфеткой, смоченной антисептиком, и производит обработку операционного поля, несколько раз меняя салфетку с антисептиком. Затем сестра надевает на хирурга и ассистента стерильные халаты, набрасывая их на вытянутые стерильные руки, и завязывает завязки на запястьях. Сзади халаты завязывает санитар.
После облачения в стерильные халаты хирурги ограничивают операционное поле стерильным хирургическим бельём (простынями, подкладными или полотенцами), закрепляя его специальными бельевыми зажимами или цапками. Сестра надевает на руки хирургов стерильные перчатки. Ещё раз проводят обработку кожи и выполняют разрез, то есть начинают проведение хирургической операции.
Способы контроля стерильности
Все действия по обработке и стерилизации инструментов, белья и прочего подлежат обязательному контролю. Контролируют как эффективность стерилизации, так и качество предстерилизационной подготовки.
Контроль стерильности
Методы контроля стерильности делят на прямой и непрямые. Прямой метод
Прямой метод контроля стерильности - бактериологическое исследование: специальной стерильной палочкой проводят по стерильным инструментам (коже рук хирурга или операционного поля, опе- рационному белью и пр.), после чего помещают её в стерильную пробирку и отправляют в бактериологическую лабораторию, где проводят посев на различные питательные среды и таким образом определяют бактериальную загрязнённость.
Бактериологический метод контроля стерильности наиболее точен. Отрицательный момент - длительность проведения исследования: результат посева бывает готов лишь через 3-5 сут, а использо- вать инструменты нужно непосредственно после стерилизации. Поэтому бактериологическое исследование проводят в плановом порядке и по его результатам судят о методических погрешностях в работе медицинского персонала или дефектах используемого оборудования. По существующим нормативам, несколько различающимся для разного вида инструментария, бактериологическое исследование необходимо проводить 1 раз в 7-10 дней. Кроме того, 2 раза в год подобные исследования во всех подразделениях больницы проводят районные и городские санитарно-эпидемиологические службы.
Непрямые методы
Непрямые методы контроля используют в основном при термических способах стерилизации. С их помощью можно определить величину температуры, при которой проводили обработку, не давая точ-
ный ответ на вопрос о присутствии или отсутствии микрофлоры. Преимущество непрямых методов в быстроте получения результата и возможности их использования при каждой стерилизации.
При автоклавировании в бикс обычно укладывают ампулу (пробирку) с порошкообразным веществом, имеющим температуру плав- ления в пределах 110-120 ?С. После стерилизации при открытии бикса сестра прежде всего обращает внимание на эту ампулу: если вещество расплавилось, то материал (инструменты) можно считать стерильными, если же нет - нагревание было недостаточным и пользоваться таким материалом нельзя, так как он нестерилен. Для подобного метода наиболее часто используют бензойную кислоту (температура плавления 120 ?С), резорцин (температура плавления 119 ?С), антипирин (температура плавления 110?С). Вместо ампулы в бикс можно поместить термоиндикатор или максимальный термометр, по которому также можно определить, какова была температура во время обработки.
Аналогичные непрямые способы используют при стерилизации в сухожаровом шкафу. Однако здесь применяют вещества с более вы- сокой температурой плавления (аскорбиновая кислота - 190 ?С, янтарная кислота - 190 ?С, тиомочевина - 180 ?С), другие термоиндикаторы или термометры.
Контроль качества предстерилизационной обработки
Для контроля качества предстерилизационной обработки используют химические вещества, с помощью которых можно обнаружить на инструментах следы неотмытой крови или остатки моющих средств. Реактивы обычно изменяют свой цвет в присутствии соответствующих веществ (крови, щелочных моющих средств). Методы используют после проведения обработки перед стерилизацией.
Для обнаружения так называемой скрытой крови наиболее часто применяют бензидиновую пробу.
Для выявления следов моющих веществ используют кислотно-щелочные индикаторы, наиболее распространена фенолфталеиновая проба.
Профилактика имплантационной инфекции
Имплантация - внедрение, вживление в организм больного искусственных, чужеродных материалов и приспособлений с опреде- лённой лечебной целью.
Особенности профилактики имплантационной инфекции
Профилактика имплантационной инфекции - обеспечение строжайшей стерильности всех предметов, внедряемых в организм больного. В отличие от контактного пути распространения инфекции, при имплантационном отмечают практически 100% контагиозность. Оставаясь в организме больного, где существуют благоприятные условия (температура, влажность, питательные вещества), микроорганизмы долго не погибают и часто начинают размножаться, вызывая нагноение. При этом внедрённое в организм инородное тело в последующем длительно поддерживает воспалительный процесс. В части случаев происходит инкапсуляция колоний микроорганизмов, которые не погибают и могут стать источником вспышки гнойного процесса через месяцы или годы. Таким образом, любое имплантированное тело - возможный источник так называемой дремлющей инфекции.
Источники имплантационной инфекции
Что же хирурги «оставляют» в организме больного? Прежде всего шовный материал. Без этого не обходится практически ни одно вмешательство. В среднем во время полостной операции хирург накла- дывает около 50-100 швов.
Вероятным источником имплантационной инфекции становятся дренажи - специальные трубки, предназначенные для оттока жид- костей, реже воздуха (плевральный дренаж) или предназначенные для введения лекарств (катетеры). Учитывая этот путь распространения инфекции, существует даже понятие «катетерный сепсис» (сепсис - тяжёлое общее инфекционное заболевание, см. главу 12).
Кроме шовного материала и дренажей, в организме больного остаются протезы клапанов сердца, сосудов, суставов и т.д., различные металлические конструкции (скобки, скрепки из шовных аппаратов, винты, спицы, шурупы и пластинки для остеосинтеза), специальные приспособления (кава-фильтры, спирали, стенты и пр.), синтетическая сетка, гомофасция, а иногда и трансплантированные органы.
Все имплантаты, безусловно, должны быть стерильны. Способ стерилизации зависит от того, из какого материала они выполнены. Многие протезы имеют сложную конструкцию и строгие специальные правила стерилизации. Если резиновые дренажи и катетеры можно стерилизовать в автоклаве или кипятить, то некоторые изделия из пластмассы, а также из разнородных материалов следует стерилизовать с помощью химических методов (в растворах антисептиков или газовом стерилизаторе).
В то же время сейчас основным, практически наиболее надёжным и удобным методом признана заводская стерилизация γ-лучами.
Основным вероятным источником имплантационной инфекции остаётся шовный материал, постоянно используемый хирургами.
Стерилизация шовного материала
Виды шовного материала
Шовный материал неоднороден, что связано с разными его функциями. В одном случае наиболее важна прочность нитей, в другом - их рассасывание со временем, в третьем - инертность по отношению к окружающим тканям и т.д. Во время операции хирург для каждого конкретного шва выбирает самый подходящий вид нити. Существует достаточное разнообразие видов шовного материала.
Шовный материал естественного и искусственного происхождения
К шовному материалу естественного происхождения относят шёлк, хлопчатобумажную нить и кетгут. Происхождение первых двух видов общеизвестно. Кетгут изготавливают из подслизистого слоя кишки крупного рогатого скота. Шовный материал искусственного происхождения в настоящее время представлен огромным количеством нитей, созданных из синтетических химических веществ: капрон, лавсан, фторлон, полиэстер, дакрон и пр.
Рассасывающийся и нерассасывающийся шовный материал
Рассасывающиеся нити используют для сшивания быстро срастающихся тканей в тех случаях, когда не нужна высокая механичес- кая прочность. Таким материалом сшивают мышцы, клетчатку, слизистые оболочки органов желудочно-кишечного тракта, жёлчных и мочевых путей. В последнем случае наложение рассасывающихся швов позволяет избежать образования конкрементов вследствие оседания солей на лигатурах. Классический пример рассасывающегося шовного материала - кетгут. Кетгутовые нити полностью рассасываются в организме через 2-3 нед. Удлинения сроков рассасывания, а также увеличения прочности кетгута достигают импрегнацией нитей металлами (хромированный кетгут, реже - серебряный кетгут), в этом случае сроки рассасывания увеличиваются до 1-2 мес.
К синтетическим рассасывающимся материалам относят дексон, викрил, оксцилон. Сроки их рассасывания примерно такие же, как у хромированного кетгута, но они обладают повышенной прочностью, что позволяет использовать более тонкие нити.
Все остальные нити (шёлк, капрон, лавсан, полиэстер, фторлон и пр.) называют нерассасывающимися - они остаются в организме больного на всю жизнь (кроме снимаемых кожных швов).
Шовный материал с различным строением нити
Различают плетёный и кручёный шовный материал. Плетёный труднее изготавливать, но он более прочен. В последнее время успехи химии привели к возможности использования нити в виде моноволокна, обладающего высокой механической прочностью при малом диаметре. Именно мононити применяют в микрохирургии, косметической хирургии, при операциях на сердце и сосудах.
Травматический и атравматический шовный материал
В течение многих лет во время хирургической операции операционная сестра непосредственно перед наложением шва вдевала соот- ветствующую нить в разъёмное ушко хирургической иглы. Такой шовный материал в настоящее время называют травматическим.
В последние десятилетия широкое распространение получил атравматический шовный материал. Нить в заводских условиях прочно соединена с иглой и предназначена для наложения одного шва. Основное преимущество атравматического шовного материала - примерное соответствие диаметра нити диаметру иглы (при использовании травматического материала толщина нити значительно меньше диаметра ушка иглы), таким образом, нить практически полностью закрывает собой дефект в тканях после прохождения иглы. В связи с этим именно атравматический шовный материал необходимо использовать при сосудистых и косметических швах. Учитывая также остроту одноразовых игл и удобство в работе, следует полагать, что в ближайшее время атравматический шовный материал постепенно полностью вытеснит травматический.
Толщина нитей
Для удобства в работе всем нитям в зависимости от их толщины присвоены номера. Самая тонкая нить имеет ?0, самая толстая - ?10. При общехирургических операциях обычно используют нити
от ?1 до ?5. Нить ?1, например, можно использовать для прошивания или перевязки мелких сосудов, наложения серо-серозных швов на стенку кишки. Нити ?2 и 3 - для перевязки сосудов сред- него калибра, наложения серозно-мышечных швов на кишку, ушивания брюшины и пр. Нить ?5 обычно применяют для сшивания апоневроза.
При выполнении сосудистых операций, особенно микрохирургических вмешательств, необходимы ещё более тонкие нити, чем нить ?0. Таким нитям стали присваивать ??1/0, 2/0, 3/0 и т.д. Самая тонкая нить, используемая сейчас в офтальмологии и при операциях на лимфатических сосудах, имеет ?10/0. Следует отметить, что нити отличаются и по другим свойствам: одни лучше скользят и склонны к развязыванию, другие пружинят при натяжении, более или менее инертны по отношению к тканям, более или менее прочны и т.д.
В последнее время получили распространение нити, обладающие антимикробной активностью за счёт введения в их состав антисептиков и антибиотиков (летилан-лавсан, фторлон и др.).
Несколько особняком стоят металлические скрепки, клеммы, клипсы, изготавливаемые из нержавеющей стали, титана, тантала и других сплавов.
Этот вид шовного материала используют в специальных сшивающих аппаратах.
Способы стерилизации шовного материала
В настоящее время основной способ стерилизации шовного материала - лучевая стерилизация в заводских условиях. Это в полной мере касается атравматического шовного материала: иглу с нитью по- мещают в отдельную герметичную упаковку, на которой указаны размеры, кривизна и вид (колющая или режущая) иглы, материал, длина и номер нити. Шовный материал стерилизуют, затем он в упаковке поступает в лечебные учреждения.
Также можно стерилизовать и просто нити. Кроме того, отрезки нитей можно поместить в герметичные стеклянные ампулы со специальным антисептическим раствором, а катушки с нитями - в специальные герметичные контейнеры с таким же раствором.
Классические способы стерилизации шёлка (метод Кохера) и кетгута (метод Ситковского в парах йода, методы Губарева и Клаудиуса в спиртовом и водном растворах Люголя) в настоящее время запрещены для использования из-за их длительности, сложности и не всегда достаточной эффективности.
Стерилизация конструкций, протезов, трансплантатов
Способ стерилизации имплантатов целиком зависит от материала, из которого они изготовлены.
Металлические конструкции для остеосинтеза (пластинки, шурупы, винты, спицы) стерилизуют вместе с металлическими нережу- щими инструментами в автоклаве или сухожаровом шкафу.
Более сложные протезы (протезы клапанов сердца, суставов), состоящие не только из металлических, но и из пластмассовых деталей, лучше стерилизовать химическими способами - в газовом стерилизаторе или путём замачивания в растворах антисептиков.
В последнее время ведущие фирмы-производители протезов выпускают их в герметичных упаковках, стерилизованных лучевым методом.
Кроме различных конструкций и протезов, источником имплантационной инфекции могут стать аллогенные органы, изъятые из другого организма при операции трансплантации. Стерилизация трансплантатов невозможна, поэтому при заборе органов необходимо соблюдать строжайшую стерильность: операции забора выполняют с соблюдением тех же правил асептики, что и обычные хирургические вмешательства. После извлечения из организма донора и промывания стерильными растворами орган помещают в специальный герметичный контейнер, где он находится до трансплантации в стерильных условиях.
Эндогенная инфекция и её значение в хирургии
Эндогенной называют инфекцию, источник которой находится в организме самого больного (см. рис. 2-1). Её источники - кожа больного, желудочно-кишечный тракт, ротовая полость, а также очаги ин- фекции при наличии сопутствующих заболеваний. Наиболее частыми из них бывают кариозные зубы, воспалительные заболевания мочевыводящих путей, хронический тонзиллит, аднексит, хронический бронхит.
Из очага инфекции в рану микроорганизмы могут попадать по кровеносным сосудам (гематогенно), по лимфатическим сосудам (лим- фогенно) и непосредственно (контактно).
Профилактика эндогенной инфекции - обязательный компонент современной хирургии. Различают профилактику эндогенной инфекции при плановой и экстренной операциях.
Профилактика при плановой операции
Плановую операцию следует выполнять на максимально благоприятном фоне. Поэтому одна из задач предоперационного периода - выявление возможных очагов эндогенной инфекции. Существует мини- мум обследования, проводимый всем больным, даже самым «крепким», ничем, кроме основного заболевания, раньше не болевшим. Он включает клинический анализ крови, общий анализ мочи, биохимический анализ крови, флюорографию грудной клетки, электрокардиографию, анализ крови на RW (реакция Вассермана - выявляет заболевание сифилисом) и форму 50 (анализ на антитела к ВИЧ), заключение сто- матолога о санации полости рта, для женщин - заключение гинеколога. Если при обследовании выявлен источник эндогенной инфекции (кариес, аднексит и пр.), плановую операцию нельзя выполнять до тех пор, пока воспалительный процесс не будет ликвидирован. В эпидемию гриппа важно следить за тем, чтобы не взять в операционную пациента, находящегося в продромальном периоде. После пере- несённого острого инфекционного заболевания нельзя оперировать в плановом порядке ещё в течение 2 нед после полного выздоровления.
Профилактика перед экстренной операцией
Иная ситуация складывается при оказании экстренной помощи. Здесь полноценное обследование в короткий период времени невозможно, да и в любом случае отменить жизненно необходимую операцию нельзя. Но всё же следует знать о существовании очагов эндогенной инфекции для того, чтобы непосредственно перед операцией и в послеоперационном периоде назначить дополнительное лечение (антибиотики и пр.).
Госпитальная инфекция
Госпитальная инфекция - заболевание или осложнение, развитие которого связано с инфицированием больного, произошедшим во время его нахождения в стационаре.
Госпитальную инфекцию в последнее время называют нозокомиальной (noso - болезнь, komos - приобретение), подчеркивая то, что во всех случаях заболевание или развившееся осложнение развилось в стационаре в результате проведения лечебно-диагностического процесса.
Госпитальная инфекция остаётся важнейшей проблемой хирургии, несмотря на постоянное совершенствование методов асептики и антисептики.
Общая характеристика
Госпитальная инфекция имеет характерные особенности.
• Возбудители инфекции устойчивы к основным антибиотикам и антисептическим средствам. Это связано с пассированием микрофлоры в условиях хирургического стационара, где в воздухе, на различных поверхностях, в организме больных присутствуют низкие концентрации антимикробных средств.
• Возбудители инфекции - обычно условно-патогенные микроорганизмы, наиболее часто это стафилококк, клебсиеллы, кишечная палочка, proteus vulgaris и пр.
• Инфекция возникает у ослабленных в результате болезни или операции пациентов, часто она бывает суперинфекцией.
• Часто возникают массовые поражения одним штаммом микроорганизма, проявляющиеся сходной клинической картиной заболевания (осложнения).
Из представленных характеристик ясно, что возникающие заболевания или осложнения бывают тяжёлыми, лечить их сложно. По- этому особое значение имеет профилактика госпитальной инфекции.
Профилактика
Основные меры профилактики госпитальной инфекции:
• сокращение количества предоперационных койко-дней;
• учёт при госпитализации особенностей заполнения палат (в одной палате должны находиться больные с примерно одинаковой длительностью пребывания в стационаре);
• ранняя выписка с контролем на дому;
• смена антисептических средств и антибиотиков, используемых в отделении;
• рациональное назначение антибиотиков;
• желательно закрытие хирургических стационаров на проветривание (1 мес в год); эта мера обязательна для гнойных отделений и при вспышке госпитальной инфекции.
Проблема СПИДа в хирургии
С распространением синдрома приобретённого иммунодефицита (СПИД) хирургия встала перед новыми проблемами. Учитывая, что у хирургических больных есть раны, существует возможность контакта с кровью и другими жидкими средами организма, важнейшей
стала задача предупреждения попадания в больничной среде в организм больного вируса иммунодефицита человека (ВИЧ).
Всю профилактику СПИДа в хирургии можно разделить на четыре самостоятельных направления: выявление вирусоносителей, выявление больных ВИЧ-инфекцией, соблюдение техники безопасности медпер- соналом и изменение правил стерилизации инструментов (рис. 2-8).
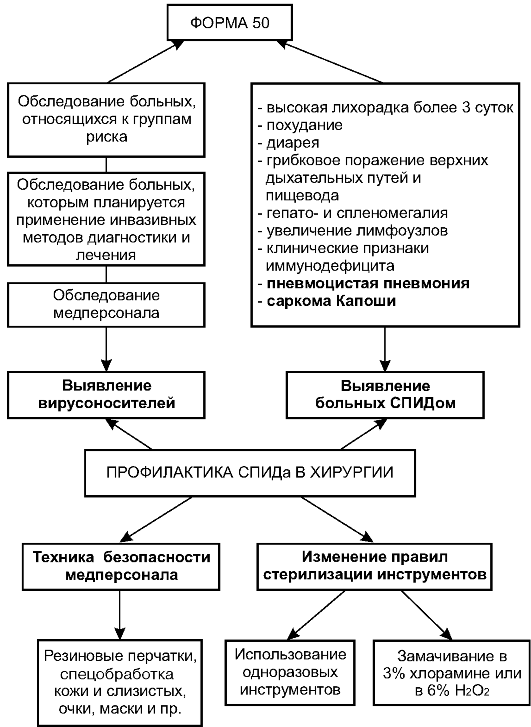
Рис. 2-8. Основные направления профилактики ВИЧ-инфекции в хирургии
Выявление вирусоносителей
Эти мероприятия необходимы для выявления больных хирургического отделения - возможных источников передачи возбудителя. Всех больных, относимых к группе риска (наркоманы, гомосексуалисты; пациенты, переболевшие гепатитом В или С, венерическими заболеваниями и пр.), а также подвергшихся инвазивным методам диагностики и лечения, необходимо обследовать на ВИЧ (анализ крови - форма 50). Кроме того, 1 раз в 6 мес все работники хирургических отделений, операционных блоков, отделений переливания крови, гемодиализа, лабораторий, то есть всех служб, где возможен контакт с кровью больного, сдают кровь на биохимический анализ, анализ на австралийский антиген, RW и форму 50.
Выявление больных СПИДом
Существует комплекс характерных проявлений ВИЧ-инфекции. Для того чтобы не пропустить это заболевание при наличии даже од- ного из представленных на схеме симптомов (см. рис. 2-8), врач всегда обязан провести исследование крови пациента (форма 50). Следует помнить, что два практически абсолютных признака СПИДа - пневмоцистная пневмония и саркома Капоши.
Техника безопасности медперсонала
Первое и самое главное: все манипуляции, при которых возможен контакт с кровью, необходимо выполнять в перчатках!
Это касается забора крови на анализ, инъекций, постановки капельниц, исследований крови в лаборатории, введения зонда, кате- теризации мочевого пузыря и пр. Никаких, даже самых минимальных, операций без перчаток!
Кроме этого, существует перечень определённых мер безопасности. Вот лишь некоторые из них (Приказ ?86 от 30.08.89 МЗ СССР):
• ношение специальных масок (очков) во время операции;
• при попадании на кожу или слизистую оболочку (конъюнктиву) каких-либо жидкостей больного необходимо провести обработку антисептиками согласно инструкции;
• при попадании биологических жидкостей на столы, микроскопы и прочие инструменты их поверхность обязательно подлежит дезинфекции;
• пробирки из лаборатории можно использовать повторно только после стерилизации.
Изменение правил стерилизации инструментов
Во-первых, это максимальное использование одноразовых инструментов, прежде всего шприцев. Запрещено использование систем для внутривенного вливания многократного применения.
Во-вторых, хирургические инструменты после использования перед прохождением обычной предстерилизационной подготовки и последующей стерилизации первоначально необходимо замачивать в сильных антисептиках (дезинфицировать). Для этого можно использовать только 3% раствор хлорамина (замачивание на 60 мин) и 6% раствор перекиси водорода (замачивание на 90 мин).
Антисептика
В отличие от асептики, где основным мерилом эффективности мероприятий считают их мощный бактерицидный эффект, надёжность и длительность стерилизации, в антисептике, когда препараты и методы уничтожают инфекцию внутри живого организма, крайне важно, чтобы они были безвредны, не токсичны для различных органов и систем, не вызывали серьёзных побочных эффектов. Кроме того, используя антисептические методы, можно не просто уничтожать микроорганизмы, а стимулировать различные механизмы в организме больного, направленные на подавление инфекции.
Выделяют виды антисептики в зависимости от природы используемых методов: механическая, физическая, химическая и биологи- ческая антисептика.
В практике обычно сочетают разные виды антисептики. Например, в гнойную рану вводят тампон из марли, способствующий оттоку раневого отделяемого благодаря гигроскопичности материала (физическая антисептика), и смачивают его борной кислотой (химическая антисептика). При плеврите для эвакуации экссудата плевральную полость пунктируют (механическая антисептика), после чего вводят раствор антибиотика (биологическая антисептика). Таких примеров очень много.
Механическая антисептика
Механическая антисептика - уничтожение микроорганизмов механическими методами. Конечно, в буквальном смысле механически удалить микроорганизмы технически невозможно, но можно уда-
лить участки ткани, насыщенные бактериями, инфицированные сгустки крови, гнойный экссудат. Механические методы признаны основными: трудно бороться с инфекцией химическими и биологическими методами, если не удалён очаг инфекции.
На схеме (рис. 2-9) представлены основные мероприятия, относимые к механической антисептике.
Туалет раны
Туалет раны выполняют практически при любой перевязке и в несколько изменённом виде - при оказании первой врачебной помо- щи при случайном ранении.
Во время перевязки снимают пропитанную отделяемым повязку, обрабатывают кожу вокруг раны, снимая при этом отслоившийся эпидермис, следы раневого экссудата, остатки клеола (см. главу 3). При необходимости пинцетом или зажимом с марлевым шариком удаляют гнойный экссудат, инфицированные сгустки, свободно лежащие
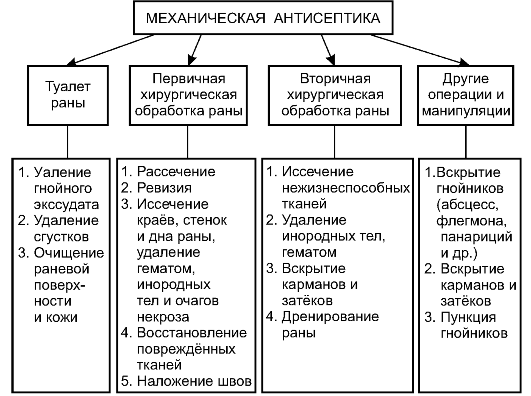
Рис. 2-9. Основные мероприятия механической антисептики
некротические ткани и пр. Мероприятия простые, но очень важные. Их соблюдение позволяет ликвидировать около 80-90% микроорга- низмов в ране и вокруг неё.
Первичная хирургическая обработка раны
Следующее и самое важное мероприятие механической антисептики - первичная хирургическая обработка раны. Подробно её этапы, показания и противопоказания к проведению рассмотрены в главе 4.
Первичная хирургическая обработка раны позволяет превратить инфицированную рану в рану стерильную (асептическую) за счёт иссечения краёв, стенок и дна раны вместе с инородными телами и зонами некроза.
Таким образом удаляются все ткани, соприкасавшиеся с нестерильным предметом и внешней средой, в которых могут находиться микроорганизмы. Такой хирургический метод - основной способ лечения инфицированных ран.
Вторичная хирургическая обработка раны
В отличие от первичной, вторичную хирургическую обработку выполняют при наличии уже инфицированной раны. В этом случае манипуляции менее агрессивны: удаляют некротические ткани, представляющие хорошую питательную среду для жизнедеятельности микроорганизмов. Кроме того, необходимо выявить, нет ли в ране углублений, карманов или затёков, из которых затруднено вытекание экссудата. При наличии узкого хода, ведущего к полости с гноем, самостоятельное дренирование бывает обычно недостаточным: полость с гнойным экссудатом увеличивается в размерах, прогрессирует воспалительный процесс. Если же ход рассечь и обеспечить свободный отток гноя, быстро начинается купирование воспалительного процесса.
Другие операции и манипуляции
К антисептическим мероприятиям относят и ряд оперативных вмешательств. Это прежде всего вскрытие гнойников: абсцессов, флегмон и пр. «Uvi pus - ubi es» (видишь гной - выпусти его) - основной принцип гнойной хирургии. Пока не сделан разрез и не эвакуирован гной из очага, никакие антибиотики и антисептики не дадут возможности справиться с заболеванием.
В хирургии не принято называть антисептическими такие операции, как аппендэктомия при остром аппендиците, холецистэктомия при остром холецистите и подобные, хотя, по сути, при них удаляют орган, содержащий огромное скопление микроорганизмов, то есть в какой-то степени их тоже можно считать мерами механической антисептики.
В некоторых случаях эффективна пункция гнойника. Так поступают, например, при гнойном гайморите (пунктируют гайморову пазуху), плеврите (пунктируют плевральную полость). При гнойниках, находящихся в глубине организма, осуществляют пункцию под контролем ультразвукового исследования (УЗИ).
Таким образом, по существу, механическая антисептика - лечение инфекции истинно хирургическим методом, с помощью хирургических инструментов и скальпеля.
Физическая антисептика
Физическая антисептика - уничтожение микроорганизмов с помощью физических методов. Основные из них представлены на рис. 2-10.
Гигроскопичный перевязочный материал
Введение в рану гигроскопичного материала значительно увеличивает объём эвакуированного экссудата. Обычно используют марлю в виде тампонов, шариков и салфеток различных размеров. Кроме того, при- меняют гигроскопическую (белую) вату или ватно-марлевые тампоны.
Существует метод Микулича: в рану укладывают салфетку, к ней привязывают длинную нить, выводимую наружу, всю полость внутри салфетки наполняют шариками. В последующем при перевязках шарики вынима- ют и заменяют новыми, а салфетку держат до конца фазы гидратации.
Введённый в рану марлевый тампон в среднем сохраняет свои свойства «высасывать» раневое отделяемое около 8 ч, а затем пропитывается экссудатом и становится препятствием для оттока. Перевязывать больных 3 раза в сут невозможно, да и не нужно. Поэтому, чтобы тампон не стал обтуратором, его нужно вводить в рану рыхло, чтобы через 8 ч отток отделяемого мог идти мимо самого тампона.
Гипертонические растворы
Для улучшения оттока из раны используют гипертонические растворы - растворы, осмотическое давление действующего вещества кото-
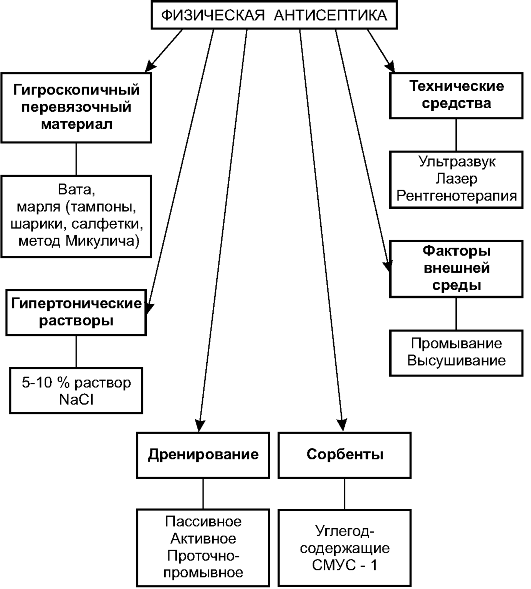
Рис. 2-10. Основные мероприятия физической антисептики
рых выше, чем в плазме крови. Чаще всего используют 10% раствор натрия хлорида (официнальный гипертонический раствор). В детской хирургии применяют 5% раствор натрия хлорида. При смачивании тампонов гипертоническим раствором за счёт разницы осмотического давления отток жидкости из раны происходит более активно.
Дренирование
Крайне важный элемент физической антисептики - дренирование. Этот метод применяют при лечении всех видов ран, после боль-
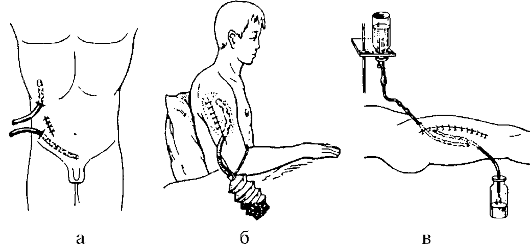
Рис. 2-11. Виды дренирования: а - пассивное; б - активное; в - проточно-промывное
шинства операций на грудной и брюшной полостях, он основан на свойствах капиллярности и сообщающихся сосудов.
Различают три основных вида дренирования: пассивное, активное и проточно-промывное (рис. 2-11).
Пассивное дренирование
Для пассивного дренирования используют полоски перчаточной резины, так называемый «сигарообразный дренаж» (когда внутрь резиновой перчатки или её пальца вводят тампон, смоченный антисеп- тиком), резиновые и полихлорвиниловые трубки. В последнее время широкое применение нашли двухпросветные трубки: по ним в силу законов капиллярности отток жидкости происходит активнее. При пассивном дренировании отток идёт по принципу сообщающихся сосудов, поэтому дренаж должен находиться в нижнем углу раны, а второй свободный его конец - ниже раны.
На дренаже обычно дополнительно делают несколько боковых отверстий (на случай закупорки основного). Для предотвращения смещения дренажей их следует фиксировать к коже специальными швами. Самопроизвольное выпадение дренажной трубки из раны нежелательно (нарушается процесс дренирования). Однако ещё более опасна миграция дренажа внутрь, особенно в грудную или брюшную полость, что требует впоследствии достаточно сложных мероприятий.
Наружный конец дренажа либо оставляют в повязке, либо опускают во флакон с антисептиком или специальный герметичный полиэтиленовый пакет (чтобы отделяемое не стало источником экзогенной инфекции для других больных).
Активное дренирование
При активном дренировании в области наружного конца дренажа создают отрицательное давление. Для этого к дренажам прикрепляют специальную пластмассовую гармошку, резиновый баллончик или электрический отсос. Активное дренирование возможно при герметичности раны, когда на неё на всём протяжении наложены кожные швы.
Проточно-промывное дренирование
При проточно-промывном дренировании в рану устанавливают не меньше двух дренажей. По одному (или нескольким) из них посто- янно в течение суток осуществляют введение жидкости (лучше антисептического раствора), а по другому (другим) она вытекает.
Введение жидкости в дренаж осуществляют наподобие внутривенных капельных вливаний. Способ очень эффективен и позволяет в части случаев зашивать наглухо даже инфицированные раны, что впоследствии ускоряет процесс заживления. Важно следить за тем, чтобы в ране не было задержки жидкости: количество оттекающей жидкости должно быть равно количеству введённой. Подобный метод можно использовать при лечении перитонита, тогда его называют перитонеальным диализом. Если, кроме антисептика, в рану вводят протеолитические ферменты, такой метод называют проточным ферментативным диализом. Это ещё один из примеров смешанной антисептики - сочетание физического, химического и биологического методов.
Сорбенты
В последнее время всё чаще применяют сорбционный способ лечения ран: в рану вводят вещества, адсорбирующие токсины и микроорганизмы. Обычно это углеродсодержащие вещества в виде порошка или волокон. Наиболее часто используют лигнин гидролизный и различные угли, предназначенные для гемосорбции и гемодиализа, например СМУС-1.
Факторы внешней среды
В лечении ран с целью борьбы с микроорганизмами можно использовать и факторы внешней среды. Наиболее распространены промывание и высушивание раны.
При промывании раны вместе с раствором выводятся участки некротических тканей, инородные тела, вымывается гнойный экссудат.
Раны можно промыть обильно смоченным тампоном, шприцем или вводя жидкость через дренаж. Большинство гнойных ран промывают во время перевязок. Метод постоянного промывания раны (про- точно-промывное дренирование) был описан ранее.
Высушивание ран (больные находятся в палатах с высокой температурой воздуха и малой влажностью) обычно применяют при ожо- гах. На ранах при этом образуется струп - своеобразная биологическая повязка, и микроорганизмы гибнут под воздействием факторов местного иммунитета.
Технические средства
Использование технических средств - важный раздел современной физической антисептики.
Ультразвук
Ультразвук используют при лечении гнойных ран. В рану наливают раствор антисептика и вводят в неё наконечник прибора с низкочастотными ультразвуковыми колебаниями. Метод называют ультразвуковой кавитацией раны. Колебания жидкости способствуют улучшению микроциркуляции в стенках раны, отторжению некротических тканей. Кроме того, происходит ионизация воды, а ионы водорода и гидроксил-ионы нарушают окислительно-восстановительные процессы в микробных клетках.
Лазер
Лазерное излучение малой мощности (обычно используют газовый углекислый лазер) активно применяют в гнойной хирургии. Бактерицидное действие на стенки раны обеспечивает успех операций в тех случаях, когда обычно развивается гнойный процесс.
Ультрафиолетовые лучи
Бактерицидное действие ультрафиолетового облучения (УФО) используют для уничтожения микроорганизмов на раневой поверхности: облучают область раны, трофических язв и т.д.
В последнее время лазерное излучения и УФО используются для облучения крови как экстракорпорально, так и внутри сосудов. Для этого созданы специальные аппараты, однако эти методы уместнее отнести к биологической антисептике, так как здесь основную роль играет не бак- терицидное действие, а стимуляция защитных сил организма больного.
Рентгенотерапия
Рентгеновское излучение применяют для подавления инфекции в небольших, глубоко расположенных очагах, Так можно лечить костный панариций и остеомиелит, воспаление после операций в брюшной полости и др.
Химическая антисептика
Химическая антисептика - уничтожение микроорганизмов в ране, патологическом очаге или организме больного и в среде вокруг него с помощью различных химических веществ. Химическая антисептика получила широкое распространение в хирургии. Создают, производят и с успехом применяют огромное количество препаратов, обладающих бактерицидной активностью.
Классификация антисептиков
по назначению и способу применения
Выделяют дезинфицирующие средства, антисептические вещества наружного применения и химиотерапевтические средства.
• Дезинфицирующие средства используют в асептике для обработки инструментов, мытья стен, полов, обработки предметов ухода и пр.
• Антисептические вещества применяют наружно для обработки кожи, рук хирурга, промывания ран и слизистых оболочек.
• Химиотерапевтические средства вводят внутрь, они оказывают резорбтивное действие в организме больного, подавляя рост бактерий в различных патологических очагах.
Основные группы химических антисептиков
Разделение антисептиков по химическому строению традиционно и наиболее удобно. Выделяют 16 групп химических антисептиков.
1. Группа галоидов
Йод - 1-5% спиртовая настойка, антисептическое средство наружного применения. Используют для обработки кожи вокруг раны при перевязке, для обработки ссадин, царапин, поверхностных ран. Обладает выраженным дубящим действием.
Йод + калия йодид - 1% раствор, «синий йод». Антисептик для наружного применения: для промывания ран, полоскания зева.
Повидон-йод - органическое соединение йода (0,1 - 1% свободного йода). Антисептическое средство наружного применения. Используют для обработки кожи при перевязках и операциях, а также для обработки ран (аэрозоль).
Раствор Люголя содержит йод и йодид калия. Можно использовать водный и спиртовой растворы. Препарат комбинированного действия. Как дезинфицирующее средство применяют для стерилизации кетгута, как химиотерапевтическое средство - для лечения заболеваний щитовидной железы.
Хлорамин Б - 1-3% водный раствор. Дезинфицирующее средство. Используют для дезинфекции предметов ухода, резиновых инструментов, помещений.
2. Соли тяжёлых металлов
Сулема - в концентрации 1:1000 для дезинфекции перчаток, пред- метов ухода, как этап в стерилизации шёлка. В настоящее время в связи с токсичностью её практически не применяют.
Оксицианид ртути - дезинфицирующее средство. В концентрации 1:10 000, 50 000 пригоден для стерилизации оптических инструментов.
Нитрат серебра - антисептическое средство наружного применения. В виде 0,1-2,0% раствора используют для промывания конъюнктивы и слизистых оболочек. 5-20% растворы обладают выраженным прижигающим действием и служат для обработки избыточных грануляций, ускорения рубцевания пупка у новорождённых и пр.
Серебра протеинат - антисептическое средство наружного применения, обладает вяжущим действием. Используют для смазывания слизистых оболочек, промывания мочевого пузыря при воспалительном процессе в нём.
Оксид цинка - антисептическое средство наружного применения. Входит в состав многих присыпок и паст, обладающих противовоспалительным эффектом, предотвращает развитие мацерации кожи.
3. Спирты
Этиловый спирт - дезинфицирующее средство (стерилизация шовного материала, обработка инструментов) и антисептическое средство наружного применения (обработка рук хирурга и операционного поля, краёв раны при перевязках, для компрессов и пр.). 70% спирт обладает антисептическим действием, а 96% - ещё и дубящим. В настоящее время широкое применение для обработки рук хирурга
и хирургических инструментов нашли препараты АХД-2000 (активные вещества - этанол и эфир полиольной жирной кислоты) и АХД-2000-специаль (в состав дополнительно входит хлоргексидин).
4. Альдегиды
Формалин - 37% раствор формальдегида. Сильное дезинфицирующее средство. 0,5-5,0% растворы используют для дезинфекции перчаток, дренажей, инструментов. Эффективен против эхинококка. Применяют также при фиксации препаратов для гистологического исследования. В сухом виде пригоден для стерилизации в газовых стерилизаторах, в частности, оптических инструментов.
Лизол - сильное дезинфицирующее средство. 2% раствор служит для дезинфекции предметов ухода, помещений, замачивания загряз- нённых инструментов. В настоящее время практически не применяют из-за высокой токсичности.
5. Красители
Бриллиантовый зелёный - антисептическое средство наружного применения. 1-2% спиртовой (или водный) раствор используют для обработки поверхностных ран и ссадин слизистой оболочки полости рта и кожи.
Метилтиониния хлорид - антисептическое средство наружного применения. 1-2% спиртовой (или водный) раствор служит для обработки поверхностных ран и ссадин слизистой оболочки полости рта и кожи, 0,02% водный раствор - для промывания ран.
6. Кислоты
Борная кислота - антисептическое средство наружного применения. 2-4% раствор - один из основных препаратов для промывания и лечения гнойных ран. Можно использовать в виде порошка, входит в состав присыпок и мазей.
Салициловая кислота - антисептическое средство наружного применения. Обладает кератолитическим действием. Применяют в виде кристаллов (для лизиса тканей), входит в состав присыпок, мазей.
7. Щёлочи
Нашатырный спирт - антисептическое средство наружного применения. Раньше 0,5% раствор использовали для обработки рук хирурга (метод Спасокукоцкого-Кочергина).
8. Окислители
Пероксид водорода - антисептическое средство наружного применения. 3% раствор - основной препарат для промывания гнойных ран при перевязках. Свойства: антисептик (активный агент - атомарный кислород), гемостатик (способствует остановке кровотечения), дезодорант, вызывает пенообразование, улучшающее очищение раны. Входит в состав первомура (средства для обработки рук хирурга и операционного поля). 6% раствор перекиси водорода - дезин- фицирующее вещество.
Перманганат калия - антисептическое средство наружного применения. 2-5% раствор используют для лечения ожогов и пролежней (обладает коагулирующим и дубящим действиями). 0,02-0,1% раствором промывают раны и слизистые оболочки. Имеет выраженный дезодорирующий эффект.
9. Детергенты (поверхностно-активные вещества)
Хлоргексидин - антисептическое средство наружного применения. 0,5% спиртовой раствор пригоден для обработки рук хирурга и операционного поля. 0,1-0,2% водный раствор - один из основных препаратов для промывания ран и слизистых оболочек, лечения гнойных ран. Входит в состав растворов для обработки рук и операционного поля (пливасепт, АХД-специаль).
«Астра» «Новость» - компоненты моющих растворов для дезинфекции инструментов.
10. Производные нитрофурана
Нитрофурал - антисептическое средство наружного применения. Раствор 1:5000 - один из основных препаратов для лечения гнойных ран, промывания ран и слизистых оболочек.
«Лифузоль» - содержит нитрофурал, линетол, смолы, ацетон (аэро- золь). Антисептическое средство наружного применения. Наносится в виде плёнки. Применяют для защиты послеоперационных ран и дренажных отверстий от экзогенной инфекции, а также для лечения поверхностных ран.
Нитрофурантоин, фуразидин, фуразолидон - химиотерапевтические средства, так называемые «уроантисептики». Кроме терапии инфекций мочевыводящих путей, используют при лечении кишечных инфекций.
11. Производные 8-оксихинолина
Нитроксолин - химиотерапевтическое средство, уроантисептик. Применяют при инфекциях мочевыводящих путей.
Лоперамид, аттапулгит - химиотерапевтические средства, применяемые при кишечных инфекциях.
12. Производные хиноксалина
Гидроксиметилхиноксилиндиоксид - антисептическое средство наружного применения. 0,1 - 1,0% водный раствор используют для промывания гнойных ран, слизистых оболочек, особенно при неэффективности антибиотиков и других антисептиков. При сепсисе и тяжёлых инфекциях можно вводить и внутривенно капельно.
13. Дёгти, смолы
Дёготь берёзовый - антисептическое средство наружного применения. Входит как компонент в состав мази Вишневского, используемой при лечении гнойных ран (кроме антисептического действия, стимулирует рост грануляций).
Ихтаммол - используют в виде мазей, обладает противовоспали- тельным действием.
14. Производные нитроимидазола
Метронидазол - средство широкого спектра действия. Эффективен в отношении простейших, бактероидов и части анаэробов.
15. Антисептики растительного происхождения
Хлорофиллипт, эктерицид, бализ, календула - в основном используют как антисептические средства наружного применения для промывания поверхностных ран, слизистых оболочек, обработки кожи. Обладают противовоспалительным эффектом.
16. Сульфаниламиды
Сульфаниламидные препараты - химиотерапевтические средства, оказывающие бактериостатическое действие. Служат для подавления различных очагов инфекции в организме, обычно таблетированные препараты. Входят также в состав мазей и присыпок для наружного применения. Таблетированные препараты имеют различный срок действия: от 6 ч до 1 сут.
• Сульфаниламид, сульфаэтидол, сульфадимидин - короткого действия.
• Сульфагуанидин - среднего срока действия.
• Сульфален - длительного действия.
• Ко-тримоксазол - комбинированный препарат, в его состав входят сульфаниламид и производное диаминопиримидина - триметоприм. Весьма распространённое лекарственное средство для лечения различных воспалительных процессов.
Биологическая антисептика
Виды биологической антисептики
В отличие от видов антисептики, рассмотренных ранее, биологическая антисептика - не просто биологические методы уничтожения микроорганизмов. Биологическую антисептику разделяют на два вида:
• биологическая антисептика прямого действия - использование фармакологических препаратов биологического происхождения, непосредственно воздействующих на микроорганизмы;
• биологическая антисептика опосредованного действия - использование фармакологических препаратов и методов различного происхождения, стимулирующих способности макроорганизма в борьбе с микроорганизмами.
Основные фармакологические препараты и методы
Основные препараты и методы биологической антисептики представлены в табл. 2-1.
Протеолитические ферменты
Протеолитические ферменты сами не уничтожают микроорганизмы, но лизируют некротические ткани, фибрин, разжижают гнойный экссудат, оказывают противовоспалительное действие.
Трипсин, химотрипсин - препараты животного происхождения, их получают из поджелудочной железы крупного рогатого скота.
Террилитин - продукт жизнедеятельности плесневого грибка Aspergillis terricola.
Ируксол - мазь для ферментативного очищения; комбинированный препарат, в состав которого входят фермент клостридилпепти- даза и антибиотик хлорамфеникол.
Применение ферментов для лечения гнойных ран и трофических язв позволяет быстрее добиться их очищения от некротических тка-
Таблица 2-1. Основные препараты и методы биологической антисептики
ней, насыщенных микробами; такие ткани становятся для патогенных микроорганизмов хорошей питательной средой. В ряде случаев, по существу, производится некрэктомия без применения скальпеля.
Препараты для пассивной иммунизации
Из препаратов пассивной иммунизации наиболее часто используют следующие.
Противостолбнячная сыворотка и противостолбнячный γ-глобулин - для профилактики и лечения столбняка. Противогангренозную сыворотку применяют для профилактики и лечения анаэробной инфекции.
В арсенале хирургов существуют антистафилококковый, антистрептококковый и антиколи-бактериофаги, а также поливалентный бактериофаг, содержащий несколько вирусов, способных репродуцироваться в бактериальной клетке и вызывать её гибель. Бактериофаги используют местно для промывания и лечения гнойных ран и полостей после идентификации возбудителя.
Антистафилококковая гипериммунная плазма - нативная плазма доноров, иммунизированных стафилококковым анатоксином. Назначают при различных хирургических заболеваниях, вызванных стафилокок- ком. Используют также антисинегнойную гипериммунную плазму.
Методы стимуляции неспецифической резистентности
К методам стимуляции неспецифической резистентности относят такие простые мероприятия, как кварцевание, витаминотерапия и даже полноценное питание, так как все они улучшают функции иммунной системы.
Более сложными методиками признаны УФО и лазерное облучение крови. Методы приводят к активации фагоцитоза и системы комплемента, улучшают функцию переноса кислорода и реологические свойства крови, что также важно для купирования воспалительного процесса. Эти способы применяют как в острой фазе инфекционного процесса, так и для профилактики рецидивов, например, при роже и фурункулёзе.
В последнее время всё большее применение в клинике находят препараты ксеноселезёнки (селезёнки свиньи). При этом используют свойства содержащихся в ней лимфоцитов и цитокинов. Возможна пер- фузия через цельную или фрагментированную селезёнку. Существуют методики приготовления ксеноперфузата и взвеси клеток селезёнки.
Важным методом стимуляции иммунной системы служит переливание крови и её компонентов, прежде всего плазмы и взвеси лим- фоцитов. Однако эти способы используют только при тяжёлых инфекционных процессах (сепсисе, перитоните и пр.).
Препараты, стимулирующие неспецифический иммунитет
К лекарственным веществам, стимулирующим неспецифический иммунитет, относят препараты вилочковой железы. Их получают из вилочковой железы крупного рогатого скота. Они регулируют соотношение Т- и В-лимфоцитов, стимулируют фагоцитоз.
Левамизол в основном стимулирует функции лимфоцитов, лизоцим усиливает бактерицидную активность крови. Но в последнее время вместо них стали использовать интерфероны и интерлейкины, обладающие более целенаправленным воздействием на иммунную систему. Особенно эффективны новые препараты интерферон аль- фа-2а, интерлейкин-2 и интерлейкин-1b, полученные методом генной инженерии.
Препараты, стимулирующие специфический иммунитет
Из препаратов для стимуляции активного специфического иммунитета в хирургии наиболее часто используют стафилококковый и столбнячный анатоксины.
Антибиотики
Антибиотики - вещества, являющиеся продуктом жизнедеятельности микроорганизмов, подавляющие рост и развитие определён- ных групп других микроорганизмов. Это важнейшая группа фармакологических препаратов, используемых для лечения и профилактики хирургической инфекции.
История антибиотиков начинается в XIX веке. В
В
В
Первый отечественный пенициллин был получен в
Появление пенициллина вызвало настоящую революцию в хирургии, да и в медицине вообще. После нескольких инъекций препарата поправлялись больные, ещё недавно обречённые. Казалось, что все виды заболеваний, вызываемых микроорганизмами, побеждены. У медиков началась некоторая эйфория, но вскоре выяснилось, что многие штаммы микроорганизмов устойчивы к пенициллину, при- чём эти штаммы стали выявлять всё чаще и чаще.
Учёные стали открывать новые группы антибиотиков. В
Основные группы антибиотиков
Ниже представлены основные группы антибиотиков. В скобках указаны механизм и спектр действия, возможные осложнения. I. Бета-лактамы
1. Пенициллины (ингибируют синтез клеточной стенки, в основном широкий спектр действия):
• полусинтетические: оксациллин, ампициллин, амоксициллин;
• пролонгированные: бензатина бензилпенициллин, бензатина бензилпенициллин + бензилпенициллин прокаина + бензилпенициллин, бензатина бензилпенициллин + бензилпенициллин прокаина;
• комбинированные: амлициллин + оксациллин, амоксициллин + клавулановая кислота, ампициллин + сульбактам.
Клавулановая кислота и сульбактам - ингибиторы пенициллиназы, синтезируемой микроорганизмами.
2. Цефалоспорины (нарушают синтез клеточной стенки, широкий спектр действия, нефротоксичны в высоких дозах):
• I поколение: цефалексин, цефазолин;
• II поколение: цефамандол, цефокситин, цефаклор, цефуроксим;
• III поколение: цефтриаксон, цефотаксим, цефиксим, цефтазидим;
• IV поколение: цефепим.
3. Карбопенемы (нарушение синтеза клеточной стенки, широкий спектр действия):
• меропенем;
• комбинированный: имипенем + целастатин натрия. Целастатин - ингибитор фермента, влияющего на метаболизм антибиотика в почках.
4. Монобактамы (нарушают синтез клеточной стенки, широкий спектр действия):
II. Другие
5. Тетрациклины (подавляют функции рибосом микроорганизмов, широкий спектр действия):
• тетрациклин;
• полусинтетические: доксициклин.
6. Макролиды (нарушают синтез белка в микроорганизмах, гепатотоксичны, воздействие на желудочно-кишечный тракт):
• эритромицин, олеандомицин, азитромицин, кларитромицин.
7. Аминогликозиды (нарушают синтез клеточной стенки, широкий спектр действия, ото- и нефротоксичны):
• I поколение: стрептомицин, канамицин, неомицин;
• II поколение: гентамицин;
• III поколение: тобрамицин, сизомицин;
• полусинтетические: амикацин, нетилмицин.
8. Левомицетины (нарушают синтез белка в микроорганизмах, широкий спектр действия, угнетают гемопоэз):
• хлорамфеникол.
9. Рифампицины (нарушают синтез белка в микроорганизмах, широкий спектр действия, вызывают гиперкоагуляцию, гепатотоксичны):
• рифампицин.
10. Противогрибковые:
• леворин, нистатин, амфотерицин В, флуконазол.
11. Полимиксин В (воздействует на грамотрицательные микроорганизмы, в том числе на сингнойную палочку).
12. Линкозамины (нарушают синтез белка в микроорганизмах):
• линкомицин, клиндамицин (в анаэробной среде).
13. Фторхинолоны (подавление ДНК-гиразы микроорганизмов, широкий спектр действия):
• III поколение: норфлоксацин, офлоксацин, ципрофлоксацин, пефлоксацин, энофлоксацин;
• IV поколение: левофлоксацин, спарфлоксацин.
14. Гликопептиды: (изменяют проницаемость и биосинтез клеточной стенки, синтез РНК бактерий, широкий спектр действия, обладают нефротоксичностью, влияют на гемопоэз):
• ванкомицин, тейкопланин.
Одни из самых распространённых антибиотиков - бета-лактамные. При контакте с этими антибиотиками некоторые микроорганизмы начинают синтезировать расщепляющий их фермент (пенициллиназа, цефалоспориназа или β-лактамаза 1, 3, 5 и др.).
Наименее часто бактерии синтезируют подобные ферменты на новые препараты последних поколений, что определяет их высокую активность и широкий спектр действия. Кроме того, в антибиотики дополнительно вводят ингибиторы лактамаз (клавулановую кислоту, сульбактам).
Кроме представленной классификации по группам, антибиотики разделяют на препараты широкого и узкого спектров действия.
Выделяют антибиотики первой очереди, или первого ряда (пенициллины, макролиды, аминогликозиды), второй очереди, или второго ряда (цефалоспорины, полусинтетические аминогликозиды, амоксициллин + клавулановая кислота и пр.), и резервные (фторхинолоны, карбапенемы).
Выделяют антибиотики короткого и пролонгированного действия. Так, для поддержания бактерицидной концентрации в плазме крови бензилпенициллин следует вводить каждые 4 ч, а цефтриаксон (цефалоспорин III поколения) - 1 раз в сут.
По токсичности выделяют ото-, нефро-, гепато- и нейротоксичные антибиотики. Существуют антибиотики со строго регламентированной дозой применения (линкозамины, аминогликозиды и пр.) и препараты, дозу которых можно увеличивать в зависимости от выраженности инфекционного процесса (пенициллины, цефалоспорины).
Осложнения антибиотикотерапии
Лечение антибиотиками имеет особенности. Прежде всего это связано с возможностью развития определённых осложнений. Основные осложнения антибиотикотерапии следующие:
• аллергические реакции;
• токсическое действие на внутренние органы;
• дисбактериоз;
• формирование устойчивых штаммов микроорганизмов. Аллергические реакции могут иметь типичные проявления: аллергическая сыпь (крапивница), отёк Квинке, нарушение дыхания, бронхоспазм - вплоть до развития анафилактического шока. Относительно большая частота таких осложнений связана с тем, что препараты имеют биологическое происхождение и чаще других вызывают соответствующую реакцию макроорганизма.
Основные варианты токсического действия на внутренние органы указаны в приведённой выше схеме основных групп антибиотиков. Чаще нарушаются слух, функции почек и печени.
Развитие дисбактериоза чаще возникает у детей, а также при длительном применении антибиотиков в высоких дозах, особенно широкого спектра действия.
Наиболее незаметное, но очень неприятное осложнение - формирование устойчивых штаммов микроорганизмов, что приводит к неэффективности последующей антибиотикотерапии этими фармако- логическими препаратами.
Классические принципы рациональной антибиотикотерапии
Особенности лечения антибиотиками связаны с влиянием вида препарата, дозы, кратности введения и длительности его примене- ния на эффективность лечения и возможность развития осложнений. Не последнее значение имеют доступность и стоимость лекарственного средства. Основные классические принципы рациональной антибиотикотерапии следующие:
• Применять антибиотики только по строгим показаниям.
• Назначать максимальные терапевтические или, при тяжёлых инфекциях, субтоксические дозы препаратов.
• Соблюдать кратность введения в течение суток для поддержания постоянной бактерицидной концентрации препарата в плазме крови.
• Применять антибиотики курсами с продолжительностью от 5-7 до 14 сут.
• При выборе антибиотика основываться на результатах исследования чувствительности микрофлоры.
• Менять антибиотик при его неэффективности.
• Учитывать синергизм и антагонизм при назначении комбинации антибиотиков, а также антибиотиков и других антибактериальных препаратов.
• При назначении антибиотиков обращать внимание на возможность побочных эффектов и токсичность препаратов.
• Для профилактики осложнений аллергического характера тщательно собирать аллергологический анамнез.
• При длительных курсах антибиотиков назначать противогрибковые препараты для профилактики дисбактериоза, а также витамины.
• Использовать оптимальный путь введения. Существует поверхностная (промывание ран), внутриполостная (введение в грудную, брюшную полости, полость сустава) и глубокая (внутримышечное, внутривенное, внутриартериальное и эндолимфатическое введение) антибиотикотерапия, а также пероральный способ.
Современные принципы антибиотикотерапии
В последние годы классические принципы рациональной антибиотикотерапии существенно дополнены. Появилось понятие так- тика (или алгоритм) антибактериальной терапии хирургических инфекций. В основном это касается так называемой эмпирической терапии, то есть назначения антибиотиков, когда ещё не высеян штамм микроорганизмов и не определена его чувствительность к антибиотикам.
При эмпирической терапии соблюдают два принципа:
• принцип максимального спектра;
• принцип разумной достаточности.
Принцип максимального спектра подразумевает назначение антибиотиков максимального спектра действия и наибольшей эффектив- ности для обеспечения наибольшей вероятности уничтожения возбудителя заболевания. В то же время при этом высока вероятность формирования резистентных штаммов микроорганизмов и неэффективности применения в последующем курсов других антибиотиков.
Принцип разумной достаточности подразумевает назначение препарата не самого широкого спектра действия, но достаточно эффективного в отношении предполагаемого возбудителя. Вероятность до- стижения клинического эффекта весьма высока, и в то же время менее вероятно развитие резистентности, а в резерве остаются более мощные современные препараты.
Выбор подхода и сочетание двух этих принципов индивидуальны и зависят от степени тяжести инфекции, состояния пациента, виру- лентности микроорганизма. Весьма важно учитывать и экономическую сторону вопроса (на антибиотики приходится примерно 50% бюджета хирургического отделения).
Если у больного тяжёлое инфекционное заболевание, при эмпирической терапии целесообразно назначать либо комбинацию антибиотиков первой очереди (например, полусинтетический пенициллин ампициллин и аминогликозид гентамицин), либо проводить монотерапию антибиотиком второй очереди (обычно это цефалоспорины II и III поколений, реже - современные макролиды). Лишь при особо тяжёлой инфекции и неэффективности других препаратов используют антибиотики резерва - фторхинолоны и карбапенемы. При эмпирической терапии необходимо учитывать местные (региональные) особенности частоты распространения микроорганизмов и их резистентности. Важный фактор - развилась инфекция в стационаре (нозокомиальная инфекция) или вне его.
При этиотропной терапии выбор препарата зависит от результата микробиологического исследования (выделение возбудителя и определение его чувствительности к антибиотикам).
В современной хирургии доказана высокая эффективность так называемой ступенчатой терапии - раннего перехода с парентерального введения антибиотиков на пероральные формы препаратов той же группы или близких по спектру действия.
Антибиотикопрофилактика
Ещё недавно само существование такого термина было невозможным, так как одним из принципов антибиотикотерапии была недо- пустимость применения антибиотиков в профилактических целях. Однако сейчас этот вопрос пересмотрен. Более того, в последнее время антибиотикопрофилактике придают особое значение.
Для профилактики послеоперационных осложнений наиболее важно создать бактерицидную концентрацию препарата в плазме крови и зоне операции на момент выполнения разреза и в течение 1-2-х суток после вмешательства (в зависимости от вида операции по степени инфицированности). Поэтому антибиотики вводят с премедикацией или при вводном наркозе и продолжают вводить в течение 1-2 сут послеоперационного периода. Такие короткие курсы высокоэффективны и экономически выгодны. Препаратами выбора для антибиотикопрофилактики служат цефалоспорины II и III поколений, амоксициллин + клавулановая кислота.