Травматология и ортопедия: учебник / [Н. В. Корнилов]; под ред. Н. В. Корнилова. - 3-е изд., доп. и перераб. - 2011. - 592 с.: ил.
|
|
|
|
Приобретенные деформации после полиомиелита (по мкб-10)
Этиология полиомиелита. Полиомиелит (детский спинальный паралич, эпидемический детский паралич, болезнь Гейне-Медина) - инфекционное эпидемическое заболевание с преимущественным поражением передних рогов спинного мозга. Впервые заболевание было описано в 1840 г. немецким ортопедом Й. Гейне, а через 50 лет (1890) шведский врач О. Медин высказал предположение об инфекционной природе заболевания.
Чаще заболевают дети 2-3 лет, очень редко - дети старшего возраста и взрослые.
Возбудителем является вирус. Входные ворота - рот, пищеварительный тракт. Вирус через рот попадает в гортань, затем из носоглотки через предоп-тическую зону в передний отдел основания черепа к гипоталамусу, далее - в спинной мозг. Под влиянием вируса полиомиелита развиваются тяжелые морфологические изменения в мягких оболочках головного мозга, в среднем мозге, парацентральных извилинах, IV желудочке, в передних рогах спинного мозга. Предрасполагающими факторами к заболеванию являются такие инфекционные заболевания, как корь, коклюш, ангина и др., авитаминоз А и С, эндокринные расстройства и др.
В клинической картине заболевания полиомиелитом различают четыре стадии: 1) начальная, или препаралитическая; 2) паралитическая; 3) восстановительная; 4) стадия остаточных явлений. В продромальном периоде отмечаются общая слабость, вялость, отсутствие аппетита, расстройства функции желудочно-кишечного тракта. Эта стадия очень кратковременная. В основном у больных детей внезапно резко повышается температура тела, появляются головная боль, затемнение сознания, расстройства функции желудочно-кишечного тракта. Через 1-2 сут наступает некоторое улучшение, после чего - второй пик подъема температуры с менингеальными симптомами. На 3- 4-е сутки возникают распространенные параличи вплоть до параличей дыхательной мускулатуры.
Существуют три формы заболевания: 1) абортивная, когда отсутствуют параличи, а отмечаются лишь головная боль, ригидность затылочных мышц, тошнота, рвота; 2) невротическая форма с картиной абортивной формы, но с появлением парестезии и анестезий; 3) спинальная форма с множественными параличами.
В восстановительной стадии полиомиелита имеет место обратное развитие параличей (обычно в сроки от 1 года до 2 лет). Стадия остаточных явлений, или резидуальный период полиомиелита, характеризуется разнообразием деформаций верхних, нижних конечностей и позвоночника в результате выпадения функции той или иной группы мышц. Парализованная конечность холодна на ощупь, несколько короче другой, мышцы атрофированы, эластичность сухожилий теряется, связочный аппарат растянут. Нарушение функции конечности связано с тяжестью поражения нервно-мышечного аппарата, в суставах
развиваются контрактуры и деформации, кости конечностей истончены, в них выявляется остеопороз.
Профилактика деформаций при полиомиелите имеет особо важное значение.
Принципы лечения последствий полиомиелита. Существуют два метода лечения последствий полиомиелита: неоперативный и оперативный. К неоперативному методу относится медикаментозное, физиотерапевтическое, функциональное и ортопедическое лечение. Медикаментозное лечение включает применение витаминов группы В (В1, В6, В12), прозерина, дибазола; физиотерапевтическое - общие ванны, горячие укутывания, фарадизация парализованных мышц, электрофорез калия йодида, новокаина и т. д., иглоукалывание; функциональный метод лечения - ЛФК, массаж (точечный, классический, сухой, подводный); ортопедический - правильное укладывание больных для профилактики контрактур, наложение гипсовых и пластмассовых шин, применение кроваток, ортопедических аппаратов, туторов, корсетов.
Среди оперативных методов выделяют операции на мягких тканях (чаще пластика сухожилий и мышц), костях конечностей, чаще остеотомии (артро-ризы, артродезы), и позвоночнике (спондилодез).
Особенности лечения деформаций, развившихся на почве полиомиелита. Паралитический сколиоз - последствие распространенного поражения спинного мозга - возникает в острой стадии заболевания, но чаще в течение первого года восстановительного периода, в результате выпадения функции отдельных групп мышц. Для профилактики прогрессирования деформации показаны правильное положение в постели в острой стадии, физиобальнеоте-рапия, ЛФК и обязательное ношение корсетов в восстановительном и резиду-альном периодах. Клинически чаще определяется одна большая дуга искривления на стороне пораженных мышц (длинные мышцы спины, межостистые, межпоперечные, межреберные, подвздошно-реберные, косые мышцы живота и др.). Имеется торсия тел позвонков, асимметрия их роста, реберный горб чаще бывает пологим, отмечается перекос таза в результате неравномерного поражения мышц подвздошной и ягодичной областей.
Раннее лечение для предупреждения деформации включает ЛФК, ФТЛ, постоянное ношение шинно-кожаного корсета. При прогрессировании деформации, особенно в результате быстрого роста ребенка, желательно оперативное вмешательство - задний спондилодез по В. Д. Чаклину.
После операции ребенка укладывают в гипсовую кроватку, в которой он пребывает до 1 года. В последующем изготавливают шинно-кожаный корсет.
Паралитические деформации тазобедренного сустава. Чаще всего наблюдается частичное поражение мышц ягодичной области, когда заболевание развилось в раннем детском возрасте и ребенка не лечили. Наиболее характерны сгибательно-отводящие контрактуры тазобедренного сустава (рис. 322) и паралитический вывих бедра.
Эта деформация возникает при сочетании паралича отводящих и приводящих мышц бедра, когда ребенок не может подняться по лестнице, ходьба резко
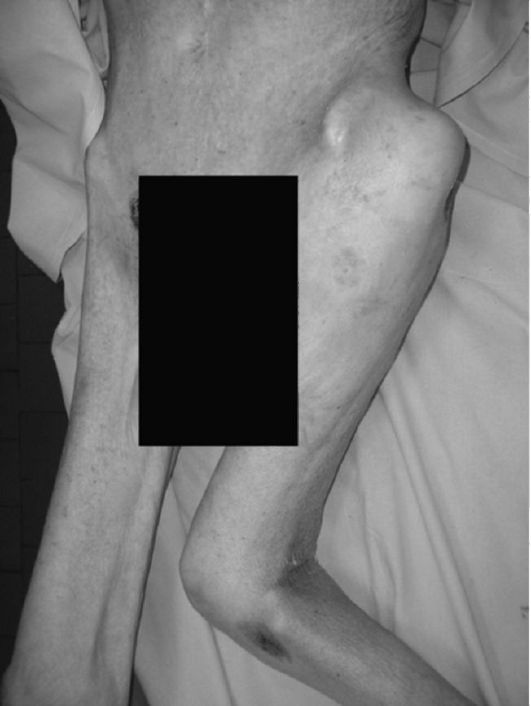
Рис. 322. Сгибательно-приводящая контрактура левого тазобедренного сустава
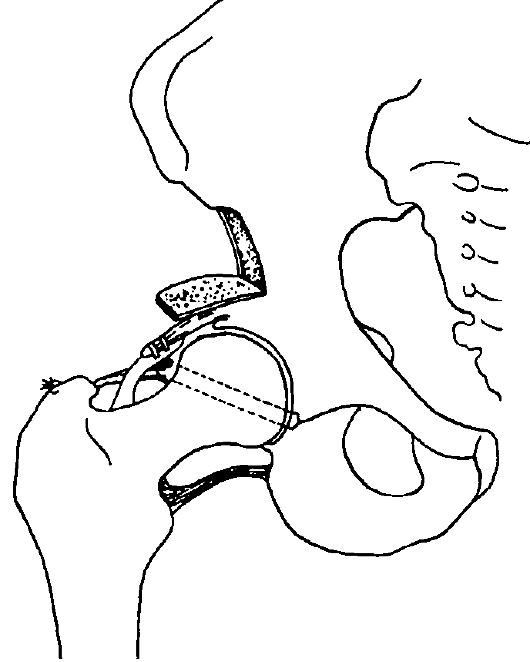
Рис. 323. Схема операции Т. С. Зацепина при паралитическом вывихе бедра
затруднена. Если же к этому присоединяются парезы мышц спины и живота, то возникает перекос таза, общее лечение затруднено.
Лечение подобных больных крайне сложно. В первую очередь необходимо пытаться исправить контрактуры с помощью этапных гипсовых повязок. Редрессации осуществляют каждые 10-12 дней. Если в течение 2 мес. контрактуры (чаще сгибательные) не устраняются, то необходима операция на мягких тканях типа Z-образного удлинения прямой мышцы бедра. При отсутствии эффекта необходима остеотомия бедренной кости.
При паралитическом вывихе бедра имеется деформация проксимального конца бедренной кости (повышенная антеверсия бедра и увеличенный шееч-но-диафизарный угол) наряду с уплощением вертлужной впадины и нарушением равновесия мышц, удерживающих головку бедра во впадине. Неоперативные методы лечения в этих случаях неэффективны. Из множества методов оперативного лечения чаще применяется открытое вправление головки бедра с пластикой и фиксацией головки путем подшивания ее на круглой связке по Т. С. Зацепину с последующей реконструкцией крыши вертлужной впадины (рис. 323).
Лучший результат оперативного вмешательства дает артродез тазобедренного сустава, но, во-первых, это калечащая операция, во-вторых, детям моложе 14-15 лет ее не делают.
Паралитические деформации коленного сустава возникают в результате паралича мышц, окружающих его. Наиболее частой деформацией бывает сгиба-тельная контрактура коленного сустава в сочетании с параличом мышц тазо-
бедренного сустава. При запущенных сгибательных контрактурах коленного сустава присоединяются вальгусное отклонение голени и подвывих ее кзади. Причиной этого являются парез четырехглавой мышцы бедра и укорочение подвздошно-большеберцового тракта. При одновременном развитии контрактуры голеностопного сустава инвалидность ребенка усугубляется.
Лечение этих деформаций может быть неоперативным или оперативным.
У детей младшего возраста контрактуру коленного сустава устраняют этапными гипсовыми повязками. У детей старшего возраста сочетают лечение вытяжением, закрутками и гипсовыми повязками. Неэффективность неоперативного лечения является показанием к операции. При параличе разгибателей бедра и отсутствии деформации коленного сустава производят мышечную пластику - пересадку сгибателей голени на переднюю поверхность голени. Но важным условием должна быть хорошая функция сгибателей голени. Пересадка сгибателей голени (двуглавой мышцы бедра, полусухожильной) на надколенник с фиксацией к собственной связке надколенника представлена на рис. 324.
Операция на костях показана при тяжелых деформациях (контрактура в коленном суставе, сгибание менее 135°). Обычно это подмыщелковая остеотомия по Репке, по К. Д. Кочеву (рис. 325) или операция метаплазии по Р. Р. Вредену (рис. 326). После операции накладывают иммобилизацию гипсовой повязкой до полной консолидации.
После этого больные нуждаются в постоянном ношении ортопедического беззамкового аппарата для предупреждения прогрессирования деформации.
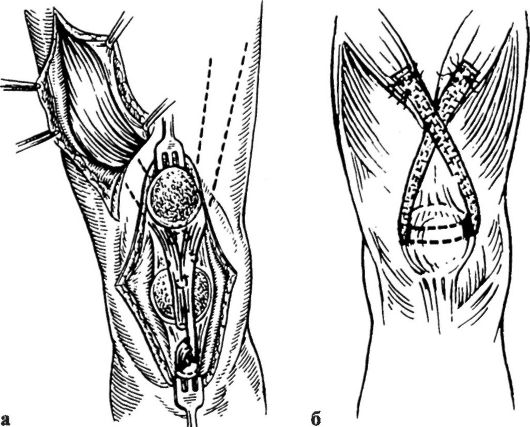
Рис. 324. Пересадка сгибателей голени на надколенник: а - крепление сухожилий по Краснову; б - крепление сухожилий с помощью лавсановой ленты по И. А. Мовшовичу
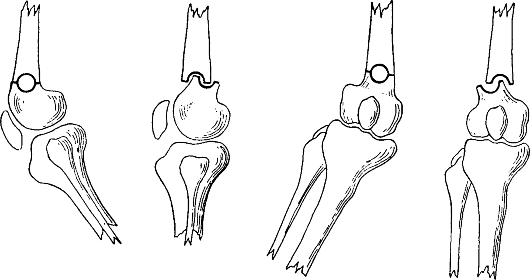
Рис. 325. Схема операции по К. Д. Кочеву - надмыщелковая остеотомия бедра
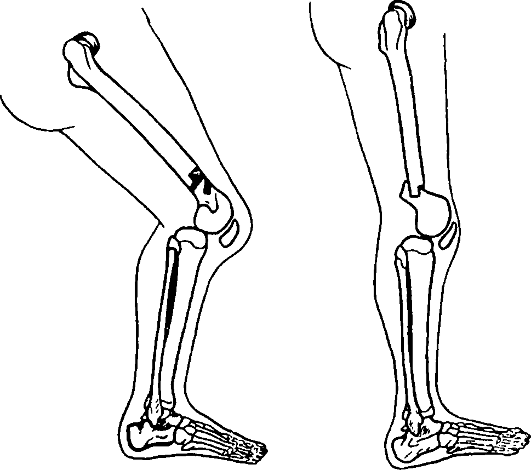
Рис. 326. Схема операции метаплазии по Р. Р. Вредену
Паралитические деформации стоп встречаются более чем у 60 % лиц, перенесших полиомиелит.
Паралитическая косолапость развивается после полиомиелита в результате паралича латеральной группы пронаторов и разгибателей стопы. При ходьбе такие больные нагружают наружный край стопы, где определяется омозоле-лость кожи. При тяжелой форме косолапости мягкие ткани стопы по внут-
ренней поверхности укорачиваются, утолщаются. Таранная кость деформируется.
Вначале при эквиноварусной деформации проводят неоперативное лечение путем наложения этапных гипсовых повязок от кончиков пальцев до верхней трети голени. Затем ребенок нуждается в постоянном ношении ортопедической обуви с формированием продольного свода стопы, поднятии наружного края в обуви с двусторонним жестким берцем и высоким твердым задником.
Оперативные вмешательства осуществляют на мягких тканях с пересадкой передней или задней большеберцовой мышцы на наружный край стопы (в костный канал плюсневых костей) и одновременно Z-образным удлинением пяточного сухожилия. К другому виду операций относится комбинированный способ - сочетание подтаранного трехсуставного артродеза стопы с пересадкой передней или задней болынеберцовой мышцы на наружный край стопы. Третий способ при тяжелой деформации состоит в серповидной резекции среднего отдела стопы по М. И. Куслику.
Паралитическая вальгусная стопа развивается при параличе большеберцо-вых мышц (передних и задних) и сохранении функции малоберцовых мышц (рис. 327, а).
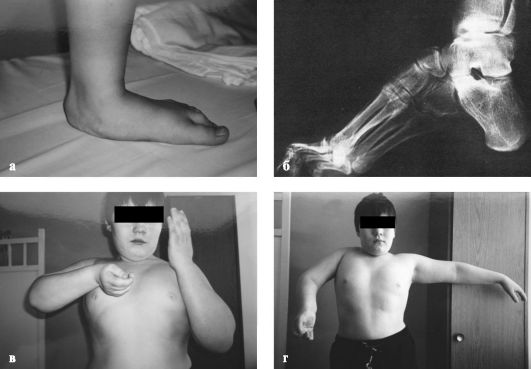
Рис. 327. Паралитические деформации: а - паралитическая вальгусная стопа; б - паралитическая пяточная стопа; в - паралитическая ротационная контрактура плеча; г - паралитическая приводящая контрактура плеча
Обычно первоначально проводят неоперативное лечение этого патологического состояния этапными редрессирукяцими гипсовыми повязками. После исправления деформации обязательно ношение специальной ортопедической обуви, а на ночь - использование тутора.
Из операций применяют пересадку длинной малоберцовой мышцы на внутренний край стопы по Р. Р. Вредену.
При тяжелой деформации стопы производят внесуставной подтаранный артродез по Грайсу и Рухману в сочетании с удлинением пяточного сухожилия и укладыванием длинной малоберцовой мышцы в костный канал ладьевидной кости.
Паралитическая конская стопа - деформация, развившаяся при параличе всех мышц голени, за исключением икроножной.
У детей младшего возраста проводят лечение этапными гипсовыми повязками; у детей старшего возраста - оперативное лечение. Оно состоит в дозированном удлинении пяточного сухожилия или тенодезе по Р. Р. Вредену (подшивание стопы в трех точках - местах прикрепления передней большеберцовой мышцы, длинной малоберцовой мышцы и области пяточного сухожилия). В последующем больной нуждается в постоянном ношении ортопедической обуви.
Паралитическая пяточная стопа развивается в результате паралича икроножных мышц (рис. 327, б). В процессе роста ребенка эта деформация быстро прогрессирует и наступают значительные изменения в таранной и пяточной костях.
Если при начальных стадиях пяточной деформации стопы показано неоперативное лечение в виде этапных редрессирующих гипсовых повязок, то при выраженной деформации - оперативное лечение, которое состоит в укорочении пяточного сухожилия и пересадке длинной малоберцовой мышцы в канал пяточной кости.
При тяжелой деформации у детей старше 8 лет производят клиновидную резекцию пяточной кости. В последующем ребенку необходимо носить ортопедическую обувь.
Паралитические деформации верхних конечностей встречаются крайне редко по сравнению с нижними конечностями. Страдают преимущественно мышцы верхнего плечевого пояса, из них чаще всего дельтовидная мышца, в результате чего больной не может поднять и отвести руку кнаружи и кзади (рис. 327, в, г).
При выпадении функции двуглавой мышцы плеча отсутствует активная функция сгибания в локтевом суставе; при выпадении функции трехглавой мышцы плеча нарушается активное разгибание в локтевом суставе. При параличе мышц предплечья и кисти возникают сгибательные контрактуры лучеза-пястного сустава и пальцев кисти.
Неоперативное лечение деформации верхних конечностей проводят аналогично лечению деформаций нижних конечностей.
Больным показаны активная и пассивная ЛФК, ФТЛ, массаж, обязательное ношение ортопедических изделий для удержания конечности в среднем
физиологическом положении. При оперативных вмешательствах, так же как и на нижних конечностях, производят транспозиции сухожилий и мышц и арт-родезирование.