Пропедевтическая стоматология: Учебник для медицинских вузов / Под редакцией Э.А. Базикяна. - 2008. - 768 с.: ил.
|
|
|
|
ГЛАВА 13 МЕТОДЫ ВОССТАНОВЛЕНИЯ ДЕФЕКТОВ ЗУБНЫХ РЯДОВ
13.1. НАРУШЕНИЕ НЕПРЕРЫВНОСТИ ЗУБНОГО РЯДА
Потеря зубов - процесс необратимый и восполнение его, т.е. восстановление целостности зубных рядов возможно только ортопедическими методами с помощью съемных и несъемных конструкций зубных протезов. Потерю зубов относят к нозологической форме заболеваний зубочелюстной системы и именуют вторичной адентией. Вторичную адентию следует отличать от первичной, когда дефект зубного ряда развился вследствие гибели зачатков постоянных зубов, или они не сформировались в результате аномалии развития системы.
После удаления зубов зубная дуга изменяется. Клиническая картина при этом весьма разнообразна и зависит от количества утраченных зубов, их расположения в зубном ряду, роли, которую они играли в жевании, вида прикуса, состояния пародонта и твердых тканей сохранившихся зубов и, наконец, от общего состояния организма больного. Ведущими симптомами в клинике частичной потери зубов являются: нарушение непрерывности зубного ряда; распад зубного ряда на самостоятельно действующие группы зубов и появление в связи с этим двух основных групп зубов - функционирующих и нефункционирующих; функциональная перегрузка пародонта оставшихся зубов; деформация зубных рядов; изменения височно-нижнечелюстного сустава при частичной потере зубов; парафункции жевательных мышц; заболевания пародонта, осложненные частичной потерей зубов; повышенная стираемость, осложненная частичной потерей зубов; нарушение функции жевания и речи; нарушение функции жевательных мышц, нарушение эстетических норм.
Одни из этих признаков, такие, как потеря зубным рядом его непрерывности (образование дефекта), появление функционирующей и нефункционирующей групп зубов, нарушение речи всегда сопровождают частичную потерю зубов. Другие, например заболевания
суставов, функциональная перегрузка пародонта зубов в стадии декомпенсации, деформации зубных рядов, возникают не сразу, а со временем в связи с дальнейшей потерей зубов или заболеванием их опорного аппарата
Нарушение непрерывности зубного ряда вызвано появлением дефектов. Дефектом зубного ряда следует считать отсутствие в нем от 1 до 13 зубов. Каждый дефект характеризуется положением его в зубном ряду. Он может быть ограничен зубами с двух сторон (включенные дефекты) или только с мезиальной стороны, т.е. дистально не ограниченные дефекты (концевые).
Были сделаны попытки подсчитать число возможных вариантов зубных рядов при потере одного, двух, трех и т.д. зубов, исходя из общего числа зубов, равного 32. По данным А.Л.Грозовского (1950), изъянов насчитывается 16000, а по данным Eichner (1962) - 4 294 967 264 варианта. Однако и это число не характеризует еще всего разнообразия дефектов, так как при этом не учитываются состояние сохранившихся зубов, форма беззубого альвеолярного отростка, вид прикуса, возраст и состояние больного. К тому же каждый больной имеет свои индивидуальные особенности, и вследствие этого два внешне идентичных по величине и расположению дефекта зубных дуг требуют различного клинического подхода. Совершенно ясно, что создать классификацию с учетом всех признаков, характеризующих тот или иной дефект, крайне затруднительно. Для практических потребностей созданы более простые классификации, в основу которых положена только часть признаков, наиболее важных для протезирования, а именно: положение изъяна в зубной дуге и его ограниченность, наличие зубов-антагонистов.
Наиболее известной в странах Западной Европы и Америки является классификация Kennedy. По мнению автора, все дефекты зубных дуг следует разделить на 4 класса (рис. 13.1). К первому классу он относит зубные дуги, имеющие двусторонние концевые дефекты, образовавшиеся вследствие потери жевательных зубов. Оставшийся зубной ряд при этом может быть непрерывным, а может иметь и дополнительные изъяны. В последнем случае зубная дуга будет относиться к какому-либо подклассу первого класса.
Ко второму классу автор относит зубные дуги, имеющие односторонний концевой дефект. При наличии дополнительных изъянов зубная дуга так же, как и в первом случае, может быть отнесена
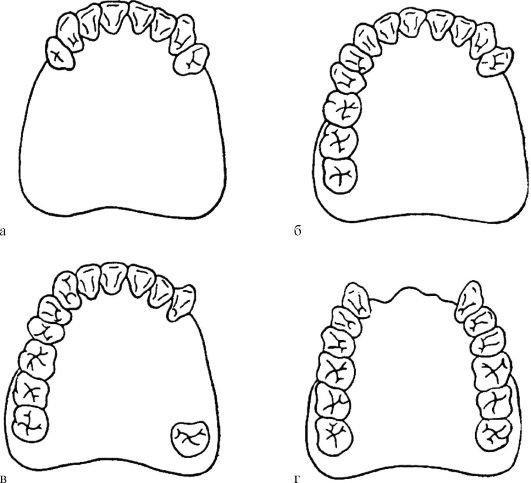 Рис. 13.1. Дефекты по Кеннеди: а - первый класс б - второй класс в - третий класс г - четвертый класс
Рис. 13.1. Дефекты по Кеннеди: а - первый класс б - второй класс в - третий класс г - четвертый класс
к какому-либо подклассу второго класса. К третьему классу отнесены зубные ряды, имеющие промежуточный дефект в боковом отделе зубного ряда с одной стороны. При наличии в дуге добавочных дефектов ее следует отнести к какому-либо подклассу третьего класса. При четвертом классе отсутствуют только передние зубы. Этот класс подклассов не имеет.
При пользовании классификацией Kennedy могут возникнуть затруднения, когда имеется несколько дефектов. В этом случае руководствуются следующим правилом. Если имеется несколько дефектов, относящихся к различным классам, то зубную дугу относят к меньшему по порядку классу. Например, при наличии двух дефектов, находящихся в переднем и боковом отделах челюсти и относящихся к четвертому и первому классам, нарушение непрерывности зубной дуги относится к первому классу.
Эта классификация была разработана Kennedy для систематики дуговых протезов, что делает ее мало пригодной для общей характеристики дефектов зубных рядов; она не может, как и любая другая, учитывать всевозможные комбинации дефектов зубной дуги.
Были сделаны попытки создать и другие классификации. Одной из них является систематика А.И. Бетельмана (1956). Он предлагал все зубные ряды, имеющие изъяны, делить на два класса. К первому классу им отнесен зубной ряд, в котором имеется один или несколько изъянов, но хотя бы один из них ограничен зубами только с одной стороны, ко второму - зубной ряд, в котором имеется один или несколько изъянов, но все они ограничены зубами с обеих сторон. Каждый из этих классов имеет два подкласса. К первому подклассу первого класса отнесен зубной ряд с одним концевым изъяном, ко второму - зубной ряд с двумя концевыми изъянами. Второй класс также имеет два подкласса. К первому отнесен зубной ряд с одним или несколькими изъянами, возникшими после удаления не более трех зубов, ко второму - зубной ряд с одним или несколькими изъянами, которые (все или только один) образовались в результате удаления более трех зубов. Таким образом, в этой классификации сделана попытка объединить локализацию дефекта с его величиной, что существенно усложнило ее и сделало неудобной для применения.
Несколько иной принцип положен в основу классификации Eichner (1962). Он исходит из положения, выдвинутого Steinhardt (1951), о существовании при нормальном прикусе четырех опорных зон, удерживающих его высоту. Указанные зоны, по две с каждой стороны челюсти. образованы премолярами и молярами. В зависимости от числа сохранившихся зон все зубные ряды разделены на три группы (А, В и С). В группу А вошли зубные ряды, имеющие антагонисты во всех четырех защитных зонах, в группу В - зубные ряды,
частично утратившие защитные зоны, и в группу С - зубные ряды, лишенные антагонистов. Такой подход сделал классификацию мало пригодной для оценки вида и топографии дефекта зубного ряда, она больше удобна для определения функционального состояния зубных рядов. В зависимости от типа восприятия жевательного давления тканями протезного ложа E.Korber выделяет 5 групп дефектов. К первой группе отнесены включенные дефекты зубных рядов, при которых жевательное давление с помощью протезов передается только на пародонт опорных зубов. Во вторую и третью группу включены комбинированные дефекты (включенно-концевые), при которых принадлежность к каждой группе определяется по числу оставшихся зубов и способу восприятия жевательного давления - пародонтально-гингивальное. Четвертая и пятая группы объединяют дефекты при малом числе оставшихся зубов, расположенных группами или по отдельности. В этих группах конструирование протезов предполагает прежде всего передачу жевательного давления преимущественно на слизистую оболочку протезного ложа, т.е. гингивально.
В клинике Е.И.Гаврилова (1966) было предложено различать следующие типы изъянов зубных рядов:
1) односторонние концевые;
2) двусторонние концевые;
3) односторонние включенные дефекты боковых отделов;
4) двусторонние включенные дефекты боковых отделов;
5) включенные дефекты переднего отдела зубных дуг;
6) комбинированные дефекты;
7) челюсти с одиночно стоящими зубами.
Последний класс введен в связи с особенностями клинической картины при таких дефектах, требующих несколько иного подхода при планировании ортопедической терапии.
Несъемными зубными протезами называют конструкции, фиксируемые на опоры с помощью постоянного цемента и не извлекаемые из полости рта для ежедневных гигиенических процедур. Несъемные зубные протезы могут быть применены для лечения частичной вторичной (первичной) адентии при потере:
• одного, двух, трех, четырех резцов;
• клыка, клыков;
• премоляра, премоляров на одной или двух сторонах челюсти;
• двух премоляров и первого моляра;
При потере на одной стороне челюсти двух премоляров, первого и второго моляров, при сохраненном хорошо развитом третьем моляре применение несъемного протеза допустимо, но со временем может вызвать перегрузку опорных зубов. Рудиментарный третий моляр с плохо развитой корневой системой является противопоказанием к применению несъемного протеза; в таких случаях необходимо восполнять дефект съемным протезом. Следует подчеркнуть, что при частичной вторичной адентии включенные дефекты являются показанием к применению несъемных видов протезов. Например, к включенным дефектам относят потерю клыка, двух премоляров и первого моляра на одной или двух сторонах.
Применение несъемных протезов имеет относительные противопоказания при тяжелых общесоматических заболеваниях:
• ишемическая болезнь сердца;
• гипертонические кризы;
• постинфарктное состояние;
• астеноневротические синдромы.
Препарирование зубов в этих случаях может вызвать обострение основного заболевания. С целью профилактики таких осложнений вместо несъемных мостовидных протезов следует использовать съемные бюгельные протезы. Использовать в качестве опорных несъемных протезов можно либо интактные зубы со здоровым пародонтом, либо те зубы, каналы которых хорошо запломбированы. Не следует использовать в этом качестве зубы с хроническими периапикальными процессами (даже если клинически это не проявляется) и такие зубы, в которых пломбировочный материал не выведен за верхушку, так как дополнительная перегрузка, которую оказывает тело протеза, может вызвать обострение процесса.
Понятие «мостовидный протез» (рис. 13.2) заимствовано из технической терминологии и отражает инженерные особенности конструкции. Мостовидные протезы имеют на зубах две и более точек опоры, расположенные по обе стороны от дефекта. Эта конструкция наиболее распространена в стоматологичес-
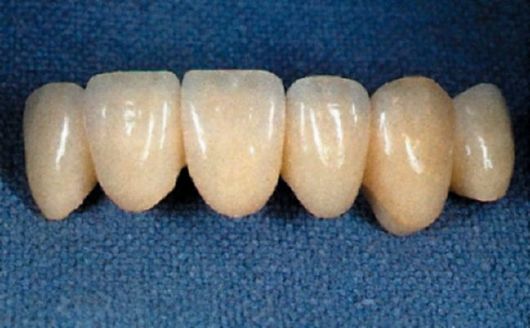 Рис. 13.2. Мостовидный протез
Рис. 13.2. Мостовидный протез
кой практике. Мостовидный протез как лечебное средство должен отвечать требованиям токсикологии, техники, эстетики, гигиены и функции. К мостовидному протезу предъявляют еще одно техническое требование - жесткость конструкции. Функция любого мостовидного протеза имеет два аспекта: лечебный и профилактический. Лечебная функция заключается в восстановлении жевания и речи, а при заболеваниях пародонта - в шинировании. Профилактическая роль мостовидных протезов выражается в восстановлении непрерывности зубного ряда, нормальных контактов как с антагонистами, так с рядом стоящими зубами, и предупреждении таким образом развития деформаций, функциональной перегрузки пародонта отдельных зубов.
К съемным видам протезов относят пластиночные и бюгельные протезы (рис. 13.3, 13.4).
Их функциональная значимость и побочные действия различны. Пластиночные протезы в большинстве случаев применяют с удерживающими кламмерами. Они передают жевательное давление в основном на слизистую оболочку полости рта, которая не приспособлена к восприятию давления и в ряде случаев отвечает на нее различной степени реакцией воспаления. Чем меньше площадь базиса протеза, тем выше удельное давление на слизистую оболочку. При увеличении площади базиса протеза, что обязательно происходит при нарастающей потере зубов, перекрывается большая рецепторная и рефлексогенная зоны. Однако указанные явления исчезают по мере развития компенсаторно-приспособительных
 Рис. 13.3. Пластиночный протез
Рис. 13.3. Пластиночный протез
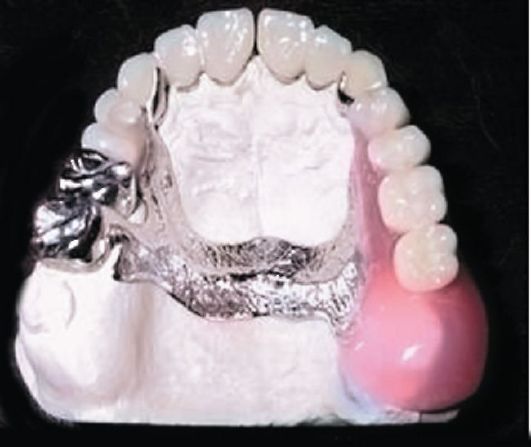 Рис. 13.4. Бюгельный протез
Рис. 13.4. Бюгельный протез
реакций рецепторного аппарата слизистой оболочки полости рта. К побочным действиям съемных протезов следует отнести перегрузку опорных зубов. Варьировать величину базиса съемного протеза можно лишь на верхней челюсти, вводя в конструкцию протеза опорно-удерживающие кламмеры или применяя бюгельный протез. Учитывая побочные действия, в большинстве случаев при лечении частичной вторичной адентии следует отдавать предпочтение бюгельным протезам.
При клиническом применении классификации Кеннеди можно убедиться, что с «чистыми» классами врач в клинике встречается не часто. Гораздо чаще встречаются варианты подклассов или сочетание дефектов различных классов.
Оттиском называется обратное (негативное) отображение поверхности твердых и мягких тканей, расположенных на протезном ложе и его границах. Оттиски снимают для получения диагностических, рабочих (основных) и вспомогательных моделей челюстей. Вспомогательные модели - модели челюсти, противоположной протезируемой. По рабочим моделям изготавливают зубные протезы. Оттиски снимаются специальными оттискными ложками, имеют различную величину и форму и подразделяются на стандартные и индивидуальные. Термином протезное ложе объединяются органы и ткани, находящиеся в непосредственном контакте с протезом. Модель - это образец для изготовления какого-либо изделия, точно воспроизводящий форму последнего. Модель челюсти - это точная репродукция поверхности твердых и мягких тканей, расположенных на протезном ложе и его границах.
13.2. ВОССТАНОВЛЕНИЕ ДЕФЕКТОВ ЗУБНЫХ
РЯДОВ НЕСЪЕМНЫМИ ПРОТЕЗАМИ
Под мостовидными протезами понимают такие конструкции, которые опираются на зубы, ограничивающие дефект зубного ряда. Это самый древний вид протезов, что подтверждают находки при раскопках старинных памятников и гробниц. Родиной современных мостовидных протезов считают Соединенные Штаты Америки, где наибольшее развитие и распространение они получили уже во второй половине 19-го столетия. Не известно, кем именно был введен термин
«мостовидный протез», однако ясно, что он заимствован из технической терминологии и отражает инженерные особенности конструкции. Однако сходство мостовидных протезов со строительными сооружениями (мостами) чисто формальное и основано на том, что мостовидный протез, как и любой мост, имеет опоры; на этом сходство заканчивается.
Мостовидный протез, опираясь на естественные зубы, передает жевательное давление на пародонт. Чаще всего мостовидные протезы опираются на зубы, расположенные по обе стороны дефекта, т.е. имеют двустороннюю опору. Опорными элементами мостовидных протезов могут служить полные металлические (штампованные, литые) металлокерамические и другие комбинированные коронки, полукоронки, коронки на искусственной культе, штифтовые коронки, вкладки. Часть протеза, которая располагается между опорными элементами, называется промежуточной, или телом. Эта часть представляет собой блок искусственных зубов.
По способу изготовления мостовидные протезы делят на паяные, детали которых соединяются посредством паяния, и цельнолитые, имеющие цельнолитой каркас. Кроме того, мостовидный протез может быть целиком выполнен из металла (цельнометаллический), пластмассы, фарфора или посредством сочетания этих материалов (комбинированный - металлопластмассовый, металлокерамический).
Для изготовления мостовидных протезов используют хромоникелевые, кобальтохромовые, серебряно-палладиевые сплавы, золото 900-й пробы, пластмассы акрилового ряда и фарфор.
Недостатком паяных мостовидных протезов является наличие припоя, который состоит из металлов, вызывающих у отдельных больных непереносимость, - цинка, меди, висмута, кадмия. Цельнолитые мостовидные протезы лишены этого недостатка.
К мостовидным протезам предъявляются определенные требования, касающиеся, в первую очередь, жесткости конструкции. Опираясь на пограничные с дефектом зубы, мостовидный протез выполняет функцию удаленных зубов и, таким образом, передает на опорные зубы повышенную функциональную нагрузку. Противостоять ей может лишь протез, обладающий достаточной прочностью.
Не менее важны эстетические качества мостовидных протезов. Все чаще встречаются пациенты, не желающие иметь видимые при улыб-
ке или разговоре металлические детали протеза. Наилучшими в этом отношении считаются металлокерамические конструкции.
С точки зрения гигиены к мостовидным протезам предъявляются особые требования. Здесь большое значение имеет форма промежуточной части протеза и ее отношение к окружающим тканям протезного ложа слизистой оболочки альвеолярного отростка, десне опорных зубов, слизистой оболочке губ, щек, языка. В переднем и боковом отделах зубной дуги промежуточные части неодинаковы. Если в переднем отделе она должна касаться слизистой оболочки без давления на нее (касательная форма), то в боковом отделе между телом протеза и слизистой оболочкой, покрывающей беззубый альвеолярный отросток, должно оставаться свободное пространство, не препятствующее прохождению разжевываемых пищевых продуктов (промывное пространство).
Показания к протезированию мостовидными протезами
При определении показаний к протезированию мостовидными протезами следует иметь в виду, прежде всего, протяженность дефекта зубного ряда - это могут быть малые и средние дефекты и реже - концевые. Особую роль играют требования, предъявляемые к опорным зубам. Планирование мостовидного протеза возможно только после тщательного клинического и параклинического исследований: при этом необходимо обратить внимание на величину и топографию дефекта, состояние зубов, ограничивающих дефект, и пародонта, состояние беззубого альвеолярного отростка, вид прикуса, окклюзионные взаимоотношения, состояние и положение зубов, утративших антагонисты.
Наибольшее значение имеет состояние пародонта опорных зубов, ограничивающих дефект зубного ряда. Устойчивость зубов, как правило, свидетельствует о здоровом пародонте. Патологическая подвижность, наоборот, является отражением глубоких изменений в тканях пародонта, состояние которого требует особенно тщательной оценки. В то же время следует помнить, что устойчивые зубы, имеющие признаки заболевания пародонта в виде обнажения шеек, гингивита, патологических десневых и костных карманов, нуждаются в дополнительном рентгенологическом обследовании. Это же относится и к зубам, имеющим пломбы и кариозные дефекты, стирание коронок, искусственные коронки, изменение цвета. Хорошим подспорьем для оценки окклюзионных взаимоотношений и положения опорных зубов являются диагностические модели.
Идеальными для протезирования мостовидными протезами являются зубы со средней высотой клинических коронок. При высоких клинических коронках опасность травматической окклюзии в стадии декомпенсации существенно возрастает. При низких клинических коронках затруднено конструирование мостовидного протеза.
Кроме того, протезирование мостовидными протезами существенно облегчается при правильных окклюзионных отношениях и здоровом пародонте. Не меньшее значение имеет и правильное положение опорных зубов, когда их длинные оси параллельны друг другу. При деформациях зубных рядов, сопровождающихся наклоном опорных зубов, утративших антагонистов, применение мостовидных протезов существенно затрудняется.
В качестве опоры врачу часто приходится использовать зубы, которые подвергались лечению по поводу кариеса, пульпита, хронического верхушечного периодонтита. Последние могут служить опорой после тщательного пломбирования всех корневых каналов, при условии благополучного клинического течения и отсутствия в анамнезе данных об обострении. Перенесенные заболевания пародонта уменьшают его резервные силы и снижают устойчивость пародонта к функциональной перегрузке. При применении мостовидных протезов она достаточно велика и способна спровоцировать обострение воспаления. Именно поэтому к качеству лечения хронических верхушечных заболеваний пародонта перед протезированием предъявляются жесткие требования.
При определении показаний к протезированию мостовидными протезами важное значение имеет вопрос о количестве опорных зубов при различной величине дефекта зубного ряда. Объективная оценка состояния пародонта является одной из главных предпосылок ортопедического лечения. Абсолютными противопоказаниями для применения мостовидных протезов являются большие по протяженности дефекты, ограниченные зубами с различной функциональной ориентировкой волокон периодонта, относительными - дефекты, ограниченные подвижными зубами, имеющими низкие клинические коронки, дефекты с опорными зубами, имеющими небольшой запас резервных сил пародонта (с высокими клиническими коронками и короткими корнями).
13.3. ВОССТАНОВЛЕНИЕ ДЕФЕКТОВ ЗУБНЫХ
РЯДОВ СЪЕМНЫМИ ПРОТЕЗАМИ
Съемные зубные протезы используются при полной или частичной утрате зубов, в последнем случае это особенно касается утраты жевательных зубов. Съемные протезы могут использоваться даже в случае утраты одного жевательного зуба. В стоматологии съемные зубные протезы разделяют на следующие группы:
1. Пластиночные протезы (при полном или частичном отсутствии зубов);
2. Бюгельные протезы;
3. Съемные сектора или сегменты мостовидных протезов;
4. Условно-съемные протезы.
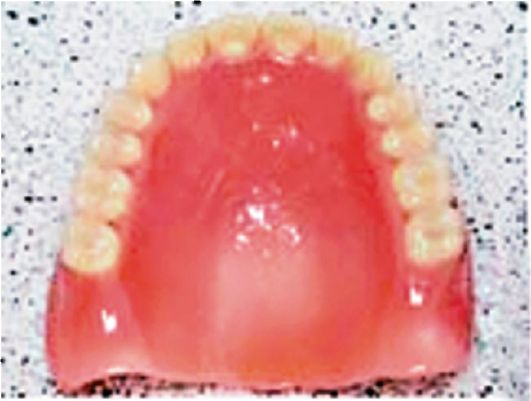 Рис. 13.5. Полный съемный протез
Рис. 13.5. Полный съемный протез
Полные съемные пластиночные протезы применяются при полном отсутствии зубов на одной или обеих челюстях (рис.
13.5).
Их задача - восполнить отсутствие всех зубов. Частичные съемные протезы применяются при отсутствии единичных зубов или группы зубов в зубном ряду. Данный вид протезов используется при потере основных жевательных зубов и при
дефектах зубных рядов большой протяженности. Они также могут использоваться как временные протезы или при отсутствии одного зуба. Пластиночные частичные протезы используются для восстановления утраченных фрагментов зубного ряда и являются наиболее простыми и доступными по цене.
Иммедиат-протез может применяться как временная конструкция, которая накладывается на челюсть сразу поле удаления зубов или при подготовке к протезированию постоянным протезом. Бюгельные (нем. Bugel - дуга) протезы могут использоваться почти во всех случаях, связанных с отсутствием зубов, как полном, так и частичном. Бюгельный протез - наиболее надежная, дорогая и удобная конструкция (рис. 13.6). Ее основным отличием является то, что жевательная нагрузка
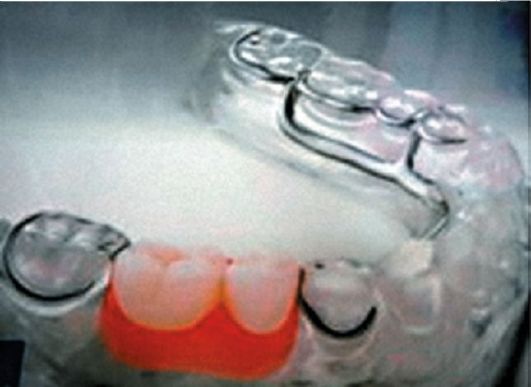 Рис. 13.6. Бюгельный протез
Рис. 13.6. Бюгельный протез
распределяется равномерно между десневой поверхностью челюсти и сохранившимися зубами, в отличие от частичных протезов, где вся нагрузка приходится на десну. При изготовлении таких протезов производится точный расчет и моделирование всех элементов протеза. Также бюгельный протез используется как иммобилизующий и шинирующий при пародонтозе и повышенной подвижности зубов.
Съемные сектора или сегменты - это односторонние протезы, используемые при утрате ряда жевательных зубов на одной стороне челюсти.
Условно-съемные протезы, как правило, используются при потере одного жевательного зуба. Такой протез может закрепляться на соседних опорных зубах с помощью металлических лапок. Опорные элементы такого протеза могут приклеиваться к зубу или фиксироваться с помощью светоотверждаемых цементов. Такой протез пациенту снимать не нужно, поэтому он и называется условно-съемным.
Современные зубные протезы изготавливаются из стоматологических акриловых пластмасс методом литьевого прессования, горячей и холодной компрессационной полимеризации. Использование таких пластмасс позволяет протезу очень долго сохранять свои свойства - форму, цвет, плотность и прочность. Зубы, которые применяются при изготовлении таких протезов, выпускаются в виде готовых наборов, отличающихся по цветовым оттенкам, форме, размерам. Это позволяет подобрать именно тот набор зубов, который желает пациент.
Вариант первый. Съемные протезы могут закрепляться при помощи кламмеров - металлических крючков, которые «держатся» за крайние к дефекту опорные зубы. Кламмеры изготавливаются из нержавеющей стали или благородных металлов с высокими пружинистыми свойствами (рис. 13.7).
Благодаря таким свойствам кламмер надежно удерживает протез во рту во время приема пищи, разговоре и т.д. Кламмеры закрепля-
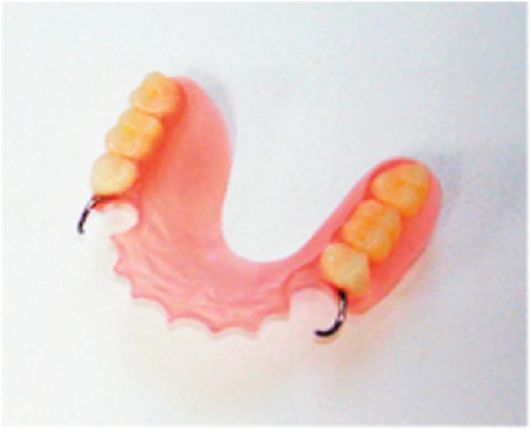 Рис. 13.7. Съемный протез с кламмерной фиксацией
Рис. 13.7. Съемный протез с кламмерной фиксацией
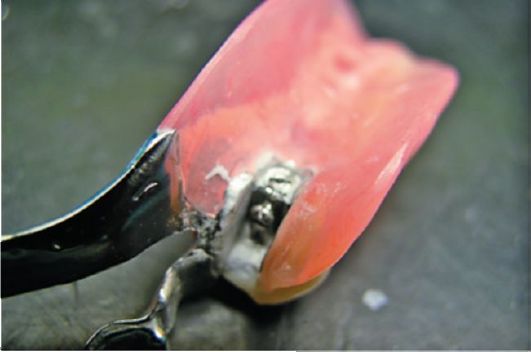 Рис. 13.8. Аттачмен бюгельного съемного протеза
Рис. 13.8. Аттачмен бюгельного съемного протеза
 Рис. 13.9. Элемент аттачмена на коронке опорного зуба
Рис. 13.9. Элемент аттачмена на коронке опорного зуба
ются у самого основания зуба и не видны при смехе и разговоре. Такой вид крепления может использоваться в частичных пластинчатых протезах.
Вариант второй. Съемные протезы могут закрепляться при помощи аттачменов - замков, состоящих из двух элементов (рис. 13.8).
Один из этих элементов находится внутри искусственного зуба или основания протеза, а другой - на закрытом коронкой опорном зубе или в корне зуба (рис. 13.9). Этот вариант по сравнению с кламмерами имеет ряд преимуществ - более высокую надежность и эстетические свойства.
Съемные протезы нуждаются в периодической чистке, так как они лежат на десневой поверхности челюсти и создают плохо омываемые зоны. Также необходимо периодически снимать протезы и после приема пищи для очистки поверхностей. После этого нужно хорошо прополоскать рот и вернуть протез на место. Оптимально производить чистку протезов ежедневно, как минимум - перед сном, а как максимум - после каждого приема пищи.
Пациентам со съемными протезами не рекомендуется употреблять вязкие и клейкие
продукты, такие как ириски, жевательные резинки и т.п. Эти продукты могут прилипать к протезу и могут способствовать его поломке. В первое время не стоит употреблять твердую пищу. О какой-то особой диете здесь речи не идет, но в первые недели после протезирования необходимо принимать хорошо измельченную пищу небольшими порциями. Для тренировки навыка жевания можно использовать порезанные дольками фрукты - они достаточно жесткие, но недостаточно твердые, чтобы сломать протез. Если же съемный протез вызывает дискомфортные ощущения в полости рта или натирает десну, нужно обратиться к вашему стоматологу, чтобы сделать поправки.
Бюгельный протез - это также съемная конструкция, но в отличие от пластинчатого протеза жевательная нагрузка в бюгеле распределяется не только на опорные зубы, но и на всю челюсть. Это достигается при помощи металлического дугового каркаса, созданного из легкого безопасного сплава, который отличается очень высокой прочностью.
Важным преимуществом бюгельного протеза является то, что он не закрывает неба, а, значит, и привыкание к бюгельному протезу осуществляется гораздо быстрее, не возникают изменения дикции, протезный стоматит, активация рвотного рефлекса, а также неудобства при еде.
По способу фиксации на челюсти бюгельные протезы подразделяют на протезы с кламмерами и бюгельные протезы с замками. Бюгельные протезы с кламмерами удерживаются с помощью своеобразных крючков, плотно охватывающих опорный зуб, но не причиняющих вреда эмали. У бюгеля с замковым креплением (аттачменами) фиксация протеза очень жесткая, почти неподвижная. Большая часть жевательного давления передается на опорные зубы, одетые в специальные металлокерамические коронки. Крепление скрыто внутри коронки, поэтому, в отличие от кламмеров, даже при самой широкой улыбке никто не увидит, что во рту есть съемный протез. Недостатками бюгельного протезирования является то, что оно невыполнимо при полном отсутствии зубов, приходится прибегать к обточке и размещению под коронки опорных зубов. Этих недостатков полностью лишено протезирование на миниимплантатах.
Конструкционные элементы частичных съемных протезов Основными конструкционными элементами частичных съемных протезов являются: опорные, соединительные или фиксирующие, выравнивающие элементы; элементы противодействия сдвигу протеза и противодействия опрокидыванию протеза. Набор конструкционных элементов частичного съемного протеза определяется прежде всего его общей конструкцией, которая в свою очередь планируется врачом в зависимости от клинической картины (частичная потеря зубов, вид и топография дефектов зубных рядов, число и состояние оставшихся зубов и слизистой оболочки протезного ложа). Опорные элементы
Опорные элементы вводят в конструкцию частичного съемного протеза для создания наиболее рационального способа передачи жевательного давления на ткани протезного ложа - пародонто-гингивального. Кроме того, опорные элементы способствуют лучшей фиксации частичного съемного протеза. К ним относят, прежде всего, разного рода окклюзионные накладки, искусственные коронки, мостовидные протезы, корневые вкладки, корневые штифты или имплантаты.
Соединительные (фиксирующие) элементы
Эти элементы предназначены для фиксации протеза на оставшихся зубах, т.е. они выполняют роль соединителя съемного протеза с опорными зубами. По этой причине некоторые авторы называют их анкерами или анкерными элементами. По способу передачи жевательного давления на опорные зубы соединительные элементы делят на жесткие, подвижные (шарнирные), полуподвижные (пружинящие). Конструктивно же соединительные элементы можно разделить на кламмеры, анкерные соединения, балочные конструкции, замковые крепления и двойные (телескопические) коронки.
Выравнивающие элементы
К выравнивающим элементам относятся, прежде всего, базис частичного съемного протеза (пластмассовый или металлический), соединяющий его седловидные части, лингвальные или лабиальные дуги дуговых (бюгельных) протезов, также соединяющие его седловидные части. Последние, как выравнивающие элементы, считаются наиболее эффективными. Лингвальные или лабиальные дуги способствуют более равномерному (выравнивающему) распределению
функциональной нагрузки между седловидными частями протеза за счет их упругих свойств, что способствует их лучшей стабилизации и сохранению тканей протезного ложа. При этом их размеры и положение должны определяться в соответствии с их способностью противостоять функциональным нагрузкам. К выравнивающим элементам предъявляются также достаточно строгие фонетические и гигиенические требования. Вместе с этим следует иметь в виду, что выравнивающие элементы могут наряду с их связующей функцией выполнять и роль элементов противодействия сдвигу протеза. Однако с функциональной точки зрения строгое деление здесь провести очень трудно.
Элементы противодействия сдвигу протеза
Под воздействием функциональной нагрузки, развивающейся в горизонтальной плоскости, частичный съемный протез подвергается смещению в переднезаднем или боковом направлениях. Элементами противодействия этому смещению (первичными) являются, прежде всего, разного рода фиксирующие элементы (кламмеры, замковые крепления, балочные системы фиксации и т.д.). При заболеваниях пародонта к элементам противодействия сдвигу протеза относятся шины Эльбрехта, когтевидные отростки непрерывных кламмеров, сочетание кламмеров фирмы Нея и шины Эльбрехта и др. Искусственные коронки и мостовидные протезы могут опосредованно через кламмер противодействовать сдвигу протеза. Их иногда в иностранной литературе обозначают как вторичные элементы противодействия сдвигу. При применении элементов этой группы следует обращать особое внимание, наряду с другими клиническими данными, на состояние пародонта оставшихся зубов.
Элементы противодействия опрокидыванию протеза
Большинство фиксирующих (соединительных) элементов протеза за счет своих направляющих плоскостей обладают функцией противодействия опрокидыванию, т.е. силам, снимающим протез во время функции жевания. Элемент противодействия опрокидыванию должен располагаться за пределами оси вращения протеза в противоположном направлении от его седловидных частей, т.е. основной части протеза. Этим эффектом обладают расположенные периферийно от кламмеров окклюзионные накладки, либо обратно действующий литой кламмер, удаленный от седловидной части протеза.
Методы фиксации съемных протезов
Фиксация частичных съемных протезов обеспечивается несколькими способами: с помощью явлений адгезии, прилипаемости, анатомической ретенции и с использованием искусственных приспособлений - кламмеров, окклюзионных накладок, пелотов, отростков протеза и др.
Адгезия
Силы сцепления, возникающие между двумя хорошо пришлифованными пластинками из стекла или другого материала, получили название адгезии и особенно сильно проявляются тогда, когда между пластинками находится тонкий слой жидкости.
Подобные условия возникают в полости рта между протезом и слизистой оболочкой протезного ложа. Величина этих сил тем больше, чем больше площадь их соприкосновения. Адгезия тем больше, чем тоньше слой слюны под протезом. На верхней челюсти при плоском небе сила адгезии возрастает при вертикальном смещении протеза и падает при боковом смещении протеза. При высоком небе, наоборот, вертикальное давление снижает силу адгезии, так как протез по отношению к слизистой оболочке скользит в параллельной плоскости.
Явление прилипаемости
Универсальное физическое явление - смачивание - лежит в основе прилипаемости и проявляется в тех случаях, когда силы молекулярного сцепления в жидкости меньше, чем между молекулами жидкости и твердого тела. Однако между адгезией и прилипаемостью большой принципиальной разницы нет. По существу, прилипаемость является одной из форм адгезии. Протез и слизистая оболочка относятся к хорошо смачиваемым слюной поверхностям, благодаря чему и возникает вогнутый мениск. Сила, расправляющая его, направлена кнаружи и прижимает протез к слизистой оболочке протезного ложа. Причем, чем меньше радиус мениска, тем больше выражена эта сила.
Анатомическая ретенция
Под анатомической ретенцией следует понимать все естественные анатомические образования челюстей, которые своей формой и положением способствуют фиксации протеза как в покое, так и при выполнении различных функций - жевания, речи, глотания и др. К этим образованиям, прежде всего, относятся альвеолярные части челюс-
тей, свод неба, альвеолярные бугры верхней челюсти, межзубные промежутки, придесневая часть коронок зубов с поднутрениями.
Соединительные (фиксирующие) элементы
Решающую роль для фиксации протезов играют специальные механические приспособления - фиксаторы (прямые и непрямые). Прямые фиксаторы располагаются на зубе, обеспечивают удержание протеза и предотвращают его вертикальное смещение. К ним относятся кламмеры и аттачмены всех систем. Прямые фиксаторы могут быть внутрикоронковыми (интракоронарными) и внекоронковыми (экстракоронарными). К первым относятся аттачмены - замковые соединения, ко вторым - кламмеры. Непрямые фиксаторы предназначены для предупреждения опрокидывания протеза и представляют собой отростки базиса или каркаса, непрерывные кламмеры, накладки и другие приспособления. Наиболее широко для фиксации протезов применяются кламмеры.
Кламмерная система фиксации протезов
Крепление частичного съемного протеза представляет собой достаточно сложную биотехническую проблему. Во-первых, кламмерная система не должна оказывать вредного влияния на пародонт опорных зубов. При этом жевательное давление, передающееся через кламмер на опорный зуб, должно частично распределяться на слизистую оболочку протезного ложа, предупреждая преждевременную атрофию альвеолярного отростка. Различия в физиологической подвижности естественных зубов и податливости слизистой оболочки, покрывающей беззубый альвеолярный отросток, требуют специальных расчетов при определении усилий, падающих на протез и распределяющихся между опорными зубами и тканями протезного ложа. Во-вторых, кламмерная система должна обеспечивать надежное крепление протеза в разных клинических условиях - при разной величине и топографии дефектов зубного ряда, атрофии альвеолярного отростка, при различной форме, величине, положении и устойчивости опорных зубов, разных окклюзионных взаимоотношениях антагонирующих зубов и др. В-третьих, при конструировании кламмеров приходится решать очень сложную проблему эстетики. Размещение деталей кламмера на опорных зубах нарушает их привычный внешний вид, делает заметными металлические детали при разговоре и улыбке и нередко существенно нарушает объем и форму наружной поверхности зубов, что заметно
снижает скорость привыкания к протезу. Таким образом, создание кламмерной фиксации, обеспечивающей оптимальное функционирование протеза, требует знания конструктивных особенностей кламмеров, подробного изучения клинической картины частичной потери зубов и функциональных особенностей тканей протезного ложа. Этим и определяется множество разновидностей кламмеров, предназначенных для решения конкретных клинических задач. Все виды кламмеров можно разделить по признакам на следующие группы: по способу изготовления (гнутые и литые); по форме профиля поперечного сечения (круглые, полукруглые и ленточные); по степени охвата зуба и количеству охватываемых зубов (одноплечие, двуплечие, перекидные, двойные, многозвеньевые); по функции (удерживающие, опорные и опорно-удерживающие); по способу соединения с базисом протеза (жесткое, полуподвижное и подвижное - шарнирное); по материалу (металлические, пластмассовые); по месту расположения плеча (дентальные, альвеолярные и дентоальвеолярные) (рис. 13.10).
Несмотря на большое количество разновидностей кламмеров, существуют основные, или общие требования к ним. Прежде всего, кламмер должен обладать хорошими удерживающими свойствами как при покое протеза, так и во время его функционирования. Хорошо выраженные пружинящие свойства обеспечивают прохождение кламмера через экватор без деформации и сохраняют при этом необходимые удерживающие способности. Кламмер не должен оказывать вредного влияния на твердые ткани зуба и пародонт, изменять своих свойств в полости рта, препятствовать окклюзионным взаимоотношениям антагонирующих зубов, нарушать эстетику и обладать способностью подвергаться активации.
Прежде чем дать характеристику основных видов кламмеров, необходимо определить такие понятия, как опорная, стабилизирующая и фиксирующая функции. Под опорной функцией понимают передачу жевательного давления через специальные опорные элементы кламмера на зубы, предотвращающие оседание протеза на слизистую оболочку протезного ложа. Под стабилизирующей функцией понимают ограничение боковых сдвигов протеза и, наконец, под фиксирующей (удерживающей) функцией следует понимать способность кламмера удерживать протез на протезном ложе. Все три функции способны выполнять наиболее совершенные конструкции кламмеров, такие
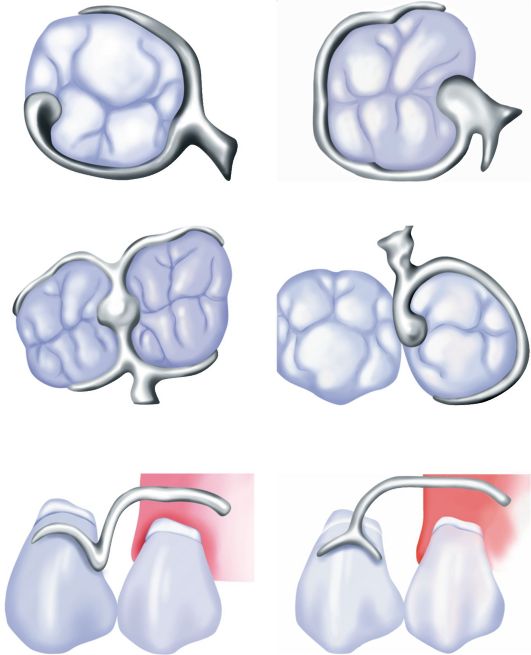 Рис. 13.10. Различные виды кламмеров
Рис. 13.10. Различные виды кламмеров
как, например, опорно-удерживающие. Более простые конструкции обладают лишь отдельными функциями, чаще всего удерживающей. При протезировании частичными съемными протезами наиболее широкое распространение получили круглые проволочные гнутые удерживающие кламмеры. Удерживающие кламмеры
Наиболее простой конструкцией кламмера, широко применяющейся для фиксации частичных съемных протезов, является одноплечий проволочный кламмер, состоящий из нескольких основных частей - плеча, тела и отростка. Этот вид кламмера A.Hromatka (1963) назвал удерживающе-возвращающим, так как считает, что кламмер удерживает протез в статическом состоянии, а при его смещении возвращает в исходное положение.
Плечом удерживающего кламмера обозначается его пружинящая часть, охватывающая коронку зуба с губной или язычной стороны. Его положение определяется как анатомической формой зуба, так и задачами фиксации протеза. Учет анатомической формы зуба является, пожалуй, главным условием конструирования кламмера. Условно коронку зуба делят на две части - окклюзионную и пришеечную (удерживающую). Однако форма этих поверхностей у разных групп зубов неодинакова. Поскольку границей между этими зонами является экватор или межевая линия, конструирование кламмера во многом определяется их топографией. Так, у резцов экватор расположен ближе к режущему краю, что делает весьма обширной пришеечную зону. Более того, эта зона на резцах весьма необычна из-за резкого ее сужения у шейки зуба. Конструирование кламмера на резцах следует проводить также и с учетом эстетики. При улыбке, разговоре или выполнении других функций резцы открываются у большинства больных почти полностью. Поэтому плечо удерживающего кламмера следует размещать как можно ближе к шейке зуба и почти параллельно десневому краю, отступя от него 0,5 - 1 мм. Это делает плечо кламмера почти незаметным. Скрадывает присутствие кламмера в этом месте и меньшая толщина проволочной заготовки.
Более удобными для размещения плеча кламмера являются клыки и премоляры. Топография их экватора или межевой линии отличается от таковой на резцах тем, что она располагается ближе к средней части коронки и таким образом делит поверхность этих зубов на при-
мерно одинаковые по площади окклюзионную и пришеечную зоны. Анатомическая форма этих зубов имеет более плавные контуры, что также способствует более точному прилеганию плеча кламмера к поверхности зуба. Премоляры также хорошо видны при улыбке, поэтому расположение плеча кламмера на них должно отвечать требованиям эстетики. Для этого его располагают как можно ближе к десневому краю.
Клинические коронки моляров имеют своеобразную анатомическую форму - с экватором, расположенным в средней части боковой поверхности зуба. Достаточно крупные клинические коронки этих зубов заметно облегчают изготовление плеча кламмера и размещение его на поверхности зуба с более надежной фиксацией. Последнее достигается, как правило, за счет расположения плеча под экватором зуба на всем его протяжении с какой-либо стороны зуба. Этому способствует и отсутствие необходимости скрывать кламмер при улыбке, когда смещение его к десневому краю значительно снижает удерживающие свойства.
Плечо кламмера, независимо от того, на какой поверхности зуба оно покоится - губной или язычной, должно прилегать к ней на всем протяжении. Частичное или в какой-либо одной точке касание ведет к неравномерному давлению на поверхность зуба при перемещении протеза и может быть причиной некроза эмали. Неточное изготовление кламмера является причиной развития необычной по направлению нагрузки, проявляющейся в виде травматической окклюзии. При смещении протеза плечо кламмера должно пружинить. Наиболее эластичными являются проволочные кламмеры. Необходимая упругая деформация зависит как от свойств сплава, режима его термической обработки, так и от его длины, диаметра и формы поперечного сечения. Наиболее универсальной упругостью обладает плечо с круглым поперечным сечением. Хорошими пружинящими свойствами обладают кламмеры из сплава золота с платиной.
Телом кламмера обозначается место перехода плеча в отросток, т.е. промежуточная жесткая часть кламмера, которая располагается на уровне экватора опорного зуба или чуть выше на его контактной поверхности - мезиальной или дистальной. Тело кламмера нельзя располагать под экватором или межевой линией в зоне поднутрения - пространстве, ограниченном анализирующим стержнем параллело-
метра, касающегося межевой линии и достигающего десны опорного зуба, а также десной от места касания анализирующего стержня до шейки опорного зуба и поверхностью зуба от десневого края до межевой линии. Если тело кламмера попадает в зону поднутрения, то наложение его вместе с протезом становится невозможным. Особенно часто эта ошибка наблюдается при изготовлении кламмера на передние зубы, когда, как уже было отмечено, в целях эстетики плечо смещается ближе к десне, а тело кламмера может легко попасть в зону поднутрения.
Выбор опорных зубов для кламмерной фиксации
Опорные зубы для установки частичного съемного протеза должны отвечать определенным требованиям. Прежде всего, они должны быть устойчивыми, иметь хорошо выраженную анатомическую форму и достаточно высокую клиническую коронку. Зубы, имеющие низкую, конусовидной формы клиническую коронку или обнажение шейки, мало пригодны для кламмерной фиксации. Но они могут быть включены в число опорных зубов после специальной подготовки. При выборе опорных зубов следует тщательно изучать окклюзионные взаимоотношения. При тесном окклюзионном контакте очень трудно, а иногда и невозможно поместить в фиссуру опорный элемент кламмера - окклюзионную накладку - без нарушения окклюзионных взаимоотношений. Подобная ситуация может быть поводом для использования под размещение опорного элемента другого зуба для создания специального ложа, либо покрытия этого зуба искусственной коронкой. Опорные зубы могут иметь патологическую подвижность. В этом случае их следует шинировать с рядом стоящими более устойчивыми зубами. При выявлении хронических околоверхушечных очагов воспаления они могут быть использованы для опоры только после пломбирования корневых каналов. При планировании фиксирующей системы съемного протеза преследуются две главные задачи: а) создать надежное крепление протеза во время жевания и речи; б) обеспечить такое крепление протеза, при котором он оказывал бы наименьшее влияние на опорные зубы и слизистую оболочку, покрывающую беззубые альвеолярные отростки. Особое значение в решении этих задач приобретает ясное представление о биомеханике съемного протеза, воздействии сил, смещающих протез: силы тяжести, жевательного давления и силы тяги. Сила тяжести протеза на нижней
челюсти нейтрализуется опорными зубами, альвеолярными отростками с покрывающей их слизистой оболочкой. В этом случае она способствует удержанию протеза на челюсти. На верхней же челюсти эта сила затрудняет крепление протеза и при определенных условиях нарушает его устойчивость. Особенно это выражено при двусторонних концевых изъянах, когда базис протеза, лишенный дистальной опоры, может отвисать или опрокидываться под действием силы тяжести. Жевательное давление также способствует смещению протеза. Под действием клейкой пищи протез может отходить от протезного ложа как верхней, так и нижней челюсти. Эта сила тяги усиливает опрокидывающий момент, обусловленный тяжестью протеза. Вращение протеза происходит вокруг кламмерной линии. Под действием жевательного давления протез подвергается пространственному перемещению в трех плоскостях - вертикальной, сагиттальной и трансверзальной. В зависимости от выбранного способа фиксации смещение протеза может преобладать в какой-либо одной плоскости. Движение его в других плоскостях, как правило, менее выражено, но практически всегда имеет место. Это делает характер смещения протеза под действием жевательного давления настолько сложным, что требует детального рассмотрения при разных клинических условиях в зависимости от вида съемного протеза, метода его фиксации, величины и топографии дефектов зубного ряда, характера и величины атрофии беззубого альвеолярного отростка и т.д.
Таким образом, сохранение опорных зубов и предупреждение их функциональной перегрузки при кламмерной фиксации является важной проблемой. Один из способов ее решения - правильное расположение кламмерной линии. Под ней понимают воображаемую линию, проходящую через опорные зубы, т.е. кламмерная линия является как бы осью, вокруг которой может происходить вращение протеза.
Направление кламмерной линии определяется расположением опорных зубов, топографией и протяженностью изъяна, эстетическими факторами. Кламмерная линия может проходить в поперечном (трансверзальном), диагональном, переднезаднем (сагиттальном) направлениях. Наименее выгодным направлением кламмерной линии считается сагиттальное одностороннее направление, особенно на верхней челюсти, когда эффект опрокидывания
протеза и опасность перегрузки опорных зубов особенно сильно выражены.
Наилучшие условия для крепления протеза наблюдаются при двустороннем расположении опорных зубов, причем на верхней челюсти оптимальным считается диагональное направление кламмерной линии. На нижней челюсти наилучшие условия для фиксации протеза наблюдаются при поперечном (трансверзальном) направлении кламмерной линии. Одним из способов предупреждения вращения протеза является увеличение количества кламмеров, которое позволяет создать так называемую плоскостную систему крепления (Wild W., 1950), отличающуюся от линейной с использованием двух опор и точечной, когда протез удерживается лишь одним кламмером.
Анкерная система фиксации
Эта система основана на использовании активных удерживающих элементов, фиксирующих съемный протез по принципу «защелки» (кнопочного аттачмена). Защелкивающее действие достигается за счет упругого кольца в матричной части, разрезной матрицы или разрезной патричной части. На качество фиксации не влияет, находится ли матрица на опорном зубе, а патрица - в базисе протеза, или наоборот. Анкеры на корневых вкладках называют одиночными, или радикулярными.
Частичные съемные пластиночные протезы с пластмассовым базисом
Частичный съемный пластиночный протез имеет наиболее простую и технически достаточную легко выполнимую конструкцию. Вместе с тем он обладает и недостатками. К ним относится, в частности, большой базис, покрывающий большую часть протезного ложа. Несовершенство кламмерной фиксации приводит к оседанию этого протеза при действии вертикальных жевательных сил, к сдавлению десневого края, образованию патологических карманов. Однако при больших дефектах зубных рядов, когда применение дугового протеза может привести к перегрузке опорных зубов, пластиночный протез является единственной приемлемой конструкцией. Для снижения отрицательного влияния протеза на ткани протезного ложа удерживающий кламмер полезно заменить опорно-удерживающим. Конструкция же съемного протеза в целом определяется топографией и величиной дефекта, состоянием сохранившихся зубов, характером слизистой оболочки протезного ложа, формой и степенью
атрофии альвеолярного отростка и др. В съемном пластиночном протезе различают базис, удерживающие элементы (кламмеры) и искусственные зубы.
Основной частью съемного пластиночного протеза является базис, на котором укрепляются искусственные зубы и кламмеры. Базис протеза располагается на альвеолярных отростках и твердом небе и передает на них жевательное давление. Появление базиса протеза относят к XVI веку (Гаврилов Е.И., 1966). До этого искусственные зубы укрепляли проволокой к оставшимся естественным зубам. Первые базисы вырезали из одного куска слоновой кости вместе с искусственными зубами. Однако воспроизвести точную копию рельефа протезного ложа таким способом было практически невозможно, несмотря на большое искусство занимающихся этим ремеслом людей. Такие протезы были также и негигиеничны - в порах кости застревала пища, издающая неприятный запах. В конце XVIII столетия базисы стали делать из фарфора, который не нашел большого применения из-за своей хрупкости и большой усадки при обжиге. Заметный прогресс был достигнут в связи с открытием способа изготовления фарфоровых зубов и вулканизации каучука, который долгое время оставался почти единственным материалом для базисов съемных протезов. Со временем обнаружили пористость этого материала, что обусловливало появление неприятного запаха. Негигиеничность протеза способствовала раздражению слизистой оболочки протезного ложа. Недостатки каучукового базиса были причиной настойчивых поисков новых базисных материалов. Наиболее удачным из них оказалась акриловая пластмасса. Теперь она стала одним из основных материалов для изготовления съемных протезов.
Размеры пластмассового базиса находятся в обратно пропорциональной зависимости от числа и расположения сохранившихся зубов: чем меньше зубов осталось на челюсти, тем больше будет базис протеза. На величину базиса влияет также характер кламмерной фиксации. С увеличением количества опорных элементов размеры базиса сокращаются и, наоборот, при уменьшении базиса необходимо вводить дополнительные опорные элементы. На размеры базиса влияет и высота альвеолярного отростка или альвеолярной части челюсти. Уменьшение его возможно при мало атрофированной беззубой альвеолярной части, выраженных небном торусе и альвеолярных буграх верхней челюсти.
Границы базиса частичного съемного пластиночного протеза
Границы базиса протеза проходят на щечной и губной сторонах беззубого альвеолярного отростка, по переходной складке, обходя подвижные тяжи слизистой оболочки и уздечки. Поскольку топография переходной складки в разных участках протезного ложа весьма разнообразна, наиболее точное ее отображение можно получить лишь с помощью функционального оттиска. Отображение переходной складки во время функции жевания позволяет также уточнить границы базиса и расположить их в области нейтральной зоны, т.е. в месте перехода неподвижной слизистой оболочки в подвижную. Если базис протеза конструируется без учета расположения этой зоны, слизистая оболочка повреждается.
На своде неба базис пластиночного протеза не должен перекрывать линию «А». В этом месте он должен заканчиваться несколько раньше и иметь разной глубины полулунную вырезку. В переднем отделе неба базисная пластинка при наличии передних зубов, как правило, прилегает к ним, но может иметь такую же вырезку, как и в дистальном отделе при определенных клинических условиях. Кроме того, на верхней челюсти базис протеза, как уже было отмечено, охватывает альвеолярные бугры, а на нижней перекрывает слизистые бугорки, под которыми располагается мощная компактная пластинка беззубой альвеолярной части.
В переднем отделе верхней челюсти граница базиса протеза может видоизменяться в зависимости от выраженности беззубого альвеолярного гребня и длины верхней губы. Во время улыбки при короткой верхней губе может открываться часть альвеолярного отростка, покрытого пластмассовым базисом. Внешний вид такого базиса в большинстве случаев заметно отличается от естественной десны, а лицо пациента при улыбке приобретает неестественный вид, что следует расценивать как серьезный эстетический недостаток. Именно поэтому при короткой губе и хорошо развитом альвеолярном отростке передние зубы следует ставить не на пластмассовом базисе, а притачивать их вплотную к беззубому альвеолярному отростку; такой способ постановки принято называть «на приточке». При длинной губе и большой атрофии альвеолярного отростка передние зубы ставят на пластмассовом базисе, т.е. на искусственной десне. При улыбке наружная часть базиса будет закрыта верхней губой. На приточке не ставят зубы при резкой атрофии альвеолярного отростка. Применение
для этого длинных искусственных зубов также приводит к нарушению эстетики лица при улыбке. По отношению к сохранившимся на челюсти зубам базис занимает различное положение. Передние зубы верхней челюсти с небной стороны перекрываются базисом протеза на толщину восковой базисной пластинки, т.е. примерно на 2 мм, а при глубоком прикусе толщина базиса может быть максимально уменьшена, или он может в этом месте полностью отсутствовать. Тонкий пластмассовый базис, имеющий контакт с антагонистами, часто здесь ломается. Альтернативой при глубоком прикусе является применение металлического базиса, обладающего необходимой прочностью и способствующего удержанию межальвеолярной высоты. Боковые зубы закрываются базисом протеза с небной стороны примерно на 2/3 высоты клинической коронки. Таким образом, базис протеза перекрывает экватор зубов и располагается чуть ниже их жевательных поверхностей, что предупреждает погружение базиса в подлежащие ткани, способствует передаче части жевательного давления на зубы и большей устойчивости протеза при жевании.
При выраженном торусе твердого неба необходимо исключить контакт базиса протеза с покрывающей его слизистой оболочкой. Это необходимо для предупреждения травмирования протезного ложа в этом месте и появления балансирования протеза. Костный выступ, покрытый тонкой, мало податливой слизистой оболочкой, при функциональной нагрузке будет первым вступать в контакт с базисом съемного протеза. Именно поэтому здесь существует опасность травмы протезного ложа. Балансирование протеза также обусловлено главным образом неодинаковой податливостью слизистой оболочки, покрывающей торус и расположенной за его пределами. При оседании базиса он будет опираться на область костного выступа, теряя опору на других участках протезного ложа. Для предупреждения травмы слизистой оболочки и балансирования протеза в базисе соответственно локализации торуса создается изоляционная камера глубиной 0,5 - 1 мм.
Базис протеза верхней челюсти на своде неба имеет в основном толщину восковой базисной пластинки (1,8 - 2 мм). В местах прилегания к естественным зубам он несколько утолщается, во-первых, для создания в этом месте плавного перехода от небной части к его краю, и, во-вторых, для удаления части пластмассы при припасовке готового протеза в полости рта.
Границы базиса протеза нижней челюсти в области беззубых альвеолярных частей проходят на 0,5 - 1 мм выше наиболее глубокого места свода переходной складки, т.е. как можно ближе к нейтральной зоне. В местах прикрепления уздечек и щечно-альвеолярных тяжей базис должен иметь выемки, которые бы не ущемляли эти подвижные образования во время функции жевания. Степень перекрытия оставшихся естественных передних и боковых зубов нижней челюсти находится в пределах 2/3 высоты коронок. Это способствует увеличению размеров базиса, улучшению фиксации протеза за счет более полного охвата каждого зуба и предупреждению погружения базиса в подлежащие ткани протезного ложа. Граница базиса протеза с язычной стороны также проходит несколько выше переходной складки с выемкой для уздечки языка. Дистальная граница базиса при концевых изъянах должна проходить за слизистыми бугорками. В области внутренней косой линии с язычной стороны у некоторых больных наблюдается резко выраженный ее гребень, под которым располагается зона поднутрения в виде язычного кармана. При хорошо развитом альвеолярном отростке язычный край базиса в области внутренней косой линии может быть укорочен на 3 - 5 мм. У некоторых больных на язычной поверхности альвеолярного отростка соответственно проекции удаленных премоляров встречаются симметрично расположенные выступы округлой формы - экзостозы, мешающие наложению протеза. В зависимости от выраженности этих образований их удаляют хирургическим путем или в базисе протеза создают изоляционную камеру для предохранения покрывающей их слизистой оболочки от травмы.
Клинические и лабораторные приемы ортопедического лечения с помощью частичных съемных пластиночных протезов
При протезировании частичными съемными протезами, как уже указывалось, важное значение имеют функциональные оттиски. Это относится и к пластиночным протезам. Оттиски используют для изготовления рабочих гипсовых моделей, которые передают врачу для нанесения рисунка базиса и фиксирующих элементов. Отдельные особенности конструкции пластиночного протеза могут быть представлены технику в виде рисунка или устного комментария. Подготовленная соответствующим образом модель вновь передается в лабораторию для изготовления воскового базиса с окклюзионным валиком.
Изготовление воскового базиса с окклюзионным валиком.
Рабочую гипсовую модель пропитывают холодной водой и приступают к изготовлению воскового базиса. Для этого одну сторону стандартной восковой пластинки подогревают над пламенем спиртовой или газовой горелки и противоположной стороной обжимают гипсовую модель. На верхней челюсти пластинку воска сначала прижимают к самому глубокому месту свода неба, а затем к альвеолярному отростку и зубам с небной стороны. Постепенно прижимая воск к гипсовой модели от середины неба к краям, необходимо стремиться к сохранению толщины восковой пластинки, избегать вытягивания и истончения воска в отдельных участках. Это позволяет сохранить равномерную толщину и плотное прилегание воскового базиса к гипсовой модели. Убедившись в точности повторения рельефа протезного ложа гипсовой модели верхней или нижней челюсти, лишний воск отрезают строго по отмеченным границам. Скальпель или зуботехнический шпатель следует прижимать к воску без больших усилий, избегая повреждения гипсовой модели в области зубов и переходной складки, т.е. в тех участках, где проходит граница базиса протеза. Для придания прочности восковому базису его укрепляют проволокой, которую изгибают по форме орального ската альвеолярного отростка верхней или нижней челюсти и, нагрев ее над пламенем горелки, погружают в восковую пластинку примерно на середине ската альвеолярного отростка (части). Окклюзионные валики также изготавливают из пластинки базисного воска (рис. 13.11).
Для этого берут половину пластинки, разогревают ее над пламенем горелки с двух сторон и плотно сворачивают в рулон. Затем отрезают часть валика по длине дефекта зубного ряда, устанавливают его строго по середине беззубого альвеолярного отростка и приклеивают к восковому базису. Валику придают в поперечном сечении форму трапеции. Для этого окклюзионную поверхность делают плоской и располагают ее на 1 - 2 мм выше рядом стоящих зубов, ширина
 Рис. 13.11. Восковой шаблон
Рис. 13.11. Восковой шаблон
валика должна быть в переднем отделе 6 - 8 мм, а в боковом - до 10 - 12 мм. Боковые поверхности валика (щечно-губная и язычная) должны иметь плавный переход в восковой базис. Однако граница между окклюзионной и боковой поверхностями должна быть четко обозначена в виде угла, что облегчает проверку точности прилегания валиков друг к другу в полости рта больного при определении центрального соотношения челюстей. Поверхность воскового базиса тщательно моделируется для придания ему гладкости. После охлаждения восковой базис снимают с модели, тщательно закругляют края горячим шпателем, избегая попадания расплавленного воска на внутреннюю поверхность, и еще раз проверяют его толщину. Далее вновь устанавливают базис на гипсовую модель, проверяют его устойчивость (отсутствие балансирования), оплавляют поверхность воска пламенем паяльного аппарата или газовой горелки для придания базису идеальной гладкости и передают модель в клинику для определения центрального соотношения челюстей.
Гипсовые модели, составленные в положении центральной окклюзии, врач передает в зуботехническую лабораторию для гипсовки их в артикуляторе и последующего изготовления протеза. Во время выполнения этого клинического приема необходимо определить форму, размер и цвет искусственных зубов, которые врач предполагает использовать в съемном протезе. При этом следует учитывать возраст пациента, пол, профессию, цвет кожных покровов лица, глаз, волос, оставшихся зубов, тип лица, размеры губ и степень обнажения зубов при улыбке, степень атрофии альвеолярного отростка.
После гипсовки моделей в артикуляторе их освобождают от восковых базисов с окклюзионными валиками и изготавливают новые восковые базисы для укрепления на них искусственных зубов и кламмеров. В первую очередь устанавливаются кламмеры. Для этого отросток кламмера подогревают над пламенем горелки и погружают его в воск базиса таким образом, чтобы расположить плечи кламмера на опорном зубе в соответствии с рисунком. Затем на базисе в области отсутствующих зубов располагают невысокий восковой валик (толщиной 3 - 5 мм) так, чтобы наружный край валика был расположен на линии, проходящей по вершине гребня альвеолярного отростка.
Постановка искусственных зубов в частичных съемных пластиночных протезах
Искусственные зубы на базисе протеза могут быть поставлены двумя способами - на приточке (когда искусственные зубы притачиваются непосредственно к беззубому альвеолярному отростку) и на искусственной десне (когда искусственные зубы устанавливаются на базисе протеза). Например, при хорошо или умеренно выраженном беззубом альвеолярном отростке верхней челюсти в переднем отделе и укороченной верхней губе искусственные зубы целесообразно ставить на приточке. При умеренно выраженном альвеолярном отростке или его резкой атрофии в сочетании с длинной верхней губой предпочтение следует отдать постановке зубов на искусственной десне.
Продольный и поперечный размеры искусственных зубов, их фасон определяются формой лица пациента анфас и в профиль, протяженностью дефекта зубного ряда и межальвеолярным пространством. При хорошо выраженном альвеолярном отростке следует применять искусственные зубы с малой кривизной шейки и, наоборот, при значительной атрофии альвеолярной части - с более выраженной кривизной.
Особой проблемой при постановке искусственных зубов является воссоздание эстетики, глубины и изменчивости цвета естественных зубов. Наилучшими условиями для подбора цвета считается яркое дневное освещение. Для этого пациента следует подвести к окну и выключить искусственное освещение. В сомнительных случаях следует выбрать чуть более темные зубы, которые после пришлифовки будут выглядеть более светлыми. Это объясняется тем, что основная цветообразующая зона в акриловых зубах расположена как раз с пришлифовываемой стороны. Приточенный зуб утрачивает большую часть окрашивающей пластмассы и выглядит светлее. При чрезмерном его стачивании может просвечивать, например, металлический каркас, который следует предварительно маскировать опакером.
Техника постановки искусственных зубов
Перед постановкой искусственных зубов следует подобрать необходимое их число и размер, а также сделать ориентировочную постановку. Для этого зубы расставляют в области дефекта зубного ряда и определяют точное место для установки переднего зуба
и объем сошлифовывания. Подтачиванию подлежит внутренняя поверхность искусственного зуба, обращенная к альвеолярному отростку. Искусственные зубы должны восстанавливать форму зубной дуги, поддерживать на определенном уровне верхнюю губу, предохраняя от западения. Во время пришлифовки зубов к альвеолярной части (отростку) необходимо следить за сохранением их анатомической формы, соответствием ее форме и положению естественных зубов и окклюзионным соотношениям с зубамиантагонистами.
Кроме того, при определении размера искусственных зубов необходимо учитывать разметку губной поверхности окклюзионного валика - сектора, ограниченного линиями «улыбки» и клыков и разделенного средней линией между центральными резцами. Между средней линией и линией клыков должно устанавливаться 2,5 зуба с каждой стороны. Линия «улыбки» является ориентиром при определении высоты искусственных зубов. Искусственные зубы в боковых отделах верхней и нижней челюстей чаще всего ставят на искусственной десне посередине альвеолярной части (отростка). При постановке искусственных зубов в боковых отделах челюстей необходимо также обращать внимание на восстановление формы зубных дуг, что улучшает внешний вид больного и качество восстановления речи. Искусственное сужение зубной дуги вызывает чувство стеснения языка, а также может быть причиной продолжительного нарушения речи или ухудшения внешнего вида лица больного после протезирования.
Особое внимание необходимо обратить на искусственные зубы, прилегающие к опорным зубам и кламмерам. Здесь притачивание десневой части зуба должно проводиться особенно тщательно. Это связано с тем, что тело кламмера, расположенное с контактной стороны, мешает прижать искусственный зуб вплотную к опорному. Кроме того, располагающийся в этом месте над гребнем беззубой альвеолярной части отросток кламмера также может мешать точному установлению искусственного зуба. В этих условиях вытачивание пластмассы должно проводиться особенно аккуратно в связи с имеющейся опасностью нарушения анатомической формы зуба. В тех случаях, когда опорные зубы видны при улыбке или разговоре, дополнительно возникает проблема сохранения эстетики, которая может быть решена применением укороченных плеч проволочных
удерживающих кламмеров, тела которых могут быть выведены из зоны поднутрения на наружную невидимую часть пластмассового базиса.
Неменьшее значение при постановке искусственных зубов имеет тщательность создания окклюзионных контактов. Наилучшие результаты достигаются после предварительной записи движений нижней челюсти у больного внутриили внеротовым методом с применением лицевой дуги и последующим воспроизведением индивидуальных движений нижней челюсти с помощью артикулятора.
После постановки искусственных зубов проводят моделирование базиса будущего протеза. Для этого сначала проверяют его толщину, соответствие границам, обозначенным на гипсовой модели, плотность прилегания воскового базиса к модели. Затем базис, как и восковой шаблон при изготовлении окклюзионных валиков, укрепляют ортодонтической проволокой, очищают искусственные зубы от воска и тщательно моделируют искусственную десну в области межзубных сосочков и десневой край со щечной и язычной сторон. Еще раз проверяют точность расположения элементов кламмеров на опорных зубах, снимают восковую репродукцию съемного протеза с модели, закругляют края базиса, вновь устанавливают ее на модели, придают поверхности воска необходимую гладкость с помощью пламени паяльного аппарата или газовой горелки и направляют модели с артикулятором в клинику.
Проверка восковой модели частичного съемного пластиночного протеза в полости рта
Проверку начинают с осмотра восковых моделей частичного съемного протеза, вначале в артикуляторе. Обращают внимание на расположение кламмеров, их отношение к окклюзионной поверхности и десневому краю, прилегание к опорному зубу плеча, точность повторения им кривизны губной или язычной поверхности, длину плеча (кончик должен достигать межзубного контактного пункта). При укорочении плеча фиксирующие свойства кламмера резко падают. Опорные элементы (окклюзионные накладки) также должны прилегать к поверхности зуба. Смещение их в ту или иную сторону будет свидетельствовать о неточном установлении кламмера в восковом базисе.
Качество постановки искусственных зубов также сначала проверяется в артикуляторе. Необходимо обратить внимание на рас-
положение зубов по отношению к гребню альвеолярных отростков (частей), форму и размеры искусственных зубных дуг в переднем и боковых отделах челюстей. Особое внимание следует уделить окклюзионным взаимоотношениям. Наличие плотного и множественного контакта будет свидетельствовать о точности постановки искусственных зубов.
После такой предварительной оценки восковых моделей в артикуляторе переходят к оценке их в полости рта. Для этого восковую репродукцию осторожно снимают с гипсовой модели, протирают тампоном, смоченным спиртом, ополаскивают в холодной воде и осторожно накладывают в полости рта на челюсть. В полости рта, соблюдая указанную выше последовательность, проверяют точность изготовления восковой модели съемного протеза. Кроме того, необходимо проверить соответствие искусственных зубов естественным в отношении цвета, формы и размера. При этом следует выяснить отношение пациента к выбору искусственных зубов, сделанному врачом. При выявлении каких-либо ошибок при создании восковой модели соответствующие поправки вносят в конструкцию протеза и далее переходят к подготовке восковых моделей для замены их на пластмассу.
Окончательное моделирование базиса съемного протеза
После проверки восковой модели частичного съемного пластиночного протеза в полости рта артикулятор передают в зуботехническую лабораторию, где зубной техник устраняет обнаруженные дефекты, и затем переходят к подготовке восковых моделей для замены их пластмассой. Для этого восковой базис вновь проверяют по толщине, форме и размерам и, если необходимо, моделируют его отдельные участки в соответствии с указаниями врача. Край искусственной десны тщательно приклеивают к гипсовой модели хорошо расплавленным воском. Проволочную дугу удаляют из базиса и восстанавливают рельеф твердого неба или язычного ската альвеолярного отростка. В местах прилегания к естественным зубам восковой базис утолщают, а при наличии костных выступов на гипсовой модели предварительно устанавливают свинцовую фольгу толщиной в 0,5 мм для создания в базисе протеза изоляционной камеры. На нижней челюсти восковой базис ввиду малой площади протезного ложа необходимо делать несколько толще, чем на верхней. Кроме того, при моделировании воскового базиса следует учитывать слой
пластмассы, который потребуется удалить при отделке, шлифовке и полировке готового протеза.
Искусственные зубы тщательно очищают от воска, гипса и еще раз проверяют точность моделирования искусственной десны, межзубных десневых сосочков и альвеолярных возвышений на остальной части губной и щечной поверхностей базиса. Для восстановления гладкости поверхность воскового базиса вновь оплавляется пламенем паяльного аппарата или газовой горелки.
Изготовление пластмассового базиса
После окончания моделирования воскового базиса гипсовую модель отделяют от рамы артикулятора и обрезают ее цокольную часть так, чтобы она свободно помещалась в кювете. Кювета для гипсовки модели, изготовленная из сплавов меди, латуни, дюралюминия или железа, состоит из двух половин, каждая из которых имеет дно и крышку. Нижняя часть кюветы имеет более высокие борта, а на боковой поверхности с противоположных сторон - пазы, соответствующие выступам верхней половины кюветы и позволяющие точно соединить обе части. Для гипсовки модели в кювете применяются три способа (прямой, обратный и комбинированный).
При прямом способе гипсовую модель погружают в основание кюветы, заполненное жидким гипсом так, чтобы искусственные зубы были расположены чуть выше бортов кюветы. Вытесняющимся из кюветы жидким гипсом закрывают губную, щечную и окклюзионную поверхности зубов вместе с наружной поверхностью воскового базиса, формуя его в виде валика, толщина которого над зубами должна быть 3 - 4 мм. Небную и язычную поверхности зубов вместе с восковым базисом оставляют открытыми. Для обеспечения свободного разъединения частей кюветы поверхность гипсового валика следует делать пологой к бортам кюветы.
Поверхность затвердевшего гипса покрывают изоляционным слоем, препятствующим прочному соединению гипсовых поверхностей частей кюветы. Для этих целей чаще всего используют мыльный раствор, вазелиновое масло, тальк или просто замачивают гипс кюветы в холодной воде в течение 15 - 20 мин. Затем верхнюю часть кюветы без крышки соединяют с нижней и заполняют ее жидким гипсом, избегая образования воздушных пузырьков. Для этого кювету необходимо осторожно постукивать о край стола, заливая ее небольшими порциями жидкого гипса. Убедившись в
попадании гипса в самые труднодоступные участки, окончательно заполняют им верхнюю часть кюветы, накрывают ее крышкой и ставят под пресс для удаления лишнего гипса. После затвердевания гипса кювету кладут в кипящую воду для расплавления воска базиса и обе половины кюветы разъединяют. Остатки воска вымывают из обеих половин кюветы горячей водой, а затем их охлаждают и высушивают.
Открывшуюся после выплавления воска поверхность гипсовой модели покрывают слоем изоляционного лака (изокола) или касторового масла для предотвращения загрязнения пластмассового базиса гипсом модели и исключения попадания воды в пластмассу. Прямой способ гипсовки применяют при постановке искусственных зубов на приточке, ремонте протезов и изготовлении полных съемных протезов.
При обратном способе гипсовки модель остается в одной половине кюветы, а искусственные зубы и кламмеры переходят в другую. При гипсовке обратным способом модель помещают в верхнюю часть кюветы, поскольку погружают ее в гипс только до переходной складки, располагая край воскового базиса на одном уровне с краем борта. Высота альвеолярной части гипсовой модели и искусственных зубов, расположенных над бортом кюветы, не должна быть выше борта нижней части (основания) кюветы. Это необходимо для размещения фиксирующего слоя гипса между искусственными зубами и дном кюветы. При гипсовке в верхней части кюветы также следует обращать внимание на плавность перехода гипса от модели к краям бортов кюветы, стараясь создавать сглаженную поверхность без ретенционных участков, препятствующих отделению частей кюветы. После установки основания кюветы и заливки ее жидким гипсом, разъединения частей кюветы зубы и кламмеры переходят на противоположную часть - основание кюветы, а гипсовая модель остается в ее верхней части.
Комбинированный способ, объединяющий приемы прямой и обратной гипсовки, применяется при сочетании в одном протезе постановки передних зубов на приточке, а боковых - на искусственной десне. Гипсовку моделей производят в основании кюветы. Зубы, поставленные на приточке, закрывают вместе с режущим краем до небной или язычной поверхности гипсовым валиком по правилам прямого способа гипсовки, а боковые зубы оставляют открытыми
для перевода их в верхнюю часть кюветы по правилам обратного способа.
После гипсовки модели в кювете переходят к изготовлению базисов из пластмассы. Для этого кювету с затвердевшим гипсом погружают в горячую воду для расплавления воска, раскрывают ее, тщательно смывают остатки воска струей кипящей воды и оставляют до полного охлаждения. Отвешенное количество порошка насыпают в фарфоровый или стеклянный стакан и наливают отмеренное количество мономера. Массу тщательно перемешивают до насыщения порошка мономером. Пластмасса считается готовой, когда она приобретает консистенцию мягкого теста без зернистости и перестает прилипать к стенкам сосуда. Перед формовкой пластмассы те поверхности зубов, которые будут соединяться с базисом, а также отростки кламмеров должны быть обезжирены, для чего их тщательно протирают мономером. Затем берут необходимое количество пластмассового теста и помещают в одну половину кюветы, покрывают увлажненным целлофаном и, соединив обе половины, прессуют до выхода лишней пластмассы. Разъединив части кюветы, удаляют излишки пластмассы или добавляют туда, где ее не хватило для заполнения кюветы. Окончательную прессовку проводят без целлофана. Кювету укрепляют в специальном металлическом фиксаторе - бюгеле и опускают в воду комнатной температуры для последующей полимеризации. При комбинированном способе гипсовки формовку пластмассового теста проводят одновременно в обе половины кюветы.
В сжатой гипсовой форме, заключенной в кювету, пластмассовое тесто может затвердеть при комнатной температуре, но для этого требуется много времени. Процесс полимеризации ускоряют нагреванием кюветы в ванне с водой в определенном температурном режиме. Этот режим не должен приводить к нагреву пластмассового теста выше 100 °С. Для этого воду, в которую помещена гипсовая форма, нагревают до 65 °С в течение 30 мин. Это обеспечивает полимеризацию массы под воздействием теплоты самой реакции. После часовой выдержки при такой температуре воду подогревают до 100 °С в течение еще получаса и выдерживают ее 1 - 1,5 ч. По завершении полимеризации кювету медленно охлаждают на воздухе.
После завершения процесса полимеризации пластмассы переходят к извлечению готового изделия из кюветы. После их охлаждения на
воздухе или в воде комнатной температуры сначала отделяют крышку от той части кюветы, в которой загипсован протез. Затем из кюветы выталкивают с помощью специального пресса всю массу гипса вместе с протезом и аккуратно освобождают протез. Излишки пластмассы с поверхности протеза удаляют с помощью специальных инструментов (шаберы, штихели, абразивные материалы, фрезы и боры). Особенно тщательно обрабатываются края протеза, расположенные по переходной складке, которым придают закругленную форму, сохраняя их толщину и границы.
Несколько иначе обрабатываются края базиса, прилегающие к естественным зубам.
Полировку начинают с применением войлочных фильцев конусовидной формы, нанося на поверхность протеза «минутник» или пемзу, смешанную с водой. После появления гладкой поверхности фильцы заменяют жесткой щеткой, которая позволяет отполировать труднодоступные места. Для придания поверхности протеза зеркального блеска используют мягкие нитяные щетки и мел, замешанный на воде или минеральном масле. Поверхность протеза, обращенную к слизистой оболочке полости рта, и искусственные пластмассовые зубы полируют мягкими щетками без сильного давления, избегая снятия пластмассы и нарушения ее рельефа. Металлические части протеза (кламмеры, окклюзионные накладки) полируют отдельно.
Наложение частичного съемного пластиночного протеза
Перед наложением протеза в полости рта врач должен внимательно осмотреть его и убедиться в высоком качестве отделки, шлифовки и полировки. Особенно тщательно необходимо оценить края базиса, которые не должны быть острыми, иметь округлую форму и необходимую толщину. Нередко при моделировании губной поверхности базиса он искусственно истончается, что в последующем затрудняет его коррекцию, особенно в области костных выступов на губной поверхности ската альвеолярной части челюсти или в местах прилегания его к опорным зубам. Край базиса, обращенный к мягкому небу, наоборот, должен быть истончен за счет наружной части базиса для плавного перехода его в слизистую оболочку свода неба. Толстый, резко заканчивающийся задний край базиса, как правило, плохо переносится больными из-за затрудненной адаптации к этому участку протеза. Длинный
край, находящийся за пределами твердого неба, также вызывает неприятные ощущения, особенно при колебаниях мягкого неба, приподнимающегося над базисом. Появляющаяся в этом месте щель заполняется пищей, что также вызывает дополнительный дискомфорт при пользовании протезом.
Следует внимательно осмотреть участки базиса, прилегающие к опорным зубам. Слой пластмассы, покрывающий тело кламмера, будет свидетельствовать о правильном его положении по отношению к опорному зубу. Попадание тела кламмера в зону поднутрения, что проявляется отсутствием пластмассы в этом месте или наличием лишь небольшой ее пленки, покрывающей металл, будет мешать наложению готового протеза.
Поверхность базиса, обращенная к слизистой оболочке протезного ложа, должна иметь точный его отпечаток. Выявляющиеся дефекты в виде искажения рельефа базиса, утолщения или нароста могут быть следствием как повреждения поверхности самой рабочей гипсовой модели, так и разного рода дефектов гипсовки восковой модели протеза в кювете или формовки пластмассового теста.
Наконец, при осмотре готового протеза необходимо обратить внимание на качество полировки его деталей - базиса, искусственных зубов и кламмеров. Обработав протез спиртом и ополоснув в воде, переходят к наложению его в полости рта. Готовый, частичный съемный пластиночный протез редко накладывается на протезное ложе без каких-либо препятствий. Наличие поднутрений на естественных зубах, непараллельное расположение оставшихся в полости рта зубов или их смещение при утрате рядом стоящих или антагонистов затрудняют наложение протеза. В связи с этим первая попытка установить протез на челюсть должна быть сделана очень осторожно, без больших усилий, во-первых, чтобы не причинить боли пациенту, а, во-вторых, чтобы не вызвать насильственного проскальзывания протеза на свое ложе. В последнем случае протез преодолевает зоны поднутрений за счет подвижности зубов при удачно выбранном пути ведения протеза. Снять же протез будет достаточно трудно, так как повторить случайно угаданный путь наложения его будет невозможно. Для этого потребуются дополнительные усилия, которые и могут вызвать болезненные ощущения. Чтобы избежать подобной ошибки, следует воспользоваться копировальной бумагой, которую подкладывают под протез и пытаются
наложить его вместе с ней до появления препятствия. Тогда протез снимают и внимательно осматривают. Появление отпечатков копировальной бумаги на внутренней поверхности базиса в местах прилегания его к оставшимся в полости рта зубам покажет участки, препятствующие наложению протеза. Для полного наложения протеза подобную проверку делают несколько раз до тех пор, пока он не займет свое место на челюсти.
При сошлифовывании участков базиса, мешающих наложению протеза, следует также быть осторожным. Боры и фасонные карборундовые головки следует подбирать по форме того участка, который подвергается шлифованию. Удаляя пластмассу небольшими слоями, удается сохранить контакт базиса с естественными зубами. Неоправданный радикализм при выполнении этой манипуляции, как правило, приводит к появлению щели между зубами и базисом.
Следует обратить внимание на возможность появления щели между базисом протеза и естественными зубами не только при небрежной припасовке готового протеза. Это может быть следствием повреждения гипсовой модели или отлома гипсовых зубов перед изготовлением базиса. Неточное приклеивание их приведет к значительным проблемам при наложении готового протеза.
Оценивая точность наложения готового протеза, необходимо установить плотность прилегания базиса к слизистой оболочке протезного ложа, убедиться в отсутствии балансирования и точности положения фиксирующих элементов. Только в случае соблюдения этих условий можно признать протез полностью наложенным.
Следующимэтапом наложения частичногосъемногопластиночного протеза является проверка окклюзионных взаимоотношений. В первую очередь изучаются окклюзионные контакты искусственных зубов с антагонистами в положении центральной окклюзии. С помощью копировальной бумаги выявляются участки преждевременных окклюзионных контактов. Окклюзионные поверхности искусственных зубов стачиваются таким образом, чтобы не нарушить их анатомической формы. Для этого используют специальные металлические фрезы и фасонные головки, имеющие небольшой диаметр режущей поверхности и по своей форме совпадающие с участком рельефа окклюзионной поверхности, подлежащей стачиванию. Это позволяет предупредить стачивание лишней пластмассы и получить разобщение зубов.
После коррекции смыкания зубов в положении центральной окклюзии переходят к уточнению его при других окклюзиях - передней и боковых. Для этого также пользуются копировальной бумагой, но больному предлагают совершать жевательные движения. Характер окклюзионных контактов изучается по отпечаткам копировальной бумаги на искусственных зубах, а стачивание проводится по тем же правилам, что и для центральной окклюзии.
В последнюю очередь оцениваются эстетические качества протеза: соответствие искусственных зубов естественным, их положение, анатомическая форма и цвет, внешний вид лица больного при сомкнутых зубных рядах в покое и при улыбке.
Бюгельные протезы
Бюгельные протезы по сравнению с пластмассовыми обладают более высокой механической прочностью, теплопроводностью, лучшей стабилизацией, они более эстетичны, меньше нарушают термические и тактильные восприятия, к ним быстрее адаптируется пациент. Правильное планирование каркаса бюгеля позволяет равномерно распределить жевательную нагрузку между опорными зубами и слизистой оболочкой протезного ложа, существенно уменьшить побочное действие протеза и его влияние на артикуляцию.
Показания для бюгельного протеза
Широкое использование бюгельных протезов стало возможным благодаря уточнению показаний к их применению, совершенствованию методов точного литья, внедрению параллелометрии. Однако опыт показывает, что еще встречаются сложности при определении общемедицинских и специальных показаний и неудачи при их изготовлении - при планировании и технологическом исполнении.
Ортопедическое лечение больных с частичной потерей зубов, нуждающихся в протезировании съемными бюгельными протезами, также основывается на оценке индивидуальной клинической картины. При обследовании больного наряду с выяснением причин потери зубов, топографии и величины дефектов зубных рядов, состояния их пародонта, вида прикуса и характера смыкания зубов, высоты прикуса необходимо оценить характер и степень атрофии альвеолярного отростка, изучить состояние слизистой оболочки полости рта. Определяя показания к применению, ряд исследователей предлагают разделить их на две группы: общемедицинские и специальные.
К общемедицинским показаниям, обусловленным общими реакциями организма, относятся акриловые стоматиты, наличие повышенного рвотного рефлекса, затруднение движения языка, нарушение речи при пользовании пластмассовыми протезами. Целесообразно применение бюгельных протезов у пациентов, страдающих эпилептиформными припадками, так как возможен перелом пластмассового базиса и аспирация отломков во время приступа.
Специальные показания нередко связаны с решением частных клинических задач. При повторных обращениях по поводу ремонта пластиночного пластмассового протеза необходима его тщательная оценка, а в случае необходимости целесообразна замена пластмассового протеза на бюгельный.
Бюгельный протез показан пациентам с наличием реактивных изменений слизистой оболочки протезного ложа при пользовании протезами из акрилатов. Воспалительные изменения возникают как в результате нарушения терморегуляции слизистой оболочки вследствие малой теплопроводности пластмассы, так и от токсического действия базиса при избытке мономера в пластмассе. Если у пациента с пластиночными протезами имеются нарушения речи вследствие уменьшения собственно полости рта, которое также наблюдается при макроглоссии или сужении зубных рядов, то в этом случае тоже можно рекомендовать использовать бюгельные протезы. Бюгельный протез показан больным с глубоким прикусом без изменения межальвеолярной высоты при недостатке места для размещения пластмассового базиса, а также при ортопедическом лечении повышенной стираемости зубов с недостатком места для размещения седловидной части протеза. При наличии множественных включенных дефектов зубных рядов небольшой протяженности, когда возникает потребность подготовки под опорные коронки большого количества зубов, целесообразно возмещать их бюгельным протезом, который при этом получается в достаточной мере эстетичным и более прочным по сравнению с протезами, имеющими базис из пластмассы.
Бюгельный протез показан больным с неправильно сросшимися переломами челюстей для закрепления нижней челюсти в правильном положении с помощью окклюзионных накладок при протезировании после ортодонтического лечения. Кроме того, применение металлического базиса возможно с одновременным сохранением и исполь-
зованием корней разрушенных зубов для фиксации полных съемных протезов.
Основные показания к протезированию частичной потери зубов съемными бюгельными протезами:
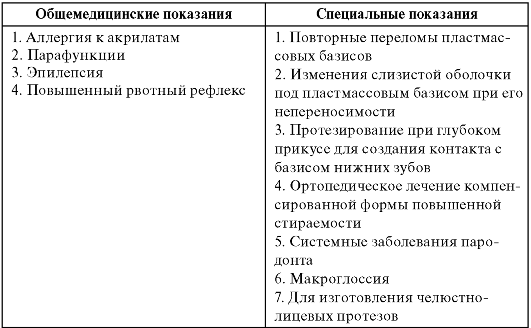 Планирование конструкции бюгельного протеза
Планирование конструкции бюгельного протеза
Принимая решение о протезировании больного бюгельным протезом, необходимо тщательно проанализировать необходимость дополнительной подготовки естественных зубов, методику получения оттиска, планирование границ базиса, пути введения протеза и его фиксацию.
При обследовании больного наряду с определением топографии дефектов зубного ряда необходимо оценить состояние тканей протезного ложа. Подробному изучению подлежат рельеф слизистой оболочки твердого неба и альвеолярных отростков, степень ее податливости в различных участках, степень атрофии и форма скатов альвеолярных отростков, наличие и выраженность небного торуса, глубина свода неба. Кроме того, исследование протезного ложа на нижней челюсти предполагает оценку топографии переходной складки со стороны дна полости рта по отношению к альвеолярному отростку.
Изучение оставшихся зубов заключается в оценке их положения и формы, а также в определении их устойчивости. Если зубы были ранее пломбированы, имеют изменение цвета или были покрыты коронками, дополнительно проводят рентгенологическое исследование.
Подробное клиническое и рентгенологическое исследования больного, дополненные изучением диагностических моделей, помогают уточнить выбор конструкции протеза. Планирование будущего бюгельного протеза предусматривает также решение вопросов фиксации, необходимости использования искусственных коронок или предварительного сошлифовывания твердых тканей зубов для обеспечения беспрепятственного пути наложения протеза.
Особенности получения оттисков и моделей
После принятия необходимых решений следует приступить к снятию оттисков. При выборе методики необходимо иметь в виду, что требуется получить точное отображение как твердых тканей, так и слизистой оболочки, испытывающей деформацию под давлением слепочной массы. Высокая точность отображения тканей протезного ложа возможна лишь при использовании альгинатных или силиконовых оттискных материалов.
По мнению ряда авторов (Брагин Е.А., 1984; Schadibaner Е., 1981), во многих случаях изготовления бюгельных съемных конструкций при снятии оттисков необходимо использовать индивидуальные ложки. Для лучшего отображения межзубных промежутков следует перед установлением ложки со слепочной массой на челюсти ввести небольшую порцию материала непосредс-
твенно в межзубные промежутки. Таким образом, в этой зоне создается компрессия слепочной массы. При значительной атрофии альвеолярных отростков в области отсутствующих зубов целесообразно наряду с использованием индивидуальной ложки применять методику объемного моделирования базисов. Для изготовления моделей используются твердые сорта гипса (рис. 13.12).
 Рис. 13.12. Модель из супергипса
Рис. 13.12. Модель из супергипса
При получении альгинатных оттисков для сохранения размерной точности следует учитывать некоторые свойства этих оттискных материалов. После выведения оттиска из полости рта процесс перехода материала из пластичного состояния в эластичное не прекращается. Некоторое время происходит химическая реакция уплотнения макромолекул слепочной массы. Это сопровождается выделением на поверхности слепка свободной жидкости - альгиновой кислоты, нарушающей чистоту поверхности гипса модели и замедляющей его схватывание.
Использование для оттисков силиконовых полимеров (рис. 13.13) предполагает перед отливкой модели тщательное высушивание поверхности слепка, а затем заполнение его жидким гипсом. На полученной модели необходимо обозначить конструкцию протеза. Предварительное планирование осуществляется врачом в период первичного осмотра больного, а затем при изучении диагностических моделей, когда одновременно решаются вопросы выбора опорных зубов, размеров и формы базиса. Одним из обязательных компонентов планирования протеза должна являться параллелометрия рабочей модели. Именно в этот период окончательно принимается решение о типе кламмерного крепления. При этом, согласно известным правилам, проводится разметка модели для нахождения межевых линий на всех оставшихся зубах. Для выбора типа кламмеров и их положения на опорных зубах определяются и измеряются зоны ретенции с использованием ретентометров разных калибров. При определении рационального пути введения и выведения протеза необходимо добиться такого положения модели, при котором бы отсутствовали или были сведены к минимуму помехи, препятствующие свободному наложению протеза, обеспечивался бы плотный плоскостной контакт базиса и зубов в зоне их соприкосновения.
 Рис. 13.13. Силиконовый оттиск
Рис. 13.13. Силиконовый оттиск
Конструирование металлического базиса
Определение границ металлического базиса на зубах, твердом небе и альвеолярных отростках проводится по определенным показаниям. Для верхней челюсти существуют три основные разновидности металлических базисов: подковообразные, окончатые и в виде поперечной небной полоски.
Показания к применению подковообразного металлического базиса довольно обширны. Его целесообразно использовать при выраженном небном торусе, он также показан больным с повышенным рвотным рефлексом, так как позволяет оставить открытым задние отделы свода неба. В случаях протезирования при глубоком травмирующем прикусе применение такого базиса позволяет создать опору для нижних передних зубов.
Если при определенных условиях невозможно или нежелательно протезирование включенных дефектов переднего отдела зубного ряда мостовидными протезами, то в этом случае также можно использовать подковообразный металлический базис. Этот тип базиса показан и для замещения утраченных зубов при концевых изъянах зубного ряда и сохранившихся передних зубах, и в том числе в качестве шиныпротеза при их патологической подвижности. Следует отметить, что при концевых дефектах хорошо выраженный отросток и бугры верхней челюсти являются необходимым условием применения подковообразного металлического базиса.
Другой распространенный вариант металлического базиса - поперечная небная полоска. Топографически она чаще всего располагается в средней или задней третях неба. Однако в отличие от дуги она значительно шире и имеет меньшую толщину. За счет большей площади ее располагают в непосредственном контакте со слизистой оболочкой полости рта, поэтому она не мешает движениям языка, не препятствует прохождению пищевого комка и не нарушает речи. Поперечная небная полоска показана при концевых и включенных дефектах зубного ряда, образовавшихся после потери моляров и вторых премоляров. Ее целесообразно использовать у пациентов, профессия которых связана с ораторской деятельностью.
Противопоказанием к применению протезов такой конструкции является выраженный небный торус, который может травмироваться. Ограничением к их применению может служить повышенный
рвотный рефлекс, а также неподатливая, истонченная слизистая оболочка твердого неба. Проблематично протезирование этой конструкцией двусторонних концевых дефектов большой протяженности из-за возможности отвисания заднего края базиса. Этот тип литого базиса применяется при включенных дефектах большой протяженности, при выраженном небном торусе или вместо подковообразного базиса, когда ему требуется придать дополнительную жесткость. Использование окончатого базиса при концевых дефектах возможно при хорошо сохранившихся альвеолярных отростках и введении в конструкцию многозвеньевого кламмера для улучшения стабилизации протеза.
Металлический базис для нижней челюсти показан при концевых дефектах, сочетающихся со значительной атрофией альвеолярного отростка, с целью шинирования передних зубов нижней челюсти вместо использования непрерывного кламмера в дуговом протезе при низких клинических коронках и недостатке места для дуги. Целесообразно использование металлического базиса на нижней челюсти и при наличии экзостозов.
Технология изготовления металлического базиса бюгельного протеза
Сначала получают полные анатомические слепки с челюстей. С протезируемой челюсти снимают слепок, позволяющий наиболее точно отобразить все элементы протезного ложа, а с противоположной челюсти снимают вспомогательный слепок с четким отображением окклюзионной поверхности всего зубного ряда. Рабочую модель получают из высокопрочного гипса, высушивают ее и обрабатывают при температуре не выше 60 °С с последующим изучением в параллелометре. После этого подготавливают модель к дублированию, для чего участки опорных зубов, имеющие поднутрения, заполняют воском до уровня межевой линии. Модель вновь устанавливают на столик параллелометра при том же наклоне, при котором наносилась межевая линия, и, сменив графитовый стержень на ножевидный, срезают излишки воска до уровня межевой линии. Подготовленную модель опускают на несколько минут в холодную воду для удаления воздуха из пор и укрепляют на резиновом основании кюветы для дублирования строго по центру с помощью мольдина или пластилина. Основание кюветы накрывают крышкой. Затем готовят к работе дублирующую гидроколлоидную массу. Для этого ее нарезают мелкими кусочками, помещают в эмалированный
или фарфоровый сосуд с крышкой и ставят в водяную баню для расплавления при температуре 80 °С в течение 1 ч. Охлажденную до 42 - 68 °С массу наливают в одно из трех отверстий в крышке кюветы для дублирования до появления ее из других отверстий и ждут полного затвердевания, затем помещают в холодную воду. Удалив дно кюветы, подрезают массу вокруг основания модели и осторожно выталкивают модель. В центре формы устанавливают полый металлический конус и отливают модель из огнеупорной массы. При моделировании из воска каркаса металлического базиса на огнеупорной модели необходимо иметь соответствующие ориентиры. Точному воспроизведению положения плеч кламмеров помогают ступеньки или канавки на поверхности опорных зубов. Образованию зазора между креплением пластмассовой части базиса и слизистой оболочкой протезного ложа способствуют прокладки, уложенные на гипсовой модели в соответствующих местах и воспроизведенные на огнеупорной модели. Перед наложением на огнеупорную модель восковых деталей каркаса металлического базиса, изготовленных по специальным силиконовым матрицам или индивидуально, модель покрывают одним слоем тонкого бюгельного воска, хорошо нагретого и позволяющего плотно обжать всю поверхность модели. Этим самым достигается более плотное прилегание восковой композиции к поверхности модели, большая прочность ее и минимальная усадка воска. Наилучшие результаты дают стандартные восковые заготовки, имеющие микрорельеф слизистой оболочки протезного ложа (рис. 13.14).
Седловидные части каркаса должны иметь приспособления в виде петель или решетки для надежной фиксации пластмассового базиса. Необходимым технологическим мероприятием после завершения моделирования является тщательное приклеивание всего каркаса к модели для предупреждения затекания формовочной массы под каркас в период приготовления литейной формы. После
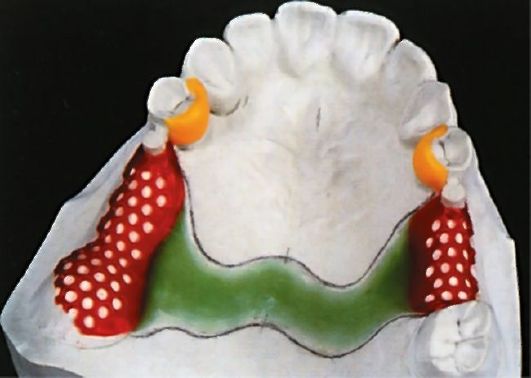 Рис. 13.14. Восковая композиция бюгельного протеза
Рис. 13.14. Восковая композиция бюгельного протеза
 Рис. 13.15. Установленная литниковая система
Рис. 13.15. Установленная литниковая система
 Рис. 13.16. Отлитый необработанный каркас
Рис. 13.16. Отлитый необработанный каркас
установки литниковой системы (рис. 13.15), выплавления и выжигания воска проводится прокаливание формы и заливка металла. Остывшую отливку удаляют из опоки, очищают металлическими щетками или в пескоструйном аппарате, срезают литники (рис. 13.16).
Обработку каркаса литого базиса перед припасовкой на рабочей модели проводят карборундовыми кругами и головками для кобальто-хромо-никелевых сплавов, эластичными полировальнымикругами.Приправильном моделировании и точной отливке каркас устанавливается на гипсовой модели почти беспрепятственно. Проверка качества изготовления металлического базиса проводится в полости рта. Металлический базис дезинфицируют и накладывают в полости рта. Если при
наложении базис встречает препятствия, их выявляют с помощью копировальной бумаги. Это бывает обычно в участках расположения тел кламмеров, ответвлений или участков металлического базиса, попадающих в зоны поднутрений. Лишний металл стачивается специальными головками очень осторожно, избегая образования щели в местах прилегания базиса к искусственным зубам. Убедившись в точном положении базиса по отношению к тканям протезного ложа, переходят к оценке окклюзионных взаимоотношений. Отсутствие препятствий для смыкания естественных зубов будет свидетельствовать о правильных взаимоотношениях опорных элементов и частей металлического базиса, прилегающих к естественным зубам, с антагонистами при центральной и боковых окклюзиях. При выявлении нарушений окклюзии их устраняют
шлифованием базиса в нужных участках. При выполнении всех требований металлический базис вновь передают в лабораторию для окончательного изготовления протеза.
Изготовление пластмассовых частей базиса с зубами завершается на рабочей гипсовой модели. Готовый протез накладывают в полости рта и дают рекомендации больному о правилах хранения, пользования и ухода за ним.
Особенности лечения с помощью частичных съемных протезов при дефектах зубных рядов различной локализации
Определение вида, топографии и протяженности дефекта зубного ряда играет, как уже отмечалось, важную роль при планировании ортопедического лечения частичными съемными протезами. В то же время совершенно очевидно, что вид и топография дефекта не являются единственными факторами, определяющими конструкцию съемного протеза. Подробная оценка клинической картины в целом, включая состояние оставшихся зубов и их пародонта, состояние беззубой альвеолярной части челюсти, окклюзии и межальвеолярного пространства, состояние височно-нижнечелюстных суставов и жевательных мышц, возраст и пол больного, общее состояние его здоровья и психосоматический статус и т.д. позволяют в каждом отдельном случае планировать оптимальный вариант конструкции частичного съемного протеза. При этом всегда следует иметь в виду индивидуальность клинической картины у разных больных.
Использование съемных протезов при дефектах переднего отдела зубных рядов
Потеря отдельных зубов в переднем отделе зубной дуги чаще всего замещается мостовидными протезами. При выявлении признаков заболевания пародонта планирование ортопедического лечения должно быть основано на использовании шинирующих конструкций - несъемных или съемных.
Таким образом, применение мостовидных протезов в передних отделах зубных дуг не всегда является единственно правильным решением. У некоторых больных по определенным показаниям могут с успехом применяться частичные съемные протезы. Так, при удалении одного из передних зубов может быть очень быстро изготовлен частичный съемный пластиночный протез. Особенно он показан у
детей в период активного роста челюсти. Как отмечают многие авторы, дети быстро привыкают к таким протезам и успешно ими пользуются. Фиксация таких протезов в основном осуществляется двумя способами. При первом готовится бескламмерный протез, когда при размещении базиса в зонах поднутрения достигается необходимая степень фиксации. В процессе пользования протезом за счет роста челюсти или смещения зубов фиксирующие свойства постепенно ослабевают. В таких случаях базис исправляют посредством перебазировки или изготавливают новый протез.
Применение кламмерной системы фиксации в частичном съемном пластиночном протезе, как правило, приводит к нарушению эстетики, особенно при размещении кламмеров на видимой стороне зубов, открывающихся при улыбке. Несмотря на возможность расположить плечо кламмера близко к десневому краю на зубах, ограничивающих дефект, или на зубах, расположенных на некотором удалении от дефекта, внешний вид больного все же изменяется.
Поскольку зоны поднутрения у передних зубов выражены в основном в межзубных промежутках, для лучшей фиксации пластиночного протеза приходится расширять базис до моляров. Использование поднутрений с небно-язычной поверхности премоляров значительно улучшает фиксацию. В то же время расширение границы базиса, слабо выраженные зоны поднутрений с небной стороны у резцов и клыков, более дистальное расположение кламмерной линии заметно снижают фиксирующие свойства протеза. При конструировании такого протеза нередко возникает выраженный опрокидывающий момент. Возникающий при откусывании пищи опрокидывающий момент, обусловленный криволинейной формой промежуточной части мостовидного протеза, действует как сила, вывихивающая опорные зубы. В этом случае показано применение лишь съемных протезов, и в частности, с металлическим базисом, который имеет ряд несомненных преимуществ. Во-первых, у таких протезов фиксация может обеспечиваться посредством конструирования литых кламмеров, отливаемых вместе с базисом. Для фиксации удобны кламмеры Роуча, имеющие разного рода отростки с короткими Т-образными плечами, легко размещаемыми в зонах поднутрения у десневого края передних зубов. Короткое плечо, как правило, мало заметно при улыбке. Расположение фиксирующих элементов при использовании металлического базиса может иметь вид плоскост-
ного кламмерного крепления, дающего высокий стабилизирующий антиопрокидывающий эффект.
Во-вторых, несомненным преимуществом является возможность применения на металлическом базисе металлокерамических зубов. Для этого в области дефектов на восковой заготовке будущего металлического базиса моделируются искусственные культи, имеющие форму, необходимую для последующего покрытия керамикой.
В-третьих, металлический базис удобен для создания шинирующих конструкций протезов (шин-протезов) у больных с генерализованными заболеваниями пародонта. Потеря части передних зубов, имевших патологическую подвижность и смещение в губную сторону, приводит к появлению небольших ограниченных, или включенных дефектов, которые требуют особого подхода при планировании ортопедического лечения. Применение в этих случаях съемных шинирующих протезов дает возможность наиболее эффективно решить поставленные задачи. Тщательное предварительное изучение диагностических моделей в параллелометре позволяет определить наиболее рациональную систему фиксации и конструкцию шинирующих элементов.
Ортопедическое лечение дефектов боковых отделов зубных рядов
Дефекты боковых отделов зубных рядов делятся на две основные группы - включенные и концевые. Их в свою очередь следует подразделять на односторонние и двусторонние. Такое деление целесообразно как с точки зрения изучения клиники частичной потери зубов, так и с точки зрения планирования конструкции протеза.
Ортопедическое лечение при включенных дефектах боковых отделов зубных рядов
Клиническая картина, наблюдаемая при потере первых и вторых моляров, во многом зависит от количества утраченных зубов, состояния беззубой альвеолярной части, величины смещения антагонирующих с дефектом зубов, возраста больного и т.д. Если зубы были удалены в молодом возрасте и больной долго не протезировался, появляются признаки деформации зубных рядов с нарушением движений нижней челюсти. При ортопедическом лечении больных с включенными дефектами решаются различные задачи. Основной из них является замещение дефекта протезом и восстановление правильных окклюзионных взаимоотношений, что является главным условием нормализации функции жевательных мышц, сустава
жевания, снятия или предупреждения травматической окклюзии в стадии декомпенсации, предупреждения дальнейшего развития деформации зубных рядов. Небольшие односторонние включенные дефекты зубного ряда обычно достаточно легко замещаются мостовидными протезами, которые позволяют достичь оптимальных результатов. Однако подобное решение оправдано лишь при определенной протяженности включенного дефекта, когда отсутствует опасность перехода компенсированной функциональной перегрузки опорных зубов в декомпенсированную. Односторонние включенные дефекты боковых отделов зубного ряда можно протезировать малыми седловидными протезами, дуговыми или пластиночными с пластмассовым или металлическим базисом.
Как уже указывалось, сходство малых седловидных протезов с мостовидными заключается в том, что они крепятся на опорных зубах. По способу же передачи жевательного давления они коренным образом отличаются друг от друга. Наличие седловидной части позволяет часть жевательного давления передать на слизистую оболочку беззубой альвеолярной части челюсти. Таким образом, по способу передачи жевательного давления они близки к дуговым протезам. При больших дефектах опасность перегрузки возрастает, а применение мостовидного протеза становится проблематичным. Кроме того, при мезиальном наклоне моляров наложение мостовидного протеза становится невозможным без предварительного депульпирования опорного зуба. Более удобными в этих условиях могут быть дуговые протезы, при конструировании которых в параллелометре удается создать надежную систему крепления без предварительного депульпирования опорных зубов.
Предпочтение съемным протезам отдают и при заболеваниях пародонта, когда они могут быть использованы в качестве шиныпротеза. Наилучшие результаты удается получить при применении дуговых шинирующих протезов. Однако залогом успеха является рациональное размещение фиксирующих и шинирующих элементов с помощью параллелометра. Окклюзионные накладки при включенных дефектах следует располагать на обоих концах базиса ближе к дефекту. Перемещение окклюзионной накладки на противоположную сторону опорного или рядом стоящего с ним зуба, дистальную, мезиально-щечную или язычную стороны их жевательных поверхностей, где имеются гораздо лучшие условия для ее расположения,
позволит решить проблему создания надежной опоры частичного съемного протеза. Чрезмерно большие включенные дефекты могут быть показанием для применения съемных пластиночных протезов с металлическим базисом, но при условии сохранения оставшимися зубами устойчивости.
Ортопедическое лечение двусторонних включенных дефектов в боковых отделах зубного ряда также может быть осуществлено с помощью дуговых протезов. Они показаны в тех случаях, когда мостовидные протезы могут вызвать перегрузку опорных зубов или возникает необходимость в шинировании оставшихся зубов. При пародонтозе, осложненном потерей боковых зубов с образованием включенных дефектов, даже еще при отсутствии патологической подвижности следует отдать предпочтение дуговым протезам. Все дуговые протезы, применяемые для протезирования включенных дефектов зубных рядов, по принципу передачи жевательного давления должны приближаться к мостовидным протезам. Для соблюдения этого принципа опорно-удерживающие кламмеры должны быть жестко соединены с каркасом. В то же время попытка упростить конструкцию протеза за счет сокращения количества кламмеров и применения лишь окклюзионных накладок на дистально расположенные опорные зубы нередко приводит к нарушению устойчивости задних отделов протеза, особенно на верхней челюсти.
При этом всегда следует иметь в виду одно обстоятельство. Зубы, ограничивающие дефекты, постепенно утрачивают прежнюю выносливость. Их резервные силы ослабляются прежде всего в связи с нарушением непрерывности зубной дуги. Лишенные поддержки рядом стоящих зубов, они оказываются в чрезвычайно неблагоприятных условиях. Любая дополнительная нагрузка может вызывать повреждение. Уменьшить нагрузку на опорные зубы можно посредством применения более эластичных фиксаторов, среди которых наиболее эффективными являются укороченные Т-образные плечи кламмера Роуча или пальцевидные отростки. В то же время для этого кламмера существуют и противопоказания. Например, недостаточная глубина поднутрения с вестибулярной стороны опорного зуба не позволяет использовать пальцевидный отросток с достаточной эффективностью для фиксации съемного протеза. Когда же поднутрение наоборот, выражено резко, пальцевидный отросток приходится делать слишком выступающим над поверхностью зуба, что
может вызывать неудобства при пользовании протезом и ослабляет фиксирующие свойства кламмера.
При небольших односторонних, двусторонних и множественных включенных дефектах показаны жесткие соединительные элементы - опорно-удерживающие кламмеры Нея первого, четвертого и пятого типов, кламмер Бонвиля, телескопические коронки, замковые крепления с ограничителями глубины погружения (Me Colkun, Bilok, Degutec, Duolock, Regulex и др.), балочные конструкции. При больших включенных дефектах следует подумать о применении эластичных (резидентных) соединительных элементов.
При утрате большинства боковых зубов, включая и премоляры, предпочтение следует отдать съемным пластиночным протезам. Наиболее эффективны в этих случаях протезы с металлическим базисом. При слабо выраженном экваторе зубов, ограничивающих дефекты с мезиальной стороны (клыки или премоляры) для улучшения фиксации протеза могут использоваться проволочные плечи удерживающих кламмеров в сочетании с плечом литого опорно-удерживающего кламмера.
Ортопедическое лечение при концевых дефектах боковых отделов зубных рядов
Концевые или дистально не ограниченные дефекты делятся на две группы - односторонние и двусторонние. Клиническая картина, функциональные нарушения и подходы к лечению больных с такими дефектами существенно отличаются. При односторонних концевых дефектах показания к протезированию определяются многими факторами - возрастом больного, топографией и величиной дефекта, наличием и состоянием антагонистов, состоянием твердых тканей и пародонта зубов, ограничивающих концевой дефект, состоянием беззубой альвеолярной части или отростка.
У молодых людей, когда тенденция ко вторичному перемещению зубов выражена ярко, показания к протезированию должны быть расширены, у лиц же пожилого возраста со слабой пластичностью костной ткани они могут быть сужены.
При протезировании больных с односторонними концевыми дефектами хорошо известно увлечение врачей мостовидными протезами с односторонней опорой (консольные мостовидные протезы). Как мы уже отмечали, все мостовидные протезы вызывают функциональную перегрузку пародонта опорных зубов. При
одностороннем его креплении функциональная перегрузка становится необычной как по величине, так и по направлению. Опрокидывающий момент, возникающий при попадании пищи на односторонне прикрепленный искусственный зуб, будет тем больше, чем длиннее рычаг, т.е. размер или количество искусственных зубов. Кроме того, при боковых размалывающих движениях нижней челюсти возникает так называемый вращательный момент, несвойственный для пародонта и значительно увеличивающий и без того большую функциональную перегрузку. Как показывают клинические наблюдения, функциональная перегрузка пародонта опорных зубов при одностороннем креплении мостовидного протеза, замещающего моляры, вызывает патологическую подвижность опорного зуба, наклон его в сторону дефекта. На стороне наклона образуются выраженные костные карманы, что в целом следует расценивать как переход первичной травматической окклюзии в стадию декомпенсации.
Среди съемных протезов, применяемых для замещения концевых дефектов зубного ряда, наиболее распространены дуговые, пластиночные и малые седловидные.
При односторонних концевых дефектах достижение надежной кламмерной фиксации дугового протеза представляет значительные трудности. При этом применяются, в основном, два варианта расположения кламмеров - линейное и плоскостное. Линейное крепление считается наиболее удобным, плоскостное же усложняет конструкцию, но обеспечивает несколько лучшую фиксацию протеза. Наиболее сложной при односторонних концевых дефектах считается фиксация протеза на верхней челюсти, когда вес протеза и сила тяги, развивающейся при жевании, вызывают опрокидывающий момент, нарушающий стабилизацию протеза. На нижней челюсти вес протеза наоборот способствует его удержанию, делая его более устойчивым, чем на верхней. При одностороннем концевом дефекте возможны два варианта расположения кламмерной линии - поперечное и диагональное. При втором варианте протез оказывается по одну сторону от кламмерной линии. При выраженной атрофии альвеолярной части челюсти диагональное расположение кламмерной линии может вызывать эффект вращения или опрокидывания протеза. Для придания протезу необходимой устойчивости в него вводятся специальные предох-
ранители от опрокидывания - пальцевидные отростки, окклюзионные накладки, непрерывный кламмер. Кроме того, подобный эффект снимается увеличением количества опорных зубов. Более надежное крепление дугового протеза достигается при поперечном расположении кламмерной линии, проходящей через опорный зуб, ограничивающий односторонний концевой дефект, и зуб, расположенный симметрично на противоположной половине зубного ряда. Если сохранившиеся зубы имеют здоровый пародонт, а беззубая альвеолярная часть челюсти атрофирована равномерно и имеет прямолинейную форму, то наиболее простым решением, хорошо зарекомендовавшим себя на практике, является цельнолитой дуговой протез с кламмерной фиксацией.
Применение замковых креплений при конструировании съемных протезов для замещения односторонних концевых дефектов требует создания надежного противодействия сдвигу протеза за счет объединения по крайней мере двух рядом стоящих и прилегающих к дефекту опорных зубов с помощью литых искусственных коронок. Кроме того, соединение съемного протеза с опорными зубами с помощью замкового крепления имеет преимущество с функциональной точки зрения, поскольку при жевательной нагрузке седловидной части протеза происходит раздражение непосредственно пародонтальных рецепторов опорных зубов и, таким образом, вследствие улучшения нервной регуляции жевательной мускулатуры быстрее наступает привыкание пациента к съемному протезу. Скрытое положение замкового крепления, недоступное взглядам окружающих, делает съемный протез с эстетической точки зрения безупречным. При заболеваниях же пародонта количество шинируемых опорных зубов необходимо увеличивать как минимум до трех. Исходя из соображений профилактики заболевания пародонта в большинстве конструкций съемных протезов предпочтение следует отдавать внутрикоронковым замковым креплениям. Однако практический опыт показывает, что экстракоронковые конструкции крепления применяются в пять раз чаще, чем внутрикоронковые. Это объясняется тем, что внекоронковые конструкции легче ремонтируются, быстрее приводятся в рабочее положение и более просты в обращении как для врача, так и для пациента.
В отношении частичных съемных пластиночных протезов с пластмассовым базисом необходимо сказать следующее. Несмотря
на простоту клинического и технического исполнения такого протеза, он имеет серьезные недостатки - достаточно большой базис, несовершенную кламмерную фиксацию (в них чаще всего применяются гнутые проволочные удерживающие кламмеры) и обусловленную этим возможность побочного воздействия на ткани краевого пародонта. Оседание протеза под действием жевательной нагрузки вызывает воспаление десны с последующим образованием патологических десневых и костных карманов. Уменьшить побочное действие на краевой пародонт можно путем введения в конструкцию опорно-удерживающих кламмеров (проволочных или литых), а также сокращения размеров протезного базиса на верхней челюсти в заднем отделе, переднем отделе или одновременно в переднем и заднем отделах. Размеры базиса максимально увеличиваются при плоском небе, резкой атрофии альвеолярного отростка и плотной, мало податливой слизистой оболочке. При двусторонних концевых дефектах абсолютным показанием к протезированию является отсутствие всех моляров. Утрата естественных жевательных центров приводит к появлению смешанной функции передних зубов, осуществляющих одновременно откусывание и разжевывание пищи. Развивающаяся при этом функциональная перегрузка нередко приводит к усиленному стиранию передних зубов и снижению межальвеолярного расстояния. У некоторых больных стирание коронок зубов компенсируется гипертрофией альвеолярной части челюстей, поэтому их внешний вид и соотношение элементов височно-челюстного сустава остаются неизмененными. У другой группы больных при отсутствии гипертрофии альвеолярного отростка стирание передних зубов сопровождается укорочением межальвеолярного расстояния, нарушением внешнего вида больного и изменением височно-челюстных суставов.
При генерализованных заболеваниях пародонта воспалительного или дистрофического характера развивается комбинированная травматическая окклюзия, усиливающая поражение пародонта оставшихся зубов. Передние зубы начинают перемещаться вперед, увеличивается глубина их перекрытия вплоть до формирования глубокого травмирующего прикуса с тенденцией нижней челюсти к дистальному смещению и появлением признаков декомпенсированного состояния височно-челюстных суставов.
Уменьшить нагрузку на альвеолярный отросток можно разными способами: сокращением размеров окклюзионной поверхности
искусственных зубов, применением определенных правил постановки искусственных зубов или введением в конструкцию дробителей нагрузки в виде пружинящего или шарнирного соединения кламмера с каркасом дугового протеза.
Размеры седловидной части протеза также имеют значение для распределения жевательного давления - с увеличением их давление на единицу поверхности тканей протезного ложа уменьшается. При выборе способа соединения кламмера с базисом при концевых дефектах зубных рядов также следует учитывать различия в степени податливости слизистой оболочки протезного ложа и физиологической подвижности опорного зуба. Как уже было отмечено, существует три способа соединения кламмера с базисом протеза - жесткое, пружинящее и суставное. При жестком способе жевательное давление, падающее на протез, передается на опорный зуб через кламмер жестко. При пружинящем способе кламмер соединен с протезом посредством специального пружинящего отростка. В этом случае на опорный зуб передается лишь часть жевательного давления, другая часть поглощается пружинящим рычагом за счет упругой деформации его материала. Эффективность пружинящих рычагов зависит от их длины, профиля поперечного сечения, качеств сплава для их изготовления и его термической обработки. Пружинящее соединение передает функциональную нагрузку на ткани протезного ложа чуть позднее, чем на периодонт уже частично нагруженного опорного зуба. Суставное соединение представлено шарниром, а кламмер лишь удерживает протез, освобождая опорные зубы от давления. Таким образом жевательное давление, падающее на седловидную часть протеза, практически полностью передается на слизистую оболочку протезного ложа.
Опасность развития травматической окклюзии в этом случае может быть сведена к минимуму при следующих условиях:
1) здоровый пародонт оставшихся зубов;
2) нормальное соотношение размеров клинической коронки и корня;
3) возможность шинирования опорных зубов с другими, рядом стоящими;
4) небольшие по протяженности концевые дефекты (не более 3 - 4 зубов);
5) маловыраженная податливость слизистой оболочки беззубой альвеолярной части челюсти;
6) обеспечение надежной фиксации протеза путем рационального расположения кламмеров;
7) благоприятные окклюзионные взаимоотношения естественных и искусственных зубов.
При планировании границ базиса всегда следует иметь в виду то обстоятельство, что уменьшение размеров влечет за собой увеличение удельного давления на слизистую оболочку протезного ложа. При выраженной податливости слизистой оболочки увеличение давления переносится хорошо, а при истончении ее - значительно хуже. Однако эту особенность следует учитывать при определении размеров базиса в последнюю очередь, когда общая концепция конструкции протеза с учетом локализации и протяженности изъяна, состояния оставшихся зубов и их пародонта, вида соотношения зубных рядов уже определена.
Ортопедическое лечение при комбинированных дефектах боковых отделов зубных рядов
Отдельную группу составляют комбинированные дефекты, при которых имеет место сочетание односторонних концевых изъянов с включенными в боковых отделах зубных рядов. Протезирование лишь включенного дефекта необходимо осуществлять в тех случаях, когда отсутствуют показания для замещения концевого, например, при отсутствии вторых и третьих моляров верхней или нижней челюсти какой-либо одной стороны. В остальных случаях ортопедическое лечение должно планироваться с учетом необходимости замещения обоих дефектов одной конструкцией съемного протеза.
Выбор конструкции определяется, прежде всего, количеством утраченных зубов. Таким образом, при небольших дефектах, когда имеет место начальная стадия разрушения зубного ряда, предпочтение следует отдавать дуговым протезам. При планировании конструкции дугового протеза следует стремиться к созданию плоскостной системы фиксации, а при протезировании верхней челюсти, особенно при увеличении размеров дефекта, в конструкцию протеза следует вводить непрерывные кламмеры в качестве предохранителей от опрокидывания. Применение нескольких опорно-удерживающих кламмеров на опорные зубы, ограничивающие дефекты, которые занимают часто разное положение на
альвеолярных отростках, требует планирования конструкции протеза с помощью параллелометра. Смещению протеза способствует увеличение размеров концевого дефекта при значительной атрофии альвеолярной части челюсти. В этих условиях мало полезны для удержания протеза гнутые проволочные опорно-удерживающие кламмеры. Литые кламмеры в этом отношении более эффективны. Предохранителями от опрокидывания могут выступать так называемые пальцевидные отростки, которые, однако, требуют, во-первых, большой точности исполнения, а, во-вторых, должны располагаться на зубах, имеющих выраженный опорный аппарат. В этом плане менее пригодными для опоры считаются боковые резцы как зубы с наиболее слабым корнем. Самым эффективным при комбинированных дефектах является диагональное расположение кламмерной линии, разделяющей базис съемного протеза на две примерно равные части. Это способствует более надежной фиксации протеза во время жевания, а также предупреждает опрокидывание. В то же время расположение кламмеров на премолярах и клыках вызывает нарушение внешнего вида лица при улыбке. В таких случаях предпочтение следует отдать телескопическим системам или замковым креплениям.
Протезирование дуговыми протезами показано на ранних стадиях разрушения зубных рядов, когда имеются небольшие включенные и концевые дефекты. По мере потери зубов условия для фиксации ухудшаются, атрофия беззубой альвеолярной части челюсти увеличивается, а размеры базиса дугового протеза приближаются к размерам пластиночного. Тем самым достигается необходимая этапность ортопедического лечения, соответствующая степени поражения зубной дуги. В то же время трудно провести строгую границу в показаниях для применения дуговых и пластиночных протезов, поскольку пластиночные протезы могут иметь в своей конструкции многие элементы дуговых: литые опорно-удерживающие кламмеры, замковые крепления, балочные или телескопические системы и др. Это вызвано необходимостью создания надежной фиксации протеза при условии достижения наивысшего совершенного уровня эстетики, правильного распределения жевательного давления между тканями протезного ложа - опорными зубами и слизистой оболочкой беззубой альвеолярной части.
Использование съемных протезов при переднебоковых дефектах зубных рядов
Дефекты боковых отделов зубных рядов, включенные или концевые, на более поздних стадиях частичной потери зубов сочетаются с дефектами переднего отдела. Протезирование съемными протезами в таких случаях будет иметь свои особенности.
Отдельно образовавшиеся небольшие включенные дефекты переднего и бокового отделов зубного ряда при благоприятной клинической картине легко замещаются мостовидными протезами. Такая тактика оправдана лишь при определенной протяженности включенных дефектов, когда опасность развития функциональной перегрузки пародонта опорных зубов в стадии декомпенсации невелика. При увеличении размеров дефекта, обнаружении признаков заболевания пародонта оставшихся зубов, повышенной стираемости, парафункциях жевательных мышц и других патологических состояниях следует перейти к применению съемных протезов. Выбор их конструкции также определяется особенностями клинической картины - протяженностью дефектов в переднем и боковых отделах, высотой коронок оставшихся зубов и состоянием их пародонта, степенью атрофии беззубого альвеолярного отростка и др. Подходы к планированию лечения здесь могут быть следующими.
При сочетании одностороннего включенного дефекта в боковом отделе челюсти с дефектом зубного ряда в переднем отделе применение съемного протеза показано в том случае, когда имеются противопоказания для замещения одного из них мостовидным протезом. Если мостовидный протез нельзя применить в боковом отделе челюсти, протезирование может быть осуществлено двумя путями. При первом дефект переднего отдела зубной дуги замещается мостовидным протезом, а затем для замещения одностороннего включенного дефекта применяется съемный протез.
Выбор конструкции съемного протеза зависит от состояния оставшихся зубов, особенно на здоровой половине зубного ряда, которую придется использовать для крепления съемного протеза. Наличие включенного дефекта в боковом отделе позволяет создать плоскостную систему фиксации без увеличения количества фиксирующих элементов на сохранившейся стороне зубного ряда. Дуговой протез может быть применен, если включенный дефект ограничен клыком. При потере клыка следует перейти на частичный съемный
пластиночный протез. Однако в этом случае предпочтение следует отдать протезу с металлическим базисом, в котором легко увеличить количество фиксирующих литых опорно-удерживающих кламмеров. Кроме того, применение мостовидного протеза в переднем отделе может быть использовано для создания эстетически выгодной в этой ситуации замковой системы крепления, опорной частью которой может быть искусственная коронка, ограничивающая дефект зубного ряда с мезиальной стороны.
При втором варианте, когда дефект переднего отдела не может быть замещен мостовидным протезом из-за подвижности зубов или большой его протяженности, применяют только съемный протез. В этом случае предпочтение следует отдать съемному протезу с металлическим базисом, в котором наряду с небольшими его размерами можно применить самую современную систему фиксации. Таким образом, при сочетании односторонних включенных дефектов боковых отделов зубных рядов с дефектами переднего отдела чаще всего применяются дуговые протезы и съемные протезы с металлическим базисом. Подобная ситуация возникает и при сочетании комбинированных дефектов в боковых отделах челюстей (включенных и концевых) с дефектами переднего отдела зубных рядов верхней или нижней челюстей. При сочетании двусторонних включенных дефектов боковых отделов зубных рядов с дефектами переднего отдела также может быть несколько вариантов протезирования. Во-первых, все небольшие включенные дефекты как в переднем, так и в боковых отделах при благоприятных клинических условиях могут быть замещены мостовидными протезами. Во-вторых, при увеличении размеров дефектов появляются показания для применения съемных протезов. В этом случае протезирование в переднем отделе зубного ряда может быть осуществлено мостовидным протезом, а в боковых - съемным. Наконец, третьим вариантом может быть применение только съемного протеза.
Значительно реже возникает ситуация, когда в силу разных причин (осложненный цветущий кариес, генерализованные заболевания пародонта и др.) преобладает потеря передних зубов. У этой категории пациентов сначала развиваются большие дефекты переднего отдела зубных дуг, к которым чуть позже присоединяются небольшие, в том числе и включенные, дефекты боковых отделов. В такой ситуации дефекты боковых отделов зубных рядов
следует рассматривать как фактор, способствующий фиксации протеза. Опрокидывающий момент, проявляющийся при больших дефектах переднего отдела, удается снять посредством создания плоскостного крепления за счет включенных дефектов в боковых отделах челюстей.
Наиболее эффективными для этой цели могут быть съемные протезы только с металлическим базисом или с сочетанием металлического базиса в переднем отделе с дугой в дистальных участках челюсти. Применение съемных протезов с пластмассовым базисом делает протез массивным, плохо фиксирующимся и затрудняющим адаптацию к нему. Исключением, пожалуй, может быть лишь применение съемного протеза с пластмассовым базисом при больших дефектах переднего отдела зубного ряда, осложненных убылью части альвеолярного отростка. Применение в этих условиях металлического базиса может значительно увеличить массу протеза и создать в связи с этим проблемы для его фиксации.
Ортопедическое лечение при дефектах переднего отдела, сочетающихся с концевыми дефектами боковых отделов зубных рядов
При потере одного или нескольких передних зубов в сочетании с концевыми дефектами (односторонними или двусторонними) в боковых отделах возникает клиническая картина, требующая несколько иного подхода к ортопедическому лечению. В этой ситуации дефект переднего отдела может быть замещен мостовидным протезом, а подходы к протезированию концевых дефектов съемными протезами остаются традиционными, изложенными нами в соответствующей главе. Однако здесь возможно и другое решение, при котором съемный протез замещает одновременно передние и боковые дефекты. Конструкция протеза в этом случае заметно усложняется, а следовательно, возрастают трудности в рациональном распределении жевательного давления между тканями протезного ложа. Кроме того, введение в конструкцию съемного протеза искусственных зубов для замещения дефекта переднего отдела предъявляет к протезу более высокие эстетические требования. Не менее важной проблемой при применении таких протезов является способ соединения искусственных зубов переднего отдела с остальной частью съемного протеза. Конструирование дугового протеза в данной ситуации, на наш взгляд, требует заметного усложнения конструкции за счет введения непрерывно-
го кламмера, разного рода ответвлений и т.д. Более простой в техническом исполнении является конструкция съемного протеза с металлическим базисом, при использовании которой легко решается проблема фиксации за счет применения литых кламмеров или замковых креплений, а также крепления искусственных зубов для переднего отдела челюсти. Тонкий металлический базис, лишенный сложных конструктивных деталей дугового протеза, значительно облегчает адаптацию пациентов к нему, делает его весьма выгодным не только в эстетическом плане, но и особенно с точки зрения биомеханики и гигиены.
При сочетанных дефектах зубных рядов, когда имеет место потеря боковых зубов в виде включенных или концевых дефектов одновременно с потерей передних, отдельные американские фирмы рекомендуют более совершенные (по их мнению) системы фиксации. Примером может служить так называемая Equipoise System (уравновешенная система фиксации), применяемая на опорных зубах, не покрытых или покрытых искусственными коронками.
Как считают создатели этих систем, предложенные конструкции прямых фиксаторов позволяют большую часть функциональной нагрузки направить вдоль длинной оси зуба, защитить опорные зубы от функциональной перегрузки, максимально полноценно восстановить функцию жевания и эстетику. При покрытии опорных зубов искусственными коронками последние подвергаются фрезерованию.
Не менее эффективной системой фиксации с применением фрезерованных опорных искусственных коронок является «Para-Mill lock», рекламируемая как уникальная система фрезерованных опорных искусственных коронок, обеспечивающая наилучшую устойчивость съемного протеза. Цельнолитой каркас дугового протеза из сплава «Vitallium» гарантирует длительный срок службы системы фиксации, отличающейся высокими функциональными и эстетическими качествами. Технология фрезеровки опорных коронок наиболее часто применяется при изготовлении дуговых протезов с замковыми креплениями. По оттискам, полученным в полости рта больного, изготавливается разборная рабочая модель верхней или нижней челюсти. Опорные зубы, которые планируется покрыть искусственными литыми комбинированными коронками, покрываются компенсационным лаком. Затем культя каждого зуба покрыва-
ется сначала восковым колпачком толщиной 0,3 - 0,4 мм с высоким качеством отпечатка культи зуба на внутренней его поверхности. Колпачок является своеобразным индикатором толщины всей конструкции литой коронки при выполнении фрезерных работ. После изготовления колпачка переходят к моделированию анатомической формы зуба с помощью специального воска, предназначенного для фрезерования. Восковая модель будущей искусственной коронки должна полностью восстанавливать объем естественного зуба, его форму и размеры с учетом окклюзионных соотношений с антагонистами. На столике фрезерного станка устанавливается модель в соответствии с выбранным путем введения протеза (например, при применении произвольного метода окклюзионная плоскость должна быть расположена строго горизонтально), а затем с помощью специального ключа устанавливается патрица аттачмена. Фрезерный станок одновременно используется как параллелометр, с помощью которого определяется путь введения протеза, устанавливаются детали замкового крепления в идентичном положении, соответствующем пути введения протеза, и осуществляется фрезерование опорных коронок в строго параллельных плоскостях. Затем восковая модель искусственной коронки подвергается ступенчатому фрезерованию специальными инструментами (шаберами). При фрезеровании создаются два уступа - пришеечный и окклюзионный, между которыми может быть ступенька в виде прямого или скошенного угла. После фрезерования восковой репродукции отливается ее точная металлическая копия.
После проверки литых коронок во рту снимают оттиск и изготавливают новую модель, которую устанавливают на фрезерном станке в положении первой разборной модели с помощью измерительного штифта.
Коронки снимают с модели, изолируют вазелином для изготовления культей из пластмассы и фиксируют с помощью индивидуально изготовленной крестовины. Потом их вместе с пластмассовыми культями гипсуют на специальном столе с помощью параллелометра и проводят окончательную ступенчатую фрезеровку. Каждая фреза имеет определенный угол рабочей поверхности, обеспечивающий нужный угол наклона фрезерованной поверхности на коронке и точное установление на ней деталей каркаса дугового протеза. Гипсовая модель дублируется силиконовой массой для изготовления огнеупор-
ной модели, на которой моделируется каркас дугового протеза с матрицей замкового крепления. Готовый каркас после отливки сначала припасовывается на рабочей модели, а затем проверяется в полости рта, осуществляется постановка искусственных зубов, в полости рта проверяется ее точность и завершается изготовление седловидных частей из пластмассы. Искусственные коронки облицовываются керамической массой, пластиковая матрица с помощью специального ключа устанавливается в гнездо каркаса дугового протеза и готовый протез вместе с опорными искусственными коронками накладываются в полости рта.
Ортопедическое лечение при одиночно стоящих зубах
Одиночно стоящие зубы верхней или нижней челюстей чаще всего встречаются у пожилых пациентов, имеющих возрастные изменения пародонта. На этом фоне нарушаются обычные соотношения размеров их коронки и корня. Нарушению соотношений вне- и внутриальвеолярной частей зуба способствуют и заболевания пародонта. Кроме того, потеря антагонистов также приводит к увеличению высоты клинической коронки за счет вторичного перемещения зубов (вторая клиническая форма). Все это делает понятными трудности использования одиночно стоящих зубов для фиксации съемного протеза. Таким образом, эта категория больных нуждается в специальной подготовке.
Для выравнивания соотношения вне- и внутриальвеолярной частей зуба прибегают к укорочению клинической коронки без или с удалением пульпы. Удаление последней у пожилых людей в силу возрастных изменений полости зуба и корневых каналов может быть затруднено. В этом случае меняется тактика подготовки больного к протезированию.
Одиночно стоящие зубы могут располагаться одновременно на обеих челюстях. Прикус становится нефиксированным, если оставшиеся зубы теряют основного и побочного антагонистов. Для определения величины укорочения зубов необходимо прежде всего оценить соотношение оставшихся зубов в состоянии функционального покоя нижней челюсти. Планируемое положение окклюзионной плоскости будет служить отправной точкой для определения величины укорочения коронок зубов. Жевательное давление также способствует смещению протеза: под действием клейкой пищи протез может отходить от протезного ложа как верхней, так и нижней
челюсти, эта сила тяги усиливает опрокидывающий момент, обусловленный тяжестью протеза.
Вращение протеза происходит вокруг кламмерной линии. Под действием жевательного давления протез подвергается пространственному перемещению в трех плоскостях - вертикальной, сагиттальной и трансверзальной. В зависимости от выбранного способа фиксации смещение протеза может преобладать в какой-либо одной плоскости. Движение его в других плоскостях, как правило, менее выражено, но практически всегда имеет место. Это делает характер смещения протеза под действием жевательного давления настолько сложным, что требует детального рассмотрения при разных клинических условиях в зависимости от вида съемного протеза, метода его фиксации, величины и топографии дефектов зубного ряда, характера и величины атрофии беззубого альвеолярного отростка и т.д.
Таким образом, сохранение опорных зубов и предупреждение их функциональной перегрузки при кламмерной фиксации является важной проблемой. Один из способов ее решения - правильное расположение кламмерной линии. Под ней понимают воображаемую линию, проходящую через опорные зубы, т.е. кламмерная линия является как бы осью, вокруг которой может происходить вращение протеза. Направление кламмерной линии определяется расположением опорных зубов, топографией и протяженностью изъяна, эстетическими факторами. Кламмерная линия может проходить в поперечном (трансверзальном), диагональном, переднезаднем (сагиттальном) направлениях. Наименее выгодным направлением кламмерной линии считается сагиттальное одностороннее направление, особенно на верхней челюсти, когда эффект опрокидывания протеза и опасность перегрузки опорных зубов особенно сильно выражены. Наилучшие условия для крепления протеза наблюдаются при двустороннем расположении опорных зубов, причем на верхней челюсти оптимальным считается диагональное направление кламмерной линии. На нижней челюсти наилучшие условия для фиксации протеза наблюдаются при поперечном (трансверзальном) направлении кламмерной линии. Одним из способов предупреждения вращения протеза является увеличение количества кламмеров, которое позволяет создать так называемую плоскостную систему крепления, отличающуюся от линейной с использованием двух опор, и точечную, когда протез удерживается лишь одним кламмером.
Анкерная система фиксации
Эта система основана на использовании активных удерживающих элементов,фиксирующихсъемныйпротезпопринципу«защелки»- кнопочный аттачмен. Защелкивающее действие достигается за счет упругого кольца в матричной части, разрезной матрицы или разрезной патричной части. На качество фиксации не влияет, находится ли матрица на опорном зубе, а патрица - в базисе протеза или наоборот. Анкеры на корневых вкладках называют одиночными или радикулярными. Если анкеры применяются только как удерживающие элементы, то в протез могут вводиться дополнительно и другие конструкционные приспособления, выполняющие опорную функцию, функцию противодействия опрокидыванию и другие, предупреждающие неравномерное распределение жевательного давления между опорными зубами и слизистой оболочкой протезного ложа. Анкеры могут быть изготовлены с ограничителем глубины погружения протеза или так называемым пружинящим зазором, дающим возможность использовать их в качестве дополнительного удерживающего элемента при жестком или пружинящем соединении с базисом. Активный удерживающий эффект может быть достигнут при использовании принципов шарик-пружина или винт-пружина. Шарик или винт упираются в углубление, которое находится в опорной части, и этим обеспечивается удерживающее действие. Этот принцип используется, например, при изготовлении удерживающих телескопических коронок или внутридентальной фиксации съемного протеза. К недостаткам анкерной системы фиксации, основанной на шарикоили винтопружинном принципе, относится возможность износа второй части (матрицы) с выравниванием углубления и потерей за счет этого удерживающих свойств. К достоинству относятся малые размеры конструкции, дающие возможность размещать анкеры в самых неудобных участках протезного ложа.
Ригели (пассивные удерживающие элементы)
Если активные удерживающие элементы (анкеры), связанные с опорным зубом пружинящим соединением, оказывают на него определенное давление и испытывают износ, то пассивные удерживающие элементы (ригели, от нем. Riegel - задвижка, засов, запор) в закрытом состоянии не оказывают давления на зуб. Ригели сконструированы по принципу дверного замка, т.е. носовая часть или петля (втулка), находящаяся в съемной части, заклинивается
в специальном углублении несъемной части и фиксирует протез на опорных зубах. Этот чисто механический способ фиксации отличается незначительным износом деталей соединения и не оказывает воздействия на зубы при снятии и наложении протеза самим пациентом в отличие от протезов с активными удерживающими элементами, при ослаблении удерживающих свойств которых они могут сниматься самостоятельно.
Ригель может открываться либо буккально, либо лингвально за счет цапфы. К преимуществам этой конструкции фиксирующего приспособления относятся небольшие его размеры, хорошая гигиеничность протеза и возможность проведения ремонта при утрате фрикционных качеств, к недостаткам - более сложное наложение и снятие протеза, чем при применении других видов крепления.
Вводящийся ригель состоит из штока, расположенного горизонтально в базисе съемного протеза, который вводится в отверстие пластины первичной части на опорном зубе. Вытягивая шток, можно открыть ригель и удалить съемный протез из полости рта. К достоинствам этой конструкции относят небольшие ее размеры, надежность и простоту в техническом исполнении. Аналогично этой конструкции функционирует защелкивающийся ригель по Huser, который поставляется в комплекте с замковым креплением. Его шток ввинчивается под давлением пружины и соединяет матрицу и патрицу замка. Байонетный ригель основан на использовании принципа обычного байонетного затвора. Шток, который может двигаться в цилиндре, вводится в отверстие в первичной части и запирается вращением. Байонетный ригель монтируется вдоль седловидной части съемного протеза, что затрудняет снятие и наложение его самим пациентом. Последнее обстоятельство является серьезным препятствием для его широкого применения.
Эластичные соединительные элементы
Эти виды соединительных элементов способны распределять часть функциональной нагрузки, кроме опорных зубов на слизистую оболочку протезного ложа за счет так называемого резидентного зазора (от англ. resilience - эластичный, упругий). В связи с этим они не выполняют прямой опорной функции, но обладают в определенной степени удерживающими свойствами, функциями противодействия сдвигу и опрокидыванию протеза. К ним наряду с удерживающими кламмерами относят балочные конструкции,
замковые крепления, замковые шарниры и телескопические (двойные) коронки.
Телескопическая система фиксации
Для фиксации частичных съемных протезов применяются и другие системы крепления протезов, в частности, основанные на принципе телескопических якорей. В своем простейшем виде они представляют собой систему двойных коронок - наружной и внутренней. Внутренняя коронка имеет цилиндрическую форму и, как правило, повторяет контуры препарированного зуба; наружная же воспроизводит анатомическую форму и всегда соединена со съемным протезом. Различают закрытые, открытые и частичные телескопические коронки с параллельными стенками. Телескопические коронки с коническими стенками применяются только в закрытых конструкциях. Открытые телескопические коронки (кольцевые) рекомендуются у больных с заболеваниями височно-нижнечелюстного сустава для сохранения фиксированного межальвеолярного расстояния после снятия съемного протеза.
Язычная поверхность внутренней коронки фрезеруется с уступом, а сама коронка облицовывается с наружной стороны керамикой или пластмассой. Таким образом, при снятии протеза первичная (внутренняя) коронка остается с декоративным покрытием и сохраняет эстетический внешний вид в отличие от закрытых типов двойных коронок. Открытые, закрытые и частичные телескопические коронки применяются при протезировании включенных, концевых или комбинированных дефектов и выполняют опорную и удерживающую функции, а также функции противодействия сдвигу и опрокидыванию протеза. Показания к применению телескопических коронок определяются, с одной стороны, их фиксирующими свойствами, а с другой - возможностью сошлифовывания достаточно большого слоя твердых тканей опорного зуба (имеется в виду прежде всего общая толщина двойных коронок). Исходя из этого, опорные зубы должны отличаться высокими и крупными клиническими коронками, при которых можно снять необходимый слой твердых тканей без опасности вскрытия полости и развития необратимой реакции пульпы зуба.
Телескопические коронки имеют неоспоримое преимущество - они передают большую часть жевательного давления наиболее физиологичным способом, т.е. вдоль длинной оси зуба.
Внекоронковые же крепления передают жевательное давление менее физиологичным способом - под углом к длинной оси зуба, подобно консольным конструкциям мостовидных протезов. В то же время всегда следует иметь в виду, что телескопическое крепление является наиболее жестким, поэтому при определении показаний к его применению необходимо учитывать жесткость соединения базиса с опорными элементами крепления. При некоторых клинических условиях это оказывается фактором, неблагоприятно воздействующим на опорные зубы, прежде всего, при генерализованных заболеваниях пародонта, когда опорные зубы под воздействием съемного протеза с телескопическим креплением могут испытывать дополнительную функциональную нагрузку. В настоящее время в клинике используются два вида телескопических коронок - штампованные и литые. Первые более просты в технологии, вторые отличаются более высокой точностью. Возможность применения облицовочных материалов делает литые телескопические коронки более выгодными и в эстетическом отношении.
При применении штампованной телескопической коронки в первое посещение пациента проводят подготовку опорного зуба. За основу берутся правила препарирования под штампованную металлическую коронку. Придав зубу цилиндрическую форму, приступают к сошлифовыванию твердых тканей с окклюзионной поверхности. Особенностью подготовки этой части зуба является необходимость разобщения зубов-антагонистов на толщину двух штампованных коронок - наружной и внутренней (0,5 - 0,6 мм). После препарирования получают оттиски и изготавливают в лаборатории внутреннюю коронку без предварительной моделировки. Она должна точно повторять контуры опорного зуба и плотно прилегать к нему по всей поверхности. Край коронки минимально погружается в десневой карман (не более 0,5 мм). После проверки коронки в полости рта ее подвергают полировке и укрепляют фосфат-цементом на опорном зубе. Снова снимают рабочий и вспомогательный оттиски для изготовления наружной коронки. Это делают в соответствии с известными требованиями, предъявляемыми к обычным штампованным коронкам. При моделировке коронки восстанавливают анатомическую форму, присущую опорному зубу. Готовую коронку проверяют в полости рта. Она должна накладываться на внутреннюю коронку, не доходя до десневого края на 0,5 мм, не мешать смыканию
с антагонистами, восстанавливать анатомическую форму и плотно охватывать пришееечную часть внутренней коронки. Соблюдение последнего требования обеспечивает надежную фиксацию съемного протеза. В то же время следует признать, что штампованные телескопические коронки редко точно охватывают пришеечную часть внутренней коронки. Если даже удается выполнить это условие, отсутствие прилегания наружной коронки к другим участкам боковых поверхностей внутренней коронки, обусловленное необходимостью восстановления анатомической формы, а также постепенное изнашивание края наружной коронки при снятии и наложении протеза приводит в итоге к ослаблению фиксации наружной коронки. Это обстоятельство послужило поводом для внедрения в практику литых телескопических коронок.
Подготовка зуба под литую телескопическую коронку имеет некоторые отличия. Это касается количества снимаемых твердых тканей и связано с несколько большей толщиной внутренней литой коронки в сравнении со штампованной. Наружная же ее часть плотно прилегает к внутренней и одновременно восстанавливает анатомическую форму. Подготовку зуба осуществляют с учетом толщины и формы телескопической коронки. Наиболее рациональными могут быть признаны две методики изготовления литых двойных коронок. В первом случае опорный зуб готовят с уступом. Ширина уступа соответствует двум коронкам - наружной и внутренней. Литая внутренняя коронка повторяет контуры препарированного зуба, имеющего форму слабовыраженного конуса, наклон боковых стенок которого составляет не более 5 - 7°. Это позволяет создать необходимый запас пространства для наружной коронки и облегчить ее припасовку. Равномерная толщина внутренней коронки сохраняет форму конуса препарированной культи.
При втором варианте уступ моделируется на внутренней коронке, культя же опорного зуба готовится без уступа по правилам подготовки естественных зубов под металлокерамические протезы. Эта методика более рациональна с точки зрения сложности клинических манипуляций, связанных с препарированием зубов. Однако в технологическом плане она требует от зубного техника особой тщательности при моделировке уступа на пришеечной части восковой модели внутренней коронки. Наружная и внутренняя коронки моделируются отдельно.
Протезирование осуществляется в следующей последовательности. После подготовки опорного зуба снимают двойные оттиски, изготавливают разборную модель и приступают к моделировке внутренней коронки из воска в зависимости от избранного способа. Восковую репродукцию передают в литейную лабораторию и отливают коронку из сплава. После предварительной обработки коронку проверяют на опорном зубе. Правила проверки и требования к коронке примерно соответствуют правилам для металлокерамических коронок.
Достигнув необходимой точности, внутреннюю коронку вновь устанавливают на рабочей модели и после предварительной шлифовки ее наружной поверхности приступают к моделированию из воска наружной коронки, восстанавливая анатомическую форму опорного зуба. Одновременно должен быть решен вопрос о конструкции крепления облицовочной части и способе соединения наружной коронки с базисом протеза. Перед моделировкой воском наружной части внутреннюю покрывают тонким слоем вазелинового масла. Это облегчает снятие восковой репродукции наружной коронки при большой точности прилегания ее к металлу внутренней коронки. После отливки наружной части телескопической коронки ее тщательно припасовывают к внутренней, избегая ослабления фиксирующих свойств за счет удаления избыточного слоя металла. Фиксирующие свойства наружной коронки можно усилить, несколько видоизменив конструкцию всей коронки. Для этого в наружной коронке делается отверстие, расположенное в пришеечной части с губной или язычной стороны или одновременно с двух сторон. Соответственно на внутренней коронке делают небольшое углубление для пружинного фиксатора, проходящего через это отверстие. Противоположный конец пружины укрепляется в базисе протеза. Готовые коронки проверяют в полости рта вместе со съемным протезом. Внутреннюю коронку укрепляют на опорном зубе цементом.
Замковые крепления (аттачмены)
В настоящее время традиционная кламмерная фиксация подвергается серьезной критике, отмечаются разные ее недостатки. Один из них - металлические кламмерные элементы на опорных зубах вызывают значительное нарушение эстетики. Особенно это проявляется при размещении кламмеров на зубах, не покрытых коронками, расположенных в переднем отделе зубного ряда или на открывающихся при улыбке боковых зубах.
Другим недостатком является возможность неблагоприятного воздействия кламмеров на твердые ткани зубов. В одних случаях, особенно при врожденном или приобретенном снижении их твердости, происходит механическое повреждение зубов в виде повышенной стираемости, а в других - в результате нарушенной гигиены или ослабленного иммунитета развивается поражение опорных зубов кариесом.
Следующим важным недостатком кламмерной фиксации является опасность развития травматической окклюзии. Особенно она становится очевидной при применении жесткого типа соединения кламмера с базисом или при разного рода технических погрешностях - увеличении межальвеолярного пространства на опорных элементах, деформации плеч кламмеров или неточном определении места размещения удерживающей части плеча в зоне поднутрения, большой усадке сплава и др.
Наконец, проволочные кламмеры часто подвергаются поломке при недостаточно выраженной упругой деформации, неточном размещении их на опорном зубе, когда из-за недостаточно выраженных пружинящих свойств при многократном прохождении наиболее выпуклой части опорного зуба развивается усталость сплава и перелом плеча кламмера. Неправильное положение кламмера на опорном зубе или его смещение при изготовлении пластмассового базиса часто требуют снятия части сплава в области тела, что ослабляет прочность соединения с ним плеча и также может быть причиной перелома. Кроме того, неправильное планирование кламмера нередко ведет к ослаблению его фиксирующих свойств. Это является поводом к искусственной активации фиксирующих свойств кламмера с помощью крампонных щипцов. Неоднократное подгибание плеча также ведет к преждевременной поломке его.
Одним из способов устранения этих недостатков является применение замковой системы фиксации или аттачменов.
Несмотря на все сложности применения, кламеры получили широкое распространение за рубежом в связи с большими преимуществами в эстетическом плане, возможностью заводского изготовления деталей и высокими биомеханическими свойствами.
Под аттачменами понимают механические приспособления, предназначенные для фиксации, ретенции и стабилизации зубных протезов и состоящие из двух частей - матричной и патричной.
Менее сложная по конструкции часть аттачмена, обычно патричная, фиксируется на опорном зубе при помощи вкладок, коронок или адгезивных материалов. Вторая часть замкового соединения - матричная - накладывается на первую, входит в состав съемного протеза и жестко соединяется с ним. При использовании замковых креплений обеспечивается подвижность протеза, в основном в вертикальном направлении. Точка приложения силы, действующей на опорный зуб, располагается более апикально, чем при применении окклюзионных накладок, и уменьшает опрокидывающий момент. Это способствует более физиологичной передаче жевательного давления на опорный зуб.
Аттачмены, как и кламмеры, относятся к прямым фиксаторам и выполняют следующие функции:
а) опорную (оказывают сопротивление движению протеза к протезному ложу);
б) ретенционную (вызывают стабилизацию, противодействуют сопротивлению движения протеза от протезного ложа);
в) препятствуют горизонтальному смещению протеза;
г) фиксации (противодействуют смещению протеза от опорного зуба);
д) распределения жевательного давления.
Конкретное воплощение технических характеристик аттачменов зависит от их типа, количества направляющих поверхностей, а также от конструкции соединения каркаса съемного протеза и аттачмена. Замковые крепления могут быть расположены по отношению к опорному зубу по-разному. Первую группу составляют так называемые внутрикоронковые крепления, т.е. расположенные в самом зубе. Во вторую группу следует отнести замковые крепления, расположенные на боковой поверхности зуба - внекоронковые. В этом случае точка приложения силы находится вне зуба. При горизонтальных сдвигах протеза возникает крутящий момент. Он является для пародонта опорного зуба необычным раздражителем по направлению и величине, создающим очаг первичной травматической окклюзии. Неблагоприятное воздействие замкового крепления осложняется тем, что жевательное давление от базиса протеза через матричную часть передается на опорный зуб жестко в отличие от проволочного кламмера, который в силу своей эластичности при горизонтальных сдвигах в определенной степени смягчает давление. Жесткие внут-
 Рис. 13.17. Эластичная втулка замка
Рис. 13.17. Эластичная втулка замка
рикоронковые (интракоронарные) аттачмены обладают всеми свойствами прямых фиксаторов, так как их составные части теоретически остаются неподвижными во время функции жевания. Амплитуда же возможных движений будет зависеть от степени износа компонентов. Крутящий момент у этих типов замков сведен к минимуму, хотя жесткая система передачи горизонтальной нагрузки на опорный зуб сохраняется. Аттачмены с эластичной прокладкой (рис. 13.17), как правило, внекоронковые, в большинстве случаев непосредственно не выполняют опорной функции.
Они позволяют базису протеза совершать микродвижения в одной и более плоскостях. Вследствие передачи большей части функциональной нагрузки на слизистую оболочку и подлежащую кость возникает опасность их перегрузки. При применении наиболее доступных (дешевых) конструкций, в которых применяются пластиковые матрицы, ситуация еще более усложняется. Устойчивость к сдавлению и стиранию у пластиковых элементов значительно ниже, чем у металлических. Поэтому срок службы пластиковой матрицы может сокращаться до 1/10 срока, заявленного фирмойпроизводителем. В связи с этим в конструкцию опорных коронок вводят специально сконструированные опоры и направляющие плоскости, с которыми контактирует каркас съемного протеза, и тем самым обеспечивается его опора, стабилизация, фиксация и распределение функциональной нагрузки. Матрица при этом обеспечивает лишь ретенцию протеза. Между кламмером и замковым креплением имеется существенная разница. Кламмер можно сконструировать так, что он будет испытывать напряжение, главным образом, при жевании. В замковых же креплениях одна из частей находится все время в состоянии напряжения, что может быть причиной быстрого изнашивания соприкасающихся поверхностей
или поломки замкового крепления. Несмотря на это, большинство авторов отмечают преимущества замковых креплений перед кламмерами:
1) дают лучшую фиксацию и стабилизацию;
2) более гигиеничны;
3) обладают значительно лучшими эстетическими показателями;
4) меньше, чем кламмеры, подвержены поломкам;
5) более миниатюрны и значительно легче переносятся больными;
6) удобны при протезировании пациентов с заболеваниями пародонта, когда применение жесткой системы шинирования с помощью искусственных коронок может быть использовано для создания замкового крепления съемного протеза.
Показаниями к применению замковых креплений могут быть:
• повышенные эстетические требования к съемному протезу;
• выраженное мезиально-дистальное перемещение опорных зубов;
• атипичная топография межевой линии (высокое положение), затрудняющая конструирование опорно-удерживающих кламмеров;
• достаточно высокие клинические коронки и малый объем полости опорных зубов;
• протезированиевключенныхдефектовзубныхрядов, когдазамковые крепления приобретают характер мостовидных.
Аттачмены имеют и недостатки, сдерживающие их широкое внедрение в клиническую практику:
• необходимость препарирования зачастую интактных зубов;
• сложность клинической подготовки зубов и технологии изготовления деталей;
• невозможность применения при низких клинических коронках и большом объеме полости зуба;
• потеря фиксирующих свойств из-за изнашиваемости деталей замкового крепления;
• при концевых дефектах зубных рядов они могут оказывать нежелательное действие на опорные зубы.
Применение замковой системы фиксации требует большой точности изготовления как опорных частей, так и самой конструкции съемного протеза. Это может быть обеспечено предварительным изучением диагностических моделей в параллелометре для определения
пути введения протеза и оценки опорных зубов. С учетом выбранного пути введения протеза в опорных зубах формируют полости для вкладок или препарируют их под искусственные коронки. После снятия оттисков и изготовления рабочей и вспомогательной моделей определяют центральное соотношение челюстей, модели фиксируют в артикуляторе и проводят моделировку вкладки или искусственной коронки, предназначенных для удержания несъемной части замкового крепления. При установке деталей замкового крепления необходимо строго соблюдать параллельность его частей относительно друг друга, а также выбранный путь введения протеза. Для этого после моделирования деталей опорных элементов модель устанавливают в параллелометре в соответствии с избранным путем введения протеза, и в восковых репродукциях создают полости для установления несъемной части замка. С этой целью используют специальный стержень - фиксатор, для той части замка, которая устанавливается с помощью него во вкладке в строго определенном положении, соответствующем пути введения протеза. Вокруг несъемной части замка тщательно моделируются контуры вкладки. При необходимости несъемные части замков могут быть установлены сразу на нескольких опорных зубах. Для контроля стержень может быть повторно введен последовательно в каждый замок, чтобы получить подтверждение их параллельности. В каждую вкладку устанавливаются литники и с их помощью извлекают восковые модели вкладок из гипсовых опорных зубов, проверяют точность моделировки и отсутствие дефектов вокруг замка, формуют и отливают вкладки из сплава.
Точно так же устанавливается несъемная часть замка на отмоделированную из воска искусственную коронку (рис. 13.18).
Отлитые из соответствующего сплава вкладки или искусственные коронки после проверки их на рабочей гипсовой модели передают для подтверждения точности изготовленных опорных элементов. После этого их вновь устанавливают на рабочей модели, вводят съемные части
 Рис. 13.18. Установка несъемной части замка
Рис. 13.18. Установка несъемной части замка
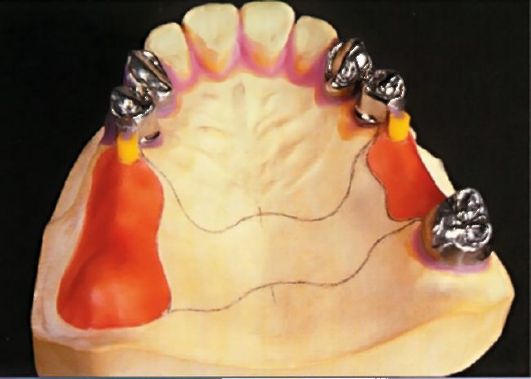 Рис. 13.19. Моделировка съемной части протеза
Рис. 13.19. Моделировка съемной части протеза
замковых соединений и заканчивают изготовление съемного протеза (рис. 13.19).
Предварительно съемная часть замкового крепления устанавливается с помощью параллелометра на восковой модели каркаса дугового протеза или металлического базиса. Возможна также установка съемной части замка на предварительно отлитом каркасе также с помощью параллелометра или специальных фрезерных установок с последующим припаиванием к нему традиционным способом. Наложение готового протеза проводится одновременно с фиксацией вкладок или искусственных коронок цементом для предупреждения возможных перекосов или смещения деталей замкового крепления.
Методика протезирования дуговым протезом с фиксацией на аттачменах заключается в следующем. После препарирования опорных зубов под литые комбинированные коронки необходимо снять двойные оттиски и отлить разборную комбинированную модель. С помощью восковых шаблонов с прикусными валиками определяют центральное соотношение зубных рядов. Восковые заготовки литых комбинированных коронок получают по обычной методике (рис. 13.20).
Патрицы с помощью параллелометра подсоединяются к восковым заготовкам литых коронок, и на боковой поверхности матрицы наносятся ориентиры для входа и выхода активирующей пружины. Затем отливаются коронки с патрицами и проверяются в полости рта. С зубных рядов вместе с коронками необходимо снять полный
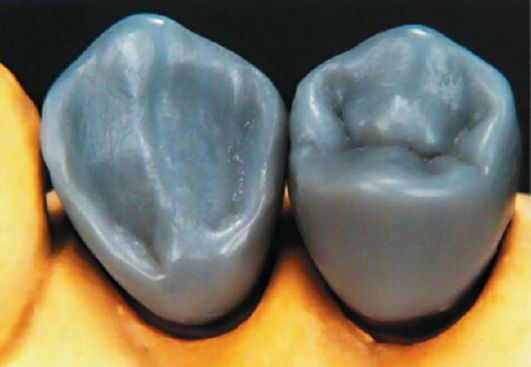 Рис. 13.20. Восковая моделировка коронок
Рис. 13.20. Восковая моделировка коронок
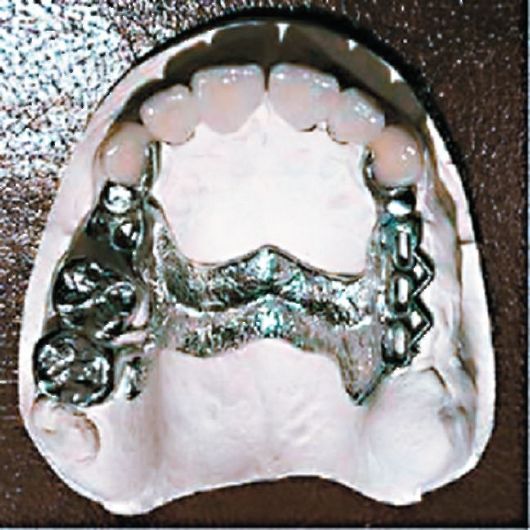 Рис. 13.21. Отлитый и припасованный каркас дугового протеза
Рис. 13.21. Отлитый и припасованный каркас дугового протеза
анатомический оттиск и отлить модель. На рабочей модели к литой патрице припасовывается литой колпачок матрицы и монтируется активирующая пружина из нержавеющей проволоки диаметром 0,25 мм с тем условием, что пройдя через входные и выходное отверстия литого колпачка, она пройдет и в пазы под головкой патрицы, обеспечивая тем самым защелкивающий эффект.
После моделировки и отливки каркаса дугового протеза его припасовывают на рабочей модели, и к сеткам для крепления пластмассы приклеивают твердые базисы (рис. 13.21).
Затем каркас снимают с модели и проверяют в полости рта: оценивают соотношение дуги и слизистой оболочки, плотность прилегания жесткого базиса к слизистой оболочке протезного ложа. Затем на них укрепляются восковые валики и определяется центральное соотношение челюстей. После этого модели загипсовываются в окклюдаторе. Постановка искусственных зубов имеет свои особенности. Искусственные зубы делаются полыми изнутри для покрытия колпачка матрицы аттачмена. Припасованный к модели искусственный зуб в последующем подвергается перебазировке быстротвердеющей пластмассой. Предварительно концы активирующей пружины, выходящие за пределы колпачка матрицы, изолируются эластичным оттискным материалом для сохранения свободы амортизации. Остальные зубы ставятся по общепринятым правилам. После проверки конструкции дугового протеза и коррекции окклюзионных взаимоотношений с зубами-антагонистами снимают функциональный оттиск, каркас с оттиском гипсуют в кювете и заменяют воск с оттискным материалом на пластмассу. Готовый протез (рис. 13.22) отделывают, шлифуют, полируют и накладывают в полости рта на протезное ложе.
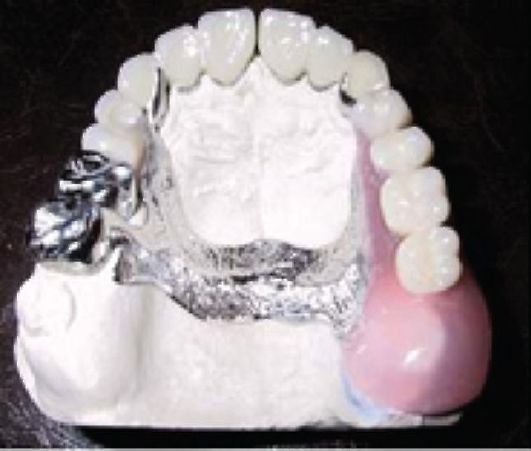 Рис. 13.22. Готовый бюгельный протез
Рис. 13.22. Готовый бюгельный протез
Балочная система крепления Впервые балочная система крепления была применена Gilmor (1912) и Goslee (1913). Они предложили покрывать оставшиеся одиночные зубы золотыми коронками и припаивать между ними вдоль альвеолярного гребня круглую золотую проволоку (балку). На балку в виде арки изгибался «наездник» из золотой пластинки, который укреплялся в базис съемного протеза. Его диаметр был намного больше диаметра балки. В дальнейшем развитие балочной системы фиксации связывают с именами U.Schroder (1929), C.Rumpel (1930), Dolder (1959). Балочная система фиксации состоит из несъемной и съемной частей. Несъемная часть представляет собой балку с круглым, прямоугольным или эллипсовидным сечением, соединяющуюся с металлическими коронками или надкорневыми колпачками, фиксированными на опорных зубах. В базисе съемного протеза располагается металлическая матрица, повторяющая форму балки, обеспечивающая фиксацию и стабилизацию протеза. Матрица имеет одну степень движений - вертикальную. Такую балочную систему относят к первой группе. У систем второй группы механическое действие оказывается по принципу давящей кнопки, когда она путем преодоления эластичного сопротивления матрицы обеспечивает фиксацию протеза. «Наездник» в покое не касается верхней части балки, а зажимает ее краями. При давлении антагонистов края «наездника» расходятся и опускаются до десны, чем могут вызвать ее травму. От постоянного давления эластичность «наездника» со временем падает, а надежность фиксации уменьшается. Балка отстоит от слизистой оболочки альвеолярного отростка на 1 мм.