Акушерство: учебник для вузов / Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А. - М. 2009. - 656 c
|
|
|
|
ГЛАВА 33. ПЛАНИРОВАНИЕ СЕМЬИ. СОВРЕМЕННЫЕ МЕТОДЫ КОНТРАЦЕПЦИИ
Рождение ребенка, особенно если оно запланировано, является чрезвычайно важным событием для каждой семейной пары. В то же время появление на свет нежеланного ребенка, когда родители (родитель) не готовы к этому, превращается нередко в трагедию, прежде всего для малыша. В связи с этим большое значение имеет планирование семьи, планирование деторождения, что в большой мере определяется контрацепцией (мерами, направленными на предупреждение беременности). Концентрация важна также, когда беременность противопоказана или отмечается чрезвычайно частое наступление беременности и родов, которые небезразличны для здоровья матери.
Контрацепция приводит к снижению частоты абортов, способствуя сохранению здоровья женщины, а при последующем наступлении беременности - уменьшению частоты невынашивания и других акушерских осложнений.
Использование контрацепции позволяет выбрать оптимальный промежуток между рождением детей. Предположительно некоторые средства предохранения от беременности обладают защитными свойствами против рака, воспалительных заболеваний женских половых органов, а некоторые предупреждают заражение такими инфекциями, как ВИЧ, сифилис, гонорея и др.
Большое значение имеет половая гигиена и применение мер контрацепции у подростков, для которых аборты чрезвычайно опасны.
К методам контрацепции предъявляются следующие требования: они должны быть надежны, безопасны для здоровья женщины и партнера, не приводить к бесплодию после отмены их, не обладать тератогенностью, быть простыми в употреблении.
Степень надежности, эффективности использования контрацептивов выражается индексом Перля: количество беременностей, наступивших в течение года у 100 женщин, применявших один и тот же метод предохранения от беременности. Чем ниже индекс Перля, тем выше эффективность применяемого контрацептива.
Методы контрацепции подразделяются на:
• биологические (календарные);
• барьерные;
• внутриматочные;
• гормональные;
• хирургические (стерилизация).
БИОЛОГИЧЕСКИЙ (КАЛЕНДАРНЫЙ) МЕТОД
Биологический (календарный) метод основан на воздержании от половой жизни или использовании каких-либо методов контрацепции в периовуляторные дни менструального цикла. Использование этого метода предохранения от беременности связано со знанием даты овуляции, которая высчитывается либо по календарю в зависимости от продолжительности менструального цикла, либо по данным ректальной температуры. При этом следует учитывать, что сперматозоиды в половом тракте остаются жизнеспособными в течение 8 дней, а яйцеклетка - 24 часа.
Индекс Перля для этого метода чрезвычайно высок (до 40).
БАРЬЕРНЫЕ МЕТОДЫ
Барьерные методы некоторые авторы относят к традиционным, так как большинство из них используются в течение многих столетий. Сущность барьерной контрацепции заключается в создании механического препятствия для проникновения сперматозоидов в шейку матки. С появлением новых современных гормональных и внутриматочных контрацептивов интерес к ним на какое-то время снижался. Однако с ростом инфекционных заболеваний, передающихся половым путем, они вновь стали весьма популярны. Различают механические и химические средства защиты от беременности.
Механические средства контрацепции делятся на мужские и женские. К мужским средствам защиты относятся мужские презервативы (кондомы) -
тонкий мешочек цилиндрической формы, изготовленный из латекса или винила. Некоторые презервативы обработаны спермицидами - веществами, разрушающими сперматозоиды (см. ниже). Презерватив надевают на эрегированный половой член до полового акта. Извлекать половой член из влагалища следует до прекращения эрекции во избежание соскальзывания презерватива и попадания спермы в половые пути женщины.
Эффективность презерватива снижается при его неправильном применении: повторное использование презерватива, интенсивный и продолжительный половой акт, приводящий к макро- и микродефектам презерватива, неправильное хранение и т.д. Презервативы являются хорошей защитой от инфекций, передающихся половым путем, но заражение вирусными заболеваниями, сифилисом все же не исключено при соприкосновении поврежденных кожных покровов больного и здорового партнера. К побочным эффектам относится аллергия к латексу. Индекс Перля для данного вида контрацепции составляет от 2 до 20.
К женским средствам защиты от беременности относятся влагалищная диафрагма и шеечный колпачок. Влагалищная диафрагма представляет собой латексный куполообразный колпачок с гибким ободом, диаметр которого колеблется от 50 до 150 мм. Диафрагму целесообразно покрывать снаружи спермицидами. Врач осуществляет индивидуальный подбор диафрагмы и проводит обучение пациентки методу введения ее во влагалище. Ободок диафрагмы должен быть расположен в заднем своде влагалища, а затем противоположный его край размещается спереди так, чтобы он касался изнутри лонной кости. Чаще для нерожавших используется диафрагма диаметром 60-65 мм, а для рожавших - 70-75 мм.
Женщина вводит себе диафрагму, сидя на корточках или лежа на спине. Левой рукой разводит половые губы, а правой рукой доводит сжатую с боков диафрагму по задней стенке влагалища до свода, а затем, подталкивая ее спереди, располагает так, чтобы она соответствовала внутренней части лонной кости. После введения во влагалище диафрагмы пациентка должна проверить пальцами, введенными во влагалище, прикрывает ли она шейку.
После полового акта диафрагму следует оставлять во влагалище не менее чем на 6 ч и не более чем на 24 ч.
Извлекать диафрагму следует пальцем правой руки, потягивая ее за передний край. После извлечения диафрагму необходимо промыть в теплой воде с мылом и высушить. Диафрагма может использоваться многократно.
Противопоказаниями к применению диафрагмы являются: эндоцервицит, кольпит, эрозия шейки матки, аллергия к резине, аномалии развития гениталий, опущение стенок влагалища и матки.
К побочным эффектам относятся инфицирование мочевых путей и воспалительные изменения стенки влагалища в месте контакта с кольцом диафрагмы.
Индекс Перля при правильном применении диафрагмы равен 2. Непра-вильное введение диафрагмы значительно увеличивает этот показатель.
Шеечные колпачки являют собой металлические или латексные чашечки для надевания на шейку матки. Колпачки используют также вместе со спермицидами. Вводят колпачки до полового акта, удаляют через 6-8 ч, максимально через 24 ч. Колпачок после использования моют и хранят в сухом месте. Противопоказаниями к предохранению от беременности этим способом служат заболевания и деформация шейки матки, воспалительные заболевания половых органов, опущение стенок влагалища, послеродовой период (рис. 33.1).

Индекс Перля выше, чем при использовании диафрагмы.
Химические методы контрацепции (спермициды) заключаются во введении во влагалище веществ, способных разрушать клеточную мембрану сперматозоидов в течение нескольких секунд. С этой целью можно использовать промывание влагалища сразу же после полового сношения уксусной, борной, молочной, лимонной кислотами. Основными в настоящее время спермицидами, входящими в состав готовых форм, являются хлорид бензалкониум, которые разрушают клеточную мембрану сперматозоидов.
Спермициды выпускаются в виде влагалищных таблеток, свечей, гелей, кремов, пленок, пены со специальными насадками для интравагинального введения. Контрацептивное действие их проявляется сразу же после введения. При повторных половых актах требуется дополнительное введение спермицидов.
Существуют специальные губки из полиуретана, пропитанные спермицидами. Губки вводят во влагалище перед половым актом (можно за сутки до полового акта). Они обладают свойствами химических и механических контрацептивов и выделяют спермициды, создавая механический барьер для прохождения сперматозоидов. Рекомендуется оставлять губку не менее чем на 6 ч после полового акта для надежности контрацептивного эффекта, но не позже чем через 30 ч она должна быть извлечена.
Индекс Перля при использовании химических методов контрацептивов достаточно велик - до 20. Более эффективно применение спермацидов вместе с механическими средствами.
Положительной стороной барьерных методов является легкое их применение партнерами. Могут использоваться в период лактации.
К недостаткам относится возможность аллергических реакций, необходимость мануальных манипуляций на гениталиях перед или во время полового акта.
ГОРМОНАЛЬНАЯ КОНТРАЦЕПЦИЯ
Огромным шагом вперед стало внедрение в генекологическую практику гормональной контрацепции, которая представляет собой не только средство предотвращения нежелательной беременности, но и метод лечения некоторых гинекологических заболеваний.
Все гормональные контрацептивы содержат либо эстрогены и гестагены, либо только гестагены. В качестве эстрогена в настоящее время чаще используется этинилэстрадиол.
Механизм действия гормональных контрацептивов в конечном итоге происходит за счет блокады овуляции, так как извне вводимые ежедневно гормоны нарушают циклическую деятельность гипоталамо-гипофизарной системы. В эндометрии при этом происходят регрессивные изменения вплоть до атрофии, в результате чего имплантация яйцеклетки, если оплодотворение все же произошло, становится невозможной.
Кроме того, гестагены, повышая вязкость цервикальной слизи, делают ее непроходимой для сперматозоидов; замедляют перистальтику маточных труб и продвижение по ним яйцеклетки.
На протяжении последних 45 лет постоянно проводится работа по совершенствованию качества гормональных контрацептивов: за счет выбора оптимального соотношения эстрогенов и гестагенов, а также подбора дозы каждого из препаратов.
В зависимости от состава, дозы и метода применения гормональных контрацептивов их подразделяют на следующие группы:
• комбинированные оральные контрацептивы (КОК);
• гестагенные контрацептивы:
а) оральные контрацептивы, содержащие микродозы гестагенов (мини-пили);
б) инъекционные;
в) имплантанты;
г) влагалищные кольца, содержащие гормоны;
• посткоитальная конрацепция (большие дозы эстрогенов, прогестерона, кортикостероидов), применяемые в первые часы после незащищенного полового акта.
Комбинированные оральные контрацептивы представляют собой таблетки, содержащие эстрогенный и гестагенный компоненты. В настоящее время стремятся использовать низкодозированные (30-35 мкг) или микродозированные (20 мкг) препараты, содержащие чрезвычайно малые дозы эстрогенов.
Комбинированные оральные контрацептивы делятся на монофазные, двухфазные и трехфазные.
К монофазным относятся препараты, в которых содержатся строго дозированные эстрогены и гестагены. К ним относятся мерсилон, марвелон,фемоден, регулон, ханин, новинет, логест.
Двухфазные и трехфазные содержат комбинации эстрогенов и гестагенов, доза которых зависят от дня менструального цикла, имитируя его.
Двухфазный (антевин) контрацептив виду больших доз как эстрогенов, так и гестагенов с целью предохранения от беременности не применяется.
К трехфазным КОК, часто применяемым в практике, относятся следующие: тризистон, триквилар, трирегол.
Трехфазные оральные контрацептивы особенно показаны женщинам моложе 18 лет и старше 35-40 лет, а также пациенткам высокого риска развития тромботических осложнений в связи с курением, сердечно-сосудистой патологией, нарушением обмена веществ.
Особого внимания заслуживает препарат Ярина, который помимо 30 мг этинилэстрадиола содержит 3 мг дроспиренона (верошпирон). Дроспиренон обладает антиминералкортикоидной и антиандрогенной активностью. В связи с этим при приеме Ярины не происходит увеличения массы тела, снижается напряженность молочных желез перед менструацией, нередко исчезают неприятные кожные проявления: асne vulgaris.
Комбинированные оральные контрацептивы следует применять с 1-го дня менструального цикла в течение 21 дня ежедневно, лучше в одно и то же время суток. Затем следует 7-дневный перерыв, во время которого происходит менструальноподобная реакция. Далее вновь проводится 21-дневный прием КОК.
В практике чаще всего используются оральные контрацептивы, но, как было отмечено, гормональные препараты можно вводить и другим способом: инъекциями под кожу, в виде имплантов, внутриматочно вводимых средств или в виде шеечного кольца, нагруженных гормонами.
Инъекционная контрацепция рекомендуется женщинам, не желающим применять гормональные препараты ежедневно или в период лактации. С этой целью может быть рекомендован препарат депо-провера, являющийся прогестероном. Препарат в качестве контрацептивного средства вводят 1 раз в 3 месяца в дозе 150 мг. Первая инъекция производится в течение первых 5 дней от начала менструации или сразу же после аборта, а у некормящих грудью - после родов. Если осуществляется грудное вскармливание, то депо-провера с целью предохранения от возможной беременности вводится не раньше чем через 6 недель после родов.
Недостатком подобной контрацепции является возможность ациклических кровотечений и восстановление фертильности только через 0,5 года, а иногда и через 1-2 года после отмены препарата депо-провера.
Эффективность метода достаточно высока - индекс Перля - 1-2.
Подкожный имплант подразумевает введение под кожу капсул, содержащих гестагены (левоноргестрел), постоянно поступающие в организм в малых дозах. Примером импланта служит норплант, состоящий из силастиковых капсул, которые вводятся под кожу внутренней стороны предплечья через небольшой разрез. Манипуляция осуществляется под местной анестезией. Действие контрацептива начинается через 24 часа и продолжается до 5 лет.
Индекс Перля свидетельствует о высокой эффективности, составляя 0,2-1,6.
Недостаток метода заключается, во-первых, в возможном появлении кровяных выделений из матки вне менструального цикла и, во-вторых, необходимости хирургическим путем удалять капсулы.
В качестве внутриматочного средства, имеющего оболочку, в которой содержатся гестогены, выделяющиеся дозировано в организм, служит "Мирена".
Гормоносодержащее покрытие применяется также в виде влагалищного кольца - Нова-Ринг. Способ предохранения от беременности гормональной контрацепции заключается в постоянном выделении гормонов кольцом, которое располагается во влагалище. Легко сжимаемое кольцо, состоящее из вещества, не вызывающего аллергию, вводится во влагалище (методика введения не отличается от таковой при введении диафрагмы). Находясь во влагалище, сложная система мембран Нова-Ринг непрерывно выделяет эстрогены и метаболит прогестерона в дозе, обеспечивающей стабильный гормональный фон, на котором основана контрацепция.
Значительным преимуществом подобного введения в организм гормонов является отсутствие необходимости ежедневного приема комбинированных оральных контрацептивов, и гормоны при таком поступлении в организм не поступают в печень.
Эффективность метода достаточно высокая. Индекс Перля равен 0,6. наблюдающиеся беременности (6 на 1100 женщин) определяются нарушением применяемого метода.
Осложнения при приеме гормональных контрацептивов. В связи с применением новых низко- и микродозированных КОК, содержащих высокоселективные гестогены, побочные эффекты встречаются редко. У небольшого процента женщин, принимающих КОК, в первые три месяца приема возможны неприятные ощущения, связанные с метаболическим действием половых стероидов. У некоторых женщин наблюдаются тошнота, рвота, отеки, головокружение, обильные ментструальноподобные кровотечения, раздражительность, депрессия, повышенная утомляемость, снижение либидо, головная боль, мигрень, нагрубание молочных желез. Эти признаки рассматриваются как симптомы адаптации, они обычно не требуют назначения корригирующих средств и самостоятельно исчезают к концу 3-го месяца регулярного приема препарата.
Наиболее серьезное осложнение при приеме гормональных контрацептивов заключаются в изменении свертывающей системы крови: увеличение образования и активация фибриногена, тромбина, факторов VII и X, что повышает риск развития венозных тромбозов в коронарных и церебральных сосудах, а также тромбоэмболий. Возможность тромботических изменений зависит от дозы этинилэстрадиола, входящего в гормональный контрацептив.
К факторам риска развития нарушений свертывающей системы под влиянием гормональных контрацептивов относятся возраст старше 35 лет, артериальная гипертония, ожирение, варикозное расширение вен.
Противопоказаниями к применению комбинированных оральных контрацептивов являются:
• острый тромбоз глубоких вен, тромбоэмболия;
• выраженные нарушения функции печени и почек;
• заболевания печени;
• тяжелые сердечно-сосудистые заболевания; сосудистые заболевания головного мозга; кровотечения из половых путей неясной этиологии;
• тяжелая артериальная гипертензия (артериальное давление выше 180/110 мм рт. ст.);
• мигрени с очаговой неврологической симптоматикой;
• лактация (эстрогены проникают в грудное молоко).
Состояния, требующие немедленной отмены гормональных контрацептивов:
• внезапная сильная головная боль;
• внезапное нарушение зрения, координации, речи, потеря чувствительности в конечностях;
• острая боль в груди, необъяснимая одышка, кровохарканье;
• острая боль в животе, особенно продолжительная;
• внезапная боль в ногах;
• значительное повышение артериального давления;
• зуд, желтуха;
• кожная сыпь.
Эффективность гормональных контрацептивов чрезвычайно велика -
индекс Перля составляет 0,05-0,5.
ПОСТКОИТАЛЬНАЯ КОНТРАЦЕПЦИЯ
Посткоитальная контрацепция рекомендуется после незащищенного полового акта.
Экстренную контрацепцию нельзя использовать регулярно, она должна применяться только в исключительных случаях (изнасилование, разрыв презерватива, смещение диафрагмы, в случаях, когда использование других методов предохранения от беременности невозможно) или у женщин, имеющих редкие половые контакты.
Чаще всего используется либо комбинированная оральная контрацепция, либо чистые гестагены.
Первый прием гормонов следует осуществлять не позже чем через 72 ч после незащищенного полового акта, второй - через 12 ч после первого приема.
Специально для посткоитальной гестагенной контрацепции создан венгерский препарат постинор, содержащий 750 мг левоноргестрела.
Эффективность данной контрацепции недостаточно высока - индекс Перля составляет 2-3.
После применения экстренной контрацепции целесообразно провести тест на беременность, при отрицательном результате - выбрать один из методов плановой контрацепции. Если все-таки наступает беременность, то ее следует прервать, так как возможно тератогенное действие больших доз гормонов.
ВНУТРИМАТОЧНАЯ КОНТРАЦЕПЦИЯ
Внутриматочная контрацепция (ВМК) связана с введением в матку внутриматочных средств (ВМС), изготовленных из инертных веществ (серебро; золото; пластмасса; пластмасса; содержащая медь или серебро). Некоторые ВМК содержат гормоны, которые постепенно выделяются в организм. История создания и широкого внедрения в практику ВМК началась с 60-х годов прошлого столетия. В настоящее время формы ВМК и материалы их самые различные. Заканчиваются внутриматочные контрацептивы нитями, за которые при необходимости потягиванием возможно удалить ВМС из полости матки.
Наиболее часто используются следующие ВМК (рис. 33.2): медь содержащие (Copper T-380, Мультилоад); Мирена, представляющая собой T-образный контрацептив с полупроницаемой мембраной, выделяющей ежедневно гестагены (левоноргестрел).
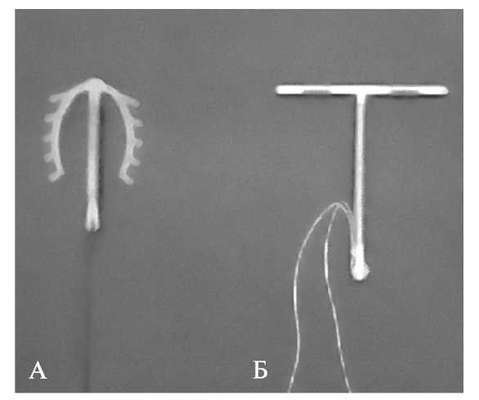
Методика введения ВМК заключается в следующем: шейка матки обнажается зеркалами, обрабатывается дезинфицирующим веществом, передняя губа ее захватывается пулевыми щипцами. Измеряют длину полости матки зондом и подбирают соответствующий размер контрацептива. ВМС размещают в матке специальную трубку - проводник, которая без расширения шеечного канала вводится в полость матки до дна и специальным пушером контрацептив выталкивается. Нити подрезают, оставляя 2-3 см их длины.
Обычно контрацептив располагается в ее полости без труда, если его размер сопоставим с размером матки.
ВМК рекомендуется вводить на 6-8 день менструального цикла, когда наличие беременности исключено.
После родов ВМС целесообразно применять через 2-3 месяца, после кесарева сечения - через 5-6 месяцев. Перед использованием ВМС чрезвычайно важно исключить инфицирование половых путей. При введении ВМС следует соблюдать правила асептики и антисептики.
К преимуществам внутриматочной контрацепции относятся:
• высокая эффективность;
• возможность длительного использования;
• немедленное контрацептивное действие;
• быстрое установление фертильности после удаления ВМК;
• низкая стоимость;
• возможность использования в период лактации.
К сожалению применение ВМК не исключает наличия серьезных ослож-нений. Наиболее частым и неблагоприятным осложнением ВМК являются воспалительные заболевания внутренних половых органов, нередко с развитием гнойных трубно-яичниковых образований, эндометрита, перитонита. Однако чаще эти осложнения возникают при использовании внутриматочных средств без учета противопоказаний.
Противопоказания:
- беременность;
- воспалительные заболевания женских половых органов;
- нарушение менструального цикла;
- опухолевые заболевания половых органов;
- аллергия на ВМК.
ХИРУРГИЧЕСКИЕ МЕТОДЫ КОНТРАЦЕПЦИИ
Хирургические методы контрацепции заключаются в стерилизации женщин или мужчин. У женщин создается непроходимость труб.
Такая стерилизация у женщин заключается в следующем: путем мини-лапаротомии или лапароскопии входят в брюшную полость и осуществляют либо коагуляцию участка маточной трубы, либо на маточную трубу накладывают лигатуры, кольца, специальные зажимы.
У женщин в последующем возможно восстановить проходимость труб, осуществляя пластическую операцию.
У мужчин перевязывают и пересекают семенные канатики (вазэктомия), после чего сперматозоиды не могут попасть в эякулят.
Индекс Перля составляет 0-0,2. Единичные случаи беременности могут быть при нарушении операций на трубах.