Акушерство: учебник для вузов / Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А. - М. 2009. - 656 c
|
|
|
|
ГЛАВА 23. АНОМАЛИИ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
К аномалиям родовой деятельности (дисфункция матки) - В скобках дано название по МКБ.
- патологический прелиминарный период;
- первичная слабость родовой деятельности (первичная гипотоническая дисфункция матки);
- вторичная слабость родовой деятельности (вторичная гипотоническая дисфункция матки);
- чрезмерно сильная родовая деятельность (гиперактивность матки);
- гипертоническая дисфункция матки:
- дискоординация родовой деятельности;
- тетанус матки.
Причины нарушения родовой деятельности многочисленны. Они затрагивают все звенья формирования родовой деятельности (центральная и периферическая нервная система; эндокринная система; матка; фето-плацентарный комплекс).
В группу риска в отношении развития аномалий родовой деятельности входят пациентки:
• в возрасте до 18 лет либо старше 30 лет;
• с измененным нервно-психическим статусом (слабый тип нервной системы, отрицательные эмоции и т.д.);
• с эндокринными заболеваниями (диэнцефальный синдром, нарушение менструальной функции и т.д.);
• с изменением структуры миометрия (дистрофические изменения; послеоперационные рубцы на матке; пороки развития; чрезмерное перерастяжение при многоводии, многоплодии, крупном плоде).
ПАТОЛОГИЧЕСКИЙ ПРЕЛИМИНАРНЫЙ ПЕРИОД
Патологический прелиминарный период (ППП) проявляется болезненными нерегулярными схватками и отсутствием структурных подготовительных изменений шейки матки. Несмотря на сокращение матки, шейка остается не подготовленной к родам (до 3-4 баллов по шкале Бишопа). Схваткообразные боли беспокоят беременную в течение 2-3 сут и днем, и ночью, нарушая сон и общее состояние. Если при этом начинается родовая деятельность, то, как правило, бывает ее дискоординация. ППП часто осложняется преждевременным излитием околоплодных вод, развитием гипоксии плода.
При наружном акушерском обследовании можно определить подвижную головку над входом в малый таз; при влагалищном исследовании -
длинную и плотную шейку, наружный и внутренний зев которой может быть закрыт (до 3 баллов по шкале Бишопа).
Тактика ведения родов при патологическом прелиминарном периоде определяется:
• сроком беременности;
• состоянием плода;
• зрелостью шейки матки по шкале Бишопа.
Кесарево сечение у пациенток с ППП показано при сочетании перенашивания с незрелой шейкой матки (оценка по шкале Бишопа 3 балла и менее) и гипоксии плода.
При зрелой шейке матки (5-8 баллов), удовлетворительном состоянии плода производят амниотомию и роды ведут через естественные родовые пути.
При незрелой шейке матки, сроках беременности 38-39 нед, удовлетворительном состоянии плода проводится токолиз с использованием B-адреномиметиков (партусистен, бриканил, гинипрал). B-адреномиметики понижают базальный тонус и сократительную активность матки. Дополнительно используют спазмолитики (бускопан - свечи, но-шпа 2-4 мл, баралгин 5 мл, папаверин 2-4 мл), седативные препараты (седуксен 20 мг, промедол 2 мл). Если лечение окажется эффективным и сокращения матки прекращаются, то в дальнейшем можно пролонгировать беременность до 40-41 нед.
При сроке беременности более 40 нед и незрелой шейке матки (до 3-4 баллов по шкале Бишопа) для ее быстрого созревания применяют ламинарии, которые вводят интрацервикально. После достижении зрелости шейки матки при оценке в 4 балла и более используют простагландиновый гель (простенон, препидил-гель), который вводят в шеечный канал или задний свод влагалища. Простагландиновый гель наиболее эффективен при зрелости шейки матки 4 балла и более. Введение геля возможно и при зрелости шейки матки 2-3 балла, но в этом случае его эффективность небольшая, препарат приходится вводить повторно, что повышает стоимость лечения. При достижении зрелости шейки матки в 5-8 баллов производят амниотомию и, если родовая деятельность не развивается, осуществляют родовозбуждение утеротониками. Роды целесообразно проводить под эпидуральной анестезией.
Продолжительность лечения при ППП не должна превышать 1-2 дня. Лечение проводится под тщательным наблюдением за состоянием плода.
ПЕРВИЧНАЯ СЛАБОСТЬ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
Первичная слабость родовой деятельности (первичная гипотоническая дисфункция матки) - патологическое состояние, при котором схватки с началом родовой деятельности слабые и малоэффективные, что приводит к замедлению процессов сглаживания, раскрытия шейки матки и продвижения плода.
Первичная слабость родовой деятельности чаще бывает у первородящих, чем у повторнородящих. Первичная слабость родовой деятельности является результатом как недостаточности нервных и гуморальных механизмов, вызывающих и регулирующих родовую деятельность, так и неспособности нервно-мышечного аппарата матки воспринимать импульсы и отвечать на них адекватными сокращениями.
Слабость родовой деятельности остается одной из важных причин острой гипоксии плода, развитие которой связано не только с длительностью родов, но и с использованием утеротоников.
Диагностика первичной слабости родовой деятельности осуществляется при токо- и партографии, влагалищном исследовании. При токографии о слабости родовой деятельности свидетельствует снижение интенсивности схваток (ниже 30 мм рт. ст.), тонуса матки (менее 8 мм рт. ст.), частоты схваток (менее 2 за 10 мин), маточной активности (менее 100 Е.М.).
При партографии (рис. 23.1) на первичную слабость родовой деятельности указывает удлинение латентной фазы родов до 8 ч и более у первородящих и 5 ч и более у повторнородящих, а активной фазы - до 5 ч и более у первородящих и до 4 ч и более у повторнородящих. Скорость раскрытия шейки матки во время активной фазы родов снижается до 1,2 см/ч у первородящих и до 1,5 см/ч у повторнородящих. Замедляется продвижение головки по родовым путям.
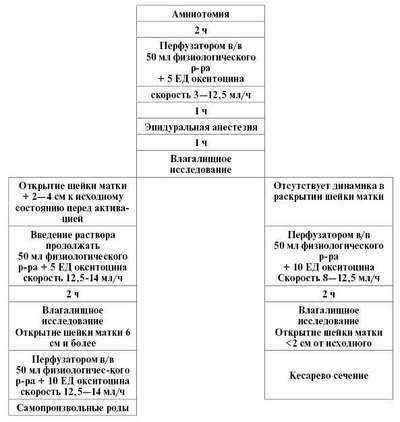
При повторном влагалищном исследовании динамика раскрытия шейки матки не отмечается.
Лечение первичной слабости родовой деятельности включает в себя два этапа. Первый этап - устранение явной причины слабости родовой деятельности и создание условий для использования утеротоников, второй этап - применение утеротоников.
На первом этапе необходимо опорожнить мочевой пузырь. При целом плодном пузыре, особенно при многоводии, производят амниотомию. Вскрытие плодного пузыря осуществляется при укороченной или сглаженной шейке матки. После амниотомии полость матки уменьшается, и родовая деятельность может нормализоваться в течение ближайших 2 ч. Если этого не происходит, приступают к усилению родовой деятельности другими методами.
При слабости родовой деятельности, особенно при ее поздней диагностике, роженица, как правило, утомлена, поэтому перед введением утеротоников ей представляют медикаментозный сон-отдых на 1,5-2 ч. Для этого внутримышечно вводят 2 мл промедола или 1 мл морадола, 20 мг димедрола, 20 мг седуксена. Под действием этих препаратов возможны нормализация родовой деятельности и достаточное раскрытие шейки матки. После медикаментозного сна-отдыха осуществляют влагалищное исследование.
Наиболее важным и основным является второй этап лечения первичной слабости родовой деятельности - введение утеротоников с учетом следующего:
• дифференцированное их применение в зависимости от фазы родовой деятельности;
• осуществление на фоне введения утеротоников, мониторинга родовой деятельности (токография) и сердечной деятельности плода (кардиомониторинг);
• одновременное применение обезболивания (наиболее оптимально -
эпидуральная анестезия)
• соблюдение продолжительности, скорости введения и доз сокращающих матку средств.
Для активации родовой деятельности внутривенно вводят простагландин F2a (энзапрост, динапрост); окситоцин; совместно простагландин F2a и окситоцина.
Простагландин F2a стимулирует сократительную активность матки, воздействуя на b-адренорецепторы мышечных клеток. Он проявляет свое действие в начале родовой деятельности, поэтому его целесообразно применять в латентной фазе родов в момент сглаживания шейки матки и раскрытии ее до 2-3 см.
Методика введения: содержимое одной ампулы простина или энзапроста (5 мг ПГ F2a) разводят в изотоническом растворе натрия хлорида вводят внутривенно со скоростью 10 капель в минуту, увеличивая дозу каждые
15 мин на 8 капель, но не более 40 капель в минуту.
Если через 3-4 ч введения ПГ F2a происходит сглаживание шейки матки или ее раскрытие до 2-3 см, в дальнейшем приступают к использованию для родоактивации окситоцина. При неэффективности от ПГ F2a в течение 2 ч и удовлетворительном состоянии плода также возможно использование окситоцина.
Окситоцин является основным утеротоником, применяемым при слабости родовой деятельности. Окситоцин воздействует на маточную мускулатуру через специфические рецепторы в миометрии, одновременно способствуя увеличению содержания кальция. В результате в миометрии, мышечных клетках повышаются тонус и сократительная активность мускулатуры матки.
Чувствительность матки к окситоцину наиболее высока в активной фазе родов, во втором и третьем периодах.
Окситоцин следует вводить только при вскрытом плодном пузыре. 5 ЕД препарата разводят в 500 мл 5% раствора глюкозы или изотонического раствора натрия хлорида. Инфузию начинают со скоростью 10 капель в минуту, через каждые 15 мин скорость увеличивают на 10 капель. При этом максимальная скорость составляет 40 капель в минуту. Раствор окситоцина лучше вводить с помощью инфузомата (табл. 23.1)
Время введения, часы | Состав инфузионной среды | Скорость инфузии, ЕД/(кг/мин) |
1-й | 5 ЕД окситоцина, 50 мл изотонического раствора натрия хлорида | 0,0002 |
2-й | 0,0003 | |
3-й | 10 ЕД окситоцина, 50 мл изотонического раствора натрия хлорида | 0,0006 |
4-й | 0,0007 |
Алгоритм лечения первичной слабости родовой деятельности представлен на схеме 23.1.
На фоне адекватной дозировки окситоцина родовая деятельность должна нормализоваться - 3-5 схваток за 10 мин.
При неэффективности от введения окситоцина в течение 2 ч или ухудшении состояния плода следует решить вопрос о родоразрешении путем кесарева сечения.
Комбинированное внутривенное введение простагландина F2a и окситоцина используют в латентной фазе родов. При этом дозу препаратов снижают в 2 раза (по 2,5 мл и 2,5 ЕД), разводят в 500 мл 5% раствора глюкозы и вводят внутривенно со скоростью 8 капель в минуту, прибавляя каждые 15 мин по 8 капель, доводя до 40 капель в минуту.
При одновременном введении окситоцина и простагландина F2a их дейст-
вие потенцируется.
ВТОРИЧНАЯ СЛАБОСТЬ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
Вторичная слабость родовой деятельности (вторичная гипотоническая дисфункция) - ослабление родовой деятельности при исходно ее нормальных показателях. Вторичная слабость чаще всего развивается в активную фазу родов или во втором периоде родов.
Причины вторичной слабости родовой деятельности такие же, как и первичной. Вторичная слабость родовой деятельности часто становится продолжением первичной. Длительные и болезненные схватки утомляют роженицу. Иногда вторичная слабость родовой деятельности развивается при несоответствии размеров плода и таза матери, особенно у повторнородящих.
При вторичной слабости родовой деятельности происходят:
- ослабление схваток (до 40 мм рт. ст. и менее), снижение тонуса (до 7-10 мм рт. ст. и менее), активности матки (250 Е.М. и менее);
- увеличение продолжительности паузы между схватками (3 и менее за 10 мин);
- замедление раскрытия шейки матки;
- замедление или приостановка продвижения плода по родовым путям.
Диагностика осуществляется на протяжении 2 ч, когда на партограмме и при влагалищном исследовании отсутствует динамика в развитии родовой деятельности и раскрытии шейки матки.
Лечение. При вторичной слабости родовой деятельности и нормальном состоянии плода делают эпидуральную анестезию, а затем внутривенно вводят окситоцин в тех же дозах, что и при первичной слабости родовой деятельности.
При невозможности проведения эпидуральной анестезии роженице предоставляют медикаментозный сон-отдых. Если после отдыха родовая деятельность не усиливается, ее активизируют окситоцином. При отсутствии эффекта окситоцина в течение 1-2 ч выполняют кесарево сечение.
Во втором периоде родов при расположении головки большим сегментом в узкой части полости малого таза накладывают акушерские щипцы или вакуум-экстрактор. При тазовом предлежании, если упущены возможности для кесарева сечения, производится извлечение плода за тазовый конец.
ЧРЕЗМЕРНО СИЛЬНАЯ РОДОВАЯ ДЕЯТЕЛЬНОСТЬ
Чрезмерно сильная родовая деятельность (гиперактивность матки) наблюдается при стремительных родах.
Гиперактивность матки бывает у женщин с возбудимой нервной системой, у которых особенности регуляции сокращения матки способствуют усилению образования утеротонических соединений (ацетилхолин, окситоцин и т.д.).
Роды начинаются внезапно, сильные схватки следуют одна за другой через короткие промежутки, приводя к сглаживанию шейки матки и изгнанию плода за 1-3 ч.
С развитием бурной родовой деятельности роженица приходит в возбуждение. После излития околоплодных вод за 1-2 потуги рождается плод, иногда вместе с плацентой. При чрезмерно сильной родовой деятельности возможны:
- глубокие разрывы мягких родовых путей;
- преждевременная отслойка нормально расположенной плаценты (20 %, Чернуха Е.А.);
- эмболия околоплодными водами;
- острая гипоксия плода;
- травмы головки плода, включая внутричерепные кровоизлияния.
Тактика ведения родов. Для ослабления родовой деятельности показана эпидуральная анестезия или назначение одного из токолитиков: b-адреномиметиков (гинипрал, партусистен); внутривенное введение 10% раствора сульфата магния; внутривенное введение 1 мл 2,0% раствора промедола. В первом и втором периодах родов женщина должна лежать на боку, противоположном позиции плода.
Повторнородящих со стремительными родами в анамнезе госпитализируют до даты предполагаемых родов. Если предыдущие беременности заканчивались стремительными родами с патологией для плода (кровоизлияние в мозг), то решается вопрос в пользу кесарева сечения.
ДИСКООРДИНАЦИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
К дискоординации родовой деятельности (гипертоническая дисфункция матки) относят дискоординацию, гипертонус нижнего сегмента (обратный градиент), судорожные схватки (тетания матки) и циркуляторную дистоцию (контракционное кольцо).
При всех видах дискоординации родовой деятельности происходит нарушение координированных, синхронных сокращений матки по принципу тройного нисходящего градиента. При этом возможно или смещение водителя ритма с маточного угла в нижний отдел матки, или образование нескольких водителей ритма, которые распространяют импульсы в разные стороны, нарушая синхронность сокращения и расслабления отдельных участков матки.
Причины дискоординации родовой деятельности:
- нарушения формирования родовой доминанты и как следствие отсутствие "зрелости" шейки матки в начале родовой деятельности;
- дистоция шейки матки, обусловленная ее ригидностью, рубцовыми перерождениями;
- повышенная возбудимость роженицы, приводящая к нарушению формирования водителя ритма;
- нарушение иннервации матки;
- генитальный инфантилизм.
При дискоординированной родовой деятельности отмечаются:
- незрелая шейка матки к началу родовой деятельности;
- высокий базальный тонус матки с возможным развитием тетануса матки, когда матка полностью не расслабляется и остается в состоянии напряжения;
- частые, интенсивные и болезненные схватки; болезненность отмечается в нижних отделах живота, чаще в области поясницы;
- отсутствие раскрытия шейки матки или динамики ее, несмотря на клинически выраженную родовую деятельность;
- отек шейки матки;
- долгое стояние предлежащей части плода во входе в малый таз;
- несвоевременное излитие околоплодных вод.
Своевременно не диагностированная дискоординированная родовая деятельность может привести к упорной слабости родовой деятельности.
Кроме того, при дискоординированной родовой деятельности нарушается маточно-плацентарный кровоток и развиваются острая гипоксия плода и ишемически-травматическое поражение его ЦНС.
Лечение дискоординированной родовой деятельности проводится при мониторинге состояния плода. В первом периоде родов оптимальным методом лечения всех видов дискоординированной родовой деятельности остается регионарная анестезия. При тетанусе матки одновременно возможно применение b-адреномиметиков; ингаляционных галогенсодержащих анестетиков (фторотан, энфлюран, изофлюран, севофлюран); препаратов нитроглицерина (нитроглицерин, изокет).
При невозможности проведения эпидуральной анестезии используют спазмолитические (но-шпа, баралгин, бускопан) и обезболивающие (промедол) препараты через каждые 3-4 ч, седативные (седуксен).
В соответствующих условиях при дискоординации родовой деятельности целесообразно использование психотерапии, физиопроцедур (электроаналгезия и т.д.).
Положительный эффект дает ранняя амниотомия, которую производят при "зрелой" шейке матки.
При неэффективности всех указанных мероприятий показано кесарево сечение.
Введение утеротоников при дискоординации родовой деятельности следует считать ошибкой.
Во втором периоде родов или продолжают эпидуральную анестезию, или выполняют пудендальную анестезию, по показаниям - эпизиотомию.
Дискоординацию родовой деятельности дифференцируют с дистоцией шейки матки, которая является следствием оперативных вмешательств (диатермокоагуляция). Образующиеся после этого дистрофические изменения шейки препятствуют ее раскрытию.