Кожные и венерические болезни : учебник. Скрипкин Ю.К., Кубанова А.А., Акимов В.Г. - 2011. - 544 с. : ил.
|
|
|
|
28. ГОНОРЕЯ
Гонорея - инфекционное заболевание, вызываемое гонококками рода нейссерий и передающееся половым путем.
Острое воспаление мочеиспускательного канала у мужчин, уретры и шейки матки у женщин обычно сопровождается выделением наружу гноя. Именно это дало основание Галену во II веке н.э. предложить термин «гонорея». Хотя такое название дает неправильное представление о сущности заболевания (точный перевод - «семятечение»), оно сохранилось, полностью вытеснив употреблявшиеся ранее термины «бленнорея», «триппер». Впрочем, заразные заболевания с истечением гноя из мочеиспускательного канала были известны задолго до Галена. Только открытие в 1879 г. немецким ученым Нейссером в гное больного уретритом особого микроорганизма, закономерно вызывающего воспаление мочеполовых органов у людей, позволило считать гонорею самостоятельным венерическим заболеванием.
Этиология. Возбудитель гонореи - гонококк - грамотрицательный диплококк бобовидной формы, длиной от 1,25-1,6 мкм и шириной 0,7-0,9 мкм. Гонококки хорошо окрашиваются всеми анилиновыми красителями. При острых процессах в окрашенных мазках выявляют большое количество гонококков внутри лейкоцитов (рис. 123, 124). В более поздних (хронических) стадиях болезни, когда отделяемое становится скудным, гонококки встречаются реже, и для их обнаружения иногда необходимо прибегать к провокации и культуральной диагностике.
В сканирующем электронном микроскопе гонококки имеют вид шаровидных или диплококковых образованией со слегка бугристой поверхностью.
При изучении ультратонких срезов у гонококков удается выявить клеточную стенку, цитоплазматическую мембрану, цитоплазму с многочисленными рибосомами, мезосомы, нуклеоид с нитями ДНК. На поверхности гонококков выявляются тонкие трубчатые нити - пили, с которыми связывают их способность генетически передавать некоторые свойства, в частности устойчивость к антибиотикам. Выявленная методом электронной микроскопии капсулоподобная субстанция обеспечивает адаптацию возбудителя к неблагоприятным условиям и его персистенцию в организме больного. Цитоплазматическая мембрана имеет отношение к метаболизму клетки.
При неблагоприятных условиях возможна L-трансформация гонококков с утратой наружной клеточной оболочки. Гонококки растут на
искусственных питательных средах в присутствии человеческого белка (асцитический агар) при температуре 37 °С.
Отдельные штаммы гонококков вырабатывают пенициллиназу, что способствует их резистентности к пенициллину и его дериватам. Во многих странах в последнее время при неудачном лечении все чаще выделяются гонококки, продуцирующие пенициллиназу или β-лактамазу.
Эпидемиология. Гонококки вне человеческого организма быстро погибают. На них губительно действуют различные антисептические препараты, нагревание выше 56 °С, высушивание, прямые солнечные лучи. Температуру ниже оптимальной гонококки переносят плохо и быстро погибают при 18 °С. В гное гонококки сохраняют жизнеспособность и патогенность, пока не высохнет патологический субстрат (от 30 мин до 4-5 ч). Заражение, как правило, происходит половым путем
при непосредственном контакте здорового человека с больным (или внешне здоровым носителем). Изредка бывает заражение не при половом акте, а через инфицированные предметы туалета, белье, чаще у маленьких девочек, заражающихся от своих матерей. При анальном или оральном половом акте может возникнуть гонококковая инфекция прямой кишки, носоглотки, слизистой оболочки рта, миндалин. Инфицирование глаз у взрослых возможно при внесении гонококков грязными руками. У новорожденных инфицирование глаз происходит при прохождении через родовые пути больных матерей.
Повышенная восприимчивость слизистых оболочек мочеполовых органов, прямой кишки, носоглотки, рта, миндалин, конъюнктивы объясняется биохимическими, гормональными, иммунными и анатомо-физиологическими
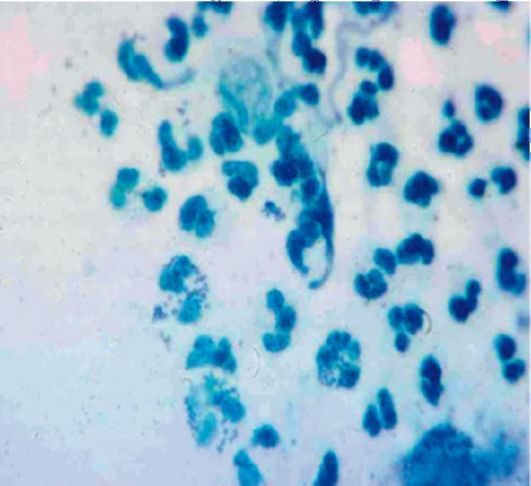
Рис. 123. Гонококк (окраска метиленовым синим)
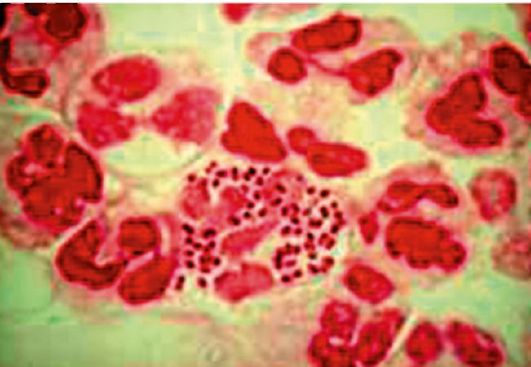
Рис. 124. Гонококк (окраска по Граму)
особенностями организма. Гонококки предпочтительно поражают слизистые оболочки, покрытые цилиндрическим эпителием.
Иммунитет. При гонококковой инфекции имеется как гуморальная, так и клеточная реакция, но не развивается иммунитет, предотвращающий реинфекцию. Обнаруживаемые в сыворотке крови противогоно-кокковые антитела относятся к разным классам иммуноглобулинов (IgG, IgM, IgA).
Значительная часть переболевших гонореей заражается ею повторно и даже многократно, несмотря на высокий титр специфических антител в сыворотке крови и выраженную сенсибилизацию лимфоцитов к гонококкам. Кроме реинфекции, возможна и суперинфекция при сохранении гонококка в организме. Известна относительная невосприимчивость к гомологичному штамму гонококка при «семейной гонорее», когда гонококки не вызывают у своих постоянных носителей сколько-нибудь заметной воспалительной реакции, но обусловливают острое заболевание при заражении третьих лиц. Суперинфекция чужими возбудителями постоянных половых партнеров сопровождается клинической картиной острой гонореи.
В настоящее время в стране введена в практику Международная статистическая классификация Х пересмотра со следующей классификацией гонореи.
А54 Гонококковая инфекция
А54.0 Гонококковая инфекция нижних отделов мочеполового тракта без абсцедирования периуретральных и придаточных желез Гонококковый:
- цервицит БДУ
- цистит БДУ
- уретрит БДУ
- вульвовагинит БДУ
А54.1 Гонококковая инфекция нижних отделов мочеполового тракта с абсцедированием периуретральных и придаточных желез
А54.2 Гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов
Гонококковый (ое);
- эпидидимит
- воспалительное заболевание тазовых органов у женщин
- орхит
- простатит
А54.3 Гонококковая инфекция глаз
Гонококковый
- конъюнктивит
- иридоциклит
Гонококковая офтальмия новорожденных
А54.4 Гонококковая инфекция костно-мышечной системы
Гонококковый:
- артрит
- бурсит
- остеомиелит
- синовит
- теносиновит
А54.5 Гонококковый фарингит
А54.6 Гонококковая инфекция аноректальной области А54.8 Другие гонококковые инфекции Гонококковый (ая) (ое):
- абсцесс мозга
- эндокардит
- менингит
- миокардит
- перикардит
- перитонит
- пневмония
- сепсис
- поражение кожи.
Инфицирование мужчин гонококком, как правило, приводит к появлению субъективных симптомов, вынуждающих обращаться за медицинской помощью. У женщин гонококковая инфекция часто протекает малоили бессимптомно и выявляется при обследованиях половых партнеров или при развитии осложнений. По-видимому, этим можно объяснить меньшую обращаемость за медицинской помощью женщин.
Это обусловливает необходимость скрининга на гонорею женщин, имеющих высокий риск инфицирования.
28.1. Гонорея у мужчин
Входными воротами для гонококков у мужчин служит мочеиспускательный канал. В первые 2 ч гонококки задерживаются в месте внедрения и с помощью методов личной профилактики могут быть уничтожены. На слизистой оболочке передней части уретры (до наружного сфинктера) гонококки быстро размножаются, как распространяясь по ее поверх-
ности, так и внедряясь между клетками эпителия в соединительнотканный слой, в уретральные железы и лакуны. Постепенно гонококки проникают в заднюю уретру. В этом случае возникает опасность поражения семенных пузырьков, предстательной железы, придатка яичка. Инкубационный период гонореи чаще равен 3-5 дням, но иногда может составлять 1-15 дней и более.
Клиническая картина. У мужчин различают свежую, подразделяющуюся на острую, подострую и вялую (торпидную); хроническую; латентную гонорею. Все формы гонореи могут сопровождаться разнообразными местными и отдаленными (метастатическими) осложнениями.
Гонорейный уретрит проявляется выделением из уретры воспалительного экссудата и болевыми ощущениями. При остром воспалении отмечаются значительная гиперемия и отечность губок наружного отверстия уретры. Из уретры выделяется большое количество желтовато-зеленого или бледно-желтого гноя. Иногда незначительное жжение или зуд предшествует слизисто-гнойным выделениям. Признаки воспаления быстро нарастают, и через 1-2 дня формируется передний острый гонококковый уретрит. Больные ощущают боль и резь при мочеиспускании. При подостром переднем свежем гонококковом уретрите выделения слизисто-гнойные, необильные, воспаление губок наружного отверстия уретры выражено слабо, а субъективные ощущения незначительные. При торпидном свежем гонококковом уретрите субъективные ощущения отсутствуют, выделения скудные или почти незаметные. Губки наружного отверстия уретры не изменены. Больные в этом случае часто не обращаются за медицинской помощью и наиболее опасны в эпидемиологическом отношении.
В дальнейшем при гонорее даже без лечения воспалительная реакция постепенно уменьшается, субъективные расстройства ослабевают. Уретрит переходит в подострую, а затем и в хроническую стадию.
Если гонококки из передней уретры попадают в заднюю уретру, возникает острый тотальный уретрит (уретроцистит). Больной испытывает императивные позывы на мочеиспускание, в конце которого возникает резкая боль (терминальная). Количество мочи весьма незначительно. Иногда в конце мочеиспускания появляется капелька крови (терминальная гематурия). В отдельных случаях при выраженном воспалении наблюдаются лихорадка, недомогание.
Диагностика как переднего, так и тотального острого гонококкового уретрита не представляет затруднений. Она основывается на данных анамнеза, типичной картине болезни, двухстаканной пробе мочи
и подтверждается лабораторным обнаружением гонококков (микроскопически и культурально). Если воспалительный процесс ограничен слизистой оболочкой передней уретры, то при последовательном выпускании мочи в два стакана моча в первом стакане, смывая из уретры гной, будет мутной, а во втором - прозрачной.
При тотальном уретрите моча в двух стаканах будет мутной, так как гной из задней уретры из-за несостоятельности внутреннего сфинктера затекает в мочевой пузырь (тотальная пиурия).
Хронический гонококковый уретрит развивается в результате трансформации свежего гонорейного уретрита. Поражение очаговые - воспаление отдельных участков слизистой оболочки, лакун и желез. В случаях поражения только передней части уретры субъективные ощущения выражены незначительно, а иногда и отсутствуют. Воспалительный процесс обнаруживают только при появлении выделений или склеивании губок уретры после ночного сна. Выделения скудные, слизисто-гнойные, в виде одиночной капли. При хроническом поражении задней части уретры отмечаются болезненные эякуляции, учащенное мочеиспускание и боль в конце мочеиспускания. Наблюдаются расстройства функций половых органов: снижается либидо, ослабляется эрекция, возникает преждевременная эякуляция, иногда наблюдается примесь крови и гноя в эякуляте. Латентная хроническая гонорея может не сопровождаться субъективными ощущениями. Объективным симптомом является склеивание губок уретры по утрам, иногда могут увеличиваться выделения (после ходьбы, физического напряжения, приема алкоголя, половых сношений). В отдельных случаях отделяемого так мало, что оно вымывается мочой в виде отдельных нитей и хлопьев, заметных в 1-й порции мочи при двухстаканной пробе.
Лабораторная диагностика гонореи. В диагностике гонореи данные лабораторных исследований имеют решающее значение. Этиологическая диагностика проводится с использованием бактериоскопических (исследование отделяемого с обязательным окрашиванием метиленовой синью и по Граму) и бактериологических методов (посев отделяемого на специальные питательные среды). Диагностика гонореи основана на определении возбудителя Neisseria gonorrhoeae в отделяемом из уретры, с шейки матки, из прямой кишки, ротоглотки, со конъюнктивы и др. Отделяемое наносят тонким слоем на предметное стекло, высушивают, фиксируют с помощью этанола, затем производят окраску 1% раствором метиленовой сини и по Граму. Окрашенные препараты просматривают в светооптическом микроскопе при увеличении 10 100 с иммерсией.
В препарате, окрашенном 1% раствором метиленовой сини, ядра эпителиальных клеток и полиморфноядерных нейтрофилов окрашены в синий цвет, цитоплазма - в голубой цвет разной интенсивности. Гонококк темно-синего цвета, бобовидной формы, расположен парно. Наружная поверхность кокков выпуклая, вогнутой стороной они обращены друг к другу. Расположение гонококков напоминает форму кофейного зерна.
Гонококки расположены внутриклеточно по отношению к лейкоцитам и поверхностно по отношению к клеткам плоского эпителия. Внутри лейкоцитов каждая пара диплококков располагается под углом к соседней.
Определяющий дифференциально-диагностический признак получают при окраске по Граму: гонококк является грамотрицательным диплококком.
При кратковременном выдерживании в обесцвечивающем растворе (смесь этилового спирта с ацетоном) окрашенные кристаллвиолетом гонококки отдают фиолетовый краситель и докрашиваются красным красителем (сафранином).
Если при бактериоскопии обнаружены типичные гонококки, то культуральное исследование не проводится. Для точного определения локализации воспалительного процесса в уретре применяют двухстакан-ную пробу. Более точная топическая диагностика возможна с помощью уретроскопии, но можно выполнять только при хронической гонорее. При остром заболевании уретроскопия может способствовать распространению инфекции в лежащие выше отделы мочеполовой системы.
Дифференциальная диагностика гонорейного уретрита с уретритами другой этиологии (вирусы, дрожжеподобные и другие грибы, разные кокки, трихомонады, хламидии, микоплазмы и др.) вследствие большого сходства клинической картины возможна практически лишь по результатам бактериоскопического и бактериологического исследований.
Осложнения. Острый гонорейный уретрит может осложняться бала-нитом, баланопоститом и воспалительным фимозом, которые аналогичны процессам негонококковой этиологии. Редким осложнением является тизонит (абсцесс желез крайней плоти - тизоновых желез) с умеренно болезненной эритематозной припухлостью около уздечки крайней плоти. Воспаление парауретральных каналов (парауретрит) имеет вид точечного, слегка инфильтрированного и гиперемированного отверстия на губках уретры. Находящиеся в уретре альвеолярно-трубчатые слизистые железы (железы Литтре) и лакуны (лакуны Морганьи) всегда поражаются гонококками (литтреиты и морганиты). При литтреите в первой порции мочи появляются своеобразные гнойные нити в виде запятой,
это слепки протоков уретральных желез. Инфицирование гонококками выводных протоков бульбоуретральных желез (желез Купера) - куперит обычно остается незамеченным. Лишь при абсцедировании возникают пульсирующие боли в промежности, боли при дефекации и учащенное мочеиспускание. Температура тела повышается до 38 °С и выше.
Стойкая стриктура становится исходом хронического гонококкового уретрита. Стриктуры могут быть одиночными и множественными, длиной 0,5-1,5 см. Одним из первых симптомов стриктуры является замедленное опорожнение мочевого пузыря.
Гонококковый эпидидимит возникает вследствие проникновения гонококков в придаток яичка из предстательной части уретры через семявы-носящий проток или, минуя его, через лимфатические сосуды. Этому способствуют антиперистальтические сокращения семявыносящего протока, возникающие вследствие раздражения воспаленного семенного холмика, полового возбуждения, физического напряжения. Гонорейный эпидидимит обычно развивается остро. Появляется боль в области придатка яичка и в паху. Само яичко остается неизмененным. У больных повышается температура тела (до 40 °С), появляются озноб, головная боль, слабость. Кожа мошонки напряженная, гиперемированная. Придаток яичка увеличен, охватывает яичко сверху, сзади и снизу, плотный и болезненный. При подостром и хроническом эпидидимите болевые ощущения выражены нерезко, отечность и гиперемия кожи могут отсутствовать, температура тела нормальная или субфебрильная, самочувствие больных не ухудшается.
Гонококковое поражение яичка может возникать при переходе воспаления с придатка на яичко, но это бывает редко. Чаще воспалительный процесс захватывает оболочки яичка, вызывая скопления экссудата (острый периорхит). В таких случаях в пораженной половине мошонки пальпируется флюктуирующее образование, в котором не удается определить придаток яичка.
Гонококковое поражение предстательной железы может быть острым или хроническим. Различают катаральный, фолликулярный и паренхиматозный простатит. Простатит часто сочетается с воспалением семенных пузырьков - везикулитом. Если воспалительный процесс ограничивается выводными протоками, то формируется катаральный простатит, субъективные расстройства отсутствуют, заболевание остается бессимптомным. Распространение поражения на дольки железы с развитием в них псевдоабсцессов свойственно фолликулярному простатиту. В этом случае симптомы заболевания выражены отчетливо. В промежности по-
является ощущение жара, в конце мочеиспускания возникает болезненность. Возможны озноб и сильное недомогание. При пальпации предстательная железа нормальных размеров, но может быть и увеличена. Среди нормальной ткани железы пальпируются болезненные уплотнения.
Острый паренхиматозный простатит сопровождается выраженными общими нарушениями с повышением температуры тела, болями в промежности и над лобком и дизурическими расстройствами. При ректальном исследовании обнаруживается диффузно увеличенная, болезненная, плотноватая простата. При гнойном расплавлении инфильтрата возникает абсцесс простаты. В этих случаях патологические явления резко усиливаются вплоть до острой задержки мочи. Хронический простатит имеет затяжное течение с выделениями из мочеиспускательного канала, зудом и жжением. Секрет предстательной железы часто выделяется после мочеиспускания (микционная простаторея) или при дефекации (дефе-кационная простаторея). Появляются различные функциональные расстройства мочеполовой системы, ослабление эрекции, снижение либидо, преждевременная эякуляция. В секрете воспаленной предстательной железы выявляется повышенное содержание лейкоцитов, уменьшение числа липоидных зерен, а иногда и полное их отсутствие, нарушается феномен кристаллизации секрета. Гонококки обнаруживаются редко при бактериоскопическом исследовании и чаще при бактериологическом. При любой форме гонореи наблюдаются изменения в крови: анемия, лейкопения или лейкоцитоз, эозинофилия, нейтрофи-лез и моноцитоз. СОЭ часто бывает повышенной при острой гонорее.
28.2. Гонорея у детей
В связи с увеличением заболеваемости взрослых заметно участились случаи заболевания гонореей детей. Гонореей могут болеть мальчики и девочки, но у девочек гонорейная инфекция встречается в 10-15 раз чаще, чем у мальчиков. Развитие гонококкового процесса у детей обусловливают благоприятные условия для жизнедеятельности возбудителя в мочеполовой системе. Чаще болеют дети от 5 до 12 лет. 90-95% детей заражаются внеполовым путем.
Новорожденные инфицируются при рождении, контактируя с инфицированными родовыми путями матери, а также внутриутробно. Наблюдаются случаи внутрибольничного заражения в родильных отделениях от обслуживающего персонала. Инфицирование детей в детских учреждениях обусловлено совместным пользованием ночными горшками и общими предметами интимного туалета. Распространению инфекции
у детей способствует скученность в интернатах, детских домах, детских садах, санаториях и др. Гонорея у детей может быть следствием нарушения гигиенических правил при контакте со взрослыми больными, а также пользования инфицированными предметами.
Частота инфицированности гонококками у девочек зависит от возраста, уровня иммунитета и гормонального состояния. В период ново-рожденности заболевание гонореей отмечается редко в результате пассивного материнского иммунитета и эстрогенных гормонов матери. В возрасте 2-3 лет пассивные защитные материнские антитела истощаются, эстрогенная насыщенность снижается. В этот период меняется состояние слизистой оболочки наружных половых органов и влагалища. В клетках цилиндрического эпителия уменьшается содержание гликогена, снижается активность диастазы, влагалищное отделяемое приобретает щелочную или нейтральную реакцию, исчезают палочки Дедерлейна, активируется патогенная микробная флора. В возрасте от 2-3 до 10-12 лет дети подвержены многим инфекциям и могут заразиться гонореей внеполовым путем. В последующие годы в связи с активацией функции эндокринных желез повышается уровень гликогена в клетках эпителия, влагалищное отделяемое приобретает кислую реакцию, восстанавливается популяция палочек Дедерлейна, вытесняющих патогенную флору.
Клиническая картина. Поражение слизистых оболочек наступает сразу после контакта с гонококками, но субъективные и объективные симптомы заболевания появляются после инкубационного периода, составляющего от 1-2 дней до 2-3 нед.
Различают свежую гонорею длительностью до 2 мес, хроническую - более 2 мес и латентную. Свежую гонорею подразделяют на острую, по-дострую и торпидную. Свежая острая гонорея у девочек начинается с боли, жжения и зуда в промежности, повышения температуры тела и дизурических явлений. В процесс вовлекаются малые половые губы, слизистая оболочка преддверия влагалища, само влагалище, уретра и нижний отдел прямой кишки. В очагах поражения наблюдаются резкая отечность, гиперемия слизистой оболочки и обильные слизисто-гной-ные выделения. Слизистая оболочка наружных половых органов местами бывает мацерирована и эрозирована. При недостаточном уходе кожа прилегающих участков раздражается гнойными выделениями, мацери-руется и воспаляется. Активный воспалительный процесс может сопровождаться увеличением паховых лимфатических узлов, возникновением полипозных разрастаний у входа во влагалище и наружного отверстия
уретры. Процесс нередко распространяется на влагалищную часть шейки матки, слизистую оболочку канала шейки матки, уретру (передняя и средняя части). Наружное отверстие уретры расширено, губки уретры отечны, гиперемированы. При надавливании на нижнюю стенку уретры выделяется гнойное содержимое. Дизурические явления резко выражены вплоть до недержания мочи. Нередко в процесс вовлекается слизистая оболочка нижнего отдела прямой кишки, что проявляется отечной гиперемией, слизисто-гнойными выделениями, обнаруживаемыми во время дефекации.
Острая гонорея у старших девочек может осложняться воспалением выводных протоков больших желез преддверия, парауретральных протоков. В области выводных протоков отчетливо видны воспаленные красные точки - maculae gonorrhoicae.
При подострых формах гонореи воспалительные изменения выражены менее интенсивно. Отмечается незначительная отечная гиперемия слизистых оболочек преддверия влагалища, уретры, малых и больших половых губ со скудными серозно-гнойными выделениями. При ваги-носкопии на стенках влагалища выявляют четко ограниченные участки гиперемии и инфильтрации, в складках влагалища - небольшое количество слизи. В области шейки матки обнаруживаются эрозии на фоне невыраженной отечности и гиперемии. Из канала шейки матки обычно выделяется гной.
Хроническая гонорея у девочек выявляется в период обострения. Иногда хроническую гонорею обнаруживают при диспансерном обследовании или после того, как родители заметили подозрительные пятна на белье ребенка. У таких девочек отмечаются незначительная отечность и гиперемия слизистой оболочки задней спайки губ и складок девственной плевы. При вагиноскопии выявляется пораженная последняя треть влагалища, особенно в задней части свода, где слизистая оболочка гиперемирована и зерниста - гранулезный вагинит. Уретра поражается всегда, но симптомы воспаления выражены слабо, дизурические явления незначительные или отсутствуют. Хронический гонорейный проктит обнаруживается практически у всех больных. Основными симптомами заболевания являются легкое покраснение слизистой оболочки сфинктера с эрозиями или трещинами, а также сеточки расширенных сосудов на коже промежности. В испражнениях можно заметить примесь гноя и слизи. При ректоскопии обнаруживают гиперемию, отек, гнойные скопления между складками. Поражение парауретраль-ных ходов и больших желез преддверия при хронической гонорее наблю-
даются чаще, чем при свежей форме, но симптоматика обычно стертая. Как правило, обнаруживается точечная гиперемия выводных протоков больших желез преддверия. Вовлечение в процесс вышележащих отделов половых органов происходит реже, особенно в возрасте функционального покоя. У менструирующих девочек может развиться восходящая гонорея с поражением придатков матки и тазовой брюшины. В таких случаях заболевание протекает остро, с ознобом, высокой температурой тела, рвотой, резкой болью в животе и другими признаками перитонита. При восходящей гонорее у девочек может сформироваться «доброкачественный гонококковый сепсис», при котором отмечается болезненность матки и брюшины в области малого таза.
Чаще всего гонококковая инфекция у детей доподросткового возраста становится результатом сексуального насилия.
Лечение: цефтриаксон 125 мг внутримышечно однократно (при массе тела менее 45 кг). Можно применить спектиномицин в дозе 40 мг/кг (не более 2,0 г) внутримышечно однократно.
У детей с массой тела более 45 кг лечение гонореи проводится в соответствии со схемами лечения взрослых и с учетом противопоказаний.
Гонорея у мальчиков встречается гораздо реже, чем у девочек. Мальчики заражаются половым путем, а очень маленькие дети инфицируются при бытовых контактах. Гонорея у мальчиков протекает практически так же, как и у взрослых мужчин, но менее остро и с меньшими осложнениями, так как предстательная железа, семенные пузырьки и железистый аппарат мочеиспускательного канала до периода полового созревания развиты слабо.
Гонорея глаз является частым проявлением гонококковой инфекции новорожденных (гонококковый конъюнктивит). Новорожденный инфицируется при прохождении через родовые пути, но возможно внутриутробное заражение амниотической жидкостью. Случаи инфицирования ребенка обслуживающим персоналом или передачи инфекции от инфицированного новорожденного медицинскому персоналу и другим детям весьма редки. Инкубационный период составляет от 2 до 5 дней. При внутриутробном инфицировании заболевание может проявиться в 1-й день жизни. Гонококковый конъюнктивит проявляется значительным отеком обоих век, светобоязнью, обильным гнойным отделяемым из глаз. Без лечения воспаление захватывает не только конъюнктиву, но и роговицу, что может привести к изъязвлению с последующим рубцеванием и потерей зрения. Лечение проводится антибиотиками с одновременным закапыванием в глаза 30% раствора сульфацил-натрия
(альбуцид) каждые 2 ч. С профилактической целью всем детям после рождения глаза протирают стерильным ватным тампоном и в каждый глаз закапывают свежеприготовленный раствор 30% сульфацил-натрия. Через 2 ч после перевода ребенка в детскую палату повторяют закапывание в глаза свежего (однодневного приготовления) 30% раствора суль-фацил-натрия.
Лечение гонококкового конъюнктивита проводят цефтриаксоном в дозе 1,0 г внутримышечно однократно. Местное лечение: 1% раствор нитрата серебра, 1% тетрациклиновая, 0,5% эритромициновая глазные мази.
Гонококковая инфекция у новорожденных
Инфицирование новорожденных происходит при прохождении через родовые пути матери, больной гонореей.
Гонококковая инфекция проявляется у ребенка на 2-5-й день жизни и включает в себя офтальмию новорожденных, ринит, вагинит, уретрит, септические состояния, в том числе артрит и менингит.
Лечение офтальмии новорожденных
Цефтриаксон - 25-50 мг/кг (но не более 125 мг) внутримышечно или внутривенно 1 раз в сутки в течение 2-3 дней. Лечение проводится с привлечением неонатологов, офтальмологов, невропатологов.
У недоношенных детей и детей с повышенным билирубином цеф-триаксон применяют с особой осторожностью.
Профилактика офтальмии новорожденных
Профилактику офтальмии следует проводить всем новорожденным сразу же после рождения одним из нижеуказанных препаратов.
Нитрат серебра - 1% водный раствор однократно.
Эритромицин - 0,5% глазная мазь однократно.
Тетрациклин - 1% глазная мазь однократно.
Лечение осложнений неонатальной гонококковой инфекции
К осложнениям неонатальной гонококковой инфекции относятся сепсис, артрит, менингит. Для установления диагноза необходимо куль-туральное исследование крови, спинномозговой жидкости и другого клинического материала для идентификации с последующим изучением ферментативных свойств выделенных штаммов N. gonorrhoeae. Назначают:
Цефтриаксон - 25-50 мг/кг внутримышечно или внутривенно 1 раз в сутки в течение 7 дней (при менингите 10-14 дней).
Цефотаксим - 25 мг/кг внутримышечно или внутривенно каждые 12 ч в течение 7 дней (при менингите 10-14 дней).
Профилактическое лечение новорожденных, родившихся от матерей, больных гонореей
В связи с высоким риском инфицирования новорожденных рекомендуется проводить лечение даже при отсутствии у них признаков гонококковой инфекции.
Цефтриаксон по 25-50 мг/кг (но не более 125 мг) внутримышечно однократно.
28.2.1. Установление излеченности гонореи у детей
Все девочки дошкольного возраста, посещающие детские дошкольные учреждения, после окончания лечения по поводу гонореи остаются в стационаре в течение 1 мес для установления излеченности. За это время делают 3 провокации и 3 посева (1 раз в 10 дней), после чего допускаются в детские учреждения.
Через 1 нед после окончания лечения проводят тщательный клинический осмотр, берут мазки из влагалища, уретры и прямой кишки. У менструирующих девочек мазки берут во время менструации.
Критериями излеченности являются нормальная клиническая картина и отрицательные результаты повторных лабораторных исследований отделяемого половых органов после 3 провокаций. Комбинированная провокация: инъекция гоновакцины (150-200 млн микробных тел), смазывание влагалища и вульвы раствором Люголя в глицерине, закапывание в уретру 2-3 капель 0,5-1% раствора нитрата серебра, смазывание нижнего отрезка прямой кишки раствором Люголя.
Через 24, 48 и 72 ч после провокации берут мазки из уретры, влагалища и прямой кишки. Посев делают через 72 ч.
В сомнительных случаях, при торпидном и длительном течении заболевания, повторных рецидивах необходимы неоднократные бакте-рио-скопические и культуральные исследования. Сроки наблюдения увеличиваются до 1,5 мес (4-кратная провокация).
Контрольное наблюдение продолжается не менее 3 мес. В 1-й месяц девочек обследуют дважды, а в последующие 2 мес - по одному разу. В случае получения сомнительных результатов контрольного обследования срок наблюдения удлиняют до 6 мес.
28.2.2. Профилактика гонореи у детей
Для предохранения детей от заболевания гонореей необходимо проводить профилактические мероприятия в семье, детских учреждениях, родильных домах, своевременно выявлять беременных, больных гоно-
реей, в женских консультациях. Дети должны спать отдельно от взрослых, иметь индивидуальный горшок, а также индивидуальные губки и полотенца.
При приеме на работу в детские учреждения персонал проходит обследование у венеролога. У детей осматривают половые органы перед поступлением и затем еженедельно.
Больных детей госпитализируют, при подозрении на гонорею ребенка изолируют и направляют на консультацию к венерологу. Детей, поступающих в детские учреждения, должен осматривать педиатр, а при подозрении на гонорею - венеролог. Каждый ребенок должен иметь свое белье, индивидуальные предметы туалета - полотенце, мочалку, ночной горшок и спать в отдельной постели.
Детей подмывают струей теплой воды при помощи отдельного ватного тампона на корнцанге, ни в коем случае нельзя при этом пользоваться общими мочалками и губками. После подмывания половые органы обтирают индивидуальными полотенцами или салфеткой. Персонал детских учреждений должен иметь отдельный туалет. Лица, болевшие гонореей, допускаются к работе с детьми по окончании лечения и затем 3-месячного обследования.
Большое значение в профилактике гонореи имеет санитарно-профи-лактическая работа среди персонала и матерей.
28.3. Диссеминированная гонорейная инфекция
Гонококки проникают в кровяное русло, вероятно, в большинстве случаев гонореи, чему способствует деструкция слизистой оболочки уретры и шеечного канала. Однако в крови гонококки сразу же погибают под влиянием факторов естественного иммунитета. Лишь в относительно редких случаях наступает гематогенная диссеминация гонококков, когда они заносятся в различные органы и ткани, обусловливая поражения суставов, эндокарда, мозговых оболочек, печени (абсцессы, перигепа-тит), кожи и т.д.
Диссеминации гонококков способствуют длительно не распознанная гонорея, нерациональное лечение, менструация и беременность у женщин, интеркуррентные заболевания и интоксикации, снижающие сопротивляемость организма, травмы слизистой оболочки уретры или шеечного канала при инструментальных вмешательствах или половых эксцессах. В последние годы гонококкемия несколько чаще наблюдается у женщин.
Диссеминированная гонорейная инфекция протекает в двух основных формах. Относительно редко встречается тяжелый, иногда молние-
носный сепсис, клинически подобный септицемии или септикопиемии, вызванной другими бактериями (стафилококк, менингококк и т.д.). При этой форме на первый план выступают общее тяжелое состояние, выраженная лихорадка, тахикардия, озноб и проливной пот, различные высыпания на коже (типа узловатой эритемы, везикулезно-геморрагических и некротических проявлений). Как правило, одновременно возникают полиартриты с гнойным выпотом в суставах.
Чаще наблюдается относительно легкое течение диссеминированной гонококковой инфекции, при которой явления токсемии выражены незначительно, лихорадка умеренная или кратковременная, а в клинической картине преобладают поражения суставов. Такую форму иногда называют «доброкачественным гонококковым сепсисом». Вероятно, в одних случаях существует преходящая бактериемия с последующими метастатическими поражениями суставов в виде моноили олигоартрита и кожными высыпаниями, а в других - легкая форма сепсиса, обусловленная своеобразной реакцией организма. «Доброкачественность» такой формы гонококкемии весьма относительна, так как и при ней бывают эндокардит с поражением аортального и легочных клапанов, менингит, абсцесс печени и другие грозные осложнения.
Диссеминированная гонококковая инфекция не зависит от состояния первичного очага, что типично для всех форм сепсиса. Не зависят она и от каких-нибудь особенно вирулентных штаммов возбудителя. Напротив, многие ученые подчеркивают, что при диссеминированной гонококковой инфекции (и при гонорейных артритах) выделяют, как правило, типичные возбудители, высокочувствительные к пенициллину и другим противогонорейным препаратам.
Таким образом, гонорейные артриты служат одним из проявлений гонококкового сепсиса или следствием кратковременной бактериемии, т.е. обусловлены непосредственным проникновением возбудителей в периартикулярные ткани и полость сустава. Клинически они сходны с бактериальными артритами другой этиологии. Пораженный сустав содержит гнойный выпот, в котором можно обнаружить возбудитель. Выявление гонококков в синовиальной жидкости бесспорно подтверждает диагноз гонорейного артрита. Гонококки в мочеполовом очаге и типичные везикулезно-геморрагические высыпания на коже позволяют заподозрить гонорейную природу артрита. Своевременно начатая терапия через несколько дней приводит к полному выздоровлению и восстановлению функции. Однако если лечение начато с большим опозданием, может развиться деструкция сустава с последующим анкилозом.
Лечение гонококковой инфекции зависит от клинической картины и анатомической локализации заболевания, чувствительности штаммов N. gonorrhoeae к противомикробным препаратам и ограничений к их назначению, сочетания инфекции с другими заболеваниями, передаваемыми половым путем, побочных эффектов терапии.
Возможна сочетанная гонорейно-хламидийная инфекция, поэтому при невозможности диагностики урогенитального хламидиоза больным гонореей следует назначать противомикробные препараты, эффективные и в отношении Chlamydia trachomatis.
28.4. Лечение неосложненной гонококковой инфекции нижних отделов мочеполовых путей
Под неосложненной гонококковой инфекцией понимают первичную инфекцию слизистой оболочки нижних отделов мочеполовых путей (уретрит у мужчин и женщин, цервицит, цистит, вульвовагинит у женщин).
Для лечения неосложненной гонореи обычно бывает достаточно однократного применения одного из следующих антибиотиков: цефтри-аксон 250 мг внутримышечно, или офлоксацин 400 мг внутрь, или цип-рофлоксацин 500 мг внутрь.
При наличии противопоказаний к применению этих антибиотиков применяют спектиномицин внутримышечно однократно мужчинам по 2,0 г, женщинам - 4,0 г. Препарат менее эффективен при фарингеаль-ной гонорее, но эффективен при аноректальной.
Фторхинолоны противопоказаны детям и подросткам до 14 лет, беременным и кормящим.
При одновременном выявлении Ch. trachomatis или невозможности обследования по поводу этой инфекции назначают азитромицин в дозе 1 г однократно внутрь или доксициклин по 0,1 г 2 раза в сутки внутрь в течение 7 дней.
Препараты пенициллина практически перестали использовать при лечении гонореи во всем мире из-за возрастания числа штаммов N. gonorrhoeae, вырабатывающих бета-лактамазу.
28.5. Лечение осложненной гонококковой инфекции нижнего и верхних отделов мочеполовой системы
и органов малого таза
Лечение больных проводят в стационаре. Тактика терапии зависит от клинического течения гонореи. Так, при абсцедировании парауретральных и вестибулярных желез наряду с противомикробными препаратами,
эффективными в отношении N. gonorrhoeae, применяют патогенетические, физиотерапевтические и хирургические методы лечения.
Этиотропное лечение осложненной гонококковой инфекции мочеполовой системы и органов малого таза
Основным лекарственным средством является цефтриаксон, назначаемый внутривенно или внутримышечно по 1,0 г каждые 24 ч до исчезновения клинических проявлений болезни и еще в течение 24-48 ч после. В качестве альтернативных лекарственных средств применяют спектиномицин внутримышечно по 2,0 г 2 раза в сутки до исчезновения клинических проявлений и 24-48 ч после или цефотаксим внутривенно по 1,0 г 3 раза в сутки по той же схеме, или ципрофлоксацин внутривенно по 500 мг 2 раза в сутки до исчезновения клинических симптомов гонореи и 24-48 ч после.
Наряду с этим по показаниям проводят патогенетическую, симптоматическую, иммуномодулирующую терапию.
28.6. Лечение беременных
Лечение беременных осуществляется в условиях стационара на любом сроке беременности антибактериальными препаратами, не влияющими на плод.
Препаратами выбора при беременности являются некоторые цефалоспорины, макролиды, бензилпенициллин. Противопоказаны тетрациклины, фторхинолоны, аминогликозиды.
Применение иммуномодулирующих и биостимулирующих препаратов при гонококковой инфекции должно быть обоснованным.
К установлению критерия излеченности гонореи приступают через 7-10 дней после завершения курса лечения. Критериями излеченности являются отсутствие субъективных и объективных симптомов заболевания, отрицательные результаты микроскопического и культурального исследований. Если клинико-лабораторные данные свидетельствуют о сохранении воспалительного процесса, рекомендуется повторное обследование с обязательным культуральным исследованием и исключением сопутствующих инфекций.
Гонорея, обнаруженная после лечения, чаще бывает следствием реин-фекции. При установлении рецидива гонореи необходимо культуральное исследование с определением чувствительности гонококка к антибиотикам.
В последние годы появились данные, свидетельствующие о возможности сокращения сроков клинико-лабораторного наблюдения
за женщинами после полноценного лечения гонококковой инфекции. До на-значения антибактериальных препаратов по поводу гонореи следует осуществлять серологическое обследование на сифилис. При невозможности серологического обследования на сифилис половых партнеров повторное серологическое обследование больного гонореей проводят через 3 мес.
При лечении неосложненной гонореи нижних отделов мочеполового тракта с неустановленным источником заражения следует применять препараты, активные и в отношении T. pallidum, т.е. оказывающие превентивное противосифилитическое действие (цефтриаксон, азитромицин).
Половые партнеры больных гонореей подлежат обследованию и лечению, если половой контакт произошел за 30 дней до появления симптомов заболевания. При бессимптомной гонорее обследованию и лечению подлежат лица, имевшие половой контакт в течение 60 дней до установления диагноза гонореи.
Обследованию подлежат дети, если у лиц, осуществляющих уход за ними, обнаруживается гонорея.