Урология : учебник / Б. К. Комяков. - 2012. - 464 с.: ил.
|
|
|
|
Глава 13. ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Почечная недостаточность - полиэтиологическое патологическое состояние, возникающее в результате нарушения кровоснабжения почек и/или снижения их фильтрационной, секреторной и экскреторной функций. Она подразделяется на острую и хроническую.
13.1 ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Острая почечная недостаточность (ОПН) - внезапно развившееся нарушение функций почек в результате действия целого ряда экзогенных и эндогенных факторов, характеризующееся потенциально обратимым циклическим течением.
Эпидемиология. В настоящее время в неселективной популяции частота ОПН приближается к 150-200 на 1 млн населения. ОПН возникает в 5 раз чаще у пожилых, чем у молодых людей, и в половине случаев требует проведения гемодиализа.
Этиология и патогенез. Общепринято подразделять ОПН на аренальную, преренальную, ренальную и постренальную.
Аренальная ОПН возникает при аплазии почек или удалении единственной или единственной функционирующей почки.
Преренальная ОПН обусловлена нарушением кровоснабжения почечной ткани. На ее долю приходится 50 % всех случаев ОПН, однако своевременно не диагностированная, длительно персистирующая преренальная ОПН может переходить в ренальную. Гипоперфузия и ишемия почек делает их более восприимчивыми к различным нефротоксическим факторам. Причинами нарушения почечной гемодинамики могут быть тромбоз и эмболия сосудов почки, резкое уменьшение сердечного выброса и объема циркулирующей крови (профузное кровотечение, шок, коллапс, эндокардит, эмболия легочной артерии, сердечная недостаточность и др.), дегидратация и гиповолемия (неукротимая рвота, диарея, холера, ожоги, полиурия, перитонит, аддисонический криз и др.).
Ренальная ОПН обусловлена диффузным поражением почечной паренхимы. У 75 % больных с ренальной ОПН морфологическим субстратом поражения почек является острый тубулярный некроз.
Причинами ренальной ОПН могут быть заболевания паренхимы почек и токсическое воздействие. К первым относятся острый гломерулонефрит, тубулоинтерстициальный нефрит, синдром Гудпасчера, гранулематоз Вегене-ра, системные коллагенозы, тромбоцитопеническая пурпура. Значительно чаще ОПН развивается при токсическом поражении почек. Нефротоксическим действием обладают соли тяжелых металлов (уран, ртуть, кадмий, медь), ядовитые грибы, суррогаты алкоголя и некоторые медикаменты (сульфаниламиды,
циклоспорин, аминогликозиды, нестероидные противовоспалительные препараты). Причинами ОПН могут быть выраженный гемолиз и гемоглобинурия при переливании несовместимой крови и миоглобинурия в результате быстрого всасывания большого количества продуктов разрушенной и ишемизирован-ной мышечной ткани при синдроме длительного сдавливания.
Постренальная (экскреторная) ОПН связана с нарушением оттока мочи из почек или единственной почки. Чаще всего непроходимость мочеточников вызывают камни, опухоли, уретерит, рак мочевого пузыря и новообразования органов малого таза, приводящие к обструкции верхних мочевых путей. Причинами постренальной ОПН могут быть ятрогенные повреждения (лигирова-ние обоих мочеточников или мочеточника единственной почки), уретериты, периуретериты, забрюшинный фиброз.
Патологическая анатомия. Морфологически при ОПН определяется распространенный некроз эпителия почечных канальцев. Выраженность таких изменений бывает различной. В более легких случаях канальцевый эпителий повреждается без нарушения целостности базальной мембраны (тубулонекроз), а в более тяжелых разрушается (тубулорексис). Обратимость ОПН объясняется способностью эпителия почечных канальцев к регенерации, которая начинается с 4-5-го дня анурии. Эпителий не восстанавливается при тубулорексисе, на месте которого образуется рубцовая ткань.
В патогенезе ОПН главным звеном является нарушение микроциркуляции, приводящее к гипоксии паренхимы и резкому снижению почечной фильтрации. К механизмам нарушения почечной гемодинамики можно отнести артериовенозное шунтирование, спазм и тромбирование артериол. В развитии вазоконстрикции участвуют серотонин, гистамин, ренин-ангиотензинная система, простаглан-дины и катехоламины. Дополнительный фактор - сужение просвета канальцев (пигментными цилиндрами, слущенным эпителием, уратами) с развитием ин-терстициального отека и повышением внутрипочечного давления. Отек интер-стиция и паренхимы почки возникает в результате обратной диффузии фильтрата через поврежденную стенку канальцев.
В последние годы в патогенезе ОПН все большее значение придают диссе-минированному внутрисосудистому свертыванию крови (ДВС-синдром). Он особенно важен в акушерской практике, при гемолитико-уремическом синдроме, симметричном кортикальном некрозе, септицемии. В развитии острой токсической нефропатии значительную роль играет повреждение канальцев во время реабсорбции жидкости или секреции токсических веществ.
Симптоматика и клиническое течение. В течении ОПН выделяют четыре фазы: начальную, олигурическую, восстановления диуреза и полного выздоровления.
В начальной фазе симптомы уремической интоксикации еще не развились, и ее клиническое течение и продолжительность зависят от причины - заболевания, вызвавшего ОПН. Характерный для нее циркуляторный коллапс может продолжаться от нескольких часов до 2-3 суток.
Олигоанурическая фаза развивается в первые трое суток после воздействия на почку повреждающего фактора. Это наиболее тяжелый период ОПН, характеризующийся высокой летальностью. Длительность олигоанурической фазы варьирует в широких пределах, от 5 до 15 суток. Чем продолжительнее данная фа-
за, тем больше вероятность тотального некроза коркового слоя и хуже прогноз в отношении восстановления функций почек. Моча приобретает темный цвет, осмолярность ее не превышает осмолярности плазмы. Характерны слабость, повышенная утомляемость, анорексия, тошнота, рвота, вздутие живота. Диарея может усугубляться при назначении антибиотиков на фоне присоединившейся кандидозной инфекции. В последующем понос может смениться запором. В дальнейшем быстро нарастают азотемия и уремическая интоксикация, проявляющиеся потливостью, заторможенностью, судорогами, психозами и коматозным состоянием. Одно из наиболее серьезных осложнений - желудочно-кишечные кровотечения, наблюдаемые у 10 % больных. Их причины - нарушение коагуляции, эрозии и язвы слизистой оболочки желудка и кишечника.
Анемия развивается вследствие гемолиза, снижения продукции эритропоэ-тина, задержки созревания эритроцитов. Характерна тромбоцитопения с выраженным дефектом адгезивной способности пластинок.
При выраженной ОПН угнетена фагоцитарная функция лейкоцитов, нарушены образование антител и клеточный иммунитет. Иммуносупрессия приводит к быстрому присоединению инфекции с развитием стоматита, паротита, панкреатита, пневмонии и пиелонефрита. Больные могут жаловаться на боли в поясничной области, обусловленные пиелонефритом и отеком почечной паренхимы. Генерализация инфекции приводит к сепсису, который и является одной из основных причин летальных исходов.
Гиперкалиемия вызывает нарушение сердечной деятельности (брадикар-дия, аритмия). Повышается уровень креатинина и мочевины, развиваются метаболический ацидоз, застойная бронхопевмония и нарастающий отек легкого. Больные цианотичны, у них наблюдается одышка, дыхание приобретает шумный характер (дыхание Куссмауля).
Благоприятное течение ОПН переходит в ее следующую фазу - фазу раннего восстановления диуреза, продолжающуюся не более двух недель. Количество мочи быстро увеличивается, и она имеет низкую относительную плотность. Однако функция канальцев восстанавливается медленнее, что может привести к резкой дегидратации, избыточной потере натрия и калия. Гиперкалиемия сменяется гипокалиемией, которая вызывает нарушение сердечного ритма, парез и паралич скелетных мышц. Азотемия снижается и постепенно достигает нормальных значений, нормализуется кислотно-основной и электролитный баланс крови.
Наступает фаза полного выздоровления, продолжительность которой составляет 6-12 месяцев. За данный период функции почек, включая способность к максимальному концентрированию, полностью восстанавливаются.
Диагностика и дифференциальная диагностика. В выявлении ОПН существенную роль играет анамнез, так как в большинстве случаев он позволяет установить причину ее развития.
Полное отсутствие мочи - анурию - следует дифференцировать с острой задержкой мочеиспускания. Последняя отличается от ОПН тем, что моча в мочевом пузыре имеется, более того, он переполнен, отчего больные ведут себя крайне беспокойно: мечутся в бесплодных попытках помочиться. Окончательно различить эти два состояния позволяют пальпация и перкуссия над лоном, УЗИ и катетеризация мочевого пузыря. Отсутствие мочи в мочевом пузыре сви-
детельствует об анурии, и наоборот. Олигоанурия с нарастающим повышением уровня азотистых шлаков и калия плазмы крови являются основными признаками ОПН. Тщательное измерение диуреза позволяет своевременно диагностировать нарушение деятельности почек более чем у 90 % больных, однако следует помнить, что олигурию нередко выявляют лишь через 24-48 ч после развития ОПН. Поэтому полностью оправдано ежедневное определение содержания в сыворотке крови креатинина, мочевины и электролитов. Обследование проводят в экстренном порядке, и оно, прежде всего, должно быть направлено на дифференциальную диагностику постренальной обструктивной ОПН (анурии) с первыми тремя ее видами. С этой целью проводят сонографию и, если имеется расширение чашечно-лоханочной системы почек, констатируют постре-нальную форму ОПН. Если дилатация отсутствует, то целесообразно провести цистоскопию и катетеризацию мочеточников, а при необходимости - ретроградную уретеропиелографию. Хорошая проходимость мочеточников до лоханки и отсутствие поступления мочи по катетерам или помимо них из устьев позволяют окончательно исключить постренальный вид ОПН. Наоборот, при обнаружении катетером препятствия по ходу мочеточника (или мочеточников) следует попытаться продвинуть его выше, тем самым ликвидировав причину анурии.
Установить причину ОПН помогают КТ, МРТ, почечная ангиография и сцинтиграфия почек. Эти методы дают информацию о состоянии сосудистого русла почки (преренальная форма), ее паренхимы (ренальная форма) и проходимости мочеточников (постренальная форма).
Лечение определяется видом ОПН и должно быть направлено на устранение причины ее развития. Экстренные диагностические и лечебные мероприятия следует проводить одновременно. При тяжелом состоянии пациента, обусловленном шоком, кровопотерей, метаболическими нарушениями и инфекцией, необходима интенсивная терапия. С этой целью через катетер, установленный в одну или две центральные вены, проводят гемотрансфузии, инфузионную терапию для восстановления объема циркулирующей крови, коррекцию электролитных нарушений и стабилизацию гемодинамики. Корригировать анемию и гемодилюцию следует с осторожностью, так как может развиться отек легких; многократное переливание консервированной крови от различных доноров может вызвать гемолиз, агглютинацию эритроцитов, усугубляя уже имеющуюся блокаду микроциркуляции. При большой кровопотере (более 700-800 мл) рекомендуется переливание эритроцитарной массы или отмытых эритроцитов.
Для предупреждения и лечения ДВС-синдрома наряду с применением рео-полиглюкина используют гепарин (20-30 тыс. ЕД в сутки) под контролем времени свертывания крови. Для восполнения дефицита антитромбина-III и плаз-миногена целесообразно переливание свежезамороженной плазмы. Оправдано раннее применение антиагрегантов: дипиридамола (курантила), пентоксифил-лина (трентала), тиклопидина (тиклида), а также препаратов, улучшающих микроциркуляцию в почках (допамин).
При отравлении пероральными нефротоксическими ядами необходимо их немедленно удалить, промыв желудок и кишечник. Если ОПН вызвана отравлением солями тяжелых металлов, назначают их универсальный антидот - ди-меркапрол (унитиол). Применяют экстракорпоральные методы детоксикации:
гемосорбцию и плазмаферез. Диурез стимулируют, назначая мочегонные препараты (маннитол, фуросемид).
Необходимо соблюдать водный режим: суточное введение жидкости должно восполнять все ее потери с рвотой, мочой, диареей. Сверх этого объема рекомендуется вводить не более 400 мл жидкости. Водный баланс следует контролировать путем ежедневного взвешивания больных и определения концентрации натрия в крови.
Для уменьшения белкового катаболизма используют безбелковую диету с калорийностью не менее 1500-2000 ккал/сут, в основном за счет углеводов, назначают анаболические стероиды. При невозможности приема пищи внутривенно вводят глюкозу, смеси аминокислот, интралипид.
Лечение гиперкалиемии проводят с соблюдением безкалиевой диеты, коррекцией ацидоза, введением 10% раствора кальция глюконата (10 мл), 40 % раствора глюкозы (50 мл с 15 ЕД инсулина), назначают ионообменные смолы внутрь. Коррекцию ацидоза осуществляют 5% раствором натрия бикарбоната. Для борьбы с развивающимися инфекционными осложнениями используют антибиотики с учетом чувствительности микрофлоры. В тех случаях, когда развитие ОПН обусловлено аллергическим механизмом (лекарственный интер-стициальный нефрит), показаны большие дозы кортикостероидов. При ОПН у больных с острым гломерулонефритом используются кортикостероиды, ци-тостатики, гепарин, антиагреганты.
Устранение непроходимости верхних мочевых путей является первостепенным методом лечения постренальной анурии. Его следует выполнять наименее травматичными простыми и эффективными методами, по возможности без применения наркоза: катетеризацией или стентированием мочеточников и чрескожной пункционной нефростомией. После ликвидации анурии и нормализации состояния больного радикально устраняют причину обструкции в плановом порядке (уретеролитотрипсия, пластика мочеточника, удаление опухоли и др.).
При безуспешной коррекции ОПН с помощью консервативных мероприятий проводят гемодиализ или перитонеальный диализ. Гемодиализ показан в следующих случаях: при гиперкалиемии свыше 7 ммоль/л, повышении уровня мочевины свыше 25 ммоль/л, появлении симптомов уремии, ацидозе, гипергидратации.
Прогноз зависит от длительности ОПН, тяжести вызвавшего ее заболевания и возможности его радикального устранения. После восстановления диуреза нормализация функций почек отмечается у 45-60 % больных. У трети больных, особенно при ренальных формах ОПН, возникает необходимость в постоянном диализе. Самыми частыми осложнениями ОПН являются развитие хронического пиелонефрита и переход ее в хроническую почечную недостаточность.
13.2. ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Хроническая почечная недостаточность (ХПН) - патологическое состояние, развивающееся при любом длительно протекающем хроническом заболевании почек и связанное с рубцовым перерождением ее паренхимы и гибелью нефронов.
Эпидемиология. Распространенность ХПН в различных регионах мира подвержена значительным колебаниям - от 150 до 500 случаев на 1 млн взрослого населения. В России ее уровень составляет 200-250 случаев на 1 млн взрослого населения. Среди всех причин летальных исходов ХПН занимает 11-е место.
Этиология и патогенез. Наиболее частыми заболеваниями, приводящими к ХПН, по данным диализных центров, являются: в 71 % случаев - хронический гломерулонефрит, в 27 % - хронический пиелонефрит, остальные 2 % приходятся на диабетический нефросклероз, врожденные и приобретенные тубулопатии, волчаночный нефрит, миеломную болезнь, лекарственные нефропатии и др. Следует отметить, что многие урологические заболевания врожденного (поли-кистоз, гипоплазия почек, мегауретер, ПМР) и приобретенного (МКБ, опухоли, сужения мочеточников) характера осложняются хроническим пиелонефритом, который приводит к рубцеванию почечной ткани с исходом в ХПН.
Развитие ХПН свидетельствует о начале необратимого нарушения функции почек по поддержанию гомеостаза. Известно, что гомеостатические функции почек обеспечиваются почечными процессами: клубочковой фильтрацией, канальцевой секрецией, реабсорбцией, синтезом и катаболизмом ряда веществ. Нарушения отдельных почечных процессов могут быть вызваны основным заболеванием. Например, у больных гломерулонефритом по сравнению со здоровыми людьми можно отметить незначительное снижение клубочковой фильтрации, у пациентов с пиелонефритом - более раннее снижение процессов, ответственных за концентрирование мочи, и т. д. Патофизиологической сущностью ХПН являются развитие гиперазотемии, расстройства водно-электролитного и кислотно-основного баланса, нарушение белкового, углеводного и липидного обмена, то есть нарушение гомеостати-ческой функции почек.
При любом хроническом заболевании почек количество действующих неф-ронов постепенно уменьшается, что отражает постоянно прогрессирующий фибропластический процесс, то есть замещение соединительной тканью клубочков, атрофию канальцев с практически полным отсутствием регенерации. На оставшиеся нефроны ложится большая функциональная нагрузка, что и обусловливает их гипертрофию. Гиперазотемия возникает лишь при гибели 60-75 % функционирующих нефронов, одновременно отмечаются клинические признаки ХПН.
Важной особенностью ХПН является тот факт, что вплоть до развития уремии у больных сохраняется достаточный диурез или даже наблюдается поли-урия. Это обусловлено увеличением тока жидкости в оставшихся нефронах в результате осмотического диуреза, что в совокупности с атрофическими изменениями в канальцах приводит к снижению канальцевой реабсорбции и прогрессирующему снижению концентрационной функции почек.
Моча имеет изотоничную плазме низкую относительную плотность. Олиго-анурия развивается лишь в терминальной стадии ХПН, при гибели более 90 % действующих нефронов.
Классификация. В настоящее время существует много классификаций ХПН. Среди урологов нашей страны наибольшее распространение получила классификация, предложенная в 1973 году Н. А. Лопаткиным и И. Н. Кучинским.
Согласно ей, течение ХПН подразделяют на четыре стадии: латентную, компенсированную, интермиттирующую и терминальную.
Первая, латентная стадия ХПН начальных проявлений заболевания протекает с крайне скудной симптоматикой. Можно выделить периодически появляющуюся слабость, особенно в конце рабочего дня, быструю утомляемость, сухость во рту. Достоверным объективным признаком латентной стадии при лабораторном исследовании является снижение клубочковой фильтрации до 50-60 мл/мин. Периодически отмечаются протеинурия, изменения фосфорно-кальциевого обмена и увеличение экскреции сахаров.
Компенсированную стадию ХПН констатируют при снижении скорости клу-бочковой фильтрации до 49-30 мл/мин. Вышеописанные клинические проявления становятся более выраженными, приобретают постоянный характер и заставляют больного обратиться к врачу. Присоединяется полидипсия и по-лиурия. Суточный диурез в результате нарушения канальцевой реабсорбции, повышения экскреции натрия и снижения осмолярности мочи увеличивается до 2-2,5 л. В анализах регистрируются протеинурия, гипостенурия, умеренное и непостоянное повышение уровня мочевины и креатинина в сыворотке крови.
Интермиттирующая стадия ХПН характеризуется дальнейшим снижением скорости клубочковой фильтрации до уровня 29-15 мл/мин. Отмечается выраженная и устойчивая азотемия. Значения креатинина достигают 500 мкмоль/л, а мочевины - 20 ммоль/л. Развиваются нарушения электролитного и кислотно-основного баланса. В этой стадии наблюдается отчетливая клиническая картина почечной недостаточности. Пациенты жалуются на общую слабость, быструю утомляемость даже при небольшой физической нагрузке, снижение аппетита, сухость во рту, жажду. В период обострения основного заболевания, вызвавшего ХПН, что может быть связано с проведением оперативного вмешательства или перенесенными интеркуррентными инфекциями, состояние больных еще более ухудшается.
Терминальная стадия характеризуется необратимыми нарушениями функции почек, снижение скорости клубочковой фильтрации доходит до 14-5 мл/ мин и ниже. Развивается выраженная уремическая интоксикация, связанная с высокой азотемией, нарушением кислотно-основного и электролитного баланса. Разнообразие клинической картины в этой стадии зависит от степени поражения жизненно важных органов и систем. Однако состояние больного с момента регистрации терминальной стадии ХПН до возникновения необходимости в хроническом гемодиализе может в течение нескольких месяцев и даже лет оставаться на относительно удовлетворительном уровне. В связи с этим в классификации Н. А. Лопаткина и И. Н. Кучинского терминальная стадия подразделяется на четыре формы клинического течения (периода).
Для I формы клинического течения характерны следующие показатели: скорость клубочковой фильтрации 14-10 мл/мин, мочевина сыворотки крови 20-30 ммоль/л, креатинин 500-700 мкмоль /л; сохранена водовыделительная функция почек (более 1 л). Выявленные изменения водно-солевого и кислотно-основного баланса можно корригировать консервативным лечением.
Для IIА формы клинического течения свойственны уменьшение диуреза (олигурия, олигоанурия), снижение осмолярности мочи до 350-300 мосм/л,
выраженные симптомы задержки жидкости, электролитов, декомпенсирован-ный ацидоз, нарастание азотемии. Нарушения со стороны сердечно-сосудистой системы, легких и других органов носят обратимый характер.
Проявления IIE формы клинического течения те же, что и IIА формы, но с более выраженными внутриорганными изменениями, развитием сердечной недостаточности с нарушениями в большом и малом круге кровообращения, застойными явлениями в легких, печени, более высокими показателями азотемии.
Для III формы клинического течения свойственны тяжелая уремическая интоксикация, мочевина сыворотки крови более 60 ммоль/л, креатинин 1500- 2000 мкмоль/л, гиперкалиемия 6-7 ммоль/л. Для этого периода характерны декомпенсация сердечной деятельности, дистрофия печени, развитие полисерозита. Эта стадия почечной недостаточности свидетельствует о минимальных лечебных возможностях даже современных методов детоксикации - перитоне-ального диализа или гемодиализа, гемофильтрации или гемодиафильтрации. Аллотрансплантация почки бесперспективна.
Установление стадии ХПН считается достоверным только в период ремиссии вызвавшего ее заболевания.
Симптоматика и клиническое течение. В I стадии когда клиническая картина ХПН слабо выражена, на первом плане остаются симптомы тех почечных заболеваний, которые к ней привели. При урологических заболеваниях, исходом которых стал хронический пиелонефрит, пациентов беспокоят боли в поясничной области, периодические подъемы температуры тела, дизурия, общая слабость, утомляемость. Первыми признаками ХПН в зависимости от вызвавшей ее патологии почек могут быть анемия, высокие цифры артериального давления, астения, боли в суставах, а также осложнения, обусловленные снижением почечной элиминации лекарств, например, учащение гипогликемических состояний при стабильном диабете на подобранной дозировке инсулина. Дополняют клиническую картину свойственные латентной стадии ХПН полиурия и никтурия, вызванные нарушением концентрационной способности почек за счет снижения канальцевой реабсорбции воды.
Симптоматика становится отчетливой при переходе ХПН в компенсированную стадию и ярко выраженной - в интермиттирующую. Пациенты жалуются на постоянную слабость, повышенную утомляемость. Увеличение суточного выделения мочи сопровождается сухостью кожных покровов, жаждой, снижением аппетита, тошнотой, повышенной раздражительностью, нарушением сна. Гипокалиемия проявляется нарастающей мышечной слабостью, подергиванием отдельных групп мышц, аритмией, периодическими болями в области сердца. Задержка натрия приводит к гиперволемии с гипергидратацией, объемной перегрузке миокарда и вследствие этого выраженной артериальной гипертензии и сердечной недостаточности. Многофакторное влияние ХПН на артериальное давление приводит к стабилизации его на высоких цифрах, отсутствию его снижения в ночное время, рефрактерностью к гипотензивной терапии и раннему формированию гипертрофии левого желудочка. При прогрессировании ХПН возможна трансформация одной формы гипертензии в другую, как правило, более тяжелую. Кардиомиопатия и прогрессирующий атеросклероз характери-
зуются появлением болей и перебоев в сердце, одышки. Высок риск развития острого инфаркта миокарда.
Необратимые изменения почечной ткани, наступающие в терминальной стадии ХПН, проявляются клинической картиной нарастающей уремической интоксикации. Больные крайне ослаблены, истощены, беспокойны, раздражительны. Симптоматика со стороны кожных покровов обусловлена накоплением в ней урохрома, анемией и гипокоагуляцией. Кожа бледно-желтушная, сухая со следами расчесов и кровоизлияний. Пациенты жалуются на ее шелушение и зуд, усиливающийся в ночное время.
Клинические проявления уремии определяются выраженным дисбалансом всех систем организма. Поражение нервной системы выражается в сонливости, мышечной слабости, признаках уремической энцефалопатии (ослабление памяти, нестабильность психики, инверсия сна, тревожно-депрессивные состояния). К симптомам периферической полинейропатии относятся парестезии, парезы и сенсорная атаксия.
Высокие цифры артериального давления, аритмия и перикардит являются характерными изменениями со стороны сердечно-сосудистой системы. Уремический перикардит проявляется выраженными, связанными с дыханием и изменением положения тела болями в области сердца.
Метаболические и электролитные нарушения и застойная сердечная недостаточность приводят к задержке жидкости в организме: гидроперикарду, гидротораксу и интерстициальному отеку легких (водное легкое). Присоединение бактериальной инфекции сопровождается развитием пневмонии.
Нарушение гуморального и клеточного иммунитета повышает восприимчивость организма к бактериальной и вирусной инфекции и вероятность развития онкологических заболеваний.
Уремический гастроэнтероколит проявляется резким запахом аммиака изо рта, снижением аппетита, часто вплоть до анорексии, тошнотой, рвотой, диареей. Эрозивный эзофагит, пептические язвы желудка и кишечника становятся причиной развития профузных кровотечений, которые возникают у 10 % диализных больных и сопровождаются высокой летальностью. Выраженная гипо-коагуляция приводит также к носовым, внутрисуставным и маточным кровотечениям.
Жизнеспособность организма в терминальной стадии ХПН может сохранить только хронический гемодиализ или трансплантация почки. Без внепочечных методов очищения крови наступает уремическая кома. Пусковым механизмом ее развития является критическая гипергидратация, приводящая к отеку мозга, легких, сердечно-сосудистой недостаточности и тяжелым гипертоническим кризам.
Диагностика заключается не только в установлении ХПН, но и в выявлении вызвавшего ее заболевания почек. Хроническое почечное заболевание в анамнезе, характерные жалобы и клиническая картина, особенно в поздних стадиях ХПН, позволяют в большинстве случаев заподозрить наличие ХПН.
Диагноз устанавливают с помощью лабораторных и специальных методов исследования. Азотемия и снижение скорости клубочковой фильтрации являются достоверными признаками ХПН. В анализах также отмечают снижение
количества эритроцитов и гемоглобина, повышение СОЭ, гипопротеинемию, нарушения электролитного и кислотно-основного состояния. Характерны ги-постенурия, протеинурия и цилиндрурия, а в зависимости от первичного заболевания - эритроцитурия или лейкоцитурия.
На протяжении многих десятилетий для определения суммарного функционального состояния почек используется проба Зимницкого, не потерявшая свое значение и в настоящее время. Это простое и доступное для всех медицинских учреждений исследование позволяет определить суточный диурез, его ритм (соотношение дневного и ночного), уровень и колебания удельного веса мочи. Таким образом, если по результатам пробы Зимницкого наблюдаются полиурия, никтурия и гипоизостенурия, то это свидетельствует о почечной недостаточности.
Значительно более точным и современным методом оценки суммарной функции почек является проба Реберга, с помощью которой можно выявить снижение скорости фильтрации мочи даже в латентной стадии ХПН и провести градацию между всеми четырьмя стадиями заболевания.
Раздельную функцию почек в начальных стадиях ХПН определяют по данным экскреторной урографии, КТ с контрастированием и радиоизотопной ренографии. Хромоцистоскопия, также используемая для этой цели, уступает им по точности и в настоящее время применяется реже. Эти исследования, а также сонография, МРТ, статическая сцинтиграфия, а при необходимости - эндоскопические методы позволяют, кроме того, установить заболевание, приведшее к ХПН.
Лечение. Предупредить развитие ХПН, отсрочить время ее появления и замедлить темпы развития позволяют раннее выявление и правильное лечение основного почечного заболевания. Лечение больных ХПН должно быть комплексным и включать специальную диету, ограничение физической нагрузки, санацию очагов хронической инфекции, нормализацию артериального давления, коррекцию анемии, кислотно-основного баланса, водно-электролитных расстройств, предупреждение накопления в организме и элиминацию токсичных продуктов обмена веществ.
Важнейшим компонентом данной терапии является диета с ограничением белковой пищи до 1 г/сут на 1 кг массы тела в начальных стадиях ХПН, а при дальнейшем ее развитии - до 0,5 г/сут на 1 кг массы тела. Такой рацион позволит уменьшить продукцию мочевины в организме, так как при обычном режиме питания при катаболизме 100 г протеина образуется около 30 г мочевины. Сбалансировать малобелковую диету можно, включив в рацион витамины группы B и C, а также незаменимые аминокислоты. Помимо этого необходимо ограничить прием жидкости, сократить потребление продуктов, содержащих натрий, калий, фосфор.
С целью снижения нагрузки на функционирующие нефроны исключают медикаменты, обладающие нефротоксическим эффектом, используют средства, связывающие в кишечнике белковые метаболиты. Это энтеросорбенты (повидон, лигнин гидролизный, активированный уголь, окисленный крахмал, оксицеллюлоза) или кишечный диализ (перфузия кишечника специальным раствором, содержащим хлорид натрия, кальция, калия вместе с натрия гидрокарбонатом и маннитолом). К средствам, снижающим катаболизм белка, относятся анаболические стероиды: метилтестостерон, нерабол, нандролон
(ретаболил). Препаратом, связывающим белковые метаболиты, является лес-пенефрил. Его принимают по одной чайной ложке 3-4 раза в сутки.
Улучшить микроциркуляцию в почках позволяют трентал, курантил, эуфиллин и др.
Диуретики используют для увеличения вывода азотистых шлаков и как одно из средств лечения артериальной гипертензии. При их назначении необходимы индивидуальный подбор доз и строгий контроль водно-электролитного баланса. Кроме них лечение артериальной гипертензии включает малосолевую диету, ограничение употребления жидкости и назначение гипотензивных препаратов.
Основные методы лечения больных с терминальной ХПН - гемодиализ, пери-тонеальный диализ и трансплантация почки. В настоящее время они, как правило, проводятся в специализированных нефрологических клиниках (отделениях) или центрах трансплантации, даже если причиной ХПН явилось урологическое заболевание.
Аппарат «искусственная почка», используемый для гемодиализа, включает систему подготовки и подачи диализирующего раствора, экстракорпоральный контур кровообращения с насосом для инфузии гепарина натрия, одноразовый диализатор. Азотистые шлаки и электролиты элиминируют путем диффузии через полупроницаемую мембрану диализатора, а дегидратацию, контроль объема циркулирующей крови и гемодинамики проводят с помощью ультрафильтрации. Буфер, входящий в состав диализирующего раствора, корригирует метаболический ацидоз. Для проведения гемодиализа требуется постоянный сосудистый доступ, он осуществляется с помощью формирования артериове-нозной фистулы или шунта.
Перитонеальный диализ заключается во введении в брюшную полость диа-лизирующего раствора через перитонеальный катетер. Роль полупроницаемой мембраны, удаляющей азотистые шлаки и электролиты, выполняет брюшина. Ультрафильтрация происходит под действием осмотического градиента за счет диализирующих растворов с высокой концентрацией глюкозы. Данный метод более прост, не требует сложной дорогостоящей аппаратуры и назначения ан-тикогулянтов.
Оба вида гемодиализа начинают проводить в стационарных условиях, а затем часть больных переводят на амбулаторный режим посещения диализных центров.
Трансплантация почки - наиболее эффективный метод лечения поздних стадий ХПН. Первая в нашей стране успешная пересадка почки от живого родственника была выполнена Б. В. Петровским в 1965 году, а год спустя Н. А. Ло-паткин осуществил трансплантацию трупной почки.
Различают плановые и ургентные показания к выполнению данной операции. Плановую пересадку почки производят как альтернативу хроническому гемодиализу. Большая часть больных, получающих хронический гемодиализ, ожидают донорскую почку для пересадки. Ургентная ситуация для трансплантации возникает при невозможности продолжения гемодиализа (утрата сосудистого доступа, противопоказания к перитонеальному диализу, осложнения, ведущие к неэффективности гемодиализа). К абсолютным противопоказаниям
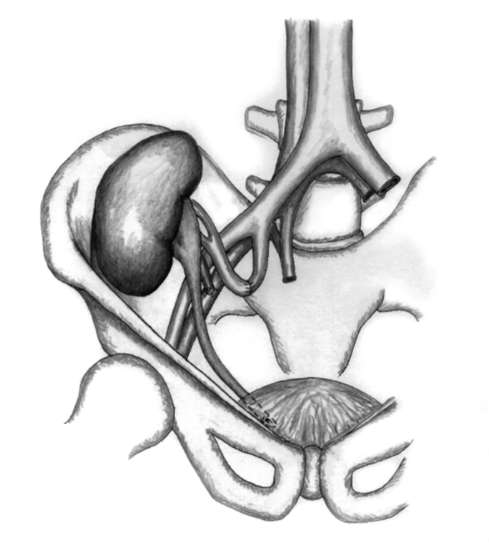
Рис. 13.1. Трансплантация почки
к пересадке почки относятся плохо поддающиеся лечению заболевания реципиента (онкологическая патология в поздних стадиях, ВИЧ-инфекция, сепсис, декомпенсированная сердечно-сосудистая и дыхательная недостаточность, цирроз печени, туберкулез).
В настоящее время чаще трансплантируется трупная почка, реже - от ближайших родственников. При подборе донора почки обязательна совместимость по антигенам главного комплекса гистосовместимости (HLA). Определяют эти антигены серологическими и молекулярно-гене-тическими методами.
Трансплантация почки является прежде всего проблемой организационной, а не хирургической. Она заключается в длительной и кропот-
ливой подготовке к операции, включающей постоянную готовность к забору органа, тщательное выяснение совместимости его с реципиентом, проведение специфической иммуносупрессивной терапии и ведение послеоперационного периода с устранением нередко возникающих осложнений. Сама операция не относится к разряду технически сложных и у опытной бригады хирургов занимает не более 1-1,5 ч. Донорскую почку пересаживают не в область ее обычного расположения, а в подвздошную ямку. Почечную артерию анастомозируют
с внутренней подвздошной артерией конец в конец, а почечную вену - с наружной подвздошной веной конец в бок, после чего выполняют имплантацию мочеточника в мочевой пузырь
(рис. 13.1).
В послеоперационном периоде в связи с риском отторжения чужеродного органа проводят иммуно-супрессивную терапию (циклоспорин, азатиоприн, преднизолон), что значительно увеличивает опасность инфекционных осложнений. К другим осложнениям послеоперационного периода относятся отторжение трансплантата, тромбоз и эмболия почечных сосудов и ряд урологических осложнений (несостоятельность анастомоза, сужение, облитерация
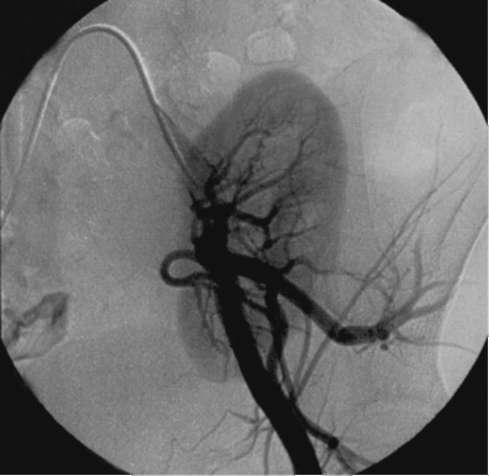
Рис. 13.2. Ангиограмма трансплантированной почки. Хорошая васкуляризация органа
мочеточника, камнеобразование, малигнизация и др.). После выписки из стационара больной находится под диспансерным наблюдением. Для профилактики отторжения и оценки функции пересаженного органа выполняют лабораторные исследования, сонографию, экскреторную урографию, КТ с контрастированием, сцинтиграфию и ангиографию почки (рис. 13.2).
Прогноз зависит от тяжести основного заболевания и стадии ХПН. Хронический гемодиализ и трансплантация почки позволяют продлить жизнь пациентам с терминальной стадией ХПН на долгие годы.
Контрольные вопросы
1. Каковы основные причины развития ОПН?
2. Перечислите фазы ОПН.
3. Каков механизм развития постренальной ОПН (анурии)?
4. Как классифицируют ХПН?
5. Какие современные методы лечения ХПН существуют?
Клиническая задача 1
Больной, 37 лет, доставлен скорой помощью в приемное отделение многопрофильной больницы в экстренном порядке с жалобами на умеренные распирающего характера боли поясничной области, больше слева, и отсутствие в течение двух суток мочи. Из анамнеза известно, что в течение 2 лет он страдает МКБ. Год назад после приступа боли слева отошел камень. Полгода назад вновь
перенес приступ левосторонней почечной колики, который был купирован приемом анальгетиков и спазмолитиков. Четыре дня назад пациента стали беспокоить боли в поясничной области с обеих сторон, слева по типу почечной колики. Боли значительно уменьшились после приема баралги-на, однако прекратилось выделение мочи. Позывов на мочеиспускание не ощущает. Объективно язык сухой, обложен. Живот мягкий, умеренно болезненный в левом подреберье. По-колачивание по левой поясничной области болезненно. Выполнены лабораторные исследования, сонография и обзорная рентгенография мочевых путей (рис. 13.3). Анализы: креатинин в сыворотке крови 280 мкмоль/л.
Интерпретируйте лабораторный анализ и данные рентгенографии мочевых путей. Каков предварительный диагноз? Предложите тактику дообследования и лечения больного.
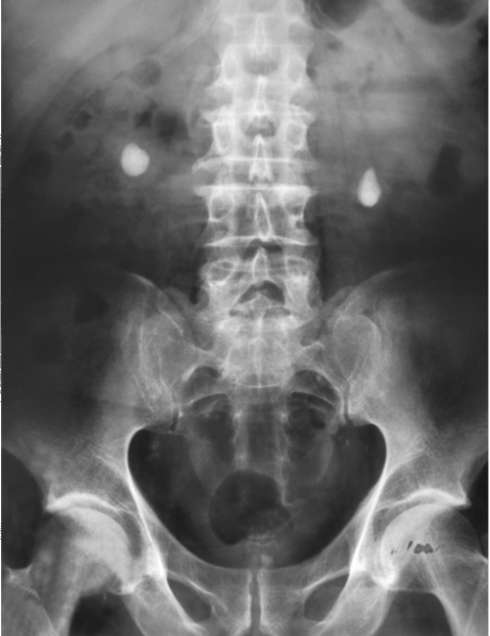
Рис. 13.3. Обзорная рентгенограмма мочевых путей больного 37 лет
Клиническая задача 2
Больная, 48 лет, поступила в клинику с жалобами на умеренные боли в поясничной области, слабость, быструю утомляемость, потерю аппетита, сухость с неприятным привкусом во рту, жажду, кожный зуд, значительное уменьшение количества суточной мочи. Из анамнеза известно, что последние 15 лет больная наблюдается и лечится по поводу выявленного поликистоза почек с обострениями хронического пиелонефрита и высокими цифрами артериального давления. При осмотре кожные покровы бледно-желтушные, сухие. На конечностях определяются участки шелушения кожи. Пульс аритмичный, 100 уд/мин, АД 200/130 мм рт. ст. Язык сухой, обложен. Живот мягкий, в обоих подреберьях определяются плотные безболезненные мягкие смещаемые образования. В анализах: эритроциты 2,1 х 109, гемоглобин 75 г/л, СОЭ 55 мм/ч, креатинин в сыворотке крови 1400 мкмоль/л.
Установите диагноз и предложите тактику лечения.