Информатика для медиков : учебное пособие / Г. А. Хай. - 2009. - 223 с.
|
|
|
|
ГЛАВА 16. ОЦЕНКА РЕЗУЛЬТАТОВ ДЕЯТЕЛЬНОСТИ В МЕДИЦИНЕ И ЗДРАВООХРАНЕНИИ
Оценка работы врача
В основу представлений о методах оценки работы врача положена аналогия между лечебной работой и "ремонтом" неисправного объекта, характер неисправности которого должен быть распознан (диагностирован). "Ремонт" может быть профилактическим, срочным, простым (с точки зрения исполнителя) или сложным. Он может потребовать большей или меньшей квалификации, опыта, таланта, большей или меньшей затраты ресурсов. Результаты выполненной работы могут иметь различную нормативную и фактическую надежность (длительность положительного результата). Кроме того, следует учитывать, что лечение может и не достичь цели при ее принципиальной достижимости, и даже привести к негативному результату (осложнения, ухудшения и летальные исходы, возникновение ятрогениых заболеваний). При отсутствии предшествующей угрозы возникновения негативных последствий, зависящей от самого характера исходного заболевания или травмы, такие результаты могут расцениваться как нанесение ущерба.
Таким образом, с помощью этого формального инструмента можно сравнивать, казалось бы, несопоставимое - результаты работы врача-косметолога (нормативная летальность равна нулю) и реаниматолога (нормативная летальность может доходить до 35 %).
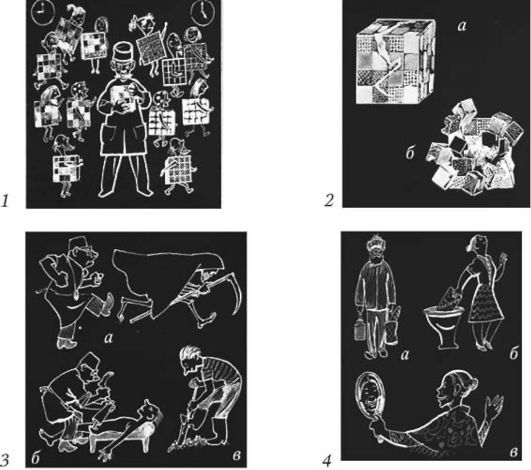
Рис. 16.1. Пояснения:
1. Доктор, от знаний, опыта, умения и везения которого напрямую зависят безусловно положительные результаты (справа) лечения различных неисправностей в организме множества его пациентов (слева). Каждый такой результат может быть численно оценен как 1. 2. Однако результаты могут быть и иными: а) без изменений, рецидив - нулевой результат (0); б) катастрофа - отрицательный результат (-1). 3. Оценка результатов зависит от меры угрозы состоянию больного при конкретном заболевании: а) при заболевании, непосредственно угрожающем жизни, сохранение жизни = 1, а летальный исход (неизбежная потеря) = 0; б) при заболевании, угрожающем сохранению органа (высокая ампутация бедра) - полное сохранение конечности = 1, более низкая ампутация (стопа, голень, нижняя треть бедра) - соответственно (0,75-0,5-0,25). Высокая ампутация бедра = 0. Если же больной погиб, то этот результат выходит за пределы опасности заболевания в данных условиях оказания медицинской помощи, и он должен расцениваться, как ущерб (отрицательный результат) = -1; в) при ограничении функции коленного сустава (тугоподвижность) - полное восстановление = 1, частичное восстановление (0,75-0,5-0,25). Отсутствие функционального результата = 0. Развитие же стойкой контрактуры с полным нарушением двигательной функции, следует считать ущербом = -1. 4. а) целью реабилитации у старого человека является восстановление возможности самообслуживания. Достаточное восстановление (ходит в магазин и играет в домино на лавочке с соседями по двору) = 1. Частичное восстановление (0,75-0,5-0,25). Без изменений = 0. Стойко залег на диван и с трудом поднимается к столу и в туалет = -1; б) целью лечения является купирование болевого синдрома. Боль прошла (анальгетики выброшены за ненадобностью) = 1. Боль уменьшилась (0,75-0,5- 0,25). Интенсивность боли
не изменилась = 0. Боль резко усилилась = -1; в) цель - исправление формы носа. Нравится новый нос = 1. Не очень нравится (0,75-0,5-0,25). Появился послеоперационный рубец на лице = -1
При формулировке клинического диагноза и характера угрозы следует четко определить характеристику исходного состояния больного и формулировку конкретной цели его лечения, имея в виду цель, достижимую в реальных условиях оказания медицинской помощи данным врачом. Например, такой целью при заболевании, угрожающем жизни, становится сохранение жизни, а при заболеваниях, не угрожающих жизни, - сохранение органа, функции органа, восстановление трудоспособности, устранение болевого синдрома, морального ущерба и других проявлений болезни при наличии соответствующего ущерба или угрозы его возникновения.
Диагностическое заключение:
- нозологическая форма;
- стадия заболевания;
- степень тяжести заболевания. Характер ущерба или угрозы для больного:
- непосредственная угроза для жизни;
- сокращение продолжительности жизни;
- утрата органа;
- утрата функции органа (системы);
- ограничение функции органа (системы);
- прогрессирование заболевания;
- осложнения;
- рецидив;
- хронизация;
- возникновение нового заболевания;
- болевой синдром;
- инвалидизация:
- трудовая;
- бытовая;
- моральный ущерб;
- другие виды угрозы.
Формулировка конкретной цели работы врача с данным больным непосредственно связана с характером имеющегося ущерба или угрозы. Она возможна всегда, хотя и не является традиционной.
Также оказывается возможным априори оценить меру достижимости цели. Так, общую оценку состояния больного с учетом не только основного диагноза, но и также сопутствующих заболеваний, возраста и ряда других индивидуальных характеристик
целесообразно завершить одной из следующих формулировок, определяющих ожидаемые нормативные результаты лечения.
Курабельные: сохранение, продление жизни, полное, частичное излечение и т. д. безусловно возможно при адекватном лечении.
Условно курабельные: достижение соответствующих результатов даже при адекватном лечении возможно с некоторой вероятностью.
Инкурабельные: достижение желаемого результата сегодня практически невозможно.
В зависимости от этого качественная оценка исходов будет такой:
- для курабельных - достижение цели является закономерным, а любая неудача - неоправданной потерей (ущербом);
- для условно курабельных достижение цели является положительным результатом, а неудача не может рассматриваться как ущерб;
- для инкурабельных плохой результат является закономерным, положительный результат - случайным.
Обобщенные формулировки курабельности даются относительно характера угрозы данного патологического состояния для данного пациента, а исходы оцениваются именно в этих пределах. Если неблагоприятный исход вышел за пределы угрозы, то он всегда рассматривается как неоправданная потеря (ущерб). Например, при заболевании, угрожающем функции органа, но не самому его существованию, несохранение функции не является ущербом, а утрата органа становится неоправданной потерей. Обобщенные конечные результаты лечения множества больных удобно свести в таблицу (табл. 16.1).
Приведенные здесь формулировки характера угрозы и целей лечения являются примерными и могут быть конкретизированы иным образом, как по отношению к каждому пациенту, что целесообразно четко отображать в истории болезни, так и обобщенно, в виде аналогичных таблиц.
Таблица 16.1
Сводная оценка результатов как мера достижения цели
Анализ результатов лечения и причин смерти производится как раздельно по нозологическим формам, так и обобщенно по каждому врачу, отделению и ЛПУ в целом, в том числе в разных половозрастных группах. Важной характеристикой деятельности врача и уровня его квалификации является дифференцированная оценка профессиональной сложности и трудоемкости выполняемой им работы.
Оценивать результаты деятельности можно по-разному. Например, хорошие, удовлетворительные и плохие результаты лече-нияит.п.
Наиболее приемлемой для объективной оценки результатов принятия решений в клинической медицине является величина полезности. Полезность (utility) - это мера предпочтительности наблюдаемого результата для ЛПР, в частности врача. Тот результат, который является наиболее предпочтительным, обладает наибольшей величиной полезности (не наоборот!).
Предпосылкой к разработке величины полезности является анализ причин неблагоприятных исходов, которые обобщенно называются потерями. В структуре общих потерь выделяются две составные части.
Первая часть - неизбежные потери, зависящие от неполноты наших знаний и несовершенства практических возможностей, т. е. от причин, в данное время и в данных условиях не зависящих от врача, сделавшего все, что в его силах, чтобы предотвратить неудачу.
Вторая часть - непосредственный результат ошибочных решений, неправильных действий и других недоработок врача, т. е. от потери вследствие причин, зависящих от врача. Такие потери называются неоправданными. Наблюдаемые неблагоприятные результаты удобно свести в таблицу, где четко подразделяются причины неизбежных и неоправданных потерь.
Таблица 16.2
Причины неизбежных и неоправданных потерь

Эти положения иллюстрирует рис. 16.2.
Естественным стремлением ЛПР является увеличение (максимизация) числа благоприятных результатов и снижение (минимизация) числа общих потерь. Поскольку уменьшить число неизбежных потерь невозможно, речь может идти только о минимизации числа неоправданных потерь за счет повышения качества работы.
Каким образом можно стимулировать этот процесс? Существует много хорошо известных способов. Одним из них, и весьма действенным, является правильная формулировка оценочного критерия. Этот критерий должен быть задан в прямом соответствии с поставленной целью. И если общей целью является максимизация числа положительных результатов при одновременной минимизация числа неоправданных потерь, то обе эти тенденции должны найти свое выражение в показателе полезности. Для того чтобы совместить численное отображение обоих требований в одном показателе, им приписывают разные знаки. Обозначив показатель полезности через U, число положительных результатов через n и число неоправданных потерь через q, получим:
U = n-q.
Если учесть неизбежные потери (m), которые по справедливости следует исключить из расчета, то им приписывается нулевое значение. В общем числе наблюдений (М) будут учитываться все виды результатов: М = n + m + q. Показатель полезности (U) от этого не изменится, поскольку m × 0 = 0.
При учете неизбежных потерь можно сформулировать нормативный положительный результат (N) для данного контингента больных:
N = M-m.

Рис. 16.2. Пояснения:
Доктор, находящийся слева, стремится сделать практически сегодня невозможное - вылечить всех больных (М). Ему удается сделать это для всех принципиально курабельных (N). Его потери (M - N) следует признать сегодня неизбежными. Доктор, находящийся справа, работает с меньшим усердием. Его положительные результаты (n). M - n - его общие потери, в структуре которых M - N - неизбежные, а N - n - неоправданные
При отсутствии неоправданных потерь n = N = U. При наличии неоправданных потерь n < N и U < n.
Введение нормативного результата позволяет вычислить показатель курабельности данного контингента, равный N/M. Величину неоправданных потерь (q) следует рассматривать как численную меру ущерба от ошибок ЛПР.
В качественном понимании ущерб - это такой исход, который выходит за пределы опасности заболевания, за пределы конкретной угрозы жизни и здоровью больного.
Приведенные способы расчета полезности, неизбежных потерь и ущерба дают основания предложить методику единой численной оценки результатов диагностики и лечения разнообразных контин-гентов больных при разной мере и разном характере угрозы их жизни и здоровью, с учетом большой "пестроты" наблюдаемых результатов. Эта методика в значительной мере универсальна, она позволяет объективно оценивать результаты работы врачей разных специальностей, в том числе прямо зависящих от принимаемых ими решений.
В наиболее простом виде общая оценка полезности результатов лечения множества больных может быть представлена следующим образом:

Для более адекватной оценки необходимо сопоставлять результаты и цели работы с каждым больным, учитывая численную меру достижения каждой цели.
Выше были приведены основные формулировки целей, которые в каждом конкретном случае должны быть детализированы.
Например: "устранение косметического дефекта", "предупреждение рецидива заболевания", "купирование болевого синдрома", "психологическая реабилитация" и т. п.
Численная мера достижения цели может быть представлена в виде коэффициентов следующим образом.
Цель достигнута:
- полностью (+1);
- частично (0,25; 0,5; 0,75) или иная положительная дробь;
- цель не достигнута (0);
- нанесен частичный ущерб (-0,25; -0,5; -0,75 или иная отрицательная дробь);
- нанесен полный ущерб (-1).
Для того чтобы вычислить меру полезности достижения каждой цели надо распределить общее число больных, у которых была поставлена данная цель, по вариантам определившихся исходов, умножить эти части на соответствующие им коэффициенты и суммировать полученные произведения. Алгебраическая сумма данных произведений составит величину полезности достижения данной цели Ui. Неизбежные потери в этот расчет не включаются.
Таким же образом вычисляется полезность результатов достижения любых целей работы врача с множеством больных. Эти расчеты сводятся в таблицу, где каждой цели отводится отдельная строка, а соответствующие коэффициенты представлены в виде столбцов. В последнем ее столбце записывается величина полезности исходов по каждой цели. Просуммировав эти произведения, получим общую величину полезности по всему контингенту больных (U), а разделив ее на число больных (N) - среднюю величину полезности для всех наблюдений за данный период Un.
Данное число легко сравнить с другим числом, полученным аналогичным способом, и это дает возможность объективно оценивать и сравнивать конечные результаты работы одного врача с разными контингентами больных или в разные периоды, а также сопоставимые по объему результаты работы разных врачей и различных клинических отделений.
Пример. За месяц из отделения выбыло 110 больных с определившимися исходами различных заболеваний, цели лечения которых были неодинаковы. 10 из них были инкурабельными: 5 пациентов в связи с запущенным ракоми5- из-за несовместимой с жизнью травмы. Они погибли. Таким образом, в анализ включены 100 больных.
Целью лечения 20 больных при тяжелой травме и других угрожающих жизни заболеваниях явилось сохранение их жизни. Результаты: 18 выжили (+1), двое погибли (0). Ui = 18.
Целью лечения 20 операбельных онкологических больных явилось продление их жизни путем радикального вмешательства. Результаты: 19 выписаны (+1), один пациент умер от послеоперационных осложнений (-1). Ui = 18.
Целью лечения 20 больных, страдавших начинающейся ише-мической гангреной стопы, была попытка сохранения конечности или возможное снижение уровня ампутации. Результаты: удалось сохранить стопу у 2 больных (+1), ограничиться ампутацией пальцев у 8 (+1), у 5 больных пришлось ампутировать голень (-0,5), у 4 - бедро (-0,75), один больной погиб от осложнений после операции (-1). Ui = 3,5.
Целью лечения 20 больных, страдавших ограничением функции суставов после травмы, явилось полное восстановление объема движений. Результаты: полное восстановление объема движений наступило у 15 больных (+1), улучшение наполовину - уЗ (+0,5). Не удалось добиться положительного результата, наступила стойкая контрактура у 2 пациентов (0). Ui = 16,5.
Целью лечения 10 больных явилось купирование стойкого болевого синдрома. Результаты: боли прошли у 5 больных (+1), уменьшились наполовину 4 (+0,5), резко усилились у 1 больного (-1).
Ui=6.
Целью лечения 10 больных явилось хирургическое устранение косметических дефектов после предыдущих операций. Результаты: "хорошие" у 6 больных (+1), "удовлетворительные" у З (+0,5) и "плохие" у 1 (-1). Ui = 6,5.
Суммарная полезность результатов лечения 100 больных U = 68,5, средняя полезность N наблюдений Un = 0,685.
Следует заметить, что максимально возможная величина Un = 1, при преобладании же плохих исходов и неоправданных потерь Un принимает отрицательное значение. К причинам возникновения таких потерь (ущерба) в первую очередь следует отнести несвоевременную или ошибочную диагностику и дефекты лечения, в том числе из-за ошибочного выбора решения.
Все диагнозы, сопровождаемые знаком вопроса, относятся к числу неопределенных, и мера их полезности приравнивается к 0.
Одним из важных показателей оценки деятельности, в том числе работы врача, является показатель эффективности. Не следует путать его с принятой в литературе трактовкой показателя (критерия) эффективности как формализованной цели. Такой показатель правильнее называть критерием результативности.
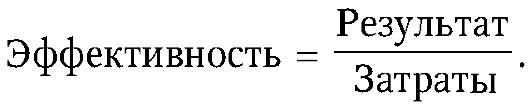
Обозначив результат через U, а затраты через R, получим:
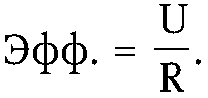
На рис. 16.З показан характер изменения значения показателя эффективности в зависимости от размеров затрат. При нулевых затратах сделать ничего невозможно и эффективность равна нулю. По мере увеличения затрачиваемых ресурсов быстро возрастают результаты, и эффективность этих затрат также быстро повышается. Однако этот прирост постепенно снижается, поскольку мера до-
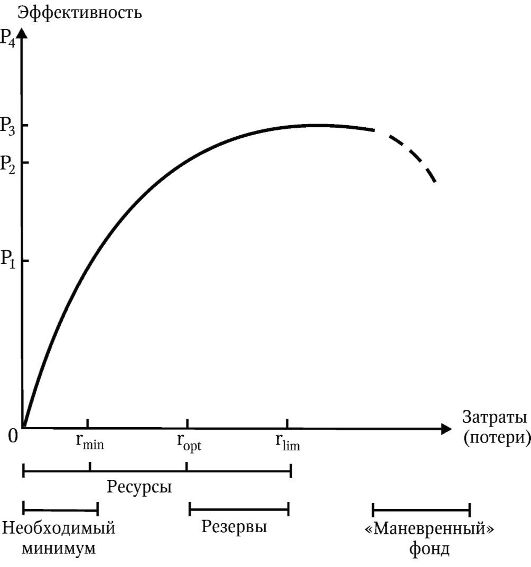
Рис. 16.3
стижения результатов имеет свой естественный предел, ограничиваемый уровнем наших знаний и практических возможностей. Наступает момент, когда этот пределдостигнут. И тогда, по мере дальнейшего увеличения затрат, показатель эффективности начинает уменьшаться (прерывистая линия на кривой).
Затратами являются израсходованные для достижения цели ресурсы: кадровые, финансовые материально-технические, лекарственные, биотехнологические, энергетические и др. Наиболее дорогим и невосполнимым жизненным ресурсом является время.
Следует также иметь в виду качество самих ресурсов, например клиническую результативность лекарственных средств, выпускаемых разными фирмами. Введя в расчет показатель качества ресурсов (k), понимаемый как доля действенности данного ресурса по отношению к эталону, принимаемому за 1, получим следующее соотношение:
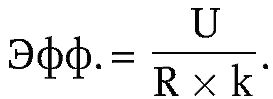
Таким образом, если из-за отсутствия средств высокого качества не удается добиться высоких результатов, показатель эффективности может остаться на приемлемом уровне, и врач не должен будет нести за это ответственность ни в какой форме.
Оценивая работу врача, целесообразно учитывать и меру ее сложности.
Довольно легко установить категории сложности для различного вида манипуляций (например, хирургических операций) или инструментальных исследований.
Значительно труднее оценить степень сложности клинической диагностики и принятия решений. Можно полагать, что в сформировавшихся профессиональных коллективах такая не формальная, а добросовестная качественная оценка обычно всегда имеет место.
Остается добавить, что практическое использование приведенного подхода к оценке конечных результатов и эффективности не требует "указаний свыше" и специальных нормативных документов. Анализировать таким образом свою работу может любой врач.
Необходимо еще раз подчеркнуть, что только конечные результаты диагностики и лечения больных являются истинными критериями качества принимаемых врачом решений.
Оценка работы лечебного учреждения
Объектом воздействия на этом уровне будут закрепленные за учреждениями контингенты (дети, женщины, пациенты старческого возраста, контингенты больных по нозологическим формам и т. п.). Здесь следует учитывать нормативный и фактически достигнутый уровень положительных результатов, а также неизбежные, неоправданные потери и обобщенный показатель полезности наблюдаемого результата (U).
Обозначим: цель - М; нормативный результат - N; фактический положительный результат - n; затраченные ресурсы - R.
При этом N ≤ Миn≤ N, а нормативный коэффициент достижения цели к = N/M, что определяет меру курабельности данного
контингента больных.
Можно принять: М - общее число лечившихся; N - число ку-рабельных; n - число излеченных (в том числе по нозологическим формам или классам заболеваний, по отделениям ЛПУ и т. п.).
При этом:
- общие потери = М-щ
- неизбежные потери = М-N;
- неоправданные потери q=N-n;
- U=n-q.
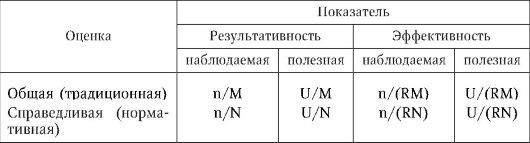
Таким образом, показатель полезности может принимать отрицательные значения в зависимости от величины неоправданных потерь, т. е. ущерба. В табл. 16.З представлена методика вычислений основных показателей конечных результатов деятельности ЛПУ.
Здесь R - израсходованные ресурсы учреждения. Такими ресурсами можно считать для стационара койко-день, для поликлиники - посещение, для служб скорой и неотложной помощи - выезд.
Рассматривая же конкретные медицинские ресурсы (медикаменты, аппаратуру и т. д.), следует ввести поправочный коэффициент их качества (К), не превышающий 1.
Результаты работы диагностических служб (лабораторий, отделений функциональной диагностики, рентгеновских кабинетов) и их врачебного персонала можно оценить следующим образом.
М - общее число исследований, из них: n - число правильных заключений; m - число неопределенных заключений; q - число ошибочных заключений; R - затраченные ресурсы.
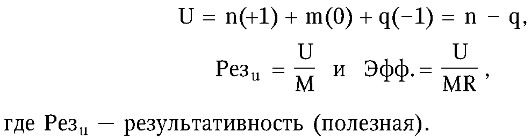
Понятно, что качество диагностических заключений оценивают по верифицированным диагнозам, т. е. ретроспективно.
Данный подход может использоваться и для оценки качества клинической диагностики. При этом следует учитывать возможную степень точности диагноза в данных условиях работы врача.
Таблица 16.3
Критерии оценки деятельности ЛПУ
Оценка результатов деятельности территориальных медицинских служб
Этой проблеме посвящено много глубоких и полезных разработок, однако общепринятого показателя до сих пор нет. Здесь представлен в известной мере новый методический подход, базирующийся на различных предложенных ранее методиках.
Таким общим критерием, выполняющим функции не только оценки, но и саморегулирования в системе здравоохранения, может быть индекс медицинского благополучия населения (Iv). Он в большей мере отражает конечные результаты деятельности территориальной медицинской службы, складывающиеся из комплекса результатов работы всех ЛПУ и всего медперсонала, чем различные показатели уровня здоровья населения, так как позволяет исключить те биологические, экологические и социальные факторы, на которые органы и учреждения здравоохранения воздействовать не могут.
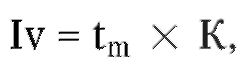
где tm- средний возраст умерших от заболеваний и курабельных травм на данной территории за отчетный период (год), а К - показатель средней сохранности клинического здоровья населения.
На рис. 16.4 представлена половозрастная пирамида - основная структура населения территории.
Наличие стариков и долгожителей фактически превышает, так называемую, среднюю ожидаемую продолжительность предстоящей жизни населения - излюбленный лукавый показатель в демографической статистике. Он рассчитывается для новорожденных - при условии, что все сегодняшние условия, в том числе и уровень медицинской помощи, останутся при их жизни на сегодняшнем уровне. Бог с ней, со статистикой.
Обратите внимания на "пустые места" по сторонам пирамиды. Это результат преждевременной убыли населения, результат фактического недожития до ожидаемого среднего возраста. А вот это уже имеет прямое отношение к формированию показателя tm.
Из расчета tm исключаются случаи смерти, возникшие непосредственно от криминогенной травмы, военных действий, стихийных бедствий, других катастроф, несчастных случаев, отравлений, а также самоубийства и несовместимая с жизнью промышленная, транспортная и иная травма, что оценивается ретроспективно по данным аутопсии. Можно исключить также смерть от инкурабельных заболеваний, если на исход не влияет своевременное их выявление.

Рис. 16.4. Половозрастная пирамида
Очевидно, чем лучше качество работы всех звеньев территориальной медицинской службы по всем специальностям, тем выше этот достаточно общий показатель. Он приобретает значительно большуюнаглядность и аналитическуюдостоверность, будучи распределен по классам заболеваний и даже нозологическим формам и стандартизован с учетом половозрастной структуры населения данной территории, уровня и характера заболеваемости и травматизма.
Из показателя средней сохранности клинического здоровья населения также исключены социальные и биологические характеристики (например, показатели физического развития). Полная сохранность принимается за 1 и тогда:

Величина среднего ущерба оценивается по сумме человеко-дней потерь активной жизни из-за заболеваний и травм (числитель) по отношениюк общей сумме человеко-дней, прожитых населением данной территории за год (знаменатель).
Общие потери здоровья из-за заболеваний и травм в отчетном году учитываются по четырем основным показателям: n1,n2,n3 и n4, где n1 - число всех случаев стационарного лечения и l1 - его продолжительность (по сути, это сумма всех койко-дней, проведенных населением на больничных койках; сюда не включается пребывание в стационаре при нормальных родах); n2 - число всех случаев амбулаторного лечения и l2 - его продолжительность. Этот показатель из-за неполной системы учета продолжительности амбулаторного лечения определенных категорий населения может оказаться также неполным. Учитывая сложившуюся практику, можно полагать, что в среднем каждое посещение амбу-латорно-поликлинического учреждения в связи с возникшими заболеваниями и травмами соответствует не менее чем 3 дням болезни, т. е. "медицинского ущерба".
Очевидно, какую-то часть посещений стоматолога, педиатра и других специалистов, а также контрольные посещения больных диспансерной группы вне обострений можно оценивать меньшей продолжи-тельностьюущерба. Поэтому, исключив посещения для профилактических осмотров здоровых людей, примем 3 дня на 1 посещение, как минимально необходимуюмеру продолжительности заболевания ("медицинского ущерба"). Тогда n2 - число посещений, l2 = 3.
Такой ориентировочный расчет может быть уточнен при получении данных об истинной продолжительности амбулаторного лечения каждого больного.
Показатель n3 - число вызовов скорой или неотложной помощи. Такой минимально необходимой мерой продолжительности ущерба для каждого обслуженного скорой или неотложной по-мощьюможно считать 1 день (l3), хотя часть случаев заканчивающихся последующим амбулаторным или стационарным лечением, имеют большуюпродолжительность, но они затем учитываются через n1l1 иn2l2.
Из года в год такая неполнота учета повторяется, что в основном не скажется на сравнительной характеристике показателя ущерба в динамике.
Нормальные роды, как физиологический процесс, из всех расчетов величины медицинского ущерба исключены.
Показатель n4 - число случаев первичного выхода на инвалидность и l4 - продолжительность жизни в состоянии инвалидности в данном году. Учитывая, что выход на инвалидность происходит
с января по декабрь, можно считать l4 равным 183 дням, т. е. в среднем полугоду.
Все четыре показателя в значительной степени взаимозависимы, так как искусственное снижение продолжительности необходимого стационарного лечения приводит к увеличениюпродолжи-тельности амбулаторного лечения и повышениюинвалидизации, а неоправданная госпитализация амбулаторных больных - куве-личениюобщего числа койко-дней. Это дает право рассматривать сумму четырех основных показателей ущерба.
В то же время недостаточное по продолжительности и охвату амбулаторное и стационарное лечение ведет к повышениюлеталь-ности в более "молодых" возрастных группах, что дает основание рассматривать сам индекс медицинского благополучия как произведение tm × К.
Изменение значений данного показателя за ряд лет может наглядно отражать динамику конечных результатов деятельности территориальных медицинских служб за длительный период. Сравнение же абсолютных значений таких показателей между территориями с разными уровнями системы лечебно-профилактической помощи следует производить с большой осмотрительностьюи корректировкой.
Для оценки эффективности территориальных медицинских служб (Эфф.) следует разделить результат на затраты ресурсов здравоохранения (R):
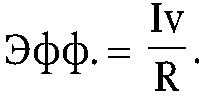
По территории R можно принять равным годовому бюджету органа, здравоохранения и отчислениям из фонда ОМС в расчете на 1 жителя. При сравнении эффективности за длительный период с учетом инфляционных процессов целесообразно ввести поправочный коэффициент k, т. е. знаменатель составит произведение R х k.
Более полная оценка может быть получена при учете не только впервые выявленных, но и всех живущих на данной территории больных и инвалидов, зарегистрированных на конец отчетного года. Однако при этом необходимо учитывать, что на такой показателе "общего медицинского состояния населения" неизбежно влияют как результаты предшествующей данному году деятельности медицинской службы, так и предыдущие затраты. По сути дела, индекс "общего медицинского состояния населения" (I'V) - это та часть показателя уровня здоровья населения, которая в наибольшей мере зависит от конечных результатов длительной, многолетней деятельности территориальной медицинской службы.

Вычисление показателя эффективности территориальной медицинской службы по показателюобщего медицинского состояния населения с учетом затрат ресурсов только данного года по понятным причинам нецелесообразно.
Аналогичным образом представляет интерес оценка конечных результатов деятельности разных территориальных медицинских служб через индексы "хирургического", "травматологического", "кардиологического" и других частных видов "медицинского благополучия населения".
Предлагаемые показатели оценки деятельности территориальной медицинской службы являются ориентировочным "рабочим инструментом", не требующим проведения специальных статистических исследований и использования показателей, отсутствующих в установленных формах медицинского учета и отчетности.
Попытка оценки конечных результатов деятельности системы лечебно-профилактической помощи является необходимым шагом вперед.
Раньше основными критериями оценки деятельности являлись объемные (валовые) показатели, которые главным образом отображали величину и характер использования ресурсов.
Наблюдаемая сегодня тенденция использовать в качестве оценки деятельности средние нормативы, дифференцируемые по клини-ко-статистическим группам (медико-экономическим стандартам), является на этом фоне безусловно прогрессивной, однако по сути все сводится к оценке медицинской технологии, что стимулирует увеличение затрат и также не создает действенной обратной связи для постоянного совершенствования системы здравоохранения в интересах населения.
Предложенная здесь методика далека от совершенства, однако она решает главнуюзадачу оценки конечных результатов работы системы по основным целям и соответствующим им показателям - по фактической продолжительности жизни и сохранности клинического здоровья населения.
Как уже отмечалось выше, если абсолютные значения показателей tm и К достаточно наглядно отображают различные, хотя
и взаимозависимые конечные результаты, то содержательная информативность абсолютных значений Iv и I'V, в особенности показателя эффективности, проявляется при сопоставлении их в динамике за несколько лет.
Если оценивать конечные результаты деятельности территориальных медицинских служб в динамике за период t от t1 (начальный) до t2 (конечный), то:
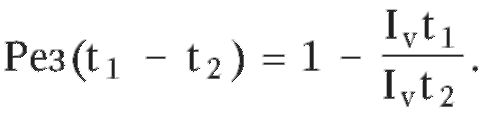
Аналогично вычисляется динамика показателя эффективности:
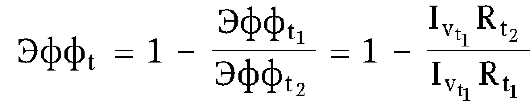
Затраты (R) надо привести к единой шкале цен с учетом инфляции за период (t1 -t2).
При существенном улучшении результатов и эффективности за период (t) знаменатель больше числителя и показатели их динамики > 1.
Если улучшения нет, то знаменатель равен числителюи показатели динамики равны 0.
Если же в динамике все ухудшается (знаменатель меньше числителя), то эти показатели принимают отрицательные значения.
Оценка конечных результатов деятельности службы Госсанэпиднадзора
Поскольку цельюданной службы является предупреждение инфекционных, паразитарных, профессиональных заболеваний, отравлений, радиационных поражений, а также заболеваний, возникновение которых явно обусловлено неблагоприятными экологическими факторами, принимая во внимание, что лечение этих заболеваний обеспечивает медицинская служба, индекс санитарно-эпидемиологического благополучия населения вычисляется аналогично индексу медицинского благополучия, а вклад территориальной службы ГСЭН в его формирование составляет число случаев, относящихся к перечисленным заболеваниям, и может быть измерен с помощьюпоказателей ni, поскольку продолжительность лечения и летальность в большей мере зависят от медицинской помощи. Из этих данных следует исключить поражения криминогенного, боевого характера, а также связанные с техногенными
катастрофами, предупреждение которых относится к компетенции иных ведомств.
Оценка же профилактической работы гигиенистов, санитарных врачей, эпидемиологов может быть произведена по численной мере достижения ими конкретной цели работы с конкретными объектами, представляющими в этом аспекте повышенную опасность, т. е. аналогично оценке результатов работы врачей-клиницистов. Например:"закрыть", "санировать", "реорганизовать" данный объект и т. п., а не только по объему их деятельности (числу посещений, протоколов, штрафов и других санкций).
Таким же образом по методике оценки диагностической работы врачей оценивается диагностическая работа лаборантов и лабораторий санитарно-гигиенического, бактериологического, вирусологического и других профилей.
Качество ресурсов при оценке эффективности
При объективной оценке эффективности возникает необходимость формальной оценки качества, которая может быть неодинаковой для различного вида ресурсов.
Следует рассматривать:
- кадры, в том числе уровень их профессиональной подготовки;
- материально-техническую базу, в том числе медикаменты, аппаратуру, инструменты;
- финансы и их покупательную способность;
- время - достаточность и ограничения для выполнения заданного объема работы;
- информацию- ее объем, достоверность и своевременность, необходимые для принятия оптимальных решений.
Для вычисления показателя эффективности при оценке результатов лечебной и диагностической работы используется коэффициент качества ресурсов k, что дает возможность коррекции нормативного показателя ожидаемого результата и не снижает оценку результатов работы врача и ЛПУ в случае отсутствия у них средств диагностики и лечения высокого стандартного уровня. Это относится в первую очередь к материально-технической базе.
При оценке такого важнейшего ресурса, как время, целесообразно исходить из соотношения фактического наличия и необходимого количества.
При оценке качества финансовых ресурсов следует учитывать не только их количество, но и изменившуюся покупательную способность при данном уровне инфляции.
При оценке необходимой информации следует ориентироваться на меру ее достаточности для принятия оптимального решения, т. е. для обеспечения ЛПР детерминированного информационного уровня в данной ситуации.
Формальная оценка качества кадровых ресурсов может быть только условной.
Приемлемым показателем может служить фактический опыт врача или фельдшера в выполнении данной работы. Формальным отображением этого опыта и результатов предшествовавшей работы в данной области может быть избрана квалификационная категория. Тогда формальный коэффициент качества кадровых ресурсов может быть условно представлен так:
- высшая категория - 1,0;
- первая категория - 0,75;
- вторая категория - 0,5;
- не аттестован - 0,25.
Умножив эти коэффициенты на соответствующее число сотрудников и просуммировав полученные произведения, получим услов-нуючисленнуюсуммарнуюоценку качества кадрового потенциала (КП) данного профессионального коллектива. Разделив данную сумму на число сотрудников, получим среднюю оценку КП, кото-руюможно использовать при расчете показателя эффективности.