Фармакология : учебник. - 10-е изд., испр., перераб. и доп. - Харкевич Д. А. 2010. - 752 с.
|
|
|
|
ЛЕКАРСТВЕННЫЕ СРЕДСТВА, РЕГУЛИРУЮЩИЕ ПРОЦЕССЫ ОБМЕНА ВЕЩЕСТВ (ГЛАВЫ 20-25) ГЛАВА 20 ГОРМОНАЛЬНЫЕ ПРЕПАРАТЫ
Гормоны1 - это биологически активные вещества, вырабатываемые эндокринными железами и специальными группами клеток в различных тканях2. Они играют важнейшую роль в гуморальной регуляции разнообразных функций организма. Кроме того, отдельные гормоны являются нейромодуляторами.
1 От греч. hormao - возбуждаю.
2 Гормонами называют биологически активные вещества, которые секретируются эндокринными клетками непосредственно в кровь. Они действуют на ткани и органы, удаленные от эндокринных желез. Кроме того, выделяют так называемую паракринную секрецию. В этом случае клетки продуцируют так называемые локальные гормоны (или аутокоиды), воздействующие на близлежащие клетки (например, гистамин, выделяемый тучными клетками). Предложен также термин «аутокринная секреция», при которой продуцируются активные вещества, воздействующие на ту же клетку, где осуществляется их биосинтез (это типично для многих цитокинов). Однако такое подразделение не является абсолютным. Нередко вещества относятся не только к одной группе (например, NO может вызывать как аутокринный, так и паракринный эффект).
В данной главе будут рассмотрены только гормоны, вырабатываемые эндокринными железами.
Значение гормонов особенно наглядно проявляется при гипофункции той или иной эндокринной железы. Например, при недостаточности островкового аппарата поджелудочной железы развивается сахарный диабет, при недостаточности паращитовидных желез - гипокальциемия, сопровождающаяся судорогами, при недостаточности антидиуретического гормона задней доли гипофиза - несахарный диабет. Вместе с тем известны заболевания, связанные с повышенной продукцией гормонов. Так, при гиперфункции щитовидной железы развивается гипертиреоз (базедова болезнь), при образовании избыточных количеств соматотропного гормона передней доли гипофиза - гигантизм, акромегалия.
При недостаточности желез внутренней секреции обычно назначают гормональные препараты. В данном случае требуется так называемая заместительная терапия, при которой длительность применения этих препаратов определяется продолжительностью гипофункции соответствующей железы. Кроме того, используют средства, стимулирующие выработку гормонов.
Получают гормональные препараты синтетическим путем, а также из органов и мочи животных (в последнем случае активность ряда препаратов определяется путем биологической стандартизации и выражается в единицах действия - ЕД). В настоящее время для получения гормонов широко используется метод генной инженерии. Кроме того, синтезировано значительное число производных естественных гормонов и их синтетических заменителей, отличающихся по строению от естественных гормонов.
Получены и антагонисты ряда гормонов, блокирующие действие последних на уровне соответствующих рецепторов (например, антагонисты половых гормонов).
По химическому строению гормональные препараты относятся к следующим группам:
1) вещества белкового и пептидного строения - препараты гормонов гипотала- муса, гипофиза, паращитовидной и поджелудочной желез, кальцитонин;
2) производные аминокислот - препараты гормонов щитовидной железы, препараты гормонов эпифиза;
3) стероидные соединения - препараты гормонов коры надпочечников и половых желез.
При гиперфункции эндокринных желез используют антагонисты гормонов, блокирующие соответствующие рецепторы или ингибирующие синтез гормонов.
Первичное действие гормонов локализуется на уровне цитоплазматических мембран или внутриклеточно. Одни гормоны (из группы белков и пептидов) взаимодействуют со специфическими рецепторами, расположенными на наружной поверхности клеточных мембран. Многие из этих рецепторов связаны с аденилатциклазой, изменение активности которой в значительной степени определяет содержание внутри клетки цАМФ. Чаще всего гормоны стимулируют аденилатциклазу и повышают содержание цАМФ. Содержание цАМФ можно повысить также за счет угнетения фосфодиэстеразы. Однако из гормонов так действует лишь трийодтиронин, да и то в очень высоких концентрациях. В свою очередь цАМФ активирует протеинкиназы, что влияет на течение различных интрацеллюлярных процессов (рис. 20.1). Таким путем действуют кортикотропин, тиротропин, гонадотропные гормоны гипофиза, меланоцитстимулирующие гормоны, паратгормон, кальцитонин, глюкагон.
Гормоны могут влиять на захват, высвобождение и внутриклеточное распределение ионов кальция, который также может выступать в качестве «посредника»
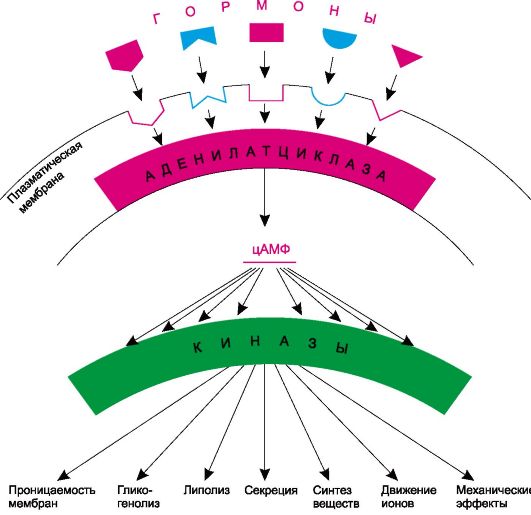
Рис. 20.1. Схема взаимодействия некоторых гормонов с рецепторами клеточных мембран [по Боумену и Рэнду (1980) в некоторой модификации]. Примечание. Для упрощения G-белки не указаны (см. рис. 3.2).
между рецепторами мембран и внутриклеточными процессами. Кроме того, установлены определенные взаимоотношения между цАМФ и кинетикой ионов кальция.
Некоторые гормоны (белки и пептиды) действуют на мембранные рецепторы, не связанные с аденилатциклазой (гормон роста, лактотропный гормон). Вопрос о «посреднике» в данном случае остается открытым. Отдельные гормоны могут влиять на фосфатидилинозитольный цикл, повышая продукцию инозитолтрифосфата и диацилглицерола (например, гормон гипоталамуса, стимулирующий высвобождение гонадотропных гормонов; вазопрессин).
Влияние гормонов на мембраны клеток может также проявляться в том, что они изменяют их проницаемость для других эндогенных веществ (например, инсулин способствует вхождению глюкозы внутрь клетки).
Ряд гормонов, проникающих через мембрану клеток, действуют внутриклеточно (например, стероиды, гормоны щитовидной железы). Стероиды образуют комплекс с цитоплазматическими рецепторами и затем транспортируются в ядро клетки, где и проявляется их основной эффект (рис. 20.2). В ядре клетки они активируют ДНК, а также иРНК, что приводит к индукции синтеза белка.
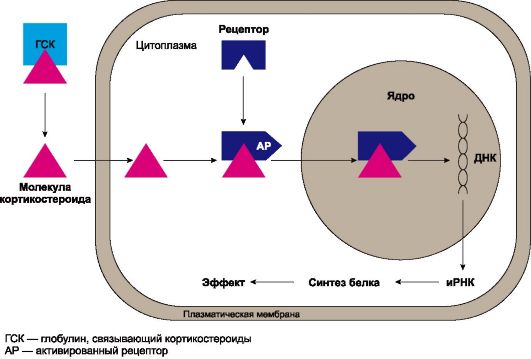
Рис. 20.2. Схема взаимодействия кортикостероидных гормонов с внутриклеточными рецепторами.
Однако это только возможные принципы действия гормонов, многие стороны этого действия нуждаются в дальнейшем уточнении.
20.1. ПРЕПАРАТЫ ГОРМОНОВ ГИПОТАЛАМУСА И ГИПОФИЗА
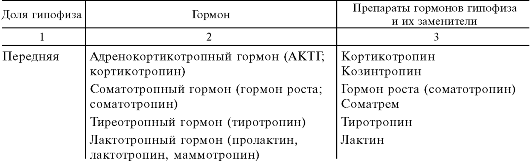
Гипофиз состоит из 3 долей: передней, задней и маловыраженной средней. Передняя и средняя доли содержат железистые клетки и объединяются под названием «аденогипофиз». Передняя доля продуцирует адренокортикотропный, соматотропный, тиреотропный, фолликулостимулирующий, лютеинизирующий и лактотропный гормоны (табл. 20.1). Их образование и освобождение регулируются специальными стимулирующими рилизинг1-гормонами и угнетающими гормонами (факторами) гипоталамуса (табл. 20.2). Средняя доля у некоторых млекопитающих секретирует меланоцитстимулирующие гормоны (α, β, γ) и также находится под контролем гипоталамуса.
Таблица 20.1. Гормоны передней и задней долей гипофиза, их препараты и заменители
1 Англ. to release - освобождать.
Продолжение табл.
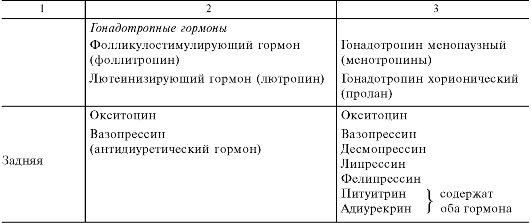
Таблица 20.2. Гормоны гипоталамуса, регулирующие высвобождение гормонов гипофиза, и их препараты
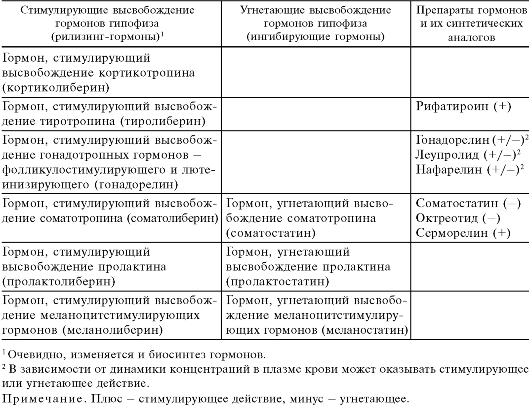
Основные влияния гипоталамо-гипофизарных гормонов на другие эндокринные железы, органы и ткани представлены на схеме 20.1.
Синтез и выделение гормонов гипоталамуса и аденогипофиза регулируются по принципу обратной связи. Проявляется это в том, что активность центров гипоталамуса и гипофиза зависит от концентрации циркулирующих в крови гормонов. Снижение содержания гормонов в крови стимулирует гипоталамо-гипофизарную систему, а повышение сопровождается угнетающим эффектом.
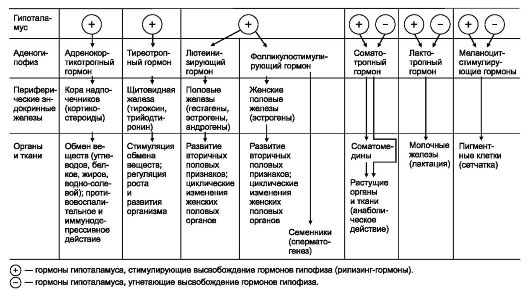
Схема 20.1. Основные влияния гипоталамо-гипофизарных гормонов на другие эндокринные железы, органы и ткани.
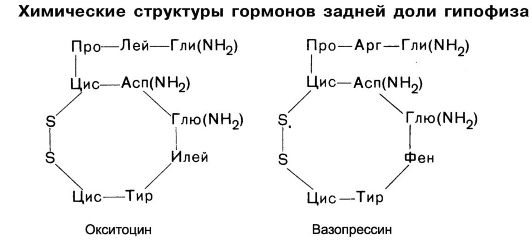
Задняя доля, называемая нейрогипофизом, состоит из нервных окончаний и клеток, напоминающих глию (питуициты). В ней содержатся два гормона: окситоцин и вазопрессин (антидиуретический гормон). Эти гормоны образуются в нейросекреторных клетках, берущих начало в супраоптическом и паравентрикулярном ядрах гипоталамуса1. Их аксоны приходят по ножке гипофиза к его задней доле. Окончания этих аксонов вступают в тесный контакт с капиллярами нейрогипофиза, куда и высвобождаются окситоцин и вазопрессин (в нейронах оба гормона находятся в виде неактивного комплекса с белками - нейрофизином I и II). Высвобождение обоих гормонов происходит под влиянием нервных импульсов.
Гормоны гипофиза нашли применение в разных областях медицинской практики. В качестве лекарственных средств начинают использовать и некоторые гормоны гипоталамуса, регулирующие секрецию гормонов передней доли гипофиза.
Образующийся в базофильных клетках передней доли гипофиза АКТГ является полипептидом (состоит из 39 аминокислот). Осуществлен его синтез. N-конце- вая часть АКТГ 1-20 полностью сохраняет свойства целой молекулы гормона. АКТГ взаимодействует в коре надпочечников со специфическими рецепторами на внешней поверхности клеточной мембраны, стимулирует связанную с ними аденилатциклазу и повышает содержание в клетках цАМФ. В итоге это способствует превращению холестерина в кортикостероиды. АКТГ стимулирует продукцию главным образом глюкокортикоидов. В связи с этим физиологическое действие последних и АКТГ аналогично (о глюкокортикоидах см. ниже). Существенным отличием АКТГ является отсутствие при непродолжительном его применении угнетения функции коры надпочечников, что обычно происходит при использовании кортикостероидов. Однако при длительном введении АКТГ воз- можно «истощение» надпочечников. Препарат АКТГ кортикотропин получают из гипофизов убойного скота. Дозируют в единицах действия (ЕД). В желу-
1 По существу окситоцин и вазопрессин являются гормонами гипоталамуса, где происходит их биосинтез.
дочно-кишечном тракте он разрушается. В связи с этим вводят кортикотропин внутримышечно и внутривенно. Продолжительность действия около 6 ч.
Препараты АКТГ назначают редко - с диагностической целью или после длительного применения глюкокортикоидов. Смысл последнего назначения АКТГ заключается в стимуляции клеток коры надпочечников и восстановлении продукции эндогенных кортикостероидов, которая угнетается глюкокортикоидами. Однако следует учитывать, что длительное введение АКТГ в виде препарата кортикотропина подавляет высвобождение гипоталамического гормона, стимулирующего в естественных условиях биосинтез и выделение АКТГ.
Возможны побочные эффекты: отеки, повышение артериального давления, катаболическое действие (преобладает распад белка), бессонница, задержка процессов регенерации и др.
Следует также иметь в виду, что кортикотропин вызывает образование антител. Поэтому в настоящее время предпочитают пользоваться его синтетическим аналогом тетракозактрином (тетракозактид, синактен-депо, козинтропин; содержит 24 аминокислоты), у которого иммуногенность выражена в небольшой степени.
Противопоказаниями к применению препаратов АКТГ являются тяжелые формы гипертонической болезни, сахарного диабета, язвенная болезнь, острый эндокардит, выраженная сердечная недостаточность.
Ацидофильные клетки передней доли гипофиза продуцируют гормон роста (соматотропин). Он представляет собой белок, включающий 191 аминокислоту. Структура и активность гормона роста человека и животных неодинаковы, т.е. гормон роста обладает видовой специфичностью.
Считают, что многие виды действия соматотропного гормона опосредуются через белковые факторы, образующиеся в печени (содержатся также в других тканях) и названные соматомединами. Гормон роста стимулирует рост скелета и всего организма в целом. Результатом его недостаточности является карликовый рост. При его гиперсекреции до окончания роста и созревания возникает гигантизм, после прекращения роста - акромегалия1. Он оказывает анаболическое действие (синтез белка преобладает над его распадом), о чем свидетельствует уменьшение выделения с мочой азотистых продуктов. Очевидно, повышается транспорт аминокислот в клетку и активируется синтез РНК. Задерживаются в организме также фосфор, кальций, натрий. В противоположность инсулину гормон роста может вызывать гипергликемию (диабетогенное действие). Активирует липолиз. В крови увеличивается содержание свободных жирных кислот. Гормон роста выделен в очищенном виде, а также получен методом генной инженерии. Основное показание к применению - карликовый рост. Вводят парентерально (в желудочно-кишечном тракте разрушается).
Синтезирован аналог гормона роста соматрем (включает дополнительный метионин).
Из гипоталамуса выделен и синтезирован гормон, угнетающий высвобождение гипофизом гормона роста, - соматостатин. Он представляет собой тетрадекапептид. Соматостатин обнаружен также в периферических тканях. Помимо подавления секреции гормона роста, он угнетает высвобождение глюкагона и многих гормонов пищеварительного тракта. Осуществлен синтез соматостатина. При терапии акромегалии он оказался малопригодным, так как действует кратковре-
1 Резкое увеличение конечностей, носа, нижней челюсти. От греч. akron - край, конечность, megas - большой.
менно (t1/2 = 3-6 мин) и не обладает необходимой избирательностью действия (угнетает также высвобождение инсулина и глюкагона). Кроме того, он неэффективен при энтеральном введении.
Выпускается синтетический аналог соматостатина октреотид (сандостатин). Он является октапептидом. Эффект его сохраняется значительно дольше, чем у соматостатина. t1/2 ~ 100 мин. Применяется при акромегалии, при апудомах (например, при карциноидных опухолях1). Вводят подкожно 2-3 раза в сутки. Выпускается октреотид пролонгированного действия - сандостатин ЛАР.
Еще более длительное действие оказывает другой синтетический аналог соматостатина - ланреотид. Вводят его внутримышечно 1 раз в 10-14 дней.
При акромегалии используют также дофаминомиметик бромокриптин, который угнетает избыточную продукцию гормона роста.
Гипоталамус продуцирует гормон, стимулирующий высвобождение соматотропного гормона. Структура его неизвестна.
Тиреотропный гормон (является гликопротеидом) стимулирует секрецию гормонов щитовидной железы. Он влияет на поглощение йода щитовидной железой, йодирование тирозина и синтез гормонов этой железы, а также эндоцитоз и протеолиз тиреоглобулина. Кроме того, тиреотропный гормон повышает васкуляризацию щитовидной железы и вызывает гипертрофию и гиперплазию ее клеток. Связывается со специфическими рецепторами на плазматической мембране клеток.
Для практического применения выпускается препарат тиротропин, представляющий собой очищенный экстракт передней доли гипофиза убойного скота. Активность выражается в единицах действия - ЕД (используется биологическая стандартизация). Применяется в сочетании с препаратами гормонов щитовидной железы (см. ниже) при недостаточности щитовидной железы, а также для дифференциальной диагностики микседемы. В последнем случае по степени поглощения радиоактивного йода щитовидной железой на фоне действия тиротропина определяют, связана микседема с первичным поражением щитовидной железы или с недостаточностью гипофиза. Вводят препарат подкожно или внутримышечно.
Гипоталамический гормон, стимулирующий высвобождение тиреотропного гормона, является трипептидом. Он выделен, установлена его структура и осуществлен синтез. Соответствующий препарат, названный рифатироином (протирелин), предложено использовать с диагностической целью (для выяснения, с чем связано возникновение патологии щитовидной железы - с поражением гипоталамуса или гипофиза), а также для повышения эффективности терапии радиоактивным йодом при тиреотоксикозе и раке щитовидной железы (поглощение железой йода под влиянием протирелина повышается).
Передней долей гипофиза выделяется ряд гонадотропных гормонов. Половой специфичностью они не обладают.
Фолликулостимулирующий гормон (является гликопротеином) стимулирует в яичниках развитие фолликулов и синтез эстрогенов, а в семенниках - развитие семенных канальцев и сперматогенез. В качестве препарата с фолликулостиму-
1 Данную группу опухолей относят к так называемой АПУД-системе. Эти опухоли получили название «апудомы», а их клетки - «апудоциты». Последние вырабатывают различные биологически активные вещества (амины, пептиды), играющие роль гормонов. Локализуются апудомы в различных органах и тканях (в пищеварительном тракте, ЦНС и др.). К апудомам пищеварительного тракта относятся глюкагонома, гастринома, инсулинома, випома (опухоль, продуцирующая вазоинтестинальный пептид - VIP).
лирующей активностью используют гонадотропин менопаузный (пергонал, менотропины). Выделяют его из мочи женщин, находящихся в менопаузе. Применяют гонадотропин менопаузный при выраженном недоразвитии фолликулов, недостаточности эстрогенов, а также при гипогонадизме гипоталамо-гипофизарного генеза у мужчин. Вводят внутримышечно.
Лютеинизирующий гормон (является гликопротеином) в яичниках способствует овуляции и превращению фолликулов в желтые тела, а также стимулирует об- разование и высвобождение прогестерона и эстрогенов. В семенниках он стиму- лирует развитие интерстициальных клеток Лейдига (гландулоцитов яичка) и выработку ими мужского полового гормона (тестостерона). Оба гонадотропных гормона увеличивают образование цАМФ, что стимулирует синтез половых гор- монов. В качестве лекарственного препарата применяют гонадотропин хори- онический (пролан, хориогонин), продуцируемый плацентой. Получают из мочи беременных женщин. Он оказывает лютеинизирующее действие. Активность его определяется методом биологической стандартизации в единицах действия (ЕД). Женщинам препарат назначают при нарушении менструального цикла, при некоторых видах бесплодия, мужчинам - при явлениях гипогенитализма, полового инфантилизма, при крипторхизме1.
Вводят препарат внутримышечно. При его назначении могут возникать аллергические реакции.
Из гипоталамуса был выделен и затем синтезирован гормон, стимулирующий высвобождение гонадотропных гормонов (лютеинизирующего и фолликулостимулирующего), - гонадорелин. Затем были синтезированы и другие агонисты (леупролид, гистрелин, нафарелин и др.), действующие подобно гонадорелину.
Следует учитывать, что характер влияния препаратов группы гонадорелина зависит от принципа дозирования. Если их вводить прерывисто, создавая волнообразный («пульсирующий») характер кривой концентрации, аналогичный наблюдаемому в физиологических условиях, возникает стимулирующий эффект. При создании стабильной концентрации этих препаратов в крови продукция гонадотропных гормонов гипофиза подавляется. Гонадорелина гидрохлорид (декапептид) используют обычно для диагностики и лечения гипогонадизма. Леупролида ацетат (нанопептид) и аналогичные препараты используются для подавления секреции гонадотропных гормонов (создается постоянная концентрация препарата в плазме крови), например при раке предстательной железы.
Синтезирован ингибитор секреции гонадотропных гормонов гипофиза, получивший название даназол (данол). Это синтетический препарат, который относится к производным 17а-этинилтестостерона. Является частичным агонистом, связывающимся с андрогенными, гестагенными и кортикостероидными рецепторами. Снижает функцию яичников и вызывает атрофию эндометрия в матке и эктопических очагах при эндометриозе. Снижает сперматогенез. t1/2 ~ 1,5 ч. Применяется при эндометриозе, гинекомастии, маточных кровотечениях.
Лактотропный гормон стимулирует развитие молочных желез и лактацию. Имеет белковую структуру. Состоит из 198 аминокислот. Продукция его регулируется гипоталамусом. Кроме того, имеется гормон, угнетающий высвобождение лактотропного гормона. Высказывается предположение, что он является дофа- мином, так как его антагонисты (например, антипсихотические средства, мето- клопрамид) усиливают секрецию лактотропного гормона, а агонисты (бромокрип-
1 Порок развития, при котором происходит задержка яичка в брюшной полости. От греч. cryptos - скрытый, orchis - яичко.
тин, леводопа) угнетают ее (рис. 20.3). Препарат лактотропного гормона лактин получают из гипофизов убойного скота. Назначают его для повышения лактации в послеродовом периоде.
Меланоцитстимулирующие гормоны, продуцируемые у человека в основном аденогипофизом, улучшают остроту зрения, адаптацию к темноте. Связано это с их стимулирующим влиянием на чувствительные клетки сетчатки. Лекарственный препарат меланоцитстимулирующих гормонов интермедин получают из гипофизов убойного скота. Применяют в офтальмологии при дегенеративных поражениях сетчатки, гемералопии1 и ряде других патологических состояний. Дозируют в единицах действия (ЕД). Применяют чаще путем закапывания в полость конъ- юнктивы (иногда инъецируют субконъюнктивально или вводят методом элект- рофореза). Однако функция у человека меланоцитстимулирующих гормонов не- достаточно ясна.
Из аденогипофиза выделен и ряд других гормонов. Большой интерес представляют липотропные гормоны (они мобилизуют жиры из депо, а также обладают другими эффектами). Особое внимание привлек β-липотропин, который расценивается как прекурзор пептидов с анальгетической активностью - эндорфинов и энкефалинов (см. главу 8).
Гормоны задней доли гипофиза окситоцин и вазопрессин (антидиуретический гормон) являются пептидами. Получены синтетическим путем. Основной эффект окситоцина - его стимулирующее влияние на миометрий (см. главу 17); особенно чувствителен миометрий к окситоцину в последний период беременности и в течение нескольких дней после родов. Инактивируется в организме окситоциназой (аминопептидазой). Применяют лекарственный препарат окситоцин для стимуляции родов и остановки послеродовых кровотечений, а также для стиму-
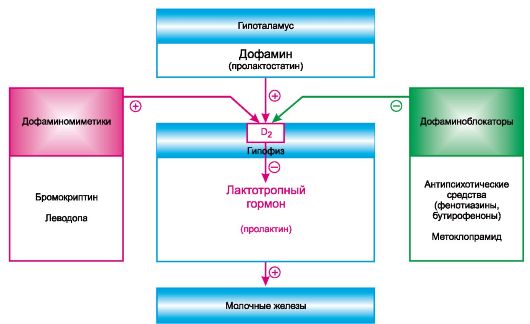
Рис. 20.3. Локализация действия средств, влияющих на продукцию лактотропного гормона. Плюс - стимулирующее действие, минус - угнетающее, D - дофаминовый рецептор.
1 Нарушение способности видеть в сумерках («куриная слепота»). От греч. hemera - день, alaos - слепой, темный, ops - взгляд, глаз.
ляции лактации. Окситоцин выпускается в чистом виде (дозируют в единицах действия - ЕД, вводят внутримышечно и внутривенно), а также содержится в препарате питуитрине (водный экстракт задней доли гипофиза).
Синтетическим производным окситоцина является дезаминоокситоцин (сандопарт, демокситоцин). В отличие от окситоцина он устойчив к действию ферментов и оказывает более длительный эффект. Применяют трансбуккально.
Вазопрессин (антидиуретический гормон) взаимодействует со специфическими V-рецепторами. Они подразделяются на 2 основных подтипа: V1 и V2 (табл. 20.3). ν2-рецепторы сопряжены с аденилатциклазой, V1-рецепторы - с фосфати- дилинозитольным циклом (вторичные передатчики - инозитолтрифосфат и диа- цилглицерол). Вазопрессин обладает двумя основными свойствами: 1) регулирует реабсорбцию воды в дистальной части нефрона (см. главу 16); 2) оказывает стимулирующее влияние на гладкую мускулатуру.
Основной его эффект - влияние на обмен воды. Увеличивая проницаемость дистальных канальцев и собирательных трубок (за счет взаимодействия с V2-рецепторами), вазопрессин способствует реабсорбции воды и, следовательно, уменьшению (нормализации) повышенного диуреза.
Влияние на гладкие мышцы, в частности, сосудов опосредуется через V1a-рецепторы. Проявляется это только при использовании вазопрессина в очень больших дозах (в сотни раз превышающих необходимые для антидиуретического действия). Повышение артериального давления связано с прямым влиянием на рецепторы мышц артериол и капилляров.
Таблица 20.3. Направленность действия вазопрессина

В больших дозах вазопрессин оказывает стимулирующее воздействие на гладкие мышцы кишечника и повышает сократительную активность миометрия. Небеременная матка и матка в ранние сроки беременности более чувствительны к вазопрессину, чем к окситоцину. С увеличением срока беременности наблюдаются обратные соотношения: повышается эффективность окситоцина и падает - вазопрессина.
Показано, что вазопрессин в ЦНС играет роль нейромедиатора и нейромодулятора. Способствует высвобождению из передней доли гипофиза кортикотропина (путем стимуляции V1b-рецепторов).
Кроме того, вазопрессин стимулирует агрегацию тромбоцитов (влияние на V1-рецепторы) и повышает концентрацию VIII фактора свертывания крови.
Лекарственный препарат вазопрессин действует кратковременно (30 мин-2 ч). Разрушается в организме аминопептидазами. Продукты превращения выводятся почками. Созданы производные вазопрессина с более высокой антидиуретической активностью и ничтожным вазоконстрикторным действием (десмопрессин). Получены также препараты с преимущественно вазопрессорным эффектом (фелипрессин и др.).
Основное показание к применению - несахарный диабет. С этой целью используют вазопрессин (подкожно, внутримышечно; дозируют в единицах действия - ЕД), питуитрин и адиурекрин (сухой питуитрин; вводят интраназально), а также новые препараты типа десмопрессина.
Препараты
Название | Средняя терапевтическая доза1 для взрослых; путь введения | Форма выпуска |
Соматотропин - Somatotropinum | Внутримышечно по 2-4 ЕД | Флаконы по 2 и 4 ЕД |
Октреотид - Octreotide | Подкожно 0,0001-0,0003 г | Ампулы по 0,00005; 0,0001 и |
Кортикотропин - Corticotropinum | Внутримышечно 10-20 ЕД | Флаконы по 10; 20; 30 и 40 ЕД препарата (растворяют перед употреблением) |
Тиротропин - Thyrotropin | Подкожно и внутримышечно 10 ЕД | Флаконы по 10 ЕД препарата (растворяют перед употреблением) |
Гонадотропин менопаузный - Gonadotropinum menopausticum | Внутримышечно 75-150 ЕД | Флаконы по 75 ЕД препарата (растворяют перед употреблением) |
Гонадотропин хорионический - Gonadotropinum chorionicum | Внутримышечно 500-3000 ЕД | Флаконы по 500; 1000; 1500 и 2000 ЕД препарата (растворяют перед употреблением) |
Лактин - Lactinum | Внутримышечно 70-100 ЕД | Флаконы по 100 и 200 ЕД препарата (растворяют перед употреблением) |
Окситоцин - Oxytocinum | Внутривенно (капельно) 5 ЕД в 500 мл 5% раствора глюкозы; внутримышечно 0,2-2 ЕД | Ампулы по 1 мл (5 ЕД) |
Питуитрин - Pituitrinum | Подкожно и внутримышечно 5 ЕД | Ампулы по 1 мл (5 ЕД) |
Адиурекрин - Adiurecrinum | Интраназально 2-3 капли (4-6 ЕД) | Тюбики-капельницы по 1,5 мл Флаконы по 5 мл (20 ЕД/мл) |
Дозы индивидуализируют с учетом характера и течения заболевания, возраста больного и т.д.
20.2. ПРЕПАРАТЫ ГОРМОНОВ ЭПИФИЗА
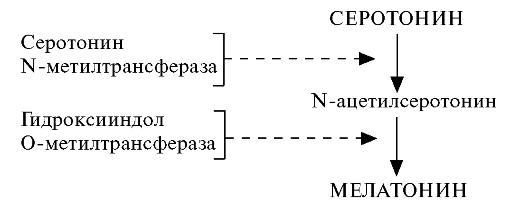
В эпифизе (шишковидная, или пинеальная, железа) содержатся различные биологически активные соединения, в том числе многие пептиды. Основным гормоном эпифиза считают мелатонин1. Образуется он в клетках эпифиза (пинеалоцитах) из серотонина, в связи с чем его можно отнести к производным аминокислот (триптофана).
Основная функция мелатонина, по-видимому, заключается в переработке информации о внешней освещенности для последующей регуляции биологических суточных (циркадных) ритмов. Внешняя световая информация поступает в эпифиз по следующим путям: сетчатка глаза - супрахиазматические ядра гипоталамуса - верхний шейный симпатический ганглий - симпатические нервы - эпифиз. У человека максимальные количества мелатонина продуцируются ночью. Следовательно, при понижении интенсивности световой сти- муляции сетчатки глаза синтез мелатонина возрастает. Суточная регуляция поведенческих и физиологических реакций дополняется влиянием мелатонина на сезонную активность репродуктивной системы. Мелатонин обладает умеренным снотворным эффектом, снижает температуру тела, угнетает высвобождение лютеинизирующего гормона. У мелатонина выражено нормализующее влияние на суточный ритм (особенно на сон) при резком изменении временньгх поясов (например, при авиаперелетах на большие расстояния). Кроме того, у него обнаружены антиоксидантная активность, иммуностимулирующее действие.
Эффекты мелатонина проявляются при его взаимодействии со специфическими мелатониновыми рецепторами (Mel IA, IB, IC). Они обнаружены в значительных количествах в супрахиазматических ядрах, в сетчатке глаза. Кроме того, они локализуются в паравентрикулярном ядре таламуса, переднем гипоталамусе, в ряде других областей головного мозга, а также в некоторых периферических тканях (например, в половых железах), в лимфоцитах.
Препараты мелатонина (мелаксен) используют в основном для регуляции биоритма при дальних авиаперелетах. Проявляется это нормализацией цикла сон- бодрствование. Основной эффект обусловлен адаптацией гормональной активности эпифиза к быстрой смене часовых поясов. Препарат назначают вечером (внутрь или сублингвально)2. Он хорошо и быстро всасывается из пищеварительного тракта. Легко проникает через гематоэнцефалический барьер. Быстро метаболизируется. Из побочных эффектов возможны сонливость после пробуждения, небольшие отеки.
1 Мелатонин - это N-ацетил-5-метокситриптамин.
2 Доза 1-5 мг.
20.3. ПРЕПАРАТЫ ГОРМОНОВ ЩИТОВИДНОЙ ЖЕЛЕЗЫ И АНТИТИРЕОИДНЫЕ СРЕДСТВА. КАЛЬЦИТОНИН
20.3.1. ПРЕПАРАТЫ ГОРМОНОВ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
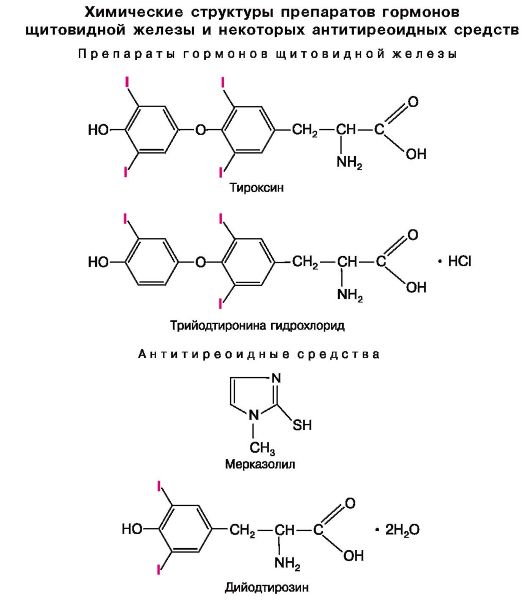
Щитовидная железа продуцирует гормоны L-тироксин (L-тетрайодтиронин) и L-трийодтиронин (табл. 20.4; см. химические структуры). В их синтезе принимает участие йод, поступающий с пищей. Йодиды, циркулирующие в крови, поглощаются щитовидной железой, где окисляются до йода, который взаимодействует с аминокислотой тирозином. При этом образуются монотирозин и дийодтирозин, являющиеся предшественниками тиреоидных гормонов. Синтезируемые из них тироксин и трийодтиронин депонируются в фолликулах щитовидной железы в составе белка тиреоглобулина. Из железы в кровь гормоны поступают при участии протеолитических ферментов, которые отщепляют их от тиреоглобулина. Поглощение йодидов железой, синтез гормонов и их высвобождение в кровь регулируются тиреотропным гормоном передней доли гипофиза. Циркулирующий в крови L-тироксин почти полностью связан с глобулином; в меньшей степени связывается L-трийодтиронин. Тироксин можно считать прогормоном, так как в клетках он в основном превращается в трийодтиронин, который и взаимодействует со специфическими рецепторами в ядрах клетки. Рецепторы обладают значительно большим аффинитетом к трийодтиронину, чем к тироксину.
Типичным для гормонов щитовидной железы является их стимулирующее влияние на обмен веществ. Основной обмен повышается, соответственно увеличивается потребление кислорода большинством тканей, повышается температура тела. Становится более интенсивным распад белков, углеводов, жиров, снижается содержание в крови холестерина. Может уменьшаться масса тела. Тиреоидные гормоны усиливают эффекты адреналина. Одним из проявлений этого действия является тахикардия.
Тиреоидные гормоны участвуют в регуляции роста и развития организма. Они влияют на формирование мозга, костной ткани и других органов и систем. При их недостаточности в детском возрасте развивается кретинизм. У взрослых недо-
Таблица 20.4. Гормоны щитовидной, паращитовидной и поджелудочной желез, их препараты, синтетические заменители и средства, понижающие образование гормонов
Эндокринные железы | Гормоны | Препараты гормонов | Синтетические заменители гормонов | Средства, понижающие образование гормонов |
Щитовидная | Тироксин Трийодтиронин | Тироксин Трийодтиронина гидрохлорид Тиреоидин (содержит смесь гормонов) | Метилтиоурацил Мерказолил Пропилтиоурацил Дийодтирозин Калия йодид Йод | |
Кальцитонин (тирокальци- тонин) | Кальцитонин Кальцитрин | |||
Паращитовидные | Паратгормон | Паратиреоидин | ||
Поджелудочная | Инсулин | Препараты инсулина человека и животных | Глибенкламид Бутамид Хлорпропамид Метформин | |
Глюкагон | Глюкагон |
статочность щитовидной железы проявляется угнетением обменных процессов, снижением физической и умственной работоспособности, апатией, отеком (мукоидная инфильтрация) тканей, нарушением деятельности сердца. Эта патология получила название «микседема»1.
В медицинской практике применяют следующие препараты гормонов щитовидной железы: тироксин, трийодтиронина гидрохлорид, тиреоидин.
L-Тироксина натриевую соль назначают обычно внутрь, реже - внутривенно. Действие тироксина развивается постепенно и достигает максимума через 8-10 дней. Продолжительность эффекта - несколько недель. Так, повышение основного обмена наблюдается в течение 2-4 нед после однократного введения тироксина.
Трийодтиронина гидрохлорид (лиотиронин), как и тироксин, является синтетическим аналогом гормона щитовидной железы. Действие его развивается быстрее, чем у тироксина (максимум отмечается в интервале 24-48 ч), и сохраняется несколько дней. На обмен веществ он влияет в 3-5 раз сильнее, чем тироксин. Назначают трийодтиронина гидрохлорид внутрь.
Тиреоидин представляет собой препарат высушенных щитовидных желез убойного скота. Содержит смесь тиреоидных гормонов. Активность препарата не-
1 От греч. myxa - слизь, oidema - опухоль.
достаточно постоянна, так как стандартизация его несовершенна (производится химическим путем по содержанию йода).
Основным показанием к применению препаратов тиреоидных гормонов является гипотиреоидизм. При этом состоянии наиболее часто используют тироксин и тиреоидин. Трийодтиронин как более быстродействующий препарат назначают только в острых случаях, например при коме у больных микседемой. Передозировка препаратов тиреоидных гормонов проявляется повышенной возбудимостью, потливостью, тахикардией, тремором (мышечное дрожание), снижением массы тела и другими симптомами.
При гипотиреоидизме, связанном с недостаточностью йода в пище (при так называемом простом или эндемическом зобе), лечение сводится к добавлению в пищу (обычно к поваренной соли) йодидов.
20.3.2. АНТИТИРЕОИДНЫЕ СРЕДСТВА
При гиперфункции щитовидной железы (гипертиреоидизм, базедова болезнь) применяют препараты следующей направленности действия.
а) Угнетающие продукцию тиреотропного гормона передней доли гипофиза Йод Дийодтирозин
б) Угнетающие синтез тиреоидных гормонов в щитовидной железе Мерказолил Пропилтиоурацил
в) Нарушающие поглощение йода щитовидной железой Калия перхлорат
г) Разрушающие клетки фолликулов щитовидной железы Радиоактивный йод
Йод используют в виде молекулярного йода или йодидов. Он хорошо всасывается из желудочно-кишечного тракта. Угнетает продукцию тиролиберина, а затем тиреотропного гормона гипофиза. Соответственно снижается продукция тиреоидных гормонов. Вызывает уменьшение объема щитовидной железы. Эффективен в течение 2-3 нед.
Аналогичное по механизму угнетение высвобождения тиреотропного гормона наблюдается при введении дийодтирозина (дитирин).
Мерказолил (метимазол, метотирин) нарушает синтез тироксина и трийодтиронина непосредственно в щитовидной железе. Принимают мерказолил внутрь.
Наиболее тяжелые побочные эффекты - лейкопения и агранулоцитоз. В связи с этим применять мерказолил следует под контролем состава крови. Иногда отмечаются диспепсические явления. Возможен «зобогенный» эффект. Он связан с повышением продукции тиреотропного гормона передней доли гипофиза (реакция на снижение концентрации циркулирующих в крови тиреоидных гормонов). Для предупреждения «зобогенного» действия можно воспользоваться препаратами йода и дийодтирозином.
В качестве антитиреоидных средств, помимо мерказолила, используют ряд других производных тиомочевины: карбимазол, пропилтиоурацил. По типу действия они аналогичны мерказолилу. Карбимазол в организме превращается в мерказолил.
Калия перхлорат (хлориген; KClO4), уменьшающий поглощение йода щитовидной железой, назначают относительно редко, главным образом при тиреотоксикозе легкой и средней степени. Он также может быть причиной лейкопении и агранулоцитоза.
При некоторых формах гипертиреоза применяют радиоактивный йод - 131I (период полураспада 8 дней) или 132I (период полураспада 2-3 ч). Деструкция клеток щитовидной железы происходит главным образом под влиянием β-лучей (90% излучения), в меньшей степени - γ-лучей. Эффект развивается очень постепенно (через 1-3 мес и позже). У ряда больных в связи с передозировкой возникают явления микседемы. Назначают препарат внутрь в виде натриевой соли, дозируют в милликюри (мКи).
Применяют антитиреоидные препараты для лечения тиреотоксикоза (базедовой болезни), а также для подготовки больных к хирургическому удалению щитовидной железы (с целью улучшения их состояния).
20.3.3. КАЛЬЦИТОНИН (ТИРОКАЛЬЦИТОНИН)
Кальцитонин в основном продуцируется в щитовидной железе специальными клетками. Это полипептид, состоящий из 32 аминокислот. Секреция кальцитонина зависит от содержания ионов кальция в крови. Кальцитонин участвует в регуляции обмена кальция (рис. 20.4). Основной его эффект - угнетение процесса
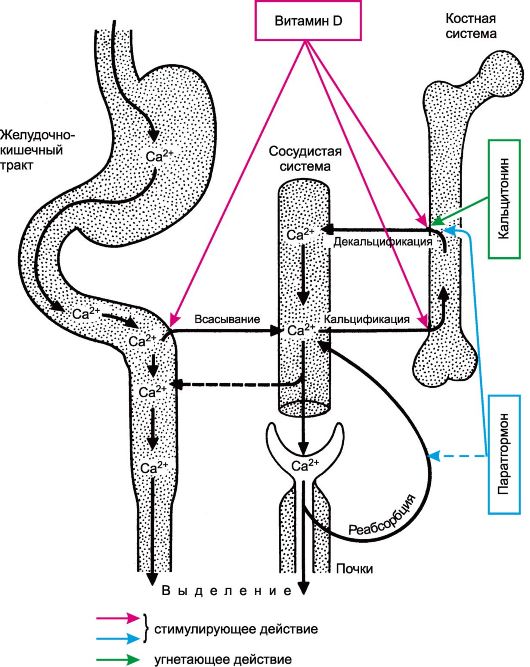
Рис. 20.4. Основная направленность действия веществ, регулирующих обмен кальция.
декальцификации костей. Следствием этого является снижение содержания ионов кальция в крови. На всасывание ионов кальция из кишечника и выведение их почками кальцитонин практически не влияет. Получен синтетический кальцитонин человека (цибакальцин).
Синтезирован кальцитонин лосося, выпускаемый под названием миакальцик. По активности он превосходит кальцитонин человека в 30-40 раз и действует более продолжительно.
Кальцитонин содержится также в препарате кальцитрин, получаемом из щитовидных желез свиней.
Применяют кальцитонин при остеопорозе (например, при длительной иммобилизации, в старческом возрасте, при длительном применении глюкокортикоидов), а также при нефрокальцинозе.
20.4. ПРЕПАРАТ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ
Паращитовидные железы секретируют паратгормон. Это полипептид, состоящий из 84 аминокислотных остатков. Продукция его определяется уровнем ионов кальция в крови.
Основное проявление действия паратгормона - влияние на обмен кальция и фосфора. Он вызывает декальцификацию костей и высвобождение ионов кальция в кровь, а также способствует всасыванию ионов кальция из желудочно-кишечного тракта. Стимулирующее влияние паратгормона на всасывание ионов кальция из кишечника связывают не с прямым его действием, а с повышенным образованием под его влиянием кальцитриола. Последний является наиболее активным метаболитом витамина D3 (холекальциферола). Паратгормон увеличивает обратное всасывание ионов кальция в канальцах почек (см. рис. 20.4). В итоге содержание ионов кальция в крови повышается. Содержание в крови фосфора снижается1, что связано с уменьшением его обратного всасывания в канальцах почек.
В практической медицине применяют препарат, получаемый из паращитовидных желез убойного скота, - паратиреоидин.
Биологическую активность его устанавливают на собаках по способности повышать уровень ионов кальция в крови.
Действие паратиреоидина начинается примерно через 4 ч и продолжается до 24 ч. Его применяют главным образом при хроническом гипопаратиреозе, спазмофилии2. Вводят подкожно и внутримышечно. Дозируют в единицах действия (ЕД). Острый гипопаратиреоз (тетанию) целесообразно лечить препаратами кальция (внутривенно) или их сочетанием с паратиреоидином. Один паратиреоидин в этом случае непригоден вследствие большого латентного периода действия.
Используют также активные фрагменты паратгормона (терипаратид; ПТГ 1-34).
Препараты

1 Ряд авторов считают, что первичным является изменение в обмене фосфора (имеются в виду фосфаты).
2 Заболевание детского возраста, сопровождающееся гипокальциемией и судорожными реакциями.
Продолжение табл.
20.5. ПРЕПАРАТЫ ГОРМОНОВ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ И СИНТЕТИЧЕСКИЕ ПРОТИВОДИАБЕТИЧЕСКИЕ СРЕДСТВА
В регуляции углеводного обмена большое значение имеют гормоны поджелудочной железы. B-клетки островков Лангерганса (панкреатических островков) синтезируют проинсулин, из которого образуется инсулин, оказывающий выраженное гипогликемическое1 действие. А-клетки продуцируют глюкагон, вызывающий гипергликемию2.
Для практической медицины наибольший интерес представляет гормон поджелудочной железы инсулин, применяемый для лечения сахарного диабета. Однако в настоящее время вещества, используемые при данной патологии, представлены и другими группами.
1. Средства заместительной терапии Препараты инсулина
2. Средства, стимулирующие высвобождение эндогенного инсулина Производные сульфонилмочевины (хлорпропамид, глибенкламид и др.)
3. Средства, угнетающие глюконеогенез и способствующие поступлению глюкозы в ткани
Бигуаниды (метформин)
4. Средства, повышающие чувствительность тканей к инсулину Тиазолидиндионы (розиглитазон, пиоглитазон)
1 Снижение содержания сахара в крови. От греч. hypo - под, ниже, glykys - сладкий, haima - кровь.
2 Островки Лангерганса состоят из следующих эндокринных клеток:
А (а2)-клетки - продуцирующие глюкагон;
В (Р)-клетки - продуцирующие инсулин (а также полипептид амилин);
D (δ, а1)-клетки - продуцирующие соматостатин;
F (РР)-клетки - продуцирующие панкреатический полипептид.
5. Средства, угнетающие всасывание глюкозы в тонкой кишке (ингибиторы а-глюкозидазы) Акарбоза
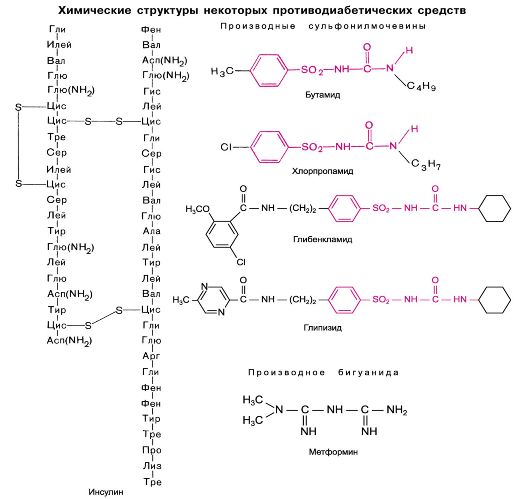
Универсальным и наиболее эффективным противодиабетическим средством является инсулин. Он представляет собой полипептид, включающий 2 полипептидные цепочки (одна состоит из 21 аминокислоты, другая - из 30 аминокислот), соединенные дисульфидными мостиками (см. структуру). Осуществлен синтез инсулина человека и ряда животных. В настоящее время инсулин человека получают методом генной инженерии.
В качестве лекарственных средств применяют препараты инсулина человека и инсулин, получаемый из поджелудочных желез убойного скота (свиной и бычий инсулины). Дозируют их в единицах действия (ЕД).
Имеются данные, что секреция инсулина зависит от ионов кальция. Запускает этот механизм глюкоза. Проникая в В-клетки, глюкоза метаболизируется и способствует повышению внутриклеточного содержания АТФ. Последний, блокируя АТФ-зависимые калиевые каналы, вызывает деполяризацию клеточной мембраны. Это способствует вхождению в В-клетки ионов кальция (через открывающиеся потенциалзависимые кальциевые каналы) и высвобождению инсулина путем экзоцитоза. Продукцию инсулина стимулируют также аминокислоты. В печени инсулин инактивируется ферментом инсулиназой.
Механизм гипогликемического действия инсулина окончательно не выяснен. Считают, что он взаимодействует со специфическими рецепторами на
поверхности клеток, состоящими из двух α- и β-субъединиц. Образующийся комплекс «инсулин + рецептор» посредством эндоцитоза поступает внутрь клетки, где высвобождающийся инсулин и оказывает свое действие. Кроме того, при взаимодействии с поверхностным рецептором активируются β-субъединицы, которые обладают тирозинкиназной активностью.
Инсулин активирует транспорт глюкозы через клеточные мембраны1 и ее утилизацию мышцами, жировой тканью (рис. 20.5). Возрастает гликогеногенез (инсулин активирует фермент гликогенсинтазу). В печени и скелетных мышцах он снижает гликогенолиз. Угнетает превращение аминокислот в глюкозу. Стимулирует синтез белков. Способствует депонированию триглицеридов в жировой ткани.
Применение инсулина при сахарном диабете приводит к снижению уровня сахара в крови и накоплению в тканях гликогена. Уменьшение содержания глюкозы в крови устраняет глюкозурию и связанные

ЛЕОНИД ВАСИЛЬЕВИЧ СОБОЛЕВ (1876-1919).
В 1900-1901 гг. сформулировал принципы получения инсулина. В
1Посредством специальной транспортной системы (Glut 4).
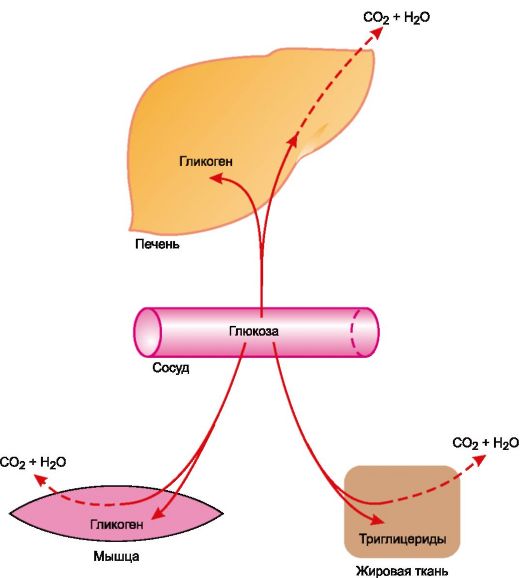
Рис. 20.5. Пути превращения глюкозы, стимулируемые инсулином.
с ней повышенный диурез (полиурия1) и жажду (полидипсия2). Следствием нормализации углеводного обмена является нормализация белкового обмена (уменьшается концентрация в моче азотистых соединений) и жирового обмена (в крови и моче перестают определяться кетоновые тела - ацетон, ацетоуксусная кислота, β-оксимасляная кислота). Прекращаются исхудание и чрезмерно выраженное ощущение голода (булимия3), связанные с распадом жиров и интенсивным превращением белков в глюкозу. Инсулин эффективен при сахарном диабете любой степени тяжести.
В настоящее время основным препаратом является рекомбинантный инсулин человека. Однако достаточно широко применяются и препараты, получаемые из тканей животных, главным образом свиной инсулин. Последний выпускается в виде очищенных (монопиковых - МП; имеется в виду хроматографическая очистка сырья) и высокоочищенных (монокомпонентных - МК) препаратов. Создан также аналог инсулина человека хумалог (инсулин лиспро). Он обладает более быстрым и менее продолжительным эффектом, чем обычные препараты челове- ческого инсулина короткого действия.
Для практической медицины было создано много препаратов инсулина, различающихся по скорости развития эффекта и его продолжительности, а также по степени аллергенности.
Современные препараты инсулина могут быть представлены следующими группами.
1 От греч. poly - много, uron - моча.
2 От греч. dipsa - жажда.
3 От греч. bus - бык, limos - голод.
1. Препараты с быстрым развитием максимального эффекта (через 1-4 ч) и кратковременным действием (4-8 ч).
2. Препараты со средней скоростью развития максимального эффекта (через 6- 12 ч) и средней продолжительностью действия (18-24 ч).
3. Препараты с медленным развитием максимального эффекта (через 12-18 ч) и длительным действием (24-40 ч).
Некоторые препараты инсулина приведены в табл. 20.5. Многие препараты выпускают в специальных шприц-ручках.
Таблица 20.5. Некоторые препараты инсулина1

Вводят препараты инсулина парентерально: обычно - подкожно и внутримышечно, реже - внутривенно (при приеме внутрь инсулин разрушается пищеварительными ферментами)1. Препараты инсулина короткого действия начинают действовать быстро, особенно при внутривенной инъекции. Последний путь введения наиболее показан при лечении прекоматозного и коматозного состояний. В этих случаях и при инсулинзависимом сахарном диабете инсулин является незаменимым препаратом.
1 Проходят клинические испытания препараты инсулина для ингаляционного и сублингвально- го/трансбуккального введения.
Препараты инсулина пролонгированного действия медленно всасываются из места введения. Их однократная инъекция обеспечивает длительный эффект, что является несомненным достоинством таких препаратов. Однако при развитии под влиянием пролонгированных препаратов выраженной гипогликемии вывести из нее больного труднее, чем при аналогичной по степени, но вызванной препаратами инсулина короткого действия.
Действие пролонгированных инсулинов развивается медленно, поэтому для купирования диабетической комы они непригодны. Наличие в ряде препаратов белка протамина объясняет довольно частое возникновение аллергических реакций.
Вводят препараты инсулина пролонгированного действия подкожно или внутримышечно. Назначают такие препараты при средней и тяжелой формах сахарного диабета.
Препараты инсулина не лишены ряда недостатков. Так, инъекции инсулина болезненны. Даже при соблюдении правил асептики на месте введения препарата могут возникать воспалительные реакции (инфильтраты и др.). Кроме того, следует учитывать, что чувствительность к инсулину варьирует в довольно широких пределах. У одних больных отмечается очень низкая чувствительность к нему, у других, наоборот, - чрезмерно высокая. Резистентность предположительно
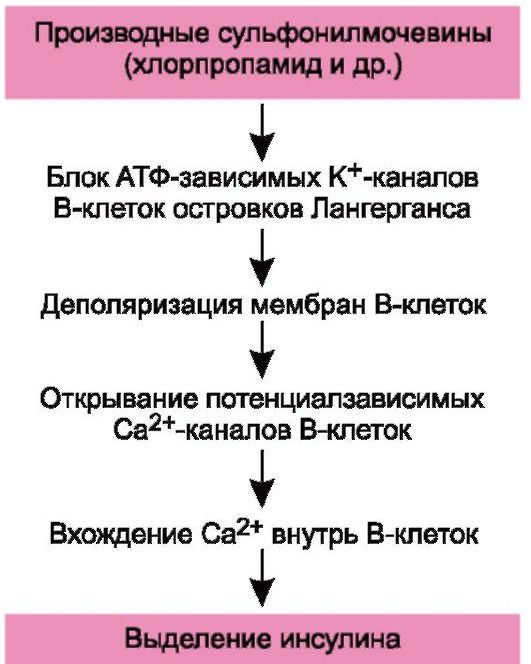
Схема 20.2. Возможный механизм гипогликемического действия производных сульфонилмочевины.
связана с уменьшением числа рецепторов, снижением их аффинитета и другими причинами. Выработка к инсулину антител может быть причиной снижения и утраты его эффективности. Препараты инсулина могут вызывать аллергические реакции. Последние менее выражены у препаратов инсулина человека.
Большой интерес представляют гипогликемические средства, эффективные при приеме внутрь. Получены они синтетическим путем и относятся к 2 группам химических соединений.
I. Производные сульфонилмочевины
1. Средней продолжительности действия (8-24 ч) Бутамид
2. Длительного действия (24-60 ч) Хлорпропамид Глибенкламид
Глипизид II. Производные бигуанида Метформин
Механизм гипогликемического действия производных сульфонилмочевины связан с их способностью блокировать АТФ-зависимые К+-каналы (схема 20.2). Это приводит к открыванию потенциалзависимых Са2+-каналов, увеличению внутриклеточного содержания ионов кальция и повышению высвобождения из В-клеток инсулина. Установлено, что при этом повышается чувствительность В-клеток к глюкозе и аминокислотам, которые стимулируют продукцию инсулина. Таким образом, действуют эти препараты опосредованно, повышая секрецию инсулина.
Производные сульфонилмочевины абсорбируются из пищеварительного тракта относительно быстро и полно.
Одним из первых препаратов этой группы является бутамид (толбутамид, растинон).
Переносится бутамид обычно хорошо. Однако при его применении могут возникать побочные эффекты (диспепсические расстройства, аллергические реакции, редко - лейкопения, тромбоцитопения, угнетение функции печени). Возможно привыкание к бутамиду.
Хлорпропамид (диабарил, орадиан) отличается от бутамида более высокой активностью и более длительным действием. В организме подвергается биотрансформации с образованием активных метаболитов. Хлорпропамид и продукты его превращения выделяются почками. Хлорпропамид чаще, чем другие сульфаниламиды, вызывает разнообразные побочные эффекты. Так, нередко наблюдается непереносимость этилового спирта в связи с нарушением его мета- болизма (возникают выраженное покраснение кожи лица и другие симптомы). Отмечаются задержка воды в организме и гипонатриемия, диспепсические нарушения, кожные аллергические реакции, холестаз, изредка - угнетение крове- творения.
К числу препаратов длительного действия относятся также глибенкламид (манинил) и глипизид. По механизму действия они аналогичны бутамиду и хлорпропамиду. Основные различия касаются фармакокинетики (табл. 20.6). Назначают их за 30 мин до еды 1 раз в сутки. Наиболее быстродействующим препаратом является глипизид.
Переносятся препараты хорошо. Они могут вызывать диспепсические расстройства (тошноту, рвоту, диарею и др.), кожные аллергические реакции, редко - угнетение кроветворения.
К производным сульфонилмочевины относится также гликлазид (диабетон). Он вызывает выраженное снижение содержания глюкозы в крови и укорачивает время от момента приема пищи до начала секреции инсулина. Препарат интересен и тем, что наряду с гипогликемическим действием оказывает положительное влияние на микроциркуляцию. Последнее объясняется уменьшением гликлазидом адгезии и агрегации тромбоцитов и его нормализующим влиянием на проницаемость сосудистой стенки. Не приводит к увеличению массы тела и даже способствует ее снижению (при правильном пищевом режиме).
Хорошо всасывается из пищеварительного тракта. Максимальная концентрация в плазме крови определяется примерно через 4 ч. Значительная часть связывается с белками плазмы крови. Метаболизируется в печени. t1/2 ~ 12 ч. Выводится преимущественно в виде метаболитов почками. Из побочных эффектов возможны диспепсические явления, редко отмечаются тромбоцитопения, лейкопения, агранулоцитоз, анемия, аллергические реакции.
Таблица 20.6. Фармакокинетика ряда производных сульфонилмочевины
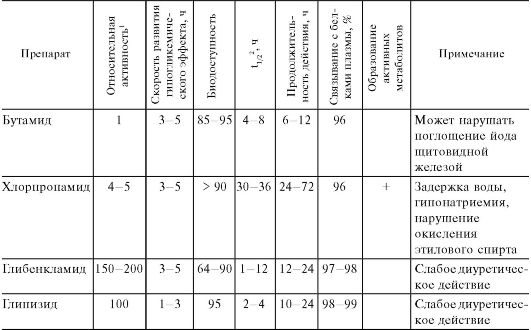
1 Активность дана на основании сопоставления средних терапевтических доз препаратов. По максимальному гипогликемическому действию (в применяемых терапевтических дозах) хлорпропамид, глибенкламид и глипизид примерно равноэффективны; бутамид менее эффективен.
2 Снижение концентрации веществ в плазме крови на 50%.
Применяют производные сульфонилмочевины при сахарном диабете 2 типа (инсулиннезависимом).
Аналогичным препаратом, способствующим высвобождению инсулина, является репаглинид (производное бензойной кислоты).
Для энтерального введения предложен новый препарат натеглинид (старликс), являющийся производным D-фенилаланина. Он блокирует АТФ-зависимые К+-каналы преимущественно в B-клетках поджелудочной железы. Возникающая при этом деполяризация мембраны приводит к открыванию Са2+-каналов и увеличению секреции инсулина. Принимают натеглинид внутрь перед едой. Действует он быстро и кратковременно. Биодоступность ~ 73%. t1/2 ~ 1,5 ч. Метаболизируется натеглинид в печени. Большая часть препарата и его метаболитов выводятся в первые 6 ч (в основном почками).
Применяется при 2 типе сахарного диабета для стимуляции первой фазы секреции инсулина после приема пищи (для подавления постпрандиальной1 гипергликемии). Переносится препарат хорошо. Гипогликемия возникает редко.
Показано, что при приеме пищи из тонкой кишки высвобождаются гормоны, регулирующие уровень глюкозы - глюкозозависимый инсулинотропный гормон (GIP2) и глюкагоноподобный пептид (GLP-13). Они получили название инкретины. Для медицинской практики был синтезирован относительно стабильный аналог глюкагоноподобного пептида - эксенатид. Это первый инкретиномиметик, для лечения диабета 2 типа. Эксенатид (как и GLP-1) является агонистом GLP-1 рецепторов. Он усиливает секрецию инсулина, стимулируемую глюкозой при гипергликемии. Вводят эксенатид подкожно 2 раза в день; t1/2 ~ 2,4 ч. Выделяется почками. К наиболее частым побочным эффектам относятся тошнота, рвота, понос, гипогликемия.
Из группы бигуанидов в медицинской практике применяется метформин (сиофор). Механизм его действия не совсем ясен. Основным считается способность метформина подавлять глюконеогенез в печени. Полагают также, что он способствует поглощению глюкозы мышцами, но это не приводит к образованию гликогена. В мышцах накапливается молочная кислота (очевидно, за счет стимуляции анаэробного гликолиза). Поглощение глюкозы усиливается также клетками жировой ткани. Имеются данные, что в небольшой степени метформин задерживает всасывание углеводов в кишечнике.
За счет анорексигенного действия метформин понижает массу тела. Несколько снижает содержание триглицеридов и холестерина в плазме крови.
Всасывается из кишечника хорошо. Биодоступность 50-60%. В организме не метаболизируется, с белками плазмы крови не связывается. Выделяется в основном почками в неизмененном виде. t1/2 = 1,5-3 ч. Вводится 2-3 раза в день.
Побочные эффекты часто возникают со стороны желудочно-кишечного тракта (тошнота, рвота, диспепсия, металлический привкус во рту, диарея и др.). В отличие от производных сульфонилмочевины при применении метформина гипогликемия отмечается очень редко. Молочнокислый ацидоз возникает лишь у единичных пациентов, но относится к серьезным осложнениям. Чтобы этого избежать, следует использовать препарат в минимальных эффективных дозах и не назначать его при почечной недостаточности.
1От англ. prandial - обеденный. Postprandial - происходящий после приема пищи. 2GIP от glucose-dependent insulinotropic peptide. 3GLP-1 от glucagon-like peptide.
Метформин применяется при сахарном диабете 2-го типа. Метформин часто используют в комбинации с гипогликемическими средствами иного механизма действия. Например, выпускается препарат глибомет, включающий глибенкламид и метформин.
Дозируют гипогликемические средства по изменению содержания сахара в крови и моче. Для каждого больного следует подбирать индивидуальную дозу, в которой препарат при систематическом применении обеспечивает стойкое снижение содержания глюкозы в крови до необходимого уровня. Назначение гипогликемических средств необходимо сочетать с рациональной диетой с ограниченным содержанием углеводов.
Основное осложнение, типичное для большинства противодиабетических средств, - это гипогликемия. Она возникает при передозировке препаратов или при нарушении пищевого режима. В тяжелых случаях может развиться гипогликемический шок. Гипогликемию легкой степени можно компенсировать приемом сахара или пищи, богатой углеводами. При необходимости парентерально вводят глюкозу. Гипергликемическим эффектом обладают также адреналин и глюкагон.
В настоящее время начали применять новый тип противодиабетических средств, повышающих чувствительность клеток к инсулину. Такие препараты (производные тиазолидиндиона - розиглитазон и пиоглитазон) представляют интерес при недостаточной продукции эндогенного инсулина, а также при развитии к нему резистентности1 . Эти препараты взаимодействуют со специальными ядерными рецепторами, что повышает транскрипцию некоторых инсулинчувствительных генов и в итоге снижается резистентность к инсулину. Повышается захват тканями глюкозы, жирных кислот, возрастает липогенез, уменьшается глюконеогенез.
Новое направление в лечении сахарного диабета - создание препаратов, затрудняющих всасывание углеводов в кишечнике. Одним из таких препаратов является акарбоза. Принцип действия акарбозы заключается в ингибировании кишечного фермента α-глюкозидазы. Это задерживает всасывание большинства углеводов (кроме лактозы). Избыточные количества непереваренных углеводов (крахмала, сукразы, декстринов, мальтозы) поступают в толстую кишку, где под влиянием микроорганизмов происходит их расщепление с образованием газов. Метеоризм отмечается обычно у 20-30% пациентов. Примерно у 3% больных развивается выраженная диарея. При монотерапии акарбозой (ее принимают в самом начале еды) выраженной гипогликемии не возникает. Однако при ее сочетании с инсулином или производными сульфонилмочевины гипогликемический эффект усиливается. Акарбоза из кишечника всасывается плохо. В связи с тем, что она нарушает абсорбцию метформина, такое сочетание нерационально.
Одним из важных направлений является поиск веществ, уменьшающих токсические эффекты глюкозы при сахарном диабете (нейропатия, ретинопатия, нефропатия). Поскольку неблагоприятные эффекты связаны с превращением глюкозы в организме во фруктозу, а затем в сорбитол, задача заключается в блокировании данного метаболического пути. Для этих целей созданы первые инги-
1 Первый препарат этой группы - троглитазон - может вызывать гепатотоксический эффект, связанный с возможной идиосинкразией к нему. Поэтому, несмотря на эффективность этого препарата, применение его прекращено. В англоязычной литературе такие препараты нередко называют «insulin sensitizers*.
биторы алдозредуктазы (фермент, превращающий сахара в полиолы), однако оценить их клиническую значимость пока затруднительно.
Гормон поджелудочной железы глюкагон продуцируется специальными А-клетками островков Лангерганса (панкреатических островков). Представляет собой полипептид, состоящий из остатков 29 аминокислот. Аналогичный глюкагону гормон энтероглюкагон обнаружен в стенке двенадцатиперстной и тощей кишок, а также желудка. Продукция глюкагона регулируется содержанием глюкозы в крови, составом пищи и кишечными гормонами. Действует глюкагон кратковременно, так как быстро разрушается глюкагоназой в печени, почках, крови и других тканях (концентрация его в плазме снижается на 50% менее чем за 7 мин).
Влияние глюкагона на углеводный обмен проявляется гипергликемией. Связано это с усилением гликогенолиза и гликонеогенеза в печени. Эффект глюкагона основан на его способности взаимодействовать со специфическими рецепторами, связанными с Gs-белками. При этом стимулируется аденилатциклаза и повышается содержание цАМФ (рис. 20.6); в результате активируется фосфорилаза и угнетается гликогенсинтаза. Высвобождение глюкозы из печени возрастает. Одновременно повышается гликонеогенез - синтез глюкозы из неуглеводных прекурзоров (лактата, пирувата, ряда аминокислот и других соединений).
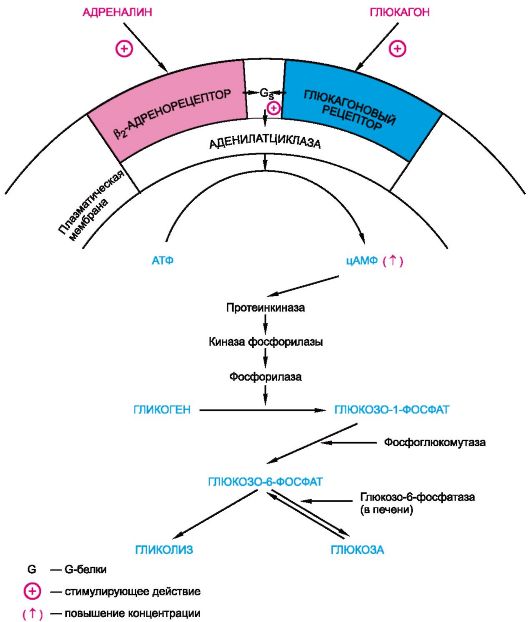
Рис. 20.6. Гликогенолитическое действие глюкагона и адреналина (схема).
Глюкагон оказывает также выраженное влияние на сердечно-сосудистую систему. Основные эффекты глюкагона: положительное инотропное действие, тахикардия, облегчение атриовентрикулярной проводимости. Глюкагон повышает сократительную активность миокарда, что приводит к увеличению сердечного выброса. Желудочковые аритмии под влиянием глюкагона не возникают.
Глюкагон повышает содержание цАМФ в миокарде. Стимулирующее действие глюкагона на аденилатциклазу миокарда не устраняется α-адреноблокаторами, что свидетельствует о существовании различных рецепторов для глюкагона и катехоламинов. Кроме того, глюкагон повышает высвобождение адреналина из мозгового слоя надпочечников, стимулирует секрецию гормона роста, а также кальцитонина (возникают гипокальциемия и гиперкальциурия).
Применяют глюкагон редко. Вводят парентерально при гипогликемической коме, а также внутривенно при сердечной недостаточности и кардиогенном шоке. В последних двух случаях лимитирующим моментом является кратковременность действия глюкагона. Кроме того, следует учитывать, что его кардиотоническое действие сопровождается повышением потребления сердцем кислорода.
Препараты
Название | Средняя терапевтическая доза1 для взрослых; путь введения | Форма выпуска |
Бутамид - Butamidum | Внутрь 0,5-1 г | Таблетки по 0,25 и |
Хлорпропамид - Chlorpropamidum | Внутрь 0,25-0,5 г | Таблетки по 0,1 и |
Глибенкламид - Glibenclamide | Внутрь 0,0025-0,01 г | Таблетки по 0,0025; 0,0035 и |
Глипизид - Glipizide | Внутрь 0,0025-0,005 г | Таблетки по |
Метформин - Metformin | Внутрь | Таблетки по |
Дозы подбираются индивидуально.
20.6. ПРЕПАРАТЫ ГОРМОНОВ КОРЫ НАДПОЧЕЧНИКОВ (КОРТИКОСТЕРОИДЫ)
Кора надпочечников продуцирует более 40 стероидов. Многие из них играют важную биологическую роль. Ряд кортикостероидов жизненно необходим (гидрокортизон, кортикостерон, альдостерон). Обычно кортикостероиды подразделяют на 3 группы.
1. Глюкокортикоиды Гидрокортизон 11-Дегидрокортикостерон Кортикостерон
2. Минералокортикоиды Альдостерон
11-Дезоксикортикостерон 11-Дезокси-17-оксикортикостерон
3. Половые гормоны Андростерон Андростендион Эстрон Прогестерон
Кортикостероиды синтезируются из холестерина. Биосинтез и выделение глюкокортикоидов контролируются в основном АКТГ передней доли гипофиза (по принципу отрицательной обратной связи). Продукция минералокортикоидов зависит от общего объема экстрацеллюлярной жидкости и содержания в плазме ионов натрия и калия. Важную роль играет также система ренин-ангиотензин. АКТГ имеет меньшее значение.
Большая часть кортикостероидов подвергается химическим превращениям в печени, где они образуют конъюгаты с остатками глюкуроновой и серной кислот. Выделяются с мочой.
Половые гормоны представлены в специальном разделе; здесь рассматриваются только глюко- и минералокортикоиды (табл. 20.7).
Таблица 20.7. Основные гормоны коры надпочечников, их препараты и синтетические аналоги
Кортикостероиды | Гормоны | Препараты |
Глюкокортикоиды | Гидрокортизон Кортикостерон | Препараты естественных гормонов и их эфиров Гидрокортизон Гидрокортизона ацетат Синтетические препараты Преднизолон Дексаметазон Триамцинолон Синафлан (флуоцинолона ацетонид) Флуметазона пивалат Беклометазон |
Минералокортикоиды | Альдостерон 11-Дезоксикортико- стерон | Дезоксикортикостерона ацетат Дезоксикортикостерона триметилацетат |
20.6.1. ГЛЮКОКОРТИКОИДЫ
Действуют глюкокортикоиды внутриклеточно. Они взаимодействуют со специфическими рецепторами в цитоплазме клеток. При этом рецептор «активируется», что приводит к его конформационным изменениям. Образовавшийся комплекс «стероид+рецептор» проникает в ядро клетки и, связываясь с ДНК, регулирует транскрипцию определенных генов. Это стимулирует образование специфических иРНК, которые влияют на синтез белков и ферментов.
Глюкокортикоиды (гидрокортизон и др.) оказывают выраженное и многообразное влияние на обмен веществ. Со стороны углеводного обмена это проявляется повышением содержания глюкозы в крови, что связано с более интенсивным гликонеогенезом в печени. Возможна глюкозурия.
Утилизация аминокислот для гликонеогенеза приводит к угнетению синтеза белка при сохраненном или несколько ускоренном его катаболизме (возникает отрицательный азотистый баланс). Это является одной из причин задержки регенеративных процессов (кроме того, подавляются клеточная пролиферация и фибробластическая функция). У детей нарушается формирование тканей (в том числе костной), замедляется рост.
Влияние на жировой обмен проявляется перераспределением жира. При систематическом применении глюкокортикоидов значительные количества жира накапливаются на лице (лунообразное лицо), дорсальной части шеи, плечах.
Типичны изменения водно-солевого обмена. Глюкокортикоиды обладают минералокортикоидной активностью: задерживают в организме ионы натрия (увеличивается их реабсорбция в почечных канальцах) и повышают выделение (секрецию) ионов калия. В связи с задержкой ионов натрия возрастают объем плазмы, гидрофильность тканей, повышается артериальное давление. Больше выводится ионов кальция (особенно при повышенном содержании его в организме). Возможен остеопороз.
Глюкокортикоиды оказывают противовоспалительное и иммунодепрессивное действие (см. главы 26 и 27).
Противовоспалительный эффект глюкокортикоидов связан с их влиянием на образование медиаторов воспаления, на сосудистый компонент, а также на клетки, участвующие в воспалении. Под влиянием глюкокортикоидов суживаются мелкие сосуды и уменьшается экссудация жидкости. Сокращается накопление в зоне воспаления лейкоцитов, снижается активность макрофагов и фибробластов. Уменьшается продукция простаноидов, лейкотриенов и фактора, активирующе-
го тромбоциты (ФАТ). Последнее обусловлено ингибированием фосфолипазы А2. В данном случае стероиды действуют опосредованно. Они индуцируют биосинтез в лейкоцитах специальных белков липокортинов (синоним: аннексины), которые и ингибируют указанный фермент. Кроме того, глюкокортикоиды уменьшают экспрессию индуцированной циклооксигеназы (ЦОГ-2).
Иммунодепрессивный эффект глюкокортикоидов связан с подавлением активности Т- и В-лимфоцитов, уменьшением продукции ряда интерлейкинов и других цитокинов, а также содержания комплемента в плазме крови, снижением уровня циркулирующих лимфоцитов и макрофагов, а также с угнетающим влиянием на фактор, ингибирующий миграцию (МИФ).
При применении препаратов глюкокортикоидов изменяется кроветворение. Характерно уменьшение в крови количества эозинофилов и лимфоцитов. Одновременно возрастает содержание эритроцитов, ретикулоцитов и нейтрофилов. Глюкокортикоиды оказывают угнетающее влияние на гипоталамо-гипофизарнонадпочечниковую систему (по принципу отрицательной обратной связи) и вследствие этого уменьшают продукцию АКТГ. Развивающаяся при этом недостаточность коры надпочечников особенно ярко проявляется при резкой отмене приема глюкокортикоидов.
Могут возникать нарушения высшей нервной деятельности. Проявляется это эйфорией, психомоторным возбуждением, психическими реакциями.
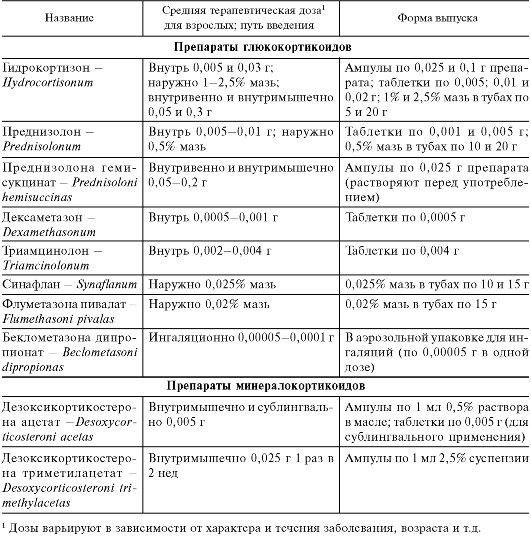
В качестве лекарственного средства используют естественный гидрокортизон или его эфиры (ацетат, сукцинат). Применяют препараты гидрокортизона парентерально и местно в мазях; внутрь и внутримышечно назначают редко. При недостаточности надпочечников и при других экстренных показаниях следует внутривенно вводить водорастворимый препарат гидрокортизона гемисукцинат (сополкорт).
Другие глюкокортикоиды, применяемые в медицинской практике, представляют собой аналоги и производные естественных гормонов. По фармакологическим свойствам они сходны с гидрокортизоном. Отличаются от последнего соотношением противовоспалительной и минералокортикоидной активности, а некоторые препараты (синафлан, флуметазона пивалат) - низкой всасываемостью при накожном применении.
Преднизолон (дегидрированный аналог гидрокортизона) по противовоспалительной активности превосходит гидрокортизон в 3-4 раза; в несколько меньшей степени, чем гидрокортизон, задерживает в организме ионы натрия. Для внутривенного введения используют водорастворимый преднизолона гемисукцинат.
Выпускается также производное преднизолона метилпреднизолон (метипред). Минералокортикоидная активность выражена у него в небольшой степени. Имеются препараты метилпреднизолона пролонгированного действия.
Метилпреднизолона ацепонат (адвантан) используется местно в виде мазей, крема, эмульсии. Он легко проникает через роговой слой кожи. Обладает выраженной противовоспалительной и противоаллергической активностью, значительно превосходящей таковую преднизолона. Применяется 1 раз в сутки.
Системные эффекты препарата незначительны, так как с кожной поверхности всасывается менее 1%. Кроме того, он быстро инактивируется в печени.
Атрофии кожи практически не вызывает или она минимальна, чем существенно отличается от фторсодержащих глюкокортикоидов.
Более благоприятны соотношения между противовоспалительной и минералокортикоидной активностью у фторсодержащих производных преднизолона - дексаметазона и триамцинолона. Дексаметазон (дексазон) как противовоспа-
лительное средство примерно в 30 раз активнее гидрокортизона, при этом влияние на водно-солевой обмен минимальное. Имеется водорастворимый препарат дексаметазона для внутривенного и внутримышечного введения (дексамета- зон-21-фосфата натриевая соль). Сходным с дексаметазоном препаратом является бетаметазон.
Триамцинолон (полкортолон) как противовоспалительное средство активнее гидрокортизона примерно в 5 раз. На выведение ионов натрия, хлора, калия и воды практически не влияет. Однако триамцинолон может вызывать другие побочные эффекты: атрофию мышц, потерю аппетита, депрессивные состояния.
Прямым показанием к применению препаратов глюкокортикоидов является острая и хроническая недостаточность надпочечников. Однако наиболее широко их используют в качестве противовоспалительных и противоаллергических средств. Благодаря этим свойствам глюкокортикоиды с успехом применяют при коллагенозах, ревматизме, воспалительных заболеваниях кожи (экзема и др.), аллергических состояниях (например, при бронхиальной астме, сенной лихорадке), некоторых заболеваниях глаз (ириты, кератиты). Их назначают также при лечении острых лейкозов. Нередко в медицинской практике глюкокортикоиды используют при шоке. Иммунодепрессивное действие может быть полезным для подавления иммунных реакций при пересадке органов и тканей.
Глюкокортикоиды широко используют при различных кожных заболеваниях с выраженным воспалительным компонентом. Однако большинство отмеченных препаратов всасываются при накожном нанесении и, оказывая резорбтивное действие, вызывают нежелательные побочные эффекты. В связи с этим возникла необходимость в препаратах, плохо всасывающихся при местном применении. Такие глюкокортикоиды были синтезированы. Это производные преднизолона, содержащие в своей молекуле по 2 атома фтора, - синафлан (флуоцинолона ацетонид) и флуметазона пивалат. Они обладают высокой противовоспалительной, противоаллергической и противозудной активностью. Применяют их только местно в мазях1, кремах. Они очень мало всасываются через кожу и практически не оказывают резорбтивного действия. Следует, однако, учитывать, что, помимо терапевтического эффекта, такие препараты снижают сопротивляемость кожи и слизистых оболочек и могут быть причиной суперинфекции. Поэтому считают рациональным сочетать их с противомикробными средствами, например с неомицином (мази «Синалар-Н», «Локакортен-Н»).
Для местного применения рекомендован глюкокортикоидный препарат будесонид (апулеин), выпускаемый в виде мази и крема. Всасывание активного вещества из мази происходит медленнее, чем из крема. В связи с этим местный противовоспалительный эффект сохраняется более продолжительно при использовании препарата на вазелиновой основе. Будесонид применяется также в виде порошка для ингаляций (бенакорт).
К препаратам глюкокортикоидов, которые практически не оказывают системного действия, относится также беклометазона дипропионат2, применяющийся в виде ингаляций главным образом при бронхиальной астме и вазомоторном рините (поллинозе). Для ингаляций предназначен также глюкокортикоид флутиказона пропионат (фликсотид), практически не оказывающий системного
1 Синафлан (флуоцинолона ацетонид) является действующим началом мазей «Синалар», «Синалар-Н», «Флуцинар», флуметазона пивалат - мазей «Локакортен», «Лоринден С», «Локасален», «Локакортен-Н».
2 Выпускается также в виде порошка в ингаляторе с дозирующим устройством (бекотид, бекодиск, беклофорте).
действия (биодоступность при ингаляционном пути введения около 1%). Выпускается в виде аэрозоли или мелкодисперсной пудры в ингаляторах с дозирующим устройством. Применяют при бронхиальной астме. Назначают 2 раза в день1.
Побочные эффекты, как правило, являются проявлением основных свойств глюкокортикоидов, но степень их превышает физиологические нормы. Так, наличие минералокортикоидной активности, приводящее к нарушению электролитного баланса, может быть причиной задержки в тканях избыточных количеств воды, развития отеков, повышения артериального давления. Возможны значительное увеличение содержания сахара в крови, нарушение распределения жира. Замедляется процесс регенерации, возможны изъязвление слизистой оболочки желудочно-кишечного тракта, остеопороз. Снижается сопротивляемость к инфекциям. Отмечены психические расстройства, нарушения менструального цикла и другие нежелательные эффекты.
Известны и антагонисты глюкокортикоидов. Одни препараты ингибируют их синтез (метирапон, митотан), другие - блокируют рецепторы глюкокортикоидов (мифепристон, ранее известный как антагонист гестагенов). Их используют иногда при синдроме Кушинга2, а также для исследования продукции кортикотропина (метирапон). Митотан, являющийся токсичным препаратом, назначают только при неоперабельной опухоли коры надпочечников.
20.6.2. МИНЕРАЛОКОРТИКОИДЫ
Естественными минералокортикоидами являются альдостерон и 11-дезокси- кортикостерон. Основной минералокортикоид альдостерон по влиянию на обмен электролитов превосходит 11-дезоксикортикостерон в 20-30 раз. Альдостерон аналогично глюкокортикоидам связывается с рецепторами, которые локализуются внутриклеточно. Главным проявлением физиологической актив- ности минералокортикоидов является влияние на водно-солевой обмен. Воздей- ствуя на дистальные отделы нефрона, минералокортикоиды повышают обратное всасывание ионов натрия и изоосмотических количеств воды. Одновременно повышается секреция ионов калия (см. главу 16).
Углеводный обмен минералокортикоиды изменяют незначительно. Противовоспалительные и противоаллергические свойства у них отсутствуют.
Первоначально с лечебной целью был рекомендован дезоксикортикостерона ацетат (дезоксикортона ацетат), так как альдостерон малодоступен. В основном дезоксикортикостерон вводят внутримышечно или имплантируют подкожно в виде таблеток. Более продолжительным эффектом обладает дезоксикортикостерона триметилацетат. В настоящее время в качестве препарата с минералокортикоидной активностью используется в основном фторгидрокортизона ацетат (флуорокортизон, флоринеф). Он оказывает также выраженное противовоспалительное действие. Вводится внутрь.
1 Новое направление в создании локально действующих глюкокортикоидов заключается в синтезе соединений, которые при абсорбции с места введения быстро инактивируются ферментами организма. Системное действие и, соответственно, побочные эффекты у подобных препаратов отсутствуют или проявляются в небольшой степени. К таким веществам относятся лотепреднол (применяется местно при аллергических процессах в офтальмологии), а также циклезонид, рекомендованный для лечения бронхиальной астмы (вводится ингаляционно). Эту группу препаратов в англоязычной литературе называют «soft steroids» (от англ. soft - мягкий, нежный).
2 Возникает при гиперфункции надпочечников или длительном лечении кортикостероидами. Характеризуется ожирением (отложение жира на животе, задней поверхности шеи, лунообразное лицо),
Применяют минералокортикоиды при хронической недостаточности коры надпочечников (в том числе при болезни Аддисона). Кроме того, их используют при миастении, адинамии, так как они повышают тонус и работоспособность мышц.
Побочные эффекты связаны с чрезмерной задержкой в организме ионов натрия и воды. Появляются отеки, пастозность тканей, асцит1. Повышается артериальное давление. В тяжелых случаях может развиваться левожелудочковая недостаточность с отеком легких.
Существуют антагонисты минералокортикоидов. Некоторые нарушают их синтез (например, метирапон), однако действуют неизбирательно и одновременно угнетают синтез глюкокортикоидов. Вместе с тем имеются антагонисты, блокирующие специфические рецепторы и избирательно устраняющие эффекты минералокортикоидов на почечные канальцы. К таким антагонистам относится спиронолактон, используемый в качестве диуретика (см. главу 16).
Препараты
1 Накопление жидкости в полости брюшины. От греч. askos - мех для хранения жидкости.
20.7. ПРЕПАРАТЫ ПОЛОВЫХ ГОРМОНОВ, ИХ ПРОИЗВОДНЫХ, СИНТЕТИЧЕСКИХ ЗАМЕНИТЕЛЕЙ И АНТАГОНИСТОВ
20.7.1. ПРЕПАРАТЫ ГОРМОНОВ ЖЕНСКИХ ПОЛОВЫХ ЖЕЛЕЗ
В яичниках гормоны вырабатываются фолликулами (эстрогены) и желтым телом (гестагены). Основным фолликулярным гормоном является эстрадиол, продуцируемый в процессе развития яйцевых клеток. Из эстрадиола в организме (преимущественно в печени) образуются эстрон и эстриол, которые обнаруживаются в крови и моче. По химическому строению это соединения стероидного ряда. Эстрогены необходимы для развития половых органов и вторичных половых признаков. Под их влиянием происходит также пролиферация эндометрия в первой половине менструального цикла.
После созревания яйцеклетки фолликул разрывается - наступает овуляция. На месте фолликула образуется желтое тело. Основным гормоном желтого тела является прогестерон. В печени он превращается в прегнандиол, который и выделяется с мочой1. Гестагены (прогестагены), как и эстрогены, относятся к соединениям стероидного ряда. Гестагены способствуют дальнейшей трансформации слизистой оболочки матки во второй половине менструального цикла (секреторная фаза), а при оплодотворении яйцеклетки - формированию децидуальной оболочки и плаценты. Таким образом, подготавливаются условия для внутриутробного развития плода. В связи с этим гормон желтого тела нередко называют гормоном беременности. Источником гестагенных и эстрогенных гормонов является также плацента. Последняя продуцирует гонадотропный хорионический гормон (лютеинизирующий), сходный по характеру действия с соответствующим по функции гормоном передней доли гипофиза. Если оплодотворения яйцеклетки не наступает, желтое тело подвергается обратному развитию и наступает менструация - отторжение слизистой оболочки матки. Регулируется продукция гормонов половых желез гонадотропными гормонами передней доли гипофиза.
Действуют эстрогены и гестагены внутриклеточно, связываясь со специфическими рецепторами. Основная локализация действия - ядро клетки, где эстроген- или гестаген-рецепторный комплекс взаимодействует с ДНК и таким путем влияет на синтез белка. Наибольшее количество эстрогенных и гестагенных (прогестагенных) рецепторов находится в матке, влагалище, грудных железах, а также в гипоталамусе и передней доле гипофиза.
Специфическая активность препаратов женских половых гормонов иногда определяется методом биологической стандартизации. Эстрогены испытывают на кастрированных белых мышах или крысах и оценивают их по способности вызывать течку (эструс). О действии эстрогенов судят по характеру мазка из содержимого влагалища животного. В период покоя (анэструс) в мазке определяются слизь, лейкоциты и единичные эпителиальные клетки с ядрами. В период течки в мазке обнаруживается большое количество безъядерных ороговевших эпителиальных клеток. Одна единица действия (1 ЕД) соответствует активности 0,1 мкг эстрона.
Биологическую стандартизацию гестагенов проводят на неполовозрелых крольчихах. По определенной схеме животным сначала вводят эстрон, а затем - прогестерон. Развивается так называемая ложная беременность. Изменения слизистой оболочки матки должны соответствовать 8-му дню беременности (определяются гистологически). Одна единица действия (1 ЕД) равна активности 1 мг кристаллического прогестерона.
1 Продукты превращения эстрогенов и гестагенов выделяются почками в виде конъюгатов с глюкуроновой и серной кислотами.
а) Эстрогенные и антиэстрогенные препараты
Химически препараты эстрогенов1 подразделяют на стероиды (естественные гормоны и их производные) и соединения нестероидной структуры (синтетические препараты) (табл. 20.8; см. химические структуры).
Таблица 20.8. Половые гормоны, их препараты, синтетические аналоги и заменители, антагонисты
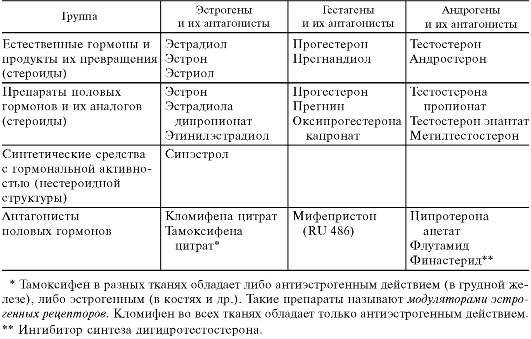
Из эстрогенов стероидного строения в медицинской практике применяется эстрон (фолликулин), получаемый из мочи беременных женщин или беременных животных, а также эстрадиол. Последний используют в виде эфиров - бензоата, дипропионата, валерата. Эстрадиола дипропионат активнее эстрона и действует значительно продолжительнее. Так, если эстрон назначают ежедневно, то эстрадиола дипропионат - 1 раз в 2-4 дня. Вводят эстрон и эфиры эстрадиола внутримышечно в масляных растворах. При приеме внутрь они неэффективны, так как быстро разрушаются в печени.
Существенно отличается от названных средств полусинтетический препарат этинилэстрадиол (микрофоллин). Это наиболее активный эстроген. Если активность эстрона условно принять за 1, то активность этинилэстрадиола соответствует 50. Кроме того, этинилэстрадиол эффективен при приеме внутрь, так как этинильная группировка предохраняет его от инактивации в печени. Продолжительность действия препарата невелика (принимают 1-2 ра-за в день).
Полусинтетический эстроген местранол в организме превращается в этинилэстрадиол. Принимают его внутрь. Он входит в состав ряда контрацептивов.
При энтеральном введении эффективны также синтетические средства нестероидной структуры, обладающие эстрогенной активностью. Одно из них - производное гексана синэстрол (гексэстрол). По активности он аналогичен эстрону. Назначают его внутрь и внутримышечно.
1 Эструс - течка. От греч. oistros - страсть, ярость, genos - рождение.
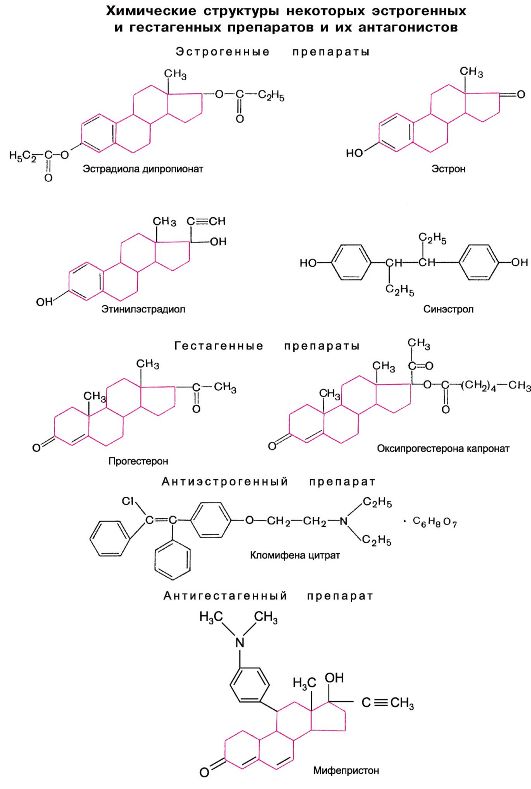
Применяют эстрогены при недостаточной функции яичников (при нарушении менструального цикла - аменорее1, дисменорее2, при посткастрационных расстройствах), для подавления лактации в послеродовом периоде. Эстрогены (например, синэстрол) используют в комплексной терапии больных раком предстательной железы (см. главу 34), а также раком молочной железы (у женщин стар-
1 Отсутствие менструаций в период половой зрелости. От греч. а - отрицание, men - месяц, rheo - теку.
2 Нарушение менструаций. Dis (греч.) - приставка, обозначающая нарушение функций.
ше 60 лет). Эстрогены входят в состав комбинированных контрацептивных средств (см. ниже).
Заместительная гормональная терапия широко используется при климактерических расстройствах или при хирургическом удалении яичников. С этой целью применяют либо чисто эстрогенные препараты - прогинова-21 (содержит эстрадиола валерат), климара (пластырь, содержащий эстрадиол и обеспечивающий необходимый эффект в течение 7 дней), либо сочетания эстрогенов с гестагенами (гестагены добавляют для предотвращения гиперплазии эндометрия, которую вызывают эстрогены). Одним из таких комбинированных препаратов является климонорм (9 таблеток содержат эстрадиола валерат, 12 таблеток содержат эстрадиола валерат + левоноргестрел). В этом препарате дозы эстрогена и гестагена подобраны таким образом, чтобы сохранить положительное влияние эстрогенов на обмен липидов, сердечно-сосудистую и центральную нервную системы, усилить их антирезорбтивное действие на кости и одновременно обеспе- чить защиту эндометрия от развития гиперпластических процессов.
В пременопаузе или при хирургическом удалении яичников в молодом возрасте обычно назначают двухфазные препараты в прерывистом режиме. В постменопаузе целесообразно использовать непрерывный режим приема. Для этого существует препарат климодиен, который содержит равные количества эстрадиола валерата и диеногеста - нового гестагена, который характеризуется благоприятным влиянием на обмен веществ и хорошей переносимостью.
При эстрогенной недостаточности в климактерическом периоде используют также препараты дивина, дивитрен, индивина (содержат эстрадиола валерат + медроксипрогестерона ацетат, но в разных дозах) и дивигель (эстрадиола гемигидрат в форме трансдермального геля).
Проведение заместительной гормонотерапии способствует не только снижению или устранению симптомов климактерия, но и оказывает профилактическое и лечебное действие в отношении остеопороза, который возникает при дефиците эстрогенов.
При длительном применении эстрогенов могут возникать маточные кровотечения. Вместе с тем эстрогены повышают свертываемость крови, что может быть причиной тромбоэмболии. Иногда наблюдаются отеки. При введении эстрогенов внутрь возможны тошнота, рвота, диарея. У мужчин эстрогены вызывают феминизацию1, снижают либидо2, половую потенцию.
У женщин в возрасте до 60 лет при опухолях половых органов, молочных желез эстрогены противопоказаны. Их не рекомендуют вводить при эндометрите, склонности к маточным кровотечениям. Следует с осторожностью применять эстрогены при заболеваниях печени, почек.
За последние годы в арсенале практических врачей появилась новая группа препаратов - антиэстрогенные средства. Они представляют собой синтетические вещества нестероидной структуры. Принцип их действия заключается в связывании со специфическими рецепторами, благодаря чему они подавляют эффекты эстрогенов (схема 20.3). В частности, они блокируют эстрогенные рецепторы, участвующие в регуляции функции гипоталамуса (высвобождение рили- зинг-факторов лютеинизирующего и фолликулостимулирующего гормонов) и гипофиза (высвобождение гонадотропных гормонов). При этом нарушается отрицательная обратная связь и эта система активируется. В результате возраста-
1Развитие у мужчины женских вторичных половых признаков. 2Libido (лат.) - влечение (половое).
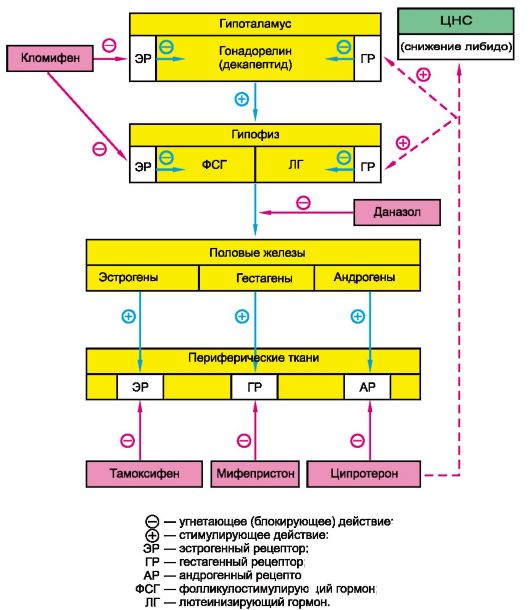
Схема 20.3. Основная направленность действия антагонистов половых гормонов на репродуктивную систему.
Примечание: тамоксифен является антагонистом эстрогенных рецепторов молочной железы.
ет выделение гонадотропных гормонов, что приводит к увеличению размера яичников и повышению их функции. Исходя из этого, подобные препараты, например кломифена цитрат (клостильбегит), применяют в случае бесплодия у женщин. Кроме того, антиэстрогенные средства тамоксифен и торемифен (фарестон) используют при лечении рака грудной железы (см. главу 34).
б) Гестагенные (прогестагенные) и антигестагенные препараты
Все гестагены1 являются стероидами. В качестве лекарственных препаратов используют прогестерон2 или его синтетические производные - оксипрогестерона капронат, медроксипрогестерона ацетат и прегнин. Кроме того, синтезированы препараты с гестагенной активностью, являющиеся производными тестостерона, - норгестрел, норэтиндрон, норэтистерон, диметистерон и др.
Прогестерон влияет на эндометрий, подготавливая его к имплантации яйцеклетки (пролиферативная фаза переходит в секреторную). Он подавляет
1 От лат. gesto - нести (имеется в виду сохранение беременности).
2 Для лечебных целей получают синтетически.
возбудимость миометрия, предупреждает овуляцию, способствует разрастанию железистой ткани молочных желез. Назначают внутримышечно, вводят ежедневно. При приеме внутрь он неэффективен.
К гестагенам длительного действия относится оксипрогестерона капронат (гидроксипрогестерона капронат, гормофорт). Действие его наступает медленнее и продолжается 7-14 дней. Вводят внутримышечно в масляных растворах. Длительно действующим препаратом является также медроксипрогестерона ацетат. Вводят внутримышечно 1 раз в 14 дней. Назначают также энтерально.
Прегнин (этистерон) уступает по активности прогестерону в 5-15 раз. Эффективен при приеме внутрь. Назначают обычно сублингвально. Таблетку держат под языком до полного рассасывания.
Производные тестостерона, обладающие гестагенной активностью (норэтинодрел и др.), предназначены для энтерального введения. Продолжительность их действия 1-3 дня.
Применяют гестагены при недостаточности функции желтого тела для профилактики выкидыша (в первой половине беременности), при нарушениях менструального цикла. Широко используются в качестве контрацептивных средств.
Созданы антагонисты гестагенных гормонов - антигестагенные средства. Некоторые из них внедрены в практическую медицину. Одним из таких препаратов является стероидное производное мифепристон (RU 486). Он связывается с гестагенными рецепторами (например, матки), препятствуя действию гестагенов (прогестерона и др.). Гестагенной (агонистической) активностью мифепристон не обладает. В экспериментах на животных у мифепристона был отмечен антагонизм с глюкокортикоидами. В медицинской практике в основном используют способность мифепристона вызывать аборт. В этих случаях чем раньше назначен мифепристон после наступления беременности, тем выше его эффективность. Для прерывания беременности по медицинским показаниям мифепристон часто назначают в сочетании с простагландинами. Это мотивируется тем, что на фоне мифепристона чувствительность миометрия к простагландинам повышается. Поэтому оба препарата применяют в небольших дозах, что позволяет существенно уменьшить частоту побочных эффектов каждого из них. Антигестагенные средства могут быть также использованы для нормализации менструального цикла.
в) Противозачаточные (контрацептивные) средства для энтерального применения и имплантации
Эта группа препаратов применяется для регуляции рождаемости. Их используют не только для предупреждения нежелательной беременности, но и для планирования времени наступления беременности в зависимости от состояния здоровья и возраста родителей, интервалов между родами, числа имеющихся в семье детей и т.д.
Существуют различные противозачаточные средства и схемы их энтерального применения. Наиболее приемлемыми препаратами, обладающими высокой эффективностью и относительно малой выраженностью побочных эффектов, являются следующие:
1) комбинированные эстроген-гестагенные препараты;
2) препараты, содержащие микродозы гестагенов.
Из эстрогенных препаратов обычно используют этинилэстрадиол. Набор гестагенов довольно разнообразен. Большинство из них относятся к производным
тестостерона (норэтиндрон, норгестрел, левоноргестрел и др.). Выделяют монофазные препараты, в которых дозы эстрогенов и гестагенов постоянны (микрогинон, минизистон, фемоден, диане-35, жанин, логест, регулон, новинет и др.), а также двух- и трехфазные препараты. В последних двух случаях пациентка получает в течение менструального цикла таблетки, в которых варьирует содержание эстрогенов и гестагенов. Это позволяет подбирать оптимальные дозы гормонов, которые обеспечивают колебания их концентраций в крови, наблюдаемые в течение обычного менструального цикла. Такая методика позволяет уменьшить частоту побочных эффектов. К двухфазным препаратам относится антеовин, к трехфазным - триквилар, тризистон, три-регол и др.
Механизм действия препаратов связывают с тем, что они подавляют овуляцию. Происходит это в результате угнетения продукции фолликулостимулирующего и лютеинизирующего гормонов гипофиза и гипоталамического гормона, стимулирующего их биосинтез и высвобождение. Это соответствующим образом отражается на состоянии яичников, которое становится аналогичным таковому при менопаузе. В эндометрии происходят изменения, препятствующие имплантации яйцеклетки (преждевременная регрессия в пролиферативной фазе и др.). Меняется также состав цервикальной слизи, что приводит к снижению активности сперматозоидов.
Эстроген-гестагенные препараты обеспечивают практически 100% контрацептивный эффект. При 28-дневном цикле их назначают с 5-го дня менструального цикла и принимают в течение 21 дня. После прекращения приема этих препаратов репродуктивная функция восстанавливается. Период восстановления зависит от длительности применения контрацептивов и особенностей организма. При длительном использовании контрацептивов этот период может продолжаться несколько месяцев. Применение этих препаратов до беременности, по имеющимся наблюдениям, не сказывается отрицательно на плоде.
Побочные эффекты наблюдаются чаще в начале применения препаратов (в первые 1-2 мес). Затем частота их снижается и достигает 5-10%. Наиболее типичны следующие побочные эффекты: повышение свертываемости крови (риск тромбоза вен и тромбоэмболии), нарушение функций печени, снижение устойчивости к глюкозе, головная боль, головокружение, уплотнение («нагрубание») грудных желез, изменение либидо, тошнота, рвота, кровянистые выделения в межменструальном периоде, увеличение массы тела и др.
Эстроген-гестагенные контрацептивы противопоказаны при тромбоэмболических заболеваниях, нарушениях мозгового кровообращения, опухолях репродуктивной системы, грудных желез, при выраженной дисфункции печени, сахарном диабете, психозах.
Следует учитывать, что эстроген-гестагенные препараты применяют не только как противозачаточные средства, но и с лечебной целью. Так, их используют при нарушениях менструального цикла, при полипозе, эндометриозе и других гинекологических заболеваниях.
Вторая группа противозачаточных средств включает только гестагены в малых дозах. К ним относятся континуин, микролют и др. Механизм их действия не совсем ясен. Считают, что гестагенные контрацептивы изменяют состав и количество цервикальной слизи, снижая проникновение через нее сперматозоидов. Установлено также снижение скорости транспорта яйцеклетки по фаллопиевым (маточным) трубам. Кроме того, отмечены изменения со стороны эндометрия, препятствующие имплантации яйцеклетки. Вместе с тем не ис-
ключено, что определенное значение имеет умеренное угнетение гипоталамо-гипофизарной системы. Контрацептивная эффективность этой группы препаратов несколько ниже, чем комбинированных эстроген-гестагенных препаратов. Отсутствие эстрогенов и низкие дозы гестагенов объясняют меньшую выраженность или отсутствие у них ряда побочных эффектов, свойственных эстроген-гестагенным контрацептивам, например влияния на обмен веществ, способности вызывать тромбофлебиты.
Основные побочные эффекты - появление нерегулярного менструального цикла и межменструальных кровянистых выделений. Иногда возникают тошнота, головная боль, депрессия и др. Однако в целом побочные эффекты значительно менее выражены, чем при использовании эстроген-гестагенных контрацептивов.
Репродуктивная функция восстанавливается обычно через 3 мес после прекращения приема гестагенных контрацептивов.
Для снижения системных побочных эффектов гестагенов предложен препарат мирена, представляющий собой внутриматочную гормоновысвобождающую систему. В ее состав входит контейнер, из которого непрерывно в течение 5 лет высвобождается левоноргестрел, который оказывает местное контрацептивное действие, уплотняя секрет шейки матки и подавляя процесс имплантации яйцеклетки в эндометрий. Мирена характеризуется высокой контрацептивной надежностью и особенно подходит женщинам, страдающим ме- норрагиями и дисменореей вследствие снижения частоты и объема менструальных кровотечений.
Имеются также препараты, содержащие большие дозы эстрогенов или гестагенов1, которые применяют в первые 24-48 ч после полового сношения (так называемые посткоитальные контрацептивы), например постинор (содержит левоноргестрел).
Исследования по совершенствованию противозачаточных средств продолжаются. Основные задачи сводятся к уменьшению побочных эффектов препаратов при 100% контрацепции и созданию препаратов с различной продолжительностью действия. Большой интерес вызывают контрацептивные препараты-депо пролонгированного действия (например, гестаген медроксипрогестерона ацетат; вводят 1 раз в 3 мес). Созданы также силастиковые капсулы с гестагенами (норплант, содержащий левоноргестрел) для подкожной имплантации (1 капсула обеспечивает контрацепцию в течение 5 лет).
Проводятся поиски контрацептивных средств и для мужчин. Такие вещества должны подавлять сперматогенез и созревание спермы. Так, из хлопкового масла получен препарат госсипол. Однако частота побочных эффектов (например, гипокалиемия) при его использовании чрезмерно велика, а у 20% мужчин развивается необратимое бесплодие. Созданы также препараты, влияющие на гипоталамо-гипофизарную регуляцию функции мужских половых желез. Наибольшее внимание привлекает возможность избирательного подавления высвобождения фолликулостимулирующего гормона гипофиза, оказывающего стимулирующее влияние на семенники (сперматогенез) и не изменяющего продукцию тестостерона (см. схему 20.1). Подобный тип действия присущ ингибину, выделенному из семенной жидкости мужчин.
1 Поэтому использовать их надо точно в соответствии с инструкцией (обычно до 4 раз в месяц). В противном случае можно вызвать серьезный гормональный дисбаланс.
20.7.2. ПРЕПАРАТЫ ГОРМОНОВ МУЖСКИХ ПОЛОВЫХ ЖЕЛЕЗ (АНДРОГЕНЫ)1 И АНТИАНДРОГЕННЫЕ СРЕДСТВА
В мужских половых железах интерстициальными клетками Лейдига (гландулоциты яичка) вырабатывается гормон тестостерон (стероидное соединение). Значительная часть тестостерона превращается во многих органах (например, в предстательной железе) в дигидротестостерон, обладающий наибольшим аффинитетом к андрогенным рецепторам, которые локализуются внутриклеточно. Принцип рецепторного действия андрогенов аналогичен таковому других стероидов.
Под влиянием тестостерона развиваются половые органы и вторичные половые признаки, контролируется сперматогенез. Тестостерон оказывает также выраженное влияние на белковый обмен, способствуя синтезу белка (так называемое анаболическое2 действие), увеличивает реабсорбцию в почечных канальцах воды, ионов кальция, натрия, хлора и др. Продукция тестостерона регулируется гонадотропным (лютеинизирующим) гормоном передней доли гипофиза. В печени из тестостерона образуется андростерон (в 10 раз менее активен), обнаруживаемый в моче. В плазме крови примерно 65% циркулирующего тестостерона связано со специфическим глобулином, синтезируемым в печени.
Активность андрогенов иногда определяется биологическим путем. Испытуемый препарат вводят кастрированному петуху и наблюдают за восстановлением атрофированных при кастрации гребня и бородки. Одна единица действия (1 ЕД) соответствует активности 0,1 мг кристаллического андростерона.
В медицинской практике широко применяют эфиры тестостерона: тестостерона пропионат и тестэнат (тестостерона энантат), получаемые синтетическим путем (см. химические структуры). Оба препарата обладают выраженной андрогенной и анаболической активностью. Тестэнат отличается от тестостерона пропионата более медленным развитием эффекта, но значительно большей его продолжительностью. Тестостерона пропионат вводят 1 раз в 2 дня, тестэнат - 1 раз в 3-4 нед. Оба препарата выпускают в масляных растворах для внутримышечных инъекций. При введении внутрь они малоэффективны, так как быстро разрушаются в печени.
Синтетический андроген метилтестостерон по химическому строению и биологическому действию аналогичен тестостерону, но в несколько раз уступает последнему по активности. Преимуществом метилтестостерона является его эффективность при приеме внутрь. Наиболее рационально его сублингвальное введение в виде таблеток, которые держат под языком до полного их рассасывания.
Применяют препараты с андрогенной активностью при недостаточной функции мужских половых желез (при половом недоразвитии, импотенции и других нарушениях), а также у женщин при раке молочной железы и яичников (у женщин до 60 лет), при дисменорее, климактерических расстройствах.
Андрогены могут вызывать побочные эффекты. У женщин наблюдается мускулинизирующий3 эффект (вирилизм4) - огрубение голоса, рост волос по мужскому типу и др. Возможна задержка в организме избыточных количеств воды и ионов натрия. Метилтестостерон может вызвать желтуху.
1От греч. andros - мужчина, genos - род. 2От греч. anabole - подъем. 3От лат. masculinus - мужской. 4От лат. virilis - мужской.
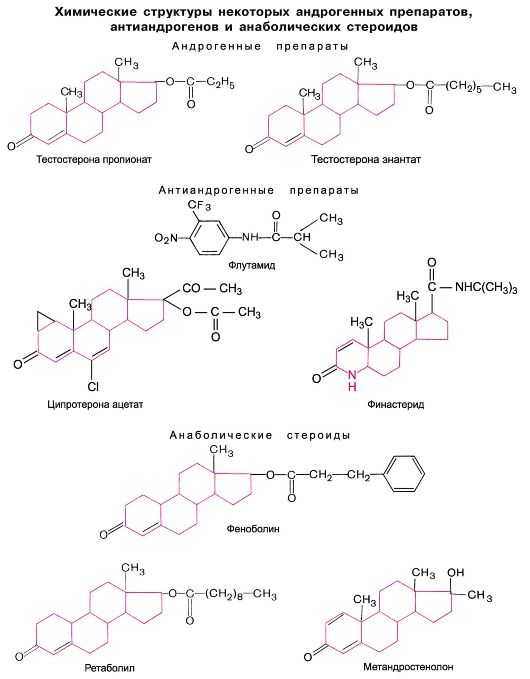
Созданы и антагонисты андрогенных гормонов. В принципе продукцию тестостерона можно уменьшить с помощью препарата гормона гипоталамуса гонадорелина или его синтетического аналога леупрорелина, если создавать их постоянную высокую концентрацию в организме (при этом способе дозирования они подавляют продукцию гонадотропных гормонов передней доли гипофиза). Эти препараты можно использовать при гиперплазии предстательной железы.
Способностью подавлять биосинтез андрогенов обладают также противогрибковые средства кетоконазол и его аналоги (за счет ингибирования цитохрома Р-450, участвующего в синтезе стероидов) и спиронолактон.
Однако в качестве антагонистов андрогенов наибольшее внимание привлекли две группы веществ:
1) блокаторы андрогенных рецепторов (ципротерона ацетат, флутамид);
2) ингибиторы 5α-редуктазы, угнетающие превращение тестостерона в дигидротестостерон (финастерид).
Ципротерона ацетат является производным прогестерона, т.е. относится к числу стероидов. Блокируя андрогенные рецепторы, чувствительные к тестостерону (дигидротестостерону), в периферических тканях-«мишенях» препарат подавляет сперматогенез. После прекращения его введения сперматогенез восстанавливается примерно через 4 мес. Блокируя андрогенные рецепторы в ЦНС, он снижает половое влечение и может вызвать импотенцию. Помимо антиандрогенного действия, ципротерона ацетат обладает некоторой гестагенной активностью, что является причиной снижения продукции гонадотропных гормонов и, следовательно, андрогенов мужскими половыми железами. Одновременно с тестостероном в плазме снижается содержание лютеинизирующего и фолликулостимулирующего гормонов.
Применяют ципротерона ацетат при тяжелом гирсутизме у женщин, при акне, гиперплазии предстательной железы, при гиперсексуальности у мужчин.
Об антиандрогенном препарате нестероидной структуры флутамиде см. в главе 34.
Одним из ингибиторов 5а-редуктазы является финастерид. По химическому строению это гетероциклический стероид (4-азастероид). Указанный фермент способствует переходу тестостерона в дигидротестостерон, что постоянно происходит в ряде тканей (например, в предстательной железе, волосяных фолликулах; рис. 20.7). Имеются данные о том, что при гиперплазии простаты в ней увеличивается содержание дигидротестостерона. Взаимодействие последнего с андрогенными рецепторами в предстательной железе, по-видимому, стимулирует продукцию факторов роста, которые способствуют ее гипертрофии. Являясь конкурентным ингибитором 5а-редуктазы, локализующейся в мембране
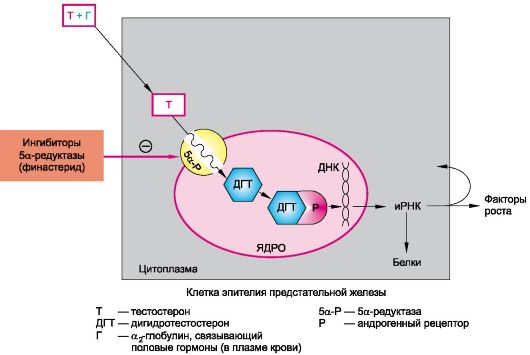
Рис. 20.7. Схема локализации действия ингибиторов 5а-редуктазы.
ядер клеток, финастерид снижает внутриклеточное содержание дигидротестостерона в простате, а также его концентрацию в плазме крови. Основное применение - лечение доброкачественной гиперплазии предстательной железы. Препарат уменьшает размеры железы и примерно у 1/3 пациентов улучшает процесс мочеотделения. На половую потенцию и либидо он обычно не влияет.
Препарат хорошо всасывается из пищеварительного тракта (около 60%). Метаболизируется в печени. ~ 8 ч. Действие сохраняется до 24 ч. Выделяется почками и кишечником.
Весьма эффективен при этой патологии и дутастерид (аводарт), ингибирующий обе изоформы 5α-редуктазы (финастерид ингибирует преимущественно 2-й тип).
20.7.3. АНАБОЛИЧЕСКИЕ СТЕРОИДЫ
Как уже отмечалось, андрогены усиливают синтез белка, т.е. обладают анаболической активностью. Это проявляется в увеличении массы скелетных мышц, ряда паренхиматозных органов, костной ткани. Общая масса тела при этом возрастает. Задерживается выделение из организма азота, фосфора и кальция. Использование анаболического действия препаратов гормонов мужских половых желез лимитирует их андрогенная активность. Поэтому были созданы синтетические средства, у которых преобладают анаболические свойства при менее выраженной андрогенной активности. Они являются стероидными соединениями. Исходя из основного биологического действия и структуры этих соединений, их назвали анаболическими стероидами.
Активность этих препаратов можно устанавливать биологическим путем. Один из методов основан на определении увеличения массы m. levator ani у кастрированных крыс.
В медицинской практике используют ряд анаболических стероидов. К активным длительно действующим препаратам относятся феноболин (нандролона фенилпропионат, дураболин, нероболил) и ретаболил (нандролона деканоат, декадураболин). Феноболин действует в течение 7-15 дней, ретаболил - 3 нед. Эффект их развивается постепенно (для феноболина через 1-2 дня, для ретаболила через 2-3 дня). Вводят препараты внутримышечно в масляном растворе.
Непродолжительное действие оказывает метандростенолон (дианабол, неробол). Его назначают в таблетках ежедневно 1-2 раза в сутки.
Синтезированы и другие анаболические стероиды - оксандролон, станозол, этилэстренол, силаболин.
Анаболические стероиды способствуют синтезу белков. При их применении улучшается аппетит, увеличивается масса тела. При остеопорозе ускоряется кальцификация костей. Благоприятное влияние оказывают эти вещества на процессы регенерации.
Используют анаболические стероиды при кахексии, астении, длительном применении глюкокортикоидов, после лучевой терапии, при остеопорозе, для стимуляции регенераторных процессов (например, при костных переломах).
При применении указанных препаратов возможны побочные эффекты, связанные с их гормональной активностью. Маскулинизирующее влияние у женщин обычно выражено в небольшой степени. Могут отмечаться тошнота, отеки, избыточное отложение кальция в костной ткани, иногда нарушение функции печени. Противопоказаны анаболические стероиды во время беременности, в период лактации, при раке предстательной железы, заболеваниях печени.
Препараты