Кожные и венерические болезни : учебник. Скрипкин Ю.К., Кубанова А.А., Акимов В.Г. - 2011. - 544 с. : ил.
|
|
|
|
23. ПОРАЖЕНИЯ КОЖИ ПРИ БОЛЕЗНЯХ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Из заболеваний соединительной ткани для дерматологов особенно важны красная волчанка, склеродермия и дерматомиозит.
23.1. Красная волчанка
Красная волчанка (lupus erythematodes, эритематоз, рубцующийся эрите-матоз) - сложный аутоиммунный синдром с поражением соединительной ткани, кожи и внутренних органов и выраженной фоточувствительностью.
Эпидемиология. Регистрируется на всех континентах, но среди белых значительно чаще, чем у негроидов, у женщин чаще, чем у мужчин. Наиболее часто заболевают люди в возрасте от 20 до 40 лет. Встречаются семейные случаи, придают значение ассоциации красной волчанки с HLA A1, A3, A10, A11, A18, B7, B8. В7 у мужчин и женщин с ранним (15-39 лет) началом; В8 - у женщин с поздним (после 40 лет) началом дискоидной красной волчанки, которая в 5% случаев переходит в системную красную волчанку. Имеются данные о генетической предрасположенности к красной волчанке. На это указывают семейные случаи заболевания, более высокая конкордантность монозиготных близнецов по сравнению с дизиготными, случаи красной волчанки у новорожденных, мать которых страдала эритематозом. Вероятным местом локализации генов, определяющих предрасположенность к красной волчанке, считается короткое плечо хромосомы 6 между локусами HLA B и D/DR, т.е. там, где локализуются гены иммунного ответа.
Общеизвестна связь возникновения или обострения заболевания с воздействием ультрафиолетовых, реже инфракрасных лучей, различных стрессовых ситуаций, применением антибиотиков, сульфаниламидов, гидралазина, вакцин, сывороток. Неблагоприятно влияют на течение болезни очаги хронической инфекции (хронический тонзиллит, аднексит и др.), интеркуррентные заболевания.
Факторами риска являются длительное пребывание на солнце, морозе, ветре (работники сельского хозяйства, рыбаки, строители), определенный тип кожи (блондины и рыжие), лекарственная непереносимость, хроническая очаговая инфекция.
Общепринятой классификации красной волчанки не существует. Обычно различают дискоидную (ограниченную и диссеминированную) и системную (острую, подострую, хроническую) формы болезни.
Дискоидная (ограниченная и диссеминированая) красная волчанка - хроническое заболевание. Возникают резко очерченные шелушащиеся красные пятна («дискоидные бляшки») на открытых участках кожного покрова и выраженная фоточувствительность. Среди всех заболеваний кожи красная волчанка регистрируется в 0,5-1,0%.
Системная красная волчанка - тяжелое заболевание, поражающее соединительную ткань, сосуды, суставы, ЦНС, почки и сердце. Соотношение мужчин и женщин 1:8 - 1:10. Более 70% людей заболевают в возрасте 14-40 лет, а пик заболеваемости приходится на возраст 14-20 лет.
При системной красной волчанке часто встречаются высыпания, похожие на проявления дискоидной формы, что требует тщательной дифференциальной диагностики. Возможность перехода дискоидной красной волчанки в системную (от 2 до 7%), сходство гистологических и иммунологических признаков указывают на их патогенетическую близость. Необходима своевременная дифференциальная диагностика, так как больных дискоидной красной волчанкой лечат дерматологи, а системной - ревматологи. В связи с этим мы даем только общее представление о системной красной волчанке.
Этиология и патогенез. Этиология красной волчанки изучена недостаточно. В патогенезе ведущую роль играют образование циркулирующих антител, особенно антиядерных антител к цельному ядру и его компонентам, а также циркулирующих иммунных комплексов (ЦИК). Откладываясь на базальных мембранах, ЦИК вызывают их повреждение с развитием воспалительной реакции. Фотосенсибилизацию, стрессовые ситуации, лекарственные препараты, в частности гидралазин, следует считать предрасполагающими или провоцирующими.
В основе морфофункциональной патологии центральным звеном является подавление клеточного иммунитета, проявляющееся дисбалансом Т- и В-лимфоцитов, а также изменением соотношения Т-субпо-пуляции лимфоцитов. Уменьшение количества Т-лимфоцитов, снижение качества и количества Т-супрессоров и Т-киллеров сочетаются с гиперфункцией В-клеточной популяции. У больных красной волчанкой выявляются изогенные и гетерогенные аутоантитела, LE-фактор, антитела к лейкоцитам, тромбоцитам, эритроцитам и клеточным компонентам (ДНК, РНК, нуклеопротеин, гистонерастворимые нуклеарные компоненты). Антителами цитотоксического действия к ферментным элементам крови объясняется феномен LE, обнаруженный в 1948 г. Харгрейвсом, Ричмондом и Мортоном в виде нуклеофагоцитоза в костном мозге больных системной красной волчанкой.
Патогномоничность клеток красной волчанки и антиядерного фактора относительная, так как их можно выявить у больных токсидермия-ми, ревматизмом, склеродермией, плазмоцитомой, болезнью Дюринга. Антинуклеарные антитела постоянно выявляются при системной красной волчанке.
Клиническая картина. При сборе анамнеза необходимо уточнять профессию больного, частоту и длительность и регулярность пребывания под открытом небом летом или зимой. Следует расспросить о приеме лекарственных препаратов, усиливающих действие солнечного света (антибиотики, особенно тетрациклиного ряда; гризеофульвин, сульфаниламиды, фторхинолоны, нестероидные противовоспалительные средства, гидралазин, эстрогены и контрацептивы и др.). Необходимо обратить внимание на очаг хронической инфекции и интеркуррентные заболевания.
Клиническая картина дискоидной красной волчанки включает в себя триаду симптомов - эритему, фолликулярный гиперкератоз и атрофию.
Очаги локализуются преимущественно на открытых участках тела, чаще на лице, особенно на носу, щеках, лбу, ушных раковинах. Поражения кожи груди и спины наблюдаются реже. Симметричное расположение высыпаний на лице встречается довольно часто, но не всегда. Очень типична форма бабочки или летучей мыши с распростертыми крыльями, закрывающими нос и обе щеки (рис. 81). «Бабочки» могут быть эри-тематозными, напоминающими ожог, покрытыми мелкими тонкими чешуйками или плотными чешуйками больших размеров.
Волосистая часть головы является частой, а иногда и единственной локализацией элементов красной волчанки, особенно у женщин (рис. 82). В большинстве случаев встречается эритематозно-фолликулярная форма с насыщенно-красной поверхностью бляшки. Покрытая нежными тонкими чешуйками, с сохранившимися волосами, она очень похожа на псориатическую бляшку. Обычно эритематозное поражение расширяется, волосы в центре исчезают. Кожа там бледнеет, истончается, становится блестящей, атрофичной. По периферии остается эритематозная зона с типичными тонкими чешуйками.
Очаги на кистях бывают довольно редко. Такие высыпания представлены мелкими округлыми или овальными очагами застойного красного цвета, обычно без признаков шелушения и атрофии. Лишь иногда имеется легкое западение в центре с явлениями атрофии и телеангиэктазии. У больных красной волчанкой изредка встречаются поражения ногтей: они теряют блеск, становятся ломкими, утолщаются, приобретают жел-
товатый или грязно-серый цвет. Рост ногтей прекращается, процесс может закончиться значительной деформацией и даже мутиляцией ногтей.
Достаточно часто поражается красная кайма губ, особенно нижней губы (рис. 83), значительно реже - слизистая оболочка полости рта. Высыпания на слизистых оболочках обычно считают вторичными, сопутствующими кожным проявлениям болезни. Возможно, они могут быть первичными, но правильный диагноз в таких случаях устанавливают лишь с появлением волчаночных элементов на коже. На губах сначала отмечается только более интенсивная краснота каймы, затем присоединяются явления инфильтрации, поверхность выглядит отечной, теряет присущий блеск, становится матовой, несколько морщинистой, с трещинами и плотно сидящими чешуйками или корочками. При их удалении возникает разрыв эпидермиса с болезненными трещинами, кровоточащими эрозиями и даже язвами.
Высыпания во рту бывают далеко не у каждого больного. В таких случаях обычно поражается слизистая оболочка щек, затем твердое или мягкое нёбо, десны, язык. Воспалительные бляшки красного или красновато-фиолетового цвета отграничены от здоровой слизистой оболочки, с несколько
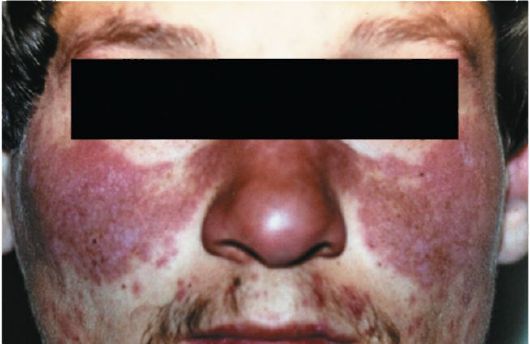
Рис. 81. Дискоидная красная волчанка
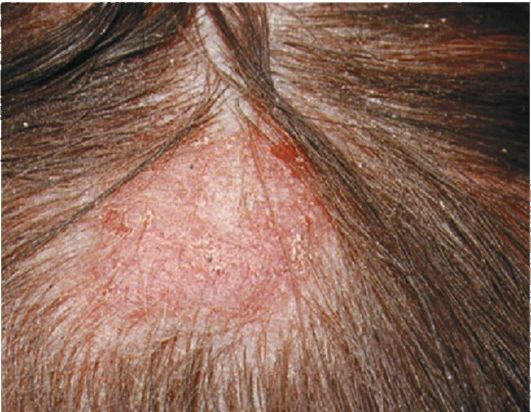
Рис. 82. Очаг красной волчанки на голове
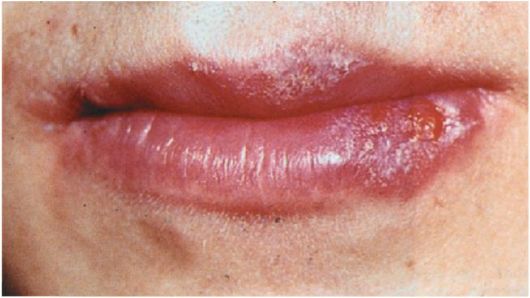
Рис. 83. Поражения красной каймы губ при красной волчанке
возвышенными краями и слегка запавшим центром. На поверхности центральной части бляшки могут быть эрозии, покрытые желтоватыми, трудно снимаемыми налетами. Другим клиническим вариантом является гладкая атрофическая синюшная поверхность центральной части с многочисленными беловатыми нежными точками и полосами, а также те-леангиэктазиями.
Можно выделить 3 стадии развития процесса при красной волчанке: эритематозную, инфильтративно-гиперкератотическую и атрофическую.
Начальные проявления дискоидной красной волчанки обычно представлены резко очерченными розоватыми шелушащимися пятнами. Затем они постепенно увеличиваются, на их поверхности появляются мелкие серовато-белые чешуйки. Очаг превращается в эритематозную бляшку, покрытую плотно сидящими роговыми чешуйками (рис. 84). Бляшки могут сливаться между собой с образованием более крупных эритематозно-инфильтративных очагов, покрытых плотно сидящими беловатыми чешуйками (инфильтративно-гиперкератотическая стадия). Формирование роговых шипиков обусловлено гиперкератозом, поэтому этот патогномоничный для дискоидной красной волчанки признак получил название фолликулярного гиперкератоза. При удалении чешуек на их нижней поверхности отчетливо видны роговые шипи-ки, которыми они были внедрены в устья волосяных фолликулов или сальных желез (симптом «дамского каблучка», «канцелярской кнопки»). Удаление чешуек болезненно (симптом Бенье-Мещерского). Сально-роговые пробки в ушных раковинах напоминают поверхность наперстка
(симптом Хачатурьяна).
В процессе разрешения воспалительных явлений после исчезновения эритемы и инфильтрата наступает третья (атрофическая) стадия. В центре очагов формируется рубцовая атрофия, за ней - фолликулярный гиперкератоз, и по периферии видны зоны теле-ангиэктазии, пигментации или депигментации. На волосистой части головы начальные проявления сходны с таковыми при себо-рейной экземе, но отличаются от нее выраженным фолликулярным
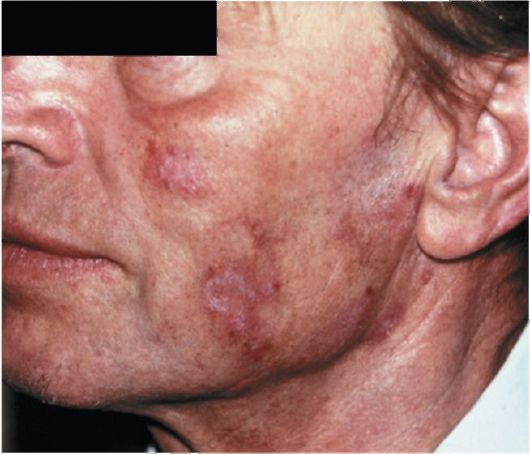
Рис. 84. Эритематозные бляшки при красной волчанке
гиперкератозом, после разрешения которого развиваются атрофичес-кие процессы и стойкое облысение. Поражение волосистой части головы при красной волчанке наблюдается у женщин в 2 раза чаще, чем у мужчин. При хронической рубцовой алопеции, вызванной красной волчанкой, иногда возникает плоскоклеточный рак.
Распространенная (диссемини-рованная) форма дискоидной красной волчанки отличается от ограниченной большим количеством эритематозно-сквамозных очагов и некоторыми клиническими особенностями. Так, наряду с четко очерченными элементами присутствуют пятна неправильной формы, с расплывчатыми границами, синюшно-красного или бурого цвета (рис. 85 и 86). Чаще поражаются открытые участки кожного покрова, но такие же элементы наблюдаются на груди и спине (рис. 87). Отмечаются умеренное повышение температуры, боли в суставах, слабость. При распространенной форме дискоидной волчанки возрастает вероятность трансформации в системную красную волчанку.
Помимо типичной, различают другие клинические формы диско-идной красной волчанки.
Центробежная эритема Биетта (LE centrifugum superficialis) является поверхностным вариантом кожной формы красной волчанки
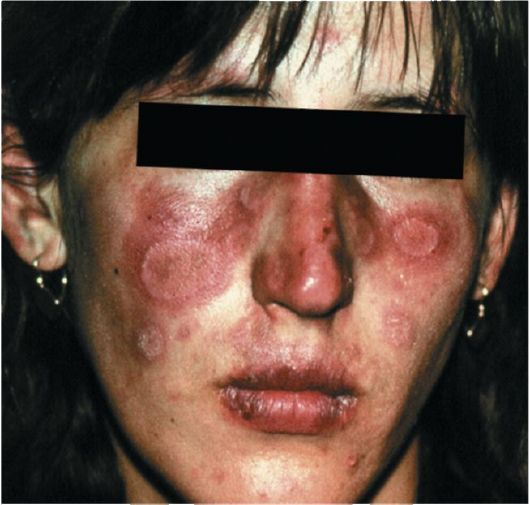
Рис. 85. Диссеминированная красная волчанка
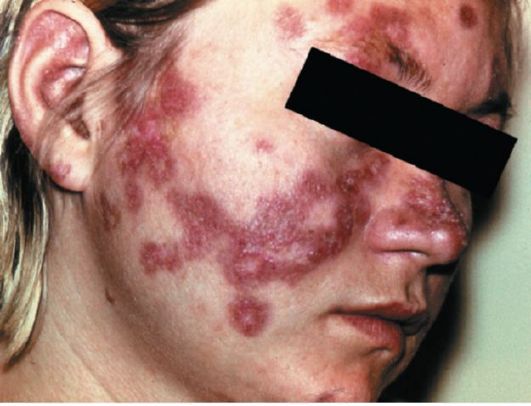
Рис. 86. Диссеминированная красная волчанка
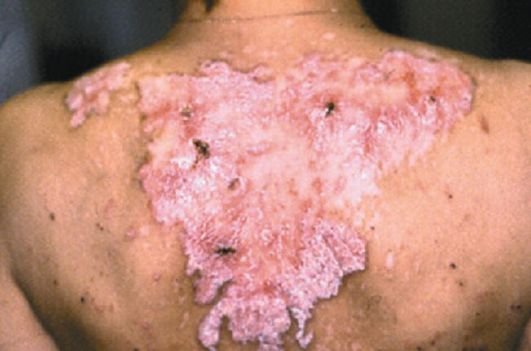
Рис. 87. Высыпания на спине при красной волчанке
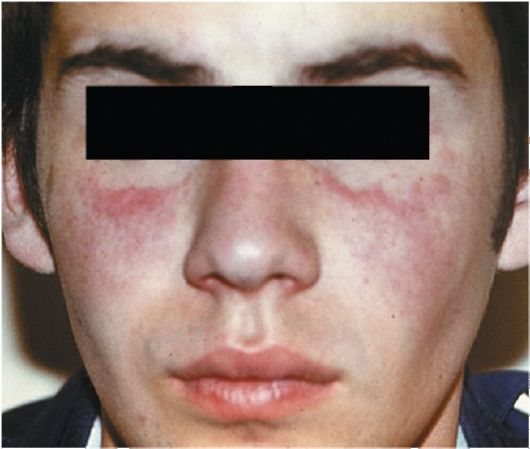
Рис. 88. Центробежная эритема Биетта
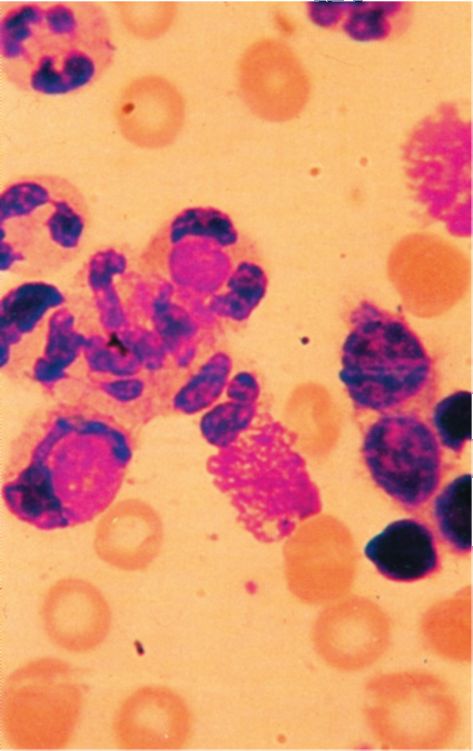
Рис. 89. LE-клетки (волчаночные клетки) под микроскопом
с мало выраженными фолликулярным гиперкератозом и рубцовой атрофией. Отмечаются небольшое шелушение, точечные геморрагии, четкие границы, симметричность, заболевание рецидивирует. Очаги обычно расположены в средней зоне лица и напоминают бабочку (рис. 88). Эта форма встречается примерно у 3% больных дискоид-ной и у 75% больных системной красной волчанки.
Клинически близка к центробежной эритеме розацеаподобная красная волчанка, при которой на фоне эритемы возникают множественные мелкие папулы, но без пустул.
Глубокая форма красной волчанки (LE profundus, форма Капо-ши-Ирганг) встречается редко. Проявляется одним или несколькими узлами в подкожной клетчатке. Кожа нормального или синюшно-красного цвета. Как правило, одновременно обнаруживаются типичные очаги дискоидной красной волчанки. Очаги расположены глубоко, безболезненны, резко отграничены, диаметром от 1 до нескольких сантиметров. Обычная локализация - лоб, щеки, плечи. Описана больная, у которой очаг развился на лице через 9 лет после появления дискоидной красной волчанки. После регрессирования очагов остаются глубокие ат-рофические изменения. Возможна кальцификация.
Другие формы красной волчанки (папилломатозная, гиперкератоти-ческая, дисхромическая и другие) встречаются еще реже.
Диагностика. Одних клинических признаков недостаточно для определения тяжести заболевания и его принадлежности к дискоидной или системной красной волчанке.
Клинический анализ крови не имеет диагностической ценности, но позволяет судить о тяжести заболевания (повышенная СОЭ, лейкопения и лимфопения, тромбоцитопения).
ЛЕ-клетки (волчаночные клетки) представляют собой нейтрофил, фагоцитировавший гомогенную ядерную массу светло-фиолетового цвета. LE-клетка увеличена в размерах, ее ядро подковообразной формы оттеснено к периферии клетки фагоцитированными массами (рис. 89). Патогномоничны для системной красной волчанки (70-80% больных) и встречаются у 3-7% больных дискоидной красной волчанкой.
Антинуклеарные антитела к цельному ядру клетки (АНА) и антитела к ядерным компонентам (ДНК нативной и денатурированной) La/SS-B и Ro/SS-A в сыворотке больных указывают на активацию иммунных процессов. АНА обнаруживаются у 95% больных системной, но могут встречаться и у 30-40% больных дискоидной красной волчанкой, а также при других ревматических и инфекционных болезнях, лепре, туберкулезе.
Прямая и непрямая реакция иммунофлюоресценции (РИФ) позволяет выявлять фиксированные антитела к базальной мембране (тест волчаночной полосы). В прямой РИФ используется биоптат, в непрямой - сыворотка больного и тест-система (кожа человека или пищевод кролика, морской свинки, крысы). Волчаночная полоса в зоне дермо-эпидермального соединения обнаруживается у 70% больных дис-коидной красной волчанкой только в очагах поражения в стадии инфильтрации и гиперкератоза, но не в клинически не измененной коже.
Гистологические признаки являются определяющими при подтверждении клинического диагноза красной волчанки.
Для красной волчанки характерны:
1. Гиперкератоз с роговыми пробками в устьях волосяных фолликулов;
2. Атрофия росткового слоя эпидермиса;
3. Вакуольная дегенерация базальных клеток;
4. Отек дермы и очаговый, преимущественно лимфоцитарный инфильтрат около придатков дермы и вокруг сосудов;
5. Базальная дегенерация коллагена.
Однако все 5 признаков присутствуют не всегда.
В начальной стадии процесса наблюдаются резкий отек преимущественно верхней половины дермы, расширение кровеносных и лимфатических сосудов, образующих так называемые лимфатические озера. Изменения эпидермиса вторичны по отношению к изменениям дермы. В свежих высыпаниях обычно нет гиперкератоза и паракератоза. Роговые пробки видны в устьях фолликулов, но могут локализоваться и в протоках потовых желез. Очаговая фолликулярная дегенерация ба-зального слоя представляет собой наиболее типичное гистологическое изменение при красной волчанке.
Дифференциальная диагностика проводится с дерматозами, клинически или морфологически напоминающими дискоидную красную волчанку: системной красной волчанкой, розацеа, полиморфным фотодерматозом, псориазом, себорейной экземой, лимфоцитомой, ознобленной волчанкой, туберкулезной волчанкой, эозинофильной гранулемой лица, эритематозной (себорейной) пузырчаткой (синдром Сенира-Аше-ра), красным плоским лишаем, медикаментозными токсидермиями, дерматомиозитом, синдромом Лассюэра-Литтля, лимфоцитарной инфильтрацией Йесснера-Каноф.
При диагностике дискоидной красной волчанки следует исключить признаки системного заболевания. При системной красной волчанке, в отличие от дискоидной, фолликулярный кератоз отсутствует, а атрофия выражена незначительно. При системной красной волчанке есть артралгии, полисерозиты, эндокардит с поражением митрального клапана, поражения ЦНС (хорея и эпилепсия), почек (волчаночный нефрит), тяжелые васкулиты, капилляриты пальцев и ладоней.
LE-клетки в острой фазе системной красной волчанки обнаруживаются у 90-100%, при дискоидной - у 3-7% больных, что расценивается как неблагоприятный фактор и угроза трансформации в системную красную волчанку.
АНА встречаются более чем у 95% больных системной и у в 30-40% больных дискоидной красной волчанкой. Диагностическое значение имеют лишь высокие титры (более 1:100), периферическое и гомогенное свечение, чего не наблюдается при дискоидной красной волчанке.
В прямой РИФ волчаночная полоса в зоне дермо-эпидермального соединения обнаруживается у 70% больных дискоидной красной волчанкой только в очагах поражения в стадии инфильтрации и гиперкератоза. При системной волчанке эти отложения присутствуют как в пораженной коже (у 90% больных), так и в здоровой на вид коже. На
открытых участках - у 70-80% больных, на закрытых от солнца участках кожи - у 50%.
Аутоиммунная гемолитическая анемия, лейкопения и лимфопения с повышенной СОЭ, белок и цилиндры в моче - косвенные признаки наличия системного заболевания.
При полиморфном фотодерматозе зимой наступает улучшение, не бывает высыпаний на волосистой части головы и красной кайме губ, слизистой оболочке; нет фолликулярного кератоза и атрофии кожи, нередко отмечается зуд.
Ограниченный псориаз, особенно при локализации на волосистой части головы и открытых участках тела, может напоминать дискоидную красную волчанку. Отсутствие снежно-белого свечения в лучах лампы Вуда, атрофии и фолликулярного кератоза, а также триада симптомов псориаза (симптомы стеаринового пятна, терминальной пленки и точечного кровотечения), нередкий зуд помогают в дифференциальной диагностике.
При розовых угрях красные папулы на эритематозном фоне, особенно с ухудшением после инсоляции, могут представлять диагностические затруднения. Однако отсутствие фолликулярного кератоза, атрофии, высыпаний на красной кайме губ свидетельствуют против красной волчанки.
Дерматомиозит проявляется эритемой, папулезными высыпаниями на открытых участках кожного покрова, телеангиэктазиями, что увеличивает его клиническое сходство с красной волчанкой. Однако нарастающая мышечная слабость, отсутствие фолликулярного кератоза говорят в пользу дерматомиозита. Кроме того, плоские папулы лилового цвета располагаются над межфаланговыми суставами (папулы Готтрона), а при системной красной волчанке красно-лиловые бляшки локализуются на коже над фалангами, а над суставами кожа не изменена.
Красный плоский лишай, особенно при его локализации в полости рта и на волосистой части головы с рубцовой атрофией (синдром Лассюэ-ра-Литтля), способен создать трудности в дифференциальной диагностике и потребовать дополнительного патоморфологического исследования.
Лечение. Основные цели лечения: недопущение перехода ограниченного процесса в системный, достижение клинической ремиссии, продление жизни и работоспособности больного и тем самым повышение качества жизни. Больной нуждается в охранительном режиме и трудоустройстве для исключения работы на открытом воздухе.
Базисными средствами для лечения дискоидной красной волчанки являются хинолиновые препараты (под наблюдением офтальмолога и при контрольных анализах крови, мочи, трансаминаз): гидроксихлорохин
по 0,2 г 2 раза в сутки 5-дневными циклами с 2-дневным перерывом до стойкого клинического улучшения или хлорохин по 0,25 г 2 раза в сутки 5-дневными циклами с 2-дневным перерывом до стойкого клинического улучшения или в течение 3-4 мес. Эти препараты обладают фотозащитными свойствами, предупреждают полимеризацию ДНК и РНК и подавляют реакцию образования антител и иммунных комплексов.
В связи с ролью свободнорадикальных процессов в патогенезе красной волчанки показано применение антиоксидантов: альфа-токоферола по 0,05 г /сут в течение 4-6 нед или бета-каротина по 0,01 г/сут в течение 4-6 нед.
При тяжелой форме дискоидной красной волчанки назначают системные кортикостероиды: преднизолон по 15-40 мг/сут до получения отчетливого клинического эффекта, затем дозу постепенно снижают до поддерживающей 5-10 мг/сутки, или дексаметазон по 2-5 мг/сут также до клинического улучшения с последующим постепенным снижением до поддерживающей дозы 0,5-1,0 мг/сут. При гипертрофической форме красной волчанки возможно применение ароматических ретиноидов (ацитретин по 1 мг/кг).
Для наружного лечения используют топические кортикостероиды умеренной и высокой активности: флуметазон, триамцинолон, алкло-метазон, целестодерм или подобные им препараты. Мазь наносят 3 раза в сутки. Терапию проводят до достижения стойкого клинического эффекта (обычно не менее 4-5 нед).
При выраженной инфильтрации и гиперкератозе назначают корти-костероидные мази с салициловой кислотой (элоком-С, белосалик, лоринден-А).
В качестве альтернативы топическим глюкокортикоидам предлагают 1% крем пимекролимус. Небольшие очаги дискоидной красной волчанки обкалывают 5% раствором делагила 1-2 раза в неделю (не более 2 мл на одну процедуру). При мощных гиперкератотических наслоениях применяются криотерапия или аргоновый лазер. Пациент должен избегать пребывания под открытым небом в солнечный, морозный, ветреный день; наносить фотозащитные кремы с высокой степенью защиты (SPF не менее 40) на открытые участки кожи за 30 мин до выхода на улицу. Следует носить рациональную одежду с длинными рукавами, шейные платки, шляпу с полями. Больному сообщают, что действие солнечных лучей усиливают антибиотики тетрациклинового ряда, сульфаниламиды, диуретики, нестероидные противовоспалительные средства, бета-адреноблока-торы, кордарон, гидралазин, изониазид, эстрогены и контрацептивы и др.
Больные красной волчанкой должны находиться под диспансерным наблюдением, периодически делать анализы крови и мочи. Рекомендуются консультации ревматолога и терапевта. Весной и летом целесообразно провести противорецидивное лечение: плаквенил (или делагил) по 1 таблетке в день; альфа-токоферол по 1 капсуле (50 мг) в день или бета-каротин по 1 капсуле (10 мг) в день.
Прогноз при отсутствии признаков системности благоприятный.
23.2. Склеродермия
Склеродермия - хроническое заболевание соединительной ткани, кожи и внутренних органов (пищевод, легкие, почки, желудочно-кишечный тракт, опорно-двигательный аппарат, сердце) с преобладанием фиброзно-склеротических и сосудистых изменений.
Первое подробное описание склеродермии дал Zacutus Lusitanus в XVII веке, а термин «склеродермия» ввел G. Gintrac (1847). При склеродермии происходят многоочаговые структурные и морфофункцио-нальные фиброзные патологические процессы с тяжелым хроническим течением и необратимыми очагами уплотнения кожи, в которых происходит прогрессирующий фиброз с облитерирующим поражением apтepиoл. Уникальный системный фиброз с изменениями метаболизма коллагена и других компонентов соединительной ткани составляет сущность очаговой (ограниченной) и системной (диффузной) склеродермии.
Не менее важным фактором являются нарушения микроциркуляции, обусловленные поражением сосудистой стенки и изменением внутрисосудистых, плазменных и клеточных свойств крови. Склеродермия - второе по частоте после красной волчанки заболевание из группы диффузных болезней соединительной ткани.
Этиология и патогенез. Этиология неизвестна. За последние десятилетия отмечено значительное увеличение заболеваемости склеродермией. Стресс, острые и хронические инфекционные болезни, физические раздражители (охлаждение, инсоляция, вибрация, ионизирующее излучение), химические вещества, вакцины, сыворотки могут быть пусковым фактором возникновения болезни.
Патогенез склеродермии сложный, комплексный, с вероятностью генетической обусловленности, но еще не установленными точно генотипами HLA. При проведении цитогенетических исследований у больных системной склеродермией выявлена большая частота хромосомных аномалий, которая включает хромосомный и хроматидный тип аберраций, увеличение гиперплоидных клеток и эндомитозов. Однако семей-
ные случаи склеродермии встречаются реже, чем семейные случаи красной волчанки.
Полагают, что склеродермия относится к мультифакториальным заболеваниям с полигенным наследованием. Ключевая роль в ее патогенезе принадлежит функциональным нарушениям фибробластов и других коллагенообразующих клеток. В развитии дерматоза особенное значение имеют аутоиммунные реакции к коллагену в связи с высоким уровнем антигенной «коллагеновой» стимуляции.
Коллаген - белок, наиболее широко представленный в организме, составляет 70% сухой массы кожи. Коллаген способен формировать упругие нерастворимые фибриллы. У больных склеродермией значительно повышено содержание ферментов оксилизина и лизилоксидазы, что приводит к образованию поперечных связей между растворимыми α-цепями аминокислот и способствует нарушениям обмена коллагена.
В последнее время получены данные о цитотоксической активности сывороток больных склеродермией в отношении фибробластов, о высоких титрах антинуклеарных антител, изменении резервов гуморального и клеточного иммунитета. Несомненна связь склеродермии с состоянием эндокринной системы, о чем свидетельствует более высокая заболеваемость женщин и нередкие случаи проявления склеродермии у женщин после родов, абортов, в климактерическом периоде. Можно полагать, что многообразные эндокринные, обменные, неврологические и генетические патогенные влияния, сочетаясь с повреждающим действием экзогенных факторов (травма, охлаждение, радиационное воздействие), способствуют формированию глубоких диспротеинемических и аутоиммунных процессов в системе соединительной ткани не только кожи и сосудов, но и внутренних органов.
Классификация. Выделяют ограниченную и системную формы склеродермии, между которыми не всегда можно провести четкую границу. Многие крупные ученые (Н.С. Смелов, Е.М. Тареев, А.И. Струков, Ю.К. Скрипкин, Н.Г. Гусева, S. Jablonska, N. Sonnichsen и др.) рассматривают эти формы как проявления единого процесса. Н.Г. Гусева на основании однотипности гистологической картины поражений кожи при системной и очаговой склеродермии и других общих патофизиологических сдвигов полагает, что в основе этих клинических форм лежит единый или очень схожий патологический процесс. При очаговой склеродермии он ограничен отдельными очагами в коже, при системной склеродермии он генерализованный.
Каждая из этих двух основных форм в свою очередь подразделяется на клинические варианты. Ограниченная склеродермия - на бляшеч-ную, линейную, пятнистую (болезнь белых пятен), атрофодермию и иди-опатическую склеродермию с атрофией лица Ромберга; системная - на акросклеротическую и диффузную.
Клиническая картина. В развитии ограниченной склеродермии различают 3 стадии: отек, уплотнение (склероз) и атрофию. Стадия отека продолжается несколько недель и быстро переходит в стадию уплотнения. В этой стадии кожа представляется гладкой, блестящей, напряженной и имеет тестоватую консистенцию; ее цвет колеблется от цвета нормальной кожи до ярко-красного или красноватого с синюшным оттенком. Кратковременная первая стадия часто в виде отека просматривается. В стадии уплотнения кожа плотная и холодная на ощупь, не сдвигается с подлежащих тканей, кожу невозможно или почти невозможно взять в складку. Очаги поражения окружает голубовато-сиреневый венчик (венчик периферического роста). Сами очаги имеют восковидно-жел-тый или грязно-серый цвет. В стадии атрофии кожа истончается: становится белой, напоминает пергамент. Могут атрофироваться жировая клетчатка и мышцы. В этих случаях кожный покров прилегает непосредственно к костям.
Бляшечная склеродермия (morphea Wilson, morphea placata) - наиболее частая форма этого заболевания. Женщины болеют в 3 раза чаще мужчин, преимущественный возраст - от 30 до 50 лет. Травматизация, в том числе тесной одеждой (тугой пояс, стягивающий бюстгалтер), может предопределять локализацию очагов склеродермии. На коже туловища или конечностей появляются слегка отечные пятна округлых или овальных очертаний, розовые с лиловым или сиреневым оттенком. Размер пятен постепенно увеличивается от 1-2 до 20 см и более, розовая окраска сохраняется по периферии в виде лилово-розового бордюра, в центре происходит уплотнение (рис. 90). Постепенно плотность увеличивается, очаги приобретают цвет слоновой кости, рисунок кожи исчезает. Уплотнение может не ограничиваться кожей, а захватывать подкожную клетчатку, мышцы и достигать
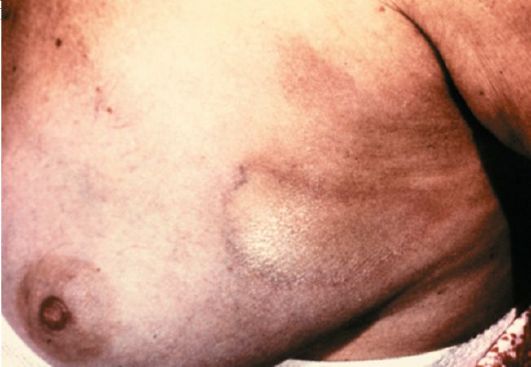
Рис. 90. Ограниченная склеродермия. Стадия уплотнения
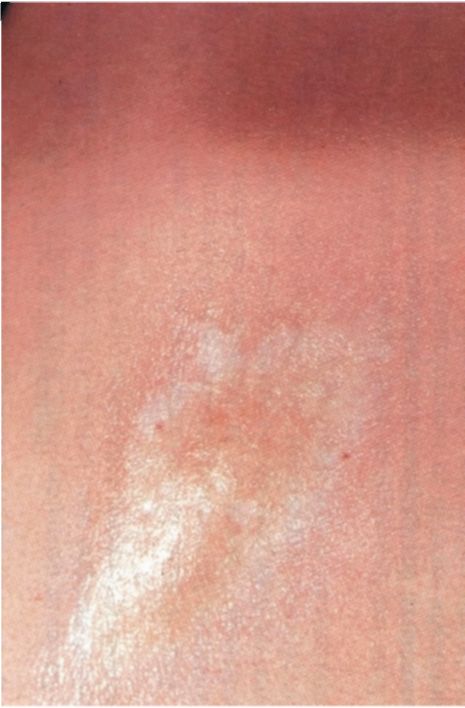
Рис. 91. Ограниченная склеродермия. Бляшка на коже
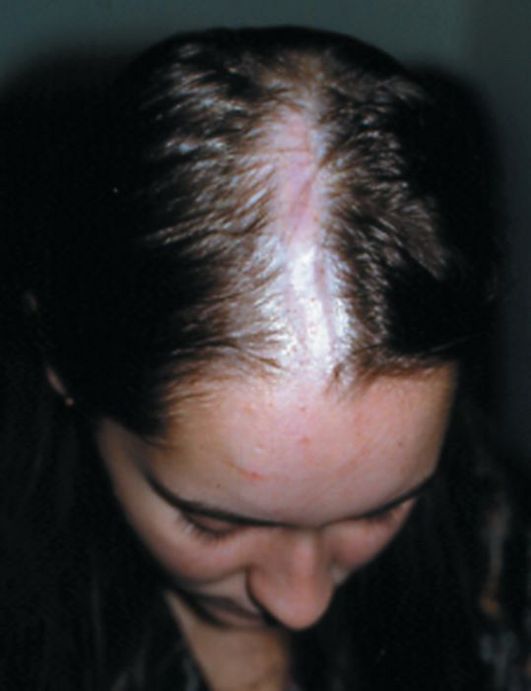
Рис. 92. Склеродермия «en coup de sabre»
плотности хрящевой ткани. Лиловое кольцо (признак актиности процесса) постепенно исчезает, появляются телеангиэктазии и пигментация. В стадии атрофии уплотнение постепенно рассасывается, кожа истончается, ее можно собрать в складку.
Вследствие атрофии подлежащих тканей появляется западение кожи, изменяется ее цвет. При раннем начале лечения бляшечная склеродермия может пройти бесследно. Гиперпигментация очагов склеродермии является одним из признаков улучшения (рис. 91). Редко наблюдаются местные отложения кальция.
Атрофодермия Пазини-Пьери-ни относится к поверхностному и более легкому варианту бляшеч-ной склеродермии. Эта форма представляет собой разновидность склероатрофического процесса, стоящего ближе к бляшечной склеродермии, чем к первичным атрофиям.
Заболевание чаще возникает у женщин в возрасте от 10 до 20 лет, элементы локализуются преимущественно на спине и других участках туловища. Число очагов - от 1 до десятков, величина - от 2-3 см до 10 см и больше. Образуются синевато-фиолетовые или коричнево-голубые с просвечивающими венами, несколько западающие бляшки, края которых могут быть резко очерченными или постепен-
но переходящими в окружающую клинически не измененную кожу, поверхность очагов гладкая. Уплотнения в основании бляшек почти нет. В некоторых случаях отмечается сиреневое кольцо вокруг бляшек, возможна дисхромия.
Линейная (полосовидная, лентовидная) склеродермия. Своеобразная форма ограниченной склеродермии. Встречается нередко, особенно в детском возрасте. В некоторых случаях полосовидная склеродермия сочетается с гемиатрофией Ромберга.
Процесс обычно начинается с эритематозного пятна и постепенно переходит в стадию отека, уплотнения и атрофии. Как правило, эта форма склеродермии представлена одним очагом, распространяющимся с волосистой части головы на лоб, спинку носа, напоминая рубец от удара саблей (sclerodermie en coup de sabre) (рис. 92). Значительно реже эта форма локализуется вдоль конечностей или на туловище по ходу нервных стволов или зон Захарьина-Геда. У части больных, чаще у детей, при бляшечной и линейной склеродермии процесс атрофии захватывает и подлежащие ткани - кости, мышцы, фасции, сухожилия с развитием изъязвлений и мутиляциией.
Болезнь белых пятен (white spot disease, склероатрофический лихен) сопровождается появлением мелких, диаметром 3-10 мм, округлых резко очерченных гладких атрофических блестящих пятен фарфорово-белого цвета (рис. 93). Они плотноватой консистенции, со слегка запавшей или приподнятой поверхностью; по периферии имеется красновато-коричневый ободок. Наиболее часто они расположены на шее; реже пятна возникают на плечах, верхней части груди, слизистой оболочке рта, половых органах. Высыпания нередко сгруппированы в виде мозаики.
В некоторых случаях периферийное кольцо имеет сиреневый оттенок, как при бляшечной склеродермии. Иногда на очагах можно наблюдать множество фолликулярных роговых пробок коричневато-грязного цвета, напоминающих комедоны. Редко встречается буллезная или пемфигоидная форма. Несмотря на разнообразие клинических вариантов, они принадлежат к ограниченной склеро-
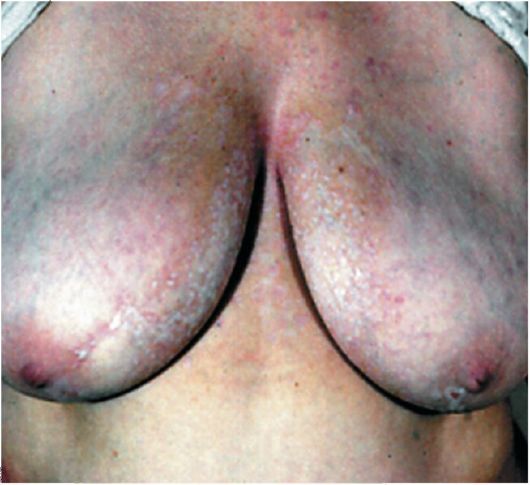
Рис. 93. Болезнь белых пятен
дермии, что подтверждается одновременным существованием нескольких форм или их переходом из одной в другую. Дифференциальную диагностику проводят со склероатрофической формой красного плоского лишая, лейкоплакией.
Ограниченная склеродермия с односторонней прогрессирующей атрофией лица Ромберга (гемиатрофия) может сочетаться с бляшечной склеродермией.
Гемиатрофия обычно начинается в возрасте до 20 лет, люди обоего пола болеют одинаково часто. Процесс чаще начинается вблизи глаза, в скуловой области или в области нижней челюсти. При гемиатрофии нет эритематозной и склеротической стадий, первично вовлекается подкожная жировая клетчатка с распространением процесса на нижележащие ткани - мышцы, хрящи и кости, пациенты испытывают сильные боли. На участках поражения атрофируются все ткани, в первую очередь подкожный жировой слой, затем мышцы (жевательные, мышцы языка и др.), хрящи и кости. Выпадают волосы на веках и ресницах, иногда на голове, но пото- и салоотделение на пораженных участках усиливается. Сильные невралгические боли, развивающиеся в начале заболевания, иногда ошибочно принимаются за зубные. Бывают также различные расстройства чувствительности: парестезии, гипо- и гиперестезии. Лицо становится асимметричным, пораженная половина меньше здоровой, кожа резко атрофична, испещрена бороздами и складками (рис. 94). Иногда процесс переходит на другую сторону лица.
Системная (диффузная) склеродермия включает две клинические разновидности: акросклеротическую, с преимущественным поражением дистальных отделов конечностей и лица, и диффузную. Провоцирующими факторами могут быть травмы, стрессовые ситуации, охлаждение.
В продромальном периоде отмечаются недомогание, озноб, боли в мышцах, суставах, бессонница, головные боли, повышение температуры тела, резкая утомляемость. Они сочетаются с поблед-нением и похолоданием кожи лица, кистей и стоп. По мере прог-рессирования болезни цвет кожи из белесовато-серого становится желтоватым, пушковые волосы выпадают, уплотнение нарастает.
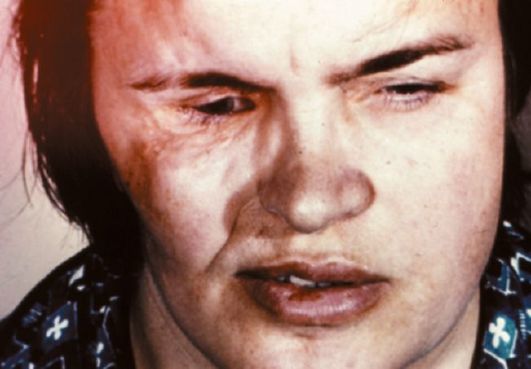
Рис. 94. Гемиатрофия лица Ромберга
Пальцы истончаются, становятся похожими на «барабанные палочки». Кожа фиксируется к подлежащим тканям, движения в суставах затруднены. Напряженность и ригидность кожи, ее бледность, похолодание усугубляются парестезиями, онемением, возникают телеангиэктазии. Местами кожа шелушится, образуются трещины и изъязвления, развиваются мутиляции. Кожа плотно спаяна с подлежащими мышцами и сухожилиями, пальцы похожи на пальцы трупа (склеродактилия). В дальнейшем мышцы, сухожилия, кости и ногти атрофируются, развивается спастическая сгибательная контрактура кистей.
Изменения лица точно описаны И.С. Тургеневым в рассказе «Живые мощи». В результате склеротического и атрофического поражения кожи, подкожной жировой клетчатки и мышц лица нос заостряется, ротовое отверстие суживается, становится складчатым, щеки западают, губы истончаются. Лицо становится амимичным, маскообразным, бронзового оттенка. Нередко в процесс вовлекаются слизистые оболочки рта, языка. Красная кайма губ белесоватого цвета, шелушится, могут быть трещины и язвочки. Ригидность и уплотнение кожи и красной каймы губ ведут к формированию микростомы. Эпителий слизистой оболочки рта нередко атрофичен, наблюдается деформация мягкого нёба. Язык сначала увеличен вследствие отека, но затем фиброзирует-ся, сморщивается, становится ригидным, что затрудняет речь и глотание. На волосистой части головы атрофический процесс захватывает апоневроз, волосы в очаге выпадают. Одновременно возникают сухость, шелушение, телеангиэктазии, возможно изъязвление. Три стадии болезни - отек, уплотнение и атрофия - свидетельствуют о сходстве системной и очаговой склеродермии. Однако тяжесть течения, изменения внутренних органов, плюригландулярные эндокринные нарушения могут формироваться и без вовлечения кожи или предшествовать им, но чаще они развиваются одновременно, в результате генерализованного процесса.
Обнаруживают выраженные висцеральные изменения: расстройство желудочно-кишечного тракта (стенозы, нарушения перистальтики, изъязвления), миокардиодистрофию, эндоперикардит, миокардиосклероз, гипертензию, пневмосклероз, нефросклероз с нефропатией, поражения мышц, костей, суставов и др. Явления системной склеродермии могут наблюдаться без изменений кожи или им предшествовать. В сыворотке крови больных системной склеродермией методом непрямой иммуно-флюоресценции определяют антиядерные и антицитоплазматические факторы, что свидетельствует о нарушениях иммунитета.
Гистопатология. Отечность дермы с гомогенизацией и фибриноид-ной дегенерацией соединительнотканных компонентов отмечается в начальной стадии заболевания. В дерме преобладают капилляры с ва-куолизированной протоплазмой эндотелиальных клеток, окруженных зонами лимфоидного инфильтрата. В дальнейшем наблюдается утолщение стенок капилляров за счет гипертрофированных эндотелиальных клеток, окруженных многослойным футляром из перицитов и лимфоидно-гистиоцитарных элементов. Коллагеновые волокна гомогенизированы, расположены пучками, местами фрагментированы. Периваскулярная инфильтрация скудная, преимущественно лимфоци-тарно-гистиоцитарная, с небольшим количеством плазматических клеток и мононуклеаров.
Диагностика. Очаги поражения в период развития всех проявлений склеродермии позволяют легко диагностировать заболевание. Намного труднее сделать это в начальной стадии бляшечной формы, когда имеется воспалительный отек. В таких случаях диагноз устанавливают в процессе динамического наблюдения. В начальной стадии диффузной склеродермии диагностика также представляет значительные трудности, так как начальные симптомы (похолодание, побледнение, посинение пальцев рук и ног) могут напоминать болезнь Рейно. Динамические наблюдения за больным, когда начинают склерозироваться участки кожи пальцев рук и тыла кистей (что не свойственно болезни Рейно), помогают диагностике. Кроме того, при склеродермии процесс начинает захватывать кожу лица, тогда как при болезни Рейно кожа лица не поражается.
Лечение должно быть комплексным, с учетом возможных этиологических и патогенетических факторов, а также сопутствующих заболеваний. В зависимости от стадии и формы заболевания применяют средства, оказывающие противовоспалительное и антифиброзное действие, улучшающие микроциркуляцию крови и метаболические процессы в коже.
В период выраженной активности склеродермического процесса проводят антибиотикотерапию. Обычно назначают бензилпенициллин по 300 000-500 000 ЕД 4 раза в сутки внутримышечно, до 20-40 млн ЕД на курс. При тяжелых формах ограниченной склеродермии назначают D-пеницилламин (купренил) в связи со способностью выводить медь, подавлять избыточное фиброобразование и оказывать противовоспалительное действие на систему соединительной ткани дермы. Препарат назначают в дозе 0,15-1,0 г/сут от 2 мес до 1 года. При улучшении состояния дозу уменьшают до 0,25-0,45 г/сут. Примерно у трети больных
D-пеницилламин дает различные побочные явления, что ограничивает его применение. При уплотнениях назначают лидазу подкожно или внутримышечно по 64 ЕД ежедневно или через день, на курс до 15-20 инъекций. Детям лидазу применяют путем электро- и фонофореза. В среднем проводят 3-5 курсов с интервалом между ними 2-3 мес. Лонгидаза - гиалуронидаза пролонгированного действия, которое достигается благодаря добавлению к ферменту макромолекулярного носителя - поли-оксидония, применяется в ампулах по 5 мг/250 ЕД. Мадекассол содержит азиатиковую и мадекассоловую кислоту, снижает синтез и повышает катаболизм коллагена, назначается в виде таблеток по 10 мг и мази. Можно вводить внутримышечно трипсин или химотрипсин по 10 мг на 2,0 мл изотонического раствора хлорида натрия ежедневно или через день, до 10-15 инъекций на курс. Протеолитические ферменты вводят также и с помощью ультразвука или электрофореза или одновременно с парентеральным введением.
Хлорохин или гидроксихлорохин назначают соответственно по 0,25 г или 0,2 г 1 раз в день в течение нескольких месяцев.
Для улучшения микроциркуляции применяют вазоактивные препараты: ксантинола никотинат по 0,15 г 3 раза в день в течение 4-6 нед или пентоксифиллин по 0,1 - 0,2 г 3 раза в день.
Наружно на очаги поражения накладывают ежедневные повязки с 25-70% водным раствором диметиласульфоксида в течение 4-5 нед или глюкокортикоидные мази 1 раз в день в течение 2-4 нед. Также используются гепарин-натриевую, солкосериловую, актовегиновую, индометациновую мази, гель троксерутина, гель индовазин в виде смазываний 2-3 раза в день курсами по 1-2 мес, 2-3 курса в год. Для лечения больных склеродермией всегда применяют витамины, в частности А, Е, С, группы В, никотиновую кислоту (витамин РР).
Методами выбора при лечении склеродермии являются плазмаферез и гемосорбция.
Детоксикационные методы лечения склеродермии в комплексе с вазо-активными и ферментными препаратами в последнее время являются основными. Они не только удаляют патологические субстанции с ауто-агрессивным антигенным действием, но и оказывают иммунокорриги-рующее влияние вследствие освобождения и активизации рецепторов иммунорегуляторных клеточных клонов. Патогенетически обосновано введение низкомолекулярных декстранов (полиглюкин внутривенно по 500 мл 1 раз в 3-4 дня, на курс 6-7 вливаний). Низкомолекулярные декстраны как гипертонические растворы вызывают увеличение объема
плазмы, снижают вязкость крови и улучшают кровоток. Тиоловые соединения расщепляют коллаген, поэтому применяют унитиол, который наряду с улучшением общего состояния уменьшает зону роста очагов, плотность кожи, устраняет дисфагию, боли в суставах, мышцах, активизирует деятельность сердца и печени. Повторные курсы более эффективны. Унитиол вводят в виде 5% раствора по 5 мл внутримышечно ежедневно, до 15-20 инъекций на курс.
Из разнообразных средств физиотерапии при склеродермии используют ПУВА-терапию, ультразвук, диатермию (местную и косвенную), электрофорез, лазеро- и магнитотерапию, фонофорез лидазы, ихтиола, аппликации парафина, озокерита, лечебных грязей, сероводородные и радоновые ванны. Эффективны массаж, оксигеноталассотерапия и лечебная гимнастика. В комплексе с общей симптоматической терапией хорошо зарекомендовала себя гипербарическая оксигенация по 40-50 мин ежедневно при давлении 1,5-1,7 атм всего до 20 сеансов. Этот метод особенно эффективен в сочетании с дипромонием.
Вне активной фазы заболевания или в период минимальных признаков активности показано санаторно-курортное лечение (Сочи, Мацеста, Пятигорск, Серноводск).
Прогноз при ограниченных формах склеродермии благоприятный. Заболевание заканчивается выздоровлением. Системная склеродермия протекает длительно, торпидно, с периодами ремиссий и рецидивов, поэтому прогнозировать исход весьма сложно.
Профилактика. Больные со всеми формами склеродермии подлежат диспансеризации. Систематическое диспансерное наблюдение, адекватное лечение, сочетающее общую и локальную терапию, ЛФК с санаторно-курортным лечением позволяют добиться длительной клинической ремиссии.