Пособие по клинической биохимии / Под ред. Л.В. Акуленко. - 2007. - 256 с.
|
|
|
|
ТЕМА 12 СОВРЕМЕННЫЕ МАРКЕРЫ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
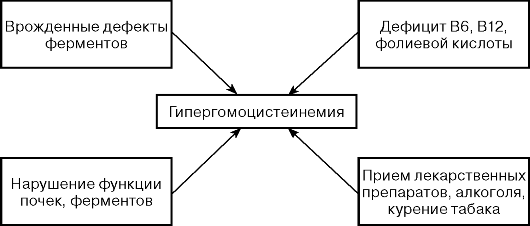
Гомоцистеин (ГЦ) - независимый фактор риска заболеваний коронарных, церебральных и периферических артерий. Гипергомоцистеинемия (ГГЦ) повышает риск развития атеросклероза и тромбоза артерий независимо от традиционных факторов риска и служит прогностическим маркером летального исхода. Умеренное повышение содержания ГЦ в плазме крови связано с ранним развитием окклюзионных заболеваний сосудов, нервно-психических заболеваний, осложнений беременности, возникновения дефектов нервной трубки и других врожденных аномалий плода.
Главные факторы, определяющие содержание ГЦ в крови, - активность ферментов, обеспечивающих его метаболизм, и функциональное состояние почек, обеспечивающих выведение ГЦ из организма.
 Важная
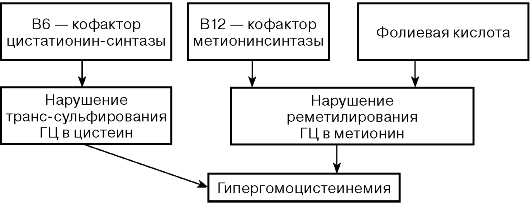
роль в обмене ГЦ принадлежит витаминам В12, В6 и фолиевой кислоте.
Дефицит этих витаминов может привести к гипергомоцистеинемии.
Важная
роль в обмене ГЦ принадлежит витаминам В12, В6 и фолиевой кислоте.
Дефицит этих витаминов может привести к гипергомоцистеинемии.
 Существуют
фармацевтические препараты, способствующие развитию
гипергомоцистеинемии вследствие их влияния на витамины, функции почек
и/или содержание гормонов. К повышению концентрации ГЦ приводит прием
метотрексата, метилпреднизолона, эстрогенсодержащих контрацептивов,
гиполипидемических препаратов, диуретиков при их длительном
использовании.
Существуют
фармацевтические препараты, способствующие развитию
гипергомоцистеинемии вследствие их влияния на витамины, функции почек
и/или содержание гормонов. К повышению концентрации ГЦ приводит прием
метотрексата, метилпреднизолона, эстрогенсодержащих контрацептивов,
гиполипидемических препаратов, диуретиков при их длительном
использовании.
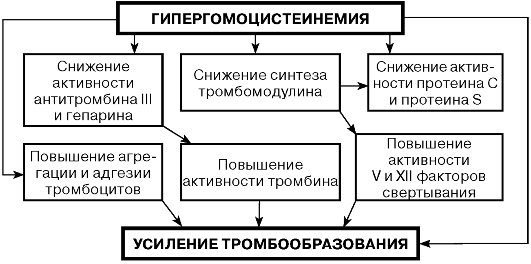
Повышение концентрации гомоцистеина оказывает повреждающее действие как на стенку сосудов, так и на систему свертывания кро - ви, создавая условия для атеросклеротических изменений в сосудах и повышенного тромбообразования. Гипергомоцистеинемия нарушает сосудодвигательную регуляцию и антикоагуляционные свойства эндотелия, угнетает тромбомодулирующую активность, вызывает изменения в стенке сосудов, характерные для атеросклероза, способствует росту атеросклеротических бляшек. ГЦ токсически действует на эндотелий сосудов, усиливает адгезию тромбоцитов.
 ГГЦ
диагностируют в случае превышения уровня 15 мкмоль/л. При концентрации
15-30 мкмоль/л степень ГГЦ считают умеренной, при 30-100 мкмоль/л -
средней, более 100 мкмоль/л - тяжелой.
ГГЦ
диагностируют в случае превышения уровня 15 мкмоль/л. При концентрации
15-30 мкмоль/л степень ГГЦ считают умеренной, при 30-100 мкмоль/л -
средней, более 100 мкмоль/л - тяжелой.
Гипергомоцистеинемия - независимый фактор риска развития рестеноза - повторного сужения дилатированных артерий после ангиопластики у больных ИБС. У детей с синдромом Дауна концентрация ГЦ в крови значительно ниже, чем у здоровых братьев и сестер.
Неблагоприятное воздействие ГГЦ на эндотелий сосудов и стимуляция тромбообразования приводят к развитию осложнений беременности. На ранних сроках беременности ГГЦ может вызвать расстройство плацентарного кровообращения, результатом чего становятся бесплодие и невынашивание беременности. В более поздние сроки ГГЦ может стать причиной хронической фетоплацентарной недостаточности, нефропатии, преэклампсии и эклампсии, гипоксии плода, внутриутробной гипотрофии и рождения ребенка с низкой массой тела. Концентрация ГЦ коррелирует с тяжестью гестоза. ГГЦ поддается коррекции с помощью приема фолиевой кислоты и витаминов группы В. Своевременное выявление повышенного содержания ГЦ в крови беременных способствует снижению риска осложнений как у матери, так и у ребенка.
БНП-НЕЗАВИСИМЫЙ МАРКЕР ЗАСТОЙНОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Диагностика сердечной недостаточности на ранних стадиях особенно трудна, так как ее характерные симптомы (одышка, отечность голеностопных суставов, утомляемость) неспецифичны. Даже при наличии этих симптомов их часто трудно интерпретировать, особенно у пожилых пациентов. По этой причине при первичном обследовании использование только клинических критериев приводит к гипердиагностике сердечной недостаточности в 50% случаев. В настоящее время наиболее важные методы выявления сердечной недостаточности - ЭхоКГ, радионуклидная ангиография и ядерно-магнитный резонанс (ЯМР). Однако ни один из этих методов не обладает абсолютной достоверностью и воспроизводимостью. Несмотря на важность понимания патогенеза и лечения сердечной недостаточности, это заболевание остается одной из главных проблем здравоохранения. Так, общие затраты, связанные с сердечной недостаточностью, составляют, например в США, 30 млн долларов в год.
Сердце выполняет не только функцию насоса, но и функцию эндокринной железы. К настоящему времени идентифицировано два пептида, синтезируемых миокардом в результате его напряжения и поступающих в кровоток, - ANT-предсердный натрийуретический пептид и BNP-желудочковый натрийуретический пептид. Эти пептиды - ключевые регуляторы солевого гомеостаза и экскреции воды, они важны для поддержания давления крови. BNP синтезируется в желудочках миокарда в результате вентрикулярной перегрузки, высвобождается из сердца в ответ на растяжение миокарда и повышение давления. Он служит более показательным маркером желудочковой дисфункции. Его содержание в крови повышается в прямой зависимости от степени сердечной недостаточности. С другой стороны, нормальная концентрация BNP исключает сердечную дисфункцию у пациентов с одышкой. Следовательно, содержание этого маркера в крови можно использовать для дифференциальной диагностики у симптоматических пациентов с целью правильного выбора специалиста для дальнейшего наблюдения (кардиолог) и адекватной заболеванию терапии. Европейская ассоциации кардиологов (ESC) предлагает новый алгоритм диагностики сердечной недостаточности с целью улучшения ее выявления и лечения. Правила ESC по диагностике сердечной недостаточности включают проведение ЭКГ, рентгенографии грудной клетки и исследование крови пациента на содержание BNP. BNP - важный сывороточный маркер, используемый для оценки степени тяжести, стадии сердечной недостаточности, независимый от возраста, пола и функций почек, с 2003 г. служит «золотым стандартом» для использования в клинической практике.
Клиническое значение BNP (международные исследования).
• Идентификация пациентов с коронарной недостаточностью.
• Подтверждение степени выраженности коронарной недостаточности.
• Направленный мониторинг пациентов с коронарной недостаточностью.
• Оптимизация и мониторинг терапии.
• Выявление групп риска.
Клиническое использование BNP.
• Диагностика дисфункций левого желудочка или сердечной недостаточности - дифференциальная диагностика у пациентов с одышкой.
• Оценочный прогноз дисфункций левого желудочка.
• Оценка риска возникновения вторичного острого инфаркта миокарда (ОИМ), независимый фактор риска внезапной смерти.
• Мониторинг терапии болезни.
• Скрининг пациентов из групп высокого риска с бессимптомным течением левожелудочковой дисфункции (больные сахарным диабетом, пациенты с гипертонической болезнью, перенесшие ОИМ, люди старше 50 лет).
• Дифференциальная диагностика между легочными, сердечными и другими заболеваниями при длительном их течении.
• Прогноз течения заболевания.