Пособие по клинической биохимии / Под ред. Л.В. Акуленко. - 2007. - 256 с.
|
|
|
|
ТЕМА 4 ТЕХНОЛОГИЯ ОЦЕНКИ РЕЗУЛЬТАТОВ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
Клинический ординатор должен знать, понимать и учитывать влияние на результаты анализов условий взятия, хранения, транспортировки проб биоматериала; биологической, аналитической и ятрогенной вариаций. Однако его важнейшая обязанность - учет влияния патологических факторов, определяющих отклонение результатов лабораторных исследований за пределы «нормальных величин», или референтных интервалов, т.е. собственно анализ патологической вариации на нозологическом уровне оценки лабораторного результата. Для того чтобы делать выводы по данным патологических результатов лабораторных исследований на нозологическом уровне, клиницисту необходимо иметь дополнительную информацию об особенностях этих тестов у пациентов различных групп. В частности, необходимо иметь данные о степени патогномоничности изменения величины лабораторного показателя для той или иной патологии, о чувствительности, специфичности и прогностической ценности лабораторного теста. Кроме того, необходимо знать критические величины результатов лабораторных тестов, требующие немедленных действий врача.
НОЗОЛОГИЧЕСКИЙ УРОВЕНЬ ОЦЕНКИ РЕЗУЛЬТАТОВ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
Под оценкой результатов лабораторных исследований на нозологическом уровне подразумевают определение связи обнаруженных отклонений в анализах с определенной патологией. Степень патогномоничности лабораторных отклонений весьма вариабельна, так как формы и выраженность самого патологического процесса существенно различны от одного случая заболевания к другому. Некоторые лабораторные тесты носят практически избирательный характер, будучи тесно связаны с определенной функцией органа, ткани, организма,
нарушенной патологическим процессом. Очень высока частота выявления в крови повышенной концентрации тропонинов Т и I при развитии инфаркта миокарда, поскольку эти белки играют важнейшую роль в функционировании сократительной системы сердечной мышцы.
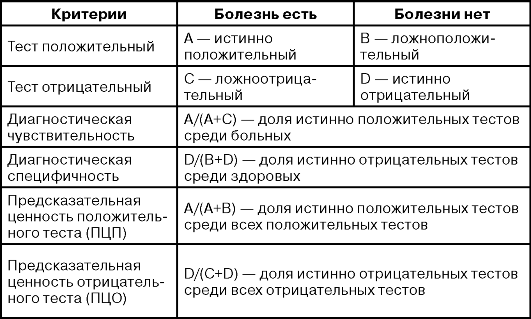
Процесс установления диагноза несовершенен - клиницист может лишь предполагать, что диагноз верен, нежели утверждать это со всей определенностью. Раньше клиницисты выражали степень уверенности в клиническом диагнозе, предваряя его формулировку словами «исключается...» или «возможно...». В настоящее время все чаще эту уверенность в диагнозе выражают через вероятности. По этой причине врач должен понимать статистическую суть диагностической ценности лабораторных тестов в различных ситуациях. Как правило, это помогает врачу уменьшить степень неопределенности диагноза с помощью того или иного результата лабораторного теста; в ряде случаев убедиться в его неопределенности, а иногда - лишь осознать степень своей неуверенности в диагнозе. Результат теста может быть либо положительным (патология), либо отрицательным (норма), а заболевание может либо быть, либо отсутствовать. Возможны четыре варианта толкования результатов теста - два истинных и два ложных. Правильный ответ - положительный результат при наличии заболевания или отрицательный в его отсутствие. Напротив, ответ ошибочный, если результат теста положителен (ложноположительный) хотя человек здоров, или отрицателен (ложноотрицательный), хотя человек болен.
Основные характеристики лабораторного теста - их диагностическая чувствительность и специфичность. Вероятность положительного результата диагностического теста в присутствии болезни называют чувствительностью метода, а вероятность отрицательного результата в отсутствии болезни - его специфичностью. Чувствительный тест редко «пропускает» пациентов, у которых имеется заболевание. Специфический тест, как правило, «не относит» здоровых людей к категории больных. Практически эти характеристики лабораторных тестов определяют на основании статистического анализа массивов результатов клинико-лабораторных исследований и математически характеризуют интегральное влияние патогномоничности лабораторного показателя для определенной формы патологии. В основу расчетов берут распределение результатов исследований в соответствии с данными, приведенными в таблице. В большинстве случаев эти характеристики совпадают, будучи истинно положительными (болезнь есть, и тест ее подтверждает) или истинно отрицательными (болезни нет, и тест ее исключает). Однако результаты могут быть и ложноотрицательными
(болезнь есть, но тест ее исключает), и ложноположительными (болезни нет, но тест ее подтверждает).
Для врача-клинициста чувствительный тест особенно информативен в том случае, когда он дает отрицательный результат (т.е. из больных исключает здоровых), а специфический тест наиболее эффективен, когда дает положительный результат (т.е. выявляет больных среди здоровых). По этой причине чувствительные тесты рекомендуют применять на ранних стадиях диагностического поиска для сужения его рамок, когда возможных вариантов много, и диагностические тесты позволяют исключить некоторые, т.е. сделать вывод, что эти заболевания маловероятны. Специфические тесты нужны для подтверждения (установления) диагноза, предположенного на основании других данных. Высокоспецифический тест не должен давать положительного результата при отсутствии заболевания. Такие тесты необходимо применять, если ложноположительный результат может нанести пациенту вред. Например, прежде чем назначать пациенту со злокачественным новообразованием химиотерапию, сопряженную с риском, эмоциональной травмой, необходимо морфологическое подтверждение диагноза, так как результаты повышения уровня онкомаркеров и данные других методов исследования недостаточны.
КРИТЕРИИ ОЦЕНКИ РЕЗУЛЬТАТОВ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
 Проанализируем,
как могут быть использованы эти критерии у больных с инфарктом миокарда
(ИМ). Диагностическая чувствительность теста определяет вероятность
положительного результата и показывает, с какой степенью уверенности
можно ожидать положительный результат теста у больных:
Проанализируем,
как могут быть использованы эти критерии у больных с инфарктом миокарда
(ИМ). Диагностическая чувствительность теста определяет вероятность
положительного результата и показывает, с какой степенью уверенности
можно ожидать положительный результат теста у больных:
 Клиницист
должен понимать, что диагностическая чувствительность и специфичность
теста зависят от величины референтного диапазона, т.е. выбора точки
разделения («cut-off»), при использовании которой любую величину
результата теста выше этой точки рассматривают как патологию.
Клинические цели могут влиять на выбор точки «cut-off». Если взять за
позицию «cut-off» точку «А», то тест будет иметь 100%-ную
чувствительность в отношении болезни и очень низкую специфичность. В
случае если в качестве «cut-off» будет выбрана точка «С», то тест будет
иметь 100%-ную специфичность, но очень низкую чувствительность. По этой
причине для большинства тестов точку «cut-off» (точку «В») определяют
референтным диапазоном, т.е. диапазоном результатов теста, которые
располагаются в диапазоне ±2S при средней величине «В». В некоторых
случаях величину «cut-off» изменяют, в зависимости от целей
исследования, что увеличивает или чувствительность, или специфичность.
Клиницист
должен понимать, что диагностическая чувствительность и специфичность
теста зависят от величины референтного диапазона, т.е. выбора точки
разделения («cut-off»), при использовании которой любую величину
результата теста выше этой точки рассматривают как патологию.
Клинические цели могут влиять на выбор точки «cut-off». Если взять за
позицию «cut-off» точку «А», то тест будет иметь 100%-ную
чувствительность в отношении болезни и очень низкую специфичность. В
случае если в качестве «cut-off» будет выбрана точка «С», то тест будет
иметь 100%-ную специфичность, но очень низкую чувствительность. По этой
причине для большинства тестов точку «cut-off» (точку «В») определяют
референтным диапазоном, т.е. диапазоном результатов теста, которые
располагаются в диапазоне ±2S при средней величине «В». В некоторых
случаях величину «cut-off» изменяют, в зависимости от целей
исследования, что увеличивает или чувствительность, или специфичность.
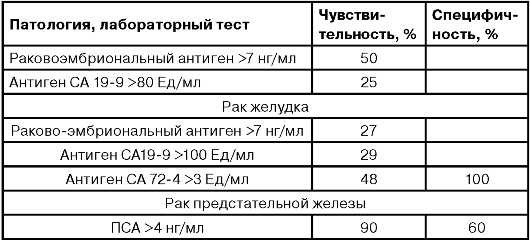
ДИАГНОСТИЧЕСКАЯ ЧУВСТВИТЕЛЬНОСТЬ И СПЕЦИФИЧНОСТЬ ЛАБОРАТОРНЫХ ТЕСТОВ ПРИ РАЗЛИЧНОЙ ПАТОЛОГИИ
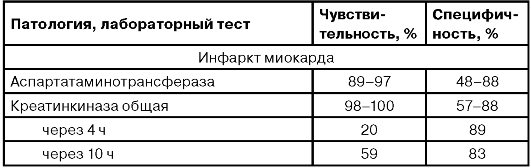 Продолжение таблицы
Продолжение таблицы
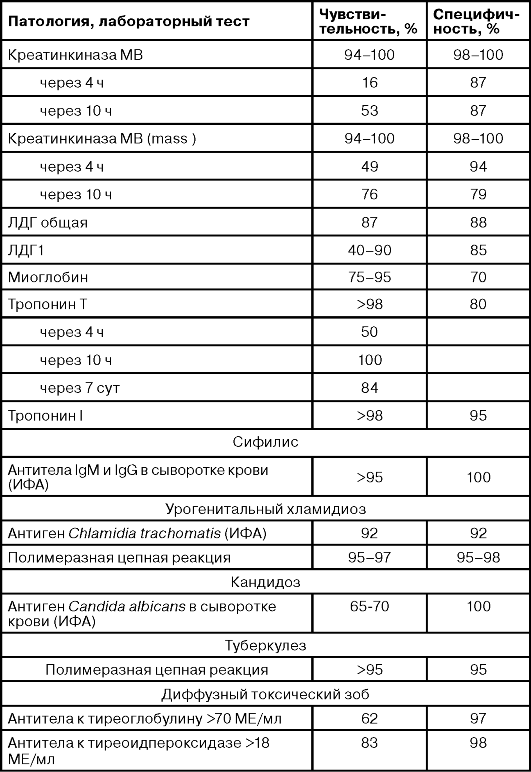 Продолжеие таблицы
Продолжеие таблицы
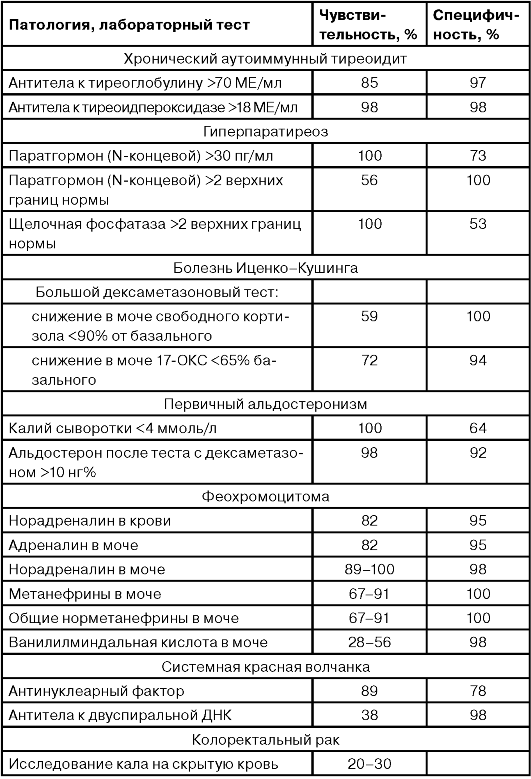 Окончание таблицы
Окончание таблицы
 Чувствительность
и специфичность - характеристики лабораторного теста, которые
необходимо учитывать при решении вопроса о том, следует ли назначать
данный тест. Но если тест назначен и получены результаты его
исследования (положительные или отрицательные), понятия чувствительности
и специфичности теряют смысл, поскольку теперь диагноз формально
установлен. Для клинициста теперь важнейшее значение имеет проблема -
как велика вероятность того, что инфаркт миокарда (ИМ) имеется на самом
деле, если результат теста положительный, или с какой надежностью можно
исключить поражение миокарда, если тест отрицательный. На эти вопросы
можно ответить, используя предсказательную ценность положительного теста
(ПЦП) и предсказательную ценность отрицательного теста (ПЦО). ПЦП -
вероятность наличия заболевания при положительном (патологическом)
результате теста. ПЦО - вероятность отсутствия заболевания при
отрицательном (нормальном) результате теста. Знание предсказательной
ценности теста позволяет врачу ответить на вопрос: «Какова вероятность
того, что данный пациент страдает (не страдает) определенным
заболеванием, если результат теста у него положителен (отрицателен)?»
Чувствительность
и специфичность - характеристики лабораторного теста, которые
необходимо учитывать при решении вопроса о том, следует ли назначать
данный тест. Но если тест назначен и получены результаты его
исследования (положительные или отрицательные), понятия чувствительности
и специфичности теряют смысл, поскольку теперь диагноз формально
установлен. Для клинициста теперь важнейшее значение имеет проблема -
как велика вероятность того, что инфаркт миокарда (ИМ) имеется на самом
деле, если результат теста положительный, или с какой надежностью можно
исключить поражение миокарда, если тест отрицательный. На эти вопросы
можно ответить, используя предсказательную ценность положительного теста
(ПЦП) и предсказательную ценность отрицательного теста (ПЦО). ПЦП -
вероятность наличия заболевания при положительном (патологическом)
результате теста. ПЦО - вероятность отсутствия заболевания при
отрицательном (нормальном) результате теста. Знание предсказательной
ценности теста позволяет врачу ответить на вопрос: «Какова вероятность
того, что данный пациент страдает (не страдает) определенным
заболеванием, если результат теста у него положителен (отрицателен)?»
 Предсказательная
ценность (ПЦ) теста по отношению к определенной болезни (посттестовая
вероятность) зависит не только от его специфичности и чувствительности,
но и от распространенности самой болезни. Предсказательную ценность
положительного результата (ПЦ+) теста по отношению к определенному
заболеванию можно рассчитать по формуле:
Предсказательная
ценность (ПЦ) теста по отношению к определенной болезни (посттестовая
вероятность) зависит не только от его специфичности и чувствительности,
но и от распространенности самой болезни. Предсказательную ценность
положительного результата (ПЦ+) теста по отношению к определенному
заболеванию можно рассчитать по формуле:
 Распространенность
заболевания называют также претестовой вероятностью, т.е. это
вероятность выявления болезни до того, как стали известны результаты
теста. Как оценить претестовую вероятность заболевания у пациента, чтобы
вычислить ПЦ того или иного результата теста? Существуют несколько
источников информации: медицинская литература, архивы медицинских
учреждений, личный опыт каждого врача.
Распространенность
заболевания называют также претестовой вероятностью, т.е. это
вероятность выявления болезни до того, как стали известны результаты
теста. Как оценить претестовую вероятность заболевания у пациента, чтобы
вычислить ПЦ того или иного результата теста? Существуют несколько
источников информации: медицинская литература, архивы медицинских
учреждений, личный опыт каждого врача.
ПЦ связана с референтной величиной и зависит от процента истинных тестов, как положительных, так и отрицательных, по отношению к ложным. Чем чувствительнее тест, тем выше ПЦ его отрицательного результата (т.е. возрастает уверенность врача, что отрицательные результаты теста отвергают наличие заболевания). Наоборот, чем специфичнее тест, тем выше ПЦ его положительного результата (т.е. врач может с большей уверенностью считать, что положительные результаты теста подтверждают предполагаемый диагноз). Поскольку распространенность заболевания влияет на ПЦ теста, последняя неизбежно зависит от условий его применения. Если положительные результаты даже высокоспецифичного лабораторного теста получены в популяции с низкой вероятностью заболевания, то они окажутся преимущественно ложноположительными. Аналогично, отрицательные результаты высокоспецифического теста, полученные в популяции с высокими шансами наличия заболевания, скорее всего, будут ложноотрицательными. Таким образом, интерпретация ПЦ положительного(+) или отрицательного результата(-) лабораторного теста меняется в зависимости от распространенности заболевания. Тест с высоким ПЦ(+) эффективен при обследовании контингента с высокой распространенностью патологии, например, для больных в специализированном
отделении стационара, тогда как при обследовании амбулаторных пациентов более полезен тест с высоким ПЦ(-). Точно так же влияет на предсказательную ценность теста степень вероятности диагноза: если вероятность диагноза низка, возрастает ценность теста с ПЦ(-), если велика - более ценен тест с ПЦ(+).
Если представить себе популяцию, в которой ни у кого нет рассматриваемого заболевания, то все положительные результаты в такой группе, даже при очень специфичном тесте, будут ложноположительными. Следовательно, когда распространенность заболевания стремится к нулю, предсказательная ценность положительного результата теста также стремится к нулю. Наоборот, если данная болезнь есть у каждого в исследуемой популяции, все отрицательные результаты даже высокочувствительного теста окажутся ложноотрицательными. Когда распространенность стремится к 100%, предсказательная ценность отрицательного результата теста стремится к нулю.
Так, если назначать тесты для поиска феохромоцитомы у всех пациентов с артериальной гипертензией, то предсказательная ценность теста с высоким уровнем ПЦ(+) результатов окажется ниже, чем в случае назначения того же теста пациентам с артериальной гипертензией, протекающей преимущественно пароксизмально и сопровождающейся некоторыми другими характерными проявлениями гиперкатехоламинемии. Проиллюстрируем приведенные рассуждения расчетами предсказательной ценности положительного результата в отношении диагностики феохромоцитомы для метода определения в моче повышенной концентрации свободного норметанефрина.
Феохромоцитому обнаруживают примерно у 0,3-0,7% (претестовая вероятность) больных артериальной гипертензией, а среди злокачественно текущих форм - у 10-15% (Дедов И.И., 1995). Чувствительность метода определения свободного норметанефрина в суточной моче для диагностики феохромоцитомы составляет 89-100%, специфичность - 98% (Wallach J.M.D., 1996). Первоначально рассчитаем ПЦ(+) результата для этого метода, если бы он был назначен для всех больных с артериальной гипертензией, за чувствительность теста возьмем 90% (0,9 в условных единицах), за распространенность - 0,5% (0,005 в условных единицах).
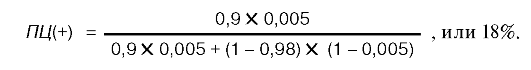 При
расчете ПЦ(+) результата для этого метода у больных со злокачественно
текущими формами гипертензии за претестовую вероятность возьмем 12%
(0,12 условных единиц).
При
расчете ПЦ(+) результата для этого метода у больных со злокачественно
текущими формами гипертензии за претестовую вероятность возьмем 12%
(0,12 условных единиц).
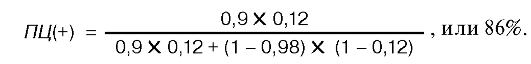 Приведенный
пример показывает, что претестовая вероятность заболевания оказывает
большое влияние на посттестовую вероятность (предсказательную ценность).
Приведенный
пример показывает, что претестовая вероятность заболевания оказывает
большое влияние на посттестовую вероятность (предсказательную ценность).
В своих исследованиях Р. Флетчер с соавт. (1998) показали, что если назначить исследование простспецифического антигена (ПСА) для диагностики рака предстательной железы всем пожилым мужчинам, у которых отсутствуют какие-либо симптомы, а распространенность рака предстательной железы составляет 6-12% (претестовая вероятность), то посттестовая вероятность составит только 15% при уровне ПСА 4 нг/мл (чувствительность 90%, специфичность 60%) и выше. При проведении исследования уровня ПСА в группе более высокого риска (с симптомами или вызывающими подозрение результатами пальцевого ректального исследования), где претестовая вероятность составляла 26%, посттетестовая вероятность составит 40% при уровне ПСА 4 нг/мл и более. Наконец, при определении ПСА у пациентов с обнаруженным узлом в предстательной железе при ректальном исследовании, наличием болей в костях, разрежением в костях при рентгенологическом исследовании, претестовая вероятность составляла 98%, а посттестовая составит 99%.
Этот пример показывает, что претестовая вероятность оказывает огромное влияние на посттестовую вероятность и что тесты дают больше информации, когда диагноз действительно неопределенный (претестовая вероятность около 26%), чем когда диагноз маловероятен (претестовая вероятность 6-12%) или почти несомненен (претестовая вероятность 98%).
Другой путь оценки эффективности диагностического теста - использование отношений правдоподобия (ОП), которые обобщают ту же информацию, что и показатели чувствительности и специфичности, и могут использоваться для вычисления вероятности болезни (посттестовой вероятности) на основании положительного или отрицательного результата теста.
Отношением правдоподобия для конкретного результата диагностического теста называют отношение вероятности данного результата
у лиц с заболеванием к вероятности этого же результата у лиц без заболевания. Отношение правдоподобия показывает, во сколько раз выше (или ниже) вероятность получить данный результат теста у больных, нежели у здоровых. Если оценку теста проводят дихотомически (положительный либо отрицательный), то его способность различать больных и здоровых соответствует двум типам: один тип связан с положительным результатом теста, другой - с отрицательным.
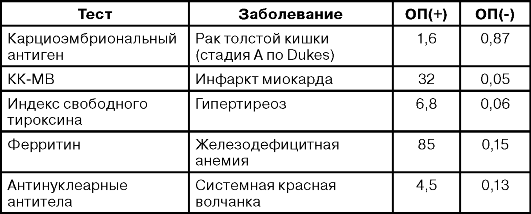
ПРИМЕРЫ ОТНОШЕНИЙ ПРАВДОПОДОБИЯ ДЛЯ НЕКОТОРЫХ ТЕСТОВ (NICOLL D. ET AL., 1997)
 Тогда посттестовые шансы наличия инфаркта миокарда будут:
Тогда посттестовые шансы наличия инфаркта миокарда будут:
 Главное
преимущество отношений правдоподобия состоит в том, что они помогают
выйти за рамки грубой оценки результатов лабораторного теста (либо
норма, либо патология), с которой сталкивается клиницист, если оценивает
точность диагностического теста, используя только понятия
чувствительности и специфичности при единственной точке разделения.
Однако для большинства лабораторных
Главное
преимущество отношений правдоподобия состоит в том, что они помогают
выйти за рамки грубой оценки результатов лабораторного теста (либо
норма, либо патология), с которой сталкивается клиницист, если оценивает
точность диагностического теста, используя только понятия
чувствительности и специфичности при единственной точке разделения.
Однако для большинства лабораторных
тестов достичь этого не удается. В подобных ситуациях положение точки разделения («cut-off») на непрерывном переходе между нормой и патологией устанавливается произвольно. Отношения правдоподобия можно определять для любого количества результатов теста по всему диапазону допустимых значений. Очевидно, что наличие заболевания более вероятно при крайнем отклонении результата теста от нормы, чем в случае результата, близкого к границе нормы. При таком подходе клиницист получает информацию о степени отклонения от нормы, а не только о факте наличия или отсутствия болезни. При вычислении отношений правдоподобия внутри некоторого диапазона значений результатов теста под чувствительностью понимают уверенность врача при использовании конкретного результата теста для идентификации лиц с заболеванием, а не с той или иной степенью отклонения от нормы. То же относится и к специфичности.
Таким образом, показатель отношения правдоподобия отвечает разумной клинической практике, когда при оценке вероятности заболевания больший вес придают крайне высоким (или низким) результатам теста, а не пограничным между нормой и патологией. Отношения правдоподобия особенно удобно применять для определения вероятности наличия заболевания, когда применяют несколько диагностических тестов последовательно.
Поскольку в клинической практике используют лабораторные тесты, чувствительность и специфичность которых ниже 100%, вероятность наличия заболевания при использовании только одного теста часто определяют как не очень высокую и не очень низкую, где-то между 10 и 90%. Как правило, получив такой результат, врач не может прекращать диагностический поиск. В подобных ситуациях он старается значительно повысить или понизить вероятность обнаружения заболевания (посттестовую вероятность) и продолжает обследование пациента, применяя дополнительные тесты.
Когда использовано несколько тестов, и все они положительны (патологические) или все отрицательные (нормальные), их смысл очевиден. Гораздо чаще бывает так, что результаты одних тестов положительны, а других - отрицательны. Тогда их клиническая оценка усложняется. Существуют два способа применения нескольких тестов: параллельный (несколько тестов одновременно, причем положительный результат любого из них рассматривают в пользу наличия болезни) и последовательный с учетом результатов предыдущего теста. При последовательном подходе для установления диагноза все тесты должны дать положительный результат, поскольку в случае отрицательного
результата диагностический поиск прекращают. Когда необходима быстрая оценка состояния, несколько тестов назначают параллельно, например, у госпитализированных больных при неотложных состояниях или же у амбулаторных пациентов, прибывших для обследования на короткое время. Примером параллельного назначения нескольких тестов одновременно может служить назначение исследования миоглобина, тропонина Т, КК, ЛДГ1 у больного с подозрением на инфаркт миокарда. Несколько тестов, проведенных параллельно, обеспечивают, как правило, более высокую чувствительность, а следовательно, и большую предсказательную ценность отрицательного [ПЦО(-)] результата при данной патологии, чем каждый тест в отдельности. С другой стороны, снижаются специфичность и предсказательная ценность положительного результата теста. Таким образом, уменьшается вероятность того, что заболевание будет пропущено, но одновременно возрастает вероятность ложноположительных диагнозов.
КРИТЕРИИ ОЦЕНКИ РЕЗУЛЬТАТОВ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ