Лучевая диагностика: учебник: Т. 1 / под ред. проф. Г.Е. Труфанова. - 2011. - 416 с.: ил.
|
|
|
|
Глава 9. Лучевая диагностика заболеваний и повреждений сердца и грудной аорты
МЕТОДЫ ЛУЧЕВОГО ИССЛЕДОВАНИЯ
Для лучевого исследования сердца и грудной аорты можно использовать различные методы. Каждый из них обладает своими достоинствами и преимуществами. Метод выбирают для определенных клинических ситуаций, решения конкретных диагностических задач.
РЕНТГЕНОЛОГИЧЕСКИЙ МЕТОД
Рентгенологический метод, несмотря на новые высокоинформативные способы получения медицинского изображения, по-прежнему достаточно широко используется при исследовании сердца и грудной аорты. Правда, многие из применявшихся ранее рентгенологических методик сейчас не используются. Диагностическое значение сохранили только самые простые, нативные методики (рентгенография, рентгеноскопия) и сложные, инва-зивные контрастные исследования - ангиокардиография, коронарография, аортография.
НАТИВНЫЕ РЕНТГЕНОЛОГИЧЕСКИЕ МЕТОДИКИ
Рентгенография является, как правило, первой методикой лучевого исследования сердца и грудной аорты. Общепринятыми, стандартными проекциями являются прямая и левая боковая. Рентгеноскопия применяется при необходимости выбора нестандартной оптимальной проекции для изучения того или иного отдела сердечно-сосудистой тени и для ориентировочной оценки сократительной функции сердца и пульсации аорты. Кроме того, просвечивание имеет больше возможностей для выявления обызвествлений клапанов сердца. Нативное рентгенологическое исследование грудной аорты при недоступности КТ может дополняться линейной томографией. Показаниями к ее выполнению служат необходимость уточнения деталей морфологического состояния аорты (расширения, сужения, обызвествление стенок и др.) и трудности дифференциальной диагностики с патологическими процессами других органов грудной полости, чаще всего с новообразованиями средостения.
НОРМАЛЬНАЯ РЕНТГЕНОАНАТОМИЯ СЕРДЦА И ГРУДНОЙ АОРТЫ
Поскольку отдельные камеры сердца и аорта по плотности не отличаются друг от друга, при нативном рентгенологическом исследовании они дают общую суммарную однородную тень. По ней можно судить о положении, форме и размерах сердца и аорты в целом.
Положение сердечной тени в прямой проекции срединно-асимметрич-ное: 1/3 ее находится справа от срединной линии тела, 2/3- слева. Левый контур сердца не доходит до левой срединно-ключичной линии на 1,5- 2 см, а правый отстоит от срединной вертикальной линии вправо не более чем на 5 см. Над собственной тенью сердца, как бы выходя из нее, находится тень сосудистого пучка, образованная грудной аортой, верхней полой веной и легочной артерией. Верхний контур этой тени не доходит до левого гру-дино-ключичного сочленения на 1,5-2 см. Соотношение высот сердечного и сосудистого сегментов равно 1:1.
На положении сердца, а также на его форме и размерах сказываются тип телосложения, фаза дыхания, положение тела пациента.
Для оценки положения сердца в зависимости от конституционального типа определяют так называемый угол наклонения. Он образуется длинни-ком сердца и горизонтальной линией, проводимой через верхушку сердечной тени. У нормостеников сердце расположено косо, у гиперстеников более горизонтально, у астеников, наоборот, более вертикально. Углы наклонения сердца равны соответственно 45°, менее 40°, более 50° (см. рис. 9.1).
Фаза дыхания и положение тела пациента изменяют расположение сердца в связи с различной высотой стояния диафрагмы. В вертикальном положении пациента и на вдохе диафрагма опускается, и сердце принимает более вертикальное положение. В горизонтальном положении пациента и на выдохе диафрагма поднимается вверх, и сердце занимает более горизонтальное положение (см. рис. 9.2).
Изменения положения сердца, кроме того, могут быть вызваны различными патологическими процессами в смежных органах и анатомических структурах: деформациями грудной клетки (кифоз, сколиоз, воронкообразная грудная клетка), заболеваниями легких, плевры, диафрагмы, которые сопровождаются объемными изменениями (ателектаз или цирроз легких, экссудативный плеврит, пневмоторакс, диафрагмальная грыжа) (см.
рис. 9.3, 9.4).
Оценка состояния отдельных камер сердца и аорты возможна только по их наружным очертаниям, образованным дугами различной кривизны и протяженности.
В прямой проекции правый контур состоит из двух дуг: верхнюю образует восходящая аорта, нижнюю - правое предсердие. Точка пересечения этих дуг называется правым кардиовазальным углом. Левый контур образован четырьмя дугами: верхняя скиалогическая дуга формируется не столько анатомической дугой аорты, сколько ее нисходящей частью; ниже ее вторая дуга формируется основным стволом и левой ветвью легочной артерии; еще ниже вырисовывается короткая дуга ушка левого предсердия; самая нижняя
и самая длинная дуга образована левым желудочком. Вторая и третья дуги формируют «талию» сердца. Точка их пересечения называется левым кар-диовазальным углом (см. рис. 9.5).
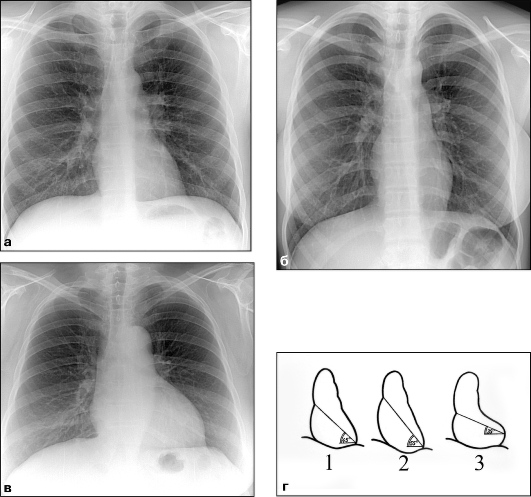
Рис. 9.1. Рентгенограммы груди в прямой проекции с различными вариантами положения сердца в зависимости от конституционального типа: а - нормостеник; б - астеник;
в - гиперстеник; г - схемы
В левой боковой проекции сердечно-сосудистая тень имеет форму косо расположенного овала, примыкающего к диафрагме и грудине. Ее передний контур составляют вверху - восходящая часть аорты, внизу - правый желудочек. Задний контур образован вверху левым предсердием, внизу - левым желудочком (рис. 9.6).
Форма сердечно-сосудистой тени при различных заболеваниях претерпевает существенные изменения. Очень важно, что эти изменения типичны для определенных заболеваний, которые можно предположить уже при первой ориентировочной оценке формы сердца. Различают 5 вариантов патологической формы сердечно-сосудистой тени в прямой проекции: митральную, аортальную, шаровидную, трапециевидную (треугольную) и форму
с локальным расширением, которое не свойственно увеличению какой-либо камеры сердца.
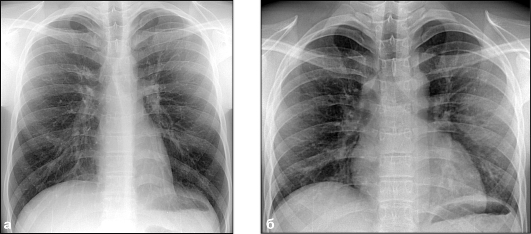
Рис. 9.2. Рентгенограммы груди в прямой проекции на высоте вдоха (а) и при полном
выдохе (б)
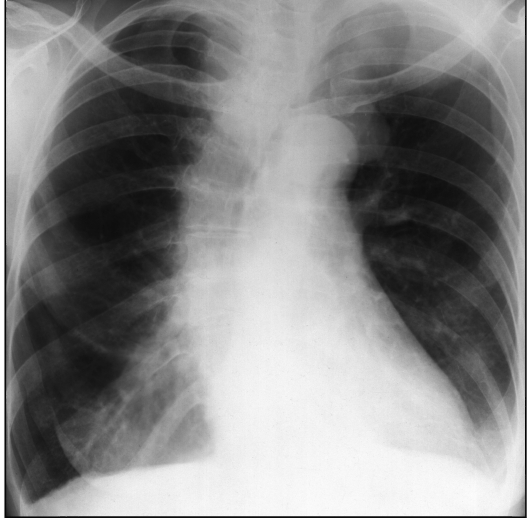
Рис. 9.3. Рентгенограмма в прямой проекции. Левосторонний сколиоз грудного отдела позвоночника
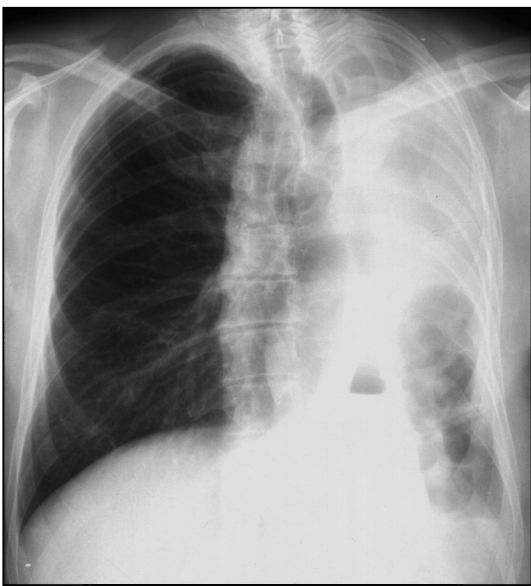
Рис. 9.4. Рентгенограмма в прямой проекции. Левосторонний фиброторакс
Основные черты митральной конфигурации сердца:
- удлинение и выбухание второй и третьей дуг левого контура сердечной тени;
- смещение вверх правого кардиовазального угла в результате выхожде-ния на правый контур увеличенного левого предсердия, увеличения правого предсердия или его смещения увеличенным правым желудочком (рис. 9.7).
Такой картиной отображаются митральные пороки (в классическом варианте - митральный стеноз), некоторые врожденные пороки, сопровождающиеся сбросом крови слева направо (открытый артериальный проток, дефекты
перегородок сердца), и так называемое легочное сердце как следствие легочной гипертензии при диффузных хронических заболеваниях легких.
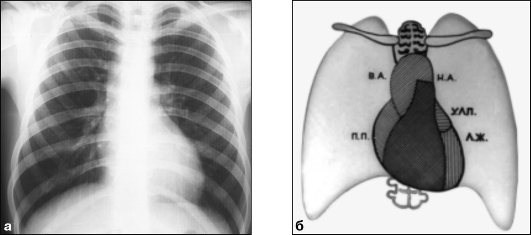
Рис. 9.5. Рентгенограмма (а) и схема (б) груди в прямой проекции с обозначением дуг
сердца
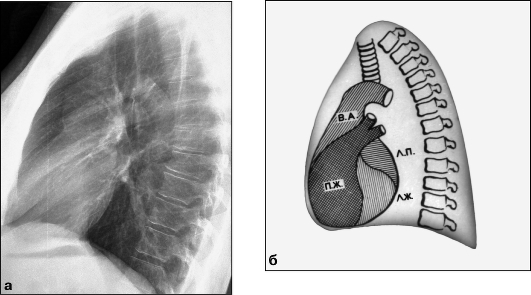
Рис. 9.6. Рентгенограмма (а) и схема (б) груди в левой боковой проекции с обозначением
дуг сердца
Признаки аортальной конфигурации:
- западение талии сердца;
- удлинение нижней дуги по левому контуру;
- увеличение и выбухание верхней дуги справа и смещение вниз правого кардиовазального угла, что обусловлено расширением восходящей аорты (см. рис. 9.8).
Подобный вид сердечно-сосудистой тени свойствен аортальным порокам, гипертрофической кардиомиопатии, коарктации аорты, гипертонической болезни, атеросклеротическому кардиосклерозу.
Шаровидная форма, сочетающаяся с увеличением тени сердца во все стороны, характерна для экссудативного перикардита, многоклапанных приобретенных пороков сердца (рис. 9.9).
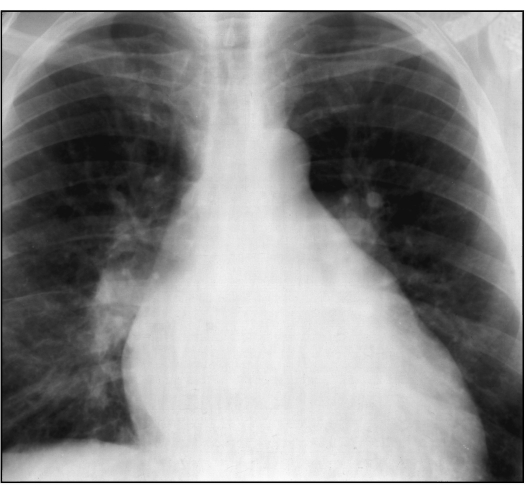
Рис. 9.7. Рентгенограмма в прямой проекции. Митральная конфигурация сердца
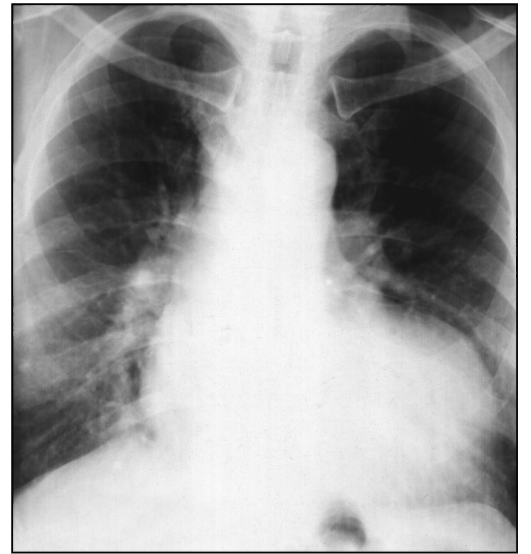
Рис. 9.8. Рентгенограмма в прямой проекции. Аортальная конфигурация
сердца
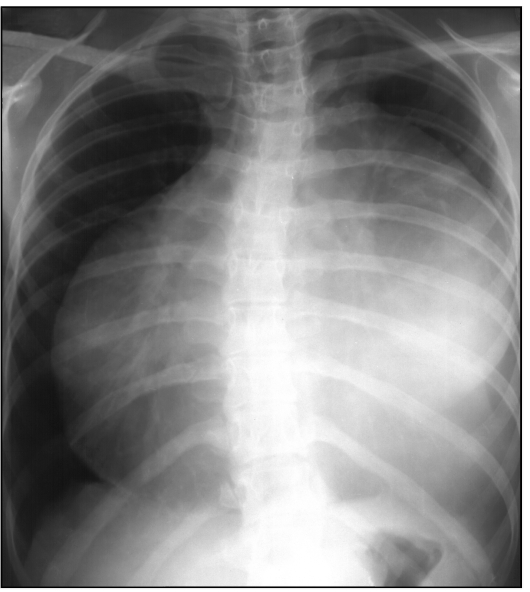
Рис. 9.9. Рентгенограмма в прямой проекции. Шаровидная конфигурация сердца
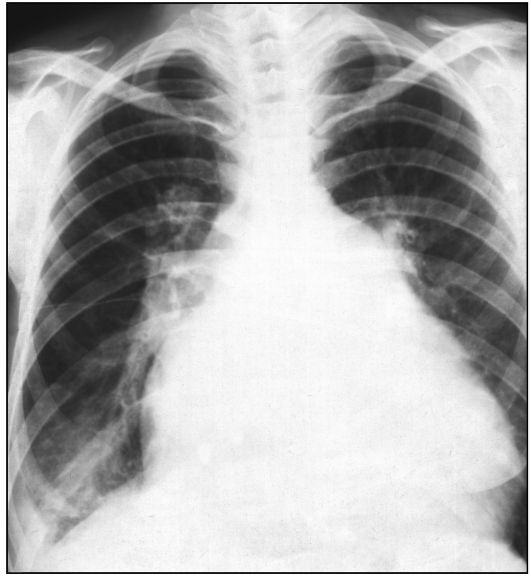
Рис. 9.10. Рентгенограмма в прямой проекции. Трапециевидная конфигурация сердц
Трапециевидная (треугольная) форма свойственна диффузным пора жениям миокарда (миокардит, миокардиодистрофия, миокардиосклероз
(рис. 9.10, 9.11).
Локальным расширением сердечно-сосудистой тени проявляются аневризмы сердца и аорты, опухоли и кисты сердца, новообразования средосте ния, прилежащие к сердцу и аорте (см. рис. 9.12, 9.13).
Разнообразные патологические состояния аорты проявляются 5 основными рентгенологическими признаками: удлинением, изгибом, разворачиванием, расширением, повышением интенсивности тени.
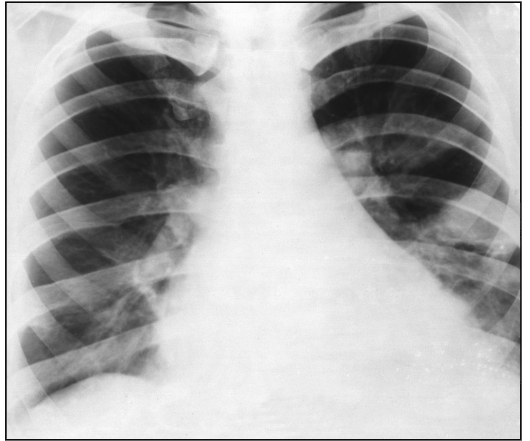
Рис. 9.11. Рентгенограмма в прямой проекции. Треугольная конфигурация сердца
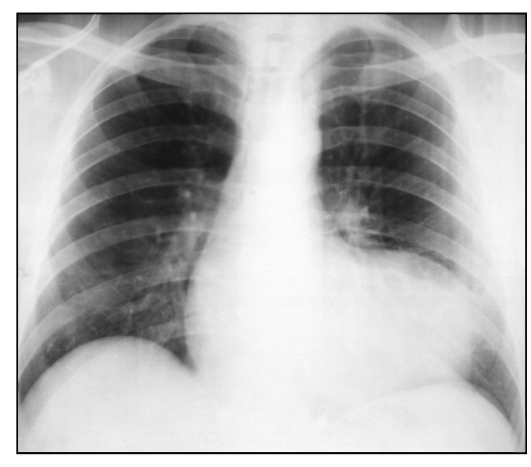
Рис. 9.12. Рентгенограмма в прямой проекции. Локальное расширение сердечной тени, обусловленное аневризмой левого желудочка сердца
Об удлинении аорты свидетельствует уменьшение расстояния от верхнего контура дуги аорты до левого грудино-ключичного сочленения (менее 1 см). Изгиб аорты является результатом ее значительного удлинения, вследствие чего она изгибается вправо, вдаваясь в правое легочное поле.
Такая картина имитирует расширение восходящей аорты, хотя на самом деле ее диаметр может быть нормальным. При разворачивании аорты аортальная петля, в норме идущая спереди назад под углом 50-60°, выпрямляется и приближается к фронтальной плоскости. Вследствие этого контур нисходящей аорты смещается влево. Расширение аорты в прямой проекции может сопровождаться ее выступанием в правое и левое легочные поля. Однако, во-первых, этого может и не быть при действительном ее расширении, а во-вторых, такая картина обусловливается больше изгибом и разворачиванием аорты (см. рис. 9.14). Повышение ин-
тенсивности тени связано в основном с увеличением массы крови в расширенной аорте и с уплотнением стенки сосуда. При этом на все большем протяжении в боковой и косой проекциях начинает визуализироваться нисходящая аорта, в норме видимая только в начальной части. Наиболее интенсивную тень дают обызвествления стенки (см. рис. 9.15, 9.16).
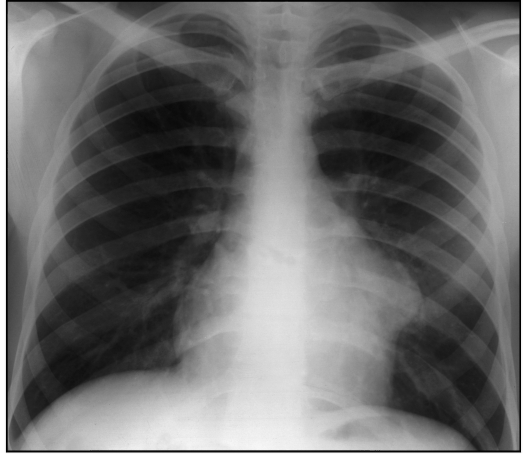
Рис. 9.13. Рентгенограмма в прямой проекции. Локальное расширение сердечной тени, обусловленное экзокарди-альной опухолью
Величина является одним из важнейших показателей состояния как сердца в целом, так и его отдельных камер.
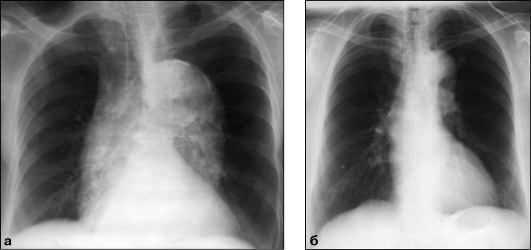
Рис. 9.14. Рентгенограммы в прямой проекции. Удлинение, изгиб, разворот, расширение
грудной аорты
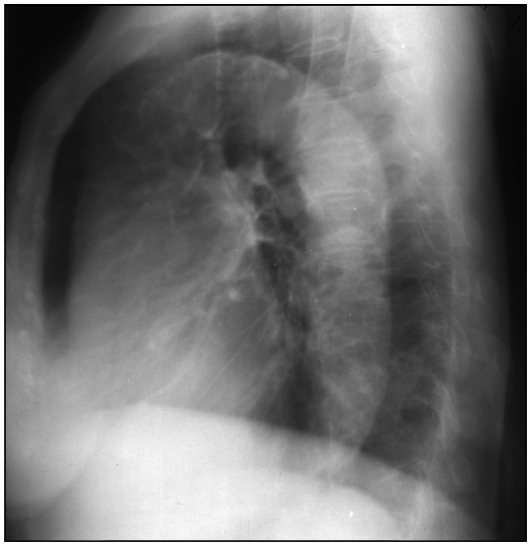
Рис. 9.15. Рентгенограмма в левой боковой проекции. Уплотнение стенок грудной аорты на всем протяжении
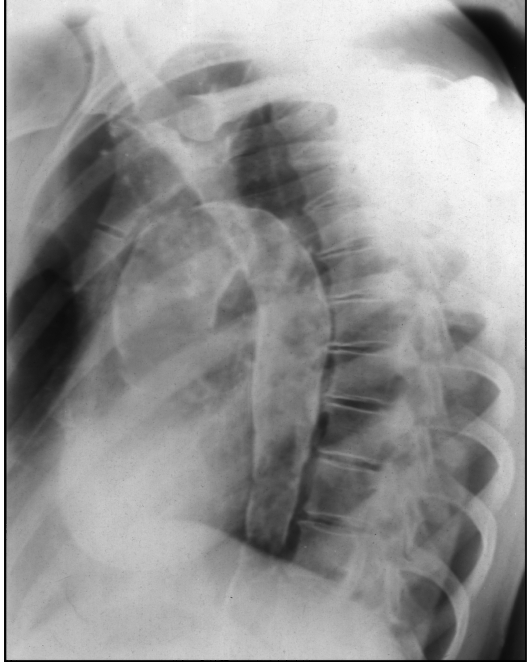
Рис. 9.16. Рентгенограмма в левой косой проекции. Обызвествление стенок грудной аорты на всем протяжении
Общие размеры сердца можно оценить количественно на рентгенограмме в прямой проекции по кардио-торакальному коэффициенту C/D x 100, где С - поперечник сердца, измеряемый по горизонтали между наиболее отстоящими друг от друга точками правого и левого контуров сердечной тени, а D - поперечный базальный размер грудной клетки, измеряемый между внутренними поверхностями боковых стенок грудной полости на уровне правого кардиодиафрагмального угла (рис. 9.17). Для взрослых в норме
этот коэффициент не превышает 50%. Увеличение I степени - до 55%, II - до 60%, III - более 60%.
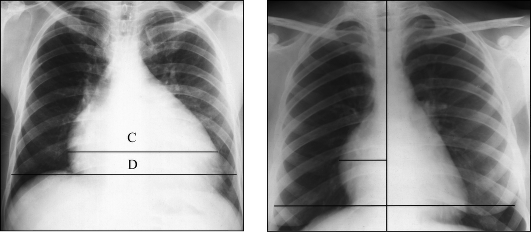
Рис. 9.17. Рентгенограмма в прямой Рис. 9.18. Рентгенограмма в прямой про-
проекции с обозначением измерений екции с обозначением измерения для опре-
для определения кардио-торакального деления степени увеличения правого пред-
коэффициента сердия
Правое предсердие. На рентгенограмме в прямой проекции его увеличение проявляется удлинением и большим, чем обычно, выступанием в легочное поле нижней дуги правого контура сердечной тени, а также смещением вверх правого кардиовазального угла. Более точно степень увеличения правого предсердия можно оценить с использованием коэффициента Гудвина как отношения (в процентах) расстояния от срединной линии до наиболее отстающей точки дуги правого предсердия к половине поперечного базаль-ного диаметра грудной клетки (рис. 9.18). В норме этот коэффициент не превышает 30%, при расширении правого предсердия I степени достигает 40%, II степени - 50%, III степени - более 50%.
Правый желудочек. В прямой проекции правый желудочек не имеет представительства на контурах сердечной тени. Тем не менее его увеличение все-таки дает отображение. Во-первых, смещается влево дуга левого желудочка, что обусловлено либо его оттеснением увеличенным правым желудочком, либо его прямым выхождением на контур сердца. Во-вторых, оттесняется вправо и вверх правое предсердие, что сопровождается удлинением и выбуханием его дуги и смещением вверх правого кардиовазального угла. В левой боковой проекции размер правого желудочка определяется по степени его прилегания к передней грудной стенке. В норме этот контакт не превышает 1/4 длины грудины. При увеличении правого желудочка он возрастает (рис. 9.19).
Левое предсердие. В прямой проекции увеличение левого предсердия приводит к удлинению его дуги на левом контуре. Кроме того, появляется дополнительная дуга на правом контуре сердца в зоне правого кардиовазаль-ного угла. Сначала она располагается медиальнее контура сердца, затем перекрещивает его, а при очень больших размерах становится краеобразу-ющей (рис. 9.20). В левой боковой проекции о величине левого предсердия
можно судить по положению пищевода. В норме он имеет прямолинейный ход параллельно передней поверхности позвоночника. Увеличение левого предсердия вызывает локальное отклонение пищевода назад: I степень увеличения - оттесненный пищевод не доходит до позвоночника, II степень - он достигает позвоночника, III степень - наслаивается на позвоночник (см. рис. 9.21).
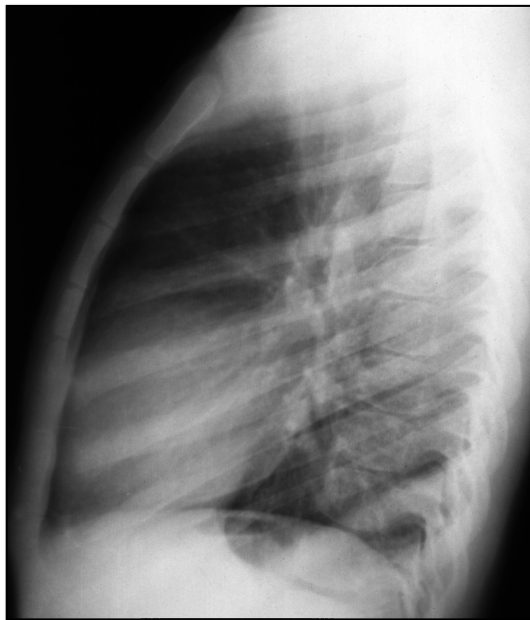
Рис. 9.19. Рентгенограмма в левой боковой проекции. Увеличение правого желудочка сердца
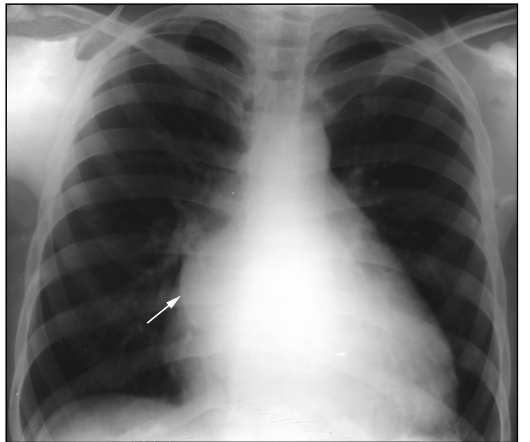
Рис. 9.20. Рентгенограмма в прямой проекции. Увеличение левого предсердия (стрелка)
Левый желудочек. В прямой проекции увеличение левого желудочка вызывает удлинение и выбухание его дуги по левому контуру сердечной тени. В левой боковой проекции о величине левого желудочка можно судить по степени прилегания сердца к диафрагме. В норме она не превышает 1/4 протяженности купола диафрагмы, а при увеличении, естественно, в различной мере возрастает, что сопровождается сужением нижнего отдела рет-рокардиального пространства. Признаком нормы левого желудочка в этой проекции являются также острый задний кардио-диафрагмальный угол и изображение легочной связки в нем. При увеличении левого желудочка задний кардио-диафрагмальный угол может становиться прямым или даже тупым, изолированное изображение легочной связки исчезает (см. рис. 9.22).
Легочная артерия оценивается в прямой проекции по расстоянию от срединной линии до наиболее отстоящей точки ее контура. Относительно половины поперечного базального размера грудной клетки (коэффициент Мура) этот размер в норме не превышает 30%. При расширении легочной артерии I степени этот коэффициент достигает 35%, степени - 40%, III степени -
свыше 40% (рис. 9.23).
СПЕЦИАЛЬНЫЕ РЕНТГЕНОКОНТРАСТНЫЕ МЕТОДИКИ
Ангиокардиография - методика искусственного контрастирования полостей сердца. Используется, как правило, венозная чрезбедренная катетериза-
ция по Сельдингеру с проведением катетера по нижней полой вене в правые камеры сердца (см. рис. 9.24). При необходимости контрастирования непосредственно левых камер сердца катетер из правого предсердия вводят в левое путем пункции межпредсердной перегородки (см. рис. 9.25). Основное показание к проведению ангиокардиографии - диагностика сложных, сочетан-ных пороков сердца, если неинвазивные методы оказываются недостаточно информативными. Изучают положение, форму и размеры полостей сердца; последовательность их заполнения РКС, изменения интенсивности и равномерности их контрастирования, скорость прохождения РКС, состояние клапанного аппарата; устанавливают патологические сообщения между полостями сердца. Одновременно измеряют внутрисердечное давление; определяют газовый состав крови в различных камерах сердца, минутный и ударный объемы сердца; производится запись внутрисердечной ЭКГ и ФКГ. Все это вместе взятое позволяет дать детальную не только качественную, но и количественную характеристику морфологических изменений сердца и нарушений центральной гемодинамики.
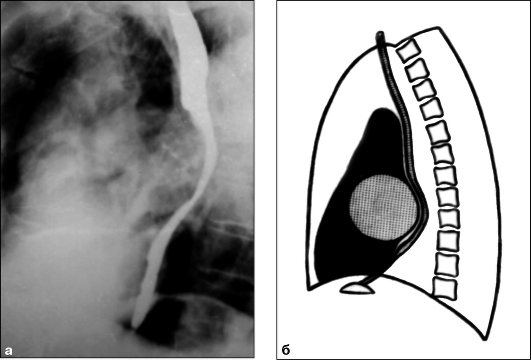
Рис. 9.21. Рентгенограмма в левой боковой проекции с контрастированным пищеводом (а) и схема (б). Увеличение левого предсердия
Аортография - контрастное рентгенологическое исследование грудной аорты, осуществляемое обычно путем катетеризации бедренной артерии с установкой катетера в начальной части аорты (см. рис. 9.26). Оно высокоинформативно в диагностике аневризм, окклюзии, аномалий грудной аорты, дифференциации ее поражений с новообразованиями средостения. Однако в отличие от УЗИ, КТ, МРТ она дает представление только о просвете аорты и не позволяет судить о состоянии стенки сосуда.
Коронарография - контрастное исследование венечных артерий сердца для точного определения характера, степени, локализации поражения сосудов и оценки коллатерального кровотока. Применяется для решения вопросов о необходимости, виде и объеме оперативного вмешательства у больных ишемичес-кой болезнью сердца. Используется методика либо общей грудной аортографии с установкой катетера в начальном отделе аорты, либо, что предпочтительно, селективной коронарографии с последовательным зондированием каждой венечной артерии (рис. 9.27). В настоящее время коронарографию выполняют не только с диагностической целью, но и как первый этап интервенционных процедур - коронарной ангиопластики, стентирования.
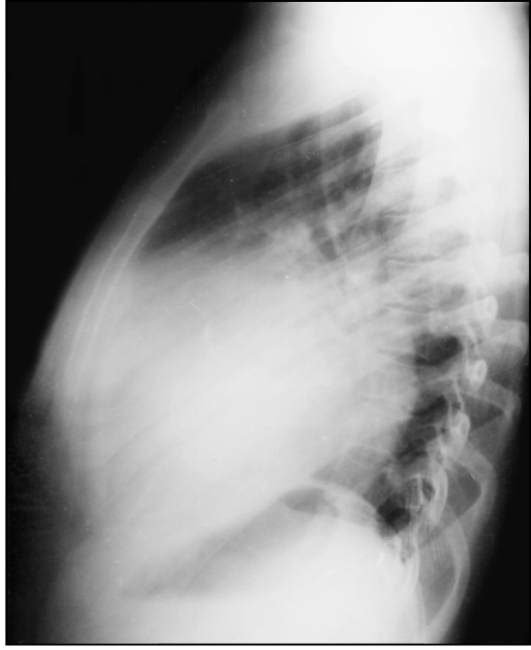
Рис. 9.22. Рентгенограмма в левой боковой проекции. Увеличение левого желудочка
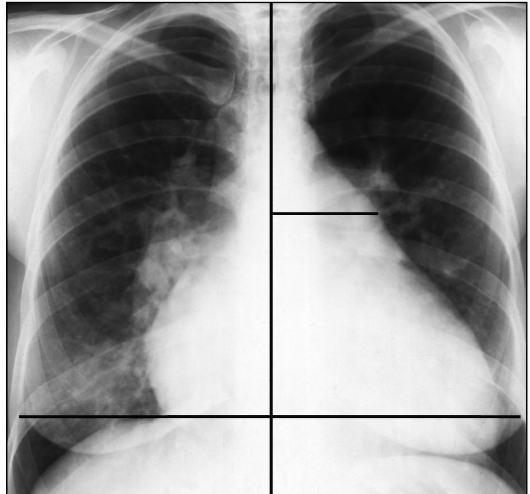
Рис. 9.23. Рентгенограмма в прямой проекции с обозначением измерения для определения степени расширения легочной артерии
Однако эти инвазивные методики обременительны и даже небезопасны для больного, поэтому показания к их использованию в настоящее время значительно сужены.
УЛЬТРАЗВУКОВОЙ МЕТОД
УЗИ в настоящее время признается основным и высокоинформативным методом диагностики заболеваний сердца. Оно позволяет достоверно оценивать и морфологическое, и функциональное состояние всех кардиальных структур, их анатомические особенности, сократительную способность миокарда, состояние центральной гемодинамики, т. е. дает всестороннюю и многоплановую информацию о сердце. Немаловажна роль этого метода и в оценке состояния грудной аорты. Основными показаниями для УЗИ являются аневризмы аорты, коарк-тация аорты, синдром Марфана, окклюзионные поражения ветвей дуги аорты.
Для получения наибольшего объема информации необходимо комплексное УЗИ, т. е. использование в каждом случае различных видов эхокарди-ографии: В-режима, М-режима, допплерографии.
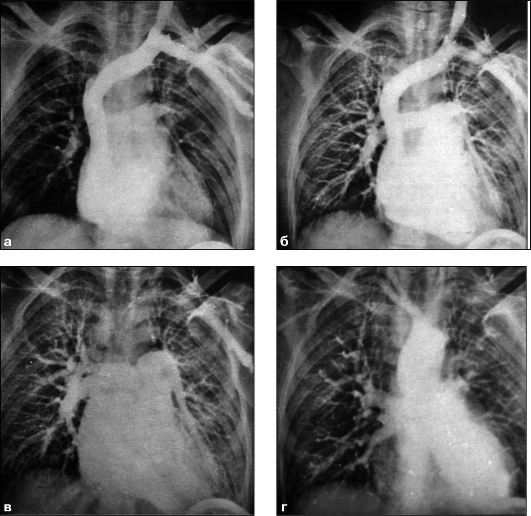
Рис. 9.24. Серия ангиокардиограмм с последовательным контрастированием правых камер сердца (а), сосудов малого круга кровообращения в артериальную фазу (б), сосудов малого круга кровообращения в венозную фазу (в), левых камер сердца и грудной
аорты (г)
Базовой методикой является В-режим. Такое ультразвуковое сканирование, проводимое в режиме реального времени из различных доступов в различных плоскостях и сечениях, позволяет получать изображения всех анатомических структур сердца (желудочков, предсердий, клапанов) с возможностью их всесторонней оценки (размеры камер, толщина и характер движения стенок, кинетика створок клапанов) (рис. 9.28-9.30). Удается выявлять и патологические внутрисердечные образования. Для исследования грудной аорты используют супрастернальный доступ с получением продольного и поперечного изображений дуги аорты, а также отходящих от нее ветвей (см. рис. 9.31).
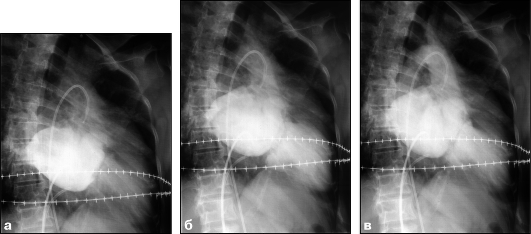
Рис. 9.25. Серия ангиокардиограмм с последовательным контрастированием левого предсердия (а), левого желудочка (б), аорты (в)
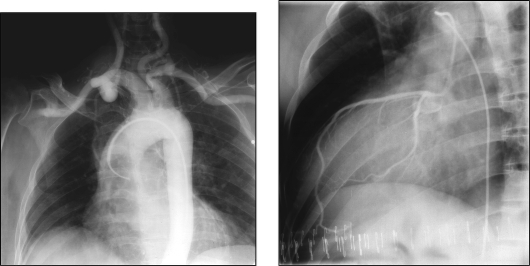
Рис. 9.26. Аортограмма Рис. 9.27. Селективная коронарограмма
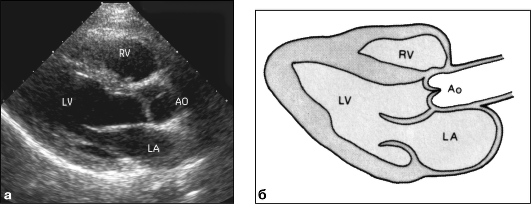
Рис. 9.28. Эхокардиограмма из левого парастернального доступа по длинной оси левого желудочка (а) и схема (б): LV - левый желудочек; RV - правый желудочек; A0 - аорта;
LA - левое предсердие
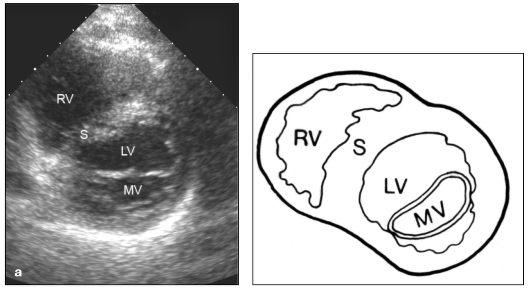
Рис. 9.29. Эхокардиограмма из левого парастернального доступа по короткой оси левого желудочка (а) и схема (б): RV - правый желудочек; S - межжелудочковая перегородка; LV - левый желудочек; MV - митральный клапан
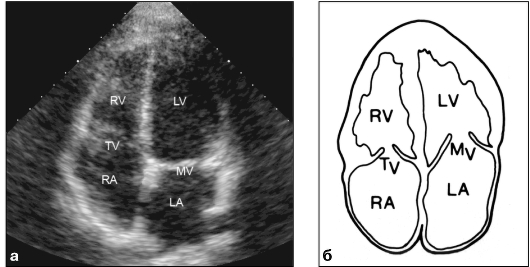
Рис. 9.30. Эхокардиограмма из апикального доступа в четырехкамерном сечении (а) и схема (б): RV - правый желудочек; LV - левый желудочек; RA - правое предсердие; LA - левое предсердие; TV - трикуспидальный клапан; MV - митральный клапан
М-режим как дополнительная методика предназначен в основном для измерения биометрических показателей сердца, прежде всего амплитуды и скорости движения кардиальных структур (рис. 9.32).
Допплерэхокардиография (ДЭхоКГ). В настоящее время в кардиологической практике используются потоковая спектральная, цветовое допплеров-ское картирование (ЦДК), тканевая допплерография.
Спектральная ДЭхоКГ и ЦДК предназначены для исследования потоков крови в полостях сердца с определением их характера, направления и скорости (рис. 9.33). По спектрографическим параметрам скоростей кровотока
можно рассчитать такие важнейшие показатели центральной гемодинамики, как ударный и минутный объемы, сердечный индекс, градиенты давления.
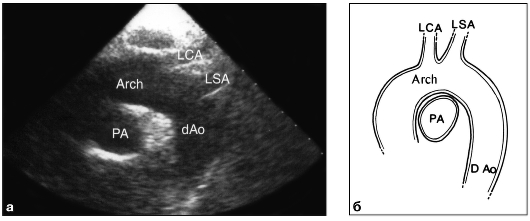
Рис. 9.31. Эхокардиограмма из супрастернального доступа по длинной оси аорты (а) и схема (б): Arch - дуга аорты; D Ao - нисходящая аорта; LCA - левая сонная артерия; LSA - левая подключичная артерия; PA - легочная артерия
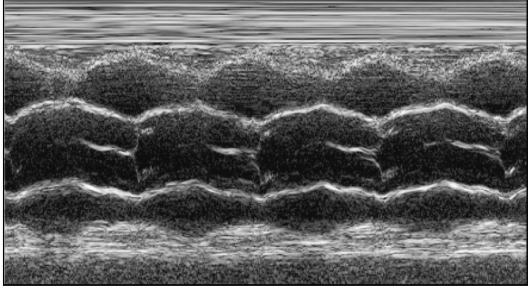
Рис. 9.32. Кривая движения створок аортального клапана в М-режиме
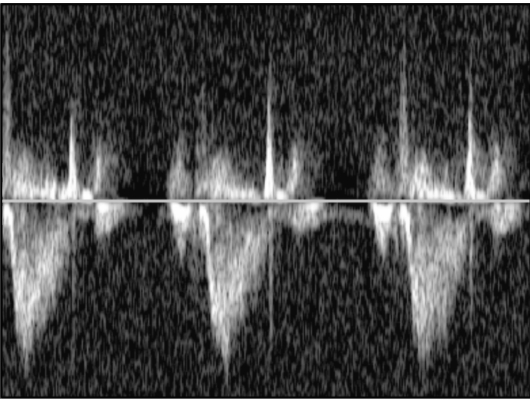
Рис. 9.33. Допплеровская спектрограмма трансаортального потока крови
Изображение, получаемое при ЦДК, представляет собой двухмерную ЭхоКГ в произвольно выбранном сечении с наложенными на нее потоками крови, которые закодированы разными цветами в зависимости от их направления (см. рис. 9.34 на цв. вклейке). Главное достоинство ЦДК состоит в том, что оно позволяет точно определять пространственную ориентацию и границы как физиологических, так и патологических потоков крови.
Тканевая допплерография в кардиологии предназначена главным образом для исследования физиологической функции миокарда. На эхограммах отображаются пространственное распределение скоростей движения отдельных элементов сердечной мышцы и уровни энергии эхосигналов от движущихся тканей при использовании ЦДК (см. рис. 9.35 на цв. вклейке).
В целом наибольшее клиническое значение ДЭхоКГ состоит в выявлении и оценке степени клапанных регургитаций, патологических шунтов, в установлении гемодинамической значимости стенозов, в количественной
оценке легочной артериальной гипертензии, определении функционального состояния камер сердца.
Существенно расширяют возможности ЭхоКГ чреспищеводное сканирование и применение нагрузочных проб (стресс-ЭхоКГ).
Чреспищеводное УЗИ сердца особенно значимо при новообразованиях предсердий, патологии протезов клапанов, инфекционном эндокардите, врожденных пороках сердца, заболеваниях грудной аорты. Кроме того, это исследование оказывается высокоэффективным в оценке функции левого желудочка, в распознавании осложнений инфаркта миокарда, в выявлении внутрисердечных тромбов.
Стресс-ЭхоКГ - это УЗИ сердца в условиях его дополнительной нагрузки. В качестве нагрузочных проб можно применять физическую нагрузку (велоэргометр, тредмил), чреспищеводную электростимуляцию сердца, фармакологические средства. Главная цель стресс-ЭхоКГ состоит в определении реакции левого желудочка на нагрузку, в выявлении нарушений, которые не регистрируются в покое.
В клинической практике УЗИ используют также для оценки состояния коронарных артерий путем внутрисосудистой катетеризации с применением специальных микродатчиков. Только эта методика предоставляет информацию и о просвете сосуда, и о состоянии его стенки, и о характере и выраженности патологических изменений в ней, прежде всего о протяженности и глубине кальцификации, что имеет чрезвычайно большое значение при планировании баллонной ангиопластики.
РЕНТГЕНОВСКАЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
КТ сердца и грудной аорты может проводиться в условиях естественной контрастности (нативная КТ) либо с использованием искусственного контрастирования крови (КТ-ангиокардиография).
Нативное КТ-исследование дает общее представление об органах грудной клетки, в том числе, естественно, о сердце и крупных сосудах. При этом видны внешние очертания камер сердца, ограниченные жировыми прослойками. Полости сердечных камер изолированно не дифференцируются, так как плотность крови в них практически равна плотности миокарда. Восходящая и нисходящая части грудной аорты на аксиальных срезах отображаются в поперечном сечении, дуга аорты - в продольном.
В целом нативная КТ обладает небольшой информативностью. Основные показания для ее целенаправленного проведения ограничены диагностикой экссудативного и адгезивного перикардита и выявлением каль-цинатов в коронарных артериях. Последний вопрос особенно актуален:
- при отборе пациентов с ишемической болезнью сердца для коронаро-графии;
- для определения показаний и противопоказаний к проведению баллонной ангиопластики и прогнозирования ее результатов;
- для оценки динамики атеросклеротического поражения коронарных артерий с целью определения эффективности проводимой терапии.
Программное обеспечение современных компьютерных томографов позволяет определять площадь, объем, число кальцинатов, а также массу фосфата кальция.
КТ-ангиокардиография обладает значительно большими возможностями в оценке состояния сердца, коронарных артерий, аорты. Эта методика основана на искусственном повышении плотности крови в камерах сердца и в сосудах, что обеспечивает получение раздельного изображения их полостей и стенок. Это исследование выполняют путем быстрого внутривенного введения болюса 100- 150 мл РКС со скоростью 3-4 мл/с. Исследование делают в артериальную фазу. Чтобы ее застать, сканирование должно начинаться через 15-20 с после инъекции РКС. Четкость изображения пульсирующих, быстро смещающихся сосудов и сердца достигается высокой скоростью сканирования. Этим требованиям соответствуют многослойные спиральные компьютерные томографы (МСКТ) и электронно-лучевые томографы (ЭЛТ), имеющие опцию синхронизации с ЭКГ. Они позволяют визуализировать все структуры сердца с достаточно высоким пространственным и временным разрешением (рис. 9.36, 9.37). Исследование можно выполнять в варианте статического или динамического сканирования, т. е. с производством на каждом уровне единичных сканов либо серий томограмм. Все серии изображений подвергаются визуальному и денситометрическому анализу. Преимуществом динамического сканирования является возможность оценки не только морфологических изменений, но и состояния центральной гемодинамики, главным образом по скорости прохождения РКС по камерам сердца. Дополнительную, весьма важную информацию дают многоплоскостные реформации и трехмерное преобразование.
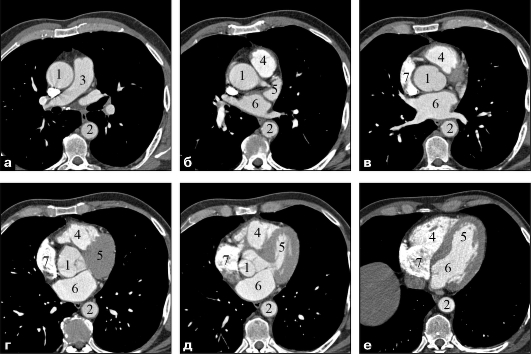
Рис. 9.36. Серия КТ-ангиокардиограмм на различных уровнях аксиальных срезов: 1 - восходящая аорта; 2 - нисходящая аорта; 3 - легочная артерия; 4 - правый желудочек; 5 - левый желудочек; 6 - левое предсердие; 7 - правое предсердие
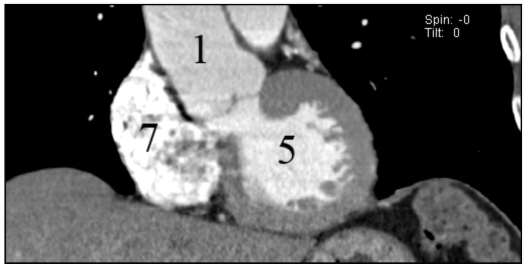
Рис. 9.37. КТ-ангиокардиограмма во фронтальной плоскости
В целом при исследовании сердца МСКТ и ЭЛТ с использованием контрастирования обеспечивают достоверную диагностику аневризм, тромбов и внутриполостных новообразований сердца, рубцовых поражений миокарда, гипертрофической кардиомиопатии и других патологических состояний. Кроме того, методику можно использовать для фун-
кционального исследования сердца: оценки объема камер, общей и регионарной сократимости, скорости внутрисердечных потоков крови, перфузии миокарда; а также для выявления патологических шунтов и регургитирую-щих потоков.
Для оценки состояния коронарных артерий обычно дополнительно используют многоплоскостные реконструкции. Возможно также построение Мах IP-проекции, особенно для проксимальных отделов венечных артерий, но наиболее информативным является объемный рендеринг (VRT). При таком исследовании во всех случаях удается получить отчетливое изображение проксимальной и средней третей коронарных артерий и в 90% - их крупных ветвей. При этом с высокой точностью выявляют различные морфологические изменения, прежде всего обызвествления и стенозы артерий (см. рис. 9.38 на цв. вклейке). Однако данные МСКТ- и ЭЛТ-коронарографии все же оказываются недостаточными для выполнения оперативных и интервенционных сосудистых вмешательств. Главный недостаток этих технологий - плохая визуализация дистальных частей коронарных артерий и их мелких ветвей. Металлические стенты в коронарных артериях делают невозможной оценку состояния сосудистой стенки в месте их расположения.
Значительно меньшие трудности возникают при оценке состояния коронарных шунтов, которые визуализируются на всем протяжении (см. рис. 9.39 на цв. вклейке). Динамическую КТ можно использовать для количественной оценки кровотока по шунтам. Виртуальная аортоскопия позволяет изучить устья шунтов с внутренней стороны аорты.
Контрастная МСКТ и ЭЛТ дают одномоментно изображение всей грудной аорты (см. рис. 9.40 на цв. вклейке). Наиболее информативны эти методики в диагностике аневризм, расслоений и нарушений развития аорты (коарктация, врожденная извитость и позадипищеводное расположение дуги, сосудистое кольцо и др.). В отношении аневризм грудной аорты такое исследование значительно превосходит возможности традиционной рентгеноконтрастной аор-тографии, предоставляя исчерпывающую информацию, необходимую для выполнения оперативного вмешательства: локализация, диаметр, протяженность, форма аневризмы; взаимоотношение с ней ветвей аорты; тромботические массы, расслоения, разрыв стенки; парааортальная гематома.
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ
Магнитно-резонансное исследование сердца и коронарных артерий для получения качественного изображения проводится синхронизированно с сокращениями сердца и с фазами дыхания. При отсутствии такой синхронизации видны только наружные очертания сердца. Высокое пространственное и временное разрешение обеспечивается использованием быстрых и сверхбыстрых импульсных последовательностей. Они существенно расширяют диагностические возможности метода. Некоторые из них позволяют получать последовательные изображения на одном и том же уровне соответственно различным фазам сердечного цикла с последующим воспроизведением в кинорежиме, что делает возможным изучение сократимости сердца и функции клапанов. Современные модели МР-томографов позволяют выполнять многофазовую киноМРТ одновременно на нескольких анатомических уровнях. Сверхбыстрые последовательности предоставляют возможность наблюдать прохождение контрастного вещества по камерам сердца, а также распределение первого болюса КВ в миокарде, что позволяет проводить оценку его перфузии в режиме реального времени.
МР-исследование сердца обычно начинается с выполнения томограмм в стандартных плоскостях (рис. 9.41).
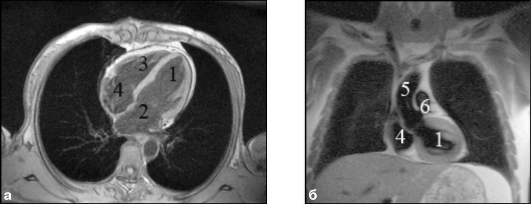
Рис. 9.41. МР-томограммы сердца в аксиальной (а) и фронтальной (б) плоскостях: 1 - левый желудочек; 2 - левое предсердие; 3 - правый желудочек; 4 - правое предсердие; 5 - восходящая аорта; 6 - легочная артерия
В отличие от КТ МРТ дает дифференцированное изображение стенок сердца и крови, находящейся в его полости, в нативных условиях. Это обусловлено различным уровнем магнитно-резонансных сигналов от этих объектов. В норме миокард на МР-томограммах дает изоинтенсивный сигнал (серый цвет), перикард - гипоинтенсивный сигнал (черный цвет), жировая ткань дает наиболее интенсивный сигнал и отображается белым цветом. Интенсивность МР сигнала миокарда может служить основой для оценки его состояния. Достаточно четкое изображение получает большинство основных анатомических структур сердца: миокард, клапаны сердца, папиллярные мышцы, крупные трабекулы, перикард. Коронарные артерии при нативной МРТ различаются фрагментарно, поэтому их оценка с клиническими целями
пока невозможна. Анализ МР-томограмм, выполненных в разные фазы сердечной деятельности, позволяет оценивать функцию желудочков с определением таких важнейших показателей, как конечно-систолический и конеч-но-диастолический объемы, фракция изгнания; толщина, систолическое утолщение и подвижность стенок по сегментам. Получаемые при этом данные хорошо согласуются с результатами ЭхоКГ, КТ, ангиокардиографии.
Методика контрастирования в кардиологии используется главным образом для оценки перфузии и жизнеспособности миокарда. Количественная характеристика динамики накопления и выведения КВ устанавливается путем построения кривых интенсивность-время, которые отражают изменение уровня МР-сигнала в изучаемой области на протяжении исследования. Дефекты перфузии проявляются ослаблением сигналов и замедлением поступления КВ в пораженные участки миокарда. Эти данные используют для диагностики острого инфаркта и рубцовых поражений миокарда, гипертрофической кардиомиопатии, миокардитов.
Контрастная МР-коронарография по информативности уступает многослойной спиральной КТ и электронно-лучевой томографии. Тем не менее ее можно проводить для диагностики стенозов, окклюзий, аномалий от-хождения коронарных артерий. Качество их изображения повышается при выполнении трехмерной реконструкции.
МР-исследование грудной аорты проводится без синхронизации с сокращениями сердца. Для получения полного изображения аорты на всем протяжении выбирают плоскость, параллельную дуге аорты.
В целом МРТ следует расценивать как высокоинформативный метод лучевого исследования сердца. Он остается приоритетным в диагностике аневризм сердца и аорты, коарктации аорты, паракардиальных образований, гипертрофической кардиомиопатии. МРТ позволяет с достаточно высокой точностью выявлять рубцовые поражения миокарда, тромбы сердца и аорты, патологические внутрисердечные шунты, стеноз и недостаточность аортального клапана, расслоение стенки аорты, а также визуализировать зону инфаркта миокарда в остром периоде и достоверно дифференцировать экссудат и транссудат со скоплениями крови в полости перикарда. Однако следует признать, что в выявлении некоторых заболеваний и в оценке функционального состояния сердца не меньшими возможностями обладают другие лучевые методы, более экономичные и доступные. В связи с этим показания к использованию МРТ в каждом конкретном случае должны быть всесторонне обоснованы.
РАДИОНУКЛИДНЫЙ МЕТОД
В комплексном лучевом исследовании сердца для всесторонней характеристики его морфологических и функциональных изменений значительную роль играет радионуклидный метод. Для решения конкретных диагностических задач используются те или иные специальные методики. Основные из них:
- перфузионная сцинтиграфия миокарда;
- сцинтиграфия очага инфаркта миокарда;
- радионуклидная равновесная вентрикулография.
Перфузионная сцинтиграфия миокарда основана на использовании РФП, избирательно накапливающихся в интактной ткани сердечной мышцы пропорционально интенсивности коронарного кровотока. Благодаря этому создается возможность изучения кровоснабжения сердца на уровне микроциркуляции. В норме определяется равномерное интенсивное накопление препарата в миокарде левого желудочка (см. рис. 9.42 на цв. вклейке). В участках миокарда со сниженным кровотоком накопление РФП уменьшено, а в некротизированных, рубцовых участках полностью отсутствует (негативная сцинтиграфия). Диффузные нарушения перфузии миокарда характеризуются неравномерностью включения РФП по всей площади изображения. Важную диагностическую информацию предоставляет дополнительное исследование в условиях физической или фармакологической нагрузки. Это позволяет не только определять наличие, локализацию и обширность дефектов перфузии, но и оценивать функциональные резервы кровоснабжения миокарда, дифференцировать зоны ишемического и инфарктного поражения сердечной мышцы.
Технически сцинтиграфия миокарда обычно производится в варианте однофотонной эмиссионной томографии. ПЭТ обладает еще большими возможностями в изучении перфузии сердечной мышцы и, кроме того, предоставляет информацию о метаболизме миокарда.
Сцинтиграфия очага инфаркта миокарда в отличие от перфузионной сцинтиграфии основана на использовании РФП, которые, напротив, тропны не к интактному миокарду, а к поврежденному (позитивная сцинтиграфия). Наиболее широкое клиническое применение в этих целях получил 99mТс-пирофосфат. Достоверное локальное включение этого радионуклида в очаг поражения происходит не ранее 10 ч от появления первых клинических признаков инфаркта и сохраняется на достаточном уровне в течение 5 - 6 часов. В эти сроки чувствительность сцинтиграфии с 99mТс-пирофосфатом в диагностике острого инфаркта миокарда достигает 98 %. Таким образом, при подозрении на инфаркт миокарда в первые часы его развития более показана перфузионная сцинтиграфия, а через 12-24 ч целесообразнее проводить исследование с РФП, тропными к не-кротизированной ткани.
Радионуклидная равновесная вентрикулография (РРВГ) проводится с использованием методики метки эритроцитов in vivo. Сначала больному внутривенно вводят пирофосфат олова, который активно абсорбируется на эритроцитах. Через 20-30 минут также внутривенно вводят 99mТс-пер-технетат, который сразу прочно соединяется с пирофосфатом. В результате обеспечивается стабильная метка не менее 90% эритроцитов крови на период до 4 ч.
После полного разведения РФП в крови γ-камерой регистрируется несколько сотен изображений, на основе которых путем компьютерного анализа формируется единый усредненный образ сердечного цикла. Помимо сцинтиграфической картины над выбранными зонами интереса в проекции левого желудочка строятся кривые активность-время, которые
интегрально отражают сократительную функцию сердца на протяжении нескольких сердечных циклов.
По разнице уровней радиоактивности крови в полостях желудочков в конечно-диастолической и конечно-систолической фазах рассчитывают их фракцию выброса. Визуализация изображений сердца в различные фазы дает возможность оценивать движение стенок желудочков и в результате выявлять региональные нарушения сократимости миокарда.
Основными показаниями к проведению РРВГ являются ишемическая болезнь сердца, инфаркт миокарда, аневризмы сердца, гипертоническая болезнь, диффузные поражения сердечной мышцы. Применение дозированной физической нагрузки позволяет оценивать резервные возможности миокарда по фракции выброса.
Диагностическая значимость различных лучевых методов в кардиологии приведена в табл. 9.1.
Таблица 9.1. Информативность методов лучевой диагностики в выявлении поражения сердца и грудной аорты
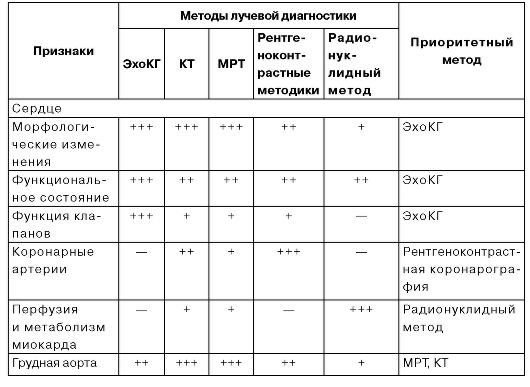
Таким образом, при лучевом исследовании сердца предпочтительным, первым и основным методом следует считать ЭхоКГ. Для оценки перфузии и метаболизма миокарда необходимо проводить радионук-лидное исследование. Золотым стандартом оценки состояния коронарных артерий остается традиционное рентгеноконтрастное исследование. Приоритетными методами диагностики заболеваний грудной аорты являются МРТ и КТ.
ЛУЧЕВАЯ СЕМИОТИКА ЗАБОЛЕВАНИЙ СЕРДЦА И ГРУДНОЙ АОРТЫ
Ишемическая болезнь сердца
ЭхоКГ: нарушение сократимости отдельных участков стенки левого желудочка в виде уменьшения амплитуды движения и степени систолического утолщения миокарда; снижение фракции выброса левого желудочка.
Перфузионная сцинтиграфия миокарда: участки миокарда с уменьшенным накоплением РФП (см. рис. 9.43 на цв. вклейке).
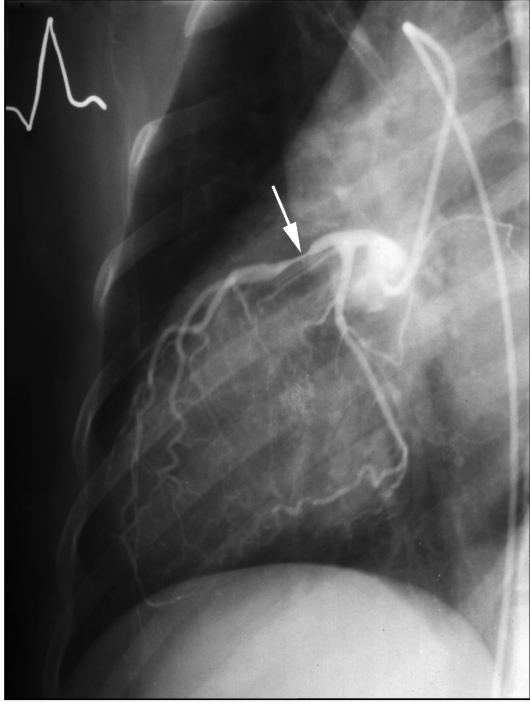
Рис. 9.44. Селективная коронарограм-ма. Стеноз передней межжелудочковой ветви левой венечной артерии (стрелка)
Контрастная рентгеновская и КТ-ко-ронарография: сужения, окклюзии различных ветвей коронарных артерий
(рис. 9.44).
Острый инфаркт миокарда
Перфузионная сцинтиграфия миокарда: полное отсутствие накопления РФП в некротизированном участке миокарда (негативная сцинтиграфия) (см. рис. 9.45 на цв. вклейке).
Сцинтиграфия очага инфаркта миокарда: участок гиперфиксации РФП (позитивная сцинтиграфия).
Радионуклидная равновесная вентри-кулография, ЭхоКГ: участок акинезии стенки левого желудочка; снижение фракции выброса левого желудочка.
Митральный стеноз
Рентгенография: прямая проекция - выбухание по левому контуру сердечной тени второй и третьей дуг; добавочная
дуга по правому контуру сердечной тени в области правого кардиовазаль-ного угла (контур гипертрофически увеличенного левого предсердия); смещение вверх правого кардиовазального угла; изменения в легких как проявление легочной артериальной гипертензии - расширение корней легких за счет главных и долевых ветвей легочной артерии, и, наоборот, обеднение легочного рисунка на периферии в результате спазма мелких легочных артерий (симптом скачка калибра) (см. рис. 9.46).
Левая боковая проекция - локальное смещение пищевода назад увеличенным левым предсердием; увеличение прилегания правого желудочка к грудине.
ЭхоКГ: В-режим - куполообразное диастолическое прогибание створок митрального клапана в полость левого желудочка; уменьшение площади митрального отверстия; утолщение, уплотнение, обызвествление створок митрального клапана (см. рис. 9.47).
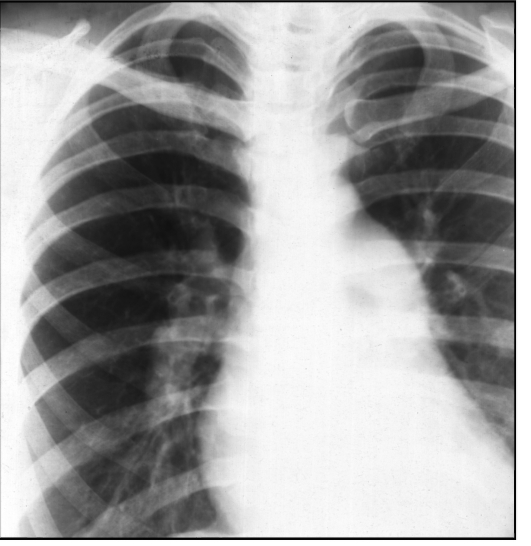
Рис. 9.46. Рентгенограмма в прямой проекции. Митральный стеноз
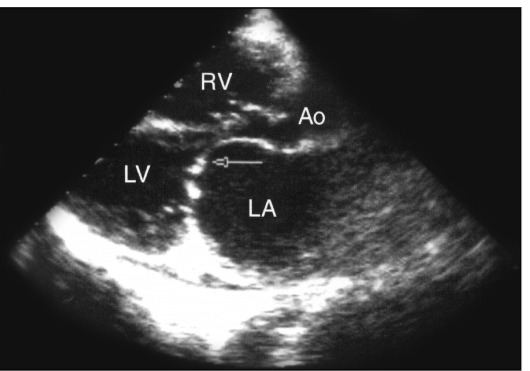
Рис. 9.47. Эхокардиограмма в В-режиме. Митральный стеноз
М-режим - снижение скорости раннего диастолического прикрытия передней створки митрального клапана; однонаправленное диастолическое движение створок митрального клапана (рис. 9.48).
ДЭхоКГ: увеличение максимальной скорости трансмитрального кровотока; увеличение диастолического градиента давления между левым предсердием и левым желудочком (рис. 9.49).
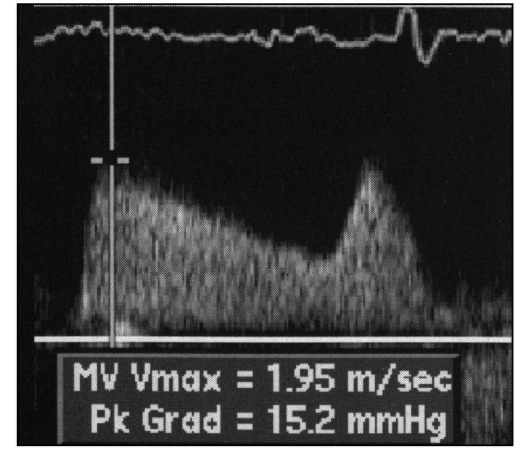
Рис. 9.48. Эхокардиограмма в М-режиме. Митральный стеноз
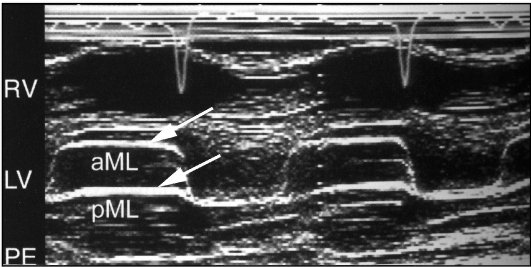
Рис. 9.49. Допплеровская спектрограмма. Митральный стеноз
Недостаточность митрального клапана
Рентгенография: прямая проекция - удлинение и смещение влево дуги левого желудочка; выбухание по левому контуру дуги ушка левого предсердия; смещение правого контура сердечной тени вправо из-за выхождения на него увеличенного левого предсердия; смещение вверх правого кардиовазального угла.
Левая боковая проекция - расширение сердечной тени к позвоночнику и ее широкое прилегание к диафрагме; увеличение заднего кардиодиафраг-мального угла (рис. 9.50).
ЭхоКГ: В-режим - неполное систолическое смыкание створок митрального клапана; дилатация полостей левых камер сердца.
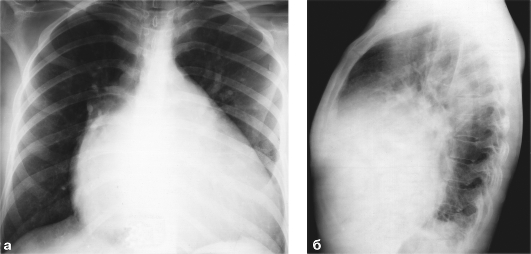
Рис. 9.50. Рентгенограммы в прямой (а) и левой боковой (б) проекциях. Недостаточность митрального клапана
ДЭхоКГ: регургитирующий поток крови через митральный клапан из левого желудочка в левое предсердие (см. рис. 9.51 на цв. вклейке).
Стеноз устья аорты
Рентгенография: прямая проекция - удлинение и смещение влево дуги левого желудочка; расширение дуги восходящей аорты; смещение вниз правого кардиовазального угла.
Левая боковая проекция - смещение дуги левого желудочка к позвоночнику; расширение восходящей аорты, приводящее к сужению на этом уровне ретростернального пространства (рис. 9.52).
ЭхоКГ: В-режим - уменьшение систолического расхождения створок аортального клапана; утолщение, уплотнение, обызвествление аортального клапана; уменьшение площади аортального устья.
ДЭхоКГ: увеличение максимальной скорости аортального кровотока; увеличение систолического градиента давления на аортальном клапане.
Недостаточность аортального клапана
Рентгенография: прямая проекция - удлинение и смещение влево дуги левого желудочка; расширение дуги восходящей аорты; смещение вниз правого кардиовазального угла.
Левая боковая проекция - смещение дуги левого желудочка к позвоночнику; расширение восходящей аорты, приводящее к сужению на этом уровне ретростернального пространства.
Рентгеноконтрастная аортография: визуализация регургитирующего потока крови из аорты в левый желудочек (рис. 9.53).
ЭхоКГ: В-режим - неполное диастолическое смыкание створок аортального клапана; дилатация полости левого желудочка.
М-режим - диастолическое высокочастотное мелкоамплитудное трепетание передней створки митрального клапана.
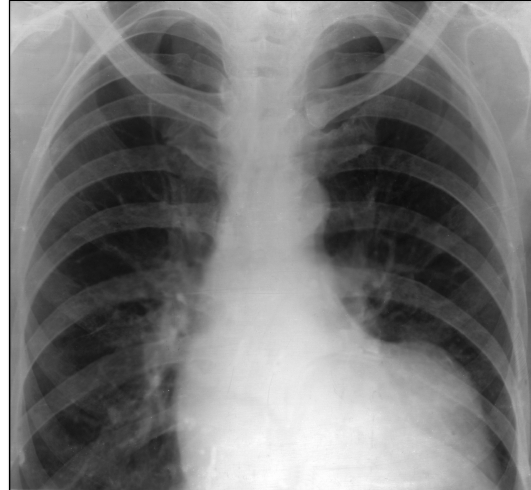
Рис. 9.52. Рентгенограмма в прямой проекции. Стеноз устья аорты
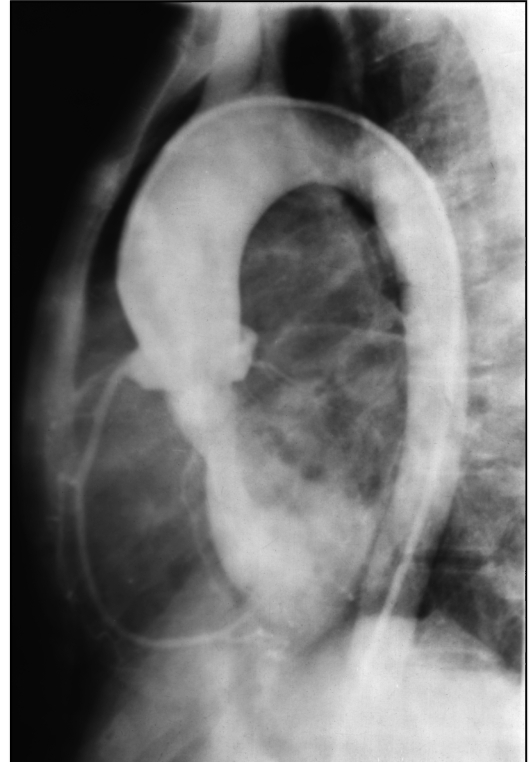
Рис. 9.53. Аортограмма. Недостаточность аортального клапана
ДЭхоКГ: регургитирующий поток крови через аортальный клапан из аорты в левый желудочек (см. рис. 9.54 на цв. вклейке).
Экссудативный перикардит
Рентгенография: общее увеличение сердечной тени, приобретающей шаровидную форму; исчезновение дуг по контурам сердечной тени; укорочение сосудистого пучка; расширение верхней полой вены (рис. 9.55).
ЭхоКГ, КТ, МРТ: прямая визуализация жидкости в полости перикарда (рис. 9.56, 9.57).
Адгезивный констриктивный перикардит
Рентгенография и рентгеноскопия: обызвествления перикарда; изменение формы и уменьшение размеров сердечной тени; расширение верхней полой вены; отсутствие пульсации по контурам сердечной тени при сохранении пульсации по контурам аорты (рис. 9.58).
КТ: утолщение, уплотнение, обызвествление сердечной сорочки.
ЭхоКГ: отсутствие движения перикарда; парадоксальное движение межжелудочковой перегородки в раннюю диастолу; коллабирование нижней полой вены после глубокого вдоха менее чем на 50%.
Аневризмы грудной аорты
Рентгенография в прямой проекции: локальное расширение верхней части срединной тени полукруглой, полуовальной формы с ровными четкими контурами, неотделимое ни в одной проекции от аорты и обладающее самостоятельной пульсацией (рис. 9.59).
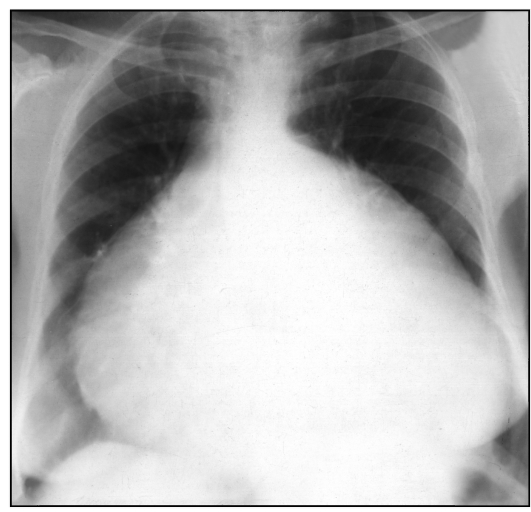
Рис. 9.55. Рентгенограмма в прямой проекции. Экссудативный перикардит
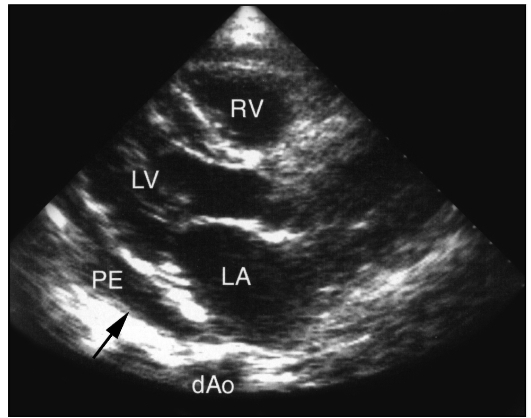
Рис. 9.56. Эхокардиограмма. Экссудатив-ный перикардит
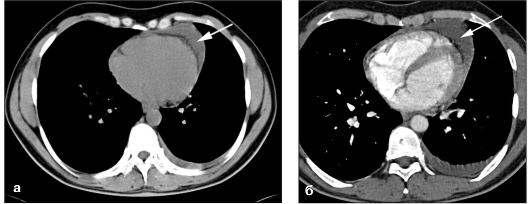
Рис. 9.57. КТ нативная (а) и КТ-ангиограмма (б). Экссудативный перикардит
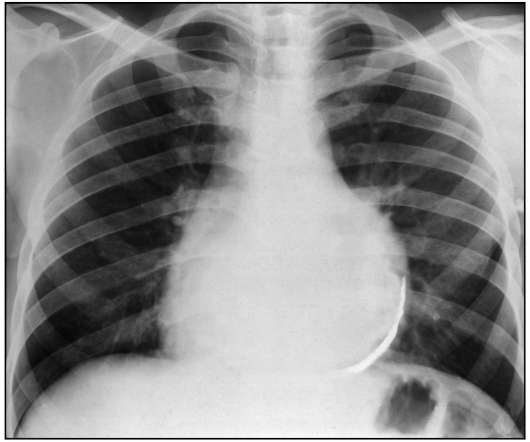
Рис. 9.58. Рентгенограмма в прямой проекции. Адгезивный констриктивный перикардит с обызвествлением
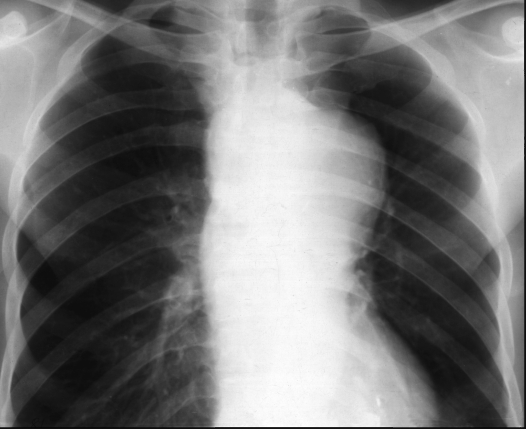
Рис. 9.59. Рентгенограмма в прямой проекции. Аневризма нисходящей части аорты
МР-аортография, контрастная КТ-аортография позволяют не только с высокой точностью устанавливать аневризму, но и давать ей всестороннюю и детальную характеристику (форма, диаметр, протяженность, состояние парааортальных тканей, тромботи-ческие массы, расслоение стенки) (см.
рис. 9.60).
Рентгеноконтрастная аортография
ограничена возможностью оценки только просвета аорты. К тому же как инвазивный метод исследования, она таит в себе риск развития весьма серьезных осложнений (эмболия артерий головного мозга, разрыв анев-ризматического мешка).
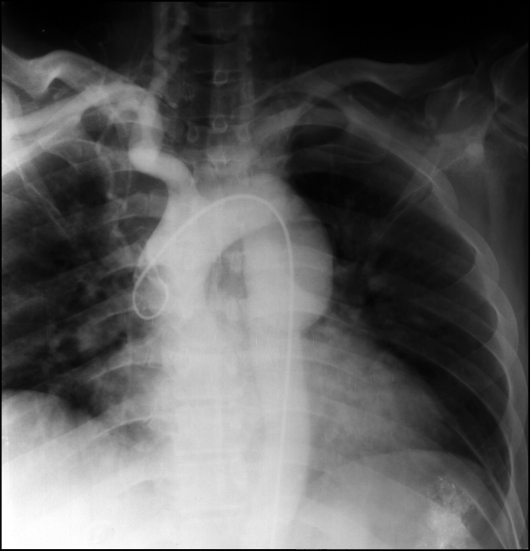
Рис. 9.60. Аортограмма. Аневризма нисходящей части аорты
ЛУЧЕВАЯ СЕМИОТИКА ПОВРЕЖДЕНИЙ СЕРДЦА И ГРУДНОЙ АОРТЫ
Ушиб сердца
ЭхоКГ: регионарное ухудшение сократимости и уменьшение фракции выброса желудочков сердца; зона контузии миокарда неоднородной эхоструктуры с включением мелких эхонегативных участков, обусловленных отеком и кровоизлияниями.
Перфузионная сцинтиграфия миокарда: участки миокарда с уменьшением накоплением РФП.
Разрыв наружных стенок сердца
ЭхоКГ, КТ, МРТ: прямая визуализация жидкости (крови) в полости перикарда.
Рентгенография: общее увеличение сердечной тени, приобретающей шаровидную форму; сглаженность дуг по контурам сердечной тени; укорочение сосудистого пучка; расширение верхней полой вены.
Разрыв грудной аорты
МР-аортография, контрастная КТ-аортография: прерывистость, расслоение стенки аорты; формирование псевдоаневризмы; выход КВ за пределы аорты.