Поликлиническая терапия. - Сторожаков Г.И., Чукаева И.И., Александров А.А. - 2009.- 704 с.
|
|
|
|
ГЛАВА VIII ОНКОЛОГИЧЕСКАЯ НАСТОРОЖЕННОСТЬ
Основным условием эффективности лечения любого заболевания является ранняя диагностика, но особенно следует подчеркнуть важность этого положения в онкологии. Излечение злокачественной опухоли в поздней стадии является редким исключением.
Несвоевременная диагностика онкологических заболеваний происходит в 30-40% случаев по вине медицинского персонала. Из-за отсутствия онкологической настороженности не проводится достаточно полного обследования пациентов, методы специальной диагностики применяются несвоевременно.
Затягивание обращения к врачу по вине больного связано с невнимательным отношением к своему здоровью, недооценкой симптомов заболевания, страхом перед возможным диагнозом, попыткой самостоятельного лечения.
Третья причина поздней постановки диагноза - объективные трудности диагностики (сочетание нескольких заболеваний, запутанность симптомов заболевания и др.).
Онкологическая настороженность сводится к следующему:
1) знание симптомов ранних стадий злокачественных опухолей;
2) с целью исключения возможного онкологического заболевания тщательное обследование каждого больного, обратившегося к врачу любой специальности;
3) установка на подозрение атипичного или осложненного онкологического заболевания в трудных случаях диагностики;
4) лечение предраковых заболеваний;
5) своевременное направление больного с подозрением на опухоль к специалисту с учетом принципов организации онкологической помощи;
Анамнез больного с опухолью дает врачу ориентировочные данные, может сосредоточить его внимание на каком-то органе, где подозревается опухолевый процесс. В связи с этим при собирании анамнеза необ-
ходимо стараться получить информацию, связанную с профессией, бытом, привычками, сопутствующими заболеваниями, генетический анамнез.
Роль пола и возраста неоднозначна для новообразований различной локализации.
У мужчин преобладают рак легкого, рак губы, трахеи, рак желудка и пищевода.
У женщин чаще возникают поражения половой системы.
Вероятность заболеть раком в возрасте 25 лет составляет 1:700, а в возрасте 65 лет - 1:14. В отношении каждой локализации имеется свой возрастной пик.
Для юношеского и молодого возраста характерны системные злокачественные заболевания (лимфогранулематоз, неходжкинские лимфомы), опухоли костей, почек. Злокачественные новообразования желудочно-кишечного тракта редко наблюдаются у детей и подростков, пик заболеваемости приходится на 60-70 лет.
Знание профессиональных вредностей, с которыми больной сталкивается на протяжении своей жизни, часто позволяет выявить предрасположенность к онкологическим заболеваниям. Иногда почву для развития опухоли могут создать воздействия, перенесенные много лет назад (рак кожи у рентгенологов, рак легкого у рабочих каменноугольных шахт и рудников, рак мочевого пузыря у работников анилиновой промышленности; химическими канцерогенами являются ароматические углеводороды, ароматические амины, асбест, хром, никель, мышьяк и др.).
В ряде стран специфические хронические инфекционные и паразитарные заболевания способствуют развитию определенного вида опухоли.
Особенно тщательно врач должен обследовать лиц, длительно страдающих хроническими заболеваниями, такими как туберкулез, язва желудка, гипоацидный гастрит, пневмосклероз, мастопатии, эрозии шейки матки, гаймориты, ларингиты и др. В этих случаях более тщательно следует искать появление новых симптомов.
При легочных заболеваниях должны настораживать частые пневмонии у мужчин старше 50 лет.
У женщин всегда следует интересоваться гинекологическим анамнезом. Многочисленные роды, протекающие с травмами родовых путей, способствуют появлению рака шейки матки.
Знание предраковых заболеваний помогает при диагностике злокачественных опухолей.
Таблица 63. Канцерогены, индуцирующие рак у человека
Канцероген | Орган, где индуцируется рак |
Бензпирен | Легкие, желудок |
Мышьяк, асбест, дихлорэтиловый эфир, хром, гематит, азотистый иприт | Гортань |
Никель, аминодифенил, ауромин, бензидин, хлорнафазин | Почки |
Асбест | Плевра, брюшина |
Изопропиловый спирт, никель | Параназальные полости |
Винилхлорид | Печень |
Бензол, мелфалан | Кроветворные органы |
Стилбестрол | Влагалище |
Сажи, смолы, минеральные масла | Кожа, легкие, гортань, ЖКТ, мочевой пузырь |
Это диффузный семейный полипоз, лейкоплакия пищевода, множественные полипы желудка, очаговые гиперпластические изменения слизистой на фоне атрофического гастрита, хроническая язва малой кривизны, особенно у пожилых больных, рубцы после ожогов, старческие кератозы, эрозии шейки матки, некоторые виды мастопатий и др.
Некоторые привычки больного также имеют отношение к появлению опухоли. К возникновению рака легкого, гортани, например, предрасполагает длительное курение. К появлению рака желудка и пищевода предрасполагает частое употребление крепких спиртных напитков, острой и горячей пищи.
Универсальными физическими канцерогенами являются ультрафиолетовые лучи, ионизирующая радиация.
Надлежащее значение следует придавать генетическому анамнезу, особенно у обследуемых, в семье которых имелись злокачественные опухоли.
Доказано, что в возникновении их повинен наследственный механизм. К таким опухолям принадлежит множественный костный экзо-
Таблица 64. Лекарственные вещества, признанные канцерогенами у человека
Лекарственное вещество | Злокачественные опухоли |
Хлорнафизин | Рак мочевого пузыря |
Мышьяк | Рак кожи, легкого |
Фенацетин | Рак почечной лоханки |
Алкилирующие препараты (мелфалан, циклофосфамид, хлорамбуцил и др.) | Острые миелолейкозы, рак мочевого пузыря |
Иммунодепрессанты (иммуран) | Лимфомы, рак кожи, саркомы мягких тканей, меланобластома, рак легкого, мочевого пузыря |
Андрогенные стероиды | Рак печени |
Стилбестрол | Рак влагалища у девочек, рак эндометрия, молочной железы, яичника, шейки матки, меланобластома, гемангиома и аденомы печени |
Эстрогенные стероиды, контрацептивы | |
Фенобарбитал | Опухоли мозга, печени |
Железосодержащий декстран | Саркомы мягких тканей (на месте введения) |
стоз (остеохондромы), семейный полипоз кишечника, нефробластома, нейробластома, опухоли каротидных желез, медуллярный рак щитовидной железы. Заболевание матери раком молочной железы до 35 лет увеличивает риск возникновения данной опухоли у ее дочери в 20-40 раз.
Опубликовано достаточное количество наблюдений о заболеваемости раком различной локализации у нескольких членов отдельной семьи на протяжении 2-3 поколений, что выходит за рамки статистической случайности.
Основная черта анамнеза больного с опухолью - скудность данных. Длительное время какие-либо жалобы могут отсутствовать. В таких случаях следует ориентироваться на изменение ощущений, чувство дискомфорта. Особенно это важно у больных с хроническими заболеваниями.
Синдром малых признаков:
- ухудшение или изменение аппетита;
- немотивированное похудание;
- изменение голоса;
- изменение характера кашля;
- прогрессирующее ощущение слабости;
- нарушение стула;
- появление стойких болей в грудной клетке или животе (или же их усиление и изменение их характера);
- кровотечения (даже однократные);
- необъяснимые повышения температуры тела;
- анемизация;
- появление дисфагии.
Объективное обследование
Осмотр
Онкологические больные нередко вялы, угнетены, кожа у них бледная, сухая, с желтушны оттенком. Большая часть больных на ранних стадиях заболевания сохраняют внешний вид здоровых людей. Изменение внешнего вида чаще происходит при локализации опухоли в желудочно-кишечном тракте.
В том случае если опухоль расположена на кожных покровах, осмотр является главным методом объективного обследования.
При осмотре выявляется припухлость, асимметрия и другие симптомы злокачественных образований.
При сдавливании опухолью полых вен наблюдаются расширенные и застойные подкожные вены грудной и брюшной стенок.
Внешние признаки ателектаза легкого, вызванного опухолью, проявляются западением грудной стенки, отставанием одной половины грудной клетки от другой при дыхании.
Рак верхней челюсти вызывает сглаженность носогубной складки, асимметрию лица, экзофтальм.
Осмотр молочной железы при инфильтративном раке выявляет втянутый сосок, подтянутую грудную железу, кожную поверхность в виде лимонной корки.
Пальпация
Метод пальпации позволяет выявить расположение опухоли, консистенцию, взаимоотношение с окружающими органами и тканями, флюктуацию и болезненность. Особое внимание следует обращать на лимфатические узлы.
Увеличение бывает как при системных онкологических заболеваниях, так и при расположении на поверхности тела и в органах. Метастазы могут находиться и в регионарных лимфатических узлах, и в отдаленных. Ряд опухолей имеют типичное расположение метастазов (метастаз Вирхова, Крукенберга, Шнитцлера и др.).
Частое метастазирование в кости (рак легкого, предстательной железы, молочной железы) вызывает необходимость обследования скелета.
Обязательной является пальпация брюшной полости, особенно печени.
Печень, пораженная метастазами, увеличена в размере, край ее бугристый, плотный, безболезненный. В печени обычно локализуются метастазы органов желудочно-кишечного тракта и рака легкого. Много дополнительных сведений о границах распространения опухоли дает пальцевое исследование прямой кишки, полости рта, носоглотки.
Паранеопластические процессы
Выделяют паранеопластические синдромы, представляющие собой общие и частные реакции, возникающие в организме под влиянием злокачественной опухоли.
Гематологические паранеоплазии. Более подробно рассмотрим при лабораторных методах исследования.
Костно-суставные паранеоплазии. РА встречается у онкологических больных в 2-3 раза чаще, может предшествовать появлению опухоли и носит аутоиммунный характер. Особенно часто артропатии встречаются у больных с миеломной болезнью. Остеоартропатии мелких и крупных суставов с поражением ногтевых фаланг пальцев кисти чаще всего имеются у больных раком легкого.
Нервно-мышечные паранеоплазии часто возникают на поздних стадиях рака и у пожилых больных. Характеризуются изменением моторной, сенсорной деятельности и психического состояния больного. Сенситивные нейропатии протекают с болями, парестезиями и расстройствами глубокой чувствительности.
Энцефалопатии преимущественно возникают у больных с гемобластозами, лимфогранулематозом, овсяноклеточным раком легкого и раком яичника. Проявляются сужением поля зрения, нарушением памяти, речи, сна, нарушением координации. Имеют аутоиммунное происхождение, без характерных метастатических поражений.
Эндокринные паранеоплазии. Под таким названием понимают гормональную активность, не характерную для тканей, из которых происходит опухоль, продуцирующую эктопический гормон. Например, опухоль легкого может продуцировать АКТГ, опухоль печени - гонадотропный гормон гипофиза или хорионический гонадотропин, забрюшинная недифференцированная опухоль - инсулин.
Миелопатии характеризуются выпадением функции различных отделов спинного мозга и проявляются нарушением периферической чувствительности и мышечной атрофией у отдельных больных, сходной с амиотрофическим боковым склерозом. Эти синдромы могут предшествовать клиническим проявлениям рака и после лечения могут регрессировать.
Кожные паранеоплазии представляют собой внешнее проявление различных форм воздействия опухоли на организм. Самая частая форма кожной паранеоплазии - чернеющий акантоз, нередко многие годы предшествует появлению злокачественной опухоли, прежде всего ЖКТ, реже генитальных органов и молочной железы, может сочетаться с мелкососочковыми разрастаниями на слизистых оболочках рта, языка, губы, что считается неблагоприятным признаком.
Реже встречаются другие кожные паранеоплазии: склеродермия, начинающаяся в виде синеватых пятен с постепенным утолщением кожи и последующей атрофией, при раке легкого, ЖКТ, простаты, лимфогранулематозе; красная волчанка с локализацией на лице при раке молочной железы, легкого, желудка, яичника, лимфогранулематозе. Встречаются и другие формы - эритематозный дерматоз, эритематозная пузырчатка, герпетиформный дерматит и др.
Лабораторные методы исследования
Анализ крови:
- Железодефицитная и реже гемолитическая анемии могут сопутствовать предопухолевым и опухолевым процессам ЖКТ, яичников, по-
чек, гемобластозам. На ранних стадиях это связано с нарушениями кроветворения на различных этапах, в более поздних стадиях может быть обусловлено кровопотерей.
- Эритремия сочетается с некоторыми формами рака почки и метастазами в тазовый скелет рака простаты.
- Изменения со стороны белой крови могут встречаться при любой злокачественной опухоли и касаются различных изменений со стороны отдельных ростков белой крови, включая лейкопению и лейкемоидную реакцию:
а) лейкопения может встречаться при всех локализациях рака, особенно как предлейкозное состояние, и имеет аутоиммунное происхождение;
б) лейкоцитоз сопровождает развитие любой быстрорастущей опухоли, особенно при ее распаде и метастазировании в печень и при микрометастазах в костномозговую ткань. Сочетание лейкоцитоза с эозинофилией - неблагоприятный признак, как и лейкемоидные реакции, относительная и абсолютная лимфопения.
- Тромбоцитам принадлежит ряд функций, связанных с опухолевым процессом, например выделение фактора роста тромбоцитов, стимулирующего рост злокачественных новообразований и влияние на свертывающую систему крови. Тромбоцитопении наблюдаются при системных заболеваниях крови, метастазах рака в костную систему и проявляются в виде различных геморрагий, сочетаясь нередко с другими формами нарушения свертывания крови.
- Гипертромбоцитоз встречается при раке легкого, желудка.
- Гиперфибриногенемия встречается чаще всего при раке легкого, желудка, печени, предстательной железы и генитальных органов. Данные синдромы проявляются в различных клинических формах (флеботромбоз, местные и мигрирующие тромбофлебиты и тромбоэмболии). Они встречаются даже на стадии субклинического распространения опухоли.
- Ускорение СОЭ может наблюдаться при различных формах и стадиях рака.
Изменение белков крови - один из самых частых проявлений поздних стадий рака, заключается в гипопротеинемии с уменьшением количества альбуминов и относительной гиперглобулинемией. Последняя является патогномоничным синдромом миеломной болезни.
Наличие скрытой крови в выделениях больного (в кале, мокроте, моче) часто является симптомом рака тех или иных органов.
Наконец, онкологическая настороженность врача требует контроля за профилактическими рентгенологическими исследованиями органов грудной полости - не реже одного раза в год, профилактического осмотра женщин у гинеколога.
У больных с хроническими заболеваниями органов ЖКТ необходим контроль за выполнением рентгеноскопии или гастроскопии не реже 1 раза в год.
Ряд веществ - продукты жизнедеятельности опухолевой ткани - появляются в опухоли или жидких средах организма (кровь, лимфа, моча, асцитическая и плевральная жидкость) в количествах, в десятки и сотни раз превышающих их концентрацию в норме или при других заболеваниях. Эти вещества названы маркерами опухоли.
К наиболее распространенным маркерам новообразований принадлежат следующие:
- раково-эмбриональные антигены, a-1-антипротеин и a-2-фетопро- теин - повышается при гепатоцеллюлярном раке, тератобластоме, холангиокарциноме и лимфе;
- β-2-микроглобулин - маркер лимфомы, лимфогранулематоза, хорионэпителиомы, рака молочной железы, желудка и кишечника;
- кислая фосфотаза - маркер рака яичника, легкого, толстого кишечника, желудка;
- хориональный гонадотропин - маркер трофобластической болезни; -моноклональные иммуноглобулины повышаются при миеломной болезни, макроглобулинемии Вальденстрема.
Диагностика при помощи моноклональных антител, направленных на обнаружение маркеров рака, может повысить вьявление онкологических заболеваний на 60-90% для отдельньж форм.
Более тонкая диагностика проводится на дальнейших этапах обследования больных, направленных в онкодиспансеры. Это радионуклидная диагностика, биопсия, эндоскопические методы, УЗИ-диагностика.
Организационные основы выявления больньж злокачественньми опухолями были сформированы Н.Н. Петровым в 1947 г.:
1) периодические профилактические осмотры людей, считающих себя здоровыми;
2) постоянная онкологическая настороженность врачей общей лечебной сети;
3) специальное наблюдение и необходимое лечение предраковых заболеваний.
Для улучшения качества профилактических осмотров, формирования групп онкологического риска необходим скрининг - массовое обследование населения.
Методы скрининга различны:
1) обследование специальной бригадой или одним врачом определенного контингента населения с использованием простых инструментов и лабораторных методов;
2) осмотр больных в поликлинике при обращении по любому поводу;
3) осмотр в стационаре при поступлении на лечение;
4) самонаблюдение по критериям, данным врачом в процессе санитарно-гигиенического просвещения населения;
5) использование анкет-опросников, в которых обследуемые отмечают анамнестические данные и жалобы, с последующим анализом анкет. Проведение отбора не исключает возможности ранних форм рака у некоторых пациентов. Поэтому исследования должны быть ежегодными.
Прежде всего организуют и проводят массовые профилактические осмотры цеховые врачи, участковые терапевты, в сельских районах - райздравотделы.
Вторую большую группу осмотров составляют индивидуальные профосмотры. Это осмотры на приеме у терапевта, хирурга, в смотровом кабинете поликлиники.
Индивидуальные осмотры на онкопатологию проводятся при поступлении больных на стационарное лечение.
Следующим этапом диагностической и профилактической работы является учет и диспансеризация предраковых заболеваний. Эта работа проводится врачами общей лечебной сети по специальностям.
Облигатные предраки требуют активной тактики и быстрой санации.
Лица, входящие в группу повышенного риска, обследуются целенаправленно 2 раза в год. Выявленные на профосмотре лица с подозрением на раковое заболевание подлежат быстрому обследованию и уточнению диагноза.
В профилактической работе важное значение имеет документация (отметка в амбулаторной карте) и преемственность в работе на разных этапах.
Выделяются клинические группы как учетные категории: Группа I. Больные с заболеваниями, подозрительными на злокачественную опухоль.
Группа Ia. Больные с предопухолевыми заболеваниями.
Группа II. Больные со злокачественными опухолями, подлежащими специальному лечению.
Группа III. Практически здоровые, которым проведено радикальное лечение по поводу злокачественной опухоли и у которых нет определяемых рецидивов и метастазов. Такие лица нуждаются в наблюдении и профилактическом лечении.
Группа IV. Больные с запущенной стадией заболевания, подлежащие симптоматическому лечению.
Взаимосвязь участкового врача с другими специалистами в отношении больных 4 клинических групп диспансерного учета представлена на рисунках 31-34.
Онкологическая служба включает в себя следующие подразделения: Управление онкологической службы при Министерстве здравоохранения во главе с главным онкологом, онкологические институты, онкологические диспансеры, онкологические кабинеты или районное поликлиническое онкологическое отделение. Онкологический научный центр относится к системе АМН. Он координирует экспериментальные и клинические исследования в масштабе всей страны.
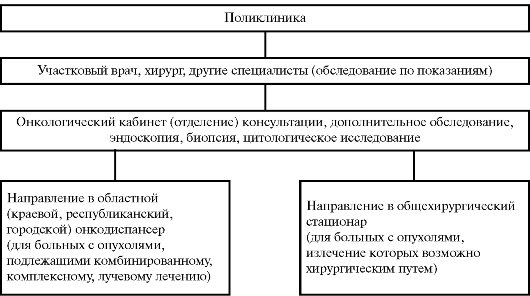 Рис. 31. Схема взаимосвязи участкового врача с другими специалистами в отношении больных I клинической группы диспансерного учета
Рис. 31. Схема взаимосвязи участкового врача с другими специалистами в отношении больных I клинической группы диспансерного учета
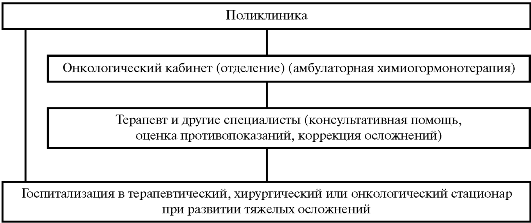 Рис. 32. Схема взаимоотношений специалистов при лечении II группы
Рис. 32. Схема взаимоотношений специалистов при лечении II группы
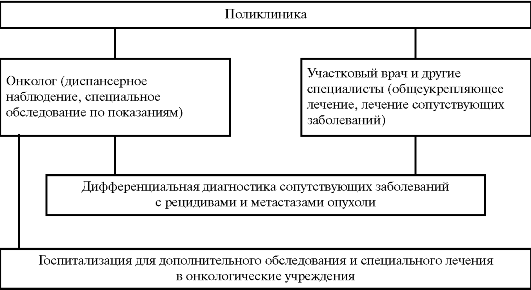 Рис. 33. Схема взаимоотношений врачей при наблюдении за больными III группы
Рис. 33. Схема взаимоотношений врачей при наблюдении за больными III группы
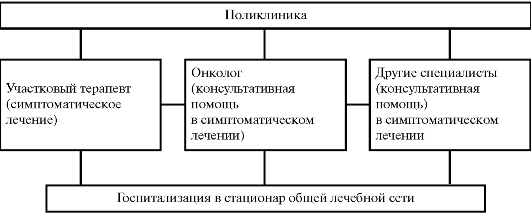 Рис. 34. Схема взаимоотношений врачей и онколога в IV группе больных
Рис. 34. Схема взаимоотношений врачей и онколога в IV группе больных
Рак легкого
В группу повышенного риска возникновения рака легкого, на кого при диспансерном наблюдении следует обращать внимание в первую очередь, относят интенсивно курящих лиц старше 45 лет, связанных с профессиональными вредностями (канцерогенами).
Первичным звеном по выявлению рака легкого является флюорография, и задачей врача поликлиники является контроль за своевременным ее прохождением, особенно неорганизованного населения.
Диспансерное ведение больного с раком легкого
Стандарты обследования:
Первичный прием больного хроническим заболеванием терапевтом. Повторный прием больного хроническим заболеванием терапевтом и онкологом.
Диспансерный прием не реже 1 раза в месяц при раке легкого IV стадии.
Перечень диагностических мероприятий: анализ крови клинический, анализ мочи общий, анализ мокроты общий, рентгенография грудной клетки, ЭКГ, консультация хирурга, онколога.
Стандарты лечения и профилактики
Госпитализация в отделение торакальной хирургии. Наблюдение и лечение на дому больных раком легкого IV стадии. Анальгетики. По показаниям: лучевая терапия до и после операции. Химиотерапия.
Противокашлевые, отхаркивающие. Нестероидные противовоспалительные. Профилактика развития гнойных осложнений перед операцией у больных раком легкого II-III стадии. Критерии эффективности лечения
Ослабление активности процессов метастазирования. Увеличение выживаемости больных.
Рак желудка
Рассмотрим некоторые положения в отношении онкологической настороженности к диагностике рака желудка.
1. Раком желудка чаще заболевают люди, страдающие хроническими болезнями желудка. Это длительно незаживающие язвы желудка, полипоз, культя желудка после его резекции по любому поводу, гастриты.
2. Мужчины заболевают чаще, чем женщины, причем с возрастом эта разница увеличивается.
3. Клинические признаки развиваются относительно медленно - от нескольких недель до года. При этом самопроизвольное ограничение пищевого режима, вызываемые больными срыгивания и рвоты, облегчают их состояния, а соблюдение диеты, назначение спазмолитиков, ферментных препаратов может привести к значительному улучшению самочувствия и состояния, вплоть до прибавки в массе тела, чем отдаляется время для правильного распознавания опухоли и принятия своевременных мер.
4. Для ранней диагностики применяется комплексный метод обследования, включающий рентгенологическое обследование, фиброгастроскопию с прицельной биопсией и цитологическим исследованием соскобов со слизистой оболочки. Это позволяет установить диагноз рака желудка у 97,4% обследованных.
Диспансерное наблюдение больных с раком желудка
Стандарты обследования: Первичный прием больного терапевтом. Повторный прием больного терапевтом. Диспансерный прием.
Перечень диагностических мероприятий: выявление «синдрома малых признаков», консультация хирурга, консультация онколога, анализ
крови клинический, анализ мочи общий, анализ кала на скрытую кровь, фракционное исследование желудочного сока с гистамином, рентгеноскопия пищевода, желудка, эзофагогастроскопия с биопсией, ректороманоскопия, ЭКГ, УЗИ брюшной полости. По показаниям: консультация гинеколога, лапароскопия.
Стандарты лечения и профилактики
Госпитализация в хирургическое отделение.
Ежегодные профилактические осмотры населения в группах повышенного риска.
По показаниям: химиотерапия, лучевая терапия при ретикулосаркоме. Анальгетики: наркотические и ненаркотические. Критерии эффективности лечения Радикализм выполненной операции.
Избавление пациента от клинических проявлений болезни. Опухоли толстой кишки
Раком заболевают преимущественно мужчины старших возрастных групп. Генетическая предрасположенность наблюдается при семейном диффузном полипозе толстой кишки, который почти в 100% случаев приводит к развитию рака. Повышают риск развития рака кишки язвенный колит, болезнь Крона, аденома толстой кишки, дивертикулез толстой кишки, состояние после уретроколостомии.
На ректороманоскопию назначают только после пальцевого исследования, так как возможна травматизация низко расположенных опухолей прямой кишки. Типичная опухоль имеет характерный ярко-красного цвета вид язвы с плотными краями и изъеденным дном.
Значительно уступает ректороманоскопии осмотр кишки ректальным зеркалом. Возможен осмотр только части кишки, процедура болезненна, и часты диагностические ошибки.
В поликлинических условиях пальцевой осмотр и ректоскопия у большинства больных вполне достаточна для правильного и своевременного диагноза рака прямой кишки.
Ирригоскопия при опухолях прямой кишки является дополнительным методом, направленным на уточнение локализации, величины и степени распространения опухоли.
Для диагностики опухолей верхних отделов сигмовидной кишки рентгенологический метод является основным.
Фиброколоноскопия позволяет осуществить визуальный контроль слизистой оболочки от прямой до слепой кишки, возможность направленной биопсии участков, подозрительных на опухоль, возможна полипэктомия с электрокоагуляцией полипов.
Диспансерное наблюдение больных раком прямой кишки
Стандарты обследования
Первичный прием больного с хроническим заболеванием терапевтом и онкологом.
Повторный прием больного с хроническим заболеванием онкологом. Диспансерный прием.
Консультация хирургом больного с хроническим заболеванием. Консультация проктолога.
Перечень диагностических мероприятий: пальцевое исследование прямой кишки, анализ крови клинический, анализ мочи общий, анализ кала - копрологическое исследование, анализ кала на скрытую кровь, ирригоскопия, ректороманоскопия.
По показаниям
УЗИ печени, желчного пузыря, селезенки, поджелудочной железы. Колоноскопия с биопсией.
Стандарты лечения и профилактики
Госпитализация в хирургическое отделение, назначение противоопухолевой терапии, лучевой терапии. Критерии эффективности лечения Радикализм выполненной операции.
Рак щитовидной железы
Рак щитовидной железы в 2-3 раза чаще развивается у женщин, наиболее часто отмечается в возрасте 40-60 лет, иногда встречается в молодом и детском возрасте. Из факторов, способствующих развитию рака, важное значение имеет ионизирующая радиация, при этом наблюдается длительный (до 30 лет) латентный период.
Настороженность врача должны вызвать: - появление солитарного или множественных узлов в щитовидной железе, особенно у мужчин;
- появление солитарного узла в щитовидной железе у лиц, независимо от пола, живущих на берегу моря;
- появление солитарного узла у лиц, подвергшихся воздействию радиации;
- резкое ускорение роста имеющегося длительное время узла;
- нарастание плотности узла
Физикальное обследование имеет решающее значение для диагностики рака щитовидной железы. При карциноме определяется плотный, плоский узел, примыкающий к трахее и располагающийся в области одного из полюсов щитовидной железы.
Диагностические мероприятия при подозрении на рак щитовидной железы:
- пункционная биопсия;
- сцинтиграфия;
- рентгенографическое исследование (ангиография);
- ультразвуковое исследование;
- компьютерная томография;
- ларингоскопия.
Диспансерное наблюдение больных раком щитовидной железы Стандарты обследования
УЗИ щитовидной железы при обнаружении узла. Проведение пункционной биопсии при обнаружении единичного узла при УЗИ.
При удовлетворительном результате гистологического исследования пунктата - повторная биопсия через год.
При кисте менее 4 см - аспирация под контролем УЗИ и гистологическое исследование пунктата с дальнейшим контрольным обследованием через год.
Стандарты лечения и профилактики
Удаление узла при положительных данных биопсии, при прогрессирующем росте узла, при плотной консистенции узла, при наличии в анамнезе облучения в области шеи (подозрение на злокачественный процесс).
Критерии эффективности лечения
Радикализм выполненной операции.
Рак молочной железы
Предрак молочной железы: наиболее частой основой развития рака молочной железы является мастопатия. Различают диффузную и узловую мастопатию.
Среди дополнительных методов используют маммографию, термографию и ультразвуковую диагностику. Вторым этапом проводятся биопсия и цитологическое исследование.
Действенным профилактическим методом выявления рака молочной железы на ранних стадиях является самообследование.
Важное значение имеет обследование врачом молочной железы при профилактических осмотрах. Обследование онкологом больных с подозрением на рак, с маммографическим исследованием и биопсией.
Диспансерное наблюдение больных раком молочной железы
Стандарты обследования
Ежегодные врачебные осмотры женщин старше 40 лет, маммография у женщин 50-70 лет 1 раз в 2 года.
Ежегодное наблюдение онкологом с выполнением маммографии лиц с предраковыми заболеваниями.
Стандарты лечения
Госпитализация в хирургическое отделение. Противоопухолевая терапия. Лучевая терапия.
Контрольные вопросы к главе VIII
1. Организация онкологической службы.
2. Какие заболевания являются предраковыми? Тактика ведения таких больных.
3. Анамнестические данные, позволяющие выделить больных с риском развития злокачественных опухолей.
4. Профессиональные вредности, приводящие к развитию онкологического процесса.
5. Синдром малых признаков в онкологии.
6. Данные осмотра больных со злокачественными опухолями.
7. Изменения крови и других лабораторных показателей при раке.
8. Методы скрининга в профилактических осмотрах, направленные на выявление онкологических заболеваний.
9. Учетные категории больных с раковыми и предраковыми заболеваниями.
10. Паранеопластические синдромы при системном воздействии опухоли на организм.
ЗАДАЧИ
Задача 1
Больной Т., 52 лет, работает слесарем, обратился в поликлинику на жалобы в верхней части живота, не связанные с едой, тошноту, плохой аппетит, слабость, усталость. Похудел на 5 кг за последние 6 мес при обычном весе 65 кг, росте 175 см.
В анамнезе - 12 лет страдает язвенной болезнью желудка, оперирован по поводу прободения язвы 7 лет назад, последнее обследование: год назад - рентген желудка. Вредные привычки - курит.
При осмотре: астенического сложения, тургор кожи на животе снижен. Язык обложен белым налетом. В легких жестковатое дыхание, ЧДД - 20 в минуту, хрипов нет. Тоны сердца ясные, ритмичные, ЧСС - 72 в минуту, АД - 140/80 мм рт. ст., шумов нет. Живот мягкий, в области эпигастрия болезненный, симптомы раздражения брюшины отсутствуют. Печень на 2 см ниже края реберной дуги, пальпация безболезненная. Симптом Пастернацкого отрицательный с двух сторон. Стул со склонностью к запорам. Отеков нет.
В анализах крови - гипохромная анемия, ускорение СОЭ.
Вопросы:
1. Предполагаемый диагноз с обоснованием. Дополнительное обследование.
2. Метастазирование рака желудка (что было упущено во время осмотра).
3. В каких случаях онкологии рентгенография желудка не является достаточно информативным исследованием?
4. Какие заболевания являются предраковыми в отношении рака желудка?