Лучевая диагностика: учебник: Т. 1 / под ред. проф. Г.Е. Труфанова. - 2011. - 416 с.: ил.
|
|
|
|
Глава 5. Основы и клиническое применение магнитно-резонансной томографии
Магнитно-резонансная томография (МРТ) - один из самых молодых методов лучевой диагностики. Метод основан на феномене ядерно-магнитного резонанса, который известен с 1946 г., когда F. Bloch и E. Purcell показали, что некоторые ядра, находящиеся в магнитном поле, индуцируют электромагнитный сигнал под воздействием радиочастотных импульсов. В 1952 г. за открытие магнитного резонанса им была вручена Нобелевская премия.
В 2003 г. Нобелевская премия по медицине была присуждена британскому ученому Питеру Мэнсфилду (Sir Peter Mansfield) и его американскому коллеге Полу Лотербуру (Paul Lauterbur) за исследования в области МРТ. В начале 1970-х гг. Пол Лотербур открыл возможность получать двухмерное изображение благодаря созданию градиента в магнитном поле. Анализируя характеристики испускаемых радиоволн, он определил их происхождение. Это позволило создавать двухмерные изображения, которые нельзя получить другими методами.
Доктор Мэнсфилд развил исследования Лотербура, установив, каким образом можно анализировать сигналы, которые подает в магнитном поле человеческий организм. Он создал математический аппарат, позволяющий в кратчайший срок преобразовывать эти сигналы в двухмерное изображение.
Споров по поводу приоритета открытия МРТ было много. Американский физик Рэймонд Дамадьян (Raymond Damadian) объявил себя настоящим изобретателем МРТ и создателем первого томографа.
Вместе с тем принципы построения магнитно-резонансных изображений человеческого тела задолго до Рэймонда Дамадьяна разработал Владислав Иванов. Исследования, которые в то время казались сугубо теоретическими, через десятки лет нашли широкое практическое применение в клинике (с 80-х гг. ХХ века).
Для получения МР сигнала и последующего изображения используют постоянное гомогенное магнитное поле и радиочастотный сигнал, который изменяет магнитное поле.
Основные компоненты любого МР-томографа:
- магнит, который создает внешнее постоянное магнитное поле с вектором магнитной индукции В0; в системе СИ единицей измерения магнитной индукции является 1 Тл (Тесла) (для сравнения - магнитное поле Земли составляет примерно 5 x 10-5 Тл). Одним из основных требований,
предъявляемых к магнитному полю, является его однородность в центре тоннеля;
- градиентные катушки, которые создают слабое магнитное поле в трех направлениях в центре магнита, и позволяют выбрать область исследования;
- радиочастотные катушки, которые используются для создания электромагнитного возбуждения протонов в теле пациента (передающие катушки) и для регистрации ответа сгенерированного возбуждения (приемные катушки). Иногда приемные и передающая катушки совмещены в одну при исследовании различных частей тела, например головы.
При выполнении МРТ:
- исследуемый объект помещается в сильное магнитное поле;
- подается радиочастотный импульс, после которого происходит изменение внутренней намагниченности с постепенным его возвращением к исходному уровню.
Эти изменения намагниченности многократно считываются для каждой точки исследуемого объекта.
ФИЗИЧЕСКИЕ ОСНОВЫ МРТ
Организм человека примерно на 4/5 состоит из воды, около 90% вещества составляет водород - 1Н. Атом водорода является простейшей структурой. В центре есть положительно заряженная частица - протон, а на периферии - значительно меньшая по массе: электрон.
Постоянно вращается вокруг ядра (протона) только электрон, но одновременно с этим происходит вращение протона. Он вращается примерно как волчок вокруг собственной оси, и одновременно его ось вращения описывает окружность, так что получается конус (см. рис. 5.1, а, б).
Частота вращения протона (прецессия) очень высока - примерно 40 МГц, т. е. за 1 с. он делает - около 40 млн оборотов. Частота вращения прямо пропорциональна напряженности магнитного поля и называется частотой Лар-мора. Движение заряженной частицы формирует магнитное поле, вектор которого совпадает с направлением конуса вращения. Таким образом, каждый протон можно представить в виде маленького магнита (спина), который имеет свое собственное магнитное поле и полюсы - северный и южный (рис. 5.1).
Протоны имеют самый высокий магнитный момент и, как отмечалось выше, самую большую концентрацию в организме. Вне сильного магнитного поля эти маленькие магниты (спины) ориентированы хаотично. Попадая под действие сильного магнитного поля, которое составляет основу магнитно-резонансной томографической установки, они выстраиваются вдоль основного магнитного вектора В0. Возникающая при этом продольная намагниченность спинов будет максимальной (см. рис. 5.2).
После этого подается мощный радиочастотный импульс определенной (резонансной) частоты, близкой к частоте Лармора. Он заставляет все протоны перестраиваться перпендикулярно (90°) основному магнитному вектору В0 и совершать синхронное вращение, вызывая собственно ядерный резонанс.
Продольная намагниченность становится равной нулю, но возникает поперечная намагниченность, так как все спины направлены перпендикулярно основному магнитному вектору В0 (см. рис. 5.2).
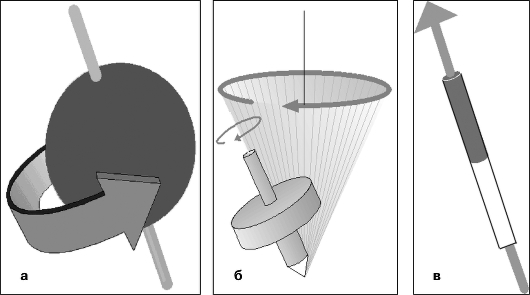
Рис. 5.1. Принцип ядерного магнитного резонанса: а - протоны вращаются (прецессируют) вокруг собственной оси с частотой примерно 40 млн оборотов в секунду; б - вращение происходит вокруг оси по типу «волчка»; в - движение заряженной частицы вызывает формирование магнитного поля, который
можно представить в виде вектора
Под влиянием основного магнитного вектора В0 спины постепенно возвращаются к исходному состоянию. Это процесс называется релаксацией. Поперечная намагниченность уменьшается, а продольная увеличивается (см. рис. 5.2).
Скорость этих процессов зависит от наличия химических связей; наличия или отсутствия кристаллической решетки; возможности свободной отдачи энергии с переходом электрона с более высокого на более низкий энергетический уровень (для воды это макромолекулы в окружении); неоднородности магнитного поля.
Время, за которое величина основного вектора намагниченности вернется к 63% первоначального значения, называют временем Т1-релаксации, или спин-решетчатой релаксацией.
После подачи радиочастотного импульса все протоны вращаются синхронно (в одной фазе). Затем из-за небольшой неоднородности магнитного поля спины, вращаясь с разной частотой (частотой Лармора), начинают вращаться в разных фазах. Другая частота резонанса позволяет «привязать» тот или иной протон к конкретному месту в исследуемом объекте.
Время релаксации Т2 наступает приблизительно в момент начала рас-фазировки протонов, которая происходит из-за негомогенности внешнего магнитного поля и наличия локальных магнитных полей внутри исследуемых тканей, т. е. когда спины начинают вращаться в разных фазах. Время,
за которое вектор намагниченности уменьшится до 37% первичного значения, называют временем Т2-релаксации, или спин-спиновой релаксацией.
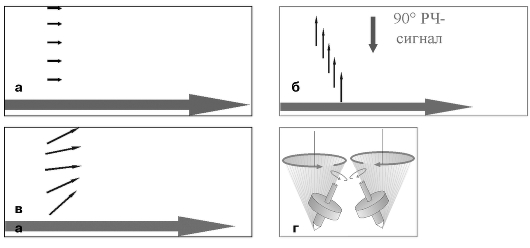
Рис. 5.2. Этапы МР-исследования: а - объект помещается в сильное магнитное поле. Все векторы направлены вдоль вектора В0; б - подается радиочастотный резонансный 90° сигнал. Спины направлены перпендикулярно вектору В0; в - после этого происходит возврат к первоначальному состоянию (возрастает продольная намагниченность) - Т1 релаксация; г - из-за негомогенности магнитного поля в зависимости от удаленности от центра магнита спины начинают вращаться с разной частотой - происходит расфазировка
Эти изменения намагниченности считываются многократно для каждой точки исследуемого объекта и в зависимости от начала измерения МР-сиг-нала, характерного для разных импульсных последовательностей, мы получаем Т2-взвешенные, Т1-взвешенные или протон-взвешенные изображения.
В МРТ радиочастотные импульсы могут подаваться в различных комбинациях. Эти комбинации называются импульсными последовательностями. Они позволяют добиваться различной контрастности мягкотканных структур и применять специальные методики исследования.
Т1-взвешенные изображения (Т1-ВИ)
На Т1-ВИ хорошо определяются анатомические структуры. Т2-взвешенные изображения (Т2-ВИ)
Т2-ВИ имеют ряд преимуществ перед Т1-ВИ. Их чувствительность к большому количеству патологических изменений выше. Иногда становятся видимыми патологические изменения, которые не могут быть установлены при использовании Т1-взвешенных последовательностей. Кроме того, визуализация патологических изменений более надежная, если имеется возможность сравнения контраста на Т1- и Т2-ВИ.
В биологических жидкостях, содержащих разные по размеру молекулы, внутренние магнитные поля значимо различаются. Эти различия приводят к тому,
что расфазировка спинов наступает быстрее, время Т2 короткое, и на Т2-ВИ спинномозговая жидкость, например, всегда выглядит ярко-белой. Жировая ткань на Т1- и Т2-ВИ дает гиперинтенсивный МР-сигнал, так как характеризуется коротким временем Т1 и Т2.
Более подробно основные физические принципы магнитно-резонансной томографии описаны в переведенном на русский язык учебнике под редакцией профессора Ринка (Rinck) Европейского общества магнитного резонанса в медицине.
Характер получаемого сигнала зависит от множества параметров: числа протонов на единицу плотности (протонная плотность); времени Т1 (спин-решетчатой релаксации); времени Т2 (спин-спиновой релаксации); диффузии в исследуемых тканях; наличия тока жидкости (например, кровотока); химического состава; применяемой импульсной последовательности; температуры объекта; силы химической связи.
Получаемый сигнал отражается в относительных единицах серой шкалы. По сравнению с рентгеновской плотностью (единицы Хаунсфилда - HU), которая отражает степень поглощения рентгеновского излучения тканями организма и является сопоставимым показателем, интенсивность МР-сиг-нала - величина непостоянная, так как зависит от перечисленных выше факторов. В связи с этим абсолютные величины интенсивности МР-сигна-ла не сравнивают. Интенсивность МР-сигнала служит лишь относительной оценкой для получения контраста между тканями организма.
Важным показателем в МРТ является соотношение сигнал/шум. Это соотношение показывает, насколько интенсивность МР-сигнала превышает уровень шума, неизбежный при любых измерениях. Чем это соотношение выше, тем лучше изображение.
Одним из главных преимуществ МРТ является возможность создания максимального контраста между зоной интереса, например опухолью, и окружающими здоровыми тканями. Применяя разные импульсные последовательности, можно добиться большей или меньшей контрастности изображения.
Таким образом, для разных патологических состояний можно подобрать такую импульсную последовательность, где контраст будет максимальным.
В зависимости от напряженности магнитного поля различают несколько типов томографов:
- до 0,1 Тл - сверхнизкопольный томограф;
- от 0,1 до 0,5 Тл - низкопольный;
- от 0,5 до 1 Тл - среднепольный;
- от 1 до 2 Тл - высокопольный;
- более 2 Тл - сверхвысокопольный.
В 2004 г. FDA (Federal Food and Drug Administration - Федеральным управлением по пищевым продуктам и лекарственным средствам, США) разрешены к использованию в клинической практике МР-томографы с напряженностью магнитного поля до 3 Тл включительно. Проводятся единичные работы на добровольцах на 7 Тл МР-томографах.
Для создания постоянного магнитного поля используют:
- постоянные магниты, которые построены из ферромагнитных материалов. Их основным недостатком является большой вес - несколько
десятков тонн при небольшой силе индукции - до 0,3 Тл. Отсутствие громоздкой системы охлаждения и потребления электричества для формирования магнитного поля являются достоинствами таких магнитов;
- электромагниты, или резистивные магниты, представляющие собой соленоид, по которому пропускают сильный электрический ток. Они требуют мощной системы охлаждения, потребляют много электроэнергии, но при этом можно добиться большой однородности поля; диапазон магнитного поля таких магнитов составляет от 0,3 до 0,7 Тл.
Сочетания резистивного и постоянного магнита дают так называемые гибридные магниты, в которых получаются более сильные, чем в постоянных магнитах, поля. Они дешевле сверхпроводящих, но уступают им по величине поля.
Наиболее распространены сверхпроводящие магниты, которые являются резистивными, но используют явление сверхпроводимости. При температурах, близких к абсолютному нулю (-273 °С, или °К), происходит резкое падение сопротивления, и, следовательно, можно использовать огромные значения силы тока для генерации магнитного поля. Основным недостатком таких магнитов являются громоздкие, дорогостоящие многоступенчатые системы охлаждения с применением сжиженных инертных газов (Не, N).
МР-система со сверхпроводящим магнитом включает следующие компоненты:
- сверхпроводящий электромагнит с многоконтурной системой охлаждения, снаружи окруженной активным сверхпроводящим экраном для минимизации воздействия магнитного поля рассеяния; хладагентом является жидкий гелий;
- стол для пациента, перемещаемый в отверстие магнита;
- МР-катушки для визуализации различных органов и систем, которые могут быть передающими, приемными и приемно-передающими;
- шкафы с электронной аппаратурой, система охлаждения, градиенты;
- компьютерную систему для управления, получения и хранения изображений, которая обеспечивает также интерфейс между компьютерной системой и пользователем;
- консоли управления;
- блок аварийной сигнализации;
- переговорное устройство;
- систему видеонаблюдения за пациентом (рис. 5.3). КОНТРАСТНЫЕ ВЕЩЕСТВА
Для лучшего выявления патологических изменений (прежде всего опухолей) сигнал можно усилить путем внутривенного введения парамагнитного контрастного вещества, что будет проявляться усилением МР-сигнала от опухоли, например в зоне нарушения гематоэнцефалического барьера.
Контрастные вещества, используемые в МРТ, изменяют продолжительность Т1- и Т2-релаксации.
Наиболее часто в клинической практике применяют хелатные соединения редкоземельного металла гадолиния - гадовист, магневист, омнискан. Несколько неспаренных электронов и возможность свободной отдачи энергии с переходом электрона с более высокого на более низкий энергетический уровень позволяют значительно снижать Т1- и Т2-релаксацию.
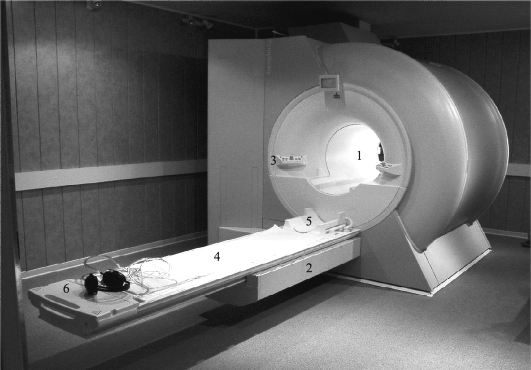
Рис. 5.3. Внешний вид высокопольного магнитно-резонансного томографа: 1) тоннель магнита; 2) стол пациента, который перемещается в тоннель (центр) магнита; 3) пульт управления столом, с системой центровки и позиционирования области исследования; 4) встроенные в стол радиочастотные катушки для исследования позвоночника; 5) основные радиочастотные катушки для исследования головного мозга; 6) наушники
для связи с пациентом
В некоторых нормальных структурах физиологическое распределение соединений гадолиния обычно ведет к усилению сигнала в Т1-ВИ. В полости черепа выделяются только те структуры, которые не имеют гема-тоэнцефалического барьера, например гипофиз, шишковидное тело, сосудистое сплетение желудочков мозга и определенные участки черепных нервов. Усиления не происходит в остальных частях центральной нервной системы, в спинномозговой жидкости, в стволе мозга, во внутреннем ухе и в глазницах, за исключением сосудистой оболочки глаз.
Особенно интенсивно контрастируются соединениями гадолиния патологические очаги с повышенной проницаемостью гематоэнцефалического барьера: опухоли, участки воспаления и повреждения белого вещества (рис. 5.4).
Контрастные вещества на основе гадолиния, оказывая влияние на Т1-ре-лаксацию, при выполнении МР-ангиографии улучшают визуализацию мелких артерий и вен, а также участков с турбулентным током.
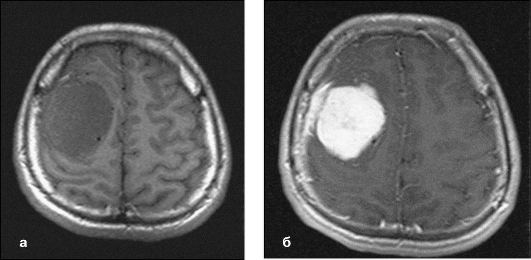
Рис. 5.4. Опухоль головного мозга. Контрастное вещество накапливается в опухолевой ткани вследствие нарушения гематоэнцефалического барьера. На постконтрастных Т1-ВИ опухоль характеризуется выраженным гиперинтенсивным МР-сигналом (б) по сравнению
с преконтрастным изображением (а)
МЕТОДИКИ МАГНИТНО-РЕЗОНАНСНОГО ТОМОГРАФИЧЕСКОГО ИССЛЕДОВАНИЯ
Стандартные методики
Стандартными методиками МРТ являются получение Т1-, Т2- и протон-взвешенных изображений (срезов) в различных плоскостях, дающих диагностическую информацию о характере, локализации и распространенности патологического процесса.
Помимо этого, используют специальные методики: контрастное усиление (в том числе динамическое контрастное усиление), МР-ангиографию, МР-миелографию, МР-холангиопанкреатикографию, МР-урографию), жи-роподавление, спектроскопию, функциональную МРТ, МР-диффузию, МР-пер-фузию, кинематическое исследование суставов.
Программное обеспечение МР-томографа позволяет выполнять ангиографию как с введением контрастного вещества, так и без него. В бесконтрастной ангиографии выделяют две основные методики: время-пролетную (ToF or time-of-flight) и фазоконтрастную (PC or phase contrast) ангиографию. Методики основаны на одном физическом принципе, но способ реконструкции изображения и возможности визуализации различаются. Обе методики позволяют получить как двухмерное (2D), так и трехмерное (3D) изображение.
Получение ангиографического изображения основано на селективном возбуждении (насыщении) радиочастотным импульсом тонкого среза исследуемой области. Затем происходит считывание суммарного магнитного спина, который увеличивается в сосуде из-за того, что происходит вытеснение током крови «насыщенных» спинов «ненасыщенными», которые имеют полновесную намагниченность и дают более интенсивный сигнал по сравнению с окружающими тканями (см. рис. 5.5).
Интенсивность сигнала будет тем выше, чем выше напряженность магнитного поля, скорость тока крови, если радиочастотный импульс будет перпендикулярен исследуемому сосуду. Интенсивность сигнала снижается в местах турбулентного движения крови (ме-шотчатые аневризмы, область после стеноза) и в сосудах с небольшой скоростью кровотока. Эти недостатки устраняются в фазоконт-растной и трехмерной время-пролетной ангиографии (3D ToF), где пространственная ориентация кодируется не величиной, а фазой спинов. Для визуализации мелких артерий и вен целесообразнее применить фазоконтрастную либо трехмерную время-пролетную ангиографию (3D ToF). Использование фазоконтрастной методики позволяет визуализировать кровоток в пределах заданных скоростей и видеть медленный кровоток, например, в венозной системе.
Для контрастной МР-ангиографии внутривенно вводят парамагнитные контрастные вещества, улучшающие визуализацию мелких артерий и вен, а также участков с турбулентным током, автоматическим инъектором для МР-томографов.
Специальные методики
МР-холангиография, миелография, урография - группа методик, объединенных общим принципом визуализации только жидкости (гидрография). МР-сигнал от воды выглядит гиперинтенсивным на фоне низкого сигнала от окружающих тканей. Применение МР-миелографии с ЭКГ-совмещением помогает оценить ток спинномозговой жидкости в субарахноидальном пространстве.
Динамическая МРТ используется для выявления прохождения контрастного вещества через область интереса после внутривенного введения препарата. В злокачественных опухолях происходят более быстрый захват и быстрое вымывание по сравнению с окружающими тканями.
Методика жироподавления применяется для дифференциальной диагностики жиросодержащих тканей, опухолей. При использовании Т2-ВИ жидкость и жир выглядят яркими. В результате генерации селективного импульса, свойственного жировой ткани, происходит подавление МР-сигнала от нее. При сравнении с изображениями до жироподавления можно уверенно высказаться о локализации, например, липом.
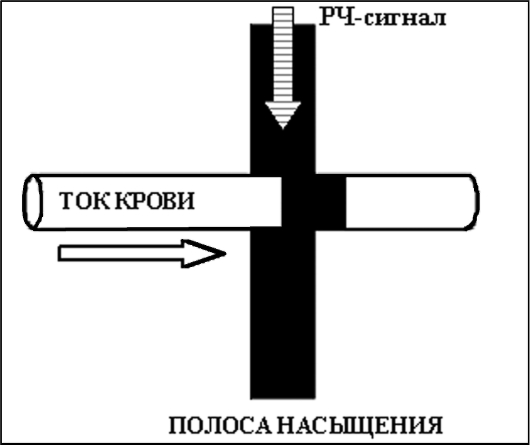
Рис. 5.5. Общая схема бесконтрастной магнитно-резонансной ангиографии. Получение изображения основано на селективном возбуждении (насыщении) радиочастотным импульсом тонкого среза исследуемой области (темная полоса). В сосуде происходит вымещение током крови «насыщенных» спинов «ненасыщенными», которые имеют полновесную намагниченность и дают интенсивный МР-сигнал по сравнению с окружающими тканями
МР-спектроскопия водородная (1H) и фосфорная (31Р) позволяет в результате разделения МР-сигналов от различных метаболитов (холин, креатинин, N-ацетиласпартат, изониозид, глутамат, лактат, таурин, g-аминобутират, аланин, цитрат, аденозинтрифосфатаза, креатинфосфат, фосфомоноэфир, фосфодиэфир, неорганический фосфат-Pi, 2,3-фосфоглицерат) выявлять изменения на биохимическом уровне, до того как возникли изменения, видимые на традиционных Т1- и Т2-ВИ.
При МРТ возможно выполнение функциональной томографии головного мозга на основе методики BOLD (Blood Oxygen Level Dependent - зависящей от уровня кислорода в крови). Выявляются участки, где происходит усиление кровотока и, соответственно притока, кислорода в кору согласно топике раздражаемого анализатора или моторной зоны.
Для выявления изменений головного мозга в острейшем периоде ишеми-ческого инсульта выполняется диффузионная и перфузионная МРТ.
Под диффузией понимают движение свободных молекул воды, которое снижается в ишемизированной ткани мозга. Методика МР-диффузии позволяет выявлять участки понижения так называемого измеряемого коэффициента диффузии (ИКД) в зонах ишемического повреждения головного мозга, когда изменения при обычной (Т1-, Т2- и протон-взвешенной) томографии в первые часы еще не определяются. Зона, выявленная на диффузионных изображениях, соответствует зоне необратимых ишемических изменений. ИКД определяется путем использования специальной серии импульсных последовательностей. Время сканирования составляет чуть больше минуты, введения контрастного вещества не требуется.
Под термином «тканевая перфузия» понимается процесс доставки с кровью кислорода на капиллярном уровне. При перфузионной МРТ вводят 20 мл контрастного вещества внутривенно болюсно с помощью автоматического инъектора с большой скоростью (5 мл/с).
МР-перфузия выявляет изменения на микроциркуляторном уровне, которые обнаруживаются уже в первые минуты от начала клинической симптоматики. С помощью данной методики возможна количественная (MMT - среднее время транспорта, TTP - среднее время прихода КВ) и полуколичественная (CBF - мозговой кровоток, CBV - объем мозгового кровотока) оценка перфузионных показателей.
На МР-томографах с открытым контуром возможно кинематическое (в движении) исследование суставов, когда сканирование делают последовательно со сгибанием или разгибанием сустава на определенный угол. На полученных изображениях оценивают подвижность сустава и участие в нем тех или иных структур (связки, мышцы, сухожилия).
ПРОТИВОПОКАЗАНИЯ
Абсолютным противопоказанием для выполнения МРТ являются металлические инородные тела, осколки, ферромагнитные имплантаты, так как под влиянием сильного магнитного поля они могут нагреваться, смещаться и травмировать окружающие ткани.
Под ферромагнитными имплантатами понимают кардиостимуляторы, автоматические дозаторы лекарственных средств, имплантированные инсу-линовые помпы, искусственный задний проход с магнитным затвором; искусственные клапаны сердца с металлическими элементами, стальные имп-лантаты (зажимы/клипсы на сосудах, искусственные тазобедренные суставы, аппараты металлоостеосинтеза), слуховые аппараты.
Изменяющиеся во времени вихревые токи, генерируемые высокими магнитными полями, могут вызвать ожоги у пациентов с электропроводящими имплантированными устройствами или протезов.
Относительными противопоказаниями для проведения исследования: I триместр беременности; клаустрофобия (боязнь замкнутого пространства); некупированный судорожный синдром; двигательная активность пациента. В последнем случае у больных в тяжелом состоянии или у детей прибегают к анестезиологическому пособию.
ПРЕИМУЩЕСТВА МЕТОДА
- Различные импульсные последовательности обеспечивают получение высококонтрастного изображения мягких тканей, сосудов, паренхиматозных органов в любой плоскости с заданной толщиной среза до 1 мм.
- Отсутствие лучевой нагрузки, безопасность для больного, возможность многократного повторного выполнения исследования.
- Возможность выполнения бесконтрастной ангиографии, а также хо-лангио-панкреатикографии, миелографии, урографии.
- Неинвазивное определение содержания различных метаболитов in vivo с помощью водородной и фосфорной МР-спектроскопии.
- Возможность функциональных исследований головного мозга для визуализации чувствительных и двигательных центров после их стимуляции.
НЕДОСТАТКИ МЕТОДА
- Высокая чувствительность к двигательным артефактам.
- Ограничение исследований у пациентов, находящихся на аппаратном поддержании жизненно важных функций (кардиостимуляторы, дозаторы лекарственных веществ, аппаратов ИВЛ и др.).
- Плохая визуализация костных структур из-за низкого содержания воды.
ПОКАЗАНИЯ К ПРОВЕДЕНИЮ МРТ
Голова
1. Аномалии и пороки развития головного мозга.
2. Опухоли головного мозга:
- диагностика доброкачественных опухолей;
- диагностика внутримозговых опухолей с оценкой их злокачественности;
- дифференциальная диагностика злокачественных и доброкачественных опухолей;
- оценка радикальности удаления опухолей и оценка эффективности комбинированного лечения;
- планирование стереотаксического вмешательства и/или биопсии при опухолях головного мозга.
3. Заболевания сосудов головного мозга:
- диагностика артериальных аневризм и сосудистых мальформаций;
- диагностика острого и хронического нарушения мозгового кровообращения;
- диагностика стенозирующих и окклюзирующих заболеваний.
4. Демиелинизирующие заболевания головного мозга:
- определение активности патологического процесса.
5. Инфекционные поражения головного мозга (энцефалит, абсцесс).
6. Паразитарные заболевания.
7. Гипертензионно-гидроцефальный синдром:
- установление причины повышения внутричерепного давления;
- диагностика уровня и степени обструкции при окклюзионной гидроцефалии;
- оценка состояния желудочковой системы при неокклюзионной гидроцефалии;
- оценка ликворотока.
8. Черепно-мозговая травма:
- диагностика внутричерепных кровоизлияний и ушибов головного мозга.
9. Заболевания и повреждения органа зрения и ЛОР-органов:
- диагностика внутриглазных кровоизлияний;
- выявление инородных (неметаллических) тел в глазнице и околоносовых пазухах;
- выявление гемосинуса при травмах;
- диагностика опухолевых и неопухолевых заболеваний;
- оценка распространенности злокачественных опухолей.
10. Контроль эффективности лечения различных заболеваний и травм головного мозга.
Грудь
1. Исследование органов дыхания и средостения:
- диагностика доброкачественных и злокачественных опухолей средостения;
- определение жидкости в полости перикарда, плевральной полости;
- выявление мягкотканных образований в легких.
2. Исследование сердца:
- оценка функционального состояния миокарда, сердечной гемодинамики;
- выявление прямых признаков инфаркта миокарда;
- оценка морфологического состояния и функции структур сердца;
- диагностика внутрисердечных тромбов и опухолей.
3. Исследование молочных желез:
- дифференциальная диагностика доброкачественных и злокачественных опухолей;
- оценка состояния регионарных лимфатических узлов;
- оценка состояния имплантатов после протезирования молочных желез;
- диагностика воспалительных заболеваний;
- пункционная биопсия образований под контролем МРТ.
Позвоночник и спинной мозг
1. Аномалии и пороки развития позвоночника и спинного мозга.
2. Травма позвоночника и спинного мозга:
- диагностика позвоночно-спинномозговой травмы;
- диагностика кровоизлияний и ушибов спинного мозга;
- диагностика посттравматических изменений позвоночника и спинного мозга.
3. Опухоли позвоночника и спинного мозга:
- диагностика опухолей костных структур позвоночника;
- диагностика опухолей спинного мозга и его оболочек;
- диагностика метастатических поражений.
4. Интрамедуллярные неопухолевые заболевания (сирингомиелия, бляшки рассеянного склероза).
5. Сосудистые заболевания спинного мозга:
- диагностика артериовенозных мальформаций;
- диагностика спинального инсульта.
6. Дегенеративно-дистрофические заболевания позвоночника:
- диагностика протрузий и грыж межпозвоночных дисков;
- оценка компрессии спинного мозга, нервных корешков и дурального мешка;
- оценка стеноза позвоночного канала.
7. Воспалительные заболевания позвоночника и спинного мозга:
- диагностика спондилитов различной этиологии;
- диагностика эпидуритов.
8. Оценка результатов консервативного и оперативного лечения заболеваний и повреждений позвоночника и спинного мозга.
Живот
1. Исследование паренхиматозных органов (печень, поджелудочная железа, селезенка):
- диагностика очаговых и диффузных заболеваний (первичные доброкачественные и злокачественные опухоли, метастазы, кисты, воспалительные процессы);
- диагностика повреждений при травме живота;
- диагностика портальной и билиарной гипертензии;
- изучение метаболизма печени на биохимическом уровне (фосфорная МР-спектроскопия).
2. Исследование желчных путей и желчного пузыря:
- диагностика желчнокаменной болезни с оценкой состояния внутри-и внепеченочных протоков;
- диагностика опухолей;
- уточнение характера и выраженности морфологических изменений при остром и хроническом холецистите, холангите;
- постхолецистэктомический синдром.
3. Исследование желудка:
- дифференциальная диагностика доброкачественных и злокачественных опухолей;
- оценка местной распространенности рака желудка;
- оценка состояния регионарных лимфатических узлов при злокачественных опухолях желудка.
4. Исследование почек и мочевыводящих путей:
- диагностика опухолевых и неопухолевых заболеваний;
- оценка распространенности злокачественных опухолей почек;
- диагностика мочекаменной болезни с оценкой функции мочевыделения;
- установление причин гематурии, анурии;
- дифференциальная диагностика почечной колики и других острых заболеваний органов брюшной полости;
- диагностика повреждений при травме живота и поясничной области;
- диагностика специфического и неспецифического воспаления (туберкулез, гломерулонефрит, пиелонефрит).
5. Исследование лимфатических узлов:
- выявление их метастатического поражения при злокачественных опухолях;
- дифференциальная диагностика метастатических и воспалительно измененных лимфатических узлов;
- лимфомы любой локализации.
6. Исследование сосудов полости живота:
- диагностика аномалий и вариантов строения;
- диагностика аневризм;
- выявление стенозов и окклюзии;
- оценка состояния межсосудистых анастомозов.
Таз
1. Аномалии и врожденные нарушения развития.
2. Травмы органов таза:
- диагностика внутритазовых кровоизлияний;
- диагностика повреждений мочевого пузыря.
3. Исследование внутренних половых органов у мужчин (простата, семенные пузырьки):
- диагностика воспалительных заболеваний;
- диагностика доброкачественной гиперплазии простаты;
- дифференциальная диагностика злокачественных и доброкачественных опухолей;
- оценка распространенности злокачественного опухолевого процесса;
- изучение метаболизма простаты на биохимическом уровне (водородная МР-спектроскопия).
4. Исследование внутренних половых органов у женщин (матка, яичники):
- диагностика воспалительных и невоспалительных заболеваний;
- дифференциальная диагностика злокачественных и доброкачественных опухолей;
- оценка распространенности злокачественного опухолевого процесса;
- диагностика врожденных пороков и заболеваний плода.
Конечности
1. Аномалии и врожденные нарушения развития конечностей.
2. Травмы и их последствия:
- диагностика повреждений мышц, сухожилий, связок, менисков;
- диагностика внутрисуставных повреждений (жидкость, кровь и т. д.);
- оценка целостности капсулы крупных суставов.
3. Воспалительные заболевания (артрит, бурсит, синовиит).
4. Дегенеративно-дистрофические заболевания.
5. Нейродистрофические поражения.
6. Системные заболевания соединительной ткани (ретикулоэндотелиозы и псевдоопухолевые гранулемы, фиброзная дистрофия и т. д.).
7. Опухоли костей и мягких тканей:
- дифференциальная диагностика доброкачественных и злокачественных заболеваний;
- оценка распространенности опухолей.
Таким образом, МРТ является высокоинформативным, безопасным, не-инвазивным (или малоинвазивным) методом лучевой диагностики.