Лучевая диагностика: учебник: Т. 1 / под ред. проф. Г.Е. Труфанова. - 2011. - 416 с.: ил.
|
|
|
|
Глава 4. Основы и клиническое применение рентгеновской компьютерной томографии
Математические основы компьютерной томографии (КТ) были разработаны еще в начале ХХ века. Отсутствие мощных вычислительных систем на тот момент не предполагало использования этих алгоритмов в медицинской практике. Впервые реконструкция трехмерной структуры объекта из множества его проекций в медицине была предложена математиком из ЮАР Аланом МакКормаком. В кейптаунской больнице Хорте Схюр, он был поражен несовершенством технологии исследования головного мозга. В 1963 г. он опубликовал статью с математическими расчетами, позволяющими реконструировать изображение головного мозга после его сканирования узким пучком рентгеновских лучей. Изучив эти материалы, группа инженеров английской фирмы электромузыкальных инструментов EMI во главе с Годфри Хаунсфилдом занялась созданием первого прототипа компьютерного томографа для исследования головного мозга, которую они назвали по имени фирмы. На этой установке сканирование головного мозга занимало 9 ч, а каждое изображение состояло всего лишь из 4096 точек. Однако даже такой несовершенный и громоздкий аппарат, больше похожий на орудие для пытки, позволял значительно улучшить диагностику патологий головного мозга.
Первая компьютерная томограмма была выполнена женщине с опухолевым поражением головного мозга. В 1972 г. на конгрессе Британского радиологического института Годфри Хаунсфилд и врач Дж. Амброус выступили с сенсационным сообщением «Рентгенология проникает в мозг». С этого момента начинается бурное развитие рентгеновской КТ. Следуя за огромным спросом, ведущие фирмы по производству медицинской техники начали выпускать первые компьютерные томографы уже в 1973 г. Развитие технологии шло так быстро, что к концу 1979 г. существовало уже 4 поколения компьютерных томографов. Исследование головного мозга на этих аппаратах уже занимало не 9 ч, а несколько минут. В 1979 г. математику Алану МакКормаку и инженеру Годфри Хаунсфилду за разработку метода рентгеновской компьютерной томографии была присуждена Нобелевская премия в области медицины (рис. 4.1).
Современные аппараты позволяют сканировать одну область тела в течение нескольких секунд. Разрешающая способность современных компьютерных томографов увеличилась в несколько раз, значительно снизилась лучевая нагрузка на пациента, появилась возможность выполнять
исследования любой области тела. С появлением многосрезовой и электронно-лучевой томографии (варианты рентгеновской КТ) стало возможным исследование сердца и коронарных сосудов (см. рис. 4.2 на цв. вклейке).

Рис. 4.1. Изобретатели метода рентгеновской компьютерной томографии: а - Алан МакКормак; б - Годфри Хаунсфилд
Принцип КТ заключается в создании с помощью вычислительной машины послойных изображений исследуемого объекта на основе измерения коэффициентов линейного ослабления излучения, прошедшего через этот объект.
При рентгеновской КТ происходит послойное поперечное сканирование объекта коллимированным (суженным) пучком рентгеновского излучения. Излучение регистрирует система специальных детекторов с последующим формированием с помощью компьютера полутонового изображения на экране монитора.
В ходе измерения интенсивности излучения, прошедшего сквозь исследуемый объект при движении вокруг него рентгеновского излучателя, в память компьютера поступает массив данных, по которым вычисляются коэффициенты ослабления излучения или значения плотности тканей во всех элементарных ячейках томографического слоя.
По этим показателям на основании вычислений по специальным программам компьютер формирует изображение на экране исследуемого сечения объекта.
Таким образом, в системах КТ получение томографического изображения основано на формировании коллимированного пучка рентгеновского излучения; сканировании (исследовании узкого слоя - «среза») объекта этим пучком; измерении излучения за объектом детекторами с последующим преобразованием результатов в цифровую форму; вычислительном синтезе изображения по совокупности измеренных данных; анализе и обработке
изображения для повышения диагностической ценности и наглядности проведенного исследования.
В состав компьютерно-томографической установки входят 4 группы устройств: 1) для генерации, пространственного формирования и приема рентгеновских лучей (рентгеновское питающее устройство, сканирующее устройство с излучателем, коллиматоры и детекторы, агрегат охлаждения излучателя); 2) для укладки и перемещения пациента (стол-транспортер, световые визиры, панель управления); 3) для обработки результатов, измерения и синтеза изображения (аналогово-цифровые преобразователи, компьютер, устройства для хранения информации, контрольно-диагностический пульт); 4) для визуального контроля и документирования рентгеновских изображений и их анализа (фотокамеры, принтеры, устройства записи информации на сменные носители).
Следующим шагом в развитии стало появление многослойной КТ. Воспринимающее устройство в таких аппаратах представляет собой не одну, а несколько параллельных линеек детекторов, действующих синхронно. Это позволяет в процессе одного оборота рентгеновской трубки получить несколько томограмм. Использование таких аппаратов позволило значительно увеличить скорость сканирования, повысить разрешающую способность установок, снизить лучевую нагрузку на пациента.
Различают технологии сканирования, которые определяются характером перемещения источника излучения и объекта исследования в процессе выполнения КТ. Существуют две принципиально различные технологии сканирования: последовательная (пошаговая) и спиральная.
Последовательная технология сканирования предполагает обязательную остановку рентгеновской трубки после каждого цикла вращения (см. рис. 4.3). Это необходимо для того, чтобы установить ее в исходное положение перед следующим циклом вращения и передвинуть пациента на столе-транспортере для сканирования нового участка исследуемой области тела. Достоинством последовательной технологии сканирования является получение изображений высокого качества с низким уровнем электронного шума. Однако такое сканирование требует значительной затраты времени и малоприменимо для исследования области груди или живота.
Спиральная технология сканирования заключается в одновременном выполнении двух действий: непрерывного вращения источника рентгеновского излучения вокруг объекта и непрерывного поступательного движения стола с пациентом через окно гентри (рис. 4.4). В этом случае траектория пучка рентгеновских лучей, проецируемых на тело пациента, принимает форму спирали. В отличие от последовательной КТ скорость поступательного движения стола с пациентом может меняться в зависимости от задач конкретного исследования. Принципиально важно, что скорость смещения стола может быть в 1,5-2 раза, а в установках для многослойной КТ - в 3-5 раз больше толщины среза без существенного ухудшения пространственного разрешения аппарата. Основное преимущество спиральной КТ заключается в значительном ускорении процесса сканирования, поскольку временные интервалы между отдельными циклами вращения рентгеновской трубки отсутствуют.
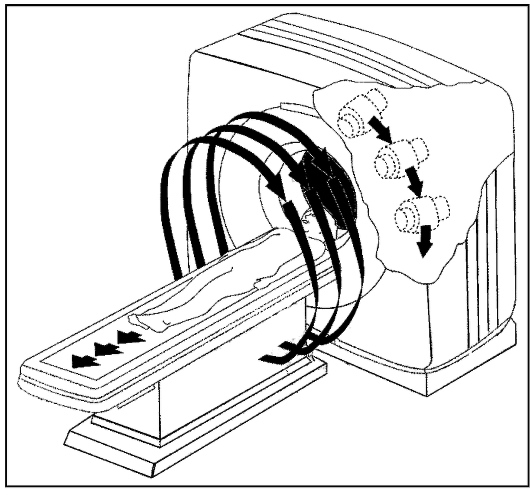
Рис. 4.3. Соотношение движений рентгеновской трубки и стола с пациентом при последовательной технологии сканирования
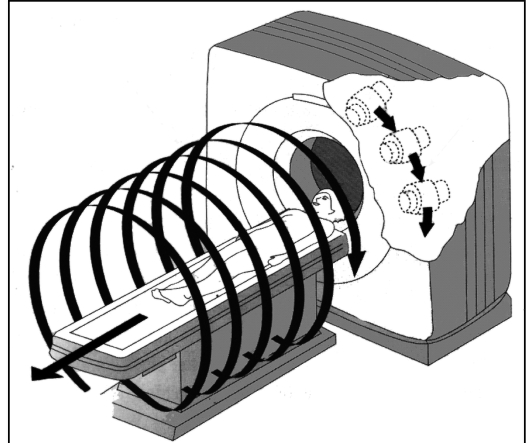
Рис. 4.4. Соотношение движений рентгеновской трубки и стола с пациентом при спиральной технологии сканирования
Вычисленные коэффициенты ослабления рентгеновского излучения выражаются в относительных единицах, так называемых единицах Хаунсфилда. Нижняя граница шкалы этих единиц составляет 1000 условных единиц (НИ), что соответствует ослаблению рентгеновского излучения в воздухе. Коэффициент абсорбции воды принимают за ноль. Плотность (коэффициент абсорбции) жира по такой шкале составляет -100 НИ, паренхиматозных органов - 20-60 НИ, крови - 30-60 НИ, серого вещества мозга - 30 НИ (см. рис. 4.5).
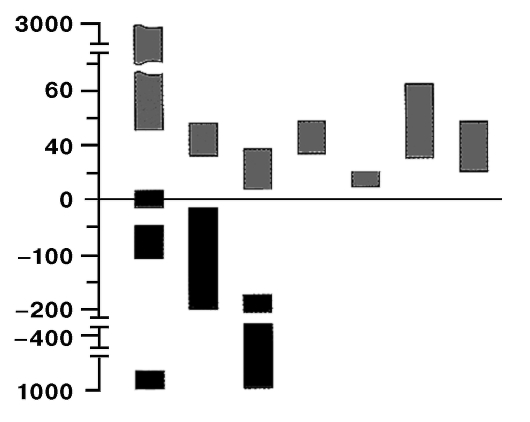
Рис. 4.5. Плотности некоторых веществ и тканей человека по шкале Хаунсфилда
Яркость свечения определенной точки монитора зависит от значения числа Хаунсфилда в соответствующем участке исследуемого объекта. Компьютер способен различать около 4200 и более значений относительного коэффициента абсорбции, но одновременно воспроизвести все эти значения на мониторе невозможно. Для визуального анализа изображения на различных участках шкалы Хаунсфилда («окно») предусмотрены средства выбора и управления шириной этого окна.
При изучении структуры плотных объектов (кость) ширина окна должна
быть максимальной, а его центр сдвинут в сторону высоких плотностей (см. рис. 4.6). При изучении мягких тканей ширину окна уменьшают. Кроме того, субъективная зрительная оценка изображения может быть дополнена прямой денситометрией (измерением рентгеновской плотности) в любой точке или участке среза. Высокая точность измерений позволяет различать ткани, на 0,5% отличающиеся друг от друга по плотности.
В связи с этим считается, что информации в КТ значительно больше, чем в обычной рентгенограмме. Цифровая форма получаемой при КТ информации позволяет использовать ее для углубленного математического анализа изображения.
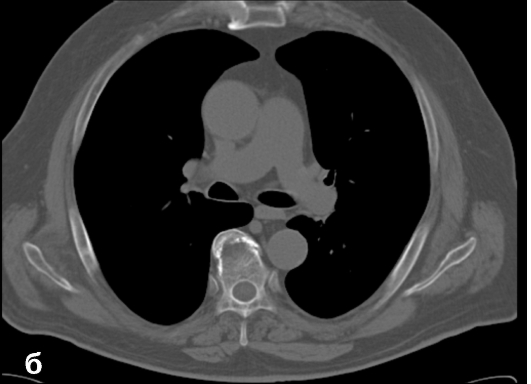
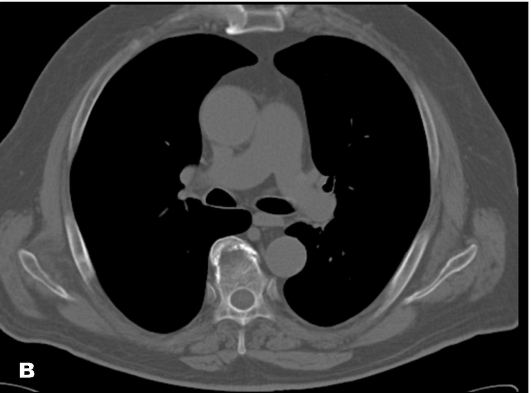
Рис. 4.6. Компьютерная томограмма груди на одном и том же уровне в разных электронных окнах: а - легочном (центр - 600 HU, ширина 1200 HU); б - мягкотканном (центр - 50 HU, ширина 350 HU); в - костном (центр - 350 HU, ширина 1200 HU)
На КТ получают обычно поперечные («пироговские») срезы объекта. Однако из набора измеренных данных при достаточном числе срезов органа в соответствии с заданным алгоритмом компьютера можно произвести реконструкцию изображения не только в аксиальной плоскости (см. рис. 4.7 на цв. вклейке).
С помощью прицельной реконструкции можно из необработанных данных построить отдельную область в увеличенном виде для более детального изучения. Фактор увеличения обычно составляет от 1 до 10. Такое увеличение ведет к улучшению четкости изображения, особенно на границах органов и тканей, где есть перепад плотности (см. рис. 4.8).
Лучевая нагрузка на пациента при КТ очень локальная, так как пучок рентгеновских лучей проходит через узкий слой. В связи с этим органы, непосредственно не попадающие в зону томографирования, практически не облучаются. Несмотря на высокие экспоненциальные дозы и большое число включений рентгеновской трубки при производстве срезов, поглощенная доза оказывается невысокой. Так, например, лучевая нагрузка при КТ почек равна дозе, получаемой пациентом при проведении экскреторной урографии.
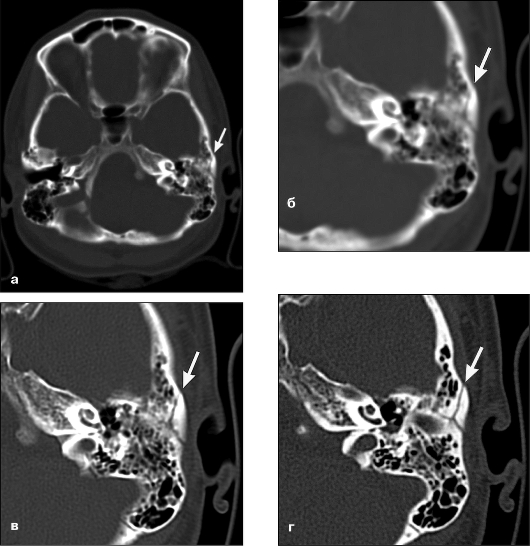
Рис. 4.8. Компьютерные томограммы основания черепа на уровне пирамид височных костей, выполненные при различных параметрах реконструкции изображения: а - большая зона интереса; стандартный фильтр реконструкции; б - увеличение части предыдущего изображения; в - прицельная реконструкция со стандартным фильтром реконструкции; г - прицельная реконструкция с фильтром реконструкции высокого разрешения (стрелками указаны линии перелома пирамиды височной кости)
Методика стандартной КТ включает в себя несколько последовательных этапов.
1. Изучение данных клинического обследования больного.
2. Анализ результатов предшествующих лучевого, инструментального и лабораторного исследований.
3. Определение цели и задач КТ.
4. Подготовка больного к проведению исследования.
5. Определение параметров сканирования с учетом характера предполагаемой патологии, психосоматического состояния пациента и технических возможностей компьютерного томографа.
6. Регистрация, укладка больного и выполнение сканирования.
7. Предварительный анализ результатов КТ на рабочей консоли с целью определения показаний для использования дополнительных методик.
8. Постпроцессорная обработка изображений.
9. Архивирование полученных данных, оформление технической документации.
10. Анализ полученных результатов и сопоставление с данными других исследований.
11. Оформление протокола исследования.
Необходимость проведения КТ больному обычно определяется совместно лечащим врачом и врачом-рентгенологом в процессе составления заявки для направления больного на КТ.
ПОДГОТОВКА БОЛЬНОГО
При выполнении КТ большинства анатомических областей (голова, шея, позвоночник, грудь, конечности) специальной подготовки пациента не требуется. Исключение составляет исследование живота и таза. В данном случае необходимо контрастировать кишечник, так как без этого петли кишечника могут имитировать объемное образование или увеличенные лимфатические узлы. Особенно важно проведение перорального контрастирования при исследовании поджелудочной железы, органов малого таза. Для контрастирования всех отделов кишечника за 10-12 ч, 2 ч и 30 мин до исследования пациент выпивает маленькими глотками по стакану воды, в котором растворено рентгеноконтрастное вещество.
Значительное количество воздуха в просвете кишечника может ухудшать визуализацию других органов. В связи с этим лицам со склонностью к запорам и метеоризму за 12-14 ч до исследования назначают очистительную клизму.
Не следует назначать КТ живота и таза пациентам, которым накануне выполнялось рентгенологическое исследование желудочно-кишечного тракта с использованием бария сульфата. Бариевая взвесь дает выраженные артефакты, значительно затрудняющие интерпретацию полученных изображений. В связи с этим от проведения КТ следует воздержаться вплоть до полного выведения бария сульфата из кишечника. Контроль за этим процессом возможен с помощью обзорной рентгеноскопии или рентгенографии живота.
ОБЩАЯ МЕТОДИКА КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКОГО ИССЛЕДОВАНИЯ
Перед началом процедуры пациенту разъясняют цели и характере предстоящего исследования. Затем его укладывают на стол-транспортер аппарата. В большинстве случаев КТ проводится в положении пациента лежа на спине. При исследовании головного мозга и шейного отдела позвоночника голову укладывают на специальный подголовник и фиксируют к нему. С целью уменьшения поясничного лордоза при исследовании
пояснично-крестцового отдела позвоночника пациенту под согнутые колени подкладывают специальный валик.
Руки, попадая в зону сканирования, дают выраженные артефакты и таким образом ухудшают визуализацию исследуемой анатомической области, поэтому их следует вывести за пределы сканирования. Это в первую очередь касается КТ области груди и живота.
Рентгенолаборант устанавливает световой луч на уровень начала исследуемой анатомической области.
Во всех случаях сканирование начинается с выполнения томограммы (обзорной цифровой рентгенограммы в прямой или боковой проекции). Она предназначена для определения уровня первого среза или всей зоны сканирования, а также выбора угла наклона гентри. После этого производится непосредственно сканирование.
Органы грудной клетки и живота с целью уменьшения артефактов от дыхания исследуют при задержке дыхания. При сканировании других анатомических областей задержки дыхания обычно не требуется.
С целью уменьшения лучевой нагрузки на пациента исследование начинают с выполнения более толстых срезов (8-10 мм для живота, 2-3 мм для позвоночника и т. д.). Для более детальной оценки небольших патологических образований или анатомических структур может возникнуть необходимость повторного сканирования с уменьшением толщины среза.
Спиральное сканирование позволяет значительно увеличить скорость исследования, что имеет большое значение при исследовании грудной клетки или области живота, но качество изображений при этом несколько снижается из-за двигательных артефактов (в результате непрерывного перемещения стола в ходе сканирования).
При исследовании головного мозга или структур основания черепа, снижение качества изображения недопустимо. Данные области неподвижны, поэтому их исследуют с помощью пошагового сканирования.
МЕТОДИКИ КОНТРАСТНОГО УСИЛЕНИЯ ИЗОБРАЖЕНИЯ
В случае затруднений в интерпретации выявленных патологических изменений прибегают к контрастному усилению. Оно направлено на решение нескольких задач.
1. Улучшение визуализации патологического образования. Многие мягкот-канные структуры при нативном сканировании имеют близкие плотностные показатели. Их контрастность может оказаться недостаточной для разграничения отдельных мягких тканей друг от друга, например объемного образования от собственных тканей паренхиматозного органа или сосудов от мягкотканных структур. Это, в свою очередь, может не позволить с уверенностью высказаться о наличия или отсутствии патологического образования. Внутривенное введение РКС приводит к контрастированию как нормальных, так и патологических тканей. Однако в зависимости от объема и скорости кровотока в различных тканях время прохождения и накопления препарата в них будет различными. Это приводит к разграничению их плотностных показателей.
2. Попытка проведения дифференциальной диагностики различных патологических процессов на основе времени возникновения, степени и типа контрастного усиления.
3. Оценка взаимоотношения патологического очага и прилежащих сосудов.
4. Уточнение распространенности патологического процесса на основании увеличения разницы в плотностных показателях пораженных и нормальных тканей.
Сущность методики контрастного усиления изображения заключается во внутривенном введении с помощью обычного или механического шприца водорастворимого РКС с последующим сканированием зоны интереса (рис. 4.9). По всем основным параметрам предпочтение отдается неионным контрастным веществам. При применении неионных контрастных веществ не нужна предварительная проба на их переносимость.
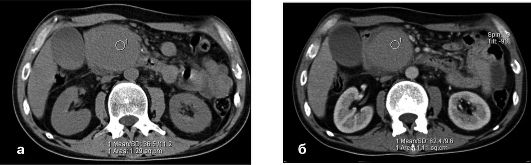
Рис. 4.9. Компьютерные томограммы живота до (а) и после (б) внутривенного введения контрастного вещества. Патологическое образование (псевдоаневризма ветви верхней брыжеечной артерии) накапливает контрастное вещество, в результате чего плотность
его повышается почти в два раза
Пациентам с высоким риском аллергических реакций следует назначить антигистаминную премедикацию по любой схеме, которая применяется в данном медицинском учреждении (например, прием внутрь 30 мг предни-золона за 12 и 2 ч до исследования).
При проведении контрастного усиления принципиально выделение сосудистой и паренхиматозной фаз распространения РКС. Первая связана с прохождением РКС через сосудистое русло и длится секунды. Увеличить продолжительность этой фазы можно при болюсном введении достаточно большого количества РКС (100 мл и более), т. е. при выполнении так называемой КТ-ангиографии. Паренхиматозная фаза отражает накопление в тканях и выведение контрастных препаратов. Ее продолжительность составляет в среднем от 10 до 20 мин.
СПЕЦИАЛЬНЫЕ МЕТОДИКИ КТ
Специальные методики обычно применяются после выполнения стандартного исследования с целью уточнения и детализации выявленных патологических изменений. Они увеличивают время исследования, лучевую нагрузку на пациента и амортизацию аппаратуры, поэтому должны
выполняться строго по клиническим показаниям. Вопрос об их применении решает врач-рентгенолог на основании поставленных лечащим врачом задач (иногда после совместной консультации).
1. Внутривенное введение 40-60 мл РКС с помощью обычного шприца. Сканирование проводится после завершения инъекции. Медицинский персонал должен выйти из процедурной. Преимущества этой методики:
- состояние пациента во время процедуры и введение препарата контролируются медсестрой;
- процедура относительно простая, не занимает много времени, не требует больших материальных затрат.
Недостатки внутривенного введения:
- невозможность оценки быстротекущих процессов;
- потеря информации о первых минутах накопления РКС в области патологического процесса;
- невозможность всегда достичь достаточного контрастирования сосудистых структур.
Этот способ введения РКС рекомендуется использовать при необходимости оценки паренхиматозной фазы усиления.
2. Болюсное введение РКС. С внедрением в клиническую практику технологии спиральной компьютерной томографии данный метод находит все большее распространение. С помощью автоматического инъектора быстро вводят (скорость в среднем - 3 мл/с) относительно большой объем РКС (около 100 мл).
Фаза максимального контрастирования артерий называется артериальной, вен - венозной, паренхимы органов - паренхиматозной. Обычно контрастное усиление мягких тканей специфично в первые 2 мин и достигает равновесия в среднем через 5 мин. В некоторых случаях может быть полезным выполнение отсроченной фазы сканирования. В каждом конкретном случае необходимость выполнения определенной фазы определяет рентгенологом с учетом поставленных перед ним задач. Спиральная компьютерная томография артериальной системы с болюсным введением РКС носит название спиральной компьютерно-томографической ангиографии (см. рис. 4.10 на цв. вклейке).
Преимущества болюсного введения РКС:
- возможность оценки быстротекущих процессов;
- проведение исследования в сосудистую (артериальную и венозную) и паренхиматозную фазы.
Недостатки болюсного контрастирования:
- невозможность выполнения при очень тонких, плохо доступных и резко измененных (склерозированных) венах;
- вероятность более выраженной реакции на введение РКС в связи с большим его количеством и высокой скоростью сканирования;
- относительная сложность методики.
3. Динамическая КТ является разновидностью контрастных методик и заключается в получении серии томограмм на том или ином анатомическом уровне. Томограммы выполняют через определенные интервалы времени после введения РКС. Методика позволяет объективно оценить
скорость и степень накопления РКС в патологическом участке и неизмененных тканях. Разновидностью динамической КТ является перфузион-ная КТ (КТ-перфузия). При этом серия томограмм исследуемой области получается на фоне внутривенного введения с высокой скоростью «короткого болюса» РКС. В последующем выполняются математическая обработка этой серии изображений и построение изображений, картированных по перфузии ткани органа (см. рис. 4.11 на цв. вклейке).
4. КТ-фистулография выполняется так же, как и обычная рентгеновская фистулография, но для КТ используют контрастное вещество меньшей концентрации. Методика позволяет подробно изучить свищевой ход, определить затеки и точно локализовать их в пространстве.
5. КТ-холангиография проводится с использованием пероральных и внутривенных РКС, выделение которых происходит с желчью (били-вист, билигност). Методика позволяе т подробно оценить внутренние и наружные желчные протоки, определить конкременты в желчном пузыре и протоках (рис. 4.12).
6. КТ-миелография и КТ-цистернография - методики, позволяющие контрастировать цистерны и субарахноидальные пространства головного и спинного мозга путем введения РКС в субарахноидальное пространство после спинномозговой пункции. Они позволяют оценить состояние и проходимость ликворных путей (рис. 4.13).
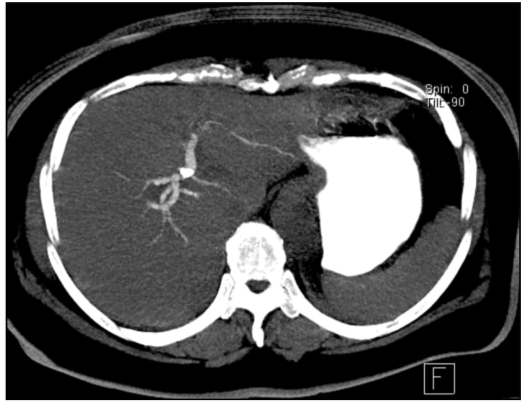
Рис. 4.12. Компьютерно-томографическая холангиография. Изображение в проекции максимальных интенсивностей в аксиальной плоскости на уровне ворот печени
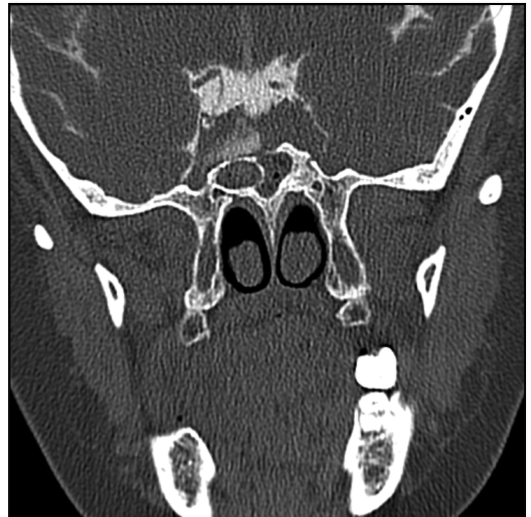
Рис. 4.13. Компьютерно-томографическая цистернография - многоплоскостная реконструкция во фронтальной плоскости в области клиновидной пазухи. При реконструкции изображений применен фильтр высокого разрешения. В субарахноидальном пространстве визуализируется повышение плотности спин-но-мозговой жидкости за счет наличия в нем контрастного вещества и истечение его в области основной пазухи
7. КТ-колонография используется для диагностики дивертикулов, доброкачественных и злокачественных опухолей толстой кишки. Методика заключается в сканировании области живота и таза тонкими срезами после подготовки толстой кишки и раздувания ее газом. Эту методику больные
обычно переносят легче, чем ирригоскопию и колоноскопию. Ее часто используют как скрининговый метод при отборе пациентов для проведения эндоскопии (см. рис. 4.14 на цв. вклейке).
8. КТ-коронарография дает возможность получить изображение коронарных артерий путем синхронизации сканирования с электрокардиографией. Эта методика отличается малой инвазивностью (см. рис. 4.15 на цв. вклейке).
9. КТ-артрография используется для оценки внутрисуставных мягкот-канных структур (суставной хрящ, внутрисуставные связки, мениски, суставные губы), которые при нативной КТ визуализируются нечетко.
10. Высокоразрешающая КТ имеет важное значение в диагностике многих заболеваний легких. Заключается в прицельном сканировании измененного участка легочной ткани тонким пучком излучения «тонкими срезами» (1- 2 мм) с максимальным увеличением зоны интереса. Полученные томограммы восстанавливаются с использованием алгоритма высокого разрешения. Эта методика предназначена для искусственного повышения контрастности изображения и увеличения пространственной разрешающей способности аппарата. Такой способ сканирования также нашел широкое применение при исследовании структур пирамиды височной кости.
11. Количественная КТ легких. В дополнение к стандартному исследованию груди на вдохе производится исследование легких на выдохе. Методика служит для оценки состояния легочной ткани при ряде патологических процессов (например, при эмфиземе, обструктивных заболеваниях легких) (см. рис. 4.16 на цв. вклейке).
12. Количественная КТ костной ткани позволяет измерить минеральную костную плотность губчатой и компактной костной ткани. Ее используют для количественной оценки выраженности остеопороза (см. рис. 4.17 на цв. вклейке).
ПОКАЗАНИЯ К ПРОВЕДЕНИЮ КТ
Голова
1. Аномалии и пороки развития головного мозга.
2. Травма головы:
- диагностика переломов костей мозгового и лицевого отделов черепа;
- диагностика внутричерепных кровоизлияний;
- диагностика внутриглазных кровоизлияний;
- диагностика инородных тел головы.
3. Опухоли головного мозга:
- диагностика и дифференциальная диагностика доброкачественных и злокачественных опухолей;
- оценка радикальности удаления опухолей;
- контроль эффективности химиотерапии и лучевой терапии опухолей.
4. Заболевания сосудов головного мозга:
- диагностика острых и хронических нарушений мозгового кровообращения и их последствий;
- диагностика сосудистых мальформаций (артериальные аневризмы, артериовенозные мальформации, артериосинусные соустья и др.);
- диагностика стенозирующих и окклюзирующих заболеваний сосудов головного мозга и шеи (стенозы, тромбозы и др.).
5. Заболевания ЛОР-органов и глазниц:
- диагностика воспалительных заболеваний;
- диагностика опухолей.
6. Заболевания височной кости:
- диагностика острых и хронических отитов;
- диагностика и дифференциальная диагностика опухолей и неопухолевых заболеваний.
7. Заболевания слюнных желез:
- диагностика слюннокаменной болезни;
- диагностика опухолевых заболеваний;
- диагностика воспалительных заболеваний.
8. В послеоперационном периоде:
- оценка состояния головного мозга после удаления опухолей, внутричерепных гематом, сосудистых мальформаций;
- диагностика продолженного роста опухолей.
Шея
1. Исследование сонных и позвоночных артерий, яремных вен:
- диагностика вариантов строения и аномалий развития;
- выявление стенозов или окклюзий сосудов;
- механическая травма (повреждения сосудов, гематомы).
2. Исследование щитовидной железы:
- диагностика опухолей и кист.
3. Исследование лимфатических узлов:
- подозрение на их метастатическое поражение при выявленной злокачественной опухоли любого органа;
- дифференциальная диагностика доброкачественной и злокачественной лимфаденопатии.
4. Исследование гортани и глотки:
- диагностика опухолей;
- диагностика воспалительных заболеваний;
- выявление инородных тел.
5. Неорганные новообразования шеи (опухоли, кисты).
Грудь
1. Травма груди:
- диагностика повреждений костного каркаса груди;
- диагностика повреждений легких и органов средостения;
- выявление жидкости, воздуха или крови в плевральной полости (пнев-мо- и гемоторакс).
2. Опухоли легких и средостения:
- диагностика доброкачественных и злокачественных опухолей;
- определение стадии злокачественных опухолей;
- оценка состояния регионарных лимфатических узлов;
- дифференциальная диагностика метастатического поражения лимфатических узлов и воспалительных процессов.
3. Туберкулез:
- диагностика различных форм туберкулеза;
- оценка состояния внутригрудных лимфатических узлов;
- дифференциальная диагностика с другими заболеваниями;
- оценка эффективности лечения.
4. Пневмонии:
- диагностика осложненных и атипичных форм пневмоний;
- контроль эффективности проводимого лечения.
5. Заболевания грудины и ребер:
- диагностика опухолей;
- диагностика воспалительных процессов (остеомиелит, перихондрит).
6. Заболевания плевры:
- диагностика опухолей;
- диагностика плевритов и эмпиемы плевры.
7. Исследование сердца и сосудов груди:
- оценка состояния шунтов и стентов венечных артерий после оперативных вмешательств;
- диагностика приобретенных и врожденных пороков сердца;
- диагностика повреждений сердца при травме груди;
- диагностика различных форм перикардитов;
- количественное определение кальция в атеросклеротических бляшках коронарных артерий для прогнозирования риска развития осложнений ИБС;
- ориентировочная оценка состояния венечных артерий;
- диагностика опухолей сердца;
- диагностика сосудистых мальформаций (артериальные аневризмы и артериовенозные мальформации);
- диагностика стенозирующих и окклюзирующих заболеваний сосудов груди (стенозы, тромбозы и др.).
8. Диагностика патологических изменений в легких и средостении при несоответствии изменений на рентгенограммах и клинических признаков заболевания (кровохарканье, быстро прогрессирующая одышка, хронический кашель с большим количеством гнойной мокроты, атипичные клетки или микобактерии туберкулеза в мокроте).
9. Оценка эффективности консервативного, оперативного и комбинированного лечения опухолевых и неопухолевых заболеваний.
Живот и таз
1. Травма живота и таза:
- выявление инородных тел;
- диагностика повреждений паренхиматозных и полых органов;
- диагностика костных повреждений таза и внутритазовых гематом.
2. Исследование паренхиматозных органов пищеварительной системы (печень, поджелудочная железа):
- диагностика опухолевых заболеваний;
- оценка стадирования злокачественных опухолей;
- диагностика метастазов при злокачественных опухолях любой локализации;
- диагностика неопухолевых заболеваний (кисты, паразитарные заболевания).
3. Исследование желчного пузыря и желчных протоков:
- диагностика опухолей желчного пузыря и желчных протоков;
- диагностика желчекаменной болезни с оценкой состояния протоков и определением в них конкрементов;
- уточнение характера и выраженности морфологических изменений при остром и хроническом холецистите.
4. Исследование желудка:
- дифференциальная диагностика злокачественных и доброкачественных опухолей;
- оценка местной распространенности злокачественных опухолей.
5. Исследование кишечника:
- дифференциальная диагностика злокачественных и доброкачественных опухолей;
- оценка распространенности злокачественных опухолей;
- диагностика неопухолевых заболеваний (болезнь Крона и др.).
6. Исследование почек, мочеточников и мочевого пузыря:
- диагностика травматических повреждений мочевых органов;
- диагностика опухолевых и неопухолевых заболеваний с оценкой морфологических изменений;
- оценка распространенности злокачественных опухолей;
- диагностика мочекаменной болезни с оценкой экскреторной функции почек;
- денситометрический анализ конкрементов;
- дифференциальная диагностика почечной колики с другими острыми заболеваний органа живота;
- установление причин гематурии, анурии.
7. Исследование лимфатических узлов:
- выявление их метастатического поражения при злокачественных опухолях;
- выявление поражения при неопухолевых заболеваниях;
- диагностика лимфом.
8. Исследование брюшной аорты и ее ветвей:
- диагностика аневризм;
- выявление стенозов и окклюзии.
Позвоночник
1. Аномалии и пороки развития позвоночника и спинного мозга.
2. Травма позвоночника и спинного мозга:
- диагностика различных видов переломов и переломовывихов позвоночника;
- оценка компрессии дурального мешка.
3. Опухоли позвоночника и спинного мозга:
- диагностика первичных и метастатических опухолей костных структур позвоночника;
- диагностика экстрамедуллярных опухолей спинного мозга.
4. Дегенеративно-дистрофические изменения:
- диагностика спондилеза, спондилоартроза и остеохондроза и их осложнений (грыжи дисков, стеноз позвоночного канала).
5. Воспалительные заболевания позвоночника (специфические и неспецифические спондилиты).
6. Измерение минеральной костной плотности при системном остео-порозе.
7. Планирование и оценка результатов оперативного и консервативного лечения заболеваний и травм позвоночника и спинного мозга.
Конечности
1. Переломы костей.
2. Диагностика воспалительных заболеваний костей и суставов.
3. Диагностика опухолей костей и мягких тканей конечностей.
4. Выявление патологических изменений в суставах и окружающих тканях при наличии клинических признаков заболевания (артралгии, ограничение подвижности сустава, нарушение опорной функции нижней конечности).