Неврология и нейрохирургия / под ред. А.Н. Коновалова, А.В. Козлова ; Е.И. Гусев, А.Н. Коновалов, В.И. Скворцова : учебник : - т. 1. - 2009. - 624 с.
|
|
|
|
ГЛАВА 5. ЧЕРЕПНЫЕ НЕРВЫ. ОСНОВНЫЕ СИНДРОМЫ ПОРАЖЕНИЯ
5.1. Черепные нервы
В формировании клинического симптомокомплекса при поражении любого черепного нерва принимают участие не только его периферические структуры, которые в анатомическом понимании представляют собой черепной нерв, но и другие образования в стволе мозга, в подкорковой области, больших полушариях мозга, включая определенные области коры головного мозга.
Для врачебной практики имеет значение определение той области, в которой располагается патологический процесс, - от самого нерва до его коркового представительства. В связи с этим можно говорить о системе, обеспечивающей функцию черепного нерва.
Среди 12 пар черепных нервов (рис. 5.1) 3 пары являются только чувствительными (I, II, VIII), 5 пар - двигательными (III, IV, VI, XI, XII) и 4 пары - смешанными (V, VII, IX, X). В составе III, V, VII, IX, X пар имеется множество вегетативных волокон. Чувствительные волокна имеются также в составе XII пары.
Система чувствительных нервов представляет собой гомолог сегментарной чувствительности других участков тела, обеспечивающей проприо- и экстрацептивную чувствительность. Система двигательных нервов является частью пирамидного корково-мышечного пути. В связи с этим система чувствительного нерва, подобно системе, обеспечивающей чувствительность любого участка тела, состоит из цепи трех нейронов, а система двигательного нерва, подобно корково-спинномозговому пути, - из двух нейронов.
Обонятельный нерв - n. olfactorius (I пара)
Обонятельное восприятие - это химически опосредованный процесс. Рецепторы обоняния локализуются на ресничках дендритов биполярных нейронов, значительно увеличивающих поверхность обонятельного эпителия и тем самым повышающих вероятность захвата молекулы пахучего вещества. Связывание молекулы пахучего вещества с обонятельным ре-
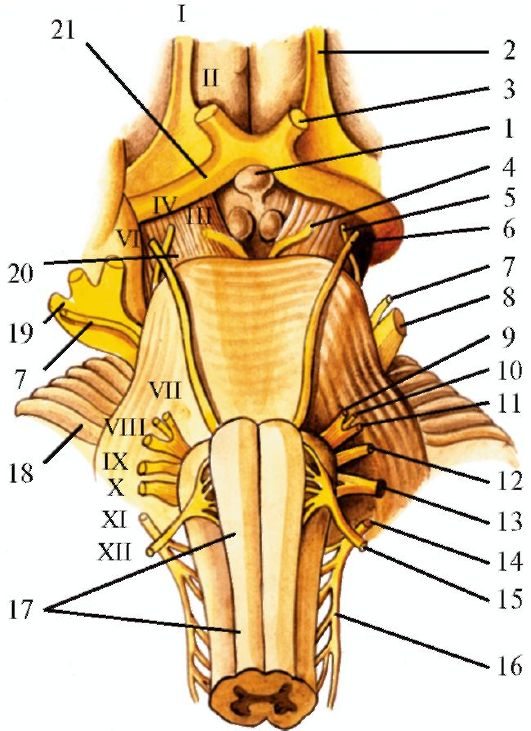 Рис. 5.1. Основание
головного мозга с корешками черепных нервов. 1 - гипофиз; 2 -
обонятельный нерв; 3 - зрительный нерв; 4 - глазодвигательный нерв; 5 -
блоковый нерв; 6 - отводящий нерв; 7 - двигательный корешок тройничного
нерва; 8 - чувствительный корешок тройничного нерва; 9 - лицевой нерв;
10 - промежуточный нерв; 11- преддверноулитковый нерв; 12 -
языкоглоточный нерв; 13 - блуждающий нерв; 14 - добавочный нерв; 15 -
подъязычный нерв; 16 - спинномозговые корешки добавочного нерва; 17 -
продолговатый мозг; 18 - мозжечок; 19 - тройничный узел; 20 - ножка
мозга; 21 - зрительный тракт
Рис. 5.1. Основание
головного мозга с корешками черепных нервов. 1 - гипофиз; 2 -
обонятельный нерв; 3 - зрительный нерв; 4 - глазодвигательный нерв; 5 -
блоковый нерв; 6 - отводящий нерв; 7 - двигательный корешок тройничного
нерва; 8 - чувствительный корешок тройничного нерва; 9 - лицевой нерв;
10 - промежуточный нерв; 11- преддверноулитковый нерв; 12 -
языкоглоточный нерв; 13 - блуждающий нерв; 14 - добавочный нерв; 15 -
подъязычный нерв; 16 - спинномозговые корешки добавочного нерва; 17 -
продолговатый мозг; 18 - мозжечок; 19 - тройничный узел; 20 - ножка
мозга; 21 - зрительный тракт
цептором вызывает активацию ассоциированного с ним G-белка, что приводит к активации аденилатциклазы III типа. Аденилатциклаза III типа гидролизует АТФ до цАМФ, который связывается со специфическим ионным каналом и активирует его, вызывая приток ионов натрия и кальция внутрь клетки в соответствии с электрохимическими градиентами. Деполяризация мембран рецепторов приводит к генерации потенциалов действия, которые затем проводятся по обонятельному нерву.
Структурно обонятельный анализатор не гомологичен остальным черепным нервам, так как образуется в результате выпячивания стенки мозгового пузыря. Он является частью системы обоняния, состоящей из трех нейронов. Первые нейроны - биполярные клетки, расположенные в слизистой оболочке верхней части носовой полости (рис. 5.2). Немиелинизированные отростки этих клеток образуют с каждой стороны около 20 ветвей (обонятельные нити), которые проходят через решетчатую пластинку решетчатой кости (рис. 5.3) и входят в обонятельную луковицу. Эти нити и являются собственно обонятельными нервами. Тела вторых нейронов лежат в парных обонятельных луковицах, их миелинизированные отростки образуют обонятельный тракт и оканчиваются в первичной обонятельной коре (периамигдалярная и подмозолистая области), боковой обонятельной извилине, миндале-
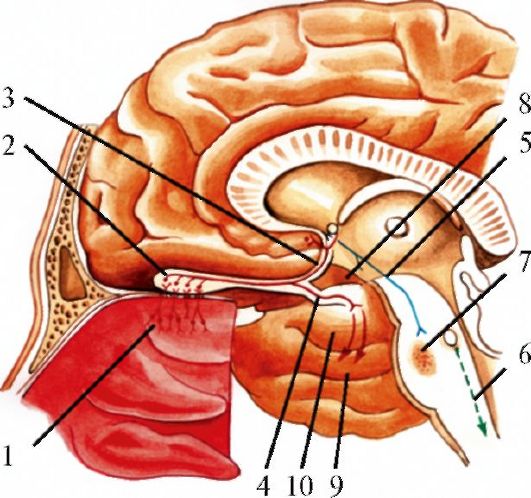 Рис. 5.2. Обонятельные
нервы. 1 - обонятельный эпителий, биполярные обонятельные клетки; 2 -
обонятельная луковица; 3 - медиальная обонятельная полоска; 4 -
латеральная обонятельная полоска; 5 - медиальный пучок переднего мозга; 6
- задний продольный пучок; 7 - ретикулярная формация; 8 -
прегрушевидная область; 9 - поле 28 (энторинальная область); 10 - крючок
и миндалевидное тело
Рис. 5.2. Обонятельные
нервы. 1 - обонятельный эпителий, биполярные обонятельные клетки; 2 -
обонятельная луковица; 3 - медиальная обонятельная полоска; 4 -
латеральная обонятельная полоска; 5 - медиальный пучок переднего мозга; 6
- задний продольный пучок; 7 - ретикулярная формация; 8 -
прегрушевидная область; 9 - поле 28 (энторинальная область); 10 - крючок
и миндалевидное тело
видном теле (corpus amygdaloideum) и ядрах прозрачной перегородки. Аксоны третьих нейронов, расположенных в первичной обонятельной коре, заканчиваются в передней части парагиппокампальной извилины (энторинальная область, поле 28) и крючке (uncus) кортикальной области проекционных полей и ассоциативной зоне обонятельной системы. Следует иметь в виду, что третьи нейроны связаны с корковыми проекционными полями как своей, так и противоположной стороны. Переход части волокон на другую сторону происходит через переднюю спайку, соединяющую обонятельные области и височные доли обоих полушарий большого мозга, а также обеспечивающую связь с лимбической системой.
Обонятельная система посредством медиального пучка переднего мозга и мозговых полосок таламуса связана с гипоталамусом, вегетативными зонами ретикулярной формации, со слюноотделительными ядрами и дорсальным ядром блуждающего нерва. Связи обонятельной системы с таламусом, гипоталамусом и лимбической системой обеспечивают эмоциональную окраску обонятельных ощущений.
Методика исследования. При спокойном дыхании и закрытых глазах пальцем прижимают крыло носа с одной стороны и постепенно приближают к другому носовому ходу пахучее вещество, которое обследуемый должен идентифицировать. Используют хозяйственное мыло, розовую воду (или одеколон), горько-миндальную воду (или валериановые капли), чай, кофе. Следует избегать использования раздражающих веществ (нашатырный спирт, уксус), так как при этом одновременно возникает раздражение окончаний тройничного нерва. Необходимо иметь в виду, свободны ли носовые пути или имеются катаральные выделения. Хотя обследуемый может не назвать тестируемое вещество, осознание запаха исключает отсутствие обоняния.
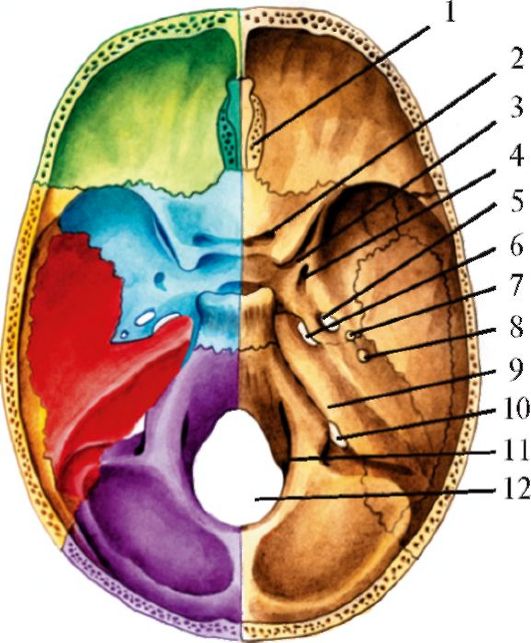 Рис. 5.3. Отверстия внутреннего основания черепа.
Рис. 5.3. Отверстия внутреннего основания черепа.
1- решетчатая пластинка решетчатой кости (обонятельные нервы); 2 - зрительный канал (зрительный нерв, глазная артерия); 3 - верхняя глазничная щель (глазодвигательный, блоковый, отводящий нервы), глазной нерв - I ветвь тройничного нерва; 4 - круглое отверстие (верхнечелюстной нерв -
II ветвь тройничного нерва); 5 - овальное отверстие (нижнечелюстной нерв - III ветвь тройничного нерва); 6 - рваное отверстие (симпатический нерв, внутренняя сонная артерия); 7 - остистое отверстие (средние менингеальные артерии и вены); 8 - каменистое отверстие (нижний каменистый нерв); 9 - внутреннее слуховое отверстие (лицевой, преддверно-улитковьгй нервы, артерия лабиринта); 10 - яремное отверстие (языкоглоточный, блуждающий, добавочный нервы); 11 - подъязычный канал (подъязычный нерв); 12 - большое затылочное отверстие (спинной мозг, мозговые оболочки, спинномозговые корешки добавочного нерва, позвоночная артерия, передняя и задняя спинномозговые артерии). Зеленым цветом обозначена лобная кость, коричневым - решетчатая, желтым - клиновидная, фиолетовым-теменная, красным - височная, синим - затылочная
Симптомы поражения. Отсутствие обоняния - аносмия. Двусторонняя аносмия наблюдается при инфекционном поражении верхних дыхательных путей, ринитах, переломах костей передней черепной ямки с перерывом обонятельных нитей. Односторонняя аносмия может иметь диагностическое значение при опухоли основания лобной доли. Гиперосмия - повышенное обоняние отмечается при некоторых формах истерии и иногда у кокаиновых наркоманов. Паросмия - извращенное ощущение запаха наблюдается в некоторых случаях шизофрении, истерии, при поражении парагиппокампальной извилины. Обонятельные галлюцинации в виде ощущения запахов наблюдаются при некоторых психозах, эпилептических припадках, вызываемых поражением парагиппокампальной извилины (возможно в виде ауры - обонятельного ощущения, являющегося предвестником эпилептического припадка).
Зрительный нерв - n. opticus (II пара)
Зрительный анализатор реализует превращение световой энергии в электрический импульс в виде потенциала действия фоторецепторных клеток сетчатки, а затем в зрительный образ. Выделяют два основных вида фоторецепторов, расположенных в промежу-
точном слое сетчатки, - палочки и колбочки. Палочки отвечают за зрение в темноте, они широко представлены во всех отделах сетчатки и чувствительны к слабому освещению. Передача информации от палочек не позволяет различать цвета. Большая часть колбочек расположена в ямке; они содержат три различных зрительных пигмента и отвечают за дневное видение, цветное зрение. Фоторецепторы образуют синапсы с горизонтальными и биполярными клетками сетчатки.
Горизонтальные клетки получают сигналы от многих, обеспечивая достаточный приток информации для генерации рецептивного поля. Биполярные клетки реагируют на небольшой пучок света в центре рецептивного поля (деили гиперполяризация) и передают информацию от фоторецепторов к ганглиозным клеткам. В зависимости от рецепторов, с которыми они формируют синапсы, биполярные клетки подразделяются на несущие информацию только от колбочек, только от палочек или от тех и других.
Ганглиозные клетки, образующие синапсы с биполярными и амакриновыми клетками сетчатки, находятся вблизи стекловидного тела. Их миелинизированные отростки образуют зрительный нерв, который, проходя через внутреннюю поверхность сетчатки, формирует диск зрительного нерва («слепое пятно», где нет рецепторов). Около 80% ганглиозных клеток составляют Х-клетки, отвечающие за различение деталей и цвета; 10% ганглиозных клеток Y типа отвечает за восприятие движения, функции 10% ганглиозных клеток W типа не определены, однако известно, что их аксоны проецируются в ствол мозга.
Образованный аксонами ганглиозных клеток зрительный нерв входит через зрительный канал в полость черепа, идет по основанию мозга и кпереди от турецкого седла, где образует перекрест зрительных нервов (chiasma opticum). Здесь волокна от носовой половины сетчатки каждого глаза перекрещиваются, а волокна от височной половины сетчатки каждого глаза остаются неперекрещенными. После перекреста волокна от одноименных половин сетчатки обоих глаз формируют зрительные тракты (рис. 5.4). В результате в левом зрительном тракте проходят волокна от обеих левых половин сетчатки, а в правом - от правых. При прохождении лучей света через преломляющие среды глаза на сетчатку проецируется перевернутое изображение. Вследствие этого зрительные тракты и расположенные выше образования зрительного анализатора получают информацию от противоположных половин полей зрения.
В дальнейшем зрительные тракты с основания поднимаются кверху, огибая снаружи ножки мозга, и подходят к наружным коленчатым телам, верх-
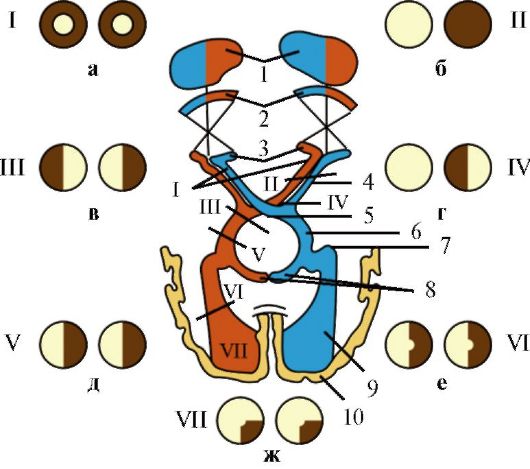 Рис. 5.4. Зрительный анализатор и основные типы нарушений полей зрения (схема).
Рис. 5.4. Зрительный анализатор и основные типы нарушений полей зрения (схема).
1 - поля зрения; 2 - горизонтальный разрез полей зрения; 3 - сетчатка глаза; 4 - правый зрительный нерв; 5 - зрительный перекрест; 6 - правый зрительный тракт; 7 - латеральное коленчатое тело; 8 - верхний бугорок; 9 - зрительная лучистость; 10 - кора затылочной доли большого мозга. Локализация поражения: I, II - зрительный нерв; III - внутренние отделы зрительного перекреста; IV - правый наружный отдел зрительного перекреста; V - левый зрительный тракт; VI - левый таламокортикальный зрительный путь; VII - верхний отдел зрительной лучистости слева. Симптомы поражения: а - концентрическое сужение полей зрения (тубулярное зрение); возникает при истерии, неврите зрительного нерва, ретробульбарном неврите, оптико-хиазмальном арахноидите, глаукоме; б - полная слепота на правый глаз; возникает при полном перерыве правого зрительного нерва (например, при травме); в - битемпоральная гемианопсия; возникает при поражениях хиазмы (например, при опухолях гипофиза); г - правосторонняя назальная гемианопсия; может возникать при поражении околохиазмальной области вследствие аневризмы правой внутренней сонной артерии; д - правосторонняя гомонимная гемианопсия; возникает при поражении теменной или височной доли со сдавлением левого зрительного тракта; е - правосторонняя гомонимная гемианопсия (с сохранением центрального поля зрения); возникает при вовлечении в патологический процесс всей левой зрительной лучистости; ж - правосторонняя нижняя квадрантная гомонимная гемианопсия; возникает вследствие частичного вовлечения в процесс зрительной лучистости (в данном случае верхней порции левой зрительной лучистости)
ним бугоркам четверохолмия среднего мозга и претектальной области. Основная часть волокон зрительного тракта вступает в наружное коленчатое тело, состоящее из шести слоев, каждый из которых получает импульсы от сетчатки своей или противоположной стороны. Два внутренних слоя крупных нейронов образуют крупноклеточные пластины, остальные четыре слоя - мелкоклеточные пластины, между ними располагаются интраламинарные области (рис. 5.5). Крупноклеточные и мелкоклеточные пластины различаются морфологически и электрофизиологически. Крупноклеточные нейроны реагируют на пространственное различие, движение, не выполняя функции цветоразличения; их свойства сходны со свойствами ганглиозных клеток Y-сетчатки. Мелкоклеточные нейроны отвечают за цветоощущение и высокое пространственное разрешение изображения, т.е. их свойства близки к свойствам ганглиозных клеток X-сетчатки. Таким образом, существуют топографические особенности представленности проекций от ганглиозных клеток разных типов в ретиногеникулярном пути и наружном коленчатом теле. Ганглиозные клетки Х и мелкоклеточные нейроны, отвечающие за восприятие цвета и формы (pаttern - P), формируют так называемый Р-канал зрительного анализатора. Ганглиозные клетки Y и крупноклеточные нейроны, отвечающие за восприятие движения (movement - M), формируют M-канал зрительного анализатора.
Аксоны нейронов наружного коленчатого тела, образовав зрительную лучистость, подходят к первичной проекционной зрительной области коры - медиальной поверхности затылочной доли вдоль шпорной борозды (поле 17). Важно отметить, что Р- и М-каналы образуют синапсы с различными структурами IV и в меньшей степени VI слоев коры, а интраламинар-
ные части наружного коленчатого тела - со II и III слоями коры.
Корковые нейроны IV слоя первичной зрительной коры организованы по принципу кругового симметричного рецептивного поля. Их аксоны проецируются на нейроны соседней коры, при этом несколько нейронов первичной зрительной коры конвергирует (сходятся) к одной клетке соседней области. В результате рецептивное поле «соседнего» со зрительной проекционной корой нейрона ста-
 Рис. 5.5. Организация наружного коленчатого тела
Рис. 5.5. Организация наружного коленчатого тела
новится более сложным с точки зрения пути его активации по сравнению с полем нейрона первичной зрительной коры. Данные клетки, тем не менее, относятся к «простым» корковым нейронам, реагирующим на порог освещения в определенной ориентации. Их аксоны конвергируют на нейроны III и II слоев коры («сложные» корковые нейроны), которые максимально активируются не только стимулами определенной ориентации, но и стимулами, перемещающимися в определенном направлении. «Сложные» клетки проецируются на «сверхсложные» (или «заключительные»), реагирующие на стимулы не только определенной ориентации, но и длины. «Сверхсложные» клетки функционируют иерархически (каждая клетка получает свое рецептивное поле от нижерасположенной) и организованы в клеточные колонки (столбики). Клеточные столбики объединяют нейроны со схожими свойствами в зависимости от стороны светового стимула (от гомолатеральной сетчатки - «селективные по стороне столбики»), от его пространственной ориентации («селективные по ориентации столбики»). Столбики двух разных видов расположены по отношению друг к другу под прямым углом, составляя единый «гиперстолбик», который имеет размер около 1 мм3 и отвечает за анализ информации, пришедшей от определенной зоны поля зрения одного глаза.
В коре зрительная информация обрабатывается не только по принципу иерархической конвергенции нейронов, но и параллельными путями. Имеют значение зоны проекции P- и М-каналов зрительного анализатора, а также проекции слоев первичной зрительной коры на вторичную и экстрастриарные зоны. Экстрастриарные корковые поля расположены вне зоны первичной зрительной коры (поля 18 и 19 на конвекситальной поверхности затылочной доли, нижняя височная область), но первично вовлечены в обработку зрительной информации, обеспечивая более сложную обработку зрительного образа. В анализе зрительной информации принимают также участие и более отдаленные зоны ЦНС: заднетеменная кора, лобная кора, включая зону коркового центра взора, подкорковые структуры гипоталамуса, верхние отделы ствола головного мозга.
В корковом зрительном поле, так же как и в зрительной лучистости, зрительном нерве и зрительном тракте, волокна расположены в ретинотопическом порядке: от верхних полей сетчатки идут в верхних отделах, а от нижних полей сетчатки - в нижних отделах.
Верхние бугорки четверохолмия среднего мозга выполняют функции подкоркового центра зрения. Они представляют собой многослойные образования, в которых поверхностные слои отвечают за распределение
поля зрения, а глубокие - за интеграцию зрительных, слуховых и соматосенсорных стимулов через тектобульбарный и тектоспинномозговой пути к другим черепным и спинномозговым ядрам. Промежуточные слои связаны с затылочно-теменной корой, корковым центром взора лобной доли, черной субстанцией; они принимают участие в реализации движений глаз при переключении взора с одного объекта на другой, ответственны за непроизвольные окулоскелетные рефлексы, сочетанные движения глазных яблок и головы в ответ на зрительную стимуляцию.
Зрительный анализатор имеет связи с претектальными структурами - ядрами среднего мозга, проецирующимися на ядра Якубови- ча-Эдингера-Вестфаля, обеспечивающие парасимпатической иннервацией мышцу, суживающую зрачок. В результате свет, падающий на сетчатку, приводит к сужению обоих зрачков (своей стороны - прямая реакция на свет, с противоположной стороны - содружественная реакция на свет). При поражении одного зрительного нерва утрачиваются прямая и содружественная реакции зрачков на свет при световой стимуляции с пораженной стороны. Зрачок пораженной стороны будет активно сокращаться при световой стимуляции противоположного глаза (так называемый относительный афферентный зрачковый дефект).
Методика исследования. Для суждения о состоянии зрения необходимо исследовать остроту зрения, поле зрения, цветоощущение и глазное дно.
Острота зрения (visus) определяется для каждого глаза в отдельности с помощью стандартных текстовых таблиц или карт, компьютеризированных систем. У больных с выраженным снижением зрения оценивают счет или движение пальцев у лица, восприятие света.
Поля зрения (периметрия) исследуют на белый и красный, реже на зеленый и синий цвета. Нормальные границы поля зрения на белый цвет: верхняя - 60°, внутренняя - 60°, нижняя - 70°, наружная - 90°; на красный цвет - соответственно 40, 40, 40 и 50°.
При ориентировочном определении полей зрения врач садится напротив обследуемого (больного желательно усадить спиной к источнику света) и просит его закрыть глаз ладонью, не нажимая при этом на глазное яблоко. Второй глаз больного должен быть открыт, а взор фиксирован на переносице обследующего. Больного просят сообщить, когда он увидит объект (молоточек или палец руки обследующего), который тот ведет от периферии окружности к ее центру, которым является глаз больного. При исследовании наружного поля зрения движение начинается с уровня уха больного. Внутреннее поле зрения исследуют аналогичным способом, но объект вводят в поле зрения с медиальной сторо-
ны. Для исследования верхней границы поля зрения руку устанавливают над волосистой частью головы и ведут сверху вниз. Наконец, нижнюю границу определяют, двигая руку снизу вперед и вверх.
Можно предложить обследуемому пальцем указать середину полотенца, веревки или палки, взор при этом должен быть зафиксирован строго перед собой. При ограничении поля зрения больной делит пополам примерно 3/4 предмета в связи с тем, что около 1/4 его длины выпадает из поля зрения. Гемианопсию помогает выявить исследование мигательного рефлекса. Если обследующий неожиданно поднесет руку со стороны глаза пациента с дефектом поля зрения (гемианопсией), то моргания не возникнет.
Цветоощущение исследуют при помощи специальных полихроматических таблиц, на которых пятнами разного цвета изображены цифры, фигуры и т.д.
Симптомы поражения. Снижение остроты зрения - амблиопия (ambliopia), полная утрата зрения - амавроз (amaurosis). Ограниченный дефект поля зрения, не достигающий его границ, - скотома (scotoma). Различают положительные и отрицательные скотомы. Положительными (субъективными) скотомами называют такие дефекты поля зрения, которые видит сам больной как темное пятно, закрывающее часть рассматриваемого предмета. Положительная скотома свидетельствует о поражении внутренних слоев сетчатки или стекловидного тела непосредственно перед сетчаткой. Отрицательные скотомы больной не замечает - их обнаруживают только при исследовании поля зрения. Обычно такие скотомы возникают при поражении зрительного нерва или более высоко расположенных отделов зрительного анализатора. По топографии различают центральные, парацентральные и периферические скотомы. Двусторонние скотомы, расположенные в одноименных или разноименных половинах поля зрения, называют гомонимными (одноименными) или гетеронимными (разноименными). При небольших очаговых поражениях зрительных путей в области зрительного перекреста наблюдаются гетеронимные битемпоральные, реже биназальные скотомы. При локализации небольшого патологического очага выше зрительного перекреста (зрительная лучистость, подкорковые и корковые зрительные центры) развиваются гомонимные парацентральные или центральные скотомы на стороне, противоположной патологическому очагу.
Выпадение половины поля зрения - гемианопсия. При выпадении одноименных (обеих правых или обеих левых) половин полей зрения говорят о гомонимной гемианопсии. Если выпадают обе внутренние (носовые) или обе наружные (височные) половины полей зрения, такая
гемианопсия называется разноименной (гетеронимной). Выпадение наружных (височных) половин полей зрения обозначается как битемпоральная гемианопсия, а внутренних (носовых) половин полей зрения - как биназальная гемианопсия.
Зрительные галлюцинации бывают простыми (фотопсии в виде пятен, окрашенных бликов, звезд, полос, вспышек) и сложными (в виде фигур, лиц, животных, цветов, сцен).
Зрительные расстройства зависят от локализации зрительного анализатора. При поражении зрительного нерва на участке от сетчатки до хиазмы развивается снижение зрения или амавроз соответствующего глаза с утратой прямой реакции зрачка на свет. Содружественная реакция сохранена (зрачок суживается на свет при освещении здорового глаза). Поражение только части волокон зрительного нерва проявляется скотомами. Атрофия макулярных (идущих от желтого пятна) волокон проявляется побледнением височной половины диска зрительного нерва при офтальмоскопии, может сочетаться с ухудшением центрального зрения при сохранности периферического. Повреждение периферических волокон зрительного нерва (периаксиальная травма нерва) приводит к сужению поля периферического зрения при сохранности остроты зрения. Полное повреждение нерва, приводящее к его атрофии и амаврозу, сопровождается побледнением всего диска зрительного нерва. Интраокулярные заболевания (ретинит, катаракта, поражение роговицы, атеросклеротические изменения сетчатки и др.) также могут сопровождаться снижением остроты зрения.
Различают первичную и вторичную атрофию зрительного нерва, при этом диск зрительного нерва становится светло-розовым, белым или серым. Первичная атрофия диска зрительного нерва обусловлена процессами, непосредственно поражающими зрительный нерв (сдавление опухолью, интоксикации метиловым спиртом, свинцом). Вторичная атрофия зрительного нерва является следствием отека диска зрительного нерва (глаукома, внутричерепная гипертензия, при объемном поражении головного мозга - опухоли, абсцессы, кровоизлияния).
При полном поражении хиазмы возникает двусторонний амавроз. Если поражается центральная часть хиазмы (при опухоли гипофиза, краниофарингиоме, менингиоме области турецкого седла), страдают волокна, идущие от внутренних половин сетчатки обоих глаз. Соответственно этому выпадают наружные (височные) поля зрения (битемпоральная разноименная гемианопсия). При поражении наружных частей хиазмы (при аневризме сонных артерий) выпадают волокна, идущие от наружных участков сетчат-
ки, которым соответствуют внутренние (носовые) поля зрения, и клинически развивается разноименная двусторонняя биназальная гемианопсия.
При поражении зрительного тракта на участке от хиазмы до подкорковых зрительных центров, коленчатого тела и коркового зрительного центра развивается одноименная гемианопсия, выпадают поля зрения, противоположные пораженному зрительному тракту. Так, поражение левого зрительного тракта вызовет невосприимчивость к освещению наружной половины сетчатки левого глаза и внутренней половины сетчатки правого глаза с развитием одноименной правосторонней гемианопсии. Наоборот, при поражении зрительного тракта справа выпадают левые половины полей зрения - возникает одноименная левосторонняя гемианопсия. Возможна значительная асимметрия дефектов полей зрения в связи с неравномерным поражением волокон при частичном поражении зрительного тракта. В ряде случаев наблюдается положительная центральная скотома вследствие нарушения макулярного зрения - вовлечение в патологический процесс проходящего через тракт папилломакулярного пучка.
Для распознавания уровня поражения имеет значение реакция зрачков на свет. Если при одноименной гемианопсии реакция на свет с поврежденных половин сетчатки (исследование проводят с помощью щелевой лампы) отсутствует, то очаг поражения находится в области зрительного тракта. Если реакция зрачков не нарушена, то поражение локализуется в области лучистости Грациоле, т.е. выше замыкания дуги зрачкового рефлекса.
Повреждение зрительной лучистости (лучистость Грациоле) вызывает противоположную гомонимную гемианопсию. Гемианопсия может быть полной, но чаще она неполная из-за широкого распространения волокон лучистости. Волокна зрительной лучистости расположены компактно лишь при выходе из наружного коленчатого тела. После прохождения перешейка височной доли они веерообразно расходятся, располагаясь в белом веществе около наружной стенки нижнего и заднего рогов бокового желудочка. В связи с этим при поражении височной доли может наблюдаться квадрантное выпадение полей зрения, в частности верхнеквадрантная гемианопсия в связи с прохождением нижней части волокон зрительной лучистости через височную долю.
При поражении коркового зрительного центра в затылочной доле, в области шпорной борозды (sulcus calcarinus), могут возникать симптомы как выпадения (гемианопсия, квадрантные выпадения поля зрения, скотомы), так и раздражения (фотопсии) в противоположных полях зрения. Они могут быть следствием нарушений мозгового кровообра-
щения, офтальмической мигрени, опухолей. Возможно сохранение макулярного (центрального) зрения. Поражение отдельных частей затылочной доли (клина или язычной извилины) сопровождается квадрантной гемианопсией на противоположной стороне: нижней - при поражении клина и верхней - при поражении язычной извилины.
Глазодвигательный нерв - n. oculomotorius (III пара)
Глазодвигательный нерв является смешанным нервом, ядра состоят из пяти клеточных групп: два наружных двигательных крупноклеточных ядра, два мелкоклеточных ядра и одно внутреннее непарное мелкоклеточное ядро (рис. 5.6, 5.7).
Двигательные ядра глазодвигательных нервов располагаются кпереди от центрального окружающего водопровод серого вещества, а вегетативные ядра - в пределах центрального серого вещества. Ядра получают импульсы от коры нижнего отдела прецентральной извилины, которые передаются через корково-ядерные пути, проходящие в колене внутренней капсулы.
Двигательные ядра иннервируют наружные мышцы глаза: верхнюю прямую мышцу (движение глазного яблока вверх и кнутри); нижнюю прямую мышцу (движение глазного яблока вниз и кнутри); медиальную прямую мышцу (движение глазного яблока кнутри); нижнюю косую мышцу (движение глазного яблока кверху и кнаружи); мышцу, поднимающую верхнее веко. В каждом ядре нейроны, ответственные за определенные мышцы, формируют колонки.
Два мелкоклеточных добавочных ядра Якубовича-Эдингера-Вест- фаля дают начало парасимпатическим волокнам, которые иннервируют внутреннюю мышцу глаза - мышцу, суживающую зрачок (m. sphincter pupillae). Заднее центральное непарное ядро Перлиа является общим для обоих глазодвигательных нервов и осуществляет конвергенцию глазных осей и аккомодацию.
Рефлекторная дуга зрачкового рефлекса на свет: афферентные волокна в составе зрительного нерва и зрительного тракта, направляющегося к верхним бугоркам крыши среднего мозга и заканчивающегося в ядре претектальной области. Вставочные нейроны, связанные с обоими добавочными ядрами, обеспечивают синхронность зрачковых рефлексов на свет: освещение сетчатки одного глаза вызывает сужение зрачка и другого, не освещенного глаза. Эфферентные волокна из добавочного ядра вместе с глазодвигательным нервом входят в глазницу и прерываются в ресничном узле, постганглионарные волокна которого иннервируют мышцу, сужива-
ющую зрачок (m. sphincter pupillae). Этот рефлекс не вовлекает кору полушарий большого мозга.
Часть аксонов двигательных нейронов перекрещивается на уровне ядер. Вместе с неперекрещенными аксонами и парасимпатическими волокнами они минуют красные ядра и направляются в медиальные отделы ножки мозга, где объединяются в глазодвигательный нерв. Нерв проходит между задней мозговой и верхней мозжечковой артериями. На пути к глазнице он проходит через субарахноидальное пространство базальной цистерны, прободает верхнюю стенку пещеристого синуса и далее следует между листками наружной стенки пещеристого синуса, выходя из полости черепа через верхнюю глазничную щель.
Проникая в глазницу, глазодвигательный нерв делится на две ветви. Верхняя ветвь иннервирует верхнюю прямую мышцу и мышцу, поднимающую верхнее веко. Нижняя ветвь иннервирует медиальную прямую, нижнюю прямую и нижнюю косую мышцы. От нижней ветви к ресничному узлу отходит парасимпатический корешок, преганглионарные волокна которого переключаются внутри узла на короткие постганглионарные волокна, иннервирующие ресничную мышцу и сфинктер зрачка.
Симптомы поражения. Птоз (опущение века) обусловлен пара-
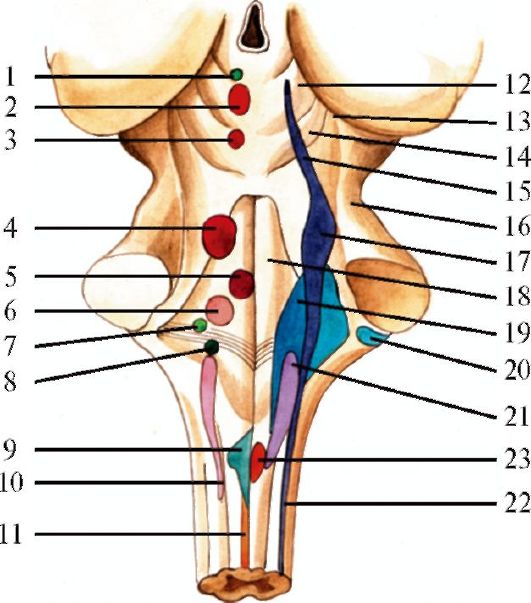 Рис. 5.6. Расположение
ядер черепных нервов в стволе мозга (схема). 1 - добавочное ядро
глазодвигательного нерва; 2 - ядро глазодвигательного нерва; 3 - ядро
блокового нерва; 4 - двигательное ядро тройничного нерва; 5 - ядро
отводящего нерва; 6 - ядро лицевого нерва; 7 - верхнее
слюноотделительное ядро (VII нерв); 8 - нижнее слюноотделительно ядро
(IX нерв); 9 - заднее ядро блуждающего нерва; 10 - двойное ядро (IX, X
нервы); 11 - ядро подъязычного нерва; 12 - верхний бугорок; 13 -
медиальное коленчатое тело; 14 - нижний бугорок; 15 - ядро
среднемозгового пути тройничного нерва; 16 - средняя мозжечковая ножка;
17 - мостовое ядро тройничного нерва; 18 - лицевой бугорок; 19 -
вестибулярные ядра (VIII нерв); 20 - улитковые ядра (VIII нерв); 21 -
ядро одиночного пути (VII, IX нервы); 22 - ядро спинномозгового пути
тройничного нерва; 23 - треугольник подъязычного нерва. Красным цветом
обозначены двигательные ядра, синим - чувствительные, зеленым -
парасимпатические
Рис. 5.6. Расположение
ядер черепных нервов в стволе мозга (схема). 1 - добавочное ядро
глазодвигательного нерва; 2 - ядро глазодвигательного нерва; 3 - ядро
блокового нерва; 4 - двигательное ядро тройничного нерва; 5 - ядро
отводящего нерва; 6 - ядро лицевого нерва; 7 - верхнее
слюноотделительное ядро (VII нерв); 8 - нижнее слюноотделительно ядро
(IX нерв); 9 - заднее ядро блуждающего нерва; 10 - двойное ядро (IX, X
нервы); 11 - ядро подъязычного нерва; 12 - верхний бугорок; 13 -
медиальное коленчатое тело; 14 - нижний бугорок; 15 - ядро
среднемозгового пути тройничного нерва; 16 - средняя мозжечковая ножка;
17 - мостовое ядро тройничного нерва; 18 - лицевой бугорок; 19 -
вестибулярные ядра (VIII нерв); 20 - улитковые ядра (VIII нерв); 21 -
ядро одиночного пути (VII, IX нервы); 22 - ядро спинномозгового пути
тройничного нерва; 23 - треугольник подъязычного нерва. Красным цветом
обозначены двигательные ядра, синим - чувствительные, зеленым -
парасимпатические
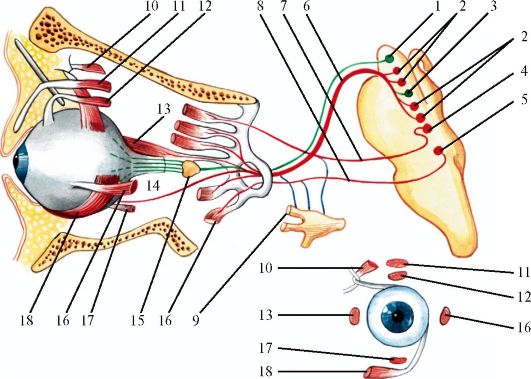 Рис. 5.7. Глазодвигательные нервы.
Рис. 5.7. Глазодвигательные нервы.
1 - добавочное ядро глазодвигательного нерва (ядро Якубовича-Эдингера- Вестфаля); 2 - крупноклеточное ядро глазодвигательного нерва; 3 - заднее центральное ядро глазо двигательного нерва; 4 - ядро блокового нерва; 5 - ядро отходящего нерва; 6 - глазодвигательный нерв; 7 - блоковый нерв; 8 - отводящий нерв; 9 - глазной нерв (ветвь тройничного нерва) и его связи с глазодвигательными нервами; 10 - верхняя косая мышца; 11 - мышца, поднимающая верхнее веко; 12 - верхняя прямая мышца; 13 - медиальная прямая мышца; 14 - короткие ресничные нервы; 15 - ресничный узел; 16 - латеральная прямая мышца; 17 - нижняя прямая мышца; 18 - нижняя косая мышца. Красным цветом обозначены двигательные волокна, зеленым - парасимпатические, синим - чувствительные
личом мышцы, поднимающей верхнее веко (рис. 5.8). Расходящееся косоглазие (strabismus divergens) - установка глазного яблока кнаружи и слегка вниз в связи с действием не встречающих сопротивления латеральной прямой (иннервируется VI парой черепных нервов) и верхней косой (иннервируется IV парой черепных нервов) мышц. Диплопия (двоение в глазах) - субъективный феномен, отмечаемый при взгляде обоими глазами (бинокулярное зрение), при этом изображение фокусируемого предмета в обоих глазах получается не на соответствующих, а на различных зонах сетчатки. Двоение возникает вследствие отклонения зрительной оси одного глаза относительно другого, при монокулярном зрении оно обус-
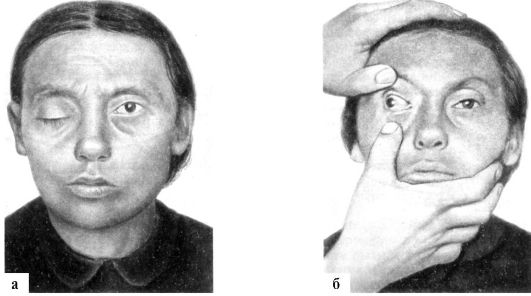 Рис. 5.8. Поражение правого глазодвигательного нерва.
Рис. 5.8. Поражение правого глазодвигательного нерва.
а - птоз правого века; б - расходящееся косоглазие, экзофтальм
ловлено, как правило, изменением свойств преломляющих сред глаза (катаракта, помутнение хрусталика), психическими расстройствами.
Мидриаз (расширение зрачка) с отсутствием реакции зрачка на свет и аккомодацию, поэтому поражение зрительной лучистости и зрительной области коры не влияет на этот рефлекс. Паралич мышцы, суживающей зрачок, возникает при повреждении глазодвигательного нерва, преганглионарных волокон или ресничного узла. В результате рефлекс на свет исчезает и зрачок расширяется, так как сохраняется симпатическая иннервация. Поражение афферентных волокон в зрительном нерве приводит к исчезновению зрачкового рефлекса на свет как на стороне поражения, так и на противоположной, поскольку прерывается сопряженность этой реакции. Если при этом свет падает на контралатеральный, непораженный глаз, то рефлекс зрачка на свет возникает с обеих сторон.
Паралич (парез) аккомодации обусловливает ухудшение зрения на близкие расстояния. Афферентные импульсы от сетчатки глаза достигают зрительной области коры, от которой эфферентные импульсы направляются через претектальную область к добавочному ядру глазодвигательного нерва. От этого ядра через ресничный узел импульсы идут к ресничной мышце. Благодаря сокращению ресничной мышцы происходит расслабление ресничного пояска и хрусталик приобретает более выпуклую форму, в результате чего изменяется преломляющая сила всей оптической системы глаза и изображение приближающегося пред-
мета фиксируется на сетчатке. При взгляде вдаль расслабление ресничной мышцы приводит к уплощению хрусталика.
Паралич (парез) конвергенции глаз проявляется невозможностью повернуть глазные яблоки кнутри. Конвергенция в норме осуществляется в результате одновременного сокращения медиальных прямых мышц обоих глаз; сопровождается сужением зрачков (миоз) и напряжением аккомодации. Эти три рефлекса могут быть вызваны произвольной фиксацией на находящемся вблизи предмете. Они же возникают непроизвольно при внезапном приближении удаленного предмета. Афферентные импульсы идут от сетчатки к зрительной области коры. Оттуда эфферентные импульсы направляются через претектальную область к заднему центральному ядру Перлиа. Импульсы от этого ядра распространяются на нейроны, иннервирующие обе медиальные прямые мышцы (обеспечение конвергенции глазных яблок).
Таким образом, при полном поражении глазодвигательного нерва наступает паралич всех наружных глазных мышц, кроме латеральной прямой мышцы, иннервируемой отводящим нервом, и верхней косой мышцы, получающей иннервацию от блокового нерва. Наступает также паралич внутренних глазных мышц, их парасимпатической части. Это проявляется в отсутствии зрачкового рефлекса на свет, расширении зрачка и нарушениях конвергенции и аккомодации. Частичное поражение глазодвигательного нерва вызывает только некоторые из указанных симптомов.
Блоковый нерв - n. trochlearis (IV пара)
Ядра блоковых нервов расположены на уровне нижних бугорков четверохолмия среднего мозга кпереди от центрального серого вещества, ниже ядер глазодвигательного нерва. Внутренние корешки нервов огибают наружную часть центрального серого вещества и перекрещиваются в верхнем мозговом парусе, который представляет собой тонкую пластинку, образующую крышу ростральной части IV желудочка. После перекреста нервы покидают средний мозг книзу от нижних бугорков. Блоковый нерв является единственным нервом, выходящим с дорсальной поверхности мозгового ствола. На пути в центральном направлении к пещеристому синусу нервы сначала проходят через клювовидную мостомозжечковую щель, затем через вырезку намета мозжечка, а далее по наружной стенке пещеристого синуса и оттуда вместе с глазодвигательным нервом они через верхнюю глазничную щель входят в глазницу.
Симптомы поражения. Блоковый нерв иннервирует верхнюю косую мышцу, которая поворачивает глазное яблоко кнаружи и вниз. Паралич мышцы вызывает отклонение пораженного глазного яблока кверху и несколько кнутри. Это отклонение особенно заметно, когда пораженный глаз смотрит вниз и в здоровую сторону, и отчетливо проявляется, когда больной смотрит себе под ноги (при ходьбе по лестнице).
Отводящий нерв - n. abducens (VI пара)
Ядра отводящих нервов расположены по обеим сторонам от средней линии в покрышке нижней части моста вблизи продолговатого мозга и под дном IV желудочка. Внутреннее колено лицевого нерва проходит между ядром отводящего нерва и IV желудочком. Волокна отводящего нерва направляются от ядра к основанию мозга и выходят стволиком на границе моста и продолговатого мозга на уровне пирамид. Отсюда оба нерва направляются кверху через субарахноидальное пространство по обеим сторонам от базилярной артерии. Далее они проходят через субдуральное пространство кпереди от ската, прободают оболочку и присоединяются в пещеристом синусе к другим глазодвигательным нервам. Здесь они находятся в тесном контакте с I и II ветвями тройничного нерва и с внутренней сонной артерией, которые также проходят через пещеристый синус. Нервы расположены неподалеку от верхних латеральных частей клиновидной и решетчатой пазух. Далее отводящий нерв направляется вперед и через верхнюю глазничную щель входит в глазницу и иннервирует латеральную мышцу глаза, поворачивающую глазное яблоко кнаружи.
Симптомы поражения. При поражении отводящего нерва нарушается движение глазного яблока кнаружи. Это происходит потому, что медиальная прямая мышца остается без антагониста и глазное яблоко отклоняется в сторону носа (сходящееся косоглазие - strabismus convergens) (рис. 5.9). Кроме того, возникает двоение в глазах, особенно при взгляде в сторону пораженной мышцы.
Повреждение любого из нервов, обеспечивающих движения глазных яблок, сопровождается двоением в глазах, так как изображение объекта проецируется на различные зоны сетчатки глаза. Движения глазных яблок во всех направлениях осуществляются благодаря содружественному действию шести глазных мышц с каждой стороны. Эти движения всегда очень точно согласованы, потому что изображение проецируется в основном только на две центральные ямки сетчатки (место наилучшего видения). Ни одна из мышц глаза не иннервируется независимо от других.
При повреждении всех трех двигательных нервов глаз лишен всех движений, смотрит прямо, его зрачок широкий и не реагирует на свет (тотальная офтальмоплегия). Двусторонний паралич глазных мышц обычно является следствием поражения ядер нервов.
Наиболее часто к повреждению ядер ведут энцефалиты, нейросифилис, рассеянный склероз, нарушения кровообращения и опухоли. Основными причинами поражения нервов являются менингиты, синуситы, аневризма внутренней сонной артерии, тромбоз пещеристого синуса и соединительной артерии, переломы и опухоли основания черепа, сахарный диабет, дифтерия, ботулизм. Следует иметь в виду, что преходящие птоз и диплопия могут развиться вследствие миастении.
Только при двусторонних и обширных надъядерных процессах, распространяющихся на центральные нейроны и идущие от обоих полушарий к ядрам, может возникать двусторонняя офтальмоплегия центрального типа, так как по аналогии с большинством двигательных ядер черепных нервов ядра III, IV и VI нервов имеют двустороннюю корковую иннервацию.
Иннервация взора. Изолированные движения одного глаза независимо от другого у здорового человека невозможны: оба глаза всегда двигаются
одновременно, т.е. всегда сокращается пара глазных мышц. Так, например, во взгляде вправо участвуют латеральная прямая мышца правого глаза (отводящий нерв) и медиальная прямая мышца левого глаза (глазодвигательный нерв). Сочетанные произвольные движения глаз в различных направлениях - функция взора - обеспечиваются системой медиального продольного пучка (рис. 5.10) (fasciculus longitudinalis medialis). Волокна медиального продольного пучка начинаются в ядре Даркшевича и в промежуточном ядре, расположенных в покрышке среднего мозга выше ядер глазодвигательного нерва. От этих ядер медиальный продольный пучок идет с обеих сторон параллельно средней линии
 Рис. 5.9. Поражение отводящего нерва (сходящееся косоглазие)
Рис. 5.9. Поражение отводящего нерва (сходящееся косоглазие)
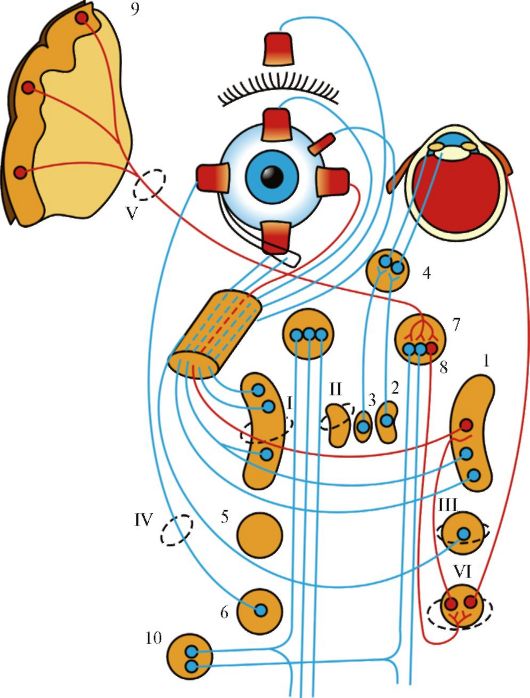 Рис. 5.10. Глазодвигательные нервы и медиальный продольный пучок.
Рис. 5.10. Глазодвигательные нервы и медиальный продольный пучок.
1 - ядро глазодвигательного нерва; 2 - добавочное ядро глазодвигательного нерва (ядро Якубовича-Эдингера-Вестфаля); 3 - заднее центральное ядро глазодвигательного нерва (ядро Перлиа); 4 - ресничный узел; 5 - ядро блокового нерва; 6 - ядро отводящего нерва; 7 - собственное ядро медиального продольного пучка (ядро Даркшевича); 8 - медиальный продольный пучок; 9 - адверсивный центр премоторной зоны коры большого мозга; 10 - латеральное вестибулярное ядро.
Синдромы поражения: I - крупноклеточного ядра глазодвигательного нерва;
II - добавочного ядра глазодвигательного нерва; III - ядра IV нерва; IV - ядра VI нерва; V - правого адверсивного поля; VI - левого мостового центра взора. Красным цветом обозначены пути, обеспечивающие содружественные движения глазных яблок
вниз к шейным сегментам спинного мозга. Он объединяет ядра двигательных нервов глазных мышц и получает импульсы из шейной части спинного мозга (обеспечивающей иннервацию задних и передних мышц шеи), от вестибулярных ядер, ретикулярной формации, базальных ядер и коры больших полушарий.
Установка глазных яблок на объект осуществляется произвольно, но все же большинство движений глаз происходит рефлекторно. Если в поле зрения попадает какой-нибудь предмет, на нем непроизвольно фиксируется взгляд. При движении предмета глаза непроизвольно следуют за ним, при этом изображение предмета фокусируется в точке наилучшего видения на сетчатке. Когда мы произвольно рассматриваем интересующий нас предмет, взгляд автоматически задерживается на нем, даже если движемся мы сами или движется предмет. Таким образом, произвольные движения глазных яблок основаны на непроизвольных рефлекторных движениях.
Афферентная часть дуги этого рефлекса представляет собой путь от сетчатки, зрительного пути к зрительной области коры (поле 17), откуда импульсы поступают в поля 18 и 19. С этих полей начинаются эфферентные волокна, которые в височной области присоединяются к зрительной лучистости, следуя к контралатеральным глазодвигательным центрам среднего мозга и моста. Отсюда волокна идут к соответствующим ядрам двигательных нервов глаз, одна часть эфферентных волокон направляется непосредственно к глазодвигательным центрам, другая - делает петлю вокруг поля 8.
В переднем отделе среднего мозга находятся структуры ретикулярной формации, регулирующие определенные направления взгляда. Интерстициальное ядро, располагающееся в задней стенке III желудочка, регулирует движения глазных яблок вверх, ядро в задней спайке - вниз; интерстициальные ядро Кахала и ядро Даркшевича - вращательные движения. Горизонтальные движения глаз обеспечиваются областью задней части моста мозга, близкой к ядру отводящего нерва (мостовой центр взора).
Иннервация произвольных движений глазных яблок осуществляется корковым центром взора, расположенным в поле 8 в заднем отделе средней лобной извилины. От него идут волокна в составе корковоядерного тракта к внутренней капсуле и ножкам мозга, совершают перекрест и через нейроны ретикулярной формации и медиальный продольный пучок передают импульсы к ядрам III, IV, VI пар черепных нервов. Благодаря этой содружественной иннервации осуществляются сочетанные движения глазных яблок вверх, в стороны, вниз.
При поражении коркового центра взора или лобного корково-ядерного тракта (в лучистом венце, передней ножке внутренней капсулы, ножке мозга, передней части покрышки моста) больной не может произвольно отвести глазные яблоки в сторону, противоположную очагу поражения (рис. 5.11), при этом они оказываются повернутыми в сторону патологического очага (больной «смотрит» на очаг и «отворачивается» от парализованных конечностей). Это происходит вследствие доминирования коркового центра взора на противоположной стороне. При его двустороннем поражении резко ограничиваются произвольные движения глазных яблок в обе стороны. Раздражение коркового центра взора проявляется содружественным движением глазных яблок в противоположную сторону (больной «отворачивается» от очага раздражения).
Поражение мостового центра взора в области задней части покрышки моста, близкой к ядру отводящего нерва, ведет к развитию пареза (паралича) взора в сторону патологического очага. При этом глазные яблоки установлены в сторону, противоположную очагу (больной «отворачивается» от очага, а в случае вовлечения в процесс пирамидного пути взор направлен на парализованные конечности). Так, например, при разрушении правого мостового центра взора преобладают влияния левого мостового центра взора и глазные яблоки больного поворачиваются влево. Поражение покрышки среднего мозга на уровне верхнего двухолмия сопровождается параличом взора вверх, реже наблюдается паралич взора вниз.
При поражении затылочных областей исчезают рефлекторные движения глаз. Больной может совершать произвольные движения глазами в любых направлениях, но не способен следить за предметом. Предмет немедленно исчезает из области наилучшего видения и отыскивается с помощью произвольных движений глаз.
При поражении медиального продольного пучка возникает межъядерная офтальмоплегия. При одностороннем повреждении медиального продольного пучка наруша-
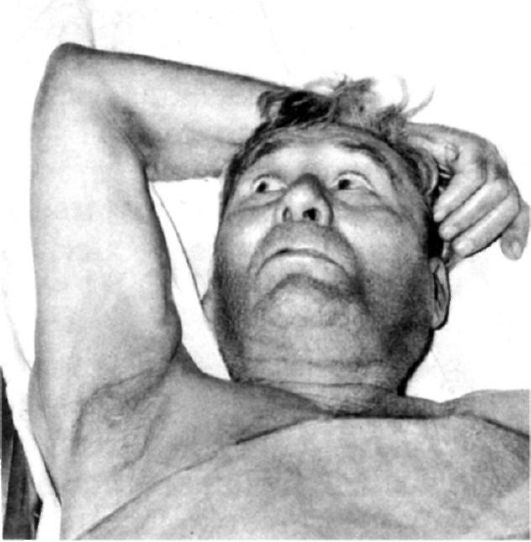 Рис. 5.11. Паралич взора влево (установка глазных яблок в крайнем правом положении)
Рис. 5.11. Паралич взора влево (установка глазных яблок в крайнем правом положении)
ется иннервация ипсилатеральной (расположенной на той же стороне) медиальной прямой мышцы, а в контралатеральном глазном яблоке возникает монокулярный нистагм. Сокращение мышцы в ответ на конвергенцию сохраняется. Медиальные продольные пучки располагаются близко друг от друга, поэтому возможно их одновременное поражение. В таком случае глазные яблоки не могут быть приведены кнутри при горизонтальном отведении взора. В ведущем глазу возникает монокулярный нистагм. Остальные движения глазных яблок и реакция зрачков на свет сохраняются.
Методика исследования. Необходимо установить наличие или отсутствие двоения (диплопии). Истинная диплопия, возникающая при бинокулярном зрении, обусловлена нарушением движений глазных яблок в отличие от диплопии ложной, наблюдающейся при монокулярном зрении и связанной с изменением свойств преломляющих сред глаза, психогенными расстройствами восприятия. Диплопия - признак иногда более тонкий, чем объективно устанавливаемая недостаточность функции той или иной наружной мышцы глаза. Диплопия возникает или усиливается при взгляде в сторону пораженной мышцы. Недостаточность латеральных и медиальных прямых мышц вызывает двоение в горизонтальной плоскости, а других мышц - в вертикальной или косых плоскостях.
Определяются ширина глазных щелей: сужение при птозе верхнего века (одно-, двустороннее, симметричное, несимметричное); расширение глазной щели вследствие невозможности сомкнуть веки. Оценивают возможные изменения положения глазных яблок: экзофтальм (одно-, двусторонний, симметричный, несимметричный), энофтальм, косоглазие (одно-, двустороннее, сходящееся или расходящееся по горизонтали, расходящееся по вертикали - симптом Гертвига-Мажанди).
Оценивают форму зрачков (правильная - округлая, неправильная - овальная, неравномерно вытянутая, многогранная или фестончатая «изъеденность» контуров); величину зрачков: миоз умеренный (сужение до 2 мм), выраженный (до 1 мм); мидриаз незначительный (расширение до 4-5 мм); умеренный (6-7 мм), выраженный (более 8 мм), разницу в величине зрачков (анизокория). Заметные иногда сразу анизокория и деформация зрачков не всегда связаны с поражением n. oculomotorius (возможны врожденные особенности, последствия травмы глаза или воспалительного процесса, асимметрия симпатической иннервации и др.).
Важно исследовать реакцию зрачков на свет. Проверяют как прямую, так и содружественную реакцию каждого зрачка в отдельности. Лицо больного обращено к источнику света, глаза открыты; исследующий, закрывая сначала плотно своими ладонями оба глаза обследуемого, быстро отнима-
ет одну из своих рук, наблюдая прямую реакцию зрачка на свет; так же исследуют другой глаз. В норме реакция зрачков на свет живая: при физиологической величине 3-3,5 мм затемнение приводит к расширению зрачка до 4-5 мм, а освещение - к сужению до 1,5-2 мм. Для обнаружения содружественной реакции один глаз обследуемого закрывают ладонью; в другом открытом глазу наблюдается расширение зрачка; при отнятии руки от закрытого глаза в обоих происходит одновременное содружественное сужение зрачков. То же производится в отношении другого глаза. Для исследования световых реакций удобно использовать карманный фонарик.
С целью исследования конвергенции врач просит больного посмотреть на молоточек, отодвинутый на 50 см и расположенный посередине. При приближении молоточка к носу больного происходят схождение глазных яблок и удержание их в положении сведения при точке фиксации на расстоянии 3-5 см от носа. Реакцию зрачков на конвергенцию оценивают по изменению их величины по мере сближения глазных яблок. В норме наблюдается сужение зрачков, достигающее достаточной степени на расстоянии точки фиксации 10-15 см. Для исследования аккомодации закрывают один глаз, а другим просят поочередно фиксировать взгляд на далеко и близко расположенных предметах, оценивая изменение величины зрачка. В норме при взгляде вдаль зрачок расширяется, при переводе взгляда на близко расположенный предмет суживается.
Тройничный нерв - n. trigeminus (V пара)
Тройничный нерв - главный чувствительный нерв лица и ротовой полости; кроме того, в его составе имеются двигательные волокна, иннервирующие жевательные мышцы (рис. 5.12). Чувствительная часть системы тройничного нерва (рис. 5.13) образована цепью, состоящей из трех нейронов. Клетки первых нейронов находятся в полулунном узле тройничного нерва, расположенном на передней поверхности пирамиды височной кости между листками твердой мозговой оболочки. Дендриты этих клеток направляются к рецепторам кожи лица, а также слизистой оболочке полости рта, а аксоны в виде общего корешка входят в мост и подходят к клеткам, образующим ядро спинномозгового пути тройничного нерва (n. tractus spinalis), обеспечивающее поверхностную чувствительность.
Это ядро проходит через мост мозга, продолговатый мозг и два верхних шейных сегмента спинного мозга. В ядре имеется соматотопическое представительство, его оральные отделы связаны с периоральной зоной лица, а каудальные - с латерально расположенными областями. Нейро-
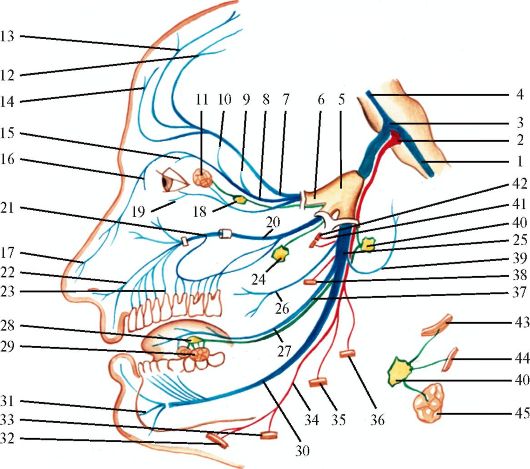 Рис. 5.12. Тройничный нерв.
Рис. 5.12. Тройничный нерв.
1 - ядро (нижнее) спинномозгового пути тройничного нерва; 2 - двигательное ядро тройничного нерва; 3 - мостовое ядро тройничного нерва; 4 - ядро среднемозгового пути тройничного нерва; 5 - тройничный нерв; 6 - глазной нерв; 7 - лобный нерв; 8 - носоресничный нерв; 9 - задний решетчатый нерв; 10 - передний решетчатый нерв; 11 - слезная железа; 12 - надглазничный нерв (латеральная ветвь); 13 - надглазничный нерв (медиальная ветвь); 14 - надблоковый нерв; 15 - подблоковый нерв; 16 - внутренние носовые ветви; 17 - наружная носовая ветвь; 18 - ресничный узел; 19 - слезный нерв; 20 - верхнечелюстной нерв; 21 - подглазничный нерв; 22 - носовые и верхние губные ветви подглазничного нерва; 23 - передние верхние альвеолярные ветви; 24 - крылонёбный узел; 25 - нижнечелюстной нерв; 26 - щечный нерв; 27 - язычный нерв; 28 - поднижнечелюстной узел; 29 - подчелюстная и подъязычная железы; 30 - нижний альвеолярный нерв; 31 - подбородочный нерв; 32 - переднее брюшко двубрюшной мышцы; 33 - челюстно-подъязычная мышца; 34 - челюстно-подъязычный нерв; 35 - жевательная мышца; 36 - медиальная крыловидная мышца; 37 - ветви барабанной струны; 38 - латеральная крыловидная мышца; 39 - ушно-височный нерв; 40 - ушной узел; 41 - глубокие височные нервы; 42 - височная мышца; 43 - мышца, напрягающая нёбную занавеску; 44 - мышца, напрягающая барабанную перепонку; 45 - околоушная железа. Синим цветом обозначены чувствительные волокна, красным - двигательные, зеленым - парасимпатические
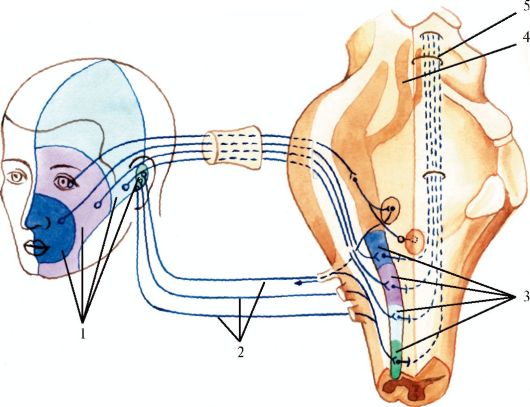 Рис. 5.13. Чувствительная часть тройничного нерва.
Рис. 5.13. Чувствительная часть тройничного нерва.
1 - чувствительные зоны лица; 2 - чувствительные волокна из области наружного слухового прохода (проникают в мозговой ствол в составе VII, IX и X пар черепных нервов, входят в ядро спинномозгового пути тройничного нерва); 3 - ядро спинномозгового пути тройничного нерва; 4 - ядро среднемозгового пути тройничного нерва; 5 - тройничная петля (тройнично-таламический путь)
ны, проводящие импульсы глубокой и тактильной чувствительности, также расположены в полулунном узле. Их аксоны направляются к стволу мозга и заканчиваются в ядре среднемозгового пути тройничного нерва (nucl. sensibilis n. trigemini), расположенном в покрышке моста мозга.
Волокна вторых нейронов от обоих чувствительных ядер переходят на противоположную сторону и в составе медиальной петли (lemniscus medialis) направляются в таламус. От клеток таламуса начинаются третьи нейроны системы тройничного нерва, аксоны которых проходят через внутреннюю капсулу, лучистый венец и направляются к клеткам коры больших полушарий мозга в нижних отделах постцентральной извилины (рис. 5.14).
Чувствительные волокна V пары черепных нервов группируются в три ветви: I и II ветви - чисто двигательные, III ветвь содержит двига-
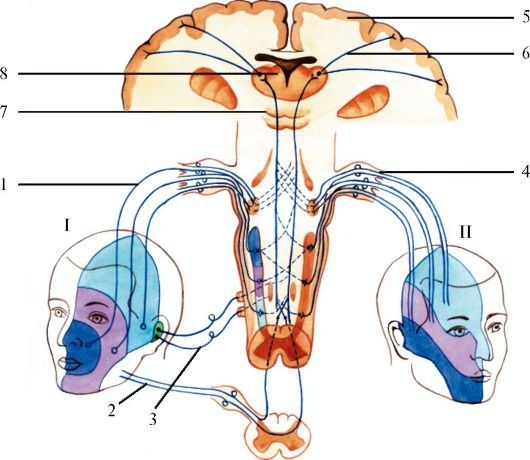 Рис. 5.14. Чувствительная иннервация лица.
Рис. 5.14. Чувствительная иннервация лица.
I - сегментарный тип иннервации; II - периферический тип иннервации; 1 - волокна V пары черепных нервов - поверхностная чувствительность; 2 - волокна спинальных нервов (СШ); 3 - волокна IX и X пар черепных нервов; 4 - волокна тройничного нерва - глубокая чувствительность; 5 - кора мозга; 6 - третий нейрон; 7 - второй нейрон; 8 - таламус
тельные и чувствительные волокна. Все ветви отдают пучки волокон, иннервирующие твердую мозговую оболочку (rr. meningeus).
I ветвь - глазной нерв (n. ophthalmicus). После выхода из полулунного узла поднимается кпереди и кверху и прободает наружную стенку пещеристой пазухи, выходит из полости черепа через верхнюю глазничную щель, располагаясь в надглазничной вырезке (incisura supraorbitalis) у медиального края верхней части глазницы. Глазной нерв разделяется на три ветви: носоресничный, слезный и лобный нервы. Обеспечивает чувствительность в области кожи лба, передней волосистой части головы, верхнего века, внутреннего угла глаза и спинки носа, слизистой оболочки верхней части носовой полости, глаза, решетчатой пазухи, слезной железы, конъюнктивы и роговицы, твердой мозговой оболочки, мозжечкового намета, лобной кости и надкостницы.
II ветвь тройничного нерва - верхнечелюстной нерв (n. maxillaris) также прободает наружную стенку пещеристой пазухи, выходит из полости черепа через круглое отверстие (f. rotundum) и вступает в крылонёбную ямку, где отдает три ветви - подглазничный (n. infraorbitalis), скуловой (n. zygomaticus) и крылонёбные нервы (nn. pterygopalatini. Основная ветвь - подглазничный нерв, пройдя в подглазничном канале, выходит на поверхность лица через подглазничное отверстие (f. infraorbitalis), иннервирует кожу височной и скуловой областей, нижнего века и угла глаза, слизистую оболочку задних решетчатых ячеек и клиновидной пазухи, полости носа, свода глотки, мягкого и твердого нёба, миндалин, зубы и верхнюю челюсть. Наружные ветви подглазничного нерва имеют связи с ветвями лицевого нерва.
III ветвь - нижнечелюстной нерв (n. mandibularis). Смешанная ветвь формируется ветвями чувствительного и двигательного корешков. Из полости черепа выходит через круглое отверстие (f. rotundum) и вступает в крылонёбную ямку. Одна из конечных ветвей - подбородочный нерв (n. mentalis) выходит на поверхность лица через соответствующее отверстие нижней челюсти (f. mentalis). Нижнечелюстной нерв обеспечивает чувствительную иннервацию нижней части щеки, подбородка, кожи нижней губы, передней части ушной раковины, наружного слухового прохода, части внешней поверхности барабанной перепонки, слизистой оболочки щеки, дна полости рта, передних 2/3 языка, нижней челюсти, твердой мозговой оболочки, а также двигательную иннервацию жевательных мышц: mm. masseter, temporalis, pterygoideus medialis и lateralis, mylohyoideus, переднее брюшко m. digastricus, m. tensor tympani и m. tensor veli palatini.
Нижнечелюстной нерв связан с узлами вегетативной нервной системы - с ушным (gangl. oticum), поднижнечелюстным (gangl. submandibulare), подъязычным (gangl. sublinguale). От узлов идут постганглионарные парасимпатические секреторные волокна к слюнным железам. Совместно с барабанной струной (chorda tympani) обеспечивает вкусовую и поверхностную чувствительность языка.
Методика исследования. Выясняют у больного, не испытывает ли он болевых или других ощущений (онемение, ползание мурашек) в области лица. При пальпации точек выхода ветвей тройничного нерва определяется их болезненность. Болевую и тактильную чувствительность исследуют в симметричных точках лица в зоне иннервации всех трех ветвей, а также в зонах Зельдера. Для оценки функционального состояния тройничного нерва имеет значение состояние конъюнктивального, корне-
ального, надбровного и нижнечелюстного рефлексов. Конъюнктивальный и корнеальный рефлексы исследуют путем легкого прикосновения полоской бумаги или кусочком ваты к конъюнктиве или роговице (рис. 5.15). В норме при этом веки смыкаются (дуга рефлекса замыкается через V и VII нервы), хотя конъюнктивальный рефлекс может отсутствовать у здоровых людей. Надбровный рефлекс вызывают ударом молоточка по переносице или надбровной дуге, при этом происходит смыкание век. Нижнечелюстной рефлекс исследуют постукиванием молоточком по подбородку при слегка приоткрытом рте: в норме происходит смыкание челюстей в результате сокращения жевательных мышц (дуга рефлекса включает чувствительные и двигательные волокна V нерва).
Для исследования двигательной функции определяют, не происходит ли смещения нижней челюсти при открывании рта. Затем исследующий накладывает ладони на височные и жевательные мышцы последовательно и просит больного несколько раз стиснуть и разжать зубы, отмечая степень напряжения мышц с обеих сторон.
Симптомы поражения. Поражение ядра спинномозгового пути тройничного нерва проявляется расстройством поверхностной чувствительности по сегментарному типу (в зонах Зельдера) при сохранении глубокой (чувство давления) вибрации. Если поражаются каудальные отделы ядра, возникает анестезия на боковой поверхности лица, проходящей ото лба к ушной раковине и подбородку, а при поражении орального отдела полоса анестезии захватывает участок лица, расположенный вблизи средней линии (лоб, нос, губы).
При поражении корешка тройничного нерва (на участке от выхода из моста до полулунного узла) возникает нарушение поверхностной и глубокой чувствительности в зоне иннервации всех трех ветвей тройничного нерва (периферический или невритический тип поражения). Сходная симптоматика наблюдается и при поражении полулунного узла, при этом могут появляться герпетические высыпания.
Вовлечение в патологический процесс отдельных ветвей тройничного нерва проявляется рас-
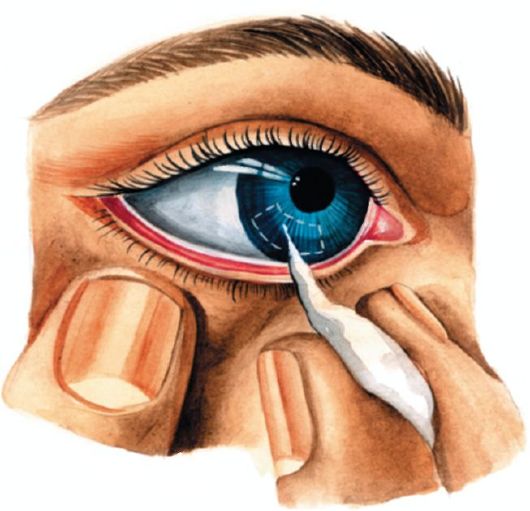 Рис. 5.15. Вызывание корнеального рефлекса
Рис. 5.15. Вызывание корнеального рефлекса
стройством чувствительности в зоне их иннервации. Если страдает I ветвь, выпадают конъюнктивальный, корнеальный и надбровный рефлексы. При поражении III ветви выпадает нижнечелюстной рефлекс, возможно снижение вкусовой чувствительности на передних 2/3 языка соответствующей стороны.
Раздражение тройничного нерва или его ветвей сопровождается интенсивными пароксизмальными болями в соответствующей зоне иннервации (невралгия тройничного нерва). На коже лица, слизистых оболочках носовой и ротовой полостей выявляются пусковые (триггерные) точки, прикосновение к которым вызывает болевой разряд. Пальпация точек выхода нерва на поверхность лица болезненна.
Ветви тройничного нерва анастомозируют с лицевым, языкоглоточным и блуждающим нервами и содержат симпатические волокна. При воспалительных процессах в лицевом нерве возникают боли в соответствующей половине лица, чаще всего в области уха, за сосцевидным отростком, реже в области лба, в верхней и нижней губах, нижней челюсти. При раздражении языкоглоточного нерва боль распространяется от корня языка до его кончика.
Поражение двигательных волокон III ветви или двигательного ядра ведет к развитию пареза или паралича мышц на стороне очага. Возникают атрофия жевательных и височных мышц, их слабость, отклонение нижней челюсти при открывании рта в сторону паретичных мышц. При двустороннем поражении отвисает нижняя челюсть. При раздражении двигательных нейронов тройничного нерва развивается тоническое напряжение жевательной мускулатуры (тризм). Жевательные мышцы настолько напряжены, что разжать челюсти невозможно. Тризм может возникать при раздражении центров жевательных мышц в коре большого мозга и идущих от них путей. При этом нарушается или совсем невозможен прием пищи, нарушена речь, имеются расстройства дыхания. Вследствие двусторонней корковой иннервации двигательных ядер тройничного нерва при одностороннем поражении центральных нейронов нарушения жевания не возникает.
Лицевой нерв - n. facialis (VII пара)
Лицевой нерв (рис. 5.16) является смешанным нервом. В его составе имеются двигательные, парасимпатические и чувствительные волокна, последние два вида волокон выделяют как промежуточный нерв.
Двигательная часть лицевого нерва обеспечивает иннервацию всех мимических мышц лица, мышц ушной раковины, черепа, заднего
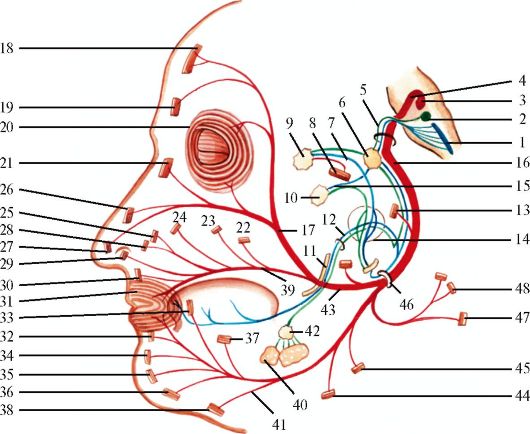 Рис. 5.16. Лицевой нерв.
Рис. 5.16. Лицевой нерв.
1 - ядро одиночного пути; 2 - верхнее слюноотделительное ядро; 3 - ядро лицевого нерва; 4 - коленце (внутреннее) лицевого нерва; 5 - промежуточный нерв; 6 - узел коленца; 7 - глубокий каменистый нерв; 8 - внутренняя сонная артерия; 9 - крыло- нёбный узел; 10 - ушной узел; 11 - язычный нерв; 12 - барабанная струна; 13 - стремянный нерв и стремянная мышца; 14 - барабанное сплетение; 15 - коленцебарабанный нерв; 16 - колено (наружное) лицевого нерва; 17 - височные ветви; 18 - лобное брюшко затылочно-лобной мышцы; 19 - мышца, сморщивающая бровь; 20 - круговая мышца глаз; 21 - мышца гордецов; 22 - большая скуловая мышца; 23 - малая скуловая мышца; 24 - мышца, поднимающая верхнюю губу; 25 - мышца, поднимающая верхнюю губу и крыло носа; 26, 27 - носовая мышца; 28 - мышца, поднимающая угол рта; 29 - мышца, опускающая перегородку носа; 30 - верхняя резцовая мышца; 31 - круговая мышца рта; 32 - нижняя резцовая мышца; 33 - щечная мышца; 34 -мышца, опускающая нижнюю губу; 35 - подбородочная мышца; 36 - мышца, опускающая угол рта; 37 - мышца смеха; 38 - подкожная мышца шеи; 39 - скуловые ветви; 40 - подъязычная железа; 41 - шейная ветвь; 42 - поднижнече-люстной узел; 43 - задний ушной нерв; 44 - шилоподъязычная мышца; 45 - заднее брюшко двубрюшной мышцы; 46 - шилососцевидное отверстие; 47 - затылочное брюшко затылочно-лобной мышцы; 48 - верхняя и задняя ушные мышцы. Красным цветом обозначены двигательные волокна, синим - чувствительные, зеленым - парасимпатические
брюшка двубрюшной мышцы, стременной мышцы и подкожной мышцы шеи. Центральные нейроны представлены клетками коры нижней трети прецентральной извилины, аксоны которых в составе корковоядерного пути проходят лучистый венец, внутреннюю капсулу, ножки мозга и направляются в мост мозга к ядру лицевого нерва. Нижняя часть ядра и, соответственно, нижняя часть мимической мускулатуры связаны только с корой противоположного полушария, а верхняя часть ядра (и верхняя часть мимической мускулатуры) имеет двустороннее корковое представительство.
Периферические двигательные нейроны находятся в ядре лицевого нерва, расположенном в дне IV желудочка мозга. Аксоны периферических нейронов формируют корешок лицевого нерва, который вместе с корешком промежуточного нерва выходит из моста мозга между задним краем моста и оливой продолговатого мозга. Далее оба нерва вступают во внутреннее слуховое отверстие и входят в канал лицевого нерва (фаллопиев канал) пирамиды височной кости. В канале нервы образуют общий ствол, делающий два поворота соответственно изгибам канала. В коленце канала образуется коленце лицевого нерва, где располагается узел коленца - gangl. geniculi. После второго поворота нерв располагается позади полости среднего уха и выходит из канала через шилососцевидное отверстие, вступая в околоушную слюнную железу. В ней он делится на 2-5 первичных ветвей, образуя так называемую большую гусиную лапку, откуда нервные волокна направляются к мускулатуре лица. Имеются связи лицевого нерва с тройничным, языкоглоточным, верхним гортанным нервами.
В лицевом канале от лицевого нерва отходят три ветви.
Большой каменистый нерв (n. petrosus major) содержит парасимпатические волокна, берущие начало в слезоотделительном ядре ствола мозга. Нерв начинается непосредственно от узла коленца, на наружном основании черепа соединяется с глубоким каменистым нервом (ветвь симпатического сплетения внутренней сонной артерии) и формирует нерв крыловидного канала, который вступает в крылонёбный канал и достигает крылонёбного узла. Большой каменистый нерв иннервирует слезную железу. После перерыва в крылонёбном узле волокна идут в составе верхнечелюстного и далее скулового нервов, анастомозируют со слезным нервом (ветвь тройничного нерва), иннервируя слезную железу.
Стременной нерв (n. stapedius) проникает в барабанную полость и иннервирует стременную мышцу. При напряжении этой мышцы создаются условия для наилучшей слышимости.
Барабанная струна (chorda tympani) содержит чувствительные (вкусовые) и вегетативные волокна. Чувствительные клетки расположены в ядре одиночного пути (n. tractus solitarius) ствола мозга (общее с языкоглоточным нервом), вегетативные - в верхнем слюноотделительном ядре. Барабанная струна отделяется от лицевого нерва в нижней части лицевого канала, входит в барабанную полость и через каменисто-барабанную щель выходит на основание черепа. Чувствительные волокна, объединившись с язычным нервом (ветвь тройничного нерва), обеспечивают вкусовую чувствительность на передних 2/3 языка. Секреторные слюноотделительные волокна прерываются в подчелюстном и подъязычном парасимпатических узлах и обеспечивают иннервацию подчелюстной и подъязычной слюнных желез.
Методика исследования. В основном определяют состояние иннервации мимических мышц лица. Оценивают симметричность лобных складок, глазных щелей, выраженность носогубных складок и углов рта. Используют функциональные пробы: больного просят наморщить лоб, оскалить зубы, надуть щеки, посвистеть; при выполнении этих действий выявляется слабость мимической мускулатуры. Для уточнения характера и выраженности пареза применяют электромиографию и электронейрографию.
Вкусовую чувствительность исследуют на передних 2/3 языка, обычно на сладкое и кислое, для чего каплю раствора сахара или лимонного сока с помощью стеклянной палочки (пипетки, кусочка бумаги) наносят на каждую половину языка. После каждой пробы больной должен хорошо прополоскать рот водой.
Симптомы поражения. При поражении двигательной части лицевого нерва развивается периферический паралич лицевой мускулатуры (прозоплегия) (рис. 5.17). Вся пораженная половина лица неподвижна, маскообразна, складки лба и носогубная складка сглажены, глазная щель расширена, глаз не закрывается (лагофтальм - заячий глаз), угол рта опущен. При попытке закрыть глаз глазное яблоко поворачивается кверху (феномен Белла). Частота спонтанного мигания на стороне пареза меньше. При закрытых глазах на пораженной стороне вибрация век снижена либо отсутствует, что определяется легким прикосновением пальцев рук к закрытым векам у наружных углов глаза. Выявляется симптом ресниц: вследствие умеренно выраженного пареза при максимально зажмуренных глазах на стороне поражения ресницы видны лучше, чем на здоровой (из-за недостаточного смыкания круговой мышцы глаза).
 Рис. 5.17. Поражение левого лицевого нерва по периферическому типу
Рис. 5.17. Поражение левого лицевого нерва по периферическому типу
В результате паралича круговой мышцы глаза и недостаточного прилегания нижнего века к глазному яблоку не образуется капиллярной щели между нижним веком и слизистой оболочкой глаза, что затрудняет продвижение слезы к слезному каналу и может сопровождаться слезотечением. Постоянное раздражение конъюнктивы и роговицы потоком воздуха и пылью ведет к развитию воспалительных явлений - конъюнктивиту и кератиту.
Клиническая картина поражения лицевого нерва может различаться в зависимости от локализации патологического процесса. При поражении двигательного ядра лицевого нерва (например, при мостовой форме полиомиелита) возникает изолированный паралич мимических мышц. При значительном объеме патологического очага в процесс может вовлекаться рядом расположенный пирамидный путь. Кроме паралича мимической мускулатуры, возникает центральный паралич (парез) конечностей противоположной стороны (синдром Мийяра-Гублера). При одновременном поражении ядра отводящего нерва возникает также и сходящееся косоглазие на стороне поражения или паралич взора в сторону очага (синдром Фовиля). Если при этом страдают чувствительные пути на уровне ядра, то на противоположной стороне развивается гемианестезия.
Поражение большого каменистого нерва сопровождается нарушением слезоотделения, что приводит к сухости оболочек глазного яблока (ксерофтальмия). В тяжелых случаях нарушения секреции слезы возможно развитие эписклерита, кератита. Раздражение большого каменистого нерва сопровождается избыточным слезотечением. При нарушении функции стременного нерва возникает паралич стременной мышцы, в результате чего восприятие всех звуков становится резким, вызывающим тягостные, неприятные ощущения (гиперакузия). Вследствие поражения барабанной струны вкусовая чувствительность утрачивается (агевзия) или снижается (гипогевзия). Значительно реже
встречаются гипергевзия - повышение вкусовой чувствительности или парагевзия - ее извращение.
Патологический процесс в области мостомозжечкового угла, где лицевой нерв выходит из мозгового ствола, проявляется прозоплегией в сочетании с симптомами поражения слухового (снижение слуха или глухота) и тройничного нервов. Такая клиническая картина наблюдается при невриноме слухового нерва, при воспалительных процессах в этой области (арахноидит мостомозжечкового угла). В связи с нарушением проведения импульсов по волокнам промежуточного нерва возникает сухость глаза (ксерофтальмия), утрачивается вкусовая чувствительность на передних 2/3 языка на стороне поражения. При этом должна развиваться ксеростомия (сухость в полости рта), но в связи с тем, что обычно функционируют другие слюнные железы, сухости в полости рта не отмечается. Не бывает и гиперакузии, которая теоретически должна быть, но вследствие сочетанного поражения слухового нерва не выявляется.
Поражение нерва в лицевом канале до его коленца выше отхождения большого каменистого нерва приводит одновременно с мимическим параличом к сухости слизистых оболочек глаза, снижению вкуса и гиперакузии. Если нерв поражается после отхождения большого каменистого и стременного нервов, но выше отхождения барабанной струны, то определяются прозоплегия, слезотечение и расстройства вкуса. При поражении VII пары в костном канале ниже отхождения барабанной струны или при выходе из шилососцевидного отверстия возникает лишь мимический паралич со слезотечением (вследствие раздражения слизистых оболочек глаза при неполном смыкании век).
При поражении корково-ядерного пути, несущего волокна от моторной зоны коры к двигательному ядру лицевого нерва, паралич лицевых мышц возникает лишь в нижней половине лица на стороне, противоположной очагу поражения. Выявляются сглаженность носогубных складок, нарушения оскала, надувания щек при сохраненной способности зажмуривать глаз и наморщивать лоб. Нередко на этой стороне возникает и гемиплегия (или гемипарез).
Преддверно-улитковый нерв - n. vestibulocochlearis (VIII пара)
Преддверно-улитковый нерв состоит из двух корешков: нижнего - улиткового и верхнего - преддверного (рис. 5.18). Объединяет две функционально различные части.
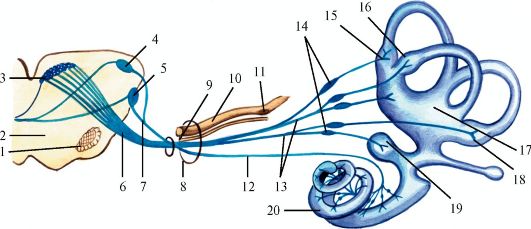 Рис. 5.18. Преддверно-улитковый нерв.
Рис. 5.18. Преддверно-улитковый нерв.
1 - олива; 2 - трапециевидное тело; 3 - вестибулярные ядра; 4 - заднее улитковое ядро; 5 - переднее улитковое ядро; 6 - преддверный корешок; 7 - улитковый корешок; 8 - внутреннее слуховое отверстие; 9 - промежуточный нерв; 10 - лицевой нерв; 11 - узел коленца; 12 - улитковая часть; 13 - преддверная часть; 14 - преддверный узел; 15 - передняя перепончатая ампула; 16 - латеральная перепончатая ампула; 17 - эллиптический мешочек; 18 - задняя перепончатая ампула; 19 - сферический мешочек; 20 - улитковый проток
Улитковая часть (pars cochlearis). Эта часть как чисто чувствительная, слуховая, берет начало от спирального узла (gangl. spirale cochleae), лежащего в улитке лабиринта (рис. 5.19). Дендриты клеток этого узла идут к волосковым клеткам спирального (кортиева) органа, которые являются слуховыми рецепторами. Аксоны клеток узла идут во внутреннем слуховом проходе вместе с преддверной частью нерва и на небольшом протяжении от porus acusticus internus - рядом с лицевым нервом. Выйдя из пирамиды височной кости, нерв вступает в мозговой ствол в области верхнего отдела продолговатого мозга и нижнего отдела моста. Волокна улитковой части заканчиваются в переднем и заднем улитковых ядрах. Большая часть аксонов нейронов переднего ядра переходит на противоположную сторону моста и заканчивается в верхней оливе и трапециевидном теле, меньшая часть подходит к таким же образованиям своей стороны. Аксоны клеток верхней оливы и ядра трапециевидного тела формируют латеральную петлю, которая поднимается вверх и оканчивается в нижнем бугорке крыши среднего мозга и в медиальном коленчатом теле. Заднее ядро посылает волокна в составе так называемых слуховых полосок, которые идут по дну IV желудочка к срединной ли-
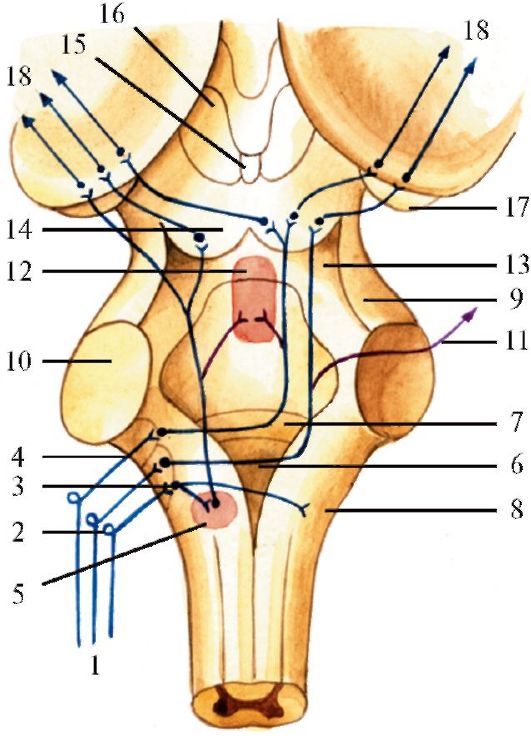 Рис. 5.19. Улитковая
часть преддверно-улиткового пути. Проводящие пути слухового
анализатора. 1 - волокна, идущие от рецепторов улитки; 2 - улитковый
(спиральный) узел; 3 - заднее улитковое ядро; 4 - переднее улитковое
ядро; 5 - верхнее оливное ядро; 6 - трапециевидное тело; 7 - мозговые
полоски; 8 - нижняя мозжечковая ножка; 9 - верхняя мозжечковая ножка; 10
- средняя мозжечковая ножка; 11 - ветви к червю мозжечка; 12 -
ретикулярная формация; 13 - латеральная петля; 14 - нижний бугорок; 15 -
шишковидное тело; 16 - верхний бугорок; 17 - медиальное коленчатое
тело; 18 - кора большого мозга (верхняя височная извилина)
Рис. 5.19. Улитковая
часть преддверно-улиткового пути. Проводящие пути слухового
анализатора. 1 - волокна, идущие от рецепторов улитки; 2 - улитковый
(спиральный) узел; 3 - заднее улитковое ядро; 4 - переднее улитковое
ядро; 5 - верхнее оливное ядро; 6 - трапециевидное тело; 7 - мозговые
полоски; 8 - нижняя мозжечковая ножка; 9 - верхняя мозжечковая ножка; 10
- средняя мозжечковая ножка; 11 - ветви к червю мозжечка; 12 -
ретикулярная формация; 13 - латеральная петля; 14 - нижний бугорок; 15 -
шишковидное тело; 16 - верхний бугорок; 17 - медиальное коленчатое
тело; 18 - кора большого мозга (верхняя височная извилина)
нии, где погружаются вглубь и переходят на противоположную сторону, присоединяются к латеральной петле, вместе с которой поднимаются вверх и оканчиваются в нижнем бугорке крыши среднего мозга. Часть волокон из заднего ядра направляется в латеральную петлю своей стороны. От клеток медиального коленчатого тела аксоны проходят в составе задней ножки внутренней капсулы и оканчиваются в коре полушарий большого мозга, в средней части верхней височной извилины (извилина Гешля). Важно, что слуховые рецепторы связаны с корковым представительством обоих полушарий.
Методика исследования. Путем опроса выясняют, нет ли у больного снижения слуха или, наоборот, повышения восприятия звуков, звона, шума в ушах, слуховых галлюцинаций. Для ориентировочной оценки слуха произносят шепотом слова, которые в норме воспринимаются с расстояния 6 м. Исследуют поочередно каждое ухо. Более точную информацию дает инструментальное исследование (аудиометрия, регистрация акустических вызванных потенциалов).
Симптомы поражения. Вследствие многократного перекреста слуховых проводников оба периферических звуковоспринимающих аппарата связаны с обоими полушариями мозга, поэтому поражение слуховых проводников выше переднего и заднего слуховых ядер не вызывает выпадений слуховых.
При поражении рецепторного слухового аппарата, улитковой части нерва и ее ядер возможны снижение слуха (гипакузия) или его полная утрата (анакузия). При этом могут наблюдаться симптомы раздражения (ощущение шума, свиста, гудения, треска и др.). Поражение может быть как односторонним, так и двусторонним. При раздражении коры височной доли мозга (например, при опухолях) могут возникать слуховые галлюцинации.
Преддверная часть (pars vestibularis)
Первые нейроны (рис. 5.20) находятся в преддверном узле, расположенном в глубине внутреннего слухового прохода. Дендриты клеток узла оканчиваются рецепторами в лабиринте: в ампулах полукружных каналов и в двух перепончатых мешочках. Аксоны клеток преддверного узла образуют преддверную часть нерва, которая покидает височную кость через внутреннее слуховое отверстие, вступает в ствол мозга в мостомозжечковом углу и заканчивается в 4 вестибулярных ядрах (вторые нейроны). Вестибулярные ядра расположены в боковой части дна IV желудочка - от нижнего отдела моста до середины продолговатого мозга. Это латеральное (Дейтерса), медиальное (Швальбе), верхнее (Бехтерева) и нижнее (Роллера) вестибулярные ядра.
От клеток латерального вестибулярного ядра начинается преддверноспинномозговой путь, который на своей стороне в составе переднего канатика спинного мозга подходит к клеткам передних рогов. Ядра Бехтерева, Швальбе и Роллера имеют связи с медиальным продольным пучком, благодаря чему осуществляется связь вестибулярного анализатора и системы иннервации взора. Через ядра Бехтерева и Швальбе осуществляются связи вестибулярного аппарата и мозжечка. Кроме того, имеются связи между вестибулярными ядрами и ретикулярной формацией ствола мозга, задним ядром блуждающего нерва. Аксоны нейронов вестибулярных ядер передают импульсы в таламус, экстрапирамидную систему и оканчиваются в коре височных долей большого мозга вблизи слуховой проекционной зоны.
Методика исследования. При исследовании вестибулярного аппарата выясняют, нет ли у больного головокружения, как влияют на головокружение перемена положения головы, вставание. Чтобы выявить у больного нистагм, его взор фиксируют на молоточке и передвигают молоточек в стороны или вверх и вниз. Для исследования вестибулярного аппарата применяют вращательную пробу на специальном кресле, калорическую пробу и др.
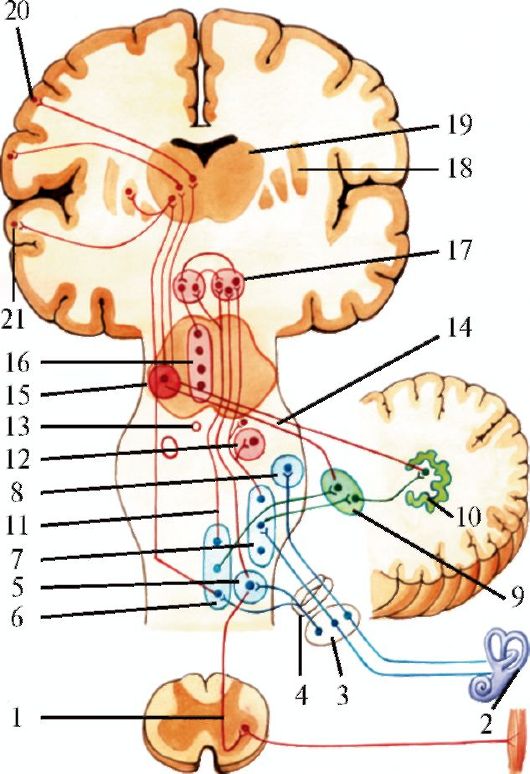 Рис. 5.20. Преддверная
часть преддверно-улиткового нерва. Проводящие пути вестибулярного
анализатора: 1 - преддверно-спинномозговой путь; 2 - полукружные
протоки; 3 - преддверный узел; 4 - преддверный корешок; 5 - нижнее
вестибулярное ядро; 6 - медиальное вестибулярное ядро; 7 - латеральное
вестибулярное ядро; 8 - верхнее вестибулярное ядро; 9 - ядро шатра
мозжечка; 10 - зубчатое ядро мозжечка;
Рис. 5.20. Преддверная
часть преддверно-улиткового нерва. Проводящие пути вестибулярного
анализатора: 1 - преддверно-спинномозговой путь; 2 - полукружные
протоки; 3 - преддверный узел; 4 - преддверный корешок; 5 - нижнее
вестибулярное ядро; 6 - медиальное вестибулярное ядро; 7 - латеральное
вестибулярное ядро; 8 - верхнее вестибулярное ядро; 9 - ядро шатра
мозжечка; 10 - зубчатое ядро мозжечка;
11 - медиальный продольный пучок;
12 - ядро отводящего нерва; 13 - ретикулярная формация; 14 - верхняя мозжечковая ножка; 15 - красное ядро; 16 - ядро глазодвигательного нерва; 17- ядро Даркшевича; 18 - чечевицеобразное ядро; 19 - таламус; 20 - кора большого мозга (теменная доля); 21 - кора большого мозга (височная доля)
Симптомы поражения. Поражение вестибулярного аппарата: лабиринта, вестибулярной части VIII нерва и ее ядер - приводит к появлению головокружения, нистагма и расстройству координации движений. При головокружении у больного появляются ложные ощущения смещения или вращения его собственного тела и окружающих предметов. Нередко головокружение возникает приступообразно, достигает очень сильной степени, может сопровождаться тошнотой, рвотой. Во время сильного головокружения больной лежит с закрытыми глазами, боясь пошевелиться, так как даже легкое движение головы усиливает головокружение. Следует помнить, что под головокружением больные нередко описывают различные ощущения, поэтому необходимо выяснить, имеется ли системное (вестибулярное) или несистемное головокружение в виде ощущения проваливания, неустойчивости, близкое к обморочному состоянию и, как правило, не связанное с поражением вестибулярного анализатора.
Нистагм при патологии вестибулярного анализатора обычно выявляется при взгляде в сторону, редко нистагм выражен при взгляде прямо, в движениях участвуют оба глазных яблока, хотя возможен и монокулярный нистагм.
В зависимости от направленности различают горизонтальный, ротаторный и вертикальный нистагм. Раздражение вестибулярной части VIII нерва и ее ядер вызывает нистагм в ту же сторону. Выключение вестибулярного аппарата ведет к нистагму в противоположную сторону.
Поражение вестибулярного аппарата сопровождается дискоординацией движений (вестибулярная атаксия), снижением тонуса мышц. Походка становится шаткой, больной отклоняется в сторону пораженного лабиринта. В эту сторону он часто падает.
Языкоглоточный нерв - n. glossopharyngeus (IX пара)
Языкоглоточный нерв содержит четыре вида волокон: чувствительные, двигательные, вкусовые и секреторные (рис. 5.21). Из полости черепа они в составе общего ствола выходят через яремное отверстие (f jugulare). Чувствительная часть языкоглоточного нерва, обеспечивающая болевую чувствительность, включает цепь из трех нейронов. Клетки первых нейронов расположены в верхнем и нижнем узлах языкоглоточного нерва, находящихся в области яремного отверстия. Дендриты этих клеток направляются на периферию, где заканчиваются у рецепторов задней трети языка, мягкого нёба, зева, глотки, передней поверхности надгортанника, слуховой трубы и барабанной полости, а аксоны входят в продолговатый мозг в заднебоковой борозде позади оливы, где и заканчиваются в n. sensorius. Аксоны расположенных в ядре вторых нейронов переходят на противоположную сторону, принимают восходящее направление, присоединяются к волокнам вторых нейронов общих чувствительных путей и вместе с ними оканчиваются в таламусе. Аксоны третьих нейронов начинаются в клетках таламуса, проходят через заднюю треть задней ножки внутренней капсулы и идут к коре нижнего отдела постцентральной извилины.
Чувствительные волокна языкоглоточного нерва, проводящие вкусовые ощущения от задней трети языка, представляют собой дендриты клеток нижнего узла этого нерва, аксоны которого вступают в ядро одиночного пути (общее с барабанной струной). От ядра одиночного пути начинается второй нейрон, аксон которого образует перекрест, находясь в составе медиальной петли, и оканчивается в вентральных и медиальных ядрах таламуса. От ядер таламуса берут начало волокна третьего нейрона, передающие вкусовую информацию в кору полушарий большого мозга (operculum temporale gyri parahippocampalis).
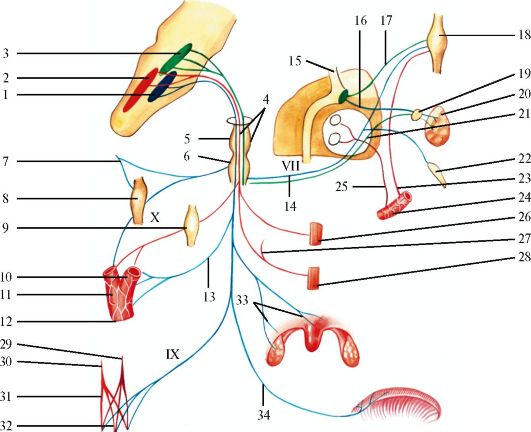 Рис. 5.21. Языкоглоточный нерв.
Рис. 5.21. Языкоглоточный нерв.
I - ядро одиночного пути; 2 - двойное ядро; 3 - нижнее слюноотделительное ядро; 4 - яремное отверстие; 5 - верхний узел языкоглоточного нерва; 6 - нижний узел этого нерва; 7 - соединительная ветвь с ушной ветвью блуждающего нерва; 8 - нижний узел блуждающего нерва; 9 - верхний шейный симпатический узел; 10 - тельца каротидного синуса; II - каротидный синус и сплетение; 12 - общая сонная артерия; 13 - синусовая ветвь; 14 - барабанный нерв; 15 - лицевой нерв; 16 - коленцебарабанный нерв; 17 - большой каменистый нерв; 18 - крылонёбный узел; 19 - ушной узел; 20 - околоушная железа; 21 - малый каменистый нерв; 22 - слуховая труба; 23 - глубокий каменистый нерв; 24 - внутренняя сонная артерия; 25 - сонно-барабанные нервы; 26 - шилоязычная мышца; 27 - соединительная ветвь с лицевым нервом; 28 - шилоглоточная мышца; 29 - симпатические сосудодвигательные ветви; 30 - двигательные ветви блуждающего нерва; 31 - глоточное сплетение; 32 - волокна к мышцам и слизистой оболочке глотки и мягкого нёба; 33 - чувствительные веточки к мягкому нёбу и миндалинам; 34 - вкусовые и чувствительные волокна к задней трети языка; VII, IX, X - черепные нервы. Красным цветом обозначены двигательные волокна, синим - чувствительные, зеленым - парасимпатические, фиолетовым - симпатические
Двигательный путь IX пары состоит из двух нейронов. Первый нейрон представлен клетками нижней части прецентральной извилины, аксоны которых проходят в составе корково-ядерных путей и заканчиваются у двойного ядра своей и противоположной сторон. От двойного ядра (второй нейрон), общего с блуждающим нервом, отходят волокна, которые иннервируют шилоглоточную мышцу, поднимающую верхнюю часть глотки при глотании.
Парасимпатические волокна начинаются от переднего отдела гипоталамуса и заканчиваются у нижнего слюноотделительного ядра (общее с большим каменистым нервом), от которого волокна в составе языкоглоточного нерва переходят в одну из его крупных ветвей - барабанный нерв, образуя в барабанной полости вместе с симпатическими ветвями барабанное нервное сплетение. Далее волокна вступают в ушной узел, а постганглионарные волокна идут в составе соединительной ветви к ушно-височному нерву и иннервируют околоушную железу.
Симптомы поражения. При поражении языкоглоточного нерва наблюдаются расстройства вкуса в задней трети языка (гипогевзия или агевзия), потеря чувствительности в верхней половине глотки. Нарушения двигательной функции клинически не выражены ввиду незначительной функциональной роли шилоглоточной мышцы. Раздражение корковой проекционной области в глубинных структурах височной доли приводит к появлению ложных вкусовых ощущений (парагевзия). Иногда они могут быть предвестниками эпилептического припадка (аура). Раздражение IX нерва вызывает боли в корне языка или миндалине, распространяющиеся на нёбную занавеску, горло, слуховой проход.
Блуждающий нерв - n. vagus (X пара)
Блуждающий нерв содержит чувствительные, двигательные и вегетативные волокна (рис. 5.22), выходит из полости черепа через яремное отверстие (f. jugulare). Первые нейроны чувствительной части представлены псевдоуниполярными клетками, скопления которых образуют верхний и нижний узлы блуждающего нерва, расположенные в области яремного отверстия. Дендриты этих псевдоуниполярных клеток направляются на периферию и заканчиваются у рецепторов твердой мозговой оболочки задней черепной ямки, задней стенки наружного слухового прохода и части кожи ушной раковины, слизистой оболочки глотки, гортани, верхней части трахеи и внутренних органов. Центральные отростки псевдоуниполярных
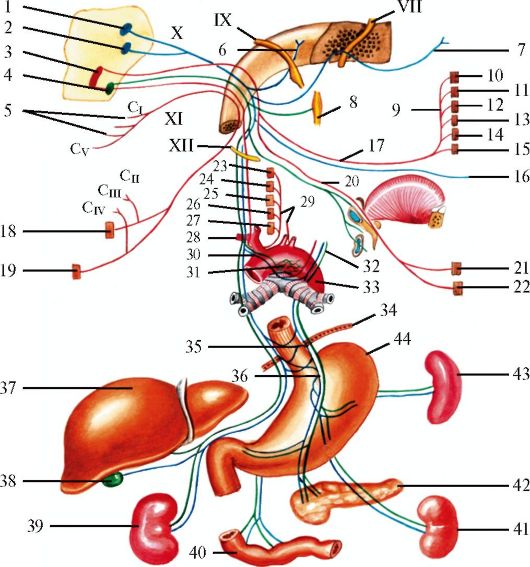 Рис. 5.22. Блуждающий нерв.
Рис. 5.22. Блуждающий нерв.
1 - ядро одиночного пути; 2 - ядро спинномозгового пути тройничного нерва; 3 - двойное ядро; 4 - заднее ядро блуждающего нерва; 5 - спинномозговые корешки добавочного нерва; 6 - менингеальная ветвь (к задней черепной ямке); 7 - ушная ветвь (к задней поверхности ушной раковины и к наружному слуховому проходу); 8 - верхний шейный симпатический узел; 9 - глоточное сплетение; 10 - мышца, поднимающая нёбную занавеску; II - мышца язычка; 12 - нёбно-глоточная мышца; 13 - нёбно- язычная мышца; 14 - трубно-глоточная мышца; 15 - верхний констриктор глотки; 16 - чувствительные ветви к слизистой оболочке нижней части глотки; 17 - верхний гортанный нерв; 18 - грудинноключично-сосцевидная мышца; 19 - трапециевидная мышца; 20 - нижний гортанный нерв; 21 - нижний констриктор глотки; 22 - перстнещитовидная мышца; 23 - черпаловидные мышцы; 24 - щиточерпаловидная мышца; 25 - латеральная перстнечерпаловидная мышца; 26 - задняя перстнечерпаловидная мышца; 27 - пищевод; 28 - правая подключичная артерия; 29 - возвратный гортанный нерв; 30 - грудные сердечные нервы; 31 - сердечное сплетение; 32 - левый блуждающий нерв; 33 - дуга аорты; 34 - диафрагма; 35 - пищеводное сплетение; 36 - чревное сплетение; 37 - печень; 38 - желчный пузырь; 39 - правая почка; 40 - тонкая кишка; 41 - левая почка; 42 - поджелудочная железа; 43 - селезенка; 44 - желудок; VII, IX, X, XI, XII - черепные нервы. Красным цветом обозначены двигательные волокна, синим - чувствительные, зеленым - парасимпатические
клеток направляются в продолговатый мозг к чувствительному ядру одиночного пути и в нем прерываются (второй нейрон). Аксоны второго нейрона заканчиваются в таламусе (третий нейрон). От таламуса через внутреннюю капсулу волокна направляются в кору постцентральной извилины.
Двигательные волокна (первый нейрон) идут от коры прецентральной извилины к двойному ядру (n. ambiguous) обеих сторон. В ядре находятся клетки вторых нейронов, аксоны которых направляются к поперечнополосатой мускулатуре глотки, мягкого нёба, гортани, надгортанника и верхней части пищевода.
Вегетативные (парасимпатические) волокна начинаются от ядер переднего отдела гипоталамуса и направляются к вегетативному дорсальному ядру, а от него - к мышце сердца, гладкой мышечной ткани сосудов и внутренних органов. Импульсы, идущие по этим волокнам, замедляют сердцебиение, расширяют сосуды, суживают бронхи, усиливают перистальтику кишечника. В блуждающий нерв вступают также постганглионарные симпатические волокна из клеток паравертебральных симпатических узлов и распространяются по ветвям блуждающего нерва к сердцу, сосудам и внутренним органам.
Методика исследования. IX и X пары черепных нервов имеют отдельные общие ядра, которые заложены в продолговатом мозге, поэтому они исследуются одновременно.
Определяют звучность голоса (фонация), которая может быть ослабленной (дисфония) или совсем отсутствовать (афония); одновременно проверяется чистота произношения звуков (артикуляция). Осматривают нёбо и язычок, определяют, нет ли свисания мягкого нёба, симметрично ли расположен язычок. Для выяснения сокращения мягкого нёба обследуемого просят произнести звук «э» при широко открытом рте. Прикасаясь шпателем к нёбной занавеске и задней стенке глотки, можно исследовать нёбный и глоточный рефлексы. Следует иметь в виду, что двустороннее снижение рефлексов может встречаться в норме. Их снижение или отсутствие, с одной стороны, является показателем поражения IX и X пар. Для оценки функции глотания просят сделать глоток воды. При нарушении глотания (дисфагия) больной поперхивается при первом же глотке. Исследуют ощущение вкуса на задней трети языка. При поражении IX пары утрачивается ощущение горького и соленого на задней трети языка, а также чувствительность слизистой оболочки верхней части глотки. Для выяснения состояния голосовых связок применяют ларингоскопию.
Симптомы поражения. При поражении периферического двигательного нейрона нерва нарушается глотание вследствие паралича мышц глотки и пищевода. Жидкая пища попадает в нос в результате паралича нёбных мышц (дисфагия), главное действие которых в норме сводится к разобщению носовой полости и полости рта и зева. Осмотр глотки позволяет установить свисание мягкого нёба на пораженной стороне, что обусловливает носовой оттенок голоса. Не менее частым симптомом следует считать паралич голосовых связок, вызывающий дисфонию, - голос становится хриплым. При двустороннем поражении возможны афония и удушье. Речь становиться невнятной, неразборчивой (дизартрия). К симптомам поражения блуждающего нерва относится расстройство деятельности сердца: ускорение пульса (тахикардия) и, наоборот, при его раздражении - замедление пульса (брадикардия). Следует отметить, что при одностороннем поражении блуждающего нерва эти нарушения нередко выражены незначительно. Двустороннее поражение блуждающего нерва ведет к выраженным расстройствам глотания, фонации, дыхания и сердечной деятельности. Если в процесс вовлекаются чувствительные ветви блуждающего нерва, возникает расстройство чувствительности слизистой оболочки гортани и боль в ней, а также боль в ухе.
Добавочный нерв - n. accessorius (XI пара)
Добавочный нерв является двигательным (рис. 5.23), слагается из блуждающей и спинномозговой частей. Двигательный путь состоит из двух нейронов - центрального и периферического. Клетки центрального нейрона располагаются в нижней части прецентральной извилины. Их аксоны проходят через заднее бедро внутренней капсулы вблизи колена, вступают в ножку мозга, мост, продолговатый мозг, где меньшая часть волокон заканчивается в каудальной части двигательного двойного ядра блуждающего нерва. Большинство волокон спускается в спинной мозг, оканчивается в дорсолатеральной части передних рогов на уровне CI-CV своей и противоположной сторон, т.е. ядра добавочного нерва имеют двустороннюю корковую иннервацию. Периферический нейрон состоит из спинномозговой части, выходящей из спинного мозга, и блуждающей части, выходящей из продолговатого мозга. Волокна спинномозговой части выходят из клеток передних рогов на уровне сегментов CI-CIV, слагаются в общий ствол, который через большое затылочное отверстие
проникает в полость черепа, где соединяется с черепными корешками от каудальной части двойного ядра блуждающего нерва, вместе составляя ствол добавочного нерва. После выхода из полости черепа через яремное отверстие добавочный нерв делится на две ветви: внутреннюю, которая переходит в ствол блуждающего нерва, а затем в нижний гортанный нерв и наружную, иннервирующую грудинноключично-сосцевидную и трапециевидную мышцы.
Методика исследования. После осмотра и пальпации мышц, иннервируемых добавочным нервом, больному предлагают повернуть голову сначала в одну, а затем в другую сторону, поднять плечи и руку выше горизонтального уровня, сблизить лопатки. Для выявления парезов мышц обследующий оказывает сопротивление в выполнении этих движений. С этой целью голову больного удерживают за подбородок, а на его плечи обследующий кладет свои руки. Во время поднимания плеч обследующий с усилием удерживает их.
Симптомы поражения. При одностороннем поражении добавочного нерва голова отклонена в пораженную сторону. Поворот головы в здоровую сторону резко ограничен, поднимание плеч (пожимание плечами) затруднено. Кроме того, наблюдается атрофия грудинно-ключично-сосцевидной и трапециевидной мышц. При двустороннем поражении добавочного нерва голова отклонена назад, при этом поворот головы вправо или влево невозможен. Одностороннее надъядерное поражение клинически, как правило, не проявляется из-за двусторонних кортико-нуклеарных связей. В случае раздражения XI пары
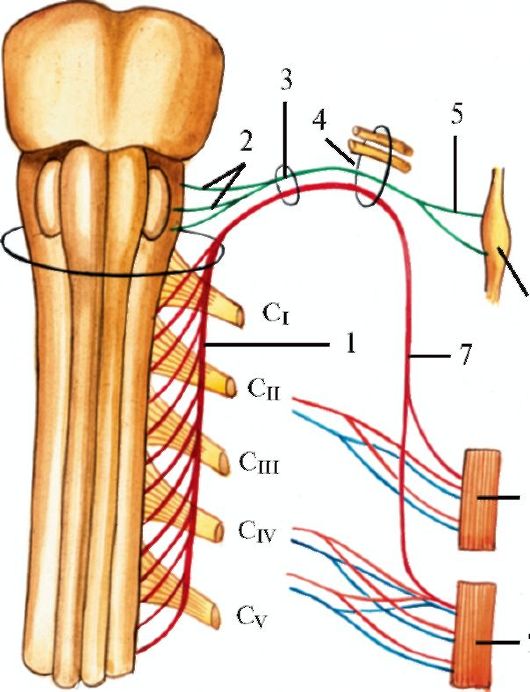 Рис. 5.23. Добавочный
нерв. 1 - спинномозговые корешки (спинномозговая часть); 2 - черепные
корешки (блуждающая часть); 3 - ствол добавочного нерва; 4 - яремное
отверстие; 5 - внутренняя часть добавочного нерва; 6 - нижний узел
блуждающего нерва; 7 - наружная ветвь; 8 - грудинноключично-сосцевидная
мышца; 9 - трапециевидная мышца. Красным цветом обозначены двигательные
волокна, синим - чувствительные, зеленым - вегетативные
Рис. 5.23. Добавочный
нерв. 1 - спинномозговые корешки (спинномозговая часть); 2 - черепные
корешки (блуждающая часть); 3 - ствол добавочного нерва; 4 - яремное
отверстие; 5 - внутренняя часть добавочного нерва; 6 - нижний узел
блуждающего нерва; 7 - наружная ветвь; 8 - грудинноключично-сосцевидная
мышца; 9 - трапециевидная мышца. Красным цветом обозначены двигательные
волокна, синим - чувствительные, зеленым - вегетативные
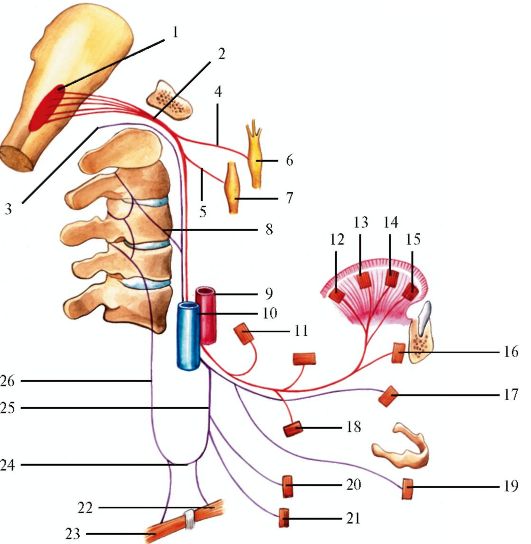 Рис. 5.24. Подъязычный нерв.
Рис. 5.24. Подъязычный нерв.
1 - ядро подъязычного нерва; 2 - подъязычный канал; 3 - чувствительные волокна к мозговым оболочкам; 4 - соединительные волокна к верхнему шейному симпатическому узлу; 5 - соединительные волокна к нижнему узлу блуждающего нерва; 6 - верхний шейный симпатический узел; 7 - нижний узел блуждающего нерва; 8 - соединительные волокна к двум первым спинномозговым узлам; 9 - внутренняя сонная артерия; 10 - внутренняя яремная вена; 11 - шилоязычная мышца; 12 - вертикальная мышца языка; 13 - верхняя продольная мышца языка; 14 - поперечная мышца языка; 15 - нижняя продольная мышца языка; 16 - подбородочно-язычная мышца; 17 - подбородочно-подъязычная мышца; 18 - подъязычно-язычная мышца; 19 - щитоподъязычная мышца; 20 - грудинно-подъязычная мышца; 21 - грудинно-щитовидная мышца; 22 - верхнее брюшко лопаточно-подъязычной мышцы; 23 - нижнее брюшко лопаточно-подъязычной мышцы; 24 - шейная петля; 25 - нижний корешок; 26 - верхний корешок. Красным цветом обозначены волокна от бульбарного отдела, фиолетовым - от шейного
возникает тоническая судорога мышц, иннервируемых этим нервом. Развивается спастическая кривошея: голова повернута в сторону пораженной мышцы. При двусторонней клонической судороге грудинноключично-сосцевидной мышцы появляется гиперкинез с кивательными движениями головы.
Подъязычный нерв - n. hypoglossus (XII пара)
Подъязычный нерв преимущественно двигательный (рис. 5.24). В его составе идут веточки от язычного нерва, которые имеют чувствительные волокна. Двигательный путь состоит из двух нейронов. Центральный нейрон начинается в клетках нижней трети прецентральной извилины. Отходящие от этих клеток волокна проходят через колено внутренней капсулы, мост и продолговатый мозг, где заканчиваются в ядре противоположной стороны. Периферический нейрон берет начало от ядра подъязычного нерва, которое находится в продолговатом мозге дорсально по обеим сторонам от средней линии, в дне ромбовидной ямки. Волокна из клеток этого ядра направляются в толщу продолговатого мозга в вентральном направлении и выходят из продолговатого мозга между пирамидой и оливой. Из полости черепа выходит через отверстие подъязычного нерва (f. nervi hypoglossi). Функция подъязычного нерва - иннервация мышц самого языка и мышц, двигающих язык вперед и вниз, вверх и назад. Из всех этих мышц для клинической практики особое значение имеет подбородочно-язычная, выдвигающая язык вперед и вниз. Подъязычный нерв имеет связь с верхним симпатическим узлом и нижним узлом блуждающего нерва.
Методика исследования. Больному предлагают высунуть язык и при этом следят, не отклоняется ли он в сторону, отмечают, нет ли атрофии, фибриллярных подергиваний, тремора. У ядра XII пары располагаются клетки, от которых идут волокна, иннервирующие круговую мышцу рта, поэтому при ядерном поражении XII пары возникают истончение, складчатость губ; больной не может свистеть.
Симптомы поражения. При поражении ядра или исходящих из него волокон возникает периферический паралич или парез соответствующей половины языка (рис. 5.25). Тонус и трофика мышц снижаются, поверхность языка становится неровной, морщинистой. Если повреждены клетки ядра, появляются фибриллярные подергивания. При высовывании язык отклоняется в сторону пораженной мышцы вследствие того,
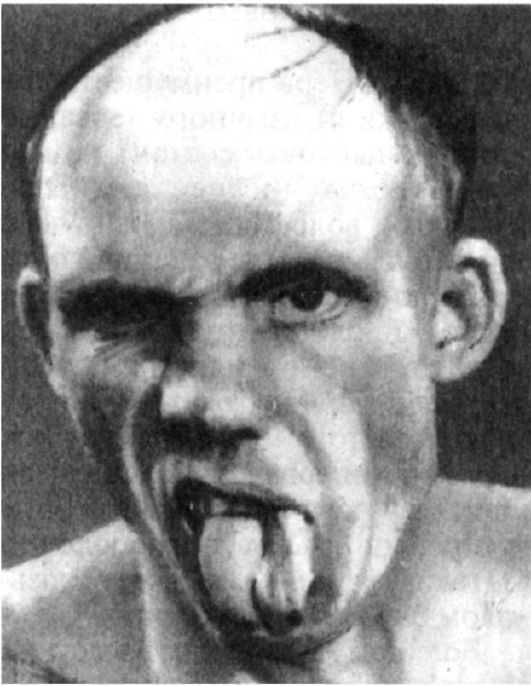 Рис. 5.25. Поражение левого подъязычного нерва по центральному типу
Рис. 5.25. Поражение левого подъязычного нерва по центральному типу
 Рис. 5.26. Поражение левого подъязычного нерва по периферическому типу
Рис. 5.26. Поражение левого подъязычного нерва по периферическому типу
что подбородочно-язычная мышца здоровой стороны выталкивает язык вперед и медиально. При двустороннем поражении подъязычного нерва развивается паралич языка (глоссоплегия), при этом язык неподвижен, речь неотчетливая (дизартрия) или становится невозможной (анартрия). Затрудняются формирование и передвижение пищевого комка, что нарушает прием пищи.
Очень важно дифференцировать центральный и периферический паралич мышц языка. Центральный паралич мышц языка возникает при поражении корково-ядерного пути. При центральном параличе язык отклоняется в сторону, противоположную очагу поражения (рис. 5.26). Обычно при этом имеется парез (паралич) мышц конечностей, также противоположный очагу поражения. При периферическом параличе язык отклоняется в сторону очага поражения, имеются атрофия мышц половины языка и фибриллярные подергивания в случае ядерного поражения.
5.2. Бульбарный и псевдобульбарный синдромы
Сочетанное поражение периферических двигательных нейронов языкоглоточного, блуждающего и подъязычного нервов по периферическому типу приводит к развитию так называемого бульбарного паралича. Он возникает при поражении ядер IX, X и XII пар черепных нервов в области продолговатого мозга или их корешков на основании мозга либо самих нервов. Поражение может быть как односторонним, так и двусторонним. Возникает паралич мягкого нёба, надгортанника, гортани. Голос приобретает носовой оттенок, становится глухим и хриплым (дисфония), речь - невнятной (дизартрия) или невозможной (анартрия), нарушается глотание: жидкая пища попадает в нос, гортань (дисфагия). При осмотре выявляются неподвижность нёбных дужек и голосовых связок, фибриллярные подергивания мышц языка, их атрофия; подвижность языка ограничена вплоть до глоссоплегии. В тяжелых случаях наблюдаются нарушения жизненно важных функций организма, отсутствуют глоточный и нёбный рефлексы (дыхания и сердечной деятельности). Наблюдается при боковом амиотрофическом склерозе, нарушении кровообращения в области продолговатого мозга, опухолях ствола, стволовых энцефалитах, сирингобульбии, полиоэнцефаломиелите, полиневрите, аномалии большого затылочного отверстия, переломе основания черепа.
Двустороннее поражение корково-ядерных путей, соединяющих кору больших полушарий мозга с соответствующими ядрами черепных нервов, носит название псевдобульбарного синдрома и сопровождается расстройствами глотания, фонации и артикуляции. При одностороннем поражении надъядерных путей никаких расстройств функции языкоглоточного и блуждающего нервов не наступает вследствие двусторонней корковой связи их ядер. Псевдобульбарный синдром, будучи центральным параличом, не ведет к выпадению стволовых рефлексов, связанных с продолговатым мозгом, в отличие от бульбарного синдрома.
Как и при любом центральном параличе, атрофии мышц и изменения электровозбудимости при этом не бывает. Кроме дисфагии, дизартрии выражены рефлексы орального автоматизма: назолабиальный (рис. 5.27), губной (рис. 5.28), хоботковый (рис. 5.29), ладонно-подбородочный Маринеску-Радовичи (рис. 5.30), а также насильственные плач и смех (рис. 5.31). Отмечается повышение подбородочного и глоточного рефлексов.
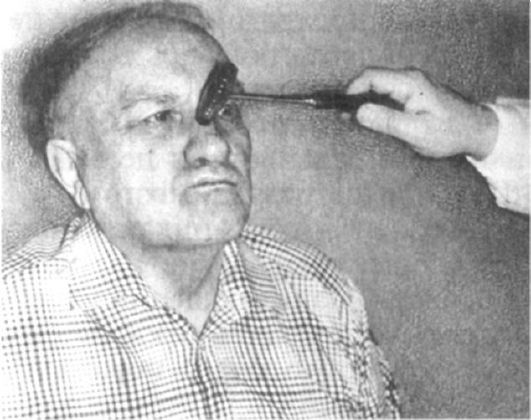 Рис. 5.27. Назолабиальный рефлекс
Рис. 5.27. Назолабиальный рефлекс
 Рис. 5.28. Губной рефлекс
Рис. 5.28. Губной рефлекс
 Рис. 5.29. Хоботковый рефлекс
Рис. 5.29. Хоботковый рефлекс
 Рис. 5.30. Ладонно-подбородочный рефлекс Маринеску-Радовичи
Рис. 5.30. Ладонно-подбородочный рефлекс Маринеску-Радовичи
5.3. Альтернирующие синдромы при поражении ствола головного мозга
Альтернирующий синдром включает в себя поражение черепных нервов на стороне очага по периферическому типу в результате вовлечения в процесс их ядер и корешков, а также гемиплегию, нередко в сочетании с гемианестезией противоположных очагу конечностей. Синдром возникает вследствие сочетанного поражения пирамидного пути и чувствительных проводников, а также ядер или корешков черепных нервов. Функции черепных нервов нарушаются на стороне очага поражения, а проводнико-
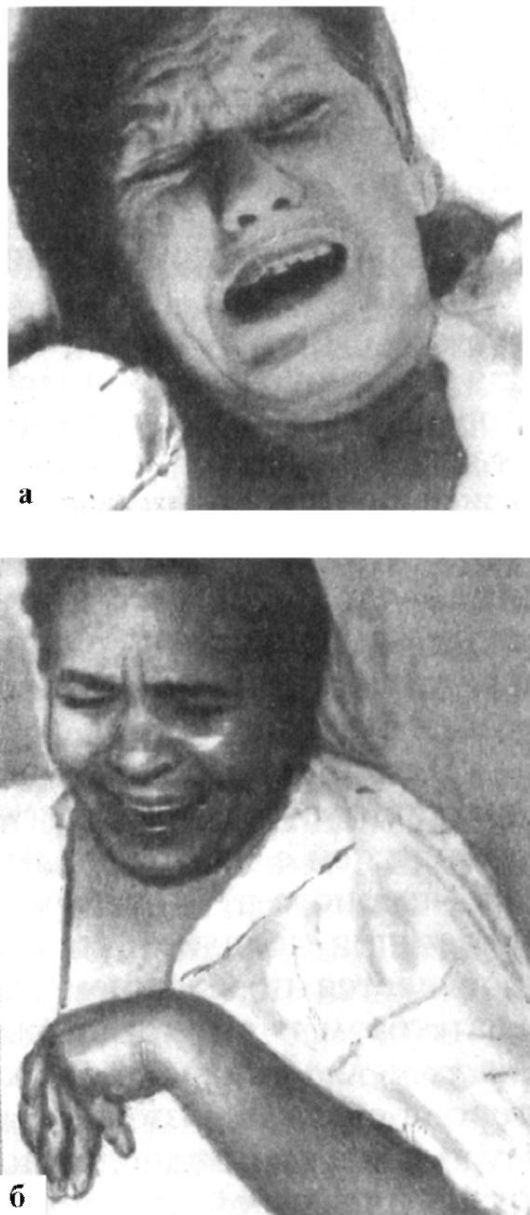 Рис. 5.31. Насильственные плач (а) и смех (б)
Рис. 5.31. Насильственные плач (а) и смех (б)
вые расстройства выявляются на противоположной. Соответственно локализации очага поражения в мозговом стволе альтернирующие синдромы подразделяются на педункулярные (при поражении ножки мозга); понтинные, или мостовые (при поражении моста мозга); бульбарные (при поражении продолговатого мозга).
Педункулярные альтернирующие синдромы (рис. 5.32). Синдром Вебера - поражение глазодвигательного нерва на стороне очага и центральный парез мышц лица и языка (поражение корково-ядерного пути) на противоположной стороне. Синдром Бенедикта возникает при локализации в медиально-дорсальном отделе среднего мозга, проявляется поражением глазодвигательного нерва на стороне очага, хореоатетозом и интенционным дрожанием противоположных конечностей. Синдром Клода проявляется поражением глазодвигательного нерва на стороне очага и мозжечковыми симптомами (атаксия, адиадохокинез, дисметрия) на противоположной стороне. Иногда при этом отмечаются дизартрия и расстройство глотания.
Понтинные (мостовые) альтернирующие синдромы (рис. 5.33). Синдром Мийяра-Гюблера возникает при поражении нижнего отдела моста. Это периферическое поражение лицевого нерва на стороне очага, центральный паралич противоположных конечностей. Синдром Бриссо-Сикара выявляется при раздражении клеток ядра лицевого нерва в виде сокращения мимических мышц на стороне очага и спастического гемипареза или гемиплегии противоположных конечностей. Синдром Фовиля вклю-
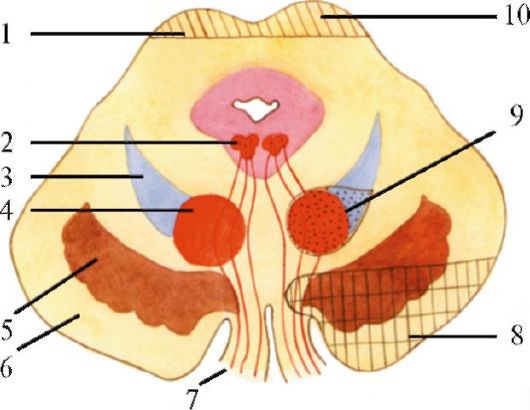 Рис. 5.32. Расположение основных клеточных образований на поперечном срезе среднего мозга на уровне верхних бугорков четверохолмия (схема).
Рис. 5.32. Расположение основных клеточных образований на поперечном срезе среднего мозга на уровне верхних бугорков четверохолмия (схема).
1 - верхний бугорок; 2 - ядро глазодвигательного нерва; 3 - медиальная петля; 4 - красное ядро; 5 - черное вещество; 6 - ножка мозга; 7 - глазодвигательный нерв; локализация поражения при синдромах Вебера (8), Бенедикта (9), Парино (10)
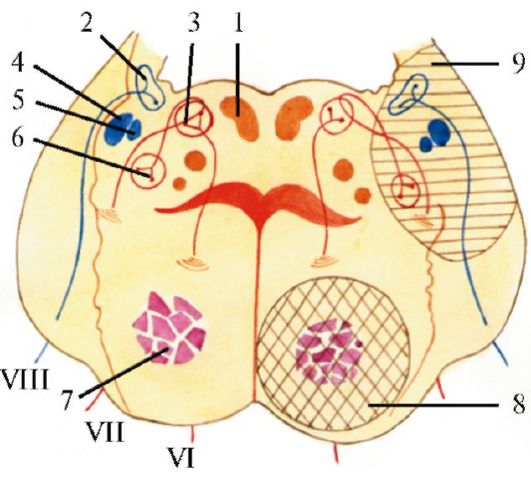 Рис. 5.33. Расположение ядер черепных нервов на поперечном срезе в нижнем отделе моста мозга (схема).
Рис. 5.33. Расположение ядер черепных нервов на поперечном срезе в нижнем отделе моста мозга (схема).
1 - медиальный продольный пучок;
2 - верхнее вестибулярное ядро; 3 - ядро отводящего нерва; 4 - спинномозговой путь тройничного нерва; 5 - ядро спинномозгового пути тройничного нерва; 6 - ядро лицевого нерва; 7 - корково-спинномозговой и корково-ядерный пути; локализация поражения при синдромах Раймона-Сестана (8) и мостомозжечкового угла (9); VI, VII, VIII - черепные нервы
чает в себя поражение лицевого и отводящего нервов (в сочетании с параличом взора) на стороне очага и гемиплегию, а иногда и гемианестезию (вследствие поражения медиальной петли) противоположных конечностей. Синдром Раймона-Сестана - сочетание пареза взора в сторону патологического очага, атаксии и хореоатетоза на той же стороне с гемипарезом и гемианестезией на противоположной стороне.
Бульбарные альтернирующие синдромы (рис. 5.34). Синдром Джексона вызывает периферическое поражение подъязычного нерва на стороне очага и гемиплегию или гемипарез конечностей противоположной стороны. Синдром Авеллиса включает поражение языкоглоточного и блуждающего нервов (паралич мягкого нёба и голосовой связки на стороне очага с поперхиванием при еде, попаданием жидкой пищи в нос, дизартрией и дисфонией) и гемиплегию на противоположной стороне. Синдром
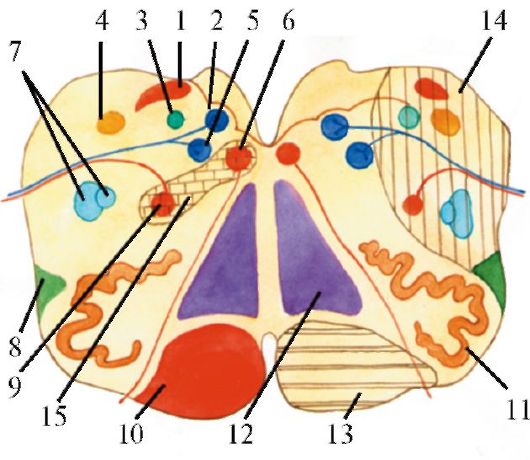 Рис. 5.34. Расположение
ядер черепных нервов на поперечном срезе продолговатого мозга (схема). 1
- тонкое ядро; 2 - заднее ядро блуждающего нерва; 3 - нижнее
вестибулярное ядро; 4 - клиновидное ядро; 5 - ядро одиночного пути; 6 -
ядро подъязычного нерва; 7 - ядро спинномозгового пути тройничного
нерва; 8 - спинно-таламический путь; 9 - двойное ядро; 10 - пирамида; 11
- олива; 12 - медиальная петля; локализация поражения при синдромах
Джексона (13), Валленберга-За- харченко (14), Тапиа (15); IX, X, XII -
черепные нервы
Рис. 5.34. Расположение
ядер черепных нервов на поперечном срезе продолговатого мозга (схема). 1
- тонкое ядро; 2 - заднее ядро блуждающего нерва; 3 - нижнее
вестибулярное ядро; 4 - клиновидное ядро; 5 - ядро одиночного пути; 6 -
ядро подъязычного нерва; 7 - ядро спинномозгового пути тройничного
нерва; 8 - спинно-таламический путь; 9 - двойное ядро; 10 - пирамида; 11
- олива; 12 - медиальная петля; локализация поражения при синдромах
Джексона (13), Валленберга-За- харченко (14), Тапиа (15); IX, X, XII -
черепные нервы
Бабинского-Нажотта проявляется мозжечковыми симптомами в виде гемиатаксии, гемиасинергии, латеропульсии (в результате поражения нижней мозжечковой ножки, оливоцеребеллярных волокон), миозом или синдромом Берна- ра-Горнера на стороне очага и гемиплегией и гемианестезией на противоположной стороне. Синдром Шмидта включает паралич голосовых связок, мягкого нёба, трапециевидной и грудинно-ключично-сосцевидной мышц на стороне поражения (IX, X и XI нервы), гемипарез противоположных конечностей. Для синдрома Валленбер- га-Захарченко характерны паралич мягкого нёба и голосовой связки, анестезия зева и гортани, расстройство чувствительности на лице, гемиатаксия (при поражении мозжечковых путей) на стороне очага и на противоположной стороне - гемиплегия, аналгезия и термоанестезия.