Гинекология : учебник / Б. И. Баисова и др. ; под ред. Г. М. Савельевой, В. Г. Бреусенко. - 4-е изд., перераб. и доп. - 2011. - 432 с. : ил.
|
|
|
|
Глава 18. НЕПРАВИЛЬНОЕ ПОЛОЖЕНИЕ ПОЛОВЫХ ОРГАНОВ
Неправильное положение половых органов характеризуется стойкими отклонениями от физиологического положения, возникающими под влиянием воспалительных процессов, опухолей, травм и других факторов
(рис. 18.1)
Физиологическое положение половых органов обеспечивается несколькими факторами:
- наличием связочного аппарата матки (подвешивающего, фиксирующего и поддерживающего);
- собственным тонусом половых органов, который обеспечивается уровнем половых гормонов, функциональным состоянием нервной системы, возрастными изменениями;
- взаимоотношением между внутренними органами и согласованным функционированием диафрагмы, брюшной стенки и тазового дна.
Матка может смещаться как в вертикальной плоскости (вверх и вниз), так и в горизонтальной. Особое клиническое значение имеют патологическая антефлексия (гиперантефлексия), смещение матки кзади (ретрофлексия) и ее опущение (выпадение).
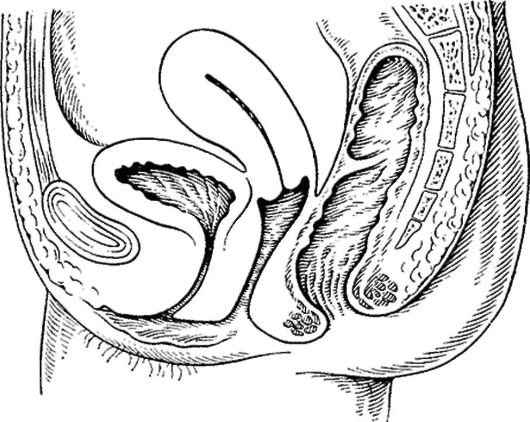
Рис. 18.1. Физиологическое (нормальное) положение половых органов
Гиперантефлексия - патологический перегиб матки кпереди, когда между телом и шейкой матки создается острый угол (<70°). Патологическая антефлексия может быть следствием полового инфантилизма, реже это результат воспалительного процесса в малом тазу.
Клиническая картина гиперантефлексии соответствует таковой основного заболевания, вызвавшего аномалию положения матки. Наиболее типичны жалобы на нарушения менструальной функции по типу гипоменструально-го синдрома, альгоменорею. Часто возникают жалобы на бесплодие (обычно первичное).
Диагноз устанавливают на основании характерных жалоб и данных влагалищного исследования. Обнаруживают, как правило, небольших размеров матку, резко отклоненную кпереди, удлиненную коническую шейку матки, узкое влагалище и уплощенные влагалищные своды.
Лечение гиперантефлексии основано на устранении причин, вызвавших эту патологию (лечение воспалительного процесса). При наличии выраженной альгоменореи используют различные обезболивающие препараты. Широко применяют спазмолитические средства (но-шпа♠, мета-мизол натрия - баралгин♠ и др.), а также антипростагландины: индоме-тацин, фенилбутазон и другие, которые назначаются за 2-3 дня до начала менструации.
Ретрофлексия матки характеризуется наличием угла между телом и шейкой матки, открытым кзади. При таком положении тело матки отклонено кзади, а шейка кпереди. При ретрофлексии мочевой пузырь остается неприкрытым маткой, и петли кишечника оказывают постоянное давление на переднюю поверхность матки и заднюю стенку мочевого пузыря. Вследствие этого длительная ретрофлексия способствует опущению или выпадению половых органов.
Различают подвижную и фиксированную ретрофлексию матки. Подвижная ретрофлексия является следствием снижения тонуса матки и ее связок при родовой травме, опухолях матки и яичников. Подвижная ретрофлексия также часто встречается у женщин астенического телосложения и с выраженным похудением вследствие общих тяжелых заболеваний. Фиксированная ретрофлексия матки наблюдается при воспалительных процессах в малом тазу и эндометриозе.
Клиническая симптоматика. Вне зависимости от варианта ретрофлексии больные жалуются на тянущие боли внизу живота, особенно перед менструацией и во время нее, нарушение функции соседних органов и менструальной функции (альгоменорея, менометроррагия). У многих женщин ретрофлексия матки не сопровождается какими-либо жалобами и обнаруживается случайно при гинекологическом исследовании.
Диагностика ретрофлексии матки обычно не представляет каких-либо трудностей. При бимануальном исследовании определяется отклоненная кзади матка, пальпируемая через задний свод влагалища. Подвижная ретрофлексия матки устраняется довольно легко - матка переводится в нормальное положение. При фиксированной ретрофлексии вывести матку обычно не представляется возможным.
Лечение. При бессимптомной ретрофлексии матки лечение не показано. Ретрофлексия с клинической симптоматикой требует лечения основного заболевания, вызвавшего данную патологию (воспалительные процессы, эндометриоз). При выраженном болевом синдроме для уточнения диагноза и устранения причины боли показана лапароскопия.
Пессарии, хирургическую коррекцию и гинекологический массаж, ранее широко применявшиеся для удержания матки в правильном положении, в настоящее время не применяют.
Опущение и выпадение (пролапс) матки и влагалища. Опущение матки и влагалища имеет наибольшее практическое значение среди аномалий положения половых органов. В структуре гинекологической заболеваемости на долю опущений и выпадений половых органов приходится до 28%. Из-за анатомической близости и общности поддерживающих структур данная патология часто обусловливает анатомо-функциональную несостоятельность смежных органов и систем (недержание мочи, несостоятельность анального сфинктера).
Различают следующие варианты опущения и выпадения половых органов:
• опущение передней стенки влагалища. Нередко вместе с ней опускается, а иногда и выпадает часть мочевого пузыря - цистоцеле (cystocele;
рис. 18.2);
• опущение задней стенки влагалища, которое иногда сопровожается опущением и выпадением передней стенки прямой кишки - ректоце-ле (rectocele; рис.18.3);
• опущение заднего свода влагалища различной степени - энтероцеле (enterocele);
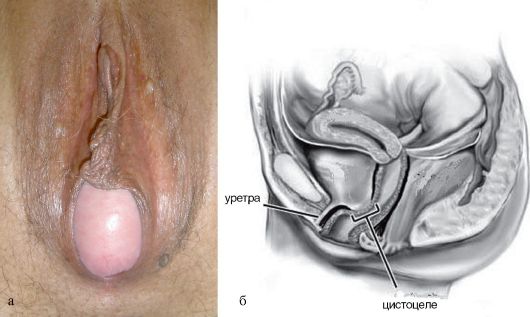
Рис. 18.2. Цистоцеле: а - дефект лобково-шеечной фасции; б - схема
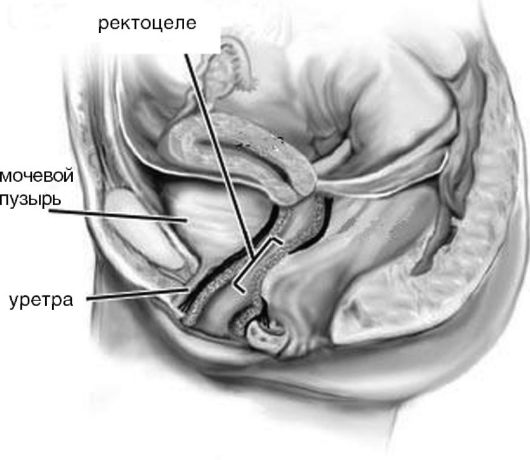
Рис. 18.3. Ректоцеле (дефект ректовагинальной перегородки - схема)
• неполное выпадение матки: шейка матки доходит до половой щели либо выходит наружу, при этом тело матки находится в пределах влагалища (рис. 18.4);
• полное выпадение матки: вся матка выходит за пределы половой щели (рис. 18.5).
Часто при опущении и выпадении половых органов отмечается удлинение шейки матки - элонгация (рис. 18.6).
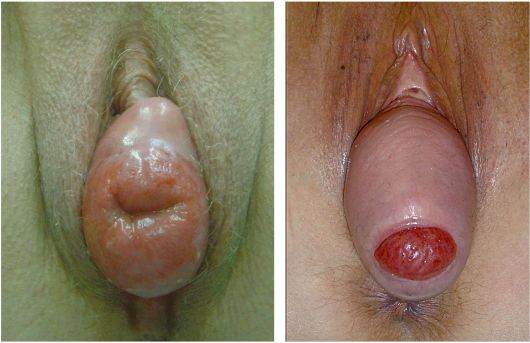
Рис. 18.4. Неполное выпадение матки. Декубитальная язва

Рис. 18.5. Полное выпадение матки. Декубитальная язва на задней губе

Рис. 18.6. Элонгация шейки матки
Особую группу составляют постгистерэктомические пролапсы - опущение и выпадение культи шейки и культи (купола) влагалища.
Степень пролапса половых органов определяют с помощью Международной классификации по системе POP-Q (Pelvic Organ Prolapse Quantification) - это количественная классификация, основанная на измерении девяти параметров: Aa - уретровезикальный сегмент; Ba - передняя стенка влагалища; Ap - нижняя часть прямой кишки; Bp - выше леваторов; C - Cervix (шейка); D - Douglas (задний свод); TVL - общая длина влагалища; Gh - половая щель; Pb - промежностное тело (рис. 18.7).
Согласно приведенной классификации, выделяют следующие степени пролапса:
Стадия 0 - нет пролапса. Параметры Аа, Ар, Ва, Вр - все - 3 см; точки С и D - в пределах от TVL до (TVL - 2 см) со знаком "минус".
Стадия I - критерии для стадии 0 не встретились. Наиболее дистальная часть пролапса >1 см выше гимена (значение > -1 см).
Стадия II - наиболее дистальная часть пролапса <1 см проксимальнее или дистальнее гимена (значение > -1, но <+1 см).
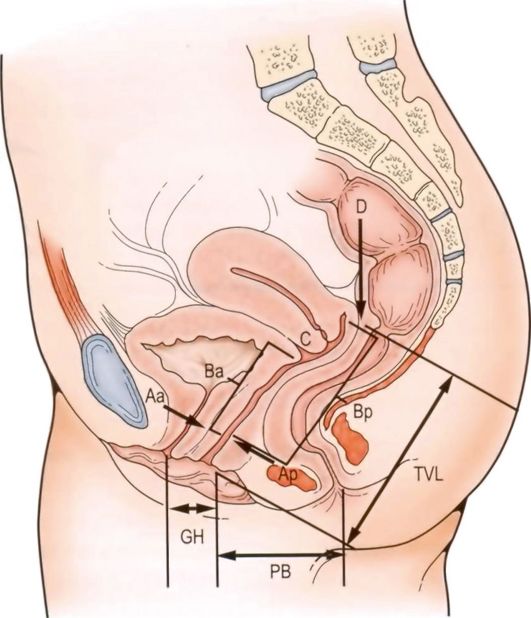
Рис. 18.7. Классификация пролапса половых органов по системе POP-Q. Пояснения в тексте
Стадия III - наиболее дистальная часть пролапса >1 см дистальнее ги-менальной плоскости, но не более чем TVL - 2 см (значение <+1 см, но <TVL - 2 см).
Стадия IV - полное выпадение. Наиболее дистальная часть пролапса выступает более чем TVL - 2 см.
Этиология и патогенез. Опущение и выпадение половых органов - полиэтиологическое заболевание. Основная причина генитального пролапса - разрыв тазовой фасции вследствие патологии соединительной ткани под действием различных факторов, включая несостоятельность мышц тазового дна и повышенное внутрибрюшное давление.
Общепризнанной считается трехуровневая концепция поддержки тазовых органов по Delancey (рис. 18.8).
Факторами риска развития пролапса гениталий являются:
- травматичные роды (крупный плод, длительные, повторные роды, влагалищные родоразрешающие операции, разрывы промежности);
- несостоятельность соединительнотканных структур в виде "системной" недостаточности, проявляющейся наличием грыж других локализаций - дисплазия соединительной ткани;
- нарушение синтеза стероидных гормонов (эстрогенная недостаточность);
- хронические заболевания, сопровождающиеся нарушением обменных процессов, микроциркуляции.
Клиническая симптоматика. Опущение и выпадение половых органов развивается медленно. Основным симптомом выпадения матки и стенок влагалища является обнаруживаемое самой больной наличие "инородного тела" вне влагалища. Поверхность выпавшей части половых органов, покрытая слизистой оболочкой, подвергается ороговению, принимает вид
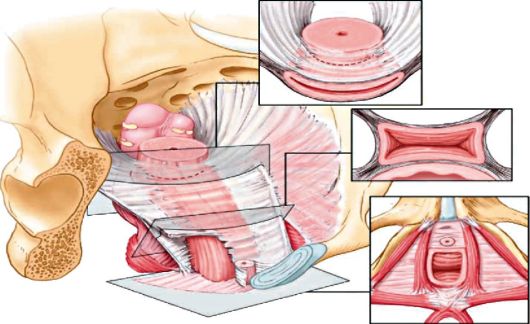
Рис. 18.8. Трехуровневая концепция поддержки тазовых органов по Delancey
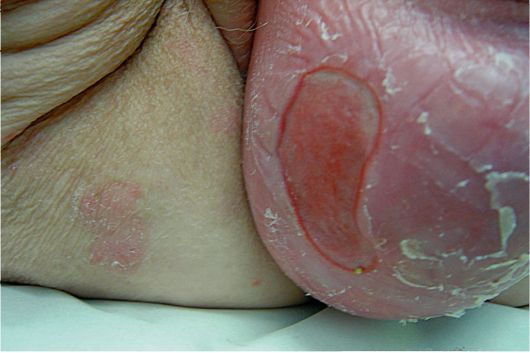
Рис. 18.9. Выпадение матки. Декубитальная язва
матовой сухой кожи с трещинами, ссадинами, а затем и изъязвлениями. В дальнейшем больные жалуются на ощущение тяжести и боль внизу живота, пояснице, крестце, усиливающиеся во время ходьбы и после нее, при подъеме тяжести, кашле, чиханье. Застой крови и лимфы в выпавших органах приводит к цианозу слизистых оболочек и отеку подлежащих тканей. На поверхности выпавшей шейки матки нередко формируется декубиталь-ная язва (рис. 18.9).
Выпадение матки сопровождается затруднением мочеиспускания, наличием остаточной мочи, застоем в мочевыводящих путях и затем инфицированием сначала нижних, а при прогрессировании процесса - и верхних отделов мочевыделительной системы. Длительно существующее полное выпадение внутренних половых органов может быть причиной гидронефроза, гидроуретера, обструкции мочеточников.
У каждой 3-й больной с пролапсом гениталий развиваются проктологи-ческие осложнения. Наиболее частое из них - запор, причем в одних случаях он является этиологическим фактором заболевания, в других - следствием и проявлением болезни.
Диагноз опущения и выпадения половых органов ставят на основании данных гинекологического исследования. После осмотра для пальпации выпавшие половые органы вправляют и производят бимануальное исследование. При этом оценивают состояние мышц тазового дна, особенно m. levator ani; определяют величину и подвижность матки, состояние придатков матки и исключают наличие другой патологии. Декубитальную язву необходимо дифференцировать от рака шейки матки. Для этого используют кольпоскопию, цитологическое исследование и прицельную биопсию.
При обязательном ректальном исследовании обращают внимание на наличие или выраженность ректоцеле, состояние сфинктера прямой кишки.

Рис. 18.10. Варианты маточных пессариев (а-в)
При выраженных нарушениях мочеиспускания необходимо провести исследование мочевыделительной системы, по показаниям цистоскопию, экскреторную урографию, уродинамическое исследование.
Показано также УЗИ органов малого таза.
Лечение. При небольших опущениях внутренних половых органов, когда шейка матки не достигает преддверия влагалища, и при отсутствии нарушения функции соседних органов возможно консервативное ведение больных с применением комплекса физических упражнений, направленных на укрепление мышц тазового дна (упражнения Кегеля), лечебной физкультуры, ношением пессария (рис. 18.10).
При более тяжелых степенях опущения и выпадения внутренних половых органов применяют хирургическое лечение. Для лечения опущения и выпадения половых органов существуют различные типы хирургических операций (более 200). Преобладающее большинство из них сегодня представляют лишь исторический интерес.
На современном уровне хирургическая коррекция опущений и выпадений половых органов может осуществляться различными доступами: вагинальным, лапароскопическим и лапаротомическим. Выбор доступа и способа хирургического вмешательства у пациенток с опущением и выпадением половых органов определяется: степенью
опущения внутренних половых органов; наличием сопутствующей гинекологической патологии и ее характером; возможностью и необходимостью сохранения или восстановления детородной, менструальной функций; особенностями нарушения функции толстой кишки и сфинктера прямой кишки, возрастом больных; сопутствующей экстрагенитальной патологией, степенью риска хирургического вмешательства и анестезиологического пособия.
При хирургической коррекции пролапса половых органов для укрепления анатомических структур могут использоваться как собственные ткани больной, так и синтетические материалы. В настоящее время предпочтение отдается синтетическим материалам.
Перечислим основные операции, используемые большинством гинекологов при лечении опущений и выпадений половых органов.
1. Передняя кольпоррафия - пластическая операция на передней стенке влагалища, которая заключается в выкраивании и иссечении лоскута из из-
лишков ткани передней стенки влагалища. Необходимо выделить фасцию передней стенки влагалища и ушить ее отдельными швами. При наличии цистоцеле (дивертикул мочевого пузыря) вскрывают фасцию мочевого пузыря и ушивают ее в виде дубликатуры (рис. 18.11).
Передняя кольпоррафия показана при опущении передней стенки влагалища и (или) цистоцеле.
2. Кольпоперинеолеваторопластика - операция направлена на укрепление тазового дна. Она выполняется как основное пособие или как дополнительная операция при всех видах хирургических вмешательств по поводу опущения и выпадения половых органов.
Суть операции - в удалении из задней стенки влагалища излишка ткани и восстановлении мышечно-фасциальной структуры промежности и тазового дна. Особое внимание при выполнении этой операции необходимо обращать на выделение леваторов (m. levator ani) и их сшивание друг с другом. При выраженном ректоцеле, дивертикуле прямой кишки необходимо провести ушивание фасции прямой кишки и фасции задней стенки влагалища погружными швами (рис. 18.12).
3. Манчестерская операция - рекомендуется при опущении и неполном выпадении матки, особенно при удлинении ее шейки и наличии цистоцеле. Операция направлена на укрепление фиксирующего аппарата матки - кардинальных связок за счет сшивания их между собой, транспозиции.
Манчестерская операция включает несколько этапов: ампутацию элон-гированной шейки матки и укорочение кардинальных связок, переднюю кольпоррафию и кольпоперинеолеваторопластику. Ампутация шейки матки, выполняемая при манчестерской операции, не исключает в будущем беременности, но роды через естественные родовые пути после данной операции не рекомендуются.
4. Влагалищная экстирпация матки заключается в удалении последней вагинальным доступом, при этом также выполняются передняя кольпоррафия и кольпоперинеолеваторопластика (рис. 18.13). К недостаткам влагалищной экстирпации матки при ее выпадении относятся возможность рецидива в виде энтероцеле, прекращение менструальной и репродуктивной функций у больных репродуктивного возраста, нарушение архитектоники малого таза, возможность прогрессирования нарушений функции соседних органов (мочевого пузыря, прямой кишки). Влагалищная экстирпация матки рекомендуется пациенткам пожилого возраста, не живущим половой жизнью.
5. Двухэтапная комбинированная операция в модификации В.И. Крас-нопольского и соавт. (1997), заключающаяся в укреплении крестцово-маточных связок апоневротическими лоскутами, выкроенными из апоневроза наружной косой мышцы живота (проведенными экстраперитонеально) в сочетании с кольпоперинеолеваторопластикой. Данная методика универсальна - ее можно применять при сохраненной матке, при рецидивах пролапса культи шейки матки и влагалища, в сочетании с ампутацией и экстирпацией матки. В настоящее время данная операция осуществляется лапароскопическим доступом с использованием синтетических материалов вместо апоневротических лоскутов.
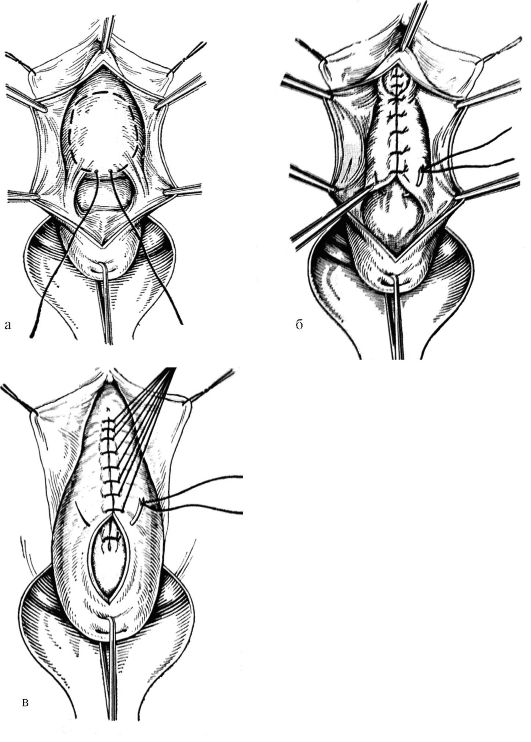
Рис. 18.11. Этапы передней кольпорра-фии: а - ушивание фасции мочевого пузыря наложением кисетного шва и б - 2-го этажа узловых швов; в - ушивание влагалища узловыми швами
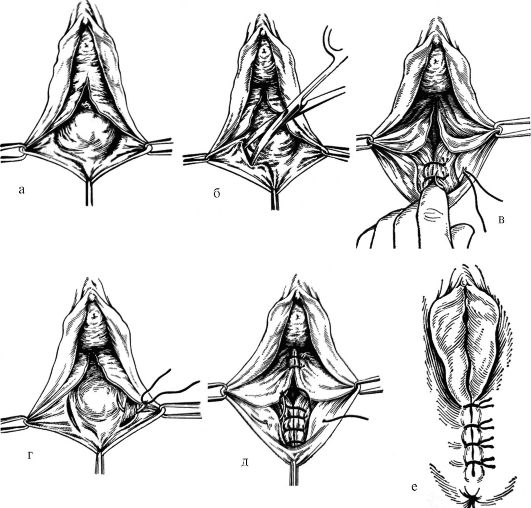
Рис. 18.12. Этапы кольпоперинеолеваторопластики: а - отсепаровка слизистой оболочки задней стенки влагалища; б - отсепаровка и выделение мышцы, поднимающей задний проход; в-д - наложение швов на m. levator ani; е - ушивание кожи промежности
6. Кольпопексия (фиксация купола влагалища). Кольпопексию выполняют женщинам, ведущим половую жизнь. Операция может выполняться различными доступами. При влагалищном доступе купол влагалища фиксируется к крестцово-остистой связке (обычно справа). При лапароскопическом или абдоминальном доступе купол влагалища с помощью синтетической сетки фиксируется к передней продольной связке крестца (промонтофикса-ция, или сакропексия). Подобная операция может быть выполнена как после экстирпации матки, так и после надвлагалищной ее ампутации (фиксируется купол влагалища или культя шейки матки).
7. Операции ушивания (облитерации) влагалища (операции Лефора- Нейгебауэра, Лабгардта) нефизиологичны, исключают возможность поло-
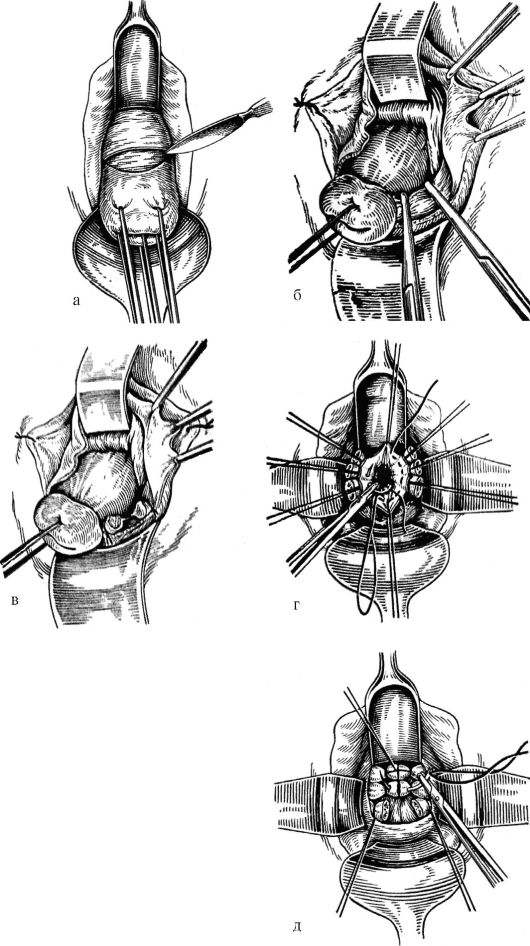
Рис. 18.13. Этапы влагалищной экстирпации матки: а - циркулярный разрез стенки влагалища; б, в - рассечение и лигирование кардинальных связок и сосудистых пучков; г - ушивание брюшины таза кисетным швом; д - сшивание культей кардинальных связок и культей придатков матки между собой
вой жизни, развиваются также рецидивы заболевания. Эти операции выполняют только в старческом возрасте при полном выпадении матки (если нет патологии шейки матки и эндометрия) или купола влагалища. К данным операциям прибегают крайне редко.
8. Вагинальная экстраперитонеальная кольпопексия (операция TVM - transvaginal mesh) - система полного восстановления поврежденной тазовой фасции с помощью синтетического протеза. Предложено множество различных сетчатых протезов, наиболее универсальна и удобна в применении система восстановления тазового дна Gynecare prolift (рис. 18.14). Данная система полностью устраняет все анатомические дефекты тазового дна по стандартизированной методике. В зависимости от локализации дефекта процедура может быть выполнена в виде реконструкции переднего или заднего отделов или полного восстановления тазового дна.
Для пластики цистоцеле используется трансобтураторный доступ с фиксацией свободных частей протеза за дистальную и проксимальную части сухожильной дуги фасции таза (arcus tendineus). Задняя стенка влагалища укрепляется протезом, проведенным через сакроспинальные связки. Располагаясь под фасцией, сетчатый протез дублирует контур влагалищной трубки, надежно устраняя выпадение, не меняя направление вектора физиологического смещения влагалища (рис. 18.15).
Преимущества данной методики в универсальности ее применения, включая рецидивные формы выпадения у ранее оперированных больных, пациенток с экстрагенитальной патологией. При этом операция может быть проведена в сочетании с гистерэктомией, ампутацией шейки матки или с сохранением матки.
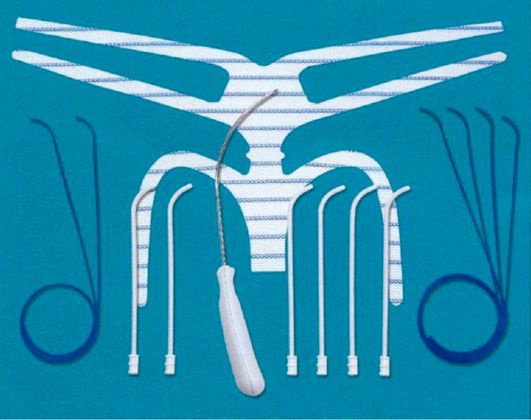
Рис. 18.14. Сетчатый протез Gynecare prolift

Рис. 18.15. Схема установки протеза: 1 - передняя часть протеза, установленная под мочевым пузырем; 2 - купол влагалища; 3 - задняя часть протеза, установленная над стенкой прямой кишки; 4, 5 - лоскуты протеза, выведенные через обтураторное отверстие в области паховых складок; 6 - в области ягодиц
18.1. Недержание мочи
Недержание мочи (непроизвольное мочеиспускание) - патологическое состояние, при котором утрачен волевой контроль акта мочеиспускания. Данная патология представляет собой социальную и медико-гигиеническую проблему. Недержание мочи - заболевание, которое возникает как в молодом, так и в старческом возрасте и не зависит от условий жизни, характера работы или этнической принадлежности пациентки. По данным европейской и американской статистики, около 45% женского населения в возрасте 40-60 лет в той или иной степени отмечают симптомы непроизвольной потери мочи. Согласно отечественным исследованиям, симптомы недержания мочи встречаются у 38,6% российских женщин.
Нормальное функционирование мочевого пузыря возможно только при сохранении иннервации и координированной работе тазового дна. При наполнении мочевого пузыря возрастает сопротивление в зоне внутреннего отверстия мочеиспускательного канала. Детрузор при этом остается расслабленным. Когда объем мочи достигает некоторой пороговой величины, от рецепторов растяжения в головной мозг поступают импульсы, запускающие мочеиспускательный рефлекс. При этом возникает рефлекторное сокращение детрузора. В головном мозге находится мочеиспускательный центр, связанный с мозжечком. Мозжечок координирует расслабление мышц тазового дна, а также амплитуду и частоту сокращений детрузора во время мочеиспускания. Сигнал из мочеиспускательного центра поступает в головной мозг и передается в соответствующий центр, расположенный
в крестцовых сегментах спинного мозга, а оттуда - к детрузору. Этот процесс контролируется корой головного мозга, оказывающей на центр мочеиспускания тормозные влияния.
Таким образом, процесс мочеиспускания в норме является произвольным актом. Полное опорожнение мочевого пузыря происходит за счет длительного сокращения детрузора при одновременном расслаблении тазового дна и мочеиспускательного канала.
На удержание мочи влияют различные внешние и внутренние факторы.
Внешние факторы - мышцы тазового дна, которые сокращаются при повышении внутрибрюшного давления, сжимая мочеиспускательный канал и предотвращая непроизвольное выделение мочи. При ослаблении висцеральной фасции таза и мышц тазового дна исчезает создаваемая ими опора для мочевого пузыря, появляется патологическая подвижность шейки мочевого пузыря и мочеиспускательного канала. Это приводит к недержанию мочи при напряжении.
Внутренние факторы - мышечная оболочка мочеиспускательного канала, сфинктеры мочевого пузыря и мочеиспускательного канала, складчатость слизистой оболочки, наличие α-адренорецепторов в мышечной оболочке мочеиспускательного канала. Недостаточность внутренних факторов возникает при пороках развития, дефиците эстрогенов и нарушениях иннервации, а также после травм и как осложнение некоторых урологических операций.
Различают несколько видов недержания мочи у женщин. Наиболее распространенные - стрессовое недержание мочи и нестабильность мочевого пузыря (гиперактивный мочевой пузырь).
Для диагностики и лечения наиболее трудны случаи со сложными (в сочетании с пролапсом половые органы) и комбинированными (сочетание нескольких видов недержания мочи) формами недержания мочи.
Стрессовое недержание мочи (недержание мочи при напряжении - НМПН) - неконтролируемая потеря мочи при физическом усилии (кашель, смех, натуживание, занятия спортом и т.п.), когда давление в мочевом пузыре превышает давление закрытия уретры. Стрессовое недержание может быть обусловлено дислокацией и ослаблением связочного аппарата неизмененного мочеиспускательного канала и уретровезикального сегмента, а также недостаточностью сфинктера уретры.
Клиническая картина. Основная жалоба - на непроизвольное истечение мочи при нагрузке без позыва на мочеиспускание. Интенсивность потери мочи зависит от степени поражения сфинктерного аппарата.
Диагностика состоит в установлении типа недержания мочи, выраженности патологического процесса, оценке функционального состояния нижних мочевыводящих путей, выявлении возможных причин возникновения недержания мочи и выборе метода коррекции. В период перименопаузы частота недержания мочи несколько возрастает.
Пациенток с недержанием мочи обследуют в три этапа.
1-й этап - клиническое обследование. Наиболее часто стрессовое недержание мочи встречается у больных с опущением и выпадением половых органов, поэтому больную следует осмотреть в гинекологическом кресле (воз-
можность выявить пролапс половых органов, оценить подвижность шейки мочевого пузыря при кашлевой пробе или натуживании, состояние кожных покровов промежности и слизистой оболочки влагалища); при выраженных формах недержания мочи кожные покровы промежности раздражены, ги-перемированы, иногда с участками мацерации.
При сборе анамнеза выясняют факторы риска: среди них - количество и течение родов (крупный плод, травмы промежности), большая физическая нагрузка, ожирение, варикозная болезнь, спланхноптоз, соматическая патология, сопровождающаяся повышением внутрибрюшного давления (хронический кашель, запор), предшествующие хирургические вмешательства на органах малого таза.
Лабораторные методы обследования включают клинический анализ мочи и посев мочи на микрофлору.
Больной рекомендуется вести дневник мочеиспускания в течение 3-5 дней, отмечая количество выделенной мочи за одно мочеиспускание, частоту мочеиспускания за сутки, все эпизоды недержания мочи, количество используемых прокладок и физическую активность. Такой дневник позволяет оценить мочеиспускание в привычной для больной обстановке.
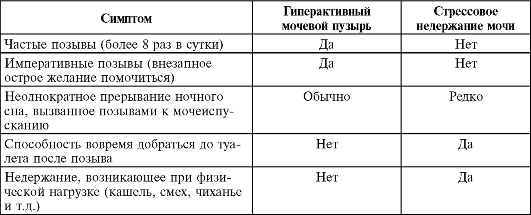
Для дифференциальной диагностики стрессового недержания мочи и гиперактивного мочевого пузыря необходимо использовать специализированный вопросник и таблицу рабочих диагнозов (табл. 18.1).
Таблица 18.1. Перечень рабочих диагнозов для дифференциальной диагностики
2-й этап - УЗИ; проводится не только для исключения или подтверждения наличия патологии половых органов, но и для исследования уретро-везикального сегмента, а также состояния уретры у больных со стрессовым недержанием мочи. Рекомендуется также УЗИ почек.
При абдоминальном сканировании оценивают объем, форму мочевого пузыря, количество остаточной мочи, исключают патологию мочевого пузыря (дивертикулы, камни, опухоли).
3-й этап - комбинированное уродинамическое исследование (КУДИ) - инструментальный метод исследования с помощью специальной аппаратуры, который позволяет диагностировать тип недержания мочи. Особенно КУДИ

Рис. 18.16. Вагинальные конусы и шары для укрепления тазового дна
показано при подозрении на комбинированные расстройства, когда необходимо определить преобладающий тип недержания мочи. Показаниями для обязательного КУДИ являются: отсутствие эффекта от проводимой терапии, рецидив недержания мочи после лечения, несовпадение клинических симптомов и результатов исследований. КУДИ позволяет выработать правильную лечебную тактику и избежать неоправданных хирургических вмешательств.
Лечение. Для лечения стрессового недержания мочи предложены многочисленные методы, которые объединены в группы: консервативные, медикаментозные, хирургические. Консервативные и медикаментозные методы:
- упражнения для укрепления мышц тазового дна;
- заместительная гормонотерапия в климактерическом периоде;
- применение α-симпатомиметиков;
- пессарии, вагинальные конусы, шары (рис. 18.16);
- съемные обтураторы уретры.
Хирургические методы. Из всех известных оперативных методик коррекции недержания мочи при напряжении наиболее эффективными оказались слинговые операции.
Слинговые (петлевые) операции заключаются в наложении петли вокруг шейки мочевого пузыря. При этом предпочтение отдается мало-инвазивным вмешательствам с использованием свободно располагающихся синтетических петель (TVT, TVT-O, TVT SECUR). Наиболее распространенной и мини-инвазивной слинговой операцией является трансобтураторная уретровезико-пексия свободной синтетической петлей (Transobturator vaginal tape - TVT-О). В ходе операции синтетическую петлю из пролена проводят из разреза передней стенки влагалища в зоне средней уретры через запи-
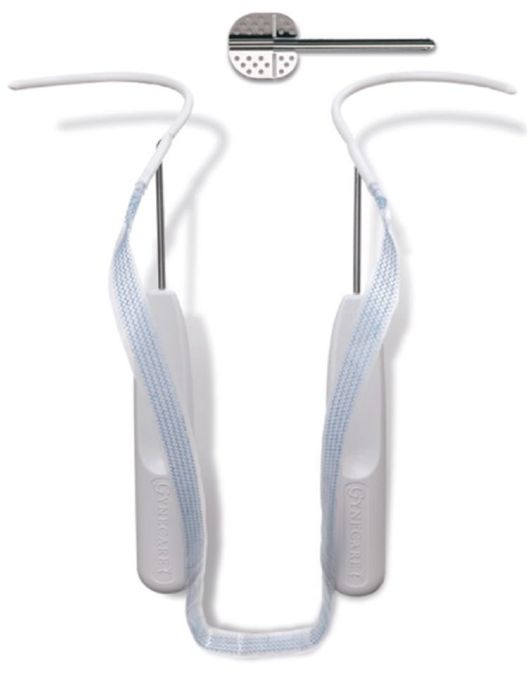
Рис. 18.17. Синтетическая петля для проведения TVT-О
рательное отверстие на внутреннюю поверхность бедра - ретроградно
(рис. 18.17, 18.18).
Периуретральные инъекции - малоинвазивный метод лечения недостаточности сфинктера мочевого пузыря, заключающийся во введении в ткани особых веществ, облегчающих закрытие мочеиспускательного канала при повышении внутрибрюшного давления (коллаген, аутожир, тефлон).
Консервативные методы лечения возможны при легкой степени недержания мочи или наличии противопоказаний к хирургическому методу.
Сложности в выборе метода лечения возникают при сочетании недержания мочи с опущением и выпадением половых органов. Пластика передней стенки влагалища как самостоятельный вид операции при цистоце-ле и стрессовом недержании мочи неэффективна; ее необходимо сочетать с одним из видов антистрессовых операций.
Выбор метода хирургического лечения при пролапсе матки зависит как от возраста пациентки, наличия и характера патологии внутренних половых органов (матки и ее придатков), так и от возможностей хирурга, выполняющего операцию. Могут быть осуществлены различные операции: влагалищная гистерэктомия, вагинальная экстраперитонеальная кольпопексия с использованием синтетических протезов, сакровагинопексия. Но все эти вмешательства необходимо сочетать с одним из видов слинговых (петлевых) операций.
Нестабильность детрузора, или гиперактивный мочевой пузырь, проявляется недержанием мочи. При этом у пациенток происходит непроизвольное отхождение мочи при императивном (безотлагательном) позыве на мочеиспускание. Характерными симптомами гиперактивного мочевого пузыря также являются учащенное мочеиспускание и никтурия.
Основной метод диагностики гиперактивного мочевого пузыря - уроди-намическое исследование.
Лечение гиперактивного мочевого пузыря проводится антихолинергиче-скими препаратами - оксибутинин (дриптан♠), толтеродин (детрузитол♠),
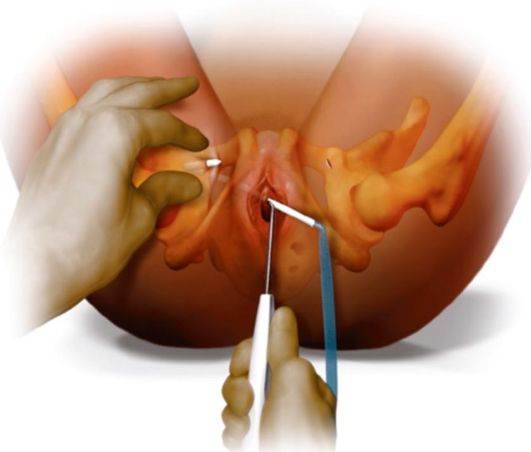
Рис. 18.18. Схема установки синтетической петли ТVТ-О
троспия хлорид (спазмекс♠), солифенацин (везикар♠), трициклическими антидепрессантами (имипрамин) и тренировкой пузыря. Всем пациенткам в постменопаузе одновременно проводится ЗГТ: свечи с эстриолом (местно) или препараты системного действия - в зависимости от возраста.
При безуспешных попытках консервативного лечения необходимо адекватное хирургическое вмешательство для ликвидации стрессового компонента.
Комбинированные формы недержания мочи (сочетание нестабильности де-трузора или его гиперрефлексии со стрессовым недержанием мочи) представляют сложности при выборе метода лечения. Нестабильность детрузора может быть выявлена также у больных в разные сроки после антистрессовых операций как новое расстройство мочеиспускания.
Контрольные вопросы
1. Какие факторы способствуют возникновению и прогрессированию пролапса половых органов?
2. Приведите классификацию опущения и выпадения половых органов.
3. При каких вариантах пролапса половых органов показаны консервативные методы лечения?
4. Перечислите наиболее часто используемые операции при лечении опущения и выпадения половых органов.
5. Физиология акта мочеиспускания.
6. Виды недержания мочи у женщин.
7. Каковы клинические особенности недержания мочи при напряжении и при гиперактивном мочевом пузыре?
8. Укажите методы диагностики причин недержания мочи.
9. Перечислите методы лечения стрессового недержания мочи.
10. Лечебная тактика при гиперактивном мочевом пузыре.