Урология : учебник / [С. Х. Аль-Шукри, В. Н. Ткачук] ; под ред. С. Х. Аль-Шукри и В. Н. Ткачука. - 2011. - 480 с. : ил.
|
|
|
|
Глава 7. НЕСПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ БОЛЕЗНИ МОЧЕПОЛОВЫХ ОРГАНОВ
7.1. ПИЕЛОНЕФРИТ
Эпидемиология. Пиелонефрит - самая частая болезнь, встречающаяся у человека, после острых респираторных инфекций. По данным аутопсии он выявляется почти у каждого десятого человека, не страдавшего при жизни почечными болезнями, однако на практике пиелонефрит обнаруживают в четыре раза реже, что связывают с трудностями диагностики и скудностью клинической симптоматики. При пиелонефрите воспалительный процесс поражает почечную паренхиму и чашечно-лоханочную систему, при этом преимущественно поражается межуточная ткань почки.
Женщины страдают пиелонефритом в пять раз чаще мужчин. Это объясняется тем, что у многих женщин первичные проявления болезни отмечаются уже в детском возрасте. Педиатры нередко считают пиелонефрит осложнением цистита, детского баланопостита и вульво-вагинита. Частота пиелонефрита у мужчин возрастает в пожилом и старческом возрасте в связи с возникновением и развитием ДГПЖ, рака предстательной железы, мочевого пузыря и других болезней, связанных с нарушением уродинамики.
Этиология и патогенез. Пиелонефрит возникает в связи с микроорганизмами, которые попадают в почку как из внешней среды, так и эндогенно. Следует помнить, что в возникновении болезни обычно участвуют две стороны: макро- и микроорганизм. Об этом свидетельствуют результаты исследований, выполненных в конце XIX в. В. И. Зем-блиновым, который в эксперименте на животных не смог получить воспалительную реакцию при инфицировании почки. Он доказал, что для развития воспалительной реакции в почке наряду с наличием патогенных микробов необходимо нарушение оттока мочи по мочеточнику. Повышение внутрилоханочного давления вызывает венозное полнокровие почки, нарушает капиллярный кровоток и создает тканевую гипоксию.
Этот механизм имеет место при всех урологических болезнях почки, связанных с нарушением оттока мочи. Препятствия для нормального оттока мочи могут быть как внешними, вызывающими сдавление мочеточников извне, так и находящимися внутри мочевых путей. Это наблюдается при мочевых камнях, новообразованиях мочевого пузыря, матки или предстательной железы, рубцовых изменениях мочеточника и мочеиспускательного канала и др.
Препятствие к оттоку мочи может быть не только механическим, но и функциональным, что часто наблюдается при пузырно-мочеточ-никовом рефлюксе, который возникает при остром цистите у девочек и молодых женщин, а в старших возрастных группах - у мужчин.
При микроциркуляторных расстройствах в почке (locus morbi) в ее паренхиму устремляются микроорганизмы, вызывающие воспалительную реакцию. В первую очередь это условно-патогенные микробы (кишечная и паракишечная палочки), а также бактерии группы протея, стафилококк, энтерококк и др.
Возможно инфицирование почек при выполнении различных инструментальных, диагностических и лечебных процедур, сопровождающихся повреждением или сдавливанием мочевых путей.
Основной путь инфицирования почки - гематогенный, однако возможен и уриногенный (результат пузырно-мочеточникового рефлюкса).
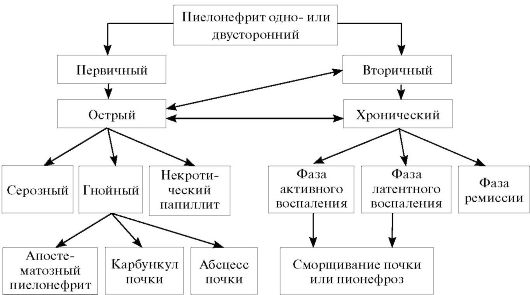
Рис. 7.1. Классификация пиелонефрита
Чаще всего имеет место гематогенный занос инфекции. Известно, что особо вирулентная инфекция, попавшая в почку, может инициировать воспаление и при отсутствии нарушения уродинамики.
Классификация. Единой, утвержденной ВОЗ, классификации пиелонефрита не существует. В клинической практике выделяют первичный и вторичный пиелонефрит. Первичный пиелонефрит - воспалительный процесс в почке, который не связан с нарушением проходимости мочевого тракта, его нередко называют неосложненным. Вторичный пиелонефрит именуют осложненным, ввиду того что, наряду с микробным воспалением, он сопровождается нарушением оттока мочи из почки. Это часто бывает при мочекаменной болезни, нефроптозе, опухолях и многих других болезнях почек и мочевыводящих путей.
По характеру течения воспалительного процесса в почках пиелонефрит подразделяют на острый и хронический. Выделяют одно- и двусторонний пиелонефрит (рис. 7.1).
Описаны и редкие формы острого пиелонефрита (эмфизематозный, ксантогранулематозный пиелонефрит), которые протекают как тяжелое септическое заболевание.
Патологическая анатомия. Вследствие патологического венозного полнокровия, гиперемии, отека межуточной ткани при остром пиелонефрите почка увеличивается в размерах и приобретает синюшный оттенок. Она становится напряженной, а окружающая ее клетчатка в результате лимфостаза - отечной.
Первые лейкоцитарные инфильтраты, характеризующие серозную фазу воспалительного процесса, формируются по ходу кровеносных сосудов межуточной ткани мозгового слоя почки. При обратном развитии болезни эти очаги замещаются фиброзной тканью, что может обусловливать появление рубцовых втяжений на поверхности почки.
В случае тяжелого течения болезни лейкоцитарные инфильтраты распространяются и на корковый слой. В ткани почки и на ее поверхности под фиброзной капсулой формируются гнойнички (апостемы). Они могут сливаться, образуя абсцесс. При остром воспалении возможно возникновение карбункула почки (нагноившегося инфаркта) при образовании в просвете магистрального внутрипочечного сосуда септического тромба.
Патологоанатомические изменения, происходящие при хроническом пиелонефрите, проявляются замещением рыхлой соединительной ткани почечной стромы на плотную рубцовую, которая создает множественные соединительнотканные втяжения на поверхности и способствует сморщиванию почки.
7.1.1. Острый пиелонефрит
Симптоматика и клиническое течение. Жалобы больных и особенности клинических симптомов пиелонефрита определяются патогенезом и характером течения болезни, тяжестью морфологических изменений в почке, возрастом и характеристикой защитных сил организма.
Начальная стадия заболевания - интерстициальный серозный пиелонефрит, который не сопровождается деструкцией почечной ткани. Почка при этой стадии заболевания полнокровна, увеличена в размерах за счет лимфостаза, напряжена. При переходе острого серозного пиелонефрита в стадию гнойного воспаления возникает деструкция почечной ткани.
Для острого пиелонефрита характерно тяжелое течение заболевания с высокой температурой тела и интенсивной болью в поясничной области. Температура достигает 39-40°С, может быть гектической и сопровождаться ознобом, который сменяется обильным потоотделением. Наблюдаются признаки интоксикации в виде головной боли, общей слабости, жажды, отсутствия аппетита, тахикардии. Возможны тошнота и рвота. Все это особенно ярко выражено при остром обструк-тивном (обычно калькулезном) пиелонефрите. Из-за обильного потоотделения уменьшается количество мочи, выделяемой за сутки. Из-за обилия лейкоцитов и бактерий моча мутная. Но при полной блокаде мочеточника патологических примесей в моче может не быть и тогда сохраняется ее прозрачность.
Для острого пиелонефрита, связанного с нарушением оттока мочи из почки, обычным является быстрый переход серозного воспаления в гнойное, это может произойти за 1-2 сут. В подобных случаях боль весьма интенсивна, носит постоянный характер, что отличает ее от почечной колики. При пальпации определяется ригидность мышц поясничной области на стороне болезни, может прощупываться увеличенная, болезненная почка. Болезненность в поясничной области бывает весьма выраженной и проявляется даже при легком надавливании в реберно-позвоночном углу, в соответствующей поясничной области.
При образовании гнойничков (апостем) преимущественно в коре почки (апостематозном пиелонефрите) болевые ощущения снижаются, но у больного наблюдается высокая гектическая температура тела с повторяющимся «потрясающим» ознобом и обильным потоотделением. Симптомы интоксикации (быстро нарастающая слабость, головная боль, тошнота, адинамия и др.) резко выражены. После озноба температура тела обычно снижается до субфебрильной и даже нормальной, наблюдается обильное потоотделение.
Характерных специфических жалоб или клинических симптомов, которые позволили бы с уверенностью отличить от апостематозного пиелонефрита карбункул или абсцесс почки, до последнего времени не описано. Однако развитие карбункула или абсцесса почки сопровождается еще более глубокой интоксикацией. Иногда больные с абсцессом почки принимают вынужденное положение с приведенной к животу ногой на стороне болезни.
Особенность развития гнойного пиелонефрита у лиц пожилого и старческого возраста - то, что по мере ослабления их иммунореактив-ности стирается яркость клинических проявлений болезни.
Диагностика и дифференциальная диагностика. Анамнез имеет большое значение в распознавании острого пиелонефрита. Врач должен уточнить симптомы заболевания (характер температурной реакции, наличие озноба и других симптомов болезни), а также перенесенные пациентом в последнее время гнойные заболевания (фурункулез, тонзиллит, травмы с нагноением и др.). Необходимо выяснить наличие в анамнезе других урологических заболеваний (нефроптоза, мочекаменной болезни, заболеваний предстательной железы и др.) и проводимые эндоскопические исследования.
При осмотре больного следует обращать внимание на бледность кожного покрова. Необходимо определить уровень артериального давления, которое в самом начале острого пиелонефрита может быть незначительно повышено, а при нарастании интоксикации снижено. При объективном обследовании обычно определяются напряжение мышц брюшной стенки, болезненность при пальпации в поясничной области и положительный симптом поколачивания (симптом Пастернацкого).
Лабораторное исследование мочи позволяет выявить лейкоцитурию, однако она может отсутствовать в первые дни у больных с необструк-тивным гематогенным пиелонефритом, когда воспалительный процесс локализуется преимущественно в корковом слое почки, а также при обструкции мочевыводящих путей.
При выявлении лейкоцитурии необходимо определить ее степень и наличие в моче активных лейкоцитов и клеток Штернгеймера-Мальбина. Обязательно определяют наличие в моче бактерий и степень бактериурии, при этом важно сочетать бактериологические и бактериоскопические методы выявления бактериурии. Необходимо определить и чувствительность выделенных микроорганизмов к антибактериальным препаратам.
Анализ крови при остром пиелонефрите демонстрирует увеличение СОЭ до 40-50 мм/ч и выше, лейкоцитоз с увеличением содержания палочкоядерных форм. С развитием гнойного пиелонефрита по мере
усиления интоксикации ухудшаются показатели красной крови, увеличивается уровень средних молекул и α2-микроглобулина. При подозрении на уросепсис проводят посев крови на стерильность.
Обзорная и экскреторная урография - самые популярные методики диагностики острого пиелонефрита, одновременно дающие ясное представление о функции каждой почки в отдельности и об изменениях чашечно-лоханочной системы почки, обусловленных нарушением оттока мочи или гнойным процессом.
На обзорной урограмме при остром пиелонефрите можно видеть сколиоз в поясничном отделе позвоночника в сторону больной почки. Контур поясничной мышцы при этом может быть сглажен, а тень почки увеличена. Особенно это бывает выражено при гнойных формах, в том числе обусловленных обструкцией мочевых путей. Обнаружение камня в почке или мочеточнике имеет исключительное значение для определения лечебной тактики.
У больных с острым пиелонефритом на экскреторных урограммах, сделанных на высоте вдоха и выдоха, заметно ограничение дыхательной подвижности больной почки. Контрастирование ее чашеч-но-лоханочной системы может запаздывать относительно здоровой, а изображение чашеч-но-лоханочной системы может быть менее ярким и четким (рис. 7.2).
Правосторонний пиелонефрит. При частичной обструкции тень лоханки и мочеточника над препятствием расширена. При карбункуле или абсцессе почки возможна деформация чашечно-лоха-ночной системы.
Однако следует помнить, что рентгенологическая симптоматика при начальной стадии (серозное воспаление) острого необструктивно-го пиелонефрита выражена слабо. Только при перехо-
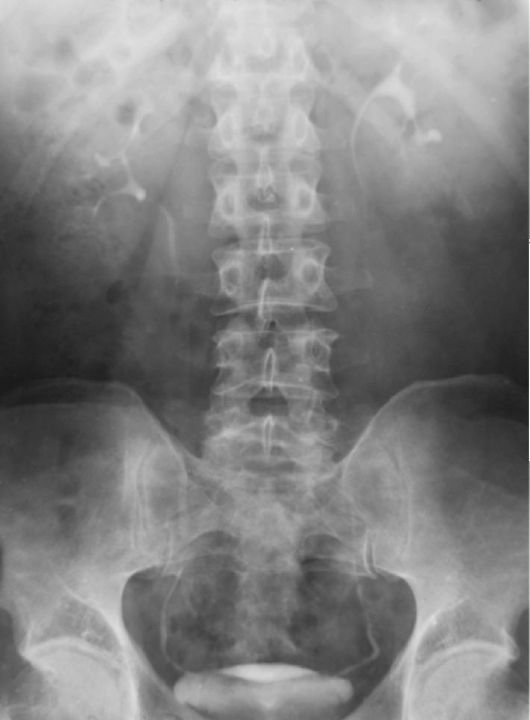
Рис. 7.2. Экскреторная урограмма через 25 мин после введения рентгеноконт-растного вещества
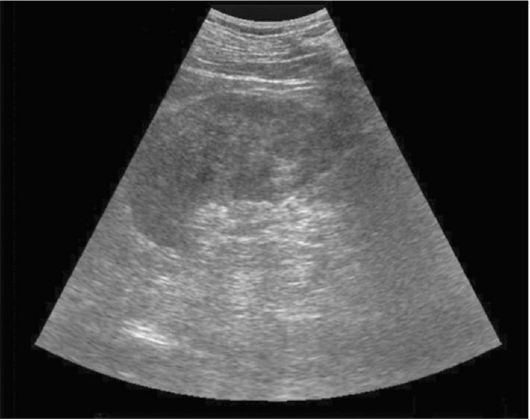
Рис. 7.3. Сонограмма левой почки. Острый гнойный пиелонефрит. В паренхиме почки определяется участок с неоднородной эхоструктурой
де воспалительного процесса в стадию гнойного воспаления рентгенологическая симптоматика приобретает характерные изменения.
В настоящее время среди методов диагностики острого пиелонефрита важное место занимает ультразвуковое сканирование почек, особенно при II стадии развития воспалительного процесса. По мере развития воспаления и нарастания отека почечной ткани эхогенность паренхимы почки увеличивается и лучше дифференцируется ее корковый слой и пирамиды, а также отмечается ограничение подвижности почки при дыхании. Для карбункула почки характерны выбухание ее внешнего контура и отсутствие дифференциации между корковым и мозговым слоями. При формировании абсцесса в его центре видны гипоэхоген-ные структуры (рис. 7.3). При вторичном остром пиелонефрите можно выявить изменения, характерные для первичного заболевания почки.
Радиоренография, не отвечая на вопрос о причине болезни, показывает нарушение секреторной и экскреторной функций почки. Эти нарушения бывают особенно выражены при обструктивном пиелонефрите.
Дефект накопления радиофармпрепарата в паренхиме почки на сцинтиграмме позволяет заподозрить карбункул или абсцесс.
Дифференциальную диагностику острого пиелонефрита (это особенно актуально при гнойных формах) проводят при острых инфекционных болезнях (тиф, малярия, грипп) и острых хирургических болезнях живота (холецистит, панкреатит, аппендицит). Важную роль в проведении дифференциальной диагностики играет спиральная компьютерная томография (СКТ).
Лечение. Характер лечения больных с острым пиелонефритом определяется его патогенезом и особенностями клинического течения. При первичном серозном пиелонефрите показано консервативное лечение. Действие назначаемых лекарственных средств должно быть направлено на восстановление защитных сил больного, патогенез болезни и подавление роста и размножения выявленной микрофлоры.
Больному с острым пиелонефритом показана срочная госпитализация в урологическое отделение, где ему будет выполнен весь комплекс диагностических и лечебных процедур. Показаны постельный режим, обильное питье, пища, богатая углеводами, кисломолочные продукты.
Принципиально важно, что при вторичном пиелонефрите лечение необходимо начинать с восстановления оттока мочи из почки. В зависимости от причины окклюзии отток мочи восстанавливают разными методами. При камне мочеточника небольших размеров и только в ранние сроки острого пиелонефрита для восстановления оттока мочи можно предпринять катетеризацию мочеточника. Если катетеризация мочеточника не удалась, а также при остром пиелонефрите, который продолжается более 3 суток, выполняют экстренное оперативное вмешательство - чрескожную пункцию почки под контролем ультразвука (чрескожную пункционную нефростомию) или уретеролитотомию с дренированием чашечно-лоханочной системы почки. Иногда катетеризацию почки выполняют с использованием самоудерживающегося мочеточникового катетера (стента), что позволяет купировать атаку пиелонефрита, а в последующем провести дистанционную литотрип-сию или другие методы лечения нефролитиаза (извлечение камня специальным инструментом и др.).
Для усиления иммунорезистентности показано назначение витаминов С, В6, Е, а также метилурацила. К средствам патогенетического воздействия относятся трентал, венорутон и другие подобные им средства. Хорошо зарекомендовал себя при комплексном лечении больных с пиелонефритом простатилен - препарат, обладающий выраженными иммуномодулирующими свойствами и способностью восстанавливать микроциркуляцию.
Подбирая антибиотики, следует отдавать предпочтение современным препаратам широкого спектра действия. Важно, чтобы они в неизмененном виде проходили через почки и не были токсичны. Этим требованиям отвечают, в частности, цифран, цефазолин, ципрофлок-сацин, аугментин, амоксиклав. В последние годы предпочтение отдают парентеральным и пероральным фторхинолонам, которые эффективны по отношению к возбудителям пиелонефрита.
Вместе с антибиотиками с успехом могут быть использованы препараты налидиксовой кислоты (5-НОК, нитроксолин), нитрофураны (фурагин, фурадонин), растворимые сульфаниламиды (бисептол и др.).
Лекарственное лечение в послеоперационном периоде у больных с острым вторичным пиелонефритом должно проводиться по тем же принципам, что и при остром первичном пиелонефрите. Для преду-
преждения возможных послеоперационных осложнений и сокращения продолжительности восстановительного периода необходимо назначение лечебного массажа, лечебной физкультуры и физиотерапевтических процедур.
В случае выявления острого гнойного пиелонефрита, вне зависимости от конкретной морфологической формы (апостематозный пиелонефрит, абсцесс или карбункул), необходимо срочное оперативное лечение. Минимальный объем операции при апостематозном пиелонефрите - декапсуляция почки (рассечение и выворачивание фиброзной капсулы) и нефростомия (дренирование почечной лоханки).
При общем тяжелом состоянии больного вследствие сплошного вовлечения почки в воспалительный процесс и развития уросепсиса показана нефрэктомия. В подобных случаях необходимо иметь ясное представление о функции противоположной почки.
При карбункуле и абсцессе почки, если позволяет общее состояние больного и есть основания надеяться на восстановление ее функции, показано выполнение органосохраняющих операций. Они заключаются в декапсуляции почки, крестообразном рассечении гнойника. Обязательно дренирование гнойной полости, а при нарушенном оттоке мочи из лоханки - ее дренирование.
С учетом тяжести общего состояния больных с гнойным пиелонефритом в послеоперационном периоде показано наблюдение за ними в отделении (палате) интенсивной терапии. Лечение таких больных необходимо дополнить назначением иммуномодуляторов и спазмолитиков. Для дезинтоксикации внутривенно вводят солевые растворы и диуретики под контролем баланса электролитов.
Прогноз. При остром первичном пиелонефрите прогноз благоприятен, но если заболевание переходит в хроническую форму, то при развитии осложнений (хроническая почечная недостаточность, нефрогенная артериальная гипертензия и др.) прогноз становится неблагоприятным.
7.1.2. Острый пиелонефрит беременных
Патогенез. В клинической практике принято отдельно рассматривать острый пиелонефрит беременных. Это - не особая форма болезни, а типичный острый вторичный пиелонефрит. Его выделяют, чтобы подчеркнуть физиологический характер условий, способствующих развитию болезни (обычно во второй половине беременности). При этом в первую очередь обращают внимание на снижение тону-
са верхних мочевых путей вследствие изменения баланса женских половых гормонов во время беременности. Специальную роль среди факторов, способствующих развитию острого пиелонефрита у беременных, отводят давлению беременной матки на мочеточник (обычно правый вследствие особенностей положения матки) и так называемой бессимптомной бактериурии. Нередко беременные, заболевшие острым пиелонефритом, указывают на заболевание в прошлом острым циститом.
Клиническое течение. Клиническая картина острого пиелонефрита у небеременных такая же, что и у беременных. Однако течение заболевания при беременности более тяжелое. Критические сроки развития острого пиелонефрита у беременных - II и III триместры.
Диагностика. Клиническая симптоматика у беременных не имеет особенностей, и диагностика этого заболевания обычна. Лабораторные исследования показывают характерное увеличение количества лейкоцитов в крови и СОЭ, а также лейкоцитурию и бактериурию.
При подозрении на наличие у беременной острого пиелонефрита необходимо срочное УЗИ почек. Ультразвуковая симптоматика острого пиелонефрита у беременных проявляется ореолом разрежения вокруг почки, ограничением ее подвижности, увеличением почки, снижением эхогенности паренхимы.
Применение рентгенологических методов распознавания острого пиелонефрита у беременных ограничено. Известно, что при облучении от 0,16 до 4,0 рад (средняя доза 1,0 рад) почти в два раза возрастает опасность развития у плода лейкемии и более чем в три раза - риск развития злокачественных новообразований у новорожденных. Поэтому такой метод рентгенодиагностики острого пиелонефрита, как экскреторная урография, многие авторы используют у беременных лишь в исключительных случаях, при крайне тяжелых формах острого пиелонефрита, когда по медицинским показаниям беременность будет прервана.
Лечение беременных, страдающих острым пиелонефритом, должно проводиться только в условиях стационара. Лечение должно начинаться с восстановления оттока мочи из почечной лоханки. Применяют позиционную дренирующую терапию, для чего придают беременной положение на здоровом боку с приподнятым ножным концом кровати. Если же отток мочи не восстанавливается, то в дальнейшем при отсутствии эффекта показана катетеризация почечной лоханки или установление стента. Параллельно назначают антимикробные препараты (табл. 7.1). При отсутствии положительной динамики показано
оперативное лечение: нефроили пиелостомия. Дренаж из почки удаляют через 1-1,5 мес после родов.
Таблица 7.1. Токсичность антимикробных препаратов при беременности
(Пытель Ю. А., Лоран О. Б., 1996)
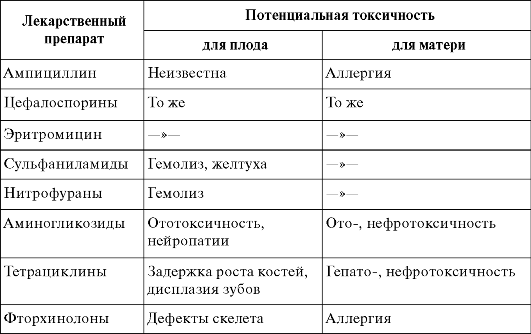
При проведении антибиотикотерапии у беременных необходимо учитывать токсическое влияние лекарственных препаратов на организм матери и плода (см. табл. 7.1).
Прерывание беременности при остром пиелонефрите выполняют редко. Показания к прерыванию беременности: острая почечная и печеночная недостаточность у матери, острая гипоксия плода или его внутриутробная гибель.
Профилактика острого пиелонефрита у беременных основывается на своевременном выявлении и правильном лечении предшествующего хронического пиелонефрита.
Прогноз. При остром пиелонефрите беременных прогноз обычно благоприятный.
7.1.3. Хронический пиелонефрит
Симптоматика и клиническое течение. Клиническое течение хронического пиелонефрита отличается упорным течением и склонностью
к обострениям. В фазе ремиссии симптомы болезни отсутствуют. При активном воспалении налицо картина острого пиелонефрита со всеми присущими ему симптомами. Обострению хронического пиелонефрита могут способствовать охлаждение и изменение климатических условий проживания, повышенные физические и даже психические нагрузки и нарушение уродинамики.
По мере развития болезни и усугубления морфологических изменений в почке становится возможным появление клинических симптомов и вне обострения болезни. Их можно разделить на общие и местные. К местным относятся ощущение тяжести или тупой боли в поясничной области и помутнение мочи. Среди общих симптомов выделяется все более заметная для больного слабость и утомляемость, головная боль, сухость во рту, снижение работоспособности, эпизодическое возникновение субфебрилитета, побледнение кожного покрова, уменьшение относительной плотности мочи.
С течением времени функционирующая паренхима почки замещается соединительной тканью, и это становится условием сморщивания почки. В случае двусторонней локализации патологического процесса нарушается суммарная функция почек и, в конце концов, больные погибают от уремии.
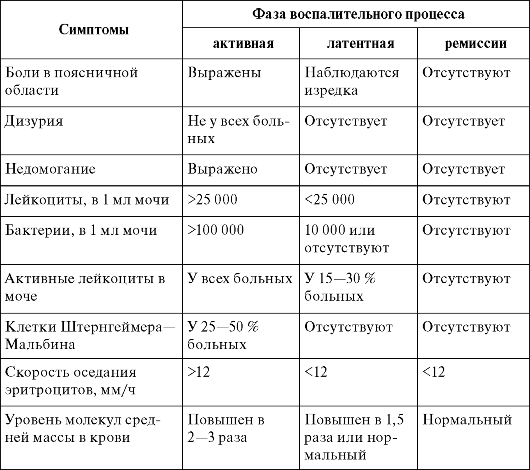
По активности воспалительного процесса в почке хронический пиелонефрит подразделяют на три фазы: фазу активного воспалительного процесса, фазу латентного воспалительного процесса и фазу ремиссии. Каждая из этих фаз характеризуется выраженностью клинических симптомов болезни и лабораторными показателями. При латентной фазе воспаления клинические симптомы заболевания отсутствуют, и лишь нахождение в моче большого количества лейкоцитов с обнаружением среди них активных лейкоцитов свидетельствует о наличии пиелонефрита. При активной фазе хронического пиелонефрита наблюдается субфебрилитет, а иногда и более высокая температура тела, недомогание, повышенная утомляемость, боли в поясничной области, ознобы, лейкоцитурия свыше 25 000 в 1 мл мочи, бактериурия свыше 100 000 и более в 1 мл мочи, наличие активных лейкоцитов и клеток Штернгеймера-Мальбина, повышение в крови количества средних молекул в два-три раза, увеличение СОЭ. Фазу ремиссии иногда называют фазой клинического выздоровления, при которой жалобы отсутствуют, а лабораторные показатели находятся в пределах нормы. Характеристика клинического течения хронического пиелонефрита по данным НИИ урологии Минздрава России приведена в табл. 7.2.
Таблица 7.2. Характеристика клинического течения хронического пиелонефрита
Диагностика. Почти у половины больных хронический пиелонефрит протекает без выраженных урологических симптомов. В подобных случаях для правильной диагностики болезни особую значимость приобретает тщательно собранный анамнез, позволяющий установить наличие первичных болезней или аномалий мочеполовых органов, гнойных очагов в организме или недавно перенесенных острых инфекционных болезней.
Среди всех лабораторных исследований, направленных на выявление хронического пиелонефрита, приоритет отдается анализам мочи. Если обычная микроскопия ее осадка не выявляет повышенного количества лейкоцитов, то необходимо выполнение исследований для обнаружения скрытой лейкоцитурии: проба Каковского-Аддиса (количество лейкоцитов в суточной моче), проба Амбурже (количество лейкоцитов,
выделяющихся за 1 мин), проба Альмейды-Нечипоренко (количество лейкоцитов в 1 мл свежевыпущенной мочи). Не менее существенно для выявления хронического пиелонефрита и определение степени бакте-риурии. Присутствие в 1 мл мочи не менее 105 колониеобразующих единиц (КОЕ) микроорганизмов подтверждает пиелонефрит.
При бессимптомном течении хронического пиелонефрита для его выявления по специальным показаниям могут применяться провокационные тесты (преднизолоновый или пирогеналовый). Обоснование наличия хронического пиелонефрита будет более убедительным, если после провокации обнаружится лейкоцитурия. Некоторую диагностическую ценность имеют снижение относительной плотности мочи, уменьшение скорости канальцевой секреции и реабсорбции, поскольку при хроническом пиелонефрите прежде всего нарушается функция канальцев.
До сих пор не описаны рентгенологические симптомы, характерные для начального этапа развития хронического пиелонефрита. При длительно существующем хроническом пиелонефрите на обзорной урограмме можно отметить уменьшение размеров и повышение плотности тени почки, вызванные рубцовыми изменениями ее паренхимы.
Как и при ряде других заболеваний, при пиелонефрите в почке одновременно происходят два процесса: разрушение и рубцевание. В зависимости от преобладания одного из процессов на выделительных урограммах чашки могут быть раздвинуты, а шейки их сужены (преобладание процессов инфильтрации), или наоборот - чашки приобретают булавовидную форму и сближаются (преобладание процессов рубцевания). На отсроченных урограммах можно видеть задержку выведения рентгеноконтрастного вещества из больной почки.
Если на выделительной урограмме пациента с хроническим пиелонефритом соединить чашки больной почки, то может получиться ломаная линия, между тем как в норме она должна быть выпуклой, параллельной наружному контуру почки. Это симптом Ходсона, который обнаруживают примерно у каждого третьего больного с хроническим пиелонефритом.
Уменьшение количества функционирующей паренхимы у больных с хроническим пиелонефритом можно оценить по процентному отношению площади чашечно-лоханочной системы к площади всей почки. Если этот показатель выше 40 %, значит, есть основание говорить о хроническом пиелонефрите.
Характерные артериографические признаки хронического пиелонефрита - уменьшение числа и даже полное исчезновение мелких сегментарных артерий, уменьшение длины и коническое сужение к пери-
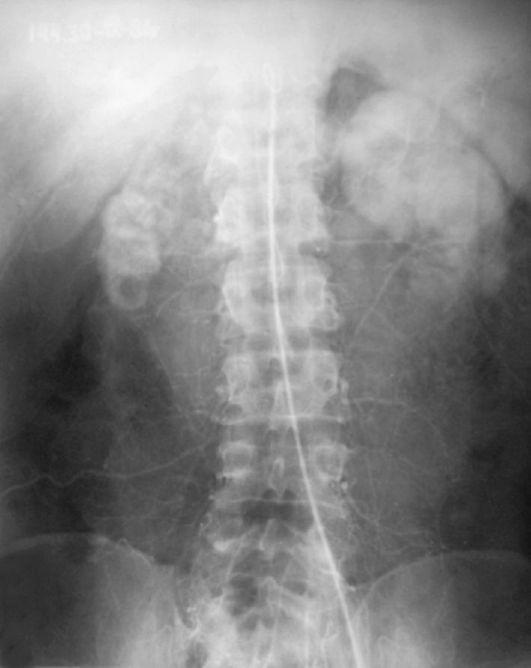
Рис. 7.4. Аортограмма. Хронический пиелонефрит. Сморщивание правой почки
ферии крупных сегментарных артерий, которые «теряют» свои ветви («обгорелое дерево»). По мере усугубления процесса сморщивания почки тень ее на нефрограмме становится меньше, снижается и количество сосудов почки (рис. 7.4).
Радионуклидная диагностика не дает точного ответа на вопрос о наличии или отсутствии хронического пиелонефрита. В то же время радио-ренография позволяет оценить секреторную функцию канальцев и функцию выведения мочи каждой почкой отдельно и охарактеризовать эти процессы в динамике наблюдения за больным. При сцинтигра-фии иногда выявляется дефект накопления радиофармпрепарата соответственно локализации рубцово-склеротических изменений в почке. В последнем случае необходима дифференциальная диагностика с новообразованием почки.
Дифференциальная диагностика. Дифференциальную диагностику хронического пиелонефрита, кроме новообразования почки, необходимо проводить с гипоплазией, туберкулезом, гломерулонефритом, амилоидозом почки.
При сморщивании почки необходима дифференциальная диагностика с гипоплазией почки, для чего выполняют рентгенологическое исследование. На рентгенограммах при гипоплазии почки определяют миниатюрные лоханку и чашки, но без признаков их деформации, контуры маленькой почки ровные, тогда как при сморщивании почки выявляют ее неровные контуры, деформацию лоханки и чашек, изменение ренально-кортикального индекса, значительное снижение функции почки, а на ангиограммах - уменьшение количества сосудов и симптом «обгорелого дерева».
Хронический гломерулонефрит отличается от хронического пиелонефрита преобладанием в моче эритроцитов над лейкоцитами, наличи-
ем цилиндрурии и гломерулярным типом протеинурии. При туберкулезе почки в моче обнаруживают микобактерии туберкулеза, а на рентгенограммах находят характерные для туберкулеза почки признаки. Лечение должно предусматривать:
- устранение причин, вызывающих нарушение оттока мочи или почечного кровообращения;
- проведение этиотропной антибактериальной терапии;
- назначение иммунокорригирующих средств.
Для восстановления оттока мочи проводят оперативные вмешательства в зависимости от «первичного» заболевания - нефролитиаза, ДГПЖ, нефроптоза, гидронефроза и др.
Антибиотики и химиотерапевтические средства назначают с учетом чувствительности микрофлоры мочи к антибактериальным препаратам. Для лечения применяют полусинтетические пенициллины, цефалоспо-рины, аминогликозиды, тетрациклины, макролиды, фторхинолоны, а также химиопрепараты. Дозы препаратов и длительность лечения больных с хроническим пиелонефритом зависят от фазы активности воспалительного процесса и функционального состояния почки. Один из принципов лечения больных с хроническим пиелонефритом - частая смена антибактериальных средств из-за быстрого развития устойчивости к ним возбудителей заболевания.
Прогноз при хроническом пиелонефрите зависит от длительности заболевания и становится неблагоприятным при развитии хронической почечной недостаточности и нефрогенной артериальной гипертензии.
7.2. НЕКРОТИЧЕСКИЙ ПАПИЛЛИТ
Это заболевание (некроз почечных сосочков) - результат ишемии мальпигиевых пирамид вследствие массивной эмболии сосудов мозгового слоя высокопатогенными микроорганизмами или сдавле-ния воспалительным инфильтратом при обострении пиелонефрита. Клинически проявляется макрогематурией. Если отторгнувшиеся некротические ткани перекрывают просвет мочеточника, возможны приступы почечной колики.
Возникновению и развитию некротического папиллита способствуют сахарный диабет, атеросклероз, злоупотребление анальгетиками.
Специфический признак, позволяющий точно установить диагноз, - обнаружение в моче омертвевшего сосочка. Некроз почечных сосочков подтверждается и характерными рентгенологическими симптомами: изъеденным контуром сосочков и малых чашек, округлыми
тенями в области ороговевшего сосочка и дефектом наполнения, если сосочек не потерял связи с пирамидой. Характерно также выделение с мочой тканевых белков почки.
Дифференциальную диагностику некротического папиллита необходимо проводить с туберкулезом почечного сосочка.
Лечение больных с некротическим папиллитом аналогично таковому при остром первичном пиелонефрите. При не поддающейся гемостатическому лечению гематурии, которая приобретает угрожающий характер, показана нефрэктомия.
7.3. ПАРАНЕФРИТ
Этиология и патогенез. Паранефрит - воспаление околопочечной жировой клетчатки. Нередко болезнь возникает после травмы или охлаждения поясничной области или гематогенного проникновения в околопочечную клетчатку микрофлоры из гнойных очагов в других органах (абсцесса, фурункула, ангины и др.). Это первичный паранефрит. При переходе инфекции на паранефрий, в том числе при прорыве гнойника из соседних органов (почки, печени, червеобразного отростка и др.), возникает вторичный паранефрит.
По локализации очага воспаления относительно поверхности почки различают передний, задний, верхний, нижний и тотальный паранефрит. При ранней диагностике и адекватном консервативном лечении возможно обратное развитие воспаления околопочечной клетчатки. В противном случае наступает ее гнойное расплавление. При гнойном расплавлении фасциальных перемычек развивается забрюшинная флегмона. Отсюда возможно распространение гноя на соседние органы, в частности в полость брюшины или плевры, кишку, мочевой пузырь и др.
Симптоматика и клиническое течение. Выделяют острый и хронический паранефрит. Острый паранефрит начинается с повышения температуры тела до 39-40°С, что сопровождается признаками тяжелой интоксикации. Через 3-4 дня к этому присоединяется боль в поясничной области на стороне развивающегося гнойника. При осмотре пациента с паранефритом можно заметить сглаженность поясничной области, вынужденное положение тела с приведенным к животу бедром на больной стороне. Вследствие вовлечения в воспалительный процесс поясничной мышцы становится резко болезненной даже попытка разогнуть согнутую ногу.
При хроническом течении паранефрита происходит постепенное замещение околопочечной жировой ткани соединительной или фиб-
розно-жировой. И в том, и в другом случае вокруг почки образуется очень плотный панцирь (панцирный паранефрит). Жалобы при хроническом паранефрите очень скудные. Пациенты могут сообщать об умеренной боли в поясничной области. Клинически заметно ограничение подвижности поясничного отдела позвоночника. При пальпации живота и поясницы можно обнаружить плотное бугристое образование.
Диагностика. Для распознавания паранефрита необходимо учитывать и клиническую картину болезни, и результаты урографии. При этом можно обнаружить на урограммах сколиоз поясничного отдела позвоночника и отсутствие контура поясничной мышцы. На выделительных урограммах дыхательные движения почки на стороне паранефрита отсутствуют или резко ограничены. УЗИ при остром гнойном паранефрите может выявить очаги гнойного расплавления жировой клетчатки.
Дифференциальная диагностика. Если заболевание сопровождается наличием плотного бугристого образования, определяемого в поясничной области, то его следует дифференцировать от опухоли почки.
Лечение. Острый паранефрит в ранней стадии излечивается консервативно. Назначают антибиотики, сульфаниламиды, средства, восстанавливающие микроциркуляцию, витамины, иммуномодуляторы, физиотерапевтические процедуры. При неэффективности консервативного лечения и подозрении на нагноение необходима операция, заключающаяся в люмботомии, вскрытии паранефрального абсцесса и ревизии всех гнойников, всей околопочечной клетчатки и хорошем дренировании ее трубками и тампонами.
Лечение больных с хроническим паранефритом консервативное, акцент делают на рассасывающие средства (стекловидное тело, лида-зу и др.) и физиотерапевтические процедуры (диатермию, грязевые и озокеритовые аппликации).
Прогноз при остром паранефрите обычно благоприятный.
7.4. ПИОНЕФРОЗ
Этиология и патогенез. Пионефроз - тонкостенная полость (емкость), в которую превращается почка в результате гнойного расплавления ее паренхимы при длительном течении хронического обструктивного (чаще туберкулезного и калькулезного) пиелонефрита. При этом стенка лоханки, будучи инфильтрованной, наоборот, утолщается. Пионефроз почти всегда сопровождается склерозирующим паранефритом.
Клиническое течение. Пациенты с пионефрозом жалуются на тянущую боль в соответствующей поясничной области, недомогание, ухудшение аппетита, иногда повышение температуры тела. Моча бывает мутной, с большим количеством гнойных хлопьев. При ухудшении оттока из больной почки моча светлеет. Это сопровождается усилением боли в поясничной области и повышением температуры тела.
Диагностика. Пионефроз выявляется при физикальном, инструментальном и рентгенологическом обследовании. Обычно пальпация живота умеренно болезненна в подреберье и в поясничной области. При этом прощупывается увеличенная гладкая и плотная почка, она малоподвижна.
При цистоскопии у больных с открытым пионефрозом из устья одноименного мочеточника выделяется густой, как паста, гной, у пациентов с закрытым пионефрозом выделение гноя отсутствует. Но в обоих случаях больная почка не выделяет индигокармин при хромо-цистоскопии.
На обзорной урограмме контур поясничной мышцы на стороне пионефроза бывает нечетким, а тень почки - увеличенной и плотной. Рентгеноконтрастное вещество такая почка не выделяет, хотя на снимках через 2-3 ч после его введения иногда можно видеть слабое контрастирование отдельных резко расширенных чашек.
Поскольку пионефроз - болезнь одной почки, это облегчает дифференциальную диагностику с поликистозом. От рака и простой кисты почки его нетрудно отличить по результатам цистоскопии и урографии, характеру жалоб и данным анамнеза.
Лечение. При пионефрозе лечение только оперативное. Выполняют нефрэктомию, ослабленным больным сначала делают чрескожную пункционную нефростомию, а после улучшения состояния - нефр-эктомию.
Прогноз. При своевременно начатом лечении прогноз для жизни благоприятный в случае удовлетворительной функции противоположной почки.
7.5. ЗАБРЮШИННЫЙ ФИБРОЗ
(БОЛЕЗНЬ ОРМОНДА)
Этиология и патогенез. Забрюшинный фиброз (идиопатический ретроперитонеальный фиброз, пластический периуретерит, фиброзный стенозирующий периуретерит, болезнь Ормонда и др.) - хроническое неспецифическое воспаление забрюшинной клетчатки. При этом
мочеточники сдавливаются образующейся плотной фиброзной тканью. В результате нарушается двигательная функция мочеточников и возникают условия для развития гидронефроза и хронической почечной недостаточности.
Наиболее частая локализация патологических изменений забрю-шинной клетчатки и сдавления мочеточников (обычно обоих) - уровень IV-V поясничных позвонков, хотя они могут быть и в любом другом месте по ходу мочеточников от лоханочно-мочеточникового соустья до входа в малый таз (верхние две трети). Возможно вовлечение в процесс аорты и нижней полой вены.
Причины и механизм развития забрюшинного фиброза до настоящего времени не совсем раскрыты.
При гистологическом исследовании забрюшинной клетчатки у пациентов с болезнью Ормонда выявляется неспецифическое хрони-че ское воспаление.
Симптоматика и клиническое течение. Симптоматика не имеет типичных проявлений. Пациенты жалуются на тупые боли в области поясницы. В третьей фазе болезни (склерозе фиброзной ткани) при двустороннем поражении из-за нарушения оттока мочи из обеих почек и развития уретерогидронефроза присоединяются симптомы хронической почечной недостаточности.
Диагностика. Для диагностики болезни Ормонда выполняют экскреторную урографию, а при резко сниженной функции почки - ретроградную уретеропиелографию или чрескожную антеградную пие-лоуретерографию. На снимках видны расширение чашек и лоханки, расширение и медиальное смещение мочеточников.
Лечение больных с забрюшинным фиброзом зависит от степени нарушения оттока мочи, локализации и распространенности процесса. Чаще всего выполняют уретеролиз с перемещением мочеточников в брюшную полость, а иногда и замещение мочеточников сегментом тонкой кишки. Только в ранних стадиях проводят консервативное подавление развития фиброзной ткани. Применяют и рассасывающие средства - лидазу и алоэ.
Прогноз при своевременном лечении благоприятный, однако возможен рецидив.
7.6. ЦИСТИТ
Эпидемиология. Цистит - одно из наиболее распространенных урологических заболеваний. Чаще заболевают женщины, что связано
с анатомо-морфологическими и гормональными особенностями их организма.
Этиология и патогенез. Различают циститы инфекционной и неинфекционной природы. Неинфекционные циститы встречаются значительно реже.
При циститах инфекционной природы возбудителями являются кишечная палочка (70-80 %), стафилококк, энтерококк и стрептококки других видов, протей, иногда газопродуцирующие микроорганизмы. В моче при цистите инфекционной природы могут быть обнаружены мицелии грибов рода Candida или друзы актиномицетов, влагалищные трихомонады. С каждым годом возрастает частота циститов, которые вызывают хламидии, микоплазмы и вирусы (герпес).
Возбудителями специфических циститов являются туберкулезные микобактерии, изредка - бледная трепонема.
При инфекционных циститах возможны следующие пути проникновения микроорганизмов в мочевой пузырь: восходящий, нисходящий, гематогенный, лимфогенный и контактный. Наиболее часто микроорганизмы проникают в мочевой пузырь восходящим путем по уретре.
Слизистая оболочка мочевого пузыря обладает значительной устойчивостью к инфекции, поэтому одного его инфицирования недостаточно для развития цистита. В развитии цистита помимо инфекции важную роль играют дополнительные предрасполагающие факторы. К ним относят снижение резистентности организма, обусловленное переохлаждением, переутомлением, авитаминозами, истощением, перенесенными заболеваниями, вторичным иммунодефицитом, гормональными нарушениями, оперативными вмешательствами. Весьма существенное значение имеет нарушение оттока мочи из мочевого пузыря у больных с ДГПЖ, стриктурой уретры, камнем мочевого пузыря, дисфункциями мочевого пузыря. Предрасполагающим моментом служит нарушение кровообращения в стенке мочевого пузыря или малом тазу.
Более частое возникновение циститов у женщин связано с близостью анального отверстия, влагалища и уретры, а также с тем, что короткая и широкая уретра приводит к относительно более легкому проникновению бактерий, находящихся во влагалищном секрете или попадающих с калом из прямой кишки в уретру и затем в мочевой пузырь.
Сухость и атрофия слизистых оболочек влагалища и уретры, часто возникающие у женщин в постменопаузе в результате снижения уровня эстрогенов в крови, увеличивают риск возникновения инфекции мочевого пузыря.
Циститы неинфекционного происхождения возникают при введении в мочевой пузырь концентрированного раствора химического вещества (химический цистит), при лучевой терапии опухолей органов таза (лучевой цистит), при раздражении слизистой оболочки мочевого пузыря лекарственными средствами при их длительном применении в больших дозах (при химиотерапии), при повреждении слизистой оболочки мочевого пузыря инородным телом, камнем мочевого пузыря, в процессе эндоскопического исследования, при лучевой терапии по поводу опухолей женских половых органов, прямой кишки, мочевого пузыря (лучевой цистит). В большинстве случаев к первоначально асептическому воспалительному процессу вскоре присоединяется инфекция.
Классификация. Циститы классифицируют: по течению (первичный, вторичный), по этиологическому фактору (инфекционный, неинфекционный), по активности воспалительного процесса (острый, хронический), по локализации и распространенности воспалительного процесса (тотальный, шеечный, тригонит), по наличию осложнений (осложненный, неосложненный), по характеру морфологических изменений (катаральный, геморрагический, язвенный, гангренозный, интерстициальный и др.).
Симптоматика и клиническое течение. Острый цистит имеет внезапное начало. Основные симптомы острого цистита - частые болезненные мочеиспускания, боли внизу живота, терминальная гематурия. Боль при мочеиспускании возникает в начале, в конце или на протяжении всего акта мочеиспускания. Интенсивность болей при мочеиспускании с развитием заболевания нарастает. В связи с учащенными императивными позывами к мочеиспусканию больные иногда не в состоянии удерживать мочу. Боль над лоном может быть не связанной с актом мочеиспускания и становится почти постоянной.
Выраженность клинических признаков при остром цистите разная. В более легких случаях больные ощущают лишь тяжесть внизу живота. Умеренно выраженная поллакиурия сопровождается небольшими болями в конце акта мочеиспускания. Иногда эти явления наблюдаются в течение двух-трех дней и проходят без специального лечения. Однако чаще острый цистит даже при своевременно начатом лечении протекает 6-8, а иногда 10-15 сут. Более длительное течение свидетельствует о наличии сопутствующего заболевания, поддерживающего воспалительный процесс, и требует дополнительного обследования.
Общее состояние больных при цистите, как правило, не нарушается. Температура тела остается нормальной или может быть субфебриль-
ной. Это объясняется слабой резорбтивной способностью слизистой оболочки мочевого пузыря.
Помимо пиурии (лейкоцитурии), при остром цистите возможна макро- и микрогематурия, как правило, терминальная, что связывают с травматизацией воспаленной слизистой оболочки шейки мочевого пузыря и треугольника Льето в конце акта мочеиспускания. Эритроцитурия наблюдается так же часто, как и лейкоцитурия.
Для тяжелых форм острого цистита (геморрагической, гангренозной, флегмонозной) характерны выраженная интоксикация, высокая температура тела, олигурия. Моча при этом мутная с гнилостным запахом, содержит хлопья фибрина, иногда пласты некротизированной слизистой оболочки, примесь крови. Продолжительность заболевания в этих случаях значительно увеличивается, возможно развитие тяжелых осложнений.
Геморрагический цистит развивается при интенсивном диапедезе эритроцитов из кровеносных сосудов. Это встречается при любом экс-судативном воспалении, но не в столь выраженном виде. Вышедшие эритроциты придают моче цвет крови, а пораженная ткань сама принимает кровянистый оттенок. Геморрагический характер может наблюдаться и при серозном, и при гнойном воспалении. Его основа - большая, чем при обычных воспалениях, проницаемость сосудистых стенок. Последняя может быть обусловлена либо предшествующим состоянием сосудистых стенок, либо особенностью причины, вызвавшей воспаление. Геморрагическое воспаление может развиваться при некоторых стрептококковых инфекциях. Оно также может наблюдаться у лиц, страдающих анемией и другими болезнями крови с дегенеративными изменениями сосудистых стенок, при авитаминозе, особенно при недостатке аскорбиновой кислоты и рутина, при нарушениях свертывающей системы крови.
Гангренозный цистит встречается сравнительно редко и бывает результатом нарушения кровообращения мочевого пузыря, поражения нервной системы при сахарном диабете или непреднамеренного введения в полость мочевого пузыря веществ, повреждающих слизистую оболочку.
Клиническая картина гангрены мочевого пузыря слагается из жалоб на затрудненное болезненное мочеиспускание, вплоть до полной задержки мочи (чаще у мужчин), болей в области крестца, слабости, высокой температуры тела.
В отдельных случаях острый гангренозный цистит может развиваться внезапно и симулировать «острый живот», тем более что при
прободении стенки мочевого пузыря его содержимое может поступать в брюшную полость, вызывая явления перитонита. Вследствие расплавления слизистых и подслизистых оболочек моча становится зловонной, со щелочной реакцией. Процесс характеризуется упорным прогресси-рованием гнойного некротического поражения мочевого пузыря.
Послеродовый цистит возникает в связи с особенностями течения родового акта и перехода инфекции с половых органов на мочевой пузырь. Он развивается при попадании в мочевой пузырь кишечной палочки, реже стафилококка и стрептококка. Развитие заболевания вызывают предрасполагающие факторы, основные из которых - изменения слизистой оболочки стенки пузыря при длительном течении родового акта и травме. Симптомы послеродового цистита - задержка мочеиспускания, болезненность в конце акта мочеиспускания, мутность последней порции мочи. Количество лейкоцитов в моче умеренное. Температура тела обычно нормальная. Общее состояние больных изменяется мало.
Клиническая картина хронического цистита разнообразна и зависит от активности воспалительного процесса, этиологического фактора, общего состояния пациента. Хронический цистит либо протекает в виде непрерывного процесса с постоянными, более или менее выраженными жалобами и изменениями в моче (лейкоцитурия, бактери-урия), либо имеет рецидивирующее течение с обострениями, аналогичными таковым при остром цистите, и ремиссиями, во время которых все признаки цистита отсутствуют.
При хроническом цистите реакция мочи может быть щелочной. В ней содержится повышенное количество слизи. Кислая реакция мочи наблюдается при циститах, вызванных кишечной и туберкулезной палочками.
При интерстициальном цистите мочеиспускание резко учащено (до 100-150 раз в сутки) за счет выраженного снижения емкости мочевого пузыря. Этиология неинфекционного воспалительного процесса неясна, общий анализ и посев мочи не выявляют отклонений. Для интерстициального цистита характерны жалобы на сильную боль над лоном при наполнении мочевого пузыря и ее исчезновение после мочеиспускания. В результате прогрессирования болезни мочевой пузырь резко уменьшается в объеме. Состояние, при котором объем мочевого пузыря составляет 50 мл и менее, называется микроцистис.
Клинические проявления и изменения в моче при лучевом цистите такие же, как при обычном хроническом. При туберкулезной инфекции течение цистита всегда хроническое.
Диагностика. В большинстве случаев распознание цистита затруднений не представляет. Острый и хронический в стадии обострения циститы сопровождаются характерными жалобами на частые болезненные мочеиспускания с резью и болью в надлобковой области.
Диагноз подтверждается результатами общего анализа мочи, при котором выявляют лейкоцитурию и гематурию.
В диагностике хронического цистита и выявлении причин, поддерживающих воспаление, важнейшую роль играет цистоскопия (выполняется вне обострения воспалительного процесса). При этом определяют степень поражения мочевого пузыря, форму цистита, наличие опухоли, мочевого камня, инородного тела, дивертикула, свища, язв.
Биопсия слизистой оболочки мочевого пузыря проводится пациентам с хроническим циститом для дифференциальной диагностики с интерстициальным циститом, опухолями и специфическими поражениями мочевого пузыря и др.
Взятие мочи для микробиологического исследования проводят до начала антибактериальной терапии. Вначале осуществляют тщательный туалет наружных половых органов. Затем в стерильную посуду собирают 3-5 мл средней порции свободно выпущенной мочи. При остром цистите чаще выделяется монокультура кишечной палочки, протея, стафилококков и стрептококков в количестве более 105 КОЕ/мл мочи. Ассоциации микроорганизмов чаще встречаются при хронических процессах.
Дифференциальная диагностика. Цистит следует дифференцировать от ряда сопровождающихся дизурией заболеваний других органов: почек, предстательной железы (ДГПЖ и рака, острого и хронического простатита), уретры (стриктуры, уретрита), камней мочевого пузыря, гиперактивности мочевого пузыря, заболеваний женских половых органов.
Лечение при острых циститах заключается в назначении антибактериальных средств и фитотерапии. Госпитализация показана больным с наиболее частым осложнением острого цистита - пиелонефритом, геморрагической и некротической формами цистита, острой задержке мочеиспускания.
В качестве антибактериального лечения при остром цистите применяют нитрофураны (фурагин по 0,1 г 2-3 раза в сутки), пипемидиевую кислоту (палин по 0,4 г 2 раза в день), фторхинолоны - норфлокса-цин (нолицин), пефлоксацин (абактал), ципрофлоксацин (ципролет, ципринол, ципробай) и др. Применяют один из перечисленных препаратов в течение 5-10 дней, даже после исчезновения дизурии, что приводит к эрадикации возбудителя.
При остром цистите назначают обильное питье, диету с исключением острых блюд, солений, соусов, приправ, консервов, запрещается употребление алкогольных напитков. Рекомендуются овощи, фрукты, молочные продукты. Тепловые процедуры назначают только при установленной причине дизурии. От них следует воздержаться при неустановленном диагнозе, особенно при макрогематурии, так как тепло усиливает кровотечение. Для уменьшения болей назначают теплые ванны. При резко выраженной дизурии симптоматически назначают М-холинолитики (оксибутинин, троспиум) и спазмолитики.
Лечение хронического цистита заключается в устранении причин, вызвавших хроническое воспаление. Оно направлено на восстановление нарушенной уродинамики, ликвидацию очагов реинфекции, удаление мочевых камней и др. Антибактериальную терапию при хроническом цистите проводят только после бактериологического исследования и определения чувствительности микрофлоры к антибиотикам.
При этом применение антибактериальных препаратов должно сочетаться с иммуномодулирующей терапией. Необходимо применять фитотерапию (отвары из почек березы, толокнянки, медвежьих ушек, брусники, пол-полы и др.).
При хронических циститах назначают инстилляции в мочевой пузырь растворов нитрата серебра (0,25-0,5 %, 20-40 мл) или колларгола (1-3 %, 20-40 мл), 20-30 мл 0,5-1 % раствора диоксидина, масла семян шиповника, облепихи, эмульсии антибиотиков.
Для улучшения кровоснабжения стенки мочевого пузыря применяют лечение лазерным излучением, индуктотермию, грязевые аппликации.
При лучевом цистите помимо симптоматического и антибактериального лечения применяют средства, усиливающие регенерацию (актовегин), инстилляции метилурацила, кортикостероидов, масел облепихи и шиповника.
Эффективность лечения интерстициального цистита в настоящее время недостаточно высока, что во многом обусловлено не до конца ясными этиологией и патогенезом заболевания. Применяют антидепрессанты, транквилизаторы, стабилизаторы тучных клеток, антагонисты кининов, нестероидные противовоспалительные средства, ангиопротекторы, инстилляции в мочевой пузырь гидрокортизона в сочетании с антибиотиками и анестезирующими средствами, пре-сакральные новокаиновые блокады, физиотерапию, гидробужирование мочевого пузыря, эндоскопические оперативные вмешательства (ТУР шейки мочевого пузыря или язвы, эндоскопическую циркулярную
денервацию, фотокоагуляцию слизистой оболочки мочевого пузыря с использованием лазера). Улучшение может наступить только при интенсивном лечении, начатом на ранних стадиях поражения. Прогрессирование заболевания приводит к очень выраженному болевому синдрому и микроцистису. В связи с этим возникает необходимость кишечной пластики мочевого пузыря.
При лечении гангренозного цистита наряду с мощной и адекватной антибактериальной терапией по показаниям проводится ревизия мочевого пузыря с отведением мочи (цистостомия) и освобождением мочевого пузыря от некротических тканей. Эти мероприятия ограничивают зону некротизации тканей и спасают больного от смертельных осложнений.
Прогноз в целом благоприятный; при хроническом цистите менее благоприятный, чем при остром. Хорошие результаты лечения хронического цистита могут быть получены лишь при настойчивом комплексном лечении и ликвидации предрасполагающих факторов. При вторичном цистите прогноз определяется течением и исходом основного заболевания.
7.7. УРЕТРИТ
Эпидемиология. Воспаление мочеиспускательного канала (уретрит) - распространенное заболевание, встречается чаще у мужчин в период активной половой жизни.
Этиология и патогенез. В зависимости от этиологического фактора выделяют инфекционные (гонорейный, трихомонадный, бактериальный, вирусный, кандидомикотический, хламидиозный, мико-плазменный) и неинфекционные (аллергический, травматический) уретриты.
Большинство составляют инфекционные уретриты, которые, в свою очередь, подразделяются на специфические и неспецифические. Под специфическими уретритами (гонорея, трихомоноз) подразумеваются заболевания, передающиеся при половых сношениях. Возбудитель гонореи - гонококк (Neisseria gonorrhoeae), относится к роду Neisseria. Трихомоноз (трихомонадный уретрит) - заболевание, вызываемое Trichomonas vaginalis.
В развитии неспецифических бактериальных уретритов принимают участие самые разные микроорганизмы, но чаще стафило-, энтеро-, пневмо-, стрептококки, кишечная палочка, протей. Также в этиологии неспецифических уретритов имеют значение вирусы, микоплазмы,
хламидии, дрожжевые грибы. В настоящее время у больных с неспецифическими уретритами очень часто одновременно выявляют сочетания микроорганизмов.
Предрасполагают к возникновению воспаления мочеиспускательного канала половые контакты во время менструации или во время алкогольного опьянения. Способствует заражению длительный и бурный половой акт. Также в развитии уретритов играет роль снижение иммунореактивности организма.
Один из основных этиологических факторов неинфекционных уретритов - травма мочеиспускательного канала. Она может возникнуть после лечебной или диагностической катетеризации мочевого пузыря (острая задержка мочеиспускания, цистоскопия); при прохождении мочевого камня по мочеиспускательному каналу; при раздражении уретры химическими веществами, например спермицидами при половом акте; во время занятия онанизмом с применением различных предметов. Другой этиологический фактор неинфекционных уретритов - аллергия (аллергические уретриты). Неинфекционные уретриты также могут вызываться заболеваниями уретры, в частности опухолями мочеиспускательного канала.
Классификация. Существует деление уретритов на первичные, при которых воспаление начинается с мочеиспускательного канала, и вторичные, когда при наличии инфекционного заболевания (пневмонии, ангины) или воспалительного очага в соседних тазовых органах (предстательной железе, семенных пузырьках, мочевом пузыре и др.) инфекция попадает в уретру вторично. Вторичные уретриты встречаются намного реже.
Симптоматика и клиническое течение весьма разнообразны. Инкубационный период зависит от вида микроорганизма и характера воспалительной реакции, длительность его очень вариабельна - от нескольких часов до нескольких месяцев. Наиболее короткий (несколько часов) инкубационный период отмечается при аллергических уретритах. При гонорее первые признаки заболевания обычно проявляются через 4-7 сут после заражения, но иногда инкубационный период увеличивается до 4-6 недель.
Трихомониаз характеризуется довольно четким инкубационным периодом - около 10 сут. При неспецифическом бактериальном уретрите заболевание проявляется через 3-6 сут после заражения, но в ряде случаев инкубационный период может достигать 6-10 недель. При вирусных, микоплазменных и хламидийных уретритах инкубационный период иногда составляет несколько месяцев.
Течение уретритов может быть острым и хроническим. По степени распространенности воспалительного процесса в мочеиспускательном канале уретриты делят на передний, когда поражается только передний отдел уретры до наружного сфинктера, и задний, при котором в воспалительный процесс вовлекается задний отдел мочеиспускательного канала.
При остром переднем уретрите больные отмечают зуд и жжение по ходу висячей части мочеиспускательного канала, склеивание наружного отверстия уретры по утрам, а также болезненность при мочеиспускании. Выделения из наружного отверстия мочеиспускательного канала обильные, они свободно вытекают из уретры и носят слизисто-гнойный или гнойный характер. На головке полового члена выделения могут ссыхаться в желтоватые корки. Губки уретры отечны. При гонорейном уретрите выделения обычно, но не всегда, обильнее, чем при неспецифическом бактериальном уретрите. Для трихомониаза типичны пенистые белесоватые умеренные выделения из мочеиспускательного канала, которые сопровождаются легким жжением, зудом. Однако выделения при трихомонадном уретрите могут быть обильными и практически не отличаться от выделений при остром гонорейном уретрите. Вирусные, микоплазменные и хламидийные уретриты очень редко имеют острый характер. Общее состояние больных при переднем уретрите остается вполне удовлетворительным.
При вовлечении в воспалительный процесс заднего отдела мочеиспускательного канала, т. е. при развитии заднего уретрита, самочувствие больного заметно ухудшается. Появляются слабость, разбитость, повышается температура тела, значительно усиливается болезненность во время мочеиспускания, которое становится учащенным. Одновременно уменьшается количество выделений из мочеиспускательного канала, так как их отток из заднего отдела затруднен. Иногда в конце акта мочеиспускания из наружного отверстия уретры появляется кровь. У некоторых больных наблюдаются болезненные эрекции.
Острый уретрит может перейти в хронический. Достаточно часто при заражении хламидийной, микоплазменной, а в последнее время трихомонадной инфекцией уретрит сразу принимает хроническое течение. Клиническая картина хронического уретрита характеризуется скудными слизистыми выделениями. Иногда лишь по утрам имеют место незначительные, в виде одной капли, слизисто-гнойные, слизистые выделения из уретры, или свободные выделения отсутствуют вовсе, а наблюдается лишь слипание губок уретры. У больных с хроническим
уретритом отмечаются легкий зуд и незначительное жжение по ходу мочеиспускательного канала.
7.7.1. Гонорейный уретрит
Этиология. Заболевание передается преимущественно половым путем. Возбудителем является гонококк, открытый Нейссером в 1879 г. Это диплококк, достигающий в длину 1,5 мкм, шириной 0,75 мкм. Возбудитель защищен капсулой. В зависимости от характера течения патологического процесса гонококки способны менять свое местонахождение, располагаясь внутриили внеклеточно. Источником инфекции является больной человек. К гонококкам не вырабатывается приобретенный иммунитет.
Клиническое течение. Патологический процесс в мочеиспускательном канале протекает торпидно. В последние годы часто наблюдается поражение мочеиспускательного канала ассоциацией возбудителей: гонококков, трихомонад, хламидий, микоплазм, вирусов, грибов рода Candida и часто невыраженная, стертая клиническая картина.
Диагностика. Обследование больного начинают с тщательного сбора анамнеза. Необходимо установить дату и характер последней половой связи и время появления выделений из уретры. Выясняют наличие половых партнеров. Уточняют данные о возможно перенесенном ранее заболевании, схеме проведенного лечения и результатах диспансерного наблюдения.
Материалом для исследования на гонококк служат отделяемое и соскоб из уретры мочеиспускательного канала. При хронической форме заболевания также исследуют секрет предстательной железы и эякулят. Для диагностического заключения используют методы лабораторного исследования: бактериоскопический и бактериологический, реакции прямой и непрямой иммунофлюоресценции, полимеразную цепную реакцию. При бактериоскопии гонококки окрашиваются в розовый цвет и находятся внутри лейкоцитов. Наиболее надежный метод диагностики - посев патологического материала на искусственные питательные среды. Он особенно ценен в случаях хронического воспалительного процесса в мочеиспускательном канале, когда патоморфоз заболевания затрудняет обнаружение инфекции, и при необходимости определить чувствительность микроорганизма к антибактериальным препаратам.
Лечение. Для лечения больных с острым гонорейным уретритом в настоящее время наиболее часто используют цефалоспорины второго
и третьего поколения, фторхинолоны, макролиды. В последние десятилетия отмечено повышение устойчивости гонококков к пенициллину.
Важный метод лечения гонорейного уретрита - иммуностимулирующая терапия (гоновакцина, тималин, ликопид).
Для местного лечения при хроническом гонорейном уретрите применяют инстилляции в мочеиспускательный канал растворов протаргола, колларгола, нитрата серебра. При хроническом уретрите с преобладанием рубцово-склеротических процессов (твердый инфильтрат) назначают бужирование уретры металлическими бужами и проводят индуктотерапию. При возникновении стриктур уретры выполняют внутреннюю оптическую уретеротомию. Постгонорейные стриктуры имеют характерную четкообразную форму и расположены в висячей части уретры.
Критерии излеченности - отсутствие клинических проявлений гонореи, признаков воспалительной реакции при лабораторном исследовании (повышение количества лейкоцитов в исследуемом материале) и отсутствие при исследовании самого гонококка.
Для установления излеченности гонорейной инфекции через 7 сут, через один, два и три месяца после окончания лечения необходимо проводить контрольные анализы с использованием методов провокации.
7.7.2. Хламидийные и микоплазменные уретриты
Этиология. Хламидии - грамотрицательные микроорганизмы, являющиеся внутриклеточными паразитами. Инфекционный носитель элементарных телец путем фагоцитоза внедряется в клетку хозяина. Его дальнейшее развитие, сопровождаемое многократным делением, приводит к заполнению клетки хозяина новыми инфекционными носителями - «агрессорами», способными поражать новые клетки. Этот цикл завершается в течение 48 ч. Хламидии чувствительны к высокой температуре и влиянию ультрафиолетового излучения, ряду фармацевтических средств.
Микоплазмы - весьма изменчивые микроорганизмы размером до 250 нм. Из мочеиспускательного канала обычно выделяются Mycoplasma hominis и Ureaplasma urealyticum. Средняя продолжительность инкубационного периода 2-3 недели.
Источником заражения является больной человек, а нередко и микоплазмоноситель. Инфицирование происходит половым путем.
Диагностика. Лабораторные методы исследования играют важнейшую роль в диагностике хламидийных и микоплазменных уретритов.
Материалом для исследования являются соскобы с воспалительно-измененных участков мочеиспускательного канала. Тем же целям могут служить и выделения из уретры, секрет предстательной железы и эякулят.
Окрашивание эпителиальных клеток методом Романовского-Гимзы позволяет обнаружить включения хламидий. Однако лучший способ обнаружения хламидий - их выделение на особой культуре клеток. Для диагностики микоплазменной инфекции используют жидкие питательные среды. Кроме бактериологических, для обнаружения микоплазм и хламидий используют иммуномикробиологические (прямой и непрямой иммунофлюоресцентный метод) и молекулярно-биологические (полимеразная цепная реакция) методы.
Лечение хламидийного и микоплазменного поражения мочеиспускательного канала включает назначение этиотропной, патогенетической и симптоматической терапии.
Из антибактериальных препаратов применяют макролиды - азит-ромицин (азитрокс, зитролид, сумамед), джозамицин (вильпрафен), тетрациклины - тетрациклин, линкозамиды - клиндамицин (далацин) и др. Хороший терапевтический эффект наблюдается после применения фторхинолонов - офлоксацина (офлоксин, таривид), пефлокса-цина (абактал).
Необходима иммуностимулирующая терапия (циклоферон, вифе-рон, тимоген, иммунал, ликопид).
7.7.3. Трихомонадный уретрит
Этиология. Трихомонады относят к простейшим (класс жгутиковых). При заражении половым путем трихомонады распространяются по слизистой оболочке уретры, захватывая ее лакуны и железы, достигая заднего отдела. В результате появляются эрозивно-язвенные поражения слизистой оболочки мочеиспускательного канала. Защитный иммунитет не формируется, хотя в пораженном организме встречаются антитела.
Трихомонадные уретриты подразделяют на свежие, хронические и асимптомные. Инкубационный период от 1 до 3 недель. Течение заболевания отличается стертостью клинических проявлений.
Чаще наблюдают подострое течение свежего трихомонадного уретрита, сопровождающееся пенистыми белесоватыми выделениями из мочеиспускательного канала. Больные жалуются на легкий зуд и жжение в уретре.
В хроническом процессе весьма показательны периодические обострения. Однако и для острого, и для хронического поражения мочеиспускательного канала характерна малосимптомность.
Диагностика. Для подтверждения диагноза решающее значение имеет обнаружение влагалищных трихомонад. Распознание трихомо-над в нативном препарате основано на их движениях. Для окраски мазков применяют 1 % раствор метиленового синего. В диагностике также используют культуральные методы и полимеразную цепную реакцию. Обнаружение влагалищных трихомонад у пациента - прямое показание к незамедлительному началу лечения.
Лечение. Для лечения трихомонадного уретрита самое широкое применение находит метронидазол (трихопол), назначаемый в рамках разных схем воздействия в первые 4 дня по 0,25 г 3 раза в сутки, в последующие 4 дня по 0,25 г 2 раза в сутки. При необходимости проводят повторный курс лечения. В последнее время широко применяют новые препараты (наксоджин, атрикан, секнидазол, тиберал и т. д.).
Хронические варианты течения трихомонадного уретрита требуют увеличения как разовых доз трихопола, так и кратности приема.
Лечение беременных в сроки до 6 мес ограничивается назначением наружных средств, во второй половине беременности допустимо назначение трихопола по 0,25 г 2 раза в день в течение 8 дней.
В период лечения необходимо соблюдать существенные ограничения в питании. Прием алкоголя и острой пищи противопоказан.
При хроническом течении трихомонадного уретрита проводят инстилляции в уретру растворов протаргола, колларгола, нитрата серебра. Контроль результатов лечения аналогичен таковому при гонорейной инфекции.
7.7.4. Бактериальный уретрит
Этиология. Причина развития бактериального уретрита - попадание неспецифической патогенной бактериальной микрофлоры в мочеиспускательный канал после его катетеризации, оперативных вмешательств на мочевом пузыре и уретре, введении инородных тел.
Клиническая картина не имеет особенностей. Уретрит может быть острым и хроническим.
Диагностика. Основные методы диагностики - бактериоскопиче-ский и бактериологический.
Лечение. Применяют антибиотики широко спектра действия: цефало-спорины, аминогликозиды, макролиды - азитромицин (азитрокс, зитро-
лид, сумамед), джозамицин (вильпрафен), тетрациклины - тетрациклин, линкозамиды - клиндамицин (далацин), фторхинолоны - офлокса-цин (офлоксин, таривид), пефлоксацин (абактал). Проводят иммуностимулирующую терапию (виферон, полиоксидоний, ликопид и т. д.).
7.7.5. Кандидомикотический уретрит
Кандидомикотический уретрит - инфекционное заболевание, развивающееся в результате патогенного влияния дрожжеподобных грибов рода Candida на слизистую оболочку мочеиспускательного канала.
Чаще всего заболевание является осложнением длительной антибактериальной терапии, но может возникнуть и в результате передачи инфекции от женщины, страдающей кандидомикотическим вульво-вагинитом.
Симптоматика и клиническое течение. Клинические симптомы выражены слабо. Больные жалуются на зуд, незначительное жжение в области мочеиспускательного канала, скудные выделения из уретры.
В последние годы чаще приходится сталкиваться со смешанной инфекцией: в выделениях из уретры помимо грибов определяются гонококки, трихомонады, хламидии и другие возбудители.
Диагностика. Способы лабораторной диагностики грибковых поражений уретры хорошо разработаны. Большой популярностью в лечебно-профилактических учреждениях пользуется микроскопия материала, взятого из очага поражения. Для этого используется шпатель, позволяющий получать необходимое количество субстрата со слизистой оболочки канала путем ее активного поскабливания. Из полученного материала готовят препараты для исследования в окрашенном и неокрашенном состояниях.
В лабораторной диагностике используют также люминесцентную микроскопию, позволяющую осуществить качественную и количественную идентификацию возбудителя.
Лечение кандидомикотического поражения мочеиспускательного канала предполагает проведение этиотропной и патогенетической терапии. Назначают нистатин внутрь по 1 000 000 ЕД каждые 6 ч или по 500 000 ЕД 5-6 раз в сутки в течение двух недель. По той же схеме рекомендуется назначать леворин. Назначают современный противогрибковый препарат дифлюкан по 150-400 мг один раз в сутки. В настоящее время в терапию кандидоза активно внедряется лами-зил, препарат из группы аллиламинов с широким спектром действия. Он способен вызывать пролонгированный терапевтический эффект.
Ламизил назначают внутрь по 0,25 г 2 раза в сутки в течение недели. Выраженными лечебными свойствами обладают орунгал, флуконазол. Рекомендована витаминотерапия.
7.8. ПРОСТАТИТ
Простатит - воспаление предстательной железы - относится к числу наиболее часто встречающихся болезней половых органов мужчин. Хронический простатит составляет до 35 % всех обращений к врачу мужского населения России трудоспособного возраста по поводу урологических проблем. Многие авторы отмечают увеличение частоты обнаружения простатита за последние годы, что связывают как с применением более совершенных и эффективных методов его распознавания, так и с фактическим возрастанием заболеваемости из-за влияния на организм вредных факторов (малоподвижный образ жизни, несоблюдение правил половой жизни, иммунодефицит и др.).
Этиология и патогенез. Простатит - полиэтиологическое заболевание, в развитии которого принимают участие разные патогенетические механизмы. В настоящее время признается существование бактериального и абактериального простатита. Только некоторые авторы рассматривают абактериальный простатит как начальную стадию развития болезни, тогда как большинство других считают его самостоятельным заболеванием. Одним из основных факторов, приводящих к повреждению предстательной железы и развитию простатита, является нарушение органной гемодинамики в виде венозного застоя. Венозный стаз приводит к нарушению микроциркуляции в предстательной железе и развитию воспалительной реакции.
Застой секрета в ацинусах, возникающий при дизритмии и дискомфорте половой жизни, а также на фоне рубцового процесса в выводных протоках желез предстательной железы после перенесенного уретрита, может способствовать возникновению простатита. Важную роль в развитии и поддержании воспаления в предстательной железе играют аутоиммунные процессы. Антитела против ткани предстательной железы возникают при нарушении оттока секрета из фолликулов. Объясняется это тем, что застаивающийся секрет всасывается в сосудистое русло и обеспечивает антигенное раздражение. Дистрофические изменения в предстательной железе при гормональных нарушениях могут приводить к возникновению простатита.
Известно, что секрет предстательной железы обладает бактерицидными свойствами, а здоровая предстательная железа свободна от мик-
роорганизмов. Инфекционный процесс возникает вторично на фоне морфологических изменений или нарушения функции предстательной железы. Бактериальный простатит может начинаться вследствие проникновения возбудителей уретрита в железу (восходящий каналикуляр-ный путь). Этот путь инфицирования предстательной железы отмечается и при катетеризации мочевого пузыря или бужировании уретры. Бактерии могут попасть в предстательную железу гематогенно из различных воспалительных очагов (ангина, гайморит, пневмония, кариес и др.) или лимфогенно при воспалении соседних с предстательной железой органов (проктит, цистит, эпидидимит, орхит, тромбофлебит геморроидальных вен).
Бактериальный простатит чаще всего вызывают грамотрицатель-ные бактерии (Escherichia coli, Pseudomonas aeruginosa, Klebsiella, Proteus mirabilis), а также энтерококки (Streptococcus fecalis), коринебактерии и коагулазонегативные стафилококки. Иногда возбудителями простатита являются хламидии, микоплазмы и трихомонады.
Классификация. Существует много классификаций простатита. Приведем наиболее современную и распространенную.
1. Острый бактериальный простатит.
2. Хронический бактериальный простатит (5-10 %).
3. Хронический абактериальный простатит (90-95 %).
3.1. С увеличением количества лейкоцитов в секрете предстательной железы.
3.2. Без увеличения количества лейкоцитов в секрете предстательной железы.
4. Бессимптомный простатит (частота неизвестна). Многие авторы не признают выделение этой формы, ибо чаще всего данное состояние связано не с предстательной железой и должно рассматриваться как расстройство нейромышечного генеза (миалгия), а не заболевание предстательной железы.
Деление на острый и хронический простатит зависит от активности воспаления, а на бактериальный и абактериальный - от присутствия бактерий в анализах секрета предстательной железы.
7.8.1. Острый простатит
Симптоматика и клиническое течение. Различают несколько клинических форм острого простатита: катаральный, фолликулярный и паренхиматозный, а также абсцесс предстательной железы. Абсцесс предстательной железы может осложнять острый паренхиматозный
простатит или возникать первично, минуя стадии развития острого простатита. Парапростатическая флегмона и острый тромбофлебит тазовых вен - осложнения абсцесса предстательной железы или острого паренхиматозного простатита.
Острый катаральный простатит - воспаление слизистой и под-слизистой оболочек выводных протоков ацинусов. Симптомы заболевания могут быть слабо выраженными. Болевые ощущения иногда отсутствуют. Больной испытывает чувство тяжести в промежности, особенно когда сидит. Отмечается незначительное учащение мочеиспускания. Температура тела субфебрильная или нормальная. Общее состояние удовлетворительное. Через две недели при катаральном простатите может наступить спонтанное выздоровление. При неблагоприятном течении катаральный простатит переходит в фолликулярный.
При фолликулярном простатите происходит поражение отдельных ацинусов предстательной железы. Общие симптомы проявляются остро. Температура тела 38°С и выше, наблюдаются ознобы. Больные жалуются на выраженные ноющие боли в промежности с распространением на головку полового члена и задний проход. Возможны болевые ощущения во время акта дефекации. Мочеиспускание учащенное и болезненное, иногда становится затрудненным. Если лечение начато своевременно и проводится правильно, а пациент соблюдает все предписания врача, то к 7-10-м суткам заболевания температура тела нормализуется, боли стихают, мочеиспускание полностью восстанавливается. При поздно начатом лечении и несоблюдении рекомендованного врачом режима возможен переход в следующую стадию заболевания - паренхиматозную.
Паренхиматозный простатит - тяжелое заболевание, при котором воспалительный процесс распространяется диффузно почти на все ацинусы предстательной железы и носит тотальный, гнойный характер. Клетки выводных протоков отекают, просвет протоков закупорен гноем и слизью, гнойный секрет ацинусов почти не опорожняется по выводным протокам в задний отдел мочеиспускательного канала. Поражение не ограничивается только ацинусами и выводными протоками, а распространяется на межуточную ткань. Предстательная железа из-за резкого отека увеличивается, становится напряженной, что вызывает значительную боль. Общее состояние больного тяжелое. Температура тела 38-40°С, а иногда и выше, возникает озноб, резко выражены слабость, жажда, отсутствует аппетит. Выраженные боли в промежности усиливаются при мочеиспускании и дефекации.
Боль может локализоваться в прямой кишке, у некоторых мужчин появляется ощущение там инородного тела. Быстро наступает затруднение при мочеиспускании, у некоторых пациентов - острая задержка мочеиспускания. Одновременно может наступить задержка стула и отхождения газов, так как из-за воспалительного отека предстательная железа значительно увеличивается и вдается в просвет прямой кишки. Если дефекация сохраняется, то она становится крайне трудной и резко болезненной. Появляются боли в животе.
Воспалительный процесс при паренхиматозном простатите может распространиться на жировую клетчатку в малом тазу. При этом общее состояние больного ухудшается, возникают тянущие боли внизу живота и в прямой кишке, иногда носящие пульсирующий характер.
Абсцесс предстательной железы протекает как тяжелое септическое заболевание. Резко выражена слабость. Сознание нарушено, иногда отмечается бред. Температура тела повышена до 40°С. Все симптомы, характерные для паренхиматозного простатита, при абсцессе предстательной железы более выражены. Однако на фоне уже имеющихся симптомов, отмечается усиление боли с односторонней иррадиацией. Чаще, чем при паренхиматозном простатите, наблюдается задержка мочи. Выделяют две стадии этой формы заболевания: первая - активное формирование абсцесса с выраженными болями в промежности, иррадиирующими в крестец, внутреннюю поверхность бедер, прямую кишку, с высокой температурой тела; во второй стадии наступает отграничение гнойного очага, состояние улучшается, стихают боли, пациент чувствует себя как бы выздоравливающим. Однако, гнойник остается, и он может прорваться в окружающую клетчатку, с распространением на все органы таза и развитием парапростатической флегмоны. Если при абсцессе предстательной железы своевременно не выполнить оперативное вмешательство, то возможны бактериемический шок и уросепсис.
Диагностика острого простатита основывается, прежде всего, на данных анамнеза, жалобах больного, пальцевом ректальном и ультразвуковом исследованиях предстательной железы.
Пальцевое исследование предстательной железы следует проводить осторожно. Предстательная железа увеличена, резко болезненна при пальпации. В начальной стадии абсцесса в напряженной доле можно определить пальцем болезненность, позже - флюктуацию. При вовлечении в воспалительный процесс парапростатической клетчатки границы предстательной железы не определяются, контуры сглажены.
Большую роль в диагностике абсцесса предстательной железы играет трансректальное УЗИ. Абсцесс при УЗИ определяется в виде рас-
положенного в предстательной железе эхонегативного неоднородного образования овальной формы.
Дифференцировать острый простатит необходимо, прежде всего, от острых воспалительных заболеваний мочеиспускательного канала и мочевого пузыря.
Лечение. Больным с острым простатитом рекомендуются постельный режим, обильное питье, исключают острую, раздражающую пищу. Назначают антибактериальные препараты широкого спектра действия (цефалоспорины, аминогликозиды) или синтетические антибактериальные средства (фторхинолоны). Анальгетики, спазмолитики, противовоспалительные и десенсибилизирующие средства вводят внутримышечно, перорально, а также в виде свечей. Проводят иммуностимулирующую терапию. При тяжелых формах простатита применяют инфузионную и дезинтоксикационную терапию.
Лечение абсцесса предстательной железы только оперативное. Абсцесс должен быть вскрыт как можно раньше. Имеется два доступа к предстательной железе - через прямую кишку и через промежность. Существуют и другие способы опорожнения гнойника, заключающиеся в промежностной пункции и аспирации гноя, а также трансуретральном вскрытии абсцесса.
7.8.2. Хронический простатит
Симптоматика и клиническое течение. Симптомы хронического простатита разнообразны. Их можно разделить на четыре группы: боль, нарушения акта мочеиспускания, ухудшение половой функции, психовегетативные расстройства.
Боль относится к числу наиболее частых симптомов хронического простатита. В зависимости от обстоятельств возникновения она может быть связана с мочеиспусканием, эякуляцией или возникать в покое. Наиболее часто, примерно у 80 % больных с хроническим простатитом, возникает боль в покое, что может быть объяснено механическим (вследствие отека предстательной железы и застоя секрета в ацинусах) и химическим (вследствие влияния продуктов воспаления) воздействием на нервные структуры предстательной железы.
Интенсивность боли в покое может быть разной - от ощущения тяжести до весьма сильной, требующей приема анальгетиков. Боль в покое при хроническом простатите имеет разнообразную локализацию, в том числе у одного и того же пациента. Она может иррадиировать в область промежности, крестца, яичка, полового члена, прямой кишки.
Болезненность при мочеиспускании обусловлена наличием воспалительного процесса в семенном бугорке, заднем отделе уретры или шейке мочевого пузыря. В зависимости от этого болезненные ощущения могут быть сосредоточены у наружного отверстия мочеиспускательного канала, в промежности или позадилонной области. Боль при мочеиспускании может иррадиировать в яички.
Появление боли во время эрекции связано с активным кровенаполнением предстательной железы, болезненная эякуляция отмечается при выраженном воспалении семенного бугорка и распространении воспалительного процесса на устья семявыбрасывающих протоков. Боль после эякуляции может быть объяснена воздействием на слизистую оболочку семенного бугорка секрета предстательной железы, содержащего продукты воспаления.
Расстройства мочеиспускания при хроническом простатите у одних больных проявляются учащенным мочеиспусканием, у других отмечаются затрудненное мочеиспускание и вялая струя мочи. Бывает, что учащение мочеиспускания возникает только ночью. Некоторые пациенты жалуются на внезапно возникающие неукротимые позывы на мочеиспускание.
Болезненность во время мочеиспускания появляется при наличии сопутствующего хронического воспаления мочеиспускательного канала. Эти симптомы могут быть выражены в разной степени. Пациенты с хроническим простатитом жалуются на различные нарушения половой функции. У части больных нарушения половой функции могут сопутствовать другим симптомам хронического простатита, у других половые расстройства возникают через несколько лет после начала заболевания.
Больные начинают отмечать преждевременное семяизвержение при нормальной эрекции. Наибольшее беспокойство многих пациентов вызывает ослабление или болезненность эрекции.
Нейровегетативные расстройства у пациентов с хроническим простатитом проявляются усилением потоотделения, нарушением ночного сна, быстрой утомляемостью и сонливостью днем, раздражительностью, снижением работоспособности.
В последнее время увеличивается количество больных, страдающих склерозом предстательной железы как исходом хронического простатита. На фоне воспалительного процесса в предстательной железе происходит сначала частичное, а затем и полное замещение паренхимы органа коллагеновыми волокнами. Клинические проявления склероза предстательной железы многообразны и складываются из ряда симптомов.
Практически все больные жалуются на изменения акта мочеиспускания, такие как истончение струи мочи, удлинение акта мочеиспускания, ощущение неполного опорожнения мочевого пузыря. Треть больных склерозом предстательной железы беспокоят боли тупого характера с локализацией, характерной для хронического простатита (над лоном, в промежности, в яичках, в прямой кишке).
Для оценки активности воспалительного процесса в предстательной железе выделяют три фазы активности хронического простатита: активную, латентную и ремиссии. Для стадии ремиссии характерно отсутствие каких-либо клинических признаков заболевания.
При активной фазе хронического простатита отмечается усиление всех симптомов заболевания, в предстательной железе могут развиваться изменения, характерные для фолликулярного или паренхиматозного простатита.
Диагностика. Обследование при подозрении на хронический простатит должно осуществляться комплексно. Начинать обследование необходимо со сбора жалоб, анамнеза болезни и жизни, исследования наружных половых органов. Правильно собранный анамнез и правильная интерпретация жалоб больного оказывают существенную помощь в диагностике хронического простатита. Для объективизации и количественной оценки симптомов хронического простатита используют различные шкалы оценки проявлений заболевания. На возможные изменения психоэмоционального статуса больного с хроническим простатитом врач должен обращать особое внимание. Затем выполняется пальцевое исследование предстательной железы и семенных пузырьков через прямую кишку. Этот метод достаточно информативен и не вызывает осложнений; кроме того, одновременно можно получить секрет железы для исследований и выполнить лечебный массаж.
При пальпации предстательной железы у пациентов с хроническим простатитом можно выявить характерные для этой болезни признаки: увеличение или уменьшение размеров одной или обеих долей железы, тотальную или локальную болезненность, тестоватую консистенцию, снижение тонуса или даже дряблость, уплотнение всей железы или отдельных ее участков. Нельзя не обратить внимание на полиморф-ность ощущаемых пальцем изменений размеров, формы, консистенции отдельных участков и общего тонуса предстательной железы, считающуюся характерной для хронического простатита. При длительном течении заболевания предстательная железа приобретает почти хряще-видную консистенцию, что характерно и для ее склероза.
И. Ф. Юнда в 1987 г. описал «симптом серпа», выявляемый у больных с хроническим простатитом и связанный, главным образом, с изменением консистенции железы в результате ее атонии. При этом симптоме железа у ее границ представляется более уплотненной по сравнению с центральной частью.
Одним из основных лабораторных тестов для диагностики хронического простатита является исследование секрета предстательной железы. Рекомендуются одновременные микроскопическое и бактериологическое исследования секрета предстательной железы и трех порций мочи, полученных при трехстаканной пробе. Диагноз хронического простатита ставится при увеличении количества лейкоцитов в секрете предстательной железы или увеличении количества лейкоцитов в третьей порции при их отсутствии в первой и во второй порциях мочи.
Для распознавания хронического простатита учитывают и другие изменения секрета предстательной железы, возникающие при воспалении в ней: сдвиг рН в щелочную сторону, изменение биохимического состава и белкового спектра, увеличение количества активных лейкоцитов, макрофагов и уменьшение содержания лецитиновых зерен, появление макрофагов, содержащих жировые включения.
Бактериологическое исследование секрета предстательной железы позволяет дифференцировать бактериальный и абактериальный простатит. Для выявления микоплазменной, хламидийной, вирусной инфекции у больных с хроническим простатитом используют бактериологические, бактериоскопические и серологические методы.
Важный и весьма информативный метод обследования пациентов с хроническим простатитом - исследование эякулята. В эякуляте этих больных повышено содержание лейкоцитов, эритроцитов и бактерий. Одновременно можно определить количество сперматозоидов и их подвижность, количество лимонной кислоты и фруктозы.
В последнее время для диагностики хронического простатита широко используется УЗИ предстательной железы в связи с тем, что при ее воспалении наблюдаются характерные изменения эхограммы. УЗИ позволяет оценить размеры и объем предстательной железы, ее эхо-генность, а в сочетании с цветовой допплерографией - и состояние микроциркуляции этого органа. В настоящее время применяют четыре методики УЗИ предстательной железы: трансабдоминальную, транспе-ринеальную, трансректальную и трансуретральную, при этом наиболее информативным признано трансректальное исследование предстательной железы. Один из наиболее часто встречающихся ультразвуковых признаков хронического простатита - неоднородность эхоструктуры
предстательной железы; другой признак - наличие на эхограммах четких гиперэхогенных участков, значительно отличающихся по акустическим свойствам от паренхимы органа. Эти участки представляют собой полости, заполненные амилоидоподобным содержимым. Кроме гиперэхогенных образований, в предстательной железе при хроническом простатите имеются диффузные уплотнения, которые характеризуются эхопозитивной зоной без четких границ на фоне однородной эхоструктуры железы. Эти диффузные уплотнения разной интенсивности представляют собой разрастания соединительной ткани (склероз) с участками пролиферации. Гипоэхогенные участки выявляются в ткани предстательной железы при активизации воспалительного процесса.
У некоторых больных с хроническим простатитом предстательная железа может быть увеличенной, измененной формы, асимметричной, с неровными или смазанными контурами.
Биопсия предстательной железы под контролем трансректального УЗИ является наиболее точным методом диагностики хронического простатита, подтверждающим наличие воспаления в ткани железы. Однако использование ее в широкой практике затруднительно.
Проводимые у больных с хроническим простатитом исследования системы гемостаза, эндокринной системы, функции почек и печени, реографические, рентгенологические и уродинамические исследования носят вспомогательный характер.
Дифференциальная диагностика проводится с туберкулезом и раком этого органа, с ДГПЖ, с патологическими изменениями прямой кишки. Существенную помощь в дифференциальной диагностике могут оказать определение концентрации ПСА в плазме крови, биопсия предстательной железы, ультразвуковое сканирование, КТ.
Лечение должно быть комплексным и обязательно предусматривать воздействие на все звенья этиологии и патогенеза болезни. Оно имеет свои особенности в зависимости от возраста пациента, характера клинических проявлений, фазы активности воспалительного процесса в предстательной железе и степени вовлечения в него близлежащих органов, а также от состояния иммунитета и других органов.
Необходимо проводить антибактериальную терапию (только в случаях хронического инфекционного простатита); симптоматическое лечение для устранения ведущих симптомов, восстановление микроциркуляции в предстательной железе, восстановление дренирования простатических желез по выводным протокам, стабилизацию иммунной и гормональной систем. Следует применять как назначение лекарственных средств, так и местное воздействие на предстательную железу.
В комплексном лечении больных с хроническим инфекционным простатитом одно из ведущих мест занимают антибактериальные препараты, применение которых направлено на ликвидацию возбудителя заболевания. При проведении противомикробного лечения необходимо соблюдать общие принципы рациональной антибиотикотерапии и учитывать чувствительность возбудителя к определенному антибактериальному препарату.
Сегодня применяют антибактериальные препараты не только широкого спектра действия, но и хорошо проникающие в ткань предстательной железы. Этим условиям соответствуют синтетические антибактериальные средства (фторхинолоны), а также тетрациклины и макролиды.
В последние годы для симптоматического лечения пациентов с хроническим простатитом и выраженным расстройством акта мочеиспускания назначают α-адреноблокаторы.
У больных с хроническим простатитом патогенетически обосновано восстановление кровообращения в предстательной железе. Для этого в последние годы широко используют препараты биологического происхождения, выделенные из предстательной железы крупного рогатого скота простатилен (витапрост), а также другие лекарственные средства (трентал, эскузан, венорутон, троксевазин и др.), массаж предстательной железы, гирудотерапию, физиотерапевтические процедуры (УВЧ, СВЧ, ультразвук, амплипульс, ректальный электрофорез, низкоэнергетическую лазерную терапию и др.), иглорефлексотерапию и иные методы лечения.
При хроническом простатите назначают ферментные препараты (стрептокиназу, трипсин и химотрипсин), а также средства, повышающие активность фибринолитической системы крови.
Хороший терапевтический эффект дают санаторно-курортное лечение (особенно с применением грязевых тампонов) в Железноводске, Саках, Евпатории и других здравницах, а также занятия лечебной физкультурой.
Больным с хроническим простатитом показано иммунокорригирую-щее лечение. У длительно страдающих хроническим простатитом пациентов при изменении метаболизма андрогенов и появлении признаков эстрогенизации следует проводить гормонозаместительную терапию.
В лечении пациентов с хроническим простатитом используют и оперативные вмешательства, чаще всего необходимые при склерозе предстательной железы. Методом выбора у таких пациентов считают ТУР предстательной железы.
Прогноз. Хронический простатит имеет упорное течение и часто рецидивирует.
7.9. ВЕЗИКУЛИТ
Этиология и патогенез. Везикулит - воспаление одного или обоих семенных пузырьков - может быть изолированным, но чаще сочетается с простатитом, уретритом, эпидидимитом. Патогенные бактерии (гонококки, стафилококки, кишечная палочка, протей, энтерококк и др.), микоплазмы, хламидии попадают в семенные пузырьки непосредственно из предстательной железы или через задний отдел мочеиспускательного канала и семявыбрасывающие протоки. Возможно проникновение микробов, особенно кишечной палочки, из инфицированной мочи при пиелонефрите и гематогенным путем из других органов. Везикулит бывает острым и хроническим.
Симптоматика и клиническое течение. При остром везикулите температура тела повышается до 38-39°С, возникают недомогание, головная боль. Больного беспокоят выраженные боли в промежности и прямой кишке с одной стороны, так как острый везикулит обычно носит односторонний характер. Дефекация становится затрудненной и очень болезненной, отмечаются болезненное семяизвержение и примесь крови в эякуляте.
У больных с хроническим везикулитом преобладают расстройства мочеиспускания (поллакиурия) и половой функции (болезненные эрекция и эякуляция, боль после полового сношения в течение 2-3 ч, поллюции). Пациенты жалуются на ноющие боли в промежности, крестце, прямой кишке. Нередко единственная жалоба - появление крови в эякуляте. Среди других симптомов следует отметить периодическую пиурию, пиоспермию, астеноспермию.
Диагностика. В диагностике везикулита большое значение имеет ректальное обследование больного в положении на корточках или на табурете. Врач также приседает, опираясь правым локтем о колено. Нормальные семенные пузырьки обычно не прощупываются. При их воспалении над предстательной железой удается пальпировать веретенообразные болезненные образования.
При везикулите определяется болезненность в области семенного пузырька. Секрет семенных пузырьков, получаемый после их массажа, подвергают лабораторному исследованию. В норме в нем лейкоциты отсутствуют или их не более трех-четырех в поле зрения. При везикулите определяются лейкоциты в большом количестве, эритроциты, бактерии, обнаруживаются также патологические формы спермиев.
При остром везикулите может наблюдаться пиурия, которая при исследовании трех порций мочи выявляется преимущественно в третьей
порции, получаемой после пальпации семенных пузырьков. Семенные пузырьки могут визуализироваться с помощью УЗИ. Везикулографию, в связи с ее инвазивностью, проводят лишь для дифференциальной диагностики везикулита с туберкулезом и саркомой семенных пузырьков.
Лечение. При остром везикулите лечение аналогично таковому при остром простатите. Назначают антибиотики и синтетические антибактериальные средства. Для предотвращения запоров необходимо использовать слабительные средства. Болеутоляющие препараты (анестезин, белладонну и др.) чаще применяют в виде свечей. После снижения температуры тела назначают тепловые процедуры: горячие ванны, грелку на промежность, горячие микроклизмы. Если острый везикулит осложняется эмпиемой семенных пузырьков, то показано экстренное оперативное вмешательство - пункция и дренирование гнойника, которое целесообразно осуществлять под контролем ультразвука (пункционная везикулостомия). При хроническом везикулите, как и хроническом простатите, лечение заключается в применении антибиотиков и химических антибактериальных препаратов, массаже семенных пузырьков, диатермии, грязевых аппликациях на промежность, применении грязевых ректальных тампонов, горячих микроклизм с ромашкой или антипирином, назначении активного режима, диеты с исключением алкоголя и острой пищи.
7.10. ЭПИДИДИМИТ
Этиология и патогенез. Эпидидимит - воспаление придатка яичка - может наблюдаться вместе с воспалением яичка (тогда заболевание называется орхиэпидидимитом) или быть изолированным. В развитии эпидидимитов основными являются инфекционные, инфекционно-некротические и травматические факторы. Инфекция проникает в придаток гематогенным, лимфогенным и каналикуляр-ным путями. При гематогенном распространении инфекции заболевание носит вторичный характер и зависит от наличия гнойных очагов (фурункулеза, фолликулярной ангины, одонтогенных периоститов, гнойной предстательной железы). Обычно это стафилококковое заболевание, сопровождающееся бактериемией.
При каналикулярном пути инфекция попадает в придаток яичка по семявыносящему протоку вследствие его антиперистальтических сокращений при катетеризации, бужировании, инструментальном исследовании мочеиспускательного канала или мочевого пузыря, а также при воспалении мочеиспускательного канала. Инфекционно-
некротический эпидидимит возникает, прежде всего, при перекруте гидатиды (рудиментарных образований придатка и яичка) и проникновении спермиев в строму яичка или его придатка. Травма мошонки не всегда ведет к возникновению эпидидимита, и частота травматических эпидидимитов невелика.
Симптоматика и клиническое течение. Острый эпидидимит характеризуется внезапным возникновением в мошонке сильной боли, которая иррадиирует в паховую область, корень полового члена, иногда - в крестец, поясничную область или мезогастральный отдел живота. При движении боль усиливается, поэтому больные вынуждены находиться в постели. В результате распространения воспаления и отека на оболочки яичка и мошонку кожа мошонки краснеет и растягивается, ее складки исчезают. У многих больных возникает реактивная водянка оболочек яичка, приводящая к увеличению соответствующей очагу воспаления половины мошонки.
Воспалительный процесс может распространиться на семявынося-щий проток (деферентит) и перейти на другие элементы семенного канатика (фуникулит). Температура тела повышается до 38-39°С уже в первые дни болезни, а к 5-6-му дню может достигать 40°С и выше. Спонтанное обратное развитие процесса может наступить к концу второй недели. Однако при отсутствии лечения более вероятен исход в абсцедирование придатка с образованием гнойных свищей на мошонке, заболевание может приобрести септический характер. Развитие эпидидимита у детей может происходить без выраженных клинических симптомов, и только при пальпации органов мошонки можно обнаружить незначительное увеличение и болезненность придатка яичка.
Хронический эпидидимит может быть как первичным, так и следствием недостаточно тщательно леченного острого эпидидимита. Когда острые явления проходят, у пациента остаются непостоянные ноющие боли в яичке, усиливающиеся при ходьбе и физической нагрузке. При первично-хроническом эпидидимите яичка придаток умеренно увеличенный, несколько болезненный при пальпации. Болевые ощущения, иррадиация, боли в мошонке незначительны. Иногда больной случайно обнаруживает увеличение придатка яичка.
Диагностика. Распознание острого эпидидимита не представляет сложностей ввиду характерных клинических проявлений, острого начала и объективных данных. При пальпации органов мошонки определяется значительно увеличенный придаток яичка, охватывающий яичко как обруч, резко напряженный и уплотненный, болезненный.
Воспалительный процесс редко переходит на яичко, его поверхность обычно гладкая, и яичко удается дифференцировать от придатка. Диагностические трудности возникают при сочетании орхита и эпи-дидимита (эпидидимоорхит), что осложняет распознавание болезни при пальпации из-за появления реактивной водянки. Существенную помощь при этом оказывает УЗИ. Для деферентита и фуникулита характерно появление интенсивных болей в паховой области.
Распознавание хронических эпидидимитов основывается на жалобах больного, пальпации органов мошонки, УЗИ.
Дифференциальная диагностика. Хронический неспецифический эпидидимит следует дифференцировать от ряда заболеваний, и, в первую очередь, от туберкулезного эпидидимита. Бугристость придатка яичка и четкообразность семявыносящего протока, а также возникновение гнойных свищей мошонки характерны для туберкулезного эпидидимита. Необходимо обнаружить другой туберкулезный очаг в организме, так как изолированный туберкулез половых желез у мужчин встречается редко.
Также необходимо дифференцировать хронический неспецифический эпидидимит от новообразования придатка и его сифилитического поражения. Новообразования придатка яичка крайне редки, для них характерно отсутствие боли и воспалительной реакции. Установить диагноз можно только во время операции или после срочной биопсии. Клиническое течение гонорейного эпидидимита чаще всего стертое, не отличается от проявлений неспецифического эпидидимита. Важную роль в диагностике сифилиса придатка играют серологические исследования. Гонорейный эпидидимит развивается после уретрита, и для правильного установления диагноза необходим поиск гонококков в отделяемом из уретры.
Лечение. Рекомендуется постельный режим. Назначают обильное питье, исключают острую, раздражающую пищу. Консервативное лечение острых неспецифических эпидидимитов начинается с антибактериальных препаратов. Поскольку установление возбудителя неспецифического эпидидимита затруднено, применяют антибиотики широкого спектра действия. Назначают анальгетики, спазмолитические и десенсибилизирующие средства. Проводят иммуностимулирующую терапию. Иммобилизируют воспаленный орган суспензорием, в постели - валиком под мошонку или прокладкой-полотенцем на бедрах и под мошонку.
Для купирования воспаления в первые сутки можно применять холод в виде пузыря со льдом, в последующем, по мере стихания
воспалительного процесса, назначают компрессы с камфорой, диатермию или УВЧ для рассасывания воспалительного инфильтрата. При высокой температуре тела, выраженной интоксикации и значительном воспалительном инфильтрате в мошонке необходима госпитализация. Абсолютные показания к оперативному лечению появляются при нагноении воспаленного придатка яичка. При абсцедировании придатка яичка целесообразно его удаление - эпидидимэктомия. У тяжелых, ослабленных больных следует (как предварительный этап) только вскрыть абсцесс.
При хронических неспецифических эпидидимитах нужно стремиться к проведению этиотропного лечения в зависимости от инфекционных агентов, выделенных из мочи, уретры, предстательной железы, семенных пузырьков. Антибактериальная терапия должна сочетаться с иммуностимулирующей, местным лечением. Хирургическое лечение (эпидидимэктомия) показано при частых рецидивах и неэффективности консервативной терапии.
Прогноз. Течение неспецифического эпидидимита при своевременно начатом лечении благоприятное. Однако вследствие нарушения проходимости придатка яичка и семявыносящего протока при двустороннем поражении может развиться экскреторное бесплодие, так как при нормальном образовании сперматозоидов в яичке из-за обструкции семявыносящих путей в области придатка яичка или семявынося-щего протока сперматозоиды в эякулят не поступают.
7.11. ОРХИТ
Этиология и патогенез. Орхит - воспаление яичка - бывает острым и хроническим. Для острых орхитов характерны гематогенное распространение инфекции или вирусное поражение яичка в детском возрасте вследствие эпидемического паротита (свинки). Иногда и у взрослых встречается воспаление яичка после паротита. Орхит может являться осложнением острого или хронического простатита, ДГПЖ, тифа, паратифа, пневмонии, гриппа или других болезней. Хронический орхит встречается редко, так как острый орхит обычно приводит к атрофии яичка.
Симптоматика и клиническое течение. Заболевание возникает внезапно и характеризуется высокой температурой тела, ознобами. Боли, обусловленные растяжением белочной оболочки, увеличением яичка, носят интенсивный характер, иррадиируют в пах, а иногда - в поясничную область. При развитии гнойного процесса состояние
больных ухудшается, появляется выраженная интоксикация, боли усиливаются. В паренхиме яичка появляются множественные абсцессы, отечная и гиперемированная кожа мошонки спаяна с окружающими тканями. Исходом может стать абсцедирование или атрофия яичка.
При хроническом воспалении температура тела остается нормальной, а яичко при этом несколько увеличено, уплотнено, умеренно болезненно.
Диагностика. В распознании орхита ведущее значение имеет объективное исследование. Кожа мошонки при орхите гиперемирована, напряжена. При пальпации органов мошонки яичко увеличено в размерах, болезненное, напряженное. При гнойном процессе иногда можно пропальпировать полости, выявить флюктуацию. Придаток яичка не увеличен, семявыносящий проток пальпируется отчетливо. Семенной канатик отечный, без инфильтративных изменений.
Выраженный воспалительный перипроцесс при остром неспецифическом орхите, острая водянка яичка, отек мошонки создают трудности в дифференциальной диагностике орхита, эпидидимита или орхиэпидидимита. В настоящее время большое значение придают УЗИ, позволяющему выявить разрежение ткани яичка (абсцедирование). Диагностика хронического орхита прежде всего основывается на пальпации и УЗИ органов мошонки.
Дифференциальная диагностика проводится при специфических орхитах, прежде всего сифилитической и туберкулезной этиологии, и опухолях яичка. Консистенция яичка при сифилисе плотная, длительно сохраняется его болезненность. Туберкулез яичка редко встречается без возникшего ранее туберкулезного поражения придатка. Постепенное увеличение яичка без боли и воспалительной реакции характерно для опухоли яичка. Большую помощь в дифференциальной диагностике оказывают УЗИ мошонки, различные диагностические пробы: серологические реакции - при сифилисе; определение АФП, ЧХГ, лактат-дедидрогеназы (ЛДГ) - при опухолях яичка и др. Однако решающее диагностическое значение имеет биопсия пораженного яичка.
Лечение. Больному с острым орхитом необходим, прежде всего, постельный режим. Назначают обильное питье, рекомендуют исключить острую, раздражающую пищу. Назначают антибактериальные препараты широкого спектра действия, анальгетики и спазмолитики, проводят иммуностимулирующую терапию. У детей при орхитах, являющихся осложнением эпидемического паротита, дополнительно проводят в течение 5-7 суток глюкокортикоидную (гидрокортизон по 100 мг или преднизолон по 20 мг 2 раза в сутки) и противовоспалитель-
ную (ацетилсалициловая кислота по 0,5 г 3 раза в сутки) терапию. Для иммобилизации воспаленного яичка применяют суспензорий; в первые 2-3 суток заболевания используют холод в виде пузыря со льдом. Абсолютное показание к оперативному лечению - возникновение абсцесса. Во время операции гнойник вскрывают. При распространенном септическом тромбозе в паренхиме яичка, приводящем к инфаркту или гангрене органа, или при гнойном орхите у пожилых людей целесообразно выполнение орхиэктомии.
Прогноз. При своевременно начатом лечении у больных без выраженной сопутствующей патологии прогноз благоприятный. Однако воспаление даже в одном яичке вследствие аутоиммунных процессов может привести к бесплодию. Особенно велика вероятность развития секреторного бесплодия при двустороннем вирусном орхите в детском и юношеском возрасте.
7.12. БАЛАНИТ И БАЛАНОПОСТИТ
Этиология и патогенез. Баланит - воспаление головки полового члена, и баланопостит - воспаление крайней плоти, изолированно встречаются редко. Обычно крайняя плоть и головка полового члена поражаются одновременно, и тогда говорят о баланопостите. Заболевание развивается в связи с нечистоплотным содержанием препу-циального мешка, в результате чего в нем скапливается и инфицируется смегма. Это заболевание может быть связано и с наличием врожденного сужения крайней плоти - фимоза, когда в препуциальный мешок, из-за невозможности обнажить головку, кроме длительно находящейся там разложившейся смегмы, во время мочеиспускания попадает и моча.
Химическое и механическое раздражение приводит к развитию воспалительного процесса головки и внутреннего листка крайней плоти. Асептическое воспаление в связи с присоединением патогенных бактерий становится инфекционным. Длительно находящаяся в препуциаль-ном мешке смегма частично уплотняется до образования камнеподоб-ных тел - смегмолитов, что усиливает воспалительную реакцию.
Баланопостит может быть осложнением и других заболеваний, чаще всего - воспаления мочеиспускательного канала, когда выделяемый из его наружного отверстия гной попадает в препуциальный мешок и вызывает инфицирование. Вторичный баланопостит наблюдается при мягком и твердом шанкрах, экземе и других кожных заболеваниях. Иногда баланопостит имеет место при распадающихся опухолях полового члена. Причиной этого заболевания может быть также сахарный
диабет, при этом баланопостит развивается чаще всего в старческом возрасте из-за нечистоплотного содержания препуциального мешка и орошения головки полового члена и внутреннего листка крайней плоти мочой, содержащей повышенное количество сахара. Баланопостит может развиться после полового сношения с женщиной, которая для предупреждения беременности пользуется химическими веществами высокой концентрации.
Симптоматика и клиническое течение. Наблюдаются покраснение и отечность внутреннего листка крайней плоти и головки полового члена. При длительном течении заболевания на коже головки и внутреннем листке крайней плоти появляются изъязвления и трещины. Если крайняя плоть значительно инфильтрирована и отечна, то затрудняется обнажение головки полового члена и развивается так называемый воспалительный фимоз. Из препуциального мешка появляются гнойные выделения с запахом. При часто повторяющихся бала-нопоститах крайняя плоть утолщается, ее отверстие рубцуется, иногда наблюдаются сращения крайней плоти с кожей головки, возникает вторичный, или приобретенный, фимоз.
Больного с баланопоститом беспокоят зуд, жжение и умеренные боли в области головки полового члена. Из-за механического раздражения головки полового члена появляется повышенное половое возбуждение, учащаются эрекции. Если на головке полового члена или в области крайней плоти появляются язвочки (язвенный балано-постит), то отмечаются более выраженные боли, а обнажение головки полового члена сопровождается кровоточивостью.
Заболевание может осложниться лимфангиитом, что проявляется возникновением на тыльной поверхности полового члена красных полос. При прогрессировании процесса гиперемия становится сплошной, отек органа нарастает. Появляется паховый лимфаденит, прощупываются увеличенные лимфатические узлы. Наиболее грозное осложнение - некроз с выраженной интоксикацией, лихорадкой и гангреной полового члена, может привести к уросепсису. Такое тяжелое состояние при баланопостите наблюдается редко. Чаще воспалительные явления на крайней плоти и головке полового члена выражены умеренно.
При всех формах баланопостита половое сношение становится болезненным. Иногда баланопостит осложняется парафимозом (ущемление головки полового члена отечной крайней плотью), при этом больной не может отодвинуть за головку крайнюю плоть и вернуть ее на место.
Лечение. В ранней стадии баланопостит хорошо поддается лечению, и воспалительный процесс быстро стихает. Назначают промывание крайней плоти и теплые ванночки (температура 40-41°С) головки полового члена слабым раствором калия перманганата, раствором фурацилина 1 : 5000, 0,5-1 % раствором диоксидина и закладывание линимента синтомицина в препуциальный мешок. При осложненном течении назначают антибиотики широкого спектра действия в больших дозах, сульфаниламиды и синтетические антибактериальные препараты. При возникновении воспалительного парафимоза вправляют ущемляющее кольцо крайней плоти, в случае его безуспешности ограничиваются продольным рассечением крайней плоти под местной анестезией. Если баланопостит развивается у больного с фимозом, а также при отсутствии фимоза, но упорном рецидивирующем течении баланопостита возникают показания к оперативному лечению - круговому иссечению крайней плоти.
7.13. КАВЕРНИТ
Этиология и патогенез. Кавернит - воспаление пещеристых тел полового члена, следствие травматических и воспалительных повреждений уретры. Это заболевание может возникнуть и при распространении инфекции по лимфатическим сосудам из соседних органов, а также в результате метастазирования ее из отдаленных органов при ангине, кариесе зубов, остеомиелите и др. Способствует воспалению пещеристых тел травма находящегося в состоянии эрекции полового члена. В связи с интракавернозным введением лекарственных или наркотических средств возможно возникновение постинъекционного кавернита. В воспалительный процесс могут вовлекаться как пещеристые тела полового члена, так и губчатое тело мочеиспускательного канала.
Симптоматика и клиническое течение. Различают острый и хронический кавернит. Острый кавернит начинается внезапно с повышения температуры тела до 38-39°С, озноба, слабости, болей в половом члене, затрудняется мочеиспускание из-за почти постоянной эрекции. Иногда возникает острая задержка мочеиспускания. При одностороннем каверните появляется искривление полового члена в сторону поражения. При уменьшении эрекции половой член остается отечным, по ходу кавернозных тел определяется плотный и болезненный инфильтрат. Без лечения на месте очага воспаления обычно образуется абсцесс в пещеристом теле, который может самопроизвольно вскрыться в мочеиспускательный канал. Вместе с гноем отторгаются некроти-
зированные соединительнотканные перегородки пещеристых тел. Это приводит к эректильной дисфункции.
Изредка наблюдается хроническое, без выраженной симптоматики течение заболевания, при котором в пещеристых телах появляются малоболезненные медленно увеличивающиеся очаги уплотнения. В последующем это приводит к деформации полового члена и болезненности при эрекции.
Лечение. Больного с острым кавернитом следует госпитализировать. Назначают антибактериальную терапию. С учетом того, что основным возбудителем является гноеродная кокковая микрофлора, назначают макролиды - азитромицин (сумамед), джозамицин (вильпрафен), кларитромицин (клацид), аминогликозиды - гентамицин, амикацин, тобрамицин. Антибактериальную терапию сочетают с применением иммуностимулирующих препаратов (тималина, ронколейкина, лико-пида и др.), используют физиотерапевтические процедуры. При неэффективности консервативной терапии острых кавернитов возникает необходимость в продольных разрезах пещеристых тел. В последующем у больных, леченных оперативным путем, может развиться эректильная дисфункция, что требует коррекции (оперативного шинирования). При лечении хронического кавернита применяют противовоспалительную терапию и местное лечение.
Контрольные вопросы
1. В чем заключаются особенности исследования мочи при остром и хроническом пиелонефрите?
2. Как проводят дифференциальную диагностику первичного и вторичного пиелонефрита?
3. Каков патогенез пиелонефрита?
4. Каковы особенности лечения вторичного острого и хронического пиелонефрита?
5. Какие симптомы воспаления мочевого пузыря вам известны?
6. Какие симптомы характерны для хронического цистита?
7. Какова этиология уретритов?
8. В чем заключаются особенности диагностики уретритов?
9. Каков патогенез простатита?
10. В чем заключаются особенности симптоматики и клинического течения хронического простатита?
11. Какие симптомы характерны для острого и хронического эпиди-димита?