Общая хирургия: учебник / Гостищев В.К. - 4-е изд., перераб. и доп. - 2010. - 848 с.
|
|
|
|
ГЛАВА 10 ОБЩИЕ ВОПРОСЫ ТРАВМАТОЛОГИИ
В основе многих хирургических заболеваний лежит травма - внезапное одномоментное воздействие на организм внешних факторов - механического, термического, электрического, лучевого и др. Травма может вызвать анатомические или функциональные нарушения в органах и тканях, сопровождающиеся общей и местной реакцией организма.
Травматология (от греч. trauma - повреждение и logos - наука) - наука о повреждениях человеческого тела, изучающая общие и местные про- цессы и состояния организма, которые возникают под воздействием различных факторов, нарушающих целостность и функции тканей и органов, а также разрабатывающая методы профилактики и лечения повреждений и их осложнений.
Травматология представляет собой сводное понятие и состоит из многочисленных разделов, которые являются частью отдельных специальностей (например, повреждения глаза - раздел офтальмологии, горла и носа - оториноларингологии, черепа - нейрохирургии, мочеполовой системы - урологии и т.д.). Большим самостоятельным и очень важным разделом травматологии является ортопедия, включающая распознавание и лечение повреждений и заболеваний опорно-двигательного аппарата и их последствий.
С необходимостью оказания само- и взаимопомощи человек столкнулся очень давно. Результаты лечения переломов костей стали известны благодаря археологическим находкам в различных уголках земного шара. При изучении скелетов доисторических людей с теми или иными повреждениями было установлено, что в лечении переломов существовал «ортопедический подход», доказательством чего является хорошее сращение переломов при правильном сопоставлении отломков (например, у неандертальцев перелом ключицы срастался при абсолютно правильном стоянии отломков). Обнаружение черепов со следами трепанации в доисторическом периоде ещё раз подтверждает, что уже в то время человек имел представление о хирургическом подходе при лечении повреждений. Об искусстве лечения переломов свидетельствуют также находки мумий: за 2500 лет до н.э. переломы лечили, соблюдая принципы иммобилизации отломков костей.
Во всех сочинениях по медицине Гиппократа, который жил в IV в. до н.э. (460-356), красной нитью проходит знаменитое положение, ставшее законом для врачей всех времён: врач должен лечить не болезнь, а больного. Наибольший интерес представляют труды Гиппократа «О пе- реломах», «О суставах», «О рычаге», «Ранения головы». В его трактатах подробно излагаются симптоматика и методы лечения вывихов и переломов. Многие из них послужили прототипами различных аппаратов для репозиции, а методы вправления вывихов по Гиппократу не утратили своей ценности до настоящего времени. Гиппократ предложил различные способы вправления вывихов плеча (рукой, пяткой, плечом, круглой палкой по методу рычага) и рекомендовал во избежание рецидива накладывать валик в подмышечную ямку, а плечо привязывать к телу с помощью мягкой повязки. Много внимания он уделял вывихам бедра и предложил несколько методик их устранения с применением специальных приборов. Для репозиции переломов Гиппократ пользовался сконструированными им аппаратами.
Через 400 лет римский врач Корнелий Цельс (I в. до н.э.) написал трактат «О медицине», в котором значительно дополнил и углубил представление Гиппократа о ранах, охарактеризовал заболевания костей, дополнил существовавшее до него понятие об операциях на костях: выскабливание, прижигание, резекция кости до момента появления небольшого количества крови и др. Он значительно углубил понятие о симптомах черепно-мозговой травмы: потеря сознания, спутанность сознания и бред, расстройство речи, сна, аппетита; ригидность мышц и т.д.
Почти в одно время с Цельсом вопросы деформаций и повреждений человеческого скелета разрабатывал Гален (около 130-200 гг. н.э.), которому мы обязаны введением таких терминов, распространённых в наши дни, как «лордоз», «кифоз», «сколиоз». Гален и Цельс отмечали своеобразие в течении некоторых деформаций скелета и заболеваний у детей, а Цельс указал, что детей следует лечить иначе, чем взрослых.
Большой вклад в развитие травматологии и ортопедии внёс «отец современной хирургии» французский врач Амбруаз Паре (1510-1590), который предложил много различных методов лечения ортопедических заболеваний и повреждений. Им впервые был введён жёсткий корсет при искривлении позвоночника, при косолапости он рекомендовал специальную обувь, много внимания уделял протезированию, лечению переломов. Особенно ценным было его предложение накладывать специальные металлические шины с отверстиями при открытых перело- мах костей конечностей, что позволило производить перевязку, не снимая иммобилизируюших приспособлений.
В доантисептический период преобладало, что вполне понятно, консервативное направление в ортопедии и травматологии, хотя многие исследователи стремились применить хирургические вмешательства, что ускорило бы процесс излечения.
Начало XIX века характеризуется новыми исследованиями как в травматологии, так и в ортопедии. Так, Г. Дюпюитрен (1777-1835) детально разработал и описал перелом внутренней лодыжки и малоберцовой кости в нижней трети, контрактуру пальцев кисти при изменениях ладонного апоневроза (контрактура Дюпюитрена).
В России того времени возрос интерес ведущих хирургов к вопросам травматологии и ортопедии. Представители двух школ - московской и петербургской - с успехом разрабатывали многие вопросы лечения пе- реломов, ими опубликован ряд ценных работ. К началу XIX века в России сформировалась ортопедическая школа в Санкт-Петербурге, возглавлявшаяся X.X. Саломоном, и травматологическая московская школа во главе с профессором Московского университета Е.О. Мухиным.
Большой вклад в травматологию внёс великий русский учёный Н.И. Пирогов (1810-1881). Исключительное значение имели его работы, касающиеся военно-полевой хирургии: применение эфирного наркоза во фронтовых условиях, гипсовой повязки, остеопластической ампутации голени. Важную роль сыграли работы Н.И. Пирогова, рассматривающие соотношение суставных поверхностей в разных положениях сустава с помощью топографоанатомических препаратов. Большое внимание он уделял исследованию синовиальных влагалищ на конечностях.
Конец XIX века ознаменовался открытием В.К. Рентгеном (1895) Х-лучей, что облегчило изучение костной патологии и диагностику различных переломов.
Значительным толчком к активному хирургическому подходу в лечении различных деформаций послужила наступившая эра антисептики. С 70-х годов XIX века вплоть до начала XX века восстановительная хирургия костно-мышечной системы обогатилась рядом хирургических приёмов и оригинальными операциями. Развитие антисептики позво- лило перейти к более активному методу лечения переломов, и уже к 70-м годам прошлого столетия некоторые хирурги при лечении ложных суставов стали применять оперативное соединение костных отломков (остеосинтез) различными материалами.
Как известно, для сращений переломов основное значение имеют плотное соприкосновение отломков, прочное удержание их и продол- жительный покой. Все эти условия соблюдаются при применении метода компрессионного лечения.
Таким образом, внедрение в хирургию антисептики и асептики, использование Х-лучей, применение металлоостеосинтеза и аппаратов внеочагового остеосинтеза, различных ортопедических аппаратов и приспособлений позволили по-новому подойти к лечению травм и заболеваний опорно-двигательного аппарата.
Травматические повреждения занимают третье место в общей заболеваемости (12,7%), уступая гриппу и ОРВИ, а также сердечно-сосудистым заболеваниям. У мужчин травмы встречаются в 2 раза чаще, чем у женщин. У мужчин в возрасте 15-29 лет травмы занимают первое место в общей заболеваемости. От 5,5 до 8,5% больных с травмами нуждаются в госпитализации, остальные получают медицинскую помощь амбулаторно: в травматологических пунктах, амбулаториях и поликлиниках, здравпунктах промышленных предприятий, фельдшерско-акушерских пунктах в сельской местности.
Оказание первой и специализированной лечебной помощи травматологическим больным имеет ряд особенностей. Первую помощь на месте происшествия при промышленных травмах осуществляют работники санитарных постов или здравпунктов предприятий. В городах и районных центрах созданы станции скорой помощи, сотрудники которых по вызову экстренно выезжают на место происшествия, оказывают первую помощь и перевозят пострадавшего в лечебное учреждение. При тяжёлой травме больных госпитализируют в хирургическое или специализированное травматологическое отделение, где они по- лучают необходимую высококвалифицированную помощь. При травмах, не требующих госпитализации, дальнейшую хирургическую помощь оказывают в поликлиниках, травматологических пунктах. Знание основных принципов оказания первой помощи и медицинских манипуляций при травмах необходимо всем врачам, так как с травматологическим больным может встретиться врач любой специальности - как по долгу службы, так и в быту. В ряде случаев при травмах первую помощь оказывают в порядке само- и взаимопомощи (в походе, транспорте и др.).
По условиям возникновения травмы можно разделить на три группы: производственные, непроизводственные и военные.
• Производственный травматизм делят на: а) промышленный;
б) сельскохозяйственный.
• Непроизводственный травматизм: а) транспортный; б) уличный;
в) детский; г) бытовой; д) спортивный; е) умышленный.
• Военные травмы: а) огнестрельные повреждения; б) закрытые повреждения.
По виду повреждающего агента выделяют травмы: 1) механические; 2) химические; 3) термические; 4) лучевые; 5) огнестрельные; 6) комбинированные.
Виды механических травм. Выделяют закрытые травмы, при которых кожа и слизистые оболочки остаются неповреждёнными, и открытые, сопровождающиеся повреждением слизистых оболочек и кожных покровов, что резко увеличивает опасность инфицирования повреждён- ных тканей и приводит к осложнениям, порой очень тяжёлым (например, столбняк, остеомиелит, газовая гангрена и т.п.).
Различают неосложнённые и осложнённые повреждения. По времени развития осложнения могут быть непосредственными, возникающими в момент повреждения или в первые часы после него (шок, кровотечение, повреждение жизненно важных органов). Осложнения, возникающие в различные сроки (от нескольких часов до нескольких недель после травмы), причиной которых является хирургическая инфекция (местная гнойная инфекция - нагноение раны, перитонит, плеврит; общая гнойная инфекция - сепсис, газовая гангрена, столбняк), относят к ближайшим осложнениям. Поздние осложнения появляются в отдалённые сроки после повреждения и связаны с развитием хронической гнойной хирургической инфекции (например, хронический остеомиелит, свищи и др.).
В зависимости от характера повреждения травмы могут быть простыми [повреждение одного органа или его части (перелом бедра)] и комбинированными, при которых сочетаются повреждения различной локализации и различные травмирующие факторы (перелом бедра и отморожение стоп и т.п.).
В зависимости от повреждения полых органов различают травмы, проникающие в полости (живота, груди, черепа, сустава), следствием которых может стать ряд серьёзных осложнений (кровотечение, перитонит, пневмоторакс, инфицирование полости), и непроникающие.
Выделяют также травмы прямые, возникающие непосредственно на месте приложения травмирующего фактора (переломы костей стопы, кисти, предплечья при падении тяжёлого предмета или ударе), и непря- мые, возникающие в области, отдалённой от места приложения травмирующей силы (перелом позвоночника при падении на седалищные бугры). Острые травмы бывают при внезапном однократном воздействии травмирующего фактора, хронические травмы развиваются в результате длительного многократного воздействия травмирующего агента (мозоли, контрактура Дюпюитрена и др.).
Тяжесть повреждений и их последствий определяется несколькими факторами.
1. Механизм травмы и внешний фактор, вызвавший повреждение. Тя- жёлые и твёрдые предметы вызывают более тяжёлые разрушения тканей, чем лёгкие; мягкие, а также острые предметы чаще вызывают открытые повреждения, а тупые - закрытые. Имеет значение термическое и химическое состояние травмирующего агента. Большую роль играют направление травмирующей силы, угол её действия, быстрота и продолжительность. Изучение механизма травмы имеет большое значение для диагностики (например, переломов) и определения особенностей повреждения (вид перелома: косой, поперечный, винтообразный и др.). При определённом механизме травмы обычно возникают типичные повреждения: при падении на ладонь вытянутой руки - перелом лучевой кости в типичном месте, винтообразный перелом костей голени на скользкой дороге и т.п.
2. Анатомо-физиологические особенности органов и тканей. Паренхиматозные органы (печень, селезёнка, мозг) повреждаются при воздействии даже небольшой силы. Анатомические особенности кожи делают её устойчивой к воздействию травмирующего фактора, вследствие чего нередко при сохраняющейся целостности кожных покровов, брюшной стенки или черепной коробки наблюдают тяжёлые разрушения глубжележащих тканей: закрытые переломы, разрывы внутренних органов, массивное размозжение и раздавливание мягких тканей. Значительной стойкостью к повреждению обладает костная ткань. Существенное значение имеет физиологическое состояние органа: огнестрельные ранения желудка или тонкой кишки при переполнении их пищей приводят к большему разрыву, то же относится к тупой травме живота (при ударе, падении). В то же время ранение пустого органа ограничивается образованием входного и выходного отверстий соответственно размеру ранящего предмета. У старых и пожилых людей физиологические изменения костной ткани (большая хрупкость и ломкость костей) чаще обусловливают повреждение даже при незначительной травме.
3. Патологические изменения органов и тканей делают их менее устойчивыми к травме, когда для их повреждения достаточно небольшого усилия. Так, разрыв патологически изменённой селезёнки при малярии может возникнуть даже при повороте в постели, в то время как при здоровой селезёнке - лишь в результате значительного воздействия на нижние рёбра слева; при поражениях костей (опухолях, остеомиелите и т.п.) возникают патологические переломы при незначительной травме. Факторами, понижающими устойчивость органов и тканей к воздействию травмирующего агента, могут быть также нарушения питания и обмена веществ, анемия, авитаминоз.
4. Неблагоприятные условия внешней среды. В этом случае может значительно осложниться течение повреждения: травма на холоде часто осложняется тяжёлым шоком; отморожение, переохлаждение в сочетании с переломом могут осложниться развитием пневмонии, остеомиелита, эндартериита; жара и загрязнение раны землёй, обрывками одежды резко увеличивают опасность инфицирования раны и гнойных осложнений.
5. Состояние организма в целом. Угнетение иммунитета, аллергические реакции, алкоголизм, нарушения обмена веществ снижают устойчивость организма к воздействию травмы и приводят к развитию шока, инфекционных осложнений и др.
ОСОБЕННОСТИ ОБСЛЕДОВАНИЯ ТРАВМАТОЛОГИЧЕСКИХ БОЛЬНЫХ
Основной метод установления диагноза, характера травматических повреждений - клинический. Для уточнения диагноза применяют специальные методы обследования больных с травмой и осложнениями травм.
Анамнез. При травматических повреждениях очень важно выяснить механизм их возникновения, что имеет значение не только в установлении диагноза, но и в профилактике производственного травматизма. При выяснении механизма травмы уже на основании рассказа пострадавшего можно поставить предварительный диагноз и наметить план обследования (например, падение на вытянутую руку обычно приводит к перелому лучевой кости в типичном месте или перелому плечевой кости в области головки; падение с высоты на ягодицы - к компрессионному перелому поясничных позвонков и т.п.).
Осмотр больного и места травмы даже без специальных аппаратов может дать ценную информацию для диагноза, позволяет предположить локализацию и характер повреждения. Обязательно проводят сравнительный осмотр здоровой и травмированной конечности. При осмотре пострадавшего или органа, подвергшегося травме, различают три основных положения: пассивное, активное и вынужденное.
Пассивное положение всего тела характерно для тяжёлых повреждений при бессознательном состоянии пострадавшего, повреждении головного или спинного мозга с наличием параличей. Пассивное положение конечности возможно при переломе (например, при переломе шейки бедренной кости повреждённая конечность пассивно ротирована кнаружи; при повреждении крупных нервов возможны пассивное положение конечности и отсутствие активных движений и т.п.).
Вынужденное положение конечности наблюдают при вывихах и переломах в остром периоде, при неправильно сросшемся переломе кости или развитии анкилоза.
При осмотре кожи и слизистых оболочек обращают внимание на бледность или гиперемию кожи, влажность кожных покровов (сухая горячая кожа или, наоборот, холодный липкий пот), наличие ссадин, кровоподтёков, локализацию травмы, её размеры, окраску и т.п.
При осмотре пострадавшего очень важно выяснить изменение положения конечности относительно оси конечности. Нормальная ось нижней конечности представляет собой прямую линию, соединяющую верхнюю подвздошную ость, внутренние края надколенника и I пальца стопы.
Отклонения конечности от оси могут быть кнутри или кнаружи с образованием угла в области коленного сустава, открытого кнутри или кнаружи. В зависимости от этого различают вальгусную (угол открыт кнаружи) и варусную (угол открыт кнутри) деформации.
Нормальной осью верхней конечности служит линия, соединяющая центр головки плечевой кости, головок лучевой и локтевой костей. Отклонение предплечья от оси конечности приводит к образованию угла с вершиной у локтевого сустава, соответственно различают варусную (угол, открыт кнутри) и вальгусную (угол открыт кнаружи) деформацию верхней конечности.
Ось верхней и нижней конечности изменяется при переломах, вывихах, а также при неправильно сросшихся переломах костей конечностей, анкилозах. Изменение оси может быть врождённым или возникает при искривлении костей вследствие их заболевания (например, при рахите).
Осмотр позволяет выявить изменение повреждённого органа: сглаженность контура сустава - при гемартрозе, припухлость - при гематоме мягких тканей, деформацию конечности - при переломе и др.
Пальпация является следующим этапом исследования. При ощупывании места приложения травмирующего фактора определяют наличие болезненности, припухлости, уплотнения тканей. При переломах челюсти пальпацию осуществляют через полость рта, при переломе копчика - через прямую кишку. При пальпации можно определить наличие жидкости в суставе (например, симптом баллотирования надколенника при гемартрозе, синовите). Пальпация позволяет определить дефект тканей в виде западения (при разрыве мышцы, сухожилия). Разрыв двуглавой мышцы плеча сопровождается характерным западением мышцы и изменением её конфигурации при сокращении, перелом ключицы характеризуется ступенеобразной её деформацией, при напряжении икроножной мышцы определяется западение в области пяточного (ахиллова) сухожилия при его разрыве и т.п.
Аускультация имеет большое значение при повреждениях органов грудной или брюшной полости, позволяет выявить изменения, возникшие вследствие травмы (например, отсутствие перистальтики - при посттравматическом перитоните; ослабление или отсутствие дыхания - при повреждениях лёгкого, пневмо- и гемотораксе; характерный шум - при аневризме посттравматического происхождения).
Определение движений в суставе начинают с выяснения возможности активных движений, производимых самим больным. Возможность пассивных движений определяет врач. При этом устанавливают сам факт отсутствия или ограничения активных и пассивных движений, болезненность при движениях. Объём движений в суставе измеряют угломером. Бранши его соединены шарниром; стрелка прибора, двигаясь по транспортиру, показывает объём движений в суставе (в градусах). Полученные данные сравнивают с показателями здоровой конечности, а также со средними данными здорового человека того же пола и возраста.
Исходным положением для плечевого сустава считают свободное свисание конечности вдоль туловища; для локтевого, лучезапястного и суставов кисти - состояние полного разгибания под углом 180?; для тазобедренного и коленного суставов нормальный угол - 180? при вертикальном положении тела, для голеностопного сустава - 90? к оси голени.
Для измерения движений в плечевом и тазобедренном суставах одну брашну устанавливают по длине тела, а другую перемещают с движением конечности, выполняя её сгибание и отведение. Для измерения движений в других суставах конечностей одну брашну угломера устанавливают вдоль проксимального отдела конечности, выше сустава (вдоль бедра, плеча, голени, предплечья), а другую - вдоль дистальной части конечности, ниже сустава. Шарнир угломера устанавливают на уровне суставной щели. По отклонению бранши, соединённой с дистальным отделом конечности, определяют по транспортиру угол движения в суставах. Используя специальные угломеры, можно определить другие виды движения в суставах: вращение, отведение и др.
Изменения объёма движений в суставах могут быть различными: от полной неподвижности (анкилоз) до ограничения движений (контрактура).
• Анкилоз может быть костным - вследствие сращения между собой костей, образующих сустав, или образования фиброзных сращений между суставными поверхностями (фиброзный анкилоз); неподвижность в суставе возможна вследствие склерозирования и обызвествления окружающих сустав мягких тканей (внесуставной анкилоз).
• Контрактура может быть вызвана различными изменениями: перерождением мышц конечности, нарушением иннервации, при вывихе -
нарушением анатомического соотношения суставных концов костей и спастическим сокращением мышц. Контрактура сустава при прогрессировании изменений в мягких тканях, окружающих сустав, и в капсу- ле сустава может привести к внесуставному анкилозу.
Важное место в обследовании травматологического больного занимает измерение длины конечности. Его можно произвести на глаз, пу- тём сравнительного сопоставления симметричных отделов конечностей, а также сравнения между собой отдельных сегментов и уровней симметрично расположенных костных выступов. Для этого больного укладывают на спину на жёсткую кушетку, располагая симметрично обе нижние конечности, и сравнивают расположение костных выступов - передних подвздошных остей, больших вертелов, надколенников, лодыжек относительно друг друга. Если выявляется их несоответствие, речь идёт об укорочении конечности, а в зависимости от изменения положения вертелов, надколенников, лодыжек определяют за счёт чего это происходит - за счёт бедра или голени. Сравнительную длину верхней конечности определяют также по симметричному положению костных выступов в положении больного «руки по швам».
Более точные данные даёт симметричное измерение длины конечностей сантиметровой лентой. Длину нижней конечности определяют от передней верхней подвздошной ости до медиальной лодыжки, длину бедра - от большого вертела до суставной щели колена, длину голени - от коленного сустава до латеральной лодыжки, соответственно для верхней конечности - от акромиального конца ключицы до конца III пальца, для плеча - от акромиального конца ключицы до локтевого отростка, для предплечья - от локтевого отростка до шиловидного отростка лучевой кости. Длина конечности изменяется при переломах, вывихах.
Окружность конечности измеряют на одинаковых уровнях симметричных отделов конечностей. Разница в окружности конечности у больного, перенёсшего травму конечности, указывает на увеличение объёма одной конечности за счёт отёка, гематомы, кровоизлияния, смещения костных отломков.
Специальные методы. Рентгенологические методы исследования в травматологии играют основную роль. Рентгенограммы производят в двух проекциях - переднезадней и боковой, а при необходимости и в других проекциях. Рентгенограммы позволяют определить характер смещения отломков (при переломах) и суставных концов костей (при вы- вихах), а повторные исследования - контролировать эффективность репозиции отломков, устранение вывиха, оценивать результаты лечения (сращение костей и др.).
В травматологии используют также рентгеноконтрастные методы: артрографию - контрастное исследование суставов, ангиографию - исследование сосудов и др.
Томография, компьютерная томография позволяют получить рентгеновское изображение костей и других органов на различной глубине. Послойные снимки дают также возможность детализировать повреждения в органах, выявить инородные тела и т.д.
При обследовании больного с травматическими повреждениями и их последствиями используют функциональные методы исследования для определения кровотока - реовазографию, осциллографию. Для ис- следования состояния сократительной способности мышц применяют электромиографию.
ОБСЛЕДОВАНИЕ БОЛЬНЫХ ПРИ ТЯЖЁЛОЙ ТРАВМЕ В ЭКСТРЕННЫХ СИТУАЦИЯХ
Обследование больных при тяжёлых травматических повреждениях изза недостатка времени и угрожающего жизни состояния, когда необходимо срочно оказать первую помощь, отличается от обычной схемы (выяснение жалоб, их детализация, анамнез болезни, жизни и т.д.). В этих ситуациях следует сразу же выяснить по симптомам функции жизненно важных органов - нервной системы, дыхания, кровообращения - и принять срочные меры по устранению нарушений. Целенаправленное обследование больного для установления точного диагноза проводят при сохранённых функциях системы жизнеобеспечения или после их восстановления.
Для оценки состояния пострадавшего при тяжёлой травме сразу же необходимо выяснить следующее.
1. Возможность контакта с больным - ответы на вопросы, выполнение простейших действий (открыть и закрыть глаза, поднять конечность, открыть рот, повернуть голову). Наличие заторможённости, сонливости.
2. Проходимость воздушных путей: западение языка, аспирация крови, рвотных масс.
3. Состояние дыхания: наличие дыхания, его частота, глубина, ритм.
4. Состояние сердечно-сосудистой системы: частота, ритмичность, напряжение и наполнение пульса, уровень АД.
5. Наличие глазных симптомов: активные движения глазных яблок, спонтанные их движения («плавающий взор»), наличие роговичного рефлекса, широкие зрачки, анизокория, отсутствие реакции зрачков на свет.
6. Наличие выделения крови, сукровичной жидкости из носа, ушей.
7. Тонус мышц: при сравнении тонуса мышц с обеих сторон определяют мышечную гипотонию или гипертонию.
Поскольку ЦНС, система дыхания и кровообращения тесно связаны между собой, их состояние следует оценивать в комплексе и расстройства устранять одновременно.
Оценка функций ЦНС
Основными причинами нарушения функций ЦНС при травме являются травма мозга, расстройство кровообращения, дыхания, кровоте- чение и кровопотеря. При обследовании учитывают три группы симптомов, характеризующих состояние функций ЦНС: сознание, реакцию зрачков и сохранность рефлексов, адекватность поведения.
Нарушение сознания может быть лёгкой, средней и тяжёлой степени. При лёгкой степени нарушения (ступор) больной дезориентирован во времени и месте, заторможён, сонлив, путано отвечает на вопросы; по команде открывает глаза, показывает язык и т.п. Реакция зрачков на свет живая, рефлексы сохранены. При средней степени нарушения сознания (сопор) больного не удаётся разбудить. Никаких команд он не выполняет, но реагирует на болевое раздражение (укол, щипок) защитными движениями - отведением руки, поворотом головы (защитный рефлекс). Зрачки нормальной величины или несколько расширены, реакция их на свет хорошая. Тяжёлая степень угнетения сознания - кома. Контакт с больным невозможен, на окрик не реагирует, его не удаётся разбудить, защитные рефлексы на болевое раздражение отсутствуют. Ресничный, роговичный рефлексы отрицательные. Зрачки умеренно расширены, реакция на свет вялая. Ослабевающая реакция зрачков на свет свидетельствует об углублении степени угнетения нервной системы. Угнетению сознания всегда сопутствует расстройство функций дыхания и кровообращения: тахипноэ, тахикардия, слабый частый пульс.
Состояние зрачков является важным признаком продолжающегося угнетения функций ЦНС. Широкие зрачки с отсутствием их реакции на свет при остановке дыхания и кровообращения указывают на наступившую смерть. Анизокория при черепно-мозговой травме свидетельствует, как правило, о повреждении полушарий мозга вследствие кровоизлияния и сдавления мозга.
Расстройства дыхания
При определении расстройства дыхания вследствие тяжёлых травматических повреждений ориентируются на такие симптомы, как циа-
ноз кожных покровов и слизистых оболочек, наличие дыхательных движений грудной клетки, частота и глубина дыхания, ритм дыхательных движений, участие в дыхании вспомогательных мышц груди и шеи, необычные экскурсии грудной стенки при дыхании (парадоксальное дыхание), тахикардия.
Причинами расстройств дыхания при травме являются боль, обусловленная травмой грудной клетки (ушиб, сдавление груди, перелом рёбер, разрыв диафрагмы); уменьшение дыхательной поверхности лёгких вследствие сдавления лёгкого при пневмотораксе, гемотораксе; закупорка (обтурация) дыхательных путей кровью, слизью, рвотными массами; закрытие входа в гортань сместившимся корнем языка в бессознательном состоянии больного; массивное кровотечение с развитием шокового лёгкого; остановка дыхания при травме мозга и повреждении дыхательного центра; нарушение механики дыхания при двойном множественном переломе рёбер.
При осмотре больного с тяжёлой травмой определяют в срочном порядке наличие признаков расстройств дыхания. Остановка дыхания (апноэ), цианоз кожи свидетельствуют о тяжёлых нарушениях газообмена (гипоксии); частое поверхностное (щадящее) дыхание - о расстройстве дыхания, обусловленном болевым воздействием (перелом рёбер, ушиб грудной клетки) и ведущем к уменьшению вентиляционной (альвеолярной) ёмкости лёгких, гиперкапнии и гипоксии. При кровотечении дыхание становится глубоким и частым вследствие снижения ОЦК, лё- гочного кровотока. При частичном закрытии дыхательных путей дыхание стридорозное, с шумным выдохом; при полной закупорке дыхательных путей происходит остановка дыхания, быстро развивается тотальный цианоз с последующей остановкой кровообращения.
Если при осмотре больного определяются необычные дыхательные движения грудной клетки (часть её западает при вдохе и выпячивается при выдохе, грудино-ключично-сосцевидные, большие грудные, лестничные мышцы резко напряжены при вдохе) - это синдром парадоксального дыхания, обусловленный нарушением механической стабильности грудной клетки при двойном множественном переломе рёбер. Выраженная нагрузка на систему дыхательных мышц приводит к их быстрому утомлению и развитию острой дыхательной недостаточности.
Состояние функций органов дыхания можно оценить с помощью аускультации и перкуссии грудной клетки. Коробочный звук с отсут- ствием дыхательных шумов над половиной грудной клетки указывает на пневмоторакс, укорочение перкуторного звука и отсутствие дыхательных шумов - на гемоторакс.
Если по клиническим признакам (частое поверхностное дыхание, цианоз, тахикардия) устанавливается острая дыхательная недостаточность, следует сразу же выяснить и устранить её причину.
Определение состояния кровообращения
Причинами расстройства кровообращения при травматических повреждениях являются болевой фактор, травматический шок, кровотечение и кровопотеря, геморрагический шок. Оценку степени нарушения кровообращения при первичном осмотре пострадавшего проводят по состоянию кожных покровов, пульса (частота, наполнение, напряжение), уровню АД, состоянию периферического кровообращения (бледность, цианоз кожных покровов). Описание шока см. в главе 4.
Если при осмотре больного с тяжёлой травмой определяются бледность кожных покровов, цианоз губ, конца носа, ушных раковин, пальцев рук и ног, гипотермия конечностей, холодный липкий пот, частый пульс слабого наполнения, понижение АД, это свидетельствует о серь- ёзном расстройстве кровообращения. Чем сильнее выражены перечисленные симптомы, тем больше степень расстройства кровообращения (см. главу 4). Для уточнения состояния кровообращения в стационаре измеряют ЦВД, определяют ОЦК, содержание гемоглобина, гематокрит, оценивают диурез.
ДЕСМУРГИЯ
Десмургия - учение о повязках, их правильном наложении и приме- нении.
Повязка - средство длительного лечебного воздействия на рану, органы тела с использованием различных материалов и веществ, а также удержания этих веществ на теле больного. Назначение повязки - защита ран, патологически изменённых и повреждённых тканей от воздействия внешней среды. Различают мягкие и твёрдые неподвижные (фиксирующие) повязки.
Неподвижные повязки - иммобилизирующие и корригирующие - и повязки с вытяжением используют в основном для лечения больных с пов- реждениями и заболеваниями опорно-двигательной системы. Сюда относятся гипсовые повязки, шины и аппараты.
Мягкие повязки состоят из перевязочного материала, накладываемого непосредственно на рану, и из средств его фиксации. Различают простую мягкую (защитную и лекарственную), давящую (гемостатическую)
и окклюзионную повязку, накладываемую при проникающих ранениях груди.
Для фиксации перевязочного материала используют марлевый, трикотажный трубчатый бинты, сетчато-трубчатый медицинский бинт ретилакс, косынки из хлопчатобумажных тканей, клеол, коллодий, лейкопластырь. Бинт имеет головку (скатанную часть) и свободную часть (начало).
Правила наложения бинтовой повязки следующие.
1. Больной должен находиться в удобном положении с максимально расслабленными мышцами. Доступ к бинтуемой части тела должен быть свободным. Бинтуемая часть тела должна занимать положение, в кото- ром она будет находиться после бинтования, а в процессе наложения повязки - оставаться неподвижной.
2. Накладывающий повязку становится лицом к больному, чтобы по выражению его лица видеть, не причиняется ли ему боль.
3. Повязку накладывают от периферии конечности по направлению к туловищу при равномерном натяжении бинта. Направление туров - слева направо по отношению к бинтующему (кроме повязки на левый глаз, повязки Дезо на правую руку и др.). Правой рукой развёртывают головку бинта, левой - удерживают повязку и расправляют ходы бинта. Бинт дол- жен катиться по бинтуемой части тела без предварительного отматывания, каждый его оборот должен прикрывать предыдущий на одну-две трети ширины. Конечную часть бинта фиксируют к повязке булавкой, лейкопластырем, либо разорванный по длине конец бинта завязывают вокруг забинтованной части тела с фиксацией на здоровой стороне.
Готовая повязка должна прочно фиксировать перевязочный материал, достаточно хорошо закрывать поражённую часть тела, быть удобной для больного, лёгкой и красивой.
Основные варианты бинтовых повязок
Циркулярная (круговая) повязка является началом любой мягкой бинтовой повязки и самостоятельно применяется для закрытия небольших ран в области лба, шеи, запястья, голеностопного сустава и т.д. При этой повязке каждый последующий тур полностью покрывает предыдущий. Первый тур накладывают несколько косо и более туго, чем последующие, оставляя неприкрытым конец бинта, который отгибают на 2-й тур и закрепляют следующим круговым ходом бинта. Недостатком повязки является её способность вращаться и при этом смещать перевязочный материал.
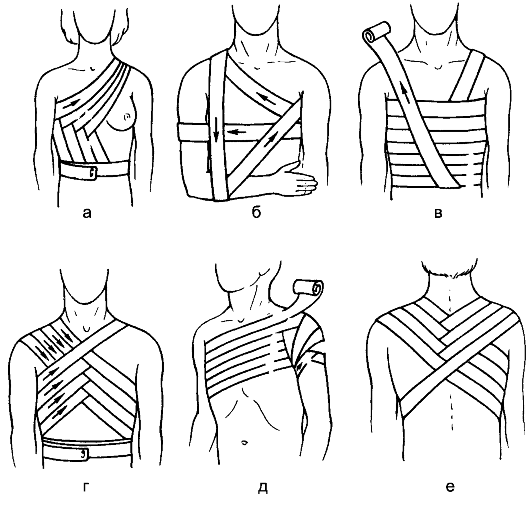
Рис. 46. Повязки на грудную клетку и плечевой пояс: а - повязка на молочную железу; б - повязка Дезо; в - спиральная повязка; г, е - 8-образная повязка; д - колосовидная повязка.
Спиральная повязка применяется для закрытия больших ран на туловище и конечностях (рис. 46 в). Начинают её с циркулярной повязки выше или ниже повреждения, а затем ходы бинта идут в косом (спиральном) направлении, на две трети прикрывая предыдущий ход. Простую спиральную повязку накладывают на цилиндрические участки тела (грудную клетку, плечо, бедро), спиральную повязку с перегибами - на участки тела конусовидной формы (голень, предплечье). Перегиб производят следующим образом. Ведут бинт несколько более косо, чем пре- дыдущий спиральный тур; большим пальцем левой руки придерживают его нижний край, раскатывают немного головку бинта и перегибают его
по направлению к себе так, что верхний край бинта становится нижним, и наоборот; затем опять переходят к спиральной повязке. При этом перегибы следует делать по одной линии и в стороне от зоны повреждения. Повязка очень проста и накладывается быстро, но легко может сползать во время ходьбы или движений. Для большей прочности конечные туры бинта фиксируют к коже клеолом (рис. 47, ж).
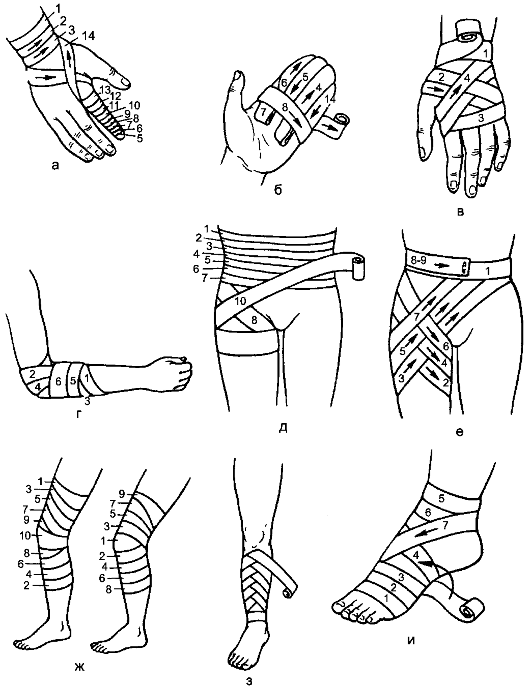
Рис. 47. Повязки на верхнюю и нижнюю конечности: а - спиральная повязка на палец; б - повязка на кисть; в - крестообразная повязка на кисть; г - сходящаяся повязка на локтевой сустав; д - повязка на живот и тазобедренный сустав; е - повязка на паховую область; ж - «черепашья» повязка на коленный сустав, сходящаяся (слева) и расходящаяся (справа); з - спиральная повязка с перегибами; и - повязка на стопу и голеностопный сустав. Цифрами обозначены туры наложения бинта.
Ползучая повязка является предварительным этапом перед наложением спиральной или другой повязки. Её применяют для фиксации большого по протяжению перевязочного материала (обычно на конечностях). При её наложении нет необходимости в помощнике. Начинают с циркулярной повязки в области лучезапястного или голеностопного сустава, затем тур идёт винтообразно так, что каждый оборот бинта не соприкасается с предыдущим. При этом между отдельными турами бинта остаётся свободное пространство, равное примерно ширине бинта.
Крестообразная, или 8-образная, повязка очень удобна для бинтования частей тела с неправильной поверхностью (например, задняя поверхность шеи, затылочная область, верхние отделы грудной клетки, промежность - рис.
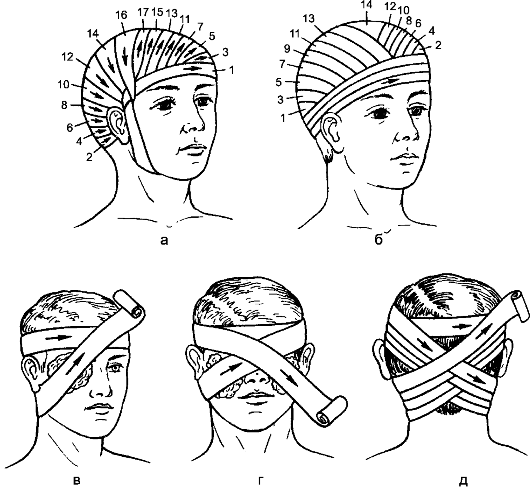
Рис. 48. Повязки на голову: а - чепец; б - шапочка Гиппократа; в - повязка на один глаз; г - повязка на оба глаза; д - повязка на затылочную область. Цифрами обозначены туры наложения бинта.
На затылочную область и заднюю поверхность шеи крестообразную повязку накладывают следующим образом. Круговыми ходами бинт укрепляют вокруг головы, затем выше и позади левого уха его спускают вниз на правую боковую поверхность шеи, обходят шею спереди и поднимают по задней её поверхности вверх, к правому уху. Обойдя голову спереди, бинт проходит над левым ухом и идёт наискось вниз, повторяя предыдущие ходы. Повязку закрепляют вокруг головы.
При наложении повязки на грудную клетку бинт описывает восьмёр- ку вокруг плечевых суставов, а перекрещивающиеся туры располагаются, в зависимости от локализации повреждения, на передней либо задней поверхности грудной клетки.
Колосовидная повязка является разновидностью 8-образной и отличается от неё тем, что ходы бинта в месте перекрёста прикрывают предыдущие не полностью, а перекрещиваясь по одной линии, ложатся выше или ниже их. При этом место перекрёста напоминает колос. Правильно наложенная повязка красива и не сползает при движениях конечности. Такую повязку накладывают на область тазобедренного и плечевого суставов, плечевого пояса и в других труднодоступных областях, где вследствие неправильной формы поверхности удержать перевязочный материал другими способами невозможно (см. рис. 46, д).
«Черепашья» повязка накладывается на область локтевого и коленного суставов. Существует два равноправных её варианта - расходящаяся и сходящаяся повязки. Расходящуюся повязку в области коленного сустава начинают с циркулярных туров непосредственно через область сустава, затем идут подобные ходы выше и ниже предыдущего. Ходы перекрещиваются в подколенной ямке, а по передней поверхности сустава, расходясь в обе стороны от первого тура, они всё более закрывают область сустава. Повязку закрепляют вокруг бедра.
Сходящаяся повязка начинается с циркулярных туров выше и ниже сустава, перекрещивающихся в подколенной ямке. Следующие туры всё более приближаются друг к другу и к наиболее выпуклой части сустава, пока не будет закрыта вся область.
Возвращающуюся повязку накладывают на голову, стопу или кисть, на культю после ампутации конечностей. Повязку начинают с циркулярных ходов на конечности. Затем на передней поверхности культи делают перегиб, и вертикальный тур бинта через торцевую часть культи идёт на заднюю поверхность. Каждый возвращающийся тур дополнительно фиксируют с помощью циркулярного тура. Вертикальные ходы бинта последовательно смещаются к наружному и внутреннему краям культи. Дополнительная фиксация этих ходов достигается спиральной повязкой.
Безбинтовые повязки
Косыночные повязки (рис. 49) делают с помощью косынки - треугольного куска ткани или платка, сложенного углом. Длинная её сторона называется основанием, угол против основания - верхушкой, два остальные - концами. Из
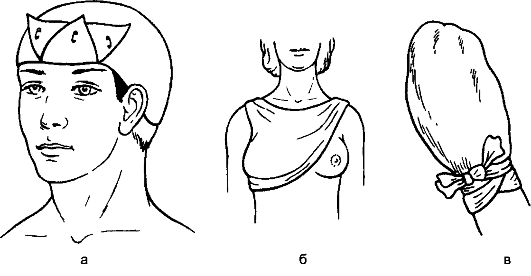
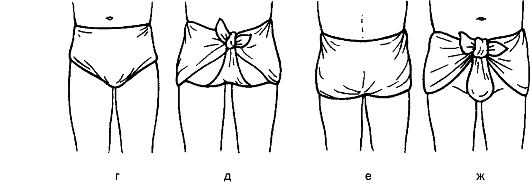
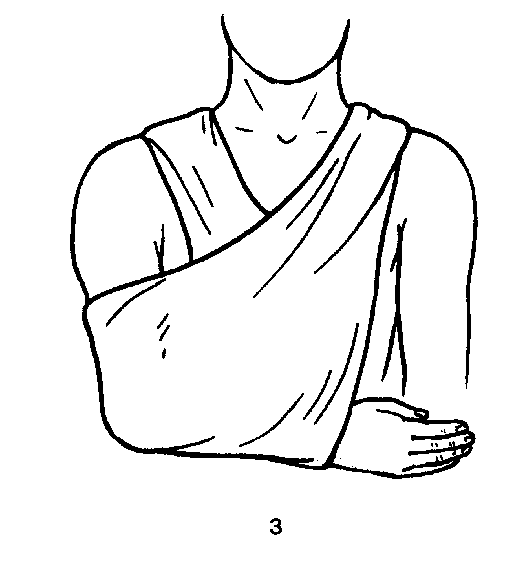
Рис. 49. Косыночные повязки на голову (а), молочную железу (б), кисть (в), промежность (г, д), верхнюю конечность (е).
чают две большие косынки, а из разрезанного по обеим диагоналям - четыре малые. Косынка удобна при оказании первой помощи. Наиболее часто её применяют для подвешивания руки при переломе костей предплечья или вколоченном переломе плеча.
Косыночные повязки на промежность позволяют удобно фиксировать перевязочный материал, наложенный на рану, поскольку бинтование в этой части тела сложно, как и удержание повязки (здесь она ненадёжна).
Пращевидные повязки используют при ранах в области носа, подбородка, теменной и затылочной областей. Её готовят или из полоски ткани или широкого бинта, разрезая их таким образом, чтобы с обоих концов повязка была рассечена, а в центре оставался участок для наложения на рану (рис. 50).
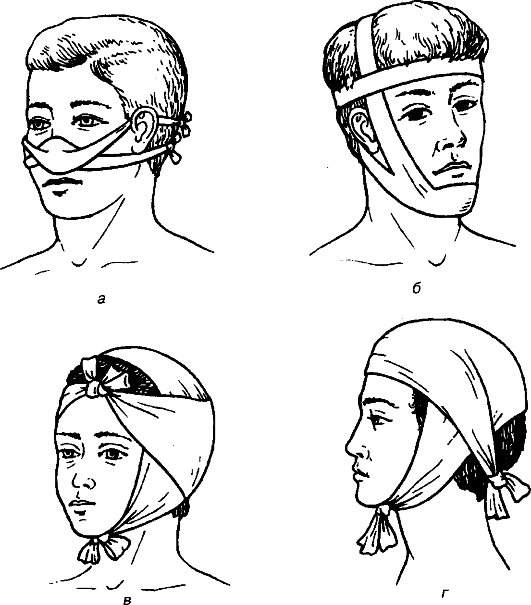
Рис. 50. Пращевидные повязки на нос (а), подбородок (б), затылочную область (в), теменную область (г).
Т-образную повязку используют для фиксации стерильного материала при наличии раны в области промежности, крестца, копчика. Полоску полотна или широкий бинт рассекают, как для наложения пращевидной повязки. Среднюю часть повязки укладывают на промежность, а концы фиксируют к специальному поясу из бинта.
Трубчатые бинты. Сетчатый бинт ретилакс за счёт своей эластичности плотно удерживает перевязочный материал на ранах, локализующихся в разных областях тела. Трубчатые бинты выпускают в виде чулка различного диаметра, они скатаны в рулоны. Для фиксации перевязочного материала эластичный бинт надевают в один слой: на пальцы - ?1 и 2; на конечности - ?3 и 4; на голову - ?5 и 6, на туловище - ?5 и 6 (рис. 51).
Перевязочный материал на ране можно фиксировать с помощью клеевых повязок: полосками лейкопластырной ленты или путём приклеива-
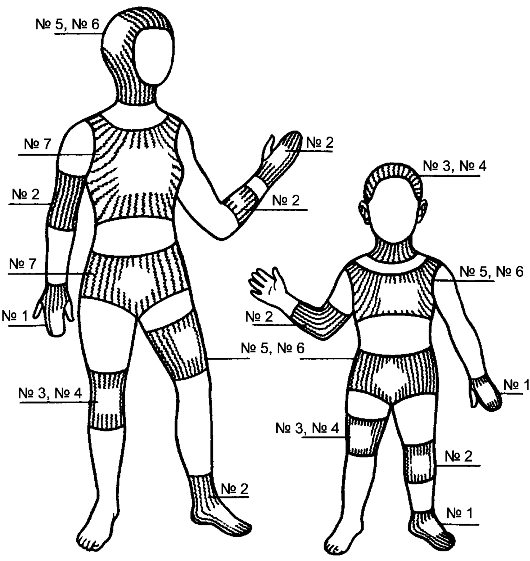
Рис. 51. Повязки из сетчато-трубчатого бинта. Объяснение в тексте.
ния к коже с помощью клея (клеола, БФ-6). Края кожи вокруг раны намазывают клеем и приклеивают кусок марли, прикрывая перевязочный материал по всей ширине, отступив от краёв наложенного материала на несколько сантиметров. Полоски пластыря перекидывают на рану через наложенную на неё стерильную салфетку и приклеивают повязку к коже.
Типы бинтовых повязок на отдельные области и части тела Повязки на голову и шею (см. рис. 48).
Циркулярную повязку на голову накладывают при небольших повреждениях в области лба, височной и затылочной областей. Возвращающуюся повязку на голову применяют при обширных повреждениях её волосистой части. Особенностью её является то, что вначале накладывают все возвращающиеся туры, которые затем фиксируют обычной циркулярной повязкой.
Чепец - одна из самых простых и удобных повязок на голову. Начинают с наложения одиночного куска бинта (завязки) размером около 1 м: середину завязки кладут на область темени, а концы спускают вертикально вниз впереди ушных раковин. Завязку сам больной удерживает в натянутом, слегка расходящемся положении. Делают первый циркулярный ход вокруг головы, затем, дойдя до завязки, оборачивают бинт вок- руг неё и ведут несколько косо через затылок. На другой стороне бинт перекидывают вокруг другой завязки и ведут несколько косо по лобнотеменной области, частично прикрывая предыдущий ход бинта. Последующие туры накладывают аналогично, всё более смещаясь вверх к теменной области, пока не прикроют всю голову. Конечный тур бинта проводят циркулярно вокруг головы либо прикрепляют к вертикальной завязке. Концы завязки фиксируют под подбородком.
Шапочка Гиппократа накладывается с помощью двуглавого бинта или двух отдельных бинтов. Одним бинтом всё время делают циркулярные обороты через лоб и затылок, укрепляя ходы второго бинта, прикрывающие свод черепа от средней линии вправо и влево. Концы бинта связывают в затылочной области.
Повязка на правый глаз накладывается типично. Круговым горизонтальным ходом через лоб закрепляют бинт, затем сзади спускают его вниз на затылок, ведут под правым ухом по боковой поверхности шеи, через щеку и вверх, закрывая им больной глаз. Косой ход закрепляют круговым. Далее следует чередование косых восходящих и циркулярных туров.
Повязка на левый глаз накладывается атипично. Начало бинта находится в правой руке, а его головка - в левой. Дальнейшие этапы бинто-
вания проводят так же, как и в предыдущем случае, но в обратном направлении.
Повязка на оба глаза начинается типично, с повязки на правый глаз. Затем циркулярный тур бинта ведут атипично из правой височной области сверху вниз на левый глаз, после чего делают закрепляющий циркулярный тур, потом - последовательное чередование туров, закрывающих правый и левый глаза.
Для закрытия задней поверхности шеи и затылочной области применяют 8-образную повязку.
Циркулярную повязку на шею в чистом виде накладывают редко. Чаще её комбинируют с 8-образной повязкой на лоб или с крестообразной - на задневерхние отделы грудной клетки.
Повязки на грудную клетку и плечевой пояс
Кроме описанных выше циркулярной, спиральной, крестообразной и колосовидной повязок, в этой области применяют и специальные повязки (см. рис. 46).
Повязки на молочную железу. Ходы бинта при накладывании повязки на правую молочную железу идут слева направо, на левую - справа налево. Фиксирующий тур проводят вокруг грудной клетки под молочной железой и, дойдя до неё, охватывают нижнюю и внутреннюю её части, ведут бинт на противоположное надплечье и по спине - к подмышечной впадине, охватывая нижнюю и наружную части железы, вновь фик- сируют тур и повторяют ходы бинта, закрывая молочную железу.
Повязка Дезо - одна из самых сложных. Применяется при переломах ключицы и других костей плечевого пояса и заключается в прибинтовывании руки к туловищу. Рука должна быть согнута под прямым углом и прижата к туловищу. Первый тур - циркулярный ход бинта от здоровой стороны к больной; второй тур - из здоровой подмышечной области по передней поверхности грудной клетки косо вверх на противоположную надключичную область, отсюда - вертикально вниз по задней поверхности плеча до перекрещивания с предплечьем. Третий тур - бинт ведут через поражён- ное предплечье в подмышечную впадину на здоровой стороне. Четвёртый тур - из здоровой подмышечной впадины косо по спине бинт идёт на больной плечевой пояс и спускается вниз по больному плечу, огибает локоть спереди назад и идёт косо вверх по спине в здоровую подмышечную впадину. Далее следует повторное чередование всех четырёх туров бинта.
Повязку Вельпо накладывают при переломах ключицы и после вправления вывихов плеча. При этой повязке к туловищу прибинтовывают руку с положенной на здоровое плечо кистью. Бинтование начинают со
стороны повреждения. Первый тур от середины спины идёт горизонтально, охватывая грудь и руку, в подмышечную впадину на здоровой стороне, затем второй тур переходит по спине косо вверх на больной плечевой пояс и, огибая его, спускается вертикально вниз (третий тур), подхватывает локоть снизу и направляется в подмышечную впадину на здоровой стороне. В дальнейшем все три хода повторяются, причём горизонтальные ходы ложатся ниже предыдущих, вертикальные - кнутри от предыдущих.
Повязка на область живота и таза
Применяемая для бинтования живота специальная повязка обычно легко сползает, поэтому целесообразно дополнять её колосовидной повязкой на верхнюю треть бедра.
Повязка на таз представляет собой различные варианты колосовидной повязки. Вначале накладывают фиксирующие циркулярные туры вокруг живота, выше пупка. Затем с боковой поверхности живота бинт делает нисходящий тур на внутреннюю поверхность бедра, огибает его сзади и поднимается с латеральной поверхности бедра вперёд на живот. Следующий тур повторяет предыдущий, но располагается ниже. Повязка фиксируется циркулярным туром вокруг живота.
В зависимости от области перекрёста эту повязку накладывают на паховую область, верхнюю треть бедра, промежность, ягодичную область или с обеих сторон.
Повязки на верхнюю и нижнюю конечности
Могут быть применены основные варианты бинтования (см. рис. 47).
Спиральная повязка на палец. Круговым ходом повязку фиксируют на запястье, бинт косо спускают через тыльную поверхность кисти к концу пальца, накладывают спиральную повязку на палец до основания, через тыльную поверхность кисти возвращают бинт на запястье и закрепляют круговым ходом. Если необходима повязка на все пальцы (по типу перчатки), ходы бинта повторяют.
При массовых поражениях в качестве перевязочного средства используют индивидуальный перевязочный пакет. Пакет состоит из двух ватно-марлевых подушечек размером 15x15 см и бинта шириной
При пользовании перевязочным пакетом прорезиненную оболочку разрывают по надрезу, вскрывают пакет, извлекают булавку и, разорвав бумажную оболочку, - бинт с ватно-марлевыми подушечками. Головку бинта берут в правую руку и разворачивают повязку, не касаясь поверхности подушечек. Подвижную подушечку смешают на необходимую длину, накладывают на рану (или по одной подушечке - на входном и выходном отверстиях раны) и закрепляют круговыми ходами бинта. Конец бинта фиксируют булавкой.
ПЕРЕВЯЗКИ
Перевязки - лечебно-диагностические мероприятия, применяемые в целях создания благоприятных условий для течения процесса заживления.
Ими пользуются при патологических состояниях, сопровождающихся нарушением целостности кожного покрова (ранах, язвах, ожогах, отморожениях, некрозах, наружных свищах и др.).
Применение перевязок преследует не только лечебные, но и диагностические цели: определение характера и распространённости процесса, динамики течения заболевания, выявление осложнений, зондирование свищевых ходов, проведение фистулографии и др. Перевязки выполняют в специально оборудованных помещениях - перевязочных, на перевязочных столах, с использованием хирургических инструментов.
При перевязке следует неукоснительно соблюдать принципы асептики из-за опасности инфицирования асептических ран, вторичного инфицирования гнойных ран, ожогов. Перевязочная сестра, подающая инструменты и материал для перевязки, готовится к ней так же, как и к операции. Она обрабатывает руки по одному из существующих способов, надевает стерильную маску, халат, перчатки, затем накрывает перевязочный стол стерильными простынями, раскладывает в определён- ном порядке стерильные инструменты, необходимые для выполнения перевязок с учётом объёма работы. При небольшом количестве перевязок медицинская сестра, накрыв стерильный стол и разложив инструменты, может помогать врачу или самостоятельно выполнять отдельные небольшие перевязки под контролем врача. При большом объёме работы в перевязочной должны быть две сестры: одна из них подаёт инструменты, перевязочный материал, другая помогает врачу при выполнении перевязок. Врачи при перевязках обрабатывают руки, надевают стерильные перчатки. В некоторых случаях перевязку выполняют только инструментами.
Основными этапами перевязок являются обезболивание, снятие повязки, осмотр раны, туалет и обработка кожи вокруг раны растворами антисептиков, удаление раневого отделяемого (сгустков крови, некротизированных тканей, инородных тел), повторный осмотр раны, выполнение диагностических или лечебных приёмов, процедур (например, инструментальное исследование, промывание раны, взятие раневых отпечатков, материала для бактериологического исследования и др.), повторный туалет раны, если при выполнении лечебно-диагностических процедур в ране появились гной, остатки антисептических растворов, подлежащих удалению, обработка кожи вокруг раны раствором антисептика, наконец, наложение повязки.
Не вызывающая болевых ощущений перевязка обеспечивает возможность тщательного её выполнения. Это особенно важно в тех случаях, когда в процессе перевязки необходимо применить лечебно-диагнос- тические приёмы, сопровождающиеся болью: туалет раны, удаление некротизированных тканей, инструментальное исследование раны, введение в рану дренажей, тампонов и т.д. В качестве обезболивающих средств используют НПВС и наркотические препараты: инъекции растворов метамизола натрия, тримепередина, морфина, фентанила, иногда кратковременный ингаляционный (азеотропная смесь) или неингаляционный (гексобарбитал) наркоз (см. главу 3).
Первую повязку при ранах, ожогах накладывают, как правило, на месте травмы медицинские работники или сам пострадавший, окружающие его лица. Цель такой повязки - остановка кровотечения и предупреждение инфицирования раны.
Показанием к перевязке служат пропитывание повязки гноем, ране- вым отделяемым, промокание кишечным содержимым, мочой, экссудатом. При обильном пропитывании повязки кровью (подозрение на вторичное кровотечение), как и при подозрении на развитие в ране анаэробной инфекции, необходима срочная перевязка для ревизии раны, остановки кровотечения.
При снятии повязки следует стремиться к минимальному травмированию тканей. Грубое снятие повязки не только болезненно, но и сопровождается повреждением грануляций, молодого эпителия, кровоточивостью. Повязку следует рассекать ножницами в стороне от раны, по её длине. Присохшие повязки перед снятием смачивают антисептическими растворами (пероксида водорода, нитрофурала, фуразидина, перманганата калия) или изотоническим раствором хлорида натрия, раствором прокаина. Палец или конечность больного для отмачивания повязки можно поместить в сосуд (лоток, таз) с тем же антисептическим раство-
ром. Через несколько минут, когда повязка отмокнет, её снимают, пользуясь пинцетами, приподнимая повязку по длине раны.
Сняв повязку, рану осматривают, определяют её вид, характер, наличие кровотечения, раневого отделяемого, воспалительных явлений, состояние регенеративных процессов и т.д. Затем кожу вокруг раны смазывают одним из антисептических средств, применяемых для обработки операционного поля. Если это первая перевязка свежеинфицированной раны в хирургическом учреждении, то определяют показания и противопоказания для первичной хирургической обработки.
Первую перевязку после асептических операций производят на следующий день и затем, при благоприятном течении раневого процесса, больного можно не перевязывать до снятия швов. Показанием к срочной перевязке служат появление кровотечения, общих или местных признаков воспаления (повышение температуры тела, тахикардия, лейкоцитоз, боль в ране, пропитывание повязки кровью, раневым отделяемым, гноем).
При перевязке ран с наложенными первичными или вторичными швами осмотр после снятия повязки производят с целью выявления местных признаков воспаления (отёка, красноты и др.), определения состояния швов (врезывание, прорезывание нитей). При отсутствии воспалительных явлений, хорошо лежащих швах рану по линии швов смазывают 5% спиртовым раствором йода, 1% спиртовым раствором бриллиантового зелёного или 3-5% раствором перманганата калия и накладывают асептическую повязку из марлевой салфетки, которую фиксируют клеоловой наклейкой, трубчатым или обычным бинтом.
Перед снятием швов окружающую рану кожу моют смесью камфорного спирта и диэтилового эфира, 0,5% раствором аммиака. Рану по линии швов смазывают раствором антисептика. Пинцетом приподнимают за узелок шовную нить и смещают кожу, пока из шовного канала не появится участок нити. Удерживая нить в таком положении, её пересекают ножницами на участке, выведенном из шовного канала, и извлекают пинцетом. Это позволяет избежать инфицирования шовного канала при извлечении нити. После снятия швов по линии рубца рану смазывают раствором антисептика и накладывают асептическую повязку.
Уход за кожей во время перевязок имеет чрезвычайно важное значе- ние, особенно при постоянном загрязнении её кишечным содержимым, панкреатическим соком, жёлчью, мочой (при наличии свищей тех или иных органов), а также гноем при обширных нагноениях, гнойных за- тёках, свищах (например, при остеомиелите, хроническом парапроктите). Раневое отделяемое, попадая на кожу, приводит к её мацерации,
воспалению, изъязвлению. Мацерированная кожа становится входными воротами для вторичной инфекции.
Чтобы отделяемое из свищей не попадало на кожу, во время перевязок используют различные обтураторы, пелоты, кишечные протезы, обтурирующие повязки и др. Для уменьшения раздражающего действия на кожу ферментов, пищеварительных соков (главным образом трипсина, химотрипсина и пепсина, которые играют важную роль в возникновении мацерации кожи) во время перевязок используют средства инактивации ферментов. С этой целью применяют децимолярный раствор хлористоводородной кислоты, мясной фарш, мясной бульон, ацидофильное молоко. Растворами смачивают повязки или орошают рану через микроирригаторы, подведённые к ране во время перевязки. Ма- церированную кожу смазывают 5-10% раствором танина, 3-5% раствором перманганата калия или 1% спиртовым раствором метилтиониния хлорида. Для уменьшения раздражающего действия отделяемого из свищей на окружающую кожу при перевязке её смазывают пастой Лассара, цинковой мазью, присыпают порошком прокалённого гипса, мела, порошком талька, обрабатывают церигелем, клеем БФ-6, создающими защитную плёнку. В особо тяжёлых случаях из-за выраженных изменений кожи и невозможности обеспечить её защиту повязками используют открытый, бесповязочный метод лечения свищей, ран.
Во время перевязки гнойных ран обращают внимание на характер раневого отделяемого (кровь, гной, серозная жидкость, кишечное содержимое, жёлчь, моча и др.) и удаляют его путём просушивания марлевыми шариками, тампонами, салфетками. Рану промывают антисептическим раствором (лучше 3% раствором пероксида водорода) струёй из шприца, груши или просто наливают в рану и затем высушивают промоканием. Пинцетом или вымыванием из раны удаляют костные секвестры, отторгшиеся некротизированные ткани. При фиксированных в ране некротизированных тканях производят некрэктомию (см. Раны, глава 12).
Для обеспечения оттока гнойного отделяемого, экссудата из ран и серозных полостей, остановки кровотечения применяют метод дренирования и тампонирования. Как правило, этот метод используют во время операции. При перевязке определяют положение и функционирование дренажа и тампонов и производят их смену, если необходимо дальнейшее дренирование раны, а после выполнения ими своей функции - удаляют.
Необходимость в дренировании или тампонировании раны во время перевязки возникает при задержке гнойного отделяемого или вторичном кровотечении.
Дренирующие возможности марлевого тампона ограничены несколькими часами. Для длительного дренирования используют резиновые, хлорвиниловые или другие трубки с дополнительными отверстиями. После туалета раны и обработки кожи пинцетом или зажимом проводят дренаж и фиксируют его полоской лейкопластыря в выгодном для дренирования положении. Заканчивают перевязку наложением повязки на рану или язву.
ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ
Создание неподвижности и покоя для органа, части или всего тела на период транспортировки пострадавшего с места травмы в лечебное учреждение называют транспортной иммобилизацией.
Цель транспортной иммобилизации - предупредить дополнительные повреждения тканей и органов, развитие шока при перекладывании и транспортировке пострадавшего.
Показаниями к транспортной иммобилизации служат переломы костей, повреждения суставов, крупных сосудов, нервных стволов, обширные раны, раздавливание конечностей, воспалительные заболевания конечности (острый остеомиелит, острый тромбофлебит).
Транспортную иммобилизацию проводят по следующим основным правилам:
• иммобилизацию следует производить на месте происшествия; перекладывание, перенос пострадавшего без иммобилизации недопустимы;
• перед иммобилизацией необходимо ввести обезболивающие средства (морфин, тримепередин);
• при наличии кровотечения его останавливают наложением жгута или давящей повязки, повязка на рану должна быть асептической;
• шину накладывают непосредственно на одежду, если же её приходится накладывать на голое тело, то под неё подкладывают вату, полотенце, одежду пострадавшего;
• на конечностях необходимо иммобилизовать два близлежащих к повреждению сустава, а при травме бедра - все три сустава конечности;
• при закрытых переломах во время наложения шины необходимо произвести лёгкое вытяжение по оси конечности за дистальную часть руки или ноги и в таком положении конечность зафиксировать;
• при открытых переломах вытяжение недопустимо; конечность фиксируют в том положении, в котором она оказалась в момент травмы;
• наложенный на конечность жгут нельзя закрывать повязкой, фиксирующей шину;
• при перекладывании пострадавшего с наложенной транспортной шиной необходимо, чтобы помощник держал повреждённую конечность.
При неправильной мобилизации смещение отломков во время перекладывания и транспортировки может превратить закрытый перелом в открытый, подвижными отломками могут быть повреждены жизненно важные органы - крупные сосуды, нервы, головной и спинной мозг, внутренние органы груди, живота, таза. Дополнительная травма окружающих тканей может привести к развитию шока.
Для проведения транспортной иммобилизации применяют стандартные шины Крамера, Дитерихса, пневматические шины, носилки иммобилизационные вакуумные, пластмассовые шины.
Универсальной является лестничная шина Крамера: ей можно придать любую форму, а соединяя шины между собой - создать различные конструкции. Их применяют для иммобилизации верхних и нижних конечностей, головы.
Шина Дитерихса состоит из раздвижной наружной и внутренней пластин, фанерной подошвы с металлическими скобами и закрутки. Шину применяют при переломах бедра, костей, образующих тазобедренный и коленный суставы. Преимущество шины - возможность создать с её помощью вытяжение.
Пневматические шины представляют собой двухслойный герметичный чехол с застёжкой-молнией. Чехол надевают на конечность, застё- гивают молнию, через трубку нагнетают воздух для придания шине жёст- кости. Для снятия шины из неё выпускают воздух и расстегивают застёжку-молнию. Шина проста и удобна в обращении, проницаема для рентгеновских лучей. Применяют шины для иммобилизации кисти, предплечья, локтевого сустава, стопы, голени, коленного сустава.
При отсутствии стандартных шин используют подручные средства (импровизированные шины): дощечки, лыжи, палки, двери (для транспортировки пострадавшего с переломом позвоночника).
Стандартную фанерную шину Еланского применяют при травме головы и шейного отдела позвоночника (рис. 52). Створки шины развёр- тывают, накладывают слой ваты со стороны, где имеются полукружные валики из клеёнки (для упора головы), подкладывают шину под голову и верхнюю часть грудной клетки, фиксируют ремнями к верхней части туловища. Голову укладывают в специальное углубление для затылочной части и прибинтовывают к шине.
Для иммобилизации головы можно использовать ватно-марлевый круг. Пострадавшего укладывают на носилки, голову помещают на ватно-марлевый круг так, чтобы затылок находился в углублении, после
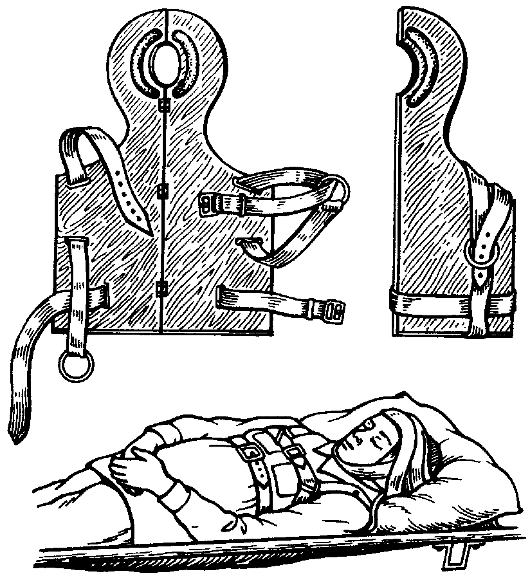
Рис. 52. Транспортная иммобилизация головы и шейного отдела позвоночника шиной Еланского.
чего привязывают пострадавшего к носилкам, чтобы избежать движений во время транспортировки.
Иммобилизацию при повреждении шеи можно осуществить с помощью ватно-марлевого воротника типа Шанца, если у больного нет рвоты и затруднённого дыхания. Вокруг шеи прибинтовывают три-четыре слоя ваты, чтобы образовавшийся воротник верхним концом упирался в затылок и сосцевидные отростки, а нижним - в грудную клетку (рис. 53).
Иммобилизацию головы и шеи можно обеспечить наложением шин Крамера, предварительно изогнутых по контуру головы. Одну шину подкладывают под затылок и шею, а другую изгибают в виде полуовала, концы которого упираются в плечи. Шину фиксируют бинтами.
При переломе ключицы для иммобилизации отломков пользуются повязкой Дезо или

Рис. 53. Ватно-марлевый воротник, применяемый при транспортировке пострадавших с повреждением шейных позвонков.
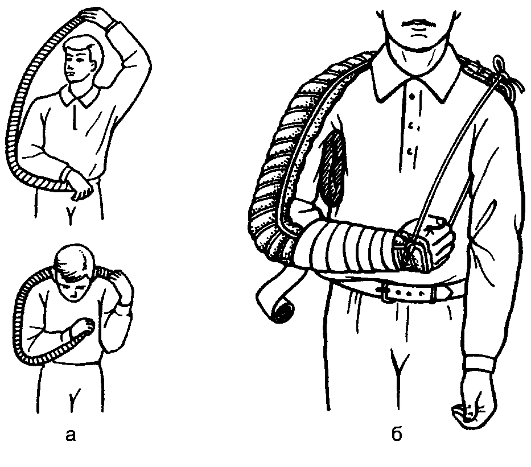
Рис. 54. Иммобилизация верхней конечности лестничной шиной: а - моделирование шины Крамера; б - вид наложенной шины Крамера.
косыночной повязкой с валиком, уложенным в подмышечную впадину, или 8-образной повязкой (см. Десмургия).
При переломе плечевой кости и повреждении плечевого или локтевого сустава иммобилизацию проводят большой лестничной шиной Крамера, которую предварительно моделирует на себе врач (рис. 54). Конечности придают положение, указанное на рисунке, с валиком подмышкой. Шина фиксируют все три сустава верхней конечности. Верхний и нижний концы шины скрепляют тесьмой из бинта, один конец которой проводят спереди, а другой - через подмышечную впадину со здоровой стороны. Нижний конец шины подвешивают на шею с помощью косынки или ремня.
При отсутствии стандартных средств транспортную иммобилизацию при переломе плеча в верхней трети производят с помощью косыночной повязки. В подмышечную ямку помещают небольшой ватно-мар- левый валик и прибинтовывают его к грудной клетке через здоровое плечо. Руку, согнутую в локтевом суставе под углом 60?, подвешивают на косынке, плечо прибинтовывают к туловищу. Для иммобилизации можно использовать бинтовую повязку Дезо.
Для иммобилизации предплечья и кисти применяют малую лестничную шину, к которой прибинтовывают кисть и предплечье с фиксацией лучезапястного и локтевого суставов. Рука согнута в локтевом суставе, кисть и предплечье после наложения шины подвешивают на косынке. При отсутствии специальных шин предплечье подвешивают на косын-
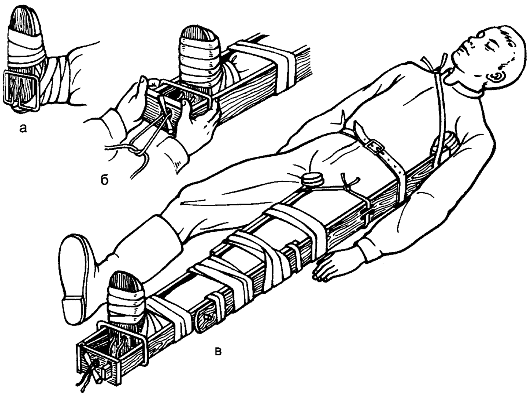
Рис. 55. Наложение шины Дитерихса: а - фиксация подошвы; б - вытяжение конечности в шине; в - вид наложенной шины.
ке или иммобилизуют с помощью доски, картона, фанеры с обязательной фиксацией двух суставов.
При переломе бедра, повреждении тазобедренного и коленного суставов применяют шины Дитерихса. Подошвенную пластину шины прибинтовывают 8-образной повязкой к подошве обуви пострадавшего. Наружную и внутреннюю пластины шины подгоняют под рост больно- го путём перемещения в скобах и фиксируют штифтом. Наружная планка должна упираться в подмышечную ямку, внутренняя - в паховую область, нижние концы планок - выступать за подошву на 10-12 см. Пластины пропускают через скобы подошвенной пластины и скрепляют хомутом. Через отверстие в подошве проводят шнур и завязывают его на палочке-закрутке. В области лодыжек и на пластинки костылей накладывают ватно-марлевые прокладки. Шину фиксируют ремнями к туло- вищу, а планки - между собой. Ногу вытягивают за скобы на подошвенной пластине (рис. 55) и закручивают палочку-закрутку. Шину прибинтовывают к ноге и туловищу. Под заднюю поверхность ноги под-
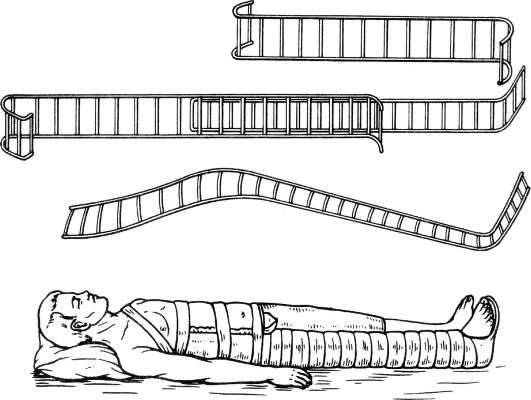
Рис. 56. Транспортная иммобилизация нижней конечности лестничной шиной Крамера.
кладывают и прибинтовывают шину Крамера, чтобы предупредить смещение ноги в шине кзади.
Для иммобилизации бедра можно использовать шины Крамера, сое- динённые между собой. Накладывают их с наружной, внутренней и задней сторон. Иммобилизация трёх суставов является обязательной.
При переломе голени применяют шины Крамера (рис. 56), фиксируют конечности тремя шинами, создавая неподвижность в коленном и голеностопном суставах. Для иммобилизации голени и коленного сус- тава используют пневматические шины (рис. 57). При отсутствии транспортных шин для иммобилизации нижней конечности при переломе костей бедра или голени можно использовать подручные средства - доски, куски фанеры, лыжи, свёрнутое жгутом одеяло или придать неподвижность повреждённой конечности за счёт прибинтовывания её к здоровой ноге.
При переломе костей таза пострадавшего транспортируют на носилках, лучше - с подложенным фанерным или дощатым щитом. Его ноги полусогнуты в тазобедренных суставах, под колени подкладывают ва-
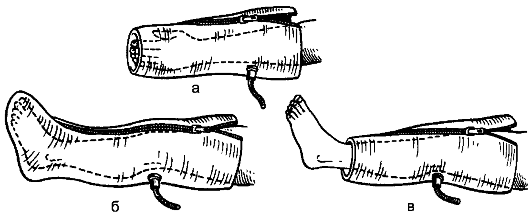
Рис. 57. Медицинские пневматические шины для кисти и предплечья (а), стопы и голени (б), коленного сустава (в).
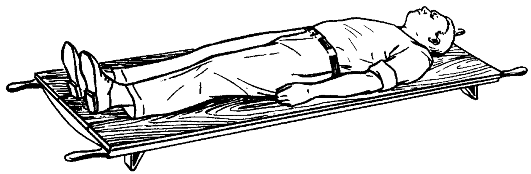
Рис. 58. Транспортировка пострадавшего с переломом позвоночника на щите.
лик из одежды, одеяла, вещевого мешка. Пострадавшего привязывают к носилкам.
При переломе позвоночника в грудном и поясничном отделах транспортировку осуществляют на носилках со щитом в положении постра- давшего на спине, с небольшим валиком под коленями (рис. 58). Пострадавшего привязывают к носилкам. При необходимости транспортировать пострадавшего на мягких носилках его укладывают на живот, с валиком под грудью. При переломе шейного и верхнегрудного отделов позвоночника транспортировку осуществляют на носилках в положении пострадавшего на спине, под шею подкладывают валик.
При переломах позвоночника, таза, тяжёлых множественных травмах применяют транспортную иммобилизацию с помощью носилок иммобилизационных вакуумных (НИВ). Они представляют собой герметичный двойной чехол, на который укладывают пострадавшего. Матрац зашнуровывают. Из чехла отсасывают воздух вакуумным отсосом с разрежением
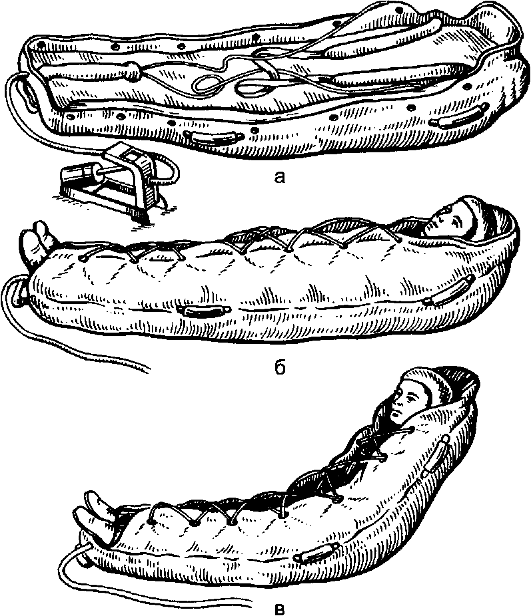
Рис. 59. Носилки иммобилизационные вакуумные: а - общий вид носилок; б - носилки с пострадавшим в положении лёжа; в - носилки с пострадавшим в положении полусидя.
жёсткость за счёт сближения и сцепления гранул пенополистирола, которым на две трети объёма заполнен матрац. Чтобы пострадавший занимал при транспортировке определённое положение (например, полусидя), ему придают такое положение в период удаления воздуха (рис. 59).
закрытые повреждения мягких тканей
К закрытым повреждениям относятся механические повреждения мягких тканей (ушибы, сдавления, растяжения и разрывы) без нарушения целостности кожного покрова.
Ушиб
Ушиб (contusio) - закрытое механическое повреждение мягких тканей и органов без видимого нарушения их анатомической целостности (в отличие от подкожных разрывов).
Ушиб обычно возникает в результате падения или удара, нанесён- ного тупым предметом, обладающим малой кинетической энергией (камнем, деталью изделия, инструментом и т.д.). Ушибы мягких тканей могут быть самостоятельным повреждением или наблюдаются одновременно с переломами, нанесёнными тупым предметом, при ушибленных ранах. Чаще всего встречаются наружные (поверхностные) ушибы конечности и головы, они могут сопровождаться ушибом и другими повреждениями (сотрясением, разрывом) внутренних органов груди, живота, головного мозга. Клиническими признаками ушиба яв- ляются боль, припухлость, кровоизлияние, нарушение функций.
Боль - первый симптом ушиба, появляется сразу в момент травмы и бывает значительной. Особенно сильная боль бывает при ушибе надкостницы. Затем боль несколько уменьшается, а спустя 1-3 ч после травмы возобновляется или значительно усиливается. Изменение характера боли, увеличение её интенсивности обусловлены усилением травматического отёка, кровоизлияния (пропитывание тканей кровью) или нарастанием гематомы.
При ушибе конечностей движения в суставах вначале сохранены, а по мере нарастания кровоизлияния и отёка становятся невозможными, особенно при гемартрозе. Таким расстройством функций ушибы отличаются от переломов и вывихов, при которых активные и пассивные движения становятся невозможными сразу после травмы.
В области ушиба быстро появляется припухлость. При осмотре она имеет вид болезненного уплотнения, которое без чётких границ переходит в здоровые ткани. Наибольшая болезненность при пальпации от- мечается при ушибе надкостницы, образовании поднадкостничной гематомы. Припухлость, как правило, нарастает в первые часы или сутки после травмы, что обусловлено развитием травматического отёка и воспалительных изменений.
Для ушибов характерно развитие кровоподтёка, что обусловлено пропитыванием кожи и подкожной клетчатки излившейся кровью.
Время появления кровоподтёка зависит от глубины кровоизлияния. При ушибе кожи и подкожной клетчатки он появляется сразу же, в первые минуты или часы, при ушибе мышц, надкостницы - на 2-3-и сутки и иногда вдали от места ушиба. Появление поздних кровоподтёков, особенно вдали от места ушиба, является серьёзным симптомом и требует дополнительного исследования (например, рентгенологического - для исключения перелома или трещины кости). В качестве примера можно привести симптом очков - кровоподтёки в области глазниц, которые появляются через несколько часов или даже на 2-е сутки после ушиба головы. Появление этого симптома является грозным призна-
ком травмы черепа - перелома его основания.
Цвет кровоподтёка подвергается определённым изменениям вследствие распада гемоглобина. Свежий кровоподтёк красно-фиолетового цвета, через 5-6 дней он становится зелёным, а затем - жёлтым. По цвету кровоподтёка можно судить о давности травмы.
При обследовании больного с ушибом конечностей необходимо определить пульсацию периферических артерий, сравнить кожную температуру обеих конечностей, исследовать чувствительность на перифе- рических участках, так как ушибы могут сопровождаться повреждением или сдавлением гематомой сосудисто-нервного пучка. При подозрении на возможное повреждение кости (перелом, трещину) необходимо рентгенологическое исследование.
При оказании помощи на место ушиба конечности накладывают давящую повязку. В течение первых суток для уменьшения кровоизлияния к месту ушиба прикладывают пузырь со льдом, через каждые 2 ч делают перерывы на 30-40 мин. При ушибах конечностей, сопровождающихся гемартрозом, конечности необходимо создать покой (возвышенное положение), наложить давящую повязку на сустав. Со 2-3-х суток для ускорения рассасывания кровоизлияния применяют тепловые процедуры - грелки, соллюкс. Большие гематомы пунктируют через 5-7 дней, удаляют кровь и накладывают давящую повязку.
Травматический токсикоз
Травматический токсикоз (синдром длительного сдавления, краш-синдром) - своеобразное патологическое состояние, обусловленное длительным сдавлением мягких тканей конечностей, в основе которого лежат ишемический некроз мышц, интоксикация продуктами некроза с развитием печёночно-почечной недостаточности.
Возникает синдром после освобождения конечности от сдавления, извлечения пострадавшего из-под обломков разрушенных зданий, из завалов. В развитии синдрома играют роль следующие патогенетичес- кие факторы: 1) болевое раздражение; 2) травматическая токсемия вследствие всасывания продуктов распада тканей; 3) плазмо- и кровопотеря.
В течении травматического токсикоза различают три периода:
• I - период нарастания отёка и сосудистой недостаточности, продолжающийся 1-3 дня;
• II - период острой почечной недостаточности, продолжающийся с 3-го по 9-12-й день;
• III - период выздоровления.
В I периоде сразу после освобождения конечности от сдавления пострадавшие отмечают боль в конечности и невозможность движений, слабость, тошноту. Общее их состояние может быть удов- летворительным, кожные покровы бледные, отмечается небольшая тахикардия, АД в пределах нормы. Однако быстро, в течение нескольких часов, нарастает отёк раздавленной конечности, одновременно учащается пульс, понижается АД, повышается температура тела, кожные покровы становятся бледными, больной отмечает выраженную слабость, т.е. развивается клиническая картина шока. При осмотре конечности сразу после извлечения пострадавшего из-под обломков отмечаются её бледность, множество ссадин, кровопод- тёков. Отёк конечности быстро нарастает, значительно увеличивается её объём, кожа приобретает неравномерную багрово-синюшную окраску, на ней появляются кровоизлияния, пузыри с серозным или серозно-геморрагическим содержимым. При пальпации опре- деляются ткани деревянистой плотности, при надавливании пальцем на коже не остаётся ямок. Движения в суставах невозможны, попытки произвести их вызывают резкую боль. Пульсация периферических артерий (в дистальных отделах конечности) не определяется, все виды чувствительности утрачены. Очень быстро, иногда сразу же, уменьшается количество мочи - до 50-70 мл/сут. Моча приобретает лаково-красную, а затем тёмно-бурую окраску, содержание белка высокое (600-1200 мг/л). При микроскопии осадка мочи обнаруживают много эритроцитов, а также слепки канальцев, состоящие из миоглобина. Отмечается сгущение крови - увеличение содержания гемоглобина, эритроцитов, высокое гематокритное число, прогрессирует азотемия.
Переход болезни в период острой почечной недостаточности характеризуется восстановлением кровообращения и прогрессированием почечной недостаточности. В этот период боль уменьшается, АД становится нормальным, остаётся умеренная тахикардия - пульс соответствует температуре тела 37,3-37,5 ?С. Несмотря на улучшение кровообращения, прогрессирует почечная недостаточность, нарастает олигурия, переходящая в анурию, уровень мочевины, креатинина в крови высокий. При обширном поражении тканей лечение может быть неэффективным, в таких случаях на 5-7-й день развивается уремия, которая может привести к смерти больного.
При благоприятном течении заболевания и эффективности проводимого лечения наступает период выздоровления. Общее состояние больных улучшается, уменьшается азотемия, увеличивается количест-
во мочи, в ней исчезают цилиндры и эритроциты. На фоне улучшения общего состояния в конечности появляется боль (она может быть выраженной, жгучего характера), уменьшается отёк конечности, восстанавливается чувствительность. При осмотре поражённой конечности определяются обширные участки некроза кожи, в рану выпирают некротизировавшиеся мышцы тускло-серого цвета, они могут отторгаться кусками, нарастают атрофия мышц и тугоподвижность в суставах.
Лечение
Сразу же после освобождения конечности от сдавления больному вводят тримепередин, морфин, повреждённую конечность туго бинтуют эластичным или обычным бинтом, накладывают на неё транспортную шину. Перед транспортировкой при признаках начинающейся сердечно-сосудистой недостаточности больному вводят эфедрин, норэпинефрин, противошоковые кровезамещающие жидкости (декстран [ср. мол. масса 50 000-70 000]). После доставки его в стационар лечение проводят с учётом периода развития болезни. Сразу начинают противошоковую и дезинтоксикационную терапию. Внутривенно вво- дят противошоковые кровезамещающие растворы, раствор альбумина, плазму, растворы гидрокарбоната натрия. Общее количество вводимой за сутки жидкости должно составлять 3000-4000 мл (с учётом диуреза). При поступлении больному проводят циркулярную прокаиновую блокаду конечности и обкладывают её пузырями со льдом. Пузыри со льдом продолжают применять в течение 2-3 дней, через каждые 3-5 ч пузыри снимают на 1,5-2 ч. Назначают антибиотики широкого спектра дей- ствия. За больным ведут постоянное наблюдение (измерение АД, определение пульса, почасового диуреза).
Противошоковую и дезинтоксикационную терапию осуществляют в I периоде. При нарастании почечной недостаточности и снижении диуреза производят широкое рассечение повреждённых тканей.
Во II периоде болезни, при выходе больного из состояния шока, для борьбы с почечной недостаточностью используют гемодиализ (искусственную почку).
В III периоде проводят лечение гнойных ран, некрозов, гангрены - по общим правилам.
В тяжёлых случаях травматического токсикоза при состоянии, угрожающем жизни больного, производят ампутацию конечности.
Растяжение и разрыв
При резком и внезапном сильном движении, превышающем пределы эластичности связок, сухожилий и мышц, но с сохранением их анатоми- ческой целостности, наступает растяжение (distorsio), а при переходе ба- рьера эластичности с нарушением анатомической целостности тканей происходит разрыв (ruptura).
Чаще встречается растяжение связок голеностопного сустава (при под- вёртывании стопы), реже - коленного сустава. Клинические проявления растяжения аналогичны таковым при ушибе тканей: локальная болезнен- ность, припухлость, отёк тканей, болезненность движения в суставе.
Лечение - покой, давящая повязка, холод в первые сутки, затем тепловые процедуры для рассасывания кровоизлияния. Сразу после травмы используют замораживание трихлорэтиленом, направляя струю пре- парата из ампулы на болезненный участок. Этим снимается боль, уменьшаются кровоизлияние и отёк тканей.
Разрыв мышц возникает при чрезмерном их напряжении. Наиболее часто повреждаются двуглавая мышца плеча, четырёхглавая мышца бедра и икроножная мышца. Клиническая картина довольно чёткая: в момент разрыва больной ощущает сильную боль (как удар электрическим током), функции мышцы полностью исключаются. На месте разрыва определяются впадина и гематома.
При неполном разрыве мышцы конечность иммобилизуют гипсовой лонгетой, придав мышце положение полного расслабления: при разрыве двуглавой мышцы верхнюю конечность иммобилизуют в положении сгибания в локтевом суставе под прямым углом, при разрыве че- тырёхглавой мышцы бедра на нижнюю конечность в выпрямленном положении накладывают лонгету, при разрыве икроножной мышцы нога должна быть согнута в коленном суставе. Иммобилизация продолжается 2-3 нед, затем применяют массаж, лечебную физкультуру.
При полном разрыве мышц лечение только оперативное: сшивание мышцы с иммобилизацией конечности после операции на 2-3 нед.
Разрывы сухожилий сопровождаются болью и нарушением функций сустава. Чаще встречаются разрывы сухожилий кисти и пальцев, пяточного сухожилия, сухожилия длинной головки двуглавой мышцы плеча. При разрыве сухожилий больные отмечают боль, нарушаются функции сустава (сгибание или разгибание - в зависимости от повреждённого сухожилия). При осмотре определяются припухлость, болезненность в месте разрыва сухожилия.
Лечение оперативное: сшивание сухожилия.
закрытые травматические повреждения головы
К закрытым травмам черепа относятся черепно-мозговые повреждения без нарушения целостности кожных покровов головы и травматические повреждения мозга при ранении мягких тканей, но без повреж- дения костей черепа.
Закрытые повреждения мягких тканей
Закрытые повреждения мягких тканей головы могут быть в виде ушибов, сдавлений, кровоизлияний, гематом. Проявляются они так же, как и повреждения мягких тканей других локализаций.
Переломы черепа
Переломы черепа могут быть в виде трещин, оскольчатых и вдавленных переломов, локализованных в своде или основании черепа. Вдавленные переломы черепа могут сопровождаться повреждением мозга в виде ушиба или сдавления. При переломах основания черепа часто возникает истечение цереброспинальной жидкости (ликвора) из носа (назальная ликворея - при дефекте твёрдой мозговой оболочки в области пластинки решётчатой кости или в месте перелома клиновидной кости) или из слухового прохода (ушная ликворея - при переломе пирамиды височной кости). При этом возникающие кровоизлияния в мягкие ткани головы характеризуются соответствующей локализацией: при переломе костей в области передней черепной ямки - область глазниц (симптом очков); задней черепной ямки - область затылка или задней поверхности шеи; средней черепной ямки (пирамиды височной кости) - область сосцевидного отростка.
Закрытые травмы мозга
К закрытой черепно-мозговой травме относят повреждения мозга без нарушения целостности кожного покрова и случаи ранения мягких тканей головы без повреждения костей черепа. Различают сотрясение, ушиб, сдавление мозга, эти виды травм могут сочетаться.
Механизмы изменений при закрытой черепно-мозговой травме: 1) непосредственное повреждение мозга в точке приложения механической силы; 2) распространение ударной волны внутри черепа с меха-
нической деформацией и сотрясением мозга, возможным его ушибом о внутренние костные выступы черепа (противоудар); 3) расстройство микроциркуляции со спазмом сосудов, а затем - гиперемией и веноз- ным застоем, нарушением циркуляции цереброспинальной жидкости, развитием гипоксии и отёка мозга.
Общемозговыми симптомами при травме головного мозга являются расстройства сознания (угнетение или потеря), головная боль, рвота, повышение ликворного давления. В зависимости от локализации пов- реждения мозга возможны очаговые неврологические симптомы - расстройства движений, потеря чувствительности в той или иной области тела. Возможны признаки раздражения мозговых оболочек - менингеальные симптомы.
Для каждого вида повреждения мозга (сдавления, ушиба, сотрясения) характерны свои симптомы.
Для уточнения диагноза, точной локализации гематомы, повреждения вещества мозга применяют специальные методы исследования. Рентгенография черепа в двух проекциях позволяет выявить перелом костей, наличие вдавления костных отломков. Поясничная пункция - пункция подпаутинного пространства спинного мозга между остистыми отростками LIII, LIV или L, LV. Её цель - выяснить характер цереброспинальной жидкости; наличие в ней крови, степень прозрачности, большое значение имеет повышение ликворного давления (в норме 100-180 мм вод.ст.). При пункции берут 1-2 мл жидкости для лабораторного иссле- дования - определения клеточного состава, содержания белка и др. Эхоэнцефалография - УЗИ головного мозга, позволяет определить наличие внутричерепной гематомы и смещение мозга, обусловленное гематомой. Ангиография - контрастное исследование сосудов мозга, используется в случаях, когда другие методы не позволяют установить диагноз. Этот метод даёт возможность чётко определить внутричерепную гематому.
Если все методы клинического и специального исследования не позволяют исключить диагноз внутричерепной гематомы, применяют пробную трепанацию черепа - делают диагностические фрезевые отверстия в местах, подозрительных на наличие гематомы, или в местах наиболее частой их локализации.
Сотрясение мозга
Сотрясение мозга (commotio cerebri) встречается чаще других его повреждений. Грубых анатомических изменений мозгового вещества при
этом не отмечается, а наблюдаются анемия мозга и точечные кровоизлияния на границе серого и белого вещества, нарушение микроциркуляции, отёк мозга.
Клиническими признаками сотрясения являются кратковременная (от нескольких секунд до нескольких минут) потеря сознания; ретроградная амнезия - утрата памяти на события, предшествовавшие травме; рвота, которая возникает вскоре после травмы.
Сердечно-сосудистая деятельность (пульс, АД) не изменяется. Отсутствуют симптомы локального повреждения головного мозга и раздражения мозговых оболочек. Жалобы больных после восстановления сознания выражаются в головной боли, головокружении, шуме в ушах. Больных беспокоят бессонница, боль при движении глазных яблок, повышенная потливость.
Лечение проводят в стационаре, наблюдение за больным осуществляют в течение 10-12 дней, чтобы своевременно выявить другие возможные повреждения мозга, иногда протекающие под видом сотрясения. Назначают постельный режим на 5-7 дней, применяют успокаивающие, сосудорасширяющие, антигистаминные средства.
При явлениях отёка мозга проводят дегидратационную терапию.
Сдавление головного мозга
Сдавление головного мозга (compressio cerebri) при травматических повреждениях происходит вследствие механического уменьшения ёмко- сти черепной коробки за счёт костных отломков (при вдавленных переломах черепа), нарастающей внутричерепной гематомы, увеличения объёма мозга из-за его травматического отёка при массивных ушибах.
Наиболее частой причиной сдавления мозга являются внутричерепные кровоизлияния вследствие повреждения сосудов (в 80% случаев - a. meningea media или её ветвей), вен мозговых оболочек, венозных синусов, диплоических вен и образования гематомы. Различают следующие виды расположения гематом по отношению к мозгу и его оболочкам: эпи- дуральная гематома - скопление крови над твёрдой мозговой оболочкой; субдуральная гематома - скопление крови под твёрдой мозговой оболочкой; внутрижелудочковая гематома - скопление крови в желудочках мозга; внутримозговая гематома - скопление крови в мозговой ткани.
Для появления клинических симптомов сдавления мозга достаточно небольшого количества крови - 30-40 мл. Для внутрижелудочко- вых гематом достаточен и меньший её объём, для них характерно быстрое развитие мозговой комы (потеря сознания) с тяжёлыми
нарушениями сердечно-сосудистой и дыхательной деятельности, менингеальными симптомами, высокой температурой тела.
Симптомы сдавления мозга проявляются не сразу, а через несколько часов или дней после травмы (так называемый светлый промежуток). Сразу же после травмы может быть кратковременная потеря сознания, обусловленная сотрясением мозга, затем сознание восстанавливается, головная боль исчезает или уменьшается, потом она вновь нарастает, может стать невыносимой, одновременно появляются головокружение, тошнота, рвота. Дыхание учащается, пульс становится редким, наполнение его хорошее, АД не изменяется или несколько повышается. Больной становится заторможённым, нарастает угнетение сознания, вплоть до комы. На стороне расположения гематомы отмечается расширение зрачка, на противоположной исчезают двигательные рефлексы, насту- пает паралич (рис. 60). Если больному вовремя не будет оказана помощь, может наступить смерть от сдавления, отёка мозга и паралича центров жизненно важных органов - дыхательного и сосудодвигательного.
Рис. 60. Симптомокомплекс при эпидуральной гематоме.
Эхоэнцефалография, КТ позволяют уточнить локализацию внутричерепной гематомы, рентгенография выявляет вдавленный перелом свода черепа.
Лечение сдавления мозга хирургическое. Оно предусматривает удаление костных отломков при вдавленных переломах, удаление гематомы и остановку продолжающегося кровотечения.
Всех больных направляют в стационар, учитывая тяжесть состояния и прогноз.
При тяжёлой черепно-мозговой травме лечение включает реанимационные мероприятия с целью восстановления проходимости дыхательных путей, устранения западения языка, удаления крови, рвотных масс; при остановке дыхания выполняют интубацию трахеи для проведения управляемого дыхания, осуществляют мероприятия по борьбе с шоком и кровопотерей, проводят инфузионную терапию.
При развитии отёка мозга применяют дегидратационную терапию с помощью фуросемида, мочевины, маннитола. Проводят коррекцию ацидоза, назначают десенсибилизирующие, седативные средства, окси- генотерапию, используют местную гипотермию.
Ушиб мозга
Ушиб мозга (contusio cerebri) характеризуется нарушением целостности мозгового вещества на ограниченном участке. Повреждение вещества мозга может быть в виде небольших кровоизлияний или размягчения, разрушения мозговой ткани.
Для ушиба мозга лёгкой степени характерны потеря сознания продолжительностью до 1 ч, невыраженные нарушения иннервации в зависимости от места ушиба мозга. При средней тяжести ушиба утрата или угнетение сознания (заторможённость) продолжается несколько часов, чётко выражены признаки локального повреждения мозга, преходящие нарушения функций жизненно важных органов, афазия, парезы. При тяжёлой степени ушиба мозга потеря сознания или его угнетение продолжаются до 1 сут и более, имеются выраженные признаки локального повреждения мозга, нарушения функций жизненно важных органов (сердца, лёгких) вследствие изменений в стволе мозга, признаки раздражения мозговых оболочек.
Лечение ушибов мозга зависит от тяжести поражения. Постельный режим при лёгкой степени необходим в течение 2 нед, при средней тяжести - 3 нед, при тяжёлой - 4 нед. Лечение консервативное, как и при сотрясении мозга, включает дегидратационную терапию, примене-
ние антибактериальных средств (антибиотиков) для предупреждения менингита, энцефалита. Последнее возможно при переломе основания черепа с возникшим сообщением субарахноидального пространства с носоглоткой, слуховым проходом, когда появляется риск проникновения микрофлоры в полость черепа. Используют поясничные пункции с диагностической целью. При размозжении вещества мозга с развитием некроза появляется местный отёк, который приводит к сдавлению мозга, как и при внутричерепной гематоме. В этих случаях показана операция - трепанация черепа с удалением некротизированной ткани мозга.
закрытые повреждения грудной клетки и её органов
Закрытые травматические повреждения грудной стенки возможны в виде ушибов, сдавления и повреждения внутренних органов - лёгких, бронхов, сердца, сосудов.
Ушибы и сдавления грудной стенки могут сопровождаться переломом рёбер, кровоизлияниями в мягкие ткани, разрывом сосудов грудной стенки. Клинические признаки повреждений такие же, как и при закрытых повреждениях мягких тканей других локализаций. Повреждения внутренних органов проявляются травмой плевры и лёгкого (рис. 61), ушибом сердца, разрывом внутригрудных сосудов.
При сдавлении грудной клетки (при обвалах в шахтах, землетрясениях, транспортных травмах, сдавлениях грудной клетки между буферами вагонов и др.) развивается синдром травматической асфиксии. В основе наблюдающихся повреждений лежат сотрясение, сдавление внут- ригрудных органов, в том числе сердца. Синдром проявля-
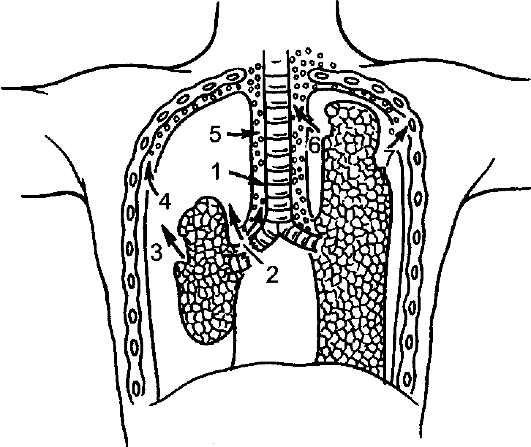
Рис 61. Закрытые повреждения плевры и лёгких (схема). 1 - разрыв трахеи; 2 - отрыв главного бронха; 3 - разрыв лёгкого; 4 - повреждение париетальной плев- ры; 5, 6 - повреждение медиастинальной плевры с развитием эмфиземы средос- тения; 7 - повреждение грудной клетки. Стрелками показано движение воздуха.
ется сразу после травмы. Состояние пострадавшего тяжёлое: выраженная одышка (частое и поверхностное дыхание), холодный липкий пот, кожа и слизистые оболочки бледные, синюшные, на коже груди, в конъюнктиве глаз, во внутренних органах множественные - точечные кровоизлияния, пульс частый, слабого наполнения, АД снижено.
При разрыве лёгкого, бронхов возникает закрытый пневмоторакс, когда воздух вследствие разрыва лёгкого поступает в плевральную полость. При лоскутном разрыве лёгкого образуется клапанный пневмоторакс, воздух при вдохе поступает в плевральную полость, а при выдо- хе не может её покинуть, так как образовавшийся лоскут закрывает отверстие в лёгком или бронхе. Воздух быстро накапливается в плевральной полости, сдавливает лёгкое, смещает средостение (сердце и крупные сосуды) в здоровую сторону, образуется напряжённый пневмоторакс. Пневмоторакс развивается чаше всего непосредственно после травмы. Состояние больных при этом тяжёлое: выраженная одышка, беспокойство, боль в груди, кожные покровы бледные, с синюшным оттенком, пульс частый, слабого наполнения, АД понижено. При осмотре грудной клетки поражённая её половина отстает в акте дыхания, межрёберные промежутки могут быть сглажены, перкуторный звук коробочный, при перкуссии отмечается смещение сердечной тупости в здоровую сторону, дыхание на стороне поражения резко ослаблено или не проводится совсем. На рентгенограмме грудной клетки определяются наличие воздуха в плевральной полости, сдавление лёгкого, смещение средостения в здоровую сторону. Для уточнения диагноза применяют плевральную пункцию, при которой через иглу выходит воздух (при напряжённом пневмотораксе - с шумом). В этом случае больному необходима экстренная помощь - дренирование плевральной полости.
При закрытой травме груди с разрывом внутригрудных сосудов происходит кровоизлияние в плевральную полость - гемоторакс (см. главу 5). Для уточнения диагноза применяют рентгеноскопию, рентгенографию, плевральную пункцию, при которой получают кровь.
При закрытом разрыве лёгкого иногда воздух попадает в подкожную клетчатку, клетчатку средостения, шеи - возникает эмфизема мягких тканей. Особенно опасно накопление воздуха в средостении и глубоких тканях шеи, так как это приводит к сдавлению сосудов и нарушению кровообращения. Скопление воздуха в подкожной клетчатке обусловливает резкое увеличение объёма туловища, шеи, лица, головы, конечностей. При пальпации отмечается симптом крепитации - хруст под пальцами. Скопление воздуха в средостении и глубоких тканях шеи требует экстренной помощи - дренирования средостения. Выполняют
шейную медиастинотомию: через поперечный разрез над вырезкой грудины пальцем расслаивают жировую клетчатку в загрудинном пространстве и вводят дренажную трубку для декомпрессии. При угрозе асфиксии показана интубация трахеи или трахеотомия.
При сопровождающихся кровопотерей тяжёлой закрытой травме груди, ушибе лёгких может возникнуть так называемое шоковое лёгкое. Внутрикапиллярное свёртывание крови в лёгких приводит к острой дыхательной недостаточности. Отмечаются выраженная одышка, цианоз и бледность кожных покровов, тахикардия, слабого наполнения пульс, понижение АД. В то же время при аускультации дыхание в лёгких везикулярное или жёсткое, хрипы не выслушиваются. При рентгеноскопии и рентгенографии грудной клетки отмечается снижение прозрачности лёгочной ткани, лёгочный рисунок усилен.
Осложнением закрытой травмы лёгких является так называемое влажное лёгкое. В основе его развития лежат повышенная секреция бронхиальных желёз и нарушение дренажной функции лёгких, что при- водит к скоплению в бронхах большого количества слизи. Состояние больных тяжёлое. Возникают удушье, чувство страха и нехватки воздуха, выраженная одышка - до 40-50 в минуту, дыхание поверхностное, шумное, прерывистое, иногда клокочущее. Пульс слабого наполнения, частый, при аускультации грудной клетки определяются множественные разнокалиберные влажные хрипы.
Лечение закрытых травм груди в основном консервативное, к срочной операции прибегают лишь при продолжающемся кровотечении - выполняют торакотомию и перевязку сосудов. При клапанном пневмотораксе в случае неэффективности дренирования и активной аспирации из плевральной полости выполняют торакотомию с ушиванием раны лёгкого.
Первая помощь при закрытой травме груди - введение обезболивающих средств, в случае напряжённого пневмоторакса - дренирование плевральной полости, применение сердечно-сосудистых средств, окси- генотерапия. Больных направляют в хирургический стационар, где лечение проводят с учётом характера повреждения и состояния больного. При переломе рёбер выполняют спирто-прокаиновую блокаду места перелома, при нарушении дренирования бронхов, скоплении слизи - лечебные бронхоскопии, катетеризацию бронхов с отсасыванием мокроты. При шоковом лёгком назначают антикоагулянтные препараты. При тяжёлой дыхательной недостаточности проводят ИВЛ, для посто- янной длительной вентиляции и санации бронхов накладывают трахеостому. При остановившемся внутриплевральном кровотечении кровь удаляют с помощью пункций.
закрытая травма живота
Причиной закрытых повреждений органов брюшной полости бывает тупая травма живота или нижних отделов грудной клетки, возникающая при транспортных (автомобильных, железнодорожных) происшест- виях, падении, ударе в живот, завалах в шахтах, землетрясении. Играют роль сила травмирующего агента и состояние брюшной стенки в момент травмы - эластичность, жировая прослойка, тонус мышц, а также наполнение полых органов (например, разрыв желудка, мочевого пузыря более вероятен при наполненных органах).
Клинические проявления в ранние сроки после закрытой травмы живота связаны с внутрибрюшным кровотечением, сопровождающим повреждения паренхиматозных органов (печени, селезёнки) и сосудов брыжейки, а также развитием воспаления брюшины (перитонита), характерным для травмы полых органов. Встречаются и одновременные повреждения как паренхиматозных, так и полых органов, которые в ряде случаев сочетаются с повреждением черепа, опорно-двигательного аппарата. Кроме непосредственной травмы живота, повреждения печени и селезёнки могут быть вызваны отломками нижних рёбер при их переломе.
Внутрибрюшное кровотечение
При повреждении паренхиматозных органов клинические признаки определяются внутрибрюшным кровотечением, раздражением брюшины и травматическим шоком (см. главы 4, 5). Больные жалуются на боли в животе, слабость, головокружение. Пульс частый, слабого наполнения, АД понижено. При осмотре живота можно обнаружить ссадины, кровоизлияния в брюшную стенку. Живот втянут, напряжён, пальпация его болезненна. В отлогих местах живота отмечается укорочение перкуторного звука вследствие скопления крови. Положение больного может быть вынужденное - полусидячее, так как скопление крови в горизонтальном положении вызывает усиление болей под диафрагмой - симптом «ваньки-встаньки». Возможен подкапсульный разрыв печени, селезёнки, когда вначале образуется подкапсульная гематома, а затем, по мере её нарастания, происходят разрыв капсулы и кровоизлияние в свободную брюшную полость. В этих случаях состояние больного после травмы удовлетворительное, но через несколько часов или дней внезапно ухудшается, появляются резкие боли в животе и развивается клиническая картина внутрибрюшного кровотечения.
При подозрении на закрытое повреждение паренхиматозных органов брюшной полости для уточнения диагноза выполняют пункцию живота или лапароскопию, используют «шарящий» катетер.
Установленный диагноз внутрибрюшного кровотечения при закрытой травме паренхиматозных органов, разрыве сосудов брыжейки определяет показания к экстренной операции - лапаротомии, резекции печени при её размозжении, а при разрыве селезёнки - к спленэктомии.
Перитонит
Разрыв полых органов - желудка, кишечника, жёлчного, мочевого пузыря - сопровождается выходом в свободную брюшную полость инфицированного содержимого с выраженным раздражающим действием на брюшину желудочного сока, жёлчи, тонкокишечного содержимого, мочи, кала. Распространяясь по свободной брюшной полости, инфицированное содержимое вызывает воспаление брюшины - перитонит. Вследствие резкого раздражения брюшины сразу же после травмы появляются сильные боли в животе, локализация ко- торых определяется повреждением того или иного органа. Так, при разрыве желудка, двенадцатиперстной кишки острая боль вначале возникает в верхней половине живота, при разрыве мочевого пузыря - в нижних отделах живота. По мере распространения воспаления брюшины боли определяются по всему животу. При сборе анамнеза выясняют наличие тупой травмы живота. Из других проявлений возможны тошнота, рвота, при обследовании больных определяют учащение пульса, при наличии шока - снижение АД, признаки раздражения брюшины - напряжение мышц, положительный симптом Щётки- на-Блюмберга, усиление болей при перкуссии живота. Перкуторно выявляется уменьшение или исчезновение печёночной тупости вслед- ствие скопления газа, вышедшего из полого органа, в поддиафрагмальном пространстве. При внутрибрюшинном разрыве мочевого пузыря отмечают боли, болезненность при пальпации живота и нарушение мочеиспускания, при катетеризации мочевого пузыря мочи не получают. При рентгенологическом исследовании определяют наличие свободного газа в брюшной полости. При подозрении на повреждение органов живота для уточнения диагноза используют лапароскопию.
Лечение повреждений полых органов живота только хирургическое. Операцию выполняют в экстренном порядке. Производят тщательный осмотр органов брюшной полости для исключения множественных пов-
реждений внутрибрюшных органов, ушивание разрывов или резекцию части органа (кишки, желудка при массивных размозжениях, отрыве брыжейки кишки с нарушением кровоснабжения в стенке кишки), а также удаление органа (например, жёлчного пузыря при его разрыве). Операцию заканчивают тщательной санацией брюшной полости - аспирацией излившегося содержимого, промыванием полости антисептическими растворами и при наличии воспаления - дренированием брюшной полости. При внебрюшинном разрыве двенадцатиперстной кишки, мочевого пузыря дренируют забрюшинное клетчаточное пространство. После ушивания мочевого пузыря в его полость на несколько дней вводят катетер или накладывают надлобковый свищ мочевого пузыря для постоянного отведения мочи.
раны
Рана (vulnus) - механическое нарушение целостности кожи, слизистых оболочек или глубжележащих тканей и внутренних органов при одновременном нарушении целостности наружных покровов.
Раны различают по причине повреждения, характеру повреждения тканей в зависимости от действия травмирующего агента, а также по инфицированности, по отношению к полостям тела и др.
Классификация ран
I. С учётом причины повреждения: операционные (асептические), образовавшиеся при хирургических операциях, выполненных в асептических условиях; случайные (всегда инфицированы). В специальную группу выделяют боевые раны.
II. По характеру повреждения в зависимости от вида травмирующего агента: резаные (vulnus incisum), колотые (vulnus punctum), рубленые (vulnus caesum), ушибленные (vulnus contusum), размозжённые (vulnus conguassatum), рваные (vulnus laceratum), укушенные (vulnus morsum), огнестрельные (vulnus sclopetarium), отравленные (vulnus venenatum), смешанные (vulnus mixtum).
III. В зависимости от наличия в ране микробной флоры: асептические (только операционные); инфицированные (все случайные раны); гнойные (раны, в которых уже началось воспаление).
IV. По отношению к полостям тела: проникающие (в полость груди, живота, черепа, сустава и др.), непроникающие (повреждение ограничивается стенкой полостей).
V. В зависимости от воздействующих факторов: неосложнённые (пов- реждение ограничивается только механическим повреждением тканей), осложнённые (кроме механического, присоединяется действие других факторов: ядов, отравляющих, радиоактивных веществ, инфекции, ожога или отморожения).
Осложнения ран различают в зависимости от времени после ранения. Ранние осложнения: шок, кровотечение, острая кровопотеря, анемия. Поздние осложнения: нагноение ран, ранние и поздние вторичные кровотечения, общая гнойная инфекция - сепсис, столбняк, газовая гангрена.
Физико-химические и биохимические изменения в ране, патогенез раневого процесса
Биологические процессы, происходящие в ране, отличаются сложным и многообразным характером. В основе их лежат гибель клеток, распад белков, преобладание анаэробного гликолиза над аэробным, на- копление биологически активных веществ (гистамина, серотонина, кининов и др.), нарушение микроциркуляции и вследствие этого недостаточное поступление к ране кислорода и накопление токсичных продуктов распада тканей, обмена веществ и гибели микробов.
Образование в условиях анаэробного гликолиза молочной и пировиноградной кислот, а также накопление вследствие нарушения микроциркуляции углекислоты приводят к изменениям кислотно-основного состояния в очаге воспаления. В самом начале воспаления эти изменения за счёт щелочных резервов тканей компенсируются, и рН тканей не изменяется (компенсированный ацидоз). Дальнейшее истощение щелочных резервов приводит к изменению рН и развитию декомпенсированного ацидоза. В нормальных условиях рН в соединительной ткани равен 7,1, в гнойной ране - 6,0-6,5 и даже 5,4. Ацидоз вызывает экссудативные изменения в ране, повышает проницаемость капилляров; миграция лейкоцитов, макрофагов начинается при сдвиге рН в кислую сторону. Фагоцитоз начинается при возникновении разницы рН в ране и в крови.
При воспалении, особенно гнойном, изменяется состав электролитов в ране. При распаде клеток освобождается калий, содержание которого может увеличиваться в 50-100 раз, вследствие этого нарушается соотношение калия и кальция, что увеличивает степень ацидоза.
Изменения кислотно-основного состояния, состава электролитов, накопление в ране токсичных продуктов приводят к нарушению состава коллоидов, скоплению жидкости в межклеточных пространствах, набуханию коллоидов в клетках. Переход коллоидов из состояния геля
в золь вызывает разрыв клеточной мембраны, разрушение клеток и развитие вторичного некроза (первичный некроз обусловлен действием травмирующего фактора). Распад клеток в свою очередь приводит к накоплению свободных ионов, повышению осмотического давления, расстройству кровообращения, экссудации и клеточной инфильтрации, замыкая тем самым один из порочных кругов, определяющих воспалительный процесс в ране.
В период воспаления в ране происходят серьёзные изменения в обмене белков. В воспалительную фазу раневого процесса катаболические процессы преобладают над анаболическими, а в фазу регенерации превалируют анаболические процессы. Катаболический процесс опреде- ляется первичным и вторичным некрозом тканей, фагоцитозом, активным протеолизом и проявляется накоплением в ране продуктов распада белка - полипептидов, нуклеопротеидов. Анаболические процессы проявляются превалированием синтеза белка над его распадом. В ране накапливаются многочисленные аминокислоты (тирозин, лейцин, аргинин, гистидин, лизин, триптофан, лейцин, пролин и др.). Важная роль в регенерации принадлежит пролину, который превращается в оксипролин коллагеновых белков.
Состояние регенеративных процессов в ране определяется синтезом и накоплением кислых мукополисахаридов, которые определяются уже в первые дни заживления ран. Предварительное накопление мукополи- сахаридов предшествует образованию коллагена, который включается в состав коллагеновых волокон.
Химическими соединениями, которые накапливаются в ране и вызывают увеличение сосудистой проницаемости и миграцию лейкоцитов, являются адениловые кислоты и аденозин. Важнейшие их производные - аденозиндифосфорная (АДФ) и аденозинтрифосфорная (АТФ) кислоты, которые в реакциях перефосфорилирования легко переходят друг в друга с высвобождением большого количества энергии, используемой для регенеративных процессов. Адениновые кислоты стимулируют миграцию лейкоцитов, их фагоцитарную активность, активируют регенеративные процессы в ране.
На течение воспалительного процесса оказывают воздействие биологически активные вещества, накоплению которых способствуют ацидоз, активный протеолиз, катаболические процессы. Такие активные биологические вещества, как гистамин, серотонин, гепарин натрия, брадикинин, калликреины, кинины, простагландины, оказывают воздействие на воспаление, сосудистую проницаемость и миграцию лейкоцитов.
Определённую роль при воспалении в ране играют ферментативные процессы. Особенно важно их значение в первую фазу воспаления, её течение и завершение определяются выраженностью протео- лиза. В ране содержатся как эндогенные, так и экзогенные ферменты, обладающие широким спектром действия. К эндогенным относятся ферменты, освобождающиеся при распаде лейкоцитов и других клеток (протеазы, лизоцим, липаза, оксидаза и др.), к экзогенным - ферменты бактериального происхождения (дезоксирибонуклеаза, катепсины, коллагеназа, стрептокиназа, гиалуронидаза и др.). Специфическое действие ферментов зависит от рН среды: в кислой среде проявляют свою активность пептазы, в щелочной - триптазы. Протеолитические ферменты действуют на некротические ткани, приводят к распаду белков - от протеидов до аминокислот. Максимального действия ферментные системы достигают на высоте воспаления. Протеолитические ферменты в процессе заживления раны играют большую роль, так как они лизируют некротические ткани, ускоряют очищение ран от гноя и девитализированных тканей.
Раневой процесс
Репаративная регенерация - биологическое явление, сущность которого сводится к восстановлению тканей (или органов), утраченных в результате внешних воздействий (в отличие от физиологической регенерации, заключающейся в самообновлении, восстановлении тканей при их естественной утрате). Основу репаративной регенерации составляют физиологические процессы, определяющие способность тканей к восстановлению.
Раневой процесс - реакция организма на травму, характеризуется определённой последовательностью стадий, или фаз, имеющих свои анатомические, патогистологические, биохимические, клинические особенности.
Изменения в ране определяются двумя основными компонентами. Первый из них - непосредственное (прямое) воздействие травмирующего агента на ткани, вызывающее их повреждение и приводящее к гибели тканей, кровотечению, повреждению окружающих рану тканей (нервов, сосудов).
Второй - непрямое действие травмы. Это проявляется влиянием повреждения тканей на ЦНС, что отражается на деятельности других органов и систем и соответственно отрицательно сказывается на развитии, течении и исходе раневого процесса. Примером такого отражённого дейс-
твия травмы может служить травматический шок, при котором страдают как различные органы и системы, так и течение раневого процесса.
В течении раневого процесса выделяют следующие фазы (стадии) развития:
I - фаза воспаления, объединяющая процессы альтерации, экссудации, некролиза - очищения раны от некротических тканей;
II - фаза пролиферации - образование и созревание грануляционной ткани;
III - фаза заживления - созревание рубцовой ткани и эпителизация раны.
Первая фаза
Первая фаза раневого процесса начинается сразу же после травмы, а заканчивается расплавлением некротизированных тканей, их удалением и очищением раны. Непосредственно после травмы развивается спазм сосудов, который уже через несколько минут сменяется их паралитическим расширением, нарушением проницаемости сосудистой стенки и развитием травматического отёка тканей. Под действием ацидоза, биологически активных веществ (гистамина, серотонина, кининов, простагландинов) отёк тканей быстро нарастает. Из сосудов в окружающие рану ткани выходят как жидкая часть, так и форменные элементы крови. В первые 2-3 сут в экссудате преобладают нейтрофильные лейкоциты, позднее появляются лимфоциты и макрофаги.
Мигрирующие в зону воспаления лейкоциты уже в течение первых суток формируют вокруг зоны некроза и зоны расположения микробов лейкоцитарный вал. Это как бы отграничивающая (демаркационная) зона. Мигрировавшие нейтрофилы выполняют фагоцитирующую функцию по отношению к микробам, некротизированным тканям за счёт внутриклеточного протеолиза. В очищении раны от некротизированных тканей играет роль и внеклеточный протеолиз за счёт протеолитических ферментов лейкоцитов, высвобождающихся при их гибели, и ферментов, проникающих из крови и окружающих тканей. Лейкоциты по мере выполнения фагоцитоза и протеолиза погибают, образующийся гной представляет собой погибшие лейкоциты. Часть лейкоцитов фагоцитируется макрофагами.
В развитии воспаления и очищения раны важную роль играют макрофаги, которые образуются из моноцитов. Лизосомы и фаголизосомы макрофагов содержат мощный набор лизосомальных ферментов (про- теаз), рибонуклеаз, катепсинов, кислых фосфатаз и других, которые играют важную роль в реакции фагоцитоза и внеклеточного некролиза.
В очищении раны от нежизнеспособных тканей в I фазу раневого процесса большое значение имеют также микроорганизмы, присутствующие в ране, особенно при заживлении её вторичным натяжением. Выделяемые микроорганизмами протеолитические ферменты способствуют очищению раны от нежизнеспособных тканей. В то же время выраженное загрязнение раны патогенной микробной флорой отрицательно сказывается на течении раневого процесса.
Вторая фаза
Вторая фаза раневого процесса начинается на 2-3-й день после ранения. Чётких границ перехода между I и II фазами нет: продолжаются активный воспалительный процесс, некролиз, очищение раны от не- жизнеспособных тканей, и в это же время начинается развитие грануляционной ткани. В начавшейся пролиферации основное значение имеют эндотелий капилляров и фибробласты. Образование грануляций начинается в дне раны. Очень важное значение при этом имеет образование новых кровеносных сосудов. Оно может происходить путём почкования старых сосудов (первый тип новообразования сосудов), а также непосредственно в ткани без связи с предшествующими сосудами (второй тип новообразования). Второй тип новообразования сосудов заключается в том, что среди пролиферирующих клеток появляются щели, в которые открываются капилляры и изливается кровь, а прилегающие клетки приобретают признаки эндотелия.
Присоединение гемодинамического фактора (давление крови, пульсация) упорядочивает общее направление растущих сосудов из глубины на поверхность, где, образуя крутой изгиб, капилляр вновь погружа- ется в глубь грануляций. Места таких изгибов имеют вид небольших зёрнышек, которые усеивают поверхность юной, незрелой соединительной ткани, выглядящей как сочная ярко-красная масса с неровной зернистой поверхностью. Её называют грануляционной тканью (от granulum - зерно). Кроме эндотелиальных клеток, грануляционная ткань содержит большое количество фибробластов, число которых прогрессирующе увеличивается, и они быстро становятся основными клетками грануляционной ткани. Цитоплазма макрофагов и фибробластов содержит большое количество нуклеопротеидов, являющихся пластическим и энер- гетическим материалом, необходимым для регенерации.
Основная роль фибробластов - образование коллагеновых волокон, что обеспечивает созревание грануляционной ткани и образование рубца. Внутриклеточный синтез коллагена происходит в рибосомах из пос-
тупающих в клетку аминокислот. Другая важная роль фибробластов заключается в синтезе мукополисахаридов - гиалуроновой кислоты, глюкозамина, хондроитинсерной кислоты и др. В синтезе мукополисаха- ридов принимают участие и тучные клетки, количество которых увеличивается к 3-5-му дню и достигает максимума к 5-7-му дню. Эти клетки продуцируют также биологически активные вещества: серотонин, гистамин, гепарин. Активное участие в обменных процессах в ране в период формирования грануляционной ткани принимают плазматические клетки и гигантские многоядерные клетки, функции последних пока недостаточно ясны.
Грануляционная ткань содержит капилляры, мелкие кровеносные сосуды, различные клеточные элементы. Поверхность грануляций покрыта гнойно-некротическими массами, представляющими собой продукт дегенерации лейкоцитов, некроза поверхностного слоя грануляций. Среди клеток грануляционной ткани содержатся нейтрофилы, макрофаги, которые располагаются в поверхностных слоях; в глубине ткани преобладают фибробласты, встречаются гистиоциты и тучные клетки. Основное вещество грануляционной ткани представлено сетью волоконец, расположенных между вертикально ориентированными сосудами.
По мере развития грануляционной ткани вокруг коллагеновых волокон концентрируются аргирофильные волокна, количество которых становится максимальным на высоте развития грануляций. Параллельно синтезу кол- лагена в грануляционной ткани идёт образование эластических волокон в эластобластах - клетках, имеющих вид типичных фибробластов.
Грануляционная ткань, кроме участия в репаративном процессе, выполняет и защитную роль барьера между внешней и внутренней средами организма. Здоровая грануляционная ткань препятствует проникновению микроорганизмов, всасыванию токсинов, продуктов некролиза и жизнедеятельности микробов.
Защитная роль грануляций связана с наличием компактного слоя сосудистых петель. Грануляционная ткань обладает способностью очищения раны - расплавления нежизнеспособных тканей, что связано с функционированием лейкоцитов и макрофагов и наличием протеолитических ферментов. Фагоцитарная активность клеток обеспечивает бактерицидные свойства грануляционной ткани.
По характеру грануляций можно судить о течении раневого процесса. Здоровые грануляции - ярко-красного или розового цвета, зернистые, сочные, плотные, устойчивы к травмированию при перевязке. Патологически изменённые грануляции - серые, тусклые, бледные, рыхлые, водянистые, легко кровоточат при дотрагивании.
Эта фаза раневого процесса заканчивается через 12-30 дней заполнением раневого дефекта грануляционной тканью, нарастанием количества коллагеновых волокон, формированием плотной грануляционной ткани.
Третья фаза
Третья фаза раневого процесса - рубцевание и эпителизация раны - начинается через 2-4 нед. К этому периоду уменьшается число сосудов и происходит их запустевание, сокращается количество клеток - фиброб- ластов, макрофагов, тучных клеток. В клетках уменьшается содержание пластических (РНК, ДНК) материалов, снижается активность кислых фосфатаз. Идёт процесс активного формирования коллагеновых и эластических волокон, т.е. активного образования волокнистой основы формирующейся рубцовой ткани. В новообразованной соединительной ткани продолжаются атрофия клеток, перераспределение коллагеновых волокон. Формирование эластических волокон начинается через 4-6 нед и заканчивается к 6-му месяцу, когда завершается окончательное формирование рубцовой ткани. Этим определяются сроки рациональной физической нагрузки больных в послеоперационном периоде.
Синхронно с созреванием грануляционной ткани происходит процесс эпителизации раневой поверхности. Степень и скорость эпителизации определяются процессом образования грануляций. В случае нарушения синхронности возможно избыточное образование рубцовой ткани (когда процесс образования грануляций и созревание рубца опережают процесс эпителизации), это приводит к образованию избыточных, выступающих над кожей келоидных рубцов. И наоборот, если эпителизация начинается раньше заполнения раны грануляциями, формируются деформированные втянутые рубцы.
Следует отметить, что рост эпителия начинается в первые часы после травмы в виде новообразования клеток базального эпителия, однако активный процесс эпителизации раны - роста и созревания эпителиальной ткани - идёт параллельно созреванию грануляционной ткани. Новообразованный эпителиальный покров не содержит, в отличие от здоровой кожи, сальных и потовых желёз, в нём отсутствуют волосяные луковицы.
Восстановление иннервации в области раневого дефекта происходит медленно: в краях раны регенерация нервных волокон начинается через 2-3 нед, а к 6-7-му месяцу волокна определяются в рубце.
Продолжительность заживления, как и количественные изменения при раневом процессе, определяется образованием рубцовой ткани,
площадью эпителизации и зависит от ряда моментов - таких, как размеры раны (чем больше рана, тем длительнее заживление), степень повреждения окружающих тканей (раны ушибленные, размозжённые, рваные заживают медленнее), количество некротизированных тканей, количество, вид и вирулентность попавших в рану микроорганизмов, состояние организма человека (кровопотеря, шок, истощающие заболевания - туберкулёз, сифилис, злокачественные новообразования, лучевая болезнь, авитаминозы и другие замедляют заживление ран), возраст пострадавших (у молодых процессы заживления ран идут быстрее, чем у престарелых).
На процесс заживления влияют также сопоставление и сближение краёв и стенок раны: ушивание раны приводит к более быстрому её заживлению с образованием небольших рубцов.
Приведённая схема заживления универсальна для всех видов ран, различия носят лишь количественный характер и касаются количества образованной грануляционной и рубцовой ткани, площади эпителиза- ции, длительности заживления. С учётом этого принято выделять заживление ран первичным и вторичным натяжением, а также заживление под струпом.
Заживление первичным натяжением (sanatio per primam intentionem) происходит при линейных ранах, когда края и стенки раны соприкасаются друг с другом (например, резаные раны) или если они соединены швами, как это наблюдается после первичной хирургической обработки раны или ушивания операционных ран. В этих случаях края и стенки раны склеиваются, слипаются между собой за счёт тонкой фибринной плёнки. Репаративная регенерация при этом проходит те же фазы, что и течение раневого процесса: воспаление, пролиферация и образование соединительной ткани, эпителизация. Отпочковывающийся эндотелий капилляров стенок раны и фибробласты проходят через фибринную склейку на противоположную сторону (как бы прошивая грануляции, заполняющие небольшие полости между стенками), подвергаются орга- низации с образованием коллагеновых, эластических волокон, происходит формирование тонкого линейного рубца с быстрой эпителизацией по линии соединения краёв раны.
Заживление вторичным натяжением (sanatio per secundum intentionem) происходит, когда края и стенки раны не соприкасаются, отстоят друг от друга на то или иное расстояние (более
Рис. 62. Виды заживления ран (схема): а - заживление первичным натяжением; б - заживление вторичным натяжением.
ния раны наступает процесс заполнения дефекта тканей грануляциями с последующим формированием коллагеновых, эластических волокон и образованием рубца (рис. 62).
Заживление под струпом происходит при небольших поверхностных ранах кожи (ссадинах, потёртос- тях, ожогах), когда раневой дефект покрывается коркой (струпом) из подсохшей крови, лимфы, межтканевой жидкости, некротизированных тканей.
Образовавшийся струп выполняет защитную функцию - под ним идёт процесс заполнения дефекта
тканей за счёт образования грануляционной ткани, а с краёв раны надвигается на молодую соединительную ткань регенерирующий эпидермис до полного её закрытия. После этого струп отпадает.
Описанные виды заживления ран не имеют между собой качественных различий: раневой процесс проходит все фазы своего развития, в регенеративных процессах принимают участие одни и те же клеточные элементы, заканчивается процесс заживления раны формированием соединительной (рубцовой) ткани. Различия носят лишь количественный характер и касаются выраженности воспалительной реакции (отёк, некроз), количества грануляционной ткани, размеров и формы рубца.
Обследование раненого Клиническая картина
Клиническая картина ран складывается из местных и общих симптомов.
Местными симптомами являются боль, кровотечение, зияние раны. Общие симптомы определяются осложнениями ран (острая анемия, шок, инфекция и др.).
Боль в момент ранения возникает вследствие повреждения рецепторов и нервных стволов. Её интенсивность зависит от: 1) количества нервных элементов в зоне повреждения; 2) реактивности организма и нервно-психического состояния пострадавшего; 3) характера ранящего предмета и быстроты нанесения травмы. Чем быстрее наносится травма, чем острее оружие, тем меньшее количество нервных клеток подвергается разрушению, тем меньше болевых ощущений. При страхе, ожидании травм болевые ощущения сильнее.
Кровотечение зависит от характера и количества разрушенных при ранении сосудов, наиболее сильное кровотечение возникает при повреждении крупных артериальных стволов.
Зияние раны определяется её величиной, глубиной и нарушением эластических волокон кожи. Степень зияния раны зависит от характера тканей. Раны, расположенные поперёк направления эластических волокон (лангеровские линии), обычно отличаются большим зиянием, чем раны, идущие параллельно им.
Обследование больного
Обследование больного с ранением должно быть тщательным и всесторонним. Необходимо учитывать место повреждения, обстоятельства нанесения травмы, состояние пострадавшего в момент ранения.
Оценивают общее состояние больного: сознание, вид кожных покровов (бледность), частоту и наполнение пульса, глубину и частоту дыхания. Выясняют, каков объём оказания первой помощи, кто её оказал (самопомощь, взаимопомощь, помощь, оказанная медицинскими работниками), вид транспортировки пострадавшего. Анамнестические сведения позволяют получить представление о ранящем предмете, возможной кровопотере.
При осмотре раны определяют её размеры, вид, сравнивают пора- жённую и здоровую части тела, выявляют наличие деформаций, оценивают подвижность суставов, наличие активных и пассивных движений, состояние поверхностной и глубокой чувствительности, наличие и характер пульса на периферических артериях конечностей. При ранениях в области груди выполняют аускультацию, перкуссию лёгких, при ранениях в области живота - пальпацию, перкуссию и аускультацию. Эти исследования ещё до непосредственного осмотра раны позволяют су-
дить о возможном повреждении нервов, артерий, органов грудной и брюшной полости.
Далее приступают к осмотру раны. При этом не следует пользоваться зондами, инструментами. Рану осматривают с целью определения её характера и степени повреждения тканей, оценки распространённости раны, степени её загрязнённости и выявления осложнений.
Резаная рана имеет ровные края, ограничена, как правило, мягкими тканями. Если рана проходит в поперечном по отношению к эластическим волокнам кожи направлении, она зияет, кровоточит больше, чем проходящая вдоль эластических волокон кожи. Наносят резаные раны ножом, бритвой, осколками стекла, металла и т.д. Эти раны могут сочетаться с повреждением крупных кровеносных сосудов, нервов, мышц, сухожилий.
Колотая рана, нанесённая шилом, штыком, ножом и прочими колющими предметами, отличается малыми размерами входного отверстия и сопровождается незначительным повреждением окружающих тканей. При колотом ранении необходимо тщательное обследование больного из-за опасности повреждения внутренних органов, так как ранение может быть проникающим в полость груди, живота (см. ниже). На конечностях возможно ранение крупных сосудов с образованием гематом, кровоизлияниями в толщу мышц. Увеличение конечности в объёме, выраженное уплотнение тканей являются признаками повреждения сосудов и образования гематом, кровоизлияния.
Рубленая рана наносится тяжёлым острым предметом (топором, шаш- кой), имеет ровные края, характеризуется глубоким повреждением тканей с осаднением краёв раны, кровоизлияниями вокруг. Отличается сильным кровотечением, возможны повреждение костей, ушиб окружающих тканей, повреждение внутренних органов.
Ушибленная рана имеет неправильную форму. Окружающие ткани размозжены, вокруг раны - выраженные кровоизлияния, гематомы. Жизнеспособность таких тканей нарушена, и в последующем они подвергаются некрозу. Рана наносится тупым предметом.
Рваная рана может быть нанесена движущимися частями механизмов, пилой. Дефект тканей (кожи, мышц, сухожилий) при таких ранах значительный. Рана имеет неправильную форму, края её зазубрены, отмечаются массивные кровоизлияния в коже, подкожной клетчатке, мышцах. Обычно рана заполнена сгустками крови, кровоточит умеренно. Такого характера раны возникают также при осколочных огнестрельных ранениях.
Укушенная рана (возникает при укусе животными или человеком) имеет те же особенности, что рваные и ушибленные раны, но отличает-
ся тяжёлой инфицированностью вирулентной флорой рта человека или животного.
Огнестрельную рану вызывают снаряды огнестрельного оружия (пули, осколки снарядов, мин, бомб, гранат и др.). Особенностью этих ран является обширность повреждения тканей, обусловленная высокой скоростью ранящего предмета, а также повреждением осколками костей. В огнестрельной ране различают три зоны повреждения: раневой канал, зону первичного травматического некроза, или контузии и зону молекулярного сотрясения (коммоции) тканей.
Раневой канал содержит осколки снарядов, обрывки тканей, одежды и другие инородные тела, сгустки крови. Зона травматического некроза представлена некротизированными тканями, прилежащими непосредственно к раневому каналу. В зоне молекулярного сотрясения определяются кровоизлияния и расстройство капиллярного кровотока (стаз форменных элементов, разрывы капилляров).
Для огнестрельных ран, нанесённых современными высокоскоростными неустойчивыми в полете пулями, характерно отклонение раневого канала в тканях от прямолинейного движения с обширным разрушением тканей (большой раневой канал). Огнестрельные ранения сопровождаются выраженным травматическим некрозом тканей, вокруг раневого канала образуется зона со сниженной жизнеспособностью тканей и значительными кровоизлияниями. При ранениях, нанесённых такими пулями, величина выходного отверстия значительно преобладает над размерами входного отверстия.
Осколочные ранения чаще бывают слепыми, наибольшее повреждение тканей находится в зоне входного отверстия.
Большие участки омертвевших тканей, выраженная бактериальная обсеменённость ран, продолжающийся некроз тканей в зоне молекулярного сотрясения раны, а также сопутствующее повреждение сосу- дов, нервных стволов, костей, суставов, кровопотеря, шок являются от- личительными признаками огнестрельной раны. Опасность развития инфекционных осложнений (гнойной, гнилостной, анаэробной инфекции) в такой ране особенно велика.
Внешний вид огнестрельной раны определяется характером воздействия ранящего предмета: при пулевых, мелких осколочных ранениях может быть небольшое входное отверстие, а при ранении крупными осколками возникают, как правило, рваные раны с обширным дефектом кожи, мышц, сухожилий, переломом костей.
При ранениях грудной клетки, кроме характера раны (резаная, колотая, огнестрельная), определяют признаки, свидетельствующие о воз-
можности проникающего ранения. Такими признаками являются шумное выхождение из раны пенистой крови, всасывание со свистом воздуха в плевральную полость, выделение из раны пузырьков воздуха, наличие подкожной эмфиземы. Попадание воздуха в плевральную полость приводит к открытому пневмотораксу. При его развитии воздух через рану может входить при вдохе и выходить при выдохе со свистом или образуется напряжённый клапанный пневмоторакс, когда воздух всасывается в плевральную полость, но при выдохе не выходит наружу вследствие захлопывания клапана, образованного тканями грудной стенки. Состояние больных при напряжённом клапанном пневмотораксе крайне тяжёлое и прогрессирующе ухудшается вследствие нарастания сдавления лёгкого и смещения органов средостения в здоровую сторону. У больного отмечаются выраженная одышка, акроцианоз, частый слабый пульс. Межрёберные промежутки на стороне пневмоторакса расширяются, выбухает половина грудной клетки. Перкуторный звук коробочный, дыхательные шумы не проводятся.
Признаками проникающего ранения живота служат проявления внутрибрюшного кровотечения и посттравматического перитонита. Больные жалуются на боли в животе, жажду, общую слабость. Кожные покровы бледные, отмечается тахикардия, пульс частый, слабого наполнения. Живот болезненный, брюшная стенка напряжена, определяются положительный симптом Щёткина-Блюмберга, высокий тимпанит и исчезновение печёночной тупости при проникновении воздуха в брюшную полость. Если проникающее ранение сопровождается внутрибрюшным кровотечением, в отлогих местах живота определяется укорочение перкуторного звука. Несомненен диагноз проникающего ранения живота при выпадении в рану петли кишки, сальника, выделении из раны кишечного содержимого, мочи, жёлчи.
Отравленные раны возникают при укусах (ядовитые змеи, насекомые), попадании в рану отравляющих веществ (бытовые, промышленные, боевые отравляющие вещества, радиоактивное загрязнение).
Из отравленных ран мирного времени наиболее опасными являются раны, возникающие при укусах ядовитых змей (гадюки, гремучей змеи, кобры, щитомордника и др.). Змеиный яд представляет собой прозрачную желтоватую или зеленоватую жидкость кислой реакции. В состав яда входит комплекс различных токсинов, лизинов, ферментов и др. Степень ядовитости змеиного яда зависит от вида змеи, её возраста, количества яда, попавшего в организм, времени года (в жаркое время ядовитость выше), места и глубины укуса. Укусы змей отмечаются преимущественно в жаркое время года, чаще у детей, в регионах Средней Азии, Закавказья,
Южной Сибири, Дальнего Востока. Наиболее часто укусы локализуются в области конечностей (особенно нижних). При укусе змеи яд оказывает как местное, так и общее действие на организм. В области укуса возникают резкая боль и значительная припухлость вследствие отёчности. Отёк распространяется на всю конечность, иногда захватывая соответствующую половину туловища. На коже появляются точечные кровоизлияния и кровоподтёки. Иногда образуются пузыри с геморрагической жидкостью, в тяжёлых случаях возникает некроз мягких тканей с образованием язвы. Часто развиваются тромбофлебит, лимфаденит, лимфангит. В области укуса нередко образуются флегмоны, абсцессы.
Паукообразные (скорпионы, пауки, тарантулы, каракурты и др.) и насекомые (москиты, пчёлы, слепни, осы, шершни и др.) наносят укусы, способные вызывать местные и общие явления интоксикации. Ин- тенсивность её может быть самой разнообразной и зависит от вида, количества и качества яда. Обычно на месте укуса или ужаления наблюдают боль различной интенсивности, зуд, гиперемию, отёчность. Укусы каракуртов, например, сопровождаются чувством страха, головной болью, бессонницей, обмороками, повышается температура тела, появляются потливость, гиперсаливация, слезотечение и т.д. В случае присоединения инфекции возникают флегмоны, абсцессы.
Первая помощь и лечение
Первая помощь на догоспитальном этапе предусматривает остановку кровотечения, наложение повязки и при необходимости транспортную иммобилизацию. При выраженном артериальном или венозном кровотечении накладывают жгут.
Кожу вокруг раны смазывают раствором йода, йод+калия йодидом, удаляют из раны свободно лежащие крупные инородные тела. Недопустимо исследование раны инструментом (зондом) или пальцем из-за опасности повреждения нервов, сосудов, занесения инфекции в глубь раны. На рану накладывают стерильные салфетки или, пользуясь индивидуальным пакетом, укладывают ватно-марлевые подушечки и накладывают повязку (см. Десмургия). При венозном и капиллярном кровотечении повязка должна быть давящей, чтобы остановить его. При открытом переломе костей, повреждении крупных сосудов, нервных стволов, обширном повреждении мягких тканей (рваные, ушибленные раны) производят транспортную иммобилизацию стандартными или импровизированными шинами. Больных доставляют в хирургическое отделение.
Рис. 63. Наложение окклюзионной повязки при открытом пневмотораксе.
При оказании первой помощи больному с проникающим ранением груди, осложнённым открытым пневмотораксом, необходимо как можно раньше с помощью герметизирующей (окклюзионной) повязки прекратить сообщение плевральной полости с внешней средой. Для этих целей используют индивидуальный перевязочный пакет. Края раны обрабатывают раствором йода, йод+калия йодидом и накладывают прорезиненную оболочку индивидуального перевязочного пакета внутренней стороной на рану, поверх неё помещают ватно-марлевые подушечки, повязку плотно прибинтовывают к грудной клетке (рис. 63).
При отсутствии перевязочного пакета для герметизации можно использовать материал, не пропускающий воздух, - целлофан, клеёнку, в крайнем случае ватно-марлевую повязку, густо смазанную стерильным вазелином или другой безвредной для раны мазью. Герметизирующий материал накладывают на рану, поверх размещают ватно-марлевую повязку и закрепляют её бинтом. Герметизировать рану можно полосками лейкопластыря, накладываемого в виде черепицеобразной повязки: края раны сближают полосками пластыря и затем накладывают полоски пластыря, наполовину перекрывая предыдущую полоску.
При проникающих ранениях живота первая помощь заключается в наложении на рану асептической повязки. При наличии наружного кровотечения накладывают давящую кровоостанавливающую повязку. При выпадении из раны внутренностей (петли кишки, сальника) их не вправляют в брюшную полость, а накрывают стерильными марлевыми салфетками, стерильным бинтом или ватно-марлевой подушечкой из перевязочного пакета и накладывают круговую бинтовую повязку на живот.
Первичная хирургическая обработка ран
Основным в лечении инфицированных ран является их первичная хирургическая обработка. Её цель - удалить повреждённые, загрязнён- ные ткани, находящуюся в них микрофлору и тем самым предупредить развитие раневой инфекции.
Различают раннюю первичную хирургическую обработку, проводящуюся в первые сутки после ранения, отсроченную - на протяжении 2-х суток, позднюю - спустя 48 ч после ранения. Чем раньше произведена первичная хирургическая обработка, тем больше вероятность предупреждения инфекционных осложнений в ране, операция может быть отсрочена до выведения раненого из шока.
Во время Великой Отечественной войны 1941-1945 гг. не подвергались хирургической обработке 30% ран: мелкие поверхностные раны, сквозные раны с небольшими входным и выходным отверстиями без признаков повреждения жизненно важных органов, сосудов, множественные слепые раны. В мирных условиях не производят обработку колотых непроникающих ран без повреждения крупных сосудов и резаных ран, не проникающих глубже подкожной жировой клетчатки, множественных мелких поверхностных ран (например, дробовое ранение), царапин и ссадин.
Первичная хирургическая обработка должна быть одномоментной и радикальной, т.е. выполняться в один этап, и в ходе её должны быть полностью удалены нежизнеспособные ткани. В первую очередь оперируют раненых с наложенным кровоостанавливающим жгутом и обширными осколочными ранениями, с загрязнёнными землёй ранами, при которых высока опасность развития анаэробной инфекции.
Первичная хирургическая обработка раны заключается в иссечении краёв, стенок и дна раны в пределах здоровых тканей с восстановлением анатомических соотношений (рис. 64,
Рис. 64. Первичная хирургическая обработка раны (схема): а - иссечение кра- ёв, стенок и дна раны; б - наложение первичного шва.
После рассечения раны удаляют обрывки одежды, сгустки крови, свободно лежащие инородные тела и приступают к иссечению размоз- жённых и загрязнённых тканей.
Мышцы иссекают в пределах здоровых тканей. Нежизнеспособные мышцы - тёмно-красного цвета, тусклые, не кровоточат на разрезе и не сокращаются при дотрагивании пинцетом.
Неповреждённые крупные сосуды, нервы, сухожилия при обработке раны должны быть сохранены, с их поверхности осторожно удаляют заг- рязнённые ткани. Свободно лежащие в ране мелкие костные осколки удаляют; острые, лишённые надкостницы, выступающие в рану концы костных отломков скусывают кусачками. При обнаружении повреждений сосудов, нервов, сухожилий восстанавливают их целостность. При проведении обработки раны необходима тщательная остановка кровотечения. Если при хирургической обработке раны нежизнеспособные ткани и инородные тела полностью удалены, рану зашивают (первичный шов).
Поздняя хирургическая обработка выполняется по тем же правилам, что и ранняя, но при признаках гнойного воспаления она сводится к удалению инородных тел, очищению раны от грязи, удалению некротизированных тканей, вскрытию затёков, карманов, гематом, абсцессов, чтобы обеспечить хорошие условия для оттока раневого отделяемого.
Иссечения тканей, как правило, не производят из-за опасности генерализации инфекции.
Завершающим этапом первичной хирургической обработки ран является первичный шов, восстанавливающий анатомическую непрерывность тканей. Его целью является предупрежцение вторичного инфи- цирования раны и создание условий для заживления раны первичным натяжением.
Первичный шов накладывают на рану в первые сутки после ранения. Им, как правило, заканчивают также оперативные вмешательства при асептических операциях. При определённых условиях первичным швом закрывают гнойные раны после вскрытия подкожных абсцессов, флегмон и иссечения некротизированных тканей, обеспечив в послеоперационном периоде хорошие условия для дренирования и длительного промывания ран антисептическими растворами и растворами протеолитических ферментов.
Первично-отсроченный шов накладывают в сроки до 5-7 дней после первичной хирургической обработки ран (до появления грануляций) при условии, что не произошло нагноения раны. Отсроченные швы можно накладывать в виде провизорных: операцию заканчивают накладыванием швов на края раны и затягивают их спустя несколько дней, если не произошло нагноения раны.
В ранах, зашитых первичным швом, воспалительный процесс выражен слабо, заживление происходит первичным натяжением.
В Великую Отечественную войну 1941-1945 гг. первичная хирургическая обработка ран из-за опасности развития инфекции выполнялась не в полном объёме - без наложения первичного шва; применялись первично-отсроченный, провизорный швы. Когда стихали острые воспалительные явления и появлялись грануляции, накладывали вторичный шов. Широкое применение первичного шва в мирное время даже при обработке ран в поздние сроки (12-24 ч) возможно благодаря целенаправленной антибактериальной терапии и систематическому наблюдению за больным. При первых признаках развития инфекции в ране необходимо частично или полностью снять швы. Опыт Второй миро- вой войны и последующих локальных войн показал нецелесообразность применения первичного шва при огнестрельных ранах не только в силу
особенностей последних, но и в связи с отсутствием возможности систематического наблюдения за ранеными в военно-полевых условиях и на этапах медицинской эвакуации.
Заключительным этапом первичной хирургической обработки ран, отсроченным на некоторое время, является вторичный шов. Его накладывают на гранулирующую рану в условиях, когда опасность нагноения миновала. Сроки наложения вторичного шва - от нескольких дней до нескольких месяцев после травмы. Применяют его для ускорения заживления ран.
Ранний вторичный шов накладывают на гранулирующие раны в сроки от 8 до 15 дней. Края раны обычно подвижны, иссечения их не производят.
Поздний вторичный шов накладывают в более поздние (спустя 2 нед) сроки, когда произошли рубцовые изменения в краях и стенках раны. Сближение краёв, стенок и дна раны в таких случаях невозможно, поэтому производят мобилизацию краёв и иссечение рубцовой ткани. При большом дефекте кожи делают пересадку кожи.
Показаниями к применению вторичного шва являются нормализация температуры тела, состава крови, удовлетворительное общее состояние больного, а со стороны раны - исчезновение отёка и гиперемии кожи вокруг неё, полное очищение от гноя и некротизированных тканей, наличие здоровых, ярких, сочных грануляций.
Применяют различные виды швов, но независимо от вида шва необходимо соблюдать основные правила: в ране не должно оставаться замкнутых полостей, карманов, адаптация краёв и стенок раны должна быть максимальной. Швы должны быть съёмными, в зашитой ране не должны оставаться лигатуры не только из нерассасывающегося материала, но и из кетгута, так как наличие инородных тел в последующем может создать условия для нагноения раны. При ранних вторичных швах грануляционную ткань необходимо сохранять, что упрощает технику операции и сохраняет барьерную функцию грануляционной ткани, препятствующей распространению инфекции в окружающие ткани.
Заживление ран, ушитых вторичным швом и заживших без нагноения, принято называть заживлением по типу первичного натяжения (в отличие от истинного первичного натяжения), так как хотя рана и заживает линейным рубцом, в ней происходят процессы образования рубцовой ткани через созревание грануляций.
Инфекционные осложнения ран Неспецифическая раневая инфекция Нагноение ран
Клинические признаки нагноения ран проявляются через 2-3 сут после ранения. Развитию гнойного процесса способствуют обширность повреждения тканей, неполное удаление повреждённых тканей во время хирургической обработки, наличие в ране вирулентной микрофло- ры. Бурное развитие нагноения, выраженная интоксикация, сильные боли в зашитой ране, высокая температура тела характерны для стафилококковой инфекции, при этом в ране отмечается умеренный некроз. Вялое течение воспаления, но с обширными очагами некроза наблюдается при инфицировании ран кишечной палочкой, протеем и синегнойной палочкой, гнойно-воспалительный процесс в этих случаях склонен к широкому распространению без чётких границ воспаления. При стрептококковой инфекции наблюдают выраженный воспалительный инфильтрат с отчётливой гиперемией кожи.
Развитие гнойно-воспалительного процесса в ране в первые 3-5 дней после ранения называют первичным нагноением, в более поздние сроки - вторичным нагноением, обусловленным появлением новых очагов некрозов в ране и вторичным инфицированием раны больничными штаммами микроорганизмов.
При развитии нагноения усиливаются боли в ране, появляется отёч- ность её краёв, изменяется цвет тканей. Сгустки крови, фибрина становятся грязно-серыми, увеличивается раневое отделяемое, серозно-геморрагический экссудат изменяется на серозно-гнойный, а затем - на гнойный. Окружающие ткани плотны на ощупь, гиперемированы. Регионарные лимфатические узлы часто увеличены, плотны на ощупь и болезненны. Часто встречается лимфангиит.
По мере стихания воспаления уменьшаются отёк окружающих тканей и гиперемия кожи, отторгаются некротические ткани, стенки раны покрываются грануляциями, т.е. процесс переходит в репаративную фазу - стадию заживления раны. При неблагоприятном течении нарастают симптомы общей интоксикации (высокая температура тела, озноб, тахикардия), увеличивается отёк окружающих рану тканей, усиливается гиперемия кожи, прогрессирует некроз тканей, увеличивается гнойное отделяемое. Температура тела повышается до 39-40 ?С. В тяжёлых случаях нарастают общее недомогание, слабость, потеря аппетита, головная боль. В крови - лейкоцитоз, сдвиг лейкоцитарной формулы влево, СОЭ увеличена.
Цвет, запах, консистенция экссудата определяются видом микрофлоры. Зловонный запах, грязно-серый цвет гноя характерны для гнилостной флоры, сине-зелёный цвет экссудата наблюдают при гнойном процессе, вызванном синегнойной палочкой, зелёный цвет - зеленящим стафилококком и т.д.
Повторный озноб у больных с гнойными ранами при отсутствии болевых ощущений в ней относится к ранним признакам присоединения гнилостного распада тканей. Постоянный его признак - специфический запах разлагающихся тканей, обусловленный характером возбуди- теля. Так, запах гниющего мяса возникает при развитии в ране Clostridium sporogenes, запах аммиака, разлагающейся мочи - при развитии Е. coli, Proteus vulgaris, запах гнили, плесени - при наличии грибов и спирохет.
При развитии гнилостной инфекции рана становится сухой, отсутствуют грануляции, нарастает некроз тканей, мышцы серые, тусклые. Отделяемое ран грязно-серого, бурого цвета, иногда с зеленоватым или коричневым оттенком, со специфическим запахом. Окружающие рану кожа и подкожная клетчатка покрыты грязно-зелёными пятнами в результате пропитывания их продуктами гемолиза. Регионарные лимфатические узлы часто увеличены и болезненны.
Признаки неклостридиальной анаэробной инфекции - неприятный запах экссудата, обилие некротических тканей в ране, наличие гнойного содержимого грязно-серого цвета, с капельками жира. Выражены признаки тяжёлой интоксикации: субиктеричность или желтушность склер и кожи, анемия, тахикардия и др. В отличие от анаэробной клостридиальной (газовой) гангрены местные проявления менее выражены, нет характерного изменения мышц (вид варёного мяса), отсутствует бронзовая окраска кожи, очень редко отмечается скопление газа в тканях (отсутствие симптома крепитации).
Лечение
Хирургическое лечение нагноившихся ран (после первичной обработки или не подвергавшихся ей) предусматривает вторичную хирургическую обработку. При нагноении ушитой раны иногда бывает достаточно снять швы и развести края раны, тем самым давая отток экссудату, гною. Нали- чие гнойных затёков, некрозов служит показанием для вторичной хирургической обработки ран. Цель операции - иссечение некротизированных тканей, вскрытие гнойных затёков и адекватное дренирование раны.
Обработку раны выполняют под наркозом. Начинают операцию с ревизии раны - определяют распространённость некрозов, наличие гнойных затёков, инородных тел при осмотре или обследовании пальцем, ин-
струментом (корнцангом, зажимом). Затем удаляют гной, некротизированные ткани иссекают, стараясь не повредить здоровые ткани. Вскрывают карманы раны, удаляют гной. Рану неоднократно обильно промывают раствором антисептиков (пероксидом водорода, хлоргексидином, гипохлоритом натрия), осушивают и дренируют. При необходимости карманы, за- тёки дренируют через стерильные разрезы (контрапертуры). В рану рыхло вводят марлевые тампоны с раствором протеолитических ферментов. Эффективность механической некрэктомии повышают УЗ-кавитация раны, лазерное воздействие (выпаривание некротизированных тканей).
Дальнейшее лечение гнойной раны проводят с учётом фазности течения раневого процесса.
Применяют антибактериальную, дезинтоксикационную, противовоспапительную и симптоматическую терапию. В I фазе раневого процесса необходимо удалить гной, некротизированные ткани, уменьшить отёк тканей, проводить антибактериальную терапию. Важное лечебное значение имеют перевязки. Для удаления из раны гноя, продуктов некролиза, экссудата применяют дренажи, гипертонические растворы. С целью некролиза используют протеолитические ферменты. Для борьбы с инфекцией промывают раны антисептическими растворами. Для удаления некротических тканей применяют лучи лазера, УЗ-кавитацию. При выраженном некрозе тканей проводят одномоментную или поэтапную некрэктомию.
Перевязки должны производиться ежедневно, а в тяжёлых случаях, при обширных гнойных ранах с тяжёлой интоксикацией - 2 раза в день.
При переходе раневого процесса в фазу репаративной регенерации применение средств физической антисептики и протеолитических ферментов противопоказано, так как они замедляют регенерацию тканей. Перевязки производят реже. Применяют повязки с мазями, содержащими средства, улучшающие регенерацию тканей (например, мазью диоксометилтетрагид- ропиримидина). Сближают края раны полосками лейкопластыря. При полном стихании воспалительных явлений применяют ранний или поздний вторичный шов, при больших плоских ранах - аутодермопластику. Общее лечение нагноившихся ран проводится по принципам лечения хирургической инфекции (см. главу 11). Показания, выбор средств антибактериальной, дезинтоксикационной терапии проводят с учётом состояния больного.
Специфическая раневая инфекция Газовая гангрена
Осложнение ран анаэробной клостридиальной инфекцией характеризуется быстро развивающимся и прогрессирующим некрозом тканей
с образованием отёка, газов, тяжёлой интоксикацией. Анаэробную инфекцию вызывает внедрение в рану спорообразующих анаэробных микробов (Cl. perfringens, Cl. oedematiens, Cl. septicum, Cl. hystoliticum). Классификация газовой гангрены
I. По клинико-морфологическим проявлениям: а) клостридиальный миозит; б) клостридиальный панникулит (целлюлит); в) смешанная форма.
II. По распространённости: а) локализованная форма; б) распростра- нённая форма.
III. По клиническому течению: а) молниеносная; б) быстро прогрессирующая; в) медленно прогрессирующая.
К развитию анаэробной инфекции в ране предрасполагают: ранения нижних конечностей с обширным размозжением, ушибом тканей и выраженным загрязнением раны землёй, обрывками одежды и прочим; расстройства кровообращения, обусловленные ранением, перевязкой магистральных сосудов, сдавлением сосудов жгутом, тугой повязкой; факторы, снижающие общую сопротивляемость организма: шок, анемия, переохлаждение, длительное голодание, авитаминоз, вторичная травма при недостаточной транспортной иммобилизации.
Возбудители газовой гангрены начинают размножаться в глубине раны при наличии некротических тканей. Они бурно выделяют экзотоксины (миотоксин, гемолизин, невротоксин и др.). Экзотоксины вызывают прогрессирующий некроз тканей. Резкий отёк тканей усугубляет расстройство кровообращения, отёк внутри фасциальных футляров способствует ишемии и некрозу. Гемолиз крови в тканях, распад мышц приводят к имбибиции клетчатки, кожи с образованием голубых, бронзовых пятен. Газообразование является характерным, но не обязательным признаком газовой гангрены, оно более постоянно при наличии Cl. perfringens. Всасывание экзотоксинов, продуктов распада тканей, гемолиза вызывает тяжёлую интоксикацию. Довольно часто присоединяется гнилостный распад тканей из-за вторичного инфицирования.
Ранними симптомами анаэробной инфекции являются неадекватное поведение больного (беспокойство, возбуждение или, наоборот, затор- можённость, адинамия), повышение температуры тела, частый пульс, распирающие боли в ране, болезненность по ходу сосудистого пучка конечности, ощущение давления повязки.
При осмотре раны можно отметить изменение характера раневого отделяемого, выбухание мышц, отёчность краёв раны, появление пузырей на коже, следы вдавливания повязки или лигатуры, наложенной на конечность (симптом лигатуры), «врезывание» швов. Отёчная ткань ос-
таётся неизменённой после надавливания пальцем (не остаётся вдавлений). На отёчность ткани указывают чётко выраженные углубления у корня волос. Отёк распространяется на сегмент конечности или на всю конечность.
Пальпаторное определение газа в тканях (симптом крепитации), металлический звук при поколачивании инструментом по коже (симптом шпателя) или бритьё волос (симптом бритвы) делают диагноз бесспор- ным. Образование газа, как правило, начинается с глубоких слоёв тканей, в начальном периоде заболевания определить его трудно. В этих случаях может быть применён рентгенологический метод для определения наличия газа в глубоких слоях тканей, с помощью повторных исследований можно выявить нарастание газообразования.
Боль в ране, высокая температура тела, увеличение объёма конечности - эта триада признаков служит показанием к немедленной ревизии раны, свидетельствуя о начале газовой гангрены.
Различают медленно и быстро прогрессирующую анаэробную инфекцию. Медленное прогрессирование характерно для локального, местного поражения. Инфекция развивается постепенно, боль мало выражена, интоксикация умеренная, вокруг раны отмечается скопление газа, раневое отделяемое серозно-гнилостное, с неприятным запахом. Такой вид локализованной анаэробной инфекции носит название клостридиального панникулита (целлюлита).
При быстро развивающейся, бурно протекающей газовой гангрене инкубационный период длится от нескольких часов до 2 сут. Затем происходит быстрое нарастание отёка конечности, кожа растягивается, складки сглаживаются. Кожные покровы бледно-желтушные, на этом фоне на конечности появляются пятна бронзового или бронзово-зеленовато-голубого цвета. Эпидермис отслаивается в виде пузырей с прозрачным или мутным содержимым (рис.
Крайне редко встречаются одновременно явления целлюлита и некротического миозита (смешанная форма).
При осмотре раны в случае развившейся гангрены определяют выбухание мышц, которые могут быть восковидными, а затем приобре-
тать вид варёного мяса. Рана покрыта грязно-серым налетом. При надавливании на её края выделяются пузырьки газа. Грануляции отсутствуют, отделяемое скудное, от светло-жёлтого до грязно-бурого цвета, иногда желеобразное. При присоединении гнилостной инфекции появляется запах разлагающихся тканей.
Изменение экссудата, уменьшение его количества, сухость тканей являются неблагоприятным прогностическим признаком. Увеличение количества отделяемого серозного характера указывает на стихание процесса. Появление густого гнойного отделяемого говорит о присоединении вторичной гнойной инфекции. Отёчные края раны с гиперемией окру- жающей кожи свидетельствуют о тяжёлой вторичной гнойной инфекции.
Подтвердить диагноз при соответствующей клинической картине помогает бактериоскопия мазков-отпечатков раны, окрашенных по Граму (наличие крупных грамположительных палочек). Бактериологическое исследование для срочной диагностики значения не имеет, но с учё- том его результатов можно корректировать специфическую терапию.
Комплексная профилактика анаэробной инфекции ран включает мероприятия по оказанию ранней медицинской помощи, по предупреждению и лечению шока, анемии, а также раннюю первичную хирур- гическую обработку ран (неспецифическая профилактика). Первичная хирургическая обработка должна включать полное иссечение некротизированных тканей, вскрытие карманов (при огнестрельных, размозжён- ных ранах их не ушивают). Очень важную роль играет тщательная иммобилизация конечности - как транспортная, так и лечебная. Особенно большое значение эти мероприятия имеют при массовых ранениях. В случае обширных повреждений или выраженного загрязнения ран проводят и специфическую профилактику, с этой целью вводят поливалентную противогангренозную сыворотку. Средняя профилактическая доза сыворотки - 30 000 АЕ (по 10 000 АЕ против основных возбудителей инфекции - Cl. perfringens, Cl. oedematiens, Cl. septicum).
Лечение больных с анаэробной инфекцией должно начинаться как можно раньше. Больные подлежат изоляции в боксы или отдельные палаты. Показана экстренная операция - широкое рассечение раны, рассечение фасциальных футляров, удаление некротизированных тканей, особенно мышц. При вовлечении в процесс сегмента конечности (бедра, голени) выполняют лампасные разрезы: рассекают клетчатку, фасцию вдоль всего сегмента. На бедре выполняют пять-шесть, на голени - три-четыре таких разреза. Раны рыхло тампонируют марлевыми тампонами с раствором пероксида водорода. В тяжёлых случаях, при необратимых изменениях, прибегают к ампутации конечностей (без
наложения жгута и швов), в особо тяжёлых случаях производят ампутацию и широкое вскрытие фасциальных футляров культи. Показанием к ампутации или экзартикуляции служат тотальное поражение всей конеч- ности, безуспешность предшествующих операций, ранение магистральных сосудов или обширное повреждение кости при огнестрельном ранении. Рану после операции обрабатывают растворами химических антисептических средств - окислителей (пероксида водорода, перманганата калия). Конечность при наличии переломов костей обязательно иммобилизуют с помощью скелетного вытяжения, гипсовых лонгет (не применять циркулярных гипсовых повязок!).
Специфическое лечение начинают сразу же. Во время операции под наркозом вводят внутривенно капельно медленно (1 мл/мин) лечебную дозу сыворотки (150 000 АЕ: по 50 000 АЕ против трёх основных возбудителей - Cl. perfringens, Cl. oedematiens, Cl. septicum). Сыворотку разводят в 300-400 мл изотонического раствора хлорида натрия. Одновременно внутримышечно инъецируют 5 профилактических доз сыворотки. При установлении возбудителя вводят соответствующую сыворотку, предварительно выполнив пробу на индивидуальную чувствительность к чужеродному белку: вводят внутрикожно из тест-ампулы 0,1 мл сыворотки в разведении 1:100. К положительному результату пробы относят диаметр папулы
Важное место в комплексном лечении занимает дезинтоксикационная трансфузионная терапия - до
Из антибактериальных препаратов применяют антибиотики (карбопенемы, ванкомицин), химические антисептики (гидроксиметилхиноксилиндиоксид), метронидазол.
В комплексе лечебных мероприятий важное место занимает гипербарическая оксигенация - лечение в барокамере при давлении 2,5-3 атм. Она позволяет уменьшить объём оперативного вмешательства, избежать ранних ампутаций конечности. При этом основные принципы хирургического лечения остаются неизменными.
Столбняк
Столбняк (греч. tetanus - оцепенение, судорога) - острое инфекционное заболевание, сопровождающееся тоническими и клоническими судорогами.
Клинические проявления столбняка впервые описаны Гиппократом, на возможность инфекционной природы заболевания указал Н.И. Пирогов. Возбудитель столбняка - спорооразующая палочка Cl. tetani - анаэроб, высокочувствительный к кислороду. Споровая форма возбудителя столбняка широко распространена в природе, в пробах земли палочка столбняка обнаруживается в 20-100% случаев.
Из внешней среды возбудитель заболевания попадает в организм человека при ранениях, а также во время родов, абортов при нарушении правил асептики. Загрязнение ран землёй, пылью, обрывками одежды, попадание других инородных тел при любых случайных ранениях, особенно огнестрельных, при травмах у сельскохозяйственных, строительных рабочих создают опасность развития столбняка. Загрязнение раны и присутствие в ней возбудителя не всегда приводят к развитию болезни. Так, до введения в практику специфической профилактики столбняка (гражданская война в США 1861-1865 гг., франко-прусская война 1870-1871 гг., русско-японская война 1904-1905 гг., Первая мировая война 1914-1918 гг.) столбняк развивался у 2,4-8 из 1000 раненых. После введения серопрофилактики заболеваемость снизилась до 0,1-0,6 на 1000 раненых (по материалам Второй мировой войны 1939-1945 гг.).
Инкубационный период при столбняке продолжается от 4 до 14 дней, но болезнь может развиваться и позже. Для развития столбняка необходимы определённые условия: вирулентный возбудитель, достаточное количество микроорганизмов, наличие нежизнеспособных тканей в ране, запоздалая первичная обработка раны, анемия, переохлаждение, длительное нахождение жгута на конечности, наличие инородных тел в ране, отсутствие у больного иммунитета. Чем короче инкубационный период, тем тяжелее протекает болезнь. Её развитие и течение определяются действием столбнячного токсина, вырабатываемого возбудителем в процессе его жизнедеятельности в тканях организма. В состав токсина входит два компонента - тетаноспазмин, вызывающий судороги, и тетанолизин, вызывающий лизис эритроцитов. Токсин распростра- няется по пери- и эндоневральным щелям, продвигаясь к двигательным центрам спинного и продолговатого мозга, второй путь распространения токсина - гематогенный: перенос токсина кровью в ЦНС.
Причина смерти при столбняке - асфиксия, развившаяся вследствие тонических судорог или паралича дыхательного центра. Смерть
может наступить от остановки сердца под влиянием судорог, гипоксии, асфиксии.
Классификация столбняка
I. В зависимости от ворот внедрения возбудителя: а) раневой; б) послеожоговый; в) после отморожений; г) послеродовой или послеабортный; д) столбняк новорождённых; е) криптогенный (без выявленных ворот внедрения).
II. По распространённости: а) общий (распространённый); б) местный (ограниченный).
III. По тоническому течению: а) острая форма; б) подострая форма; в) стёртая форма.
Диагностика столбняка имеет большое прогностическое значение. Классическая триада симптомов - тризм, risus sardonicus (сардоническая улыбка; рис.
При развившемся столбняке больные жалуются на чувство страха, бессонницу, повышенную возбудимость, вздрагивания. Характерны повышение температуры тела, повышенная потливость.
Основные симптомы столбняка - мышечная гипертония, ригидность, тонические и клонические судороги. При нисходящей форме столбняка ригидность начинается с жевательной мускулатуры, мышц лица. Вос-
ходящая форма характеризуется первоначальным появлением мышечной ригидности вокруг раны. Судороги, которые в начальном периоде носят местный характер, проявляются в виде тризма (спазма жевательной мускулатуры), дисфагии (спазма глоточной мускулатуры), ригидности затылочных мышц, спазма мускулатуры лица (risus sardonicus). При прогрессировании столбняка судороги распространяются на мышцы туловища, спины, живота с развитием опистотонуса (изогнутое положение - переразгибание тела вследствие тонического сокращения мышц спины и шеи).
Судороги вызываются самыми незначительными внешними раздражителями - светом, резким звуком, небольшим толчком. Продолжительность судорог - от нескольких секунд до нескольких минут, созна- ние при этом сохраняется. Судороги сопровождаются выраженными болями в мышцах. Во время общих судорог происходит остановка дыхания, которая продолжается весь период судорог, и при длительном приступе может наступить смерть больного от асфиксии.
Судороги проявляются на фоне общих признаков инфекционного заболевания: высокой температуры тела, тахикардии, повышенной потливости.
Лечение. Больного столбняком помещают в изолированную, тихую, затемнённую палату с круглосуточным наблюдением для своевременного выявления и купирования судорог, дыхательных нарушений. Лечение должно быть комплексным, и начинать его следует как можно раньше. Оно включает борьбу с судорогами, компенсацию дыхания, дезинтоксикационную трансфузионную терапию, специфическую антибактериальную и антитоксическую терапию.
При местных судорогах применяют транквилизаторы (например, диазепам), нейролептики (хлорпромазин, дроперидол) и др. В тяжё- лых случаях при общих судорогах используют мышечные релаксанты в сочетании с барбитуратами или диазепамом. Антидеполяризующие релаксанты вводят в начальной дозе 0,5 мг/кг, а затем применяют поддерживающие дозы препарата. Введение релаксантов обязательно предусматривает проведение ИВЛ через трахеостому в течение 7- 10 сут, а в тяжёлых случаях - до 30 сут и более (до прекращения судорог). Мышечные релаксанты и ИВЛ показаны при коротком начальном периоде столбняка, быстром прогрессировании судорог, неэффективности нейроплегических средств и барбитуратов, недостаточности дыхания, аспирационной пневмонии. В комплексном лечении используют гипербарическую оксигенацию (лечение в барокамере).
Специфическую терапию следует начинать как можно раньше, пока токсин циркулирует в крови (через 2-3 сут он исчезает из крови и проникает в нервные клетки, становясь недоступным для антитоксина).
Суточная лечебная доза противостолбнячной сыворотки - 100 000- 150 000 ME, курсовая - 200 000-350 000 ME. Половину суточной дозы разводят изотоническим раствором хлорида натрия 1:10 и вводят внутривенно капельно, другую половину применяют внутримышечно одномоментно. Противостолбнячный γ-глобулин вводят внутримышечно в дозе 20 000- 50 000 ME на курс лечения (начальная доза - 10 000 ME, затем ежедневно - по 5000 ME). У детей курсовая доза равна 3000-6000 ME. Столбнячный анатоксин вводят внутримышечно - по 0,5 мл трижды с интервалом 5 дней.
Трансфузионную дезинтоксикационную терапию проводят с использованием кровезамещающих жидкостей дезинтоксикационного дей- ствия, электролитных растворов, растворов декстрозы. При ацидозе применяют растворы гидрокарбоната натрия, трометамола.
При невозможности кормления больного назначают парентеральное питание (см. главу 7) - из расчёта 2000-2500 ккал/сут.
С целью профилактики и лечения гнойных осложнений (например, нагноение ран, гнойный трахеобронхит, пневмония и др.) используют антибиотики широкого спектра действия.
В срочном порядке проводят обследование раны, являющейся входными воротами инфекции. Швы снимают, края раны разводят и промывают её раствором пероксида водорода. При наличии обширных некрозов, инородных тел проводят повторную хирургическую обработку раны, вскрывают гнойные затёки, абсцессы и дренируют рану. Если к моменту развития столбняка она зажила, то рубец иссекают в пределах здоровых тканей, тщательно удаляют мелкие инородные тела. Рану не ушивают.
Специфическая профилактика столбняка может быть плановой и экстренной. Для создания активного иммунитета применяют столбнячный адсорбированный анатоксин. Плановую профилактику проводят военнослужащим, механизаторам, строителям: 0,5 мл анатоксина вводят дважды с интервалом 1 мес, через год проводят ревакцинацию - 0,5 мл анатоксина, повторные ревакцинации осуществляют через 5 лет. Для иммунизации детей до 12 лет применяют комплексную вакцину - адсорбированную коклюшно-дифтерийно-столбнячную (АКДС).
Экстренная профилактика различна у привитых и непривитых. Привитым однократно вводят 0,5 мл анатоксина, непривитым - 1 мл анатоксина и 3000 АЕ противостолбнячной сыворотки или 450-600 АЕ про- тивостолбнячного γ-глобулина, через 1 мес - 0,5 мл анатоксина и для создания прочного иммунитета через год - ещё 0,5 мл анатоксина.
переломы костей
Перелом (fractura) - нарушение целостности кости на протяжении, вызванное механическим воздействием (травма) или влиянием патологического процесса в кости (опухоль, воспаление).
Неполным переломом называются такой вид повреждения, при котором поверхность излома не проходит через весь поперечник кости, т.е. когда имеется трещина или надлом кости (по типу «зелёной веточки» при переломах у детей).
Переломы костей составляют 6-7% всех закрытых травм. Чаще наблюдают переломы костей кисти и стопы (более 60%), переломы костей предплечья и голени встречаются одинаково часто и вместе составляют 20%, рёбер и грудины - 6%, значительно реже бывают переломы лопатки (0,3%), позвонков (0,5%), таза (0,6%), бедренной кости (0,9%).
Классификация переломов
I. По происхождению: а) врождённые (внутриутробные); б) приобре- тённые (травматические и патологические).
II. В зависимости от повреждения тех или иных органов или тканей (осложнённые, неосложнённые) или кожных покровов (открытые, закрытые).
III. По локализации: а) диафизарные; б) эпифизарные; в) метафизарные.
IV. По отношению линии перелома к продольной оси кости: а) поперечные; б) косые; в) винтообразные (спиральные).
V. По положению костных отломков относительно друг друга: а) со смещением; б) без смещения.
Причиной врождённых переломов являются изменения в костях плода или травмы живота в период беременности. Такие переломы чаще бывают множественными. Патологические переломы обусловлены изменениями в кости под влиянием опухоли, остеомиелита, туберкулёза, эхинококкоза, сифилиса костей. Выделяют акушерские переломы, возникшие при прохождении плода по родовым путям.
К осложнённым относят открытые переломы с повреждением кожи или слизистой оболочки (что создаёт условия для проникновения через рану микроба и развития воспаления в зоне перелома кости), а также переломы, сопровождающиеся повреждением крупных сосудов, нервных стволов, внутренних органов (лёгких, органов таза, головного или спинного мозга, суставов - внутрисуставные переломы). При закрытых переломах повреждения кожных покровов не происходит.
Неполные переломы. Трещина (fissura) - неполный передом, при котором связь между частями кости нарушена частично. Выделяют также переломы поднадкостничные, при которых отломки удерживаются уцелевшей надкостницей и не смещаются, наблюдаются в детском возрасте.
Действие травмирующего агента на кости может быть различным, его характер определяет вид перелома кости. Механическое воздействие в зависимости от точки приложения и направления действующей силы может приводить к переломам от прямого удара, изгиба, сдавления, скручивания, отрыва, раздробления (рис. 68). Прямой удар наносит по фиксированной кости предмет, движущийся на большой скорости; при падении тела резкая нагрузка на фиксированную своими концами кость приводит к её изгибу; сдавление кости наблюдают при резкой нагрузке по длиннику кости, например падение на вытянутую руку или сдавление позвонков при резкой сильной нагрузке по длине позвоночника в случае падения с высоты на ягодицы; скручивание кости возникает при вращении туловища, когда конечность фиксирована (например, при движении конькобежца на вираже, когда конёк попадает в трещину).
Линия перелома может быть прямой (поперечный перелом) - при прямом ударе, косой - при сгибании, спиральной (винтообразной) - при скручивании кости, вколоченной - при сдавлении кости, когда один костный отломок входит в другой. При отрывном переломе оторвавший-
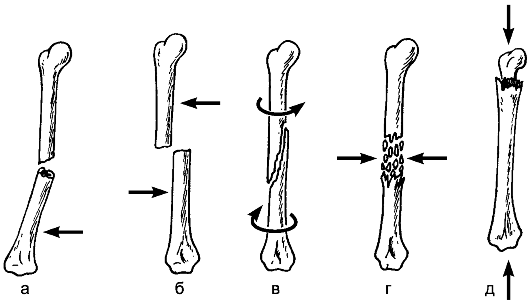
Рис. 68. Виды переломов кости в зависимости от механизма травмы: а - от изгиба; б - от прямого удара; в - от скручивания; г - от раздробления; д - от сдавления по длине. Стрелка указывает направление действия травмирующего агента.
ся костный фрагмент отходит от основной кости, такие переломы возникают при внезапном, резком, сильном сокращении мышц, которые создают резкую тягу на сухожилия, прикрепляющиеся к кости, при натяжении связок вследствие резкого переразгибания суставов. При переломе кости могут образовываться несколько фрагментов (осколков) костей - оскольчатые переломы.
Открытые переломы костей, возникающие при различных условиях, имеют свои особенности: у работающих на промышленных предприятиях чаще наблюдают открытые переломы костей предплечья, кисти и пальцев, возникающие при попадании рук в быстро вращающиеся механизмы; такие переломы сопровождаются обширными рваными ранами, раздроблением кости, раздавливанием мягких тканей, повреждением сосудов и нервов, сухожилий, обширной отслойкой кожи и её де- фектами.
У занятых в сельском хозяйстве наблюдают открытые переломы как верхних, так и нижних конечностей. Рана при этом глубокая, имеет большие размеры, загрязнена землёй или навозом.
Для открытых переломов, полученных в железнодорожной катастрофе, при транспортной аварии, обвалах зданий, характерны раздробленные переломы конечностей с обширным размозжением кожи и мышц, загрязне- нием раны; ткани при этом имбибированы кровью, грязью, землёй.
Чем обширнее, глубже и тяжелее повреждение кожи и подлежащих тканей при открытых переломах костей, тем больше опасность инфекции. При сельскохозяйственном и дорожном травматизме высок риск развития аэробной и анаэробной инфекции (столбняка, газовой гангрены). Тяжесть течения открытых переломов костей в значительной степени зависит и от локализации перелома. Опасность развития инфекции при открытых переломах нижних конечностей больше, чем верхних, так как на нижней конечности больший массив мышц, кожа более загрязнена, выше возможность инфицирования и загрязнения раны почвой. Особенно опасны открытые переломы с раздроблением костей и размозжением мягких тканей на большом протяжении, с повреждением крупных магистральных сосудов и нервов.
Смещение отломков (dislocatio). При переломе костей отломки редко остаются на обычном месте (как это бывает при поднадкостничном переломе - переломе без смещения отломков). Чаще они изменяют свое положение - перелом со смещением отломков. Смещение отломков может быть первичным (под воздействием вызвавшей перелом механической силы - удара, сгибания) и вторичным - под влиянием сокращения мышц, которое приводит к перемещению костного отломка.
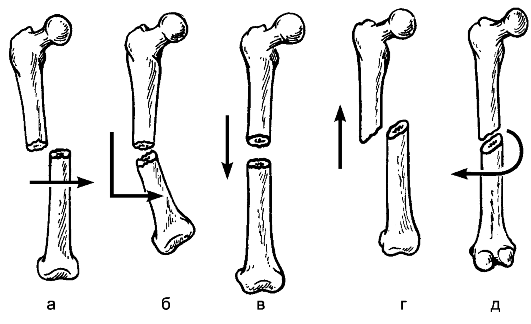
Рис. 69. Виды смещения костных отломков при переломах: а - боковое смещение (по ширине); б - смещение по оси (под углом); в - смещение по длине с удлинением; г - смещение по длине с укорочением; д - ротационное смещение.
Смещение отломков возможно как при падении во время травмы, так и при неправильном переносе и транспортировке пострадавшего.
Различают следующие виды смещения отломков: по оси, или под углом (dislocatio ad аn), когда нарушается ось кости и отломки располагаются под углом друг к другу; боковое смещение, или по ширине (dislocatio ad latum), при котором отломки расходятся в стороны; смещение по длине (dislocatio ad longitudinem), когда отломки смещаются по длинной оси кости; смещение по периферии (dislocatio ad periferium), когда периферический отломок повёрнут вокруг оси кости, - ротационное смещение (рис. 69).
Смещение костных отломков приводит к деформации конечности, имеющей определённый вид при том или ином смещении: утолщение, увеличение окружности - при поперечном смещении, нарушение оси (искривление) - при осевом смещении, укорочение или удлинение - при смещении по длине.
Регенерация костной ткани (заживление, консолидация перелома)
Механическое повреждение тканей в зоне перелома вызывает асептическое воспаление, которое проходит определённые фазы - альтера-
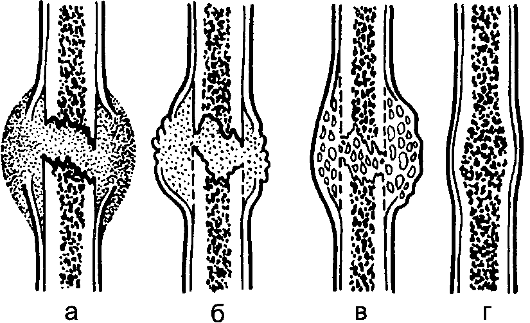
Рис. 70. Этапы формирования костной мозоли: а - гематома при переломе, расположенная между костными отломками; б - грануляционная мозоль; в - фиброзно-костная (фиброзно-хрящевая) мозоль; г - окончательная костная мозоль.
ции, экссудации и пролиферации. Возникают гиперемия, серозное пропитывание тканей, эмиграция лейкоцитов с образованием отёка тканей, что проявляется клиническими признаками отёка в месте перелома (увеличением объёма мягких тканей, появлением уплотнения). Одновременно с отёком происходит процесс альтерации - разрушения с участием остеокластов, некроза погибших или повреждённых клеток мягких тканей и кости - остеокластоз. Со 2-3-го дня начинается процесс образования мезенхимальной ткани, который продолжается в течение 10-14 дней (I стадия сращения перелома).
Источник формирования клеточных элементов - клетки периоста, эндоста, соединительной ткани, окружающей место перелома, гаверсовых каналов (каналов остеона), костного мозга (рис. 70).
Развившаяся юная мезенхимальная ткань заполняет дефект в кости, пространство, занятое гематомой - как между, так и вокруг костных отломков, удерживая последние. В зоне новообразованной ткани происходят сложные биохимические процессы, определяющие условия регенерации тканей. Так, накопление ацетилхолина и гистамина определяет гиперемию - расширение сосудов и в связи с этим улучшение местного кровотока; накапливается кислая, а затем щелочная фосфатаза, увеличивается накопление фосфора и кальция за счёт как декальцинации костных отломков, так и поступления с кровью. В этой стадии идёт процесс активного образования сосудов за счёт капилляров периоста и эндоста, гаверсовых каналов, костного мозга и формирования грануляционной ткани. Вновь образованные сосуды как бы прошивают образовавшуюся первичную костную мозоль. Постепенно происходит процесс образования остеоидной ткани. Первоначально костный дефект заполняется фибробластами, сосудами (гранулирующая ткань), остеобластами; за счёт развития последних образуется остеоидная ткань, сос-
тавляющая мягкую (первичную) костную мозоль, формирование которой продолжается 5 нед, этим заканчивается II стадия сращения переломов, начавшаяся с 10-14-го дня.
Регенерат, образующийся между отломками в зоне перелома и вокруг них, принято называть костной мозолью. Она состоит из нескольких слоёв. В зависимости от источника формирования ткани различают следующие слои: периостальный, эндостальный, интермедиальный, или про- межуточный, развившийся из элементов гаверсовых каналов и занимающий пространство между пери- и эндостальными слоями. Четвёртый слой - параоссальный, охватывающий снаружи все слои мозоли, развивается из окружающих мягких тканей. Указанные слои представляют собой единую костную мозоль, в основе которой лежит остеоидная ткань. Наибольшее значение в процессе сращения переломов принадлежит надкостнице, из которой формируется периостальная мозоль.
Дальнейшая перестройка мозоли - переход процесса регенерации в III стадию (обызвествление остеоидной ткани), продолжается до 3-4 мес. К началу этого периода происходит обратное развитие сосудов, полностью исчезает отёк, нормализуется кровоток, все проявления воспаления исчезают.
Развитие костной ткани и сращение отломков далее могут идти по типу заживления костной раны первичным или вторичным натяжением. Если костные отломки плотно сопоставлены и фиксированы при размерах щели между отломками от 50 до 500 мкм, образованная между отломками остеоид- ная ткань сразу подвергается обызвествлению - это заживление наиболее благоприятное и заканчивается в более короткие сроки. При нём происходит сращение отломков (за счёт эндостального и интермедиального слоёв костной мозоли) с образованием тонкой линейной полосы сращения. Этот вид заживления происходит по типу первичного натяжения.
При идеальном сопоставлении и плотном соприкосновении костных отломков (как это бывает, например, при вколоченных переломах) скелетогенные клетки периоста и эндоста образуют костные балочки, т.е. идёт сразу процесс костеобразования - первично, минуя фиброзно-хрящевую фазу образования кости. В таких случаях костная мозоль бывает малых размеров или вообще не выражена.
Другой вариант сращения переломов - заживление вторичным натяжением, происходит через образование из остеоидной ткани гиалинового или волокнистого хряща, который постепенно трансформиру- ется в костную ткань. Этот процесс более длительный.
Переход заживления в III стадию сопровождается образованием вторичной костной мозоли с отложением в остеоидной ткани извести, т.е.
продолжается процесс костеобразования параллельно архитектурной перестройке новообразованной кости. Процесс рассасывания костных отломков, избыточной остеоидной ткани с помощью остеокластов происходит постоянно. В ходе перестройки костной мозоли она замещается трабекулами, восстанавливается костномозговой канал. Завершение консолидации перелома через образование костной мозоли характерно для трубчатых костей. При переломе плоской кости (черепа, таза, грудины, лопатки) такая костная мозоль не образуется. Отломки срастаются за счёт образования соединительной ткани. Указанные различия объясняются особенностями эмбриогенеза трубчатых и плоских костей.
Условия, определяюпще сращение костных отломков
Консолидация перелома зависит как от общих, так и от местных условий.
1. Общие факторы. Более медленное сращение костей наблюдают у людей пожилого и старческого возраста, что обусловлено снижением у них репаративной способности тканей. У лиц, страдающих хроническими истощающими заболеваниями (туберкулёзом, амилоидозом, хро- ническими воспалительными заболеваниями), нарушением обмена веществ (сахарным диабетом, ожирением), при недостаточности белкового питания, гипо- и авитаминозах консолидация переломов замедлена.
2. Анатомо-физиологические особенности костей также оказывают влияние на сращение переломов: репаративная способность плоских костей ниже, чем трубчатых.
3. Местные факторы, снижающие регенерацию костей и замедляющие сращение переломов:
а) тяжёлая травма, обширные повреждения мягких тканей, надкостницы, кости;
б) расстройство кровообращения, в зоне перелома вследствие повреждения или заболевания сосудов;
в) нарушение иннервации в зоне перелома вследствие повреждения или заболевания нервов;
г) внутрисуставные переломы, когда костные отломки лишены надкостницы, а синовиальная жидкость, омывая отломки, нарушает процессы остеогенеза;
д) неполная репозиция (сопоставление) или недостаточная фиксация (иммобилизация) отломков, приводящая к их подвижности;
е) развитие инфекционных осложнений, что часто бывает при открытых переломах костей;
ж) интерпозиция тканей - нахождение между отломками костей мышц, фасций, апоневроза.
В табл. 8 представлены сроки консолидации переломов и длительность нетрудоспособности при них.
Обследование
Обследование больного с переломом начинают с выяснения жалоб, основные из них - жалобы на боль и нарушение функций конечности.
Необходимо тщательно собрать анамнез, так как выяснение механизма травмы позволяет предположить наличие и характер перелома. Например, удар головой при нырянии может привести к перелому шейных позвонков; прямой удар бампером в области таза, нижних конеч-
Таблица 8. Сроки консолидации переломов и потери трудоспособности при них (по А.В. Каплану)
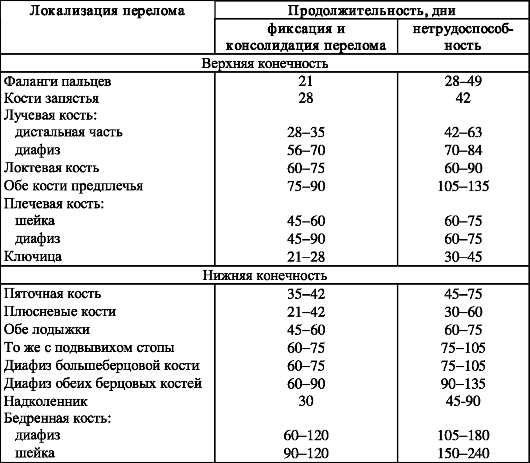
ностей при наезде автомобиля - к перелому костей таза, бедра или голени; падение с высоты на ягодицы или пятки - к компрессионному перелому позвонков или перелому седалищных костей; подвёртывание стопы кнаружи или кнутри - к перелому лодыжек и т.д.
При обследовании больного следует производить сравнительный осмотр обеих конечностей. Все приёмы должны быть щадящими.
Различают вероятные и достоверные (безусловные) клинические признаки переломов. К вероятным признакам относятся боль и болезненность, припухлость, деформация, нарушение функций, к достовер- ным - патологическая подвижность конечности в необычном месте (вне сустава) и крепитация отломков.
Боль - постоянный субъективный признак, возникает, как правило, в месте перелома, усиливается при попытке движения. Для выявления болезненности начинают тщательную пальпацию одним пальцем, осторожно, на расстоянии от предполагаемого места перелома. Локализованная в одном месте болезненность является важным признаком. Её можно определить лёгким постукиванием по оси конечности, например при лёгком ударе по пятке больной ощущает боль в области перелома бедра или голени.
Припухлость бывает обусловлена кровоизлиянием, гематомой, нару- шением крово- и лимфообращения, отёком ткани. Окружность конечности увеличивается по сравнению со здоровой иногда в 1,5 раза.
При осмотре определяется деформация конечности, зависящая от смещения отломков под углом. Возможно искривление конечности или её укорочение. Периферический конец конечности может быть повёрнут в ту или иную сторону (ротационное смещение).
Осмотр конечности, измерение и пальпация позволяют ориентировочно определить положение (смещение) отломков. Так, ротация дистальной части конечности без изменения её длины указывает на вращательное (ротационное) смещение отломков, удлинение или укорочение конечности - на смещение по длине, изменение оси конечности, т.е. искривление в месте перелома под углом, говорит об осевом (угловом) смещении, увеличение объёма конечности - о поперечном смещении. Характер перелома и положение отломков точно определяются при рентгенографии. Снимки выполняют в двух проекциях.
О нарушении функций судят по сохранению активных движений. Как правило, сразу же после травмы больной не может двигать конечностью или её частью из-за выраженных болей. Лежащему больному предлагают совершить движение стопой, кистью или согнуть конечность в суставе (локтевом, коленном, плечевом). Иногда даже попытка к движению вызывает выраженную боль.
Патологическая подвижность - достоверный признак перелома. Выявлять её нужно осторожно, чтобы не повредить окружающие перелом ткани. Очень осторожно смещают периферический участок конечности и наблюдают за подвижностью в зоне перелома. Качательные движения в области бедра, плеча, голени, предплечья указывают на наличие перелома
Крепитацию отломков определяют руками. Фиксируют конечность выше и ниже места перелома и смещают её то в одну, то в другую сторону. Появление хруста трущихся друг о друга отломков является абсолютным признаком перелома. Из-за травматизации тканей к выявлению двух последних симптомов следует прибегать в исключительных случаях.
При клиническом обследовании больного с переломом измеряют длину конечности, определяют пульсацию периферических сосудов, кожную чувствительность, активные движения пальцев руки или ноги для выяснения возможного повреждения сосудов и нервов конечности.
Рентгенологические исследования для определения целостности кости играют важную роль в диагностике. Этот метод позволяет определить наличие повреждения кости, линию перелома и вид смещения отломков. Рентгеновские снимки выполняют не только при подозрении на перелом, но и при клинически ясном диагнозе. В процессе лечения повторное рентгенологическое исследование позволяет оценить процесс образования мозоли, консолидации перелома.
Лечение переломов
Основные методы лечения переломов - консервативные, которые применяют значительно чаще. При лечении переломов должны быть соблюдены три основных принципа:
1) репозиция (сопоставление) костных отломков;
2) удержание, создание неподвижности сопоставленных костных отломков и иммобилизация органа;
3) применение средств и методов, ускоряющих образование костной мозоли и сращение (консолидацию) кости.
Успех устранения смещения и сопоставления отломков обеспечивается достаточным обезболиванием, позволяющим снять рефлекторное сокращение мышц. Сокращение мышц определяет вторичное смещение и положение отломков.
Обезболивание
Обезболивание при переломах обеспечивают введением в гематому в области перелома раствора прокаина, лидокаина, тримекаина. Для
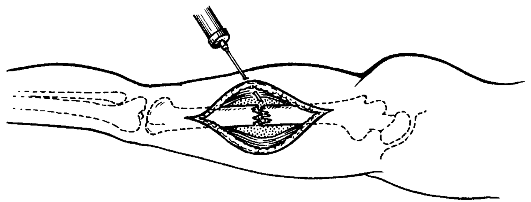
Рис. 71. Обезболивание при переломе бедра.
этого кожу в зоне перелома обрабатывают спиртовым раствором йода. В шприц вместимостью 10 мл набирают раствор прокаина, инфильтрируют кожу и продвигают длинную иглу к месту перелома (рис. 71), вво- дят 3-5 мл прокаина и путём потягивания поршня шприца определяют наличие крови. Появление струйки крови в шприце свидетельствует о положении иглы в гематоме в месте перелома. Вводят 20 мл 1-2% раствора прокаина, что обеспечивает достаточное обезболивание места перелома на 1,5-2 ч. Если при пункции не удалось попасть в гематому, иглу извлекают, определяют более точно место перелома и пунктируют повторно. Введение раствора прокаина вне гематомы не обеспечивает анестезии места перелома.
Если ввести анестетический препарат в место перелома не удаётся, можно применить футлярную блокаду конечности выше этого места или проводниковую анестезию, блокаду нервного сплетения. При недоста- точности местной анестезии применяют наркоз.
Репозиция отломков
Репозиция отломков заключается в устранении их смещения и точном сопоставлении кости по линии перелома. Восстановление нормальных функций конечности во многом определяется полным устранением сме- щения и точным сопоставлением отломков. Для устранения ротационного смещения отломков периферическому отломку кости необходимо придать правильное положение по отношению к продольной оси конечности, что достигается вращением периферической части конечности в противоположную от смещения сторону, т.е. необходимо уложить конечность строго по её оси. Лишь при переломе предплечья в средней и нижней трети ему придают среднее положение между супинацией и пронацией.
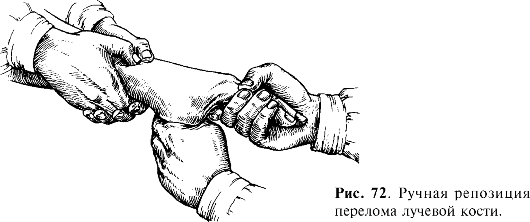
Устранить угловое смещение отломков удаётся относительно легко. Один из помощников удерживает центральный отломок, фиксируя руками центральную часть конечности. Врач, проводящий репозицию, устраняет угол смещения путём тяги дистальной части конечности (ниже линии перелома) и восстанавливает продольную ось конечности (рис. 72).
Для устранения смещения отломков по длине иногда необходимо приложить значительные усилия, чтобы преодолеть тягу рефлекторно сократившихся мышц, особенно при переломе бедренной кости. Репо- зицию производят тягой по длине и противотягой за центральный конец конечности. При переломе бедра и плеча в процессе репозиции конечности придают среднее физиологическое положение: для нижней конечности - сгибание в тазобедренном и коленном суставах под углом 140?, для верхней - отведение плеча в сторону на 60? и кпереди на 30?, при сгибании в локтевом суставе на 90? предплечье должно занимать среднее положение между супинацией и пронацией. Восстановление длины конечности определяют её измерением.
Наибольшие сложности возникают при устранении смещения отломков по ширине. Пользуются теми же приёмами тяги и противотяги в среднем физиологическом положении конечности. При поперечных диафизарных переломах бедра и плеча со смещением отломков по ширине чаще встречается интерпозиция тканей. Сопоставление отломков затрудняют костные шипы и выступы на отломках кости по линии перелома. Такие виды переломов служат относительным показанием к оперативному лечению - открытой репозиции отломков.
Иногда репозицию проводят с помощью петли Глиссона или манжетки (рис. 73), специальных аппаратов (рис. 74), но чаще используют ручную репозицию или репозицию с помощью постоянного вытяже-
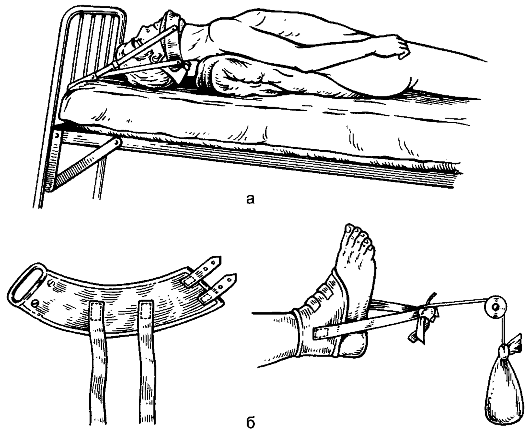
Рис. 73. «Мягкое» вытяжение: а - вытяжение петлёй Глиссона при переломе шейного отдела позвоночника; б - вытяжение с помощью манжетки.
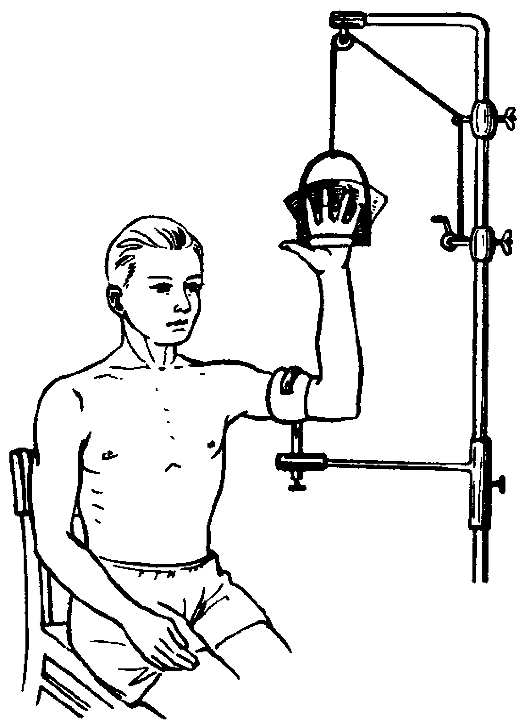
Рис. 74. Репозиция при переломе костей предплечья аппаратом Со- коловского.
ния. Устранение смещения и сопоставление костных отломков могут быть одномоментными или постепенными, например при лечении переломов постоянным вытяжением или реклинацией при компрессионном переломе позвоночника (рис. 75). На специальном столе больного укладывают на спину в положении резкого переразгибания на несколько суток - за это время ус- траняется смещение отломков позвонка.
Иммобилизация гипсовой повязкой
При консервативном лечении переломов широко применяют иммобили-
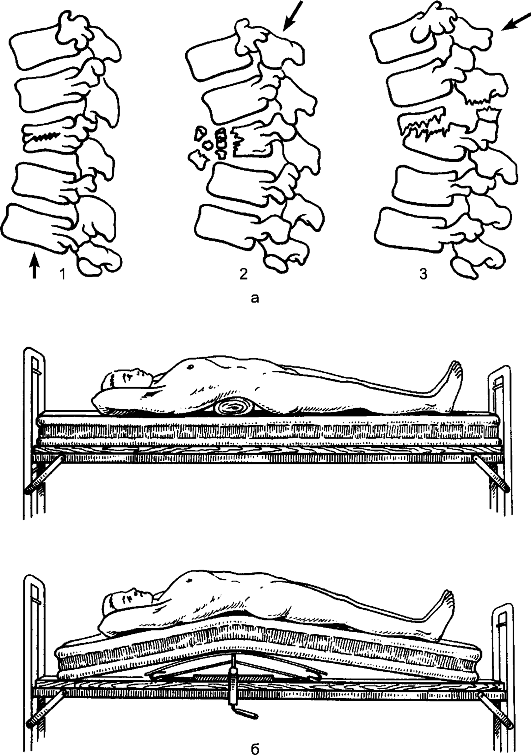
Рис. 75. Репозиция при компрессионном переломе позвонков: а - типы сгибательного перелома тел позвонков в зависимости от направления травмирующего агента (указано стрелкой); 1 - клиновидный перелом, вызванный вертикальным сдавлением; 2 - раздробленный перелом, вызванный резким сгибанием; 3 - переломовывих, вызванный сгибанием со смещением вперёд до горизонтальной плоскости; б - реклинация.
зацию с помощью гипсовой повязки, которая является лучшим средством для внешней фиксации отломков и иммобилизации конечности. Гипсовая повязка широко применяется как самостоятельный метод ле- чения переломов, а также используется для дополнительной иммобилизации после снятия вытяжения.
Гипс (сульфат кальция) представляет собой мельчайший порошок, который при смешивании с водой образует кашицеобразную массу, отвердевающую в течение нескольких минут. Для наложения повязки применяют гипсовые бинты. Они выпускаются в готовом виде, упакованными в цел- лофановые пакеты, но их можно приготовить и самостоятельно, использовав стандартные бинты из белой марли длиной 2,5-3 м, в которые втирают гипс. Предварительно определяют пригодность гипса, так как при хранении он может потерять свои свойства. Пригодный к употреблению гипс не содержит крупинок и комочков. При крепком сжатии в кулаке он не превращается в комок с отпечатками пальцев и легко рассыпается. Образование комка свидетельствует о повышенной влажности гипса. Если при смешивании гипса с водой появляется запах тухлых яиц, значит он непригоден для применения. Важное качество гипса - способность быстро отвердевать - проверяют следующим образом: смешивают равные порции гипса и воды, из образовавшейся кашицеобразной массы готовят пластинку, которая должна отвердеть за 6-7 мин и при надломе не крошиться. Для удаления крупинок, комочков порошок просеивают через сито или марлю, при повышенной влажности порошка, медленном застывании гипс прокаливают на противне при температуре 120 ?С.
Для приготовления гипсовых бинтов ручным способом на столе, накрытом клеёнкой, раскатывают марлевый бинт, насыпают на него порошок гипса и втирают ладонью в бинт так, чтобы он закрывал марлю тонким слоем. По мере наполнения бинта его осторожно скатывают в рыхлые рулоны, укладывают в коробки плашмя, чтобы гипс не высыпался, и хранят в сухом месте.
При наложении гипсовых повязок следует соблюдать несколько общих правил:
• конечности необходимо придать функционально выгодное положение;
• должна быть хорошая репозиция костных отломков, которые необходимо удерживать во время наложения повязки и до затвердения гипса;
• гипсовой повязкой должны быть фиксированы два близлежащих сустава;
• концы пальцев кисти или стопы должны оставаться открытыми;
• под костные выступы подкладывают ватные подушечки из простой (негигроскопичной) ваты, которая более эластична и не впитывает пот;
• повязка должна быть тщательно отмоделирована, равномерно облегать, но не сдавливать подлежащую часть тела;
• после наложения повязки её маркируют химическим карандашом: указывают дату перелома, наложения повязки и предполагаемый срок её снятия.
Гипсовую повязку на бедро и тазобедренный сустав и гипсовую кроватку накладывают на специальных гипсовальных ор- топедических столах, на которых можно обеспечить неподвижность сопоставленных отломков с помощью специальной противотяги или тяги руками. При отсутствии специальных столов повязку можно накладывать на обычном перевязочном столе, используя подставки.
Применяют лонгетные, циркулярные, лонгетно-циркулярные гипсовые повязки. Лучшей является лонгетно-циркулярная бесподкладочная повязка (рис. 76, 77), при которой ватные подушечки подкладывают лишь на выступающие части тела (для предупреждения пролежней). При наличии раны, гнойного свища в повязке делают окно для наблюдения за раной, осуществления перевязок, удаления гноя. Такая повязка называется окончатой. Иногда повязка состоит из двух частей, которые соединяют одним-двумя или более мостами (мостовидная повязка).
Рис. 76. Гипсовая повязка при переломе плечевой кости.
Рис. 77. Гипсовая повязка при переломе лучевой кости в типичном месте.
Для смачивания бинтов используют таз с водой температуры около 20 ?С. Чтобы гипс не высыпался, бинт следует брать осторожно и так же осторожно опускать в воду. В воде бинт не следует мять и передвигать. Вода должна полностью покрывать его. Одновременно не следует опускать в воду более двух бинтов, так как при длительном пребывании в ней гипс вымывается. Бинты оставляют в воде на 1,5-2 мин (до прекращения выхождения пузырьков воздуха). Когда бинт промок, его вынимают, захватывая обеими руками с торцов, и слегка отжимают, а затем расправляют его на всю ширину.
Для наложения лонгетной или лонгетно-циркулярной повязки вначале готовят лонгету необходимой длины, предварительно измерив пов- реждённую часть тела куском бинта. Мерку укладывают на гипсовальный стол и по её длине раскатывают намоченные гипсовые бинты, слои накладывают один на другой, тщательно разглаживая каждый руками. Не давая гипсу застыть, лонгету переносят на поражённую часть тела, моделируют и фиксируют обычным бинтом (лонгетная повязка). При накладывании лонгетно-циркулярной гипсовой повязки лонгету укрепляют спиральными ходами гипсовых бинтов. При бинтовании каждый следующий тур должен перекрывать предыдущий на две трети ширины. Бинтование производят свободно, без натяжения, не допуская перегибов и складок; каждый новый слой разглаживают ладонью. Лонгеты бывают различной толщины: тонкие (три-четыре слоя) - для верхней конечности, толстые (шесть-восемь слоёв) - для нижней конечности. Лонгету постоянно удерживает помощник. Иногда необходимы два помощника: один удерживает конечность, чтобы предупредить смещение отломков, другой - лонгету и помогает при гипсовании. Для лонгетноциркулярной повязки и фиксации лонгеты на верхней конечности необходимо два-три слоя гипсового бинта, на голени - пять-шесть, на бедре - шесть-восемь слоёв. Помощник, поддерживающий лонгету, должен удерживать её всей ладонью, а не пальцами - во избежание образования вдавлений в гипсовой повязке (что в последующем может привести к пролежням). До затвердевания повязку тщательно моделируют в области костных выступов и в зоне перелома. После наложения повязки конечность укладывают на клеёнчатую подушку.
Переносить больного после наложения повязки можно не ранее чем через 25-30 мин, когда гипс затвердеет, из-за опасности появления вдавлений в повязке, её поломки или смещения костных отломков.
В качестве примера рассмотрим наложение лонгетно-циркулярной повязки при переломе голени. Готовят заднюю гипсовую лонгету длиной от концов пальцев до средней трети бедра из пяти-шести слоёв гип-
сового бинта. Один из помощников удерживает конечность в вытянутом положении со стопой, установленной под прямым углом. На заднюю поверхность конечности укладывают лонгету так, чтобы верхний край находился на уровне верхней трети бедра, а нижний выступал на 2-3 см над пальцами. Удерживая гипсовую лонгету, её укрепляют четырьмя-пятью циркулярными ходами гипсового бинта. Повязку тщательно моделируют в области лодыжек, пяточного (ахиллова) сухожилия и коленного сустава. Больного укладывают на кровать с подложенным под матрац деревянным щитом (на мягкой постели может измениться форма повязки). Гипсовая повязка при комнатной температуре высыхает за 1-3 сут (в зависимости от толщины повязки). Ускорить этот процесс можно с помощью суховоздушных ванн (фенов), лампы соллюкс, каркасов с обычными электрическими лампами.
После наложения гипсовой повязки необходимо наблюдение как за общим состоянием больного, так и за конечностью. Жалобы больного на боль, ощущение распирания в конечности, учащение пульса, повышение температуры тела, изменение состояния пальцев и свободных от гипса других участков конечности должны послужить поводом для выяснения причины возникших изменений и принятия срочных мер. Появление отёка пальцев загипсованной конечности, синюшной окраски, похолодания, расстройств чувствительности, нарушение активных движений указывают на сдавление конечности гипсовой повязкой, возникновение венозного застоя. Необходимо частично или полностью разрезать повязку и раздвинуть её края. При быстро нарастающем отёке следует немедленно рассечь повязку. Если окраска пальцев становится нормальной, повязку закрепляют несколькими ходами гипсового бинта.
Появление болей в определённых местах указывает на развитие пролежней. В этом месте следует рассечь повязку и раздвинуть её края. Ощущение сильного распирания в конечности, резкая боль в ране, озноб, высокая температура тела, выявленные при осмотре тахикардия, регионарный лимфаденит, отёчность тканей выше гипсовой повязки, тяжёлая интоксикация свидетельствуют об анаэробной инфекции. Повязку нужно немедленно снять, осмотреть рану и предпринять срочные меры по лечению газовой гангрены (см. Раны).
На развитие гнойного воспаления в области раны указывают локализованные пульсирующие боли в конечности, высокая температура тела, болезненность и увеличение региональных лимфатических узлов, лейкоцитоз.
После сращения перелома гипсовую повязку снимают. Специальными ножницами или пилкой повязку рассекают вдоль конечности, края
разреза отодвигают в сторону и конечность осторожно извлекают, так как есть опасность повреждения мягкой костной мозоли. Конечность моют водой с мылом, ссадины смазывают раствором йода.
Метод постоянного вытяжения
Этот метод предусматривает как репозицию, так и удержание отломков. Используют накожное (рис. 78) и скелетное вытяжение. Последний вид вытяжения наиболее эффективен. При лечении переломов способом постоянного вытяжения нужно учитывать несколько моментов.
1. Вытяжение следует проводить в среднефизиологическом положении повреждённой конечности, т.е. в состоянии равновесия между мышцами-антагонистами. Это достигается полусогнутым положением конечности, уложенной на шины Белера, Богданова (рис. 79).
2. Репозицию следует проводить по оси центрального костного отломка, т.е. периферический отломок должен быть установлен по оси центрального.
3. Нагрузка при вытяжении должна увеличиваться постепенно, что способствует безболезненному растяжению мышц и репозиции отломков.
4. Необходимо создание противотяги, что достигается, например, приподниманием ножного конца кровати при лечении переломов нижних конечностей. В таком положении масса тела больного создаёт противотягу.
Для скелетного вытяжения (рис. 80) необходим следующий набор стерильных инструментов: спицы Киршнера или ЦИТО, специальная ручная дрель ЦИТО для проведения спицы или электродрель. Проведение
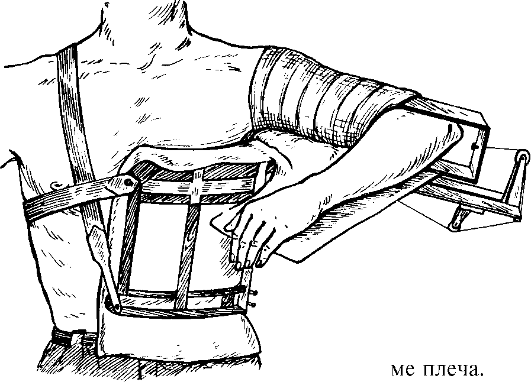
Рис. 78. Накожное (лейкопластырное) вытяжение на шине ЦИТО при переломе плеча
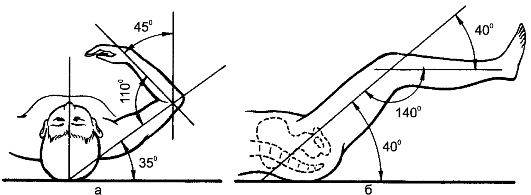
Рис. 79. Среднефизиологическое положение верхней (а) и нижней (б) конечностей.
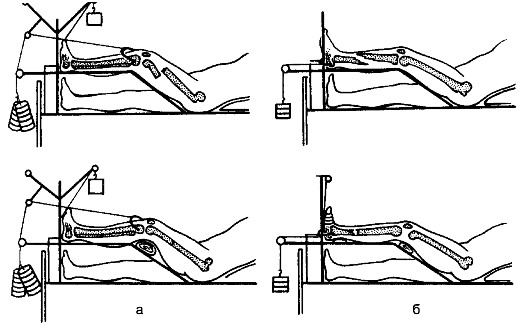
Рис. 80. Скелетное вытяжение при переломе бедра (а) и голени (б).
спицы осуществляют в операционной. Ногу больного после обезболивания места перелома укладывают на лечебную шину Белера. Обрабатывают операционное поле по общепринятым правилам и проводят местную анестезию: 0,5% раствором прокаина инфильтрируют кожу, подкожную клетчатку и надкостницу вначале в месте входного, а затем таким же способом в месте выходного отверстия спицы. При переломе бедренной кости спицу проводят сразу над выступающей частью мыщелков, что соответствует уровню верхнего края надколенника, или за
бугристостью большеберцовой кости на 1,5-2 см кзади от наиболее выступающей точки. Спица проходит снаружи внутрь. При переломах голени её проводят через пяточную кость на 3-4 см кзади и книзу от лодыжки. При переломе плечевой кости спица проходит через локтевой отросток в точке, расположенной на 2-3 см дистальнее верхушки отростка и на 1-1,5 см вглубь от его поверхности.
Спицу проводят через кость ручной или электрической дрелью. Кожу прокалывают спицей и упираются острым концом в кость строго перпендикулярно продольной плоскости кости. Движениями рукоятки или включением электродрели начинают вращать спицу и проводят её через кость. Когда спица выступает в подкожной клетчатке с противоположной стороны, вращение прекращают, кожу накалывают на спицу (чтобы предупредить наматывание кожи и её дополнительную травму при вращении) и вновь продвигают спицу путём вращения так, чтобы с обеих сторон выступали концы одинаковой длины. В местах выхода спицы кожу смазывают спиртовым раствором йода и наклеивают клеолом марлевые шарики, винтами специальных фиксаторов марлевые шарики прижимают к коже, предупреждая смещение спицы в сторону. На спицу надевают скобу, которую прикрепляют винтами и специальным ключом, вращая винт на скобе, натягивают спицу, чтобы предупредить прорезывание ей кости во время вытяжения.
Затем больного перевозят в палату, не снимая ноги с шины, перекладывают вместе с шиной на кровать с подложенным под матрац деревянным щитом. К скобе крепят шнур, перекидывают его через блоки по оси шины, которую устанавливают по оси центрального отломка кости, и подвешивают груз. На подошву наклеивают клеолом бинт, конец его со стороны пальцев перебрасывают через блок и фиксируют на нём небольшой груз, который позволяет удерживать стопу под прямым углом и тем самым предупреждает образование «конской стопы».
Скелетное вытяжение позволяет постоянно наблюдать за состоянием конечности, осуществлять движения в суставах при неподвижности в зоне перелома, что улучшает кровоснабжение конечности и создаёт благоприятные условия для сращения костных отломков. Этот метод лечения называют функциональным.
Величина груза для создания вытяжения определяется степенью смещения отломков, развитием мышц, массой тела больного. Ориентировочно груз составляет при переломе бедра - 15% массы тела, при переломе голени - 10%. Противотягу при постоянном вытяжении создают массой тела за счёт поднятия ножного конца кровати: при грузе 6-10 кг - на
Репозиция отломков длится 1-3 дня, после чего наступает репарационный период (образование костной мозоли), продолжающийся в среднем 4-6 нед - в зависимости от локализации и вида перелома.
Для создания нарастающей тяги в период репозиции отломков груз увеличивают постепенно, в течение суток, начиная с 4-5 кг и каждые 2 ч добавляя 1-2 кг. По достижении репозиции отломков груз уменьшают до 4-5 кг, чтобы предупредить перерастяжение мышц и расхождение отломков.
Лучшей консолидации переломов способствует полноценное питание с достаточным содержанием белков, витаминов, богатое минеральными элементами, особенно солями фосфора и кальция. К средствам, улучшающим кровообращение в месте перелома, относятся лечебная физкультура, массаж, механо-, электро-, бальнеотерапия и др.
Скелетное вытяжение проводят длительно, иногда до 2 мес. По окончании вытяжения груз снимают, скобу и спицу удаляют. Для этого спицу и кожу тщательно смазывают спиртовым раствором йода и у самой кожной раны спицу перекусывают стерильными кусачками, затем вы- дёргивают за противоположный конец. Кожные раны смазывают спиртовым раствором йода и заклеивают. Показанием для досрочного удаления спицы и прекращения скелетного вытяжения считают появление воспалительных изменений, болей в области проведённой спицы. В этом случае спицу скусывают со стороны, где нет воспалительных явлений, а удаляют со стороны, где они более выражены.
Постоянное вытяжение может проводиться с помощью лямок, манжет, петель и др. Принцип лечения аналогичен таковому при скелетном вытяжении. Для репозиции отломков при переломе шейных и верхних грудных позвонков используют вытяжение с помощью петли Глиссона (см. рис. 73). Петлю фиксируют к головному концу кровати, который поднимают на 50-60 см. После репозиции отломков конец кровати опускают до 25-30 см.
Оперативное лечение переломов
Различают абсолютные и относительные показания к оперативному лечению переломов. Абсолютные показания:
1) открытые переломы;
2) повреждение жизненно важных органов отломками костей (вещества головного, спинного мозга, органов грудной и брюшной полостей, крупных сосудов, нервов конечностей);
3) интерпозиция мягких тканей (состояние, когда между отломками костей оказались мягкие ткани - мышца, сухожилие, фасция, что делает невозможным сопоставление костных отломков и сращение кости);
4) ложный сустав;
5) гнойно-воспалительные осложнения перелома;
6) неправильно сросшиеся переломы с грубым нарушением функций органа.
Относительные показания:
1) неудавшаяся многократная попытка сопоставить (репонировать) костные отломки;
2) замедленная консолидация перелома;
3) поперечные переломы длинных трубчатых костей, когда нельзя сопоставить или удержать костные отломки;
4) неправильно сросшиеся переломы с незначительным нарушением функций органа.
Соединение и удержание костных отломков могут быть достигнуты различными способами с использованием металлических материалов (штифтов, пластин, шурупов, болтов, проволоки и др.).
Металлические стержни вводят внутрь кости (интрамедуллярный остеосинтез, рис. 81) или накладывают и фиксируют шурупами металли- ческие пластинки снаружи (экстрамедуллярный остеосинтез, рис. 82, 83). Костные отломки могут быть соединены шурупами, болтами, металлической проволокой. Все эти виды соединения костей применяют при оперативном вмешательстве непосредственно в зоне (очаге) перелома. Обнажают хирургическим путём место перелома, проводят открытую репозицию отломков и затем фиксацию их одним из средств, в зависимости от локализации и вида перелома.
Недостатками данного метода являются дополнительная травма костей в месте перелома, травматичность самого вмешательства, разрушение костного мозга на всём протяжении кости при интрамедуллярном остеосинтезе, необходимость ловторной операции для удаления конст- рукции после консолидации перелома.
Применение компрессионных аппаратов позволяет избежать указанных недостатков, поскольку фиксирующие спицы проводят вне перелома (внеочаговый остеосинтез). Аппараты (Илизарова, Гудушаури, Волкова-Оганесяна) позволяют производить репозицию отломков без операции на месте перелома, а также дают возможность создавать компрессию - плотное прижатие отломков друг к другу с помощью специальных штифтов и гаек (рис. 84). Метод внеочагового компрессионного остеосинтеза применяют для лечения не только свежих переломов, но и
Рис. 81. Интрамедуллярный остеосинтез при переломе бедра: а - смещение отломков бедренной кости; б - введение металлического стержня в проксимальный отломок; в - стержень введён в проксимальный и дистальный отломки бедренной кости.
ложного сустава, медленно срастающихся переломов, остеомиелита концов костей. Внеочаговый остеосинтез способствует предупреждению гнойного осложнения, позволяя обойтись без металлических спиц (инородное тело в кости и мягких тканях в очаге воспаления).
Возможные результаты лечения переломов
1. Полное восстановление анатомической целостности и функций конечности.
Рис. 82. Фиксация отломка локтевого отростка с помощью шурупа (экстрамедуллярный остеосинтез).
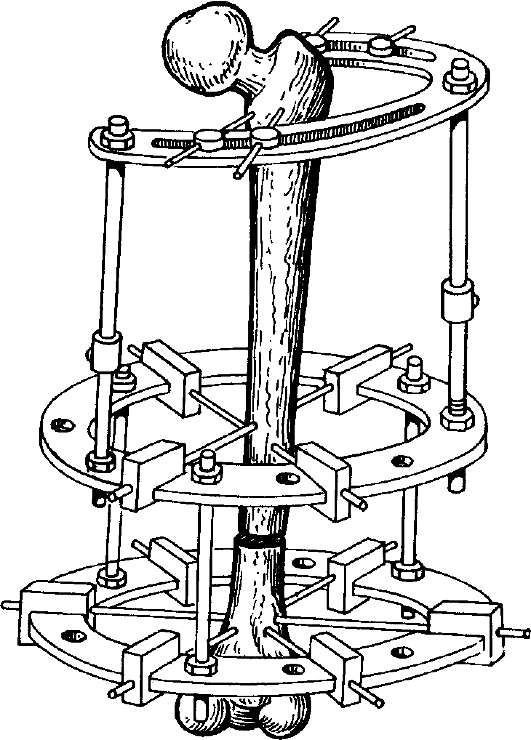
Рис. 84. Внеочаговый остеосинтез с помощью аппарата Илизарова.
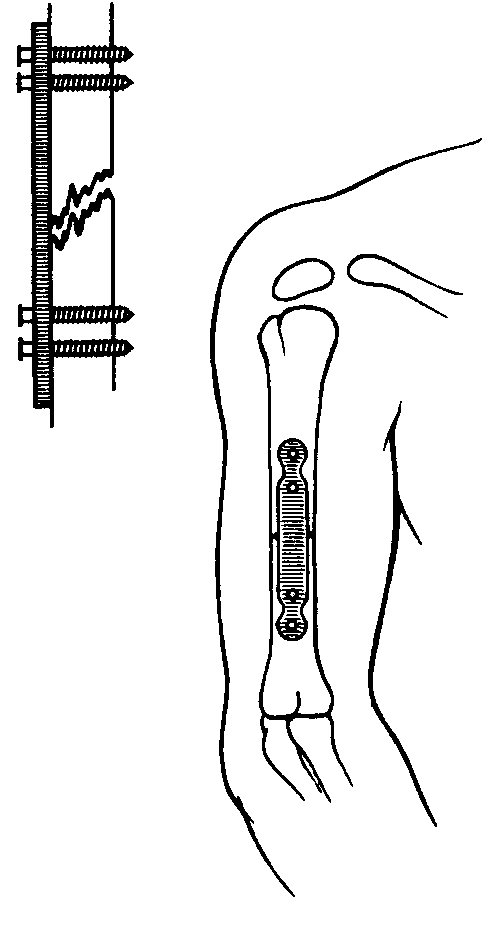
Рис. 83. Фиксация костных отломков плечевой кости пластинкой и шурупами (экстрамедуллярный остеосинтез).
2. Полное восстановление анатомической целостности с нарушением функций органа вследствие атрофии мышц, тугоподвижности, контрактуры суставов.
3. Неправильно сросшиеся переломы с изменением формы кости или органа (укорочением, искривлением) и нарушением функций конечности (хромота, ограничение объёма движений).
4. Неправильно сросшиеся переломы с восстановлением функций конечности.
5. Несросшиеся переломы - ложный сустав (псевдоартроз).
6. Посттравматический остеомиелит.
Осложнения при лечении переломов
Осложнения могут возникнуть на разных этапах оказания помощи пострадавшим с переломами костей и лечения.
При неправильных оказании первой помощи (неосторожное перекладывание пострадавшего), наложении транспортных шин, транспортировке возможны повреждение отломками кости кожи и превращение закрытого перелома в открытый, повреждение внутренних органов, сосудов, нервов, головного и спинного мозга с развитием параличей, кровотечения, перитонита и др. Неполное сопоставление отломков по той или иной причине (поперечный перелом, интерпозиция мягких тканей - мышц, фасций, сухожилий) приводит к неправильному их положению и, как следствие, - к неправильному сращению кости. Присоединение инфекции может вызвать воспаление мягких тканей, травматический остеомиелит.
Отклонения от нормального сращения костей при лечении переломов могут привести к замедленной консолидации или развитию ложного сустава. Сроки образования ложного сустава составляют 9-10 мес пос- ле перелома в этот период происходит закрытие костномозгового канала. Консолидацию считают замедленной, если сращение не произошло в удвоенный средний срок, необходимый для консолидации перелома с учётом его локализации и характера.
Причины замедленной консолидации могут быть местного (чаще) и общего характера. К местным причинам относятся:
1) неправильная репозиция отломков;
2) недостаточная иммобилизация (подвижность отломков, перерастяжение при постоянном вытяжении);
3) частичная или полная интерпозиция мягких тканей (полная интерпозиция всегда приводит к образованию ложного сустава);
4) дефекты кости, образовавшиеся вследствие удаления костных осколков и резекции кости;
5) остеомиелит костных отломков в зоне перелома;
6) трофические нарушения, обусловленные повреждением или сдавлением сосудов и нервов конечности, значительной травмой мягких тканей в области перелома.
К причинам общего характера относятся истощающие заболевания, недостаточное питание, инфекционные заболевания, болезни обмена веществ (например, сахарный диабет), старческий возраст.
Признаками замедленной консолидации являются патологическая подвижность конечности в месте перелома, гиперемия кожи, припух- лость тканей, атрофия мышц, болезненность при осевой нагрузке (поколачивание по пятке, давление по оси на дистальный конец конечности вызывают боль в месте перелома). Отдифференцировать замедленную консолидацию от ложного сустава помогает рентгенологическое исследование: при замедленной консолидации определяются склерозирование концов костных отломков, наличие щели между отломками; для ложного сустава характерно зарастание костномозгового канала.
При консервативном лечении замедленной консолидации применяют тщательную иммобилизацию на весь срок, необходимый для срастания свежего перелома. Иммобилизация достигается гипсовой повязкой или аппаратами для компрессионного остеосинтеза. При неудовлетворительном стоянии отломков перед наложением аппарата удаляют рубцовую ткань между ними и тщательно сопоставляют их. Для улучшения регенерации костной ткани применяют массаж, лечебную физкультуру, электрофорез ионов кальция, рекомендуют полноценное сбалансированное питание, анаболические стероидные гормоны.
Лечение ложного сустава только оперативное. Во время операции иссекают рубцовые ткани между отломками, освежают их концы, вскрывают костномозговые каналы и тщательно сопоставляют отломки. Костные отломки фиксируют с помощью компрессионного аппарата или костными аутотрансплантатами либо выполняют операцию по типу «русского замка». Хорошие результаты даёт сочетание костно-пластических операций и компрессионного остеосинтеза.
вывихи
Вывих (luxatio) - полное смещение суставных концов костей по отношению друг к другу. Частичное смещение называется подвывихом
(subluxatio).
Классификация вывихов
I. Врождённые вывихи.
II. Приобретённые вывихи.
1. В зависимости от происхождения: а) травматические; б) патологические.
2. По течению: а) осложнённые; б) неосложнённые.
3. По отношению к внешней среде: а) открытые; б) закрытые.
III. Привычные вывихи.
Вывихи сопровождаются разрывом капсулы сустава и связочного аппарата с выхождением через разрыв капсулы одного из суставных концов кости. Чаще возникают вывихи в суставах верхней конечности (в пле- чевом - в 65% случаев, локтевом - в 25%, суставах кисти и пальцев - в 9%). Частоту возникновения вывихов определяют анатомические особенности суставов: наиболее вероятно смещение суставных концов в шаровидном и блоковидном суставах, имеющих большую капсулу, слабый околосуставной связочный аппарат и малую площадь соприкосновения суставных поверхностей костей.
Особенности строения суставов определяют и вид смещения вывихнутой части конечности. Головка плечевой кости при вывихе чаще смещается кпереди и книзу, так как эта часть суставной капсулы наиболее слабая, мышечное укрепление сустава недостаточное, капсула легко разрывается. Вывих кверху невозможен из-за костной крыши над суставной капсулой, образованной акромиальным концом лопатки. По тем же причинам чаще происходит вывих бедренной кости кзади от вертлужной впадины.
Различают вывихи врождённые и приобретённые.
При врождённых вывихах, обусловленных нарушением развития суставных концов кости, смещение последних происходит во внутриутробном периоде. Чаще всего это врождённый вывих бедра (см. главу 16).
Приобретённые вывихи разделяют на травматические, обусловленные действием травмы, и патологические, обусловленные заболеваниями суставов с разрушением суставных поверхностей костей (например, опухоли, туберкулёз, остеомиелит).
Причиной травматических вывихов в основном является непрямая травма с приложением силы вдали от сустава и образованием рычага с точкой опоры в области суставных концов костей (вывих плеча при па- дении на вытянутую руку или локоть при переразгибании в суставе). Реже вывих происходит под действием прямой травмы - сильный удар в область сустава приводит к смещению и разъединению суставных поверхностей костей, разрыву капсулы сустава и связок. Смещение суставного
конца при вывихе увеличивается сокращением мышц или под тяжестью падающего тела, вызывая вторичное смещение.
Различают вывих неосложнённый и осложнённый. Для последнего характерны повреждение крупных сосудов, нервов, перелом кости.
Отсутствие полного анатомического восстановления суставной сумки после грубого вправления или неправильного лечения может привести к повторному, привычному вывиху, который возникает при незначительной травме, резком движении конечности, падении. Если вывих повторился дважды, он считается привычным. Чаще привычный вывих наблюдается в плечевом суставе.
Клиническая картина
При вывихе больные жалуются на резкую боль в области сустава и невозможность активных и пассивных движений в нём (такие попытки вызывают резкое усиление боли). При выяснении анамнеза заболевания удаётся установить механизм травмы: падение на конечность (например, на вытянутую руку), резкое переразгибание конечности в суставе, прямой удар в область сустава и т.д.
При осмотре больного отмечают деформацию в области сустава и необычное, вынужденное для каждого сустава положение конечности (рис. 85-87). Активные движения невозможны, определяются укорочение, реже - удлинение и изменение оси конечности.
При пальпации определяется болезненность в области сустава, иногда удаёт- ся прощупать суставной конец (например, головку плечевой кости) в необычном месте. В обычном месте нахождения суставного конца определяется западение - сустав «пустой».
Пассивные движения резко ограничены и болез- ненны. При попытке изме-
Рис. 85. Вывих плеча.
Рис. 86. Вывих предплечья: а - задний; б - передний.
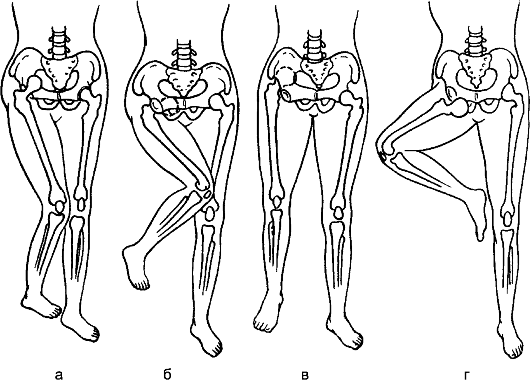
Рис. 87. Вывих бедра: а - подвздошный; б - седалищный; в - надлобковый; г - запирательный.
нить необычное положение конечности ощущается пружинящее сопротивление; как только конечность отпускают, она возвращается в исходное положение (симптом пружинящей фиксации). При вывихе акромиального конца ключицы надавливание на выступающий конец приводит его в нормальное положение; как только давление прекращают, он вновь возвращается в исходное положение (симптом клавиши).
При обследовании больного с вывихом необходимо определить пульсацию периферических сосудов, чувствительность и активность движений в пальцах, так как при вывихе возможно повреждение сосудистонервного пучка.
Рентгенографическое исследование подтверждает диагноз вывиха, позволяет точно установить положение суставных поверхностей костей и наличие возможных переломов суставных концов костей.
Различают вывихи свежие (до 3 сут с момента травмы), несвежие (от 3 сут до 2-3 нед) и застарелые (более 2-3 нед). Чем больше времени прошло с момента травмы, тем более выраженные изменения возника- ют в суставе и окружающих его тканях. Вначале нарастает отёк тканей, быстро развивается ретракция мышц, формируется гематома. Вправление несвежего вывиха значительно затруднено. В дальнейшем происходят постепенное рубцовое перерождение суставной капсулы и окружающих тканей в области повреждённого сустава, заполнение рубцами суставной впадины. Застарелые вывихи, как правило, удаётся вправить лишь открытым (оперативным) способом. Следовательно, вывихи должны быть вправлены как можно раньше.
Лечение
В лечении травматических вывихов различаются три этапа:
1. вправление;
2. иммобилизация конечности;
3. восстановление функций.
Непременными условиями, определяющими быстрое и нетравматичное вправление, являются полное обезболивание и полное расслабление мышц. Вправление вывиха без обезболивания недопустимо, так как вызванная болью ретракция мышц и грубая сила при её преодолении наносят дополнительную травму тканям, приводят к ещё большему разрыву капсулы сустава с последующим рубцовым её перерождением и развитием привычного вывиха.
Обезболивание может быть достигнуто введением подкожно 1 мл 1% раствора тримепередина или морфина и в сустав - 20 мл 1-2% раствора
прокаина. Этот вид обезболивания применяют при вывихах плеча, предплечья, стопы. Вывих бедра или голени вправляют под наркозом. Использование мышечных релаксантов в трудных случаях вывихов бедра значительно облегчает устранение вывиха; применяемые приёмы не играют существенной роли (можно использовать любой метод вправления).
Вывих плеча
Вывих плеча встречается в 55% случаев всех вывихов. Плечевой сустав деформирован (см. рис. 86), головка плечевой кости отсутствует на обычном месте и определяется пальпаторно в подмышечной впадине или под клювовидным отростком. Её легче пропальпировать, если вращать плечо за согнутое под прямым углом предплечье. Для вправления применяют методы Кохера, Джанелидзе, Мота, Гиппократа.
Для вправления вывиха плеча по методу Кохера (рис. 88) больного укладывают на стол на спину. Помощники фиксируют надплечье. Хи-
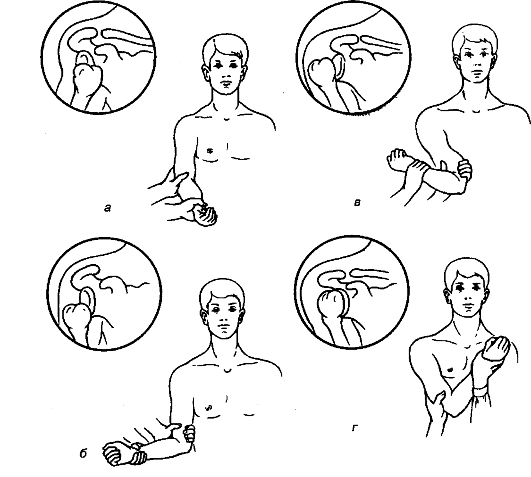
Рис. 88. Вправление вывиха плеча по методу Кохера: а - тяга по оси плеча и приведение плеча; б - ротация плеча кнаружи; в - перемещение плеча на переднюю поверхность грудной клетки; г - ротация плеча внутрь.
рург обеими руками осуществляет тягу за предплечье и нижнюю часть плеча по оси плеча, одновременно прижимая его к туловищу - первый этап. Он определяет растяжение мышц и капсулы сустава. Не ослабляя вытяжения по оси плеча, отводят предплечье кнаружи до фронтальной плоскости, вращая плечо вокруг оси, - второй этап. При этом суставная поверхность головки плечевой кости выводится кнаружи. Не ослабляя вытяжения и отведения, не отрывая локоть от туловища, предплечье перемещают к средней линии - третий этап. Этим приёмом головку подводят к разрыву капсулы сустава. Из третьего положения резким движением закидывают кисть руки на противоположный плечевой сустав, а предплечье перемещают на переднюю поверхность груди - четвёр- тый этап. Вправление вывиха происходит, как правило, при выполнении третьего и четвёртого приёмов и сопровождается щелчком. Движения в суставе восстанавливаются.
Метод Джанелидзе (рис. 89) основан на физиологическом расслаблении мышц вследствие утомления под тяжестью пострадавшей конечности. Больного укладывают на стол на бок, соответствующий стороне вывиха, при этом для головы должен быть отдельно приставленный столик. Рука свободно свисает в течение 15-20 мин для расслабления мышц. Вправление производят путём надавливания на согнутое предплечье по направлению оси плеча с лёгкими вращательными движениями.
При вправлении вывиха по методу Мота (рис. 90) туловище фиксируют с помощью простыни, проведённой по подмышечной впадине, а тягу осуществляют за повреждённую конечность. Появление щелчка и
Рис. 89. Вправление вывиха плеча по методу Джанелидзе: а - положение больного перед вправлением; б - вправление вывиха.
восстановление движений свидетельствуют о вправлении плеча. При вправлении по Гиппократу нужно сесть рядом с лежащим на спине больным, пяткой одноимённой ноги упереться в его подмышечную впадину, а руку тянуть на себя за кисть и предплечье.
После вправления вывиха конечность фиксируют гипсовой лонгетой, повязкой Дезо или косыночной повязкой на 2-3 нед. После вправления необходим рентгенологический контроль.
Вывих предплечья
Характерный признак - выступание локтевого отростка (задний вывих) или блока плечевой кости (передний вывих, см. рис. 86). Задний вывих вправляют под наркозом. При вправлении заднего вывиха помощник тянет согнутое под прямым углом предплечье, а врач пальцами давит на локтевой отросток. При переднем вывихе полотенцем тянут предплечье вдоль оси плеча, стараясь перевести локтевой отросток через блок. Появление щелчка - признак вправления вывиха. После рентгенологического контроля накладывают заднюю гипсовую лонгету на 5-7 дней (до стихания болей).
Вывих бедра
Вывих бедра характеризуется клиническими признаками вывихов с типичным положением конечности. Задний вывих встречается чаще, чем передний, при нём нога ротирована кнутри (при переднем вывихе - кнаружи). Самый частый вывих подвздошный, при нём головка бедренной кости смещена кзади и кверху от вертлужной впадины. Вправление производят под наркозом по методу Кохера. Помощник фиксирует таз обеими руками, прижимая его к столу. Врач захватывает голень, согнутую под прямым углом в коленном суставе, и сильно тянет бедро кверху с одновременной ротацией его кнутри. Появление свободных активных и пассивных движений свидетельствует об устранении вывиха.

Рис. 90. Вправление вывиха плеча по методу Мота.
Рис. 91. Вправление вывиха бедра по методу Джанелидзе: а - положение больного перед вправлением; б - вправление вывиха.
Для вправления вывиха бедра по методу Джанелидзе больного укладывают на стол со свободно свисающей ногой на 15-20 мин. Помощник фиксирует таз больного руками, прижимая его к столу, а хирург, надавливая коленом на голень согнутой ноги больного при небольшом отведении кнаружи, производит устранение вывиха (рис. 91).
После устранения вывиха по любому из способов производят рентгенологический контроль и назначают постельный режим до 3-4 нед, после чего в течение 4 нед ходят с помощью костылей.
Вывих голени
Вывих голени сопровождается повреждением связочного аппарата и характеризуется определённым положением голени. Вправление вывиха голени производят под общим обезболиванием, обеспечивая тягу конечности по длине. После вправления накладывают гипсовую повязку от лодыжек до средней трети бедра. Если вправить вывих при условии хорошего обезболивания не удалось (ущемление в суставе мягких тканей или отломка кости), показана срочная операция - открытое устранение вывиха.
Оперативное лечение
К оперативному лечению вывихов прибегают крайне редко. Показаниями к операции считают открытые вывихи. При этом выполняют первичную хирургическую обработку раны, устраняют вывих, восстанав- ливают капсулу сустава, зашивают рану.
При интерпозиции мягких тканей операция предусматривает открытое (хирургическое) вправление вывиха с устранением интерпозиции тканей и восстановлением капсулы сустава.
При застарелых вывихах производят открытое вправление вывиха и восстановление капсулы сустава.
При привычном вывихе выполняют пластическую операцию на капсуле сустава, связках, сухожилиях. Для укрепления капсулы сустава применяют местные ткани и синтетические материалы.
термические поражения
Ожоги
Ожог (combustio) - повреждение тканей, вызванное воздействием тер- мической, химической, электрической, лучевой энергии.
Различают термические, химические, лучевые, электрические ожоги. Среди хирургических болезней ожоги составляют 2%, причём наибольшая часть приходится на долю термических.
Классификация ожогов
1. В зависимости от причины возникновения: а) термические; б) химические; в) электрические; г) лучевые.
2. С учётом глубины поражения:
I степень - поражение эпидермиса;
II степень - поражение эпителия до росткового слоя;
III степень - поражение дермы;
Ша - некроз эпителия и частично ростковой зоны с сохранением волосяных луковиц, сальных и потовых желёз;
Шб - некроз всей толщи дермы, росткового слоя, частично подкожной клетчатки;
IV степень - некроз всей толщи кожи и глубжележащих тканей. Патогенез
В основе повреждения тканей при ожогах лежит перегревание, обусловленное воздействием пламени, пара, кипятка, раскалённого металла и т.д. Степень перегревания зависит от температуры травмирующего агента и времени его воздействия. Так, воспламенение бензина, продолжающееся доли секунды, приводит к перегреванию тканей в тече-
ние долей минуты, действие горячего пара в течение 20 с - к перегреванию их в течение 3 мин. Если перегревание тканей происходит при температуре ниже 58 ?С, наступает влажный некроз тканей, при более высокой температуре (выше 65 ?С) - коагуляционный некроз.
Термические ожоги кожи появляются при воздействии термических факторов и зависят от его продолжительности. Так, длительное воздействие термических агентов с более низкой температурой вызывает такие же повреждения, что и кратковременное действие термических агентов высокой температуры. Ожог возможен при длительном контакте тканей с термическим агентом невысоких температур. Так, действие температуры 42 ?С в течение 6 ч приводит к некрозу кожи. Подобная ситуация возможна при обкладывании грелками больных, находящихся в бессознательном состоянии. Термический агент, температура которого 50 ?С, через 3 мин может вызвать некроз кожи. Эта температура считается пороговой для эпидермиса, лейкоциты и остеобласты погибают при температуре 44- 46 ?С. Тяжесть ожога зависит от площади и глубины поражения.
Оценка площади поражения
Правильная оценка способствует рациональному выбору метода лечения. Из известных многочисленных схем и расчётов практическое значение имеют следующие.
1. Правило «девяток» (рис. 92). Согласно этому правилу, площадь отдельных областей тела равна или кратна 9: голова и шея - 9%, верхняя конечность - 9%, передняя поверхность туловища - 18%, задняя поверхность туловища - 18%, нижняя конечность - 18% (бедро - 9%, голень и стопа - 9%), наружные половые органы - 1%.
2. Правило «ладони», при- меняемое при ограниченных ожогах, особенно расположенных в различных участ- ках тела, для определения
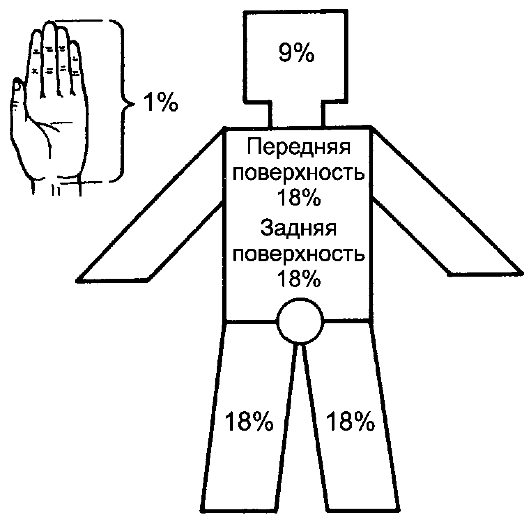
Рис. 92. Определение площади ожога (схема):
площади глубокого поражения на фоне поверхностных ожогов. Размер ладони взрослого человека составляет 1% всей поверхности кожи.
3. Правила «девяток» и «ладони» дают ориентировочную информацию о площади ожога. Более точно её определяют методами, основанными на непосредственном измерении площади (контуры ожога отмечают на прикладываемой к нему стерильной прозрачной плёнке, которую накладывают на сетку с известной площадью, например на миллиметровую бумагу). Этот метод позволяет получить данные об абсолютной площади ожога.
4. Можно пользоваться специальными таблицами площадей (в см2) отдельных частей тела: лицо - 500 (3,1%), волосистая часть головы - 480 (3,0%), грудь и живот - 2990 (18,0%), кисть - 360 (2,25%), спина - 2560 (16,0%) и т.д.
Глубина ожога
Разделяют ожоги поверхностные (I, II, Ша степени) и глубокие (Шб и IV степени). Прежде всего, это обусловлено возможностью восстановления кожного покрова при поверхностных ожогах путём самостоятель- ной эпителизации. Обычно встречается сочетание поверхностных и глубоких ожогов, поэтому важно как можно раньше определить глубину поражения (рис. 93): I степень - гиперемия кожи; II степень - отслой-
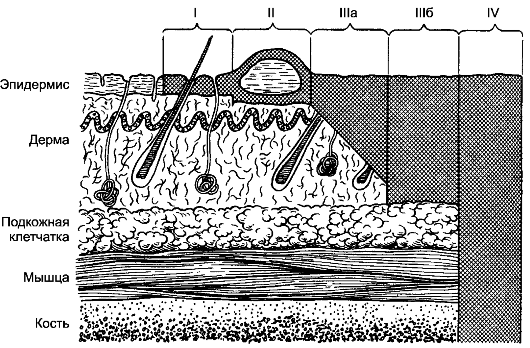
Рис. 93. Определение глубины поражения тканей при ожоге (схема). Объяснение в тексте.
ка эпидермиса с образованием пузырей; Ша степень - омертвение поверхностных слоёв кожи с сохранением волосяных луковиц, потовых и сальных желёз; Шб степень - гибель всей дермы; IV степень - некроз кожи и расположенных под ней тканей.
В первые часы и дни после травмы трудно установить глубину поражения. В раннем периоде (первые 2 сут) глубину ожога можно определить по болевой чувствительности: уколы иглой, эпиляция волос, обработка ожога 96% спиртом. При поверхностных ожогах (I, II, Ша степени) болевая чувствительность сохранена, при глубоких (Шб, IV) - отсутствует. При глубоких ожогах конечностей возникает отёк непоражён- ных нижележащих отделов. Уточнить глубину поражения в первые дни после травмы можно методом инфракрасной термографии: область глубокого ожога характеризуется снижением теплоотдачи. Точно диагностировать глубину поражения можно на 7-14-й день после травмы, когда формируется некроз кожи.
Прогнозирование тяжести ожога
У взрослых ориентировочно имеет значение правило «сотни» (возраст + общая площадь ожога, в процентах): до 60 - прогноз благоприятный, 61-80 - относительно благоприятный, 81-100 - сомнительный, 101 и более - неблагоприятный.
Более точным является индекс Франка. При его вычислении учитывают площадь и глубину поражения. Индекс Франка основан на предположении, что глубокий ожог втрое утяжеляет состояние больного по сравнению с поверхностным ожогом, поэтому если 1% поверхностного ожога приравнивается к 1 ед., то глубокий ожог - к 3 ед. Сумма показателей поверхностного и глубокого ожогов составляет индекс Франка. Прогноз ожога благоприятный, если индекс Франка менее 30 ед., относительно благоприятный - 30-60 ед., сомнительный - 61-90 ед., неблагоприятный - более 90 ед.
Ожоговая болезнь
Ожоговая болезнь - комплекс клинических симптомов, развивающихся вследствие термического повреждения кожных покровов и подлежащих тканей. Ожоговая болезнь развивается при поверхностных ожогах (II-Ша степени) площадью более 15% поверхности тела и глубоких - более 10%.
В течении ожоговой болезни выделяют четыре периода:
I - ожоговый шок;
II - острая ожоговая токсемия;
III - септикотоксемия;
IV - реконвалесценция.
Ожоговый шок
Особенностями патогенеза ожогового шока являются плазмопотеря (ведущий патогенетический фактор), расстройство микроциркуляции вследствие накопления в области ожога вазоактивных веществ (гистамина, серотонина), сгущение крови. Отличительные признаки ожогового шока - выраженность эректильной фазы, длительность течения, наличие олигурии. Шок характеризуется своеобразной клинической картиной: в первые часы после травмы больной возбуждён, неадекватно оценивает своё состояние, затем возбуждение сменяется заторможён- ностью и адинамией, развивается гиповолемия, степень которой зависит от тяжести ожога и плазмопотери. При более глубоких ожогах ОЦК уменьшается вследствие как плазмопотери и депонирования крови, так и её гемолиза. Для клинической картины ожогового шока характерны бледность кожных покровов, уменьшение выделения мочи, вплоть до анурии, жажда, тошнота. Изменение АД возникает только при тяжёлых степенях ожогового шока, тем не менее нормальный его уровень не служит показателем благоприятного прогноза, поскольку обусловлен особенностями гемодинамики при ожоговом шоке. Длительность ожогового шока составляет от 2 до 72 ч и зависит от степени гемодинамических нарушений. Со стабилизацией гемодинамики наступает следующий период ожоговой болезни.
Острая ожоговая токсемия
Острая ожоговая токсемия продолжается 7-8 дней и начинается обычно повышением температуры тела. Возвращение жидкости в сосудистое русло, а вместе с ней и токсических веществ ведёт, с одной сто- роны, к восстановлению гемодинамических показателей, а с другой - к выраженной интоксикации, о чём свидетельствуют тахикардия, глухость тонов сердца, анемия, гипо- и диспротеинемия, нарушение функций печени и почек, повышение температуры тела.
Септикотоксемия
Септикотоксемия характеризуется развитием инфекции, условно этот период начинается с 10-х суток. Возбудителями инфекционного процесса являются стафилококк, синегнойная палочка, протей, кишечная палочка. При глубоких и обширных ожогах нагноение ожоговой раны воз-
можно уже в период токсемии. Отторжение ожогового струпа начинается с 7-10-го дня, в это время наиболее ярко проявляются расцвет инфекции и различные гнойно-септические осложнения (пневмония, пролежни, сепсис и пр.). Полное восстановление кожного покрова свидетельствует об окончании периода септикотоксемии. При глубоких и обширных ожогах этот период сопровождается ожоговым истощением, признаками которого в тяжёлых случаях являются уменьшение массы тела, сухость и бледность кожи, резкая атрофия мышц, пролежни, контрактура суставов.
Период реконвалесценции
Период реконвалесценции характеризуется нормализацией функций органов и систем, нарушенных на протяжении первых трёх периодов заболевания. Однако нарушения функций сердца, печени, почек и других органов могут наблюдаться и через 2-4 года после травмы, поэтому все перенёсшие ожоговую болезнь должны постоянно находиться на диспансерном учёте.
Ожог дыхательных путей
При вдыхании горячих газообразных веществ, раскалённого воздуха возможен термический ожог дыхательных путей. Осиплость голоса, покраснение слизистой оболочки рта с белесоватыми налётами и следами копоти указывают на ожоги дыхательных путей.
Лечение Первая помощь
Первая помощь при ожоговой травме должна быть направлена на устранение термического агента (пламени) и охлаждение обожжённых участков. Охлаждение достигается применением холодной воды, пузырей со льдом, снега в течение не менее 10-15 мин. После уменьшения болей накладывают асептическую повязку, дают метамизол натрия, тёп- лый чай, минеральную воду. Больных тепло укутывают. Применение лечебных повязок на этапах первой помощи противопоказано.
Перед транспортировкой больным вводят обезболивающие средства, нейролептики, антигистаминные препараты. Продолжительность транспортировки не должна превышать 1 ч. При более длительной транспортировке необходимы внутривенное введение кровезамещающих и электролитных растворов, оксигенотерапия и наркоз (динитроген оксид), обильное щелочное питьё, введение сердечно-сосудистых средств.
Местное лечение ожогов
Для местного лечения ожоговых ран используют два метода: закрытый и открытый. Вначале производят первичный туалет ожоговой раны. Тампонами, смоченными 0,25% раствором аммиака, 3-4% раствором борной кислоты или тёплой мыльной водой, отмывают от загрязнения кожу вокруг ожога, после чего её обрабатывают спиртом. Удаляют обрывки одежды, инородные тела, отслоившийся эпидермис. Крупные пузыри надрезают и выпускают их содержимое, мелкие чаще не вскрывают. Отложения фибрина не удаляют, так как под ними происходит заживление раны. Очень загрязнённые участки ожоговой поверхности очищают с помощью 3% раствора пероксида водорода. Ожоговую поверхность высушивают стерильными салфетками.
Как правило, первичный туалет ожоговой раны выполняют после предварительного введения под кожу 1-2 мл 1% раствора тримепереди- на или морфина.
Закрытый метод (лечение под повязкой) является более распростра- нённым и имеет ряд преимуществ: с его помощью изолируют обожжён- ную поверхность, создают оптимальные условия для местного медикаментозного лечения ожоговых ран, обеспечивают более активное поведение больных при значительных ожогах и их транспортировку. Недостатками его являются трудоёмкость, большой расход перевязочного материала и болезненность перевязок.
Всех этих недостатков лишён открытый метод лечения. При нём ускоряется формирование на обожжённой поверхности плотного струпа под влиянием высушивающего действия воздуха, УФ-облучения или смазывания веществами, вызывающими коагуляцию белков. Однако при этом методе лечения затрудняется уход за пострадавшими с обширными глубокими ожогами, возникает необходимость в специальном оборудовании (камерах, специальных каркасах с электрическими лампочками), имеется повышенная опасность внутрибольничной инфекции и пр.
Каждый из методов имеет определённые показания, поэтому их следует не противопоставлять, а рационально сочетать.
Поверхностные ожоги II и Ша степени при открытом методе лечения заживают самостоятельно. Этот метод следует применять при ожогах лица, половых органов, промежности. Ожоговую рану при открытом способе лечения 3-4 раза в сутки смазывают мазью, содержащей антибиотики (5- 10% эмульсией хлорамфеникола) или антисептические средства (0,5% нитрофураловой мазью). При развитии нагноения целесообразно наложение повязок. При выявлении глубоких ожогов и образовании гранулирующих ран от открытого метода лечения также лучше перейти к закрытому.
В настоящее время с успехом применяют мафенид в виде 5% водного раствора или 10% мази, особенно в случаях, когда микрофлора ожоговых ран нечувствительна к антибиотикам. Получают распространение пре- параты, содержащие серебро, и сульфаниламиды на негидрофильной основе (сульфадиазин). Они оказывают выраженное антибактериальное действие, способствуют эпителизации в оптимальные сроки.
При благоприятном течении ожоги II степени самостоятельно эпителизируются в течение 7-12 дней, Ша степени - к концу 3-4-й недели после ожога.
При глубоких ожогах формирование струпа продолжается 3-7 дней, по типу влажного или коагуляционного (сухого) некроза. В первом случае отмечаются распространение некроза, выраженный нагноительный процесс, интоксикация. Отторжение сухого ожогового струпа начинается с 7-10-х суток с образованием грануляционного вала и заканчивается к 4-5-й неделе. Поэтапно ожоговый струп отделяют от подлежащих тканей и удаляют. При глубоких ожогах в первые 7-10 дней основной задачей является создание сухого ожогового струпа путём подсушивания ожоговой поверхности лампой соллюкс, применения УФ-облучения, обработки 1-5% раствором перманганата калия. Для ускорения отторжения струпа применяют химическую некрэктомию, протеолитические ферменты, 40-50% салициловую или бензойную кислоту.
Хирургическое лечение
Хирургическое лечение состоит из ряда операций: некротомии и некрэктомии, аутодермопластики, ампутации конечности и восстановительно-реконструктивных операций.
Некрэктомию производят при глубоких ожогах, осуществляют её в возможно более ранние сроки (1-3-и сутки), но после выведения больного из состояния шока. Обширные некрэктомии лучше производить на 4-7-е сутки, в более поздние сроки велика опасность генерализации инфекции. Одномоментно некрэктомия не должна превышать 25-30% поверхности тела.
Показания для ранней некрэктомии:
1) глубокие ожоги 10-20% тела, когда можно одномоментно выполнить аутодермопластику;
2) ожоги кисти, когда необходимо предупредить образование грубых рубцов, нарушающих функционирование кисти;
3) пожилой возраст больных (для предупреждения развития инфекции и более быстрой активизации больных).
Аутодермопластика - единственный способ лечения глубоких ожогов (IIIб-IV степени). Для аутодермопластики используют расщеплён- ный лоскут кожи (дерматомная пластика), полнослойный лоскут кожи, лоскут на питающей сосудистой ножке, мигрирующим стеблем (по Филатову). Трансплантат (толщиной 0,2-0,4 мм) берут с поверхности здоровой кожи, лучше с симметричных сторон, с помощью дерматома. Аутодермопластику производят под местной или общей анестезией.
С целью закрытия ожоговой поверхности при глубоких ожогах используют культивированные аутофибробласты или фибробласты плода человека. Метод стимулирует регенерацию кожи, что особенно выражено при сохранившихся элементах ростковой зоны кожи (ожоги Шб степени). Пересадку культивируемых фибробластов сочетают с аутодермопластикой расщеплённым сетчатым лоскутом.
Общие принципы лечения и реанимации
Лечение обожжённых в состоянии шока начинают при оказании первой помощи и продолжают в стационаре. На догоспитальном этапе необходимо обеспечить: 1) покой, наложение повязок; 2) введение аналь- гетиков и антигистаминных препаратов, во время транспортировки при обширных ожогах - введение фентанила и дроперидола, ингаляцию наркотических средств в сочетании с кислородом; 3) борьбу с общим охлаждением (укутывание, тёплое питьё, грелки); 4) компенсацию плазмопотери (приём щелочных растворов, парентеральное введение жидкостей).
В стационаре больного помещают в противошоковую палату. Основная задача - восстановление показателей гемодинамики и восполнение потери жидкости: 1) назначение анальгетиков, введение антигистаминных препаратов (дифенгидрамина, хлоропирамина, прометазина), назначение фентанила и дроперидола; 2) улучшение деятельности сердца (сердечные гликозиды); 3) улучшение микроциркуляции (назначение аминофиллина, внутривенное введение дроперидола и 0,25% раствора прокаина); 4) применение при восполненном объёме жидкости в тяжёлых случаях шока гидрокортизона (125-250 мг) или преднизолона (60-90 мг); 5) ингаляции кислорода; 6) нормализация функций почек (маннитол, фуросемид - в лёгких случаях, внутривенное введение 20% раствора сорбитола - в тяжёлых); 7) раннее назначение бактериофага, стафилококкового анатоксина; 8) инфузионно-трансфузионное лечение: введение препаратов плазмы крови (нативной и сухой плазмы, альбумина, протеина, фибрина), средств, нормализующих гемодинамику (декстрана [ср. мол. масса 50 000-70 000], желатина, декстрана [ср. мол.
масса 30 000-40 000]), препаратов дезинтоксикационного действия (Повидон + Натрия хлорид + Калия хлорид + Кальция хлорид + Магния хлорид + Натрия гидрокарбонат), водно-солевых растворов (10% раствора декстрозы, Натрия ацетат + Натрия хлорид + Калия хлорид, Натрия ацетат + Натрия хлорид).
При ожоге общей площадью более 10% поверхности тела возможно развитие ожогового шока. Если он не наступил, то всё равно следует проводить профилактические мероприятия, применять лечебные сред- ства (обезболивание, восполнение плазмопотери, применение противошоковых кровезаменителей).
Следует учитывать, что наибольшая потеря жидкости происходит в первые 8-12 ч и продолжается около 2 сут. При обширных ожогах суточная потеря плазмы достигает 6-8 л, белка - 70-80 г и более.
Существуют различные формулы для расчёта объёма вводимой жидкости, основные положения которых можно свести к следующему: 1) объём трансфузионных средств не должен превышать 10% массы тела больного; 2) в первые 8 ч после получения ожога вводят одну вторую или две трети суточного объёма жидкости; 3) на 2-е и 3-и сутки объём вводимой жидкости составляет не более 5% массы тела больного.
Практическое значение имеет формула Брока: 1 мл χ масса тела χ площадь поражения (I степень не учитывается) + 2000 мл 5% раствора декстрозы.
Эффективность лечения контролируют на основании клинических данных, показателей гемоглобина, гематокрита, существенное значение имеет сравнение показателей ЦВД и почасового диуреза.
Антибактериальная терапия
Антибактериальная терапия - обязательный компонент лечения ожогов. Для местного лечения применяют различные антисептики, антибиотики, которые входят в состав мазей, при формировании струпа - растворы перманганата калия. Для общей антибактериальной терапии используют антибиотики широкого спектра действия.
Иммунотерапия предусматривает применение гипериммунной плазмы (противостафилококковой, антисинегнойной), специфических гамма-глобулинов (противостафилококкового), полиглобулинов (иммуноглобулин человеческий нормальный [IgG + IgA + IgM], иммуноглобулин человеческий нормальный).
Антибактериальную и иммунотерапию начинают как можно раньше, т.е. используют эти методы как профилактические, направленные на предупреждение инфекционных осложнений. Антибиотики назна-
чают всем больным с глубокими ожогами более 10% поверхности тела, начиная с первого дня лечения.
Экстренная специфическая профилактика столбняка при ожогах является обязательной и проводится по общим принципам (см. Раны).
Химические ожоги
Химические ожоги возникают под действием на кожу, слизистые оболочки концентрированных растворов кислот, щёлочей, солей некоторых тяжёлых металлов, токсических газов (иприта, люизита). Глубина пора- жения тканей при химических ожогах зависит от ряда условий: природы вещества, его концентрации, температуры окружающей среды, времени действия агента на ткани. Уменьшить влияние этих факторов невозможно, за исключением последнего: время действия агента можно сократить за счёт быстрого и эффективного оказания первой помощи.
Некоторые химические вещества не только вызывают поражение кожи и слизистых оболочек, но могут привести и к общему токсическому воздействию (например, при ожогах, вызванных фенолом, солями ртути), при ожогах фосфором может присоединиться токсическое поражение почек, фосфорной кислотой - печени.
Воздействие на ткани кислот, солей тяжёлых металлов вызывает свёр- тывание белков, отнимает у них воду и приводит к образованию коагуляционного некроза с формированием плотного поверхностного струпа. Концентрированные растворы щёлочей отнимают у тканей воду, связываются с белками и омыляют жиры. Щёлочи проникают в ткани глубже и вызывают более глубокое поражение тканей, чем кислоты. Такой вид некроза называется колликвационным, влажным. Образующийся при этом белый струп мягкий, при его отделении ткани кровоточат.
При распространённых ожогах существует опасность развития интоксикации, обусловленной всасыванием продуктов разрушения тканей, количество всосавшихся токсических веществ зависит от площади ожога.
При развившемся влажном некрозе гистологическая картина тканей сразу после ожога не претерпевает изменений и не отличается от нормальной. Затем присоединяются кариолиз и кариорексис ядер, потом - распад ядер и цитоплазмы. При коагуляционных некрозах сразу же воз- никают гиперхроматоз и пикнотические изменения ядер. В основе патологических изменений при поверхностных ожогах лежит воспаление, при глубоких - некроз.
При массивных тяжёлых ожогах в ранней стадии ожоговой болезни патологические изменения в органах аналогичны наблюдаемым при
других видах шока - травматическом, геморрагическом. Ожоги чаще вызываются серной, соляной кислотами и гидроксидом натрия. Химические ожоги чаще бывают ограниченными. При осмотре больного с химическим ожогом определяются чётко очерченные границы поражения кожи. Часто от основного участка поражения отходят полосы («по- тёки»), образовавшиеся вследствие растекания кислот или щёлочей, или образуются отдельные небольшие пятна некроза вследствие попадания брызг химического вещества. Под воздействием кислот ткани обезвоживаются, образуется сухой струп, расположенный ниже уровня окружающей неповреждённой кожи. Если ожог вызван серной кислотой, образуется струп серого, тёмно-коричневого или чёрного цвета, азотной - жёлтого, соляной - серо-жёлтого, уксусной - зеленоватого.
Влажный некроз, возникающий под воздействием щёлочей, представляет собой студнеобразную массу серого цвета. Уровень некроза располагается вровень с непоражённой кожей или иногда выбухает над ней.
Химические ожоги I и II степени относятся к поверхностным, III и IV степени - к глубоким. При ожоге I степени больные жалуются на боль, жжение. При осмотре места воздействия химического вещества отмечается ограниченная гиперемия с незначительным отёком кожи, который более заметен при ожоге щёлочами. Все виды кожной чувствительности сохранены, болевая чувствительность обострена.
При ожоге II степени определяется поверхностный - сухой (при ожоге кислотами) или желеобразный - мыльный (при ожоге щёлоча- ми) струп. Он очень тонкий, легко собирается в складку.
При глубоких (III-IV степени) химических ожогах струп плотный и толстый, его не представляется возможным взять в складку. Он неподвижен, представлен в виде влажного некроза при ожоге щёлочами и сухого - при ожоге кислотами. Все виды чувствительности отсутствуют. Различить III и IV степень химических ожогов при первом осмотре невозможно. При ожогах III степени некротизируются все слои кожи, при IV степени происходит некроз глубжележащих тканей, вплоть до костей. Лишь на 3-4-й неделе, когда наступает отторжение ожогового струпа, можно определить глубину некроза: если отторгается только некротизированная кожа - ожог III степени, если и глубжележащие ткани - ожог IV степени.
Оказание первой помощи при химических ожогах предусматривает раннее (в первые секунды или минуты) удаление химического вещества с поверхности кожи. Наиболее эффективно промывание струёй воды в течение 10-15 мин, а если оно начато позже - 30-40 мин; при ожоге плавиковой (фтористо-водородной) кислотой промывание продолжа-
ют 2-3 ч. Обожжённую поверхность промывают до исчезновения запаха химического вещества или до изменения цвета прикладываемой к ней лакмусовой бумажки. При ожогах негашёной известью промывание водой недопустимо, так как вследствие химической реакции образуется большое количество тепла, что может привести к термическому ожогу. Попавшую на кожу негашёную известь удаляют механическим путём.
После удаления химического вещества на обожжённую поверхность накладывают сухую асептическую повязку и направляют пострадавшего в лечебное учреждение.
Лечение химических ожогов проводят по тем же принципам, что и термических ожогов.
Электроожоги
Под действием электрического тока напряжением выше 24 В возможно развитие ожогов. Поражающее действие тока на ткани обусловлено его непосредственным прохождением через тело или действием образу- ющегося при этом тепла.
Тепловое действие тока, согласно закону Джоуля, зависит от величины тока, сопротивления тканей и времени контакта с проводником. Наиболее тяжёлые поражения возникают в месте входа и выхода тока. Поражение тканей зависит от сопротивления электрическому току, при этом наибольшему повреждению подвергаются мышцы, кровеносные сосуды, обладающие высокой проводимостью. Ткани, содержащие больше воды, обладают меньшим сопротивлением и лучше проводят электрический ток. Так, сопротивление мышц составляет 1500 Ом/см2, кожи - 50 000-700 000 Ом/см2, кости 800 000 Ом/см2, сопротивление сухой мозолистой кожи достигает 1 000 000 Ом/см2.
Электрохимическое действие тока проявляется в изменении концентрации ионов и поляризации в электрическом поле заряжённых молекул. При действии тока внутриклеточные белки превращаются в гель с образованием коагуляционного некроза. Агрегация тромбоцитов и лейкоцитов вызывает тромбоз мелких кровеносных сосудов с расстройством кровообращения и развитием вторичного некроза.
Общее биологическое действие тока характеризуется нарушением проводимости сердечной мышцы вследствие электрохимических изменений, особенно поляризации клеточных мембран и нервных волокон, и сопровождается судорожным сокращением мускулатуры. В тяжёлых случаях общее действие высоковольтного тока проявляется электрошоком с потерей сознания, остановкой дыхания, фибрилляцией желудоч-
ков сердца. Особенность общего действия тока заключается в том, что остановка сердца может наступить не только в момент травмы или сразу после неё, а спустя несколько часов или дней. Причиной мгновенной смерти при электротравме является остановка дыхания или фибрилля- ция желудочков. Особенность электрических ожогов - их полная безболезненность вследствие гибели нервных окончаний. Сухой некроз отличается медленным (по сравнению с термическими ожогами) отторжением некротических тканей.
Другая отличительная особенность электроожогов - прогрессирующий некроз, т.е. его распространение на глубжележащие ткани вследствие тромбоза кровеносных сосудов. При электрическом ожоге поражение распространяется не только на всю толщу кожи, но и на мышцы, кости. При тромбозе крупных сосудов возможно развитие гангрены.
При гистологическом исследовании кожи определяются скручивание базальных слоёв кожи, образование пустот («медовых сот»), гомогенизация соединительной ткани, изменения мышц, нервов. Характер- но образование очагов некроза под неповреждёнными слоями эпидермиса. В отличие от термических ожогов поражение кожи при электроожоге не бывает сплошным.
При соприкосновении с металлическим электродом наблюдают импрегнирование тканей мелкими частицами металла - металлизацию. При металлизации медью ткани приобретают жёлто-коричневую окраску, при металлизации железом - сероватый цвет. Поражение мышц сопровождается их отслоением, кровоизлияниями, туннелизацией и некрозом на пути прохождения тока.
В костях вследствие электролиза с образованием пара или газа, растворения солей фосфора и кальция образуется так называемый жемчуг, представляющий собой сплавленные минеральные гранулы.
Действие пламени при электрическом разряде (вольтова дуга) приводит к развитию и поверхностных ожогов, занимающих большую площадь.
Под воздействием электрического тока высокого напряжения возможны ожоги в местах входа и выхода тока. Эти ожоги всегда глубокие - Шб-IV степени, причём ткани, расположенные под кожей, гибнут на более широком протяжении, чем кожа. Некрозу подвергаются все ткани по ходу распространения тока и крупные сосуды с образованием в них некроза, тромбов. В связи с этим тяжесть состояния пострадавшего определяется не распространённо- стью некроза кожи, который ограничен диаметром 2-3 см, а повреждением глубжележащих тканей по ходу тока. При поражении
крупных сосудов могут развиться некроз тканей, гангрена органа, например конечности.
В местах входа и выхода тока образуются «знаки тока» - ожоговые раны. Они бывают различной формы: округлые, овальные, чаще диаметром 2-3 см, с втяжением в центре. «Знаки тока» представляют собой струпы серого или тёмно-коричневого цвета с втяжением в центре и выраженным отёком окружающих тканей, при поражении молнией образуются тёмно-бурые полосы древовидной формы. Кожная чувствительность понижена.
При оказании первой помощи поражённому электрическим током необходимо в первую очередь освободить его от токонесущего проводника и провести реанимационные мероприятия, если в этом есть необ- ходимость (см. главу 4), наложить повязки на места электроожога. При этом следует помнить, что прикосновение к телу пострадавшего может привести к поражению током, поэтому освободить его от действия тока можно, повернув выключатель, рубильник, предохранительные пробки или перерубив электрический провод топором либо лопатой с деревянной ручкой. Затем, отбросив провод палкой, доской, нужно оттащить пострадавшего, взяв его за край одежды.
После восстановления сердечной деятельности и дыхания на участки ожогов кожи накладывают сухие асептические повязки. Всех пострадавших от воздействия электрического тока срочно направляют в стационар.
Общее лечение электрических ожогов такое же, как и термических. При развившейся анурии применяют гемодиализ. В отличие от термических ожогов отторжение некротических тканей бывает длительным. Хирургическую обработку - некрэктомию - вследствие глубокого поражения тканей проводят в несколько этапов. При поражении костей выполняют раннюю остеонекрэктомию, при обугливании конечности - ампутацию. Ранняя ампутация предупреждает развитие таких осложнений, как кровотечение, почечная недостаточность, сепсис. Пластические операции выполняют в поздние сроки.
Лучевые ожоги
Причина лучевых ожогов - местное воздействие лучистой энергии (изотопное, рентгеновское излучение, УФ-лучи). Особенность облучения кожи - одновременное общее воздействие лучистой энергии с раз- витием лучевой болезни.
В основе изменений в тканях лежат расстройство капиллярного кровотока со стазом эритроцитов, образование отёка и дегенеративные из-
менения в нервных окончаниях. Большая доза облучения может вызвать сухой некроз глубжележащих тканей.
Течение лучевых ожогов претерпевает три фазы: первичная реакция, скрытый период, период некротических изменений.
Первичная реакция развивается через несколько минут после облучения и проявляется умеренными болями, гиперемией и отёком места облучения с одновременными общими проявлениями в виде слабости, головной боли, тошноты, иногда рвоты. Этот период краткосрочен (несколько часов), после чего как общие, так и местные про- явления постепенно проходят, наступает скрытый период, который может продолжаться от нескольких часов (дней) до нескольких недель. Его продолжительность зависит от вида лучевой терапии: самый короткий период мнимого благополучия - при солнечных ожогах (несколько часов), наиболее длительный - при действии ионизирующей радиации.
После мнимого благополучия (скрытого периода) начинается период некротических изменений. Появляется гиперемия участков кожи, расширение мелких сосудов (телеангиэктазии), отслойка эпидермиса с образованием пузырей, наполненных серозной жидкостью, участки некроза, по отторжении которых образуются лучевые язвы. Одновременно возникают проявления лучевой болезни: слабость, недомогание, тошнота, иногда рвота, быстро прогрессирующие тромбоцитопения, лейкопения, анемия, кровоточивость слизистых оболочек при малейшей травме, кровоизлияния в коже.
При лучевых язвах практически отсутствует способность тканей к регенерации; они покрыты скудным серым отделяемым без признаков образования грануляций и эпителизации.
Лечение лучевых ожогов (лучевых язв) проводят на фоне терапии лучевой болезни с применением компонентов крови и даже трансплантацией костного мозга. Без такой терапии лечение лучевых язв бесперспективно. Местное лечение предусматривает использование некролитических средств (протеолитических ферментов), антисептиков, мазевых повязок со стимуляторами регенерации после очищения язв.
Отморожения
Под воздействием низких температур возможно местное охлаждение (отморожение) и общее охлаждение (замерзание).
Отморожение - местное поражение холодом кожи и глубжележащих тканей.
Классификация отморожений
1) По глубине поражения:
I степень - расстройство кровообращения с развитием реактивного воспаления;
II степень - повреждение эпителия до росткового слоя;
III степень - некроз всей толщи кожи и частично подкожной клетчатки;
IV степень - некроз кожи и глубжележащих тканей.
2) По периодам течения: а) дореактивный (скрытый); б) реактивный.
Патогенез и клиническая картина
Поражение тканей обусловлено не непосредственным воздействием холода, а расстройствами кровообращения: спазмом, в реактивном периоде - парезом сосудов (капилляров, мелких артерий), замедлением кровотока, стазом форменных элементов крови, тромбообразованием. В последующем присоединяются морфологические изменения в стенке сосудов: набухание эндотелия, плазматическое пропитывание эндотелиальных структур, образование некроза, а затем соединительной ткани, облитерация сосудов.
Таким образом, некроз тканей при отморожениях является вторичным, развитие его продолжается в реактивную фазу отморожения. Изменения в сосудах вследствие перенесённого отморожения создают фон для развития облитерирующих заболеваний, трофических нарушений.
Наиболее часто (95%) отморожению подвергаются конечности, так как при охлаждении в них быстрее нарушается кровообращение.
В течении отморожений различают два периода: дореактивный (скрытый) и реактивный. Дореактивный период, или период гипотермии, продолжается от нескольких часов до суток - до начала согревания и восстановления кровообращения. Реактивный период начинается с момента согревания поражённого органа и восстановления кровообращения. Различают ранний и поздний реактивный период: ранний продолжается 12 ч от начала отогревания и характеризуется нарушением микроциркуляции, изменениями в стенке сосудов, гиперкоагуляцией, образованием тромба; поздний наступает вслед за ним и характеризуется развитием некротических изменений и инфекционных осложнений. Для него характерны интоксикация, анемия, гипопротеинемия.
По глубине поражения различают четыре степени отморожения: I и II степени - поверхностные отморожения, III и IV - глубокие. При отморожении I степени отмечается расстройство кровообращения без некро-
тических изменений тканей. Полное выздоровление наступает к 5-7-му дню. Отморожение II степени характеризуется повреждением поверхностного слоя кожи, при этом ростковый слой не повреждён. Разрушенные элементы кожи спустя 1-2 нед восстанавливаются. При III степени от- морожения некрозу подвергается вся толща кожи, зона некроза располагается в подкожной клетчатке. Регенерация кожи невозможна, после отторжения струпа развивается грануляционная ткань с последующим образованием рубцовой ткани, если не производилась пересадка кожи для закрытия дефекта. При IV степени некрозу подвергаются не только кожа, но и глубжележащие ткани, граница некроза на глубине проходит на уровне костей и суставов. Развивается сухая или влажная гангрена поражён- ного органа, чаще - дистальных отделов конечностей (стоп и кистей).
При обследовании больного необходимо выяснить жалобы, анамнез заболевания, условия, при которых произошло отморожение (температура воздуха, влажность, ветер, длительность пребывания пострадавшего на холоде, объём и характер оказания первой помощи).
Чрезвычайно важно установить наличие факторов, снижающих как общую сопротивляемость организма воздействию холода (истощение, переутомление, кровопотеря, шок, авитаминозы, алкогольное опьяне- ние), так и местную устойчивость тканей (облитерирующие заболевания сосудов, нарушения иннервации, трофические расстройства в тканях, ранее перенесённые отморожения).
В дореактивный период больные вначале отмечают появление парестезии в области охлаждённой части тела, а затем присоединяется ощущение онемения. Боль возникает не всегда. Кожа в области отморожения чаще всего бледная, реже цианотичная, на ощупь холодная, чувствительность её понижена или утрачена полностью. Определить степень отморожения в этот период нельзя - можно лишь при отсутствии чувствительности предположить тяжёлую степень отморожения.
При согревании конечности по мере восстановления кровообращения наступает реактивный период. В области отморожения появляются покалывание, жжение, зуд и боль (при глубоких отморожениях боль не усиливается), конечности теплеют. Кожа становится красной, а при глу- боких отморожениях - цианотичной, с мраморным оттенком или выраженной гиперемией. По мере согревания появляется отёк тканей, более выражен он при глубоком отморожении.
Установить распространённость и степень отморожения можно лишь при развитии всех признаков, т.е. через несколько дней.
При отморожении I степени больные жалуются на появление боли, иногда жгучей и нестерпимой в период отогревания. Бледность кожи по
мере отогревания сменяется гиперемией, кожа тёплая на ощупь, отёк тканей незначительный, ограничен зоной поражения и не нарастает. Все виды чувствительности и движений в суставах кистей и стоп сохранены.
При отморожении II степени больные жалуются на зуд кожи, жжение, напряжённость тканей, которые сохраняются несколько дней. Характерный признак - образование пузырей; чаще они появляются в пер- вые сутки, иногда на 2-й, редко - на 3-5-й день. Пузыри наполнены прозрачным содержимым, при их вскрытии определяется розовая или красная поверхность сосочкового слоя кожи, иногда покрытая фибрином (рис.
При отморожении III степени отмечается более значительная и продолжительная боль, в анамнезе - длительное воздействие низкой температуры. В реактивном периоде кожа багрово-синюшного цвета, холодная на ощупь. Пузыри образуются редко, наполнены геморрагическим содер- жимым. В первые же сутки и даже часы развивается выраженный отёк, выходящий за границы поражения кожи. Все виды чувствительности утрачены. При удалении пузырей обнажается их дно сине-багрового цвета, нечувствительное к уколам и раздражающему действию марлевого шарика, смоченного спиртом. В последующем развивается сухой или влажный некроз кожи, после его отторжения появляется грануляционная ткань.
Отморожение IV степени в первые часы и дни мало чем отличается от отморожения III степени. Поражённый участок кожи бледный или синюшный. Все виды чувствительности утрачены, конечность холодная на ощупь. Пузыри появляются в первые часы, они дряблые, наполнены ге- моррагическим содержимым тёмного цвета. Быстро развивается отёк конечности - спустя 1-2 или несколько часов после её согревания. Отёк занимает площадь значительно большую, чем зона некроза: при отморожении пальцев он распространяется на всю кисть или стопу, при поражении кисти или стопы - на всю голень или предплечье. В последующем развивается сухая или влажная гангрена (рис.
В результате длительного повторного (при чередовании охлаждения и отогревания) охлаждения ног при температуре от 0 до +10 ?С при высокой влажности развивается особый вид местной холодовой травмы - < траншейная стопа». Длительность охлаждения составляет обычно нес- колько дней, после чего спустя несколько дней возникают ноющие боли в ногах, жжение, ощущение одеревенения.
При осмотре стопы бледные, отёчные, холодные на ощупь. Характерна утрата всех видов чувствительности. Затем возникают пузыри с геморрагическим содержимым, дном которых являются участки некро- тизированного сосочкового слоя кожи. Отмечаются выраженные признаки интоксикации: высокая температура тела, тахикардия, слабость. Часто присоединяется сепсис.
Первая помощь
Пострадавшего следует как можно скорее доставить в помещение. Наиболее часто (в 45% случаев) отморожению подвергаются нижние или верхние конечности. Их помещают в ножную или ручную ванну с водой температуры 18-20 ?С и в течение 20-30 мин повышают её до 39-40 ?С, одновременно осторожно проводя массаж конечностей от периферии к центру руками или намыленной губкой, мочалкой. Через 30-40 мин согревания и массажа кожа становится тёплой и розовой. Конечность высушивают, кожу обрабатывают 70% спиртом и накладывают асептическую повязку: утепляют толстым слоем серой ваты, которую фиксируют бинтом. Пострадавшего укладывают в постель, придав конечности возвышенное положение, дают горячее питьё (чай, кофе), немного алкоголя.
При отморожении ушных раковин, носа, щёк их растирают тёплой рукой или мягкой тканью до покраснения. Затем протирают 70% спиртом и смазывают стерильным вазелиновым маслом. Ни в коем случае нельзя применять растирание снегом, так как это приводит к ещё большему охлаждению, а кристаллики льда повреждают кожу, в результате чего может произойти инфицирование и развитие рожи.
В случаях, когда невозможно провести активное согревание пострадавшей части тела, применяют теплоизолирующую повязку, которая предупреждает теплопотерю и дальнейшее охлаждение поражённой облас- ти. На поражённую часть тела накладывают стерильные салфетки, поверх них - только слой ваты (лучше серой), который фиксируют бинтом. Для теплоизоляции могут использоваться шерстяные одеяла, меховые вещи. Для восстановления кровообращения с помощью теплоизолирующей повязки требуется 5-6 ч, при активном согревании - 40-60 мин.
Для согревания конечности в полевых условиях используют такие источники тепла, как костёр, грелки. Поражённую кисть можно поместить в подмышечную область, на живот, между бёдрами пострадавшего или оказывающего помощь.
Во всех случаях оказания первой помощи следует увеличить теплообразование и уменьшить теплоотдачу за счёт согревания пострадавше-
го, горячего питья, введения спазмолитических средств.
Своевременная и правильно проведённая помощь в дореактивном периоде позволяет избежать первичного некроза тканей.
Лечение
Предусматривают восстановление нарушенного кровообращения, терапию местных поражений, профилактику и лечение инфекционных осложнений. Применяют консервативные и оперативные методы лечения.
Консервативное лечение
Основное место в консервативном лечении занимает инфузионная терапия. Инфузионно-трансфузионные среды применяют с учётом периода поражения. В дореактивный период (период гипотермии), сопровождающийся стойким спазмом сосудов, повышением вязкости крови и агрегацией форменных элементов крови, применяют внутриартериальные и внутривенные инфузии препаратов, нормализующих обменные процессы: декстран [ср. мол. масса 30 000-40 000], Декстран [ср. мол. масса 30 000-50 000] + Маннитол + Натрия хлорид; спазмолитические средства: 2% раствор папаверина - 2 мл, 1% раствор никотиновой кислоты - 2 мл в смеси с 10 мл 0,25% раствора прокаина (внутриартериально). Для профилактики тромбоза вводят гепарин натрия в дозе 20 000-30 000 ЕД. Эту терапию продолжают и в раннем реактивном периоде - первые 12 ч после отогревания конечности. При ранней интоксикации в состав инфузируемых сред включают кровезамещающие жидкости дезинтоксикационного действия (Повидон + Натрия хлорид + Калия хлорид + Кальция хлорид + Магния хлорид + Натрия гидрокарбонат), кристаллоидные растворы. Помимо внутриартериальной и внутривенной инфузии гепарина натрия, его вводят подкожно по 5000 ЕД каждые 6 ч.
В позднем реактивном периоде в связи с развитием некрозов, интоксикацией, присоединением инфекционных осложнений применяют дезинтоксикационные средства, компоненты крови, иммунологические препараты, смеси для парентерального питания, из антибактериальных средств - антибиотики, бактериофаги, химические антисептики.
Местное лечение отморожений начинают с первичного туалета. Снимают повязку, обрабатывают кожу спиртом и накладывают мазевую повязку с антисептическим средством, например с эмульсией хлорамфеникола.
При отморожениях I и II степени лечение консервативное, оно заключается в смене повязок через каждые 2-3 дня. Возникшие при отморожении II степени пузыри можно подрезать у основания, а при
нагноении - удалить содержимое пузыря и отслоившийся эпидермис. После удаления пузырей накладывают повязку с антисептическим препаратом.
При отморожениях III степени лечение в основном консервативное, оно заключается в смене повязок с антисептическими средствами, протеолитическими ферментами. После очищения раны от некротических тканей при небольших её размерах применяют мазевые повязки для ускорения рубцевания. При больших ранах прибегают к пересадке кожи.
При отморожениях IV степени консервативное лечение (антисептические средства для профилактики инфицирования ран) является этапом подготовки к хирургическому лечению.
Хирургическое лечение
Хирургическое лечение при отморожениях направлено на иссечение некротических тканей и замещение дефекта собственными тканями. Применяют некротомию - рассечение некротизированных тканей в сроки до 3 сут, некрэктомию: раннюю (в первые сутки) - при гангрене и угрозе сепсиса, отсроченную - спустя 15-30 дней после травмы; ампу- тацию конечности - удаление поражённого сегмента проксимальнее демаркационной линии; восстановительные и реконструктивные операции - пересадку кожи на гранулирующие раны, улучшение функций культи, устранение косметических дефектов.
Местное лечение отморожений IV степени проводят поэтапно: некротомия, некрэктомия и ампутация. Некротомию выполняют к концу первой недели: рассекают некротизированные ткани до кости. Обезболивания не требуется, так как чувствительность утрачена. Образовавшиеся раны лечат по принципу лечения гнойных ран, применяют антисептические средства, протеолитические ферменты. После некротомии состояние больных улучшается, так как уменьшаются интоксикация, отёк окружающих тканей и гиперемия кожи, чётко определяется демаркационная линия. Через 7-10 дней после некротомии выполняют некрэктомию: иссекают некротизированные ткани в пределах омертвения, на 1-2 см дистальнее демаркационной линии. Спустя 2-3 нед после некрэктомии выполняют ампутацию конечности в функционально выгодном положении конечности.
Общее охлаждение, замерзание
Общее охлаждение, замерзание - тяжёлое патологическое состояние организма, возникающее при понижении температуры тела ниже 34 ?С, в прямой кишке - ниже 35 ?С.
В основе возникающих в организме изменений лежат нарушения кровообращения, обмена веществ, гипоксия тканей и тд. Различают три степени (формы) общего охлаждения: лёгкую - при снижении температуры тела до 35-34 ?С, средней тяжести - при её снижении до 33-29 ?С, тяжёлую - ниже 29 ?С. Снижение температуры тела до 25-22 ?С приводит к смерти пострадавшего.
Лёгкая степень общего охлаждения (адинамическая форма) характеризуется общей усталостью, слабостью, сонливостью. Движения скованные, речь скандированная, пульс редкий - 60-66 в минуту, АД часто умеренно повышено (до 140/100 мм рт.ст.). Пострадавшие отмечают жажду, озноб. Кожа бледная или синюшная, мраморной окраски (чередование бледных и синюшных пятен), появляется «гусиная кожа», температура в прямой кишке 35-33 ?С.
При охлаждении средней тяжести (ступорозная форма) сознание угнетено, взгляд бессмысленный, движения в суставах резко скованы, дыхание редкое (8-12 в минуту), поверхностное, брадикардия (34-56 в минуту), пульс слабого наполнения, АД умеренно снижено. Кожа бледная, синюшная, холодная на ощупь.
При тяжёлой степени охлаждения (судорожная форма) сознание отсутствует, зрачки узкие, реакция их на свет вялая или вовсе отсутствует. Отмечаются тонические судороги конечностей, распрямить их удаётся с большим трудом (окоченение). Жевательные мышцы, мышцы брюшного пресса сокращены, напряжены. Кожные покровы бледные, синюшные, холодные на ощупь. Дыхание редкое (4-6 в минуту), поверхностное, прерывистое. Пульс редкий, слабого наполнения (30-34 в минуту), АД понижено или не определяется.
Оказание первой помощи
Оказание первой помощи направлено на быстрое согревание пострадавшего. Его помещают в ванну с водой температуры 36 ?С и доводят её до 38-40 ?С в течение 15-20 мин. Согревание продолжают обычно в течение 1,5-2 ч до повышения температуры тела до 35 ?С. Одновременно пострадавшему дают горячее питьё: чай, кофе, внутривенно вводят сердечные, сосудистые средства (ландыша гликозид, кофеин), антигистаминные препараты, анальгетики.
После согревания в реактивном периоде начинают профилактику возможных осложнений или лечение развившихся осложнений (бронхита, пневмонии, отёка лёгких, отёка мозга, невритов, пареза, паралича и др.).