Травматология челюстно-лицевой области. -В.В. Афанасьев 2010. - 256 с.
|
|
|
|
ГЛАВА IV ПЕРЕЛОМЫ АЛЬВЕОЛЯРНОГО ОТРОСТКА.
1. Особенности анатомического строения альвеолярного отростка верхней и альвеолярной части нижней челюстей во многом определяет частоту и локализацию их перелома.
Альвеолярный отросток верхней челюсти представляет собой изогнутую костную структуру. Он является продолжением тела верхней челюсти книзу и имеет вестибулярную, небную поверхности и край, на котором расположены восемь альвеол. Альвеолярный отросток состоит из губчатого вещества, заключенного между наружной и внутренней пластинками компактного вещества. Луночки отделены друг от друга костными межальвеолярными перегородками. По бокам они выстланы твердой пластинкой, которая в области дна прилежит к губчатому веществу альвеолярного отростка, а в краевой части сливается с наружной вестибулярной и внутренней оральной компактными пластинками альвеолярного отростка. Твердая пластинка содержит фиброзные волокна, которые принимают участие в фиксации зуба в лунке. Луночка клыка является самой глубокой, достигая 18 мм.
Межлуночковые и межкорневые перегородки состоят из губчатого вещества, покрытого твердой пластинкой. Губчатое вещество составляет 2/3, а компактное - 1/3 общего объема костной ткани альвеолярного отростка. Наружная компактная пластинка тоньше внутренней, особенно в области передних зубов.
Альвеолярная часть нижней челюсти также содержит по восемь луночек с каждой стороны. Анатомические обозначения их составляющих не отличаются от таковых для верхней челюсти. Луночки резцов сдавлены с боков, а дно их расположено ближе к губной компактной пластинке. Поэтому в области этих зубов язычная стенка луночек толще, чем губная. Такое же соотношение сохраняется и в области луночек клыков и премоляров. Наиболее глубокой является луночка клыка и второго премоляра. Стенки луночек в области клыков и премоляров толще, чем в области резцов. Эта разница в области моляров выражена еще больше, особенно у второго большого коренного зуба. Толщина язычной и щечной стенок практически одинаковая. Стенки луночек моляров утолщены за счет косой и челюстно-подъязычной линий.
Следует обратить внимание, что общая толщина компактных пластинок и губчатого вещества в области основания тела нижней челюсти меньше, чем в альвеолярной части. Толщина наружной компактной пластинки альвеолярной части больше, чем внутренней.
Изолированный перелом альвеолярного отростка возникает вследствие перегиба или сдвига в месте приложения силы.
Наибольшее распространение получила классификация переломов альвеолярного отростка, предложенная К.С. Ядровой, согласно которой выделяют следующие виды переломов:
1. Частичный - линия перелома проходит через наружную часть альвеолярного отростка. При этом возникает перелом наружной компактной пластинки в пределах лунок нескольких зубов и части межзубных перегородок.
2. Неполный - линия перелома в виде трещины проходит через всю толщу альвеолярного отростка, захватывая наружную и внутреннюю компактные пластики, губчатое вещество. Смещения отломков не происходит.
3. Полный - две вертикальные линии перелома объединены одной горизонтальной и проходят через толщу всего альвеолярного отростка.
4. Оскольчатый - линии переломов пересекаются в нескольких направлениях.
5. С дефектом кости - происходит отрыв сломанной части альвеолярного отростка. Альвеолярный отросток верхней челюсти ломается чаще, чем нижней, что связано с
его анатомическими особенностями. Известно, что альвеолярный отросток верхней челюсти длиннее и тоньше, чем нижней. Компактные пластинки его также тоньше и пронизаны большим количеством отверстий для сосудов и нерных стволиков. Он более уязвим при ударе в сагиттальной плоскости, так как верхняя челюсть у большинства больных несколько перекрывает нижнюю. Иллюзорной защитой для него в этом случае является лишь хрящевая часть носа.
Альвеолярная часть нижней челюсти при этих же условиях оказывается защищенной выступающим подбородочным бугром и альвеолярным отростком верхней челюсти (при широкой площади ранящего предмета). При ударе сбоку, когда сила приложена на значительной площади, защитой для бокового отдела альвеолярного отростка верхней челюсти может служить скуловая дуга и кость, а для бокового отдела альвеолярной части нижней челюсти в той же ситуации - скуловая дуга, кость, а также утолщенный боковой участок тела нижней челюсти за счет косой линии.
Отломанный фрагмент альвеолярного отростка смещается, как правило, по направлению действующей силы: фронтальный отдел - кзади в полость рта, а боковой - медиально, в полость рта. Редко отломок может дополнительно развернуться вокруг своей продольной оси. Иногда фронтальный участок альвеолярного отростка верхней челюсти смещается кнаружи. Это возможно при нанесении удара по подбородку снизу вверх у больного с глубоким прикусом при отсутствии малых и больших коренных зубов. В этом случае воздействие на альвеолярный отросток верхней челюсти происходит через зубы нижней челюсти.
Отломленный участок альвеолярного отростка чаще сохраняет связь с надкостницей и слизистой оболочкой хотя бы с одной стороны, реже происходит полный его отрыв.
Перелом альвеолярного отростка нередко сопровождается переломом или вывихом зубов. Щель перелома чаще имеет аркообразную форму. Она начинается от гребня альвеолярного отростка в межзубном промежутке, поднимается вверх (на верхней челюсти) или вниз (на нижней челюсти), идет горизонтально вдоль нескольких зубов с неодинаковым уровнем расположения верхушек корней и неодинаковой толщиной компактной пластинки соответственно им, затем опускается вниз между зубами до гребня альвеолярного отростка. Щель перелома чаще проходит вне корней зубов, то есть на верхней челюсти - выше верхушек, на нижней - ниже их. Реже -располагается в пределах корней зубов, что сочетается с их переломом в верхушечной трети. Во втором случае условия для лечения крайне неблагоприятны и отломленный фрагмент, как правило, не приживает.
Перелом бокового отдела альвеолярного отростка возникает при нанесении удара во фронтальной плоскости между скуловой костью и телом нижней челюсти узким предметом (ломиком, трубой, прутом и др.). При переломе бокового участка альвеолярного отростка верхней челюсти может произойти отлом дна верхнечелюстной пазухи.
2. Клиническая картина и диагностика переломов альвеолярного отростка или альвеолярной части.
Больные могут предъявлять жалобы на кровотечение изо рта, боль самопроизвольного характера в области верхней или нижней челюстей, усиливающуюся при смыкании зубов или попытке пережевывания пищи, неправильный контакт зубов или невозможность сомкнуть их вследствие усиливающейся боли. Ткани в приротовой области и щек отечны. Могут отмечаться ссадины, раны, кровоподтеки. Рот у больного полуоткрыт, иногда из него выделяется слюна с примесью крови. На слизистой оболочке губ или щек
имеются рвано-ушибленные раны и кровоизлияния вследствие повреждения мягких тканей о зубы в момент удара. При смещении отломка возможен разрыв слизистой оболочки альвеолярного отростка по линии перелома. В этом случае через рану на слизистой оболочке иногда можно увидеть излом костной ткани. Зубы сломанного фрагмента смещены в полость рта или в сторону окклюзионной плоскости, что приводит к нарушению конфигурации зубной дуги. При смыкании челюстей в контакт входят зубы только сместившегося участка альвеолярного отростка. Они, как правило, подвижны, перкуссия их болезненна.
При незначительном смещении отломка разрыва слизистой оболочки может и не быть. Однако кровоизлияние по переходной складке определяется обязательно (рис. 18). Наиболее интенсивным оно будет в проекции щели перелома. Перкуссия зубов, между которыми проходит щель перелома, болезненная.
Если клинически смещения отломка не определяется, щель перелома можно определить, аккуратно смещая предполагаемый фрагмент в передне-заднем или боковом направлениях и пальпаторно определяя пальцами другой руки его подвижность. Проецируя ряд подвижных точек на слизистую оболочку десны, можно воспроизвести на ней проекцию щели перелома.
Рентгенологическое исследование позволяет подтвердить диагноз. На рентгенограмме щель перелома альвеолярного отростка верхней челюсти видна в виде полосы просветления с нечеткими и неровными краями (рис. 19). На нижней челюсти щель перелома альвеолярной части более четкая, что объясняется отличием ее анатомического строения от верхней челюсти (рис. 20). По рентгенограмме можно также проследить взаимоотношение ее с верхушками зубов отломка.
3. Лечение больных с переломом альвеолярного отростка или альвеолярной части.
Под проводниковым обезболиванием производят репозицию отломка в правильное положение. При этом пальцы рук фиксируют на здоровом участке альвеолярного отростка с тем, чтобы случайно дополнительно не разорвать слизистую оболочку и надкостницу, что имеет существенное значение для исхода лечения.
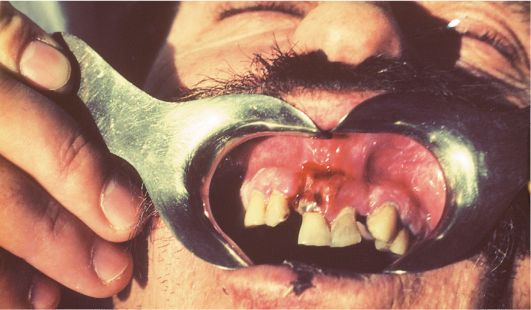 Рис.
18. Перелом альвеолярного отростка верхней челюсти во фронтальном
отделе. Определяется смещение зубов и кровоизлияние по переходной
складке.
Рис.
18. Перелом альвеолярного отростка верхней челюсти во фронтальном
отделе. Определяется смещение зубов и кровоизлияние по переходной
складке.
Иммобилизацию отломка можно осуществить с помощью гладкой шины-скобы, если на неповрежденном участке альвеолярного отростка имеется достаточное количество устойчивых зубов (не менее 2 - 3 с каждой стороны от щели перелома).
В случае перелома бокового участка альвеолярного отростка при односторонней опоре шины-скобы следует включать в нее не менее 4-5 устойчивых зубов. Иногда дополнительно следует наложить подбородочную пращу.
Если по бокам отломленного участка альвеолярного отростка нет зубов (или их невозможно использовать для прикрепления назубной проволочной шины), для иммобилизации отломка изготавливают из быстротвердеющей пластмассы зубонадесневую шину. Центр ее располагают на поврежденном альвеолярном отростке, а боковые отделы в виде базиса протеза - по обе стороны от него. Через шину просверливают насквозь неповрежденный альвеолярный отросток с обеих сторон с вестибулярной стороны в оральную. В образовавшиеся каналы вводят капроновые или проволочные лигатуры и их концы связывают над шиной в преддверии рта. Иммобилизацию отломка осуществляют в течение 5 - 7 недель.
Если произошел полный отрыв отломка, острые костные края необходимо сгладить фрезой, а слизистую оболочку после мобилизации ушивают наглухо над костной раной. Если это сделать не представляется возможным, костную рану закрывают марлевым тампоном, пропитанным йодоформной смесью или пастой Alvogil. Первую смену тампона производят на 7 - 8-е сутки.
Если щель перелома проходит через корни зубов, консолидация отломка чаще не наступает. Связано это с плохим кровоснабжением и нарушением иннервации фрагмента, так как он оказывается как бы скелетированным при столь близком расположении щели перелома к десневому краю. Кроме того, удалить отломанные верхушки зубов без дополнительных разрезов и отслаивания слизистонадкостничного лоскута не всегда представляется возможным. Это еще больше ухудшает питание отломанного участка альвеолярного отростка. Поэтому велика вероятность развития воспалительного процесса и последующей его секвестрации. С учетом сказанного в данной клинической ситуации рациональнее сразу же провести первичную хирургическую обработку раны, аналогичную таковой при полном отрыве сломанного фрагмента.
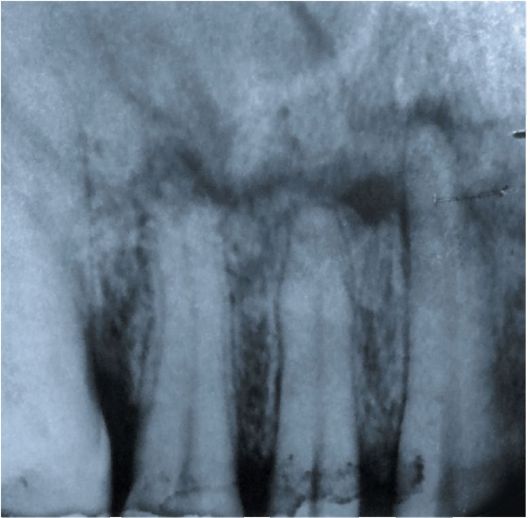 Рис. 19. Внутриротовая рентгенограмма. Определяется щель перелома альвеолярного отростка верхней челюсти.
Рис. 19. Внутриротовая рентгенограмма. Определяется щель перелома альвеолярного отростка верхней челюсти.
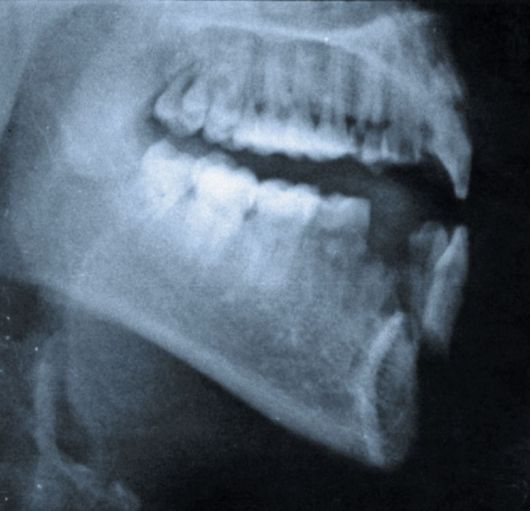 Рис. 20. Боковая рентгенограмма нижней челюсти. Определяется перелом альвеолярной части и смещение отломка.
Рис. 20. Боковая рентгенограмма нижней челюсти. Определяется перелом альвеолярной части и смещение отломка.