Судебная медицина: учебник / под ред. Ю.И. Пиголкина. - 3-е изд., перераб. и доп. 2012. - 496 с.: ил.
|
|
|
|
ЧАСТНЫЙ МОДУЛЬ. СУДЕБНО-МЕДИЦИНСКАЯ ЭКСПЕРТИЗА ПРИ АСФИКСИИ
СУБМОДУЛЬ
ОБЩАЯ ХАРАКТЕРИСТИКА МЕХАНИЧЕСКОЙ АСФИКСИИ
Под гипоксией (кислородной недостаточностью) понимают состояние, возникающее в организме при неадекватном снабжении органов и тканей кислородом или при нарушении утилизации в них кислорода в процессе биологического окисления.
Хорошо известно, что жизнедеятельность организма связана с обязательным участием кислорода, недостаток которого, даже на короткое время, приводит к значительным расстройствам метаболических процессов и гибели как отдельной клетки, так и организма в целом. Путь кислорода из атмосферы к клетке проходит через сложную систему органов дыхания и кровообращения, работа которых находится под влиянием нейрогуморальных механизмов регуляции. Насыщение крови кислородом происходит благодаря вентиляции альвеол, непрерывному кровотоку через капилляры легких и диффузии газов через легочную мембрану.
В процессе диффузии, основанной на разнице концентрации газов, кислород на своем пути к клетке должен преодолеть ряд барьеров, имеющих мембранные образования. Эти барьеры включают в себя альве-олярно-капиллярную мембрану, плазму крови, оболочку эритроцита, гемоглобин, межклеточную жидкость и клеточную мембрану. Толщина их незначительна и составляет всего несколько микрон. Однако при некоторых патологических состояниях, например при отеке легких, она может возрастать, препятствуя доставке кислорода к органам и тканям. Любые изменения этих соотношений, которые могут быть обусловлены нарушениями газообмена в легких, недостаточностью транспорта кислорода кровью и утилизации его тканями, сопровождаются развитием кислородной недостаточности (гипоксии).
Причины гипоксии весьма разнообразны. Она может возникать вследствие не только каких-либо патологических состояний организма человека или действия факторов внешней среды, но и может сопровождать ряд естественных физиологических процессов, например интенсивную физическую нагрузку, прием обильной пищи, внутриутробный период развития плода, старение организма и т. д. Гипоксические состо-
яния, возникающие в этих случаях, имеют определенную биологическую целесообразность и являются важным предохранительным механизмом, способствуя регуляции физиологических функций организма, ограничивая, в частности, уровень физической активности или прерывая ее при чрезмерной физической нагрузке, что препятствует развитию опасных для жизни состояний.
Классификация гипоксических состояний
В зависимости от причин возникновения кислородной недостаточности гипоксические состояния целесообразно разделить на экзогенные и эндогенные.
■ Экзогенная гипоксия развивается в результате действия измененных (по сравнению с обычными) факторов внешней среды. Различают гипоксическую, гипероксическую и гиперкапническую экдогенную гипоксию.
Гипоксическая гипоксия развивается в результате изменения содержания кислорода в окружающей среде и может возникнуть при дыхании газовыми смесями с пониженным содержанием кислорода при нормальном барометрическом давлении (нормобарическая гипоксия), в результате разряжения атмосферного воздуха и снижения парциального давления кислорода (гипобарическая гипоксия, или высотная), при длительных глубоководных погружениях (гипербарическая гипоксия).
■ Гипероксическая гипоксия развивается при длительных ингаляциях высоких концентраций кислорода (при кислородотерапии, проведении наркоза). Основные нарушения проявляются со стороны легких (утолщение межальвеолярных перегородок в результате отека и клеточной инфильтрации, расстройства кровообращения, в том числе микроциркуляции в системе малого круга) и приводят к нарушению транспорта кислорода и развитию гипоксии.
■ Гиперкапническая гипоксия возникает в замкнутом пространстве при высоком содержании углекислого газа в воздухе.
■ Эндогенная гипоксия развивается при нарушениях доставки и утилизации кислорода на уровне функциональных систем организма. Различают респираторную, гемическую, циркуляторную, цитоток-сическую и физиологическую эндогенную гипоксию.
Респираторная гипоксия возникает вследствие нарушения функции аппарата внешнего дыхания, диффузионных способностей легких, расстройства центральной регуляции дыхания. С точки зрения этиологии различают прямые и непрямые причины развития дыхательной недостаточности.
Прямые возникают в результате: сдавления дыхательных путей при повешении, удавлении, отеке, гематоме, обтурации их просветов инородными телами, желудочным содержимым, кровью; ушиба легких, жировой эмболии, вдыхания токсических веществ, сдавления груди и живота, множественных двусторонних переломов ребер, нарушения центральной регуляции дыхания при ушибах стволового отдела головного мозга.
Непрямые наблюдаются при тяжелых сочетанных травмах, шоке, массивных гемотрансфузиях, сепсисе, панкреатитах.
Гемическая гипоксия возникает в результате снижения концентрации гемоглобина при кровопотере, инактивации гемоглобина при отравлении кровяными ядами и нитросоединениями, а также вследствие снижения кислородосвязывающих свойств гемоглобина при гипертермии, ацидозе, аномалиях гемоглобина, нарушении диффузии кислорода через мембраны эритроцитов.
Циркуляторная гипоксия связана с нарушениями гемодинамики при сердечно-сосудистых заболеваниях, критических и терминальных состояниях (шок, коллапс); с увеличением или уменьшением объема циркулирующей крови, например за счет трансфузий жидкости в кровяное русло, при назначении диуретиков.
Цитотоксическая гипоксия возникает в результате подавления способности дыхательных ферментов клетки взаимодействовать с кислородом при отравлении цианидами.
Физиологическая гипоксия сопровождает ряд отягощенных, но физиологических состояний организма (внутриутробный период развития плода, физическую нагрузку, обильный прием пищи и т. д.).
В большинстве случаев достаточно сложно выделить тот или иной вид гипоксии в чистом виде. Любое гипоксическое состояние сопровождается развитием многих взаимосвязанных ответных реакций на уровне всех функциональных систем организма. Поэтому в условиях дефицита кислорода наблюдаются различные комбинации перечисленных видов гипоксии. Гипоксия представляет собой сложный фазный процесс, в основе которого лежат последовательно развивающиеся функциональные и метаболические изменения, приводящие к нарушению структуры клеток тканей различных органов. Объем и тяжесть этих изменений связаны с длительностью и интенсивностью действующей гипоксии.
В зависимости от продолжительности пребывания в условиях кислородной недостаточности гипоксию принято делить на три формы: молниеносную, острую и хроническую.
Молниеносная гипоксия характеризуется быстрой потерей сознания (за несколько десятков секунд) и прекращением жизненно важных функ-
ций организма. Она наблюдается при вдыхании инертных газов (азота), паров синильной кислоты, при разрушении дыхательного центра, при механических препятствиях для поступления воздуха в легкие и т. п.
Острая гипоксия может быть разделена на две формы: острую, в которой гипоксические проявления возникают в течение нескольких минут, например при острой массивной кровопотере, и подострую, развивающуюся в течение многих часов.
К хронической гипоксии относятся все случаи пребывания в условиях дефицита кислорода в течение длительного периода времени (дни, недели, месяцы, годы).
В судебно-медицинской практике приходится сталкиваться со всеми видами гипоксии, приводящими к разнообразным функциональным и морфологическим изменениям, вплоть до наступления смерти. Однако наибольшее значение имеют молниеносная и острая формы гипоксии, возникающие в здоровом организме под влиянием внешних воздействий, прежде всего механических препятствий для дыхания. Для обозначения кислородной недостаточности в этих случаях наиболее часто используется термин «асфиксия», который в переводе с греческого означает «без пульса», что не всегда отражает события, происходящие в организме при данных видах гипоксии.
Гипоксия, возникающая при быстроразвивающихся нарушениях поступления кислорода в организм, сопровождается накоплением углекислоты, расстройством функций дыхательного центра и остановкой дыхания при сохранении сердечной деятельности еще в течение некоторого периода времени. В связи с этим под асфиксией следует понимать состояния гипоксии, сочетающиеся с повышением концентрации углекислоты в крови и тканях организма. Однако в некоторых случаях при асфиксии смерть может наступать не от недостатка кислорода, а вследствие рефлекторной остановки сердца при раздражении верхнегортанного нерва от сдавления шеи или при аспирации инородного тела.
В большинстве случаев судебно-медицинской экспертизы трупа дифференциальная диагностика указанных механизмов наступления смерти при асфиксии не проводится и не влияет на выводы эксперта.
В зависимости от обстоятельств и механизма возникновения различают следующие виды механической асфиксии.
Механическая асфиксия от сдавления дыхательных путей
■ Странгуляционная - от сдавления органов шеи при повешении, удавлении петлей, руками или сдавления шеи иными предметами.
■ Компрессионная - от сдавления груди и живота тупыми твердыми предметами или сыпучими массами.
■ Травматическая - при множественных переломах ребер с парадоксальными движениями пораженного участка грудной стенки.
Механическая асфиксия от закрытия просвета дыхательных путей
■ Обтурационная - от закрытия отверстий носа и рта, верхних дыхательных путей инородными телами.
■ Аспирационная - от закрытия дыхательных путей желудочным содержимым, кровью или жидкостью при утоплении.
■ Ингаляционная - при попадании нетоксичных газообразных веществ или аэрозолей с током вдыхаемого воздуха в дыхательные пути человека, находящегося в ограниченном объеме замкнутого пространства.
Механическая асфиксия от нахождения в замкнутом пространстве (от недостатка кислорода во вдыхаемом воздухе).
В зависимости от происхождения асфиксия может быть:
■ патологической - в результате патологии дыхательного центра, дыхательных мышц и проводящих путей, например при кровоизлиянии в ствол головного мозга;
■ токсической - при нарушении функции дыхательного центра, дыхательных мышц и проводящих путей под действием токсичного вещества, например паралич дыхательных мышц под влиянием кура-реподобных соединений;
■ механической - если нарушение внешнего дыхания возникает вследствие механического препятствия движению воздуха по дыхательным путям.
В судебно-медицинской практике иногда приходится встречаться и с так называемой сексуальной асфиксией, которую причиняют сами себе люди, страдающие особым половым извращением, - асфиксиофилией (половым возбуждением при недостатке кислорода и избытке углекислого газа). Оргазм при этом достигается спонтанно или в результате онанизма. Наиболее часто такой способ удовлетворения полового влечения встречается у одиноких мужчин средних лет, склонных также к иным половым извращениям, чаще всего садомазохизму, трансвестизму и(или) фетишизму. Но фатальные случаи асфиксиофилии описаны у женщин, подростков и женатых мужчин, которые производили дозированное сдавление своей шеи, готовясь к сексу с женой. Чаще используется именно сдавление шеи, хотя наблюдались случаи и иных способов причинения себе дозированной механической асфиксии: закрытие дыхательных путей подушкой, маской, удушение в пластиковом мешке.
Наряду с признаками, характерными для механической асфиксии, при сексуальной асфиксии выявляются следы стимуляции половых органов
путем наложения на них зажимов, петель и других приспособлений. При осмотре места обнаружения трупа часто находят аксессуары, характерные для половых извращений, - непристойные и откровенно порнографические изображения, белье лиц противоположного пола, резиновые и пластиковые имитаторы половых органов и т. д. На трупе могут быть татуировки порнографического содержания.
Жертва в этих случаях осознает возможные фатальные последствия таких действий, т. е. речь идет об особой форме самоубийства. Суждение об этом, бесспорно, выходит за пределы компетенции судебно-медицинского эксперта; он может лишь высказать предположение о том, что имелся именно данный вид механической асфиксии, а не иной.
Патогенез
Прижизненное течение механической асфиксии можно разделить на несколько стадий, которые имеют определенные последовательность, сроки развития и характерные патофизиологические проявления.
Стадия инспираторной одышки характеризуется усилением вдыхательных движений для устранения нарушенного кислородного баланса в организме. Это связано с рефлекторным действием углекислоты на дыхательный центр и повышением его активности. При этом отмечаются расширение грудной клетки и резкое понижение давления в плевральных полостях. Сердцебиение замедляется, артериальное давление снижается, развивается венозное полнокровие, в том числе легких и правых отделов сердца. Гипоксия ведет к изменению деятельности ЦНС, что проявляется нарушением сознания. На ЭЭГ наблюдается десинхронизация электрической активности коры полушарий головного мозга.
Стадия экспираторной одышки, наоборот, отличается преобладанием выдыхательных движений, что приводит к уменьшению размеров грудной клетки и повышению давления в плевральных полостях. При этом сердцебиение может учащаться, в результате гипоксии миокарда возможна экстрасистолия, артериальное давление повышается, нарастает цианоз. Происходит потеря сознания. На ЭЭГ определяются угнетение основного ритма и преобладание медленных высокоамплитудных волн. Как правило, в эту фазу наблюдаются клонические судороги произвольной мускулатуры, сокращение гладких мышц и расслабление сфинктеров, что приводит к выделению кала, мочи и спермы или слизистой пробки из шейки матки. В случае развития асфиксии на фоне наркотического и алкогольного опьянения и у пожилых судороги менее выражены.
Стадия кратковременной остановки дыхания возникает в результате торможения активности дыхательного центра. Дыхательные движения при этом прекращаются. Отмечаются брадикардия, падение артериального давления, угасают рефлексы, расширяются зрачки. Наступает расслабление мышц. Биоэлектрическая активность головного мозга на ЭЭГ исчезает.
Стадия терминальных дыхательных движений связана с активацией спинального центра управления дыхательной мускулатурой. В этой стадии отмечаются редкие, нерегулярные, разной глубины дыхательные движения, часто с открыванием рта. Их объясняют активацией спиналь-ного центра управления дыхательной мускулатурой. На ЭЭГ наблюдаются отдельные всплески биоэлектрической активности, совпадающие по времени с терминальными дыхательными движениями. Брадикардия нарастает, артериальное давление продолжает снижаться.
Стадия полной остановки дыхания возникает вследствие запредельного истощения центральной нервной системы.
Продолжительность каждой из первых трех фаз - около 1 мин. Последние две фазы могут длиться до 5-10 мин, причем сердце, если оно не поражено болезненным процессом, продолжает сокращаться еще некоторое время после остановки дыхания. Биоэлектрическая активность сердца сохраняется дольше, чем сократительная, однако вольтаж ЭКГ постепенно снижается, брадикардия прогрессирует, вплоть до остановки сердца, или развивается экстрасистолия с исходом в трепетание желудочков. Причиной прекращения сердечной деятельности является прогрессирующее гипоксическое повреждение миокарда в сочетании с рефлекторными влияниями.
Если пострадавший остался в живых (например, при своевременной посторонней помощи или обрыве петли), то у него развивается комплекс постасфиксических расстройств. Различают следующие его стадии.
I. Асфиксическая (гипоксическая) кома
■ Арефлексия - дыхание, сознание и рефлексы отсутствуют, атония мышц, расширение зрачков. Биоэлектрическая активность головного мозга на ЭЭГ отсутствует. Тоны сердца ослаблены, аритмичны, артериальное давление низкое или не определяется. Характерны цианоз кожи лица и акроцианоз. Если дыхание не восстанавливается, то наступает летальный исход.
■ Децеребрационная ригидность чаще возникает после восстановления дыхания и сердечной деятельности. Дыхание ослабленное, аритмичное, изо рта и носа выделяется пенистая слизь. Тонические судороги с гиперэкстензией конечностей и туловища, тризм челюстей, пери-
одически возникают тремор и подергивания отдельных мышечных групп. Сознание отсутствует, сухожильные рефлексы резко усилены, имеются патологические рефлексы разгибательного типа. Расширение зрачков с периодическим нистагмом. Пульс до 160 уд/мин и больше, артериальное давление постепенно повышается. Кожные покровы гиперемированы, с синюшным оттенком, обильное потоотделение, повышение температуры тела.
■ Клонико-тонические судороги. Приступы клонических судорог и других гиперкинезов различной интенсивности. Сознание помрачено, сохраняется только реакция на боль. На ЭЭГ медленные высокоамплитудные волны, судорожные потенциалы. Определяются патологические рефлексы сгибательного типа. Постепенно восстанавливаются нормальные рефлексы, в том числе реакция зрачков на свет. Тоны сердца усилены, учащены, аритмичны, артериальное давление резко повышено. Дыхание неравномерное по глубине и частоте, затрудненное, во время приступов судорог периоды апноэ. Гипертермия, гипергидроз, полиурия. Возможно маточное, желудочное и почечное кровотечение.
II. Оглушение
■ Сопор и глубокое оглушение.
■ Легкое оглушение и сонливость.
Сознание постепенно восстанавливается, судороги прекращаются. Наблюдаются приступы психомоторного возбуждения, чередующиеся с сонливостью. Ретроградная и антероградная амнезия с конфабуляторны-ми высказываниями (ложными воспоминаниями). Дезориентация во времени и окружающей обстановке, неадекватное поведение, гиперестезия. У лиц с алкогольным анамнезом нередки острые психозы. Сохраняются патологические рефлексы сгибательного типа, появляются симптомы раздражения оболочек мозга. На ЭЭГ восстанавливается а-ритм, но он еще дезорганизован. Частота сердечных сокращений начинает уменьшаться, артериальное давление постепенно снижается. Дыхание учащено, в легких рассеянные сухие и влажные хрипы. Гипертермия, жажда, гипергидроз при малейшей физической нагрузке. Паралич сфинктеров мочевого пузыря и прямой кишки.
III. Дезориентация и расстройства памяти
■ Дезориентация во времени и месте пребывания.
■ Расстройства памяти на текущие события.
Постепенно восстанавливаются ориентация в окружающей обстановке и адекватность реакций. Границы ретроградной и антероградной амнезии несколько сокращаются, конфабуляторные высказывания прекращают-
ся. Возможны аффективные расстройства по маниакальному или депрессивному типу. Сохраняются нарушение запоминания текущих событий и разнообразная неврологическая симптоматика, приводящие к стойкой утрате трудоспособности.
В легких случаях при адекватном лечении функциональные нарушения ЦНС и внутренних органов исчезают в течение 1-2 нед, в остальных сохраняются отдаленные последствия перенесенной асфиксии: стойкое нарушение памяти и внимания; повышенная утомляемость; головная боль и головокружение; изменения характера, иногда со снижением интеллекта и полной утратой трудоспособности; нарушения зрения и слуха; парезы и параличи; вегетативные расстройства (гипергидроз); нарушения функций черепно-мозговых нервов.
Причины смерти
Смерть от механической асфиксии, наступившая на месте происшествия, реализуется либо через острое гипоксическое повреждение головного мозга, либо через сердечные механизмы. Имеется в виду возможность рефлекторной остановки сердца, связанной с парасимпатическим (вагусным) торможением сердечных функций в ответ на раздражение рецепторов, расположенных в каротидных синусах, на слизистой оболочке бронхов, трахеи и глотки, а также при повреждении блуждающего и верхнегортанного нервов в случае травмы шеи. Так, при удавлении руками рефлекторная остановка сердца может наступить уже через 15-30 с от начала травматического воздействия на область каротидного синуса. При этом общие признаки механической асфиксии отсутствуют, лицо пострадавшего остается бледным, а морфологические изменения внутренних органов скорее говорят о внезапной сердечной смерти, чем о механической асфиксии.
Непосредственные причины смерти в случае постасфиксических состояний (т.е. при прерванной асфиксии)
■ Некрозы мозговой ткани в зонах жизненно важных центров.
■ Отек и набухание головного мозга с развитием дислокационных синдромов.
■ Отек легких может развиться уже в первые 1,5-2 ч и является признаком неблагоприятного прогноза. Он связан с гипоксическим поражением миокарда и увеличением проницаемости стенок легочных капилляров.
■ Острая сердечно-сосудистая недостаточность в связи с острой постас-фиксической миокардиодистрофией. На ЭКГ у перенесших асфиксию выявляются признаки ишемии миокарда, различные нарушения ритма и проводимости, среди которых наиболее опасна асистолия.
В редких случаях встречается инфаркт миокарда, также приводящий к смерти пострадавшего.
■ Острая дыхательная или легочно-сердечная недостаточность в результате двусторонней сливной пневмонии. В ее генезе играют роль нарушения кровообращения и вентиляции в легких, нейрорефлек-торные расстройства, подавление образования сурфактанта, а также аспирация слюны и желудочного содержимого.
■ Острая почечная недостаточность вследствие гипоксической дистрофии эпителия канальцев с исходом в острый некротический нефроз.
■ Острая печеночная недостаточность вследствие паренхиматозной дистрофии гепатоцитов с исходом в очаговые некрозы печени.
■ Острые язвы желудка и двенадцатиперстной кишки, очаговые некрозы тонкой кишки, осложнившиеся массивным кровотечением или перфорацией.
Патоморфология механической асфиксии
Морфологические изменения, которые могут быть обнаружены при исследовании трупа в случаях смерти от механической асфиксии, имеют как много общих признаков, обусловленных кислородной недостаточностью, так и некоторые отличительные особенности, связанные с видом гипоксии и скоростью ее развития.
К общеасфиктическим признакам, выявляемым при наружном исследовании трупа относятся следующие.
■ Обильные разлитые темно-фиолетовые трупные пятна с множественными внутрикожными излияниями («трупные экхимозы»). Интенсивность трупных пятен связана с быстрым наступлением смерти при механической асфиксии. Кровь при этом в трупе остается в жидком состоянии, поэтому трупные пятна образуются более быстро и бывают резко выражены. Значительное полнокровие сосудов приводит к разрыву их растянутых стенок и образованию экхимозов на фоне трупных пятен.
■ Цианоз (от греч. синий) кожных покровов, лица, шеи и видимых слизистых оболочек. Возникновение цианоза зависит от количества восстановленного гемоглобина в крови капилляров. Чем выше его концентрация, тем темнее цвет крови и кожи.
■ Отек мягких тканей лица, точечные кровоизлияния в конъюнктивах век и соединительной оболочке глаз. Их возникновение связано с резким повышением венозного давления из-за нарушения оттока крови от этих областей и усилением проницаемости сосудистых стенок.
■ Признаки непроизвольного мочеиспускания, дефекации, семяизвержения у мужчин и выталкивания слизистой пробки шейки матки у женщин, которые возникают в судорожном периоде асфиксии вследствие сокращения гладких мышц и расслабления сфинктеров.
■ Следы кровотечения из носа и наружных слуховых проходов вследствие пережатия вен и резкого повышения давления в них.
При внутреннем исследовании трупа обнаруживают следующее.
■ Жидкое состояние крови, которое связано с увеличением количества фибриногеназы (фермента, продуцируемого легкими) и ее активности при быстро наступившей смерти. В связи с этим происходит стремительное разрушение фибриногена, ответственного за процессы свертывания крови, что сохраняет ее в жидком состоянии после наступления смерти.
■ Венозное полнокровие внутренних органов, переполнение кровью правой половины сердца объясняется значительным понижением отрицательного давления в плевральных полостях ввиду резкого расширения грудной клетки при усилении асфиксии. Вследствие присасывающего действия грудной клетки к жидкостям легких нарушается переход крови в левую половину сердца и происходят резкое полнокровие сосудов легких, переполнение кровью правых отделов сердца и всей венозной системы.
■ Точечные кровоизлияния под висцеральную плевру легких и эпикарда (пятна Тардье), которые образуются в результате резкого возрастания внутрикапиллярного давления в малом круге кровообращения, повышения проницаемости сосудов микроциркуляторного русла и понижения отрицательного давления в плевральных полостях.
Ни один из этих признаков не является патогномоничным для асфиксии и может обнаруживаться при смерти от других причин, особенно скоропостижной. Поэтому диагноз должен ставиться на основании учета всего комплекса признаков с обязательным исключением заболеваний, способных привести к скоропостижной смерти.
Отсутствие большей части общеасфиксических признаков позволяет исключить асфиксию как причину смерти. Другие - петехии, отек и цианоз лица - характерны не для всех видов асфиксии. Так, при утоплении, задушении в полиэтиленовом пакете и пребывании в атмосфере, бедной кислородом, кровоизлияния часто отсутствуют. Петехии - результат разрывов венул - вызываются резким повышением венозного давления и наблюдаются преимущественно в оболочках, лишенных прочного соединительнотканного слоя, - конъюнктивах, плевре и эпикарде, однако почти никогда не обнаруживаются в брюшине. По-видимому,
попытки дыхания при закрытии дыхательных путей приводят к резкому уменьшению внутриплеврального давления, что способствует образованию субплевральных и субэпикардиальных кровоизлияний, а петехии под конъюнктивами и цианоз лица объясняются затруднением венозного оттока. Считается, что гипоксия стенок венул способствует их разрывам, однако кровоизлияния могут образовываться и в отсутствие асфиксии, например после сильного чиханья или кашля.
Судебно-медицинская оценка. Механическая асфиксия может быть результатом несчастного случая, способом убийства или самоубийства, поэтому судебно-медицинский эксперт должен активно выявлять особенности, которые могут иметь значение для установления рода смерти.
СУБМОДУЛЬ ПОВЕШЕНИЕ
Общая характеристика и классификация
Под повешением понимают сдавление органов шеи петлей под действием тяжести собственного тела или его части. При этом тело может находиться в положении сидя, лежа, стоя на коленях, поскольку для затягивания петли и пережатия кровеносных сосудов и блуждающего нерва в области шеи требуется относительно небольшая нагрузка, которая может составлять 40-50 Н (4-5 кг), т. е. для этого достаточно только массы головы.
Различают полное повешение, при котором петля затягивается под тяжестью всего тела и стопы не касаются какой-либо опоры. Неполное повешение возникает, когда тело имеет точку опоры, а сдавление шеи петлей происходит в результате ее затягивания под действием тяжести части тела пострадавшего. Несмотря на наличие точки опоры, человек не может освободиться из затянувшейся петли, поскольку при сдавлении шеи быстро нарушается координация движений и отсутствует возможность активных действий.
Петля представляет собой конец гибкого предмета, образующий затягивающееся кольцо, через которое можно продеть другой предмет. Типичная петля состоит из кольца, узла и свободного конца, который закрепляется неподвижно. Узлом называется временное соединение двух гибких предметов или концов одного предмета. По числу ходов (оборотов) различают одиночные, двойные и множественные (многооборотные) петли. В зависимости от материала они делятся на мягкие - шарфы, полотенца, бинты, полужесткие - веревки, ремни, жесткие - цепи, тросы, провода, комбинированные - из различных материалов, например жесткая с мягкой
подкладкой. При повешении орудиями странгуляции иногда служат предметы, из которых невозможно образовать петлю (перекладины мебели, оконные рамы, лестничные перила, развилки ветвей деревьев). Сдавливание шеи спереди или с боков происходит при падении на эти предметы или просовывании головы в образованные ими отверстия.
Петля может полностью охватывать шею, когда узел допускает перемещение ее материала (скользящая петля), или только охватывать ее частично, если узел исключает такое скольжение (фиксированная петля). Возможны также открытые петли, при которых узел отсутствует, например натянутая горизонтально веревка.
При типичном повешении узел располагается в области затылочного бугра. Положение петли считают атипичным, если узел обнаруживается на передней или боковой поверхности шеи.
Повешение относится к наиболее распространенным способам самоубийств. Среди самоубийц преобладают душевнобольные и лица, находящиеся в состоянии алкогольного опьянения, поскольку оно легко осуществимо в техническом отношении и быстро приводит к смерти.
Известны случаи симуляции повешения с целью сокрытия совершенного убийства посредством отравления, закрытия отверстий носа и рта мягкими предметами и т. д. При этом повреждений, характерных для борьбы и самообороны, часто не обнаруживают.
Однако иногда убийцы пытаются скрыть преступление, имитируя самоубийство путем подвешивания трупа. Значительно реже отмечаются случаи убийства путем повешения. Жертвами при этом оказываются дети, старики и лица, находящиеся в беспомощном состоянии вследствие болезни, травмы, алкогольного или наркотического опьянения.
Патогенез
В основе танатогенеза при повешении лежит не только механическая асфиксия от сдавления дыхательных путей, о чем свидетельствуют случаи повешения лиц с трахеостомой в петле, наложенной выше трахеостомы. Немалое значение имеет также механическое пережатие сосудов шеи, нарушающее кровообращение в мозге. Кроме того, при травматическом воздействии на область шеи вступают в действие рефлексы органов, расположенных в данном регионе, в частности синокаротидных зон, блуждающих и верхнегортанных нервов.
Так, при полном повешении с рывком возможна почти мгновенная смерть в результате рефлекторной остановки сердечной деятельности и дыхательных движений. В этом случае многие морфологические признаки механической асфиксии отсутствуют, что затрудняет диагностику.
При замедленном затягивании петли, например при подстраховке руками предмета, на котором укреплена петля, раздражение рецепторов слабее. Кроме того, при полном повешении с рывком иногда наблюдается разрыв спинного мозга или его сдавление при переломах позвонков. В этом случае разрыв становится непосредственной причиной смерти.
При неполном повешении сила сдавления шеи меньше и процесс умирания длится дольше.
Патоморфология
Основным признаком повешения является странгуляционная борозда, которая представляет собой след от давления петли на коже шеи (цв. вклейка, рис. 63, 64). Борозда имеет дно, представляющее собой желобовидное вдавление, а также верхний и нижний края, выступающие над окружающей кожей в виде валиков.
Странгуляционная борозда при повешении обычно располагается в верхней части шеи, поскольку затягивание петли происходит за счет массы тела. Низкое расположение борозды возможно при неполном повешении. Наибольшее давление при этом петля оказывает на область шеи, противоположной узлу, поэтому на данной стороне странгуляци-онная борозда лучше формируется, имеет максимальную глубину, более интенсивную окраску и плотность. Направление борозды при повешении чаще всего косовосходящее - к узлу, где она, как правило, прерывается. Это связано с тем, что здесь концы петли приподнимаются и не травмируют кожу. Однако при повешении в хорошо скользящей петле концы ее в области узла могут смыкаться, образуя замкнутую борозду. На направление борозды оказывает влияние положение тела при повешении. При повешении в положении лежа странгуляционная борозда может иметь горизонтальное направление и даже быть нисходящей, а при хорошо скользящей петле - и замкнутой, т. е. напоминать по этим признакам странгуляционную борозду при удавлении петлей, что необходимо учитывать при проведении судебно-медицинской экспертизы трупа.
По числу оборотов петли вокруг шеи выделяют одиночную, двойную, тройную и множественные петли, которые формируют соотвествующее число странгуляционных борозд с промежуточными валиками.
Несоответствие расположения петли и странгуляционной борозды наблюдается при повторных попытках суицида, смещении петли вверх в ходе повешения или при попытках сокрытия убийства, как правило, удавления петлей путем подвешивания трупа.
Выраженность странгуляционной борозды во многом зависит от плотности материала и ее ширины. При применении жесткой петли форми-
руется пергаментированная странгуляционная борозда коричневатого цвета, плотная, осадненная, с подсохшим дном и хорошо выраженными краевыми валиками. Если петля была наложена поверх мягкой прокладки (воротника и т. д.), то борозда менее выражена. При мягкой петле образуется слабозаметная бледная неглубокая борозда. Широкая мягкая петля может вообще не оставлять отчетливых следов на коже.
При повешении помимо странгуляционной борозды возможно развитие других морфологических признаков, характеризующих именно этот вид механической асфиксии:
■ преимущественная локализация трупных пятен в дистальных отделах верхних и нижних конечностей, циркулярно - в связи с вертикальным положением трупа;
■ анизокория вследствие нарушения региональной иннервации;
■ ущемление конца языка между зубами в связи с оттеснением его корня кверху;
■ горизонтальные надрывы интимы общих сонных артерий (признак Амюсса) вследствие растяжения сосудов в длину с одновременным циркулярным сжатием; наиболее характерны для полного повешения с рывком в узкой жесткой петле, нередко сочетаются с кровоизлиянием в адвентицию;
■ переломы подъязычной кости, щитовидного и перстневидного хрящей гортани (наиболее часто наблюдаются при повешении в вертикальном положении и практически не встречаются при положении лежа);
■ переломы рожков подъязычной кости локализуются в дистальной трети, где наиболее тонок кортикальный слой и широки костномозговые полости; характерно также смещение отломков вверх или вниз; переломы рожков подъязычной кости бывают двусторонними при типичном расположении узла петли; односторонние переломы наблюдаются на стороне, где находится узел;
■ повреждения позвоночника, его связок и спинного мозга (при травматическом воздействии большой силы); наиболее часто встречаются кровоизлияния в межпозвонковые диски;
■ кровоизлияния в мышцы шеи (чаще в области странгуляционной борозды или в месте прикрепления грудино-ключично-сосцевидных мышц к ключице), региональные лимфатические узлы и жировую клетчатку;
■ кровоизлияния в ретробульбарную клетчатку развиваются при резком подъеме давления в венах этой области;
■ потеки крови из носа, наружных слуховых проходов вследствие пережатия вен и повышения давления в них.
Возможны и иные повреждения, связанные с ударами о различные предметы во время агональных судорог или при падении тела в случае обрыва петли, а также при попытках реанимационных мероприятий. Кроме того, совершающие суицид, особенно психически больные, иногда наносят себе различные травмы; такие травмы находятся в местах, доступных для нанесения собственной рукой.
Микроскопические признаки локальной компрессии кожи:
■ отсутствие рогового слоя эпидермиса в области борозды;
■ истончение, уплощение всех остальных слоев эпидермиса, их дистрофия и некроз;
■ уплотнение и базофилия дермы в области борозды; наличие промежуточных валиков;
■ сдавление и запустевание сосудов дермы в дне борозды;
■ истончение, уплощение и прижатие друг к другу мышечных волокон, их дистрофия и базофилия;
■ колбовидные утолщения и волнистость мышечных волокон по краю мышечной странгуляционной борозды.
Признаки прижизненности борозды:
■ кровоизлияния в зоне борозды, переломы хрящей и костей, повреждения артерий;
■ полнокровие сосудов кожи краевых и промежуточных валиков, различие кровенаполнения сосудов выше и ниже борозды по току венозной крови;
■ отек дермы.
СУБМОДУЛЬ
УДАВЛЕНИЕ ПЕТЛЕЙ
Общая характеристика
При удавлении петлей затягивание ее происходит не под действием тяжести тела, а под влиянием другой силы. Чаще петля затягивается руками, иногда - движущимся предметом; возможно также закручивание петли с помощью какого-либо предмета (закрутки).
Этот вид механической асфиксии чаще встречается при убийствах. Само удавление петлей встречается редко и требует специальных приспособлений (блоков, закруток и т. п.). Возможны также случайное удавление петлей и несчастные случаи, при которых смерть от странгуляционной асфиксии вызывается сдавлением шеи различными предметами: дверями транспортных средств, лифтов, частями производственных механизмов.
Варианты танатогенеза при удавлении петлей те же, что и при повешении. Удавление петлей отличается характером странгуляционной борозды и признаками повреждений, полученных в ходе борьбы жертвы с нападающим. В таких случаях петлю обнаруживают на шее трупа значительно реже, чем при повешении. Особую важность приобретает изучение рельефа странгуляци-онной борозды, являющегося по существу негативным отпечатком петли. Остальные признаки такие же, что и при повешении: высунутый и ущемленный между зубами язык, кровоизлияния в мышцы шеи, переломы рожков щитовидного хряща гортани. Перелом обычно локализуется на той же стороне, что и узел петли. При расположении узла спереди или сзади отмечаются двусторонние переломы рожков щитовидного хряща гортани. Повреждения подъязычной кости обычно отсутствуют, так как петля располагается ниже. Отсутствуют и надрывы интимы сонных артерий, поскольку при удавлении руками отсутствует сила, растягивающая артерии вдоль.
В отличие от повешения при удавлении петлей происходит более равномерное сдавление шеи, поэтому глубина, плотность и цвет борозды практически одинаковые на всем ее протяжении. Странгуляционная борозда при удавлении петлей чаще всего замкнутая, но может прерываться при попадании под петлю одежды. Она обычно располагается в средней или нижней части шеи и имеет горизонтальное или нисходящее направление (цв. вклейка, рис. 65). Узел чаще обнаруживается на задней поверхности шеи, но иногда, особенно при убийстве маленьких детей и самоубийстве, может находиться спереди или на боковой поверхности шеи. При удавлении мягкой петлей и ее быстром снятии странгуляцион-ная борозда может отсутствовать.
В отсутствие петли ее признаки могут быть установлены по свойствам странгуляционной борозды.
При сопротивлении жертвы на трупе могут выявлять растрепанные волосы, помятую, разорванную и испачканную одежду, ссадины и кровоподтеки на руках и шее, переломы ребер. Иногда у трупа бывают связаны руки и ноги, причем не только при убийстве, но и при самоубийстве. Нередко обнаруживаются повреждения на волосистой части головы, связанные с попыткой преступника ударом по голове привести жертву в бессознательное состояние. При внезапном набрасывании и быстром затягивании петли, а также при беспомощном состоянии жертвы признаки борьбы могут отсутствовать.
Судебно-медицинская оценка
Обнаружение странгуляционной борозды не всегда доказывает, что смерть наступила от сдавления шеи. В некоторых случаях за стран-
гуляционную борозду можно принять складку кожи с опрелостью. Кроме того, возможно посмертное образование странгуляционных борозд при сдавлении шеи трупа воротником или при ее расположении на предметах, имеющих ребро (порог, перекладина мебели и т. д.). Возможна также ситуация, когда после неудавшейся попытки самоубийства путем повешения, оставившей след в виде странгуляционной борозды, человек погибает от иной причины, например совершает самоубийство другим способом. Поэтому странгуляционная борозда подлежит обязательному гистологическому исследованию с целью подтверждения ее наличия, установления прижизненности и давности.
При удавлении петлей могут обнаруживаться повреждения, причиненные ранее или возникшие после наступления смерти во время транспортировки трупа. При дифференциальной диагностике необходимо учитывать их локализацию и характер, а также проводить гистологическое исследование, позволяющее определить прижизненность и давность травм.
СУБМОДУЛЬ
УДАВЛЕНИЕ РУКАМИ
Общая характеристика
Сдавление шеи руками может осуществляться как обеими руками, так и одной из них. Пальцы охватывают гортань и трахею, сжимают их и прижимают к позвоночнику. Самоубийство посредством удавления руками невозможно, поскольку при прекращении доступа воздуха нарушается способность совершать произвольные движения и теряется сознание, в результате руки разжимаются и сдавление шеи прекращается. Поэтому удавление руками всегда является убийством.
Потерпевшими в этих случаях чаще всего становятся пожилые люди, женщины и дети, так как при убийстве таким путем нападавший должен быть значительно сильнее жертвы. В отличие от удавления петлей при данном виде механической асфиксии чаще всего происходит рефлекторная (вагусная) остановка сердца, особенно у лиц с заболеваниями сердечно-сосудистой системы. Такой же тип танатогенеза наблюдается при ударе ребром ладони по передней поверхности шеи. Кроме того, сдавление шеи вызывает рвотный рефлекс, поэтому при удавлении руками возможна смерть от асфиксии, вызванной аспирацией рвотных масс.
При удавлении руками характерными являются повреждения в виде полулунных ссадин и округлых кровоподтеков на шее, отражающих форму пальцев рук и ногтей убийцы. В некоторых случаях следы ногтей настоль-
ко отчетливы, что с них снимают слепки и сравнивают со слепками ногтей подозреваемых. При убийстве ребенка возможно удавление одной рукой, охватывающей шею; при этом повреждения находятся на передней или задней поверхности шеи. При удавлении одной рукой взрослого человека ссадины и кровоподтеки образуются на боковых поверхностях шеи. Если сдавление шеи производится правой рукой, то на левой стороне шеи обнаруживается больше следов, поскольку на нее давят четыре пальца, а на правую - только один. Когда повреждений больше справа, то можно предположить, что убийца - левша. Если шея сдавливалась обеими руками, то количество следов может быть одинаковым с обеих сторон. Число ссадин и кровоподтеков обычно больше, чем сжимавших шею пальцев, потому что в ходе борьбы пальцы смещаются и повторные захватывания шеи приводят к новым повреждениям.
Повреждения на коже могут быть минимальными или полностью отсуствовать, если удавление руками производилось через прокладку - платок, воротник, шарф и т. д. В таких случаях под ногтями убийцы нередко обнаруживают волокна ткани, из которой состояла прокладка. Кроме того, в этом случае возникают кровоизлияния в мышцы шеи и переломы хрящей гортани.
Дифференциальная диагностика
Следует иметь в виду, что кровоизлияния в мышцы и под кожу шеи могут быть и самопроизвольными - при быстром наступлении смерти. В этом случае они более распространенные и располагаются в тканях глубже, чем при удавлении руками. Аналогичные кровоизлияния обнаруживаются в других мышцах, строме внутренних органов и т. д.
Удавление руками чаще, чем другие виды асфиксии, сопровождается переломами подъязычной кости и хрящей гортани, поскольку сдавление шеи производится в области расположения этих образований. Обычно происходит перелом подъязычной кости в области синхондрозов - хрящевых соединений ее рожков с телом кости, тогда как для повешения более характерны переломы самих рожков подъязычной кости в дисталь-ной их трети.
При сдавлении шеи правой рукой отмечаются переломы левого рожка щитовидного хряща и правого рожка подъязычной кости по передней поверхности сочленения с телом со смещением отломков внутрь, поскольку механизм этого перелома включает смещение рожков кнутри. При сдавлении шеи двумя руками спереди происходят переломы обоих рожков подъязычной кости по задней поверхности сочленения с телом со смеще-
нием отломков в наружнобоковую сторону, а при сдавлении сзади переломов подъязычной кости и хрящей гортани обычно не находят.
При выявлении переломов подъязычной кости и хрящей гортани важно отдифференцировать их от посмертных артифициальных повреждений, возникающих при выделении органокомплекса. Прижизненные травмы обычно сопровождаются кровоизлияниями.
Характерны также повреждения, отражающие протекавшую борьбу, хотя у детей или людей, находившихся в беспомощном состоянии, они могут отсутствовать. Наиболее характерны беспорядок в одежде, ссадины и кровоподтеки на лице в связи с попытками убийцы заглушить крик жертвы и ускорить задушение. Если удавление руками сочетается со сдав-лением коленями груди и живота, то это может сопровождаться возникновением переломов ребер, кровоизлияний в мягкие ткани, а иногда и разрывов внутренних органов.
Расположение ссадин и кровоподтеков позволяет воссоздать обстоятельства удавления: одной или двумя руками, справа или слева, а некоторые повреждения, например переломы ребер, повреждения затылочной части головы, - положение нападавшего и жертвы.
Цианоз лица, полнокровие внутренних органов и кровоизлияния под конъюнктиву при удавлении руками выражены слабее, чем при повешении и удавлении петлей. Это объясняется менее длительным сдавле-нием шеи, когда не успевает развиться венозный застой. Конец языка нередко высунут, как и при всех странгуляциях.
Микроскопические признаки ссадин при механической асфиксии от удавления руками: несимметричность краев в зоне полулунных ссадин; наклон дермальных сосочков в сторону более пологого края; признаки, характерные для ссадин.
СУБМОДУЛЬ АСФИКСИЯ ОТ ЗАКРЫТИЯ ДЫХАТЕЛЬНЫХ ОТВЕРСТИЙ И ДЫХАТЕЛЬНЫХ ПУТЕЙ
Общая характеристика и классификация
Механическая асфиксия от закрытия дыхательных отверстий и дыхательных путей инородными телами включает ряд ситуаций.
Асфиксия от закрытия отверстий рта и носа инородными телами относительно часто встречается у грудных детей, когда мать во время кормления засыпает и во сне закрывает нос и рот ребенка грудной железой
(так называемое «присыпание»). Возможна также смерть новорожденного при тайных родах, если мать из-за резкой слабости не может сразу взять ребенка, и он задыхается, уткнувшись лицом в ее бедро или белье. При алкогольном и наркотическом опьянении, отравлении оксидом углерода, эпилепсии, сотрясении мозга возможно падение лицом на землю или в подушку; в результате возникает асфиксия от закрытия дыхательных отверстий.
Убийства путем насильственного закрытия дыхательных отверстий инородными телами (подушкой, рукой и т. д.) встречаются редко. Жертвами в основном бывают маленькие дети или люди, находящиеся в беспомощном состоянии, например ослабленные болезнью, в состоянии алкогольного опьянения. Крайне редки случаи самоубийства путем обвязывания лица полотенцем или шарфом, иногда с различными прокладками.
Закрытие дыхательных путей сыпучими веществами - это, как правило, несчастный случай; например, человек был засыпан песком в карьере, цементом - на стройке, зерном - на элеваторе. Изредка встречаются убийства с использованием сыпучих веществ, которыми засыпают жертву целиком или вводят их в дыхательные пути. В сыпучую массу может быть спрятан труп человека, убитого другим способом.
Обтурационная асфиксия от закрытия просвета верхних дыхательных путей инородными телами (кусочками пищи, обломками зубных протезов, мелкими игрушками) чаще происходит в результате несчастного случая. Однако известны убийства, особенно детей, посредством введения им в полость рта инородных тел (цв. вклейка, рис. 66). Самоубийства таким способом встречаются исключительно редко, главным образом у психически больных. Закрытие носа и рта сыпучими часто сочетается со сдав-лением груди и живота. Смерть в этих случаях возникает быстрее.
Аспирация желудочного содержимого и крови часто возникает при переломах основания черепа и его лицевого отдела, а также у больных с угнетением сознания, например в случаях тяжелой черепно-мозговой травмы. При аспирации глубина проникновения инородных тел в дыхательные пути более значительна, чем при обтурации (цв. вклейка, рис. 67, рис. 68).
Особый вариант - смерть от патологической асфиксии, когда опухоли, заглоточные и прочие абсцессы, флегмоны, отек гортани и иные патологические процессы приводят к закрытию дыхательных путей.
Асфиксия от закрытия дыхательных путей и дыхательных отверстий с учетом уровня обструкции может подразделяться на оральную, глоточную, ларингеальную, трахеальную и бронхиальную.
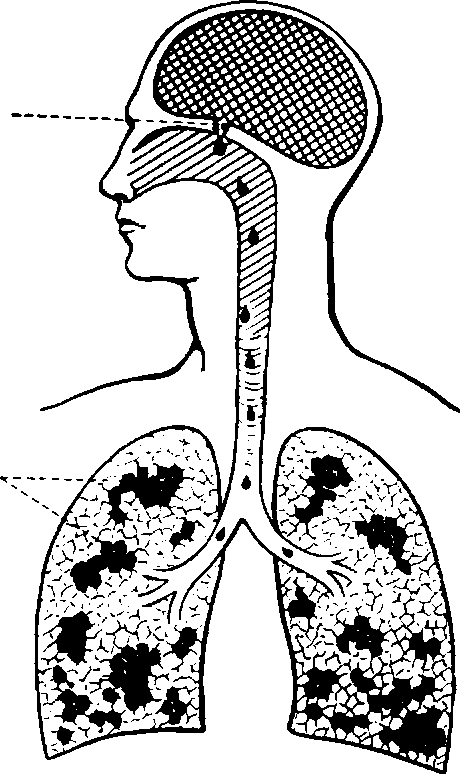
Рис. 68. Аспирация крови при переломах основания черепа.
Механизм генеза
Главным механизмом танатогенеза при закрытии дыхательных путей и дыхательных отверстий является прекращение поступления воздуха в легкие, что приводит к острому гипоксическому поражению мозга. Однако, поскольку гортань и глотка богаты рецепторами, смерть при их раздражении может наступить от рефлекторной вагусной остановки сердца. Инородное тело также вызывает рефлекторный спазм гортани, что создает дополнительное препятствие для дыхания, поэтому аспирация даже небольших инородных тел, не обтурирующих просвет дыхательных путей, может привести к быстрой смерти. Аспирация приводит к повреждению слизистой оболочки трахеи, бронхов и альвеолярного эпителия. В ответ на это происходит выброс биологически активных веществ, в том числе провоспалительных интерлейкинов, которые приводят к привлечению сегментоядерных лейкоцитов, повышению проницаемости сосу-
дов микроциркуляторного русла и развитию отека легких, что вызывает вентиляционно-перфузионный сдвиг и гипоксию. Потребление кислорода снижается и в связи с развитием ателектазов вследствие прямого повреждения альвеол при аспирации. Интенсивность этих изменений зависит от pH аспирата (чем он ниже, тем сильнее повреждение). Аспирация жидкостей с pH менее 2,5 вызывает тяжелые повреждения легких, аналогичные повреждениям при химических ожогах.
Умирание при аспирации в отличие от обтурационной асфиксии чаще занимает более продолжительный промежуток времени. Возникновение асфиксии от закрытия просвета дыхательных путей во многом связано с возрастом и болезненными изменениями в организме. Обтурационная асфиксия чаще встречается у маленьких детей (вследствие узости их гортани, недоразвития защитных рефлексов), у стариков и лиц, находящихся в состоянии алкогольного или наркотического опьянения, т. е. в случае нарушения регуляции моторики глотательных мышц, а также при недостаточном пережевывании пищи, отвлечении внимания за едой - при разговоре, кашле, смехе.
Аспирация часто встречается при поражении ЦНС (опухоли головного мозга, параличи и парезы, эпилепсия, психические болезни и др.). Хронические патологические процессы в органах пищеварения приводят к нарушению нервной регуляции глотания и дыхания; заболевания органов дыхания препятствуют усилению дыхательной функции при дополнительной нагрузке. Кроме того, патология дыхательной, сердечно-сосудистой и других систем может способствовать более ранней смерти при возникновении асфиксии.
Оказывает влияние на развитие этого вида механической асфиксии алкогольное и наркотическое опьянение, при которых нарушаются не только глотательный и кашлевой рефлексы, но и наблюдается рвота. На фоне указанных интоксикаций нередко наблюдается аспирация рвотных масс, приводящая к смерти. Рвотные массы попадают в дыхательные пути также при эпилепсии, отравлении оксидом углерода, при сотрясении мозга и т. д.
В основе клинической картины при закрытии просвета дыхательных путей инородным телом лежат симптомы острой дыхательной недостаточности и гипоксического поражения ЦНС. При этом танатогенез имеет свои особенности в зависимости от размеров, массы, структуры, формы и свойств инородного тела. Смерть чаще наступает быстро, особенно при закрытии входа в гортань, что исключает возможность оказания пострадавшему медицинской помощи. При неполной обтурации дыхательных путей смерть может наступить через несколько часов после аспирации
(развиваются легочные осложнения). Кроме того, возможно баллотирование инородного тела в дыхательных путях, что клинически проявляется серией приступов асфиксии. При закрытии дыхательных путей сыпучими веществами асфиксия протекает медленно, поскольку эти тела содержат много воздуха.
Посмертная экспертная оценка
На вскрытии помимо макроскопических признаков механической асфиксии можно обнаружить сам инородный предмет либо жидкость в дыхательных путях с той или иной реакцией местных тканей в зависимости от срока наступления аспирации.
Слизистая оболочка дыхательных путей набухшая, синюшно-красная, с точечными кровоизлияниями и тягучей слизью в просвете. Обнаруживаются также легочные осложнения - острое воспаление дыхательных путей, ателектаз легкого, бронх которого закупорен, острая эмфизема другого легкого, пневмония. При аспирации жидкостей в легких наблюдается чередование ателектазов и участков эмфиземы, из-за чего органы выглядят бугристыми. Отсутствие пневмонии позволяет сделать вывод, что смерть наступила в первые 6 ч после аспирации.
Иногда инородное тело может находиться в бронхах годами и десятилетиями, и пострадавший не умирает, несмотря на отсутствие медицинской помощи. В этих случаях возможны поздние легочные осложнения - бронхоэктазы и абсцесс легкого. Для их возникновения большое значение имеет степень инфицированности аспирата.
Крупные инородные тела обычно выявляются на уровне входа в гортань или в ее просвете между голосовыми связками. У взрослых инородное тело, как правило, обнаруживается у входа в гортань, у детей - в просвете гортани, трахеи или бронха, преимущественно правого. Сыпучие тела, рвотные массы и жидкости нередко проникают до терминальных бронхиол. В этих случаях при сдавлении разрезанного легкого из просвета мелких бронхов выступают пробки, состоящие из аспирата.
Диагностика аспирации желудочного содержимого затруднена из-за возможности его посмертного затекания в дыхательные пути. На прижиз-ненность попадания содержимого желудка в дыхательные пути указывают его глубокое проникновение в дыхательные пути (до бронхиол), наличие участков острой эмфиземы и реакция слизистой оболочки (полнокровие, отек и кровоизлияния).
При оперативном извлечении инородного тела спустя значительное время после аспирации может обнаруживаться пневмония, которая зачастую и становится причиной смерти.
У взрослых, погибших от аспирации пищи, могут выявляться признаки острой алкогольной или наркотической интоксикации, а также заболеваний нервной системы и органов дыхания, способствовавших нарушению рефлексов.
При аспирации рвотных масс обнаруживаются следы рвоты, при аспирации сыпучих тел - частицы этих тел в полостях рта и носа, в складках и отверстиях тела, на одежде. Сыпучие тела обнаруживаются также в полости рта, пищеводе, желудке. При смерти от аспирации рвотных масс необходимо выявить причину рвоты - отравление, заболевание или травма рефлексогенных зон (шеи, эпигастрия).
При закрытии отверстий рта и носа может не наблюдаться никаких специфических черт этого вида механической асфиксии, особенно если произошло убийство и жертва не оказывала сопротивления. В противном случае возможны следы борьбы с соответствующими повреждениями. В окружности рта и носа нередко имеются ссадины и кровоподтеки, остающиеся от воздействия пальцев и ногтей. Такие же повреждения могут быть на внутренней поверхности слизистой оболочки губ в результате их прижатия к зубам. Нередки переломы зубов. Если для закрытия дыхательных отверстий использовался мягкий предмет (подушка, платок), то в полости рта и носа обычно находят его частицы - нитки, пух и т. д.
При закрытии отверстий носа и рта тщательно исследуют и описывают ссадины и кровоподтеки вокруг. Осматривают слизистые оболочки внутренних поверхностей губ. Обнаруженные у входа в дыхательные пути и в их просвете нити, пушинки, мелкие перья внимательно изучают и описывают.
Микроскопические признаки механической асфиксии от закрытия дыхательных путей инородными телами: полнокровие, отек и кровоизлияния в зоне контакта инородного тела со слизистой оболочкой; ателектазы при закрытии просвета одного из бронхов; острая эмфизема; полнокровие; бронхоспазм с десквамацией мерцательного эпителия; наличие инородных тел в просвете бронхов (хлопчатобумажные волокна при закрытии отверстий рта и носа тканями, кровь, пищевые массы при аспирации).
В случаях аспирации возникают морфологические изменения, характерные для острого повреждения легких. Выявляются инфильтрация межальвеолярных перегородок нейтрофильными лейкоцитами, развитие интерстициального и альвеолярного отека, расстройство кровообращения (кровоизлияния, полнокровие), повреждение эпителия бронхов, которые регистрируются уже через 1 ч после аспирации. Морфологические изменения легких наиболее выражены при аспирации желудочного содержимого.
Кровь является менее агрессивной средой (имеет pH ближе к нейтральному), поэтому ее аспирация приводит к развитию острого повреждения легких, если она была массивной и продолжительной. Кроме того, кровь, являясь хорошей средой для присоединения микробной инфекции, способствует развитию пневмоний при ее длительном нахождении в просвете дыхательных путей.
СУБМОДУЛЬ
КОМПРЕССИОННАЯ АСФИКСИЯ
Общая характеристика
При сдавлении груди и живота развитие механической асфиксии связано с невозможностью или значительным ограничением дыхательных движений грудной клетки и передней брюшной стенки. Наиболее часто этот вид механической асфиксии наблюдается при гибели людей под завалами в результате стихийных бедствий и военных конфликтов, но возможна также при автотравме или в толпе при панической давке, т. е. в результате несчастного случая. При обвалах, взрывах и землетрясениях торакоабдоминальная компрессия обыкновенно сочетается с аспирацией сыпучих тел, что утяжеляет асфиксию.
Убийство путем сдавления грудной клетки, как правило, касается только грудных детей.
Тяжесть асфиксии и быстрота наступления смерти зависят от тяжести сдавливающих грудь и живот предметов, площади давления и его направления. При сдавлении тела в переднезаднем направлении смерть наступает скорее, чем при сдавлении в боковом направлении. Сдавление верхних отделов живота переносится особенно тяжело, поскольку в этом случае создается препятствие не только для движений диафрагмы, но и для сердечной деятельности.
Причиной смерти при торакоабдоминальной компрессии могут быть и асфиксия, и гемодинамический удар - внезапный обратный ток крови по верхней полой вене. Возможно также сочетание нескольких причин: асфиксии, травматического шока, острой кровопотери и синдрома длительного сдавления.
При данном виде механической асфиксии наблюдаются признаки компрессии груди и живота в виде кровоподтеков, в том числе по ходу складок одежды, ссадин, серозно-геморрагических пузырей и т. п., а также отпечатки сдавливающих тяжелых предметов и одежды в виде характерных повреждений кожи живота и груди.
Кроме того, при обвалах и автотравмах возникают различные механические повреждения. Травмы происходят также во время давки, если человек падает и оказывается под ногами других от ссадин и кровоподтеков до переломов костей и разрывов внутренних органов.
Посмертная экспертная оценка
При наружном осмотре трупа выявляются резкая отечность и интенсивный цианоз лица в сочетании с множественными точечными кровоизлияниями в кожу, слизистые оболочки, мягкие ткани головы, шеи, верхней половины груди и верхних конечностей (экхимотическая маска). Возможны также кровотечения из носа и ушей. Образование экхимоти-ческой маски связано с резким нарушением венозного оттока от верхней половины тела. При повышении давления в венах полнокровие и разрывы с кровоизлияниями преобладают в сосудах системы верхней полой вены, лишенных клапанов.
При внутреннем исследовании помимо ярко выраженных общеас-фиксических признаков наблюдается карминовый отек легких, связанный с нарушением оттока крови из легких при достаточно высокой степени оксигенации крови в них за счет остаточного дыхания. Карминовый отек легких включает полнокровие, отек, кровоизлияния под плевру и ярко-красный цвет легочной ткани. Он может быть и очаговым - на фоне неизмененной ткани участки различных величины и формы, окрашенные в ярко-красный цвет, а также ало-красные точечные кровоизлияния. Легочные вены при этом переполнены кровью. Верхушки и края легких остаются бледно-розовыми, эмфизе-матозно вздуты. Иногда развивается буллезная эмфизема легких. Карминовый отек легких встречается при медленном развитии асфиксии, когда длительно сохраняется поверхностное дыхание и успевает развиться отек.
При исследовании трупов грудных детей при этом виде асфиксии чаще не находят никаких объективных признаков, на основании которых можно было бы говорить об убийстве.
Микроскопические признаки механической асфиксии от торакоаб-доминальной компрессии: субдермальные и субплевральные серозно-геморрагические субэпителиальные пузыри; полнокровие, иррегулярная острая эмфизема (иногда буллезная) и бронхоспазм в ткани легких; при отсроченной смерти - позиционные некрозы торакоабдоминальных мышц с развитием картины ДВС-синдрома (миоглобинурийный нефроз, тромбы сосудов легких и т. д.); микроскопические подтверждения экхи-мотической маски.
СУБМОДУЛЬ
АСФИКСИЯ ОТ НЕДОСТАТКА КИСЛОРОДА В ВОЗДУХЕ
Общая характеристика
Асфиксия от недостатка кислорода в воздухе чаще всего наблюдается при пребывании человека в замкнутом пространстве вследствие постепенного расходования кислорода и увеличения содержания углекислого газа в воздухе. Такой вид механической асфиксии возможен при обвалах, в земляных ямах, отсеках затонувших кораблей, герметически закрывающихся помещениях танкеров, в кабинах самолетов, реже - в результате несчастного случая в холодильниках, сундуках и т.п. Нередко подобная смерть постигает детей, проникших туда из шалости и не сумевших выбраться. Взрослые люди погибают при незнании правил безопасности или их нарушении, а также при попытке оказать помощь пострадавшим. Казуистически редко встречаются случаи убийства таким способом.
Особой разновидностью данного вида механической асфиксии является задушение в пластиковом мешке, чаще это самоубийство, весьма редко - несчастный случай. Именно такой способ самоубийства рекомендуют многие апологеты эвтаназии.
Морфологическая особенность данного вида механической асфиксии - слабая выраженность даже так называемых общеасфиксических признаков при практически полном отсутствии видовых отличий. Предполагают, что смерть в таких случаях наступает еще до истинной гипок-семии из-за прекращения работы сердца с участием нейрохимических механизмов.
Однако асфиксия возможна и в неполнозамкнутых помещениях при наличии условий, приводящих к дефициту кислорода (брожение, гниение, работа механизмов, накопление других газов). В этих случаях возможно сочетание асфиксии от недостатка кислорода с отравлением ядовитыми газами, например углекислым газом. Такая смерть возможна в помещениях, где хранится вино, в овощехранилищах и силосных ямах, в любых колодцах, тоннелях и цистернах. В винодельческом производстве возможны только избыток углекислого газа и дефицит кислорода вследствие брожения. В овоще- и зернохранилищах, силосных и выгребных ямах может происходить гниение с выделением токсичных продуктов, роль которых в танатогенезе обычно невелика. Наиболее опасны промышленные емкости (цистерны и др.), где возможно отравление парами бензина и иных перевозимых технических жидкостей, а также его сочетание с асфиксией.
Смерть от асфиксии в винных погребах и емкостях для выжимок винограда наблюдается обычно при домашнем производстве вина и крайне редко встречается на государственных предприятиях. Поэтому данный вид смерти более характерен для мужчин, проживающих в сельской местности, и чаще встречается в летне-осенний период - время подготовки емкостей и изготовления вина. В отдельных случаях асфиксия от недостатка кислорода может сочетаться с утоплением в вине или аспирацией жидкой массой винных дрожжей при падении в нее.
Углекислый газ, будучи тяжелее кислорода и образуясь в больших количествах при брожении, быстро вытесняет кислород воздуха, вызывая асфиксию, однако он обладает и токсическими свойствами. То же относится к бензину, но он может вызвать и отравление. Поэтому в атмосфере, насыщенной парами бензина или углекислым газом, смерть может наступить от интоксикации этими веществами, острой кислородной недостаточности или их сочетания.
При недостатке кислорода в воздухе пострадавший быстро теряет сознание и не способен самостоятельно выбраться из замкнутого помещения, однако смерть может наступить не сразу. В частности, при низкой температуре атмосферного воздуха обмен веществ замедляется, что приводит к затяжному течению асфиксии. При своевременном извлечении на свежий воздух состояние пострадавших быстро улучшается, чего не бывает при отравлениях.
Посмертная экспертная оценка
Выявляемые на вскрытии признаки смерти от механической асфиксии, связанной с нахождением в закрытых помещениях, сводятся к картине быстро наступившей смерти. Поэтому при диагностике этой формы механической асфиксии основную роль играет прицельное изучение обстоятельств происшествия. Большую ценность представляет анализ воздуха помещения, в котором произошла смерть, но пробы его нередко берут уже после извлечения пострадавшего и соответственно аэрации помещения. В такой ситуации имеет смысл повторить исследование через несколько часов и оценить динамику изменения газовой среды. Исследование состава воздуха необходимо для дифференциальной диагностики с отравлением углекислым газом, парами бензина и т. д. Целесообразно также судебно-химическое исследование крови, позволяющее выявить восстановленный, лишенный кислорода гемоглобин и провести дифференциальную диагностику с отравлением монооксидом углерода и другими ядовитыми газами.
В некоторых случаях обнаруживают признаки заболевания, которое могло способствовать быстрому (до оказания помощи) смертельному
исходу. Как правило, это патология сердечно-сосудистой системы. В таких случаях отек, полнокровие и кровоизлияния в различные ткани более выражены, чем при обычной асфиксии. Несчастные случаи нередко происходят в состоянии алкогольного опьянения; его признаки обнаруживаются при исследовании трупа.
При попытках выбраться из замкнутого пространства у пострадавших могут образовываться ссадины и кровоподтеки, главным образом на руках.
Помимо вопроса о причине смерти, следственные органы обычно интересуются продолжительностью нахождения человека в замкнутом пространстве. Если известен объем помещения, то математические расчеты на основании данных о физиологии дыхания позволяют определить время наступления смерти. Кроме того, при длительном пребывании в замкнутом пространстве развивается отек легких, в то время как при быстрой смерти он не успевает возникнуть.
СУБМОДУЛЬ УТОПЛЕНИЕ
Общая характеристика и классификация
Утопление - один из видов механической асфиксии, смерть при которой наступает вследствие закрытия дыхательных путей жидкостями, чаще всего водой.
Для утопления не обязательно полное погружение тела, достаточно погружения в воду лишь головы или только лица с закрытием дыхательных отверстий, что часто бывает у лиц, находящихся в состоянии сильного алкогольного опьянения, во время эпилептического припадка и т. д.
Смерть при утоплении наступает от прекращения поступления воздуха в дыхательные пути вследствие закрытия их жидкостью. Однако утопление, в отличие от других видов механической асфиксии, имеет ряд особенностей.
При погружении тела в воду происходит рефлекторная задержка дыхания различной продолжительности. В связи с нарастающим недостатком кислорода в организме появляются непроизвольные дыхательные движения. В стадии инспираторной одышки вода начинает активно поступать в дыхательные пути, раздражает слизистую оболочку трахеи и крупных бронхов, вызывая кашлевые движения. Выделяющаяся при этом слизь перемешивается с водой и воздухом, образуя пенистую массу, заполняющую просвет дыхательных путей. В стадии инспираторной и экспира-
торной одышки человек обычно пытается всплыть на поверхность водоема. Нарастающее при этом кислородное голодание приводит к потере сознания.
В стадии относительного покоя, когда дыхательные движения временно приостанавливаются, тело человека погружается на глубину. В стадии терминальных дыхательных движений вода под давлением поступает вглубь дыхательных путей, заполняет мелкие и мельчайшие бронхи и проникает вместе с оставшимся воздухом в альвеолы. Вследствие высокого внутрилегочного давления развивается так называемая острая водяная эмфизема - гипергидроаэрия. Вода, разрывая стенки альвеол, поступает в ткань межальвеолярных перегородок. Через поврежденные стенки капилляров вода попадает в кровеносные сосуды. Кровь, разведенная водой, проникает в левую половину сердца, а затем в большой круг кровообращения. Вслед за терминальной стадией наступает окончательная остановка дьхания.
Весь период утопления в среднем продолжается 5-6 мин. На скорость развития асфиксии при утоплении большое влияние оказывают температура воды, гидростатическое давление, эмоциональные факторы и др. В холодной воде наступление смерти от утопления ускоряется из-за быстрого воздействия на рефлекторные зоны.
Процессы умирания при утоплении протекают неоднотипно, поэтому результаты вскрытия трупов не всегда имеют одинаковую морфологическую картину.
Различают два основных механизма утопления: истинное (аспираци-онное) и асфиктическое (спастическое).
При аспирационном типе утопления наблюдается заполнение дыхательных путей и легочных альвеол водой, она проникает в кровь, вызывая гемодилюцию, гемолиз и нарушение водно-солевого баланса, приводящее к фибрилляции сердца.
Спастический тип утопления характеризуется признаками смерти от острого кислородного голодания, обусловленного закрытием дыхательных отверстий водой с развитием стойкого спазма гортани от раздражения ее рецепторов жидкостью. Вследствие возникновения ложнореспиратор-ных дыхательных движений при закрытой голосовой щели развиваются явления острой гипераэрии легочной ткани с повреждением ее структурных элементов.
В некоторых случаях утопления прекращение сердечной деятельности и остановка дыхания происходят практически одновременно, без предшествующего процесса умирания, характерного для утопления. При этом не наблюдается признаков утопления и отсутствуют изменения крови,
возникающие при этом виде механической асфиксии, т. е. смерть наступает рефлекторно при внезапном попадании человека в экстремальные условия. В возникновении этого вида смерти могут иметь значение патологические изменения в сердце и легких, специфическая аллергическая реакция на водную среду.
Посмертная экспертная оценка
1. Признаки, выявляемые при наружном исследовании трупа.
Стойкая мелкопузырчатая пена вокруг отверстий носа и рта (признак Крушевского) (цв. вклейка, рис. 69). Пена имеет вид комков, напоминающих вату («шапочка пены») и является одним из наиболее ценных диагностических признаков утопления. Вначале пена белоснежная, затем принимает розоватый оттенок из-за примеси сукровичной жидкости. Пена образуется в процессе утопления вследствие смещения слизи с водой и воздухом. Она состоит из каркаса в виде слизи, отслоенных эпителиальных клеток и собственно пены, охватывающей каркас. При подсыхании пены следы ее остаются вокруг отверстий носа и рта. Если пены на трупе, извлеченном из воды, нет, то рекомендуется произвести надавливание на грудную клетку, после чего она может появиться. Обычно пена исчезает через 2-3 дня, а из отверстий носа и рта трупа выделяется только сукровичная жидкость в результате развития процессов имбибиции и гемолиза.
Увеличение окружности грудной клетки, сглаживание над- и подключичных ямок и рельефов ключиц происходит вследствие увеличения объема легких при развитии гипергидроаэрии.
Трупные пятна темно-синего или сине-багрового цвета с фиолетовым оттенком, а также бледные или сине-багровые с розоватым или красноватым оттенком. Окраска и выраженность трупных пятен могут изменяться в зависимости от типа утопления. Так, при истинном типе утопления трупные пятна более бледные, сине-багрового цвета с розоватым или красноватым оттенком, а при асфиктическом типе - обильные, темно-синей или темно-фиолетовой окраски. Вследствие разрыхления эпидермиса кислород проникает в кровь поверхностных сосудов кожи, что приводит к образованию оксигемоглобина (из редуцированного гемоглобина), поэтому трупные пятна быстро принимают розоватую окраску.
При частичном погружении трупа в воду на уровне пограничной линии наблюдается ярко-красная полоса с синеватым оттенком, постепенно переходящая на верхние и нижние участки трупных пятен. Иногда при утоплении трупные пятна равномерно проявляются по всей поверхности трупа (а не только в нижележащих отделах как обычно) вследствие перемещения (переворачивания) трупов течением воды.
Кожа лица, шеи, верхней части груди бледно-синей или темно-синей окраски с розоватым оттенком. Окраска кожи лица, шеи и верхней части груди также изменяется в зависимости от типа утопления. При истинном типе кожа названных областей бледно-синей или розовато-синей окраски, при асфиктическом - синего или темно-синего цвета.
Отек и набухание складок конъюнктивы, мягких тканей лица. Можно обнаружить кровоизлияния в конъюнктиве и склере, а также выявить студневидно набухшие складки конъюнктивы вследствие их отека. Иногда отмечается одутловатость лица.
Следы дефекации встречаются редко.
Отдельные наружные признаки. Характер и цвет трупных пятен, окраска кожи лица, шеи, верхней части груди, кровоизлияния в конъюнктиву и склеру, одутловатость лица и следы дефекации не являются признаками, характерными только для утопления. Они встречаются и при других видах механической асфиксии. Значительную группу составляют признаки, подчас ошибочно относимые к признакам смерти от утопления, а на самом деле они характеризуют лишь своеобразные изменения трупа, связанные с пребыванием и воздействием на него воды. Поэтому необходимо четко отличать признаки, которые указывают на смерть от утопления, от признаков, характерных для пребывания трупа (независимо от причины смерти) в воде.
При нахождении трупа в воде происходят своеобразные изменения кожных покровов, носящие название мацерации (размягчения). Под воздействием воды кожа разрыхляется, сморщивается, приобретает белый цвет (так называемая рука прачки). Позднее верхние слои эпидермиса, еще более набухшие, отделяются в виде пластов. На кистях кожа вместе с ногтями отделяется в виде перчаток («перчатки смерти»). То же самое может происходить с кожей стоп.
Вследствие разрыхления кожи начинается выпадение волос. При этом в отличие от прижизненного облысения на коже головы трупа хорошо определяются лунки от выпавших волос.
Так как температура воды чаще ниже температуры тела, то труп очень быстро охлаждается, а кожные покровы вследствие спазма поверхностных сосудов (от воздействия холодной воды) становятся бледными.
Кожа, особенно в области бедер и плеч, может иметь вид «гусиной», что зависит от сокращения мышц, поднимающих волосы. Соски и мошонка бывают сморщенными. Эти признаки объясняются развитием трупного окоченения. Возможно, что имеет значение также действие холодной воды.
Одновременно с мацерацией идут и процессы гниения. Вследствие образования гнилостных газов удельный вес трупа уменьшается, и он всплывает на поверхность воды.
При нахождении трупа в воде, в которой имеются примеси различных технических жидкостей (нефть, мазут, бензин), отмечается опачкивание одежды и кожи трупа указанными жидкостями.
При более длительном пребывании трупа в воде (торфяные болота, реки и т. д.) развиваются такие трупные явлениях, как жировоск и торфяное дубление, которые могут быть полезны при решении вопроса о сроках (ориентировочно) пребывания трупа в воде.
2. Признаки, выявляемые при внутреннем исследовании (вскрытии) трупа.
Ряд морфологических признаков в зависимости от типа утопления имеют некоторые отличительные особенности.
Наличие в просвете трахеи и бронхов розоватой стойкой мелкопузырчатой пены. В просвете трахеи и бронхов обнаруживается мелкопузырчатая стойкая пена, которая при истинном типе утопления имеет розоватый цвет, иногда с примесью крови и воды. При асфиктическом типе пена представляется белой.
«Влажное вздутие легких» (гипергидрия) с отпечатками ребер. При вскрытии грудной полости обращают внимание резко увеличенные в объеме легкие. Они полностью заполняют плевральные полости. Передние их отделы прикрывают сердечную сорочку. Края их закруглены, поверхность имеет пестрый «мраморный» вид: светло-серые участки чередуются со светло-розовыми. На поверхностях легких могут быть видны полосо-видные отпечатки ребер.
Легкие не всегда выглядят одинаково. При асфиктическом типе утопления обнаруживается так называемое сухое вздутие легких (гипераэрия) - такое состояние легких, когда они резко вздуты, но на разрезе суховаты или же с поверхностей стекает небольшое количество жидкости. Гипераэрия зависит от проникновения в ткань легких воздуха под напором жидкости. Это сопровождается растяжением и разрывом альвеолярных стенок и эластических волоков, нередко расширением просветов мелких бронхов и в ряде случаев поступлением воздуха в интерстициальную ткань.
Встречается незначительное количество очагов отека ткани легких. Поверхность легких неровная, пестрая, ткань на ощупь губчатая. В ней преобладают мелкие ограниченные кровоизлияния. Масса легких не увеличена по сравнению с нормой. При истинном типе утопления имеет место «влажное вздутие легких» (гипергидрия) - такое состояние легких
утопленника, когда с поверхности разрезов в большом количестве стекает водянистая жидкость, легкие при этом тяжелее обычного. Отмечаются средняя степень вздутия альвеол, наличие большого количества отека и крупных разлитых кровоизлияний. Поверхность легких более гладкая, ткань менее пестрая, на ощупь тестоватой консистенции. Масса легких превышает нормальную на 400-800 г. Гипергидрия легких встречается реже гипераэрии; считают, что она бывает тогда, когда человек попадает под воду после глубокого выдоха.
В зависимости от состояния очагов вздутия и отека выделяют третью форму острого вздутия легких - промежуточную, которая также характеризуется увеличением объема легких. При прощупывании местами ощущается крепитация, местами консистенция легких тестоватая. Очаги вздутия и отека чередуются более равномерно. Масса легких увеличена незначительно - на 200-400 г.
При микроскопическом исследовании в легких при утоплении выявляются очаги острого вздутия и отека. Острое вздутие характеризуется резким расширением просвета альвеол, истончением и разрывами межаль-веолярних перегородок. Очаги отека определяют по наличию в просвете альвеол и мелких бронхов однородной бледно-розовой массы, иногда с примесью некоторого количества эритроцитов.
Отмечается также неравномерное кровенаполнение сосудов легких. Соответственно воздушным участкам капилляры межальвеолярных перегородок выглядят спавшимися, ткань представляется анемичной, а в очагах отека, наоборот, капилляры расширены, полнокровны. Микроскопическая картина легочной ткани при утоплении дополняется наличием очагов ателектаза и присутствием в интерстициальной ткани кровоизлияний; последние бывают ограниченными и разлитыми. Кроме того, в мелких бронхах и альвеолах могут быть обнаружены элементы планктона и минеральные частицы, частицы растительной клетчатки и пр.
Наличие под висцеральной плеврой кровоизлияний (пятна Рассказова- Лукомского-Пальтауфа). При утоплении они представляют собой большие расплывчатые кровоизлияния в виде пятен или полос под плеврой легких, имеющих бледно-розовый, бледно-красный цвет. Бледность и расплывчатость контуров этих кровоизлияний связаны с гемолизиру-ющим и размывающим действием воды.
Наличие жидкости в желудке и в начальном отделе тонкой кишки (признак Фегерлунда). При асфиктическом типе жидкости много, при истинном мало. Имеет определенное диагностическое значение наличие примеси к желудочному содержимому в виде ила, песка, водорослей и т. п. При прижизненном заглатывании в желудке может быть обнаружено до 500 мл жидкости.
Жидкость в пазухе клиновидной кости (признак Свешникова). В пазухе клиновидной кости обнаруживается жидкость (5 мл и более), в которой произошло утопление. При возникновении ларингоспазма (асфиктичес-кий тип утопления) снижается давление в полости носоглотки. Это приводит к поступлению среды утопления (воды) в пазуху основной кости через грушевидные щели.
Вишнево-красный цвет крови в левой половине сердца вследствие разведения водой.
Кровоизлияния в мышцах шеи, груди и спины возникают в результате сильного напряжения мышц утопающего при попытках спастись.
Отек печени, ложа и стенки желчного пузыря и гепатодуоденальной складки. При микроскопическом исследовании отек печени выражается расширением перикапиллярных пространств и наличием в них белковых масс. Отек может быть неравномерным. В тех местах, где он значителен, внутридольковые капилляры и центральные вены бывают полнокровны. В щелях и лимфатических сосудах междольковой соединительной ткани при отеке обнаруживается однородная бледно-розовая масса. Отек желчного пузыря нередко диагностируется макроскопически. В части случаев его находят при микроскопическом исследовании; при этом обнаруживается характерное состояние соединительной ткани стенки пузыря в виде раздвигания, разрыхления коллагеновых волокон, наличия между ними розовой жидкости.
Мутноватость висцеральной плевры.
Воздушная эмболия левого сердца. При развитии гипераэрии легких отмечаются истончение и разрыв межальвеолярных перегородок с последующим проникновением воздуха в легочные вены и левую половину сердца (до 5 мл).
Лимфогемия - «заброс» эритроцитов в грудной лимфатический проток. Развивающийся (при ларингоспазме) венозный застой в системе полых вен приводит к венозной гипертензии, в результате происходит ретроградный «заброс» эритроцитов в просвет грудного лимфатического протока. Количественная оценка лимфогемии производится при микроскопическом исследовании лимфатического протока при помощи счетной камеры.
Разрывы барабанных перепонок и среда утопления в полости среднего уха.
Компрессионный перелом шейного отдела позвоночника нередко наступает после прыжков в воду вниз головой при ударе о поверхность воды или грунт. Поэтому во всех случаях исследования трупов, извлеченных из воды, целесообразно вскрывать позвоночный канал шейного отдела позвоночника.
Некоторые внутренние признаки (пятна Тардье, жидкая кровь в сосудах и сердце, полнокровие внутренних органов, переполнение кровью правого сердца, полнокровие головного мозга и оболочек, малокровие селезенки, опорожненный мочевой пузырь и др.) являются по сути своей общеасфиктическими, но могут обнаруживаться и при утоплении.
При микроскопическом исследовании в коре головного мозга почти повсеместно отмечается резкое расстройство кровообращения. Капилляры и вены расширены, содержат кровь. Околососудистые пространства расширены; они или пустые, или содержат однородную бледно-розовую массу. Небольшие кровоизлияния можно встретить и на отдалении от сосудов. Сосуды мягких мозговых оболочек полнокровны. В сердце изменения заключаются в расстройстве кровообращения с преобладанием выраженного спазма сосудов стромы. В сосудах эпикарда кровь находится в небольшом количестве. Иногда встречаются кровоизлияния, они бывают мелкими, периваскулярными или занимают все поле зрения.
В почках, в корковом слое обнаруживается небольшое полнокровие очагового характера, в мозговом слое оно выражено резко, местами имеет характер паретического. На границе коркового и мозгового слоев сосуды резко полнокровны и контрастно разделяют слои. При утоплении в холодной воде, при явлениях так называемого холодового шока, изменения в почках сходны с наблюдаемыми при травматическом шоке. Капсула селезенки разрыхлена, ткань малокровна, венозные синусы настолько обеднены эритроцитами, что слабо заметны и красная пульпа кажется состоящей только из клеток белой крови. Центральные артерии, как правило, крови не содержат. Такие признаки, как жидкость в брюшной (признак Моро) и плевральных полостях, наличие в верхних дыхательных путях ила, песка, водорослей, набухание и мацерация слизистой гортани в трахеи, скорее свидетельствуют о пребывании трупа в воде, чем о смерти от утопления.
3. Установление обстоятельств, способствующих наступлению смерти от утопления. Смерть в воде.
Утопление - чаще всего результат несчастного случая во врем купания, занятий водным спортом, при случайном падении в воду и т. д. Возможно самоубийство путем утопления, реже утопление встречается как способ убийства.
К утоплению предрасполагают такие состояния, как переутомление, перегревание тела, переполнение пищей желудка, алкогольное опьянение и др. Эти факторы увеличивают нагрузку на сердечно-сосудистую систему и вызывают резкие изменения условий кровообращения в воде. Среди перечисленных факторов, способствующих утоплению, ведущее место занимает алкогольное опьянение. От типичного утопления следует отли-
чать так называемую смерть в воде. В некоторых случаях при этом удается обнаружить болезненные изменения внутренних органов (кровоизлияния в мозг при гипертонической болезни, разрывы аневризм, тампонада сердца, тромбозы и эмболии сосудов, острая сердечно-сосудистая недостаточность - спазм коронарных артерий, инфаркт миокарда), а на вскрытии отсутствуют признаки смерти от утопления.
Однако в подавляющем большинстве при внезапной смерти в воде морфологических изменений, связанных с каким-либо болезненным процессом, при исследовании трупа не обнаруживается. На вскрытии выявляется лишь картина острой (быстрой) смерти.
В подобных случаях смерть может наступить от шока в результате попадания холодной воды и раздражения ею гортанных нервов или попадания тела в холодную воду. Вода низкой температуры вызывает спазм поверхностных и легочных сосудов (кожно-висцеральный рефлекс), что приводит к длительному сокращению дыхательных мышц с острыми нарушениями дыхания и сердечной деятельности. Имеется возможность развития шока вследствие повышенной чувствительности к холоду, что приводит в последующем к развитию аллергических изменений в виде опухания кожи, суставов, раздражений типа крапивницы. В этих случаях отмечается выделение гистаминоподобных веществ, что приводит к гистаминовому шоку.
Причиной смерти в воде может быть эмоциональный фактор (возникновение чувства страха, растерянности при купании в воде). Являясь мощным психическим стрессором, он вызывает глубокие нарушения психомоторных и других функций организма, вплоть до развития эмоционального шока. Смерть может быть обусловлена повреждением барабанных перепонок с последующим раздражением водой среднего уха и развитием рефлекторной остановки сердца по типу так называемого аурикулокардиопульмонального шока.
4. Определение времени пребывания трупа в воде.
Для решения вопроса о длительности пребывания трупа в воде используют степень выраженности мацерации кожных покровов:
■ через 3-6 ч на концах пальцев появляются морщинистость и бледность кожи;
■ через 2 дня бледнеет и сморщивается кожа ладоней и подошв;
■ через 5-8 дней изменения распространяются на тыльные поверхности кистей рук; кожа кистей становится морщинистой, набухшей, беловатой (так называемая «рука прачки»);
■ через 8-15 дней, иногда позже, эпидермис вместе с ногтям легко отделяется от кистей рук в виде так называемой «перчатки смерти», а кисть, лишенная эпидермиса и ногтей, принимает вид «холеной
руки»; через 2 нед волосы легко отделяются и могут быть смыты; степень развития явлений мацерации не зависит от того, попал в воду умерший или же имело место утопление.
Приведенные сроки развития мацерации являются средними. Одежда значительно замедляет этот процесс. В холодное время года мацерация развивается медленнее, летом - быстрее. Время и степень развития мацерации зависят от температуры воды, в которой находился труп, а также от возраста человека. В более теплой воде мацерация развивается быстрее. С возрастом вследствие атрофии сальных желез и уменьшения секреции водонепроницаемых веществ эпидермис утолщается, становится сухим, морщинистым и плохо противостоит воздействию влаги. В молодом возрасте мацерация развивается медленнее. Особенно это касается трупов новорожденных, у которых на сроки развития мацерации оказывает влияние первородная смазка.
Для определения времени пребывания трупов в воде, особенно при температуре воды 2-4 и 8-10 °С, когда макроскопические изменения обнаруживаются через довольно большие промежутки времени, пользуются микроскопией кожи трупов. Первые явления мацерации могут быть выявлены через 5-10 ч пребывания трупа в воде, тогда как макроскопически - только через 12-18 ч.
При микроскопии кожи выявляются набухание рогового слоя с увеличением объема его клеток, затем отторжение роговых пластинок, поверхностные дефекты рогового вещества и узкие трещины в толще рогового слоя. Набухание затем распространяется на другие слои эпидермиса. В клетках зародышевого и шиловидного слоев появляются вакуоли, границы клеток становятся нечеткими, ядра уплощаются. В собственно коже отмечается незначительное набухание коллагеновых волокон.
У трупов, находящихся в воде, довольно быстро развиваются процессы гниения. Они усиливаются при хорошем доступе воздуха и повышенной внешней температуре. Имеют значение также пол, возраст и степень питания. Трупы новорожденных детей разлагаются быстрее, нежели трупы стариков. Также быстрее разлагаются трупы лиц с повышенным питанием.
При более продолжительном пребывании трупа в воде образуется жировоск. На трупе младенца явные признаки жировоска наблюдаются уже через 3-4 нед. На трупе взрослого - к концу месяца, признаки жировоска появляются только в подкожно-жировой клетчатке, а внутренние органы превращаются в жировоск не ранее чем через 3-4 мес. Трупы младенцев полностью переходят в жировоск через 4-5 мес, реже раньше; трупы взрослых - через 8-10 мес, но нередко для этого требуется 1 год и более.
При попадании в торфяные болота и почвы, содержащие гумусовые кислоты, дубильные и вяжущие вещества, возникает своеобразное изменение трупа - так называемое торфяное дубление. Сроки образования торфяного дубления личны, но не менее 2 нед.
5. Решение вопроса о наличии и характере повреждений на трупе. На трупах, извлеченных из воды, нередко обнаруживаются повреждения. Они могут быть различного происхождения: прижизненного, атонального и посмертного. Судебно-медицинскому эксперту необходимо установить механизм возникновения повреждений и их происхождение.
Прижизненные повреждения могут быть получены до попадания в воду, во время попадания, при ударах о воду, а также в самой воде. Эти повреждения бывают различного происхождения. До попадания человека в воду повреждения могут причиняться посторонним лицом, а также собственноручно при попытках самоубийства. Поэтому обнаружение прижизненных повреждений на трупе, извлеченном из воды, не должно рассматриваться обязательно как убийство, как нанесение повреждений посторонней рукой. Подобные повреждения могут причиняться различными орудиями (тупыми, острыми, огнестрельными) и иметь разнообразные морфологические проявления (ссадины, раны, переломы и т. д.). Повреждения, полученные при падении в воду, возникают от ударов о предметы, находящиеся на пути падения тела, поэтому необходимо тщательно осматривать место падения в воду, если оно известно. В ряде случаев повреждения возникают от ударов тела о воду, при этом появляются разнообразные, порой весьма обширные наружные и внутренние повреждения (ушибы, кровоизлияния, переломы костей, разрывы внутренних органов, разрывы барабанных перепонок и др.). При прыжках в воду могут наблюдаться вывихи и переломы шейной части позвоночника и др. Все описанные повреждения имеют характерные признаки, указывающие на то, что они возникли при жизни.
Агональные повреждения могут возникнуть и в период агонии, при судорожных движениях конечностей (ссадины, повреждения концов пальцев, обламывание ногтей), при ударах тела о дно, при сильном течении реки. Кроме того, агональные повреждения возникают при оказании медицинской помощи (обширные осаднения на боковых поверхностях грудной клетки при производстве искусственного дыхания и непрямом массаже сердца). В мышцах груди могут обнаруживаться обширные кровоизлияния и даже переломы ребер. Признаки прижизненности возникновения агональных повреждений выражены очень слабо.
Посмертные повреждения трупа возникают от различных причин: при движении трупа по дну водоема при сильном течении, ударах о различные подводные препятствия, вследствие повреждения тела водяными
животными, рыбами, раками, при грубом извлечении трупа из воды. Трупы утопленников, всплывшие на поверхность, попадают под движущиеся суда и получают иногда обширные повреждения, вплоть до отделения частей тела (например, судами на подводных крыльях). Иногда эти повреждения ошибочно принимаются за прижизненные. Посмертные повреждения характеризуются отсутствием любых признаков воспалительных изменений. При длительном пребывании трупа в воде и развитии гнилостных процессов решение вопроса о прижизненном происхождении представляет большие трудности.
Наличие планктона в дыхательных путях и легких свидетельствует лишь о пребывании трупа в воде, но его проникновение с током крови в костный мозг и внутренние органы доказывает факт утопления. Особую диагностическую ценность имеет диатомовый планктон, который включает одноклеточные водоросли с минеральным (кремниевым) панцирем, сохраняющимся даже при далеко зашедших гнилостных изменениях (рис. 70).
Рис. 70. Виды диатомовых водорослей.
Особое значение имеет сопоставление элементов планктона в тканях и предполагаемой среде утопления, а также обнаружение характерных для данного водоема промышленных примесей, чаще нефтепродуктов, в дыхательных путях и внутренних органах трупа.
Демонстративные для диагностики утопления данные дает измерение вязкости крови в полых венах (при утоплении в пресной воде наблюдается гемодилюция, особенно в левых отделах сердца, в соленой - гемоконцен-трация).