Лечебная физкультура и спортивная медицина: учебник для вузов / Епифанов В.А. - 2007. - 568 с.
|
|
|
|
ГЛАВА 8. ЛЕЧЕБНАЯ ФИЗИЧЕСКАЯ КУЛЬТУРА В АКУШЕРСТВЕ И ГИНЕКОЛОГИИ
8.1. ЛЕЧЕБНАЯ ФИЗИЧЕСКАЯ КУЛЬТУРА В АКУШЕРСТВЕ
8.1.1. Лечебная физкультура при беременности
Положительное влияние физических упражнений на течение беременности, родов и послеродового периода является общепри- знанным фактом. Благодаря использованию физических упражнений можно противодействовать ряду нежелательных осложнений беременности (варикозное расширение вен, плоскостопие, слабость мышц брюшного пресса и тазового дна, болевые синдромы различной локализации и т.д.).
Общими задачами лечебной физкультуры при беременности являются следующие:
• улучшение общего обмена веществ;
• укрепление мышц брюшного пресса, спины, дна таза, нижних конечностей;
• увеличение эластичности мышц промежности, сохранение подвижности тазобедренных и других суставов тела;
• обучение беременной правильному дыханию и произвольному расслаблению мышц;
• улучшение работы сердечно-сосудистой системы, легких, кишечника;
• активизация кровообращения и устранение застойных явлений в малом тазу и нижних конечностях;
• обеспечение достаточного насыщения кислородом артериальной крови матери и плода;
• психомоторная подготовка к родам.
Данные общие задачи дополняются и модифицируются более узкими, связанными с особенностями течения беременности в определенные периоды беременности.
Средства ЛФК. При занятиях с беременными могут использоваться практически все средства ЛФК: физические упражнения (гимнастические, спортивно-прикладные упражнения, игры), аутогенная тренировка и массаж; элементы закаливания с использованием природных факторов (свет, воздух, вода); регламентация режима дня.
Формы ЛФК. УГГ, процедура ЛГ, аэробика (в том числе и дозирован- ная ходьба), физические упражнения в воде, фитбол, самостоятельные занятия беременных.
Отбор беременных для занятий. К занятиям привлекаются все беременные, начиная с первых дней посещения ими женской консультации и взятия их на учет до момента родов, но после обязательной консультации врача для выявления возможных противопоказаний и индивидуализации программы ЛФК. К занятиям также привле- каются беременные с заболеваниями сердечно-сосудистой системы в стадии компенсации.
При нормальном течении беременности предпочтение отдается групповым занятиям, как более эмоциональным. Группа не более 6-8 человек, примерно одного периода беременности и близкого уровня физической подготовленности. Желательно музыкальное сопровождение, негромкое и не задающее определенного темпа. Так как для получения достаточно высокого эффекта от ЛГ нужно не менее 10-15 занятий, то желательно начинать ЛГ не позднее 32-34 недели. При наличие тех или иных осложняющих факторов, не являющихся противопоказанием для занятий ЛФК (хронические соматические заболевания, начальные формы токсикозов, обменные заболевания, боли в спине и нижних конечностях из-за нарушений осанки и т.п.), проводятся индивидуальные занятия.
При выполнении используют разнообразные исходные положения - стоя, сидя, стоя на четвереньках, лежа на спине или на боку.
Противопоказания к назначению ЛФК:
• Состояния, требующие экстренной хирургической или акушерской помощи.
• Состояния, клиника которых в основном определяется воспалительными процессами: острые инфекционные и воспалительные заболевания в любых органах и тканях; длительная субфебрильная температура невыясненной этиологии; ревматизм в активной фазе; острый и подострый тромбофлебит; острые заболевания почек и
мочевого пузыря (нефрит, нефроз, цистит); остаточные явления после перенесенного воспаления в малом тазу.
• Состояния, связанные с текущей или предшествующими беременностями: тяжелые токсикозы беременности (неукротимая рвота, нефропатия, преэклампстическое состояние и эклампсия); кровотечение из половых органов различного происхождения (предлежание плаценты, преждевременная отслойка нормально расположенной плаценты и др.); угрожающее прерывание беременности; повреждение околоплодной оболочки; внематочная беременность; привычные аборты; выраженное многоводие; мертворождения в анамнезе у матерей с резус-отрицательным фактором; расхождение лонного сочленения; схваткообразные боли в животе.
• Состояния, связанные с соматической отягощенностью беременной: острая и прогрессирующая хроническая сердечно-сосудистая недостаточность; декомпенсированные заболевания сердечнососудистой системы, особенно в стадии прогрессирования процесса; аневризма брюшной аорты; активно текущие заболевания печени и почек; резко выраженное опущение внутренних органов с наличием болей при физических усилиях; болезни крови; эпилепсия; угроза отслойки сетчатки.
• Лечебная физкультура не противопоказана, но требуется строгая индивидуализация занятий при следующих состояниях: перенесенные в прошлом операции в области живота и таза, в том числе и акушерско-гинекологические (кесарево сечение, удаление доброкачественных новообразований и т.п.); переношенная беременность; многоплодие и задержка развития плода; эклампсия в анамнезе; болевые синдромы опорно-двигательного аппарата, сопровождающие беременность; синдром блокирования кровообращения в запястье; дисфункция лонного сращения; токсикозы беременности легкой степени выраженности; неврозы беременных; компенсированные пороки сердца; начальные стадии гипертонии, бронхиальной астмы; легкие формы хронических неспецифических заболеваний легких; компенсированные формы туберкулеза легких при отсутствии функциональных нарушений; ожирение; диабет; запоры (атонические или спастические); рефлюкс-эзофагит (изжога); недержание мочи; расширение вен нижних конечностей или геморроидального сплетения.
Лечебная гимнастика
При составлении комплекса процедуры лечебной гимнастики следует принять во внимание как период беременности, в котором находится женщина, так и ее функциональные возможности, характер сопутствующих нарушений. Как правило, в комплекс ЛГ при беременности включают общеукрепляющие динамические упражнения для рук, туловища, ног, улучшающие обмен веществ, а также дыхательные упражнения и специальные для укрепления брюшного пресса, длинных мышц спины и мышечно-связочного аппарата нижних конечностей, повышения эластичности мышц промежности. Обязательно используются и специальные упражнения на расслабление.
Первый триместр (с 1 по 16 неделю). Наибольшие изменения в данном периоде происходят в матке. Связь матки с плодным яйцом в этом периоде очень непрочная, отмечается ее повышенная возбудимость, и она особенно чувствительна к любому физическому напряжению. Поэтому беременность может легко прерваться из-за переутомления в ходе тяжелой физической работы, сотрясений тела при падениях и прыжках, упражнениях, резко повышающих внутрибрюшное давление (в том числе при дефекации). Это требует осторожности и индивидуализации при занятиях ЛГ. Особенно не рекомендуются интенсивные физические упражнения в дни, на которые должны были бы приходиться три первых менструальных цикла.
В первом триместре с помощью ЛГ решаются следующие задачи:
• активизация сердечно-сосудистой и дыхательной систем для улучшения общего обмена веществ и их адаптационных возможностей;
• улучшение психоэмоционального состояния беременной;
• улучшение кровообращения в малом тазу и нижних конечностях для профилактики венозного застоя;
• укрепление мышц спины, брюшного пресса и нижних конечностей для профилактики болевых синдромов ОДА;
• обучение навыкам волевого напряжения и расслабления мышц и правильного дыхания;
• сохранение и развитие подвижности позвоночника и других суставов.
Особенности организма беременной, характерные для первого триместра, требуют разработки индивидуальных комплексов упраж- нений. В него включаются динамические упражнения для тренировки мышц рук, ног, мышечного корсета, упражнения на расслабление.
Упражнения должны быть простыми и охватывать большие группы мышц. Движения выполняются в полном объеме. Занятия лечебной гимнастикой в этот период предусматривают также обучение навыкам брюшного и грудного дыхания.
При выполнении упражнений используют все основные исходные положения. Процедуры ЛГ проводят в умеренном, спокойном темпе, избегая излишнего возбуждения нервной системы. Дыхание должно быть спокойным и ритмичным.
Координационная легкость выполняемых упражнений, их невысокая интенсивность, постепенно адаптируя сердечно-сосудистую и дыхательную системы к физическим нагрузкам, позволяют рекомендовать их всем беременным независимо от общего состояния.
Второй триместр (с 17 по 32 неделю). Возросшая активность плаценты в организме беременной обеспечивает гормональное равновесие, которое проявляется уменьшением вегетативных нарушений, возрастанием психической устойчивости. Повышается толерантность к физическим нагрузкам. В связи с хорошей фиксацией плода (образовалась плацента) и снижением повышенной сократимости мышцы матки уменьшается вероятность выкидыша.
В данном периоде беременности возникают существенные изменения и в опорно-двигательном аппарате, создающие благоприятные условия для родов. Размягчаются связки лонного и крестцово-под- вздошных сочленений, межпозвоночные хрящи поясничного отдела позвоночника. Однако вследствие разрыхления связок таза снижается их способность удерживать нормальную осанку тела. Эту роль связок берут на себя мышцы, что приводит к их постоянному напряжению и быстрой утомляемости.
Наблюдаются изменения в статике тела беременной. Вес тела увеличивается, а центр тяжести перемещается вперед, что компенсируется отклонением назад верхней части туловища. Это увеличивает поясничный лордоз позвоночника и угол наклона таза. При этом мышцы спины и живота, находясь в постоянно увеличивающемся статическом напряжении, несут большую нагрузку. Беременная, не выполняющая соответствующих упражнений и не корректирующая свою осанку, может ощущать боли в крестце и спине. Неправильно подобранная обувь еще более ухудшает осанку и усиливает болевой синдром.
Дно матки в конце 2 триместра находится между пупком и мечевидным отростком грудины. Сдавление сосудов малого таза затрудняет отток крови и лимфы из нижней половины тела, что сопровождается
застойными явлениями в ногах. Появляются пастозность нижних конечностей, их отеки, начинается расширение вен. Это ограничивает применение исходного положения стоя при проведении ЛГ. Ограниченная подвижность диафрагмы затрудняет дыхание. Однако некоторое его учащение компенсирует кислородный дефицит.
Увеличивается объем брюшной полости, расширяется нижняя часть грудной клетки. Центр тяжести значительно перемещается вперед. В результате еще более увеличивается напряжение мышц спины и нижних конечностей, появляется боль в пояснице, спазм мышц голеней. Последнему способствует и пониженное содержание кальция в крови у беременных. Разрыхляющее действие гормонов на связочный аппарат, повышение массы тела приводят к развитию плоскостопия, усиливающего болевые синдромы ОДА. Двигательные функции, в том числе и ходьба, затруднены. Отсюда и повышенная утомляемость.
Во 2 триместре решаются следующие задачи:
• улучшение адаптации сердечно-сосудистой и дыхательной систем к физическим нагрузкам;
• улучшение кровообращения в малом тазу и нижних конечностях;
• активизация мышц дна таза, бедер, ягодиц и голени;
• укрепление мышц спины и брюшного пресса, которые несут повышенную нагрузку из-за смещения центра тяжести, а также мышц стопы в связи с возможным ее уплощением;
• повышение эластичности мышц тазового дна и приводящих мышц бедра;
• совершенствование способности к волевому напряжению и расслаблению мышц живота в сочетании с грудным дыханием;
• сохранение и развитие подвижности позвоночника и тазовых сочленений, тазобедренных суставов.
Процедуры проводят в обычном умеренном темпе. Назначают простые общеразвивающие упражнения для всех мышечных групп. Упражнения на расслабление и растяжение назначают в большем количестве, чем в первом периоде. Движения для нижних конечностей выполняют при возможно большей амплитуде в форме статических растяжек, увеличивающих подвижность тазобедренных суставов и крестцово-подвздошных сочленений таза и улучшающих отток крови из нижних конечностей. Назначают упражнения для расслабления, дыхательные упражнения.
В период максимальной нагрузки на сердце (28-32 недели) уменьшают общую физическую нагрузку за счет сокращения повторения
упражнений и введения большего количества дыхательных упражнений, улучшающих волевое расслабление мышц. Длительность занятий ЛФК несколько уменьшается до 30 мин в основном за счет основной части процедуры ЛГ.
В заключительном разделе занятий ЛГ при постепенном снижении нагрузки используются ходьба, дыхательные динамические упражнения, упражнения на расслабление.
Не рекомендуются упражнения со статической нагрузкой и задержкой дыхания, с резким растяжением мышц (растяжки в упражнениях баллистического типа).
Третий триместр (с 33 по 40 неделю). В этом периоде происходит значительное увеличение размера матки, дно которой к концу 35-36 недели достигает мечевидного отростка. В силу этого подвижность диафрагмы еще более существенно ограничена, и сердце занимает горизонтальное положение. Смещение желудка и кишечника способствует появлению рефлюкс-эзофагита, изжоги, запоров. Сдавление больших сосудов сопровождается застойными явлениями в тазу и дальнейшим расширением венозных сосудов нижних конечностей, прямой кишки и наружных половых органов женщины.
Центр тяжести еще больше смещается вперед, увеличивая наклон таза, сопровождающийся усилением лордоза и нарастанием болевого синдрома в мышцах спины и икроножных мышц. Появляются ограничения в движении тазобедренного сустава. Это приводит к типичным изменениям в походке у беременных. Она становится нестабильной, длина шага укорочена. Гормональный фон вновь вызывает повышение тонуса и сократимости мышц матки, сопровождающиеся отдельными схватками, что требует внимания со стороны инструктора при проведении занятий.
После 36-й недели дно матки начинает опускаться до уровня реберных дуг, что несколько облегчает дыхание и работу сердца. Однако отток крови из полости живота и нижних конечностей затруднен, что поддерживает там застойные явления. Давление на кишечник и мочевой пузырь объясняет частые запоры и дизурические явления в этот период. Из-за гормональных влияний ослабляются лонное и крестцово-подвздошные сочленения, костное кольцо таза теряет свою устойчивость, делая еще более неустойчивой походку беременной. Следствием этого является также появление болевых синдромов данной локализации. Незначительные физические нагрузки приводят к быстрому утомлению.
В третьем триместре решаются следующие задачи:
• увеличение эластичности, растяжимости мышц промежности;
• поддержание тонуса мышц спины и живота;
• увеличение подвижности крестцово-подвздошных сочленений, тазобедренного сустава, позвоночника;
• активизация деятельности кишечника;
• уменьшение застойных явлений в нижней половине тела;
• повышение координации расслабления-напряжения мышц, участвующих в потугах, в сочетании с дыханием; активизация системы кровообращения.
Вышеизложенные изменения в организме, характерные для данного периода, требуют изменений в характере упражнений. Так как это наиболее тяжелый период беременности, то объем и интенсивность физической нагрузки уменьшают. Процедуры проводят
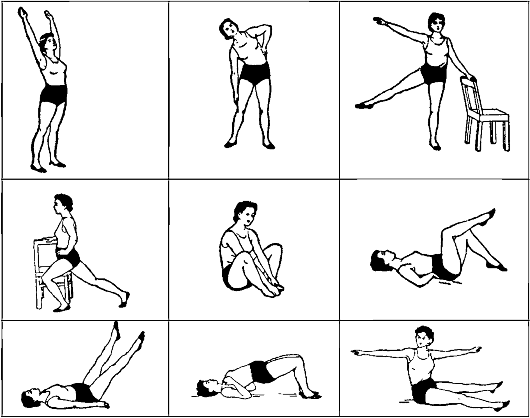
Рис. 8.1. Примерные упражнения, применяемые в третьем триместре
в медленном темпе из положения лежа на боку или сидя. Используются легкие и простые общеразвивающие упражнения, позво- ляющие поддерживать навык правильного дыхания и насколько возможно тонус брюшного пресса и мышц спины. Увеличивается число упражнений на растяжение мышц промежности и приводящих мышц ног. Продолжают упражнения, увеличивающие объем движения позвоночника и тазобедренных суставов. Рекомендуется тренировать расслабление, а также корректировать ходьбу. Рекомендуются пешеходные прогулки.
В дальнейшем на фоне сниженной общей физической нагрузки большее внимание начинают уделять развитию и закреплению навыков, важных для нормального течения родового акта: произвольное напряжение и расслабление мышц тазового дна и живота, тренировка непрерывного дыхания с одновременным напряжением мышц туловища и последующей их полной релаксацией. Дыхательные упражнения представляют собой изменения ритма дыхания, состоящие в постепенном увеличении частоты дыханий в течение 10-20 сек с последующей задержкой дыхания, которая будет использована во время потуг. Следует использовать диафрагмальный тип дыхания.
Используются также упражнения, имитирующие позы и действия при потугах, например расслабление мышц после последнего выдоха (при упражнении быстрого дыхания) или в тех случаях, когда ощущается сокращение матки, сочетать их с дыханием.
Процедуры следует проводить осторожно ввиду повышенной возбудимости матки. Избегают упражнений, увеличивающих внутри- брюшное давление.
При решении некоторых более локальных или узконаправленных задач можно использовать некоторые из ниже представленных упражнений.
При болях в спине и в области таза.
1. И.П. сидя на краю стула. Прогнуть спину в пояснице. Затем выгнуть ее дугой, прижимая к спинке стула. После нескольких повторений остаться в нейтральном положении на 10-20 сек.
2. И.П. сидя на полу, ягодицы между стопами, колени разведены как можно шире. Наклон тела вперед, до пола. Спина сохраняется прямой. Руки свободно лежат на полу. Поднять ягодицы как можно выше, удерживая их в таком положении несколько секунд. Повторить 5-6 раз. Затем медленно вернитесь в И.П.
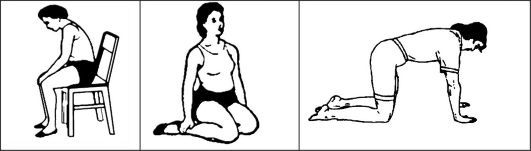
Рис. 8.2. Исходные положения упражнений при боли в спине
3. И.П. на четвереньках. Руки под прямым углом к полу, а тело и голова - параллельны полу. На вдохе медленно прогнуть вниз спину, одновременно поднять вверх голову и ягодицы. На выдохе выгнуть дугой позвоночник (как сердитая кошка) и опустить голову. Повторить движение несколько раз. Данная поза увеличивает гибкость позвоночника, укрепляет его, а также уменьшает давление плода на нервы и кровеносные сосуды таза.
4. И.П. лежа на спине. Положить ноги, согнутые под прямым углом в тазобедренных и коленных суставах, на табурет или кушетку. Находиться в этом положении несколько минут.
Темп движений в этих упражнениях медленный. Количество повторений 3-5 раз (при хорошей подготовленности 10 раз и более до легкого утомления). В конечных фазах движений желательна фиксация позы на 5-10 сек.
Боли в икроножных мышцах.
Используются пассивные растяжки мышц голени. И.П. - стоя, лицом к стене или шведской стенке на расстоянии шага. Опереться на нее ладонями на уровне плеч. Согнуть руки и наклониться вперед, как бы прижимаясь грудью к стене. Пятки не отрываются от пола. Почувствовать натяжение мышц, не доводя его до чувства боли. Задержаться в данном положении на 10-20 сек. Вернуться в И.П. Повторить 3 раза.
Варикозное расширение вен нижних конечностей, отеки.
Используется упражнение - ноги вверх с опорой на стену. И.П. лежа на боку, ягодицы прижаты к стене. Перекатиться на спину, подняв ноги вверх и прижав их к стене. Прямые руки ладонями вверх разведены в стороны. После нескольких минут такого положения развести ноги как можно шире, до ощущения легкого натяжения приводящих мышц. Сохранять эту позу также несколько минут. Согнуть
колени, перекатиться на бок и отдохнуть. Повторить 2-3 раза. Данное упражнение эффективно и для укрепления мышц промежности, что представляется важным при подготовке к родам.
Процедуру лечебной физкультуры при беременности следует прекратить в случае появления в ходе занятий:
• необычных симптомов или явлений;
• вагинальных кровотечений, болезненных сокращений матки;
• чувства тошноты, наступления обморока, одышки, нерегулярного или учащенного сердцебиения;
• боли в области спины и таза;
• физически необоснованных, резких, частых движений плода.
8.1.2. Лечебная физкультура в послеродовом периоде
Нормальное течение послеродового периода очень важно, так как от него зависит возможность появления многих заболеваний женщин. Лечебная гимнастика позволяет организму быстрее выйти из послеро- дового периода и справиться с наличием нарушений. Особенно важна роль физических упражнений в профилактике функциональной неполноценности мышц и органов тазового дна, живота, нарушений осанки. Кроме того, регулярные занятия ЛГ способствуют улучшению лактации.
Лечебная физкультура в послеродовом периоде должна решить следующие задачи:
• улучшение кровообращения малого таза, брюшной и грудной полости и нижних конечностей, устраняя тем самым в этих областях застойные явления и образование тромбов;
• способствовать активным сокращениям матки, обеспечивающим ее правильную инволюцию;
• способствовать регуляции функций кишечника и мочевого пузыря;
• улучшение функции сердечно-сосудистой, дыхательной и пищеварительной систем;
• укрепление мускулатуры и связочного аппарата брюшной стенки и дна таза, способствуя сохранению правильного анатомического положения внутренних органов, в том числе и половых;
• укрепление мышц опорно-двигательного аппарата, обеспечивая восстановление нормальной осанки женщины и профилактику плоскостопия;
• улучшение эмоционального состояния, сна и аппетита;
• активизация обмена веществ и тем самым повышение общего тонуса родильницы, увеличение лактационной способности;
• восстановление трудоспособности родильницы в наиболее короткие сроки.
Противопоказаниями к назначению ЛФК после родов могут быть следующие состояния:
• температура тела свыше 37,5?;
• осложнения послеродового периода (эндометрит, тромбофлебит, мастит);
• сильно выраженная анемия из-за большой кровопотери в родах;
• кровотечение после родов;
• тяжелые, продолжительные, истощающие роды;
• преэклампсия или эклампсия в родах;
• тяжелые формы перенесенных гестозов;
• прогрессирующая недостаточность кровообращения, почек, печени;
• сильно выраженная подкожная эмфизема;
• разрывы промежности III степени;
• послеродовый психоз.
Средства ЛФК - физические упражнения и массаж.
Формы ЛФК. В терапии используются: УГГ, ЛГ, самостоятельные занятия родильниц.
Отбор родильниц. Перед началом занятий лечебной гимнастикой необходимо внимательное исследование нижних конечностей. Наличие варикозного расширения вен, болей, повышенной температуры требуют консультации врача на предмет тромбофлебита. При выявлении воспалительных заболеваний упражнения назначают после нормализации состояния (снижение температуры до нормальной и отсутствие боли).
При швах на промежности после перинеотомии или ее разрывов в течение 5-6 дней исключают упражнения с отведением ног. Разрывы промежности III степени требуют проведения лечебной гимнастики по методикам, разработанным для послеоперационных больных.
При нормальном течении послеродового периода проводятся занятия групповым методом. Наличие тех или иных осложнений послеродового периода предполагает использование индивидуальных занятий.
Лечебная гимнастика
Лечебную физкультуру необходимо начинать как можно раньше, так как именно в первые дни после родов, когда перестройка организма протекает наиболее активно, физические упражнения ускоряют и оптимизируют их. При относительно легком течении родов занятия ЛГ можно начинать с первого дня. При тяжелом течении, когда организму родильницы требуется более длительный отдых, со 2-го дня после родов.
Занятия лечебной гимнастикой начинают с общеразвивающих упражнений в сочетании с дыхательными упражнениями. В основ- ном используют элементарные упражнения для верхних и нижних конечностей, мышц таза. Позднее назначают упражнения для укрепления мышц живота и дна таза. Нагрузку повышают постепенно. Упражнения совершают в спокойном, медленном, а затем и в среднем темпе. Продолжительность занятий в первые дни 15-20 мин, в последующие до 30-35 мин.
В первые два дня упражнения лечебной гимнастики проводят в постели, в следующие 2 дня - в положении сидя.
В 1-й день после родов все физические упражнения выполняют из исходного положения лежа на спине:
1. Шевеление пальцами рук и ног.
2. Потягивание. Поднять руки над головой и оттянуть носки ног - вдох. И.п. - выдох.
3. Сгибание пальцев рук в кулак.
4. Пронация и супинация кистей рук и одновременно ротация стоп кнаружи и внутрь.
5. Сгибание ног в коленных и тазобедренных суставах с опорой на стопы.
6. Подъем таза с опорой на стопы и лопатки.
7. Глубокое дифференцированное дыхание (грудное, брюшное, смешанное) с самоконтролем.
Вся процедура послеродовой ЛГ состоит из 8-10 упражнений, выполняемых по 3-6 раз, и продолжается в среднем 20 мин.
На 2-3-й день после родов в комплекс ЛФК включают упражнения, усиливающие периферическое кровообращение, диафрагмальное дыхание, уменьшающие застойные явления в брюшной полости и в полости таза, упражнения в расслаблении мышц, упражнения для мышц брюшного пресса. Активизация кровообращения в органах малого таза способствует сокращению сфинктеров прямой кишки и мочеиспускательного канала.
На 4-5-й день после родов нагрузка постепенно возрастает в основ- ном за счет введения новых упражнений для мышц брюшного пресса и тазового дна и увеличения числа повторений предыдущих упражнений. Добавляются исходные положения лежа на животе, на четвереньках.
В последующие дни, когда матка уменьшается в размерах, большинство физических упражнений выполняют из исходного положения стоя: повороты и наклоны туловища в стороны, круговые движения тазом, полуприседания, движения прямой ногой вперед, в сторону и назад, вставание на носки и др. Процедуры послеродовой гимнастики обычно проводятся через полчаса после кормления ребенка.
Восстановление достаточно полноценной работоспособности мышц спины и живота требует ежедневной систематической трени- ровки в течение 2-3 мес.
8.1.3. Массаж при беременности
Задачи массажа:
• активизация крово- и лимфообращения, устраняющая застойные явления в малом тазу и нижних конечностях;
• уменьшение болевого синдрома, особенно в мышцах спины и нижних конечностей; укрепление мышц тела, повышение эластичности мышечно-связочного аппарата и сохранение подвижности суставов;
• улучшение общего обмена веществ;
• улучшение психоэмоционального статуса; ускорение восстановления после родов.
Показания к массажу: болевые синдромы в области спины, шеи, пояснично-крестцовой области, крестцово-подвздошных суставов, нижних конечностей, судороги икроножных мышц; психическое напряжение, общая усталость, головокружения, бессонница, головная боль; признаки токсикоза слабой степени выраженности (тошнота, усиленное слюнотечение, отеки нижних конечностей, небольшое повышение артериального давления); профилактика появления растяжек (стрий) в области грудных желез, живота и бедер; замедленная родовая деятельность; психоэмоциональное и физическое перенапряжение в родах; нарушение функции лактации.
Противопоказания: общие к проведению массажа и те же, что и для занятий лечебной физкультурой. Однако в отдельных случаях даже при их наличии могут использоваться методы точечного массажа.
Особого внимания требуют расстройства венозной сети (варикозное расширение вен, флебиты и тромбофлебиты), острые боли в спине, отдающие в руки или ноги.
Положение при массаже. Положению беременной при массаже должно быть уделено большое внимание. Важнейшее условие при этом - расслабление.
Массаж может проводиться как лежа (обычно на боку), так и в положении сидя. В положение лежа на спине происходит сдавление крупных сосудов и нервных стволов в полости живота и таза, что тяжело переносится некоторыми беременными.
• В начале беременности, при неосложненном анамнезе, массаж можно проводить при положении женщины лежа на животе. Если в грудных железах имеется болезненность, целесообразно подложить маленькие подушки в подключичные области.
• На более поздних сроках беременности массаж проводиться в положении лежа на боку. При этом нога, которая находится снизу, почти полностью выпрямлена, а верхняя согнута в коленом и тазобедренном суставах. Для стабилизации тела и его равномерного (спокойного) положения под согнутое колено подкладывается подушка. Иногда требуется еще одна подушка под живот для большего расслабления. В этом положении можно работать на шее, спине, пояснице и ягодицах, а также на верхних и нижних конечностях.
Методика массажа.
В первом триместре массаж направлен в большей степени на общее укрепление организма беременной. Во втором триместре беременности массаж может быть более целенаправленным (устранение болей в спине, уменьшение отеков и т.п.).
Общий массаж начинается традиционно со спины. В первые 3 месяца беременности не рекомендуются значительные надавливания в поясничной области. Мышечное напряжение при беременности часто сосредоточено в воротниковой зоне, области лопаток, что вызывает болезненность, тугоподвижность шеи и головную боль. Поэтому они прорабатываются более тщательно.
Продолжается процедура массажем ног. При болях в ногах, их усталости и отечности массаж особенно эффективен. При массаже ног избегают сильного давления на внутренние поверхности бедра, а также на внутренние поверхности голени в ее нижней трети. Здесь сконцентрировано большое количество важных биологически активных точек.
Затем в положении лежа или полусидя массируются руки по отсасывающей методике.
После этого массируется передняя поверхность тела. В первые тричетыре месяца беременности массаж живота можно проводить лежа на спине. По мере его увеличения, лежать на спине становится тяжело, поэтому переходят к полусидячему положению. Живот массируется очень легкими круговыми движениями по часовой стрелке, увеличивающегося радиуса. Работать на животе необходимо очень мягко и ритмично, в основном приемами плоскостного поглаживания.
Массаж при беременности может проводиться в форме общего и частного массажа, самомассажа.
• При нормальном течении беременности возможно проведение общего массажа, с частотой около 1-2 раза в неделю и продолжительностью до 1 часа. При самомассаже длительность процедуры обычно не превышает 15-20 мин и может выполняться ежедневно.
• Частный массаж включает обычно локальное воздействие на воротниковую, пояснично-крестцовую области, суставы и мягкие ткани конечностей, особенно нижних. Такой массаж длительностью 15-20 мин может проводиться через день и даже ежедневно.
• При наличии сегментарных зон включают элементы сегментарного массажа в малой или умеренной дозе. Появление признаков ранних и поздних токсикозов беременности является основанием для включения методов точечного массажа.
На курс лечения - 5-10 процедур.
8.2. ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
8.2.1. Задачи, показания и противопоказания, средства и формы ЛФК
Применение лечебной физкультуры при органических и функциональных нарушениях в женском организме имеет многолетнюю историю как один из эффективных методов лечения.
Показания для занятий ЛФК при гинекологических заболеваниях:
• остаточные явления воспалительного процесса;
• сальпингоофорит хронический;
• неправильное положение матки, дисфункция яичников вследствие тазовых перитонеальных спаек после перенесенного воспалительного процесса или операции на матке и придатках;
• генитальный инфантилизм, гипоплазия матки;
• слабость мышц тазового дна;
• недержание мочи при напряжении;
• сопутствующие расстройства функции толстого кишечника и мочевого пузыря, болевые синдромы;
• климактерические расстройства;
• снижение физической работоспособности, обусловленное гиподинамией;
• реактивные неврозоподобные состояния. Противопоказания:
• острые и подострые заболевания женских половых органов;
• обострение хронического воспаления с повышением температуры тела, увеличением СОЭ, признаками раздражения брюшины;
• злокачественные новообразования органов малого таза и брюшной полости;
• осумкованные гнойные процессы до вскрытия гнойного очага и создания хорошего оттока;
• сактосальпинкс;
• маточные кровотечения;
• пузырно-кишечно-влагалищные свищи. Задачи ЛФК при гинекологических заболеваниях:
• улучшение крово- и лимфообращения в органах малого таза;
• укрепление связочного аппарата матки, мышц брюшного пресса, поясницы, тазобедренного сустава и тазового дна;
• способствовать восстановлению подвижности и нормальных соотношений органов малого таза;
• ликвидация остаточных явлений воспалительного процесса;
• оптимизация работы эндокринной системы и обменных процессов;
• улучшение моторно-эвакуаторной функции кишечника и мочевого пузыря;
• улучшение функции сердечно-сосудистой и дыхательной систем, повышение физической работоспособности;
• улучшение психоэмоционального состояния. Применяются следующие формы ЛФК - лечебная гимнастика,
утренняя гигиеническая гимнастика, гидрокинезотерапия, занятия
на тренажерах, аэробика (дозированная ходьба, степ-аэробика и пр.). В комплекс ЛГ включают: общеразвивающие упражнения для мышц туловища, верхней и нижней конечностей и специальные (динамические и изометрические упражнения) для мышц, обеспечивающих движение в тазобедренном суставе, для мышц поясницы, живота и тазового дна; дыхательные упражнения - статического и динамического характера, диафрагмальное дыхание.
С целью улучшения крово- и лимфообращения в органах малого таза применяют динамические упражнения, включающие в работу мышечные группы, окружающие таз. Они функционально и рефлекторно связаны с органами женской половой системы. Активная работа этих мышц улучшает обменные и репаративные процессы в данной области, способствует растяжению и разрыву спаек, возникших в результате воспалительного процесса инфекционного происхождения или после оперативных вмешательств.
Значительного внимания требует тренировка мышц брюшного пресса, обеспечивающая укрепление связочного аппарата матки, активизирующая функцию кишечника. Кроме того, укрепление мышц брюшного пресса вместе с мышцами поясничного отдела позвоночника снижает проявления болевого синдрома поясничнокрестцовой области, столь частого у больных данной группы из-за гипертонуса мышц, рефлекторно возникающего при гинекологических заболеваниях.
Для обеспечения хорошего функционального состояния мышц тазового дна обычно используют изометрические упражнения. При слабости мышц тазового дна внутренним половым органам женщины не удается сохранить свое нормальное положение, что нарушает их функции. Укрепление тазовой диафрагмы - задача актуальная практически при всех патологических состояниях в области малого таза.
В комплекс ЛГ обязательно включают диафрагмальное дыхание, что способствует регуляции внутрибрюшного давления и активизации кровообращения в органах брюшной полости и малого таза.
При назначении средств ЛФК учитывают:
• характер патологического состояния;
• наличие спаечного процесса, его локализацию;
• период заболевания (острый, хронический, подострый);
• возраст пациентки;
• состояние сердечно-сосудистой системы;
• выраженность гиподинамических проявлений.
Менструация без обильных кровевыделений не является противопоказанием для занятий ЛГ, тем не менее акцент в нагрузке должен быть перенесен на упражнения для мышц верхних и нижних конечностей, растяжки, релаксацию. ЛГ проводят групповым (8-10 человек), малогрупповым (3-4 человека) методами, 2 раза в день - один раз в зале ЛФК под руководством инструктора, затем дома или в палате самостоятельно. При неправильном положении матки, болевом синдроме, сопутствующей патологии ССС занятия проводят в индивидуальной форме.
Выбор исходного положения при выполнении лечебной гимнастики - важнейшая составляющая успешного лечения при гинеколо- гических заболеваниях, который зависит от характера выполняемых упражнений, взаимоположения органов малого таза у конкретной пациентки. При отсутствии смещения матки ЛГ проводят в любых ИП: стоя, сидя, лежа (на спине, на боку, на животе), стоя на четвереньках и др. Однако смещения матки требуют уже дифференцированного подхода к выбору исходного положения, которое должно способство- вать переходу матки в нормальное физиологическое положение. При ретрофлексии (загиб матки назад) таким исходным положением при занятиях ЛГ будут: коленно-локтевое, лежа на животе и т.п.
8.2.2. Лечебная физкультура при хронических воспалительных заболеваниях женских половых органов
Самые распространенные причины воспалительных заболеваний женской репродуктивной системы - инфекции, передающиеся половым путем, хирургические вмешательства (в том числе и аборты), несоблюдение правил личной гигиены, ослабление иммунитета. Часто они возникают еще в молодом возрасте и быстро принимают хроническое течение. При этом в процесс вовлекается весь организм, нарушается обмен веществ, возникают значительные отклонения в эндокринной, нервной, сердечно-сосудистой системах. Однако вследствие близкого анатомического расположения, единства иннервации, кровоснабжения и лимфообращения с внутренними половыми органами чаще воспалительный процесс затрагивает мочевую и пищеварительную системы.
Наиболее частой жалобой, заставляющей женщину обращаться к врачу, - боли различного характера и интенсивности, которые отдают в низ живота, в поясницу, в ногу, в прямую кишку, мочевой пузырь. Болевые ощущения, значительные при обострении процесса,
заставляют женщину щадить себя, стараться исключать нагрузки на мышцы брюшного пресса, тазового дна и диафрагму, в конечном счете вести малоподвижный образ жизни. Это обстоятельство, в свою оче- редь, приводит к дальнейшему ухудшению крово- и лимфотока в органах малого таза и застойным явлениям, что способствует развитию более глубоких функциональных и органических нарушений в них.
Практически всех женщин беспокоят нарушения менструального цикла, сопровождающиеся синдромом головной боли, невротичес- кими проявлениями, астенией и расстройствами сна.
Наиболее серьезные последствия хронического воспаления - бесплодие, риск развития внематочной беременности.
Задачи ЛГ:
• снижение остаточных явлений воспалительного процесса;
• улучшение крово- и лимфообращения в органах малого таза и нижних конечностях;
• восстановление подвижности и нормальных соотношений органов малого таза;
• укрепление связочного аппарата матки;
• предупреждение образования спаек;
• стимуляция процессов обмена веществ в организме в целом, в том числе в органах и тканях малого таза;
• улучшение моторно-эвакуаторной функции кишечника;
• профилактика гипотрофии мышц брюшного пресса и тазового дна;
• повышение сопротивляемости организма к инфекции;
• общее укрепление организма, улучшение функции сердечнососудистой системы и повышение физической и психической работоспособности.
Применяют простые гимнастические и дыхательные, общеукрепляющие и специальные упражнения, соответствующие задачам ЛФК при данной патологии (рис. 8.3). В занятия вводят упражнения, улуч- шающие кровообращение в тазовой области. Ускорение кровотока приводит к уменьшению застойных явлений в органах малого таза, что, в свою очередь, способствует рассасыванию экссудата, эвакуации продуктов распада из очага воспаления. Усиление кровообращения при выполнении физических упражнений параллельно с усилением газообмена способствует улучшению трофических процессов в тканях, что в определенной мере предупреждает возникновение рубцово- спаечных процессов в тазовой брюшине и клетчатке.

Рис. 8.3. Варианты упражнений при хронических воспалительных заболеваниях женщин
Упражнения для увеличения подвижности позвоночника следует выполнять с максимальной амплитудой движений в и.п. стоя, стоя на коленях, сидя, лежа на спине и на животе. Упражнения для укрепления мышц бедра включают активные движения нижними конечностями в и.п. лежа на спине - сгибание ног в коленных и тазобедренных суставах, скользя стопами по плоскости кушетки; отведение и приведение ног; круговые движения прямыми ногами;
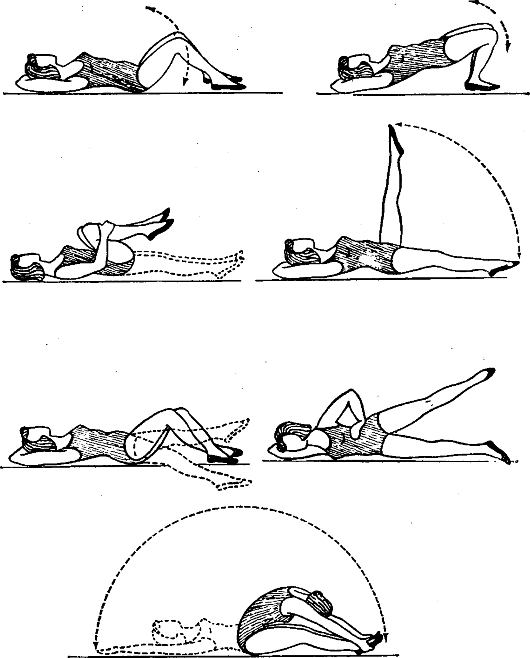
Рис. 8.4. Варианты упражнений для усиления кровообращения в малом тазу
имитация езды на велосипеде; разведение ног (плавание стилем «брасс»); в и.п. сидя - отведение и приведение ног; наклоны туловища к правой и левой стопе; ротационные движения ногами; движения прямыми ногами («ножницы»). Данные упражнения проводятся активно, с дозированным сопротивлением, отягощением; рекомендованы упражнения у гимнастической стенки.
С целью улучшения кровообращения в области малого таза в занятия включают дозированную усложненную ходьбу: с высоким подниманием бедер, подъемом на носки, с махом прямой ноги вперед, в сторону, с выпадом вперед в полуприседе, в приседе, с преодолением препятствий различной высоты.
Для профилактики гипотрофии мышц брюшного пресса и тазового дна используют упражнения для косых и прямых мышц живота, а также мышц промежности, усиливающие крово- и лимфообращение в органах малого таза (рис. 8.4).
Усиление периферического кровообращения достигается упражнениями для дистальных отделов конечностей. Эти упражнения вводят в занятия ЛГ тогда, когда еще не показаны значительные физические нагрузки, но общее состояние пациентки позволяет расширить ее двигательный режим.
В период уплотнения и отграничения инфильтрата рекомендуют ритмичное грудное дыхание с постепенным его углублением и переходом на смешанное и диафрагмальное; упражнения для верхних конечностей; ротационные движения в тазобедренных суставах; поднятие таза с опорой на стопы и лопатки; сгибание ног в коленных и тазобедренных суставах (табл. 8.1).
К занятиям можно приступить при стихании воспалительного процесса и улучшении общего состояния женщины: температура тела нормальная или субфебрильная; лейкоцитоз не выше 9000; СОЭ не более 20-25 мм/ч; отсутствует локальное повышение температуры; нет пульсации и резкой болезненности в области инфильтрата.
Упражнения выполняют из исходных положений стоя, лежа на спине, стоя на четвереньках и т.п. Занятия ЛГ следует проводить ежедневно, сначала индивидуально (по 10-15 мин), затем групповым методом (по 20-25 мин). Все упражнения делают в спокойном темпе, сочетая с углубленным дыханием. При возникновении болевых ощущений занятие необходимо прекратить. При хорошем функциональном состоянии больной занятие может продолжаться до 40-45 мин на субмаксимальном уровне нагрузки.
Таблица 8.1. ЛГ для больных хроническими воспалительными заболеваниями женских половых органов (период выздоровления)
Раздел занятия | Исходное положение | Упражнения | Продолжи- тельность, мин | Методические указания | Цель занятия |
1 | 2 | 3 | 4 | 5 | 6 |
Вводный | Сидя и стоя | Динамические дыхательные упражнения. Гимнастические упражнения дистальных отделов рук и ног | 8-10 | Темп произвольный с постепенным нараста- нием амплитуды движения до максимальной и с постепенным углублением дыхания | Увеличение легочной вентиляции, усиление периферического кровотока. Постепенное повышение общей нагрузки |
Основной | Лежа на спине, на боку, на животе; стоя, стоя на коленях; сидя на стуле, на полу | Упражнения для туловища (наклоны вперед, назад, вправо, влево, повороты в стороны, сочетание наклонов с поворотами с участием движения рук). Гимнастические упражнения для ног во всех исход- ных положениях, одновременные и поочередные, без отягощения и с отяго- щением. Различные варианты ходьбы, упражнения в статическом дыхании. Упражнения в расслаблении мышц | 24-26 | Темп медленный с постепенным возрастанием амплитуды движения до полной. Выполняют с максимально возможной амплитудой движения. Расслабляются мышцы, принимавшие участие в выполнении упражнений | Увеличение подвижности поясничного отдела позвоночника. Усиление кровообращения в области малого таза, уменьшение застойных явлений. Снижение нагрузки после специальных упражнений |
Окончание табл. 8.1
1 | 2 | 3 | 4 | 5 | 6 |
Заключительный | Стоя, лежа | Статические и динамические дыхательные упражнения. Элементарные гимнастические упражнения для дистальных и прок- симальных отделов рук. Ходьба простая, спокойное дыхание | 3-4 | Темп произвольный, следить за равно- мерностью дыхания. Упражнения выполняют при полном расслаблении мышечных групп, не участвующих в выполнении данного упражнения | Снижение общей физической нагрузки |
8.2.3. Лечебная физкультура в оперативной гинекологии
Современная оперативная гинекология имеет хорошее анестезиологическое обеспечение, совершенную хирургическую технику, новые технологии (микрохирургия, хирургическая лапароскопия, бесшовное соединение тканей). Однако в современной неблагоприятной экологической и социально-психологической обстановке негативный преморбидный фон (резкое увеличение экстрагенитальных заболеваний, особенно сердечно-сосудистых, заболеваний центральной и периферической нервной системы и болезней, свя- занных с нарушением обмена веществ) может отрицательно влиять на течение послеоперационного периода. Для полного выздоровления больной необходимо специальное восстановительное лечение, включающее средства ЛФК, направленное на профилактику послеоперационных осложнений, предупреждение рецидивов болезни и устранение функциональных расстройств, вызванных патологическим процессом.
Показания:
• обширный спаечный процесс в малом тазу и брюшной полости;
• сопутствующая патология сердечно-сосудистой, мочевой, пищеварительной и эндокринной систем;
• ожирение;
• наличие очагов хронической инфекции;
• большой объем и травматичность оперативного вмешательства. При злокачественных новообразованиях ЛФК назначают только
после оперативного лечения.
Задачи восстановительного лечения во многом обусловлены объемом операции. В зависимости от объема гинекологические опе- рации разделяют на радикальные (экстирпация матки, удаление придатков матки и др.) и реконструктивно-пластические - органосохраняющие - (консервативная миомэктомия, резекция яичников и др.) с удалением только патологически измененной части органа.
Задачи, средства и методы ЛФК при операциях на органах малого таза зависят от периода лечения, возраста больной, сопутствующей патологии и объема оперативного вмешательства.
Различают периоды:
• предоперационный;
• ранний послеоперационный;
• поздний послеоперационный.
Предоперационный период.
Средства ЛФК назначают в предоперационном периоде для подготовки больной при плановых операциях. Задачи ЛФК:
• общеукрепляющее, общетонизирующее воздействие, повышение иммунитета в рамках общей подготовки к операции;
• улучшение функций важнейших систем организма (сердечнососудистой и дыхательной);
• подготовка операционного поля к хирургическому вмешательству: повышение эластичности кожи и мышц; улучшение крово- и лимфообращения в органах малого таза, уменьшение застойных явлений в малом тазу;
• улучшение периферического кровообращения, в основном в сосудах нижних конечностей (профилактика тромбофлебита);
• обучение упражнениям раннего послеоперационного периода и самообслуживанию, опорожнению мочевого пузыря и кишечника в положении лежа (при соблюдении постельного режима);
• обучение управляемому локализованному дыханию, безболезненному откашливанию, расслаблению;
• предупреждение запоров и задержки мочеиспускания;
• нормализация психоэмоционального состояния. Противопоказания к назначению ЛФК:
• тяжелое состояние больной;
• острый гнойный воспалительный процесс;
• повышенная температура тела, выраженные явления интоксикации;
• выраженный болевой синдром;
• кровотечение или угроза кровотечения;
• подвижная киста на ножке;
• внематочная беременность;
• злокачественные новообразования;
• тромбофлебит.
Нормальная менструация не является противопоказанием к занятиям лечебной гимнастикой.
ЛГ включает простые общеукрепляющие и специальные физические упражнения для мелких и средних мышечных групп в сочетании с дыхательными упражнениями. Исходные положения зависят от характера заболевания: при опущении и выпадении половых органов в исходном положении лежа на спине и стоя на четвереньках;
при опухолях - в положении лежа на спине. Необходимо избегать исходных положений и упражнений, повышающих внутрибрюшное давление, особенно при подготовке к операциям по поводу онкологических заболеваний. Исключаются резкие движения и быстрая смена исходного положения.
Особое внимание уделяют упражнениям, которые больные будут выполнять в раннем послеоперационном периоде:
• безболезненное откашливание мелкими кашлевыми толчками с фиксацией области послеоперационной раны;
• правильный подъем с постели с выключением мышц передней брюшной стенки.
Первые занятия проводятся в женской консультации. Процедура ЛГ проводится в умеренном темпе, возможно использование гимнастических предметов, продолжительность 15-20 мин. Длительность курса определяется продолжительностью предоперационного периода.
Ранний послеоперационный период.
Начинается с момента пробуждения больной после наркоза и продолжается 1-3 суток в зависимости от тяжести перенесенной операции.
Задачи ЛФК:
• профилактика ранних послеоперационных осложнений (гипостатическая пневмония, тромбозы, ателектазы, атонии кишечника и мочевого пузыря);
• улучшение периферического кровообращения;
• улучшение крово- и лимфообращения в области послеоперационной раны, что способствует эпителизации и рубцеванию;
• профилактика ортостатических нарушений;
• ускорение выведения наркотических веществ из организма.
• повышение психоэмоционального тонуса. Противопоказания к назначению ЛФК:
• угроза кровотечения (при перевязке крупных сосудов);
• нарушения свертывающей системы крови, угроза тромбоза;
• выраженная анемия, гиповолемия из-за потери большого количества крови во время операции;
• нарастание явлений сердечно-сосудистой и дыхательной недостаточности;
• разлитой перитонит, септикопиемия;
• острый тромбофлебит.
ЛГ назначают в 1-е сутки после операции, уже через 2-3 ч после пробуждения больной целесообразно выполнять статические дыха- тельные упражнения и повторять их каждый час, динамические упражнения для дистальных отделов конечностей в облегченных условиях (рис. 8.5.) Для профилактики застойных явлений в легких и улучшения откашливания можно применить вибрационный массаж грудной клетки: энергичное растирание межреберных промежутков и поколачивание (продолжительность процедуры 3-5 мин). Такие же приемы можно использовать для активизации собственно дыхательной мускулатуры (диафрагмы и межреберных мышц).
В последующем в процедуру ЛГ включают: динамические дыхательные упражнения, дыхательные упражнения с удлиненным выдохом, сопротивлением; простые динамические общеукрепляющие упражнения для мелких и средних мышечных групп (многократные ритмичные движения стопами, сгибание ног в коленных суставах и т.п.); несложные упражнения на координацию и упражнения для
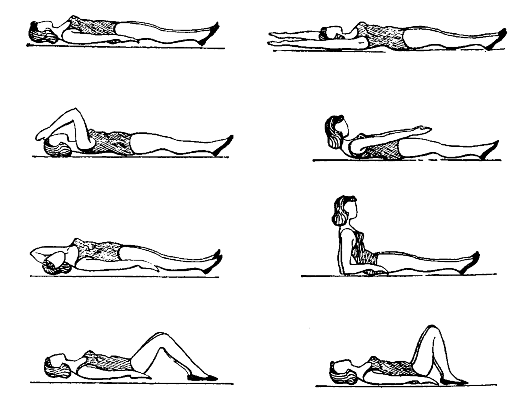
Рис. 8.5. Варианты упражнений в раннем послеоперационном периоде
тренировки вестибулярного аппарата. Для профилактики тромбообразования рекомендуется бинтование нижних конечностей эластичным бинтом, что ускоряет кровоток по системе глубоких вен и препятствует стазу крови в них. ЛГ проводят в и.п. лежа на спине, в медленном темпе, продолжительностью 10-15 мин, с паузами для отдыха и упражнениями на расслабление, индивидуальным методом 1-3 раза в день.
При остром тромбофлебите допустимы физические упражнения только для мышц верхнего плечевого пояса в сочетании с дыхатель- ными упражнениями.
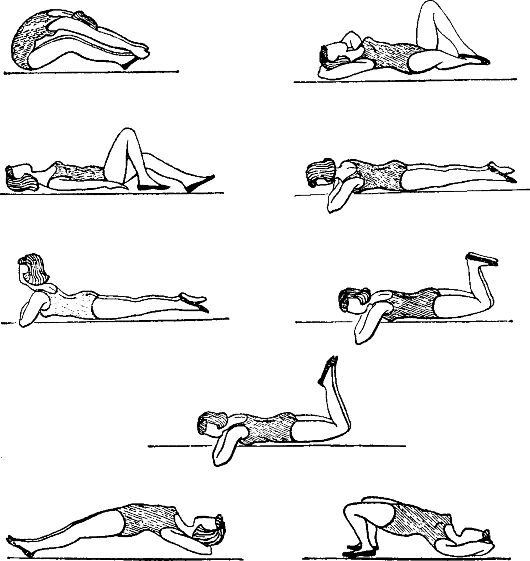
Рис. 8.6. Варианты упражнений на свободном двигательном режиме
В дальнейшем двигательный режим расширяют, при отсутствии противопоказаний больные могут вставать и ходить по палате на следующий день после операции. При лапароскопических операциях общий двигательный режим назначается уже к концу дня операции. Постепенно усложняют методику ЛГ, повышают физическую нагрузку, добавляют специальные упражнения для тазобедренных суставов, крупных мышечных групп, включаются упражнения для мышц брюшного пресса, тазового дна, увеличивают сложность упражнений, амплитуду движений, повышают темп занятия, добавляют изометрические упражнения для мышц промежности и брюшной стенки (рис. 8.6)
Поздний послеоперационный период.
Задачи ЛФК:
• профилактика спаечного процесса;
• укрепление мышц передней брюшной стенки, тазового дна;
• профилактика рецидивов заболевания;
• восстановление функции органа (при органосохраняющих операциях);
• общеукрепляющее воздействие, повышение физической работоспособности, адаптация к социальным условиям.
После снятия швов больные могут заниматься в гимнастическом зале. Используют разнообразные исходные положения, рекомендуется дозированная ходьба в среднем темпе, можно применять гимнастические предметы, медболы, эспандеры. Хорошо зарекомендовала себя методика ЛГ с использованием специальных надувных гимнастических мячей (fit-ball) (рис. 8.7).
Процедура ЛГ проводится малогрупповым и групповым методами, продолжительность занятия 30-40 мин.
После выписки из стационара желательно продолжить ЛФК в условиях поликлиники (женской консультации) или дома для достижения стойкого клинического и функционального эффекта в течение не менее 4-6 мес.
8.2.4. Лечебная физкультура при неправильных положениях матки
В норме матка находится по средней линии тела и слегка наклонена вперед. Она подвижна, легко смещается. Неправильные положения матки:
• смещение кзади (ретропозиция), чаще всего вследствие патологического укорочения крестцово-маточных связок под влиянием длительного вынужденного положения лежа на спине, при осложненном течении послеродового периода, в результате воспалительных процессов в параметре, при аномалиях развития внутренних половых органов и др.;
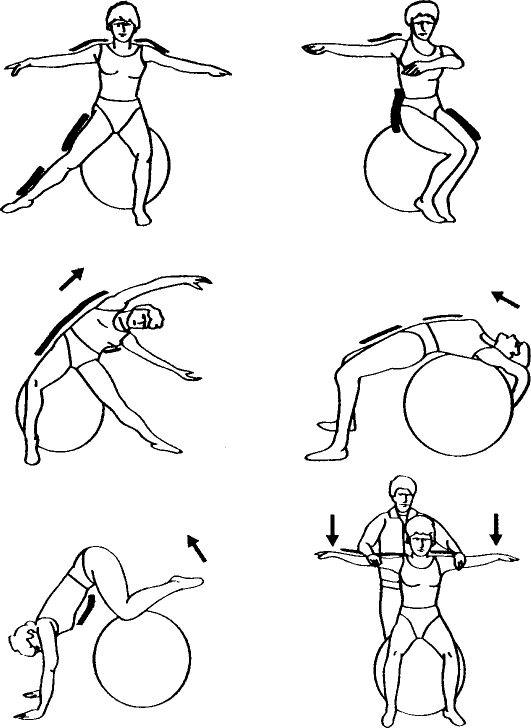
Рис. 8.7. Упражнения для укрепления мышц брюшного пресса, тазовых мышц, приводящих и отводящих мышц бедра с применением «fit-ball»
• боковые смещения (вправо - декстропозицио, влево - синистропозицио) вследствие воспалительных процессов в половых органах или в прилегающих петлях кишок с последующим образованием спаек в брюшине и рубцов в тазовой клетчатке, оттягивающих матку в сторону;
• «наклоны», при которых тело матки оттягивается рубцами и спайками в одну сторону, а шейка - в противоположную (наклон тела матки кзади - ретроверзио);
• загибы - изменение угла между шейкой и телом матки; в норме этот угол открыт кпереди (антефлексио), в патологических случаях он открыт кзади (ретрофлексно); нередко при этом имеется и наклон матки кзади (ретроверзио-флексио).
Измененное положение матки может быть результатом травм, хирургических вмешательств, разрывов промежности, многократных беременностей и родов, послеродовой инфекции, различных новооб- разований, длительного постельного режима после родов, при многих хронических заболеваниях. Помимо вышеперечисленных причин отрицательно воздействовать на положение матки могут нерациональные физические упражнения, связанные с резкими сотрясениями тела, особенно в период полового созревания. Следует отметить, что и длительно проводимые односторонние упражнения, например прыжки в высоту, выполняемые всегда с одной ноги (толчковой), также могут повлиять на положение матки.
Неправильные положения матки могут быть причиной нарушений менструального цикла, женского бесплодия, болевых синдромов.
Показания.
Для занятий ЛГ показаны случаи подвижных приобретенных девиаций матки, а также аномалии положения, осложненные негрубыми поствоспалительными спайками половых органов с окружающими тканями. Лечение аномалий положения матки, образование которых определяется врожденными дефектами развития полового аппарата (инфантилизм и др.), прогностически менее благоприятно.
При отягощении неправильного положения матки воспалением, новообразованиями и пр. лечебная гимнастика назначается после устранения указанных осложнений.
Задачи ЛГ при неправильном положении матки:
• укрепление всего организма;
• тренировка мышц брюшного пресса, диафрагмы и тазового дна;
• укрепление мышечно-связочного аппарата матки;
• выведение матки в нормальное положение и закрепление этого положения.
Наиболее распространенной формой занятия при аномалиях положения матки являются процедура ЛГ. На начальных этапах для обеспечения учета особенностей анатомо-топографических взаимоотношений органов малого таза конкретной больной проводятся индивидуальные занятия, продолжительностью 15-25 мин. Обязательна утренняя гигиеническая гимнастика. Практически здоровые женщины могут заниматься аквааэробикой, плаванием, с исключением всех видов прыжков.
Виды аномалий в положениях матки определяют характер специальных физических упражнений ЛГ. Главную роль в их подборе играют исходные положения, которые, изменяя направление сил внутрибрюшного давления и тяжести тела самой матки, а также вызывая перемещение кишечных петель, создают условия для перехода матки в нормальное положение.
При наклоне матки назад к оптимальным исходным положениям относятся: коленно-локтевое, коленно-кистевое, на четвереньках и лежа лицом вниз. При таком положении тела давление на матку со стороны органов брюшной полости ослабевает вследствие перемещения кишечных петель к диафрагме, а высокое положение таза - благоприятный момент для возвращения матки, в силу ее тяжести, в нормальное положение. В этих исходных положениях, например стоя на четвереньках, и выполняются соответствующие движения (поочередное поднимание ног и т. п.) (рис. 8.8).
Наоборот, при гиперантефлексии (чрезмерном загибе матки вперед) лучшее исходное положение - лежа на спине, при котором сила брюшного давления и тяжесть соседних органов (мочевого пузыря, петель кишечника) приходится на переднюю поверхность матки, способствуя этим отклонению ее назад.
При отклонении матки в сторону вводят упражнения преимущественно в и.п. лежа на стороне, противоположной отклонению, что способствует растяжению круглых связок матки за счет ее перемещения под собственной тяжестью.
Наряду со специальными корригирующими физическими упражнениями необходимо использовать упражнения для активации перистальтики кишечника и устранения запоров.
При выполнении большинства упражнений нужно следить за правильным дыханием. В первую очередь нужно добиться того, чтобы
не было задержки дыхания, натуживания, чтобы движение всегда сопровождалось фазой вдоха или выдоха.
Специальные физические упражнения, исправляющие положение матки, часто выполняются из неудобных поз, например коленногрудного положения и др. Чтобы их освоить, необходима подготовка в течение нескольких недель в виде разнообразных общеукрепляющих гимнастических упражнений.
Специальные физические упражнения дополняют гинекологическим массажем.
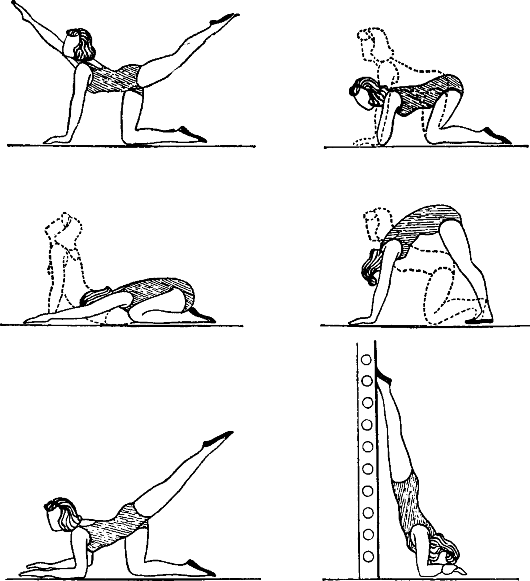
Рис. 8.8. Специальные упражнения при ретродивиациях матки
В большинстве случаев встречается так называемая ретрофлексия матки, поэтому приводим специальные упражнения, помогающие позиционированию и фиксации матки в правильном положении. Эти упражнения следует вводить в комплекс ЛГ, составленный с учетом возраста, тренированности и функционального состояния организма. Женщинам, имеющим слишком большой наклон матки назад, рекомендуется не только выполнять упражнения в и.п. лежа на животе, но и отдыхать днем и даже спать только в этом положении. Наиболее благоприятно и.п. стоя на четвереньках, когда матка, смещаясь в силу тяжести, наклоняется вперед. Полезно также и.п. сидя на полу с прямыми ногами, так как при этом центр тяжести переносится вперед, внутренние органы давят на брюшную стенку и способствуют наклону матки вперед.
Активные упражнения сочетаются с упражнениями с отягощением, с дозированным сопротивлением и напряжением мышц (изомет- рические упражнения). В занятиях используют дыхательные упражнения (статические и динамические), паузы для пассивного отдыха, ходьбу, элементы спортивных игр, плавание.
Специальные упражнения при наклоне матки назад (по Васильевой Е.В., 1970)
И.п. лежа на животе.
1. Поочередно согнуть ноги в коленных суставах.
2. Поочередно поднять прямую ногу назад.
3. Одновременно поднять прямые ноги.
4. Повернуться на спину, вернуться в и.п. И.п. стоя на четвереньках.
5. Поднять вверх прямую ногу, затем вернуться в и.п. То же другой ногой.
6. Одновременно поднять правую руку и левую ногу и наоборот.
7. Поднять ногу, затем согнуть ее, стараясь коснуться коленом руки. И.п. стоя на коленях с опорой на локти.
8. Коснуться локтем левой руки колена правой ноги, вернуться в и.п., затем локтем правой руки коснуться колена левой ноги.
9. Выпрямить ноги в коленных суставах, поднимая таз вверх, не отрывая локтей от пола.
10. Ползание вперед и назад (15-30 сек).
И.п. ноги широко расставлены, ладони рук опираются о пол.
11. Ходьба в этом положении в течение 15-30 сек. И.п. сидя на полу.
12. Развести и свести прямые ноги.
13. Развести ноги как можно шире в стороны, наклониться вперед влево и коснуться руками левой ступни. То же в другую сторону.
14. Повороты туловища то в одну, то в другую сторону, касаясь при этом двумя руками пола около таза.
К неправильным положениям матки относится и ее опущение, что может быть следствием пороков развития и анатомических изменений тазовых органов, слабости мышц тазового дна, ослабления и растяже- ния связочного аппарата матки.
У женщин, не укреплявших мышцы брюшного пресса во время беременности и не занимавшихся оздоровительной физической куль- турой после родов, в дальнейшем часто остается «большой живот», так как перерастянутые во время беременности и не укрепленные после родов мышцы живота не удерживают давления внутренностей. Это влечет за собой опущение всех внутренних органов, что, естественно, может затруднить их функцию. Ослабление мышц тазового дна может быть связано с общей слабостью мускулатуры и стать следствием травмирования и перерастяжения во время родов. Тазовое дно служит опорой для половых органов, поэтому при слабости мышц тазового дна и связочного аппарата матки может произойти опущение матки и влагалища вплоть до полного выпадения этих органов.
ЛФК при опущении внутренних органов становится основным средством лечения, предусматривающим постепенную тренировку ослабленных мышц с установлением внутренних органов (в частности, матки) в правильном анатомическом положении.
Приводим перечень специальных упражнений для мышц тазового дна и брюшного пресса, которые следует включать в занятия ЛГ (по Васильевой Е.В., 1970).
И.п. лежа на спине.
1. Поочередно перенести одну ногу через выпрямленную другую.
2. Поочередно согнуть ноги в коленных суставах, скользя стопами по плоскости кушетки.
3. Поочередно сгибать ноги, стараясь коснуться коленом груди.
4. Одновременно согнуть ноги в коленных суставах, стараясь прижать их к груди.
5. Поочередно поднять то одну, то другую прямую ногу вверх.
6. Выполнять движения ногами, как при езде на велосипеде.
7. Поднять прямые ноги вверх, удержать их (экспозиция 5-7 сек).
8. Скрестить и развести в стороны прямые ноги, поднятые под углом 50-90?.
9. Выполнять ногами движения, как при плавании стилем «брасс».
10. Ноги согнуты, стопы соединены. Развести руками колени в стороны, свести колени, вытянуть ноги.
11. Перейти в положение сидя с помощью рук (без помощи рук).
12. Ноги зафиксированы, руки вдоль тела. Сесть, согнуться вперед, касаясь руками стоп.
И.п. лежа на животе.
13. Руки за головой. Поочередно поднять прямую ногу (правую, левую) с одновременным напряжением мышц промежности.
14. Руки вдоль тела, ноги врозь. Поднять одновременно обе прямые ноги вверх и затем медленно опустить их.
15. Напряжение мышц голени, бедра (экспозиция 5-7 сек).
16. Руки под головой, ноги врозь. Приподнять правую половину туловища вверх, напрягая мышцы бедра, ягодицы и сокращая мышцы промежности. То же с другой стороны.
И.п. сидя на полу.
17. Упор сзади. Развести и свести прямые ноги, не отрывая их от пола.
18. Приподнять таз от пола.
19. Наклонить туловище вправо, опереться кистями обеих рук справа около таза, переставляя кисти рук по полу, наклонить туловище влево. То же в другую сторону.
Методические указания.
Занятия с больными с неправильным положением матки проводятся, как правило, в условиях кабинетов лечебной физкультуры жен- ских консультаций и в санаторно-курортных учреждениях. Желательно наличие изолированного физкультурного зала, недоступного для посторонних. Больные должны заниматься в одежде, не стесняющей движений. Недопустимо наличие поясов, плотных шорт и т.п. Перед занятием обязательно освобождается мочевой пузырь и кишечник.
Необходимо акцентировать внимание на следующем:
• во время месячных занятия не прекращаются, но уменьшается нагрузка в общеукрепляющих упражнениях;
• во всех упражнениях особое внимание должно обращаться на дыхание, сочетая его с ритмом, положением и движениями, благоприятными для вдоха и выдоха;
• положение лежа на спине, так же как бег и легкие прыжки, при ретрофлексиях матки можно вводить в конце курса лечения у больных с правильно установившейся маткой и осторожно дозироваться.
8.2.5. Массаж в гинекологии
Массаж является важным и эффективным средством немедикаментозной терапии при различных патологических состояниях женской половой сферы. Однако такое лечение должно контролироваться гинекологом.
Показания к массажу:
• хронические воспалительных заболеваний половых органов;
• спаечные изменения в малом тазе;
• нарушения менструального цикла (дисменорея, аменорея и т.п.);
• гипоплазия половых органов;
• гипофункция яичников;
• неправильное положение матки, ее опущение;
• бесплодие без анатомических изменений во внутренних половых органов;
• при слабости, недостаточной сократимости мускулатуры матки и кровотечениях на этой почве;
• недержание мочи вследствие физического напряжения;
• климактерические явления;
• сопутствующие нарушения (болевые синдромы, в том числе головные и пояснично-крестцовые боли, невротические расстройства, заболевания мочевыделительной системы и кишечного тракта);
• хирургические вмешательства. Противопоказания:
• общие противопоказания, в том числе опухоли органов малого таза и брюшной полости, состояния, требующие немедленной хирургической помощи;
• острые и подострая формы воспалительных заболеваний наружных и внутренних половых органов;
• гнойные процессы органов малого таза;
• обострение хронического воспаления органов малого таза;
• III-IV степень чистоты влагалищной флоры;
• повышение температуры (выше 37?), ускорение СОЭ (выше
• эндоцервицит и эрозия шейки матки;
• эндометриоз;
• кровянистые выделения;
• наличие менструации (при олигоменорее массаж возможен); •наличие беременности или подозрение на нее;
• послеродовой и послеабортный периоды в течение 1-2 мес после восстановления нормального менструального цикла;
• венерические заболевания;
• появление резких болей во время и после массажа. Задачи массажа:
• улучшение крово- и лимфообращения, обменных процессов и регенерации в органах малого таза;
• уменьшение застойных явлений в кровеносной и лимфатической системе таза;
• восстановление нормального физиологического положения матки;
• нормализация моторики, тонуса миометрия и маточных труб;
• нормализация овариально-менструальной функции яичников;
• восстанавление репродуктивной функции;
• ликвидация (рассасывание) инфильтрата в околоматочной клетчатке;
• устранение спаек связочного аппарата матки;
• смягчение болевого синдрома различной локализации;
• улучшении психоэмоционального состояния. Область массажа.
При большинстве заболеваний женской половой сферы основными областями массажа являются: нижнегрудной отдел спины, пояснично-крестцовая и ягодичная области, низ живота, бедра (сегменты D11-12, L1-5 и S1-2). Однако нередко рефлекторные изменения обнаруживают и в дистальных отделах нижних конечностей, и воротниковой зоне (нарушения менструального цикла обычно сопровождаются синдромом головной боли, расстройствами сна), которые также должны подвергаться терапевтическому воздействию. При сопутствующих заболеваниях зона воздействия массажем может значительно расшириться.
Положение при массаже: сидя, лежа на животе или на боку.
Методика массажа.
При лечения женских болезней применяют любые виды лечебного массажа. Наибольшее распространение имеют гинекологический, вибрационный и классический массаж. В настоящее время в практике активно внедряются различного рода рефлекторные виды массажа: сегментарный, соединительнотканный, точечный и т.п. Однако при том или ином патологическом состоянии для достижения наибольшего лечебного эффекта предпочтение отдается определенному виду массажа (табл. 8.2)
Таблица 8.2. Наиболее эффективные виды массажа при различных патологи- ческих состояниях женской половой сферы
Патологические состояния | Виды массажа |
Хронические воспалительные заболевания | Классический, сегментарный, вибрационный, точечный |
Нарушения положения матки | Гинекологический |
Слабость мускулатуры матки, кровотечения из-за недостаточной сократительной способности матки | Вибрационный, точечный |
Нарушения менструального цикла, гипофункция яичника, женское бесплодие, гипоплазия матки | Сегментарный, вибрационный, соединительнотканный |
Рубцово-спаечные процессы | Гинекологический |
Болевые синдромы | Сегментарный, вибрационный, точечный |
Гинекологический массаж оказывает непосредственное воздействие на органы малого таза, их рецепторный и сосудистый аппарат. Данный массаж (вагинальный) является врачебной процедурой и выполняется только в условиях гинекологического отделения больницы или женской консультации и назначается при нарушении положения матки и рубцово-спаечных процессах после оперативных вмешательств или воспалительных заболеваний женских половых органов.
Вибрационный массаж. Механические колебания вызывают возбуждение рецепторов, расположенных в коже, слизистых оболочках, мышцах и сухожилиях, стенках кровеносных сосудов и во внутренних органах. При этом вибрация оказывает не только локальное, но и общее действие, воздействуя на отдаленные органы и системы, в том числе на ЦНС и гормональную функцию центральных структур головного мозга. Особенности физиологических сдвигов зависят в первую очередь от частоты вибрации, ее интенсивности, продолжительности и локализации воздействия, резонансных свойств тканей, на которые она воздействует. Массаж оказывает и выраженное обезболивающее действие. Вибрационный массаж применяют для усиления сократительной способности мускулатуры матки, при кровотечениях на почве ее слабости, при аменорее, для стимуляции функции яичников и тем самым он показан при бесплодии.
Область воздействия: крестец, область нижних грудных и верхних поясничных позвонков, низ живота, грудные железы, точки акупунктуры, связанные с органами малого таза. Продолжительность воз- действия не превышает 3-10 мин. Количество процедур 10-12.
Сегментарный массаж использует рефлекторные связи внутренних органов с поверхностными тканями - кожей, мышцами, фасциями, надкостницей, воздействуя на которые массажными приемами можно существенно улучшить функциональное состояние соответствующих органов. Используются приемы поглаживания, растирания, вибрации из арсенала классического массажа и специфические. Важнейшим и обязательным компонентом эффективного использования данного вида массажа является выявление сегментарных зон - участков тела обычно постоянной локализации с рефлекторными изменениями в тканях. Это могут быть участки гипералгезии в коже и мышцах, мышечные гипертонусы и миогелозы, зоны набухания или втяжения в соединительной ткани. По мере устранения тканевых изменений происходит улучшение функции внутренних органов, сегментарно связанных с этими зонами. Наибольшие рефлекторные изменения при заболеваниях женских половых органов наблюдаются в тканях пояснично-крестцовой области, таза, нижней части живота и бедер. Однако следует обращать внимание и на зоны нижних шейных и верхних грудных сегментов, так как наиболее часто в этой области рефлекторные изменения выявляются при наличии климактерических расстройств.
Сегментарный массаж высоко эффективен при большом спектре женских заболеваний: нарушения менструального цикла, дисменорея, гипоплазия половых органов, болевые синдромы различной локали- зации, остаточные явления после хирургического вмешательства и воспалительных заболеваний половых органов. Массаж проводят в положении сидя, лежа на животе или на боку. Продолжительность массажа обычно не более 20 мин. Продолжительность курса лечения определяется темпом исчезновения рефлекторных изменений, обычно 6-10 процедур.
Классический интенсивный массаж (Макарова М.Р., Кузнецов О.Ф., 1998). Данный метод основан на использовании приемов классического массажа, но с учетом рефлекторных изменений в мышцах, под- кожной жировой клетчатке и коже в пояснично-крестцовой области и живота, возникших от раздражения висцерорецепторов при воспалительных заболеваниях органов малого таза.
Массаж начинают с области живота, воздействуя в последующем на пояснично-крестцовую и ягодичные области. Особый акцент в массаже уделяют воздействию на участки, где отмечается плохая смещаемость тканей, зоны гипералгезии кожи, мышечный гипертонус с целью их устранения.
Массаж живота начинают с плоскостного поверхностного поглаживания переходящего в глубокое, далее - приемы растирания и разминания. Наиболее интенсивно массажные приемы выполняют в подвздошных областях. Направление движений по часовой стрелке и к регионарным лимфатическим узлами. Дополнительно приемами растирания прорабатываются гребни подвздошной кости, области паховой складки, лонного сочленения, а надавливанием (прием разминания) - подвздошная мышца в направлении от гребня подвздошной кости в глубь таза кистью, сжатой в кулак. Этим приемом также воздействуют на ободочную кишку по ее ходу с придавливанием в илеоцекальном и сигмоидальном углу с вибрацией в течение 2-3 сек. Заканчивается массаж области живота вибрацией (сотрясение таза), поглаживанием (плоскостное поверхностное круговое и продольное).
Массаж пояснично-крестцовой области: используются все приемы классического массажа с акцентом на области с рефлекторно измененными тканями и точки выхода спинно-мозговых корешков.
Методические указания. Построение методики интенсивного массажа зависит от течения основного заболевания. У больных хроническим сальпингоофоритом вне обострения с редкими рецидивами заболевания, длительностью последнего до 5 лет, при наличии спаечного процесса малого таза I-II степени процедура массажа начинается с интенсивного воздействия на обе области до появления ощущения легкой болезненности. Продолжительность процедуры до 25-30 мин. Курс состоит из 4-6 процедур с интервалом в 2-3 дня.
У больных с длительностью заболевания более 5 лет, при наличии частых рецидивов развития сактосальпинксов или обширного руб- цово-спаечного процесса III-IV степени в малом тазе массаж живота проводится по интенсивной методике с первых процедур и сочетается с более «щадящим» воздействием на пояснично-крестцовую зону. По мере привыкания воздействие на поясничную зону усиливают, используя в процедуре массажа все приемы, увеличивая продолжительность процедур до 25-30 мин. Курс состоит из 5-6 процедур с интервалом 2-3 дня.