Краев А.В. Анатомия человека. Том 1 - 1978 - с.496
|
|
|
|
Толстая кишка
Толстая кишка (intestinum crassum) представляет собой конечный отдел кишечной трубки и состоит из нескольких частей, имеющих особенности строения и топографии. Она начинается слепо в подвздошной ямке и заканчивается анальным отверстием.
Части кишки: 1) слепая кишка (cecum); 2) червеобразный отросток (appendix vermiformis); 3) восходящая ободочная кишка (colon ascendens); 4) поперечная ободочная кишка (colon transversum); 5) нисходящая ободочная кишка (colon descendens); 6) сигмовидная кишка (colon sigmoldeum); 7) прямая кишка (rectum).
В толстой кишке осуществляются всасывание воды и минеральных веществ, уплотнение и формирование каловых масс, которые обволакиваются и склеиваются секретом слизистых (бокаловидных) клеток. Каловые массы состоят из клетчатки растительной пищи, остатков непереваренных мышечных и сухожильных волокон, зерен, нерастворенных солей молока, слизи, эпителиальных клеток, холевой кислоты и других веществ. В каловых массах имеется много микроорганизмов, составляющих 30-50% объема кала. В 1 г. каловых масс содержится 15 млрд. микроорганизмов, которые играют значительную роль в подготовке каловых масс и в жизнедеятельности организма. Главными представителями микрофлоры кишечника являются кишечная палочка (В. coli), молочная палочка (В. lacteus), гнилостная палочка (В. putrificus). Все микроорганизмы вызывают разложение клетчатки до моносахаридов, молочной, масляной и янтарной кислот. При образовании кислот сопутствующим продуктом служат газы - водород, метан, углекислый газ и сероводород. При разложении аминокислот или других полипептидов формируются вещества, которые придают каловым массам характерный запах. В результате брожения и гнилостного распада белков и других веществ синтезируются витамины К, группы В и яды, небезопасные для организма. Яды поступают в кровь и частично обезвреживаются в печени, а также выводятся с мочой и каловыми массами. Состав каловых масс изменяется в зависимости от качества принимаемой пищи, степени ее расщепления и всасывания пищевых веществ. При поступлении в толстую кишку значительного их количества микроорганизмы брожения и гниения выделяют много газов и ядовитых веществ, которые вызывают сильную перистальтику толстой кишки, что приводит к освобождению кишечника от каловых масс. В этих случаях освобождение кишечника является важным защитным механизмом, препятствующим возникновению интоксикации организма.
Каловые массы постепенно продвигаются от слепой кишки к заднепроходному отверстию. Длина толстой кишки 1-1,5 м, диаметр - в начальной части 6-7 см и в конечной 3-4 см. Все отделы кишки имеют общее строение.
Слизистая оболочка (tunica mucosa) выстлана однослойным цилиндрическим эпителием, находящимся на собственной соединительнотканной пластинке. Бокаловидных клеток, выделяющих слизь, значительно больше, чем в тонкой кишке. В собственной соединительнотканной пластинке залегают лимфатические фолликулы. Мышечный слой слизистой оболочки (tunica muscularis mucosae) значительно толще, чем в тонкой кишке.
Подслизистая основа (tela submucosa) образована рыхлой соединительной тканью, содержащей сплетения кровеносных и лимфатических сосудов, нервов. В ней залегает скопление лимфатических фолликулов. В прямой кишке особенно значительного развития достигает венозное сплетение. В мышечной оболочке (tunica muscularis) имеется сплошной слой круговых мышечных волокон, но развитых неравномерно. Многие исследователи находят до 10 мест, где круговой мышечный слой утолщен наподобие сфинктеров. В прямой кишке круговые волокна формируют внутренний сфинктер (m. sphincter ani internus). Продольный мышечный слой ТОЛСТОЙ КИШКИ представлен в виде трех лент (tenia coli). Только на аппендикулярном отростке и прямой кишке они сливаются в сплошной мышечный слой.
Мышечные ленты: 1) свободная лента (tenia libera); находится на передней поверхности слепой, восходящей и нисходящей кишок, на задней поверхности поперечной ободочной кишки; 2) брыжеечная лента (tenia mesocolica); на поперечной ободочной кишке к ней прикрепляется брыжейка; 3) сальниковая лента (tenia omentalis); к ней прикрепляется большой сальник (omentum ma jus). Мышечные ленты при сокращении укорачивают толстую кишку, но также выполняют функцию опоры для кольцевого мышечного слоя, составляющего основу полу лунных складок. Между полу лунными складками имеются выпячивания (haustra coli) (рис. 247).
Серозная оболочка полностью покрывает червеобразный отросток, слепую, поперечную ободочную и сигмовидную кишки. Остальные отделы покрыты мезоперитонеально, а концевой отдел прямой кишки вообще лишен брюшины. В области свободной и сальниковой лент серозная оболочка образует отростки (appendices epiploicae), которые у упитанных людей заполнены жировой тканью.
Строение частей толстой кишки. Слепая кишка
Представляет собой чаще мешкообразное расширение, но бывает и воронкообразной формы. Ее размеры весьма непостоянны и колеблются: длина - от 3 до 10 см, ширина - от 5,5 до 8 см. Размеры кишки зависят во многом от пола и возраста. Рост кишки продолжается до 16 лет. У женщин кишка более развита и располагается ниже. Слепая кишка в 69% случаев занимает правую подвздошную ямку. Положения слепой кишки изображены на рис. 251-257. Слепая кишка располагается интра- или мезоперитонеально. При интраперитонеальном положении у кишки выявляется брыжейка длиной 3-4 см. Слепая кишка соединяется с подвздошной кишкой, образуя илеоцекальный угол кишечника.
251. Нисходящее положение червеобразного отростка. 1 - тонкая кишка; 2 - червеобразный отросток; 3 - слепая кишка
252. Латеральное положение червеобразного отростка. 1 - слепая кишка; 2 - брыжейка отростка; 3 - червеобразный отросток
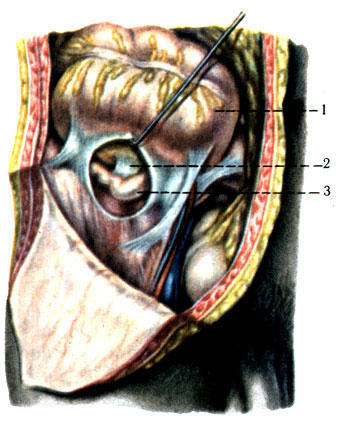
253. Медиальное восходящее направление червеобразного отростка. 1 - большой сальник; 2 - конечный отдел подвздошной кишки; 3 - червеобразный отросток; 4 - слепая кишка
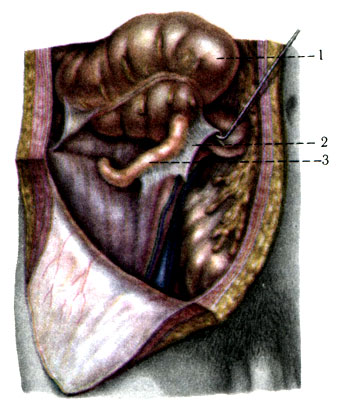
254. Положение червеобразного отростка за слепой кишкой. 1 - слепая кишка отведена вверх; 2 - плохо развитая брыжейка отростка; 3 - червеобразный отросток
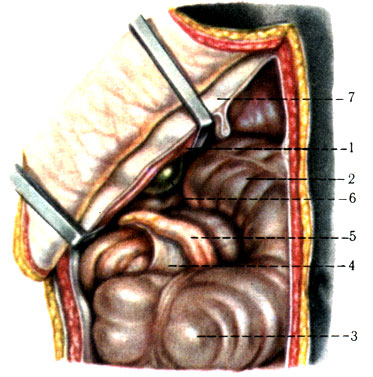
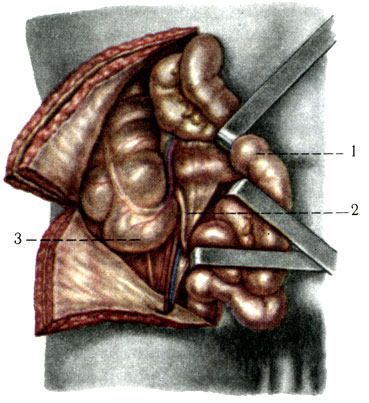
255. Высокое положение слепой кишки и червеобразного отростка. 1 - печень, 2 - поперечная ободочная часть толстой кишки; 3 - слепая кишка; 4 - брыжейка червеобразного отростка; 5 - червеобразный отросток; 6 - желчный пузырь; 7 - правая реберная дуга
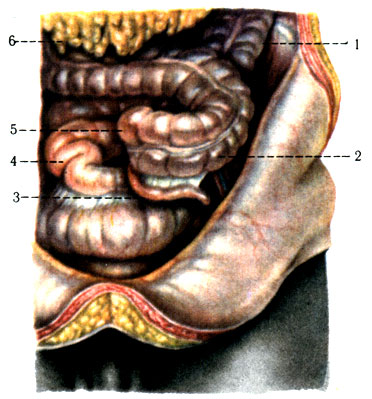
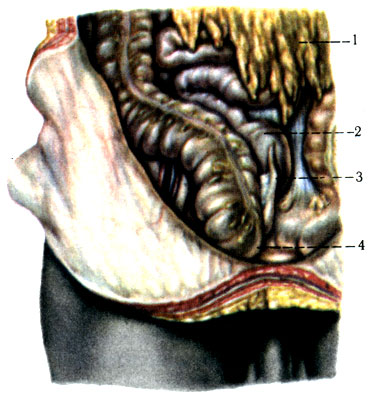
256. Левостороннее положение слепой кишки и червеобразного отростка. 1 - нисходящая часть толстой кишки; 2 - восходящая часть толстой кишки; 3 - червеобразный отросток; 4 - конечный отдел подвздошной кишки; 5 - слепая кишка; 6 - большой сальник
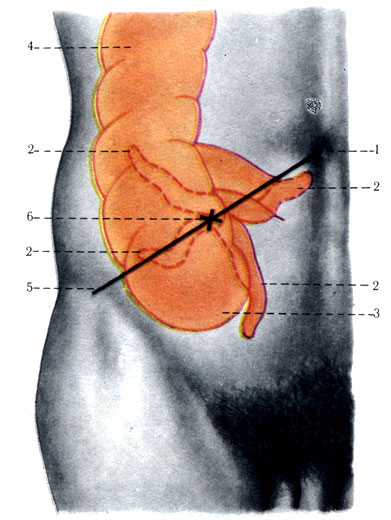
257. Проекция слепой кишки и червеобразного отростка при различном положении на переднюю брюшную стенку (схема). 1 - пупок; 2 - червеобразный отросток; 3 - слепая кишка; 4 - восходящая кишка; 5 - линия, соединяющая пупок с передней верхней подвздошной остью; 6 - место впадения червеобразного отростка в слепую кишку (точка Мак-Бурнея)
Слепая кишка соприкасается с петлей тонкой кишки, правым мочеточником, задней и боковой брюшными стенками, при низком положении - с органами малого таза, а при высоком - с висцеральной поверхностью печени. У детей до 14-15 лет встречается высокое положение слепой кишки. У женщин с V-VI мес. беременности слепая кишка оттесняется к печени, а после родов занимает первоначальное положение.
Рентгенограммы слепой кишки и илеоцекального угла
Контрастное вещество достигает илеоцекального угла через 4-5 ч. Канал заслонки заполняется равномерно, имеются четкие контуры диаметром 3-4 мм. Если сульфат бария заполняет слепую кишку из тонкой кишки, тень неоднородная из-за наличия каловых масс. Поэтому, чтобы выявить контуры слизистой оболочки слепой кишки, рекомендуется заполнять кишечник контрастной массой после его опорожнения от кала. В этом случае будут видны поперечные складки слизистой, иногда наполняется червеобразный отросток.
Червеобразный отросток
Червеобразный отросток (appendix vermiformis) имеет все слои, присущие кишечной стенке. Он соединен с началом слепой кишки, находясь в 2-4 см от места впадения подвздошной кишки в слепую. Диаметр отростка 6-8 мм, длина его колеблется от 3 до 9 см, но встречаются отростки и длиной до 18-24 см. У детей червеобразный отросток относительно длиннее, чем у взрослых. Характерной особенностью строения является значительное развитие лимфатической ткани в слизистой оболочке и подслизистом слое отростка. Отросток имеет брыжейку (mesoappendix), в которой проходят артерия, вена, нервы и лимфатические сосуды. В медицинской практике встречается заболевание отростка, поэтому необходимо хорошо представлять его топографию. Положение слепой кишки изложено выше, а в отношении ее отростка выделяется несколько вариантов.
1. Нисходящее (каудальное) положение встречается в 40-50% случаев (рис. 251), у детей - в 60%. Характеризуется тем, что отросток спускается в малый таз и соприкасается с прямой кишкой, мочевым пузырем, мочеточником, яичником и маткой.
2. Латеральное положение наблюдается в 25% случаев. При этом отросток направлен в сторону паховой связки (рис. 252).
3. Медиальное положение выявлено в 17-20% случаев (рис. 253). Отросток направлен к средней линии и соприкасается с петлями тонких кишок.
4. Заднее (ретроцекальное) положение наблюдается в 9-13% случаев. Отросток находится позади слепой кишки и верхушкой может достигать почки или даже печени (рис. 254).
5. Переднее положение встречается редко. Отросток лежит на передней стенке слепой кишки. При высоком положении слепой кишки отросток соприкасается с печенью (рис. 255).
6. Чрезвычайно редко встречается левостороннее положение слепой кишки и червеобразного отростка (рис. 256).
Проекция на переднюю брюшную стенку вариантов червеобразного отростка приведена на рис. 257.
Восходящая ободочная кишка
Восходящая ободочная кишка (colon ascendens) имеет длину 12-20 см, начинается от valvula ileocecalis и заканчивается под печенью правым изгибом ободочной кишки (flexura coli dextra). Задняя стенка восходящей кишки лишена брюшины и прилежит к задней брюшной стенке и правой почке.
Поперечная ободочная кишка
Поперечная ободочная кишка (colon transversum) начинается от правого изгиба ободочной кишки и заканчивается в области ее левого изгиба (flexura coli sinistra). Ее длина подвержена значительным колебаниям - от 30 до 60 см. Положение кишки не строго поперечное, так как в середине она провисает вниз, а левый изгиб кишки находится в левой подреберной области, несколько выше правого. Кишка занимает интраперитонеальное положение и подвешена на брыжейке (mesocolon), которая прикрепляется на уровне II поясничного позвонка к задней брюшной стенке.
Нисходящая ободочная кишка
Нисходящая ободочная кишка (colon descendens) начинается от левого изгиба ободочной кишки и заканчивается у начала брыжейки сигмовидной кишки. У детей нисходящая часть всегда длиннее восходящей. У взрослых нисходящая ободочная кишка имеет длину от 10 до 30 см. Кишка покрыта брюшиной с трех сторон. Поверхность, не покрытая брюшиной, прилежит к задней стенке и соприкасается с левой почкой.
Сигмовидная кишка
Сигмовидная кишка (colon sigmoideum) - весьма вариабельный отдел кишечника; ее длина колеблется от 15 до 65 см. Начинается от нисходящей кишки и заканчивается на уровне мыса крестца. Благодаря брыжейке сигмовидная кишка находится интраперитонеально и подвижна. Сигмовидная кишка, имеющая длинную брыжейку, располагается не только в левой подвздошной ямке, малом тазу, но может выходить и в правую половину брюшной полости, что является характерным для новорожденных. При длинной брыжейке легко возникают завороты. Сигмовидная кишка соприкасается с петлями тонких кишок, мочевым пузырем, прямой кишкой, маткой и яичником.
Прямая кишка
Прямая кишка (rectum) (рис. 258) представляет конечный отдел кишечника. По форме она не отражает своего названия, так как в верхней части, согласно кривизне крестца, имеется крестцовый изгиб, а в нижней части - промежностный. Промежностный изгиб огибает копчик и располагается в промежности. В верхнем изгибе отмечается расширение (ampulla recti), где скапливаются каловые массы. Нижний изгиб всегда уже и расширяется только при прохождении кала.
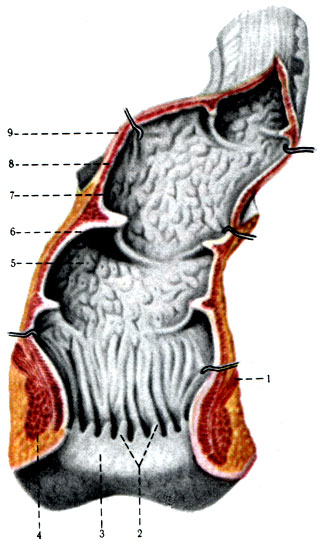
258. Прямая кишка вскрыта (по Р. Д. Синельникову). 1 - m. levator ani; 2 - columnae anales; 3 - zona hemorrhoidalis; 4 - m. sphincter ani externus; 5 - ampulla recti; 6 - plicae transversales; 7 - tunica mucosa; 8 - tunica muscularis; 9 - peritoneum
Слизистая оболочка, покрытая цилиндрическим эпителием, содержит много слизистых (бокаловидных) клеток. Мышечный слой слизистой развит лучше, чем в других отделах кишечника. В утолщенном подслизистом слое залегают сосудистые и нервные сплетения. В нем много лимфатических фолликулов. В нижней части прямой кишки за счет слизистой оболочки и подслизистого слоя формируются продольные столбы (columnae rectales), ориентированные радиально к заднепроходному отверстию. Между столбами имеются углубления - пазухи (sinus rectales). В области этих пазух, близко к собственной мембране слизистой оболочки, локализуется сплетение нижних прямокишечных вен, которые и служат источником образования геморроидальных узлов. Затем в средней части расширения кишки выявляются три поперечные складки; основу их составляют круговые мышечные пучки. В области заднепроходного отверстия рельеф ровный и кожа переходит в слизистую оболочку.
Мышечная оболочка существенно отличается по строению от других отделов толстой кишки. Круговой (внутренний) мышечный слой хорошо развит и в нижней части кишки формирует гладкомышечный внутренний сфинктер (m. sphincter ani internus), находящийся под контролем вегетативной нервной системы. Сфинктер раскрывается рефлекторно только при наполнении ампулы прямой кишки. На поверхности внутреннего сфинктера располагается слой циркулярных поперечнополосатых мышечных волокон наружного сфинктера (m. sphincter ani externus), в свою очередь связанного с мышцей, поднимающей прямую кишку. Наружный сфинктер относится к мышцам промежности и находится под контролем сознания человека.
Мышечные ленты продольного (наружного) слоя толстой кишки на прямой кишке образуют непрерывную мышечную пластинку.
Серозная оболочка покрывает верхнюю часть кишки и затем переходит в брыжейку; средняя часть кишки покрыта брюшиной спереди, нижняя часть лежит вне брюшины. Брюшина с прямой кишки переходит на боковую стенку таза и внутренние органы. Прямая кишка задней стенкой соприкасается с крестцом и копчиком, передней - с мочевым пузырем, у мужчин - с предстательной железой и семенными пузырьками, у женщин - с влагалищем и маткой.
Особенности толстой кишки в детском возрасте
В раннем детском возрасте толстая кишка по внешней форме напоминает тонкую, так как у нее отсутствуют жировые подвески и выпячивания, появляющиеся только после 4-5 лет. Слепая кишка и червеобразный отросток имеют пропорционально несколько большие размеры, чем у взрослого. Слепая кишка заканчивается воронкообразным сужением, переходящим без четких границ в червеобразный отросток. Топографически слепая кишка и червеобразный отросток занимают более высокое положение, т. е. располагаются выше гребня подвздошной кости. Только на 1-м году жизни они опускаются в правую подвздошную ямку. У детей первых лет жизни длина червеобразного отростка относительно больше, чем у взрослого человека, и составляет 4-5 см, в 5 лет - 7-8 см, в 18 лет - 9-12 см. Лимфатическая ткань в отростке появляется в конце 1-го месяца жизни.
Восходящая толстая кишка коротка и правый ее угол из-за большой печени смещен влево. Поперечная ободочная, нисходящая и сигмовидная кишки относительно длиннее, чем у взрослого. Прямая кишка длинная, не имеет изгибов. У девочек соприкасается с маткой, влагалищем. Подслизистый слой прямой кишки очень рыхлый, что предрасполагает к выпадению слизистой оболочки.
Рентгенограммы толстой кишки
Рентгенография толстой кишки производится в прямой и боковой проекциях на обзорных или прицельных снимках. Контрастное вещество только через 24 ч неравномерно заполняет все отделы толстой кишки (рис. 259). На этих снимках можно изучить форму каждого отдела толстого кишечника и оценить скорость движения контрастной массы по толстой кишке. Для оценки рельефа слизистой оболочки кишки необходимо ввести с помощью баллона через задний проход сульфат бария. Кишечник предварительно освобождают от каловых масс. На обзорных прямых снимках можно определить четкий и ровный рельеф стенки кишки, незначительные выпячивания, которые изменяют форму и глубину. Поэтому рекомендуется изучать ряд снимков, сделанных последовательно. При опорожнении кишечника часть контрастного вещества остается между складками слизистой оболочки, которые хорошо видны на прицельных снимках (рис. 260). Иногда производится двойное и тройное контрастирование толстой кишки (рис. 261). По методике двойного контрастирования опорожненную от сульфата бария кишку наполняют воздухом. На светлом фоне лучше видны контуры кишечной стенки. При тройном контрастировании вводят воздух в опорожненную кишку и брюшинную полость.
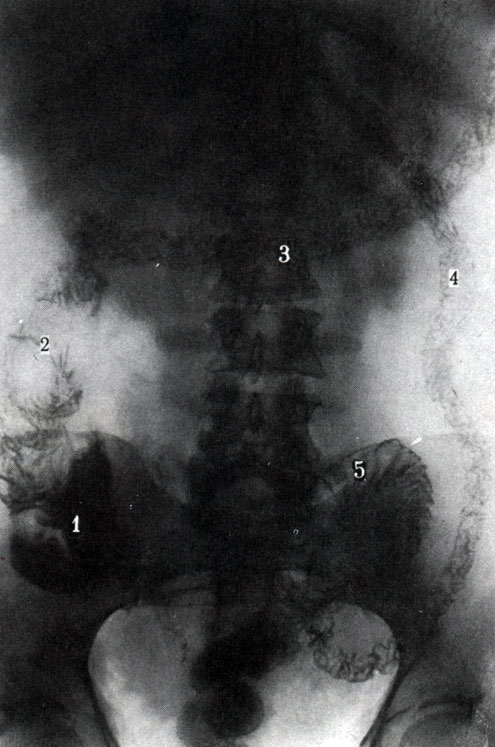
259. Обзорная рентгенограмма рельефа внутренней поверхности толстой кишки. 1 - слепая кишка; 2 - восходящая кишка; 3 - поперечная ободочная кишка; 4 - нисходящая кишка; 5 - сигмовидная кишка; 6 - прямая кишка
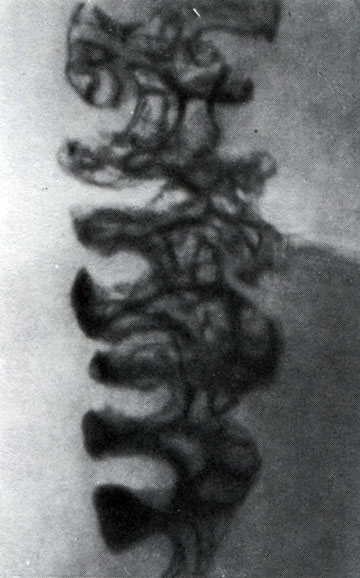
260. Прицельный снимок рельефа внутренней поверхности восходящей толстой кишки (по Л. Д. Линденбратену)
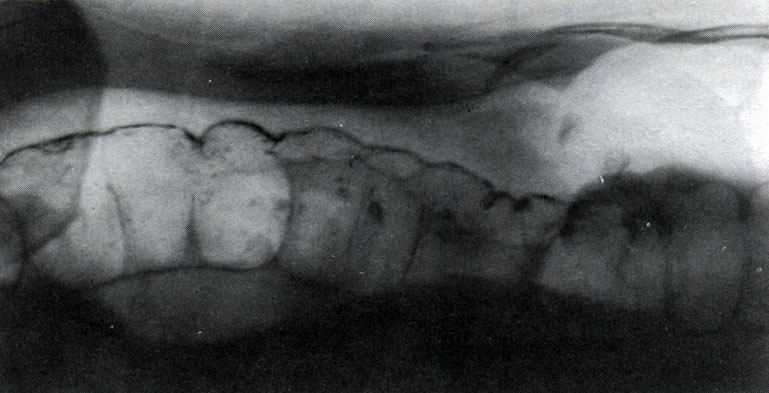
261. Рентгенограмма нисходящего отдела толстой кишки в условиях тройного контрастирования. Наружный рельеф контрастирован путем введения газа в брюшную полость, рельеф слизистой оболочки выявлен путем введения жидкого контрастного вещества и газа в просвет кишки (по Л. Д. Линденбратену)
Акт дефекации
При наполнении ампулы прямой кишки каловыми массами возникает рефлекторное сокращение мышечной оболочки прямой и сигмовидной кишок и расслабление внутреннего сфинктера. При дефекации наступает расслабление наружного сфинктера и сокращение мышцы, поднимающей прямую кишку. В этом случае прямая кишка стремится подняться навстречу движениям каловых масс. Одновременно сокращаются мышцы живота, диафрагмы, что повышает внутрибрюшное давление. В условиях, когда выполнить акт дефекации невозможно, наружный сфинктер плотно закрывается и позывы на дефекацию постепенно затухают. Они возникают вновь с определенной периодичностью и большей силой до тех пор, пока не произойдет полное освобождение ампулы прямой кишки.
Печень
Печень (hepar) является самой крупной железой (масса ее 1500 г.), совмещающей несколько важнейших функций. В эмбриональном периоде печень непропорционально велика и выполняет функцию кроветворения. После рождения эта функция угасает. Прежде всего печень осуществляет антитоксическую функцию, что заключается в обезвреживании фенола, индола и других продуктов гниения в толстом кишечнике, всасывающихся в кровь. Превращает аммиак как продукт промежуточного белкового обмена в менее ядовитую мочевину. Мочевина хорошо растворяется в воде и выводится из организма с мочой. Как пищеварительная железа печень образует желчь, которая поступает в кишечник, способствуя пищеварению. Важная функция печени - участие в белковом обмене. Аминокислоты, поступая в кровь через кишечную стенку, частично превращаются в белки, а многие достигают печени. Печень - единственный орган, способный осуществлять превращение холестерина липопротеидов в желчные кислоты. Печеночные клетки синтезируют альбумин, глобулин и протромбин, которые с помощью тока крови и лимфы разносятся по организму. Не случайно 60-70% всей лимфы организма с высоким содержанием белка образуется в печени. Печеночные клетки синтезируют фосфолипиды, входящие в состав нервной ткани. Печень является местом превращения глюкозы в гликоген. Ретикулоэндотелиальная система печени активно участвует в фагоцитозе погибших эритроцитов и других клеток, а также микроорганизмов. Благодаря хорошо развитой сосудистой системе и сокращению сфинктеров печеночных вен печень представляет депо крови, в которой происходит интенсивный обмен веществ.
Печень имеет клиновидную форму с двумя поверхностями: fades diaphragmatica et visceralis, отделенных друг от друга передним острым краем и задним - тупым. Диафрагмальная поверхность выпукла и, естественно, обращена к диафрагме (рис. 262). Висцеральная поверхность несколько вогнутая, с бороздами и отпечатками от органов (рис. 263). В центре на висцеральной поверхности печени в горизонтальной плоскости располагается поперечная борозда (sulcus transversus) длиной 3-5 см, представляющая ворота печени. Через нее проходят печеночная артерия, воротная вена, желчные протоки и лимфатические сосуды. Сосуды сопровождаются нервными сплетениями. Справа поперечная борозда соединяется с продольной бороздой (sulcus longitudinalis dexter). В передней части последней залегает желчный пузырь, а в задней части - нижняя полая вена. Слева поперечная борозда соединяется также с продольной бороздой (sulcus longitudinalis sinister), где в передней части лежит круглая связка печени, а в задней - остаток венозного протока, соединяющего в период внутриутробного развития воротную и нижнюю полую вены.
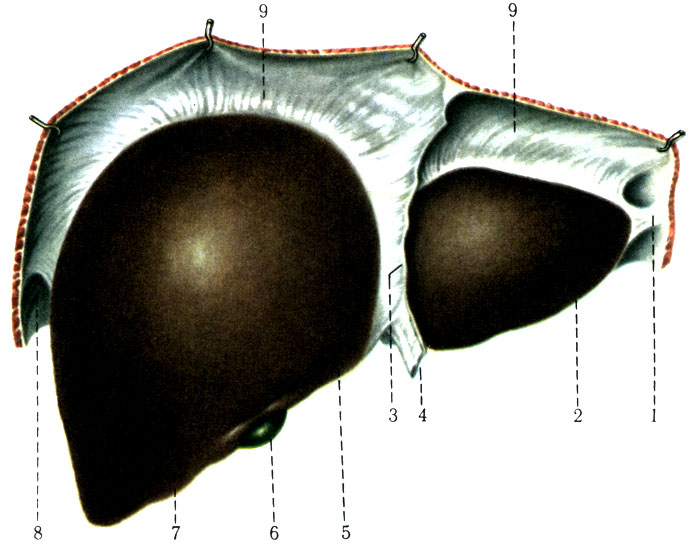
262. Печень и ее связки со стороны диафрагмальной поверхности (по Р. Д. Синельникову). 1 - lig. triangulare; 2 - lobus sinister; 3 - lig. falciforme hepatis; 4 - lig. teres; 5 - margo inferior; 6 - vesica fellea; 7 - lobus dexter; 8 - lig. Triangulares; 9 - lig. coronarium hepatis
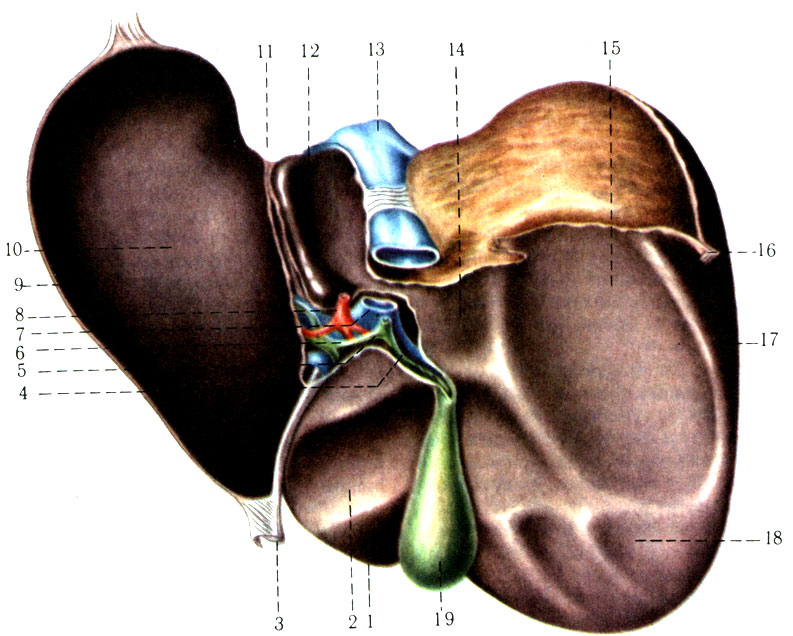
263. Печень с висцеральной поверхности (по Р. Д. Синельникову). 1 - lobus quad rat us; 2 - impressio duodenalis; 3 - lig. teres hepatis; 4 - ductus cysticus; 5 - ductus choledochus; 6 - ductus hepaticus communis; 7 - v. portae; 8 - v. hepatica propria; 9 - lobus sinister; 10 - impressio gastrica; 11 - impressio esophagea; 12 - lobus caudatus; 13 - v. cava inferior; 14 - impressio suprarenalis; 15 - impressio renalis; 16 - lig. triangulare dextrum; 17 - lobus dexter; 18 - impressio colica; 19 - vesica fellea
В печени различают четыре неравные доли: правую (lobus dexter) - наибольшую, левую (lobus sinister), квадратную (lobus quadratus) и хвостатую (lobus caudatus). Правая доля располагается справа от правой продольной борозды, левая - слева от левой продольной борозды. Впереди поперечной борозды и по бокам, ограниченным продольными бороздами, находится квадратная доля, а позади - хвостатая доля. На диафрагмальной поверхности можно видеть границу только правой и левой долей, отделенных друг от друга серповидной связкой. Печень покрыта брюшиной практически со всех сторон, за исключением поперечной борозды и заднего края. Брюшина имеет толщину 30-70 мкм, от ее соединительнотканного слоя отходят в паренхиму междольковые прослойки. Поэтому в механическом отношении печень - очень нежный орган и легко разрушается.
В местах перехода брюшины с диафрагмы на печень и с печени на внутренние органы образуются связки, которые способствуют удержанию печени в определенном положении. В фиксации печени определенную роль играет внутрибрюшное давление.
Связки. Серповидная связка (lig. falciforme) располагается в направлении спереди назад. Состоит из двух листков брюшины, которые переходят с диафрагмы на печень. Под углом 90° соединяется с венечной связкой, а спереди - с круглой связкой.
Венечная связка (lig. coronarium) устроена сложно (рис. 262). На левой доле она состоит из двух листков, на правой доле, начиная от уровня нижней полой вены, листки брюшины расходятся и между ними обнажается участок печени заднего края, не покрытый брюшиной. Связки удерживают печень на задней брюшной стенке и не мешают смещаться переднему краю при изменении положения внутренних органов и дыхательных смещениях диафрагмы.
Круглая связка (lig. teres hepatis) начинается в левой продольной борозде и заканчивается на передней брюшной стенке около пупка. Она представляет редуцированную пупочную вену, по которой у плода течет артериальная кровь. Эта связка фиксирует печень к передней брюшной стенке.
Левая треугольная связка (lig. triangulare sinistrum) располагается между диафрагмой и левой долей печени впереди брюшного отдела пищевода. Слева заканчивается свободным краем, а справа продолжается в венечную связку.
Правая треугольная связка (lig. triangulare dextrum) соединяет диафрагму с правой долей печени, состоит из двух листков брюшины и представляет конечную часть венечной связки.
От печени к внутренним органам отходят еще связки, описанные в соответствующих разделах: ligg. hepatogastricum, hepatorenale, hepatocolicum, hepatoduodenale. В последней связке располагаются печеночная артерия, воротная вена, общий желчный, пузырный и печеночный протоки, лимфатические сосуды и узлы, нервы.
Внутренняя структура печени представлена печеночными клетками, которые объединяются в печеночные балки, а балки соединяются в дольки; дольки образуют 8 сегментов, которые соединяются в 4 доли. Паренхима обеспечивает продвижение крови из воротной вены, находящейся под низким давлением (10-15 мм рт. ст.), в нижнюю полую вену. Следовательно, строение печени определяется архитектурой сосудов.
В ворота печени входит воротная вена (v. portae), несущая венозную кровь от всех непарных органов брюшной полости, от желудка, селезенки, тонкой и толстой кишок. В печени на глубине 1-1,5 см воротная вена делится на правую и левую ветви, которые дают 8 крупных сегментарных ветвей (рис. 264) и соответственно выделяется 8 сегментов (рис. 265). Сегментарные вены разделяются на междольковые и септальные, которые распадаются на широкие капилляры (синусоиды), находящиеся в толще дольки (рис. 266).
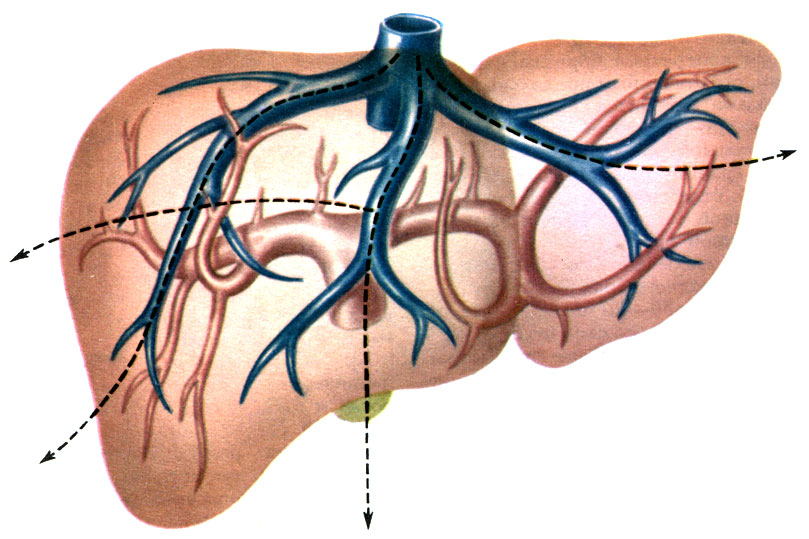
264. Ветвления воротной вены (фиолетовые) и печеночной вены (синие) в печени (по Ю. М. Дедерер и др.)
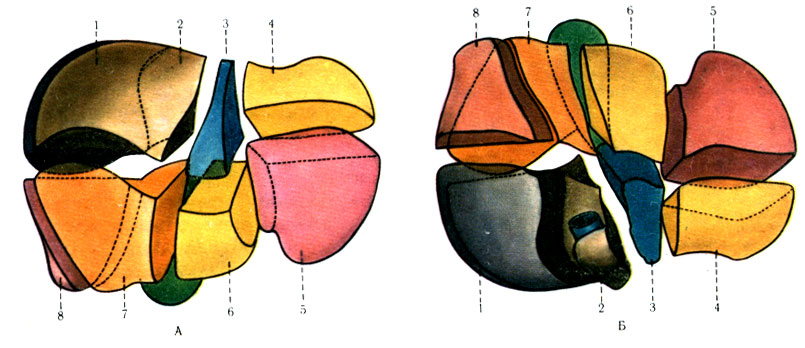
265. Форма восьми сегментов печени (по Couinaud). А - вид с диафрагмальной поверхности; Б - вид с висцеральной поверхности
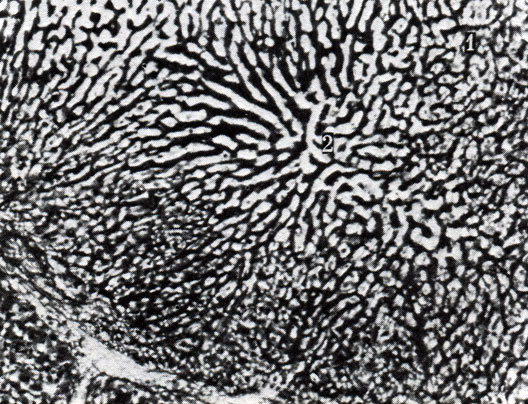
266. Синусоиды долек печени. 1 - форма синусоидов на периферии дольки; 2 - синусоиды в центральных отделах дольки
Вместе с воротной веной проходит печеночная артерия, ветви которой сопровождают ветви воротной вены. Исключение составляют те ветви печеночной артерии, которые снабжают кровью брюшину, желчные протоки, стенки воротной вены, печеночной артерии и вены. Вся паренхима печени разделяется на дольки, представляющие образования для более оптимального переброса крови из воротной вены и печеночной артерии в печеночные вены, а затем в нижнюю полую вену. Между дольками имеются прослойки соединительной ткани (рис. 267). На стыке 2-3 долек проходят междольковые артерия, вена и желчный проток, сопровождаемые лимфатическими капиллярами. Печеночные клетки располагаются двухслойными балками, ориентированными радиально к центру дольки. Между балками находятся кровеносные капилляры, которые собираются в центральную вену дольки и составляют начало печеночных вен. Желчные капилляры начинаются между двумя рядами печеночных клеток. Таким образом, печеночные клетки, с одной стороны, контактируют с эндотелием синусоидов и ретикулярными клетками, по которым течет смешанная кровь, а с другой - с желчными капиллярами. Стенка синусоидов и печеночные клетки оплетены ретикулярными волокнами, создающими каркас для печеночной ткани. Синусоиды от междольковой вены проникают в рядом лежащие дольки. Эти участки долек, снабжающиеся кровью междольковой вены, объединяются в функциональную единицу - ацинус, где междольковая вена занимает центральное место (рис. 268). Ацинус наглядно выявляется при патологии, так как зона некроза печеночных клеток и новая соединительная ткань формируются вокруг ацинуса, разобщая гемодинамическую единицу - дольку.
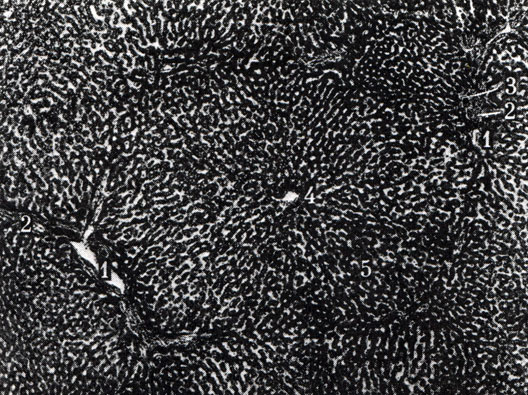
276. Гистологическое строение дольки печени. 1 - междольковая ветвь воротной вены; 2 - междольковая артерия; 3 - междольковый желчный проток; 4 - центральная вена; 5 - кровеносные синусоиды (капилляры) и печеночные балки
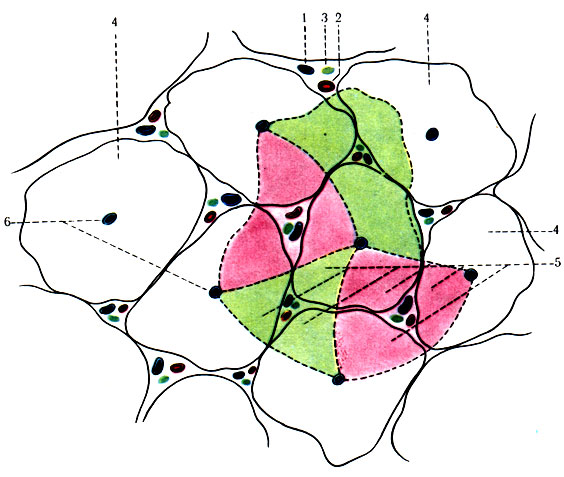
268. Схематическое изображение долек и ацинусов печени. 1 - междольковая ветвь воротной вены; 2 - междольковая артерия; 3 - междольковый желчный проток; 4 - долька; 5 - ацинусы; 6 - центральные вены долек
Топография. Правая доля печени лежит в правом подреберье и не выступает из-под реберной дуги. Передний край левой доли пересекает реберную дугу справа на уровне VIII ребра. От конца этого ребра нижний край правой доли, а затем левой пересекает эпигастральную область в направлении костной части переднего конца VI ребра и заканчивается по среднеключичной линии. В эпигастральной области поверхность печени соприкасается с париетальной брюшиной передней брюшной стенки. Верхняя граница справа по среднеключичной линии соответствует V ребру, слева, несколько ниже, - пятому - шестому межреберному промежутку. Это положение обусловлено большей правой долей и меньшей левой, на которую оказывает давление тяжесть сердца.
Печень соприкасается со многими органами брюшной полости. На диафрагмальной поверхности, которая соприкасается с диафрагмой, имеется сердечное вдавление (impressio cardiаса). На задней поверхности есть глубокая борозда для нижней полой вены (sulcus v. cavae), а левее - менее выраженное позвоночное вдавление. Большая площадь печени соприкасается с другими органами висцеральной поверхностью. На висцеральной поверхности правой доли имеется надпочечниковое вдавление (impressio suprarenalis), маловыраженное пищеводное вдавление (impressio esophageal почечное вдавление (impressio renalis), желудочное вдавление (impressio gastrica), отмечается отпечаток верхнего изгиба двенадцатиперстной кишки (impressio duodenalis), наиболее выраженное вдавление правой ободочной кишки (impressio colica). Левая доля печени соприкасается с каудальным отделом и малой кривизной желудка.
Печень новорожденного относительно больше (на 40%), чем у взрослого человека. Абсолютная масса ее 150 г, через год - 250 г, у взрослого - 1500 г. У детей левая доля печени равна правой, а затем она отстает в росте от правой доли. Нижний край печени выходит из-под реберной дуги. На висцеральной поверхности печени в глубокой ямке (fossa vesicae felleae) залегает желчный пузырь.
Желчевыводящая система печени
Печеночные клетки вырабатывают в сутки до 1 л желчи, поступающей в кишечник. Печеночная желчь представляет жидкость желтого цвета, пузырная желчь более вязкая, темно-коричневой окраски с зеленоватым оттенком. Желчь образуется непрерывно, а ее поступление в кишку связано с приемом пищи. Желчь состоит из воды, желчных кислот (гликохолевая, таурохолевая) и желчных пигментов (билирубин, биливердин), холестерина, лецитина, муцина и неорганических соединений (фосфор, соли калия и кальция и др.). Значение желчи в пищеварении огромно. Прежде всего желчь, раздражая нервные рецепторы слизистой оболочки, вызывает перистальтику, удерживает жир в эмульгированном состоянии, что увеличивает поле влияния фермента липазы. Под влиянием желчи активность липазы и протеолитических ферментов возрастает. Желчь нейтрализует хлористоводородную кислоту, поступающую из желудка, тем самым сохраняя активность трипсина, и подавляет действие пепсина желудочного сока. Желчь обладает и бактерицидными свойствами.
К желчевыводящей системе печени следует отнести желчные капилляры, септальные и междольковые желчные протоки, правый и левый печеночные, общий печеночный, пузырный, общий желчный протоки и желчный пузырь.
Желчные капилляры имеют диаметр 1-2 мкм, их просветы ограничены печеночными клетками (рис. 269). Таким образом, печеночная клетка одной плоскостью обращена в сторону кровеносного капилляра, а другой - ограничивает желчный капилляр. Желчные капилляры располагаются в балках на глубине 2/3 радиуса дольки. Из желчных капилляров желчь поступает на периферию дольки в окружающие ее септальные желчные протоки, которые сливаются в междольковые желчные проточки (ductuli interlobulares). Они соединяются в правый (длиной 1 см) и левый (длиной 2 см) печеночные проточки (ductuli hepatici dexter et sinister), а последние сливаются в общий печеночный проток (длиной 2-3 см) (ductus hepaticus communis) (рис. 270). Он покидает ворота печени и соединяется с пузырным протоком (ductus cysticus) длиной 3-4 см. От места соединения общего печеночного и пузырного протоков начинается общий желчный проток (ductus choledochus) длиной 5-8 см, впадающий в двенадцатиперстную кишку. В его устье есть сфинктер, регулирующий поступление желчи из печени и желчного пузыря.
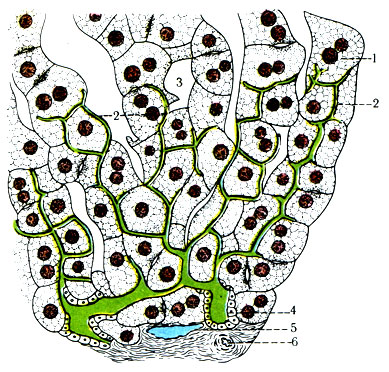
269. Схема строения желчных капилляров. 1 - печеночная клетка; 2 - желчные капилляры; 3 - синусоиды; 4 - междольковый желчный проток; 5 - междольковая вена; 6 - междольковая артерия
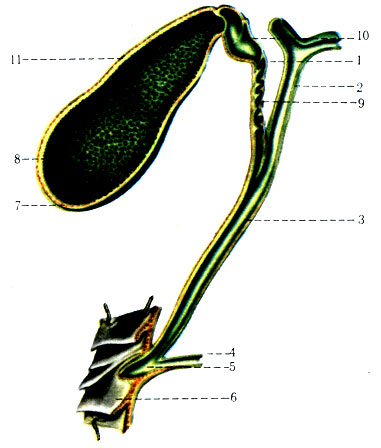
270. Желчный пузырь и вскрытые желчные протоки (по Р. Д. Синельникову). 1 - ductus cysticus; 2 - ductus hepaticus communis; 3 - ductus choledochus; 4 - ductus pancreaticus; 5 - ampulla hepatopancreatica; 6 - duodenum; 7 - fundus vesicae fellae; 8 - plicae tunicae mucosae vesicae fellae; 9 - plica spiralis; 10 - collum vesisae fellae
Все протоки имеют идентичное строение. Они выстланы кубическим эпителием, а крупные протоки - цилиндрическим эпителием. У крупных протоков соединительнотканный слой также выражен значительно лучше. В желчных протоках практически отсутствуют мышечные элементы, только в пузырном и общем желчном протоках имеются сфинктеры.
Желчный пузырь (vesica fellea) имеет форму вытянутого мешка объемом 40-60 мл. В желчном пузыре происходит концентрация желчи (в 6-10 раз) за счет всасывания воды. Желчный пузырь располагается в передней части правой продольной борозды печени. Его стенка состоит из слизистой, мышечной и соединительнотканной оболочек. Часть стенки, обращенная в брюшную полость, покрыта брюшиной. В пузыре различают дно, тело и шейку. Шейка пузыря обращена к воротам печени и вместе с пузырным протоком располагается в lig. hepatoduodenale.
Топография пузыря и общего желчного протока. Дно желчного пузыря соприкасается с париетальной брюшиной, проецируясь в углу, образованном реберной дугой и наружным краем прямой мышцы живота или при пересечении с реберной дугой линии, соединяющей верхушку подмышечной ямки с пупком. Пузырь соприкасается с поперечной ободочной кишкой, пилорической частью желудка и верхним отделом двенадцатиперстной кишки.
Общий желчный проток залегает в латеральной части lig. hepatoduodenale, где он может легко пальпироваться на трупе или во время операции. Затем проток проходит позади верхней части двенадцатиперстной кишки, располагаясь справа от воротной вены или в 3 - 4 см от пилорического сфинктера, проникая в толщу головки поджелудочной железы; его конечная часть прободает внутреннюю стенку нисходящей части двенадцатиперстной кишки. В этой части кишечной стенки формируется сфинктер общего желчного протока (m. sphincter ductus choledochi).
Механизм желчеотделения. Так как желчь в печени вырабатывается постоянно, то в период между пищеварением сфинктер общего желчного протока сокращен и желчь поступает в желчный пузырь, где происходит концентрация ее путем всасывания воды. В период пищеварения наступает сокращение стенки желчного пузыря и расслабление сфинктера общего желчного протока. Концентрированная желчь пузыря примешивается к жидкой печеночной желчи и вытекает в кишечник.
Рентгенограммы желчных путей
Холецистограммы можно получить только после введения через пищеварительный тракт органического контрастного вещества, куда входят соединения йода. После всасывания в кровь препараты йода выделяются с желчью и концентрируются в желчном пузыре. Тень пузыря длиной 5-8 см и шириной 2-3,5 см бывает видна на снимке (рис. 271). При нарушении проходимости желчных протоков или присутствии камней тень будет значительно слабее. Проекция пузыря зависит от конституции человека. У лиц гиперстенического телосложения пузырь находится высоко, а у астеников может быть даже в тазу, но это не является патологией.
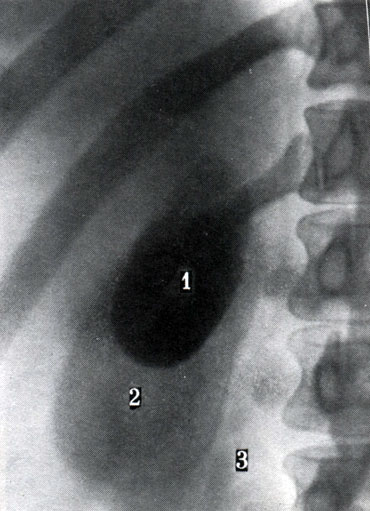
271. Обзорный передний снимок желчного пузыря при холецистографии. 1 - желчный пузырь; 2 - правая почка; 3 - наружный край большой поясничной мышцы
Холеграммы содержат тень не только пузыря, но и желчных протоков. Протоки печени выявляются через 5-15 мин, а желчный пузырь - через 30 мин после введения контрастного вещества (рис. 272). На этих снимках контуры всех протоков ровные, тень равномерная. Помимо обзорных холеграмм, можно сделать ряд серийных снимков, на которых удается проследить последовательность заполнения контрастным веществом протоков и желчного пузыря.
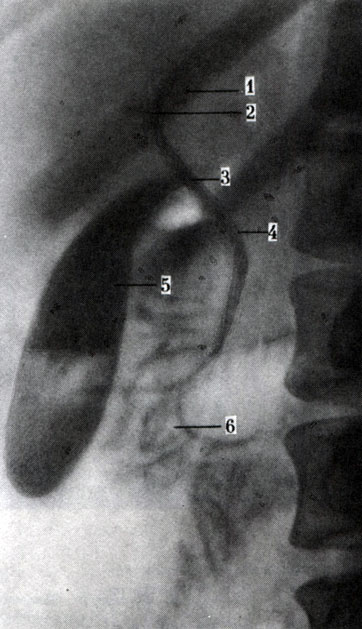
272. Обзорная рентгенограмма желчных путей при холеографии (по Л. Д. Линденбратену). 1 - левый печеночный проток; 2 - правый печеночный проток; 3 - печеночный проток; 4 - общий печеночный проток; 5 - желчный пузырь; 6 - контрастное вещество в нисходящей части двенадцатиперстной кишки
Холангиограммы выполняются с целью изучения проходимости желчных протоков. Контрастное вещество вводится в паренхиму печени методом пункции, а также через дренаж желчного пузыря или протоков во время лапароскопии. В настоящее время с помощью фиброскопа из волокнистой оптики удается зондировать устье общего желчного протока и выполнить контрастирование протока. Тень на рентгенограмме ductus choledochus вначале имеет ширину 8-12 мм, а на месте впадения в двенадцатиперстную кишку - 2 мм.
Поджелудочная железа
Поджелудочная железа (pancreas) выделяет в сутки до 2 л пищеварительного сока содержащего амилазу (для расщепления углеводов), липазу (для переваривания жира) и трипсиноген, который под действием энтерокиназы кишечного сока превращается в трипсин. Трипсин расщепляет белки пищи до аминокислот. В альвеолярной железистой части располагаются островки Лангерганса (1 млн.), которые в своей совокупности представляют эндокринный аппарат железы общей массой 0,6-2 г. Помимо пищеварительного сока, эндокринный аппарат железы образует гормон- инсулин, регулирующий процесс усвоения клетками углеводов.
Поджелудочная железа имеет головку (caput), тело (corpus) и хвост (cauda) (рис. 273). Масса поджелудочной железы 70-80 г, толщина 3-4 см, длина 17 см. Снаружи железа покрыта соединительнотканной капсулой. Соединительная ткань проникает между дольками железы.
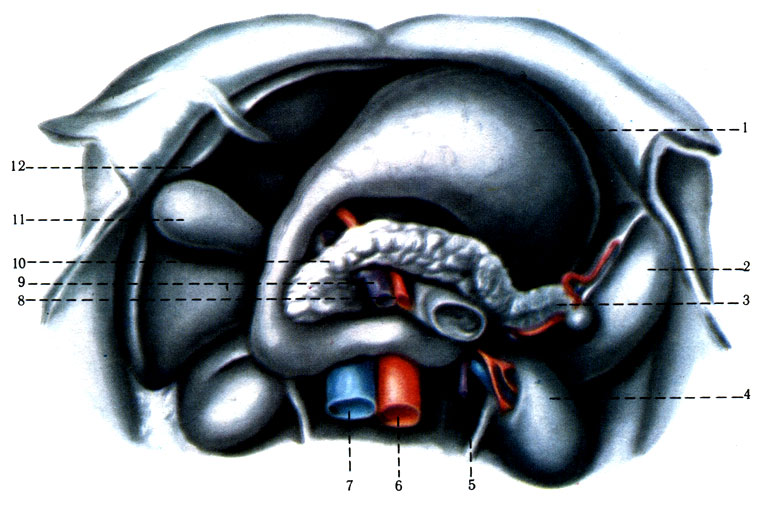
273. Поджелудочная железа (желудок отведен вверх). 1 - ventriculus; 2 - lien; 3 - cauda pancreatis; 4 - ren; 5 - jejunum; 6 - aorta abdominalis; 7 - v. cava inferior; 8 - a. mesenterica superior; 9 - v. mesenterica superior; 10 - caput pancreatis; 11 - vesica fellea; 12 - hepar
Головка поджелудочной железы окружена двенадцатиперстной кишкой. Через головку проходит общий желчный проток, а к ее задней поверхности прилегает воротная вена. Вниз от головки отходит крючковидный отросток (processus uncinatus). Тело железы имеет переднюю, заднюю и нижнюю поверхности и пересекает нижнюю полую вену и брюшную аорту на уровне I поясничного позвонка. На задней поверхности железы проходят селезеночные артерия и вена. Хвост достигает ворот селезенки, имеет переднюю и заднюю поверхности. Спереди тело и хвост покрыты париетальной брюшиной. Через все отделы поджелудочной железы проходит выводной проток, который формируется путем слияния внутридольковых и междольковых протоков. Через головку поджелудочной железы проходит добавочный проток (ductus pancreaticus accessorium), который открывается в двенадцатиперстную кишку малым сосочком на расстоянии 2-3 см от ее большого сосочка. Проток поджелудочной железы открывается вместе с общим желчным протоком (рис. 270).
У живого человека поджелудочная железа имеет красноватый оттенок. Поджелудочную железу можно пальпировать и без вскрытия сальниковой сумки путем введения пальцев через foramen epiploicum, которое располагается позади lig. hepatoduodenale и малого сальника.
Связки. Желудочно-поджелудочная связка (lig. gastropancreaticum) представляет листок брюшины, натянутый между задней поверхностью по малой кривизне желудка и передней поверхностью тела поджелудочной железы. В этой связке проходит левая желудочная артерия.
Поджелудочная железа у новорожденных и детей не имеет особенностей строения. Только головка железы относительно меньше, чем у взрослого. Кроме того, у детей число инсулярных островков меньше в 8 раз по сравнению со взрослым человеком.
Рентгенограммы поджелудочной железы
Поджелудочная железа из-за наслоения органов и в силу небольших ее размеров на обзорном снимке в прямой или задней проекции не видна. Контрастирование возможно только путем введения зонда под контролем фиброскопа непосредственно в устье протока поджелудочной железы. У здорового человека общий поджелудочный проток достигает хвоста. Проток имеет ровные и четкие контуры диаметром 1-2 мм. Одновременно с протоком контрастируются второстепенные протоки 1-го, 2-го, 3-го порядка, расположенные равномерно по всей длине железы (рис. 274).
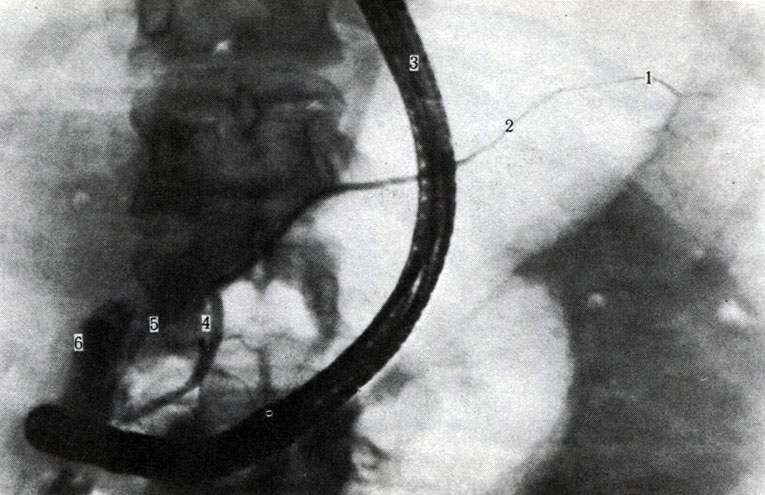
274. Рентгенограмма протоков поджелудочной железы (по Шалимову). 1 - проток хвостовой части железы; 2 - проток тела железы; 3 - зонд; 4 - проток головки железы; 5 - добавочный проток; 6 - контрастная масса в двенадцатиперстной кишке
Эмбриональное развитие печени
На 4-й неделе эмбрионального развития в вентральной стенке начального отдела средней кишки образуется выпячивание - зачаток печени, которое проникает между листками вентральной брыжейки. Листки брыжейки образуют серозную капсулу и соединительнотканный каркас для железистой паренхимы печени. В дальнейшем из быстрорастущей клеточной массы формируются печеночные балки, а между ними врастают кровеносные капилляры. Под влиянием тока крови капилляры приобретают в дольках преимущественно радиальную ориентацию.
Аномалии развития печени. Аномалии развития печени чаще выражаются в появлении более глубоких борозд между долями, что отражает филогенетическое развитие, так как у многих животных печень четко разграничивается глубокими щелями на доли, а изредка встречается добавочная печень. Чаще всего аномалии касаются формы желчного пузыря и его протоков.
Эмбриональное развитие поджелудочной железы
Поджелудочная железа закладывается там же, где и печень, только из дорсальной и вентральной почек, которые позднее срастаются в один орган. Дорсальный зачаток врастает между листками дорсальной брыжейки. Вентральная закладка образуется вместе с закладкой печени и в дальнейшем будет связана с общим желчным протоком. В результате поворота кишки вентральный зачаток переходит в дорсальное положение и срастается с дорсальным зачатком поджелудочной железы. Из вентрального зачатка развивается головка, а из дорсального - тело и хвост железы. Проток вентрального зачатка связан с общим желчным протоком, достигает наибольшего развития, а проток дорсального зачатка образует добавочный проток поджелудочной железы.
Инсулярные островки закладываются одновременно с ацинарными секреторными отделами поджелудочной железы.
Аномалии развития поджелудочной железы. Поджелудочная железа закладывается из двух зачатков, поэтому иногда развиваются независимые друг от друга части железы. Встречается кольцевидная форма железы, при которой вся железистая масса собрана вокруг двенадцатиперстной кишки. Наиболее частой аномалией бывает наличие небольших добавочных поджелудочных желез, расположенных в стенках кишки, желудка, печени или брыжейки. Редкой аномалией является отсутствие поджелудочной железы.
Филогенез печени и поджелудочной железы
Печень представляет собой сложную трубчатую железу, которая содержит сеть желчных капилляров и протоков, возникающих из малого железистого выпячивания стенки кишки. Этот выступ впервые появляется у ланцетника, обильно снабжается кровью. Эти сосуды служат прообразом в будущем воротной вены. У более высокоорганизованных животных железистая часть обособляется от кишки, но связана с ней желчным протоком. Процесс формообразования печени в эмбриональном периоде фактически повторяет формообразующие процессы филогенеза.
Поджелудочная железа является альвеолярной железой и располагается у миног и двудышащих в толще стенки кишки, а у рыб и некоторых млекопитающих (крыса, мышь, кролик и др.) - в дорсальной брыжейке в виде отдельных долек, которые соединены протоками. У всех животных также имеются островки Лангерганса, составляющие инкреторную часть железы.
Серозные оболочки
Серозные оболочки покрывают вторичную полость тела и находящиеся в ней органы. Из вторичной полости формируются две плевральные, перикардиальная, брюшинная и две полости около яичек. Как правило, полости всегда ограничены париетальным и висцеральным листками. Между этими листками оформляется серозная полость. Между серозными листками имеется тончайший слой серозной жидкости, что облегчает смещение органов не только при изменении положения тела, но главным образом при дыхании, сердцебиении и пищеварении. При сращении париетального и висцерального листков возникают тяжелые функциональные нарушения органов.
Серозная оболочка различных полостей отличается лишь толщиной и некоторыми мелкими, несущественными особенностями. Серозная оболочка покрыта мезотелием, имеющим плоскую многоугольную форму, крупные ядра и четкие межклеточные границы. Соединительнотканная основа серозной оболочки состоит из эластических и коллагеновых слоев, ориентированных в различных направлениях. Под базальной мембраной располагается слой эластических волокон, поверхностных коллагеновых, коллагеново-эластических и глубокий коллагеновый слои. Чередование и толщина каждого слоя брюшины различны в зависимости от функциональной нагрузки данного участка брюшины. Слоистое строение соединительнотканной основы серозных оболочек обеспечивает их высокую прочность.
Брюшина
Брюшина (peritoneum) покрывает стенки брюшной полости и внутренние органы; общая поверхность ее около 2 м2. В целом брюшина состоит из париетальной (peritoneum parietale) и висцеральной (peritoneum viscerale). Париетальная брюшина выстилает брюшные стенки, висцеральная - внутренности (рис. 275). Оба листка, соприкасаясь друг с другом, как бы скользят один об другой. Этому способствуют мышцы брюшных стенок и положительное давление в кишечной трубке. В щели между листками содержится тонкий слой серозной жидкости, которая увлажняет поверхность брюшины, облегчая смещение внутренних органов. При переходе париетальной брюшины в висцеральную образуются брыжейки, связки и складки.
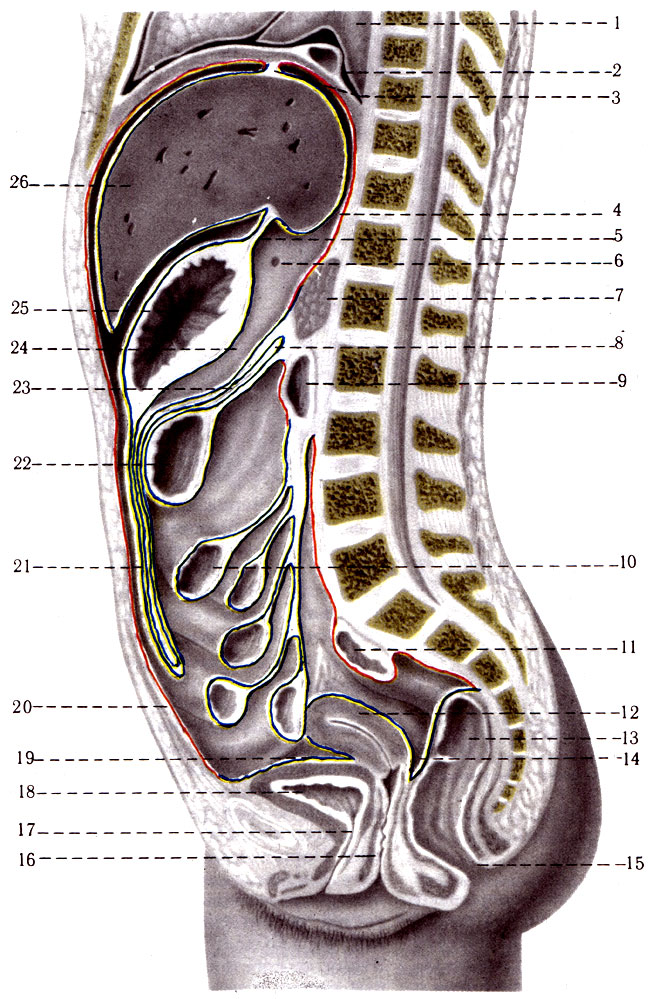
275. Расположение висцерального (зеленая линия) и париетального (красная линия) листков брюшины на сагиттальном разрезе женщины. 1 - pulmo; 2 - phrenicus; 3 - lig. coronarium hepatis; 4 - recessus superior omentalis; 5 - lig. hepatogastricum; 6 - for. epiploicum; 7 - pancreas; 8 - radix mesenterii; 9 - duadenum; 10 - jejunum; 11 - colon sigmoideum; 12 - corpus uteri; 13 - rectum; 14 - excavatio rectouterina; 15 - anus; 16 - vagina; 17 - urethra; 18 - vesica urinaria; 19 - excavatio vesicouterina; 20 - peritoneum parietalis; 21 - omentum majus; 22 - colon transversum; 23 - mesocolon; 24 - bursa omentalis; 25 - ventriculus; 26 - hepar
Под брюшиной почти везде залегает слой подбрюшинной клетчатки (tela subserosa), состоящей из рыхлой и жировой ткани. Толщина подбрюшинной клетчатки в различных участках брюшной полости выражена в неодинаковой степени. На передней брюшной стенке имеется значительный ее слой, но особенно хорошо клетчатка развита вокруг мочевого пузыря и ниже пупочной ямки. Это обусловлено тем, что при растяжении мочевого пузыря его верхушка и тело выходят из-за симфиза, проникая между f. transversalis и париетальной брюшиной. Подбрюшинная клетчатка малого таза и задней брюшной стенки представлена толстым слоем, а на диафрагме этот слой отсутствует. Подбрюшинная клетчатка хорошо развита в брыжейке и сальнике брюшины. Висцеральная брюшина чаще всего сращена с органами и подбрюшинная клетчатка совершенно отсутствует (печень, тонкий кишечник) или развита умеренно (желудок, толстая кишка и др.).
Брюшина формирует замкнутый мешок, поэтому часть органов оказывается лежащей снаружи брюшины и покрыта ею только с одной стороны.
Подобное положение органов называется экстраперитонеальным. Экстраперитонеальное положение занимают двенадцатиперстная кишка, за исключением ее начальной части, поджелудочная железа, почки, мочеточники, предстательная железа, влагалище, нижний отдел прямой кишки. Если орган покрыт с трех сторон, это называется мезоперитонеальным положением. К таким органам относятся печень, восходящая и нисходящая части толстой кишки, средняя часть прямой кишки, мочевой пузырь. Некоторые органы покрыты брюшиной со всех сторон, т. е. лежат интраперитонеально. Такое положение имеют желудок, тощая и подвздошная кишка, червеобразный отросток, слепая, поперечная ободочная, сигмовидная и начало прямой кишки, матка и маточные трубы, селезенка.
Топография париетальной и висцеральной брюшины хорошо видна на сагиттальном разрезе туловища. Условно единая брюшинная полость разделяется на три этажа: верхний, средний и нижний (рис. 276).
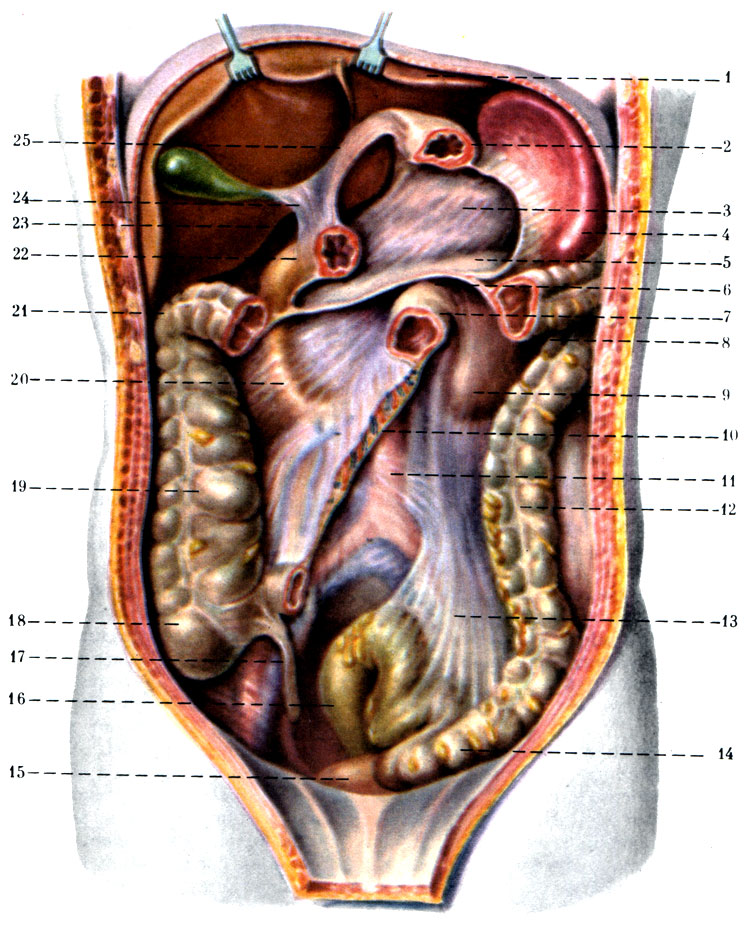
276. Топография брюшины верхнего, среднего и нижнего этажей брюшинной полости. 1 - lobus hepatis sinister; 2 - ventriculus; 3 - pancreas; 4 - lien; 5 - bursa omentalis; 6 - mesocolon transversum; 7 - flexura duodenojejunalis; 8 - colon transversum; 9 - ren sinister; 10 - radix mesenterii; 11 - aorta; 12 - colon descendens; 13 - mesocolon sigmoideum; 14 - colon sigmoideum; 15 - vesica urinaria; 16 - rectum; 17 - appendix vermiformis; 18 - cecum; 19 - colon ascendens; 20 - duodenum; 21 - flexura coli dextra; 22 - pylorus; 23 - for. epiploicum; 24 - lig. hepatoduodenal; 25 - lig. hepatogastricum
Верхний этаж ограничен сверху диафрагмой и снизу брыжейкой поперечной ободочной кишки. В нем расположены печень, желудок, селезенка, двенадцатиперстная кишка, поджелудочная железа. Париетальная брюшина с передней и задней стенок продолжается на диафрагму, откуда переходит на печень в виде связок - ligg. coronarium hepatis, falciforme hepatis, triangulare dextrum et sinistrum (см. Связки печени). Печень, за исключением заднего ее края, покрыта висцеральной брюшиной; ее задний и передний листки встречаются у ворот печени, где между ним проходят ductus choledochus, v. portae, a. hepatica propria. Двойной листок брюшины соединяет печень с почкой, желудком и двенадцатиперстной кишкой в виде связок - ligg. phrenicogastricum, hepatogastricum, hepatoduodenal, hepatorenale. Первые три связки формируют малый сальник (omentum minus). Листки брюшины малого сальника в области малой кривизны желудка расходятся, покрывая ее переднюю и заднюю стенки. На большой кривизне желудка они вновь соединяются в двухслойную пластинку, свисающую свободно в брюшной полости в виде складки на расстоянии 20-25 см от большой кривизны у взрослого человека. Эта двухслойная пластинка брюшины поворачивает вверх и достигает задней брюшной стенки, где и прирастает на уровне II поясничного позвонка.
Четырехслойная складка брюшины, свисающая впереди тонкого кишечника, называется большим сальником (omentum majus). У детей листки брюшины большого сальника хорошо выражены.
Двухслойная брюшина на уровне II поясничного позвонка расходится в двух направлениях: один листок выстилает заднюю брюшную стенку выше II поясничного позвонка, покрывая поджелудочную железу и часть двенадцатиперстной кишки, и представляет париетальный листок сальниковой сумки. Второй листок брюшины от задней брюшной стенки опускается вниз к поперечной ободочной кишке, окружая ее со всех сторон, и вновь возвращается к задней брюшной стенке на уровне II поясничного позвонка. В результате слияния 4 листков брюшины (двух - большого сальника и двух - поперечной ободочной кишки) формируется брыжейка поперечной ободочной кишки (mesocolon), которая и составляет нижнюю границу верхнего этажа брюшинной полости.
В верхнем этаже брюшинной полости между органами находятся ограниченные пространства и сумки. Правое поддиафрагмальное пространство называется печеночной сумкой (bursa hepatica dextra) и представляет узкую щель между правой долей печени и диафрагмой. Внизу она сообщается с правым боковым каналом, который образован восходящей кишкой и брюшной стенкой. Вверху сумка ограничена венечной и серповидной связками.
Левая поддиафрагмальная сумка (bursa hepatica sinistra) меньше, чем правая.
Сальниковая сумка (bursa omentalis) представляет объемную полость, вмещающую 3-4 л, и в значительной степени изолирована от брюшинной полости. Сумка ограничена спереди малым сальником и желудком, желудочно-ободочной связкой, снизу - брыжейкой поперечной ободочной кишки, сзади - париетальной брюшиной, сверху - диафрагмально-желудочной связкой. Сальниковая сумка сообщается с брюшинной полостью сальниковым отверстием (for. epiploicum), ограниченным спереди lig. hepatoduodenale, сверху - печенью, сзади - lig. hepatorenal, снизу - lig. duodenorenale.
Средний этаж брюшинной полости располагается между брыжейкой поперечной ободочной кишки и входом в малый таз. В нем размещается тонкая кишка и часть толстой кишки.
Ниже брыжейки поперечной ободочной кишки листок брюшины от тонкой кишки переходит на заднюю брюшную стенку и подвешивает петли тощей и подвздошной кишки, образуя брыжейку (mesenterium). Корень брыжейки имеет длину 18-22 см, прикрепляясь к задней брюшной стенке на уровне II поясничного позвонка слева. Следуя слева направо и сверху вниз, последовательно пересекая аорту, нижнюю полую вену, правый мочеточник, он заканчивается справа на уровне подвздошно-крестцового сочленения. В брыжейку проникают кровеносные сосуды и нервы. Корень брыжейки разделяет средний этаж брюшной полости на правый и левый брыжеечные синусы.
Правая брыжеечная пазуха (sinus mesentericus dexter) располагается справа от корня брыжейки; медиально и снизу ограничена брыжейкой тонкой кишки, сверху - брыжейкой поперечной ободочной кишки, справа - восходящей ободочной кишкой. Париетальная брюшина, выстилающая эту пазуху, прирастает к задней брюшной стенке; за ним лежат правые почка, мочеточник, кровеносные сосуды для слепой и восходящей части толстой кишки.
Левая брыжеечная пазуха (sinus mesentericus sinister) несколько длиннее правой. Ее границы: сверху - брыжейка поперечной ободочной кишки (уровень II поясничного позвонка), латерально - нисходящая часть толстой кишки и брыжейка сигмовидной кишки, медиально - брыжейка тонкой кишки. Нижней границы левая пазуха не имеет и продолжается в полость малого таза. Под париетальной брюшиной проходят аорта, вены и артерии к прямой, сигмовидной и нисходящей части толстой кишки; там же располагаются левый мочеточник и нижний полюс почки.
В среднем этаже брюшинной полости различают правый и левый боковые каналы.
Правый боковой канал (canalis lateralis dexter) представляет узкую щель, которая ограничена боковой стенкой живота и восходящей частью ободочной кишки. Сверху канал продолжается в печеночную сумку (bursa hepatica), а снизу через подвздошную ямку сообщается с нижним этажом брюшинной полости (полость малого таза).
Левый боковой канал (canalis lateralis sinister) располагается между боковой стенкой и нисходящим отделом ободочной кишки. Вверху его ограничивает диафрагмально-ободочно-кишечная связка (lig. phrenicocolicum dextrum), снизу канал открывается в подвздошную ямку.
В среднем этаже брюшинной полости имеются многочисленные углубления, образованные складками брюшины и органами. Наиболее глубокие из них располагаются около начала тощей кишки, конечной части подвздошной кишки, слепой кишки и в брыжейке сигмовидной кишки. Здесь мы описываем только те карманы, которые встречаются постоянно и четко выражены.
Двенадцатиперстно-тощее углубление (recessus duodenojejunalis) ограничено брюшинной складкой корня брыжейки ободочной кишки и flexura duodenojejunalis. Глубина углубления колеблется от 1 до 4 см. Характерным является то, что в складке брюшины, ограничивающей это углубление, содержатся гладкие мышечные пучки.
Верхнее илеоцекальное углубление (recessus ileocecalis superior) находится в верхнем углу, образованном слепой кишкой и конечным отделом тощей кишки. Это углубление заметно выражено в 75% случаев.
Нижнее илеоцекальное углубление (recessus ileocecalis inferior) располагается в нижнем углу между тощей и слепой кишкой. С латеральной стороны его также ограничивает червеобразный отросток вместе с его брыжейкой. Глубина углубления 3-8 см.
Позадислепокишечное углубление (recessus retrocecalis) непостоянное, образуется за счет складок при переходе париетальной брюшины в висцеральную и располагается позади слепой кишки. Глубина углубления колеблется от 1 до 11 см, что зависит от длины слепой кишки.
Межсигмовидное углубление (recessus intersigmoideus) располагается в брыжейке сигмовидной кишки слева (рис. 277, 278).
277. Карманы брюшины (по Е. И. Зайцеву). 1 - flexura duodenojejunalis
278. Карманы брыжейки сигмовидной кишки (по Е. И. Зайцеву)
Нижний этаж брюшинной полости локализуется в малом тазу, где образуются складки и углубления брюшины. Висцеральная брюшина, покрывающая сигмовидную кишку, продолжается на прямую кишку и покрывает ее верхнюю часть интраперитонеально, среднюю часть - мезоперитонеально, а затем перекидывается у женщин на задний свод влагалища и заднюю стенку матки. У мужчин брюшина с прямой кишки переходит на семенные пузырьки и заднюю стенку мочевого пузыря. Таким образом, нижняя часть прямой кишки длиной 6-8 см оказывается лежащей вне брюшинного мешка.
У мужчин между прямой кишкой и мочевым пузырем образуется глубокая впадина (excavatio rectovesicalis) (рис. 279). У женщин, ввиду того что между этими органами вклинивается матка с трубами, формируются два углубления: прямокишечно-маточное (excavatio rectouterina) - более глубокое, по бокам ограниченное прямокишечно-маточной складкой (plica rectouterina), и пузырно-маточное (excavatio vesicouterina), располагающееся между мочевым пузырем и маткой (рис. 280). Брюшина передней и задней поверхностей стенок матки на ее боках соединяется в широкие маточные связки (ligg. lata uteri), которые на боковой поверхности малого таза продолжаются в париетальную брюшину. В верхнем крае каждой широкой маточной связки залегает маточная трубка; к ней прикрепляется яичник и между ее листками проходит круглая связка матки.
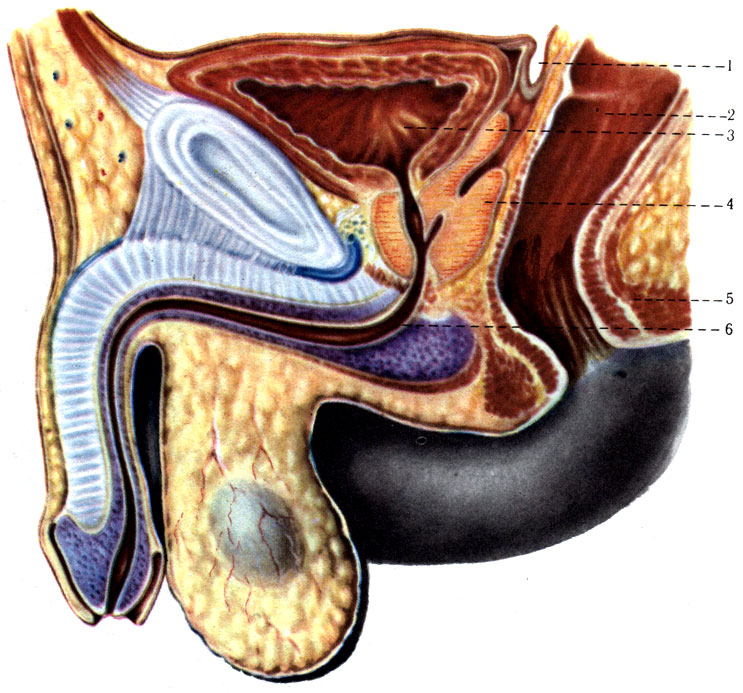
279. Отношение брюшины малого таза на сагиттальном распиле у мужчины (схема). 1 - excavatio г ectovesicalis; 2 - rectum; 3 - vesica urinaria; 4 - prostata; 5 - m. sphincter ani externus; 6 - urethra
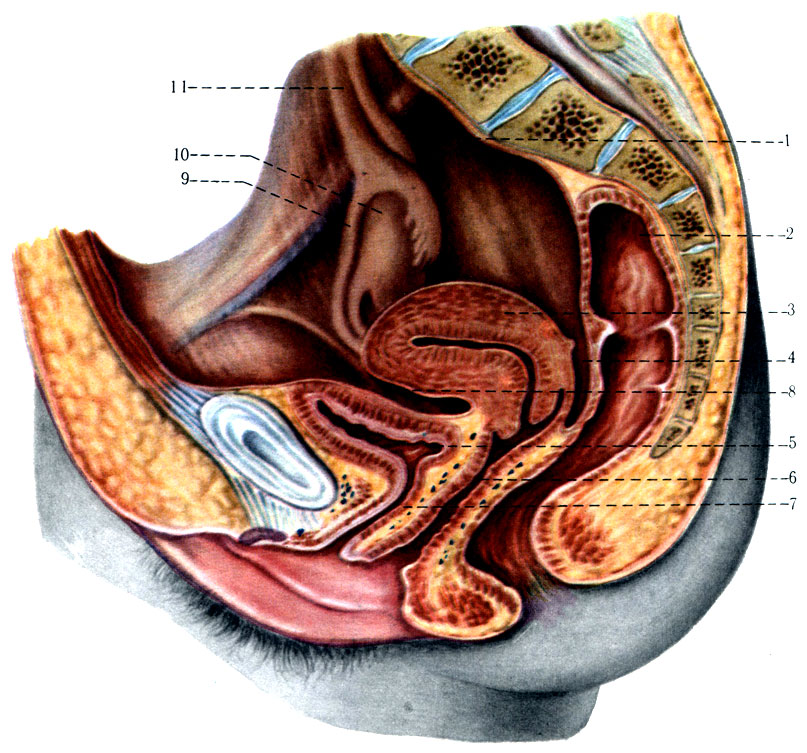
280. Отношение брюшины малого таза на сагиттальном распиле у женщины (схема). 1 - peritoneum parietale; 2 - rectum; 3 - uterus; 4 - excavatio rectouterina; 5 - vesica urinaria; 6 - vagina; 7 - urethra; 8 - excavatio vesicouterina; 9 - tuba uterina; 10 - ovarium; 11 - lig. suspensorium ovarii
Брюшина боковых стенок таза непосредственно соединена с брюшиной задней и передней стенок. В паховой области брюшина покрывает ряд образований, формируя складки и ямки. По средней линии на передней стенке брюшины имеется срединная пупочная складка (plica umbilicalis mediana), покрывающая одноименную связку мочевого пузыря. По бокам мочевого пузыря располагаются пупочные артерии (аа. umbilicales), прикрытые медиальными пупочными складками (plicae umbilicales mediales). Между срединной и медиальными складками имеются надпузырные ямки (fossae supravesicales), которые лучше выражены при опорожненном мочевом пузыре. Латеральнее на 1 см от plica umbilicalis medialis находится боковая пупочная складка (plica umbilicalis lateralis), которая возникла в результате прохождения а. и. v. epigastricae inferiores. Латеральнее plica umbilicalis lateralis формируется латеральная паховая ямка (fossa inguinalis lateralis), которая соответствует внутреннему отверстию пахового канала. Брюшина между plica umbilicalis medialis и plica umbilicalis lateralis покрывает медиальную паховую ямку (fossa inguinalis medialis).
Развитие брюшины и формирование брюшинной полости
В стадии зародышевого щитка кишечная трубка начинает обособляться из стенки желточного мешка (энтобластический пузырек (рис. 281). В этой стадии развития справа и слева в момент скручивания зародышевого щитка на желточный мешок нарастают боковые стенки туловища эмбриона. В результате желточный пузырь как бы разделяется на две части: часть, лежащая ближе к хорде, включается внутрь тела и превращается в кишечную трубку; вторая часть остается вне зародыша и превращается в ductus omphalomesentericus, который в дальнейшем преобразуется в пупочный канатик. Кишечная трубка на 4-й неделе за счет развития мезодермы превращается в четырехслойную, которая дифференцируется на серозную, мышечную оболочки и подслизистую основу. Из энтодермы формируются эпителий слизистой оболочки и железы.
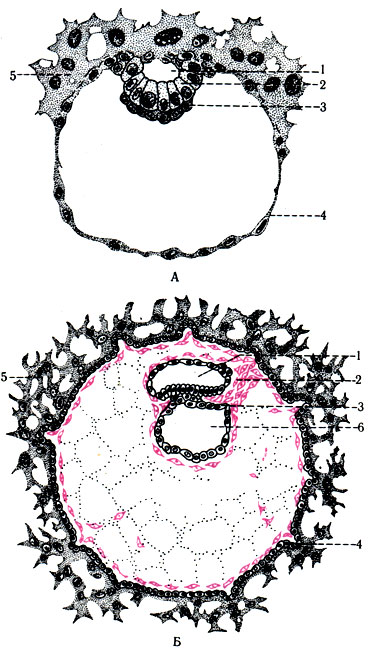
281. Схематическое изображение на 8-м дне развития эмбриона, в процессе которых закладываются органы и полости тела (по Charting-Rokk). А: 1 - полость амниона; 2 - клетки эктодермы; 3 - клетки энтодермы; 4 - трофоэктодерма; 5 - трофобласт; Б - эмбрион на 14-м дне развития (по Peters): 6 - полость желточного мешка
Затем появляются складки на вентральной стороне зародыша, которые отделяют эмбрион от внезародышевых структур, относящихся к пупочному канатику и плаценте, а дорсальная часть зародыша приобретает выпуклость, нависающую над пупочным канатиком. Включение кишки в тело эмбриона происходит не на всем ее протяжении одномоментно. В связи с усиленным ростом головного конца первой погружается в полость тела первичная кишка, расположенная под начальным отделом нервной трубки. Передний конец первичной кишки отделен от ротовой бухты слоем энтодермальных клеток. Затем включается в тело в хвостовом конце эмбриона задняя кишка, которая также отделена от клоаки эпителиальной перепонкой (рис. 282). Средняя кишка включается в полость тела позднее, только после полного ее отшнуровывания от желточного мешка и образования пупочного кольца на передней стенке живота.
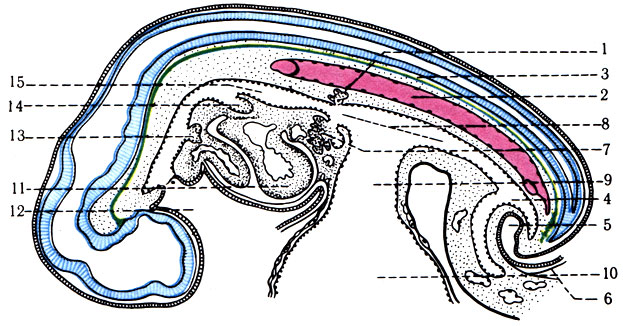
282. Сагиттальный разрез эмбриона человека 4 нед. развития, показывающий формирование пищеварительной системы (по Петтену). 1 - поджелудочная железа; 2 - дорсальная аорта; 3 - хорда; 4 - аллантоис; 5 - клоака; 6 - листок оболочки амниотического мешка; 7 - печень; 8 - кишечная трубка; 9 - желточный стебелек, соединяющий кишечную трубку с внебрюшинной частью желточного мешка; 10 - остаток желточного мешка; 11 - сердце; 12 - ротовая бухта; 13 - зачаток щитовидной железы; 14 - зачаток легких; 15 - желудок
После полного включения кишки в полость брюшины между стенками туловища и кишечной трубкой формируется первичная полость тела (celom), которая ограничена париетальным листком - соматоплеврой и висцеральным листком - спланхноплеврой. Первичная полость тела представлена двумя изолированными полостями, в дальнейшем превращающимися во вторичные две плевральные полости и полость брюшины. У мужчин от последней отделяются еще две полости около яичек. В головном конце вокруг сердца формируется головная полость. В процессе развития сердце с перикардиальной полостью и поперечной перегородкой, где закладывается диафрагма, опускается в грудную часть туловища, разделяя первичную полость на верхний и нижние отделы. Таковы общие преобразования полостей в начале эмбрионального развития.
Формирование брюшинной полости тесно связано с развитием кишечной трубки и формированием органов. Растущая кишка и другие органы оттягивают соматоплевру и оказываются полностью или частично покрытыми ею. В тот период, когда кишечная трубка имеет равномерный диаметр и соответствует длине туловища эмбриона, она фиксируется к задней стенке туловища дорсальной брыжейкой, к передней стенке - вентральной брыжейкой. В области нижней части вентральной брыжейки в ранний период развития наступает ее редукция (прорыв) и возникает непарная брюшинная полость (рис. 283). Между листками оставшейся вентральной брыжейки врастает печень, и часть брыжейки между желудком и воротами печени превращается в малый сальник, а часть брыжейки между печенью и диафрагмой преобразуется в серповидную связку печени. К органам через дорсальную брыжейку со стороны аорты и вегетативных узлов врастают кровеносные сосуды и нервы (рис. 284).
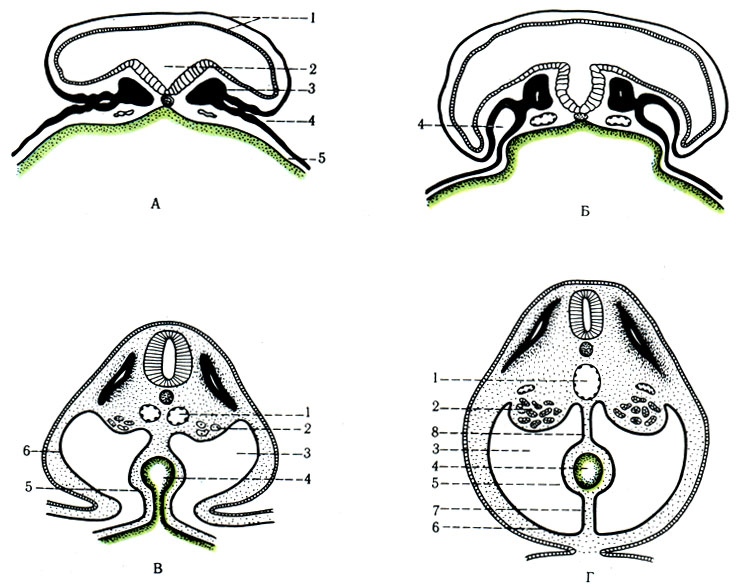
283. Схематическое изображение поперечных срезов, показывающее процесс формирования кишки эмбриона, отделение внутризародышевой полости тела от внезародышевой и развитие первичных брыжеек. А, Б: 1 - соматоплевра (зачаток для париетального листка брюшины амниона); 2 - нервный желобок; 3 - сомит; 4 - внутризародышевая брюшинная полость (celoma); 5 - спланхноплевра (зачаток для висцеральной брюшины) желточного пузыря. В, Г; 1 - дорсальная аорта; 2 - мезонефроз; 3 - внутризародышевая полость; 4 - кишка; 5 - спланхноплевра; 6 - соматоплевра; 7 - вентральная брыжейка; 8 - дорсальная брыжейка
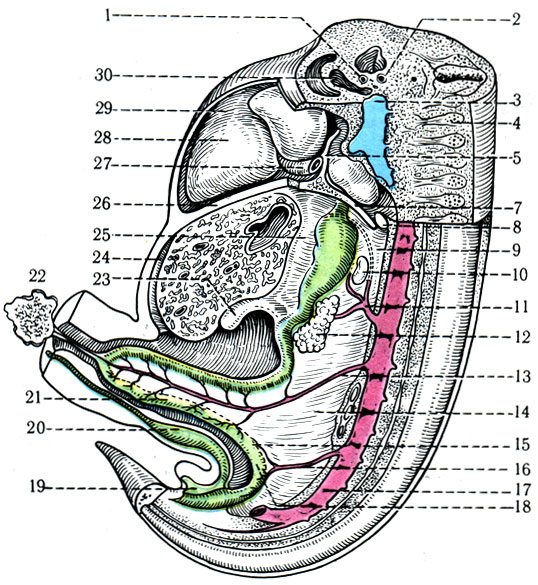
284. Латеральный разрез 6-не-дельного эмбриона, показывающий расположение внутренних органов и брыжеек (по Петтену). 1 - трахея; 2 - пищевод; 3 - левая передняя сердечная вена; 4 - спинномозговой узел; 5 - плевроперикардиальная складка; 6 - диафрагмальный нерв; 7 - плевробрюшинная складка; 8 - плевральное отверстие; 9 - дорсальная брыжейка желудка; 10 - селезенка; 11 - чревная артерия; 12 - поджелудочная железа; 13 - верхняя брыжеечная артерия; 14 - брыжейка тонкой кишки; 15 - брыжейка толстой кишки; 16 - нижняя брыжеечная артерия; 17 - аорта; 18 - толстая кишка; 19 - клоака; 20 - аллантоис; 21 - слепая кишка; 22 - остаток желточного мешка; 23 - желчный пузырь; 24 - серповидная связка; 25 - вентральная брыжейка желудка; 26 - поперечная перегородка (зачаток диафрагмы); 27 - левый проток Кювье; 28 - левый желудочек; 29 - околосердечная полость; 30 - артериальный ствол
Дальнейшие изменения брыжеек, формирование сумок, углублений, связок будут происходить под влиянием неравномерного роста кишечной трубки (рис. 285). Желудок, имея вентральную и дорсальную брыжейки, первоначально располагается в сагиттальной плоскости, а затем на II и III мес. развития делает поворот вокруг сагиттальной и вертикальной осей. В результате большая кривизна желудка поворачивается влево и вниз; одновременно с ней поворачивается и опускается дорсальная брыжейка желудка, образуя большой сальник. Подобные изменения в положении желудка и дорсальной брыжейки приводят к образованию пространства между задней стенкой желудка и париетальной брюшиной, покрывающей заднюю стенку брюшной полости. Это пространство представляет сальниковую сумку (bursa omentalis), которая оказывается фактически изолированной от всей брюшинной полости, чему способствует развитие печени в вентральной брыжейке желудка и сращение ее с диафрагмой. Сальниковое отверстие, соединяющее брюшинную полость с сальниковой сумкой, широкое на III-IV месяце, а затем значительно суживается. У взрослого человека через сальниковое отверстие можно провести 1-2 пальца. Одновременно с формированием сальниковой сумки в дорсальной брыжейке желудка закладывается селезенка. В процессе поворота желудка селезенка вместе с дорсальной брыжейкой смещается в левую подреберную область.
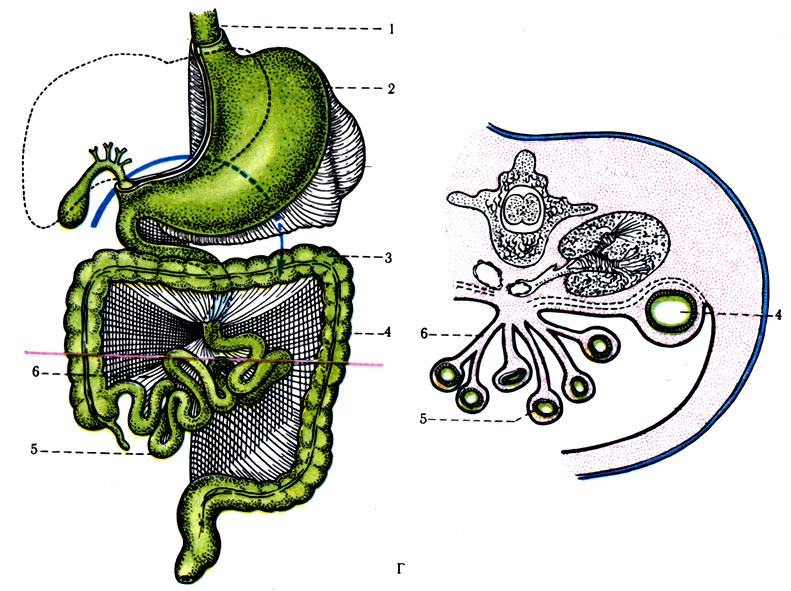
285. Схематическое изображение положения кишок и отношение брыжеек в процессе развития. Горизонтальные линии (красные) показывают уровень поперечных разрезов. А: 1 - глотка; 2 - зачаток легких; 3 - дорсальная брыжейка; 4 - клоака; 5 - проток аллантоиса; 6 - часть желточного мешка; 7 - зачаток печени; 8 - мезонефроз; 9 - полость брюшины (celoma). Б: 1 - пищевод; 2 - желудок; 3 - желчный пузырь; 4 - тонкая кишка; 5 - слепая кишка; 6 - брыжейка; 7 - желточный стебелек; 8 - брыжейка толстой кишки; 9 - прямая кишка; 10 - поперечная ободочная кишка. В: 1 - пищевод; 2 - сальниковая сумка; 3 - желудок; 4 - тонкая кишка; 5 - поперечноободочная кишка; 6 - восходящая ободочная кишка; 7 - прямая кишка; 8 - червеобразный отросток; 9 - селезенка; 10 - печень. Г: 1 - пищевод; 2 - желудок; 3 - поперечная ободочная кишка; 4 - нисходящая кишка; 5 - тонкие кишки; 6 - брыжейка тонкой кишки
Поджелудочная железа закладывается на уровне двенадцатиперстной кишки и врастает между двумя листками первичной спинной брыжейки. Затем, когда происходит поворот желудка, дорсальная брыжейка вместе с поджелудочной железой ложится на заднюю стенку брюшной полости и сливается с париетальной брюшиной.
Подвешенная на дорсальной брыжейке кишка растет неравномерно. Брыжейка двенадцатиперстной кишки рано укорачивается и кишка фиксируется на париетальной брюшине к задней брюшной стенке. Вторичная брюшина, покрывающая поджелудочную железу, представляет часть брыжейки поперечной ободочной кишки.
Тощая, подвздошная и толстая кишки подвешиваются на дорсальной брыжейке к задней стенке брюшной полости. В середине кишечной трубки около начала ductus omphalomesentericus возникает пупочная петля (рис. 284), лежащая в сагиттальной плоскости. В ней можно выделить верхнее и нижнее колена. При удлинении кишки пупочная петля поворачивается на 90° и занимает горизонтальное положение, причем верхнее колено петли располагается справа, а нижнее - слева. Потенции роста верхнего колена пупочной петли значительно выше, чем нижнего, а это способствует тому, что верхнее колено кишечной петли опускается на дорсальной брыжейке позади нижнего колена (рис. 285). В нижнем колене закладывается слепая кишка, которая оказывается лежащей под печенью. По мере роста толстой кишки в длину и роста печени слепая кишка постепенно оттесняется в правую подвздошную ямку. Иногда слепая кишка и у взрослого человека остается под печенью. Кишечная трубка формируется из части желточного мешка, который "втягивается" в полость эмбриона и условно разделяется на переднюю, среднюю и заднюю кишки. Кишечная трубка в области глотки сообщается с ротовой бухтой, а на каудальном конце - с клоакой. Уже в конце 4-й недели происходят развитие и дифференцировка внутренних органов.
Глотка. На 5-6-й неделе из головной части передней кишки дифференцируется глотка, которая в этой стадии внутриутробного развития представляет мешок с расширенными 4 парами жаберных карманов. В боковых частях этих карманов имеются участки жаберных "щелей", где энтодерма и эктодерма формируют тонкую пластинку. Иногда эта пластинка прерывается и возникает жаберная щель, что представляет аномалию развития. Глоточный карман I жаберной дуги превращается в барабанную полость и слуховую трубу. Из второй пары жаберных карманов формируются надминдаликовое углубление, миндалина и пазуха для небной миндалины. Производным эпителия третьего и четвертого карманов являются паращитовидные и вилочковая железы.
Пищевод. Из передней кишки от места закладки дыхательной системы до начала расширения желудка образуется пищевод, представляющий короткую трубку.
Желудок. На 4-й неделе внутриутробного развития возникает расширение в конечной части передней кишки. Первоначально появляется расширение в области большой кривизны, увеличивающееся по сагиттальной линии в направлении хорды, а малая кривизна обращена вперед и находится между двумя листками вентральной брыжейки брюшины (рис. 285). На 4-й неделе в результате увеличения желудка происходит его поворот вокруг сагиттальной оси и левая стенка становится передней, а правая - задней. Повороту желудка способствует развивающаяся печень. Кроме того, длинная ось желудка не занимает сагиттального положения, а располагается по диагонали слева направо. Это положение создается только после опускания кардиальной части желудка, чему способствуют увеличивающееся сердце и опускание диафрагмы. В этот период развития быстро растет пищевод.
Кишечник. Кишечник на 4-й неделе развития короткий, лежит параллельно нервной трубке и имеет незначительный изгиб, обращенный к широкому пупочному отверстию. У кишки есть вентральная и дорсальная брыжейки. В дальнейшем вентральная брыжейка по всей длине кишки редуцируется, за исключением части на уровне двенадцатиперстной кишки и желудка, а через дорсальную брыжейку врастают артерии. На 4-й неделе развития кишечная трубка усиленно растет в длину и образует первичную петлю кишки, которая еще связана желточным стебельком с пупочным канатиком (рис. 285). Первичная петля кишки не помещается в брюшной полости и частично выходит в пупочный канатик. Для удобства дальнейшего изучения в кишечной петле выделяют переднее колено первичной кишечной петли, находящееся между желточным стебельком и желудком, и заднее колено - между желточным стебельком и клоакой. В дальнейшем из переднего колена первичной кишечной петли развивается двенадцатиперстная, тощая и части подвздошной кишки, а из заднего колена - конечная часть подвздошной кишки и все отделы толстой кишки.
Характерным является то, что диаметр тонкой кишки больше, чем толстой, до V мес. внутриутробного развития. Эта особенность, вероятно, связана с интенсивностью кровоснабжения тонкого отдела кишечника.
Первый поворот первичной кишечной петли совершается на 7-й неделе в объеме 90° из сагиттального положения в горизонтальное, и тогда верхнее колено будет располагаться справа, а нижнее - слева. На 10-11-й неделе одновременно с поворотом кишечной петли тонкая кишка образует петли в пупочном отверстии, которые затем втягиваются в брюшную полость. Иногда в этом отделе кишки возникают аномалии развития в виде кишечного дивертикула (рис. 286). За счет усиленного роста заднего колена кишки слепая кишка вместе с подвздошной оказываются расположенными в эпигастральной области и впереди переднего колена первичной кишечной петли. Затем на IV-V мес. развития слепая кишка постепенно опускается в правую подвздошную область. Этот процесс происходит до 15 лет.
286. Аномалии развития тонкой кишки (по В. Г. Сорока). 1 - меккелев дивертикул; 2 - тонкая кишка; 3 - киста в области тяжа; 4 - дивертикул, связанный с пупком при помощи волокнистого тяжа; 5 - дивертикул, открывающийся отверстием на пупке
Аномалии развития кишечной трубки и производных брюшины. Врожденная пупочная грыжа выражается в том, что петли тонких кишок выходят через расширенное пупочное отверстие из брюшной полости. В области тонкой кишки формируется дивертикул Меккеля, представляющий часть желточного мешка. Встречается полное заращение тонкой кишки, сужение или отсутствие какого-либо ее отдела.
Заворот кишок наблюдается реже, чем предыдущая аномалия развития, и характеризуется тем, что в процессе роста кишечных петель и их поворота наблюдается неправильное закручивание, препятствующее прохождению пищевой кашицы.
Очень редкой аномалией является состояние, при котором возникает обратное положение органов (situs viscerum inversus).
Филогенез брюшины, брюшинной полости и кишечной трубки
У одноклеточных и некоторых многоклеточных организмов пищеварение и усвоение питательных веществ осуществляются самостоятельно каждой клеткой. Более совершенной системой является обособление кишечной трубки. В этом случае между кишечной трубкой и покровами тела полость отсутствует. Первичная полость тела возникает у круглых червей. Она занимает положение между кишечной трубкой и стенками тела. Вторичная полость тела дифференцируется только у высших червей и сообщается с протоками половых желез и наружной средой. Поэтому вторичная полость у этих животных может иметь несколько камер.
Ланцетник имеет парную вторичную полость, представляющую обособленные камеры кишечной трубки. У позвоночных общая вторичная полость тела развивается независимо от кишечной полости. В ее стенках, как и у низших животных, возникают органы выделения и выводящие пути половых желез. У всех позвоночных животных перикардиальная полость представляет часть общей полости брюшины. Брюшинная полость самок высших позвоночных сообщается с внешней средой за счет яйцеводов половой системы; у низших позвоночных животных эта связь устанавливается за счет воронок выделительных канальцев.
Кишечная трубка у животных является производным энтодермального листка. У кишечнополостных на одном конце есть слепое энтодермальное впячивание, образующее глоточную трубку, соединенную с пищеварительным мешком. Эти животные не имеют еще кишечной трубки, открытой на переднем и заднем концах тела. Ротовое отверстие служит для приема пищи и удаления непереваренных частиц. От пищеварительной полости в ткани тела проникают слепые выросты, по которым питательные вещества достигают клеток. Подобное строение кишки имеется и у низших червей. Только начиная с высших червей, кишечная трубка сообщается с ротовым и анальным отверстиями. Для высших червей характерна еще та особенность, что к экто- и энтодермальному слою кишки прирастают мезодермальные клетки, образующие мышцы и кровеносные сосуды. Так как брюшинная полость отсутствует, стенка кишки вступает в связь с тканями тела. В этом случае в процессе пищеварения изменяется форма кишечной трубки и форма тела и, наоборот, изменение формы тела и его положения изменяет форму кишечной трубки. Хотя вторичная полость тела у этих животных отсутствует, кишечная трубка может быть четко подразделена на передний, средний и задний отделы. Из этих отделов в дальнейшем начинается дифференцировка органов. Значительные усложнения кишечной трубки отмечаются у головоногих моллюсков (осьминог, кальмар). У них в глотке имеются клювообразные челюсти и в просвет кишки открываются протоки печени и поджелудочной железы.
У хордовых вся кишечная трубка представляет производное энтодермы, а из эктодермы возникают только органы начального и конечного отделов. Глоточная кишка для дыхания прорезана жаберными щелями.
У низших позвоночных эпителий кишечника имеет энтодермальное происхождение, только в глотку открываются жаберные щели. У этих животных кишка свободно располагается в общей полости тела и покрыта серозной оболочкой.
Этот принцип строения сохраняется и у высших позвоночных. Только у наземных животных исчезают жабры и возникают легкие, представляющие вырост эпителия вентральной стенки глотки.
Органы пищеварительной системы, особенно глотка, пищевод, желудок, толстая и тонкая кишка, в своем филогенетическом происхождении взаимно связаны. Сравнительная анатомия ротовой полости и ее органы, печень, поджелудочная и слюнные железы разбираются отдельно.
Глотка у всех животных находится между ротовой полостью и пищеводом. У наземных животных с появлением легочного дыхания через глотку проходит воздух, а у водных животных вода - в жаберные щели. Из эпителия глотки происходят щитовидная, паращитовидные и зобная железы, а у наземных животных еще передняя часть гипофиза.
Пищевод соединяет глотку с желудком. У многих животных переход пищевода в желудок не имеет четких границ. В слизистой оболочке пищевода много слизистых желез; у птиц пищевод формирует зоб для хранения и предварительного размачивания пищи.
Желудок представляет расширенную часть кишки, где клетки выделяют кислое содержимое. У круглоротых, двудышащих и карповых рыб желудок вообще отсутствует. У амфибий и рептилий намечена четкая дифференцировка между желудком и пищеводом, а затем между железистым отделом с хорошо развитой слизистой оболочкой и его пилорической частью. Особенности железистого и пилорического отделов четко выражены у птиц. В железистой части у них совершается пропитывание секретом, а в мышечной - перетирание пищи проглоченными твердыми инородными телами и роговыми пластинками слизистой оболочки.
Желудок у млекопитающих главным образом отличается не столько формой, сколько распределением эпителиальной выстилки. У многих животных (крыса, хомяк, лошадь, корова) кардиальная часть, свод, а иногда и тело желудка выстланы эпителием кожного типа, а другие части - эпителием кишечного типа. Желудок китообразных, жвачных разделен на камеры. Это разделение особенно четко выражено у жвачных, у которых кардиальная часть превращается в рубец, свод - в сетку, тело - в книжку и пилорическая часть - в сычуг. Рубец, сетка и книжка выстланы многослойным плоским эпителием (кожный тип), и только сычуг является истинной частью желудка (имеет пищеварительные железы) и выстлан цилиндрическим эпителием (кишечный тип). В сычуге происходит истинное пищеварение. У верблюдов в эпителии желудка имеются клетки, которые выполняют функцию резервуаров для воды.
В связи с главнейшей функцией кишки - расщеплением и всасыванием питательных веществ - возникают приспособления, которые увеличивают поверхность слизистой оболочки для всасывания и продолжительности ее контакта с пищевыми веществами. У низших животных с этой целью в кишечнике образуется спиральная складка, которая направляет пищевую массу по более длинному пути в полости кишки. У наземных животных единая спиральная складка разделяется на многие полулунные и кольцевые складки, возникают ворсинки и микроворсинки. У селяхий и амфибий имеются клетки, которые захватывают частицы пищи - питательные вещества и воду из просвета кишечной трубки.
На форму и длину кишки оказывает влияние качество потребляемой пищи. У животных, получающих малокалорийную пищу, кишка более длинная в сравнении с плотоядными животными. У человека как всеядного имеется кишка, занимающая по длине нечто среднее между плотоядными и травоядными животными. У птиц осуществляется интенсивное всасывание пищи благодаря длинным и многочисленным ворсинкам, что способствовало укорочению кишки. Указанные выше приспособления для увеличения площади слизистой оболочки являются важными образованиями, которые вырабатывались в процессе филогенеза, обеспечив развитие наиболее оптимальной длины кишки.