Руководство по кардиологии : Учебное пособие в 3 т. / Под ред. Г.И. Сторожакова, А.А. Горбаченкова. - 2008. - Т. 1. - 672 с. : ил.
|
|
|
|
ГЛАВА 7 ЛУЧЕВАЯ ДИАГНОСТИКА В КАРДИОЛОГИИ
Лучевая диагностика получила развитие и достигла значительных успехов, в первую очередь за счет внедрения КТ, УЗИ и МРТ. Однако первичное обследование пациента базируется на традиционных методах визуализации: рентгенографии, флюорографии, рентгеноскопии.
Ключевые слова: компьютерная томография, ультразвуковое исследование, магнитно-резонансная томография, лучевая диагностика, диагностическая радиология.
МЕТОДЫ ЛУЧЕВОЙ ДИАГНОСТИКИ
Лучевая диагностика в последние три десятилетия достигла значительных успехов в первую очередь за счет внедрения компьютерной томографии (КТ), ультразвукового исследования (УЗИ) и магнитнорезонансной томографии (МРТ). Однако первичное обследование пациента базируется все же на традиционных методах визуализации: рентгенографии, флюорографии, рентгеноскопии.
Традиционные лучевые методы исследования основаны на использованииХ-лучей,открытыхВильгельмомКонрадомРентгеном в 1895 г. Он не считал возможным извлекать материальную выгоду из результатов научных поисков, так как «...его открытия и изобретения
принадлежат человечеству, и . им не должны ни в коей мере мешать патенты, лицензии, контракты или контроль какой-либо группы людей». Традиционные рентгенологические методы исследования называют проекционными методами визуализации, которые, в свою очередь, можно разделить на три основные группы:
• прямые аналоговые методы;
• непрямые аналоговые методы;
• цифровые методы.
В прямых аналоговых методах изображение формируется непосредственно в воспринимающей излучение среде (рентгеновская пленка, флюоресцирующий экран), реакция которой на излучение не дискретна, а постоянна. Основными аналоговыми методами исследования являются прямая рентгенография и прямая рентгеноскопия.
Прямая рентгенография - базисный метод лучевой диагностики. Он заключается в том, что рентгеновские лучи, прошедшие через тело пациента, создают изображение непосредственно на пленке. Рентгеновская пленка покрыта фотографической эмульсией с кристаллами бромида серебра, которые ионизируются энергией фотонов (чем выше доза излучения, тем больше образуется ионов серебра). Это так называемое скрытое изображение. В процессе проявления металлическое серебро формирует участки потемнения на пленке, а в процессе фиксирования кристаллы бромида серебра вымываются, на пленке появляются прозрачные участки.
Прямая рентгенография позволяет получать статические изображения с наилучшим из всех возможных методов пространственным разрешением. Этот метод используется для получения рентгенограмм органов грудной клетки.
В настоящее время редко прямая рентгенография используется также для получения серии полноформатных изображений при кардиоангиографических исследованиях.
Прямая рентгеноскопия (просвечивание) заключается в том, что прошедшее через тело пациента излучение, попадая на флюоресцирующий экран, создает динамическое проекционное изображение. В настоящее время этот метод практически не используется из-за малой яркости изображения и высокой дозы облучения пациента.
Непрямая рентгеноскопия практически полностью вытеснила просвечивание. Флюоресцирующий экран является частью элек-
тронно-оптического преобразователя, который усиливает яркость изображения более чем в 5000 раз. Рентгенолог получил возможность работать при дневном освещении. Результирующее изображение воспроизводится монитором и может быть записано на кинопленку, видеомагнитофон, магнитный или оптический диск.
Непрямая рентгеноскопия применяется для изучения динамических процессов, таких как сократительная деятельность сердца, кровоток по сосудам
Рентгеноскопия используется также для выявления интракардиальных кальцинатов, обнаружения парадоксальной пульсации ЛЖ сердца, пульсации сосудов, расположенных в корнях легких, и др.
В цифровых методах лучевой диагностики первичная информация (в частности, интенсивность рентгеновского излучения, эхосигнала, магнитные свойства тканей) представлена в виде матрицы (строк и колонок из чисел). Цифровая матрица трансформируется в матрицу пикселов (видимых элементов изображения), где каждому значению числа присваивается тот или иной оттенок серой шкалы.
Общим преимуществом всех цифровых методов лучевой диагностики по сравнению с аналоговыми является возможность обработки и хранения данных с помощью компьютера.
Вариантом цифровой проекционной рентгенографии является дигитальная (цифровая) субтракционная ангиография. Сначала производится нативная цифровая рентгенограмма, затем - цифровая рентгенограмма после внутрисосудистого введения контрастного препарата и далее из второго изображения вычитается первое. В результате получают изображение только сосудистого русла.
Компьютерная томография - метод получения томографических изображений («срезов») в аксиальной плоскости без наложения друг на друга изображений соседних структур. Вращаясь вокруг пациента, рентгеновская трубка испускает тонко коллимированные веерообразные пучки лучей, перпендикулярных длинной оси тела (аксиальная проекция). В исследуемых тканях часть фотонов рентгеновского излучения поглощается или рассеивается, а другая распространяется до специальных высоко чувствительных детекторов, генерируя в последних электрические сигналы, пропорциональные
интенсивности пропущенного излучения. При определении различий в интенсивности излучения КТ-детекторы на два порядка более чувствительны, чем рентгеновская пленка. Работающий по специальной программе компьютер (спецпроцессор) оценивает ослабление первичного луча по различным направлениям и рассчитывает показатели «рентгеновской плотности» для каждого пиксела в плоскости томографического среза.
Уступая полноразмерной рентгенографии в пространственном разрешении, КТ значительно превосходит ее в разрешении по контрастности.
Спиральная (или винтовая) КТ сочетает постоянное вращение рентгеновской трубки с поступательным движением стола с пациентом. В результате исследования компьютер получает (и обрабатывает) информацию о большом массиве тела пациента, а не об одном срезе.
Спиральная КТ дает возможность реконструкции двухмерных изображений в различных плоскостях, позволяет создавать трехмерные виртуальные изображения органов и тканей человека.
КТ является эффективным методом выявления опухолей сердца, обнаружения осложнений ИМ, диагностики заболеваний перикарда. С появлением мультислайсных (многорядных) спиральных компьютерных томографов удается изучать состояние коронарных артерий и шунтов.
Радионуклидная диагностика (радионуклидная визуализация)
основана на обнаружении излучения, которое испускается радиоактивным веществом, находящимся внутри тела пациента. Вводимые пациенту внутривенно (реже ингаляционно), РФП представляют собой молекулу-носитель (определяющую пути и характер распространения препарата в теле пациента), в состав которой входит радионуклид - нестабильный атом, спонтанно распадающийся с выделением энергии. Так как для целей визуализации используются радионуклиды, испускающие гамма-фотоны (высокоэнергетическое электромагнитное излучение), то в качестве детектора применяется гамма-камера (сцинтилляционная камера). Для радионуклидных
исследований сердца используются различные препараты, меченные технецием-99т, и таллий-201. Метод позволяет получить данные о функциональных особенностях камер сердца, перфузии миокарда, существовании и объеме внутрисердечного сброса крови.
Однофотонная эмиссионная компьютерная томография (ОЭКТ) - вариант радионуклидной визуализации, при котором гамма-камера вращается вокруг тела пациента. Определение уровня радиоактивности с различных направлений позволяет реконструировать томографические срезы (подобно рентгеновской КТ). Этот метод в настоящее время широко используется в кардиологических исследованиях.
В позитронной эмиссионной томографии (ПЭТ) используется эффект аннигиляции позитронов и электронов. Позитронэмиттирующие изотопы (15O, 18F) продуцируются с помощью циклотрона. В теле пациента свободный позитрон реагирует с ближайшим электроном, что приводит к образованию двух γ-фотонов, разлетающихся в строго диаметральных направлениях. Для выявления этих фотонов имеются специальные детекторы. Метод позволяет определять концентрацию радионуклидов и меченных ими продуктов жизнедеятельности, в результате чего удается изучить метаболические процессы в различных стадиях заболеваний.
Преимущество радионуклидной визуализации - в возможности изучения физиологических функций, недостаток - низкое пространственное разрешение.
Кардиологические ультразвуковые методики исследования не
несут потенциала лучевых повреждений органов и тканей тела человека и в нашей стране традиционно относятся к функциональной диагностике, что диктует необходимость их описания в отдельной главе.
Магнитно-резонансная томография (МРТ) - метод диагностической визуализации, в котором носителем информации являются радиоволны. Попадая в поле действия сильного однородного магнитного поля, протоны (ядра водорода) тканей тела пациента выстраиваются вдоль линий этого поля и начинают вращаться вокруг длинной оси со строго определенной частотой. Воздействие боковых электромагнитных радиочастотных импульсов, соответствующих этой частоте (резонансная частота), приводит к накоплению энергии
и отклонению протонов. После прекращения импульсов протоны возвращаются в исходное положение, выделяя накопленную энергию в виде радиоволн. Характеристики этих радиоволн зависят от концентрации и взаиморасположения протонов и от взаимоотношений других атомов в исследуемом веществе. Компьютер анализирует информацию, которая поступает от радиоантенн, расположенных вокруг пациента, и строит диагностическое изображение по принципу, аналогичному созданию изображений в других томографических методах.
МРТ - наиболее бурно развивающийся метод оценки морфологических и функциональных особенностей сердца и сосудов, имеет большое разнообразие прикладных методик.
Ангиокардиографический метод применяется для изучения камер сердца и сосудов (в том числе коронарных). Пункционным способом (по методу Сельдингера) под контролем флюороскопии в сосуд (чаще всего бедренную артерию) вводится катетер. В зависимости от объема и характера исследования катетер продвигают в аорту, камеры сердца и выполняют контрастирование - введение определенного количества контрастного вещества для визуализации исследуемых структур. Исследование снимается кинокамерой или записывается видеомагнитофоном в нескольких проекциях. Скорость прохождения и характер наполнения контрастным препаратом сосудов и камер сердца дают возможность определить объемы и параметры функции желудочков и предсердий сердца, состоятельность клапанов, аневризмы, стенозы и окклюзии сосудов. Одновременно можно измерять показатели давления и насыщения крови кислородом (зондирование сердца).
На базе ангиографического метода в настоящее время активно развивается интервенционная радиология - совокупность малоинвазивных методов и методик терапии и хирургии ряда заболеваний человека. Так, баллонная ангиопластика, механическая и аспирационная реканализация, тромбэктомия, тромболизис (фибринолизис) дают возможность восстановить нормальный диаметр сосудов и кровоток по ним. Стентирование (протезирование) сосудов улучшает результаты чрескожной транслюминальной баллонной ангиопластики при рестенозах и отслоениях интимы сосудов, позволяет укрепить их стенки при аневризмах. С помощью баллонных катетеров
большого диаметра осуществляют вальвулопластику - расширение стенозированных клапанов сердца. Ангиографическая эмболизация сосудов позволяет остановить внутренние кровотечения, «выключить» функцию органа (например, селезенки при гиперспленизме). Эмболизация опухоли производится при кровотечениях из ее сосудов и для уменьшения кровоснабжения (перед операцией).
Интервенционная радиология, являясь комплексом малоинвазивных методов и методик, позволяет проводить в щадящем режиме лечение таких заболеваний, которые раньше требовали хирургического вмешательства.
Сегодня уровень развития интервенционной радиологии демонстрирует качество технологического и профессионального развития специалистов лучевой диагностики.
Таким образом, лучевая диагностика - это комплекс разнообразных методов и методик медицинской визуализации, при которых получают и обрабатывают информацию от пропускаемого, испускаемого и отраженного электромагнитного излучения. В кардиологии лучевая диагностика за последние годы претерпела значительные изменения и заняла важнейшее место как в диагностике, так и в лечении заболеваний сердца и сосудов.
ЛУЧЕВАЯ АНАТОМИЯ СЕРДЦА
Сердце и магистральные сосуды получают хорошее отражение при применении рентгенологических методик исследования, так как они отчетливо выделяются на фоне рентгенопрозрачных легочных полей. При рентгенографии используют переднюю прямую и левую боковую проекции (рис. 7.1). Косые (правую и левую) проекции в настоящее время применяют намного реже (как малоинформативные) для снижения лучевой нагрузки на пациента. На прямой передней рентгенограмме сердце выглядит как однородное затемнение в центре грудной полости, имеющее форму косо расположенного овала (овалоовоида, эллипсоида), нижний полюс которого (верхушка сердца) смещен влево. Вверху изображение сердца сливается с тенью средостения, образованного преимущественно магистраль-
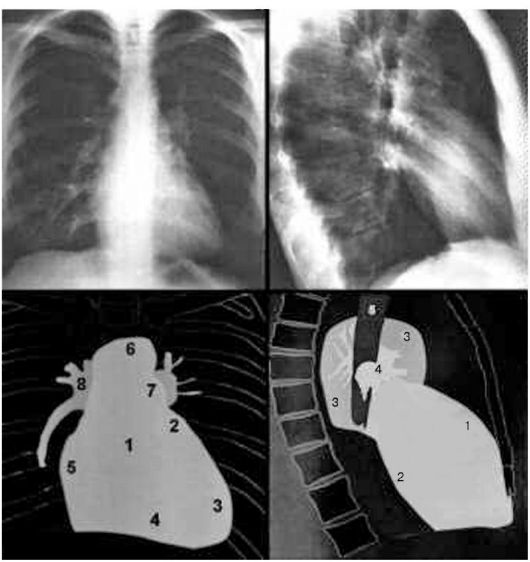 Рис. 7.1. Прямая
(слева) и левая боковая (справа) рентгенограммы органов грудной клетки.
На схемах внизу: 1 - левое предсердие; 2 - ушко левого предсердия; 3 -
левый желудочек; 4 - правый желудочек; 5 - правое предсердие; 6 - аорта;
7 - легочная артерия; 8 - корень легкого; 9 - трахея
Рис. 7.1. Прямая
(слева) и левая боковая (справа) рентгенограммы органов грудной клетки.
На схемах внизу: 1 - левое предсердие; 2 - ушко левого предсердия; 3 -
левый желудочек; 4 - правый желудочек; 5 - правое предсердие; 6 - аорта;
7 - легочная артерия; 8 - корень легкого; 9 - трахея
ными сосудами. Между сердцем и сосудистым пучком с обеих сторон отчетливо прослеживаются выемки, называемые талией сердца. Сердце как бы подвешено в грудной клетке к сосудистому пучку, располагаясь верхушкой и нижним полюсом ПЖ на диафрагме, ближе к передней стенке грудной клетки. Чем ниже расположена диафрагма, тем ближе к вертикальному положению оказывается сердце и тем менее выражена его талия. Внизу тень сердца, как правило, не видна. Она сливается с тенью диафрагмы, образуя сердечно-диафрагмальные углы. Срединная тень сердца расположена асимметрично: справа от срединной линии 1/з массива, слева - 2/з.
При рентгенографии в передней прямой проекции камеры сердца и сосуды, выходя на контур, образуют дуги. В норме по контуру срединной тени справа различают две дуги, а слева - четыре. Нормальное соотношение между дугами сердца сохраняются независимо от телосложения человека и глубины его дыхания.
Правый атриовазальный угол, образующий талию сердца справа, делит правый контур сердца на две дуги: верхнюю, или первую, и нижнюю, или вторую. Первая дуга (при исследовании в вертикальном положении пациента) образована преимущественно восходящим отделом аорты, а также верхней полой веной. Вторая нижняя дуга справа представлена краем правого предсердия. Протяженность первой и второй дуг справа примерно одинакова. Наиболее отдаленная точка правого контура сердца от срединной линии на выпуклости второй дуги отстоит от правого края позвоночника на 1-2 см. Слева первая верхняя дуга контура сердечной тени образована дугой и нисходящей частью аорты, вторая дуга - левой ветвью ЛА, третья - ушком левого предсердия, четвертая - ЛЖ. Третья дуга определяется не всегда. Первая дуга справа и первая дуга слева отстоят от срединной линии на 3-4 см. Дуга аорты расположена на 1,5-2,0 см ниже уровня грудинно-ключичных сочленений. Длина и выпуклость второй и третьей дуг левого контура сердца, образующих талию сердца слева, примерно одинаковы и имеют протяженность около 2 см каждая. Наружный край ЛЖ сердца (четвертая дуга левого контура) расположен медиальнее левой среднеключичной линии на 1,5-2,0 см. Сердечно-легочный коэффициент, определяемый как отношение поперечника сердца к поперечнику грудной полости, должен быть меньше или равен 0,5 (рис. 7.2).
В левой боковой проекции по переднему контуру сердца образуются две дуги. Первая дуга является тенью восходящей части аорты. Вторая дуга сформирована ПЖ и пульмональным конусом. Задняя дуга сердца образована левым предсердием (ЛП).
Наилучшим образом особенности строения камер сердца визуализируются при КТ (рис. 7.3) и МРТ (рис. 7.4). Изучение этих изображений облегчает распознавание анатомических структур, видимых на обзорных рентгенограммах.
Правое предсердие (ПП) имеет шарообразную форму с ушком, отходящим вверх вперед и вправо. Полые вены впадают в предсердие в проекции его задней стенки. Трехстворчатый клапан расположен на переднемедиальной поверхности. Общая толщина миокарда ПП и прилегающего к ней перикарда не превышает 2-3 см. На прямой рентгенограмме ПП образует правую нижнюю дугу контура сердца.
ПЖ имеет треугольную форму с вершиной, направленной влево и вниз. Клапан ЛА расположен выше и медиальнее трехстворчатого клапана и отделен от последнего мышечным гребнем. Выходной
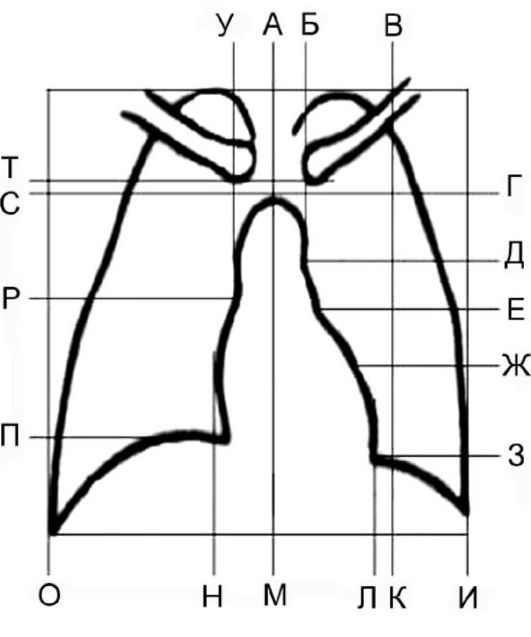 Рис. 7.2. Параметры сердечной тени на прямой рентгенограмме:
Рис. 7.2. Параметры сердечной тени на прямой рентгенограмме:
АЛ - срединная линия тела; ВК - левая срединно-ключичная линия;
ГД - 1 дуга левого контура; ДЕ - 2 дуга левого контура; ЕЖ - 3 дуга левого
контура; ЖЗ - 4 дуга левого контура; РК - 1 дуга правого контура; ПР -
2 дуга правого контура; СТ = 2 см; УА = АБ = 4 см, ДЕ = ЕЖ = 2 см, КЛ
2 см, ЛМ = 2 см, ПР = РС, ОИ = 2 см
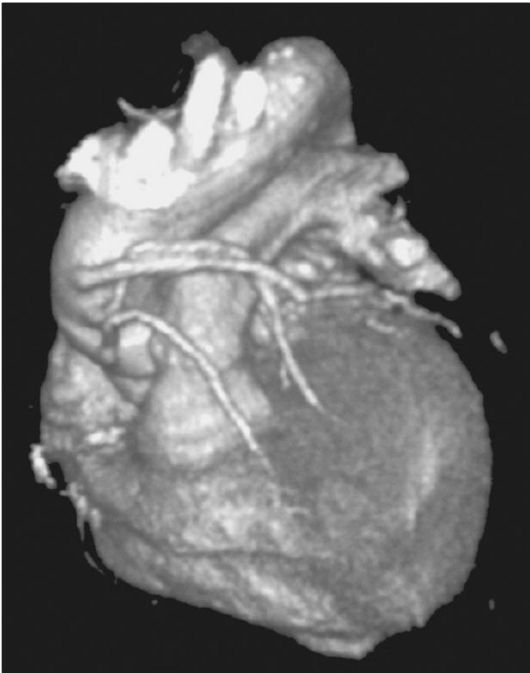 Рис. 7.3. Компьютерная
томография сердца. Трехмерная реконструкция по результатам спиральной
многорядной томографии с синхронизацией по ЭКГ
Рис. 7.3. Компьютерная
томография сердца. Трехмерная реконструкция по результатам спиральной
многорядной томографии с синхронизацией по ЭКГ
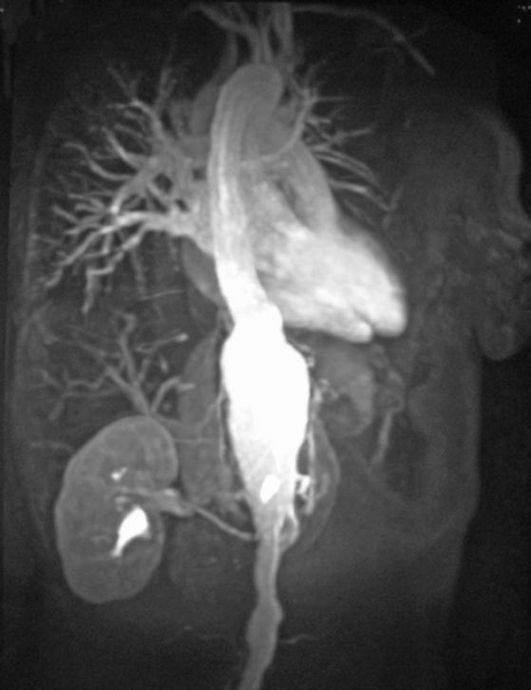 Рис. 7.4. Магнитно-резонансная
томография сердечно-сосудистой системы. Сердце, малый и большой круг
кровообращения. Аневризма абдоминального отдела аорты
Рис. 7.4. Магнитно-резонансная
томография сердечно-сосудистой системы. Сердце, малый и большой круг
кровообращения. Аневризма абдоминального отдела аорты
отдел ПЖ расположен спереди и левее луковицы аорты. Для ПЖ характерна выраженная трабекулярность, и потому вычислить толщину миокарда (приблизительно 3-6 мм) довольно трудно. На прямой рентгенограмме ПЖ не участвует в формировании контуров сердца, а на боковой - образует передний контур сердца.
ЛП имеет овоидную форму с коротким диаметром в переднезаднем направлении. В проекции задней стенки в него впадают 4 легочные вены (верхняя и нижняя с обеих сторон). Митральный клапан расположен по нижнее-передне-латеральной стенке. ЛП также имеет ушко, расположенное на верхнелатеральной поверхности, которое на прямой рентгенограмме формирует вторую дугу левого контура сердца. В боковой проекции ЛП формирует задний контур сердца.
ЛЖ имеет яйцевидную форму с верхушкой, направленной вперед-влево-вниз. Аортальный и митральный клапаны расположены в основании ЛЖ (аортальный выше и правее митрального). Аортальный конус (выходной отдел ЛЖ) лежит позади легочного конуса ПЖ. Направляясь вверх и вправо, первый пересекает последний, из-за чего аортальное отверстие расположено позади и правее от отверстия легочного ствола. Отчетливо выявляется миокард стенок и верхушки ЛЖ и межжелудочковой перегородки, передняя и задняя
сосочковые (папиллярные) мышцы. Мышечные трабекулы располагаются в основном на диафрагмальной поверхности и в области верхушки. Миокард ЛЖ имеет неодинаковую толщину в различных сегментах, а в одних и тех же сегментах существенно изменяется в различные фазы сердечной деятельности. При КТ и МРТ без синхронизации исследований по ЭКГ средняя толщина миокарда составляет 10-12 мм и колеблется в пределах от 7 до 18 мм. В систолу толщина миокарда в разных сегментах составляет 10-20 мм. Систолическое утолщение миокарда (разность между толщиной миокарда в систолу и диастолу) по сегментам колеблется в широких пределах - от 2 до 12 мм, а отношение систолического утолщения к толщине миокарда - от 10 до 56%. На прямых рентгенограммах ЛЖ формирует 4 дугу левого контура сердца.
Небольшое углубление на поверхности сердца между левым и правым желудочками соответствует вырезке верхушки сердца, которая является местом перехода передней межжелудочковой борозды в заднюю. Границы между предсердиями и желудочками на поверхности сердца соответствуют правой и левой венечным бороздам, в которых располагаются коронарные артерии. Левая коронарная артерия (ЛКА) отходит от левого венечного синуса аорты, направляется влево и назад, формируя переднюю межжелудочковую, левую переднюю нисходящую артерию, (ПНА) и огибающую артерию (ОА) с многочисленными ветвями. Правая коронарная артерия (ПКА) отходит от правого венечного синуса, распространяется вправо по венечной борозде на нижнюю поверхность сердца. По кровоснабжению задней стенки ЛЖ определяется тип коронарного кровообращения: правый тип характеризуется отхождением задней нисходящей и задней латеральной артерий от ПКА (до 80% пациентов), левый - от ОА (до 10% пациентов). 10% имеют смешанный тип кровоснабжения. Наиболее точную информацию об особенностях строения коронарных артерий, характере и типах кровоснабжения миокарда, наличии патологических изменений получают при коронарографии.
Перикард представляет собой двуслойную серозную оболочку сердца, которая в норме не видна на рентгенограммах грудной клетки. Однако именно перикард вместе с эпикардиальным жиром образует границу тени сердца на фоне прозрачных легких. Перикард хорошо различим как тонкая полоска на КТ и МР изображениях. Жидкость в полости перикарда (в норме до 20 мл) практически неразличима, но часто определяется жировая ткань.
ЛУЧЕВЫЕ ИССЛЕДОВАНИЯ ФУНКЦИИ СЕРДЦА
Основными и наиболее распространенными методами функциональной диагностики сердца в настоящее время обоснованно являются электрокардиография (ЭКГ) и многочисленные варианты ультразвукового исследования (УЗИ). Такие методики, как рентгенокимография и электрорентгенокимография, утратили свое значение, однако рентгеноскопия традиционно и прочно входит в арсенал методик исследования функции сердца. С ее помощью определяют глубину и скорость сокращений сердца в целом и каждого из его отделов, выявляют наличие и локализацию нарушений пульсации (нормальная, усиленная, ослабленная пульсация, отсутствие пульсации, парадоксальная пульсация). При рентгеноскопии предсердия и желудочки легко различимы, так как сокращаются в разное время. Кроме того, хорошо заметен волнообразный характер пульсации сердца и больших сосудов: от уровня талии волна проходит по сердцу вниз, а по сосудистому пучку - вверх. Непременным условием рентгеноскопии является многоосевое исследование сердца.
В последние годы вновь возрос интерес к радионуклидным методикам: динамической радиокардиографии, радионуклидной ангиокардиографии и перфузионной кардиосцинтиграфии. Исследования выполняются в покое, при дозированной физической нагрузке, после применения лекарственных средств. Таким образом, не только уточняется диагноз, но и определяется эффективная терапевтическая тактика.
При динамической радиокардиографии внутривенно пациенту вводят РФП, длительно циркулирующий в кровяном русле. Сигналы, регистрируемые гамма-камерой, синхронизуются по ЭКГ. По кривой графика сердечной деятельности рассчитывают ФВ ЛЖ, а по изображениям ЛЖ определяют подвижность его сегментов. Радиокардиография с дозированной нагрузкой дает возможность выявить скрытые формы ИБС и группу риска возникновения ИМ. При пороках сердца с клапанной недостаточностью методика позволяет определить наличие и степень обратного сброса крови.
Радионуклидная ангиокардиография - методика оценки первого прохождения РФП (99тТс-пертехнета) по полостям сердца. С помощью этой методики определяют наличие регургитации крови при недостаточности клапанов сердца и патологические сбросы крови из
левых отделов сердца в правые, и наоборот при врожденных пороках.
При перфузионной сцинти графии РФП (201Tl) распространяется по сердечной мышце пропорционально активности биохимических процессов в ней. Методика применяется для изучения миокардиального кровотока у больных ИБС для оценки характера и степени поражения миокарда и определения адекватной тактики терапевтического воздействия (рис. 7.5).
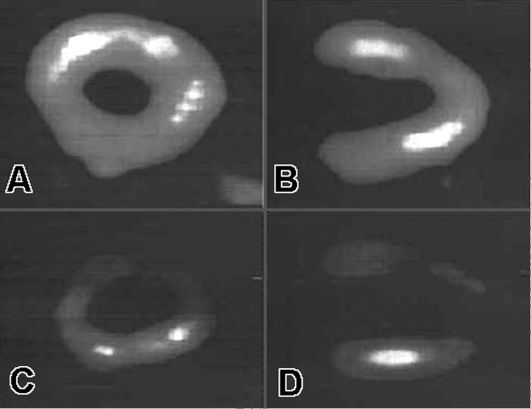 Рис. 7.5. Однофотонная
эмиссионная компьютерная томография (ОЭКТ) миокарда левого желудочка
сердца. Вверху - перфузия миокарда больного ишемической болезнью сердца в
покое (практически норма), внизу - при стрессе определяется выраженное
уменьшение накопления радиофармпрепарата (ишемия миокарда). А и С -
поперечное сечение, В и D - продольное сечение
Рис. 7.5. Однофотонная
эмиссионная компьютерная томография (ОЭКТ) миокарда левого желудочка
сердца. Вверху - перфузия миокарда больного ишемической болезнью сердца в
покое (практически норма), внизу - при стрессе определяется выраженное
уменьшение накопления радиофармпрепарата (ишемия миокарда). А и С -
поперечное сечение, В и D - продольное сечение
Из ангиокардиографических методик исследования функции наибольшее значение имеет левая вентрикулография.
Левая вентрикулография - это золотой стандарт оценки функции левого желудочка сердца.
Через бедренную артерию и аорту в ЛЖ устанавливают катетер, по которому в полость желудочка вводят рентгеноконтрастный препарат. Во время инъекции выполняют рентгеноскопию в различных проекциях с записью на видеоили кинопленку. С использованием специальных математических программ оценивается сократительная функция миокарда по сегментам, а также изучаются морфологические изменения ЛЖ у больных ишемической болезнью сердца (ИБС).
ЛУЧЕВАЯ ДИАГНОСТИКА ПАТОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ СЕРДЦА
К общим патологическим признакам при лучевой диагностике относят изменение формы, величины, положения и сократительной способности сердца.
В рентгенологии различают следующие изменения его формы: митральную, аортальную и трапециевидную (треугольную) конфигурации (рис. 7.6). Митральную конфигурацию характеризует сглаживание (и, возможно, даже некоторое выбухание) сердечной талии, удлинение и избыточное выбухание 2 и 3 дуг слева, высокое расположение атриовазального угла справа. Митральная форма сердца формируется при следующих патологических процессах:
1) перегрузке ПЖ (хронические заболевания легких, некоторые врожденные пороки);
2) перегрузке левого предсердия (ЛП) и ПЖ (стеноз митрального клапана);
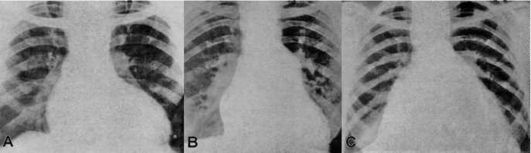 Рис. 7.6. Конфигурации сердца:
Рис. 7.6. Конфигурации сердца:
A - аортальная; B - митральная; C - трапециевидная (треугольная)
3) перегрузке обоих желудочков и ЛП (недостаточность митрального клапана).
Аортальная конфигурация характеризуется удлинением дуги ЛЖ и выраженностью сердечной талии за счет западения контура между 1 и 4 дугами слева. Правый атриовазальный угол смещен вниз, 1 дуга справа удлинена. Аортальная форма сердца формируется при гипертонической болезни, ИМ, миокардите, стенозе и недостаточности аортального клапана.
При трапециевидной конфигурации теряются очертания дуг сердца. К трапециевидной конфигурации сердца приводят поражения всех камер сердца, диффузные изменения миокарда и накопление жидкости в полости перикарда.
При рентгенографии объем сердца рассчитывают по трем линиям на прямой и боковой рентгенограммах. Но этот метод дает лишь приблизительные результаты и ошибку в измерениях в 15%. Сегодня оценка объемов сердца осуществляется чаще всего с помощью ЭхоКГ. Изменение объема каждой камеры сердца имеет свои признаки. Увеличение ЛЖ при рентгенографии в передней проекции характеризуется увеличением его длинной оси. Верхушка закруглена и опущена, может выходить латерально за пределы срединно-ключичной линии. В боковой проекции задний контур желудочка расположен позади пищевода. При лучевых функциональных методиках исследования о заболеваниях ЛЖ говорит уменьшение ФИ. Самые точные измерения объемов желудочков получают при МРТ. При увеличении ЛП определяется удлинение и выбухание третьей дуги левого контура сердца. При значительном увеличении ЛП выступает на правый контур за ПП (симптом двойного контура) или формирует дополнительную дугу, невидимую в норме. В боковой проекции увеличенное ЛП приводит к отклонению пищевода кзади. Изгиб по малому радиусу (<6 см) характерен для митрального стеноза, по большому (>6 см) - для митральной недостаточности. Увеличение ПЖ приводит на боковых рентгенограммах к заполнению свободного пространства за грудиной. В прямой проекции удлиняется, смещается вправо 2 дуга справа и перемещается вверх атриовазальный угол (за счет смещения ПП). За счет расширения легочного конуса выбухает 2 дуга левого контура. Значительное увеличение ПЖ может обусловить формирование дополнительной дуги левого контура над 4 дугой. При увеличении ПП вторая дуга правого контура смещается вправо.
К изменениям положения сердца (эктопиям) в первую очередь необходимо отнести декстрокардию - правостороннее расположение органа. Различают общее обратное (зеркальное) расположение всех органов, и в том числе сердца, изолированную декстрокардию с обратным расположением (инверсией) всех камер сердца, изолированную декстрокардию без инверсии камер. При врожденных пороках сердца встречается также изменение положения отдельных камер сердца. Кроме того, может встречаться декстропозиция - изменение положения сердца из-за его смещения без инверсии в результате различных патологических состояний легких и плевры (гипоплазия легкого, состояние после пульмонэктомии, выпот в плевральной полости, диафрагмальная грыжа и др.).
Сократительная способность сердца оценивается по множеству параметров. При рентгеноскопии определяют частоту, ритм и глубину сокращений, скорость и направление движения стенок. Напряженный сильный тип пульсации наблюдается при тоногенной дилятации и гипертрофии. Возбужденная пульсация определяется при понижении тонической и сохранении сократительной функций. Вялая и слабая пульсация может являться результатом понижения сократительной и сохранения тонической функций. Мелкая пульсация свидетельствует о снижении как тонической, так и сократительной функций сердца. Рентгеноскопия дает лишь ориентировочные сведения о нарушении пульсации.
При УЗИ, КТ и МРТ получают сведения о сократительной способности как камер сердца в целом (конечно-систолический объем, конечно-диастолический объем, ФИ), так и отдельных сегментов миокарда (толщина миокарда, систолическое утолщение миокарда). Характеристика подвижности стенки желудочка также имеет большое значение в функциональных исследованиях. Различают нормокинезию, гиперкинезию (избыточную подвижность стенки), гипокинезию (снижение подвижности), акинезию (отсутствие подвижности) и дискинезию или парадоксальную пульсацию - движение стенки в противоположную от нормы сторону (рис. 7.7).
Ишемическая болезнь сердца - нарушение трофики и снижение сократимости миокарда в результате уменьшения коронарного кровотока. При решении вопроса о хирургическом лечении выполняют левую вентрикулографию (рис. 7.8) и коронарографию (рис. 7.9). По результатам коронарографии определяют наличие, локализацию и степень стенозирования (также и наличие окклюзий) коронарных
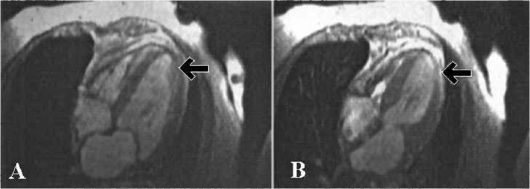 Рис. 7.7. Магнитно-резонансная
томография сердца в проекции 4-х камер Обозначения: А - фаза диастолы
желудочков; В - фаза систолы желудочков. Выраженная дискинезия миокарда
левого желудочка сердца (стрелки)
Рис. 7.7. Магнитно-резонансная
томография сердца в проекции 4-х камер Обозначения: А - фаза диастолы
желудочков; В - фаза систолы желудочков. Выраженная дискинезия миокарда
левого желудочка сердца (стрелки)
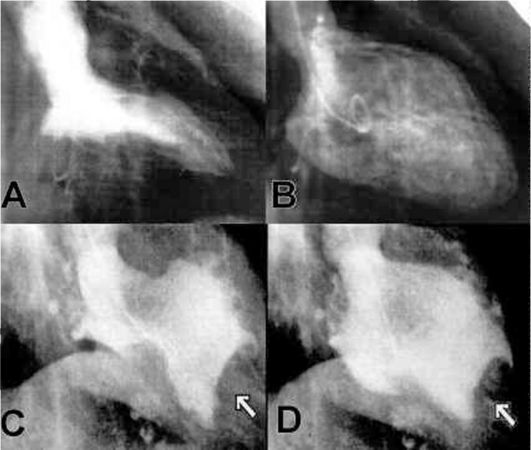 Рис. 7.8. Левая вентрикулография (ангиографическое исследование левого желудочка сердца).
Рис. 7.8. Левая вентрикулография (ангиографическое исследование левого желудочка сердца).
Обозначения: А и С - фаза систолы; В и D - фаза диастолы. Вверху - норма, внизу - дискинезия миокарда и деформация полости левого желудочка в форме мешковидной аневризмы, частичный тромбоз (стрелки) аневризмы
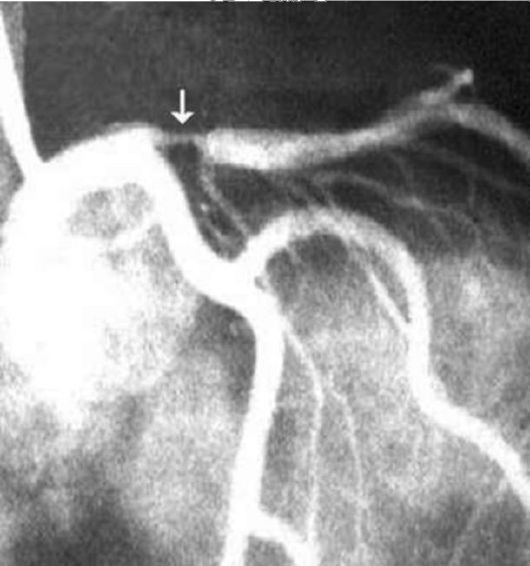 Рис. 7.9. Левая
коронарография (ангиографическое исследование коронарных артерий
сердца). Атеросклеротический стеноз коронарной артерии (стрелка)
Рис. 7.9. Левая
коронарография (ангиографическое исследование коронарных артерий
сердца). Атеросклеротический стеноз коронарной артерии (стрелка)
артерий. По результатам левой вентрикулографии осуществляют анализ общей и регионарной сократимости ЛЖ. Данные об изменении характеристик подвижности стенки левого желудочка (причем в большем объеме) получают также при УЗИ, КТ, МРТ и радиоизотопном исследованиях. Ценные сведения о микроциркуляции крови в миокарде дает однофотонная эмиссионная компьютерная томография (ОЭКТ).
Ни один из методов лучевой диагностики, кроме коронарографии, в настоящее время не может дать сведений о состоянии коронарного русла.
Кроме того, после коронарографии сразу может быть проведен тромболизис или баллонная ангиопластика для восстановления кровотока по пораженным сосудам. Из наиболее часто встречающихся рентгенологических симптомов при атеросклеротическом кардиосклерозе определенное значение имеет увеличение размеров всего сердца, особенно ЛЖ, выражающееся в удлинении и выпрямлении 4 дуги в прямой проекции, понижение тонуса миокарда, закругление верхушки сердца и слабая ее пульсация. При ИМ на рентгенограммах также определяют увеличение тени сердца и венозное полнокровие легких.
Прямая визуализация инфаркта возможна при сцинтиграфии (однофотонной эмиссионной томографии) с 99тТс-пирофосфатом, так как зона инфаркта активно накапливает этот радиофармпрепарат.
После трансмуральных инфарктов могут развиться аневризмы ЛЖ. На рентгенограммах органов грудной клетки определяется локальное выбухание контура сердца в области верхушки. При флюороскопии регистрируется акинезия или парадоксальная пульсация этой зоны. Данное осложнение выявляется также при МРТ, КТ, УЗИ как истончение миокарда, уменьшение систолического утолщения и локальное выбухание стенки ЛЖ, локальная дисили акинезия. Нередко в полости аневризмы выявляют тромб. Левая вентрикулография также надежно демонстрирует аневризму и тромбоз ЛЖ сердца. Все эти методы позволяют выявить постинфарктный разрыв межжелудочковой перегородки как сброс контрастного препарата из ЛЖ в правый.
Приобретенные пороки митрального клапана сердца на прямых рентгенограммах визуализируются как митральная конфигурация сердца. Первый признак порока митрального клапана при лучевых методах исследования - это увеличение левого предсердия. Левый главный бронх смещен вверх, пищевод смещен назад. Часто определяется кальциноз клапана. При увеличении как левого предсердия, так и ЛЖ, можно предположить преобладание недостаточности. Полный диагноз ставится по данным ЭхоКГ и левой вентрикулографии. В норме неконтрастированная кровь, поступающая в ЛЖ из левого предсердия, формирует в контрастированной полости ЛЖ «дефект притока». При митральном стенозе регистрируется сопротивление притоку, а при недостаточности определяется заброс контрастированной крови из ЛЖ в левое предсердие. Пороки митрального клапана неревматического происхождения диагностируются лучше всего с помощью ЭхоКГ.
Пороки аортального клапана ревматического происхождения обычно сочетаются с пороками митрального клапана, которые преобладают в рентгенологической картине. Рентгенологическая картина изолированных аортальных пороков достаточно типична (аортальная конфигурация сердца), но на начальных фазах развития порока интерпретация рентгеновской картины может оказаться затруднительной.
При хронической недостаточности аортального клапана ЛЖ значительно увеличивается в размерах (4 дуга левого контура сердца), но так как дилятация преобладает над гипертрофией, то закругленная верхушка смещается латерально, подчеркивая талию. Правое предсердие и ПЖ слегка отодвинуты вправо, аорта расширена. Характерна пульсация: вслед за систолой желудочков быстро увеличивается диаметр всех отделов грудной части аорты, но также быстро и уменьшается (pulsus altus et celer). При острой недостаточности аортального клапана ЛЖ не увеличен, но конечно-диастолическое давление быстро повышается. Вследствие этого развивается отек легких с преимущественным распределением крови в сосуды верхних долей. Наличие и степень регургитации крови, изменение подвижности створок клапана определяют как при УЗИ, так и при МРТ исследованиях. В предоперационном периоде обычно выполняют левую вентрикулографию и зондирование правых отделов сердца.
При стенозах устья аорты также резко выражена талия сердца, дуга ЛЖ закруглена, но верхушка настолько погружена в диафрагму, что ее можно определить лишь при глубоком вдохе. Пульсация напряженная, замедленная. Часто определяется кальциноз створок клапана. С появлением ЭхоКГ значительно уменьшилась потребность в зондировании ЛЖ.
Пороки трехстворчатого клапана редко бывают изолированными. Самый распространенный рентгенологический признак при пороках трехстворчатого клапана - увеличение правого предсердия (увеличение и выбухание нижней дуги правого контура сердца). При недостаточности трехстворчатого клапана увеличение правых камер сердца может быть значительным. Развиваются выраженные застойные явления в большом круге кровообращения. Гипертрофированный ПЖ часто делается краеобразующим на большом протяжении по контуру второй дуги справа, может выходить на контур также и слева соответственно четвертой дуге. Сердце приобретает шаровидную форму. ПЖ создает мощную пульсацию, которая распространяется не только на ПП, но и на периферические вены (синхронная с систолой желудочков пульсация расширенной полой вены, яремных вен).
При стенозе трехстворчатого клапана рентгенологически определяется значительно расширенное правое предсердие, сглаживающее правый сердечно-диафрагмальный угол (ПЖ и левые камеры сердца не изменены). Справа также выступает верхняя полая вена, дуга которой усиленно пульсирует.
Наиболее удобно исследовать трехстворчатый клапан эхокардиографически.
Приобретенные пороки клапана легочной артерии (ЛА) встречаются крайне редко. При недостаточности клапана ЛА рентгенологически определяется увеличение второй дуги справа за счет выхода на контур ПЖ. Слева выбухает ЛА (вторая дуга), которая усиленно пульсирует.
При стенозе клапана ЛА рентгенологически в прямой проекции определяется увеличение поперечника сердца за счет расширения и гипертрофии ПЖ. Талия сердца в одних случаях хорошо выражена, в других - сглажена из-за расширения ЛА. В правое легочное поле выступает расширенное ПП. Левые камеры сердца обычно не изменены. Формируется так называемое неуклюжее сердце (не имеющее определенной формы).
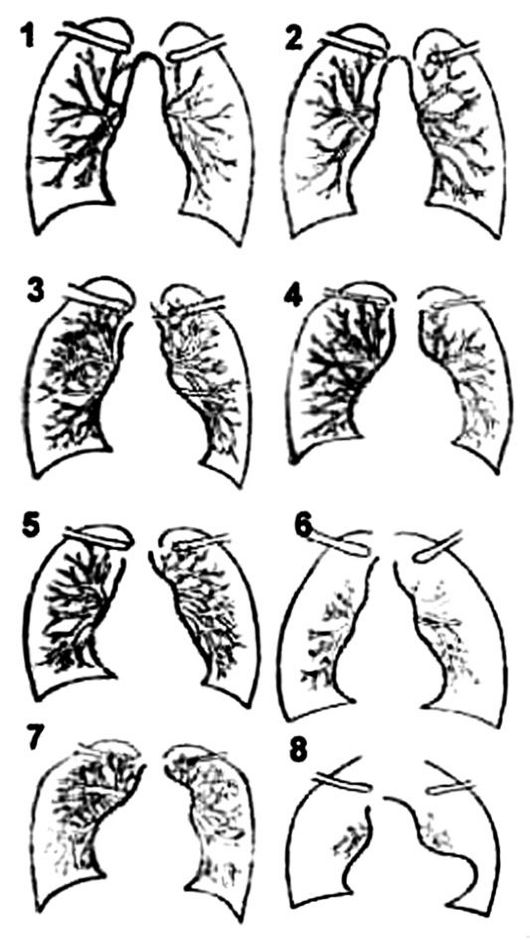 Рис. 7.10. Конфигурации сердца на прямых рентгенограммах при врожденных пороках.
Рис. 7.10. Конфигурации сердца на прямых рентгенограммах при врожденных пороках.
Обозначения: 1 - норма; 2 - декстрокардия; 3 - открытый артериальный проток; 4 - дефект межпредсердной перегородки; 5 - дефект межжелудочковой перегородки; 6 - изолированный стеноз легочной артерии; 7 - болезнь Лютембаше; 8 - тетрада Фалло
Врожденные пороки сердца обычно распознаются в раннем детстве. Лучевая картина врожденных пороков сердца крайнеразнообразна и требует часто применения широкого спектра специальных исследований, в том числе и ангиокардиографических. Однако некоторые врожденные пороки легко распознаются уже при рентгенологическом исследовании. Наиболее частыми являются открытый боталлов проток, дефект межпредсердной перегородки, дефект межжелудочковой перегородки, стеноз ЛА (рис. 7.10).
Рентгенологическая картина открытого боталлова (артериального) протока достаточно типична: увеличение обоих желудочков, особенно левого, выбухание ЛА по левому контуру сердца, расширение легочного конуса, усиленная пульсация ЛА и ее ветвей. Ушко неизмененного левого предсердия выглядит как бы запавшим между выбухающей второй и закругленной четвертой дугами, что трактуется как три дуги по левому контуру (митральная конфигурация сердца при отсутствии митрального порока). При ангиокардиографическом исследовании определяется смыв контрастного препарата из ЛА при контрастировании правых отделов сердца и повторное заполнение ЛА при контрастировании левых отделов сердца.
При дефектемежпредсердной перегородки сердце имеет округлую форму. Увеличены оба предсердия (больше правое), правый желудочек, легочный конус, дуга ЛА. При ангиокардиографии получают одновременное контрастирование обоих предсердий.
Дефект межжелудочковой перегородки (болезнь ТолочиноваРоже) характеризуется увеличением обоих желудочков и расширением дуги ЛА. Ангиокардиографически определяется симптом смыва в путях оттока ПЖ при прохождении контрастного препарата по правым отделам сердца и повторное контрастирование ЛА при прохождении контрастного препарата по левым камерам сердца.
Изолированный стеноз легочной артерии вызывает гипертрофию и увеличение правого желудочка, увеличение правого предсердия. Правый желудочек может стать краеобразующим и по правому и по левому контурам сердца. Вследствие этого четвертая дуга по левому контуру приобретает ступенеобразный контур (или это дополнительная дуга ПЖ), причем обе ступени синхронно пульсируют. Оттеснение ЛЖ влево, вверх и кзади придает сердцу форму деревянного башмака «сабо». На фоне постстенотического расширения ЛА тени корней легких уже, чем в норме, а легочный сосудистый рисунок обеднен из-за сниженного кровенаполнения. С помощью ангиокардио-
графии можно уточнить локализацию сужения (инфундибулярное, клапанное) и вариант порока, т.е. является ли стеноз изолированным или сочетается с дефектом межпредсердной или межжелудочковой перегородок.
Болезнь Лютембаше - это комбинация дефекта межпредсердной перегородки и стеноза митрального клапана. Рентгенологическая картина довольно характерна: значительное увеличение обоих предсердий и расширение легочного конуса, гипертрофия ПЖ при уменьшенных ЛЖ и аорте.
При транспозиции крупных сосудов показательна ангиокардиография: аорта контрастируется из ПЖ, а ЛА - из ЛЖ. Обычно транспозиция сосудов сочетается с другими пороками (описанными выше), соединяющими оба круга кровообращения.
При тетраде Фалло сердце имеет вид сапожка с выраженной талией и приподнятой верхушкой. Легочный конус западает, дуга аорты расположена справа. ПЖ гипертрофирован. При ангиокардиографии определяется инфундибулярное сужение ЛА одновременное контрастирование ЛА и праволежащей аорты из расширенного
ПЖ.
К заболеваниям, поражающим миокард, относятся различные кардиомиопатии. При дилятационной кардиомиопатии сердце значительно расширено при наличии венозного застоя и отека легких. ЭхоКГ, РНВГ, ангиография применяются для исследования функции желудочков. При гипертрофической кардиомиопатии ЭхоКГ и МРТ исследования применяются для изучения выраженности и локализации гипертрофии и определения массы миокарда.
Опухоли сердца встречаются редко. Миксомы предсердий при ангиокардиографии и КТ определяются как дефекты контрастирования, свободно перемещающиеся в полостях, но прикрепленные к стенкам. При ультразвуковом исследовании трудно дифференцировать миксому и внутрисердечный тромб. Эта задача увереннее решается при МРТ. Липомы при КТ имеют характерную плотность жировой ткани. Наличие и протяженность других опухолей сердца (ангиосарком, рабдомиом и др.) наилучшим образом определяются с помощью КТ (рис. 7.11) и МРТ. Заболевания перикарда обычно манифестируются накоплением жидкости в его полости (инфекционные процессы, метаболические расстройства, опухоли, СН, ИМ и др.). На рентгенограммах грудной клетки определяется общее увеличение тени сердца, которое приобретает трапециевидную форму.
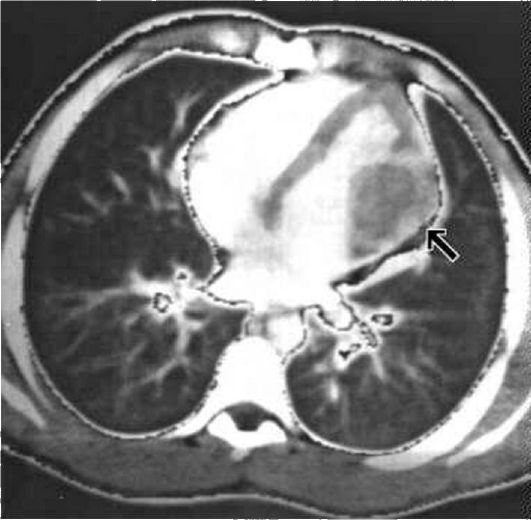 Рис. 7.11. Компьютерная
томография органов грудной клетки с внутривенным контрастированием
камер сердца. Отчетливо видна межжелудочковая перегородка и опухоль
(ангиосаркома) миокарда боковой стенки левого желудочка (стрелка)
Рис. 7.11. Компьютерная
томография органов грудной клетки с внутривенным контрастированием
камер сердца. Отчетливо видна межжелудочковая перегородка и опухоль
(ангиосаркома) миокарда боковой стенки левого желудочка (стрелка)
Жидкость в полости перикарда выявляется с помощью ЭхоКГ, КТ и МРТ. При быстром накоплении жидкости и угрозе тампонады сердца возможно проведение дренирования под контролем лучевых методов исследования. В некоторых случаях исходом перикардита становится фиброз и кальциноз перикарда - сдавливающий (констриктивный) перикардит. При рентгеновском исследовании сердце уменьшено в размере, имеет каплевидную форму, слабо сокращается. Утолщение, уплотнение и обызвествление перикарда (или отдельных его частей) наиболее уверенно выявляется при КТ.
Кисты перикарда обычно расположены в правом кардиодиафрагмальном углу. Рентгенологически их невозможно отличить от абдомино-медиастинальных липом и грыж Морганьи-Ларрея. При ЭхоКГ, КТ и МРТ кисты перикарда определяются как тонкостенные образования, заполненные жидкостью и изменяющие свою форму при полипозиционном исследовании.
Таким образом, многообразие заболеваний сердца диктует врачу необходимость знания специфичной симптоматики при различных методах и методиках исследования. Правильное определение и порядок назначения исследований - непременная составляющая успеха в лучевой диагностике.