Неврология и нейрохирургия / под ред. А.Н. Коновало- ва, А.В. Коз лова ; Е.И. Гусев, А.Н. Коновалов, В.И. Скворцова : учебник : в 2 т. - т. 2. 2009. - 420 с.
|
|
|
|
ГЛАВА 5. АНОМАЛИИ РАЗВИТИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
Эмбриональное развитие нервной системы - чрезвычайно сложный процесс, который может нарушиться под влиянием различных причин: генных аномалий, экзогенных влияний (внутриутробные инфекции, интоксикации, травма) и ряда других.
Характер возникающих при этом аномалий во многом зависит от фазы развития нервной системы: стадии формирования нервной трубки (3,5-4 нед), стадии формирования мозговых пузырей (4-5 нед), стадии формирования коры большого мозга (6-8 нед) и т.д. Вследствие этих причин могут возникать разнообразные дефекты развития головного и спинного мозга, черепа и позвоночника. Эти пороки могут встречаться изолированно или в различных сочетаниях.
В данном разделе мы остановимся лишь на наиболее часто встречающихся пороках развития нервной системы, черепа и позвоночника, требующих хирургической коррекции.
Пороки развития черепа
Пороки развития черепа могут проявляться: в несоответствии размера черепа и объема мозга и наличии внешних уродств (краниосиностоз, гипертелоризм), в неполном смыкании костей черепа и позвоночного канала с формированием дефектов, через которые может выпячиваться содержимое черепа и позвоночного канала (мозговые и спинно-мозговые грыжи); в деформации черепа, приводящей к сдавлению важных мозговых структур (базилярная импрессия).
Нарушения развития швов черепа. В первые годы жизни ребенка масса мозга продолжает увеличиваться, и соответственно увеличивается объем головы. Это обеспечивается за счет наличия роднич-
ков и черепных швов. Так, в норме задний и височный роднички закрываются ко 2-3-му месяцу, сосцевидный - к 1-му году, передний - к 2 годам. Кости черепа у детей раннего возраста являются гомогенными, диплоэ формируется на 4-м году жизни, и процесс его развития продолжается до 30-40 лет. Черепные швы консолидируются к 3 годам, дальнейшее увеличение размеров черепа происходит за счет костной перестройки в области швов. К 1-му году размер головы ребенка составляет 90%, а к 6 годам - 95% от размера головы взрослого человека. Соответствие окружности головы возрасту и полу ребенка определяется по специальным кривым - номограммам, приведенным в следующей главе.
Краниосиностоз (ранее назывался краниостенозом) - врожденная (т.е. имеющаяся на момент рождения) или, реже, приобретенная патология развития черепа, проявляющаяся в раннем заращении черепных швов. Вследствие этого возникают деформации черепа и в ряде случаев - несоответствие его размеров объему мозга.
Краниосиностоз выявляется у 60 из 100 тыс. живых новорожденных. В редких случаях приобретенного краниосиностоза (особенно ламбдовидного шва) следует проводить дифференциальную диагностику с позиционным уплощением головы, которое может встречаться у малоподвижных детей и на фоне рахита. Для этого рекомендуют избегать давления на уплощенную область и производить контрольный осмотр через 1,5-2 мес; отсутствие уменьшения деформации делает более вероятным диагноз краниосиностоза, и наоборот.
Чаще всего встречается поражение только одного шва (обычно - сагиттального). Преждевременное заращение одного шва обычно вызывает лишь косметический дефект, но примерно в 10% случаев приводит к появлению неврологической симптоматики.
Преждевременное заращение нескольких швов чаще ведет к повышению внутричерепного давления и другим неврологическим дефектам.
Основные формы краниосиностоза
Сагиттальный синостоз (называется также скафоцефалией - от греч. skaphe - лодка, ладья + kephale - голова) возникает при преждевременном заращении сагиттального шва. При этом голова приобретает форму перевернутой лодки с выступающим «килем» - сагиттальным швом (рис. 5.1). Окружность головы обычно
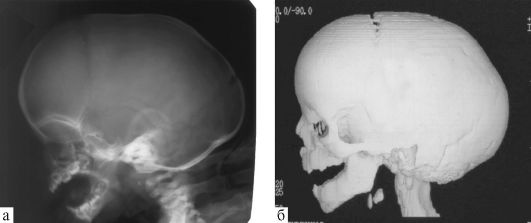 Рис. 5.1. Сагиттальный синостоз (скафоцефалия): а - рентгенограмма черепа; б - КТ, трехмерная реконструкция
Рис. 5.1. Сагиттальный синостоз (скафоцефалия): а - рентгенограмма черепа; б - КТ, трехмерная реконструкция
в пределах нормы, но бипариетальное расстояние («бипариетальный диаметр») уменьшено. Встречается чаще (в 80% случаев) у мальчиков.
Коронарный (венечный) синостоз - преждевременное заращение коронарного шва. При двустороннем поражении приводит к формированию брахицефалии (от греч. brachys - короткий) уменьшению размера головы в переднезаднем направлении и расширении - в поперечном (рис. 5.2). Наблюдающееся при этом уплощение лба с выступающим вверх коронарным швом называется акроцефалией. При одностороннем поражении коронарного шва развивается плагиоцефалия (от греч. plagios - косой) - уплощение или даже вдавление одной половины лба с приподниманием верхнего края глазницы (симптом «глаза Арлекина») - рис. 5.3. Неправильное стояние глазницы приводит к диплопии и амблиопии. Коронарный синостоз чаще встречается у девочек, может сочетаться с синдромами Крузона и Аперта (см. ниже).
Метопический синостоз (тригоноцефалия). При преждевременном заращении метопического шва (между лобными костями) голова приобретает треугольную форму с выступающим посередине лба гребнем (рис. 5.4). Часто развивается на фоне генетического дефекта (повреждение 19-й хромосомы) и сочетается с задержкой развития ребенка.
Ламбдовидный синостоз - преждевременное заращение ламбдовидного шва; встречается редко (несколько процентов от всех слу-
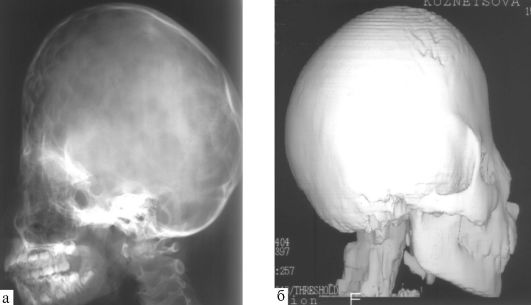 Рис. 5.2. Брахицефалия (двусторонний коронарный синостоз): а - рентгенограмма черепа; б - КТ, трехмерная реконструкция
Рис. 5.2. Брахицефалия (двусторонний коронарный синостоз): а - рентгенограмма черепа; б - КТ, трехмерная реконструкция
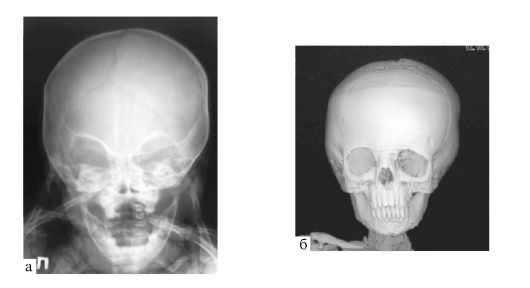 Рис. 5.3. Плагиоцефалия
- закрытие правого коронарного шва, уплощение правой половины лба с
приподниманием правой орбиты: а - рентгенограмма черепа; б - КТ,
трехмерная реконструкция
Рис. 5.3. Плагиоцефалия
- закрытие правого коронарного шва, уплощение правой половины лба с
приподниманием правой орбиты: а - рентгенограмма черепа; б - КТ,
трехмерная реконструкция
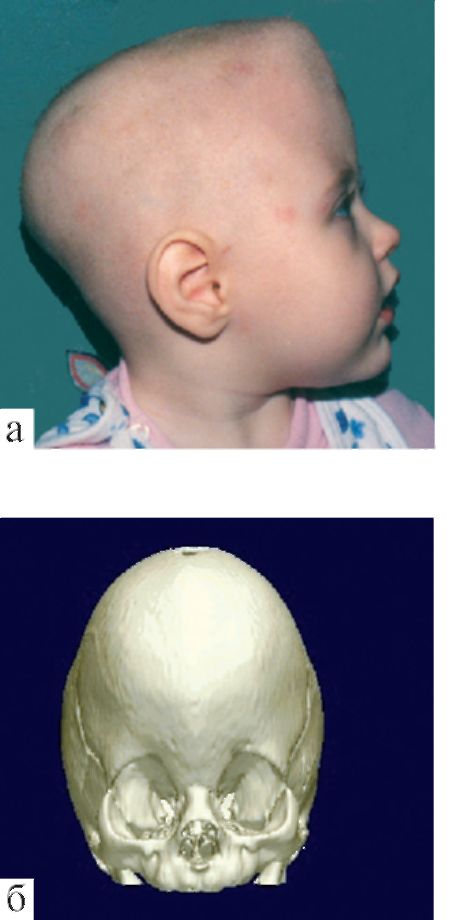
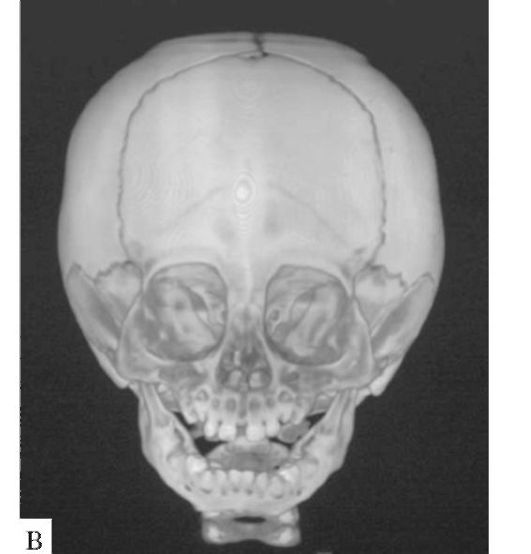 Рис. 5.4. Метопический синостоз (тригоноцефалия): а - фото больного; б, в - КТ, трехмерная реконструкция
Рис. 5.4. Метопический синостоз (тригоноцефалия): а - фото больного; б, в - КТ, трехмерная реконструкция
чаев кранисиностоза), преимущественно у мальчиков (80%). Часто его путают с позиционным уплощением затылочной кости.
Множественные синостозы черепных швов приводят к развитию «башенного черепа» - оксицефалии - и обычно к повышению внутричерепного давления. Башенный череп часто сочетается с недоразвитием околоносовых придаточных пазух и уплощением орбит (рис. 5.5).
Диагностика основывается на данных физикального осмотра, пальпации, измерения окружности головы, оценке психомоторного развития и симптомов повышения внутричерепного давления. Хотя неврологическое исследование больного необходимо, другие симптомы выявляются редко.
При рентгенографии черепа определяется уплотнение краев патологического шва, в случае повышения внутричерепного давления бывает выражен рисунок «пальцевых вдавлений» - следствие давления извилин мозга на кости черепа. При синостозе одного шва усиление пальцевых вдавлений вблизи него может указывать на локальную гипертензию.
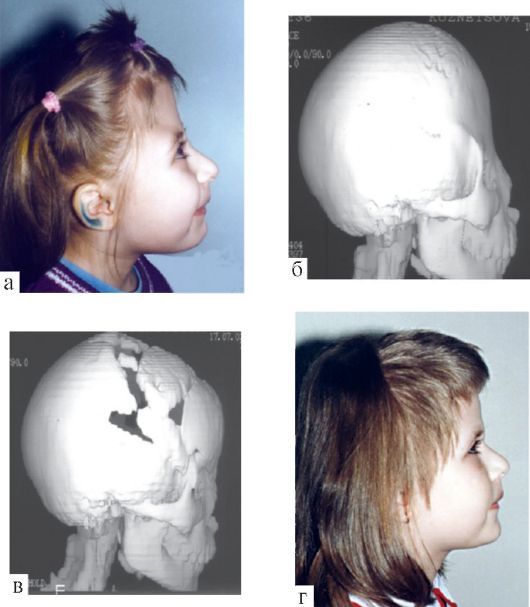 Рис. 5.5. Множественные
синостозы черепных швов с развитием башенного черепа (оксицефалии).
Фото и трехмерная КТ-реконструкция: а, б - до, в, г - после операции
Рис. 5.5. Множественные
синостозы черепных швов с развитием башенного черепа (оксицефалии).
Фото и трехмерная КТ-реконструкция: а, б - до, в, г - после операции
КТ также позволяет уточнить характер изменений в области преждевременно заросшего шва и может производиться вместо краниографии.
Лечение. Единственный эффективный метод лечения краниосиностоза - хирургическое вмешательство. Однако в большинстве случаев краниосиностоза, когда в процесс вовлечен один шов, предпочтительна консервативная тактика, поскольку такие дети обычно развиваются нормально, а грубый косметический дефект формируется не более чем в 15% случаев.
Показаниями к хирургической операции являются: 1) признаки повышения внутричерепного давления; 2) грубый косметический дефект.
Наиболее распространенный вид хирургического лечения краниосиностоза - резекция кости по ходу окостеневших швов, что позволяет добиться увеличения размера черепа (рис. 5.6, а). Так, при сагиттальном синостозе обычно формируют «костную дорожку» шириной 3 см от коронарного до ламбдовидного шва, при коронарном синостозе либо аналогично резецируют весь вовлеченный в процесс шов, либо производят так называемое фронтоорбитальное выдвижение - одноили двустороннюю костно-пластическую трепанацию в лобной области с включением надбровной дуги и верхних отделов орбит(ы), после чего костный лоскут (лоскуты) выдвигают вперед и фиксируют мини-пластинами или костными швами. При ламбдовидном синостозе обычно производят резекцию патологического шва. При метопическом синостозе выполняют более сложные пластические вмешательства.
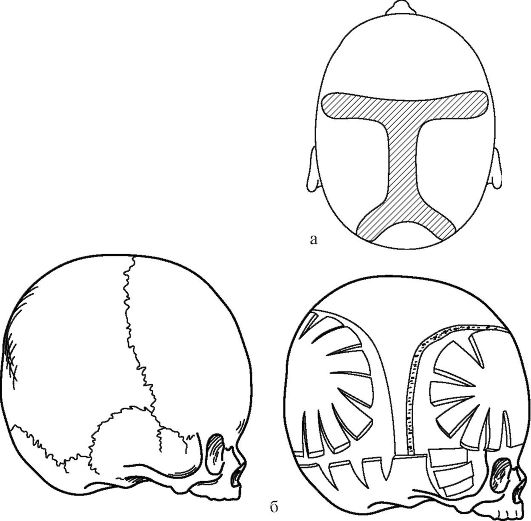 Рис. 5.6. а
- зона резекции кости в области преждевременно заросших швов при
краниосиностозе; б - вариант реконструктивного вмешательства при
множественных синостозах (оксицефалии). Расщепление краев костных
лоскутов позволяет изменить кривизну податливых костей детского черепа
Рис. 5.6. а
- зона резекции кости в области преждевременно заросших швов при
краниосиностозе; б - вариант реконструктивного вмешательства при
множественных синостозах (оксицефалии). Расщепление краев костных
лоскутов позволяет изменить кривизну податливых костей детского черепа
При множественных синостозах применяют ту же тактику - резецируют пораженные швы, иногда в сочетании с более сложными манипуляциями - формированием специальных костных лоскутов, их дистракцией, фиксацией и т.д. (см. рис. 5.6, б).
В ряде случаев даже при широкой резекции патологически заросшего шва происходит повторное быстрое костеобразование, что требует повторных вмешательств.
Краниофациальный дисморфизм
Это - группа синдромов, преимущественно генетически детерминированных (наследственных или спорадических, явившихся результатом спонтанной мутации), приводящих к грубой деформации черепа и лицевого скелета. Всего известно около 50 таких синдромов, наиболее распространены синдромы Крузона и Аперта.
Синдром Крузона развивается вследствие преждевременного закрытия коронарного и базальных швов черепа, что помимо формирования коронарного синостоза приводит к недоразвитию верхней челюсти, гипоплазии орбит и двустороннему экзофтальму (рис. 5.7) Признаки повышения внутричерепного давления наблюдаются редко. Является преимущественно наследственным, но в 25% случаев имеют место спорадические формы.
Синдром Аперта - то же, что и синдром Крузона, но в сочетании с синдактилией II-IV-го пальцев кисти и укорочением рук. Часто сочетается с повышением внутричерепного давления. Большинство случаев являются спорадическими, только 5% носят наследственный характер.
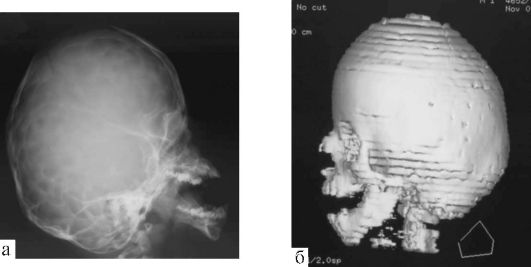 Рис. 5.7. Синдром Крузона: а - рентгенограмма черепа; б - КТ, трехмерная реконструкция
Рис. 5.7. Синдром Крузона: а - рентгенограмма черепа; б - КТ, трехмерная реконструкция
Диагностика не отличается от таковой при краниосиностозе. Имеет значение выявление фактора наследственности.
Лечение - хирургическое; производится с целью уменьшения косметического дефекта и в случае синдрома Аперта - нормализации внутричерепного давления. Операция, часто многоэтапная, включает в себя фронтоорбитальное выдвижение, перемещение верхней челюсти, плас другие косметические вмешательства (рис. 5.8).
Выполнение описанных реконструктивных операций требует использования специальных хирургических инструментов: пневмо- и электрокраниотомов, осциллирующих пил, фрез, пластин для фиксации костей и т.д. Определенную помощь в планировании и проведении таких вмешательств оказывает компьютерное моделирование. Операции целесообразно производить в первые 3-4 мес жизни с целью предупреждения развития выраженной деформации черепа (а при признаках повышения внутричерепного давления - и раньше).
Пороки развития черепа и шейного отдела позвоночника (аномалии краниовертебрального перехода)
Выделяют 2 группы пороков развития структур данной области.
• Приводящие к нестабильности - чрезмерному, патологическому смещению при движениях позвонков и черепа относительно друг друга. Поскольку в большинстве случаев нестабильность краниовертебрального сочленения и шейного отдела позвоночника развивается вследствие приобретенных факторов - травмы, дегенеративного процесса, эти ситуации рассматриваются в соответствующих главах. В основном методом лечения врожденной и приобретенной нестабильности является формирование хирургическим путем костного блока в чрезмерно подвижном сегменте;
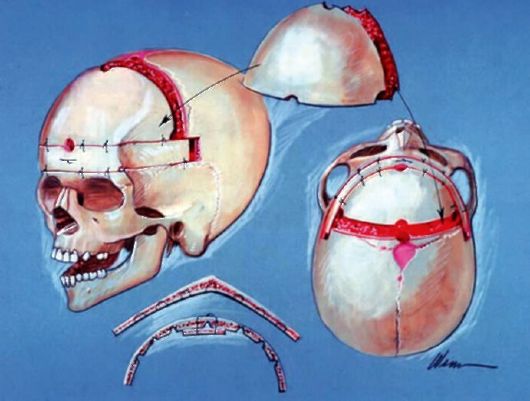 Рис. 5.8. Схема реконструктивного вмешательства при синдроме Крузона
Рис. 5.8. Схема реконструктивного вмешательства при синдроме Крузона
• в последнее время появилась возможность имплантации специальных систем, устраняющих нестабильность при сохранности движений в пораженном сегменте. Приводящие к деформации костных структур и сдавлению ствола мозга. Самый распространенный вид таких пороков развития - базилярная импрессия. Базилярная импрессия - аномалия развития костей основания черепа, приводящая к внедрению формирующих большое затылочное отверстие нижних отделов затылочной кости и ската, а также I позвонка и зубовидного отростка II шейного позвонкв в полость черепа (рис. 5.9). Может сочетаться с платибазией - увеличением угла между базальными отделами передней части черепа и скатом до величины >105 ° (рис. 5.10). Платибазия медицинского значения не имеет, поскольку не приводит к появлению клинической симптоматики. Это - антропологический термин.
Клиническая картина. Базилярная импрессия проявляется постепенно нарастающими осиплостью голоса, поперхиваниями при глотании, нарушениями статики, координации, походки, в даль-
нейшем присоединяются проводниковые нарушения движений (вплоть до тетрапареза или тетраплегии) и нарушения чувствительности. Парез мягкого нёба проявляется храпом во сне. В далеко зашедшей стадии присоединяются нарушения дыхания.
Диагностика. Для распознавания базилярной импрессии выполняют трехмерную КТ и МРТ, возможно использование боковых краниограмм. На краниограммах или сагиттальных МРили КТ-томограммах определяют линию Чемберлена
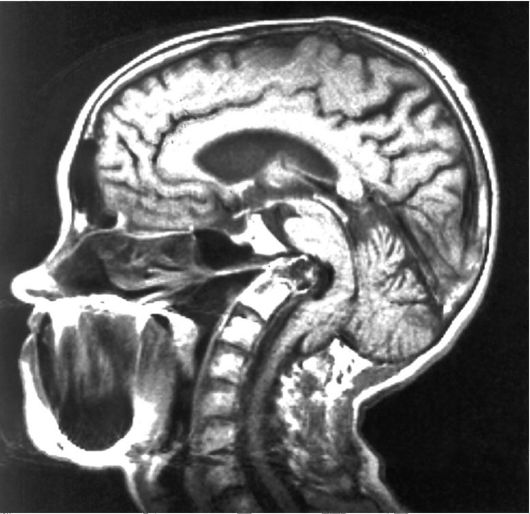 Рис. 5.9. Базилярная
импрессия - внедрение в полость черепа нижних отделов ската, передних
отделов I и зубовидного отростка II шейного позвонка (МРТ, Т1- взвешенное изображение)
Рис. 5.9. Базилярная
импрессия - внедрение в полость черепа нижних отделов ската, передних
отделов I и зубовидного отростка II шейного позвонка (МРТ, Т1- взвешенное изображение)
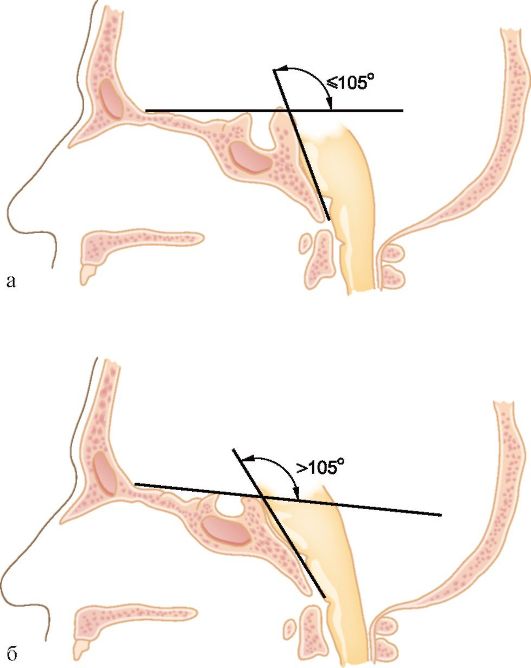 Рис. 5.10. Угол
между линиями, проведенными по основанию передней черепной ямки и
скату, обычно меньше или равен 105 ° (а). Увеличение этого угла свыше
105 ° называется платибазией (б), клинического значения не имеет
Рис. 5.10. Угол
между линиями, проведенными по основанию передней черепной ямки и
скату, обычно меньше или равен 105 ° (а). Увеличение этого угла свыше
105 ° называется платибазией (б), клинического значения не имеет
(прямую, соединяющую задний край твердого нёба с задним краем большого затылочного отверстия). В норме зубовидный отросток II шейного позвонка располагается ниже этой линии, при выраженной базилярной импрессии значительная его часть находится выше (рис. 5.11). Следствием этой костной аномалии могут быть перегиб и сдавление продолговатого мозга с развитием опасных для жизни больного симптомов (см. выше). Несмотря на врожденный характер аномалии, клинические симптомы обычно появляются в подростковом и даже взрослом возрасте.
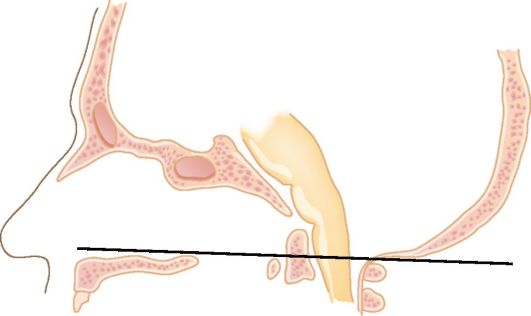 Рис. 5.11. Схема
диагностики базилярной импрессии. Прямая - линия Чемберлена, соединяет
задний край твердого нёба с задним краем большого затылочного отверстия.
В норме (см. рис. 5.10, а, б) зуб II шейного позвонка расположен ниже,
при базилярной импрессии - выше этой линии
Рис. 5.11. Схема
диагностики базилярной импрессии. Прямая - линия Чемберлена, соединяет
задний край твердого нёба с задним краем большого затылочного отверстия.
В норме (см. рис. 5.10, а, б) зуб II шейного позвонка расположен ниже,
при базилярной импрессии - выше этой линии
Лечение. При появлении симптомов сдавления ствола мозга показано оперативное вмешательство. Наиболее оправдана в этих случаях резекция зубовидного отростка II шейного позвонка с использованием переднего (трансорального) или переднелатерального доступа. При грубой деформации иногда приходится дополнительно резецировать край ската (из трансорального доступа). При сочетанной деформации шейного отдела позвоночника вмешательство дополняется формированием костного блока между позвонками (спондилодезом) с использованием имплантируемой стабилизирующей системы.
Пороки развития оболочек головного мозга
Единственный имеющий клиническое значение изолированный порок развития оболочек мозга - формирование в паутинной (арахноидальной) оболочке клапана, приводящее к ее расслоению и формированию скопления ликвора между ее листками - арахноидальных кист (которые точнее было бы называть интраарахноидальными). Биомеханика образования арахноидальных кист довольно проста. При наличии врожденного дефекта арахноидальной оболочки во время систолы повышается внутричерепное давление, и ликвор поступает в щелевидный дефект. Во время диастолы!, при
снижении внутричерепного давления, имеющийся щелевидный клапан препятствует оттоку ликвора из полости кисты, что приводит к постоянному повышению давления в ее полости. Поскольку какой-то отток ликвора из полости кисты все-таки происходит, среднее давление в ее полости лишь незначительно превышает среднее внутричерепное, поэтому такие кисты если и увеличиваются, то медленно, и часто в течение многих лет не изменяются в размерах.
Чаще всего арахноидальные кисты располагаются в латеральной (сильвиевой) борозде (рис. 5.12).
Клиническая картина. Нередко арахноидальные кисты являются бессимптомными и могут быть случайной находкой при МРТ или КТ. В меньшей части случаев они вызывают повышение внутричерепного давления, эпилептические припадки и очаговые неврологические симптомы.
Диагностика. Арахноидальные кисты легко диагностируются при МРТ или КТ, поскольку характеристика сигнала от их содержимого идентична таковой от ликвора. При анализе томограмм обращают внимание на степень дислокации мозговых структур, что имеет значение для определения показаний к операции.
Лечение. Единственно эффективный способ лечения арахноидальных кист - хирургический. Однако следует иметь в виду, что при случайно обнаруженных кистах предпочтительна консервативная тактика. Показания к операции возникают при арахноидальных кистах, вызывающих внутричерепную гипертензию, эпилептические припадки и неврологическую симптоматику.
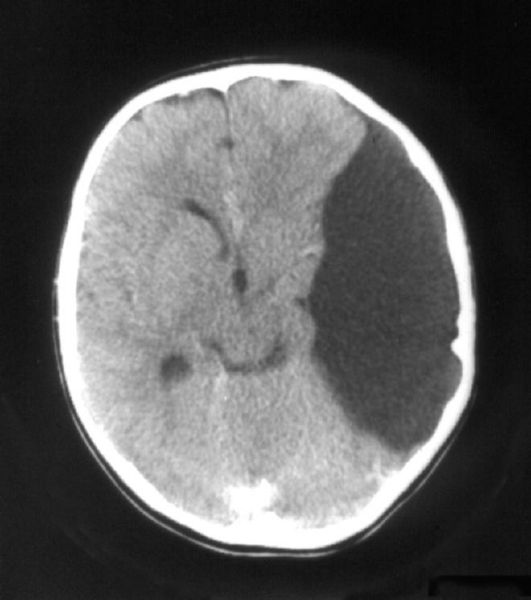 Рис. 5.12. Арахноидальная
киста левой латеральной (сильвиевой) щели мозга: КТ, аксиальная
проекция. Видны сдавление левого бокового желудочка, деформация левых
отделов охватывающей цистерны за счет смещения медиальных отделов левой
височной доли (начинающегося латерального тенториального вклинения)
Рис. 5.12. Арахноидальная
киста левой латеральной (сильвиевой) щели мозга: КТ, аксиальная
проекция. Видны сдавление левого бокового желудочка, деформация левых
отделов охватывающей цистерны за счет смещения медиальных отделов левой
височной доли (начинающегося латерального тенториального вклинения)
Предложены разные варианты операций. Чаще всего создается соустье между кистой и цистернами основания черепа - фенестрация стенок кисты. С целью снижения вероятности рецидива кисты в сформированное отверстие часто устанавливают стент - перфорированный силиконовый катетер, который фиксируют к ТМО, проводят через полость кисты в цистерны основания мозга. Эта операция может выполняться как прямым, так и - при благоприятных анатомических предпосылках - эндоскопическим способом.
Реже, преимущественно при рецидиве кисты после фенестрации ее стенок, производят кистоперитонеостомию (аналогично вентрикулоперитонеостомии - см. главу 6), - помещая проксимальный катетер в полость кисты. При этом обычно используют клапан низкого давления.
Пороки развития головного мозга
Стеноз сильвиева водопровода мозга является основной причиной врожденной гидроцефалии (см. главу 6). Чаще он бывает
врожденным (рис. 5.13), редко - приобретенным. Наследственные формы обусловлены рецессивным генным дефектом, локализованным в Х-хромосоме. Врожденные формы в ряде случаев ассоциированы с аномалиями Киари, spina bifida, менингоцеле (см. ниже).
Морфологически истинный стеноз (сужение просвета водопровода мозга при отсутствии морфологических изменений его стенок и периакведуктального вещества) встречается очень редко. Чаще встречаются случаи полифуркации водопровода
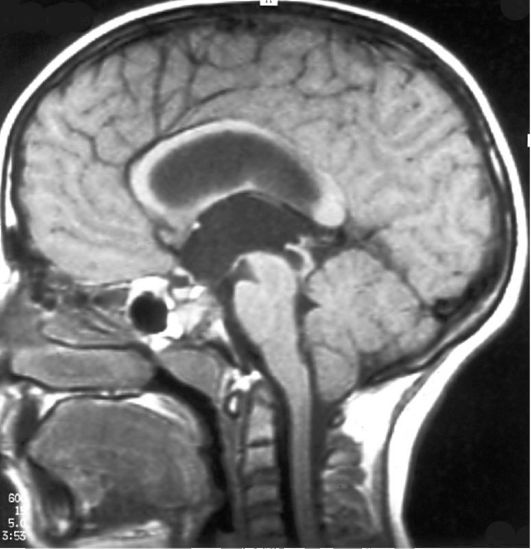 Рис. 5.13. Стеноз сильвиева водопровода. МРТ, Т1-взвешенное изображение. Боковые и Ill желудочки расширены, водопровод мозга сужен, IV желудочек не расширен
Рис. 5.13. Стеноз сильвиева водопровода. МРТ, Т1-взвешенное изображение. Боковые и Ill желудочки расширены, водопровод мозга сужен, IV желудочек не расширен
(последний представлен несколькими узкими каналами, часть из которых заканчивается слепо), септ (перемычек) и периакведуктального глиоза, суживающих просвет водопровода мозга.
Клиника, диагностика и лечение - см. главу «Гидроцефалия». Патогномоничных клинических проявлений нет. Вмешательства непосредственно на водопроводе мозга при его стенозе (бужирование, стентирование) в настоящее время не производятся в связи с плохими результатами.
Аномалия Денди-Уокера - атрезия отверстий Лушки и Мажанди в сочетании с гипоплазией червя мозжечка (вероятно, вторичной). В результате замкнутая дистально полость IV желудочка кистообразно расширяется, также (в 90% случаев) расширяются и все лежащие выше отделы желудочковой системы (водопровод мозга, III и боковые желудочки) (рис. 5.14). Примерно в 10% случаев гидроцефалия отсутствует; это те случаи, когда вследствие резко выраженной внутричерепной гипертензии происходит разрыв стенки кисты или дна III желудочка, и ликвороциркуляция спонтанно восстанавливается. Аномалия Денди-Уокера может сочетаться с
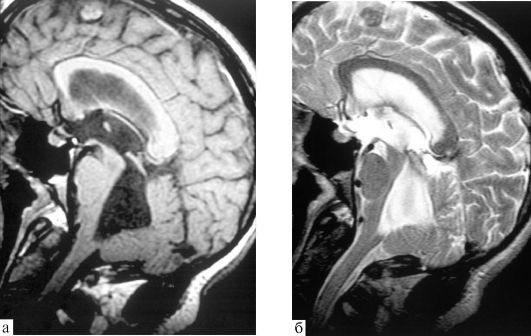 Рис. 5.14. Аномалия Денди-Уокера (атрезия отверстий Мажанди и Лушки): МРТ, а, б - Т1-взвешенное
изображение. IV желудочек резко расширен, отверстие Мажанди
отсутствует. Отверстие Лушки также атрезировано, на этих срезах не
визуализируется
Рис. 5.14. Аномалия Денди-Уокера (атрезия отверстий Мажанди и Лушки): МРТ, а, б - Т1-взвешенное
изображение. IV желудочек резко расширен, отверстие Мажанди
отсутствует. Отверстие Лушки также атрезировано, на этих срезах не
визуализируется
агенезией мозолистого тела (примерно 20% случаев), затылочным менингоэнцефалоцеле, spina bifida, сирингомиелией и другими уродствами развития - причем не только черепа и ЦНС, но и кардиальными (незаращением боталлова протока, дефектами межжелудочковой перегородки, коарктацией аорты, декстрокардией и др.).
Клиническая картина. Помимо признаков внутричерепной гипертензии, характерны нарушения координации, походки, статики. У некоторых больных развиваются эпилептические припадки, примерно у половины снижен интеллект.
Диагностика. Стандартом диагностики является МРТ, при которой выявляется описанная выше морфологическая картина. Поскольку патология врожденная, в большинстве случаев выявляется также увеличение размеров задней черепной ямки.
Лечение. При наличии признаков повышения внутричерепного давления - только хирургическое. Производят иссечение стенок кисты и арахноидальных спаек с созданием сообщения с большой затылочной цистерной. Возможна установка местного стента. При нарушении резорбции ликвора операцию дополняют вентрикулоперитонеостомией (см. главу 6).
Аномалии Киари (устаревшее название - Арнольда-Киари)
Аномалия Киари 1-го типа - дистопия миндалин мозжечка, т.е. опущение их в большое затылочное отверстие и позвоночный канал со сдавлением продолговатого и верхних отделов спинного мозга (рис. 5.15). При этом ствол мозга расположен обычно, че-
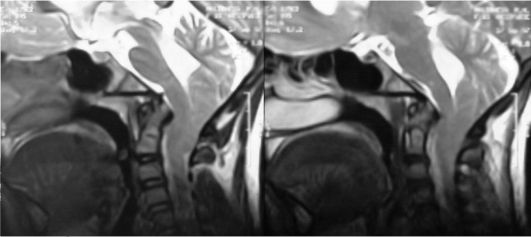 Рис. 5.15. Аномалия Киари 1-го типа. Миндалины мозжечка опущены до II шейного позвонка: МРТ, Т2-взвешенное изображение
Рис. 5.15. Аномалия Киари 1-го типа. Миндалины мозжечка опущены до II шейного позвонка: МРТ, Т2-взвешенное изображение
репные нервы не смещены, нет признаков нарушения их функции. Примерно в 50% случаев сочетается с сирингомиелией (см. ниже), реже - с закрытой гидроцефалией.
В основе аномалии Киари 1-го типа лежит нарушение ликвородинамики на уровне краниовертебрального перехода. За счет дополнительных арахноидальных мембран и спаек выходящий из отверстия Мажанди ликвор не распределяется равномерно по внутричерепному и спинальному субарахноидальным пространствам, но направляется преимущественно вверх, интракраниально. При этом пульсовая волна ликвора оказывает давление на самые нижние отделы - миндалины мозжечка. Это приводит к затруднению венозного оттока, увеличению объема миндалин, их фиброзированию и постепенному смещению вниз. Соответственно нарушения ликвородинамики на уровне краниовертебрального перехода при этом усугубляются, возникает разобщение внутричерепного и спинального ликворных пространств, и из-за градиента давления увеличивается степень смещения миндалин мозжечка. Ликворная волна в нижних отделах IV желудочка в каждую систолу оказывает давление на слепое отверстие, и примерно у 50% больных ликвор начинает поступать в центральный канал спинного мозга, приводя к возникновению сирингомиелии (см. ниже). Процесс развивается очень медленно, поэтому врожденная аномалия приводит к появлению первых клинических симптомов в среднем и иногда - в старшем возрасте.
Аномалию Киари 1-го типа следует отличать от вторичного смещения миндалин мозжечка при объемных процессах, приводящих к повышению внутричерепного давления и дислокации мозжечка в большое затылочное отверстие (травма, опухоль и т.д.).
Клиническая картина. Наиболее характерны боли в шейнозатылочной области, которые могут усиливаться при сгибании головы и натуживании. Возможны нарушения координации, статики и походки, дизартрия, спонтанный нистагм. При развитии сирингомиелии появляются характерные нарушения чувствительности и движений. Иногда развиваются гидроцефалия и признаки повышения внутричерепного давления. Средний возраст появления первых симптомов - около 40 лет, немного чаще страдают женщины.
Диагностика. Стандарт диагностики - МРТ без контрастного усиления. На МР-томограммах головы в сагиттальной плоскости
выявляется смещение миндалин мозжечка книзу от нижнего края большого затылочного отверстия (степень дистопии с выраженностью клинической симптоматики не коррелирует). При МРТ спинного мозга может быть выявлена сирингомиелия (рис. 5.16).
Дифференциальную диагностику следует проводить с вторичной дислокацией миндалин мозжечка при повышении внутричерепного давления (вследствие опухоли, гематомы и т.д.) и с другими видами аномалии Киари (см. ниже).
Лечение. Единственным эффективным способом лечения аномалии Киари 1-го типа, проявляющейся клинически, является хирургическое вмешательство. Если аномалия Киари 1-го типа является случайной находкой, осуществляется динамическое наблюдение за больным. Наибольший эффект дает операция, выполненная в первые 2 года после появления клинических симптомов.
Под наркозом производят небольшой разрез кожи в шейнозатылочной области по средней линии, раздвигают мягкие ткани и резецируют край большого затылочного отверстия и заднюю дужку Ср а при значительной дистопии миндалин - и Сп. Линейно в вертикальном направлении рассекают ТМО и производят свободную пластику образовавшегося дефекта лоскутом синтетической оболочки или фасции. На этом операция заканчивается, рану зашивают наглухо. Такое вмешательство практически безопасно и в большинстве случаев приводит к быстрому регрессу симптомов. Прогноз благоприятный.
Аномалия Киари 2-го типа - уродство развития, при котором весь ствол мозга (от моста до продолговатого мозга) и IV желудочек смещены каудально (рис. 5.17). Миндалины мозжечка мо-
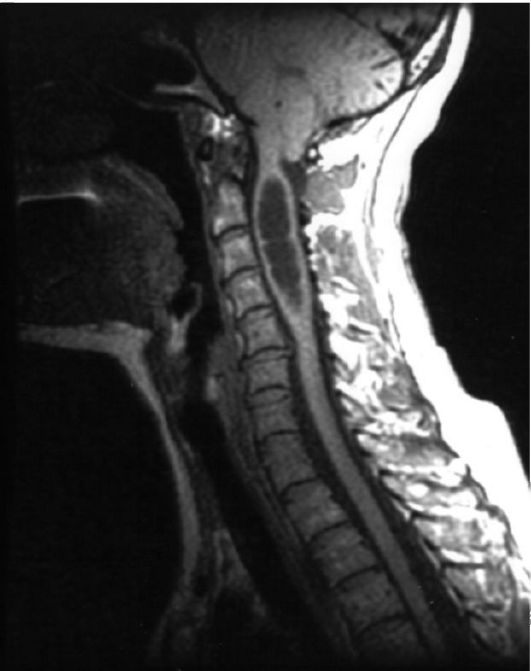 Рис. 5.16. Аномалия Киари 1-го типа, сочетающаяся с сирингомиелией. МРТ, Т1-взвешенное изображение. Миндалины мозжечка опущены до С1 позвонка. Центральный канал спинного мозга резко расширен, заполнен ликвором
Рис. 5.16. Аномалия Киари 1-го типа, сочетающаяся с сирингомиелией. МРТ, Т1-взвешенное изображение. Миндалины мозжечка опущены до С1 позвонка. Центральный канал спинного мозга резко расширен, заполнен ликвором
гут занимать как нормальное положение, так и быть смещены каудально. В большинстве случаев наблюдается гидроцефалия, могут встречаться микрогирия, гипоплазия серповидного отростка, отсутствие прозрачной перегородки. Возможно развитие сирингомиелии. У большинства больных аномалия Киари 2-го типа сочетается с миеломенингоцеле (см. ниже), аномалиями развития костей черепа и позвоночника (ассимиляцией атланта, сращением шейных позвонков друг с другом, базилярной импрессией).
Клиническая картина. Для новорожденных характерны нарушения глотания, периоды апноэ, стридорозное дыхание вследствие паралича голосовых складок, аспира-
ции, опистотонус или общая
гипотония, спонтанный нистагм, слабый плач или его отсутствие, гипомимия или амимия. Если указанные симптомы выявляются сразу после рождения, прогноз плохой, дети погибают обычно в течение нескольких дней. Для детей более старшего возраста характерны в первую очередь нарушения глотания, фонации, слабость в руках. Чем больше возраст, в котором появились симптомы, тем лучше прогноз.
Диагностика. Стандарт диагностики - МРТ без контрастного усиления. На МР-томограммах верхнешейного отдела позвоночника выявляются Z-образный изгиб в области перехода смещенного каудально продолговатого мозга в спинной, гидроцефалия, костные аномалии и прочие указанные выше морфологические изменения.
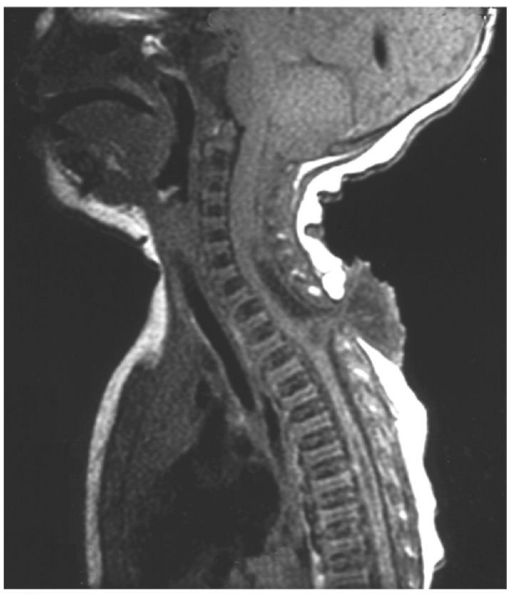 Рис. 5.17. Аномалия Киари 2-го типа. МРТ, Т1-взвешенное
изображение. Ствол мозга и мозжечок смещены каудально, IV желудочек
сдавлен на уровне краниовертебрального перехода, почти не
дифференцируется, также определяются спинно-мозговая грыжа на
верхнегрудном уровне и сирингомиелия (ниже)
Рис. 5.17. Аномалия Киари 2-го типа. МРТ, Т1-взвешенное
изображение. Ствол мозга и мозжечок смещены каудально, IV желудочек
сдавлен на уровне краниовертебрального перехода, почти не
дифференцируется, также определяются спинно-мозговая грыжа на
верхнегрудном уровне и сирингомиелия (ниже)
МРТ спинного мозга подтверждает диагноз миеломенингоцеле.
Лечение. Новорожденных и грудных детей, как правило, не оперируют. В остальных случаях производят декомпрессию задней черепной ямки, резекцию дужек верхних шейных позвонков со свободной пластикой ТМО.
Прогноз определяется тяжестью поражения ствола головного мозга и выраженностью неврологического дефицита. В среднем хирургическое вмешательство обеспечивает улучшение или полный регресс симптомов у 2/3 оперированных больных.
Аномалия Киари 3-го типа. Смещение всех структур задней черепной ямки, включая мозжечок, каудально. Обычно сочетается с затылочным энцефаломенингоцеле или с шейным миеломенингоцеле (см. ниже). Способов лечения не существует. Прогноз крайне неблагоприятный, патология несовместима с жизнью. К счастью, встречается крайне редко.
Аномалия Киари 4-го типа. Гипоплазия мозжечка без дислокации. Лечения не требует.
Дефекты развития нервной трубки
Мозговые грыжи. К числу сравнительно часто встречающихся пороков развития относится незаращение костей черепа, вследствие чего в месте этих костных дефектов могут формироваться грыжевые выпячивания, содержащие оболочки и цереброспинальную жидкость (менингоцеле), в ряде случаев - и мозговое вещество (энцефаломенингоцеле). Крайним вариантом такого уродства является анэнцефалия - отсутствие кости и мягких покровов передних отделов головы с выбуханием в дефект мозга - патология, несовместимая с жизнью.
Грыжевые выпячивания чаще располагаются в затылочной области (затылочныегрыжи) (рис. 5.18) и области корня носа (назоорбитальные грыжи) (рис. 5.19). Возможна и другая локализация эн-
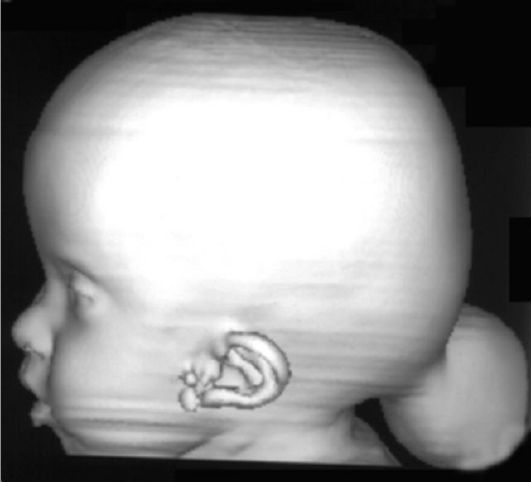 Рис. 5.18. Затылочная мозговая грыжа (энцефаломенингоцеле). КТ, трехмерная реконструкция
Рис. 5.18. Затылочная мозговая грыжа (энцефаломенингоцеле). КТ, трехмерная реконструкция
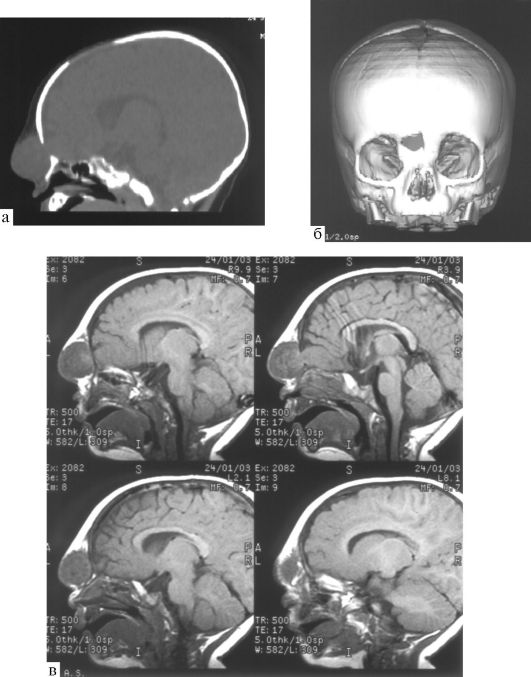 Рис. 5.19. Назоорбитальная
мозговая грыжа (менингоэнцефалоцеле): а - КТ в «костном» режиме, видны
грыжевые ворота (выше - большой родничок); б - КТ, трехмерная
реконструкция костных структур, четко видна форма грыжевых ворот; в -
МРТ, Т1-взвешенные изображения. Мозговая ткань полюса правой
лобной доли распространяется в грыжевой мешок через узкие ворота,
функционального значения не имеет
Рис. 5.19. Назоорбитальная
мозговая грыжа (менингоэнцефалоцеле): а - КТ в «костном» режиме, видны
грыжевые ворота (выше - большой родничок); б - КТ, трехмерная
реконструкция костных структур, четко видна форма грыжевых ворот; в -
МРТ, Т1-взвешенные изображения. Мозговая ткань полюса правой
лобной доли распространяется в грыжевой мешок через узкие ворота,
функционального значения не имеет
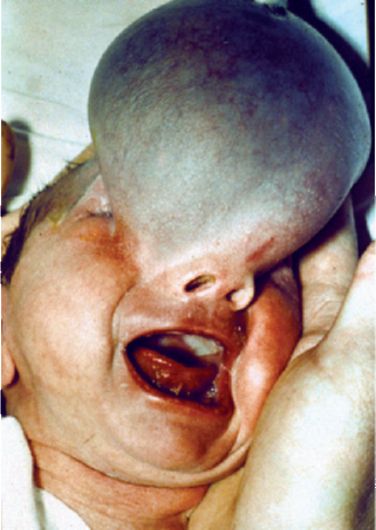 Рис. 5.20. Фото ребенка с гигантской назоорбитальной мозговой грыжей
Рис. 5.20. Фото ребенка с гигантской назоорбитальной мозговой грыжей
цефаломенингоцеле, в том числе и в области основания черепа.
Грыжевые выпячивания часто достигают больших размеров, кожа резко истончается, воспаляется, и возникает угроза разрыва грыжевого мешка и интракраниального распространения инфекции (рис. 5.20).
Назоорбитальные грыжи нередко сочетаются с дефектами развития лицевого скелета, в частности с увеличением расстояния между глазницами (гипертелоризм).
Лечение - только хирургическое. Операция заключается в выделении грыжевого мешка из мягких тканей и его иссечении. Важный этап операции - герметичное зашивание дефекта ТМО. Пластика костного дефекта в области грыжевых ворот на выпуклой поверхности черепа производится расщепленной аутокостью или ксенотрансплантатом; на основании черепа грыжевые ворота небольшого диаметра в некоторых случаях могут быть закрыты мягкими тканями (надкостницей, мышцей).
При сочетании назоорбитальной грыжи и гипертелоризма выполняется сложная реконструктивная операция, включающая в себя пластику костного дефекта и сближение глазниц (рис. 5.21).
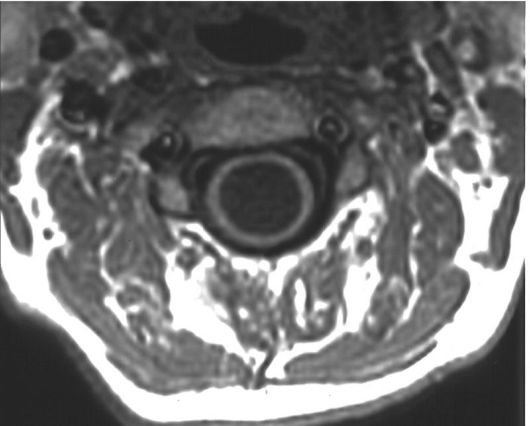 Рис. 5.21. Сирингомиелия. Центральный канал резко расширен, заполнен ликвором, спинной мозг сохранен в виде тонкой полоски по краям. МРТ, Т1-взвешенное изображение, аксиальная проекция
Рис. 5.21. Сирингомиелия. Центральный канал резко расширен, заполнен ликвором, спинной мозг сохранен в виде тонкой полоски по краям. МРТ, Т1-взвешенное изображение, аксиальная проекция
Затылочные мозговые грыжи могут содержать крупные синусы ТМО, что необходимо иметь в виду при хирургическом вмешательстве.
Сирингомиелия (от греч. syrinx - тростник, трубка + греч. myelos - мозг) - заболевание, характеризующееся образованием кистозных полостей в толще спинного мозга. Выделяют 2 основные формы сирингомиелии - сообщающуюся и несообщающуюся. Вторая к порокам развития не относится, наблюдается при интрамедуллярных опухолях и СМТ по сторонам от зоны повреждения спинного мозга.
Сообщающаяся сирингомиелия представляет собой расширение центрального канала спинного мозга, который в нормальных условиях облитерируется. Главной причиной этой формы сирингомиелии является нарушение ликворообращения на уровне краниовертебрального перехода, приводящее к поступлению ликвора в спинномозговой канал (см. рис. 5.16). Сирингомиелия особенно часто наблюдается при таких уродствах развития, как аномалия Киари 1-го и 2-го типов и при синдроме Денди-Уокера (см. выше).
Кистозное расширение центрального канала иногда происходит и в оральном направлении, такая патология называется сирингобульбией.
Клиническая картина. Развитие заболевания медленное. Оно характеризуется в первую очередь нарушениями температурной и болевой чувствительности при сохранности тактильной и суставно-мышечной. Такие нарушения чувствительности достаточно патогномоничны для сирингомиелии, их называют синдромом центрального канала спинного мозга. Зона нарушения чувствительности подчас имеет вид куртки, но нарушения чувствительности могут быть и асимметричными, локализоваться в области груди, туловища, конечностей. Одно из характерных проявлений этих нарушений - ожоги в области нарушенной чувствительности, на которые больные часто не обращают внимания. Могут развиваться слабость в ногах и некоторые другие симптомы, обусловленные как сдавлением спинного мозга, так и проявлением других аномалий развития, часто сочетающихся с сирингомиелией.
Диагностика. Метод выбора - МРТ позвоночника и спинного мозга. Для дифференциальной диагностики между сирингомиелией и кистозной опухолью спинного мозга обязательно выполняют МРТ с контрастным усилением. Также обязательно производится
МРТ головы с акцентом на состояние IV желудочка и краниовертебрального перехода. Если патологии на этом уровне не выявлено, проводят МРТ по специальным программам, позволяющим оценить ликвородинамику.
Лечение. Единственный метод лечения сирингомиелии - операция, основная цель которой - устранить нарушения ликвороциркуляции на уровне краниовертебрального перехода. При аномалии Денди-Уокера иссекают стенки кисты, в остальных случаях (в том числе при нормальном положении миндалин мозжечка, но при верифицированных при МРТ нарушениях ликвороциркуляции) осуществляют декомпрессию краниовертебрального перехода, как при аномалии Киари 1-го типа.
В случаях отсутствия явных нарушений ликвородинамики на уровне краниовертебрального перехода может применяться дренирование кист в субарахноидальное пространство спинного мозга. Дренирование сирингомиелитических полостей выполняют также при несообщающейся сирингомиелии.
Незаращение дужек позвонков (spina bifida occulta)
Скрытое (т.е. не приводящее к формированию грыжевого выпячивания) незаращение дужек позвонков - распространенный вариант развития позвоночника, встречается у 30% жителей развитых стран. Само по себе это состояние не проявляется какимилибо симптомами и не является предметом лечения.
Может сочетаться с другими пороками развития - с синдромом фиксированного спинного мозга (укорочением и фиброзом конечной нити), расщеплением спинного мозга (диастематомиелия), липомой, дермальным синусом и некоторыми другими. Однако лечения требует не spina bifida, а именно сочетанная патология.
Спинно-мозговые грыжи
Спинно-мозговые грыжи встречаются у 1-2 из 1000 живых новорожденных. Частота их увеличивается во время войн, голода и экономических кризисов. Определенное значение имеет наследственность, механизм которой является, вероятно, многофакторным.
Спинно-мозговые грыжи возникают вследствие незаращения дужек позвонков и выпячивания через дефект содержимого позвоночного канала (оболочек, цереброспинальной жидкости, спинного мозга, его корешков). Чаще спинно-мозговые грыжи локализуются в пояснично-крестцовой области. Размеры спинно-мозговых грыж могут варьировать от небольших (см. рис. 5.17) до гигант-
ских. При увеличении выбухания кожа над ним истончается, инфицируется. Возможен разрыв стенок грыжевого выпячивания с распространением инфекции по ликворным путям спинного и головного мозга.
У большинства больных спинно-мозговые грыжи сочетаются с гидроцефалией (чаще открытой) и с аномалией Киари 2-го типа.
В зависимости от содержимого спинно-мозговой грыжи различают менингоцеле, при котором содержимым грыжевого выпячивания являются только оболочки спинного мозга и цереброспинальная жидкость, менингорадикулоцеле, если одновременно в грыжевом мешке находятся обычно спаянные со стенкой грыжевого выпячивания корешки спинного мозга, и миеломенингоцеле - когда помимо вышеупомянутых в грыжевой мешок входит часть спинного мозга (естественно, с корешками, поэтому они в формулировке диагноза не упоминаются).
Клиническая картина. При этой патологии обычно выявляются грубо выраженные симптомы поражения спинного мозга, приводящие к тяжелой инвалидизации. Для спинно-мозговых грыж наиболее характерны симптомы нарушения функции тазовых органов (недержание или задержка мочи и кала), которые могут сочетаться со слабостью и нарушением чувствительности в ногах.
Диагностика основывается на данных физикального обследования. Характер грыжи (ее содержимое) выявляют при МРТ. Костные изменения лучше визуализируются при КТ.
Лечение. При спинно-мозговых грыжах показано хирургическое лечение. Основной целью его является предупреждение разрыва стенок грыжевого выпячивания и соответственно менингита. Поэтому операцию следует производить возможно раньше, оптимально - в первые сутки после рождения ребенка.
Грыжевое выпячивание выделяют из мягких тканей. При менингоцеле стенку рассекают, убеждаются в отсутствии полости корешков и спинного мозга, затем оболочки ушивают в области грыжевых ворот. При менингорадикулоцеле его вскрывают вне фиксированных корешков (они просвечивают через истонченные мозговые оболочки). Корешки под микроскопом выделяют из сращений и перемещают в просвет позвоночного канала. После этого грыжевое выпячивание иссекают, и последовательно производят пластику дефекта мягких тканей. При больших дефектах приходится производить перемещение мышц и апоневроза из прилежа-
щих областей для полноценного закрытия дефекта и предупреждения повторных выпячиваний.
В случае миеломенгоцеле препаровка должна быть исключительно осторожной, при опасности травмы спинного мозга ограничиваются паллиативным вмешательством.
При лечении спинномозговых грыж следует учитывать тот факт, что они часто сочетаются с открытой гидроцефалией, причем после иссечения грыжевого мешка степень внутричерепной гипертензии увеличивается. В этих случаях, помимо удаления грыжевого выпячивания, необходимо выполнение шунтирующей операции - вентрикулоперитонеостомии.
Прогноз. Без лечения 70% детей со спинномозговыми грыжами погибают, в основном от инфекционных осложнений, из выживших половина являются глубокими инвалидами. При своевременном адекватном лечении выживают не менее 85%, инвалидизированы в той или иной степени большинство, нормальные тазовые функции сохраняются менее чем у 10%.
Диастематомиелия - раздвоение спинного мозга - может наблюдаться как на небольшом, так и на значительном протяжении. В щели между половинами спинного мозга могут находиться фиброзные перемычки, отростки ТМО, костные выросты (рис. 5.22). У больных часто отмечаются гипертрихоз кожи спины в зоне диастематомиелии и деформация стоп.
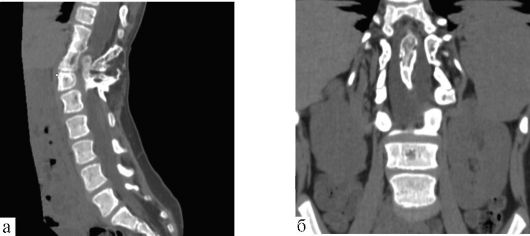 Рис. 5.22. Диастематомиелия на уровне ThIX-LI
позвонков. КТ, трехмерная реконструкция в сагиттальной (а) и
фронтальной (б) проекциях. Виден порок развития позвоночника и спинного
мозга - костный выступ, приводящий к разделению спинного мозга на две
половины
Рис. 5.22. Диастематомиелия на уровне ThIX-LI
позвонков. КТ, трехмерная реконструкция в сагиттальной (а) и
фронтальной (б) проекциях. Виден порок развития позвоночника и спинного
мозга - костный выступ, приводящий к разделению спинного мозга на две
половины
Клиническая картина - нарушение функции спинного мозга с уровня поражения. Выраженность симптомов может варьировать от минимальной до грубой, вызывающей тяжелую инвалидизацию.
Диагностика - МРТ спинного мозга, характер костных изменений может быть уточнен с помощью КТ.
Лечение хирургическое - иссечение перемычек между половинами спинного мозга, удаление костных разрастаний, освобождение спинного мозга из спаек.
Синдром фиксированного спинного мозга («синдром укорочения конечной нити»). Аномально низкое расположение нижних отделов спинного мозга (который в норме заканчивается между телами I и II поясничных позвонков) в сочетании с укорочением и утолщением конечной нити (filum terminale). Часто сочетается с миеломенингоцеле и спинальными интрадуральными липомами.
Клиническая картина. Наиболее характерными симптомами являются нарушения походки, чувствительности в ногах, повышение мышечного тонуса в ногах, мышечная атрофия, укорочение ног, нарушения тазовых функций, боли в спине и в ногах, кифоз или сколиоз. Практически во всех случаях выявляется незаращение дужек поясничных или крестцовых позвонков. Проявления заболевания возникают в детстве, в периоды ускоренного роста.
Диагностика. Стандарт диагностики - МРТ, при которой выявляют низкое (ниже II поясничного позвонка) расположение конуса спинного мозга и утолщение конечной нити (в норме ее диаметр не превышает 1 мм).
Лечение хирургическое. Выполняют небольшую ламинэктомию, идентифицируют (визуально и электрофизиологически) конечную нить и пересекают ее. Операция обычно приводит к уменьшению или прекращению болей, улучшению силы в ногах, походки; нарушения тазовых функций регрессируют в меньшей степени.
Внутричерепные и спинальные липомы возникают вследствие нарушения нормальной закладки мозговых оболочек, не являются истинными опухолями, могут содержать выраженный сосудистый (ангиолипома) и фиброзный компонент (фибролипома). При спинальной, наиболее частой, локализации обычно сочетаются с синдромом фиксированного спинного мозга (см. выше).
Клиническая картина. Самое частое проявление - подкожное опухолевидное образование, связанное с позвоночником. У 30%
больных выявляются нарушения тазовых функций, у 10% - нарушения движений и чувствительности в ногах, деформация стоп. При внутричерепной локализации характерны эпилептические припадки. Заболевание обычно проявляется в период полового созревания.
Диагностика. Метод выбора - МРТ, при которой выявляется патологическая ткань с теми же характеристиками, что и подкожная жировая клетчатка.
Лечение. При отсутствии клинической симптоматики показано наблюдение. В клинически проявляющихся случаях проводят удаление образования. Поскольку липомы практически всегда спаяны с головным или спинным мозгом, радикальное их удаление часто бывает невозможным. Тем не менее и при частичном удалении эти образования обычно не прогрессируют.
Спинальный дермальный синус - щелевидная инвагинация кожи спины в дефект позвонков (чаще - копчика) или в межпозвонковый промежуток.
Клиническая картина. Сам по себе дермальный синус проявляется только косметическим дефектом. Однако очищение полости от слущенного эпителия, сала и т.д. затруднено, что приводит к воспалению. При глубинном расположении дермального синуса возможно проникновение инфекции в ликворные пространства с развитием менингита.
Диагностика. Осмотр, пальпация, МРТ.
Лечение. У новорожденных при локализации дермального синуса в области копчика возможно динамическое наблюдение, в ряде случаев по мере развития ребенка синус исчезает. Кроме того, копчиковый дермальный синус обычно заканчивается в отдалении от ТМО, и при его воспалении риск развития менингита невелик. Соответственно показанием к операции при копчиковом дермальном синусе является его воспаление.
Во всех остальных случаях (т.е. при локализации патологии выше копчика) показано хирургическое вмешательство - иссечение дермального синуса. Результаты операции намного лучше, если она производилась до развития инфекционных осложнений (оптимально - в 1-ю неделю жизни).
Эпидермоидные и дермоидные кисты образуются за счет инвагинации эпидермиса или дермы в полость черепа или спинномозгового канала в процессе внутриутробного развития. По причине
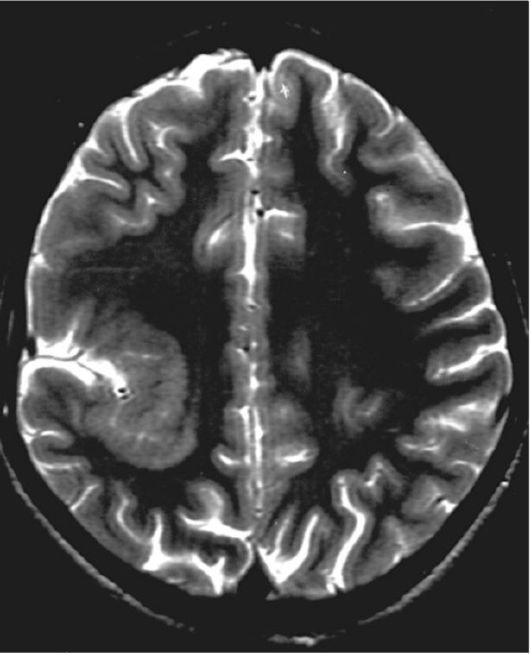 Рис. 5.23. Нейрональная гетеротопия. МРТ, Т2-взвешенное
изображение. В глубине правой теменной доли в окружности борозды
выявляется зона неправильно сформированного серого вещества
Рис. 5.23. Нейрональная гетеротопия. МРТ, Т2-взвешенное
изображение. В глубине правой теменной доли в окружности борозды
выявляется зона неправильно сформированного серого вещества
сходства принципов диагностики и лечения рассматриваются в главе 9 «Опухоли ЦНС».
Нарушения развития головного мозга - уменьшение объема мозга и соответственно черепа (микроцефалия), отсутствие частей мозга (гидранцефалия), нарушения строения извилин (агирия, пахигирия, олигомикрогирия), увеличение объема мозга (макроэнцефалия), расщелины мозга (шизэнцефалия), недоразвитие или отсутствие (агенезия) мозолистого тела, гипоплазия мозжечка - хирургического лечения не требуют.
Единственным видом нарушения развития мозга, при котором возможно хирургическое вмешательство, является нейрональная гетеротопия - очаг серого вещества в толще белого. Может располагаться вблизи коры, повторять рисунок борозды, локализоваться в глубинных отделах полушария (рис. 5.23). При локализации в подкорковых структурах может стать причиной синдрома преждевременного полового развития.
Основным проявлением нейрональной гетеротопии являются эпилептические припадки. При неэффективности противосудорожной терапии возможна резекция патологического очага.
Краниопагия. К числу наиболее редких и опасных врожденных уродств относится краниопагия - срастание двух близнецов головами. Разделение краниопагов относится к числу наиболее сложных нейрохирургических вмешательств, включающих разделение мозга обоих младенцев, кровоснабжающих их сосудов, ТМО, кожных покровов и осуществление сложных реконструктивных операций для замещения неизбежных при разделении близнецов костных дефектов и дефектов мягких тканей. В литературе описаны десятки операций по разделению краниопагов, эти вмешательства,
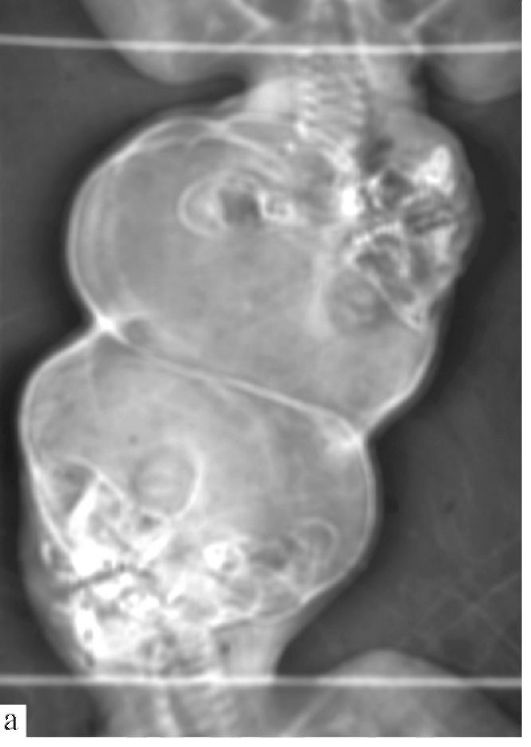
 Рис. 5.24. Краниопагия: а - краниограмма; б - краниопаги до операции разделения, в - после операции
Рис. 5.24. Краниопагия: а - краниограмма; б - краниопаги до операции разделения, в - после операции
к сожалению, нередко заканчиваются гибелью одного или обоих младенцев.
На рис. 5.24 приведены краниограмма и фотографии двух девочек-краниопагов до и после их успешного разделения.