Магнитно-резонансная томография: Учеб. пособие / В.Е. Синицын, Д.В. Устюжанин. - 2008. - 208 с. : ил.
|
|
|
|
Глава 3. МРТ ГРУДНОЙ КЛЕТКИ И СЕРДЦА
3.1. ПОДГОТОВКА К ИССЛЕДОВАНИЮ
МРТ дает возможность неинвазивно получать томографические изображения структур средостения, включая сердце и сосуды. Движущаяcя кровь при МРТ служит естественным контрастом. МРТ позволяет оценивать движение стенок камер сердца, клапанов, количественно изучать расстройства гемодинамики. Использование парамагнитных контрастных средств дает возможность выполнять МР-ангиографию (МРА), изучать перфузию и жизнеспособность миокарда.
Специальной подготовки пациента к исследованию не требуется.
Перед исследованием пациента опрашивают для выяснения возможных противопоказаний к проведению МРТ или введению контрастного вещества, объясняют процедуру исследования и инструктируют. Накладываются электроды ЭКГ. При необходимости введения контрастного вещества в локтевую вену устанавливается внутривенный катетер.
3.2. МЕТОДИКА ИССЛЕДОВАНИЯ
Исследование средостения возможно на томографе любого класса без кардиосинхронизации. Тем не менее
для исключения артефактов от пульсации, для более детального изучения структур средостения, желательна кардиосинхронизация.
Для проведения МРТ сердца требуется высоко-польный томограф (поле 1,5 или 3 тесла), специальная радиочастотная катушка для сердца или грудной клетки, устройство для синхронизации с ЭКГ и специальное программное обеспечение. Исследования камер сердца и крупных сосудов (аорта, легочная артерия) возможны на низкоили среднепольных системах, имеющих блоки кардиосинхронизации.
Для МРТ сердца используются два типа импульных последовательностей.
Импульсные последовательности с низким сигналом от крови («спин-эхо», «турбо-спин-эхо») обычно применяются для оценки анатомии сердечно-сосудистых структур.
Последовательности, с помощью которых движущаяся кровь выглядит яркой (градиентные), используются для получения МР-изображений в кино-режиме, демонстрирующих движение камер и клапанов сердца, на них видны аномальные потоки крови при болезнях клапанов, внутрисердечных шунтах. Они применяются также для выполнения МР-ангио-графии.
Существует методика фазово-контрастной МРТ, с помощью которой можно количественно оценивать объемную скорость кровотока через сосуд или клапан.
При МРТ сердца используют срезы, ориентированные по анатомическим осям сердца. Чаще всего используют срезы по длинной и короткой осям ЛЖ.
При введении парамагнитных средств на основе гадолиния возможна оценка перфузии миокарда по первому прохождению болюса контрастного агента. Отсроченная МРТ, выполняемая через 15 мин после введения гадолиния, дает возможность выявления накопления препарата в очагах острого инфаркта миокарда, рубцовых зонах, участках воспаления или фиброза. В этом случае доза гадолиния должна быть выше стандартной (0,15-0,2 ммоль/кг).
Исследования молочных желез обычно выполняют с помощью специальных радиочастотных катушек при положении пациентки лежа на животе.
Для начальной оценки используют Т1- и Т2-взве-шенные последовательности. Большое значение имеют последовательности с подавлением сигнала от жира. Для выявления и характеризации очаговых поражений молочной железы применяют динамическую МРТ (Т1-взвешенные изображения с тонкими (2-3 мм) срезами 5-7 фаз с интервалом 30-60 с) с введением хелатов гадолиния.
СПИСОК РИСУНКОВ
3.1. Последовательность спин-эхо с низким сигналом от крови, поперечная плоскость.
3.2. Последовательность градиентное эхо с ярким сигналом от крови, четырехкамерное сечение.
3.3. Последовательность градиентное эхо с ярким сигналом от крови, двухкамерное сечение по длинной оси левого желудочка.
3.4. Последовательность градиентное эхо с ярким сигналом от крови, короткая ось левого желудочка.
3.5. Последовательность градиентное эхо с ярким сигналом от крови, выносящий тракт левого желудочка.
3.6. Последовательность градиентное эхо с ярким сигналом от крови, выносящий тракт правого желудочка.
3.7. Последовательность градиентное эхо с ярким сигналом от крови, МР-аортография грудной аорты.
подписи к рисункам
1) аортальный клапан (valva aortae); 2) верхняя полая вена (v. cava superior); 3) восходящая аорта (aorta ascendens); 4) дуга аорты (arcus aortae); 5) клапан легочной артерии (valva trunci pulmonalis); 6) коронарный синус (sinus coronarius); 7) левая коронарная артерия (a. coronaria sinistra); 8) левая легочная артерия (a. pulmonalis sinistra); 9) левое предсердие (atrium sinistrum); 10) левый желудочек (ventriculus sinister); 11) легочная артерия (a. pulmonalis); 12) легочные вены (vv. pulmo-nales); 13) межжелудочковая перегородка (septum interventriculare); 14) межпредсердная перегородка (septum interatriale); 15) митральный клапан (valva mitralis); 16) модераторный пучок (trabecula intermuscularis ven-triculi dextri); 17) нижняя полая вена (v. cava inferior); 18) нисходящая аорта (aorta descendens); 19) папиллярная мышца (m. papillaris); 20) правая коронарная артерия (a. coronaria dextra); 21) правая легочная артерия (a. pulmonalis dextra); 22) правое предсердие (atrium dextrum); 23) правый желудочек (ventriculus dexter);
24) ствол легочной артерии - см. 11 (truncus pulmonalis);
25) трахея (trachea); 26) трехстворчатый клапан (valva tricuspidalis); 27) ушко левого предсердия (auricula atrii sinistri)
Молочная железа
28) дольки (lobules glandulae mammariae); 29) молочный синус (sinus lactifer); 30) премаммарная жировая клетчатка (cellulosum premammarius adiposum); 31) сосок (mamilla); 32) фиброзно-железистая ткань (textus fibrosus glandularis)
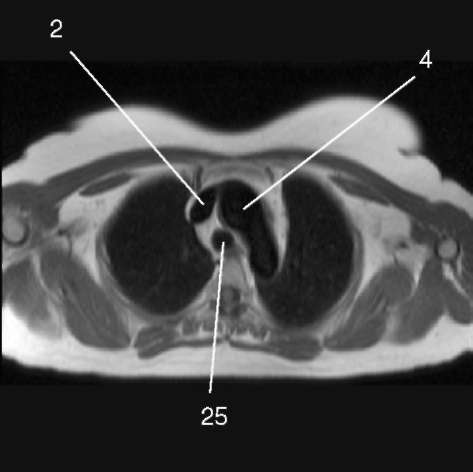
Рис. 3.1.1
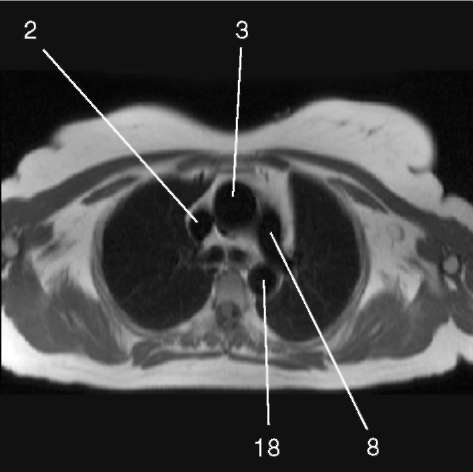
Рис. 3.1.2
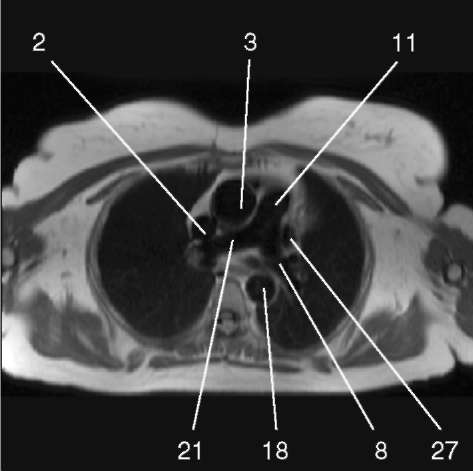
Рис. 3.1.3
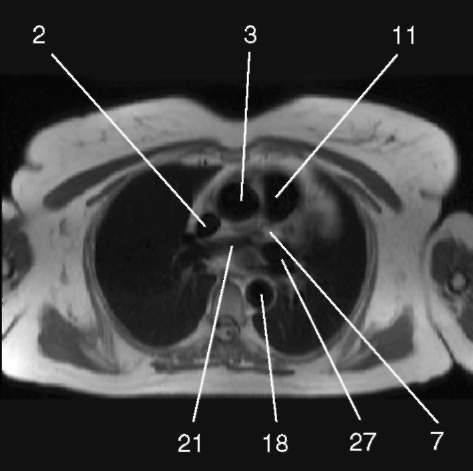
Рис. 3.1.4
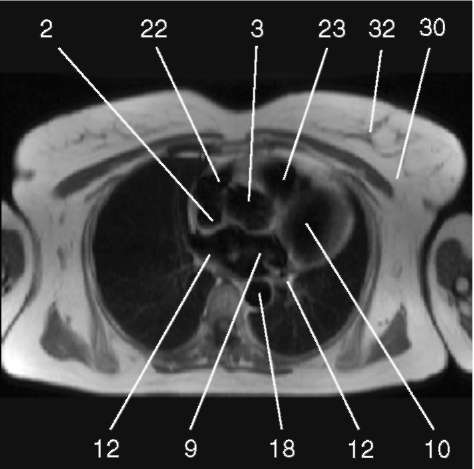
Рис. 3.1.5
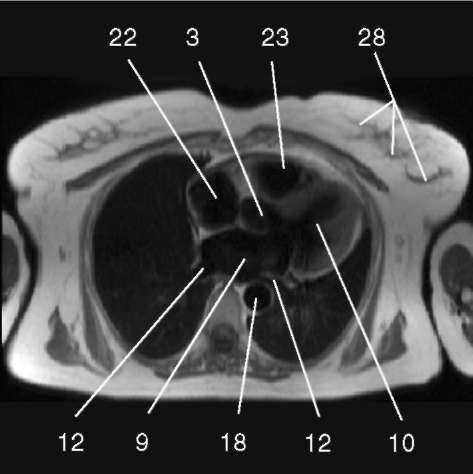
Рис. 3.1.6
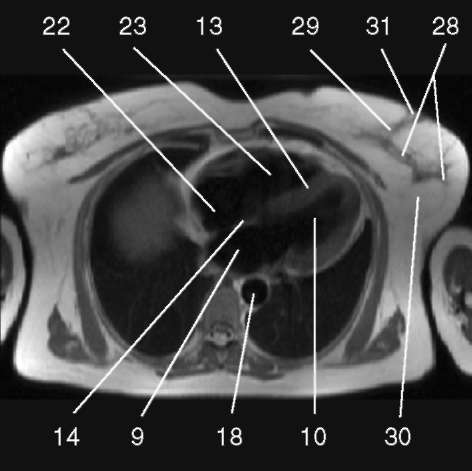
Рис. 3.1.7
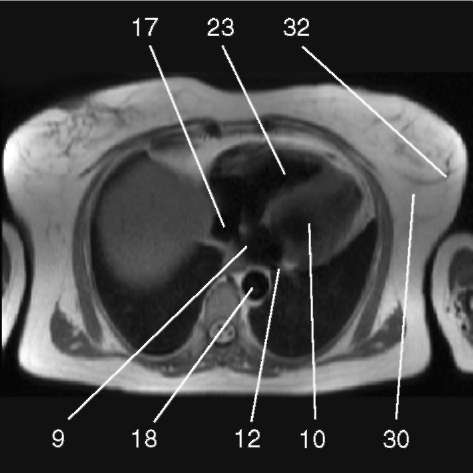
Рис. 3.1.8
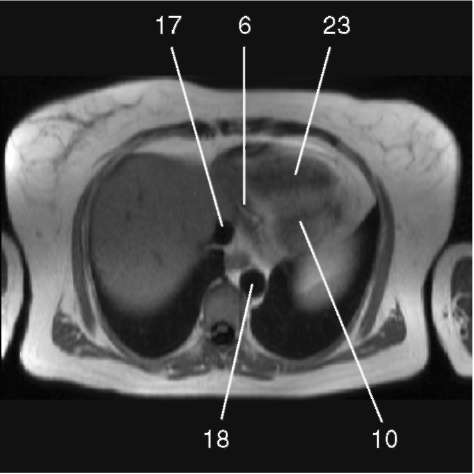
Рис. 3.1.9
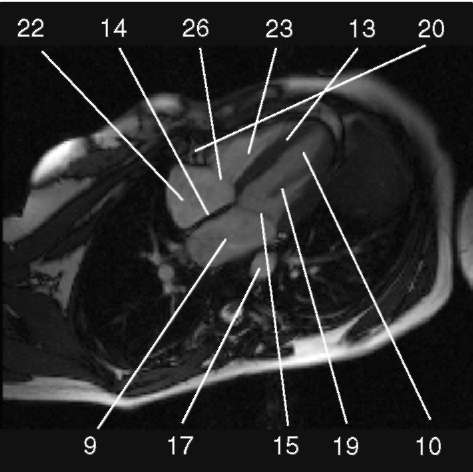
Рис. 3.2.1
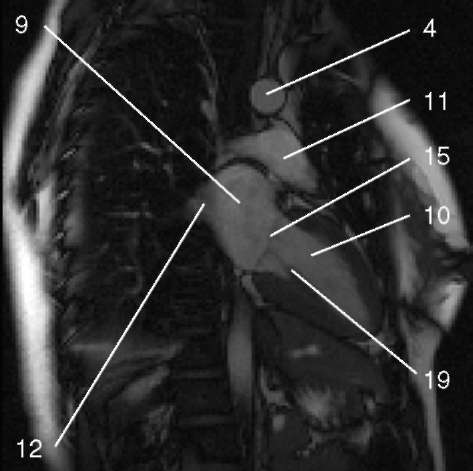
Рис. 3.3.1
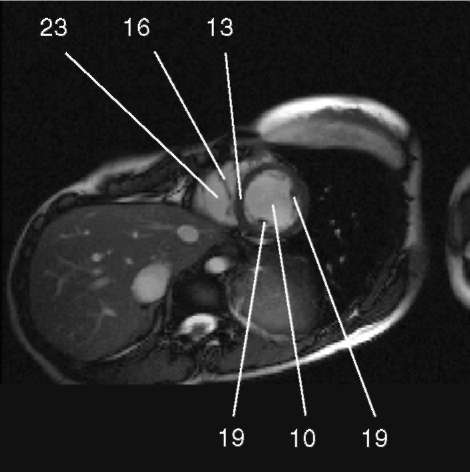
Рис. 3.4.1
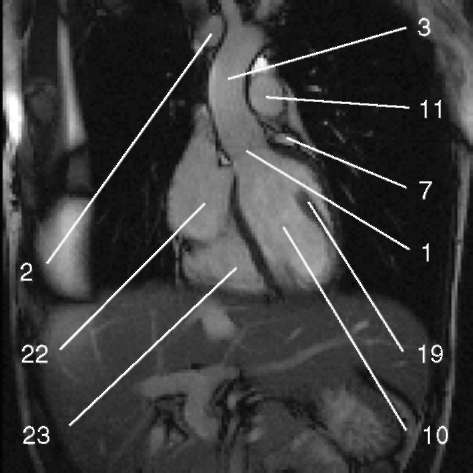
Рис. 3.5.1
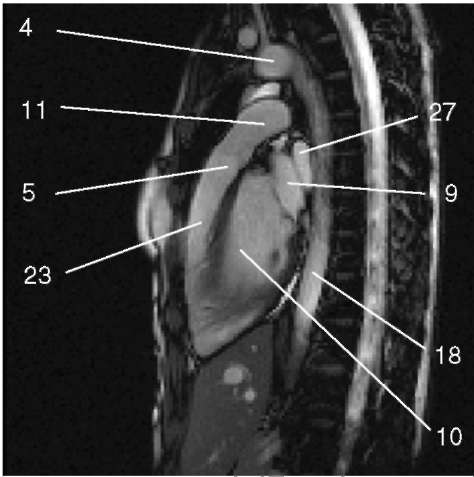
Рис. 3.6.1
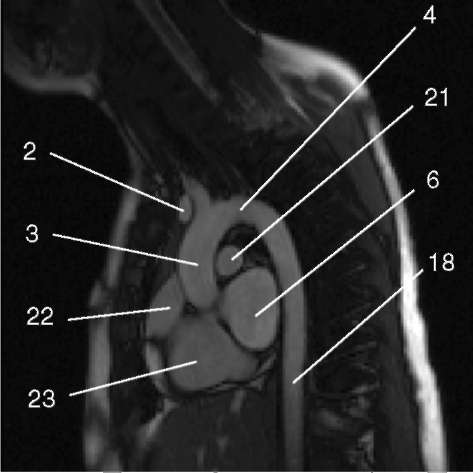
Рис. 3.7.1