Руководство по кардиологии : Учебное пособие в 3 т. / Под ред. Г.И. Сторожакова, А.А. Горбаченкова. - 2008. - Т. 1. - 672 с. : ил.
|
|
|
|
ГЛАВА 3 ЭЛЕКТРОКАРДИОГРАФИЯ
Среди многочисленных инструментальных методов исследования кардиологического больного ведущее место принадлежит электрокардиографии (ЭКГ). Этот метод является незаменимым в повседневной клинической практике, помогая врачу своевременно диагностировать нарушения сердечного ритма и проводимости, инфаркт миокарда и нестабильную стенокардию, эпизоды безболевой ишемии миокарда гипертрофию или перегрузку желудочков сердца и предсердий, кардиомиопатии и миокардиты и т.д.
Методы регистрации электрокардиограммы в 12-ти отведениях и основные принципы анализа традиционной ЭКГ практически не изменились в последнее время и полностью применимы к оценке многих современных методов изучения электрической активности сердца - длительного мониторирования ЭКГ по Холтеру, результатов функциональных нагрузочных тестов, автоматизированных систем регистрации и анализа электрокардиограмм и других методов.
Ключевые слова: электрокардиография, нарушения ритма и проводимости, гипертрофия миокарда желудочков и предсердий, ишемическая болезнь сердца, инфаркт миокарда, электролитные нарушения.
МЕТОДИКА РЕГИСТРАЦИИ ЭЛЕКТРОКАРДИОГРАММЫ
Электрокардиографические отведения. Электрокардиограмма - это запись колебаний разности потенциалов, возникающих на поверхности возбудимой ткани или окружающей сердце проводящей среды при распространении волны возбуждения по сердцу. Запись ЭКГ производится с помощью электрокардиографов - приборов, регистрирующих изменения разности потенциалов между двумя точками в электрическом поле сердца (например, на поверхности тела) во время его возбуждения. Современные электрокардиографы отличаются высоким техническим совершенством и позволяют осуществить как одноканальную, так и многоканальную запись ЭКГ.
Изменения разности потенциалов на поверхности тела, возникающие во время работы сердца, фиксируют с помощью различных систем отведений ЭКГ. Каждое отведение регистрирует разность потенциалов, существующую между двумя определенными точками электрического поля сердца, в которых установлены электроды. Последние подключаются к гальванометру электрокардиографа: один из электродов присоединяют к положительному полюсу гальванометра (это положительный, или активный, электрод отведения), второй электрод - к его отрицательному полюсу (отрицательный, или индифферентный, электрод отведения).
В настоящее время в клинической практике наиболее широко используют 12 отведений ЭКГ, запись которых является обязательной при каждом электрокардиографическом обследовании больного: 3 стандартных отведения, 3 усиленных однополюсных отведения от конечностей и 6 грудных отведений.
Стандартные отведения
Стандартные двухполюсные отведения, предложенные в 1913 г. Эйнтховеном, фиксируют разность потенциалов между двумя точками электрического поля, удаленными от сердца и расположенными во фронтальной плоскости - на конечностях. Для записи этих отведений электроды накладывают на правой руке (красная маркировка), левой руке (желтая маркировка) и на левой ноге (зеленая маркировка) (рис. 3.1). Эти электроды попарно подключаются к электрокардиографу для регистрации каждого из трех стандартных отведений. Четвертый электрод устанавливается на правую ногу для подклю-
чения заземляющего провода (черная маркировка). Стандартные отведения от конечностей регистрируют при следующем попарном подключении электродов:
• I отведение - левая рука (+) и правая рука (-);
• II отведение - левая нога (+) и правая рука (-);
• III отведение - левая нога (+) и левая рука (-).
Знаками (+) и (-) здесь обозначено соответствующее подключение электродов к положительному или отрицательному полюсу гальванометра, т.е. указаны положительный и отрицательный полюс каждого отведения.
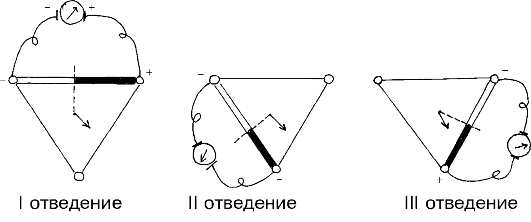 Рис. 3.1. Схема формирования трех стандартных электрокардиографических отведений от конечностей.
Рис. 3.1. Схема формирования трех стандартных электрокардиографических отведений от конечностей.
Внизу - треугольник Эйнтховена, каждая сторона которого является осью того или иного стандартного отведения
Как видно на рис. 3.1, три стандартных отведения образуют равносторонний треугольник (треугольник Эйнтховена), вершинами которого являются правая рука, левая рука и левая нога с установленными там электродами. В центре равностороннего треугольника Эйнтховена расположен электрический центр сердца, или точечный единый сердечный диполь, одинаково удаленный от всех трех стандартных отведений. Гипотетическая линия, соединяющая два электрода, участвующих в образовании электрокардиографического отведения, называется осью отведения. Осями стандартных отведений являются стороны треугольника Эйнтховена. Перпендикуляры, проведенные из центра сердца, т.е. из места расположения единого
сердечного диполя, к оси каждого стандартного отведения, делят каждую ось на две равные части: положительную, обращенную в сторону положительного (активного) электрода (+) отведения, и отрицательную, обращенную к отрицательному электроду (-).
Усиленные отведения от конечностей
Усиленные отведения от конечностей были предложены Гольдбергером в 1942 г. Они регистрируют разность потенциалов между одной из конечностей, на которой установлен активный положительный электрод данного отведения (правая рука, левая рука или левая нога), и средним потенциалом двух других конечностей (рис. 3.2). Таким образом, в качестве отрицательного электрода в этих отведениях используют так называемый объединенный электрод Гольдбергера, который образуется при соединении через дополнительное сопротивление двух конечностей. Три усиленных однополюсных отведения от конечностей обозначают следующим образом:
• aVR - усиленное отведение от правой руки;
• aVL - усиленное отведение от левой руки;
• aVF - усиленное отведение от левой ноги.
Обозначение усиленных отведений от конечностей происходит от первых букв английских слов: «а» - augemented (усиленный); «V» - voltage (потенциал); «R» - right (правый); «L» - left (левый); «F» - foot (нога).
 Рис. 3.2. Схема формирования трех усиленных однополюсных отведений от конечностей.
Рис. 3.2. Схема формирования трех усиленных однополюсных отведений от конечностей.
Внизу - треугольник Эйнтховена и расположение осей трех усиленных однополюсных отведений от конечностей
Как видно на рис. 3.2, оси усиленных однополюсных отведений от конечностей получают, соединяя электрический центр сердца с местом наложения активного электрода данного отведения, т.е. фактически - с одной из вершин треугольника Эйнтховена. Электрический центр сердца как бы делит оси этих отведений на две равные части: положительную, обращенную к активному электроду, и отрицательную, обращенную к объединенному электроду Гольдбергера.
Шестиосевая система координат
Стандартные и усиленные однополюсные отведения от конечностей дают возможность зарегистрировать изменения ЭДС сердца во фронтальной плоскости, т.е. в плоскости, в которой расположен треугольник Эйнтховена. Для более точного и наглядного определения различных отклонений ЭДС сердца в этой фронтальной плоскости была предложена так называемая шестиосевая система координат [Bayley, 1943]. Она получается при совмещении осей трех стандартных и трех усиленных отведений от конечностей, проведенных через электрический центр сердца. Последний делит ось каждого отведения на положительную и отрицательную части, обращенные соответственно к активному (положительному) или к отрицательному электроду (рис. 3.3).
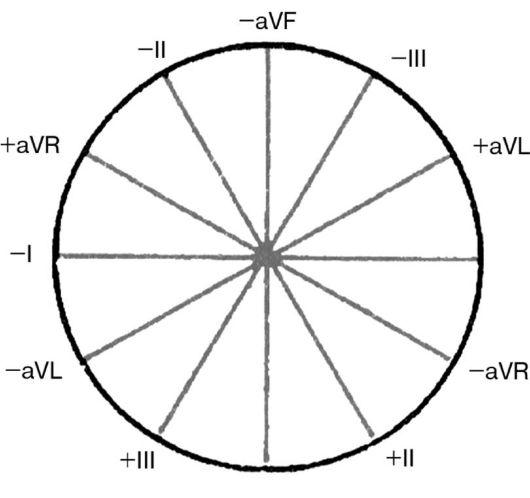
Рис. 3.3. Шестиосевая система координат по Bayley. Объяснение в тексте
Электрокардиографические отклонения в разных отведениях от конечностей можно рассматривать как различные проекции одной и той же ЭДС сердца на оси данных отведений. Поэтому, сопоставляя амплитуду и полярность электрокардиографических комплексов в различных отведениях, входящих в состав шестиосевой системы координат, можно достаточно точно определять величину и направление вектора ЭДС сердца во фронтальной плоскости.
Направление осей отведений принято определять в градусах. За начало отсчета (0) условно принимается радиус, проведенный строго горизонтально из электрического центра сердца влево по направлению к положительному полюсу I стандартного отведения. Положительный полюс II стандартного отведения расположен под углом +60°, отведения aVF - под углом +90°, III стандартного отведения - под углом +120° , aVL - под углом - 30°, а aVR - под углом - 150° к горизонтали. Ось отведения aVL перпендикулярна оси II стандартного отведения, ось I стандартного отведения перпендикулярна оси aVF, а ось aVR перпендикулярна оси III стандартного отведения.
Грудные отведения
Грудные однополюсные отведения, предложенные Wilson в 1934 г., регистрируют разность потенциалов между активным положительным электродом, установленным в определенных точках на поверхности грудной клетки (рис. 3.4), и отрицательным объединенным электродом Вильсона. Последний образуется при соединении через дополнительные сопротивления трех конечностей (правой руки, левой руки и левой ноги), объединенный потенциал которых близок к нулю (около 0,2 mV).
Обычно для записи ЭКГ используют 6 позиций активных электродов на грудной клетке:
• отведение V1 - в IV межреберье по правому краю грудины;
• отведение V2 - в IV межреберье по левому краю грудины;
• отведение V3 - между второй и четвертой позицией (см. ниже), примерно на уровне V ребра по левой парастернальной линии;
• отведение V4 - в V межреберье по левой срединно-ключичной линии;
• отведение V5 - на том же горизонтальном уровне, что и V4, по левой передней подмышечной линии;
• отведение V6 - по левой средней подмышечной линии на том же горизонтальном уровне, что и электроды отведений V4 и V5.
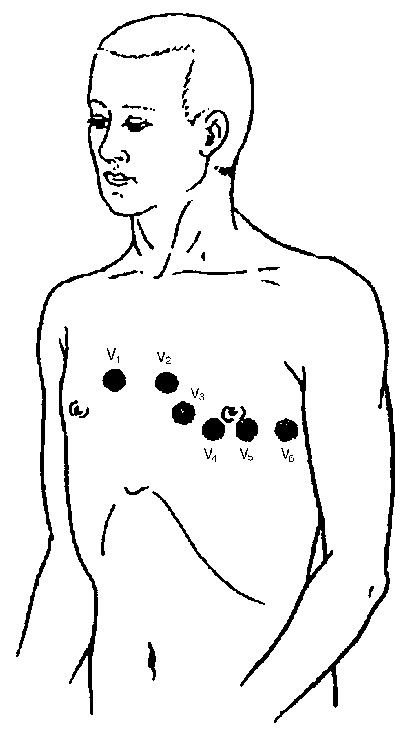 Рис. 3.4. Места наложения 6-ти грудных электродов
Рис. 3.4. Места наложения 6-ти грудных электродов
В отличие от стандартных и усиленных отведений от конечностей грудные отведения регистрируют изменения ЭДС сердца преимущественно в горизонтальной плоскости. Как показано на рис. 3.5, ось каждого грудного отведения образована линией, соединяющей электрический центр сердца с местом расположения активного электрода на грудной клетке. На рисунке видно, что оси отведений V1 и V5, а также V2 и V6 оказываются приблизительно перпендикулярными
друг другу.
Дополнительные отведения
Диагностические возможности электрокардиографического исследования могут быть расширены при применении некоторых дополнительных отведений. Их использование особенно целесообразно в тех случаях, когда обычная программа регистрации 12 общепринятых отведений ЭКГ не позволяет достаточно надежно диагностировать ту или иную электрокардиографическую патологию или требует уточнения некоторых количественных параметров выявленных изменений.
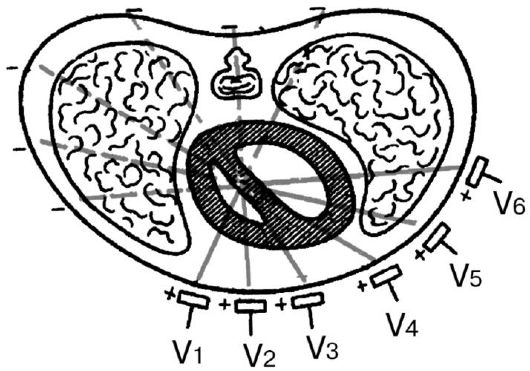 Рис. 3.5. Расположение осей 6-ти грудных электрокардиографических отведений в горизонтальной плоскости
Рис. 3.5. Расположение осей 6-ти грудных электрокардиографических отведений в горизонтальной плоскости
Методика регистрации дополнительных грудных отведений отличается от методики записи 6 общепринятых грудных отведений лишь локализацией активного электрода на поверхности грудной клетки. В качестве электрода, соединенного с отрицательным полюсом кардиографа, используют объединенный электрод Вильсона.
Однополюсные отведения V7-V9 используют для более точной диагностики очаговых изменений миокарда в заднебазальных отделах ЛЖ. Активные электроды устанавливают по задней подмышечной (V7), лопаточной (V8) и паравертебральной (V9) линиям на уровне горизонтали, на которой расположены электроды V4-V6 (рис. 3.6).
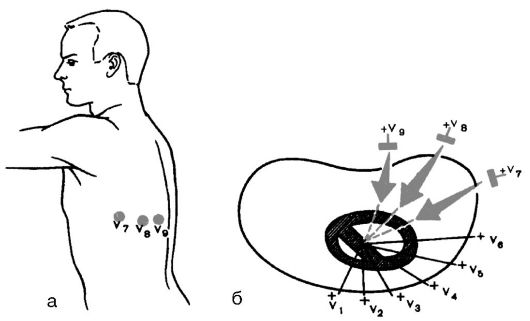 Рис. 3.6. Расположение электродов дополнительных грудных отведений V7-V9 (а) и осей этих отведений в горизонтальной плоскости (б)
Рис. 3.6. Расположение электродов дополнительных грудных отведений V7-V9 (а) и осей этих отведений в горизонтальной плоскости (б)
Двухполюсные отведения по Нэбу. Для записи этих отведений применяют электроды, используемые для регистрации трех стандартных отведений от конечностей. Электрод, обычно устанавливаемый на правой руке (красная маркировка провода), помещают во второе межреберье по правому краю грудины; электрод с левой ноги (зеленая маркировка) переставляют в позицию грудного отведения V4 (у верхушки сердца), а электрод, располагающийся на левой руке (желтая маркировка), помещают на том же горизонтальном уровне, что и зеленый электрод, но по задней подмышечной линии (рис. 3.7). Если переключатель отведений электрокардиографа находится в положении I стандартного отведения, регистрируют отведение «Dorsalis» (D). Перемещая переключатель на II и III стандартные отведения, записывают соответственно отведения «Inferior» (I) и «Anterior» (A). Отведения по Нэбу применяются для диагностики очаговых изменений миокарда задней стенки (отведение D), переднебоковой стенки (отведение А) и верхних отделов передней стенки (отведение I).
Отведения V3R-V6R, активные электроды которых помещают на правой половине грудной клетки (рис. 3.8), используют для диагностики гипертрофии правых отделов сердца и очаговых изменений ПЖ.
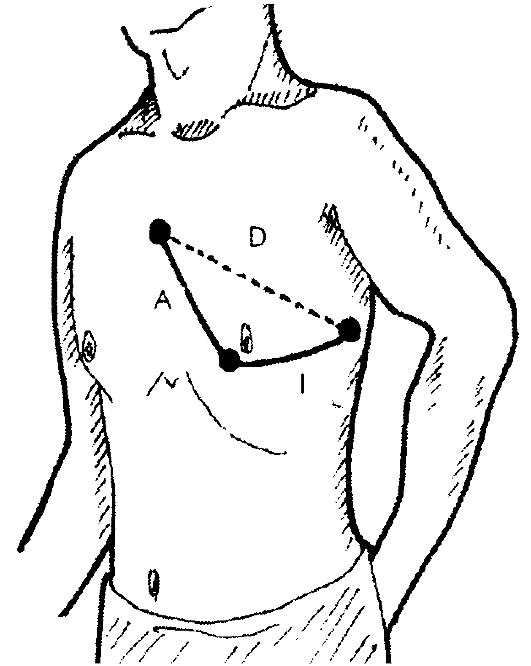 Рис. 3.7. Расположение электродов и осей дополнительных грудных отведений по Нэбу
Рис. 3.7. Расположение электродов и осей дополнительных грудных отведений по Нэбу
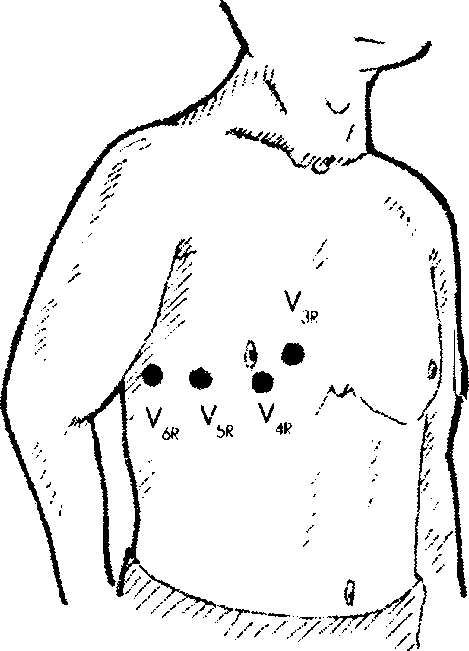 Рис. 3.8. Расположение электродов дополнительных грудных отведений
Рис. 3.8. Расположение электродов дополнительных грудных отведений
V3R-V6R
Техника регистрации электрокардиограммы
Для получения качественной записи ЭКГ необходимо строго придерживаться некоторых общих правил ее регистрации.
Условия проведения исследования. ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех: физиотерапевтических и рентгеновских кабинетов, электромоторов, распределительных электрощитов и т.д. Кушетка должна находиться на расстоянии не менее 1,5-2 м от проводов электросети. Целесообразно экранировать кушетку, подложив под пациента одеяло со вшитой металлической сеткой, которая должна быть заземлена.
Исследование проводится после 10-15 мин отдыха и не ранее чем через 2 ч после приема пищи. Запись ЭКГ проводится обычно в положении больного лежа на спине, что позволяет добиться максимального расслабления мышц. Предварительно фиксируют фамилию, имя и отчество пациента, его возраст, дату и время исследования, номер истории болезни и диагноз.
Наложение электродов. На внутреннюю поверхность голеней и предплечий в нижней их трети с помощью резиновых лент или специальных пластмассовых зажимов накладывают 4 пластинчатых электрода, а на грудь устанавливают один или несколько (при
многоканальной записи) грудных электродов, используя резиновую грушу-присоску или приклеивающиеся одноразовые грудные электроды. Для улучшения контакта электродов с кожей и уменьшения помех и наводных токов в местах наложения электродов необходимо предварительно обезжирить кожу спиртом и покрыть электроды слоем специальной токопроводящей пасты, которая позволяет максимально снизить межэлектродное сопротивление.
При наложении электродов не следует применять марлевые прокладки между электродом и кожей, смоченные раствором 5-10% раствора хлорида натрия, которые обычно в процессе исследования быстро высыхают, что резко увеличивает электрическое сопротивление кожи и возможность появления помех при регистрации ЭКГ.
Подключение проводов к электродам. К каждому электроду, установленному на конечностях или на поверхности грудной клетки, присоединяют провод, идущий от электрокардиографа и маркированный определенным цветом. Общепринятой является следующая маркировка входных проводов: правая рука - красный цвет; левая рука - желтый цвет; левая нога - зеленый цвет; правая нога (заземление пациента) - черный цвет; грудной электрод - белый цвет.
При наличии 6-канального электрокардиографа, позволяющего одновременно регистрировать ЭКГ в 6 грудных отведениях, к электроду V1 подключают провод, имеющий красную маркировку наконечника; к электроду V2 - желтую, V3 - зеленую, V4 - коричневую, V5 - черную и V6 - синюю или фиолетовую. Маркировка остальных проводов та же, что и в одноканальных электрокардиографах.
Выбор усиления электрокардиографа. Прежде чем начинать запись ЭКГ, на всех каналах электрокардиографа необходимо установить одинаковое усиление электрического сигнала. Для этого в каждом электрокардиографе предусмотрена возможность подачи на гальванометр стандартного калибровочного напряжения, равного 1 mV (рис. 3.9).
Обычно усиление каждого канала подбирается таким образом, чтобы напряжение 1 mV вызывало отклонение гальванометра и регистрирующей системы, равное 10 мм. Для этого в положении переключателя отведений «0» регулируют усиление электрокардиографа и регистрируют калибровочный милливольт. При необходимости можно изменить усиление: уменьшить при слишком большой амплитуде зубцов ЭКГ (1 mV = 5 мм) или увеличить при малой их амплитуде (1 mV равен 15 или 20 мм).
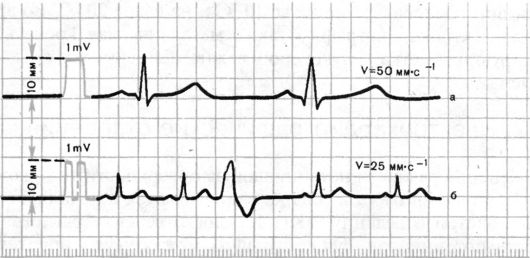 Рис. 3.9. ЭКГ, зарегистрированная со скоростью 50 мм ? с-1 (а) и 25 мм ? с-1 (б).
Рис. 3.9. ЭКГ, зарегистрированная со скоростью 50 мм ? с-1 (а) и 25 мм ? с-1 (б).
В начале каждой записи ЭКГ показан контрольный милливольт
В современных электрокардиографах предусмотрена автоматическая калибровка усиления.
Запись электрокардиограммы. Запись ЭКГ осуществляют при спокойном дыхании. Вначале записывают ЭКГ в стандартных отведениях (I, II, III), затем в усиленных отведениях от конечностей (aVR, aVL и aVF) и грудных отведениях (V1-V6). В каждом отведении записывают не менее 4 сердечных циклов. ЭКГ регистрируют, как правило, при скорости движения бумаги 50 мм ? с-1. Меньшую скорость (25 мм ? с-1) используют при необходимости более длительной записи ЭКГ, например для диагностики нарушений ритма.
АНАЛИЗ ЭЛЕКТРОКАРДИОГРАММЫ
Чтобы избежать ошибок в интерпретации электрокардиографических изменений, при анализе любой ЭКГ необходимо строго придерживаться определенной схемы ее расшифровки, которая приведена ниже.
Общая схема (план) расшифровки ЭКГ
I. Анализ сердечного ритма и проводимости:
• оценка регулярности сердечных сокращений;
• подсчет числа сердечных сокращений;
• определение источника возбуждения;
• оценка функции проводимости.
II. Определение поворотов сердца вокруг переднезадней, продольной и поперечной осей:
• определение положения электрической оси сердца во фронтальной плоскости;
• определение поворотов сердца вокруг продольной оси;
• определение поворотов сердца вокруг поперечной оси.
III. Анализ предсердного зубца P.
IV. Анализ желудочкового комплекса QRS-T:
• анализ комплекса QRS;
• анализ сегмента RS-T;
• анализ зубца Т;
• анализ интервала Q-T.
V. Электрокардиографическое заключение.
Анализ сердечного ритма и проводимости
Регулярность сердечных сокращений оценивается при сравнении продолжительности интервалов R-R между последовательно зарегистрированными сердечными циклами. Регулярный, или правильный, ритм сердца диагностируется в том случае, если продолжительность измеренных интервалов R-R одинакова и разброс полученных величин не превышает ± 10% от средней продолжительности интервалов R-R (рис. 3.10 а). В остальных случаях диагностируется неправильный (нерегулярный) сердечный ритм (рис. 3.10 б, в).
Число сердечных сокращений (ЧСС)
При правильном ритме ЧСС определяют по таблицам (см. табл. 3.1) или подсчитывают по формуле:
ЧСС = 60/R-R.
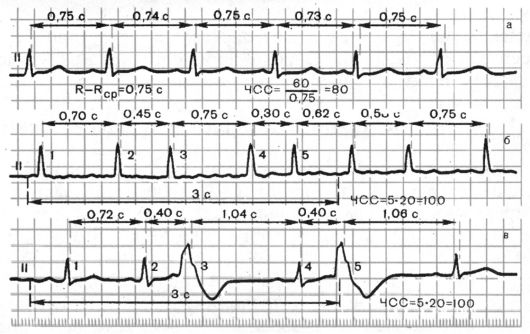 Рис. 3.10. Оценка регулярности сердечного ритма и частоты сердечных сокращений:
Рис. 3.10. Оценка регулярности сердечного ритма и частоты сердечных сокращений:
а - правильный ритм; б, в - неправильные ритмы
Таблица 3.1
Число сердечных сокращений (ЧСС) в зависимости от длительности интервала R-R
Длительность интервала R-R, с | ЧСС, мин | Длительность интервала R-R, с | ЧСС, мин |
1,50 | 40 | 0,85 | 70 |
1,40 | 43 | 0,80 | 75 |
1,30 | 46 | 0,75 | 80 |
1,25 | 48 | 0,70 | 86 |
1,20 | 50 | 0,65 | 82 |
1,15 | 52 | 0,60 | 100 |
1,10 | 54 | 0,55 | 109 |
1,05 | 57 | 0,50 | 120 |
1,00 | 60 | 0,45 | 133 |
0,95 | 63 | 0,40 | 150 |
0,90 | 66 | 0,35 | 172 |
При неправильном ритме подсчитывают число комплексов QRS, зарегистрированных за какой-то определенный отрезок времени (например, за 3 с). Умножая этот результат в данном случае на 20 (60 с : 3 с = 20), подсчитывают ЧСС. При неправильном ритме можно ограничиться также определением минимального и максимального ЧСС. Минимальное ЧСС определяется по продолжительности наибольшего интервала R-R, а максимальное по наименьшему интервалу R-R.
Для определения источника возбуждения, или так называемого водителя ритма, необходимо оценить ход возбуждения по предсердиям и установить отношение зубцов R к желудочковым комплексам QRS (рис. 3.11). При этом следует ориентироваться на следующие признаки:
1. Синусовый ритм (рис. 3.11 а):
а) зубцы PII положительны и предшествуют каждому желудочковому комплексу QRS;
б) форма всех зубцов Р в одном и том же отведении одинакова.
2. Предсердныеритмы (из нижних отделов) (рис. 3.11 б):
а) зубцы PII и PIII отрицательны;
б) за каждым зубцом Р следуют неизмененные комплексы QRS.
3. Ритмы из АВ-соединения (рис. 3.11 в, г):
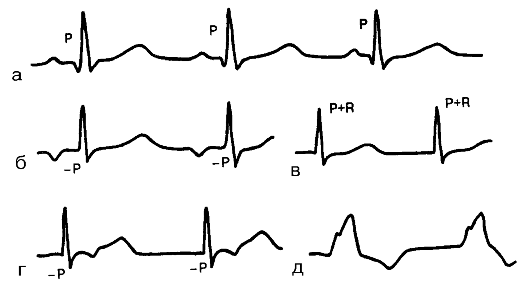 Рис. 3.11. ЭКГ при синусовом и несинусовых ритмах:
Рис. 3.11. ЭКГ при синусовом и несинусовых ритмах:
а - синусовый ритм; б - нижнепредсердный ритм; в, г - ритмы из АВ-соединения; д - желудочковый (идиовентрикулярный) ритм
а) если эктопический импульс одновременно достигает предсердий и желудочков, на ЭКГ отсутствуют зубцы Р, которые сливаются с обычными неизмененными комплексами QRS;
б) если эктопический импульс вначале достигает желудочков и только потом - предсердий, на ЭКГ регистрируются отрицательные РП и РШ, которые располагаются после обычных неизмененных комплексов QRS.
4. Желудочковый (идиовентрикулярный) ритм (рис. 3.11 д):
а) все комплексы QRS расширены и деформированы;
б) закономерная связь комплексов QRS и зубцов Р отсутствует;
в) число сердечных сокращений не превышает 40-60 уд. в мин). Оценка функции проводимости. Для предварительной оценки
функции проводимости (рис. 3.12) необходимо измерить длительность:
1) зубца Р, которая характеризует скорость проведения электрического импульса по предсердиям (в норме не более 0,1 с);
2) интервалов P-Q(R) во II стандартном отведении, отражающую общую скорость проведения по предсердиям, АВ-соединению и системе Гиса (в норме от 0,12 до 0,2 с);
3) желудочковых комплексов QRS (проведение возбуждения по желудочкам), которая в норме составляет от 0,08 до 0,09 с.
Увеличение длительности указанных зубцов и интервалов указывает на замедление проведения в соответствующем отделе проводяшей системы сердца.
 Рис. 3.12. Оценка функции проводимости по ЭКГ. Объяснение в тексте
Рис. 3.12. Оценка функции проводимости по ЭКГ. Объяснение в тексте
После этого измеряют интервал внутреннего отклонения в грудных отведениях V1 и V6, косвенно характеризующий скорость распространения волны возбуждения от эндокарда до эпикарда соответственно правого и левого желудочков. Интервал внутреннего отклонения измеряется от начала комплекса QRS в данном отведении до вершины зубца R.
ОПРЕДЕЛЕНИЕ ПОВОРОТОВ СЕРДЦА ВОКРУГ ПЕРЕДНЕЗАДНЕЙ, ПРОДОЛЬНОЙ И ПОПЕРЕЧНОЙ ОСЕЙ
Определение положения электрической оси сердца
Повороты сердца вокруг переднезадней оси сопровождаются отклонением электрической оси сердца (среднего результирующего вектора А QRS) во фронтальной плоскости и существенным изменением конфигурации комплекса QRS в стандартных и усиленных однополюсных отведениях от конечностей.
Различают следующие варианты положения электрической оси сердца (рис. 3.13):
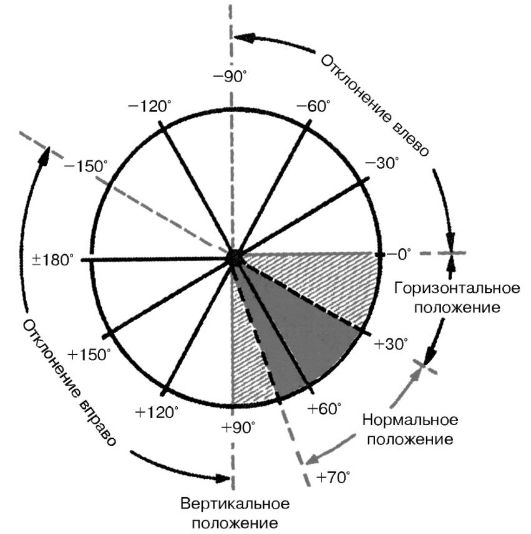 Рис. 3.13. Различные варианты положения электрической оси сердца
Рис. 3.13. Различные варианты положения электрической оси сердца
1) нормальное положение, когда угол α составляет от +30° до +69°;
2) вертикальное положение - угол α от +70° до +90°;
3) горизонтальное - угол α от 0° до +29°;
4) отклонение оси вправо - угол α от +91° до ±180°;
5) отклонение оси влево - угол α от 0° до -90°.
Для точного определения положения электрической оси сердца графическим методом достаточно вычислить алгебраическую сумму амплитуд зубцов комплекса QRS в любых двух отведениях от конечностей, оси которых расположены во фронтальной плоскости. Обычно для этой цели используют I и III стандартные отведения. Положительная или отрицательная величина алгебраической суммы зубцов комплекса QRS в произвольно выбранном масштабе откладывается на положительную или отрицательную часть оси соответствующего отведения в шестиосевой системе координат Bayley. Обычно для этой цели используют диаграммы и таблицы, приведенные в специальных руководствах по электрокардиографии.
Более простым, хотя и менее точным способом оценки положения электрической оси сердца является визуальное определение угла α. Метод основан на двух принципах:
1. Максимальное положительное (или отрицательное) значение алгебраической суммы зубцов комплекса QRS регистрируется в том электрокардиографическом отведении, ось которого приблизительно совпадает с расположением электрической оси сердца и средний результирующий вектор QRS откладывается на положительную (или, соответственно, отрицательную) часть оси этого отведения.
2. Комплекс типа RS, где алгебраическая сумма зубцов равна нулю (R = S или R = Q + S), записывается в том отведении, ось которого перпендикулярна электрической оси сердца.
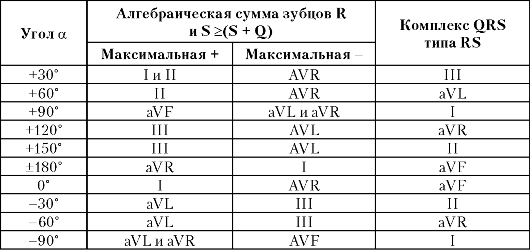
В таблице 3.2 приведены отведения, в которых в зависимости от положения электрической оси сердца имеется максимальная положительная, максимальная отрицательная алгебраическая сумма зубцов комплекса QRS и алгебраическая сумма зубцов, равная нулю.
Таблица 3.2
Конфигурация комплекса QRS в зависимости от положения электрической оси сердца
 На
рисунках 3.14-3.21 в качестве примера приведены ЭКГ при различном
положении электрической оси сердца. Из таблицы и рисунков видно, что
при:
На
рисунках 3.14-3.21 в качестве примера приведены ЭКГ при различном
положении электрической оси сердца. Из таблицы и рисунков видно, что
при:
1) нормальном положении электрической оси сердца (угол α от +30° до +69°) амплитуда Rh > Ri > Rm, а в отведениях III и/или aVL зубцы R и S примерно равны друг другу;
2) горизонтальном положении электрической оси сердца (угол α от 0° до +29°) амплитуда Ri > Rh > Riii, а в отведениях aVF и/или III регистрируется комплекс типа RS;
3) вертикальном положении электрической оси сердца (угол α от +70° до +90°) амплитуда Rn > Rm > Ri, а в отведениях I и/или aVL записывается комплекс типа RS;
4) отклонении электрической оси сердца влево (угол α от 0° до -90°) максимальная положительная сумма зубцов регистрируется в отведениях I и/или aVL (или aVL и aVR), в отведениях aVR, aVF и/или II или I записывается комплекс типа RS и имеется глубокий зубец S в отведениях III или/и aVF;
5) при отклонении электрической оси сердца вправо (угол α от 91° до ±180°) максимальный зубец R фиксируется в отведениях aVF и/или III (или aVR), комплекс типа RS - в отведениях I и/или II (или aVR), а глубокий зубец S - в отведениях aVL и/или I.
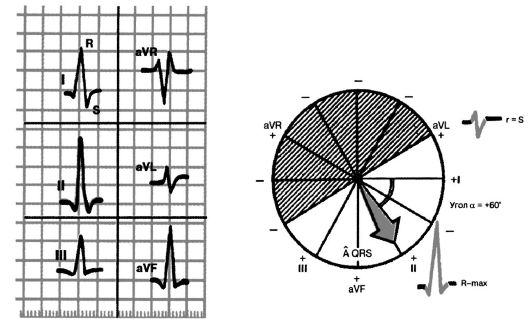 Рис. 3.14. Нормальное положение электрической оси сердца. Угол α +60°
Рис. 3.14. Нормальное положение электрической оси сердца. Угол α +60°
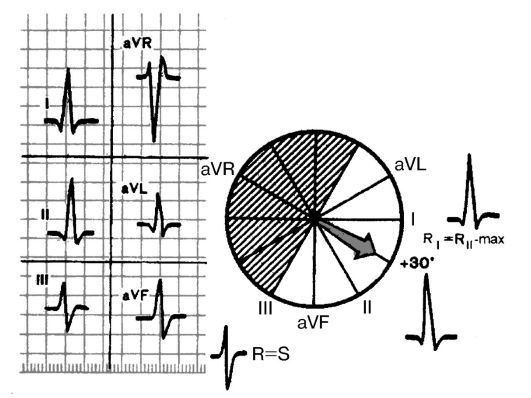 Рис. 3.15. Нормальное положение электрической оси сердца. Угол α +30°
Рис. 3.15. Нормальное положение электрической оси сердца. Угол α +30°
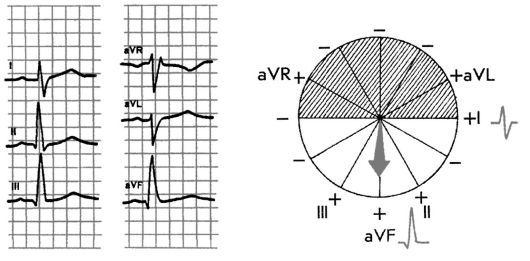 Рис. 3.16. Вертикальное положение электрической оси сердца. Угол α +90°
Рис. 3.16. Вертикальное положение электрической оси сердца. Угол α +90°
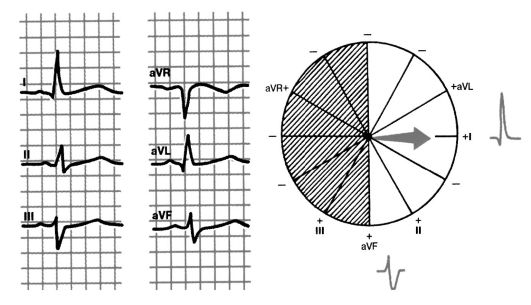 Рис. 3.17. Горизонтальное положение электрической оси сердца. Угол α 0°
Рис. 3.17. Горизонтальное положение электрической оси сердца. Угол α 0°
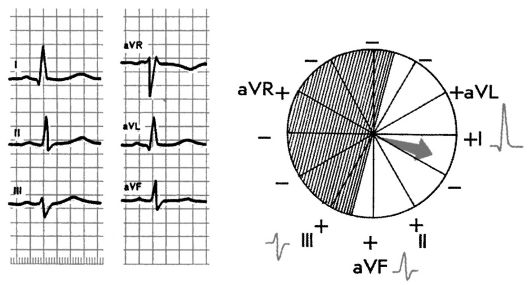 Рис. 3.18. Горизонтальное положение электрической оси сердца. Угол α +15°
Рис. 3.18. Горизонтальное положение электрической оси сердца. Угол α +15°
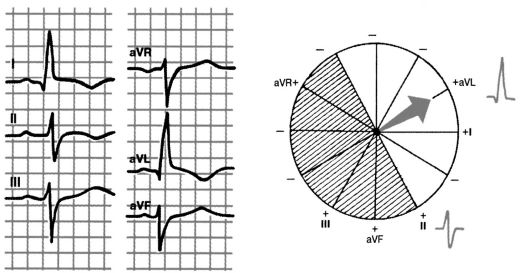 Рис. 3.19. Отклонение электрической оси сердца влево. Угол α -30°
Рис. 3.19. Отклонение электрической оси сердца влево. Угол α -30°
 Рис. 3.20. Резкое отклонение электрической оси сердца влево. Угол α -60°
Рис. 3.20. Резкое отклонение электрической оси сердца влево. Угол α -60°
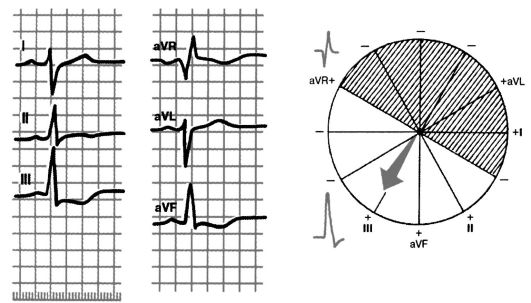 Рис. 3.21. Отклонение электрической оси сердца вправо. Угол α +120°
Рис. 3.21. Отклонение электрической оси сердца вправо. Угол α +120°
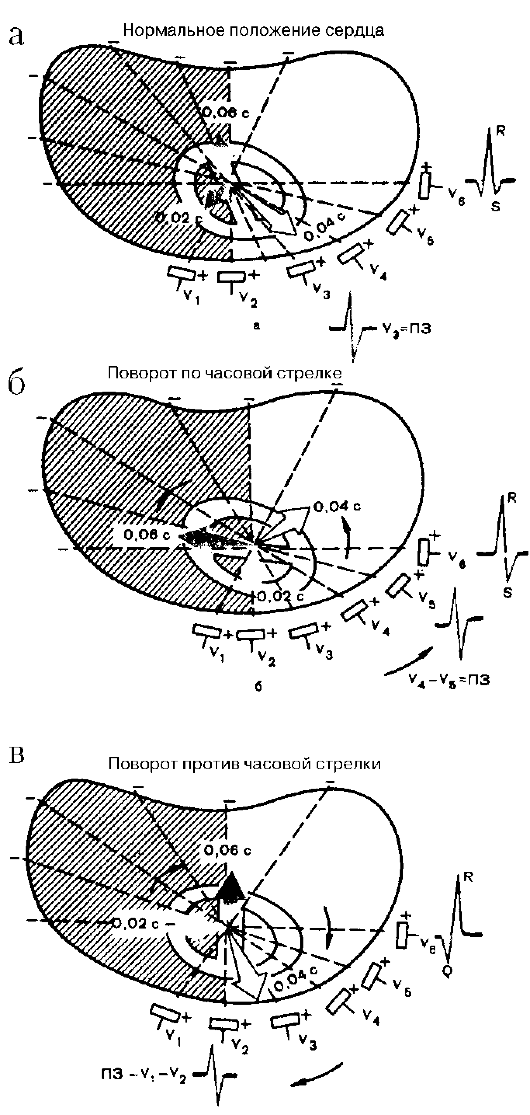 Рис. 3.22. Форма
желудочкового комплекса QRS в грудных отведениях при поворотах сердца
вокруг продольной оси (модификация схемы A.3. Чернова и М.И. Кечкера,
1979)
Рис. 3.22. Форма
желудочкового комплекса QRS в грудных отведениях при поворотах сердца
вокруг продольной оси (модификация схемы A.3. Чернова и М.И. Кечкера,
1979)
Определение поворотов сердца вокруг продольной оси
Повороты сердца вокруг продольной оси, условно проведенной через верхушку и основание сердца, определяются по конфигурации комплекса QRS в грудных отведениях, оси которых расположены в горизонтальной плоскости. Для этого обычно необходимо установить локализацию переходной зоны, а также оценить форму комплекса QRS в отведении
При нормальном положении сердца в горизонтальной плоскости (рис. 3.22а) переходная зона расположена чаще всего в отведении V3. В этом отведении регистрируются одинаковые по амплитуде зубцы R и S. В отведении V6 желудочковый комплекс обычно имеет форму qR или qRs.
При повороте сердца вокруг продольной оси по часовой стрелке (если следить за вращением сердца снизу со стороны верхушки), переходная зона смещается несколько влево, в область отведения V4, а в отведении V6 комплекс принимает форму RS (рис. 3.22б). При повороте сердца вокруг продольной оси против часовой стрелки переходная зона может сместиться вправо к отведению V2. В отведениях V6, V5 регистрируется углубленный (но не патологический) зубец Q, а комплекс QRS принимает вид qR (рис. 3.22в).
 Рис. 3.23. Сочетание поворота сердца вокруг продольной оси по часовой стрелке с поворотом электрической оси сердца вправо (угол α +120°)
Рис. 3.23. Сочетание поворота сердца вокруг продольной оси по часовой стрелке с поворотом электрической оси сердца вправо (угол α +120°)
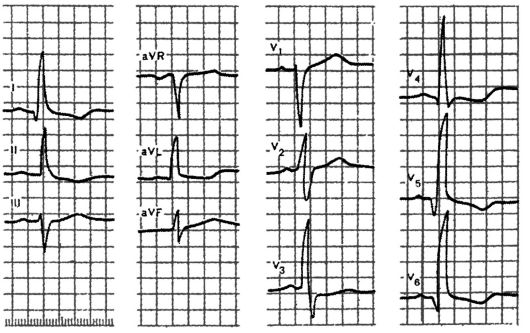 Рис. 3.24. Сочетание
поворота сердца вокруг продольной оси против часовой стрелки с
горизонтальным положением электрической оси сердца (угол α +15°)
Рис. 3.24. Сочетание
поворота сердца вокруг продольной оси против часовой стрелки с
горизонтальным положением электрической оси сердца (угол α +15°)
Следует помнить, что повороты сердца вокруг продольной оси по часовой стрелке нередко сочетаются с вертикальным положением электрической оси сердца или отклонением оси сердца вправо (рис. 3.23), а повороты против часовой стрелки - с горизонтальным положением или отклонением электрической оси влево (рис. 3.24).
Определение поворотов сердца вокруг поперечной оси
Повороты сердца вокруг поперечной оси принято связывать с отклонением верхушки сердца вперед или назад по отношению к ее обычному положению. При повороте сердца вокруг поперечной оси верхушкой вперед (рис. 3.25 б) желудочковый комплекс QRS в стандартных отведениях приобретает форму qRi, qRn, qRm. Наоборот, при повороте сердца вокруг поперечной оси верхушкой назад желудочковый комплекс в стандартных отведениях имеет форму RSI, RSn, RSiii (рис. 3.25 в).
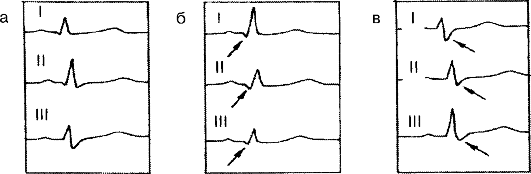 Рис. 3.25. Форма
ЭКГ в трех стандартных отведениях в норме (а) и при поворотах сердца
вокруг поперечной оси верхушкой вперед (б) и верхушкой назад (в)
Рис. 3.25. Форма
ЭКГ в трех стандартных отведениях в норме (а) и при поворотах сердца
вокруг поперечной оси верхушкой вперед (б) и верхушкой назад (в)
Анализ предсердного зубца Р
Aнализ зубца Р включает:
• измерение амплитуды зубца Р (в норме не более 2,5 мм);
• измерение длительности зубца Р (в норме не более 0,1 с);
• определение полярности зубца Р в отведениях I, II, III;
• определение формы зубца Р.
1. При нормальном направлении движения волны возбуждения по предсердиям (сверху вниз и несколько влево) зубцы Р в отведениях I, II и III положительные.
2. При направлении движения волны возбуждения по предсердиям снизу вверх (если водитель ритма расположен в нижних отделах предсердий или в верхней части AB-узла) зубцы Р в этих отведениях отрицательные.
3. Расщепленный с двумя вершинами зубец Р в отведениях I, aVL, V5, V6 характерен для выраженной гипертрофии левого предсердия, например, у больных с митральными пороками сердца (P-mitrale). Заостренные высокоамплитудные зубцы Р в отведениях II, III, aVF (Р-ри1топа1е) появляются при гипертрофии правого предсердия, например у больных с легочным сердцем (см. ниже).
Анализ желудочкового комплекса QRST Анализ комплекса QRS включает.
1. Оценку соотношения зубцов Q, R, S в 12-ти отведениях, которое позволяет определить повороты сердца вокруг трех осей.
2. Измерение амплитуды и продолжительности зубца Q. Для так называемого патологического зубца Q характерно увеличение его продолжительности более 0,03 с и амплитуды более У4 амплитуды зубца R в этом же отведении.
3. Оценку зубцов R с измерением их амплитуды, продолжительности интервала внутреннего отклонения (в отведениях V1 и V6) и определением возможного расщепления зубца R или появления второго дополнительного зубца R' (γ') в том же отведении.
4. Оценку зубцов S с измерением их амплитуды, а также определением возможного уширения, зазубренности или расщепления зубца S.
Анализ сегмента RS-T. Aнализируя состояние сегмента RS-T, необходимо:
• измерить положительное (+) или отрицательное (-) отклонение точки соединения (j) от изоэлектрической линии;
• измерить величину возможного смещения сегмента RS-Tна расстоянии 0,08 с вправо от точки соединения j;
• определить форму возможного смещения сегмента RS-T: горизонтальное, косонисходящее или косовосходящее смещение.
При анализе зубца Т следует:
• определить полярность зубца Т;
• оценить форму зубца Т;
• измерить амплитуду зубца Т.
В норме в большинстве отведений, кроме V1, V2 и aVR, зубец Т положительный, асимметричный (имеет пологое восходящее и несколько более крутое нисходящее колено). В отведении aVR зубец Т всегда отрицательный, в отведениях V1-V2, III и aVF может быть положительным, двухфазным или слабо отрицательным.
Анализ интервала Q-T включает его измерение от начала комплекса QRS (зубца Q или R) до конца зубца Т и сравнение с должной величиной этого показателя, рассчитанной по формуле Базетта:
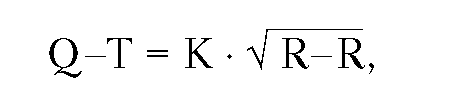 где К - коэффициент, равный 0,37 для мужчин и 0,40 для женщин; R-R - длительность одного сердечного цикла.
где К - коэффициент, равный 0,37 для мужчин и 0,40 для женщин; R-R - длительность одного сердечного цикла.
Электрокардиографическое заключение
В электрокардиографическом заключении указывают:
1) основной водитель ритма: синусовый или несинусовый (какой именно) ритм;
2) регулярность ритма сердца: правильный или неправильный ритм;
3) число сердечных сокращений (ЧСС);
4) положение электрической оси сердца;
5) наличие четырех электрокардиографических синдромов: а) нарушений ритма сердца;
6) нарушений проводимости;
в) гипертрофии миокарда желудочков и/или предсердий, а также их острых перегрузок;
г) повреждений миокарда (ишемии, дистрофии, некрозов, рубцов и т.п.).
ДЛИТЕЛЬНОЕ МОНИТОРИРОВАНИЕ ЭКГ ПО ХОЛТЕРУ
В последние годы широкое распространение в клинической практике получило длительное мониторирование ЭКГ по Холтеру. Метод применяется в основном для диагностики преходящих нарушений ритма сердца, выявления ишемических изменений ЭКГ у больных ИБС, а также для оценки вариабельности сердечного ритма. Существенным преимуществом метода является возможность длительной (в течение 1-2 сут) регистрации ЭКГ в привычных для пациента условиях.
Прибор для длительного мониторирования ЭКГ по Холтеру состоит из системы отведений, специального устройства, регистрирующего ЭКГ на магнитную ленту, и стационарного электрокардиоанализатора. Миниатюрное регистрирующее устройство и электроды укрепляются на теле пациента. Обычно используют от двух до четырех прекардиальных биполярных отведений, соответствующих, например, стандартным позициям грудных электродов V1 и V5. Запись ЭКГ проводится на магнитной ленте при очень малой скорости ее движения (25-100 мм ? мин-1). При проведении исследования пациент ведет дневник, в который вносятся данные о характере выполняемой пациентом нагрузки и о субъективных неприятных ощущениях больного (боли в области сердца, одышка, перебои, сердцебиения и др.) с указанием точного времени их возникновения.
После окончания исследования кассету с магнитной записью ЭКГ помещают в электрокардиоанализатор, который в автоматическом режиме осуществляет анализ сердечного ритма и изменений конечной части желудочкового комплекса, в частности сегмента RS-T. Одновременно производится автоматическая распечатка эпизодов суточной ЭКГ, квалифицированных прибором как нарушения ритма или изменения процесса реполяризации желудочков.
В современных системах для длительного мониторирования ЭКГ по Холтеру предусмотрено представление данных на специальной бумажной ленте в сжатом компактном виде, что позволяет получить наглядное представление о наиболее существенных эпизодах нарушений ритма сердца и смещений сегмента RS-T. Информация может быть представлена также в цифровом виде и в виде гистограмм, отражающих распределение в течение суток различных частот сердечного ритма, длительности интервала Q-T и/или эпизодов аритмий.
Выявление аритмий
Использование длительного мониторирования ЭКГ по Холтеру является частью обязательной программы обследования больных с нарушениями ритма сердца или с подозрением на наличие таких нарушений. Наибольшее значение этот метод имеет у пациентов с пароксизмальными аритмиями. Метод позволяет:
1) установить факт возникновения пароксизмальных нарушений ритма сердца и определить их характер и продолжительность, поскольку у многих больных сохраняются относительно короткие эпизоды пароксизмов аритмий, которые в течение длительного времени не удается зафиксировать с помощью классического ЭКГ-исследования.
2) изучить корреляцию между пароксизмами нарушений ритма и субъективными и объективными клиническими проявлениями болезни (перебои в работе сердца, сердцебиения, эпизоды потери сознания, немотивированной слабости, головокружений и т.п.).
3) составить ориентировочное представление об основных электрофизиологических механизмах пароксизмальных нарушений ритма сердца, так как всегда имеется возможность зарегистрировать начало и конец приступа аритмий.
4) объективно оценить эффективность проводимой противоаритмической терапии.
Диагностика ишемической болезни сердца
Длительное мониторирование ЭКГ по Холтеру у больных ИБС используется для регистрации преходящих изменений реполяризации желудочков и нарушений ритма сердца. У большинства больных ИБС метод холтеровского мониторирования ЭКГ позволяет получить дополнительные объективные подтверждения временной преходящей ишемии миокарда в виде депрессии и/или элевации сегмента RS-T, часто сопровождающихся изменениями ЧСС и AД. Важно, что непрерывная запись ЭКГ проводится в условиях обычной для данного пациента активности. В большинстве случаев это дает возможность изучить взаимосвязь эпизодов ишемических изменений ЭКГ с разнообразными клиническими проявлениями болезни, в том числе и атипичными.
Чувствительность и специфичность диагностики ИБС с помощью метода суточного мониторирования ЭКГ по Холтеру зависит прежде
всего от выбранных критериев ишемических изменений конечной части желудочкового комплекса. Обычно используются те же объективные критерии преходящей ишемии миокарда, что и при проведении нагрузочных тестов, а именно: смещение сегмента RS-T ниже или выше изоэлектрической линии на 1,0 мм и более при условии сохранения этого смещения на протяжении 80 мс от точки соединения (j). Продолжительность диагностически значимого ишемического смещения сегмента RS-T при этом должна превышать 1 мин.
Еще более надежным и высокоспецифичным признаком ишемии миокарда является горизонтальная или косонисходящая депрессия сегмента RS-T на 2 мм и более, выявляемая на протяжении 80 мс от начала сегмента. В этих случаях диагноз ИБС практически не вызывает сомнений даже при отсутствии в этот момент приступа стенокардии.
Длительное мониторирование ЭКГ по Холтеру является незаменимым методом исследования для выявления эпизодов так называемой бессимптомной ишемии миокарда, которые обнаруживаются у большинства больных ИБС и не сопровождаются приступами стенокардии. Кроме того, следует помнить, что у некоторых больных с верифицированной ИБС смещение сегмента RS-T во время повседневной жизненной активности всегда возникает бессимптомно. Согласно результатам некоторых исследований преобладание у пациентов с документированной ИБС бессимптомных эпизодов ишемии миокарда является весьма неблагоприятным прогностическим признаком, свидетельствующим о высоком риске острых повторных нарушений коронарного кровотока (нестабильной стенокардии, острого инфаркта миокарда, внезапной смерти).
Особенно большое значение метод холтеровского ЭКГ-мониторирования имеет в диагностике так называемой вариантной стенокардии Принцметала (вазоспастической стенокардии), в основе которой лежит спазм и кратковременное повышение тонуса коронарной артерии. Прекращение или резкое уменьшение коронарного кровотока обычно приводит к глубокой, часто трансмуральной, ишемии миокарда, падению сократимости сердечной мышцы, асинергии сокращений и значительной электрической нестабильности миокарда, проявляющейся нарушениями ритма и проводимости. На ЭКГ во время приступов вариантной стенокардии Принцметала чаще наблюдается внезапный подъем сегмента RS-T выше изолинии (трансмуральная ишемия), хотя в отдельных случаях может
встречаться и его депрессия (субэндокардиальная ишемия). Важно, что эти изменения сегмента RS-T, так же как и приступы стенокардии, развиваются в покое, чаще ночью, и не сопровождаются (по крайней мере, в начале приступа) увеличением ЧСС более, чем на 5 ударов в минуту. Это принципиально отличает вазоспастическую стенокардию от приступов стенокардии напряжения, обусловленных повышением потребности миокарда в кислороде. Мало того, приступ вазоспастической стенокардии и ЭКГ-признаки ишемии миокарда могут исчезнуть, несмотря на увеличение ЧСС, обусловленное рефлекторной реакцией на боль, пробуждение и/или прием нитроглицерина (феномен «прохождения через боль»).
Непрерывная запись ЭКГ позволяет выявить еще один важный отличительный признак стенокардии Принцметала: смещение сегмента RS-T в начале приступа происходит очень быстро, скачкообразно и также быстро исчезает после окончания спастической реакции. Для стенокардии напряжения, наоборот, характерно плавное постепенное смещение сегмента RS-T при повышении потребности миокарда в кислороде (увеличении ЧСС) и столь же медленное возвращение его к исходному уровню после купирования приступа.
Следует упомянуть еще об одной области применения холтеровского ЭКГ-мониторирования, результаты которого могут использоваться для оценки эффективности антиангинальной терапии у больных ИБС. При этом учитывают количество и общую продолжительность зарегистрированных эпизодов ишемии миокарда, соотношение числа болевых и безболевых эпизодов ишемии, число нарушений ритма и проводимости, возникающих в течение суток, а также суточные колебания ЧСС и другие признаки. Особое внимание следует обращать на наличие пароксизмов бессимптомной ишемии миокарда, поскольку известно, что у некоторых больных, прошедших курс лечения, наблюдается уменьшение или даже исчезновение приступов стенокардии, но сохраняются признаки безболевой ишемии сердечной мышцы. Повторные исследования с помощью холтеровского мониторирования ЭКГ особенно целесообразны при назначении и подборе дозы блокаторов β-адренорецепторов, влияющих, как известно, на ЧСС и проводимость, поскольку индивидуальную реакцию на эти препараты трудно предсказать и не всегда легко выявить с помощью традиционного клинического и электрокардиографического методов исследования.