Внутренние болезни в 2-х томах: учебник / Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова - 2010. - 1264 c.
|
|
|
|
ГЛАВА 47. СИСТЕМНАЯ СКЛЕРОДЕРМИЯ
Системная склеродермия - системное заболевание соединительной ткани, характеризующееся воспалением и прогрессирующим фиброзом кожи и внутренних органов. Термин склеродермия отражает характерное поражение кожи, проявляющееся уплотнением c последующим развитием фиброза и атрофии поражённых участков.
Системная склеродермия входит в так называемую склеродермическую группу болезней, в которую также включают перекрёстные синдромы системной склеродермии и других системных заболеваний соединительной ткани, ограниченные формы склеродермии, диффузный эозинофильный фасциит, склеродермию Бушке, мультифокальный фиброз, индуцированные формы склеродермии и псевдосклеродермические заболевания и синдромы.
Заболеваемость системной склеродермией в России колеблется от 0,06 до 1,9 случаев на 100 000 населения. В основном заболевают женщины (в 3 раза чаще, чем мужчины) в возрасте 30-60 лет.
ЭТИОЛОГИЯ
Этиология системной склеродермии не известна, но имеются следующие факты.
• Некоторые факторы окружающей среды (вирусы, токсины) вызывают повреждение эндотелия сосудов с последующим развитием иммунных реакций, приводящих к ещё большему повреждению сосудов и фиброзу тканей. Сказанное подтверждается развитием фиброза соединительной ткани у лиц, длительно контактировавших с бензином, поливинилхлоридом, кремниевой пылью, на фоне лечения некоторыми ЛС (блеомицин, триптофан) или употребления некоторых пищевых продуктов (например, недоброкачественного растительного масла).
• Экспрессия некоторых Аг системы HLA в большей степени ассоциировано с синтезом определённых аутоантител, чем с заболеванием в целом.
ПАТОГЕНЕЗ
Патогенез системной склеродермии связан с нарушением нормального взаимодействия различных клеток (эндотелиальных и гладкомышечных клеток сосудистой стенки, фибробластов, T-лимфоцитов и B-лимфоцитов, макрофагов, тучных клеток, эозинофилов) друг с другом и с компонентами соединительнотканного матрикса.
• На ранних стадиях заболевания в поражённой коже обнаруживают инфильтраты, состоящие с активированных (экспрессирующих Аг HLA-DR) T-лимфоцитов, локализующихся вокруг сосудов и в местах наибольшего развития соединительной ткани. Активированные T-лимфоциты синтезируют цитокины (ИЛ-1, ИЛ-4, ИЛ-6 и др.), стимулирующие пролиферацию фибробластов и синтез коллагена I и III типов.
• В результате высвобождения тромбоцитарного фактора роста и трансформирующего фактора роста-β из тромбоцитов происходит дополнительная активация фибробластов, также обладающих способностью синтезировать цитокины и факторы роста. При этом фибробласты приобретают аномальную способность к пролиферации и синтезу коллагена в отсутствии дополнительных стимулов.
• Важная роль в процессе фиброобразования принадлежит тучным клеткам, выделяющим триптазу (активирует трансформирующий фактор роста-β), гистамин (стимулирует пролиферацию фибробластов и синтез компонентов матрикса) и эозинофильный катионный белок.
Склеродермоподобные проявления, развивающиеся у некоторых больных после пересадки костного мозга, связывают с реакцией "трансплантат против хозяина". Предполагают, что риск развития системной склеродермии у женщин увеличивается при попадании в кровь беременной фетальных клеток. Этот феномен получил название "фетальный микрохимеризм". Поэтому нельзя исключить, что в некоторых случаях развитие заболевания также представляет собой своеобразное проявление хронической реакции "трансплантат против хозяина".
Развитие феномена Рейно связано со сложным взаимодействием ряда эндотелиальных (оксид азота, эндотелин-1, простагландины), тромбоцитарных (серотонин, β-тромбоглобулин) медиаторов и нейропептидов (пептид, связанный с геном кальцитонина, вазоактивный интестинальный полипептид).
ПАТОМОРФОЛОГИЯ
• Изменения кожи на ранних стадиях представлены умеренной моноцитарной инфильтрацией, более выраженной вокруг мелких сосудов. При электронной микроскопии выявляют признаки синтеза коллагеновых волокон. При наличии синдрома Рейно отмечают выраженные структурные изменения артерий и артериол пальцев: утолщение стенок сосудов (особенно внутренней оболочки) вплоть до окклюзии просвета, фиброз адвентиции, иногда - тромбоз.
• Патологические изменения мышц включают дегенерацию мышечных волокон, периваскулярную лимфоплазмоцитарную инфильтрацию и интерстициальный фиброз.
• Поражение ЖКТ также демонстрирует общие для системной склеродермии патоморфологические закономерности. Изменение пищевода проявляется истончением и изъязвлением слизистой оболочки и более выражено в нижних отделах. В желудке и кишечнике отмечают атрофию слизистой оболочки, фиброз подслизистой оболочки и замещение гладких мышц соединительной тканью.
• В лёгких преобладают явления интерстициального фиброза. Стенки альвеол утолщены, но может наблюдаться дегенерация и разрыв перегородок с образованием кистоподобных полостей и очагов буллёзной эмфиземы. Изменения сосудов особенно выражены у больных с лёгочной гипертензией.
• В сердце обнаруживают очаговый интерстициальный или выраженный диффузный фиброз с замещением мышечных волокон. Фиброзные и сосудистые изменения могут возникать в области проводящей системы. Отмечают поражение мелких венечных артерий (менее 1 мм в диаметре), однако более крупные артерии обычно не изменены. Нередко находят склероз эндокарда, ведущий к формированию склеродермического порока сердца. Возможен серозный или фибринозный перикардит.
• При поражении почек выявляют множественные кортикальные некрозы и выраженные изменения сосудов: гиперплазия внутренней оболочки междольковых артерий, отложение большого количества гликозаминогликанов и фибриноидный некроз мелких артерий, афферентных артериол и капилляров клубочка. Иммуногистохимическое исследование, направленное на выявление иммунных депозитов в клубочках, далеко не так показательно, как при других системных болезнях соединительной ткани с почечными синдромами.
КЛАССИФИКАЦИЯ
В России принята классификация Н.Г. Гусевой и соавт., 1975 г. (табл. 47-1). Кроме того, рационально выделение клинических форм системной склеродермии.
• Классифицирующий • признак | • Варианты |
Течение болезни | Острое, подострое, хроническое |
Клинические формы | Диффузная, лимитированная, перекрёстные синдромы |
Стадия | Начальная, генерализованная, терминальная |
Степень активности | 0, I, II, III |
Поражение кожи и сосудов | Плотный отёк, индурация, атрофия, гиперпигментация, телеангиэктазии, синдром Рейно, изъязвления |
Поражение опорно-двигатель ного аппарата | Полиартрит (экссудативный, фиброзно-индуративный), контрактуры, полимиозит, кальциноз, остеолиз |
Поражение сердца | Интерстициальный миокардит, кардиосклероз, порок сердца (чаще недостаточность митраль ного клапана), перикардит |
Поражение лёгких | Фиброзирующий альвеолит, двусторонний базальный пневмосклероз, адгезивный плеврит |
Поражение ЖКТ | Эзофагит, дуоденит, колит, синдром нарушен ного всасывания |
Поражение почек | Острая нефропатия (склеродермический почечный криз), хроническая нефропатия |
Поражение нервной и эндо кринной систем | Неврит тройничного нерва, полиневропатия, гипотиреоз |
* При наличии поражения сердца, лёгких, почек, опорно-двигательного аппарата рекомендуется указывать их функциональное состояние.
Клинические формы
В рамках системной склеродермии выделяют следующие основные формы заболевания.
• Пресклеродермия: феномен Рейно в сочетании с изменением капилляров ложа ногтя, ишемией пальцев и иммунологическими нарушениями, характерными для системной склеродермии.
• Диффузная кожная форма характеризуется симметричным распространённым утолщением кожи дистальных и проксимальных отделов конечностей, лица, туловища с быстрым прогрессированием и ранним поражением (в течение первого года) внутренних органов.
• Лимитированная кожная форма проявляется симметричным поражением кожи дистальных отделов конечностей и лица и, позднее, внутренних органов, включая особые варианты, такие как CREST-синдром (Calcinosis, Rаynaud, Esophageal, Sclerodactyly, Teleangiectasia - кальциноз, феномен Рейно, поражения пищевода, склеродактилия, телеангиэктазия), лёгочная гипертензия и первичный билиарный цирроз.
• Склеродермия без склеродермы. Поражение внутренних органов и сосудов в сочетании с серологическими нарушениями, характерными для системной склеродермии, но без типичного поражения кожи.
• Перекрёстный синдром - сочетание симптомов системной склеродермии с признаками других системных заболеваний соединительной ткани.
Варианты течения
Выделяют следующие варианты течения.
• Хроническое течение характеризуется проявлениям по типу феномена Рейно, нередко выступающим единственным проявлением заболевания на протяжении нескольких лет. В дальнейшем постепенно развиваются поражения кожи и внутренних органов, остеолиз, контрактуры.
• Для подострого течения типична развёрнутая картина заболевания с поражением кожи, суставов, внутренних органов при слабой выраженности вазомоторных нарушений. Основные проявления - плотный отёк кожи с последующей индурацией, рецидивирующий полиартрит (реже полимиозит), поражение сердца, лёгких.
• Острое течение отличается необычайно быстрым (в течение первого года болезни) развитием фиброза кожи, подлежащих тканей и внутренних органов наряду с сосудистой патологией, нередко включая поражение почек (истинная склеродермическая почка).
Активность
Активность заболевания тесно связана с типом течения.
• I степень - минимальная активность; наблюдают при хроническом течении или при положительной динамике (или стабилизации) клинических проявлений подострого течения системной склеродермии на фоне лечения.
• II степень - умеренная активность, характерна для подострого и обострения хронического течения.
• III степень - максимальная, при остром и подостром течении.
Следует подчеркнуть, что выделение степеней активности носит условный характер, поскольку не подкреплено количественной бальной оценкой выраженности клинических проявлений и лабораторных показателей.
КЛИНИЧЕСКАЯ КАРТИНА
Феномен Рейно
Феномен Рейно - симметричный пароксизмальный спазм сосудов, проявляющийся последовательным изменением окраски кожи пальцев (побеление, цианоз, покраснения) и сопровождающийся ощущением напряжения и болезненностью. Феномен Рейно обнаруживают у 90% больных диффузной и у 99% больных лимитированной формой системной склеродермии. Он сопровождается развитием фиброза и изъязвлений кожи пальцев. Тяжесть феномена Рейно зависит как от интенсивности вазоспазма, так и от выраженности структурных нарушений в артериях пальцев, связанных с воспалением и гиперкоагуляцией. Иногда у больных лимитированной формой системной склеродермии развивается так называемый системный феномен Рейно, проявляющийся генерализованным спазмом артерий, кровоснабжающих почки, сердца, а иногда и другие внутренние органы. Одна из форм системного феномена Рейно - почечный склеродермический криз, связанный с вазоконстрикцией сосудов, кровоснабжающих корковый слой почки. При отсутствии периферического феномена Рейно повышен риск поражения почек.
Поражение кожи
Поражение кожи (как и феномен Рейно) развивается у подавляющего большинства больных с системной склеродермией, а латентное воспаление можно обнаружить даже в нормальной коже. Характерна стадийность поражения кожи: острый воспалительный отёк, затем индурация с последующей атрофией.
Начальная стадия, продолжающаяся несколько месяцев, характеризуется плотным отёком кожи дистальных отделов верхних и нижних конечностей; нередко сопровождается кожным зудом. Прогрессирующее поражение кожи лица приводит к хорошо известной маскообразности, кожи конечностей - к склеродактилии, сгибательным контрактурам, трофическим нарушениям (язвы, пустулы, деформация ногтей и др.), а также гиперпигментации и депигментации кожи туловища с характерной спаянностью кожи и подлежащих тканей. При диффузной форме системной склеродермии процесс быстро распространяется на кожу туловища, а при лимитированной поражает только кожу дистальных отделов конечностей и лица.
Телеангиэктазии (локальные расширения капилляров и мелких сосудов, обычно в виде "сосудистой звёздочки") обнаруживают в 30% случаев диффузной и 80% случаев лимитированной формы системной склеродермии. Подкожный кальциноз (в 5% случаев диффузной и 45% случаев лимитированной формы) развивается в местах, часто подвергающихся травматизации (кончики пальцев, локти, колени) и носит название синдрома Тибьержа-Вейссенбаха. Кальциноз мягких тканей - одно из проявлений CREST-синдрома.
Нарушения опорно-двигательного аппарата
Поражение суставов относят к числу наиболее частых и ранних проявлений системной склеродермии. Больные предъявляют жалобы на отёчность, скованность и боли в суставах пальцев, лучезапястных и коленных суставах. Иногда склеродермический полиартрит напоминает ревматоидный артрит, но в отличие от последнего характеризуется преобладанием фиброзных, а не деструктивных изменений. Развивается тендосиновит, приводящий к формированию синдрома запястного канала и своеобразного симптомокомплекса, проявляющегося шумом трения связок при движении, сгибательными контрактурами, обусловленными как поражением связок, так и прогрессирующим уплотнением кожи (склеродактилия и акросклероз). Нередко происходит остеолиз ногтевых фаланг, проявляющийся укорочением и деформацией пальцев рук и ног.
У некоторых больных обнаруживают проявления полимиозита (проксимальная мышечная слабость, увеличение КФК, характерные гистологические и электромиографические изменения). При диффузной системной склеродермии иногда развивается атрофия мышц, связанная с нарушением подвижности и контрактурами суставов.
Поражение ЖКТ
Поражение ЖКТ - тяжёлое проявление системной склеродермии (выявляют у 80-90% больных), нередко развивающееся в дебюте заболевания.
• Поражение пищевода проявляется дисфагией, его диффузным расширением или сужением в нижней трети, ослаблением перистальтики, признаками рефлюкс-эзофагита, усиливающимися после приёма пищи. Замедление эвакуации пищи из желудка также усугубляет явления рефлюкса, часто сопровождается тошнотой и рвотой. Эзофагит осложняется развитием эрозий, язв и стриктур пищевода, увеличивает риск развития аденокарциномы.
• Поражение желудка и двенадцатиперстной кишки проявляется болями в животе, метеоризмом. Развитие фиброза приводит к нарушению всасывания железа.
• Примерно у 20% больных наблюдают поражение тонкой кишки, проявляющееся вздутием живота, болями, синдромом нарушения всасывания (диарея, похудание).
• Поражение толстой кишки сопровождается формированию дивертикулов, запорами (вплоть до частичной кишечной непроходимости).
Поражение лёгких
Поражение лёгких часто находят в сочетании с поражением ССС и относят к числу прогностических неблагоприятных проявлений болезни.
• Наиболее распространённые начальные проявления - экспираторная одышка, непродуктивный кашель. Базальный, затем диффузный лёгочный фиброз (компактного или кистозного типа) развивается чаще и протекает более тяжело при диффузной форме заболевания. У больных с лёгочным фиброзом повышен риск развития рака лёгких.
• Поражение лёгочных сосудов развивается обычно при лимитированной форме системной склеродермии и приводит к развитию лёгочной гипертензии.
• При развитии плеврита появляются боли в грудной клетке, связанные с дыханием, иногда можно выслушать шум трения плевры.
Поражение сердца
Нарушение функции левого желудочка при специальном исследовании можно обнаружить у большинства больных, но клинические признаки миокардиального фиброза находят редко, преимущественно у больных с диффузной формой системной склеродермии. Проявления миокардита выявляют почти исключительно у больных с признаками полимиозита. Сердечная недостаточности также развивается редко. К другим проявлением поражения сердца относят острый перикардит, эндокардит с формированием пороков сердца (очень редко).
Поражение почек
Поражение почек при морфологическом исследовании обнаруживают у большинства больных преимущественно отмечают поражение сосудов почек, а не развитие фиброза почечной ткани.
Наиболее тяжёлое проявление заболевания - склеродермический почечный криз, обычно развивающийся в первые 5 лет болезни у больных с диффузной формой системной склеродермии. Основные проявления склеродермического почечного криза: злокачественная АГ (АД более 170/130 мм рт.ст.), быстро прогрессирующая почечная недостаточность, гиперренинемия (у 90% больных), в половине случаев - микроангиопатическая гемолитическая анемия и тромбоцитопения, застойная сердечная недостаточность, перикардит, а также разнообразные неспецифические симптомы (одышка, головные боли, судороги). Примерно у 10% больных почечный криз развивается на фоне нормального АД.
Поражение нервной системы
Поражение нервной системы проявляется полиневритическим синдромом, который может быть обусловлен феноменом Рейно или первичным поражением периферических нервов. При лимитированной форме системной склеродермии иногда развивается невропатия тройничного и других черепных нервов.
Другие проявления
К другим проявлениям системной склеродермии относят синдром Шёгрена (развивается у 20% больных), поражение щитовидной железы (тиреоидит Хашимото или фиброзная атрофия, приводящие к развитию гипотиреоза), первичный билиарный цирроз у больных с CREST-синдромом.
ЛАБОРАТОРНО-ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
В общем анализе крови изменения не специфичны: гипохромная анемия, умеренное повышение СОЭ, лейкоцитоз или лейкопения.
В общий анализ мочи можно обнаружить микрогематурию, протеинурию, цилиндрурию, лейкоцитурию. Степень выраженности мочевого синдрома варьирует в зависимости от клинической формы поражения почек.
При биохимическом анализе крови характерных изменений не отмечают.
Иммунологические исследования
• Ревматоидный фактор обнаруживают главным образом у больных с синдромом Шёгрена.
• Антиядерный фактор выявляют в 80% случаев, АТ к ДНК обнаруживают редко.
• Наибольшее значение имеет определение так называемых склеродермических аутоантител.
nАТ к Scl-70 (топоизомеразе I) выявляют чаще при диффузных формах системной склеродермии (в 40% случаев), нежели при лимитированной форме (в 20% случаев). Присутствие этих АТ в сочетании с носительством HLA-DR3, HLA-DRw52 считают неблагоприятным прогностическим признаком у больных с феноменом Рейно, увеличивает риск развития лёгочного фиброза при системной склеродермии в 17 раз.
nАТ к центромере обнаруживают у 20% больных системной склеродермии (большинство из них имеют признаки CREST-синдрома), у 12% больных первичным билиарным циррозом печени (из них примерно 50% имеют признаки системной склеродермии), очень редко при хроническом активном гепатите и первичной лёгочной гипертензии. Обнаружение АТ к центромере и к Scl-70 рассматривают как признак возможного развития системной склеродермии у больных с изолированным феноменом Рейно.
Рентгенологическое исследование
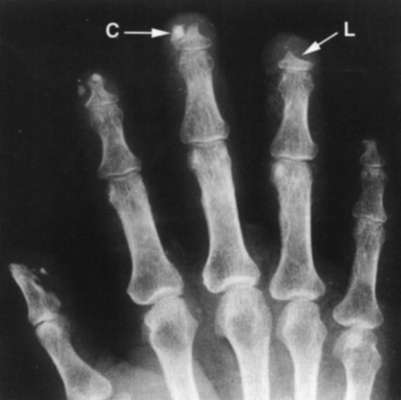
На рентгенограммах кистей рук можно выявить остеолиз дистальных фаланг пальцев, участки кальциноза в подкожной клетчатке (рис. 47-1), сужение суставных щелей, периартикулярный остеопороз. При исследовании ЖКТ отмечают замедление пассажа контрастного вещества (чаще взвеси сульфата бария) по пищеводу, дилатацию и атонию желудка и кишечника. На рентгенограммах органов грудной клетки часто обнаруживают признаки интерстициального фиброза нижних отделов лёгких. При тотальном лёгочном фиброзе находят картину "сотового лёгкого".
Капилляроскопия
Для верификации диагноза синдрома Рейно, связанного с системной склеродермией, проводят капилляроскопию ложа ногтя, при которой обнаруживают неравномерно расширенные капиллярные петли, их запустение, наличие аваскулярных полей.
Другие исследования
ЭКГ, ЭхоКГ необходимы для детализации поражения сердца и диагностики лёгочной гипертензии.
Для выявления интерстициального заболевания лёгких на ранних сроках целесообразно оценить функции лёгких, провести КТ, бронхоальвеолярный лаваж (при подозрении на альвеолит).
ДИАГНОСТИКА
Для диагностики системной склеродермии применяют критерии Американской ревматологической ассоциации
Диагностические критерии системной склеродермии.
• Большие критерии
nПроксимальная склеродерма: симметричное утолщение, уплотнение и индурация кожи пальцев и участков тела проксимальнее пястно-фаланговых и плюснефаланговых суставов. Изменения могут затрагивать лицо, шею, туловище (грудную клетку и живот)
• Малые критерии
nСклеродактилия: симметричное утолщение, уплотнение и индурация кожи пальцев.
nРубцы на кончиках пальцев или потеря вещества кончиков пальцев.
nДвусторонний базальный лёгочный фиброз: двухсторонние сетчатые или линейно-нодулярные тени, наиболее выраженные в базальных участках лёгких при стандартном рентгенологическом исследовании; могут быть проявления по типу "сотового лёгкого". Эти изменения не должны быть связаны с первичным поражением лёгких.
Для постановки диагноза необходим либо главный критерий, либо, по крайней мере, наличие двух малых критериев. Чувствительность - 97%, специфичность - 98%. Критерии позволяют исключить больных с локальными формами склеродермии, эозинофильным фасциитом и различными типами псевдосклеродермы.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику системной склеродермии проводят с другими системными заболеваниями соединительной ткани и болезнями склеродермической группы.
Основное направление дифференциальной диагностики - оценка феномена Рейно. Выделяют две формы феномена Рейно: первичный и вторичный. Последний развивается не только при системной склеродермии, но и при многих других заболеваний внутренних органов: СКВ (в 20-40% случаев, нередко в сочетании с АФС и синдромом Шёгрена), синдроме Шёгрена (в 80% случаев), полимиозите или дерматомиозите (в 20-30% случаев), смешанном заболевании соединительной ткани (более чем в 80% случаев); реже при ревматоидном артрите (в 5% случаев), болезнях сосудов (облитерирующий тромбангиит, болезнь Такаясу, атеросклероз), заболеваниях, сопровождающихся повышением вязкости крови (криоглобулинемия, полицитемия, макроглобулинемия Вальденстрёма), туннельных синдромах, эндокринной патологии, лечении некоторыми ЛС (β-адреноблокаторами, блеомицином, винбластином, клофнидином, эрготамином и др.). При отсутствии этих заболеваний феномен Рейно рассматривают как первичный, который характеризуется более частыми приступами, развивающимися при охлаждении и эмоциональных стрессах, более мягким течением без признаков развития стойкой ишемии пальцев, трофических нарушений, отсутствием изменений при капилляроскопии, антиядерных факторов и склеродермических АТ.
Подавляющее большинство болезней склеродермической группы отличаются от системной склеродермии в первую очередь отсутствием феномена Рейно (а также других сосудистых и висцеральных проявлений). Напротив, феномен Рейно - одно из основных проявлений, при котором необходимо проведение дифференциальной диагностики системной склеродермии с другими системными заболеваниями соединительной ткани, так как он может выступать не только как основное раннее клиническое проявление системной склеродермии, но и как вариант дебюта других системных заболеваний соединительной ткани. Среди последних в первую очередь выделяют смешанное заболевание соединительной ткани (перекрёстный синдром с клиническими признаками СКВ, системной склеродермии и полимиозита) и антисинтетазный синдром в рамках полимиозита или дерматомиозита. Однако в настоящее время существование смешанного заболевания соединительной ткани подвергают сомнению. Предполагают, что это заболевание представляет собой своеобразный вариант дебюта лимитированной формы системной склеродермии.
ЛЕЧЕНИЕ
Выделяют несколько взаимосвязанных направлений фармакотерапии системной склеродермии.
• Профилактика и лечение сосудистых осложнений, в первую очередь феномена Рейно.
• Подавление прогрессирования фиброза.
• Воздействие на иммуновоспалительные механизмы системной склеродермии.
• Профилактика и лечение поражений внутренних органов.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ СОСУДИСТЫХ ОСЛОЖНЕНИЙ
Профилактика и лечение сосудистых осложнений включают следующие мероприятия.
• Следует избегать длительного воздействия холода, а также курения, избыточного приёма кофеина и некоторых препаратов, провоцирующих спазм сосудов (например, β-адреноблокаторов), стрессовых ситуаций, местного воздействия вибрации. Простейшее физиотерапевтическое лечение состоит в принятии местных ванн с постепенным повышением температуры.
• В случаях частых и продолжительных эпизодов вазоспазма при первичном феномене Рейно и у больных вторичным феномене Рейно необходимо назначение лекарственной терапии. С этой целью применяют сосудорасширяющие препараты и антиагреганты.
nСосудорасширяющие. Наиболее эффективными сосудорасширяющими препаратами являются блокаторы кальциевых каналов, относящиеся к производным дигидропиридина.
qНифедипин - препарат выбора, в дозе 30-60 мг/сут (в 3 или 4 приёма) значительно уменьшает частоту, интенсивность, а в некоторых случаях и продолжительность эпизодов вазоспазма, ускоряет заживление дигитальных язв. Нифедипин при приёме в небольших дозах (5-20 мг) сублингвально за 15-30 мин до воздействия холода предупреждает вазоспазм и повышает кожный кровоток в пальцах. Приблизительно у 1/3 больных при лечении нифедипином развиваются побочные эффекты, среди которых наиболее часто встречаются рефлекторная тахикардия, головная боль, головокружение, гиперемия лица и отёки голеней, связанные с системной артериальной гипотензией и негативным хронотропным действием препарата. Применение нифедипина пролонгированного действия уменьшает частоту побочных эффектов при сохранении высокой клинической эффективности.
qПри непереносимости нифедипина возможно назначение других производных дигидропиридина.
- Амлодипин - препарат длительного действия, достоверно снижает частоту и выраженность вазоспастических атак при однократном приёме 5-20 мг препарата. Наиболее частым побочным эффектом амлодипина является отёк лодыжек, который появляется приблизительно у 50% больных.
- Исрадипин снижает частоту и выраженность вазоспазма в суточной дозе 5 мг в 2 приёма. При недостаточном эффекте и хорошей переносимости суточная доза может быть повышена до 10 мг.
- Фелодипин в дозе 5-10 мг/сут уменьшает частоту и выраженность вазоспазма в сопоставимой с нифедипином степени.
qПри наличии противопоказаний или непереносимости дигидропиридиновых производных применяют сосудорасширяющие препараты других групп.
-Дилтиазем - блокатор кальциевых каналов (производное бензотиазепина) в дозе 90-240 мг/сут способствует уменьшению частоты и выраженности вазоспазма, но указанный эффект отмечается не у всех больных.
-Флуоксетин - блокатор обратного захвата серотонина в дозе 20 мг/день уменьшает частоту и выраженность атак феномена Рейно.
Симпатолитик празозин достоверно уменьшает выраженность и частоту вазоспазма у больных с первичным феноменом Рейно.
qПри выраженной ишемии, множественных и рецидивирующих пальцевых (или иной локализации) язвах показана инфузионная терапия.
-Алпростадил (простагландин Е1) - ежедневное в/в введение 20-60 мкг препарата в 100-200 мл физиологического раствора в течение 15-20 дней способствует как уменьшению частоты и интенсивности эпизодов вазоспазма, так и заживлению пальцевых язв вследствие повышения кожного и пальцевого кровотока. Алпростадил также стимулирует репарацию трофических язв конечностей. Терапевтический эффект сохраняется в течение 4-9 мес.
-Илопрост (синтетический простациклин) - сильный вазодилататор, подавляет агрегацию и адгезию тромбоцитов, повышает деформируемость эритроцитов; при системной склеродермии уменьшает число и выраженность атак феномена Рейно, ускоряет заживление пальцевых язв. Эффективность илопроста сопоставима с алпростадилом, но при его применении наблюдается больше побочных эффектов и повышается стоимость лечения. В настоящее время разработана и исследуется эффективность пероральной и ингаляционной форм илопроста.
nАнтиагреганты. Одновременно с вазодилататорами применяют препараты, подавляющие агрегацию тромбоцитов.
qПентоксифиллин - назначают внутрь в дозе 600-1200 мг/сут; для лечения язвенных поражений применяют в/в 100-300 мг в изотоническом растворе хлорида натрия или в 5% растворе глюкозы.
qНизкомолекулярные декстраны (например, реополиглюкин) применяют в комплексе с антиагрегантами в виде ежедневных в/в инфузий 200-600 мл.
nХирургическое лечение применяют при выраженном феномене Рейно и неэффективности консервативной терапии. С этой целью проводят симпатэктомию пальцев, которая приводит к избавлению от боли, заживлению язв и часто к уменьшению интенсивности атак феномена Рейно.
ПОДАВЛЕНИЕ ПРОГРЕССИРОВАНИЯ ФИБРОЗА
Для подавления развития фиброза применяют пеницилламин. Пеницилламин следует принимать по 150-250 мг/сут внутрь до еды; при неэффективности дозу постепенно (по 125-250 мг каждые 2-3 мес) увеличивают до 300-600 мг/сут и выше. При развитии побочных эффектов (диспепсия, протеинурия, гиперчувствительность, лейкопения, тромбоцитопения, аутоиммунные реакции др.) препарат отменяют.
ПРОТИВОВОСПАЛИТЕЛЬНАЯ ТЕРАПИЯ
ГК (не более 15-20 мг/сут в пересчёте на дозу преднизолона) показаны при клинических и лабораторных признаках воспалительной и иммунологической активности (миозит, альвеолит, серозит, рефрактерный к терапии НПВП артрит, тендосиновит) на ранней (отёчной) стадии. Применение их не влияет на прогрессирование фиброза. Назначение больших доз ГК увеличивает риск развития нормотензивного почечного криза.
Существуют сведения об эффективности метотрексата (в дозе около 15 мг/нед) и циклоспорина (2-3 мг/кг/сут) в отношении кожных проявлений системной склеродермии и лабораторных признаков активности болезни. Лечение циклоспорином необходимо проводить с особой осторожностью из-за опасности развития или обострения вазоспастических реакций.
СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ
Поражения ЖКТ
• При поражении пищевода с целью профилактики дисфагии рекомендуют частое дробное питание с исключение приёма пищи позднее 18 часов. Полезно приподнимать головной конец кровати. С целью лечения дисфагии назначают прокинетики: метоклопрамид (10 мг 3-4 раза в сут). При рефлюкс-эзофагите назначают антисекреторные препараты [ранитидин по 150 мг 2 раза в сут, омепразол по 20 мг/сут (последний назначают на срок не более 7 дней)]. При развитии грыжи пищеводного отдела диафрагмы показано оперативное лечение.
• При поражении тонкого кишечника применяют антибактериальные препараты (ципрофлоксацин, амоксициллин, метронидазол, ванкомицин). В раннюю стадию поражения назначают прокинетики (метоклопрамид).
Поражения лёгких
При интерстициальном фиброзе назначают пеницилламин (дозы см. выше), низкие дозы преднизолона и циклофосфамид. Применение этих препаратов не только замедляет прогрессирование фиброза лёгких, но и положительно влияет на проявления лёгочной гипертензии.
Поражения сердца
При сердечной недостаточности проводят соответствующее лечение (см. главу 11 "Сердечная недостаточность"). Следует избегать чрезмерной стимуляции диуреза, ведущей к уменьшению эффективного объёма плазмы и провокации почечного криза. Лечение аритмий проводят по общепринятым схемам (см. главу 13 "Аритмии и блокады сердца").
Поражение почек
При склеродермическом почечном кризе показано раннее (желательно в течение первых 3 дней) назначение ингибиторов АПФ: каптоприла в дозе 32,5-50 мг/сут, эналаприла по 10-40 мг/сут длительно. В случае прогрессирования почечной недостаточности необходим гемодиализ. Следует подчеркнуть, что плазмаферез, ГК и цитотоксические препараты противопоказаны, так как они могут способствовать обострению процесса.
Кальцификация
При образовании кальцификатов рекомендуется приём дилтиазема, а для купирования признаков воспаления - колхицин.
ПРОГНОЗ
Прогноз зависит от характера течения заболевания. Прогноз наиболее неблагоприятный при диффузной форме. 5-летняя выживаемость больных составляет 30-70%. В последние годы выживаемость больных системной склеродермией улучшилась, что в первую очередь связано с разработкой методов ведения больных с почечным кризом.