Внутренние болезни в 2-х томах: учебник / Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова - 2010. - 1264 c.
|
|
|
|
ГЛАВА 39. ЗАБОЛЕВАНИЯ ПИЩЕВОДА
39.1. ГАСТРОЭЗОФАГЕАЛЬНАЯ РЕФЛЮКСНАЯ БОЛЕЗНЬ
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - заболевание, обусловленное развитием воспалительных изменений в дистальном отделе пищевода и/или характерных симптомов вследствие регулярно повторяющегося заброса в пищевод желудочного и/или дуоденального содержимого.
ЭПИДЕМИОЛОГИЯ
Истинная распространённость не известна, что связано с большой вариабельностью клинических симптомов: от эпизодически возникающей изжоги до ярких признаков осложнённого рефлюкс-эзофагита. Истинная распространённость ГЭРБ значительно выше официальных статистических данных в связи с существующими сложностями применения диагностических методов. Кроме того, менее 1/3 больных ГЭРБ обращаются к врачу.
Симптомы ГЭРБ обнаруживают у 20-50% взрослого населения, а эндоскопические признаки - более чем у 7-10% лиц в популяции.
• В США изжогу (основной симптом ГЭРБ) испытывают 10-20% взрослых еженедельно.
• Целостной эпидемиологической картины по России нет. Существуют отдельные эпидемиологические исследования, проведённые в различных регионах. Так, в Москве на частую изжогу жалуются 34% женщин и 15% мужчин.
КЛАССИФИКАЦИЯ
Согласно МКБ-10, ГЭРБ подразделяют на ГЭРБ с эзофагитом и ГЭРБ без эзофагита. В клинической практике принята другая терминология:
• эндоскопически негативная рефлюксная болезнь, или неэрозивная рефлюксная болезнь;
• эндоскопически позитивная рефлюксная болезнь, или рефлюкс-эзофагит.
Для детализации рефлюкс-эзофагита рекомендуют классификацию, принятую на X Всемирном съезде гастроэнтерологов (Лос-Анжелес, 1994) (табл. 39-1, рис. 39-1).
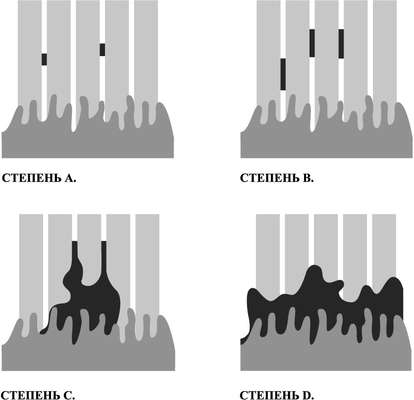
Степень тяжести | Характеристика |
А | Одно (или более) повреждение слизистой оболочки, имеющее размер менее 5 мм и ограниченное пределами складки слизистой оболочки |
В | Одно (или более) повреждение слизистой оболочки, имеющее размер более 5 мм, ограниченное пределами складки слизистой оболочки (повреждение не распространяется на область между двумя складками) |
С | Одно (или более) повреждение слизистой оболочки, распространяющееся на две и более складки слизистой оболочки, но занимающее менее 75% окружности пищевода |
D | Одно (или более) повреждение слизистой оболочки, распространяющееся на 75% и более окружности пищевода |
К осложнениям ГЭРБ относят:
• пептические стриктуры;
• пищеводные кровотечения;
• пищевод Бэрретта.
Примерно у 60% больных диагностируют неэрозивную рефлюксную болезнь, у 30% обнаруживают рефлюкс-эзофагит и у 5% развиваются осложнения.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
К причинам развития ГЭРБ относят следующие.
• Ослабление функции антирефлюксного барьера (запирательного механизма кардиального отдела желудка).
• Уменьшение клиренса пищевода.
• Снижение устойчивости слизистой оболочки пищевода к воздействию повреждающих факторов.
• Увеличение выработки в желудке соляной кислоты, пепсина, поступление в желудок жёлчи.
Поскольку давление в желудке всегда выше, чем в грудной полости, существует особый механизм, предупреждающий рефлюкс желудочного содержимого, - так называемый запирательный механизм кардии. В норме рефлюкс возникает редко, на короткое время (менее 5 мин). Этот физиологический процесс, отмечающийся после приёма пищи и характеризующийся отсутствием клинических симптомов, незначительной продолжительностью эпизодов, может быть во время сна. Нормальные показатели pH в пищеводе 5,5-7,0.
Пищеводный рефлюкс считают патологическим, если время, в течение которого pH в пищеводе достигает 4,0 и ниже, составляет 1 ч/сут или общее число гастроэзофагеальных рефлюксов в течение суток превышает 50, они развиваются днём и ночью.
К механизмам, поддерживающим состоятельность функции пищеводно-желудочного перехода (запирательный механизм кардии), относят:
• нижний пищеводный сфинктер;
• диафрагмально-пищеводную связку;
• слизистую "розетку";
• острый угол Гиса, образующий складку Губарева;
• внутрибрюшное расположение нижнего пищеводного сфинктера;
• круговые мышечные волокна кардиального отдела желудка.
НИЖНИЙ ПИЩЕВОДНЫЙ СФИНКТЕР
Главная роль в запирательном механизме принадлежит состоянию нижнего пищеводного сфинктера. В покое у здорового человека он закрыт. В норме преходящие расслабления длятся в течение 5-30 сек и способствуют освобождению желудка от избытка проглоченного во время еды воздуха. У пациентов с ГЭРБ эти спонтанные эпизоды релаксации нижнего пищеводного сфинктера частые и длительные. Причина этого - нарушение перистальтики пищевода, быстрая и обильная еда, когда заглатывается большое количество воздуха.
Тонус нижнего пищеводного сфинктера снижают:
• продукты питания, содержащие кофеин (шоколад, кофе, чай, кока-кола), цитрусовые, томаты, алкоголь, никотин и жиры;
• некоторые ЛС: холинолитики, седативные и снотворные средства, -адреноблокаторы, блокаторы кальциевых каналов, нитраты, теофиллин и другие препараты;
• поражения блуждающего нерва (вагусная нейропатия при сахарном диабете, ваготомии).
Давление в нижнем пищеводном сфинктере снижается под влиянием ряда гастроинтестинальных гормонов: глюкагона, соматостатина, холецистокинина, секретина, вазоактивного интестинального пептида, энкефалинов.
Снижение функции антирефлюксного барьера может происходить тремя путями:
• первичное снижение давления в нижнем пищеводном сфинктере;
• увеличение числа эпизодов его преходящего расслабления;
• полное или частичное разрушение сфинктера, например при грыже пищеводного отверстия диафрагмы, склеродермии, после хирургических вмешательств, пневмокардиодилатации.
УГОЛ ГИСА
Это угол перехода одной боковой стенки пищевода в большую кривизну желудка, тогда как другая боковая стенка плавно переходит в малую кривизну. Воздушный пузырь желудка и внутрижелудочное давление способствуют тому, что складки слизистой оболочки желудка, образующие угол Гиса, плотно прилегают к правой стенке (складка Губарева), предотвращая заброс содержимого желудка в пищевод.
СНИЖЕНИЕ КЛИРЕНСА
Пищевод снабжён эффективным механизмом, устраняющим сдвиги pH в кислую сторону, - пищеводным клиренсом. У 50% больных ГЭРБ пищеводный клиренс снижен. При этом страдают следующие варианты клиренса пищевода:
• химический - вследствие уменьшения нейтрализующего действия бикарбонатов слюны и пищеводной слизи;
• объёмный - из-за угнетения вторичной перистальтики и снижения тонуса стенки грудного отдела пищевода.
Непосредственная причина рефлюкс-эзофагита - длительный контакт желудочного или дуоденального содержимого со слизистой оболочкой пищевода.
РЕЗИСТЕНТНОСТЬ СЛИЗИСТОЙ ОБОЛОЧКИ ПИЩЕВОДА
Обеспечивается преэпителиальным, эпителиальным и постэпителиальным факторами.
• Повреждение эпителия начинается тогда, когда ионы водорода и пепсин или жёлчные кислоты преодолевают преэпителиальный защитный слой слизи и активную бикарбонатную секрецию.
• Эпителиальный фактор: особенности строения и функций клеточных мембран, межклеточных соединений, внутри- и межклеточного транспорта, создающие оптимальный pH (7,3-7,4).
• Постэпителиальный фактор: кровоснабжение слизистой оболочки пищевода, обеспечивающее адекватные трофические процессы, оптимальный кислотно-щелочной баланс.
КЛИНИЧЕСКАЯ КАРТИНА
Особенность ГЭРБ - отсутствие зависимости выраженности клинических симптомов (изжоги, боли, регургитации) от тяжести изменений в слизистой оболочке пищевода. Симптомы заболевания не позволяют дифференцировать неэрозивную рефлюксную болезнь от рефлюкс-эзофагита.
Все симптомы можно объединить в две группы: пищеводные (изжога; отрыжка кислым, горьким или пищей; срыгивание; дисфагия; одинофагия; боли за грудиной) и внепищеводные (кашель, приступы удушья, одышка, осиплость или охриплость голоса, сухость в горле, слюнотечение, кариес, признаки анемии).
В клинической картине ведущее место занимает изжога, отрыжка кислым содержимым, возникающая при наклоне вперед и в ночное время. Второе по частоте проявление данного заболевания - загрудинная боль. Реже наблюдают дисфагию, срыгивание и одинофагию (боль при глотании).
ИЗЖОГА
Своеобразное чувство жжения или тепла различной интенсивности, возникающее за грудиной (в нижней 1/3 пищевода) или в подлопаточной области. Отмечают у 83% больных ГЭРБ. Возникает в результате продолжительного контакта кислого содержимого желудка (pH ‹4) со слизистой оболочкой пищевода. Выраженность изжоги не коррелирует с тяжестью эзофагита. Характерно её усиление при погрешностях в диете, приёме газированных напитков, алкоголя, физическом напряжении, наклонах вперёд и в горизонтальном положении.
ОТРЫЖКА И СРЫГИВАНИЕ ПИЩИ
На отрыжку жалуются 52% больных. Как правило, она усиливается после еды, приёма газированных напитков. Срыгивание пищи, наблюдаемое у некоторых больных, возникает при физической нагрузке и положении, способствующем регургитации. Отрыжка и срыгивание характерны для заболевания с выраженными нарушениями моторной функции пищевода.
ЗАГРУДИННАЯ БОЛЬ
Распространяется в межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки и может имитировать стенокардию. При дифференциальной диагностике происхождения болей важно установить, что провоцирует и купирует боли. Для пищеводных болей характерны связь с приёмом пищи, положением тела и купирование их приёмом щелочных минеральных вод и антацидов.
ДИСФАГИЯ
Дисфагия имеет перемежающийся характер, отмечают у 19% больных. Появление стойкой дисфагии и одновременное уменьшение изжоги свидетельствует о развитии стриктуры пищевода. Быстро прогрессирующая дисфагия и потеря массы тела могут указывать на развитие аденокарциномы.
ДИАГНОСТИКА
Основные методы, используемые для выявления желудочно-пищеводного рефлюкса:
• рентгенологическое исследование;
• эндоскопическое исследование;
• суточное мониторирование pH пищевода;
• исследование двигательной функции пищевода;
• гистологическое исследование.
Рентгенологическое исследование. При рентгеноскопии пищевода определяют попадание контрастного вещества из желудка в пищевод, обнаруживают грыжу пищеводного отверстия диафрагмы, стриктуры, признаки эзофагита (утолщение складок, изменение моторики, неровность контуров пищевода), эрозии и язвы пищевода.
Эндоскопическое исследование. Применяют для диагностики рефлюкс-эзофагита и оценки степени его тяжести (см. выше классификацию рефлюкс-эзофагита).
Хромоэндоскопия обнаруживает метапластические и диспластические изменения эпителия пищевода путём нанесения на слизистую оболочку веществ, по-разному прокрашивающих здоровые и поражённые ткани. Кроме этого, можно увидеть пролапс желудочной слизистой в просвет пищевода, особенно хорошо заметный при рвотных движениях; истинное укорочение пищевода с расположением пищеводно-желудочного перехода выше диафрагмы. Оценка замыкательной функции кардии затруднена, так как она может быть открыта в ответ на введение эндоскопа или инсуффляцию воздуха.
Суточная pH-метрия пищевода. Наиболее информативный метод диагностики ГЭРБ, особенно неэрозивной рефлюксной болезни, позволяющий судить о частоте, продолжительности и выраженности рефлюкса. По сравнению с другими методами [рентгеноскопия, фиброэзофагогастродуоденоскопия (ФЭГДС), исследование давления нижнего пищеводного сфинктера] 24-часовая pH-метрия имеет высокую чувствительность при выявлении гастроэзофагеальных рефлюксов (88-95%). Полученная информация позволяет точно определить, в течение какого времени слизистая оболочка пищевода подвергалась воздействию соляной кислоты, оценить эффективность пищеводного клиренса, сопоставить возникновение рефлюксов с клиническими симптомами, исследовать кислотопродуцирующую функцию желудка в течение суток.
Для диагностики ГЭРБ результаты pH-метрии оценивают по общему времени, в течение которого рН имеет значение ‹4,0, по суммарному количеству рефлюксов за сутки, по числу рефлюксов продолжительностью более 5 мин и длительности наибольшего рефлюкса.
Сцинтиграфия пищевода. Для оценки эзофагеального клиренса применяют радиоактивный изотоп технеция. Задержка принятого изотопа в пищеводе более чем на 10 мин указывает на замедление эзофагеального клиренса. Исследование суточного рН и пищеводного клиренса позволяет выявить рефлюкс до развития эзофагита.
Манометрия. Выявляют снижение давления нижнего пищеводного сфинктера, увеличение числа его транзиторных расслаблений, уменьшение амплитуды перистальтических сокращений стенки пищевода.
Гистологическое исследование. Гистологическое исследование биоптата слизистой оболочки пищевода применяют для исключения пищевода Бэрретта и аденокарциномы пищевода. При гистологическом исследовании обнаруживают истончение и атрофию эпителия, разрастание соединительной ткани (склероз). Находят метаплазию плоского неороговевающего эпителия пищевода, приводящую к разрастанию цилиндрического эпителия кардиального или фундального типа слизистой оболочки желудка. Если же метаплазия приводит к появлению специализированного тонкокишечного цилиндрического эпителия, то возникает риск озлокачествления. Специализированный цилиндрический эпителий при этом диагностируют как неполную тонкокишечную метаплазию с наличием бокаловидных клеток.
ОСЛОЖНЕНИЯ
Факторы риска развития осложнений - частое возникновения и длительное существование симптомов, выраженная стадия эрозивного эзофагита, наличие грыжи пищеводного отверстия диафрагмы. К осложнениям ГЭРБ относят язвы пищевода, кровотечения, стриктуры и пищевод Бэрретта.
Пептические язвы пищевода наблюдают у 2-7% больных ГЭРБ, у 15% из них пептические язвы осложняются перфорацией, чаще всего в средостение.
Острые и хронические кровотечения различной степени наблюдают практически у всех пациентов с пептическими язвами пищевода, причём сильное кровотечение отмечают у половины из них.
Стриктуры встречают примерно у 10% больных ГЭРБ: стенозирование пищевода придаёт заболеванию более стойкий характер (прогрессирует дисфагия, ухудшается самочувствие, снижается масса тела). Клинические симптомы стеноза (дисфагия) возникают при сужении просвета пищевода до 2 см.
Пищевод Бэрретта (см. раздел 39.2 "Пищевод Бэрретта").
ЛЕЧЕНИЕ
Выбор метода лечения связан с особенностями течения и причиной, вызвавшей ГЭРБ. Лечение ГЭРБ может быть терапевтическим и хирургическим.
ТЕРАПЕВТИЧЕСКОЕ ЛЕЧЕНИЕ
Общие рекомендации
Больному рекомендуют определённый образ жизни и диеты.
• Исключить нагрузки, повышающие внутрибрюшное давление: не носить тесную одежду и тугие пояса, корсеты; не поднимать тяжести более 8-10 кг на обе руки; избегать физических нагрузок, связанных с перенапряжением брюшного пресса.
• Избегать обильного приёма пищи и не есть на ночь (не позже чем за 3 часа до сна); после приёма пищи избегать наклонов вперед и не ложиться. Ограничить потребление продуктов, снижающих давление нижнего пищеводного сфинктера и оказывающих раздражающее действие на слизистую оболочку пищевода: продуктов, богатых жирами (цельного молока, сливок, тортов, пирожных, гусятины, утятины, свинины, баранины, жирной говядины), алкоголя, напитков, содержащих кофеин (кофе, колы, крепкого чай, шоколада), цитрусовых, томатов, лука, чеснока, жареных блюд. Не принимать лекарств, вызывающих рефлюкс (седативных средств и транквилизаторв, ингибиторов кальциевых каналов, -адреноблокаторов, теофиллина, простагландинов, нитратов).
• Спать с приподнятым изголовьем кровати.
• Отказаться от курения.
• Нормализовать массу тела.
Медикаментозное лечение
Сроки лечения: 4-8 нед при неэрозивной рефлюксной болезни и не менее 8-12 нед при рефлюкс-эзофагите с последующей поддерживающей терапией в течение 6-12 мес. Медикаментозная терапия включает назначение прокинетиков, антацидов и антисекреторных средств.
Прокинетики. Повышают тонус нижнего пищеводного сфинктера, усиливают перистальтику пищевода, улучшают пищеводный клиренс. Назначают домперидон, метоклопрамид по 10 мг 3-4 раза в день за 30 мин до еды. Домперидон имеет преимущество - не проникает через гемато-энцефалический барьер и имеет меньше побочных эффектов по сравнению с метоклопрамидом. В виде монотерапии прокинетики применяют только при лечении лёгких форм ГЭРБ.
Антацидные и антисекреторные препараты. Цель антисекреторной терапии - уменьшить повреждающее действие кислого желудочного содержимого на слизистую оболочку пищевода при желудочно-пищеводном рефлюксе. Антациды эфективны при умеренно выраженных и нечастых симптомах. Антациды обладают цитопротективным действием и нейтрализуют соляную кислоту желудочного сока. Наиболее удобная фармацевтическая форма - гели. Обычно препараты назначают 3 раза в день через 40-60 мин после еды и на ночь. Каждый приступ боли и изжоги следует купировать, поскольку эти симптомы указывают на прогрессирующее повреждение слизистой оболочки пищевода.
При лечении рефлюкс-эзофагитов хорошо зарекомендовали себя препараты, содержащие натрия альгинат. Он образует пенную антацидную взвесь, плавающую на поверхности желудочного содержимого, и, попадая в пищевод в случае желудочно-пищеводного рефлюкса, даёт лечебный эффект.
Блокаторы Н2-рецепторов гистамина. При рефлюкс-эзофагите широко применяют ранитидин и фамотидин, которые существенно снижают кислотность забрасываемого желудочного содержимого, что способствует купированию воспалительного и эрозивно-язвенного процесса в слизистой оболочке пищевода.
Ингибиторы протонного насоса. В настоящее время препаратами выбора считают блокаторы Н+,К+-АТФазы (омепразол, лансопразол, панто-=празол, рабепразол, эзомепразол), которые, ингибируя протонный насос, обеспечивают выраженное и продолжительное подавление желудочной секреции соляной кислоты. Эти препараты - самые сильные антисекреторные средства, отличаются особой эффективностью при пептическом эрозивно-язвенном эзофагите, обеспечивая после 4-5 нед лечения рубцевание пораженных участков в 90-96% случаев.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Вопрос о хирургической коррекции решают в случае длительной и/или малоэффективной медикаментозной терапии, возникновении осложнений (стриктуры пищевода, повторных кровотечений, пищевода Бэрретта). Особенно часто показания к операции возникают при сочетании ГЭРБ с грыжей пищеводного отверстия диафрагмы.
ПРОГНОЗ
При неэрозивной рефлюксной болезни и лёгкой степени рефлюкс-эзофагита прогноз в большинстве случаев благоприятный. Прогноз ухудшается при большой давности заболевания в сочетании с частыми, длительными рецидивами, при осложнённых формах ГЭРБ, особенно при развитии пищевода Бэрретта из-за повышенного риска развития аденокарциномы пищевода.
39.2. ПИЩЕВОД БЭРРЕТТА
Пищевод Бэрретта - приобретённое хроническое метапластическое состояние слизистой оболочки пищевода, при котором многослойный плоский эпителий на отдельных участках замещается однослойным цилиндрическим.
Пищевод Бэрретта с кишечной метаплазией формируется примерно у 10-20% лиц, страдающих ГЭРБ. Вероятность развития аденокарциномы при пищеводе Бэрретта составляет 1 случай на 200-400 пациентов в год. Пищевод Бэрретта в 10 раз чаще развивается у мужчин (особенно пожилого возраста), чем у женщин.
Этиология и патогенез. Этиология не ясна. Факторами, предрасполагающими к развитию заболевания, являются высокая секреция соляной кислоты в желудке и наличие жёлчи в забрасываемом в пищевод желудочном содержимом.
Клиническая картина пищевода Бэрретта не отличается от таковой при ГЭРБ. В связи с этим необходимо исключение наличия пищевода Бэрретта у любого пациента с длительным анамнезом ГЭРБ (более 5 лет).
Диагностика. При эндоскопическом исследовании цилиндрический эпителий имеет характерный красный цвет и бархатистый вид, что отличает его от расположенного рядом тонкого бледного, с глянцевой поверхностью эпителия пищевода. Для подтверждения диагноза и установления степени дисплазии эпителия проводят биопсию из четырёх участков слизистой оболочки пищевода.
Лечение
• При выявлении дисплазии низкой степени назначают высокие (удвоенные) дозы ингибиторов протонного насоса. Через 3 мес проводят повторное гистологическое исследование. При сохранении дисплазии низкой степени продолжают лечение ингибиторами протонного насоса в тех же дозах, выполняя контрольные гистологические исследования через 3 и 6 мес, а затем ежегодно.
• Если выявляют дисплазию высокой степени, назначают ингибиторы протонного насоса и решают вопрос об эндоскопическом лечении (лазерной деструкции, мультиполярной электрокоагуляции, фотодинамической коагуляции участков метаплазированного эпителия) или хирургическом вмешательстве.
39.3. ЭЗОФАГИТЫ
Эзофагиты - группа заболеваний, характеризующихся развитием воспалительных и деструктивных изменений слизистой оболочки пищевода, а иногда и более глубоких слоев его стенки. В зависимости от морфологической картины выделяют катаральные, эрозивные, геморрагические и некротические эзофагиты. Клиническая картина всех эзофагитов характеризуется дисфагией.
ИНФЕКЦИОННЫЕ ЭЗОФАГИТЫ
Инфекционные эзофагиты обычно возникают у лиц с иммунодефицитами. Эзофагиты подразделяют на вирусные (чаще их вызывает вирус простого герпеса и цитомегаловирус), бактериальные (обусловлены Mycobacterium tuberculosis и бактерии рода Lactobacillus) и грибковые (чаще вызваемые грибами рода Candida).
Вирусный эзофагит. Эзофагит, вызванный вирусом простого герпеса, часто сопровождают высыпания в области носогубного треугольника. Для цитомегаловирусной инфекции, помимо поражения пищевода, характерно вовлечение других внутренних органов. Эндоскопически при поражениях вирусом простого герпеса на слизистой оболочке пищевода обнаруживают типичные везикулы, на месте которых затем формируются ограниченные язвы с приподнятыми над поверхностью краями (кратерообразные язвы). При поражении цитомегаловирусом на ранних стадиях обнаруживают эрозии, затем формируются линейные серповидные язвы. Диагноз подтверждают вирусологическим и иммуногистохимическим методами, а также методом гибридизации in situ. Препаратом выбора при инфекции, вызванной вирусом простого герпеса, считают ацикловир, при цитомегаловирусной инфекции - ганцикловир.
Бактериальный эзофагит. При бактериальном эзофагите эндоскопически обнаруживают гиперемию, отёк слизистой оболочки, налёты, псевдомембраны, эрозии и язвы. Для подтверждения диагноза необходимо, во-первых, обнаружить в гистологических препаратах, окрашенных по Граму, признаки бактериальной инвазии и, во-вторых, исключить наличие вирусного, грибкового или неопластического поражения пищевода. При бактериальном эзофагите используют антибактериальные средства, а также комплекс вяжущих, обволакивающих и антисекреторных лекарственных препаратов в сочетании с местными анестетиками.
Грибковый эзофагит. При грибковом эзофагите эндоскопически обнаруживают белые или желтоватые наложения на гиперемированной слизистой оболочке пищевода. При бактериологическом и гистологическом исследовании биоптатов определяют мицелиальные формы гриба. Больным, страдающим грибковым эзофагитом и иммунодефицитами, рекомендуют приём внутрь препаратов, в состав которых входят производные имидазола (бифоназол, оксиконазол). Пациентам с гранулоцитопенией в связи с высоким риском диссеминации грибковой инфекции назначают амфотерицин В внутривенно.
ЛЕКАРСТВЕННЫЕ ЭЗОФАГИТЫ
Наиболее часто лекарственный эзофагит вызывают антибиотики (доксициклин, тетрациклин и др.), НПВП, хинидин, калия хлорид и т.д. На долю этих препаратов приходится примерно 90% всех случаев лекарственного поражения пищевода.
Характерный клинический симптом - дисфагия, возникающая через несколько часов или дней после приёма внутрь лекарственного препарата. Эндоскопически для лекарственных поражений пищевода характерно наличие одной или нескольких отдельно расположенных язв на неизменённой слизистой оболочке. В краях язв нередко обнаруживают частицы лекарственного препарата.
В неосложнённых случаях лекарственные повреждения пищевода не требуют активного вмешательства и заживают в сроки от 3 дней до нескольких недель после прекращения приёма препарата. При наличии симптомов ГЭРБ назначают антисекреторные, вяжущие, обволакивающие ЛС, местные анестетики.
39.4. АХАЛАЗИЯ КАРДИИ
Ахалазия (греч. а- - отсутствие, chalasis - расслабление) кардии - заболевание пищевода, при котором рефлекторное расслабление нижнего пищеводного сфинктера при глотании отсутствует, а тонус и перистальтика грудного отдела пищевода нарушены.
Эпидемиология. Ахалазия кардии - достаточно редкое заболевание, распространённость которого составляет 0,001-0,002%. Большинство пациентов - люди в возрасте 30-50 лет. Наиболее часто (95% случаев) наблюдают идиопатическую ахалазию кардии. У 2-5% пациентов ахалазия кардии носит семейный характер (наследуется по аутосомно-рецессивному типу).
Этиология и патогенез. Этиология заболевания не ясна. Патогенез заключается в нарушении деятельности интрамурального нервного аппарата пищевода, возможно, вследствие дефицита релаксирующих медиаторов, в первую очередь - оксида азота.
Клиническая картина. Характерный симптом ахалазии кардии - дисфагия. В начале заболевания дисфагия возникает только при приёме твёрдой пищи, затем постепенно присоединяется дисфагия при употреблении жидкости. В некоторых случаях дисфагия носит ремиттирующий характер. Как следствие больным трeбуется значительно больше времени для приёма пищи. Чтобы ускорить опорожнение пищевода, пациенты нередко прибегают к определённым приёмам, например, выпивают залпом стакан воды.
Прогрессирующая дисфагия вызывает у большинства больных снижение массы тела. По мере нарастания дисфагии развивается регургитация, поэтому пациенты часто просыпаются ночью от кашля или удушья. Гипермоторная дискинезия пищевода, а также его переполнение приводят к развитию болей за грудиной давящего или сжимающего характера с иррадиацией в шею, нижнюю челюсть или спину.
Диагностика. При рентгенологическом исследовании, проводимом натощак, выявляют следующие признаки:
• большое количество пищеводного содержимого;
• нарушение эвакуации контрастного вещества в желудок;
• умеренное или значительное (веретенообразное или S-образное) расширение пищевода с сужением в дистальном отделе (симптом "мышиного хвоста", "кончика морковки" или "птичьего клюва");
• отсутствие газового пузыря желудка.
При эзофагоскопии обнаруживают расширение пищевода, застойный эзофагит, иногда с участками метаплазии эпителия (лейкоплакии). Для исключения малигнизации выполняют биопсию из подозрительных участков слизистой оболочки.
Манометрически при ахалазии кардии выявляют гипертонус нижнего пищеводного сфинктера, отсутствие его рефлекторного раскрытия, а также нарушение перистальтики грудного отдела пищевода.
Дифференциальную диагностику ахалазии кардии проводят с заболеваниями, сопровождающимися дисфагией, в первую очередь раком пищевода и кардиального отдела желудка. Большую помощь в этом оказывают рентгенологическое и эндоскопическое исследование с биопсией.
Лечение. Основной метод лечения ахалазии кардии - пневмокардиодилатация (расширение кардиального отверстия желудка с помощью раздуваемого резинового баллончика, вследствие чего возникает частичный разрыв мышц нижнего пищеводного сфинктера). Частота хороших результатов этого метода лечения составляет 86-100%. Эффект сохраняется на протяжении 2-8 лет и более; при возобновлении дисфагии проводят повторные курсы кардиодилатации.
Нитраты пролонгированного действия и блокаторы кальциевых каналов снижают давление в области нижнего пищеводного сфинктера и улучшают опорожнение пищевода, но не являются полноценной заменой кардиодилатации.
Больные ахалазией кардии должны состоять на диспансерном учёте у гастроэнтеролога. Им показано проведение рентгенологического и эндоскопического исследования пищевода не реже 1 раза в год.
Прогноз. Прогноз при отсутствии лечения серьёзный: заболевание прогрессирует и может привести к смерти от истощения. Прогноз ухудшает высокая вероятность рака пищевода (2-7% случаев) и аспирационных пневмоний.
39.5. ОПУХОЛИ ПИЩЕВОДА
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПИЩЕВОДА
Заболеваемость раком пищевода в последнее время значительно возросла, его доля составляет 2% всех злокачественных опухолей и 7% всех злокачественных опухолей ЖКТ.
Мужчины болеют в 3-5 раз чаще, чем женщины. Пик заболеваемости приходится на возраст 50-70 лет.
Классификация. Международная классификация рака пищевода соответствует принятым критериям TNM-классификации рака (tumor - первичная опухоль, nodulus - поражение регионарных лимфатических узлов, metastasis - отдалённые метастазы).
Злокачественные опухоли пищевода более чем в 95% случаев представлены плоскоклеточным раком или аденокарциномой. В редких случаях обнаруживают мелкоклеточный рак, меланомы, саркомы, злокачественные лимфомы и др.
Этиология и патогенез. Причины развития рака пищевода неизвестны. Факторами риска развития плоскоклеточного рака считают:
• ахалазию кардии;
• злоупотребление алкоголем;
• курение;
• семейный тилёз (наследственно-обусловленный гиперкератоз ладоней и подошв с высоким (95%) риском развития рака пищевода в возрасте старше 65 лет);
Риск развития аденнокарциномы повышен при наличии пищевода Бэрретта.
Клиническая картина. Длительное время заболевание протекает бессимптомно. На поздних стадиях развиваются характерные признаки.
• Прогрессирующая дисфагия.
• Регургитация желудочного содержимого.
• Боли за грудиной.
• Потеря массы тела.
• Охриплость голоса как следствие прорастания опухолью возвратного нерва.
• Синдром Горнера (птоз, миоз, энофтальм), возникающий при прорастании опухолью симпатического ствола.
• Икота и нарушение экскурсии диафрагмы в результате прорастания опухолью диафрагмального нерва.
• Мучительный кашель, стридорозное дыхание при прорастании опухолью трахеи и крупных бронхов.
• Пищеводно-трахеальный или пищеводно-бронхиальный свищи, вызывающие кашель при приёме пищи, а также аспирационную пневмонию.
• Кровотечения из пищевода (прожилки крови в рвотных массах, анемия, положительная реакция на скрытую кровь в кале); при разрушении опухолью стенки крупного сосуда - массивные кровотечения.
• Общие симптомы включают в себя слабость, повышенную утомляемость, снижение работоспособности, прогрессирующее похудание.
Диагностика. Важную роль в диагностике рака пищевода играет рентгенологическое исследование. При экзофитном росте опухоли с распадом и изъязвлением выявляют дефект наполнения с неровными, изъеденными контурами. Наиболее информативный метод диагностики рака пищевода - ФЭГДС.
Диагноз необходимо подтвердить гистологически. Наибольшая точность (90-100%) обеспечивается при множественной биопсии ткани опухоли.
Эндосонография позволяет выявить опухоли размером до 3 мм и оценить состояние тканей, окружающих пищевод. Для определения распространения опухолевого процесса используют КТ и МРТ.
Дифференциальная диагностика. Её проводят со следующими заболеваниями, характеризующимися симптомами дисфагии:
• пептическими и ожоговыми рубцовыми стриктурами пищевода;
• эзофагоспазмом;
• ахалазией кардии;
• доброкачественными опухолями и дивертикулами пищевода;
• лимфогранулематозом, лимфосаркомой (характеризуются увеличением шейных и медиастинальных лимфатических узлов);
• патологией средостения: опухолями средостения, аневризмой аорты, загрудинным зобом, экссудатом в полости перикарда.
Лечение рака пищевода на ранних стадиях включает эндоскопическую резекцию слизистой оболочки c опухолью, лазерную и фотодинамическую деструкцию поверхностной опухоли.
На более поздних стадиях при отсутствии признаков метастазирования показано радикальное оперативное вмешательство - экстирпация пищевода с лимфаденэктомией и созданием искусственного пищевода из большой кривизны желудка. При невозможности радикальной операции осуществляют паллиативные хирургические вмешательства, направленные на обеспечение питания больного: наложение обходных анастомозов, гастростомию.
Наиболее распространённый вид паллиативного хирургического вмешательства при раке средней и нижней трети пищевода в настоящее время - эндоскопическая дилатация стеноза или реканализация опухоли. Реканализация может быть лазерной, термической, химической или с использованием стентов.
Химиотерапия при раке пищевода малоэффективна. Обычно применяют комбинацию фторурацила и цисплатина.
Прогноз. Послеоперационная смертность в среднем составляет 6-10%. Средний показатель пятилетней выживаемости пациентов после проведения радикальной операции на I стадии составляет около 60%, на II стадии - 30-40%, на III стадии - 10-15%, на IV стадии - 1-4%.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПИЩЕВОДА
Доброкачественные опухоли пищевода выявляют примерно в 80 раз реже злокачественных. Из них большую часть (60-70%) составляют лейомиомы, которые чаще образуются в средней и особенно нижней третях пищевода и, как правило, протекают бессимптомно.
Доброкачественные опухоли подлежат хирургическому лечению во избежание злокачественного перерождения и возникновения осложнений (кровотечений, воспаления и т.д.).