Частная патологическая анатомия : руководство к практическим занятиям для стоматологических факультетов : учебное пособие / под общ. ред. О. В. Зайратьянца. - 2-е изд., перераб. и доп. - 2013. - 240 с. : ил.
|
|
|
|
Тема 3. Болезни сердечно-сосудистой системы. Атеросклероз. Артериальная гипертензия. Ишемические болезни сердца (ИБС). Цереброваскулярные болезни (ЦВБ). Кардиомиопатии
Оснащение занятия
Макропрепараты
1. Атеросклероз аорты с пристеночным тромбом - описать.
2. Гипертрофия сердца - демонстрация.
3. Артериолосклеротический нефросклероз (нефроцирроз) -
демонстрация.
4. Кровоизлияние в головной мозг (внутримозговая гематома) - демонстрация.
5. Трансмуральный инфаркт миокарда - описать.
6. Крупноочаговый (постинфарктный) кардиосклероз - демонстрация.
7. Хроническая аневризма сердца - описать.
8. Гангрена пальцев стопы - демонстрация.
9. Атеросклеротический нефросклероз - демонстрация.
Микропрепараты и электронограммы
1. Атеросклероз аорты (окраска гематоксилином и эозином) - демонстрация.
2. Атеросклероз артерий головного мозга (окраска гематоксилином и эозином. окраска суданом III) - рисовать.
3. Гипертрофия миокарда (окраска гематоксилином и эозином) - демонстрация.
4. Артериолосклеротический нефросклероз (окраска гематоксилином и эозином. окраска пикрофуксином по ван Гизону) -
демонстрация.
5. Кровоизлияние в головной мозг (внутримозговая гематома). Окраска гематоксилином и эозином - демонстрация.
6. Инфаркт миокарда (стадия некроза с началом организации). Окраска гематоксилином и эозином - описать.
7. Гиалиноз центральных артерий селезенки (окраска гематоксилином и эозином) - рисовать.
8. Электронограмма. Долипидная стадия атеросклероза - демонстрация.
9. Электронограмма. Спазм артериолы при гипертоническом кризе - демонстрация.
10. Электронограмма. Ишемия миокарда - демонстрация.
Краткое содержание темы
Атеросклероз - хроническое прогрессирующее заболевание, проявляющееся в очаговом утолщении интимы аорты и артерий эластического и мышечно-эластического типов за счет отложения липидов (липопротеинов) и реактивного разрастания соединительной ткани. В результате формируется бляшка, приводящая к сужению просвета артерий либо к тромбообразованию, в результате чего возникает абсолютная или относительная недостаточность кровоснабжения органа.
Теории патогенеза атеросклероза: инфильтрационная, нервнометаболическая, иммунологическая, рецепторная и др.
Дисфункция эндотелия является главным фактором, способствующим усилению проникновения липидов низкой плотности в интиму артерий и аорты. В результате накопления продуктов липидного обмена в макрофагах и гладкомышечных клетках интимы они превращаются в пенистые клетки (или ксантомные клетки).
В последние годы получило распространение новое понятие: «нестабильная или легкоранимая атеросклеротическая бляшка», в которой выражен воспалительный инфильтрат, много сосудов. Нередко развивается кровоизлияние в некротизированное ядро бляшки. Нестабильная атеросклеротическая бляшка осложняется
разрывом или надрывом фиброзной покрышки с последующим тромбозом в области ее изъязвления, что приводит к обтурации просвета, тромбоэмболии или эмболии атероматозными массами просвета артерии.
Дестабилизация атеросклеротической бляшки способна привести к острой ишемии органов. При таком поражении коронарных артерий сердца развивается острый коронарный синдром (нестабильная стенокардия и инфаркт миокарда), артерий головного мозга - инфаркт головного мозга.
В развитии атеросклероза макроскопически выделяют четыре стадии: жировых пятен и полосок, фиброзных бляшек, осложненных поражений и атерокальциноза.
На основании микроскопических изменений выделяют шесть патогенетических стадий атеросклероза - долипидную, липоидоза, липосклероза, атероматоза, изъязвления и атерокальциноза.
В зависимости от преимущественной локализации атеросклеротических поражений выделяют шесть клинико-морфологических форм заболевания: атеросклероз аорты, венечных (коронарных) артерий сердца, артерий головного мозга, артерий нижних конечностей, мезентериальных и почечных артерий.
Атеросклероз аорты - изменения преобладают в брюшном отделе аорты, часто возникают тромбоэмболия и эмболия атероматозными массами с развитием инфарктов (почек) и гангрены (кишечника, нижних конечностей). Нередко развивается аневризма аорты, которая может быть цилиндрической, мешковидной или расслаивающей. Возможен разрыв атеросклеротической аневризмы аорты с массивным кровотечением (чаще с образованием забрюшинной гематомы).
Атеросклероз венечных (коронарных) артерий сердца лежит в основе ишемической болезни сердца (ИБС, которая объединяет разные варианты стенокардии, инфаркт миокарда, крупноочаговый (постинфарктный) и мелкоочаговый диффузный кардиосклероз, хроническую аневризму сердца).
Атеросклероз артерий головного мозга является основой цереброваскулярных заболеваний. Это групповое понятие, которое включает в себя острые преходящие эпизоды ишемии головного мозга, ишемический и геморрагический инфаркты головного мозга, реже - кровоизлияния (инсульты); хроническую ишемию головного мозга с атрофией его коры, развитием атеросклеротического слабоумия (деменции) или синдрома Паркинсона.
Атеросклероз почечных артерий приводит к развитию либо клиновидных участков атрофии паренхимы с коллапсом и склерозом
стромы, либо инфарктов почек с последующим формированием втянутых рубцов. Поверхность атеросклеротически сморщенной почки крупнобугристая (атеросклеротический нефросклероз). В результате хронической ишемии почечной ткани при стенозирующем атеросклерозе почечных артерий развивается симптоматическая (реноваскулярная) артериальная гипертензия.
Атеросклероз мезентериальных артерий (ишемическая болезнь кишечника) может обусловить развитие ишемического колита, гангрены кишки.
Атеросклероз артерий конечностей. Чаще поражаются бедренные артерии; при присоединении тромбоза или тромбоэмболии развивается сухая, реже влажная гангрена конечности; стенозирующий атеросклероз при недостаточности коллатерального кровообращения приводит к атрофии мышц и характерному синдрому - перемежающейся хромоте (боли, возникающие в нижних конечностях при ходьбе).
В орофациальной области атеросклероз может проявляться, в частности, в связи с хронической ишемизацией слизистой оболочки рта и тканей пародонта, что способствует развитию гингивита, пародонтита, пародонтоза с выпадением зубов на фоне резорбции костной ткани альвеолярного отростка челюстей (сосудистая теория патогенеза пародонтоза А.И. Евдокимова), трофическим язвам слизистой оболочки полости рта.
Под артериальной гипертензией понимают уровень систолического артериального давления, равный 140 мм рт. ст. или более, и (или) уровень диастолического артериального давления, равный 90 мм рт. ст. или более, у людей, которые не получают антигипертензивных препаратов. Диагноз артериальной гипертензии должен основываться на результатах его многократного повторного измерения.
Классификации артериальных гипертензий: по механизму развития - первичная (гипертоническая болезнь) и вторичная (симптоматическая) гипертензия - почечную (реноваскулярную и ренопаренхиматозную), эндокринная (при синдроме Иценко-Кушинга, феохромоцитоме, гипертиреозе, гиперпаратиреозе), нейрогенная (органические повреждения структур головного мозга, регулирующих артериальное давление), рефлексогенная (повреждение барорецепторных зон), гемодинамическая (эритремия, коарктация аорты, недостаточность аортального клапана).
По изменению общего сосудистого сопротивления выделяют гипер-, нормо- и гипорениновую гипертензию; по изменению ударного объема сердца - гипер-, нормо- и гипокинетическую;
по виду увеличения артериального давления - систолическую, диастолическую и систоло-диастолическую, по течению - быстропрогрессирующую (злокачественную), доброкачественную, медленно прогрессирующую, непрогрессирующую. Используют также классификации по уровню повышения давления, наличию или отсутствию функциональных осложнений (хроническая почечная недостаточность, сердечная недостаточность, ухудшение зрения, инсульт), гипертонических кризов и т.д.
Гипертоническая болезнь (эссенциальная гипертензия) - хроническое заболевание, основным проявлением которого служит повышение артериального давления. Факторы риска: наследственность, психоэмоциональное перенапряжение и избыточное потребление поваренной соли, а также курение, злоупотребление алкоголем, повышенная масса тела, сахарный диабет, гиподинамия и др. Все факторы риска артериальной гипертензии приводят к увеличению артериального давления вследствие спазма артериол и мелких артерий, повышения периферического сосудистого сопротивления, обусловленного активацией, прежде всего, ренинангиотензиновой системы, а также повышением минутного объема сердца (гиперволемией).
По преимущественной локализации поражений органов (органов-мишеней) выделяют сердечную, мозговую и почечную клинико-морфологические формы, а по течению - доброкачественный и злокачественный варианты заболевания. На основании морфофункциональных изменений выделяют три стадии гипертонической болезни (А.Л.Мясников) - доклиническую (транзиторную, функциональную); распространенных сосудистых изменений; вторичных органных изменений.
В миокарде нарастает комбинированная гипертрофия обоих желудочков (концентрическая гипертрофия миокарда). Гиперфункция гипертрофированных кардиомиоцитов на фоне нарастания гипоксии приводит к их жировой дистрофии и гибели (некроз, апоптоз), прогрессированию диффузного кардиосклероза. Сократительная способность миокарда снижается, полости сердца расширяются за счет давления крови (эксцентрическая гипертрофия миокарда) и прогрессирует хроническая сердечная недостаточность.
Злокачественная гипертензия характеризуется нефросклерозом Фара (фибриноидный некроз артериол почки, капиллярных петель клубочков, отек, геморрагии с развитием быстропрогрессирующей почечной недостаточности), а также поражением сетчатки глаза с кровоизлияниями и двусторонним отеком диска зрительного нерва.
Гипертонический криз - состояние с внезапным повышением артериального давления. В полости рта при гипертоническом кризе возникает пузырно-сосудистый синдром, проявляющийся образованием геморрагических пузырей на слизистой оболочке мягкого неба, языка, реже на деснах и слизистой оболочке щек. Это связано с повышением проницаемости артериол и нарушением структуры базальной мембраны слизистой оболочки в условиях гипоксии. Чаще изменения локализуются в области хронической травматизации слизистой оболочки полости рта разрушенными зубами и грубой пищей.
Ишемическая болезнь сердца (ИБС) - это группа заболеваний, приводящих к острой или хронической дисфункции сердца, возникающая вследствие относительного или абсолютного уменьшения снабжения миокарда артериальной кровью. Патогенетической основой ИБС является сужение или обструкция коронарных артерий сердца атеросклеротическими бляшками - это называют коронарной болезнью сердца.
Выделяют острые ИБС (стенокардия, внезапная коронарная смерть, инфаркт миокарда) и хронические ИБС (постинфарктный кардиосклероз, мелкоочаговый атеросклеротический кардиосклероз, хроническая аневризма сердца). К группе хронических ИБС в настоящее время добавлена ишемическая кардиомиопатия.
Причинами ИБС могут быть тромбоз, длительный спазм, эмболия и функциональное перенапряжение миокарда вследствие стенозирующего атеросклероза венечных артерий и недостаточном коллатеральном кровообращении.
В последние годы в силу потребностей скоропомощной практики получил распространение новый групповой термин - острый коронарный синдром. Он включает в себя клинические формы ИБС, отражающие острую ишемию миокарда, обусловленную тромбозом или быстро развившейся атеросклеротической окклюзией коронарной артерии. Это нестабильная стенокардия и инфаркт миокарда (часто без зубца Q на ЭКГ).
Стенокардия - клиническое групповое понятие (синдром), обозначающее кратковременные (от 15 сек до 15 мин, реже - более длительные) приступы ангинозной (давящей, сжимающей), реже колющей боли за грудиной или в предсердечной области грудной клетки, вызванной транзиторной ишемией миокарда.
Безболевая ишемия миокарда (бессимптомная ишемия) диагностируется у больного при выявлении на ЭКГ (суточное мониторирование, пробы с физической нагрузкой) эпизодов ишемии миокарда при отсутствии приступов стенокардии.
Внезапная коронарная смерть - летальные случаи внезапного прекращения сердечной деятельности у больного с ИБС при возникновении фибрилляции желудочков и/или асистолии сердца в течение 6 ч после появления первых симптомов заболевания.
Инфаркт миокарда - это сосудистый (ишемический) некроз сердечной мышцы. Клинически в классическом течении инфаркта миокарда выделяют пять периодов - продромальный (ранее называвшийся «предынфарктное состояние»), острейший, острый, подострый и постинфарктный. Для клинической диагностики инфаркта миокарда используют выявление в сыворотки крови повышенного уровня специфических (тропонины, креатинфосфокиназа - КФК) и неспецифических для кардиомиоцитов ферментов (аспартатаминотрансфераза - АСТ, лактатдегидрогеназа - ЛДГ), которые попадают в кровь при некрозе мышечных волокон. К десятым суткам уровень всех ферментов нормализуется.
Морфологически выделяют три стадии - ишемическую (ранее называвшуюся «острой очаговой ишемической дистрофией миокарда»), некротическую и организации. На ранних стадиях (ишемическая стадия) зона повреждения характеризуется дряблостью, бледностью и влажность. Область ишемии можно выявить на вскрытии с помощью солей тетразолия или теллурита калия (бледно-синяя). Микроскопически ранние ишемические повреждения миокарда диагностировать трудно. При окраске гематоксилином и эозином выявляются контрактуры, внутриклеточный миоцитолиз и глыбчатый распад миофибрилл на фоне выраженного отека и нарушений микроциркуляции. Для морфологической диагностики острых ишемических повреждений миокарда (от 2030 минут) используют поляризационную микроскопию (свечение контрактур) и гистологические окраски по Ли и Селье (очаги ишемии окрашены в красный цвет).
Некротическая стадия макроскопически представлена участком неправильной формы светло-коричневого цвета, слегка выступающего, окруженного геморрагическим венчиком. По мере исчезновения отека зона инфаркта западает, поверхность становится суховатой, желто-серого цвета. Микроскопически определяются безъядерные кардиомиоциты, строма с интенсивной лейкоцитарной инфильтрацией.
На стадии организации через 2-3 недели появляется молодая, богатая сосудами грануляционная ткань красного цвета, созревающая к 4-5 неделям, что приводит к образованию плотного рубца.
Причинами смерти от инфаркта миокарда чаще всего служат острая левожелудочковая недостаточность сердца с развитием альвеолярного отека легких, кардиогенный (аритмический и миогенный) шок, фибрилляция желудочков, асистолия, реже - миомаляция (иногда с развитием острой аневризмы сердца) и разрыв сердца в зоне инфаркта с гемотампонадой полости перикарда, а также тромбоэмболические осложнения.
Крупноочаговый (постинфарктный) кардиосклероз диагностируют у лиц, перенесших инфаркт миокарда. Макроскопически в сердце определяется разной величины белесоватый, плотный, западающий, блестящий соединительнотканный рубец неправильной формы с четкими границами. Сохранный миокард всегда подвергается компенсаторной гипертрофии, особенно в перирубцовой области. При микроскопическом исследовании препаратов, окрашенных пикрофуксином по Ван Гизону соединительная ткань красного цвета, а сохраненная мышечная ткань желтого цвета.
Диффузный мелкоочаговый (атеросклеротический) кардиосклероз чаще всего является следствием хронической относительной коронарной недостаточности. Макроскопически в миокарде наблюдаются множественные мелкие диффузные белесоватые рубчики. Микроскопически выявляют интерстициальный фиброз миокарда и диффузную атрофию кардиомиоцитов.
Хроническая аневризма сердца образуется вследствие постепенного выбухания постинфарктной рубцовой ткани (участка постинфарктного кардиосклероза) под давлением крови. Стенка аневризмы представлена истонченной рубцовой соединительной тканью, причем на ее внутренней поверхности часто образуются тромботические массы.
У больных хроническими формами ИБС на фоне декомпенсации сердечной деятельности часто развивается хроническая сердечно-сосудистая недостаточность. Изменения в полости рта при инфаркте миокарда неспецифичны, напоминают таковые при гипертензии и атеросклерозе, которые в сущности и являются патогенетической основой инфаркта миокарда.
Однако врач-стоматолог должен помнить, что у больных ИБС, в том числе инфарктом миокарда, наблюдается иррадиация болей в нижнюю челюсть, в левую ее половину, которые купируются (но не при инфаркте миокарда) приемом нитроглицерина.
В случаях необходимости проведения хирургических операций в орофациальной области при инфаркте миокарда их следует отложить не менее чем на 6-8 недель от начала болезни, а в острых случаях (например, удаление зуба) - проводить под прикрытием лекарственной терапии в стационаре.
Абсолютно исключается применение адреналина, обычно используемого в сочетании с анестетиками для локализации их действия, так как адреналин способствует спазму сосудов, что может привести к обострению основного заболевания и смертельному исходу прямо в кресле стоматолога.
Цереброваскулярные заболевания характеризуются острым или хроническим нарушением мозгового кровообращения, причиной которого является атеросклероз интраили экстрацеребральных артерий, а частыми фоновыми заболеваниями, как и для ИБС, - артериальная гипертензия или сахарный диабет.
Классификация цереброваскулярных болезней.
1) связанные с ишемическими повреждениями - ишемическая (атеросклеротическая, сосудистая, дисциркуляторная) энцефалопатия, ишемический и геморрагический инфаркты головного мозга;
2) внутричерепные (нетравматические) кровоизлияния - внутримозговые, подоболочечные;
3) гипертензионные (гипертоническая энцефалопатия, инфаркты и кровоизлияния в головной мозг и его оболочки).
В клинике для обозначения инфаркта или кровоизлияния в головной мозг с соответствующей неврологической симптоматикой, используют термины «инсульт». Геморрагический инсульт - кровоизлияние в ткань головного мозга и/или его оболочки - гематома или геморрагическое пропитывание. Ишемический инсульт - ишемический инфаркт или ишемический инфаркт с вторичным геморрагическим пропитыванием.
Ишемическая (дисциркуляторная) энцефалопатия связана с хронической ишемией, обусловленной стенозирующим атеросклерозом церебральных артерий. Клинически ишемическая энцефалопатия нередко проявляется атеросклеротической (сосудистой) деменцией, вторичным синдромом Паркинсонизма.
Частым исходом ишемического инфаркта головного мозга является киста с неокрашенными стенками, заполненная ликвором (псевдокиста), реже - глиальный рубец. Исходом гематомы или геморрагической инфильтрации ткани головного мозга является киста (псевдокиста) с бурыми (за счет гемосидерина) стенками, также содержащая ликвор («бурая киста»).
Кардиомиопатии - гетерогенная группа заболеваний сердечной мышцы, обычно сопровождающиеся гипертрофий миокарда или дилатацией камер сердца и развивающихся, как правило, вследствие генетических причин. Выделяют первичные и вторичные
кардиомиопатии. Сохраняет свое значение классификация кардиомиопатий с делением их на гипертрофическую, дилатационную, рестриктивную, аритмогенную правожелудочковую и неклассифицируемую (ишемическая и т.д.).
Макроскопическая картина при хронической алкогольной интоксикации соответствует проявлениям дилатационной кардиомиопатии.
Описания макропрепаратов, микропрепаратов и электронограмм
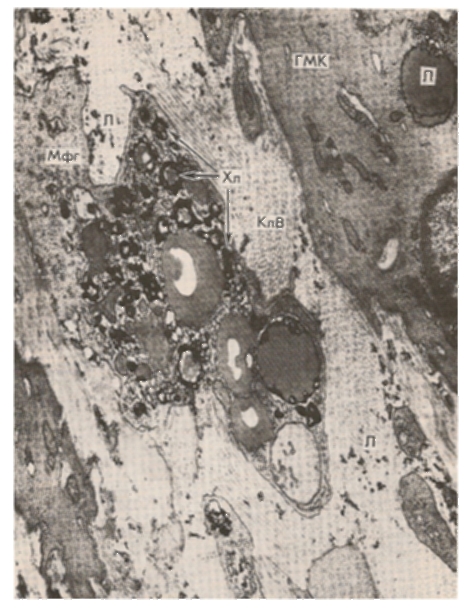
Рис. 3-1. Электронограмма. Атеросклероз, стадия липоидоза (эксперимент). Свободнолежащие липоротеины в интиме (Л), ксантомные клетки: макрофаг (Мфг) и гладкомышечная клетка (ГМК), нагруженные холестерином (Хл). КлВ - коллагеновые волокна (из атласа «Патологическая анатомия», В.В.Серов, Н.Е. Ярыгин, В.С.Пауков, 1986).
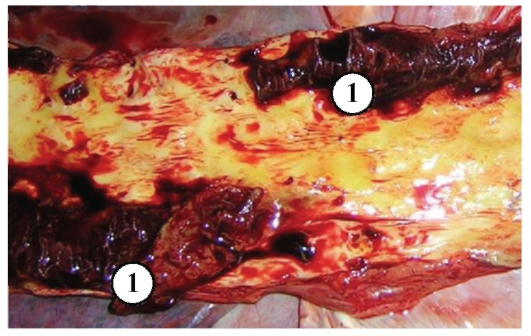
Рис. 3-2.
Макропрепарат «Атеросклероз аорты с пристеночным тромбом». Интима аорты с выраженными изменениями - с липидными (желтого цвета) пятнами, фиброзными (атеросклеротическими) бляшками, возвышающимися над поверхностью интимы - плотной консистенции, желтовато-белого цвета, видны осложненные поражения - множественные изъязвления атеросклеротических фиброзных бляшек, пристеночные тромбы с характерной гофрированной поверхностью (1), кальциноз (петрификация) (препарат И.Н. Шестаковой).
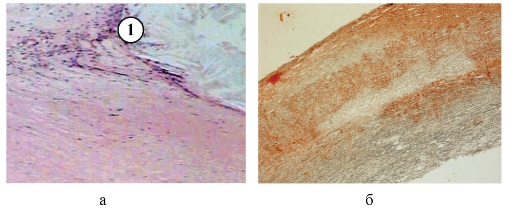
Рис. 3-3, а, б. Микропрепараты «Атеросклероз аорты». Атеросклеротическая бляшка с крупным липидным ядром с кристаллами холестерина (1), сверху прикрытым фиброзной покрышкой, лимфо-макрофагльной инфильтрацией разрастаний соединительной ткани (а), б - внутриклеточные (в гладкомышечных клетках и макрофагах) и внеклеточное накопление липидов в утолщенной интиме аорты (липиды окрашены в желтооранжевый цвет), б - окраска суданом III, x 100.
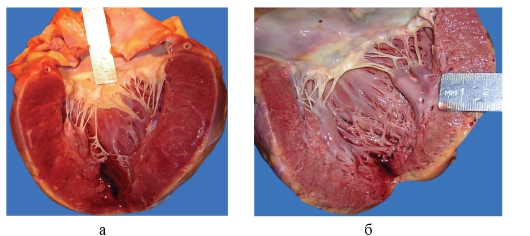
Рис. 3-4, а, б. Макропрепараты «Гипертрофия сердца». Сердце увеличено в размерах и массе (а - масса сердца 900 г.), толщина стенки левого желудочка превышает 1,2-1,3 см, увеличены размеры сосочковых и трабекулярных мышц левого желудочка. Полость левого желудочка либо не расширена, миокард плотноватой консистенции, красновато-коричневого цвета - концентрическая гипертрофия, стадия компенсации (а), либо его полость расширена (дилатирована), миокард дряблой консистенции, глинистого вида, с признаками жировой дистрофии («тигровое сердце») - б (а - препарат И.Н. Шестаковой, б - препарат Н.О. Крюкова).
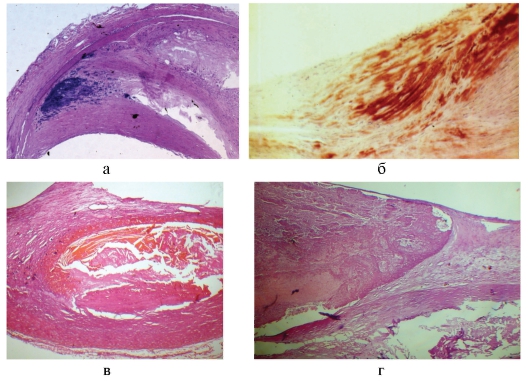
Рис. 3-5, а - г. Микропрепараты «Атеросклероз коронарных артерий сердца». а, в - нестабильная атеросклеротическая бляшка (крупные липидные ядра с некрозом, истончение и разрывы фиброзной покрышки), б - липиды в покрышке бляшки, г - головка тромба в области разрыва покрышки бляшки, x 60, б - окраска суданом III, x 140 (б - препарат Л.В. Кактурского, в, г - препараты Н.О. Крюкова).
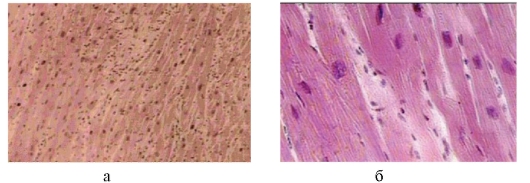
Рис. 3-6, а, б. Микропрепараты «Неизмененный миокард» (а) и «Гипертрофия миокарда» (б). В стенке левого желудочка кардиомиоциты и их ядра увеличены в размерах, многие ядра гиперхромные, в цитоплазме части кардиомиоцитов - липофусцин, склероз стромы. x 200.
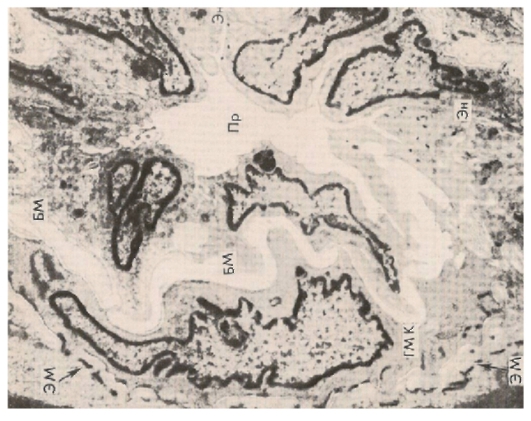
Рис. 3-7. Электронограмма «Спазм артериолы при гипертоническом кризе». Просвет сосуда (Пс) сужен, эндотелиальные клетки (Эн) прижаты друг к другу, не выявляются межэндотелиальные пространства. Базальная мембрана (БМ) гофрирована и расщеплена. Внутренняя эластическая мембрана (ЭМ) фрагментирована. ГМК- гладкомышечная клетка (из атласа «Патологическая анатомия», В.В. Серов, Н.Е. Ярыгин, В.С. Пауков, 1986).
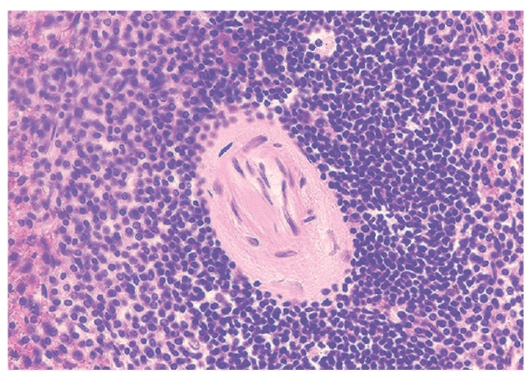
Рис. 3-8. Микропрепарат «Гиалиноз центральных артерий селезенки». Отложения гиалиновых - бесклеточных гомогенных эозинофильных масс в стенках артериол с сужением их просвета. х200.
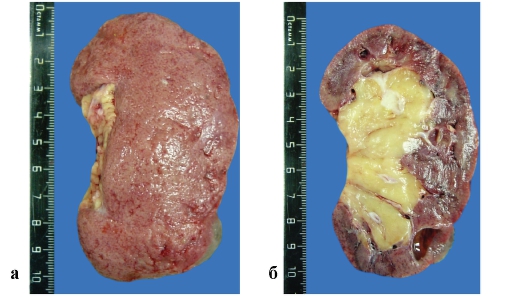
Рис. 3-9, а, б. Макропрепараты «Артериолосклеротический нефросклероз» Почки уменьшены в размерах, уплотнены, с мелкозернистой поверхностью, мелкими кистами с прозрачным содержимым, на разрезе корковое (особенно) и мозговое вещество истончены, увеличен объем жировой клетчатки ворот почек
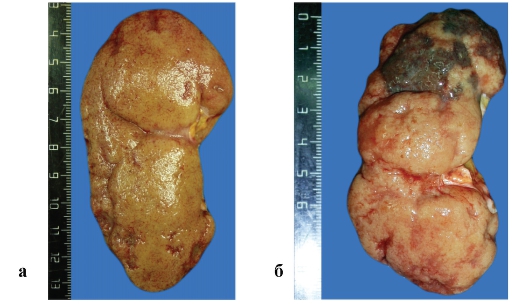
Рис. 3-10, а, б. Макропрепараты «Атеросклеротический нефросклероз» Почки уменьшены в размерах, уплотнены, с множеством грубых, звездчатой формы рубцовых втяжений (постинфарктные рубцы). На разрезе - корковое (особенно) и мозговое вещество неравномерно истончены, увеличен объем жировой клетчатки ворот почек.
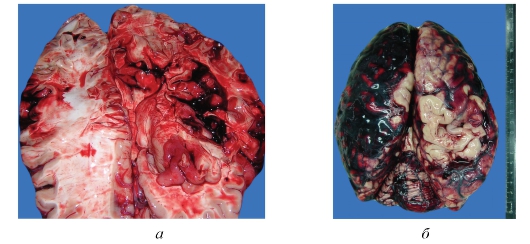
Рис. 3-11, а, б. Макропрепараты «Кровоизлияние в головной мозг (нетравматическая внутримозговая гематома)». а, - внутримозговая гематома (ткань мозга в очаге поражения разрушена, на ее месте - крупные сгустки крови темно-красного цвета) с прорывом крови в субарахноидальное пространство, окружающая ткань мозга отечна; б - субарахноидальная гематома (жидкая кровь и сгустки крови различного объема в субарахноидальном пространстве).
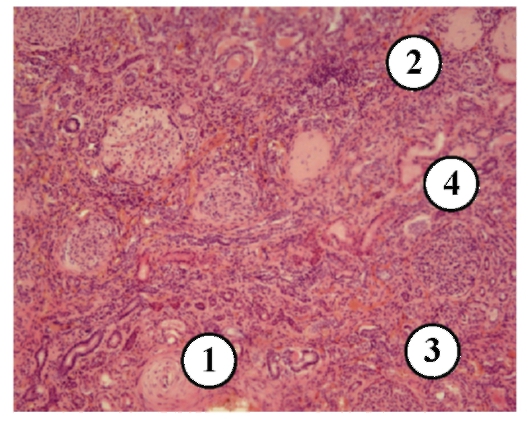
Рис. 3-12. Микропрепараты «Артериолосклеротический нефросклероз». 1 - гиалиноз и склероз артериол, 2 - гиалиноз клубочков (сохранившиеся компенсаторно увеличены), 3 - склероз стромы, 4 -белковая дистрофия и атрофия эпителия извитых канальцев, x 100.
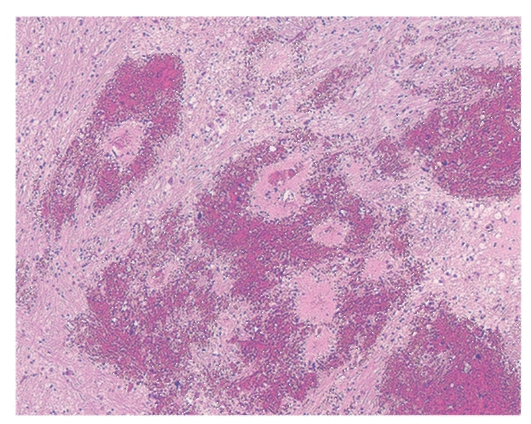
Рис. 3-13. Микропрепарат «Кровоизлияние в головной мозг». Элементы крови с частично лизированными эритроцитами на месте разрушенной нервной ткани, в окружающей сохранившейся ткани - периваскулярные диапедезные кровоизлияния, группы сидерофагов и сидеробластов, периваскулярный и перицеллюлярный отек, перифокальная пролиферация глии. Склероз и гиалиноз артериол и мелких артерий, в отдельных сосудах тромбы, x 100.

Рис 3-14. Электронограмма «Ишемия миокарда» (3 часа ишемии). Вакуолизация и набухание митохондрий (М) с просветлением их матрикса и деструкцией крист. Расширение канальцев саркоплазматического ретикулума (СР). Мф - миофибриллы (из атласа «Патологическая анатомия», В.В. Серов, Н.Е. Ярыгин, В.С. Пауков, 1986).
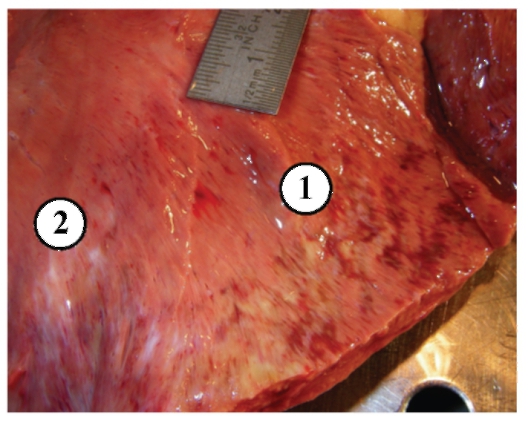
Рис. 3-15. Макропрепарат «Трансмуральный инфаркт миокарда» (повторный инфаркт, рядом с крупноочаговым рубцом после перенесенного ранее инфаркта миокарда). (вначале описать внешний вид сердца, его размеры, толщину стенок, другие особенности). Крупный (трансмуральный) очаг некроза неправильной геометрической формы, пестрого вида, желтовато-серого цвета с красными очажками, дряблой консистенции, западает на разрезе, окружен геморрагическим венчиком красного цвета. В зависимости от давности инфаркта очаг некроза может быть вначале бледно-красного, серовато-желтого, затем желтого и зеленовато-желтого цвета (1 - очаг некроза миокарда - инфаркт миокарда, 2 - постинфарктный рубец) (препарат Н.О. Крюкова).
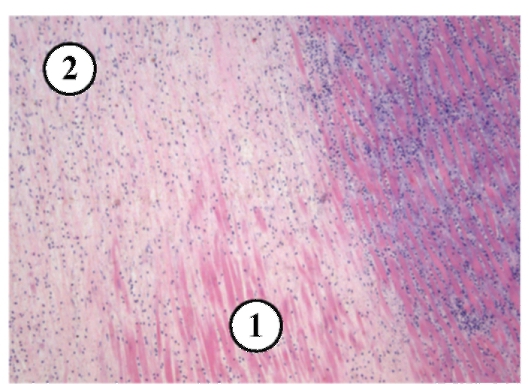
Рис. 3-16. Микропрепарат «Инфаркт миокарда (стадия некроза с организацией)». В зоне некроза (1) кардиомиоциты фрагментированы, лизированы, не содержат ядер, вокруг - зона полнокровных сосудов с кровоизлияниями, лейкоцитарномакрофагальной инфильтрацией (зона демаркационного воспаления), из этой зоны в очаг некроза местами врастает молодая соединительная (грануляционная) ткань (2). Вне зоны инфаркта кардиомиоциты гипертрофированы, их ядра крупные, гиперхромные,
строма миокарда склерозирована, x 100.
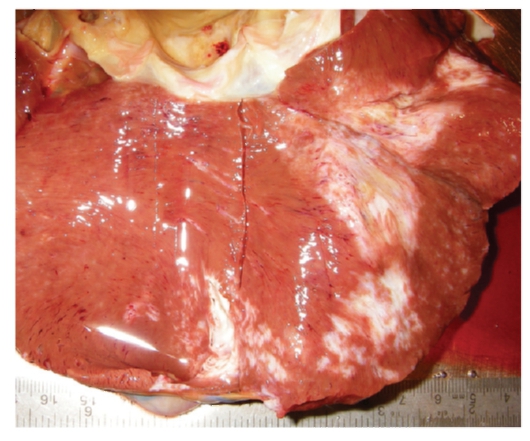
Рис. 3-17. Макропрепарат «Крупноочаговый (постинфарктный) кардиосклероз». Сердце увеличено в размерах, увеличена толщина стенок его левого желудочка (более 1,2-1,3 см), объем сосочковых и трабекулярных мышц расширены полости сердца, миокард дряблой консистенции и глинистого вида на разрезе (эксцентрическая гипертрофия). В стенке миокарда левого желудочка крупный трансмуральный рубец неправильной геометрической формы, белого цвета, плотной консистенции (препарат Н. О.Крюкова)
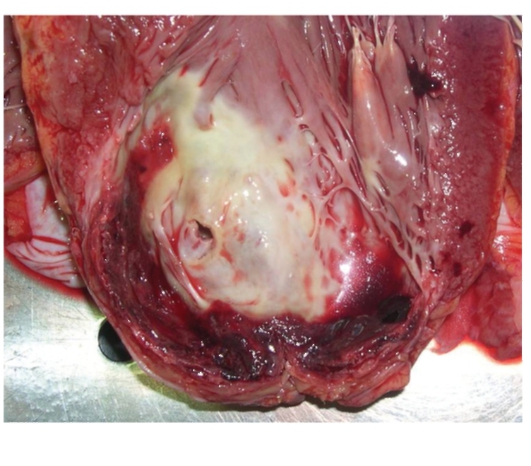
Рис. 3-18. Макропрепарат «Хроническая аневризма сердца». Сердце увеличено в размерах и массе в основном за счет его левого желудочка. Мешковидное расширение одной из стенок или верхушки левого желудочка (аневризма), ее стенка представлена плотной соединительной (рубцовой) тканью (постинфарктный трансмуральный рубец), истончена, эндокард и эпикард серовато-белого цвета. Миокард левого желудочка за пределами аневризмы утолщен (гипертрофирован). В полости хронической аневризмы нередко формируются пристеночные тромбы.
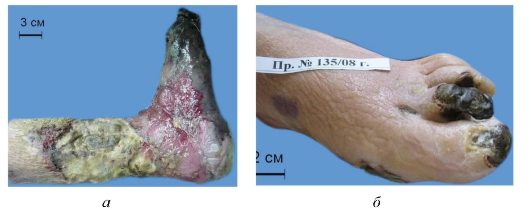
Рис. 3-19, а, б. Макропрепараты «Гангрена стопы». а - формирование сухой гангрены стопы и голени, выражены воспалительные изменения, демаркационное воспаление, б - сухая гангрена пальцев стопы: они уменьшены в объеме, приобрели черные цвет, суховатую консистенцию (мумификация), выражена зона демаркационного воспаления (полоска красного цвета).
Тестовые задания и ситуационная задача к теме 3
Тестовые задания
Выберите один правильный ответ

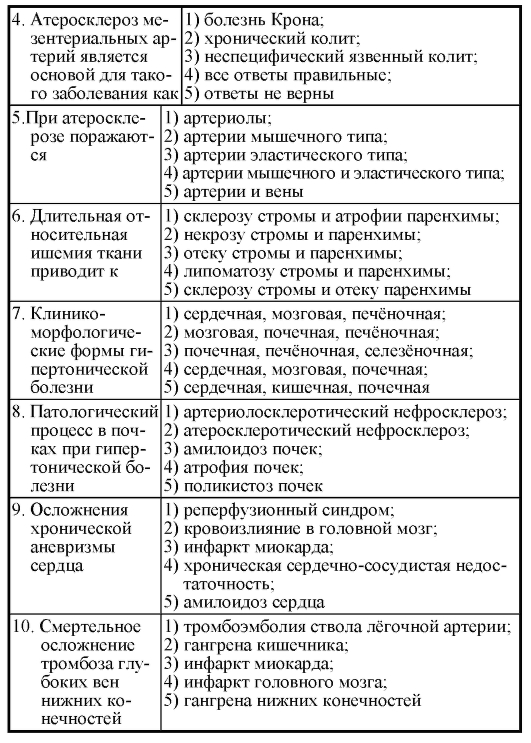



Ответы на тестовые задания

Ответы на вопросы к ситуационной задаче