Клиническая фармакология. Общие вопросы клинической фармакологии. Практикум: учебное пособие. Сычев Д.А., Долженкова Л.С., Прозорова В.К. и др. / Под ред. В.Г. Кукеса. 2013. - 224 с.: ил.
|
|
|
|
МОДУЛЬ 1 ВВЕДЕНИЕ В КЛИНИЧЕСКУЮ ФАРМАКОЛОГИЮ
После освоения темы студент должен знать
1. Дефиниции: лекарственное средство, лекарственный препарат.
2. Правовые основы обращения лекарственных средств в России: Федеральный закон «Об обращении лекарственных средств».
3. Дефиниции: клиническая фармакология и фармакотерапия.
4. Разделы клинической фармакологии.
5. Виды фармакотерапии.
6. Различия между международным непатентованным названием и торговым названием лекарственного препарата.
7. Различия между оригинальными и генерическими лекарственными препаратами.
8. Основные источники информации для врача о лекарственных средствах, включая представления о типовой клинико-фармакологической статье и инструкции по медицинскому применению.
9. Документы, регламентирующие применение лекарственных средств в клинической практике.
10. Общий алгоритм применения лекарственных средств в клинической практике.
Литература, необходимая для освоения темы
Основная
Кукес ВХ. Клиническая фармакология. - М.: ГЭОТАР-Медиа,
2008. - 304 с.
Дополнительная
Бегг Э. Клиническая фармакология. - М.: Бином, 2004. - 104 с. Клиническая фармакология / под общ. ред. А.Г. Гилмана. - М.:
Практика, 2006. - 1850 с.
Катцунг Б. Базисная и клиническая фармакология. - М.: Бином, 2009.
Лекция, которую необходимо прослушать для освоения темы
Кукес В.Х. «Введение в клиническую фармакологию». http://lech.mma.ru/article/id44878
Что такое лекарственное средство?
Для того чтобы избежать путаницы, в научном мире принято разделять понятия «лекарственное средство» и «лекарственный препарат». Лекарственные средства (ЛС) - это вещества, применяемые для профилактики, диагностики, лечения болезней, предотвращения беременности, полученные из крови, а также из органов, тканей человека или животного, растений, минералов методами синтеза или с применением биологических технологий. Под термином лекарственные препараты (ЛП) подразумеваются дозированные ЛС, готовые к применению. Например, ибупрофен (нестероидное противовоспалительное средство) - это ЛС. Свечи с ибупрофеном, мазь с ибупрофеном, таблетки ибупрофена, покрытые оболочкой, - это ЛП.
Какова правовая основа обращения лекарственных средств в Российской Федерации?
В Российской Федерации (РФ) правовая основа обращения ЛС регламентируется Федеральным законом «Об обращении лекарственных средств». Закон о ЛС разрешает врачу применять только ЛП, зарегистрированные Министерством здравоохранения и социального развития РФ, за исключением случаев, когда проводятся разрешенные министерством клинические исследования. Однако в редких случаях допускается применение незарегистрированных ЛС по жизненным показаниям (приказ Министерства здравоохранения и социального развития ? 494). Решение принимается федеральной специализированной медицинской организацией; проводится информирование пациента (или законных представителей) о ЛС, ожидаемой эффективности и безопасности от его применения.
Полезная интернет-ссылка
С Федеральным законом «Об обращении лекарственных средств» вы можете ознакомиться по ссылке: http://acto-russia.org
Что такое клиническая фармакология и фармакотерапия?
В практической деятельности врача понятия клинической фармакологии и фармакотерапии трудно различимы: фармакотерапия дает врачу представление о стратегии применения ЛС при том или ином заболевании, а клиническая фармакология определяет тактику и технологию применения ЛП у конкретного больного. Клиническая фармакология - совокупность методов (технологий), применение которых в клинической практике позволяет врачу максимально обеспечить у конкретного больного эффективность и безопасность ЛП. Фармакотерапия - принципы применения ЛС при том или ином заболевании.
Какие разделы выделяют в клинической фармакологии?
В клинической фармакологии выделяют несколько крупных разделов, каждый из которых с помощью своих специфических методов позволяет врачу обеспечить максимальную эффективность и безопасность ЛП:
• клиническая фармакокинетика;
• клиническая фармакодинамика;
• клиническая фармакогенетика;
• клиническая фармакоэпидемиология;
• клиническая фармакоэкономика.
Выполните задание для самостоятельной работы
Задание 1.1. Завершите схему структуры клинической фармакологии как дисциплины: впишите в пустые прямоугольники разделы клинической фармакологии в соответствии с предметом их изучения (рис. 1.1).
Клиническая фармакология также изучает неблагоприятные побочные реакции, взаимодействия ЛС друг с другом и с пищей, алкоголем, компонентами табачного дыма и т.д., особенности применения ЛС у беременных, лактирующих женщин, детей и у лиц пожилого и старческого возраста.
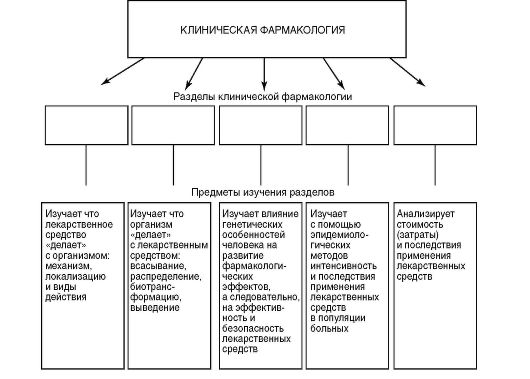 Рис. 1.1. Разделы клинической фармакологии
Рис. 1.1. Разделы клинической фармакологии
Какие бывают виды фармакотерапии?
Различают следующие виды фармакотерапии:
• этиотропную;
• патогенетическую;
• симптоматическую;
• заместительную.
Выполните задание для самостоятельной работы
Задание 1.2. Приведите по два примера каждого вида фармакотерапии. Используйте примеры из своей будущей специальности (табл. 1.1).
Таблица 1.1. Виды фармакотерапии
Вид фармакотерапии | Примеры |
Этиотропная | Пример 1 |
Пример 2 | |
Патогенетическая | Пример 1 |
Пример 2 | |
Симптоматическая | Пример 1 |
Пример 2 | |
Заместительная | Пример 1 |
Пример 2 |
Как разобраться в названиях лекарственных средств?
Существует два типа названий ЛС и ЛП:
• международное непатентованное название ЛС и ЛП;
• торговое название ЛС и ЛП.
Международное непатентованное название (МНН) ЛС совпадает с МНН фармацевтической субстанции (т.е. действующего химического соединения) и присваивается ВОЗ. В свою очередь, МНН фармацевтической субстанции - это уникальное название фармацевтической субстанции, которое имеет всемирное признание и считается общественной собственностью.
Торговое название ЛС и ЛП представляет собой торговую марку производителя ЛС (фармацевтической компании) и считается его собственностью.
Полезная интернет-ссылка
О принципах выбора названий ЛС и ЛП можно узнать из Российских методических рекомендаций по рациональному выбору названий ЛС: http://www.regmed.ru/Downloads.asp?idDownload=2099
Чаще всего торговое название ЛП на упаковке выделено крупным шрифтом, под ним мелким шрифтом указывается МНН.
Что такое оригинальные и генерические лекарственные препараты?
В настоящее время на отечественном рынке ЛС имеется множество ЛП с одинаковыми МНН, но разными торговыми названиями. При этом среди этих ЛП различают:
• оригинальные ЛП;
• генерические ЛП.
Оригинальный (инновационный) ЛП - это ЛП на основе впервые разработанного и синтезированного определенным производителем (компания-разработчик, «компания-оригинатор») ЛС, прошедший полный цикл доклинических и клинических исследований, защищенный патентом на срок до 20 лет. Генерический ЛП (воспроизведенный ЛП, генерик) - ЛП аналогичного состава, обладающий доказанной терапевтической взаимозаменяемостью с оригинальным ЛП, выпускаемый производителем, не являющимся разработчиком оригинального ЛП. Исходя из упаковки ЛП, инструкции по его медицинскому применению трудно определить, является ли ЛП оригинальным или генерическим. О том, что ЛП является оригинальным, обычно указывается в рекламных материалах. Генерические ЛП значительно дешевле оригинальных.
В процессе изучения модуля 2 «Клиническая фармакокинетика» можно узнать о принципах изучения новых генерических ЛП и исходя из этого возможные их отличия от оригинальных ЛС, а также принципы выбора между оригинальными и генерическими ЛП.
Выполните задание для самостоятельной работы
Задание 1.3. Приведите по два примера МНН, а также соответствующие им торговые названия оригинальных и генерических ЛП. Используйте примеры из своей будущей специальности (табл. 1.2).
Таблица 1.2. Оригинальные и генерические названия лекарственных пре-
паратов
МНН | Оригинальный ЛП | Генерический ЛП |
Какими источниками информации о лекарственных средствах следует пользоваться врачу?
При назначении ЛП пациентам, врачу невозможно обойтись без достоверной информации о ЛС. При этом ее использование остается абсолютно необходимым, вне зависимости от специальности и практического опыта врач не должен пренебрегать обращением к справочной литературе даже в присутствии пациента. Справочная
литература должна в буквальном смысле быть настольной для любого врача. Источники информации о ЛС могут быть разделены на три группы:
• официальные справочники и инструкции по медицинскому применению ЛС;
• коммерческие справочники и рекламные материалы фармацевтических компаний;
• справочники-монографии.
Согласно Федеральному закону «Об обращении лекарственных средств» и отраслевому стандарту «Государственный информационный стандарт ЛС» официальными источниками информации о ЛС в России считаются:
• инструкция по применению ЛП для потребителей (листоквкладыш), информация в котором предназначена для пациентов;
• инструкция по применению ЛП для специалистов (врачей и провизоров).
В реальных условиях функцию инструкций по применению ЛП для специалистов выполняют типовые клинико-фармакологические статьи (ТКФС), а листки-вкладыши представляют собой инструкции, в которых информация для потребителей (пациентов) сочетается с информацией для специалистов (врачей и провизоров). Эти документы проходят экспертизу и утверждаются Уполномоченным органом Минздравсоцразвития. ТКФС разрабатывается только по международным непатентованным названиям, а это означает, что ЛС с разными торговыми названиями, но содержащие одну и ту же активную субстанцию, имеют одинаковую ТКФС. ТКФС предназначены для использования информации о ЛС в практической деятельности специалистами: врачами, провизорами, фармацевтами. Структура ТКФС одинакова для всех ЛС и включает следующие разделы:
• фармакологическое действие;
• фармакокинетика;
• показания к применению;
• противопоказания;
• применение с осторожностью (этот раздел есть не во всех ТКФС, в нем указываются заболевания и состояния, при которых применение ЛС требует более тщательного контроля безопасности: частое проведение инструментальных или лабораторных тестов и т.д.);
• режим дозирования;
• побочное действие;
• передозировка;
• взаимодействие;
• особые указания.
Выполните задание для самостоятельной работы
Задание 1.4. После ознакомления с любой ТКФС опишите, какая информация содержится в каждом из ее разделов (табл. 1.3).
Таблица 1.3. Информация типовых клинико-фармакологических статей
Раздел ТКФС | Содержание раздела |
Фармакологическое действие | |
Фармакокинетика | |
Показания к применению | |
Противопоказания | |
Применение с осторожностью | |
Режим дозирования | |
Побочное действие | |
Передозировка | |
Взаимодействие | |
Особые указания |
ТКФС всех зарегистрированных в РФ ЛС (по международным непатентованным названиям) собраны в Государственном реестре ЛС, который издается как в бумажном, так и в электронном виде (на диске) каждые 1-2 года и распространяется по лечебнопрофилактическим учреждениям РФ.
Полезная интернет-ссылка
Поиск ТКФС на сайте Росздравнадзора возможен как по МНН, так и по торговым названиям ЛС: http://www.regmed.ru/ search.asp
О том, как разрабатываются инструкция и ТКФС, можно узнать из рекомендаций «Подготовка текста инструкции по медицинскому применению лекарственного препарата»: http://www.regmed.ru/ Downloads.asp?idDownload=2367
Инструкция по медицинскому применению ЛП (далее инструкция) в виде листка-вкладыша (вкладывается в упаковку ЛП) также считается официальным документом, утвержденным Минздравом соцразвития. Как указывалось выше, инструкция обычно содержит информацию из ТКФС, частично адаптированную для пациента, поэтому она предназначена не только для врачей, но и для пациентов. Разделы инструкции обычно совпадают с разделами
ТКФС.
В отличие от ТКФС и инструкций по медицинскому применению ЛС, информация в коммерческих справочниках предоставляется самими производителями ЛС (фармацевтическими компаниями). Как правило, такие справочники формируются по торговым названиям ЛП.
Полезная интернет-ссылка
Сайты некоторых коммерческих справочников ЛС: http://www.vidal.ru/poisk_preparatov/ http://www.rlsnet.ru/
Существуют также справочники-монографии, составленные одним или несколькими конкретными специалистами. Информация о ЛС в таких справочниках отражает мнение автора.
Выполните задание для самостоятельной работы
Задание 1.5. Приведите примеры различных типов справочников лекарственных средств (табл. 1.4).
Таблица 1.4. Различные типы справочников лекарственных средств
Тип справочника | Примеры |
Коммерческие справочники | |
Справочники-монографии отдельных авторов | |
Справочники-монографии общественных организаций | |
Официальные справочники |
Выполните задание для самостоятельной работы
Задание 1.6. Выберите ЛС, которое существует в виде оригинального и генерического ЛП. Сравните информацию из справочника Видаль между собой и с ТКФС, опишите найденные различия в табл. 1.5. Используйте примеры из своей будущей специальности.
Таблица 1.5. Справочные материалы о лекарственных препаратах
Разделы | ТКФС | Статья Видаля для оригинального ЛП | Статья Видаля для генерического ЛП |
Фармакологическое действие | |||
Фармакокинетика | |||
Показания к применению | |||
Противопоказания | |||
Режим дозирования | |||
Побочное действие | |||
Передозировка | |||
Взаимодействие | |||
Особые указания |
Источниками информации о ЛС считаются также статьи в периодической медицинской печати (журналах), в которых публикуются результаты оригинальных клинических исследований ЛС. Врач для принятия решения об использовании в своей практической деятельности опубликованных результатов должен уметь грамотно проанализировать публикацию, объективно оценивая соответствие проведенного исследования методологии доказательной медицины и возможность влияния на полученный результат фармацевтического бизнеса (т.е. ангажированности авторов) [см. модуль 8].
Чем регламентируется фармакотерапия в клинической практике?
Фармакотерапия в клинической практике врача должна регламентироваться:
• стандартами медицинской помощи;
• международными и национальными клиническими рекомендациями по диагностике и лечению заболеваний (в англоязычной литературе они обозначаются как guidelines).
Эти документы составляются экспертами на основе методологии доказательной медицины. Доказательная медицина - это методология принятия решения врачом, основанная на результатах лучших рандомизированных клинических исследований. Именно такие исследования считаются доказательством эффективности и безопасности ЛС при том или ином заболевании (см. модуль 8).
Стандарт медицинской помощи - это нормативный документ, определяющий требования к выполнению медицинской помощи больному при определенном заболевании, с определенным синдромом или в определенной клинической ситуации. Стандарты разрабатываются для решения следующих задач*:
• выбор оптимальных технологий профилактики, диагностики, лечения и реабилитации для конкретного больного;
• защита прав пациента и врача при разрешении спорных и конфликтных вопросов;
• проведение экспертизы и оценки качества медицинской помощи больным с определенным заболеванием, синдромом или в определенной клинической ситуации и планирование мероприятий по ее совершенствованию;
• планирование объемов медицинской помощи;
• расчет необходимых затрат на оказание медицинской помощи;
• обоснование программы государственных гарантий оказания медицинской помощи населению.
В зависимости от вида медицинской помощи утверждены стандарты скорой помощи, амбулаторно-поликлинической помощи, специализированной помощи, высокотехнологичной помощи, санаторно-курортной помощи. Они могут быть национальными, региональными и на уровне лечебно-профилактического учреждения. В настоящее время стандарты медицинской помощи продолжают совершенствоваться.
* Методические рекомендации «Технология разработки и применения стандартов медицинской помощи уровня субъекта федерации и медицинской организации» (разработаны отделом стандартизации в здравоохранении НИИ общественного здоровья и управления здравоохранением ММА им. И.М. Сеченова под руководством проф. П.А. Воробьева).
Полезная интернет-ссылка
С разработанными Российскими национальными стандартами медицинской помощи (протоколами ведения больных) вы можете ознакомиться на сайте Межрегиональной общественной организации «Общество фармакоэкономических исследований»: http://www.rspor.ru
Международные и национальные рекомендации по диагностике и лечению заболеваний, в отличие от стандартов, не считаются нормативными документами, а, судя по названию, носят рекомендательный характер и согласованы с позицией ведущих специалистов в той или иной области клинической медицины.
Полезная интернет-ссылка
Пример международных рекомендаций: «Рекомендации глобальной инициативы по борьбе с бронхиальной астмой (Global Initiative for Asthma, GINA), пересмотр 2006 г.»:
http://immuno.health-ua.com/article/88.html
Пример национальных российских рекомендаций: «Национальные рекомендации ВНОК и ОССН по диагностике и лечению ХСН (второй пересмотр)»:
http://www.cardiosite.ru/medical/rec_s.asp
Стандарты медицинской помощи, международные и национальные клинические рекомендации по диагностике и лечению заболеваний периодически обновляются (каждые 1-5 лет), при этом врач должен быть ознакомлен с новыми редакциями этих документов. Подобные обновления обычно публикуются в доступной периодической литературе (журналах) или на сайтах международных и национальных профессиональных обществ.
Какой алгоритм действий должен использовать врач при применении лекарственных средств?
Применение ЛС считается сложным процессом, и врач должен действовать поэтапно.
1. Определить необходимость применения ЛС данному больному. Для этого врач должен установить клинический диагноз с указанием
стадии заболевания, степени тяжести нарушения функции, его осложнения и т.д. Применение ЛС показано при следующих условиях:
• когда прогнозируется, что вероятность развития достаточного терапевтического эффекта ЛС (улучшение качества жизни и увеличение продолжительности жизни) у больного с таким диагнозом превышает риск развития неблагоприятных побочных реакций (НПР);
• когда доказано, что применение ЛС у больных с этим диагнозом более эффективно (в плане улучшения качества жизни и увеличения продолжительности жизни) по сравнению с другими методами лечения;
• когда в стандартах медицинской помощи и клинических рекомендациях имеется указание на то, что при данном заболевании, стадии, степени тяжести нарушения функции и его осложнениях необходимо применение ЛС.
Применение ЛС не показано, если:
• доказано, что ЛС не влияет на качество жизни и продолжительность жизни больных с данным заболеванием, стадией, степенью тяжести и его осложнениями;
• нет доказательств, что ЛС улучшает качество жизни и увеличивает продолжительность жизни больных с данным заболеванием, стадией, степенью тяжести и его осложнениями;
• доказано, что немедикаментозные методы лечения более эффективны в плане улучшения качества жизни и увеличения продолжительности жизни по сравнению с применением ЛС;
• в стандартах медицинской помощи и клинических рекомендациях должно быть регламентировано, что при данном заболевании, стадии, степени тяжести нарушения функции и его осложнениях необходимо применение немедикаментозных методов лечения, а ЛС не показаны.
2. Определить цели лечения ЛС. Можно выделить первичные и вторичные цели лечения ЛС.
• Первичные цели лечения ЛС должны быть направлены на улучшение качества жизни больного и увеличение продолжительности жизни больного. Например, у больных артериальной гипертензией первичными целями лечения ЛС (длительная терапия), направленными на улучшение качества жизни, будут: отсутствие гипертонических кризов и устранение симптомов повышения АД, снижение риска развития инвалидизирующих осложне-
• ний (нефатальных инсультов, инфаркта миокарда, ХПН и др.). Первичными целями лечения ЛС, направленными на увеличение продолжительности жизни, считаются: снижение риска развития осложнений, приводящих к смерти (фатальных инсультов, инфарктов, ХПН и т.д.). Вторичные («суррогатные») цели лечения должны быть связаны с первичными и зависят от вида фармакотерапии (этиотропной, патогенетической, симптоматической, заместительной). По сути, вторичная цель представляет собой тот терапевтический эффект, который ожидается от ЛС, величина и скорость достижения которого будут достаточными для достижения первичных целей. Так, при артериальной гипертензии вторичной целью лечения ЛС (длительная терапия) считается уровень АД ниже 140/90 мм рт.ст., так как в соответствии с эпидемиологическими исследованиями именно на этих значениях регистрируется наименьшее количество осложнений. Вторичные цели лечения ЛС обычно регламентируются в стандартах медицинской помощи и клинических рекомендациях.
Выполните задание для самостоятельной работы
Задание 1.7. Сформулируйте первичные и вторичные цели лечения ЛС пациентов с заболеваниями, с которыми вы будете наиболее часто сталкиваться в своей будущей профессиональной деятельности (табл. 1.6).
Таблица 1.6. Цели лечения
Первичные цели | Вторичные цели | |
Улучшение качества жизни | Увеличение продолжительности жизни | |
1. ... 2. ... | 1. ... 2. ... | 1. ... 2. ... |
3. Выбрать группу ЛС, представители которой обладают терапевтическим эффектом, способным достичь первичных и вторичных целей лечения. Информация о терапевтическом эффекте ЛС содержится в разделе «Фармакологическое действие» ТКФС и инструкции (модуль 3). Необходимо помнить, что сформулированный врачом
диагноз должен совпадать с показанием для применения ЛС из этой группы, что должно отражаться в ТКФС и инструкции (раздел «Показания»). Следует избегать применения ЛС вне показаний (так называемое применение ЛС «off label»), регламентированных ТКФС и инструкцией: применение ЛС вне показаний, которое нанесло вред пациенту, может быть расценено как халатность с соответствующими юридическими последствиями. Применение ЛС вне показаний остается распространенным явлением как в России, так и за рубежом. В некоторых странах существуют законодательные акты, разрешающие применение ЛС вне показаний в некоторых исключительных случаях. Так, в 2007 г. врачебным сообществом и Союзом производителей инновационных ЛС были выработаны следующие критерии, при которых можно допустить применение ЛС вне показаний:
• наличие у пациента тяжелого (угрожающего жизни или серьезно на длительное время нарушающего качество жизни) заболевания;
• невозможность какой-либо иной терапии;
• анализ научных данных дает основание предположить, что с помощью этого ЛС можно достигнуть желаемого терапевтического эффекта у данного больного.
Полезная интернет-ссылка
Согласованная позиция медицинского сообщества и Союза производителей инновационных ЛС (VFA) по применению ЛС вне показаний (на немецком языке):
http://www.vfa.de/de/politik/positionen/offlabeluse.html
Согласно Федеральному закону «Об обращении лекарственных средств» в случае нанесения вреда здоровью пациента от ЛС, которое применялось с нарушением ТКФС и инструкции, производитель ЛС ответственности не несет.
4. Выбрать конкретный ЛП и его режим дозирования. Это основано на совпадении «профиля» пациента (диагноза и степени нарушения функции органов, пола, возраста, сопутствующих заболеваний, генетических особенностей, фармакологического и аллергологического анамнеза, совместно применяемых ЛС, вредных привычек, беременности, лактации) и «профиля» ЛС (фармакологического действия, фармакокинетики, показаний к применению, противопоказаний, режима дозирования, побочного действия, взаимодействия). При выборе конкретного ЛП необходимо:
• учитывать данные так называемого фармакологического (в том числе аллергологического) анамнеза (модуль 3);
• учитывать сопутствующие заболевания: выбранные ЛС не должны быть противопоказаны при них, что отражено в разделе «Противопоказания» ТКФС и инструкции;
• учитывать возможность взаимодействия выбираемого ЛС с другими ЛС, назначенными пациенту. Информация о возможных взаимодействиях ЛС между собой описана в разделе «Взаимодействие» инструкции и ТКФС (модуль 5).
При выборе ЛС у женщин детородного возраста необходимо обязательно спросить о беременности и кормлении грудью. При лечении у беременных или кормящих женщин может применяться ЛС, в ТКФС и инструкции которого указано, что выбираемое ЛС разрешено применять в отношении беременных и кормящих женщин. При выборе ЛС для лечения детей необходимо убедиться в том, что в ТКФС и инструкции указано, что выбираемое ЛС разрешено применять у детей соответствующего возраста, и в разделе «Режим дозирования» есть указания на «детские» дозы ЛС (модуль 7). Как видно, «профиль» ЛС по сути представляет собой информацию, изложенную в ТКФС и инструкции.
При выборе ЛС также необходимо учитывать совпадение такой характеристики «профиля» пациента, как экономические возможности приобретения и стоимости ЛС, которая считается характеристикой «профиля» ЛС. При этом принятие решения о выборе ЛС должно основываться не просто на стоимости ЛС (выбирать более дешевые ЛС), но и на результатах фармакоэкономических исследований, которые врач должен уметь интерпретировать (модуль 8).
Таким образом, когда совпадают «профиль» пациента и «профиль» ЛС, его в соответствующей дозе можно считать оптимальным. При освоении последующих тем необходимо понимать, как находить взаимосвязь между «профилем» пациента и «профилем» ЛС и использовать для выбора «идеального» ЛС в «идеальной» дозе для данного конкретного пациента.
При выборе ЛС и их доз могут быть использованы специфические клинико-фармакологические технологии:
• острый лекарственный тест, суть которого состоит в оценке терапевтических эффектов и НПР после однократного применения ЛС (например, тест «на обратимость», при котором оценивается
динамика показателей функции внешнего дыхания после однократного применения β2~адреномиметиков у больных ХОБЛ) (модуль 3);
• фармакогенетическое тестирование - это выявление генетических особенностей пациента, предрасполагающих к низкой эффективности или развитию НПР при применении того или иного ЛС в средних терапевтических дозах (модуль 6).
5. Управлять (осуществлять менеджмент) процессом применения ЛС. Этот процесс включает:
• повышение приверженности пациента лечению (комплаентности). В случае низкой комплаентности ЛС могут оказаться малоэффективными и даже вызвать НПР (модуль 3);
• контроль эффективности и безопасности ЛС в процессе лечения, для чего врач должен разработать индивидуальную программу оценки эффективности и безопасности, которую должен выполнять в течение всего периода применения ЛП. Разработка программы контроля эффективности ЛС основана на выборе методов, позволяющих оценить достижения первичных и вторичных целей лечения, а следовательно, и терапевтического эффекта ЛС (раздел «Фармакологическое действие» ТКФС и инструкции) [модуль 3]. Разработка программы контроля безопасности ЛС основана на выборе методов, позволяющих своевременно выявить НПР, информация о которых содержится в разделе «Побочное действие» ТКФС и инструкции. Выявляя НПР, врач должен принимать участие в осуществлении так называемого фармаконадзора*, что позволит повысить безопасность применения ЛС в масштабах государства (модуль 4);
• решение врача о длительности применения ЛС, коррекции дозы ЛС, присоединению других ЛС. Отмена ЛС будет зависеть от данных, основанных на результатах методов контроля эффективности (достижение или не достижение первичных и вторичных целей лечения) и безопасности (развитие НПР или отсутствие таковых).
Следует обратить внимание, что информация из ТКФС и инструкции необходима врачу на всех этапах применения ЛС, поэтому
* Фармаконадзор - система мониторинга за НПР с целью принятия регуляторных решений (изменение в ТКФС и инструкции, снятие с регистрации ЛС) на государственном уровне. В РФ координация работы по фармаконадзору возложена на Минздравсоцразвитие.
постоянное использование этих документов остается обязательным в процессе профессиональной деятельности врача.
В трудных случаях в выборе ЛС и управлении процессом применения ЛС может помочь врач - клинический фармаколог лечебнопрофилактического учреждения (модуль 8).
Выполните задание для самостоятельной работы
Задание 1.8. Проанализируйте случай из клинической практики. При ответе на вопросы используйте типовые клиникофармакологические статьи «Варфарин» и «Верапамил» Государственного реестра лекарственных средств (www.regmed.ru). Больной М. 72 лет поступил в терапевтическое отделение стационара по каналу скорой медицинской помощи с диагнозом: пароксизм мерцательной аритмии неизвестной давности. Проведено комплексное обследование (клинический анализ крови, биохимический анализ крови, общий анализ мочи, коагулограмма, включая МНО, рентгенологическое исследование легких, ЭКГ, ЭхоКГ, УЗИ брюшной полости и почек, щитовидной железы), в результате чего поставлен диагноз: ИБС на фоне артериальной гипертензии 3-й степени, очень высокого риска. Атеросклеротический и постинфарктный кардиосклероз. Мерцательная аритмия, пароксизм неизвестной давности. НК IIБ стадии. Хроническая ишемия головного мозга, энцефалопатия сосудистого генеза. Состояние после резекции желудка (по данным анамнеза). Гипохромная анемия. Хроническая обструктивная болезнь легких в стадии ремиссии. Облитерирующий атеросклероз сосудов нижних конечностей, ишемия IV степени, состояние после ампутации I пальца правой стопы. Начата комплексная терапия хронической сердечной недостаточности, антигипертензивная терапия, «сосудистая» терапия, назначены препараты железа. Подбиралась доза варфарина (показание для его применения - профилактика тромбоэмболических осложнений у больного с мерцательной аритмией) под контролем МНО (на поддерживающей дозе варфарина МНО колебалось в диапазоне 2,1-2,6). На фоне проводимой терапии состояние улучшилось: компенсировалась хроническая сердечная недостаточность, стабилизировалась гемодинамика. Однако на 4-й день пребывания в стационаре у больного наблюдалась острая очаговая неврологическая симптоматика, в связи с чем он был переведен в неврологическое отделение.
Через 3 сут неврологическая симптоматика полностью редуцировалась. Неврологами поставлен диагноз: транзиторная ишемическая атака. Больной был переведен в терапевтическое отделение. Следует отметить, что в неврологическом отделении на ЭКГ было зарегистрировано самостоятельное восстановление синусового ритма с ЧСС 40. При этом больной продолжал получать комплексную терапию, включая варфарин. В терапевтическом отделении состояние пациента стабилизировалось, и он был выписан под наблюдение терапевта, кардиолога, невролога, пульмонолога с рекомендациями приема эналаприла, гидрохлортиазида (гипо- тиазида*), верапамила и варфарина (2,5 мг в сутки под контролем МНО). Неблагоприятных побочных реакций при применении препаратов, в том числе варфарина, не отмечалось.
1. Применялся ли варфарин в соответствии с инструкцией и ТКФС? Обратите внимание на наличие у больного показаний и противопоказаний к применению этого ЛС.
2. Применялся ли верапамил в соответствии с инструкцией и ТКФС? Обратите внимание на наличие показаний и противопоказаний к применению этого ЛС.