Частная патологическая анатомия : руководство к практическим занятиям для стоматологических факультетов : учебное пособие / под общ. ред. О. В. Зайратьянца. - 2-е изд., перераб. и доп. - 2013. - 240 с. : ил.
|
|
|
|
Тема 2. Болезни легких. Пневмонии. Хронические обструктивные и рестриктивные болезни легких. Интерстициальные болезни легких. Опухоли бронхов и ткани легких. Рак легкого
Оснащение занятия
Макропрепараты
1. Крупозная (долевая) пневмония (стадия серого опеченения) - описать.
2. Очаговая пневмония (бронхопневмония) - описать.
3. Бронхоэктазы и пневмосклероз - описать.
4. Хроническая обструктивная эмфизема легких - демонстрация.
5. Буллезная эмфизема легких - демонстрация.
6. Центральный рак легкого (рак бронха) - описать.
7. Периферический рак легкого - демонстрация.
8. Хроническое легочное сердце - демонстрация.
Микропрепараты и электронограммы
1. Крупозная пневмония в стадии серого опеченения (окраска гематоксилином и эозином, окраска на фибрин по Шуенино-
ву) - описать.
2. Карнификация легкого (окраска гематоксилином и эозином) - демонстрация.
3. Очаговая пневмония (бронхопневмония) (окраска гематоксилином и эозином) - рисовать.
4. Бронхоэктазы и пневмосклероз (окраска гематоксилином и эозином) - демонстрация.
5. Хроническая обструктивная эмфизема легких (окраска гематоксилином и эозином, окраска фукселином на эластические волокна) - демонстрация.
6. Мелкоклеточный рак легкого (окраска гематоксилином и эозином) - демонстрация.
7. Электронограмма. Резорбция фибрина при крупозной пневмонии в стадии серого опеченения - демонстрация.
Краткое содержание темы
Пневмония - острое инфекционное заболевание, основным общепатологическим признаком которого выступает воспаление дистальных отделов дыхательных путей, интерстиция и микроциркуляторного русла, вызванное бактериями, вирусами, грибами и простейшими.
Среди факторов, способствующих возникновению острых заболеваний легких и обострению хронических имеют значение очаги одонтогенной инфекции, кариес.
По патогенезу пневмонии подразделяются на:
- первичные, развивающиеся при отсутствии у человека легочной патологии и заболеваний других органов
и систем, могущих осложниться пневмонией,
- вторичные, развивающиеся у людей с заболеваниями бронхолегочной системы, соматическими (чаще сердечно-сосудистыми, эндокринными) или инфекционными с локализацией первичного аффекта вне легких.
Принято выделять внебольничные и внутрибольничные (нозокомиальные) пневмонии.
По клинико-морфологическим особенностям пневмонии подразделяют на лобарную (долевую, крупозную, плевропневмонию), бронхопневмонию (очаговую пневмонию), интерстициальную (межуточную пневмонию или интерстициальный пневмонит).
Лобарная пневмония (долевая, крупозная, плевропневмония) - острое инфекционно-аллергическое (гиперэргическое, реакция ГНТ) воспалительное заболевание легких. Самостоятельное заболевание, чаще у лиц молодого и среднего возраста. Нередко наблюдается у лиц, злоупотребляющих алкоголем. Вызывают пневмококки 1-3, 7-го типов и клебсиелла (диплобацилла Фридлендера).
Ранее было принято выделять четыре последовательные стадии: прилива, красного опеченения, серого опеченения и разрешения.
Осложнения: легочные - карнификация, острый абсцесс или гангрена легкого, гнойный плеврит и эмпиема плевры (неблагоприятный исход плеврита - плевральные спайки или облитерация плевральной полости); внелегочные, лимфогенные - гнойный медиастинит и перикардит, гематогенные - гнойный менингит и абсцессы головного мозга, полипозно-язвенный эндокардит, чаще трехстворчатого клапана, гнойный артрит, перитонит и др.
Патоморфоз - сокращение сроков, утрата или, наоборот, более длительное течение тех или иных стадий, «абортивность» течения болезни, изменения ее клиническо-морфологических проявлений, снижение частоты осложнений. Поражение легкого может вначале ограничиваться лишь частью доли, распространяясь по ткани легкого как «масляное пятно». Крупозная пневмония у лиц, злоупотребляющих алкоголем, нередко протекает клинически стерто, но ее течение и исход особенно неблагоприятны.
Исходы - чаще полное выздоровление, реже - пневмосклероз, прогрессирование легочных и внелегочных осложнений.
Причины смерти - интоксикация (синдром полиорганной недостаточности), острая легочно-сердечная (или сердечно-легочная) недостаточность, или гнойные осложнения.
Бронхопневмония (очаговая пневмония) чаще возникает как аутоинфекция (по патогенезу - аспирационная, гипостатическая, ателектатическая и послеоперационная бронхопневмонии), может быть внутрибольничной (нозокомиальной) инфекцией, особенно у ослабленных больных. Бронхопневмония - полиэтиологическое заболевание и чаще представляет собой не самостоятельную болезнь (нозологическую форму), а осложнение (нередко смертельное) других легочных и внелегочных заболеваний (например, ОРВИ, ЦВБ, болезней сердца, почек, печени с их хронической недостаточностью, сахарного диабета и т.д.), нередко развивается на фоне иммунодефицитных синдромов, при подавлении механизмов очищения (клиренса) легочной ткани. Самостоятельные нозологические формы бронхопневмонии развиваются на фоне физиологических иммунодефицитных состояний у новорожденных и лиц старческого возраста.
В зависимости от размеров очагов воспаления различают милиарную, ацинарную, дольковую, сливную дольковую, сегментарную и полисегментарную бронхопневмонии, сливную очаговую бронхопневмонию с поражением доли, либо легкого (тотальная сливная бронхопневмония). Первично поражаются бронхи (острый
бронхит, бронхиолит) затем воспаление распространяется на респираторные бронхиолы и альвеолы. Экссудат в альвеолах может иметь серозный, гнойный, геморрагический и смешанный характер. Очаги бронхопневмонии локализованы, как правило, в задних и задненижних сегментах легких (II, VI, VIII, IX, X).
Осложнения - легочные: острый абсцесс легкого, плеврит, карнификация и пневмосклероз (пневмофиброз), бронхоэктазы.
Исходы - чаще полное выздоровление, реже - пневмосклероз, прогрессирование легочных и внелегочных осложнений. Бронхопневмония - одна из частых причин смерти больных ЦВБ, болезнями сердца и сосудов, печени и почек, сахарным диабетом, иммунодефицитными синдромами, а также послеоперационных больных.
Интерстициальная (межуточная) пневмония (интерстициальный пневмонит) характеризуется первичным развитием острого воспаления в альвеолярных стенках (межальвеолярных перегородках) и легочном интерстиции с вторичным скоплением экссудата в альвеолах. Этиология связана с Mycoplasma pneumoniae, различными вирусами, пневмоцистой, хламидиями, риккетсиями или грибами. Объем поражения может быть очаговым или диффузным, затрагивать целую долю или легкое.
Осложнения - пневмосклероз, возможно присоединение вторичной бактериальной легочной инфекции.
Исходы - часто полное выздоровление, пневмосклероз (интерстициальный фиброз ткани легких) с дыхательной и легочно-сердечной недостаточностью.
Хронические диффузные заболевания легких: обструктивные, рестриктивные и смешанные. Сочетание рестрикции с обструкцией наблюдается на поздних стадиях практически всех хронических диффузных заболеваний легких.
К хроническим обструктивным болезням (заболеваниям) легких (ХОБЛ или ХОЗЛ) ранее относили: хронические обструктивные бронхит и бронхиолит, хроническую обструктивную эмфизему легких, бронхоэктатическую болезнь, бронхиальную астму. В основе обструктивных заболеваний легких лежит нарушение дренажной функции бронхов с частичной или полной их обструкцией, вследствие чего увеличивается сопротивление прохождения воздуха, особенно на выдохе (клапанный механизм обструкции дыхательных путей).
В настоящее время ХОБЛ выделена как самостоятельная нозологическая форма: хроническое экологически опосредованное воспалительное заболевание респираторной системы с преимущественным поражением дистальных отделов дыхательных путей
и легочной паренхимы с развитием эмфиземы, проявляющееся частично обратимой бронхиальной обструкцией, характеризующееся прогрессированием и нарастающими явлениями хронической дыхательной недостаточности. Хронический бронхит и бронхиальная астма исключены из ХОБЛ. Выделяют четыре стадии ХОБЛ от I стадии (умеренная стадия) до IV (очень серьезные отклонения от нормы)
Рестриктивные болезни легких характеризуются уменьшением объема легочной паренхимы с уменьшением жизненной емкости легких. В эту группу входят интерстициальные болезни легких.
Хронический бронхит - это заболевание, характеризующееся хроническим воспалением стенок бронхов с гиперплазией и избыточной продукцией слизи бронхиальными железами, приводящее к появлению продуктивного кашля, по меньшей мере, в течение трех месяцев ежегодно на протяжении двух лет. Курение - наиболее важный этиологический фактор; снижается активность движения ресничек эпителия (с последующей утратой ресничек), нарушается мукоцилиарный клиренс, развивается недостаточность альвеолярных макрофагов и. хроническое катаральное воспаление. Эти изменения могут ассоциироваться с бронхообструктивными изменениями и астматическим компонентом.
Осложнения - бронхопневмония, ателектазы, хроническая обструктивная эмфизема, пневмосклероз, бронхоэктазы.
Бронхоэктатическая болезнь - это заболевание, характеризующееся наличием в бронхах бронхоэктазов и определенным комплексом легочных и внелегочных изменений (хронической легочной недостаточностью с признаками тканевой гипоксии и развитием легочного сердца, обменными нарушениями).
Бронхоэктаз - стойкое расширение и деформация одного или нескольких бронхов с разрушением эластического и мышечного слоев бронхиальной стенки. По патогенезу бронхоэктазы бывают приобретенными (результат деструктивного панбронхита) и носят обычно локальный характер; врожденными - формируются у детей с различными пре- и постнатальными дефектами развития трахеобронхиального дерева, что приводит к застою бронхиального секрета и инфицированию.
На основании макроскопических особенностей выделяют мешотчатые, цилиндрические и веретенообразные бронхоэктазы. Патологическая анатомия бронхоэктатической болезни складывается из сочетания выраженных бронхоэктазов с хроническим гнойным воспалением и внелегочного симптомокомплекса (хроническое легочное сердце, хроническая сердечная недостаточность,
деформация дистальных фаланг пальцев рук в виде «барабанных палочек» и ногтевых пластинок в виде «часовых стекол», периферический «теплый» цианоз).
Осложнения - прогрессирование легочно-сердечной или сердечно-легочной недостаточности, легочное кровотечение, абсцесс легкого, эмпиема плевры, вторичный амилоидоз (АА-амилоид); в стенке бронхоэктаза может развиться рак легкого.
Эмфизема легких - это синдромное понятие, связанное со стойким расширением воздухоносных пространств дистальнее терминальных бронхиол (от греч. «εμφυσάω» - вздуваю), как правило, сопровождающееся нарушением целостности альвеолярных перегородок. Клинические признаки эмфиземы появляются при поражении, по крайней мере, трети функционирующей легочной паренхимы.
По этиологии выделяют: врожденную (идиопатическую) и приобретенную эмфизему (хроническая обструктивная, компенсаторная
- викарная, старческая - сенильная, буллезная, интерстициальная - межуточная), по течению процесса: острую и хроническую.
По распространенности процесса внутри дольки выделяют четыре основных типа эмфиземы: центриацинозную (центрилобулярную), панацинозную (панлобулярную), парасептальную и иррегулярную.
У больных с хронической обструктивной эмфиземой легких развивается хроническая легочная гипертензия и рабочая (компенсаторная) гипертрофия преимущественно правых отделов сердца
- хроническое легочное сердце (толщина стенки правого желудочка начинает превышать величину в 0,2-0,3 см).
Бронхиальная астма - хроническое рецидивирующее, чаще аллергическое или инфекционно-аллергическое заболевание, характеризующееся повышенной возбудимостью трахеобронхиального дерева в ответ на различные стимулы и пароксизмальной констрикцией (спазмом) воздухопроводящих путей. Выделяют два основных вида заболевания:
- экзогенная (часто атопическая аллергическая, реагинобусловленная, патогенез связан с реакцией ГНТ I типа);
- эндогенная нереагиновая (идиопатическая) или индуцированная различными факторами.
Отдельно рассматривают ятрогенную (например, лекарственную аспиринзависимую), профессиональную бронхиальную астму и аллергический бронхопульмональный аспергиллез.
Астматический статус - тяжелый приступ констрикции (спазма) бронхиального дерева при обострении бронхиальной
астмы. Может развиться летальный исход от острой дыхательной недостаточности (удушья). Независимо от вида бронхиальной астмы, со временем, в большинстве случаев она может приобретать инфекционно-аллергический характер. При этом прогрессируют хронический обструктивный бронхит, пневмосклероз и хроническая обструктивная эмфизема легких, а из-за легочной гипертензии формируется хроническое легочное сердце.
Интерстициальные болезни легких (ИБЛ) - гетерогенная группа заболеваний, характеризующихся преобладанием диффузного, двухстороннего, обычно хронического продуктивного воспалительного процесса и склероза (фиброза) легочного интерстиция (стромы) респираторных отделов легких, прежде всего альвеол и бронхиол. При большинстве ИБЛ развивается фиброзирующий альвеолит, а в финале болезни - «сотовое легкое». Существует несколько принципов классификации ИБЛ, главными являются этиологический и патогенетический (по характеру воспаления). По этиологии ИБЛ подразделяют на заболевания установленной и неустановленной природы. По характеру продуктивного воспаления в легких - продуктивное интерстициальное или гранулематозное.
Основные ИБЛ с установленной этиологией: пневмокониозы, вызванные органическими и неорганическими пылями (силикоз, асбестоз и др.), острые и хронические межуточные пневмонии (вирусные, грибковые, пневмоцистная, экзогенный аллергический альвеолит, лекарственные, «легкое фермера», «легкое мукомола», «легкое птицевода» и др.).
Лечение болезней легких осуществляется с помощью антибиотиков, которые снижают активность лизоцима и других факторов неспецифической и специфической защиты, в частности, в слюне, что приводит к повреждению и инфицированию слизистой оболочки рта. То же развивается и при гипо- и авитаминозах на фоне антибиотикотерапии. Так замыкается порочный круг между инфекционно-воспалительными заболеваниями орофациальной области и органов дыхания.
Опухоли легких. Однако 90-95% всех опухолей составляет рак легкого, около 5% - опухоли из клеток диффузной эндокринной системы (карциноиды) и 2-5% - опухоли мезенхимального происхождения, в том числе экстранодальные лимфомы. Кроме того, плевра может стать источников злокачественной мезотелиомы.
Рак легкого (рак бронха, бронхогенная карцинома) развивается чаще из эпителия бронхов и бронхиол. Для развития некоторых форм периферического рака легкого (так называемый «рак в руб-
це») большую роль играют очаги дисплазии эпителия бронхиол вокруг рубцов легочной ткани (например, посттуберкулезных).
Патогенез и морфогенез рака легкого подчиняется общим закономерностям, и связан с нарушением процессов пролиферации, дифференцировки и апоптоза эпителиальных клеток под действием канцерогенных факторов, с появлением очагов гиперплазии, метаплазии и дисплазии бронхиального, бронхиолярного и альвеолярного эпителия.
Предопухолевыми болезнями и процессами считают хронический бронхит (особенно, курильщика), бронхоэктазы, очаговый пневмосклероз (рубцы в ткани легкого), метаплазию эпителия (часто при хроническом бронхите, бронхоэктазах), атипическую аденоматозную гиперплазию (например, при ИБЛ в «сотовом» легком).
Классификация рака легкого. По локализации выделяют: 1) центральный (прикорневой), исходящий из главного, долевого и проксимальных 2/3 сегментарного бронха; 2) периферический, исходящий из бронхов меньшего калибра, бронхиол и, вероятно, эпителия альвеол; 3) смешанный (массивный).
По характеру роста: экзофитный (экзобронхиальный) и эндофитный (эндобронхиальный и перибронхиальный).
По макроскопической форме: 1) бляшковидный; 2) полипозный; 3) эндобронхиальный диффузный; 4) узловатый; 5) разветвленный; 6) узловато-разветвленный; 7) полостной; 8) пневмониоподобный.
По микроскопическому строению и гистогенезу: 1) плоскоклеточный (высоко-, умеренно- и низкодифференцированный); 2) мелкоклеточный: (варианты - овсяноклеточный, лимфоцитоподобный, промежуточноклеточный); 3) аденокарцинома (варианты - ацинарная, сосочковая [папиллярная], бронхиоло-альвеолярный рак, солидная аденокарцинома с продукцией слизи); 4) крупноклеточный рак (варианты - гигантоклеточный рак, светлоклеточный рак); 5) железисто-плоскоклеточный рак;6) карциноидная опухоль (карциноид); 7) рак бронхиальных желез (аденоиднокистозный рак, мукоэпидермоидный рак и др.).
В последние годы все гистологические типы рака легкого делят на две основные группы: мелкоклеточный и немелкоклеточный, которые отличаются не только морфологическими проявлениями, но также и клинически, ответом на химиотерапию и прогнозом жизни больных.
Мелкоклеточный рак легкого - достаточно однородная группа опухолей, которая отличается признаками нейроэндокринной дифференцировки (иногда с продукцией биологически активных
гормонов, например, АКТГ, СТГ и т.д.), выявляемых более чем в 90% случаев.
Немелкоклеточный рак легкого - это гетерогенная группа опухолей, относящихся к разным гистогенетическим группам.
Метастазирование рака легкого на начальных стадиях осуществляется преимущественно лимфогенным путем. Первые метастазы обнаруживаются в регионарных лимфатических узлах (бронхопульмональные, перибронхиальные). На более поздних стадиях лимфогенные метастазы достигают бифуркационных, паратрахеальных, медиастинальных и шейных лимфатических узлов. Может развиться канцероматоз легких, плевры и брюшины, появляются гематогенные метастазы в печень, кости, надпочечники, головной мозг, в другое легкое.
Описание макропрепаратов, микропрепаратов и электронограмм
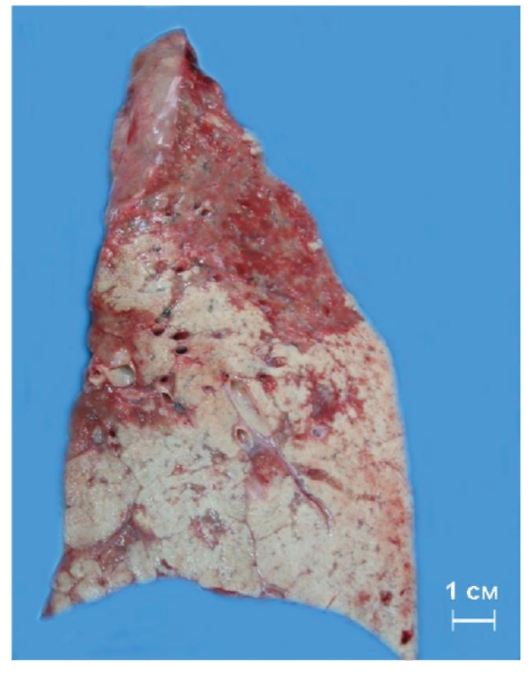
Рис. 2-1. Макропрепарат «Крупозная (долевая, плевропневмония, фибринозная) пневмония». Нижняя и часть верхней доли левого легкого плотной консистенции, серого цвета (плевра утолщена за счет наложений тусклых пленок фибрина - фибринозный плеврит). На разрезе легочная ткань всей пораженной доли серого цвета, маловоздушная, по виду и консистенции напоминает печень (стадия серого опеченения), над поверхностью разреза выступают суховатые «пробочки» фибрина.
Препарат А.Л. Черняева, М.В. Самсоновой.
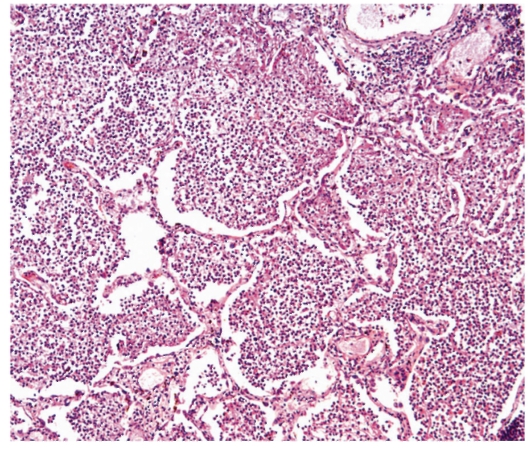
Рис. 2-2. Микропрепарат «Крупозная (долевая, плевропневмония, фибринозная) пневмония». Воспаление занимает весь гистологический срез ткани легкого, просветы альвеол заполнены экссудатом - сетчатыми массами фибрина и нейтрофильными лейкоцитами. Экссудат не плотно прилагает к стенкам альвеол (местами видны щелевидные просветы), по межальвеолярным ходам распространяется на соседние группы альвеол. В межальвеолярных перегородках воспаление не выражено, отмечаются только гиперемия сосудов, стаз, отек стромы. В просвете части мелких сосудов - тромбы. Также отсутствуют признаки воспаления в стенках бронхов и перибронхиальной ткани, x 100 (см. также окраску на фибрин по Вейгерту в части I учебного пособия).
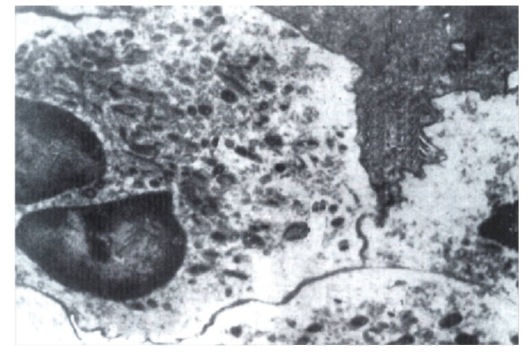
Рис. 2-3. Электронограмма «Резорбция фибрина при крупозной пневмонии». В участках скопления полиморфноядерных лейкоцитов фибрин расплавлен, в цитоплазме лейкоцитов уменьшено число лизосом (из: «Атлас по патологической анатомии», Пальцев М.А., Пономарев А.Б., Берестова А.В., 2003).
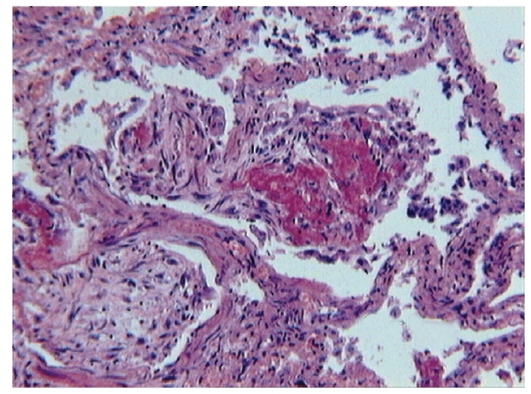
Рис. 2-4. Микропрепарат «Карнификация легкого». Организация фибрина соединительной тканью, которая в виде «пробок» заполняет просветы альвеол. x 100.
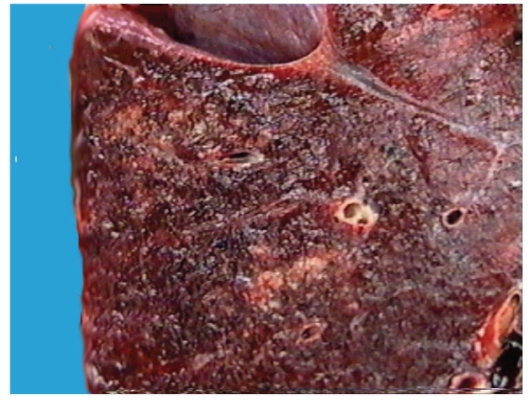
Рис. 2-5. Макропрепарат «Очаговая пневмония (бронхопневмония)». На разрезе в ткани легкого определяются множественные очаги размерами около 23 см, зернистого вида, плотноватой консистенции, сероватожелтого цвета, выступающие над поверхностью разреза. В просвете бронхов - слизистогнойное содержимое, стенки бронхов утолщены (препарат А.Л. Черняева, М.В. Самсоновой).
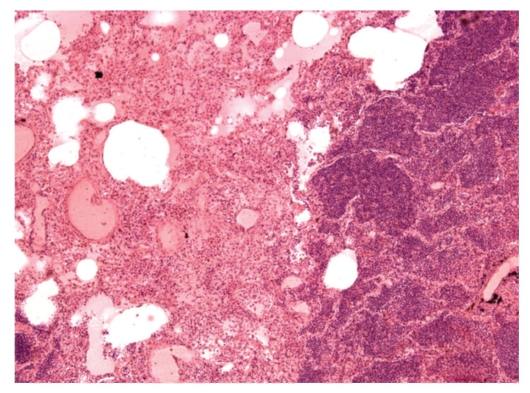
Рис. 2-6. Микропрепарат «Очаговая пневмония (бронхопневмония)». Среди неизменной ткани легкого очаги воспалительных изменений: в просвете альвеол экссудат из нейтрофильных лейкоцитов, ими же инфильтрированы межальвеолярные перегородки, перибронхиальная ткань, стенки бронхов. Среди групп альвеол с экссудатом постоянно встречаются участки острой эмфиземы, а также нередко - заполненные отечной жидкостью с примесью эритроцитов и слущенных альвеоцитов. x 100.
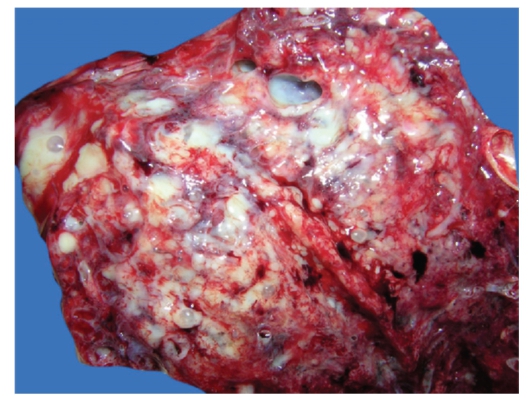
Рис. 2-7. Макропрепарат «Бронхоэктазы и пневмосклероз». Преимущественно в субплевральных отделах легкого бронхи цилинидрически расширены, их стенки утолщены, уплотнены, выступают над поверхностью разреза, либо, напротив, источены, в просвете
- гной (цилиндрические бронхоэктазы). В окружающей ткани легкого - усилен диффузный сетчатый рисунок (тонкие прослойки соединительной ткани серого цвета), расширена перибронхиальная соединительная ткань серого цвета (диффузный сетчатый и перибронхиальный пневмосклероз). Плевра утощена, склерозирована.
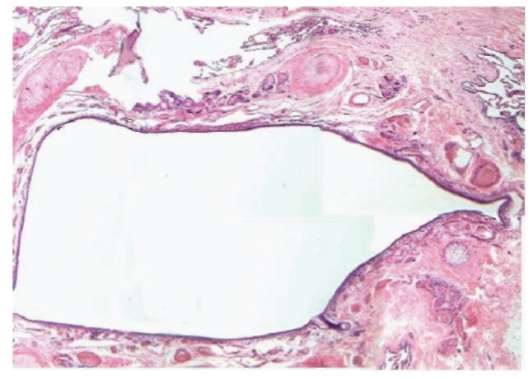
Рис. 2-8. Микропрепарат «Бронхоэктазы и пневмосклероз». Просвет бронхов расширен (может содержать слущенный эпителий, лейкоциты), эпителий бронха местами с признаками плосклеточной метаплазии, утолщена, гиалинизирована его базальная мембрана, склероз и диффузная воспалительная инфильтрация (лейкоциты, лимфоциты, макрофаги) подслизистого слоя слизистые железы и мышечная пластинка либо гипертрофированы, либо атрофичны. x 10 (препарат А.Л. Черняева, М.В. Самсоновой)
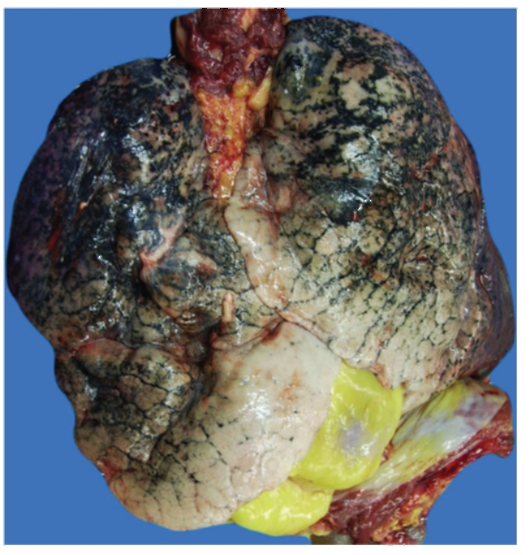
Рис 2-9. Макропрепарат «Хроническая обструктивная эмфизема легких». Легкие увеличены в размерах, их передние края перекрывают друг друга. Ткань легких повышенной воздушности, светлая, на разрезе хорошо виден альвеолярный рисунок строения (препарат Н.И. Полянко).
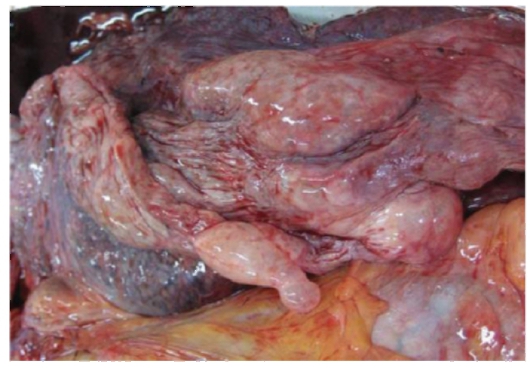
Рис. 2-10. Макропрепарат « Булллезная эмфизема легких». Отдельные группы альвеол расширены в виде крупных тонкостенных пузырей, содержащих воздух - булл (препарат И.Н. Шестаковой).
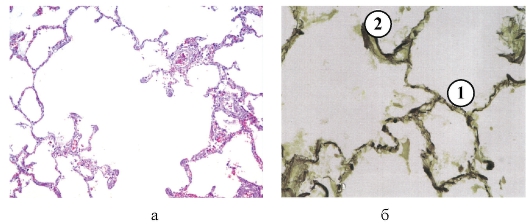
Рис. 2-11, а, б. Микропрепараты «Хроническая обструктивная эмфизема легких»: а - хроническая обструктивная центролобуллярная эмфизема. Расширены просветы респираторных бронхиол и альвеол, межальвеолярные перегородки истончены, местами разорваны, замыкательные пластинки булавовидно утолщены, стенки сосудов утолщены, склерозированы, х100; б - при окраске фукселином видны истончение и лизис эластических волокон альвеолярных перегородок (1), гиперэластоз замыкательных пластинок (2), x 100 (из: «Атлас по патологической анатомии», Пальцев М.А., Пономарев А.Б., Берестова А.В., 2003).
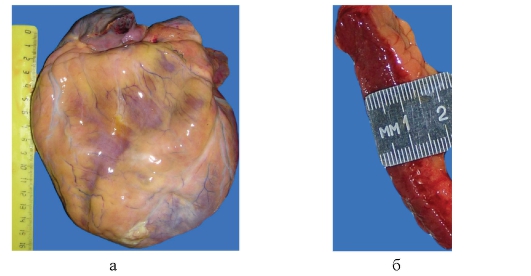
Рис. 2-12, а, б. Макропрепараты «Хроническое легочное сердце». Сердце увеличено в размерах и массе, толщина стенки правого желудочка превышает 2-3 мм (гипертрофия преимущественно стенок правого желудочка), миокард дряблой консистенции, глинистого вида (жировая дистрофия кардиомиоцитов).
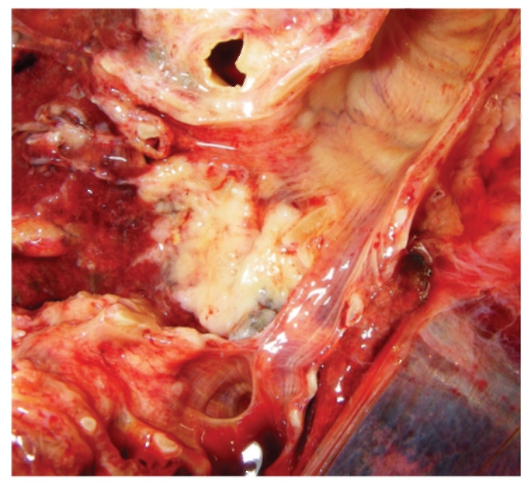
Рис. 2-13. Макропрепарат «Центральный рак легкого (рак бронха)». Центральный узловаторазветвленный рак легкого - рак бронха. Опухоль исходит из стенки бронхов, серовато-белого цвета, местами плотной консистенции, местами - с очагами распада, растет как в виде узла, так и, разветвляясь, по ходу бронхов, без четких границ. Опухоль приводит к сужению просвета бронха (может обтурировать его просвет) приводя к развитию ателектазов, бронхопневмонии, абсцессов легкого. Перибронхиальные лимфатические узлы увеличены, замещены опухолевой тканью плотной консистенции, серовато-белого цвета (лимфогенные метастазы рака легкого). Препарат Н.О. Крюкова.
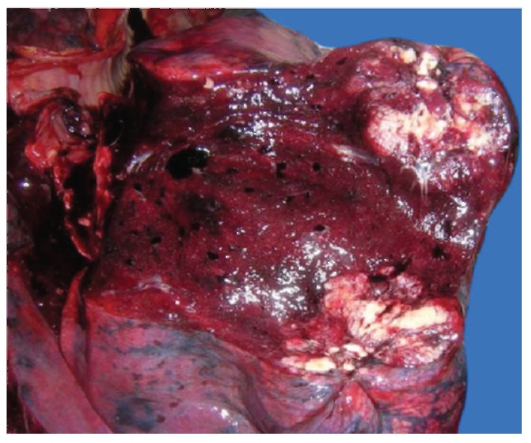
Рис. 2-14. Макропрепарат «Периферический рак легкого». Субплеврально расположен крупный округлой формы узел, не связанный с бронхами, местами с нечеткими границами, представленный плотной тканью серовато-белого цвета с очагами вторичных изменений: кровоизлияний, некроза. Плевра над опухолевым узлом утолщена, склерозирована.
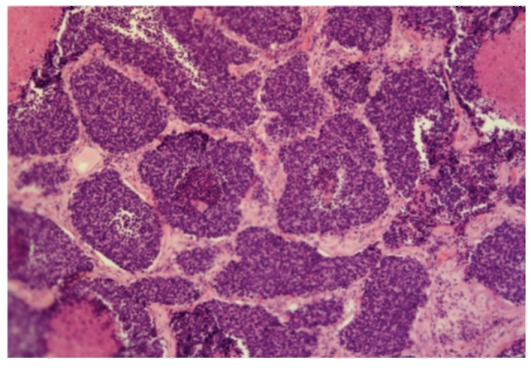
Рис. 2-15. Микропрепарат «Мелкоклеточный рак легкого». Опухоль представлена комплексами мелких атипичных (полиморфных) лимфоцитоподобных опухолевых клеток с узким ободком цитоплазмы, много фигур патологических митозов, в центре некоторых комплексов разной величины очаги некроза, x 100.
Тестовые задания и ситуационные задачи к теме 2
Тестовые задания
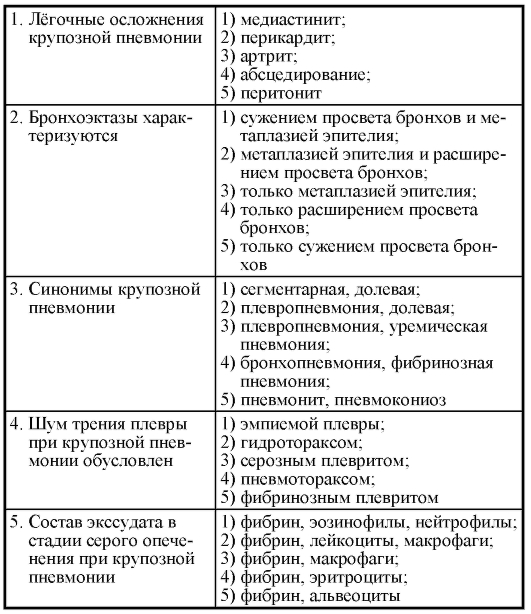
Выберите один правильный ответ

Ситуационная задача
Инструкция к задаче. Оцените ситуацию и впишите в бланк или (при работе с компьютером) укажите номера всех правильных ответов по каждому вопросу.
Больная 85 лет, перенесла острое нарушение мозгового кровообращения по ишемическому типу. Через три недели повысилась температура тела до 39°С, возникла одышка, кашель с отделением мокроты. При рентгенологическом исследовании в задненижних сегментах легких выявлены очаги затемнения. Консервативное лечение оказалось неэффективным. Смерть наступила через неделю при явлениях легочно-сердечной недостаточности.

Ответы на тестовые задания

Ответы к тестовой задаче
