Клиническая фармакология и фармакотерапия в реальной врачебной практике : мастер-класс : учебник / В. И. Петров. - 2011. - 880 с. : ил.
|
|
|
|
Глава 2. КЛИНИКО-ФАРМАКОЛОГИЧЕСКИЕ ПОДХОДЫ К ВЫБОРУ И ПРИМЕНЕНИЮ ЛЕКАРСТВЕННЫХ СРЕДСТВ ПРИ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ
Согласно определению GOLD (Глобальная стратегия: диагностика, лечение и профилактика хронической обструктивной болезни легких 2001, 2003, 2005), ХОБЛ (табл. 139) характеризуется ограничением воздушного потока, которое вызвано патологической реакцией легких на воздействие различных поллютантов (главным образом курение, а также различных частиц и газов). Ограничение воздушного потока обратимо не полностью и носит, как правило, неуклонно прогрессирующий характер.
Таблица 139. Классификация степени тяжести ХОБЛ (GOLD 2001, 2003)
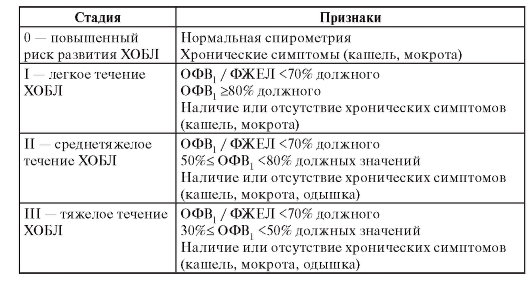
Окончание табл. 139

Примечание. Все значения ОФВ1 в классификации ХОБЛ относятся к постдилатационным ОФВ1 - объем форсированного выдоха за 1-ю секунду; ФЖЕЛ - форсированная жизненная емкость легких.
ОСНОВНЫЕ ЦЕЛИ ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ
• Предупреждение прогрессирования заболевания .
• Уменьшение проявлений.
• Повышение толерантности к физической нагрузке.
• Улучшение качества жизни.
• Профилактика и лечение осложнений.
• Профилактика и лечение обострений.
• Снижение смертности, связанной с ХОБЛ.
Для реализации этих целей существует несколько направлений лечения:
1. Снижение влияния факторов риска.
2. Образовательные программы.
3. Лечение ХОБЛ при стабильном течении.
4. Лечение ХОБЛ при обострении.
СНИЖЕНИЕ ВЛИЯНИЯ ФАКТОРОВ РИСКА
(Уровень доказательности А.)
Данное направление включает, прежде всего, прекращение курения, а также снижение влияния производственных вредностей, атмосферных и домашних поллютантов.
ОБРАЗОВАТЕЛЬНЫЕ ПРОГРАММЫ
(Уровень доказательности А.)
Больной ХОБЛ должен понимать причины, факторы риска, механизм развития и прогрессирования заболевания, цели и основные методы лечения, эффекты используемых лекарственных препаратов,
владеть навыками самоконтроля, самоведения, а также необходимыми навыками техники ингаляций.
ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ ПРИ СТАБИЛЬНОМ ТЕЧЕНИИ
Лечение стабильного течения ХОБЛ подразделяется на медикаментозное и немедикаментозное (кислородотерапия, хирургическое лечение, реабилитация). Несмотря на достаточно большой арсенал медикаментозных средств, применяемых для лечения ХОБЛ, к сожалению, ни одно из них не влияет на долгосрочное снижение легочной функции (уровень доказательности А). В настоящее время для медикаментозного лечения ХОБЛ применяют следующие группы препаратов.
I. Бронхолитики.
II. Глюкокортикоиды.
III. Прочие (вакцины, муколитики, антибактериальные препараты).
БРОНХОЛИТИКИ В ЛЕЧЕНИИ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ
Бронхолитические препараты занимают ведущее место в комплексном лечении ХОБЛ. Для уменьшения бронхиальной обструкции у больных ХОБЛ применяются антихолинергические препараты короткого и длительного действия, β2-агонисты короткого и длительного действия, метилксантины.
В зависимости от степени тяжести ХОБЛ бронхолитики назначаются «по требованию» или постоянно. В многочисленных исследованиях было показано, что только постоянный длительный прием бронхолитиков способен уменьшить темпы прогрессии бронхообструкции (уровень доказательности А).
К препаратам первого ряда среди бронхолитиков относятся М-холинолитики (ипратропия бромид и тиотропия бромид), причем в сравнительных исследованиях ипратропия бромида и тиотропия бромида последний показал достоверно больший прирост ОФВ1.
β2-агонисты обладают, помимо бронходилатирующего, еще целым рядом эффектов, в том числе противовоспалительным, антиаллергическим, улучшают мукоцеллюлярный клиренс. В лечении ХОБЛ стабильного течения могут использоваться как короткодействующие (сальбутамол, фенотерол), так и длительно действующие β2-агонисты
(салметерол, формотерол), которые обладают большей безопасностью, особенно у пожилых пациентов и пациентов с патологией сердечнососудистой системы.
Метилксантины (препараты теофиллина пролонгированного действия) обладают хорошей клинической эффективностью и низкой стоимостью, однако, учитывая их потенциально высокую токсичность, являются препаратами «второй линии». Метилксантины могут быть добавлены к регулярному ингаляционному бронхолитическому воздействию при более тяжелом течении болезни и требуют постоянного контроля концентрации в плазме крови (уровень доказательности В).
Необходимо отметить, что выбор конкретного бронхолитика должен проводиться с учетом индивидуального ответа пациента на лечение, переносимости и доступности (уровень доказательности А). При этом комбинация бронхолитических препаратов всегда предпочтительнее монотерапии, поскольку сочетание двух препаратов и более усиливает бронхолитический эффект и снижает риск побочных (уровень доказательности А).
ГЛЮКОКОРТИКОИДЫ В ЛЕЧЕНИИ ХРОНИЧЕСКОЙ
ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ
В отличие от бронхиальной астмы, при ХОБЛ глюкокортикоиды не обеспечивают надежного подавления воспаления, и их эффект значительно менее выражен, поэтому их применение при ХОБЛ ограничено определенными показаниями.
Ингаляционные глюкокортикоиды (ИГК) назначаются дополнительно к бронхолитическому воздействию (уровень доказательности А) у пациентов с ОФВ1 <50% должной (стадия III - тяжелая ХОБЛ и стадия IV - крайне тяжелая ХОБЛ) и повторяющимися обострениями (три и более за последние три года).
Рекомендуется проведение пробного применения ИГК в течение 6-12 нед для выявления пациентов, у которых возможен положительный эффект при длительном ингаляционном лечении глюкокортикоидами. Эффективность воздействия оценивают с помощью бронходилатационного теста. Ответ на лечение считается положительным при приросте ОФВ1 на 12% и 200 мл и более к исходной величине в бронхолитическом тесте.
Комбинация ИГК и β2-агонистов длительного действия более эффективна в лечении ХОБЛ, чем применение отдельных компонентов.
Продолжительный прием системных глюкокортикоидов (более 2 нед) при стабильном течении ХОБЛ не рекомендуется из-за высокого риска развития нежелательных явлений (уровень доказательности А).
МЕСТО ДРУГИХ ПРЕПАРАТОВ В ЛЕЧЕНИИ СТАБИЛЬНОГО ТЕЧЕНИЯ ХРОНИЧЕСКОЙ
ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ
Вакцины
С целью профилактики обострения ХОБЛ во время эпидемических вспышек гриппа рекомендованы к применению убитые или инактивированные гриппозные вакцины. Гриппозная вакцина на 50% способна уменьшить тяжесть течения и смертность у больных ХОБЛ (уровень доказательности А).
Больные ХОБЛ относятся к лицам с высоким риском развития пневмококковой инфекции, в связи с чем у этой категории пациентов было рекомендовано применение 23-валентной пневмококковой вакцины. Однако в настоящий момент нет доказательной базы для широкого применения этой вакцины всем больным ХОБЛ.
Антибактериальные препараты
Проведенные исследования показали, что применение антибиотиков с целью профилактики обострений у пациентов со стабильным течением ХОБЛ обладает очень низкой, но статистически достоверной эффективностью. Однако, учитывая риск возникновения нежелательных лекарственных явлений и риск развития антибиотикорезистентности возбудителей, применение антимикробной химиотерапии с профилактической целью не рекомендуется для лечения ХОБЛ стабильного течения.
Муколитические средства
Муколитики назначаются только пациентам со стабильной ХОБЛ при наличии вязкой мокроты. В настоящее время не существует убедительных доказательств, что длительное использование этих препаратов позволяет уменьшить степень прогрессии или частоту обострений ХОБЛ (уровень доказательности D). Единственным муколитическим препаратом, который, возможно, способен предупреждать обостре-
ние, является N-ацетилцистеин (NAC), обладающий одновременно и антиоксидантной активностью, однако убедительных доказательств его эффективности в настоящее время нет.
Противокашлевые препараты и дыхательные аналептики не рекомендуются для длительного приема у больных ХОБЛ, и применяются только при наличии соответствующих показаний.
ПРИНЦИПЫ ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ СТАБИЛЬНОГО ТЕЧЕНИЯ НА РАЗЛИЧНЫХ СТАДИЯХ ЗАБОЛЕВАНИЯ
• Стадия 0 - устранение факторов риска. Отказ от курения, устранение воздействия поллютантов, вакцинация.
• Стадия 1 (легкое течение) - интермиттирующее лечение короткодействующими бронхолитиками по потребности.
• Стадия 2 (среднетяжелое течение) - постоянный прием одного или комбинации нескольких бронхолитиков (М-холинолитик ± β2-агонист ± теофиллины пролонгированного действия).
• Стадия 3 (тяжелое течение) - постоянное длительное применение комбинации бронходилататоров (пролонгированные β2-агонисты и М-холинолитики длительного действия). В случае частых обострений заболевания добавляются ингаляционные глюкокортикоиды.
• Стадия 4 (крайне тяжелое течение) - постоянное длительное применение комбинации бронходилататоров (пролонгированные β2-агонисты + М-холинолитики длительного действия + теофиллины пролонгированного действия), ингаляционных глюкокортикоидов и длительное лечение кислородом на дому.
ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ
БОЛЕЗНИ ЛЕГКИХ ПРИ ОБОСТРЕНИИ
В настоящее время любое обострение ХОБЛ расценивается как фактор прогрессии заболевания и, следовательно, ухудшения прогноза. Учитывая, что каждый больной ХОБЛ, как правило, переносит за год от одного до четырех обострений и более, становится ясным, насколько важно правильное лечение обострения ХОБЛ.
Принято выделять легкое, среднетяжелое и тяжелое обострения ХОБЛ. Легкое обострение заболевания, как правило, не требует госпи-
тализации и может лечиться амбулаторно. При среднетяжелом и тяжелом обострении требуется госпитализация.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ БОЛЬНЫХ
С ОБОСТРЕНИЕМ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ
БОЛЕЗНИ ЛЕГКИХ
• Усиление клинических симптомов, например внезапное развитие одышки в покое.
• Исходно тяжелое течение ХОБЛ.
• Появление новых симптомов, характеризующих степень выраженности дыхательной и сердечной недостаточности (цианоз, периферические отеки).
• Отсутствие положительной динамики от амбулаторного лечения или ухудшения состояния на фоне лечения.
• Тяжелые сопутствующие заболевания.
• Впервые возникшее нарушение сердечного ритма.
• Диагностические сложности.
• Пожилой возраст.
• Невозможность лечения в домашних условиях.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ В ОТДЕЛЕНИЕ РЕАНИМАЦИИ И ИНТЕНСИВНОЙ ТЕРАПИИ
• Тахипноэ (ЧДД >30 в минуту) или брадипноэ (ЧДД <12 в минуту).
• Тахипноэ (ЧДД 23-25 в минуту) в сочетании с одним из симптомов, параметров: ослабленное «ватное» дыхание, признаки утомления дыхательных мышц (абдоминальный парадокс, альтернирующее дыхание, участие вспомогательных мышц в акте дыхания), гиперкапния (РаСО2 >45 мм рт.ст.) и (или) гипоксемия (РаО2 <55 мм рт. ст.), респираторный ацидоз (рН <7,3), полицитемия, застойная сердечная недостаточность.
• Нарушение сознания.
Для лечения развившегося обострения ХОБЛ применяются:
1. Бронхолитики.
2. Глюкокортикоиды.
3. Антибактериальные препараты.
4. Оксигенотерапия и вспомогательная вентиляция легких.
БРОНХОЛИТИКИ В ЛЕЧЕНИИ ОБОСТРЕНИЯ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ
ЛЕГКИХ
Бронхолитики являются одной из основных групп, применяемых при обострении ХОБЛ (уровень доказательности А).
Основные принципы бронхолитического лечения обострения ХОБЛ следующие:
• использование короткодействующих бронхолитических препаратов;
• интенсификация лечения за счет увеличения доз и модификации способа доставки препаратов;
• использование комбинированного бронхолитического лечения, прежде всего комбинации β2-агонистов (сальбутамол, фенотерол) и М-холинолитиков (ипратропия бромид) (уровень доказательности А).
В качестве бронхолитического воздействия при обострении ХОБЛ тяжелого течения рекомендуется назначение растворов β2-агонистов короткого действия через небулайзер (уровень доказательности А). При лечении тяжелых больных с наличием сопутствующей патологии, особенно сердечно-сосудистой системы (ИБС, артериальная гипертензия, тахиаритмии), предпочтение следует отдавать ипратропия бромиду как в качестве монотерапии, так и в сочетании с β2-агонистами. На фармацевтическом рынке имеются препараты, являющиеся фиксированными комбинациями М-холинолитиков и β2-агонистов. В России это препарат беродуал, представляющий собой комбинацию ипратропия бромида и фенотерола.
Рекомендуемые дозы и кратность введения бронхолитиков при обострении ХОБЛ следующие.
• Сальбутамол ингаляционно 200-400 мкг или 2,5-5 мг через небулайзер каждые 20-30 мин в течение первого часа, далее каждые 1-4 ч.
• Фенотерол ингаляционно 200-400 мкг или 0,5-1 мг через небулайзер каждые 20-30 мин в течение первого часа, далее каждые 1-4 ч.
• Ипратропия бромид ингаляционно 40-80 мкг или 0,5 мг через небулайзер каждые 20-30 мин в течение первого часа, далее каждые
2-4 ч.
• Фенотерол / ипратропия бромид (беродуал) по 1-2 ингаляции или 1-2 мл через небулайзер каждые 20-30 мин в течение первого часа, далее каждые 2-4 ч.
Ввиду многообразия нежелательных реакций и невозможности контролировать в реальной клинической практике концентрацию в плазме крови теофиллины необходимо применять с осторожностью
и при условии неэффективности предшествующего использования максимальных доз β2-агонистов и М-холинолитиков. Рекомендуемые дозы: аминофиллин (эуфиллин) 240 мг/ч (до 960 мг/сут) внутривенно со скоростью введения 0,5 мг/кг в час под контролем ЭКГ.
ГЛЮКОКОРТИКОИДЫ В ЛЕЧЕНИИ ОБОСТРЕНИЯ
ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ
ЛЕГКИХ
Показание для назначения глюкокортикоидов при обострении ХОБЛ параллельно с бронхолитическим лечением - снижение ОФВ1 менее 50% должных величин.
Применение системных глюкокортикоидов способствует более быстрому увеличению ОФВ1, уменьшению одышки, улучшению оксигенации артериальной крови, укорочению сроков госпитализации (уровень доказательности А).
На сегодняшний момент рекомендуется прием 0,5 мг/кг в сутки (30-40 мг) преднизолона внутрь и до 3 мг/кг в сутки при парентеральном применении на протяжении 10-14 дней (уровень доказательности D). Более длительное использование системных глюкокортикоидов не целесообразно, так как это не приводит к повышению эффективности и одновременно увеличивает риск развития нежелательных явлений.
АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ ОБОСТРЕНИЯ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ
ЛЕГКИХ
Несмотря на то что причину обострения ХОБЛ удается выяснить не всегда, и у трети больных причина остается неизвестной, считается, что большинство случаев обострений ХОБЛ связаны с инфекцией. В связи с этим антибактериальное воздействие занимает важное место в лечении обострения ХОБЛ (уровень доказательности В).
Решение вопроса о назначении антибактериального лечения основывается на использовании «Виннипегских критериев», к которым относятся:
- усиление одышки;
- увеличение количества эксперируемой мокроты;
- появление или усиление гнойного характера мокроты. Показание для антибактериального лечения (табл. 140) - наличие
всех трех критериев (уровень доказательности В) или наличие любых
Таблица 140. Антибактериальное лечение хронической обструктивной болезни легких
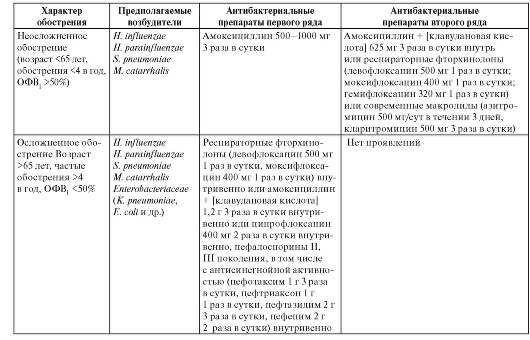
либо одного в сочетании с симптомами инфекции верхних дыхательных путей, и (или) лихорадкой, и (или) усилением кашля, и (или) повышением на 20% и более частоты дыхания либо ЧСС.
Для выбора препарата стартового антибактериального лечения целесообразно пациентов с обострением ХОБЛ разделить на две группы.
I группа - неосложненное обострение хронической обструктивной болезни легких
К группе пациентов с неосложненным обострением ХОБЛ относятся больные в возрасте до 65 лет с нечастыми (менее четырех в течение года) обострениями, без тяжелых сопутствующих заболеваний и незначительными или умеренными нарушениями бронхиальной проходимости (ОФВ1 >50%). Для этой категории больных вероятные возбудители обострения - это: Н. influenzae, H. parainfluenzae, S. pneumoniae и М. catarrhalis с природным уровнем чувствительности к антибиотикам.
II группа - осложненное обострение хронической обструктивной болезни легких
Ко второй группе относятся пациенты старше 65 лет, и (или) с частыми (не менее четырех в течение года) обострениями, и (или) имеющие выраженные нарушения вентиляционной функции легких (ОФВ1 <50%), и (или) серьезные сопутствующие заболевания (сахарный диабет, сердечная недостаточность, хронические заболевания печени и почек, сопровождающиеся органной недостаточностью и др.). В этой группе этиологическую значимость приобретают помимо Н. influenzae, H. parainfluenzae, S. pneumoniae и М. catarrhalis представители семейства Enterobacteriaceae spp. такие возбудители, как: Klebsiella pneumoniae, Escherichia coli и др. Кроме того, в этой группе чаще выделяются антибиотикорезистентные штаммы.
Показания для парентерального применения антибиотиков при обострении хронической обструктивной болезни легких
• Отсутствие пероральной формы препарата.
• Нарушения со стороны желудочно-кишечного тракта.
• Тяжелое обострение заболевания.
• Искусственная вентиляция легких.
• Низкая приверженность больных к лечению.
В случае первоначального назначения антибиотика парентерально целесообразно использовать ступенчатую терапию, с переходом на пероральные формы антибиотика спустя 3-4 дня эффективного парентерального лечения. Продолжительность антибактериально-
го лечения больных с обострением ХОБЛ составляет, как правило, 7-14 дней.
Оксигенотерапия и респираторная поддержка
Оксигенотерапия (2-5 л/мин, не менее 18 ч/сут) представляет собой один из важнейших методов тяжелого обострения ХОБЛ, особенно у пациентов, которым необходима госпитализация, в том числе в ОРИТ. При неэффективности проводимой в течение 30-45 мин оксигенотерапии показана неинвазивная или инвазивная вентиляция легких.
Показания к неинвазивной вентиляции легких:
- наличие симптомов и признаков острой дыхательной недостаточности (выраженная одышка в покое, ЧДД >25, участие в дыхании вспомогательной дыхательной мускулатуры, абдоминальный парадокс);
- признаки нарушения газообмена (РаСО2 >45 мм рт.ст.; рН <7,35; РаО2 FiO2 <200 мм рт.ст.).
Показания для инвазивной вентиляции:
- остановка дыхания;
- сердечно-сосудистые осложнения (гипотония, недостаточность);
- нарушение сознания (сопор, кома);
- угрожающая гипоксемия: РаО2 <35 мм рт.ст. при дыхании воздухом или РаО2 <200 мм рт.ст.;
- тяжелый ацидоз рН <7,25;
- утомление дыхательных мышц, ЧДД более 35 в минуту;
- другие осложнения (септический шок, массивная пневмония, массивная эмболия легочной артерии, баротравма, массивный плевральный выпот);
- неэффективность неинвазивной вентиляции.
Мы с вами обсудили только основные стратегические аспекты клинико-фармакологического подхода к выбору и применению фармакотерапии при ХОБЛ. В базовых учебниках по нашей дисциплине достаточно подробно изложена клиническая фармакология этих групп препаратов, поэтому я не буду останавливаться подробно на этом вопросе.
КЛИНИЧЕСКИЙ РАЗБОР
Пациент К., 65 лет, пенсионер, бывший железнодорожник, поступил в клинику с жалобами на повышение температуры тела до 38 °С в течение последних пяти дней после перенесенного переохлаждения, кашель
с отделением желто-зеленой мокроты, слабость, одышку смешанного инспираторно-экспираторного характера.
Из анамнеза
Пациент - курильщик, стаж курения 50 пачко-лет. Жалобы на одышку, снижение толерантности к физическим нагрузкам, малопродуктивный кашель в течение дня, которые беспокоят на протяжении 2-3 лет, однако по этому поводу пациент за медицинской помощью не обращался, считая эти жалобы «естественными» возрастными изменениями. Около 3 мес назад стал отмечать появление отеков стоп, лодыжек, голеней. В настоящий момент обратиться за медицинской помощью заставили появление лихорадки, усиление кашля и прогрессивное нарастание одышки.
Сопутствующая патология
В течение последних 8 лет отмечает повышенные значения артериального давления, максимально до 200/110 мм рт. ст. Гипотензивное лечение получает нерегулярно, от случая к случаю.
При осмотре обращали внимание наличие перкуторно коробочного звука, диффузное ослабление дыхания над всеми легочными полями, наличие рассеянных сухих свистящих и жужжащих хрипов.
При рентгенологическом исследовании легких в прямой проекции обнаружены диффузное усиление и деформация легочного рисунка, расширение и деформация корней легких, повышенная воздушность легочных полей.
При функциональном исследовании легких: ОФВ1-44%, ОФВ1 / ФЖЕЛ - 62%. Проба с бронхолитиками, прирост ОФВ1-12%.
Электрокардиография
Ритм синусовый, 76 в минуту, отклонение ЭОС вправо, признаки гипертрофии правого предсердия (p-pulmonale), блокада правой ножки пучка Гиса.
Эхокардиография
При проведении ЭхоКГ обращало внимание наличие признаков легочной гипертензии (гипертрофия правых отделов сердца, повышение систолического давления в легочной артерии до 35 мм рт.ст.).
Общий анализ крови
Гемоглобин - 156 г/л, эритроциты - 5,0х1012/л, лейкоциты - 9,2х109/л, сегментоядерные - 78%, палочкоядерные - 6%, лимфоциты - 12%, моноциты - 4%, эозинофилы - 0%, СОЭ - 25.
Диагноз
Хроническая обструктивная болезнь легких, тяжелое течение, обострение. Хроническая дыхательная недостаточность II. Эмфизема легких. Пневмосклероз. Хроническое легочное сердце II. ХСН II (ФК III). Гипертоническая болезнь III, артериальная гипертензия III, риск 4.
Назначено лечение антибактериальными препаратами (цефтриаксон), базисное противовоспалительное и бронхолитическое воздействие (серетид, тиотропия бромид, сальбутамол), муколитическое (амброксол) и гипотензивное воздействия, а также препараты для лечения хронической сердечной недостаточности (эналаприл, индапамид, спиронолактон, ацетилсалициловая кислота).
На фоне проводимого лечения отмечались выраженная положительная динамика, нормализация температуры тела, уменьшение количества мокроты и изменение ее цвета, уменьшение кашля, одышки, увеличение толерантности к физическим нагрузкам. Пациент выписан с рекомендациями продолжить плановое базисное противовоспалительное и бронхолитическое лечение.