Руководство к практическим занятиям по гинекологии: Учебное пособие / Под ред. В.Е. Радзинского. - 2007. - 600 с. : ил.
|
|
|
|
ГЛАВА 15 ЗАБОЛЕВАНИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
Что такое мастопатия?
По определению ВОЗ (1984), мастопатия - фиброзно-кистозная болезнь, характеризующаяся спектром пролиферативных и регрессивных изменений ткани железы с ненормальным соотношением эпителиального и соединительнотканного компонентов.
Какова частота и структура заболеваний молочных желез?
Мастопатия - одно из самых распространенных заболеваний у женщин: в популяции заболеваемость составляет 30-40%, а среди женщин, страдающих различными гинекологическими заболеваниями, - 58%. Частота мастопатии достигает максимума к 45 годам и снижается в пременопаузальном возрасте.
Каково строение молочных желез, макроструктура?
Молочная железа состоит из паренхимы - железистой ткани с проходящими в ней протоками различного калибра, стромы - соединительной
ткани, разделяющей железу на доли и дольки; жировой ткани, в которую погружены паренхима и строма железы.
Что является морфофункциональной единицей молочной железы?
Морфофункциональной единицей молочной железы является альвеола (рис. 15.1). Пузырек альвеолы выстлан одним слоем
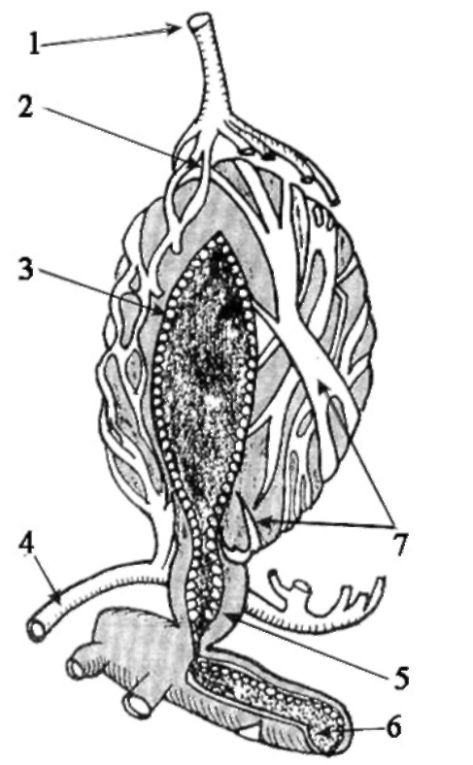
Рис. 15.1. Функциональная единица молочной железы, достигшей полного развития: 1 - дольковая артерия; 2 - альвеолярные капилляры; 3 - секреторный эпителий альвеол; 4 - дольковая вена; 5 - междольковый молочный ход; 6 - конечный молочный ход; 7 - миоэпите-
лиальные клетки
железистых клеток лактоцитов, верхушки которых обращены в полость альвеолы. В основании альвеолы расположены миоэпите- лиальные клетки, обладающие способностью сокращаться и регулировать объем альвеол и выбрасывать через проток скапливающийся в них секрет.
15.1. ОНТОГЕНЕЗ МОЛОЧНЫХ ЖЕЛЕЗ В РАЗЛИЧНЫЕ ПЕРИОДЫ ЖИЗНИ
Каков онтогенез молочных желез в период новорожденности и до начала пубертатного периода?
Закладка молочной железы происходит на 10-й неделе внутриутробной жизни. В период новорожденности в первые 3-5 дней жизни происходит незначительное увеличение молочных желез за счет гормональной стимуляции циркулирующими в крови материнскими плацентарными гормонами.
В детстве до начала пубертатного периода происходит очень незначительный рост молочных протоков в длину, который не изменяет величины молочных желез.
Какие особенности онтогенеза молочных желез во время беременности?
Во время беременности молочная железа достигает полной морфологической зрелости. Размеры ее увеличиваются за счет роста железистой ткани, масса достигает 800-900 г. Возрастает число альвеол, долек, протоков; в альвеолярном эпителии начинается секреция.
Каков онтогенез молочных желез после родов?
После родов происходит интенсивная секреция молока, причем железы еще более увеличиваются (иногда до 3-5 кг). В лактирующей железе секреторной активностью (образование молока) обладают не только лактоциты альвеол, но и миоциты, окружающие альвеолу, и эпителий, выстилающий внутридольковые протоки. В протоках долек образуются молочные синусы - полости для депонирования молока. По окончании лактации в железе происходят инволютивные изменения, сущность которых заключается в прекращении пролиферативных и секреторных процессов, а также в замещении соединительной ткани жировой.
Какие возрастные инволютивные изменения молочных желез?
Возрастные инволютивные изменения в структуре молочных желез также характеризуются замещением паренхимы жировой тканью. Эти процессы усиливаются после 40 лет. В постменопаузе железа почти лишена железистых структур и состоит из жировой ткани с нерезко выраженными фиброзированными соединительнотканными прослойками.
Какова регуляция развития и функции молочных желез в пубертатном периоде?
Регуляция роста и развития молочной железы происходит под сложным гормональным контролем (рис. 15.2). Основная роль принадлежит эстрогенам, прогестерону и пролактину. В первой фазе пубертатного периода, до менархе, на развитие молочных желез влияют эстрогены, во второй - эстрогены и прогестерон.
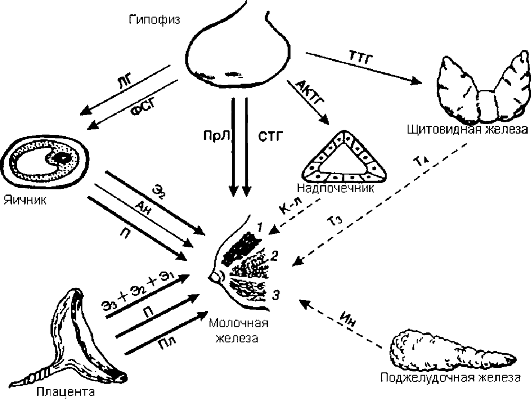
Рис 15.2. Гормональная регуляция развития и функции молочной железы: 1 - железистая ткань; 2 - жировая ткань; 3 - соединительная ткань; Э1 - эстрон; Э2 - эстрадиол; Э3 - эстриол; Ан - андрогены; П - прогестерон; Т3 - трийодтиронин; Т4 - тироксин; Ин - инсулин; ПЛ - пролактин; Пл - плацентарный лактоген; К-л - кортизол; СТГ - соматотропный гормон
Эстрогены ответственны за рост и развитие протоков и соединительной ткани, прогестерон - за рост и развитие железистой ткани, увеличение числа альвеол, рост долек.
Как регулируются функции молочных желез во время беременности?
Во время беременности интенсивный рост и развитие происходят под влиянием возрастающего количества плацентарных эстрогенов, прогестерона и лактогена, а также пролактина гипофиза.
Какова регуляция функции молочных желез после родов и во время кормления?
После родов происходит выключение гормонального влияния фетоплацентарного комплекса в основном за счет уменьшения уровня прогестерона, повышаются образование и выделение пролактина и его секреторная активность. Пролактин стимулирует образование белковых компонентов молока, активируя ферменты углеводного обмена, а также стимулирует синтез лактозы - основного углеводного компонента молока, т.е. пролактин, являясь интенсивным стимулятором лактации, влияет также на содержание в нем белков, жиров и углеводов.
Как гормоны репродуктивной системы влияют на молочную железу?
Гормональному влиянию подвергается паренхима, на которую вне беременности непосредственно действуют эстрогены, прогестерон, пролактин и соматотропный гормон, а во время беременности - плацентарные эстрогены, прогестерон, лактоген и пролактин. Опосредованно на ткани молочной железы действуют тиреоидные гормоны и инсулин.
В меньшей степени гормональному воздействию подвержена строма, в которой возможна гиперплазия под влиянием эстрогенов. Взаимоотношения гормонов и жировой ткани молочной железы изучены недостаточно. Жировая ткань, адипоциты молочной железы являются депо эстрогена, прогестерона и андрогенов. Адипоциты не синтезируют половые гормоны, но активно их захватывают из плазмы. Под влиянием ароматаз андрогены превращаются в эстрадиол и эстрон. Этот процесс с возрастом усиливается, что, возможно, является одним из факторов увеличения риска развития рака молочной железы.
15.2. КЛАССИФИКАЦИЯ ДДМЖ
Какие выделяют формы мастопатии?
Для клинической практики удобна классификация доброкачественных дисплазий молочной железы (ДДМЖ), выделяющая диффузные и узловые формы изменений в железах, которые находят отражение на рентгенограммах, при ультразвуковом и морфологическом исследованиях.
Классификация фиброзно-кистозной мастопатии:
- диффузная ДДМЖ:
- с преобладанием железистого компонента (аденоз);
- с преобладанием фиброзного компонента;
- с преобладанием кистозного компонента;
- смешанная форма;
- узловая форма.
15.3. КЛИНИКА РАЗЛИЧНЫХ ФОРМ ДДМЖ
Что характерно для ДДМЖ с преобладанием железистого компонента?
Морфологически эта форма ДДМЖ характеризуется высокодифференцированной, неосумкованной гиперплазией долек железы. Клинически она проявляется болезненностью, нагрубанием и диффузным уплотнением всей железы или ее участка. Аденоз наблюдается у молодых девушек в конце периода полового созревания, а также у женщин в начальных сроках беременности как преходящее состояние.
При рентгенологическом исследовании отмечают множественные тени неправильной формы с нечеткими границами, которые соответс- твуют участкам гиперплазированных долек и долей.
Что характерно для ДДМЖ с преобладанием фиброза?
Характерны фиброзные изменения междольковой соединительной ткани, пролиферация внутрипротоковой ткани с сужением просвета протока железы вплоть до полной его облитерации. Клиническая картина характеризуется болезненностью, при пальпации железы определяются уплотненные, тяжистые участки. Фиброзные про-
цессы преобладают у женщин более старшего, пременопаузального возраста.
Ретгенологическая картина этой формы ДДМЖ представляет собой пласты плотных гомогенных участков с выраженной тяжистостью.
Что характерно для ДДМЖ с преобладанием кистозного компонента?
Преобладают множественные кистозные образования эластической консистенции, довольно хорошо отграниченные от окружающей ткани железы. Характерным клиническим признаком является болезнен- ность, усиливающаяся перед менструацией. Кистообразование характерно для женщин в возрасте после 54 лет.
Морфологическая картина кистозной формы ДДМЖ характеризуется наличием множественных кист, возникающих из атрофированных долек и расширенных протоков железы.
Рентгенологически ДДМЖ имеет крупнопетлистый рисунок.
Что характерно для узловой формы ДДМЖ?
Эта форма характеризуется аналогичными изменениями, но имеющими локальный характер в виде единичных или нескольких узлов.
Какова этиология мастопатии?
Этиология мастопатии неясна. Решающая роль в ее развитии отводится прогестерондефицитным состояниям, нарушению функции яичников, при которых имеется абсолютная или относительная гиперэстрогения.
Какие факторы способствуют возникновению и развитию доброкачественных заболеваний молочных желез?
К факторам повышенного риска относятся:
- наследственный фактор (наличие доброкачественных и злокачественных новообразований у родственников по материнской линии);
- нейроэндокринные нарушения (нарушения нейрогуморальной составляющей репродуктивного цикла ведет к активации про- лиферативных процессов в гормонально-зависимых органах, в том числе в тканях молочной железы);
- возраст старше 35 лет;
- искусственное прерывание беременности (на самых ранних сроках беременности гормональное влияние вызывает выраженную перестройку железы, гиперплазию железистого компонента);
- ожирение (при сочетании ожирения с диабетом и артериальной гипертензией риск рака молочной железы повышается втрое);
- длительный психический стресс, который приводит к изменению секреторной функции эндокринных желез;
- поздняя первая беременность (после 30 лет).
- отсутствие, короткий (не более 1 мес.) или длинный (более 1 года) период грудного вскармливания;
- раннее менархе (до 12 лет);
- поздняя менопауза (старше 55 лет);
- эндокринное бесплодие (ановуляторное);
- нарушения менструальног цикла (прогестерондефицитные);
- гинекологические заболевания (миома матки, эндометриоз, гиперпластические процессы эндометрия);
- воспалительные заболевания молочных желез (мастит).
Каков патогенез мастопатии?
Эстрогены вызывают пролиферацию эпителия альвеол, соединительной ткани железы, протоков, усиливают активность фибробластов.
Гинекологическая заболеваемость женщин, страдающих мастопатией, составляет 115%, т. е. 1,1 заболевания на каждую [Радзин- ский В.Е., Иванова Т.Н., 2000]. Наиболее часто мастопатия сочетается с гиперпластическими процессами в органах репродуктивной системы: гиперплазия эндометрия, аденомиоз, миома матки. Это свидетельствует об общности патогенеза болезней всех органов репродукции и обосновывает патогенетическую терапию, которую должен проводить гинеколог всем без исключения больным с доброкачественными заболеваниями молочных желез.
Какие жалобы предъявляют больные с ДДМЖ?
Основной жалобой больных мастопатией является боль, как правило усиливающаяся в предменструальном периоде, иногда начиная со второй половины менструального цикла. Боль может иметь локальный характер и иррадиировать в руку или лопатку. Реже больные обращаюся по поводу выделений из соска.
Систематизируя болевые ощущения, были выделены 3 группы болей:
- циклические;
- ациклические;
- боли в грудной стенке.
15.4. ДИАГНОСТИКА ДДМЖ
Какова диагностика мастопатии?
Диагноз мастопатия ставят на основании анамнеза (аборты, невынашивание, дисфункциональные маточные кровотечения, длительное бесплодие), клинической картины, пальпации молочных желез и подтверждается результатами специальных методов исследования (рентгенограмма, ультразвук, морфология).
Что включает в себя клиническое обследование?
Клиническое обследование включает осмотр и мануальное исследование. При осмотре следует оценить степень формирования желез, их симметричность, форму, размеры, состояние кожных покровов (отек, гиперемия), наличие кожных рубцов, втяжений, выбуханий, пигментации, отделяемого из соска.
При пальпации необходимо обращать внимание на консистенцию молочных желез, наличие болезненности, объемных образований, их размер, однородность, подвижность, отношение к окружающим тканям.
Как выполняют пальпацию молочных желез?
Пальпацию молочных желез производят в положении стоя и лежа. Обязательно сдавление околососкового поля для уточнения отделяемого из соска. Пальпацию у женщин с регулярным менструальным циклом выполняют в 1-ю неделю после менструации для исключения влияния гормонального дисбаланса на ткань железы.
Какой метод исследования молочных желез является объективным?
Основным методом объективной оценки состояния молочных желез является рентгеномаммография. Этот метод рентгенологического исследования позволяет своевременно распознать патологические
изменения в молочных железах в 95-97% случаев, оценить степень распространенности процесса, определить характер роста опухоли, состояние второй молочной железы, что важно для выбора лечебной тактики. Именно это качество в отличие от других методов диагностики позволяет рассматривать маммографию как «золотой стандарт» - ведущий метод скрининга.
В какую фазу менструального цикла производят маммографию и ультразвуковое исследование?
Маммографию производят в двух проекциях - прямой и боковой - в первую фазу на 7-10-й день менструального цикла на специальных рентгеновских аппаратах с использованием специально сконструиро- ванных усиливающих экранов, позволяющих производить исследование в условиях минимальных лучевых нагрузок. Рентгенологическое исследование дает возможность выявить макрокальцификаты, характерные для кистозных изменений и расширения протоков, и микрокальцинаты.
Ультразвуковое исследование проводят также в первую фазу менструального цикла. Макрокистозные образования диагностируют данным методом в 100% случаев.
Каковы показания для маммографии?
Показания следующие:
- обследование женщин из группы риска, массовые спецосмотры (после 35 лет);
- любые изменения в молочных железах, обнаруженные при физикальном исследовании;
- метастазы в подмышечные лимфоузлы или метастазы любой локализации из невыявленного первичного очага;
- обследование перед пластической операцией на молочной железе; перед назначением ЗГТ;
- наблюдение больных раком молочной железы.
В чем достоинства маммографии?
Достоинства следующие:
- самая высокая информативность;
- единственный метод дифференциальной и топической диагностики внутрипротоковых заболеваний размером 1-3 мм;
- возможность дифференциальной диагностики узловых и диффузных заболеваний;
- возможность получения многопроекционного изображения органа;
- визуализация непальпируемых образований;
- возможность контролируемой пунции патологических образований с получением материала для цитологического и гистологического изучения.
Какова роль ультразвукового исследования в диагностике заболеваний молочных желез?
УЗИ
дополняет и уточняет картину патологического процесса, полученного при
других методах исследования. Данный метод позволяет с высокой
точностью распознать узловые образования (особенно кисты) и оценить
диффузные изменения, обладает высокой пропускной способ- ностью, однако
диагностическая эффективность при определении опухоли менее
Каковы показания к УЗИ молочных желез?
Основные показания:
- женщинам до 35 лет при профосмотрах;
- у беременных и лактирующих;
- при диагностике и дифференциальной диагностике солидного и полостного образования;
- для дифференциальной диагностики при увеличении аксиллярныхлимфоузлов;
- при заболеваниях молочных желез;
- при контроле за течением воспалительного процесса;
- при контролируемой пункции;
- для одновременного склерозирования кист.
В чем достоинства УЗИ?
Основные достоинства следующие:
- высокая пропускная способность;
- дополнительная информация при изучении структуры молочной железы на плотном фоне;
- возможность применения у беременных и кормящих женщин;
- помогает в дифференциальной диагностике узловых форм;
- возможность проведения пункции под УЗ - контролем.
Для чего проводят пункционную биопсию?
Пункционная биопсия с последующим цитологическим исследованием аспирата направлена на выявление предзлокачественных и злокачественных процессов молочных желез. Точность диагностики составляет
90-100%.
Какова роль допплерографии в диагностике заболеваний молочных желез?
Используется как дополнительный метод при сомнительных результатах рентгенографии, пункции, УЗИ.
Кому показана допплерография?
Показания к применению допплерографии:
- пальпируемые образования при подозрении на рак, при сомнительных данных рентгенографии, УЗИ;
- непальпируемые узловые образования неясной природы;
- признаки злокачественного образования при УЗИ у женщин до 30-35 лет, отсутствующие на рентгенограмме;
- неинформативность повторных пункций;
- оценка прогноза фиброаденом и узловых пролифератов с целью определения дальнейшей тактики ведения больной.
Какие существуют дополнительные объективные методы диагностики заболеваний молочных желез?
1. Магнитно-резонансная томография (МРТ) - позволяет выявлять пальпируемые и непальпируемые образования.
2. Цифровая маммография - обладает преимуществами, свойственными всем цифровым методам, включая возможность обработки изображений с целью оптимизации его восприятия.
3. Лазерная маммография - позволяет обнаружить патологические изменения в молочной железе и проводить дифференциальную диагностику доброкачественных и злокачественных опухолей.
4. Метод дуктографии - для диагностики изменений, локализованных в молочных протоках.
5. Пневмоцистография - для диагностики внутрикистозной патологии.
6. СВЧ-радиометрический метод. Он позволяет проводить дифференциальную диагностику между доброкачественными и злока-
чественными новообразованиями на фоне выраженных диффузных изменений на этапе первичного отбора больных, нуждающихся в углубленном обследовании, а также для диагностики маммографических негативных форм рака молочной железы.
15.5. ЛЕЧЕНИЕ ДДМЖ
Какие существуют методы лечения доброкачественных заболеваний молочных желез?
Консервативное и оперативное.
Кому показано консервативное лечение?
Консервативному лечению подлежат только диффузные формы фиброзно-кистозной болезни молочных желез. Все узловые формы лечат у маммологов, потому что за доброкачественным новообразованием может скрываться рак.
Консервативная терапия может проводиться женщинам только после тщательного обследования, включающего клинический, ультразвуковой, ретгенологический методы обследования.
Какие препараты являются основой медикаментозного лечения ДДМЖ?
Основой консервативной терапии ДДМЖ являются гормональные препараты. В качестве средств гормональной терапии используют гестагены, препараты для оральной контрацепции, ингибиторы секреции пролактина, антиэстрогены, аналоги рилизинг-гормонов (либеринов).
От чего зависит выбор препарата
для медикаментозного лечения ДДМЖ?
В настоящее время общепринятого алгоритма лечения диффузных форм ДДМЖ нет. Каждый случай требует индивидуального подхо- да врача. Выбор препаратов для лечения диффузных форм основан на коррекции основного нейроэндокринного и гинекологического заболевания. В качестве средств гормональной терапии мы предлагаем использовать гестагены, препараты для оральной контрацепции, ингибиторы секреции пролактина, антиэстрогены и аналоги рилизинг-гормонов.
Каков механизм действия прогестагенов при медикаментозном лечении ДДМЖ?
Препараты натурального прогестерона, поступая в кровь, оказывают биологическое действие прямым путем, связываясь с рецепторами к прогестерону, тестостерону, эстрогену, минералокортикоидам и др., и непрямым - изменяя функцию яичников путем торможения циклической секреции гонадотропинов, что приводит к уменьшению выработки эстрогенов яичниками; снижают активность17-β-оксистероиддегидрогеназы, которая способствует превращению неактивного эстрогена в активный.
Каков механизм действия ингибиторов пролактина при медикаментозном лечении ДДМЖ?
Бромокриптин (парлодел, норпролак) - полуситетическое производное алкалоида спорыньи - эргокриптина, специфический агонист дофаминовых рецепторов. Ввиду стимулирующего действия на дофаминовые рецепторы гипоталамуса бромокриптин тормозит секрецию пролактина и соматотропного гормона уже через несколько часов после введения. Женщинам репродуктивного возраста, особенно при циклической масталгии, рекомендуется парлодел в дозе 1,25-2,5 мг во II фазу цикла в течение 3-4 мес. При выраженной цикличности проявлений мастопатии препарат назначают по 2,5-5 мг во II фазу менструального цикла с 16-го по 35-й день в течение 4-6 циклов.
Каков механизм действия селективных модуляторов эстрогеновых рецепторов (SERM) при медикаментозном лечении ДДМЖ?
Механизм действия селективных модуляторов эстрогеновых рецепторов [фарестон (торемифен), тамоксифен] основан на конкурентном связывании с рецепторами эстрадиола в клетках тканей молочных желез.
Каков механизм действия агонистов Гн-Рг при медикаментозном лечении ДДМЖ?
При сочетании ДДМЖ с выраженными формами эндометриоза, симптомной миомой матки используют агонисты ГнРг, которые блокируют гонадотропную секрецию гипофиза и подавляют секре-
цию ФСГ. Вследствие этого уменьшается содержание в крови половых гормонов.
Какие еще показаны мероприятия при лечении ДДМЖ?
Коррекция диеты. Характер питания и диета оказывают влияние на метаболизм стероидных гормонов. Установлено, что диета, содержащая значительное количество жира и мясных продуктов, приводит к сни- жению содержания в плазме крови андрогенов и повышению уровня эстрогенов, кроме того, повышается выработка канцерогенных веществ.
Что предусматривает коррекция питания при ДДМЖ?
Снижение потребления насыщенных и ненасыщенных жиров.
Включение в диету фруктов, овощей, злаков, особенно плодов цитрусовых и богатых каротином овощей семейства капустных.
Ограничить потребление консервированных, соленых и копченых продуктов.
Существует тесная взаимосвязь между употреблением метилксантинов (кофеин, теофиллин, теобромин) и развитием ДДМЖ. Эти соединения способствуют развитию фиброзной ткани и образованию жидкости в кистах, поэтому ограничение содержащих метилксантины продуктов (кофе, чай, шоколад, какао, кола) или полный отказ от них существенно уменьшит боль, чувство напряжения в молочных железах.
Какова роль кишечника в патогенезе ДДМЖ?
При нарушении деятельности кишечника, хронических запорах, нарушенной кишечной микрофлоре и недостаточном количестве клетчатки в ежедневном рационе происходит реабсорбция из кишечника уже выведенных с желчью эстрогенов. Препарат, нормализующий функцию кишечника, - дюфалак.
Какова роль заболеваний печени в патогенезе ДДМЖ?
В возникновении дисгормональных заболеваний молочных желез определенную роль играют заболевания печени. Заболевания гепато- билиарного комплекса чаще всего инициируют развитие хронической гиперэстрогении вследствие замедленной утилизации эстрогенов в печени.
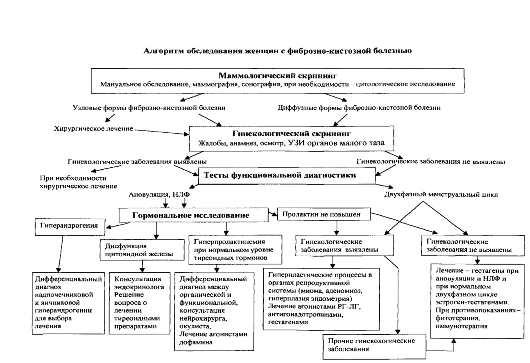
Рис. 15.3. Алгоритм обследования и лечения женщин с ДДМЖ
Какие элементы комплексного лечения существуют для коррекции доброкачественных заболеваний молочных желез?
В схему комплексного лечения включают:
- седативные средства;
- гомеопатические препараты;
- иммуномодуляторы;
- мочегонные средства;
- препараты йода.
Каковы показания к оперативному лечению?
Оперативному лечению подлежат все узловые формы фиброзно-кистозной мастопатии и диффузные формы, если при аспирационной биопсии обнаружены геморрагическое содержимое, пролиферация эпителия или известковые включения.
Главным условием оздоровления женщин после операции следует считать лечение гинекологических заболеваний и нарушений как профилактику рецидивов фиброзно-кистозной мастопатии и других болезней репродуктивной системы (рис. 15.3).