Общественное здоровье и здравоохранение: учебник / О. П. Щепин, В. А. Медик. - 2011. - 592 с.: ил. - (Послевузовское образование).
|
|
|
|
Глава 14. Развитие специализированной медицинской помощи
14.1. ОБЩИЕ ПРИНЦИПЫ ОРГАНИЗАЦИИ СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ
ПОМОЩИ
Специализированная медицинская помощь занимает особое место в системе здравоохранения Российской Федерации. Это связано, прежде всего, с тем, что она оказывается гражданам при заболеваниях, требующих специальных методов диагностики, лечения, использования сложных медицинских технологий и, таким образом, привлечения большого объема материальных и финансовых ресурсов, высококвалифицированных специалистов.
Специализированная медицинская помощь организуется как в амбулаторно-поликлинических, так и в больничных учреждениях.
В АПУ, помимо участковых врачей, могут работать врачиспециалисты (аллерголог-иммунолог, отоларинголог, травматологортопед, эндокринолог, хирург, окулист, невропатолог, уролог и др.). В целях повышения эффективности работы врачей-специалистов для населения нескольких административных округов (районов) или города в целом на базе той или иной поликлиники организуются приемы специалистов соответствующего профиля. Иногда на базе таких поликлиник образуются специализированные кабинеты, центры или пункты. Например, городской кабинет по лечению косоглазия, круглосуточный травматологический пункт и т.п.
В настоящее время в крупных городах для оказания специализированных видов амбулаторно-поликлинической помощи создаются консультативно-диагностические центры (КДЦ), которые оснащаются современным диагностическим оборудованием для проведения иммунологических, генетических, цитологических, радиоизотопных, лучевых и других уникальных методов исследования.
Важную роль в оказании специализированной стационарной помощи играют консультативно-диагностические отделения (КДО)
в структуре мощных многопрофильных больниц. Открытие таких отделений позволяет расширить объем специализированной медицинской помощи, сделать уникальные возможности отдельных стационаров более доступными населению, эффективнее использовать дорогостоящее медицинское оборудование больницы и ее высококвалифицированный кадровый потенциал.
Больничную специализированную помощь оказывают также соответствующие отделения многопрофильных больниц, специализированные больницы (гинекологическая, гериатрическая, инфекционная, восстановительного лечения и др.), клиники научноисследовательских институтов и высших учебных заведений. Важное место в оказании специализированных видов медицинской помощи населению принадлежат скорой медицинской помощи, центрам восстановительной медицины и реабилитации, санаторно-курортным учреждениям.
В системе организации специализированной медицинской помощи населению большую роль играет сеть диспансеров, которые предназначены для разработки и реализации комплекса профилактических мероприятий, а также для активного выявления больных с определенными заболеваниями на ранних стадиях, их лечения и реабилитации. В соответствии с номенклатурой учреждений здравоохранения выделяют следующие типы диспансеров: врачебно-физкультурный, кардиологический, кожно-венерологический, наркологический, онкологический, противотуберкулезный, психоневрологический и др. Диспансер оказывает помощь как взрослому, так и детскому населению и, как правило, включает в себя поликлиническое (диспансерное) отделение и стационар.
Более подробно остановимся на деятельности отдельных специализированных учреждений здравоохранения.
14.2. СЛУЖБА СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Скорая медицинская помощь (СМП) представляет собой один из видов первичной медико-санитарной помощи. В 2008 г. в РФ функционировало 3029 станций (отделения) СМП, в составе которых работало 11 969 общеврачебных, 5434 специализированных и 22 043 фельдшерских бригад. В рамках Программы государственных гарантий на финансирование службы СМП было выделено 54,1 млрд рублей, средняя стоимость одного вызова составила 1110 рублей.
Ежегодно учреждения СМП выполняют около 50 млн вызовов, оказывая медицинскую помощь более 51 млн гражданам.
Скорая медицинская помощь - это круглосуточная экстренная медицинская помощь при внезапных заболеваниях, угрожающих жизни больного, травмах, отравлениях, преднамеренных самоповреждениях, родах вне медицинских учреждений, а также при катастрофах и стихийных бедствиях.
Скорая медицинская помощь осуществляется гражданам РФ и иным лицам, находящимся на ее территории, в соответствии с Программой госгарантий бесплатно.
В структуру службы скорой медицинской помощи входят станции, подстанции, больницы скорой медицинской помощи, а также отделения скорой медицинской помощи в составе больничных учреждений. Станции скорой медицинской помощи как самостоятельные ЛПУ создаются в городах с населением свыше 50 тыс. человек. В городах с населением более 100 тыс. человек, с учетом протяженности населенного пункта и рельефа местности, организуются подстанции скорой медицинской помощи как подразделения станций (в зоне двадцатиминутной транспортной доступности). В населенных пунктах с численностью жителей до 50 тыс. организуются отделения скорой медицинской помощи в составе центральных районных, городских и других больниц.
Станция (подстанция, отделение) скорой медицинской помощи - это ЛПУ, которое функционирует в режиме повседневной работы и чрезвычайных ситуаций (ЧС). Основной задачей станции (подстанции, отделения) СМП в режиме повседневной работы является оказание СМП заболевшим и пострадавшим на месте происшествия и во время их транспортировки в стационары. В режиме ЧС - проведение лечебно-эвакуационных мероприятий и участие в работах по ликвидации медико-санитарных последствий ЧС. Возглавляет работу станции СМП главный врач, а подстанции и отделения - заведующий.
Примерная организационная структура станции (подстанции, отделения) скорой медицинской помощи представлена на рис. 14.1.
Основными задачами станций (подстанций, отделений) СМП являются:
• оказание круглосуточной экстренной медицинской помощи заболевшим и пострадавшим, находящимся вне ЛПУ, при катастрофах и стихийных бедствиях;
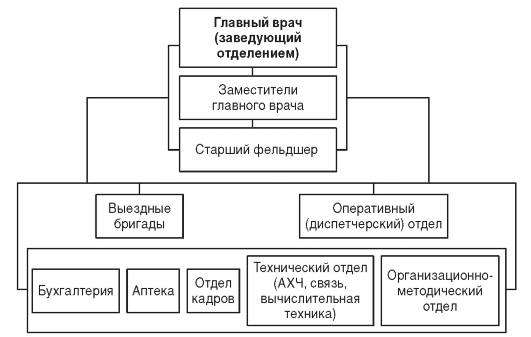
Рис. 14.1. Примерная организационная структура станции (подстанции, отделения) скорой медицинской помощи (АХЧ - административнохозяйственная часть)
• осуществление своевременной транспортировки больных, пострадавших и рожениц в стационары больничных учреждений;
• оказание медицинской помощи больным и пострадавшим, обратившимся за помощью непосредственно на станцию (подстанцию, отделение) СМП;
• подготовка и переподготовка кадров по вопросам оказания экстренной медицинской помощи.
Эффективность решения этих задач во многом зависит от взаимодействия станций (подстанций, отделений) СМП с учреждениями здравоохранения общелечебной сети, Государственной инспекции безопасности дорожного движения (ГИБДД), подразделениями службы гражданской обороны и чрезвычайных ситуаций.
Основная функциональная единица станций (подстанций, отделений) СМП - выездная бригада, которая может быть фельдшерской или врачебной. Фельдшерская бригада включает в свой состав 2 фельдшеров, санитара и водителя. Во врачебную бригаду входят
врач, 2 фельдшера (либо фельдшер и медицинская сестра-анестезист), санитар и водитель.
Кроме того, врачебные бригады делятся на общепрофильные и специализированные. Выделяют следующие виды специализированных бригад: педиатрическую, анестезиолого-реанимационную, кардиологическую, психиатрическую, травматологическую, нейрореанимационную, пульмонологическую, гематологическую и др. Специализированная бригада включает 1 врача соответствующего профиля, 2 средних медицинских работников соответствующего профиля, санитара и водителя.
Основная обязанность врача выездной бригады скорой медицинской помощи - оказание экстренной медицинской помощи больным и пострадавшим в соответствии с утвержденными стандартами (протоколами) ведения больных.
При оказании скорой медицинской помощи фельдшер в составе фельдшерской бригады является ответственным исполнителем, и его обязанности в целом соответствуют должностным обязанностям врача общепрофильной врачебной бригады. В связи с этим в настоящее время для повышения эффективности использования финансовых и трудовых ресурсов ведется работа по сокращению числа общепрофильных врачебных бригад и соответственно увеличению количества фельдшерских, причем этот процесс должен проходить без ухудшения качества оказываемой экстренной медицинской помощи. Зарубежный и отечественный опыт свидетельствует, что фельдшерские бригады в состоянии оказывать весь необходимый комплекс «скоропомощных» мероприятий в соответствии с действующими стандартами (протоколами) ведения больных.
Важнейшее структурное подразделение станций (подстанций, отделений) СМП - оперативный (диспетчерский) отдел, который обеспечивает круглосуточный централизованный прием обращений (вызовов) населения, своевременное направление выездных бригад на место происшествия, оперативное управление их работой. В его структуру входят диспетчерская приема, передачи вызовов и стол справок. Рабочие места сотрудников отдела должны быть компьютеризированы. Дежурный персонал оперативного отдела имеет необходимые средства связи со всеми структурными подразделениями станции СМП, подстанциями, выездными бригадами, лечебнопрофилактическими учреждениями, а также прямую связь с оперативными службами города (района).
Оперативный (диспетчерский) отдел выполняет следующие основные функции:
• прием вызовов с обязательной записью диалога на электронный носитель, подлежащий хранению 6 мес;
• сортировка вызовов по срочности и своевременная передача их выездным бригадам;
• осуществление контроля над своевременной доставкой больных, рожениц, пострадавших в приемные отделения соответствующих стационаров;
• сбор оперативной статистической информации, ее анализ, подготовка ежедневных сводок для руководства станции СМП;
• обеспечение взаимодействия с ЛПУ, Управлением внутренних дел (УВД), ГИБДД, подразделениями службы по делам гражданской обороны и чрезвычайных ситуаций, иными оперативными службами и др.
Прием вызовов и передача их выездным бригадам осуществляется дежурным фельдшером (медицинской сестрой) по приему и передаче вызовов оперативного (диспетчерского) отдела станции СМП.
Дежурный фельдшер (медицинская сестра) по приему и передаче вызовов находится в непосредственном подчинении старшего врача смены, обязан знать топографию города (района), дислокацию подстанций и учреждений здравоохранения, места нахождения потенциально опасных объектов, алгоритм приема вызовов.
Санитарный автотранспорт бригад СМП должен систематически подвергаться дезинфекционной обработке в соответствии с требованиями санитарно-эпидемиологической службы. В случаях, когда транспортом станций СМП перевезен инфекционный больной, автомашина подлежит обязательной дезинфекции, которая осуществляется персоналом больницы, принявшей больного.
Станция (подстанция, отделение) СМП не выдает документов, удостоверяющих временную нетрудоспособность, и судебномедицинских заключений, не проводит экспертизу алкогольного опьянения, однако при необходимости может выдавать справки произвольной формы с указанием даты, времени обращения, диагноза, проведенных обследований, оказанной медицинской помощи и рекомендаций по дальнейшему лечению. Станция (подстанция, отделение) СМП обязана выдавать устные справки о месте нахождения больных и пострадавших при личном обращении граждан или по телефону.
Дальнейшее совершенствование работы СМП, повышение эффективности использования ее ресурсов предусматривают четкое разграничение медицинской помощи на скорую и неотложную. В настоящее время около 30% всех вызовов, поступающих на станцию (подстанцию, отделение) СМП, не требуют экстренной медицинской помощи, и их выполнение может быть отсрочено во времени (это случаи острых заболеваний и обострений хронических болезней, не требующих срочного медицинского вмешательства). Такие вызовы относятся к неотложной медицинской помощи, которая должна оказываться отделениями (кабинетами) неотложной медицинской помощи АПУ муниципальной системы здравоохранения.
Медицинскую деятельность станций (подстанций, отделений) СМП характеризуют следующие показатели:
• показатель обеспеченности населения СМП;
• показатель своевременности выездов бригад по скорой помощи;
• показатель расхождения диагнозов СМП и стационаров;
• показатель удельного веса успешных реанимаций;
• показатель удельного веса летальных исходов.
Показатель обеспеченности населения СМП характеризует уровень обращаемости населения за скорой медицинской помощью. Динамика этого показателя в Российской Федерации представлена на рис. 14.2.
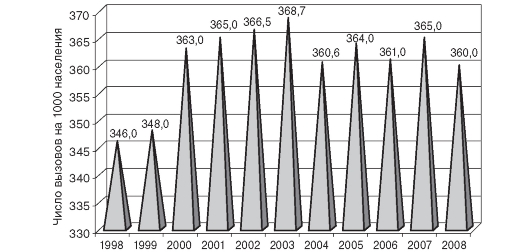
Рис. 14.2. Динамика показателя обеспеченности населения скорой медицинской помощью в Российской Федерации (1998-2008)
Нормативное значение показателя обеспеченности населения СМП устанавливается ежегодно в Программе государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи и в 2008 г. составило 318 вызовов на 1000 населения.
Показатель своевременности выездов бригад по скорой помощи характеризует оперативность работы станций (подстанций, отделений) СМП. В настоящее время своевременность выездов бригад по скорой помощи, особенно в крупных городах, в основном зависит от двух обстоятельств: первое, от рациональности размещения на территории города подстанций; второе, от дорожной обстановки. В этих условиях для повышения оперативности управления бригадами скорой помощи диспетчерских станций СМП внедряются навигационные системы GPS и Glonass.
Рекомендуемое значение этого показателя - не менее 99% выездов бригад в течение 4 мин с момента поступления вызова.
Показатель расхождения диагнозов СМП и стационаров характеризует уровень диагностики и преемственности в работе СМП и больничных учреждений. Наиболее сложны для диагностики на догоспитальном этапе пневмония, черепно-мозговая травма, острое нарушение мозгового кровообращения, стенокардия. По поводу этих заболеваний показатель расхождения диагнозов СМП и стационаров составляет соответственно 13,9; 5,7; 3,8; 1,2%.
Рекомендуемое значение этого показателя - не более 5% расхождений диагнозов из общего числа доставленных СМП больных в стационары.
Показатели удельного веса успешных реанимаций и удельного веса летальных исходов дополняют друг друга, характеризуют качество работы бригад СМП и оснащенность их необходимыми материальными ресурсами. Рекомендуемые значения этих показателей составляют соответственно не менее 10% успешных реанимаций, выполненных бригадами СМП, и не более 0,05% летальных исходов в присутствии бригады СМП.
14.3. СЛУЖБА ПЕРЕЛИВАНИЯ КРОВИ
Одно из важнейших направлений обеспечения деятельности организаций здравоохранения, повышения качества медицинской помощи - развитие службы крови. В 2007 г. в РФ функционировали 151 станция переливания крови, 618 отделений переливания крови
в составе государственных и муниципальных учреждений здравоохранения, которыми в общей сложности было заготовлено более 1,8 млн литров крови. Станция переливания крови (СПК) - это ЛПУ, предназначенное для обеспечения учреждений здравоохранения цельной кровью и ее компонентами. Работу СПК возглавляет главный врач, который назначается и освобождается от должности руководителем соответствующего органа управления здравоохранением.
Основные задачи СПК:
• проведение донорского плазмафереза, цитафереза, консервирования компонентов крови, приготовление препаратов криоконсервирования клеток крови;
• обеспечение организаций здравоохранения компонентами и препаратами крови;
• участие в планировании и проведении специальных мероприятий Службы медицины катастроф;
• оказание организационно-методической и консультативной помощи организациям здравоохранения по вопросам заготовки и переливания компонентов крови;
• организация и проведение статистического учета доноров, заготовленной крови и препаратов крови;
• проведение совместно с общественными организациями работы по пропаганде донорства среди населения.
В настоящее время служба крови испытывает серьезные трудности, связанные, с одной стороны, с низким уровнем материальнотехнической базы станций и отделений переливания крови, с другой, - с уменьшением числа доноров вследствие снижения в обществе престижа донорского движения. Именно поэтому основные направления дальнейшего совершенствования деятельности службы крови:
• техническая и технологическая модернизация учреждений службы крови;
• пропаганда массового донорства крови и ее компонентов. Техническая и технологическая модернизация учреждений службы
крови предусматривает оснащение учреждений службы крови на федеральном, региональном и муниципальном уровнях современным оборудованием по заготовке, переработке, хранению и обеспечению безопасности донорской крови и ее компонентов. Кроме того, необходимо оптимизировать процесс обследования доноров для обеспечения достоверности результатов исследования донорской
крови на гемотрансмиссивные инфекции, осуществлять карантинизацию плазмы крови в течение не менее 6 мес, что позволит обеспечить учреждения здравоохранения максимально безопасными вирусинактивированными компонентами крови. Необходимо осуществить повсеместно переход на заготовку различных компонентов крови более комфортным, технологичным и менее травматичным для донора методом аппаратного цитоплазмафереза. Важнейшее направление технической модернизации учреждений службы крови заключается в формировании государственных информационных ресурсов в сфере донорства крови и ее компонентов на основе внедрения современных информационно-телекоммуникационных технологий.
Пропаганда массового донорства крови и ее компонентов предполагает, прежде всего, укрепление доверия населения к государственным инициативам по развитию массового донорства на основе пропаганды безопасности процедуры забора крови и ее компонентов, повышение престижности донорства в обществе. Необходимо принятие дополнительных мер по материальному и моральному стимулированию мотивации граждан к сдаче крови. Обязательное условие решения этих задач - это формирование солидарной ответственности у региональных и местных властей, профессионального сообщества, бизнеса, населения за судьбы больных, нуждающихся в донорской крови и ее компонентах.
К показателям, характеризующим деятельность СПК, относятся:
• показатель обеспеченности населения донорами;
• показатель выполнения плана заготовки крови;
• показатель переработки донорской крови;
• показатель средней дозы кроводачи.
Показатель обеспеченности населения донорами характеризует активность участия населения в донорском движении. В Российской Федерации значение этого показателя в последние годы имеет тенденцию к снижению и составило в 2008 г. 12,9 донора на 1000 населения (рис. 14.3).
Показатель выполнения плана заготовки крови - это важная характеристика производственной деятельности станций (отделений) переливания крови, поэтому руководители СПК должны стремиться к 100% выполнению плана заготовки крови.
Показатель переработки донорской крови характеризует полноту переработки донорской крови на компоненты. Не менее 85% заготовленной крови должно быть переработано на компоненты.
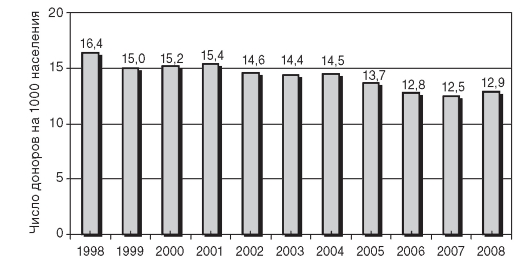
Рис. 14.3. Динамика показателя обеспеченности населения донорами в Российской Федерации (1998-2008)
Показатель средней дозы кроводачи в Российской Федерации в 2008 г. составил 430 мл крови за одну донацию. Последние годы отмечается тенденция увеличения этого показателя на фоне снижения обеспеченности населения донорами и возрастающей потребности в цельной крови, ее компонентах и препаратах. Это плохой прогностический признак с учетом того, что средняя доза кроводачи имеет определенный физиологический предел, за которым единственный путь обеспечения организаций здравоохранения кровью - увеличение количества доноров.
14.4. ОНКОЛОГИЧЕСКАЯ ПОМОЩЬ
В систему оказания онкологической помощи населению входят онкологические диспансеры, хосписы или отделения паллиативной помощи онкологическим больным, смотровые и онкологические кабинеты АПУ. В 2008 г. в РФ функционировало 107 онкологических диспансеров, 2125 онкологических отделений (кабинетов), в которых работало 7720 врачей-онкологов и радиологов.
Основные задачи этих учреждений - оказание специализированной медицинской помощи больным ЗНО, проведение диспансерного наблюдения за больными ЗНО, целевых (скрининговых) меди-
цинских осмотров, а также проведения санитарно-просветительной работы по вопросам профилактики и раннего выявления онкологических заболеваний.
В системе оказания специализированной онкологической помощи ведущая роль принадлежит онкологическим диспансерам, которые, как правило, организуются на уровне субъекта РФ (республики, края, округа, области). Работу диспансера возглавляет главный врач, который назначается и освобождается от должности руководителем соответствующего органа управления здравоохранением. Основная цель диспансера - разработка стратегии и тактики совершенствования онкологической помощи населению, обеспечение квалифицированной онкологической помощи населению прикрепленной территории. В соответствии с этой целью диспансер решает следующие задачи:
• оказание квалифицированной специализированной медицинской помощи онкологическим больным;
• анализ состояния онкологической помощи прикрепленному населению, эффективности и качества проводимых профилактических мероприятий, диагностики, лечения и диспансерного наблюдения за онкологическими больными;
• ведение территориального ракового регистра;
• разработка территориальных целевых программ по борьбе с онкологическими заболеваниями;
• подготовка и повышение квалификации врачей-онкологов, врачей основных специальностей и средних медицинских работников по вопросам оказания онкологической помощи населению;
• внедрение новых медицинских технологий оказания медицинской помощи онкологическим больным и больным с предопухолевыми заболеваниями;
• координация деятельности учреждений здравоохранения общелечебной сети по вопросам профилактики, раннего выявления ЗНО, диспансерного наблюдения и паллиативного лечения онкологических больных;
• организация и проведение санитарно-просветительной работы среди населения по формированию здорового образа жизни, предупреждению онкологических заболеваний.
Помимо традиционных для большинства диспансеров поликлинического и стационарного отделений, в состав онкологического диспансера входят: отделение паллиативной помощи, лучевой терапии, химиотерапии, пансионат и др.
Для всестороннего анализа деятельности онкологических диспансеров используются следующие статистические показатели:
• показатель контингента больных ЗНО;
• показатель первичной заболеваемости ЗНО;
• показатель смертности от ЗНО;
• показатель одногодичной летальности;
• показатель доли больных с I-II стадиями ЗНО, выявленных при целевых медицинских осмотрах;
• показатель запущенности ЗНО.
Показатель контингента больных ЗНО дает общее представление о распространенности злокачественных новообразований, организации статистического учета и диспансерного наблюдения онкологических больных. Последние 10 лет сохраняется тенденция роста этого показателя, значение которого в 2008 г. в РФ составило 1836,0 на 100 тыс. населения.
Показатель первичной заболеваемости ЗНО дополняет показатель контингента больных ЗНО и может служить одной из оценок эффективности реализации федеральных и региональных программ профилактики факторов риска возникновения ЗНО. Последние 15 лет этот показатель имеет стойкую тенденцию к росту, и в 2008 г. составил 345,6 на 100 тыс. населения, что свидетельствует, в частности, о возросшем уровне диагностики в учреждениях здравоохранения (рис. 14.4).
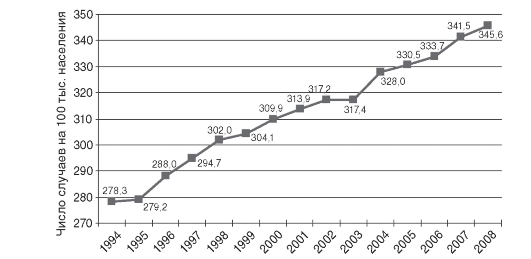
Рис. 14.4. Динамика показателя первичной заболеваемости злокачественными новообразованиями в Российской Федерации (1994-2008)
Показатель смертности от ЗНО может служить интегральной характеристикой уровня оказания специализированной медицинской помощи онкологическим больным. Динамика этого показателя в РФ за последние 10 лет представлена на рис. 14.5.
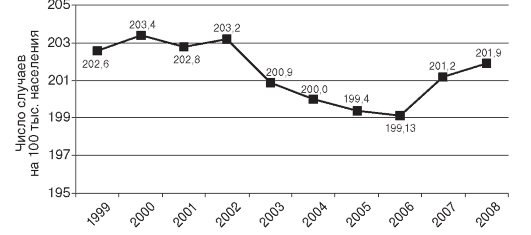
Рис. 14.5. Динамика показателя смертности от злокачественных новообразований населения Российской Федерации (1999-2008)
Показатель одногодичной летальности служит одной из характеристик позднего выявления ЗНО, эффективности комплексной терапии и диспансеризации онкологических больных. Этот показатель рассчитывается как процентное отношение умерших на первом году с момента установления диагноза ЗНО к общему числу больных с впервые в жизни установленным таким диагнозом. Последние годы в РФ наблюдается незначительное снижение показателя одногодичной летальности, значение которого в 2008 г. составило 29,9%. Наиболее высокие значения этого показателя отмечаются при раке пищевода
(62,3%), легких (55,4%), желудка (54,0%).
Показатель доли больных с стадиями ЗНО, выявленных
при целевых медицинских осмотрах, характеризует эффективность проводимых целевых (скрининговых) медицинских осмотров населения. По результатам таких осмотров, проводимых на отдельных территориях РФ, в среднем выявляется лишь 55% больных с I-II стадиями злокачественных новообразований. Это свидетельствует о недостаточном уровне, с одной стороны, организации и проведения целевых медицинских осмотров населения, с другой - онкологической настороженности медицинских работников и самих пациентов.
Показатель запущенности ЗНО представляет один из основных критериев качества работы всех ЛПУ и диагностических служб (рентгенологической, эндоскопической, ультразвуковой, цитологической и др.). Этот показатель определяет долю больных с IV стадией всех и с III стадией визуальных локализаций ЗНО в общем числе онкологических больных с впервые в жизни установленным диагнозом. Последние годы он имеет тенденцию к уменьшению в Российской Федерации, оставаясь, однако, высоким (2008 г. - 30%).
14.5. ПСИХОНЕВРОЛОГИЧЕСКАЯ ПОМОЩЬ
Актуальность совершенствования психиатрической помощи связана с ростом распространенности психических расстройств и расстройств поведения. Правовой основой организации психиатрической помощи населению является Закон Российской Федерации «О психиатрической помощи и гарантиях прав граждан при ее оказании». В 2008 г. в Российской Федерации функционировало 402 учреждений и 3016 отделений (кабинетов) психоневрологического профиля, в которых работало 16 165 врачей-психиатров.
Ведущее учреждение в системе оказания населению специализированной психиатрической помощи - психоневрологический диспансер, который возглавляет главный врач, назначаемый и освобождаемый от должности руководителем соответствующего органа управления здравоохранением. Актуальность проблемы психического здоровья населения определяет следующие основные задачи в работе психоневрологического диспансера:
• оказание амбулаторной психиатрической и психотерапевтической помощи больным, страдающим психическими расстройствами, а также диспансерное наблюдение за ними;
• стационарная помощь больным, страдающим непсихотическими видами психических заболеваний;
• проведение профилактических осмотров, освидетельствований, судебно-психиатрической, военно-врачебной и медикосоциальной экспертиз;
• социально-трудовая реабилитация больных психическими заболеваниями;
• неотложная психиатрическая помощь, в том числе при чрезвычайных ситуациях;
• участие в решении вопросов опеки над недееспособными больными;
• оказание консультативной специализированной психоневрологической помощи больным, находящимся в соматических больницах и АПУ;
• психогигиеническая, санитарно-просветительная работа среди населения.
Эти задачи определяют организационно-функциональную структуру диспансера. Типовая структура диспансера, как правило, включает в себя следующие подразделения: лечебно-диагностическое отделение с кабинетами участковых психиатров, дневной стационар для краткосрочного пребывания больных, страдающих непсихотическими видами психических заболеваний, отделение детской и подростковой психоневрологии, отделение психопрофилактики и психогигиены, отделение «Телефон доверия», кабинет социальнопсихологической помощи и др. Кроме того, в составе психоневрологического диспансера могут быть государственные лечебнопроизводственные предприятия для проведения трудовой терапии, обучения новым профессиям и трудоустройства лиц, страдающих психическими расстройствами, включая инвалидов.
Диспансер может организовывать психоневрологические отделения (кабинеты) при поликлиниках общего профиля для оказания населению специализированной психоневрологической помощи.
К основным показателям, характеризующим медицинскую деятельность психоневрологических диспансеров, относятся:
• показатель контингента больных психическими расстройствами;
• показатель первичной заболеваемости психическими расстройствами;
• показатель повторности госпитализации больных психическими расстройствами.
Показатель контингента больных психическими расстройствами
характеризует распространенность психических расстройств, уровень организации статистического учета и диспансерного наблюдения психически больных. Последнее десятилетие отмечается тенденция к росту этого показателя за счет увеличения диспансерной группы психических больных (рис. 14.6).
Показатель первичной заболеваемости психическими расстройствами1 служит косвенной характеристикой социального расслоения общества и нарушения адаптационных механизмов психики индиви-
1 Учитывается число больных с впервые в жизни установленным диагнозом психического расстройства, обратившихся за консультативно-лечебной помощью.
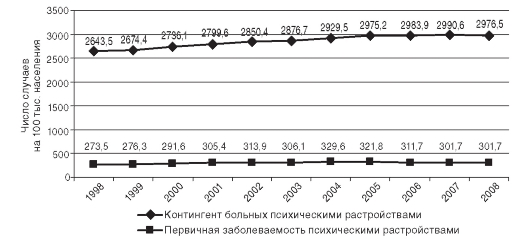
Рис. 14.6. Динамика показателей контингента больных и первичной заболеваемости психическими расстройствами населения Российской Федерации
(1998-2008)
дуума. Последние годы этот показатель стабилизировался и в 2008 г. составил 301,7 на 100 тыс. населения (см. рис. 14.6).
Показатель повторности госпитализации больных психическими расстройствами характеризует эффективность диспансерного наблюдения и качество стационарного лечения психических больных. По отдельным субъектам Российской Федерации в 2008 г. доля больных психическими расстройствами, повторно госпитализированных в психиатрические стационары в течение года, составила 20-23%, что свидетельствует о существующих резервах повышения эффективности диспансерного наблюдения и лечения психических больных.
Дальнейшее совершенствование психиатрической помощи населению невозможно без развития комплексной системы профилактики, диагностики, лечения и реабилитации больных, страдающих психическими расстройствами. Эта система должна включать в себя проведение скрининговых форм медицинских осмотров населения, повышение качества судебно-психиатрической и медико-социальной экспертиз, внедрение эффективных методов психосоциальной терапии и реабилитации, обучающих программ для населения по вопросам охраны психического здоровья и профилактики суицидов. Необходимое условие для реализации этого комплекса мер - разработка современных проектов и строительство специализированных медицинских учреждений, оказывающих психиатрическую помощь населению.
14.6. НАРКОЛОГИЧЕСКАЯ ПОМОЩЬ
Существующая проблема алкоголизма и наркомании, которая занимает одно из ведущих мест в рейтинге социальных проблем, определяет необходимость дальнейшего развития и совершенствования наркологической службы. Правовой основой решения этой проблемы является, в частности, Федеральный закон «О наркотических средствах и психотропных веществах». В 2008 г. в Российской Федерации функционировало 144 наркологических диспансера, 12 специализированных наркологических больниц, 3 наркологических реабилитационных центра, 1891 отделение (кабинет) в составе учреждений здравоохранения, в которых работало 5764 врача психиатра-нарколога. Наркологический диспансер служит основным звеном в организации наркологической помощи населению, который возглавляет главный врач, назначаемый и освобождаемый от должности руководителем соответствующего органа управления здравоохранением.
Основные задачи наркологического диспансера:
• широкая антиалкогольная и антинаркотическая пропаганда среди населения и прежде всего учащихся образовательных учреждений;
• раннее выявление, диспансерный учет, оказание специализированной амбулаторно-поликлинической и стационарной помощи больным алкоголизмом, наркоманией, токсикоманией;
• изучение заболеваемости населения алкоголизмом, наркоманией и токсикоманией, анализ эффективности оказываемой профилактической и лечебно-диагностической помощи;
• разработка территориальных целевых программ по борьбе с наркологическими заболеваниями;
• участие совместно с органами социальной защиты в оказании больным алкоголизмом, наркоманией и токсикоманией, находящимся под диспансерным наблюдением, социально-бытовой помощи;
• проведение медицинского освидетельствования, экспертизы алкогольного опьянения, других видов экспертиз;
• методическое руководство в организации предрейсовых осмотров водителей автотранспорта;
• организационно-методическая и консультативная помощь наркологическим кабинетам, входящим в состав других учреждений здравоохранения;
• оказание консультативной специализированной наркологической помощи больным, находящимся в соматических больницах и АПУ;
• подготовка и повышение квалификации врачей и среднего медицинского персонала по вопросам оказания наркологической помощи населению.
Работа диспансера строится по участковому принципу. Оптимальная организационно-функциональная структура наркологического диспансера предусматривает следующие подразделения: кабинеты участковых психиатров-наркологов, подростковый кабинет, экспертизы алкогольного опьянения, анонимного лечения, антиалкогольной пропаганды, специализированные кабинеты (невролога, психолога, терапевта), стационарные отделения, дневной стационар, организационно-методический отдел. В состав диспансера также входят лаборатория, кабинет функциональной диагностики, гипнотарий, кабинет для проведения рефлексотерапии, электросна и др. Диспансер может иметь специализированный транспорт, оснащенный оборудованием для проведения совместно с сотрудниками ГИБДД экспертиз алкогольного опьянения. Для приближения наркологической помощи к работникам промышленных предприятий, транспорта, сельского хозяйства и других отраслей диспансер, по инициативе руководителей этих предприятий, может организовывать на их территории наркологические отделения или кабинеты.
Медицинскую деятельность наркологических диспансеров характеризуют следующие показатели:
• показатель контингента наркологических больных;
• показатель первичной наркологической заболеваемости;
• показатель удельного веса больных алкоголизмом с ремиссией более 1 года;
• показатель удельного веса больных наркоманией с ремиссией более 1 года;
• показатель охвата активным наблюдением больных алкогольными психозами;
• показатель повторности госпитализации наркологических больных.
Показатель контингента наркологических больных характеризует частоту заболеваний, связанных с употреблением психоактивных веществ, а также уровень организации статистического учета и диспансерного наблюдения лиц, страдающих этими болезнями. Данный
показатель имеет тенденцию к уменьшению, что объясняется возрастающей смертностью наркологических больных среди контингентов, находящихся под диспансерным наблюдением. В 2008 г. его значение в Российской Федерации составило 2336,3 на 100 тыс. населения.
Показатель первичной наркологической заболеваемости свидетельствует о распространенности среди населения алкоголизма, алкогольных психозов, наркомании, токсикомании, а также о доступности спиртных напитков и наркотических веществ. На рис. 14.7 представлена динамика показателей первичной заболеваемости наркоманиями, алкогольными психозами, токсикоманиями населения Российской Федерации.
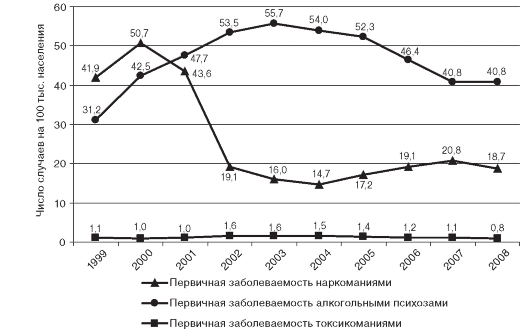
Рис. 14.7. Динамика показателей первичной заболеваемости наркоманиями, алкогольными психозами, токсикоманиями населения Российской
Федерации (1999-2008)
Показатели удельного веса больных алкоголизмом (наркоманией) с ремиссией более 1 года характеризуют эффективность лечения и диспансерного наблюдения больных, страдающих алкоголизмом или наркоманией. В 2008 г. в среднем по Российской Федерации доля больных алкоголизмом с продолжительностью ремиссии более 1 года составила 14,0%, наркоманией - 8,5%. Повышение этого показателя
напрямую связано с разработкой и внедрением новых методов лечения алкогольной и наркотической зависимости.
Показатель охвата активным наблюдением больных алкогольными психозами характеризует состояние диспансеризации этих пациентов и рассчитывается, как доля больных алкогольными психозами, проходящих осмотр психиатра или нарколога с периодичностью не реже 1 раза в месяц. Диспансеризация этих больных включает, прежде всего, профилактику, в основе которой должны быть эффективные методы психотерапевтического и медикаментозного лечения алкоголизма, а также самоконтроль и контроль пациентов со стороны близких. Значение этого показателя должно приближаться к 100%.
Показатель повторности госпитализации наркологических больных характеризует эффективность диспансерного наблюдения и качество госпитальной помощи этим больным. Доля повторно госпитализированных наркологических больных в течение года в отдельных административных территориях РФ составляет 20-25%. Как показывает отечественный и зарубежный опыт, комплексное лечение, включающее в себя лекарственное лечение, а также немедикаментозные методы (плазмаферез, озонотерапию, иглорефлексотерапию, электропсихотерапию и др.), повышает результативность лечения и снижает повторность госпитализации наркологических больных в течение года.
14.7. ФТИЗИАТРИЧЕСКАЯ ПОМОЩЬ
Основные принципы организации специализированной помощи больным туберкулезом определены Федеральным законом «О предупреждении распространения туберкулеза в Российской Федерации». В 2008 г. противотуберкулезная служба Российской Федерации включала в себя 81 больницу, 297 диспансеров общей мощностью 76 989 коек, 1837 отделений (кабинетов), в которых работало 8749 врачейфтизиатров. Специализированное учреждение здравоохранения, обеспечивающее противотуберкулезную помощь населению на прикрепленной территории, - противотуберкулезный диспансер, на который возлагаются следующие задачи:
• систематический анализ эпидемической обстановки по туберкулезу и эффективности противотуберкулезных мероприятий на подведомственной территории, в том числе в учреждениях пенитенциарной системы;
• планирование совместно с Центрами гигиены и эпидемиологии, учреждениями общелечебной сети, вакцинации, ревакцинации БЦЖ и организационно-методическое руководство по их проведению;
• госпитализация бактериовыделителей и изоляция новорожденных от бактериовыделителей (на период формирования поствакцинного иммунитета);
• осуществление профилактических мероприятий в отношении лиц, находящихся в контакте с бактериовыделителями (регулярное диспансерное наблюдение за ними, текущая дезинфекция очагов, ревакцинация, химиопрофилактика и др.);
• проведение совместно с учреждениями общелечебной сети, центрами гигиены и эпидемиологии, предприятиями медицинских осмотров населения с использованием флюорографических, иммунологических, бактериологических и других методов исследования;
• оказание специализированной стационарной и амбулаторнополиклинической помощи больным туберкулезом, направление их в санаторно-курортные учреждения;
• проведение комплекса мероприятий по социально-трудовой реабилитации больных туберкулезом;
• проведение экспертизы временной нетрудоспособности больных туберкулезом и в случае необходимости направление их на МСЭ;
• диспансерный учет и динамическое наблюдение за больными туберкулезом (своевременное обследование, лечение, химиопрофилактика).
Противотуберкулезный диспансер возглавляет главный врач, назначаемый и освобождаемый от должности руководителем соответствующего органа управления здравоохранением. Структура противотуберкулезного диспансера, как правило, включает в себя следующие подразделения: диспансерное отделение (для взрослых и детей), стационар, санаторий-профилакторий, лечебно-трудовые мастерские, клинико-диагностическая и бактериологическая лаборатории, рентгенологический, эндоскопический, физиотерапевтический кабинеты, отделение реабилитации больных с посттуберкулезными изменениями и неспецифическими заболеваниями органов дыхания, кабинет функциональной диагностики, дневной стационар и др.
Работа в противотуберкулезных диспансерах строится по участковому принципу. В крупных городах (с населением более 500 тыс. человек), а также в муниципальных районах субъекта РФ, при наличии двух диспансеров и более, на один из них возлагаются функции межрайонного противотуберкулезного диспансера.
Для анализа эпидемиологической ситуации по туберкулезу, эффективности проводимых профилактических и лечебно-диагностических мероприятий используют следующие статистические показатели:
• показатель контингента больных всеми формами активного туберкулеза;
• показатель первичной заболеваемости всеми формами активного туберкулеза;
• показатель частоты выявления больных всеми формами активного туберкулеза при медицинских осмотрах;
• показатель смертности от туберкулеза.
Показатель контингента больных всеми формами активного туберкулеза характеризует распространенность активного туберкулеза, уровень организации статистического учета и диспансерного наблюдения этих больных. Значение этого показателя в РФ последние годы имело тенденцию к снижению, и в 2008 г. составило 190,5 на 100 тыс. населения (рис. 14.8). Наиболее высокий показатель контингента больных всеми формами активного туберкулеза отмечается в Республике Тыва - 670,0; Амурской области - 434,7; Еврейской автономной области - 402,1; наиболее - в Костромской области - 68,0; городе Москве - 77,9; Белгородской области - 85,4 на 100 тыс. населения.
Показатель первичной заболеваемости всеми формами активного туберкулеза характеризует оперативную эпидемиологическую ситуацию по туберкулезу. Этот показатель последние годы характеризуется относительной стабильностью и в 2008 г. составил 85,1 на 100 тыс. населения (рис. 14.8).
Показатель частоты выявления больных всеми формами активного туберкулеза при медицинских осмотрах характеризует эффективность проводимых целевых (скрининговых) осмотров населения на туберкулез флюорографическим методом, который остается ведущим в ранней диагностике туберкулеза. Значение этого показателя в Российской Федерации в 2008 г. составило 0,6 больных активным туберкулезом на 1000 осмотренных лиц.
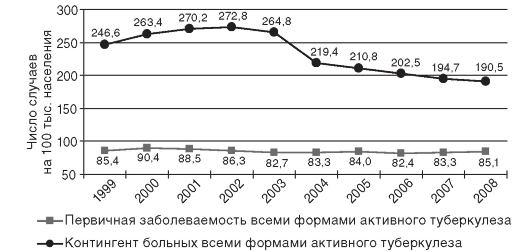
Рис. 14.8. Динамика показателей первичной заболеваемости и контингента больных всеми формами активного туберкулеза населения Российской
Федерации (1999-2008)
Показатель смертности от туберкулеза характеризует результативность проводимых профилактических мероприятий, эффективность лечения и качество диспансеризации больных туберкулезом. Значение этого показателя в Российской Федерации в 2008 г. составило 17,9 умерших от туберкулеза всех форм на 100 тыс. населения.
Меры по дальнейшему совершенствованию фтизиатрической службы в Российской Федерации, снижению заболеваемости, инвалидизации, смертности населения от туберкулеза предусмотрены федеральной целевой программой «Предупреждение и борьба с социально значимыми заболеваниями (2007-2011 годы)» (подпрограммой «Туберкулез»). В рамках этой подпрограммы ведутся строительство и реконструкция ЛПУ, оказывающих противотуберкулезную помощь населению, разработка и внедрение ускоренных, высокодостоверных методов и систем диагностики туберкулеза, комплексных программ по повышению резистентности детского населения к заболеванию туберкулезом. Кроме того, проводится работа по внедрению комплексных программ медицинской и социальной реабилитации больных туберкулезом, относящихся к различным группам риска, совершенствованию санитарных нормативов и мер инфекционного контроля над распространением туберкулеза, созданию системы государственного мониторинга лечения и лекарственной устойчивости возбудителя туберкулеза на основе
персонифицированного учета больных. Важное направление представляет повышение взаимодействия между противотуберкулезными учреждениями системы здравоохранения и учреждениями, подведомственными Федеральной службе исполнения наказаний, обеспечение их современными средствами диагностики и необходимыми противотуберкулезными препаратами.
14.8. ДЕРМАТОВЕНЕРОЛОГИЧЕСКАЯ ПОМОЩЬ
Для обеспечения населения дерматовенерологической помощью в Российской Федерации развернута широкая сеть учреждений, включающая в себя 229 диспансеров (общей мощностью более 17 тыс. коек), 2944 отделения (кабинета), в которых работают 10 397 врачей-дерматовенерологов. Кожно-венерологический диспансер представляет собой самостоятельное специализированное медицинское учреждение, предназначенное для оказания профилактической, лечебно-диагностической помощи населению при заболеваниях кожи, подкожной клетчатки и инфекциях, передающихся преимущественно половым путем, а также проведению комплекса противоэпидемических мероприятий по их предупреждению. Возглавляет диспансер главный врач, назначаемый и освобождаемый от должности руководителем соответствующего органа управления здравоохранением.
Основные задачи диспансера:
• оказание специализированной консультативной и лечебнодиагностической дерматовенерологической помощи населению в амбулаторно-поликлинических и стационарных условиях;
• разработка территориальных целевых программ по борьбе с
ИПППП;
• проведение совместно с центрами гигиены и эпидемиологии мониторинга за ИПППП и заразными кожными заболеваниями;
• оказание организационно-методической и консультативной помощи учреждениям общелечебной сети по вопросам профилактики, диагностики и лечения больных, страдающих ИПППП и заразными кожными заболеваниями;
• участие в работе лицензионных и экспертных комиссий органов управления здравоохранением, ФОМС, СМО для контроля медицинской деятельностью коммерческих структур и частнопрактикующих врачей, оказывающих дерматовенерологическую, гинекологическую, урологическую помощь;
• внедрение в практику работы кожно-венерологических учреждений современных медицинских технологий профилактики, диагностики и лечения ИПППП и дерматозов;
• пропаганда среди населения, совместно с центрами медицинской профилактики, знаний по предупреждению заразных кожных заболеваний и ИПППП и др.
Диспансер может иметь в своей структуре следующие подразделения: поликлиническое, стационарное отделения, организационнометодический отдел (кабинет), отделения первичной профилактики и периодических медицинских осмотров, клинико-диагностическую, бактериологическую, иммунологическую лаборатории, косметологическое отделение (кабинет) и др.
Для повышения доступности экстренной диагностики и лечения больных ИПППП, преодоления социально-негативных мотиваций, препятствующих обращению пациентов за данным видом специализированной помощи, в кожно-венерологических диспансерах или других ЛПУ организуются кабинеты анонимного обследования и лечения (КАОЛ), в которых анкетные данные пациента могут заполняться с его слов.
Для анализа медицинской деятельности кожно-венерологических диспансеров используются следующие показатели:
• показатель первичной заболеваемости всеми ИПППП;
• показатель первичной заболеваемости грибковыми кожными болезнями;
• показатель первичной заболеваемости чесоткой;
• показатель числа обследованных контактов по ИПППП, чесотке, грибковым кожным болезням на одного зарегистрированного больного.
Показатель первичной заболеваемости всеми ИПППП характеризует эпидемиологическую ситуацию по ИПППП, а также организационную работу кожно-венерологических диспансеров, учреждений общелечебной сети по их профилактике и своевременному выявлению. Значение этого показателя в Российской Федерации в 2008 г. составило 430,7 на 100 тыс. населения.
Динамика показателей первичной заболеваемости сифилисом и гонореей представлена на рис. 14.9.
Наиболее высокий уровень первичной заболеваемости сифилисом отмечается в Республике Тыва - 488,4; Республике Хакасия - 191,9; Чукотском автономном округе - 179,1; гонореей - в Республике
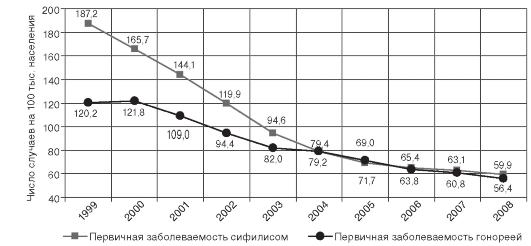
Рис. 14.9. Динамика показателей первичной заболеваемости сифилисом и гонореей в Российской Федерации (1999-2008)
Тыва - 222,4; Чукотском автономном округе - 210,9; Республике Бурятия - 169,5 на 100 тыс. населения. Благополучная эпидемиологическая ситуация отмечается по сифилису в Республике Ингушетия - 10,4; Республике Дагестан - 10,5; Чеченской Республике - 19,8; по гонорее - в Чеченской Республике - 8,9; Кабардино-Балкарской Республике - 11,3; городе Москве - 17,3 на 100 тыс. населения.
Показатели первичной заболеваемости грибковыми кожными болезнями, чесоткой характеризуют эпидемиологическую ситуацию по микроспории, трихофитии, чесотке, своевременность выявления этих заболеваний, а также взаимодействие учреждений общелечебной сети со службами Роспотребнадзора. Значения этих показателей в РФ в 2008 г. составили соответственно 45,5 и 100,7 на 100 тыс. населения.
Показатель числа обследованных контактов по ИПППП, чесотке, грибковым кожным болезням на одного зарегистрированного больного
характеризует результативность проводимых эпидемиологических расследований и рассчитывается, как отношение числа обследованных контактов по ИПППП, чесотке, грибковым кожным болезням к общему числу зарегистрированных таких больных. Рекомендуемое значение этого показателя по ИПППП - 0,1-2,5; по грибковым кожным болезням - 1-10; по чесотке - 1-5 обследованных контактов.
Основные направления дальнейшего развития дерматовенерологической службы в РФ предусмотрены федеральной целевой программой
«Предупреждение и борьба с социально значимыми заболеваниями (2007-2011 годы)» (подпрограммой «Инфекции, передаваемые половым путем»). В рамках этой подпрограммы проводятся строительство и реконструкция федеральных и региональных медицинских специализированных учреждений, поэтапно внедряются информационноаналитические системы прогнозирования возникновения и распространения резистентных форм возбудителей ИПППП. Перспективным направлением здесь является изучение молекулярных механизмов развития резистентности возбудителей ИПППП к применяемым антимикробным препаратам на основе нанотехнологий. Взамен зарубежным, разрабатываются отечественные тест-системы для диагностики ИПППП с учетом молекулярных особенностей возбудителей, выявляемых на территории Российской Федерации.
14.9. СЛУЖБА ПРОФИЛАКТИКИ И БОРЬБЫ С ВИЧ-ИНФЕКЦИЕЙ И СПИДОМ
В Российской Федерации действует единая специализированная служба профилактики и борьбы с ВИЧ-инфекцией и СПИДом, которая включает в себя 82 федеральных и региональных Центра по профилактике и борьбе со СПИДом. Общие правила, регулирующие медицинскую деятельность по предупреждению распространения заболевания, вызываемого ВИЧ, сформулированы в Федеральном законе «О предупреждении распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции)». На территориях субъектов РФ функционируют Центры по профилактике и борьбе со СПИДом (далее - Центры), которые имеют свои структурные подразделения в муниципальных образованиях. Возглавляет Центр главный врач, назначаемый и освобождаемый от должности руководителем соответствующего органа управления здравоохранением.
Основными задачами Центра служат:
• разработка и реализация комплекса мер по профилактике ВИЧ-инфекции и СПИДа;
• осуществление клинико-лабораторной диагностики ВИЧ-инфекции, оппортунистических инфекций, вирусных парентеральных гепатитов;
• оказание медицинской, социально-психологической и юридической помощи ВИЧ-инфицированным и больным СПИДом;
• разработка территориальных целевых программ по борьбе с ВИЧинфекцией и СПИДом;
• проведение совместно с Центрами гигиены и эпидемиологии мониторинга ВИЧ-инфекции и СПИДа;
• организационно-методическое руководство деятельностью учреждений общелечебной сети по вопросам профилактики и своевременной диагностики ВИЧ-инфекции;
• организация пропаганды мер профилактики ВИЧ-инфекции и СПИДа среди населения.
Центр имеет следующие основные структурные подразделения: организационно-методический, эпидемиологический отделы, отделение профилактики, клинический отдел (диспансерное отделение и стационар, который в ряде случаев организуется на базе инфекционной больницы), лабораторно-диагностическое отделение, отдел медико-социальной и правовой помощи, административнохозяйственная часть и др.
К основным статистическим показателям, по которым анализируется медицинская деятельность Центров, а также эпидемиологическая ситуация по ВИЧ-инфекции, относятся:
• показатель контингента больных ВИЧ;
• показатель первичной заболеваемости ВИЧ;
• показатель удельного веса лиц, обследованных на ВИЧ;
• показатель полноты охвата диспансеризацией ВИЧ-инфицированных;
• показатель распределения ВИЧ-инфицированных по основным путям заражения.
Показатель контингента больных ВИЧ характеризует распространенность заболеваний, вызванных вирусом иммунодефицита человека. За последние 10 лет этот показатель в Российской Федерации увеличился практически в 50 раз и составил в 2008 г. 212,2 на 100 тыс. населения. С учетом сравнительно невысокой смертности среди ВИЧ-инфицированных этот показатель в дальнейшем будет расти.
Показатель первичной заболеваемости ВИЧ характеризует эпидемиологическую ситуацию, связанную с распространенностью ВИЧ, и составил в 2008 г. 31,0 на 100 тыс. населения.
Показатель удельного веса лиц, обследованных на ВИЧ, характеризует полноту обследования населения из групп риска (беременных, потребителей инъекционных наркотиков, работников коммерческого секса и др.). Рекомендуемое значение этого показателя - 100%.
Показатель полноты охвата диспансеризацией ВИЧ-инфицированных характеризует уровень организации динамического наблюдения за ВИЧ-инфицированными и степень доверия между пациентом и врачом. В 2008 г. в Российской Федерации доля ВИЧ-инфицированных, находящихся под диспансерным наблюдением, составила 78,5%.
Показатель распределения ВИЧ-инфицированных по основным путям заражения характеризует качество эпидемиологического расследования случаев заражения ВИЧ и рассчитывается, как доля лиц с определенным путем заражения ВИЧ-инфекцией в общем числе ВИЧ-инфицированных. Распределение ВИЧ-инфицированных по основным путям заражения представлено на рис. 14.10.
Основными путями заражения ВИЧ-инфекцией служат внутривенное введение наркотиков (63,9%) и половые контакты (34,4%). Доминирующий путь передачи ВИЧ-инфекции для женщин является половой, для мужчин - парентеральный при внутривенном введении наркотиков. Настораживает тот факт, что в 1,1% случаев путь заражения не установлен.
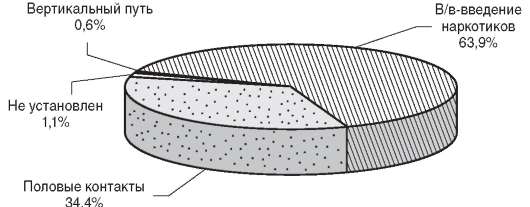
Рис. 14.10. Распределение ВИЧ-инфицированных по основным путям заражения (2008)
Основные направления дальнейшего развития службы профилактики и борьбы с ВИЧ-инфекцией и СПИДом в Российской Федерации предусмотрены федеральной целевой программой «Предупреждение и борьба с социально значимыми заболеваниями (2007-2011 годы)» (подпрограммой «ВИЧ-инфекция») и национальным проектом «Здоровье». В рамках этих программ планируются продолжение строительства и реконструкции в субъектах РФ специализированных учреждений по профилактике ВИЧ-инфекции и лечению больных СПИДом, оснащение их современным медицинским оборудованием,
подготовка квалифицированных кадров. Приоритетным направлением является проведение фундаментальных научных исследований по проблеме ВИЧ-инфекции, в частности разработка и клинические испытания диагностических и лекарственных препаратов с учетом молекулярных особенностей циркулирующих штаммов ВИЧ, совершенствование методов профилактики, диагностики и лечения заболевания, вызываемого ВИЧ. Важнейшей задачей остаются изучение особенностей клинического течения ВИЧ-инфекции и СПИД-ассоциированных заболеваний, разработка клинико-лабораторных критериев прогрессирования ВИЧ-инфекции и эффективности терапии, разработка комплекса мер по снижению риска передачи ВИЧ-инфекции при использовании донорской крови и ее препаратов. Для обеспечения эффективного управления службой профилактики и борьбы с ВИЧ-инфекцией и СПИДом необходимо создание в странах-членах ВОЗ единой системы мониторинга и оценки в области противодействия ВИЧ-инфекции.
14.10. СЛУЖБА СУДЕБНО-МЕДИЦИНСКОЙ ЭКСПЕРТИЗЫ
Судебная медицина - это одна из отраслей медицины, представляющая собой совокупность знаний, специальных методов исследований, которые применяются для решения вопросов медикобиологического характера, возникающих у работников правоохранительных органов в процессе расследования и судебного разбирательства уголовных и гражданских дел. Кроме того, связь судебной медицины с другими медицинскими дисциплинами делает ее в отдельных случаях незаменимой в проведении комплексной экспертизы качества оказываемой населению медицинской помощи.
Область практического приложения судебной медицины - это производство судебно-медицинских экспертиз с целью диагностики смерти, оценки причиненного вреда здоровью от разных видов внешнего воздействия (физического, химического, биологического, психического), установления сроков и механизмов повреждений объектов судебно-медицинской экспертизы, идентификации личности, орудия травмы и др.
В Российской Федерации в 2008 г. зарегистрировано более 3210 тыс. преступлений, среди которых 71 700 убийств, покушений
на убийство, изнасилований, умышленных причинений тяжкого вреда здоровью. В раскрытии этих преступлений непосредственное участие принимают специалисты учреждений судебно-медицинской экспертизы (СМЭ).
В службу судебно-медицинской экспертизы Российской Федерации входят областные, краевые, республиканские и окружные бюро судебномедицинской экспертизы (бюро СМЭ), в которых работают более 5400 судебно-медицинских экспертов.
Головное учреждение службы судебно-медицинской экспертизы - Республиканский центр судебно-медицинской экспертизы
(РЦСМЭ).
Бюро СМЭ возглавляет начальник, назначаемый и освобождаемый от должности руководителем соответствующего органа управления здравоохранением.
Главные задачи бюро судебно-медицинской экспертизы:
• производство судебно-медицинских экспертиз и исследований трупов в целях установления или исключения признаков насильственной смерти, определения ее причин; характера, механизма и сроков образования телесных повреждений; установления давности наступления смерти, а также разрешения других вопросов, поставленных органом дознания, следователем, прокурором, судом;
• производство судебно-медицинских экспертиз и судебно-медицинских обследований потерпевших, обвиняемых и других лиц для определения характера и тяжести вреда здоровью, механизма и давности образования телесных повреждений; половых преступлений и для разрешения других вопросов, поставленных органом дознания, следователем, прокурором, судом;
• производство судебно-медицинских экспертиз вещественных доказательств путем применения различных лабораторных методов исследования объектов;
• своевременная информация органов управления здравоохранением субъектов РФ о всех случаях выявления грубых дефектов диагностики и лечения; проведение судебно-медицинских и клинико-анатомических конференций по таким случаям;
• анализ и обобщение судебно-медицинских материалов о скоропостижной смерти, промышленном, уличном и бытовом травматизме, отравлениях и других причинах смерти с целью выявления факторов, имеющих значение для разработки органами здравоохранения профилактических мероприятий;
• обеспечение системы непрерывного повышения профессионального уровня специалистов судебно-медицинской службы.
Типовая структура областных (краевых, республиканских, окружных) бюро СМЭ включает в себя следующие структурные подразделения:
• отдел судебно-медицинской экспертизы живых лиц;
• отдел судебно-медицинской экспертизы трупов с гистологическим отделением;
• организационно-методический отдел (кабинет):
- отделение внедрения новых технологий, вычислительной техники и программного обеспечения;
• отдел сложных экспертиз;
• отдел судебно-медицинской экспертизы вещественных доказательств:
- судебно-биологическое отделение;
- судебно-химическое отделение;
- судебно-биохимическое отделение;
- судебно-бактериологическое (вирусологическое) отделение;
- спектральная лаборатория;
- лаборатория судебно-медицинских молекулярно-генетических исследований.
Для анализа деятельности бюро СМЭ используются следующие статистические показатели:
• показатели распространенности случаев смерти от разных видов внешнего воздействия;
• показатель нагрузки врача судебно-медицинского эксперта;
• показатели качества судебно-медицинских экспертиз.
Показатели распространенности случаев смерти от разных видов внешнего воздействия
Эти показатели являются составляющими общего коэффициента смертности населения.
Показатель общей насильственной смертности характеризует криминогенную обстановку в обществе и уровень защищенности граждан. Значение этого показателя в Российской Федерации за последние 6 лет имеет тенденцию к уменьшению и в 2008 г. составило 1,72 случая смерти от внешних причин (физических, химических, биологических, психических) на 1000 населения (рис. 14.11).
Показатель детской насильственной смертности служит одной из составляющих показателя общей насильственной смертности и
характеризует степень защищенности детского населения от воздействия внешних причин, приводящих к смерти. Динамика этого показателя в РФ также представлена на рис. 14.11.
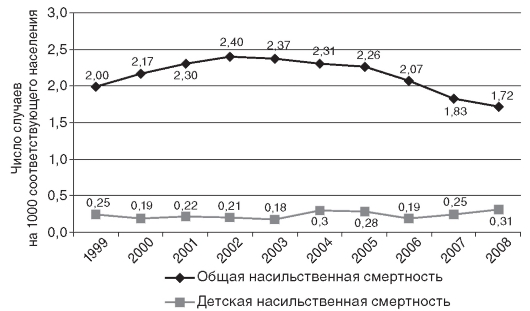
Рис. 14.11. Динамика показателей общей и детской насильственной смертности в Российской Федерации (1999-2008)
Показатель частоты самоубийств дополняет показатель общей насильственной смертности и является одной из характеристик психического здоровья населения. Значение этого показателя в РФ в 2008 г. составило 27,1 случая самоубийств на 100 тыс. населения.
Показатель частоты случаев смерти от случайных отравлений алкоголем служит одной из характеристик общей алкоголизации населения и распространенности случаев отравлений алкоголем и его суррогатами. Динамика этого показателя в РФ представлена на
рис. 14.12.
Снижение частоты случаев смерти от случайных отравлений алкоголем последние три года объясняется в первую очередь ужесточением контроля над качеством алкогольной продукции в розничной и оптовой торговой сети со стороны учреждений Роспотребнадзора.
Показатель нагрузки врача судебно-медицинского эксперта характеризует объем выполняемой судебно-медицинскими экспертами работы и косвенно - укомплектованность должностей врачей судебно-
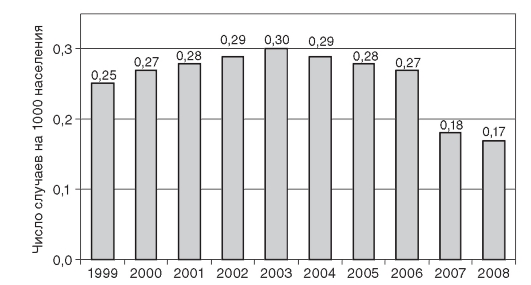
Рис. 14.12. Динамика показателя частоты случаев смерти от случайных отравлений алкоголем среди населения Российской Федерации (1999-2008)
медицинских экспертов. Рекомендуемое значение этого показателя за год на 1 занятую должность врача судебно-медицинского эксперта: 1000 СМЭ живых лиц; 100 исследований трупов.
Показатели качества судебно-медицинских экспертиз
Эти показатели позволяют судить о проведении СМЭ в установленные сроки и качестве первичных заключений, исключающих необходимость дополнительных или повторных исследований.
Показатель удельного веса повторных судебно-медицинских экспертиз с изменениями первичных заключений свидетельствует об уровне квалификации врачей судебно-медицинских экспертов и качестве проведенных ими первичных СМЭ. Руководители бюро СМЭ должны стремиться, чтобы доля повторных СМЭ в общем числе проведенных экспертиз трупов и потерпевших приближалась к 0.
Показатель своевременности проведения судебно-медицинских экспертиз характеризует уровень организации и оперативность проведения СМЭ. Рекомендуемый срок проведения СМЭ - не более 1 мес. В 2008 г. в Российской Федерации доля СМЭ, выполненных в срок до 14 дней, составила 37,4%, от 15 до 30 дней - 50,7%, свыше 1 мес - 11,9%.
Дальнейшие пути развития службы СМЭ: укрепление материально-технической базы учреждений СМЭ, оснащение их современ-
ным медицинским оборудованием, повышение материальной заинтересованности работающих специалистов, улучшение взаимодействия с правоохранительными органами и патолого-анатомической службой организаций здравоохранения общелечебной сети.
14.11. СЛУЖБА МЕДИЦИНСКОЙ ПРОФИЛАКТИКИ, ЛЕЧЕБНОЙ ФИЗКУЛЬТУРЫ И СПОРТИВНОЙ
МЕДИЦИНЫ
Созданная в Советском Союзе система медицинского обеспечения лиц, занимающихся физической культурой и спортом, последние 15 лет переживает период стагнации, связанный как с финансовыми проблемами здравоохранения, так и с ликвидацией или изменением организационно-правовых форм физкультурных и специализированных ЛПУ.
Часть врачебно-физкультурных диспансеров была преобразована в центры медицинской профилактики с сохранением за ними функций медицинского обеспечения лиц, занимающихся физической культурой и спортом, а также формирования здорового образа жизни среди населения.
В 2007 г. в стране функционировало 115 врачебно-физкультурных диспансеров, 114 центров медицинской профилактики, в которых работало 3479 врачей по лечебной физкультуре и спортивной медицине. В большинстве учреждений общей лечебной сети продолжают функционировать отделения и кабинеты лечебной физкультуры. Кроме того, при отдельных спортивных обществах и организациях работают кабинеты (центры) спортивной медицины.
Занятия спортом, как правило, сопровождаются острым и хроническим перенапряжением систем и органов человека. В зависимости от выраженности нарушения их деятельности выделяют четыре клинические формы перенапряжения:
• синдром перенапряжения центральной нервной системы;
• синдром перенапряжения сердечно-сосудистой системы;
• синдром перенапряжения печени (печеночно-болевой);
• синдром перенапряжения нервно-мышечного аппарата (мышечно-болевой).
Возникновение и развитие этих синдромов при определенном образе жизни спортсменов определяют состояние их здоровья. Проведенные исследования (Медик В.А., Юрьев В.К., 2001) показа-
ли, что удельный вес практически здоровых спортсменов, занимающихся такими видами спорта, как гимнастика, плавание, борьба и другими, составляет 17%. Хронические заболевания выявляются более чем у 50% обследованных спортсменов, что обусловлено как высокой заболеваемостью населения в целом, так и недостатками спортивного отбора и методов спортивной тренировки. В структуре обнаруженной патологии превалируют заболевания органов пищеварения, костно-мышечной системы и репродуктивной системы у спортсменок-женщин.
Кроме того, сокращение сети физкультурно-оздоровительных организаций, коммерциализация спортивных центров привели к снижению двигательной активности различных групп населения, особенно детей и подростков, возрастанию факторов риска развития заболеваний и физических дефектов, ухудшению физической подготовки молодежи при призыве на военную службу.
В результате анализа работы детско-юношеских спортивных школ установлено, что 30% учащихся не проходят углубленных медицинских обследований, а из числа прошедших лишь 5% признаются здоровыми, 35% имеют отклонения в состоянии здоровья и противопоказания к занятиям спортом.
Последнее время в большинстве субъектов Российской Федерации стало больше уделяться внимания развитию лечебной физкультуры и реабилитации лиц, занимающихся физической культурой и спортом высших достижений. Ведущая роль в этом принадлежит врачебнофизкультурным диспансерам, центрам лечебной физкультуры и спортивной медицины, центрам медицинской профилактики, важнейшая задача которых - медицинское обеспечение лиц, занимающихся физкультурой и спортом, а также формирование здорового образа жизни среди населения.
Рассмотрим основные направления деятельности службы медицинской профилактики, лечебной физкультуры и спортивной медицины на примере врачебно-физкультурного диспансера, который решает следующие задачи:
• обеспечение медицинского контроля, диспансерное наблюдение, лечение и реабилитацию лиц, занимающихся физкультурой и различными видами спорта;
• организация медицинского обеспечения учебно-тренировочных сборов, занятий и соревнований, осуществление допуска к ним, проведение экспертизы спортивной трудоспособности;
• проведение анализа отклонений в состоянии здоровья, заболеваемости и спортивного травматизма среди лиц, занимающихся спортом и физической культурой, и разработку мероприятий по их профилактике и лечению;
• проведение медицинской реабилитации больных и инвалидов с использованием современных методик восстановительной терапии;
• проведение санитарно-просветительной работы по формированию здорового образа жизни, оздоровлению различных групп населения, в первую очередь детей и подростков, средствами физической культуры и спорта;
• анализ деятельности учреждений общей лечебной сети по медицинскому обеспечению лиц, занимающихся физической культурой и спортом, пропаганде физической активности, осуществление координации и контроля этой работы и др.
Диспансер возглавляет главный врач, назначаемый и освобождаемый от занимаемой должности руководителем соответствующего органа управления здравоохранением.
Типовая структура врачебно-физкультурного диспансера включает в себя следующие структурные подразделения: отделение спортивной медицины; отделение лечебной физкультуры; консультативное отделение; диагностическое отделение; организационно-методический отдел; иные медицинские и административно-хозяйственные подразделения.
К основным показателям, характеризующим медицинскую деятельность врачебно-физкультурных диспансеров, центров лечебной физкультуры и спортивной медицины, центров медицинской профилактики, относятся:
• показатель полноты охвата диспансерным наблюдением;
• показатель эффективности диспансеризации;
• показатель частоты травматизации;
• показатель полноты охвата лечением.
Показатель полноты охвата диспансерным наблюдением позволяет оценить уровень организации диспансерного наблюдения лиц, занимающихся физической культурой и спортом, а также уровень взаимодействия лечебно-профилактических и спортивных учреждений. Значение этого показателя должно приближаться к 100%.
Показатель эффективности диспансеризации характеризует качество диспансерного наблюдения, полноту проводимого восстано-
вительного лечения лиц, занимающихся физической культурой и спортом. Этот показатель рассчитывается, как процентное отношение числа лиц, имеющих положительную динамику заболеваний, к общему числу лиц, занимающихся физической культурой и спортом, состоящих на диспансерном учете и нуждавшихся в лечении. Рекомендуемое значение показателя по основным нозологическим формам должно составлять не менее 70%.
Показатель частоты травматизации характеризует уровни подготовки спортсменов, организации тренировочного процесса и спортивных соревнований, квалификацию тренеров. Анализ этого показателя в динамике позволяет оценить эффективность мероприятий по профилактике спортивного травматизма. Значение показателя частоты травматизации по различным видам спорта колеблется от 20 до 55 случаев травм на 1000 лиц, занимающихся физкультурой и спортом.
Показатель полноты охвата лечением свидетельствует о доступности отдельных видов медицинской помощи лицам, занимающимся физкультурой и спортом, и организации их диспансерного наблюдения. Этот показатель позволяет судить о преемственности в работе врачебно-физкультурных диспансеров и специализированных медицинских учреждений. Его значение должно приближаться к 100%.
Работа по совершенствованию службы медицинской профилактики, лечебной физкультуры и спортивной медицины должна быть направлена, прежде всего, на повышение качества подготовки специалистов по лечебной физкультуре, спортивной медицине, мануальной терапии, рефлексотерапии, а также на подготовку научных и педагогических кадров в области спортивной медицины и лечебной физкультуры. Необходимым условием повышения эффективности лечения лиц, занимающихся физической культурой и спортом, инвалидов, служат укрепление материально-технической базы учреждений восстановительного лечения, разработка и внедрение современных методов реабилитации. Важнейшей задачей остается формирование в обществе культа здоровья путем пропаганды среди населения здорового образа жизни, развития массовой физической культуры и спорта.
Дальнейшее совершенствование специализированных видов медицинской помощи населению РФ должно идти в первую очередь по пути развития высокотехнологичных видов помощи. Это касается, в частности, повышения доступности высоких меди-
цинских технологий в кардиохирургии, онкологии, травматологии и, прежде всего, для лечения детей. Особенно актуально для улучшения медицинской помощи сельским жителям развитие сети межрегиональных и межрайонных специализированных медицинских центров. Перспективным направлением является реконструкция и переоснащение существующих центров высоких медицинских технологий, а также строительство новых центров в первую очередь в субъектах РФ на территориях Сибири и Дальнего Востока.