Гистология, эмбриология, цитология: учебник для вузов / Под ред. Э.Г.Улумбекова, Ю.А.Челышева - 3-е изд., - 2009. - 480 с.
|
|
|
|
ГЛАВА 12 ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА
Пищеварительный тракт - мышечная трубка, выстланная слизистой оболочкой; в стенке трубки и вне её присутствуют железы, выводные протоки которых открываются в просвет трубки; желудочно-кишечный тракт (ЖКТ) имеет собственный нервный аппарат (энтеральная нервная система) и собственную систему эндокринных клеток; просвет трубки - внешняя среда.
Оболочки пищеварительной трубки
Стенка пищеварительной трубки состоит из слизистой, подслизистой, мышечной и наружной (серозная или адвентициальная) оболочек (рис. 12-18).
Слизистая оболочка состоит из трёх слоёв: эпителия, собственного слоя и мышечного слоя. В пищеварительной трубке присутствуют слизистые оболочки двух типов: кожного и кишечного (табл. 12-2). Слизистая оболочка кишечного типа - часть системы иммунной защиты организма и может быть отнесена к органам лимфоидной системы.
Таблица 12-2. Типы слизистых оболочек
Кожный | Кишечный | |
Эпителий Собственный слой Мышечный слой Локализация | Многослойный плоский Коллагеновые и эластические волокна Слабое развитие или полное отсутствие Органы ротовой полости, пищевод, каудальная часть прямой кишки | Однослойный цилиндрический Коллагеновые, эластические, ретикулиновые волокна Хорошо развит Желудок, тонкая и толстая кишка |
• Эпителий. Слизистая оболочка кожного типа содержит многослойный плоский эпителий, слизистая оболочка кишечного типа - однослойный цилиндрический.
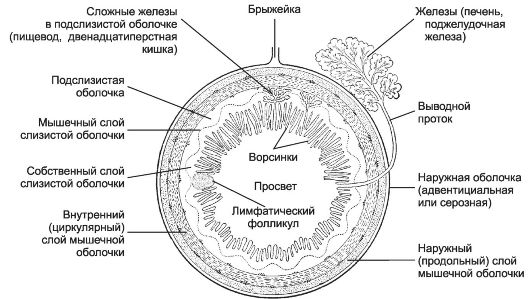 Рис. 12-18. Стенка пищеварительной трубки состоит из
4-х оболочек: слизистая, подслизистая, мышечная и серозная (или
адвентициальная). Слизистая оболочка содержит лимфатические фолликулы и
может включать простые экзокринные железы (например, в желудке).
Подслизистая оболочка некоторых отделов пищеварительного тракта
(пищевод, двенадцатиперстная кишка) имеет сложные железы. Выводные
протоки всех экзокринных желёз пищеварительного тракта открываются на
поверхности слизистой оболочки. Через стенку пищеварительной трубки
проходят и открываются на поверхности слизистой оболочки выводные
протоки больших желёз пищеварительной системы - печени и поджелудочной
железы. [17]
Рис. 12-18. Стенка пищеварительной трубки состоит из
4-х оболочек: слизистая, подслизистая, мышечная и серозная (или
адвентициальная). Слизистая оболочка содержит лимфатические фолликулы и
может включать простые экзокринные железы (например, в желудке).
Подслизистая оболочка некоторых отделов пищеварительного тракта
(пищевод, двенадцатиперстная кишка) имеет сложные железы. Выводные
протоки всех экзокринных желёз пищеварительного тракта открываются на
поверхности слизистой оболочки. Через стенку пищеварительной трубки
проходят и открываются на поверхности слизистой оболочки выводные
протоки больших желёз пищеварительной системы - печени и поджелудочной
железы. [17]
• Собственный слой состоит из рыхлой волокнистой соединительной ткани. Здесь встречаются ГМК, лимфоциты, плазматические клетки, фибробласты и тучные
• Мышечный слой построен из ГМК. В слизистой оболочке кожного типа мышечный слой присутствует только в пищеводе. Мышечный слой обеспечивает изменения рельефа слизистой оболочки. В нём различают два подслоя. В одном из них все ГМК ориентированы циркулярно, а в другом подслое - продольно. Подслизистая оболочка представлена рыхлой волокнистой соединительной тканью и содержит сплетение кровеносных сосудов и подслизистое нервное сплетение. Оба сплетения необходимы для обеспечения жизнеспособности и выполнения функций слизистой оболочки. Подслизистая оболочка реализует локальные смещения слизистой оболочки относительно мышечной, отсутствует в дёснах, твёрдом нёбе и на дорсальной поверхности языка.
Мышечная оболочка. На всём протяжении пищеварительного тракта, начиная от границы между верхней и средней третью пищевода, мы-
клетки.
шечная оболочка построена из ГМК, которые образуют два слоя: циркулярный и продольный. Сокращение ГМК продольного слоя укорачивает длину кишечной трубки. ГМК циркулярного слоя развивают сфинктероподобные сокращения. Между этими слоями расположено межмышечное нервное сплетение.
Наружная оболочка. Если рассматриваемая часть пищеварительного тракта обращена в брюшную полость, то наружная оболочка - серозная. T. serosa везде устроена однотипно: со стороны брюшной полости (плевральной полости, полости сердечной сумки) - пласт однослойного плоского эпителия (мезотелия); под его базальной мембраной расположена пластинка рыхлой волокнистой соединительной ткани. Мезотелий обладает хорошими транспортными свойствами (например, для всасывания из полости избытка жидкости). Серозная оболочка обеспечивает беспрепятственное скольжение находящихся в полости органов относительно друг друга.
Нервный аппарат пищеварительного тракта
Вегетативная иннервация пищеварительного тракта включает два компонента: внутренний - энтеральная нервная система и внешний - центральные (преганглионарные) нейроны парасимпатической и симпатической систем. Энтеральная нервная система - совокупность собственных нервных клеток (интрамуральные нейроны) пищеварительного тракта, а также отростков вегетативных нейронов, расположенных за пределами пищеварительной трубки (экстрамуральные нейроны). Регуляция двигательной и секреторной активности ЖКТ - главная функции энтеральной нервной системы. Центральные (преганглионарные) нейроны вегетативной нервной системы модулируют активность энтеральной нервной системы.
Нервные сплетения. Собственный нервный аппарат пищеварительного тракта представлен слизистым, подслизистым, межмышечным и глубоким мышечным (в толще циркулярного слоя мышечной оболочки) нервными сплетениями, образованными ганглиями и сетью нервных волокон (рис. 12-19).
• Двигательная вегетативная иннервация. Поперечно-полосатые мышцы получают двигательную соматическую иннервацию, а гладкомышечные клетки (ГМК), миоэпителиальные клетки и секреторные клетки экзокринных желёз - двигательную вегетативную. Парасимпатическая иннервация. Парасимпатический двигательный путь состоит из двух нейронов. Преганглионарные волокна в составе блуждающего и тазового чревного нервов образуют синапсы на постганглионарных парасимпатических нейронах нервных сплетений (рис. 12-20).
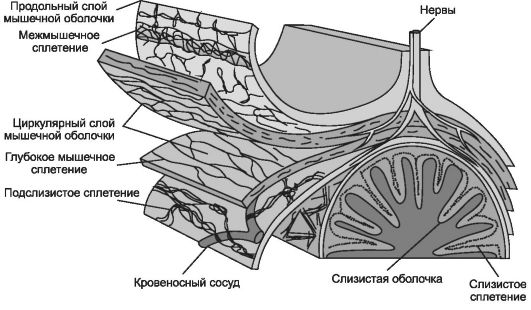 Рис. 12-19. Энтеральная нервная система. Подслизистое и межмышечное сплетения содержат ганглии. Нервные волокна образуют слизистое и глубокое мышечное сплетения. [114]
Рис. 12-19. Энтеральная нервная система. Подслизистое и межмышечное сплетения содержат ганглии. Нервные волокна образуют слизистое и глубокое мышечное сплетения. [114]
♦ Тело первого нейрона расположено в двигательном ядре блуждающего нерва, аксоны этих нейронов в составе блуждающего нерва входят в пищевод, желудок, двенадцатиперстную кишку, поджелудочную железу, жёлчный пузырь и образуют синапсы со вторым нейроном двигательного пути.
♦ Второй нейрон - двигательная нервная клетка межмышечного и подслизистого нервных сплетений. Аксоны постганглионарных нейронов образуют двигательные нервные окончания на ГМК и железистых клетках.
♦ Каудальный отдел пищеварительного тракта. Двухнейронная парасимпатическая цепочка для органов пищеварительного тракта, находящихся в тазовой области, организована сходным образом. Тела первых нейронов цепочки расположены в парасимпатическом ядре крестцового отдела спинного мозга.
♦ Нейромедиаторы. Оба нейрона двигательного пути холинергические, т.е. нейромедиатор, выделяющийся в синапсах на постганглионарных нейронах и из варикозностей терминального отдела аксона этих клеток, - ацетилхолин. Рецепторы ацетилхолина как на постганглионарных нейронах, так и на ГМК и железистых клетках - м-холинорецепторы.
• Симпатическая иннервация. Нейронная цепочка содержит два либо три нейрона. Первый нейрон (холинергический) расположен в вегетативном ядре (nucleus intermediolateralis) спинного мозга (боковые рога), аксон этого нейрона образует холинергические (нейромедиатор ацетилхолин, рецепторы мускаринового типа) синапсы со вторым нейроном цепочки. Второй нейрон расположен в ганглиях
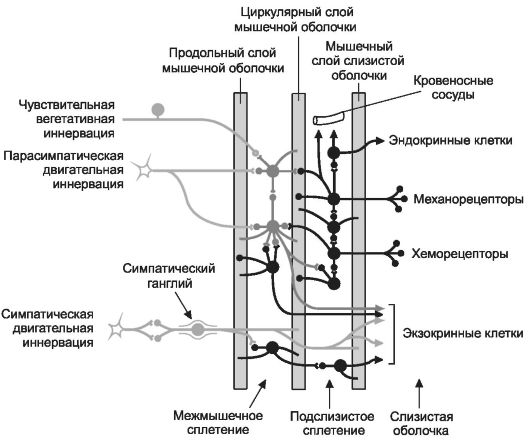 Рис. 12-20. Энтеральная нервная система. Чувствительные,
двигательные и вставочные нейроны энтеральной нервной системы
осуществляют связь между нейронами ЦНС и эффекторными клетками (ГМК,
железистые клетки) пищеварительного тракта. [114]
Рис. 12-20. Энтеральная нервная система. Чувствительные,
двигательные и вставочные нейроны энтеральной нервной системы
осуществляют связь между нейронами ЦНС и эффекторными клетками (ГМК,
железистые клетки) пищеварительного тракта. [114]
симпатического ствола (чревного, верхнего и нижнего брыжеечных) и имеет адренергическую природу (нейромедиатор норадреналин). Аксоны вторых нейронов входят в органы пищеварительного тракта и иннервируют железистые клетки и ГМК (двухнейронная цепочка) либо образуют синапсы с интрамуральными нейронами (трёхней- ронная цепочка).
Чувствительная иннервация. Висцеральные чувствительные нейроны регистрируют объём, давление, содержание (рН, осмолярность, специфические вещества), болевые ощущения в пищеварительной трубке. При возбуждении чувствительного нейрона нейромедиаторы (вещество P, нейрокинин А, нейрокинин В и др.) высвобождаются как из центрального, так и периферического отростка клетки.
Энтеральная эндокринная система
Эндокринная система желудочно-кишечного тракта (ЖКТ) включает эндокринные (энтероэндокринные) клетки слизистой оболочки и желёз пищеварительной трубки, а также островки поджелудочной железы и некоторые (синтезирующие гормоны) нейроны энтеральной нервной системы.
Островки поджелудочной железы (см. рис. 12-64). Эндокринная часть поджелудочной железы - совокупность панкреатических островков (их около 1 млн), занимающих 2% объёма железы. Каждый островок (сферической формы скопление клеток) имеет диаметр до 0,2 мм и содержит несколько сотен и даже тысяч эндокринных клеток, ок- ружённых тонкой сетью ретикулиновых волокон и многочисленными кровеносными капиллярами с фенестрированным эндотелием. Островковые клетки синтезируют и секретируют пептидные гормоны, отсюда - хорошее развитие гранулярной эндоплазматической сети, аппарата Гольджи, наличие секреторных гранул. Различают несколько типов эндокринных клеток, синтезирующих и секретирующих в просвет капилляров следующие пептидные гормоны: инсулин (β-клетки), глюкагон (α-клетки), соматостатин (δ-клетки), панкреатический полипептид (PP-клетки) и у детей младшего возраста - гастрин (G- клетки).
• α-Клетки составляют около 15% островковых клеток, расположены преимущественно по периферии островка, имеют неправильной формы ядро, в цитоплазме содержат гранулы пептидного гормона глюкагона. Глюкагон расценивают как антагонист инсулина, этот гормон стимулирует гликогенолиз и липолиз. Основные мишени глюкагона - гепатоциты и адипоциты.
• β-Клетки составляют до 70% эндокринных клеток островка, расположены преимущественно в его центральных частях, содержат крупное округлое ядро и гранулы инсулина. Главные мишени инсулина - печень, скелетные мышцы, адипоциты. Инсулин - главный регулятор гомеостаза глюкозы (стимулирует мембранный транспорт глюкозы). Гормон регулирует обмен углеводов (стимуляция гликолиза и подавление глюконеогенеза), липидов (стимуляция липогенеза), белков (стимуляция синтеза), стимулирует пролиферацию и рост клеток.
• δ-Клетки секретируют соматостатин
• PP-клетки синтезируют панкреатический полипептид - один из регуляторов пищевого режима. Гормон угнетает секрецию экзокринной части поджелудочной железы.
• G-клетки секретируют пептидный гормон гастрин (пептид из 17 аминокислот). Энтероэндокринные клетки происходят из энтодермы и нейроэктодермы (нервного гребня). Находятся в слизистой оболочке кишечного типа, главным образом среди эпителиальных клеток крипт в кишечнике, в железах желудка, а также в собственном слое слизистой оболочки желудка и кишечника, они особенно многочисленны в двенадцатиперстной кишке. Клетки слюнных и дуоденальных желёз двенадцатиперстной кишки секретируют эпидермальный фактор рос-
та (EGF), фактор роста нервов, калликреин (конвертирует кининоген в брадикинин). При поступлении пищи в просвет ЖКТ различные эндокринные клетки под действием растяжения стенки, под влиянием самой пищи или изменения pH в просвете пищеварительного канала начинают выделять гормоны в ткани и в кровь. Активность энтероэндокринных клеток находится под контролем вегетативной нервной системы.
Интрамуральные нейроны пищеварительного тракта выделяют нейропептид Y, относящийся к кальцитониновому гену пептид, вещество P, гастрин, гастрин-рилизинг гормон, нейротензин, метионин-энкефалин и другие пептиды.
Другие источники гормонов. Гистамин секретируют главным образом тучные клетки. Наконец, из разных клеточных источников поступают серотонин, брадикинин, простагландин Е.
Лимфоидный аппарат пищеварительного тракта
Лимфоидный аппарат отвечает за специфическую иммунную защиту против патогенных микроорганизмов (вирусы, бактерии, простейшие) и обеспечивает иммунологическую толерантность (невосприимчивость) к потенциально иммуногенным продуктам пищеварения и микроорганизмам, присутствующим в кишечнике. Лимфоидный аппарат включает глоточное лимфоидное кольцо (anulus lymphoideus pharyngis) и слизистую оболочку кишечного типа, содержащую диффузные скопления иммунокомпетентных клеток и одиночные лимфатические фолликулы. В каудальном отделе подвздошной кишки и в червеобразном отростке имеются агрегаты лимфатических фолликулов. Гистологическая характеристика лимфоидной ткани слизистых оболочек рассмотрена в главе 11.
Ротовая полость
Для ротовой полости характерна слизистая оболочка кожного типа. Она устойчива к действию механических, термических и химических раздражителей и характеризуется высокой регенераторной способностью. На поверхность слизистой оболочки открываются многочисленные протоки слюнных желёз, располагающихся в подслизистой оболочке. Подслизистая оболочка отсутствует на дорсальной поверхности языка, в области дёсен и твёрдого нёба.
Слизистая оболочка ротовой полости подразделяется на выстилающую, специализированную и жевательную.
• Выстилающая слизистая оболочка покрывает щёки, губы, альвеолярную десну, дно полости рта, вентральную поверхность языка и мягкое нёбо. Она наиболее податлива к растяжению и сжатию и рассматривается как амортизационная подушка
для подлежащих тканей. Слизистая оболочка этой разновидности содержит многослойный плоский неороговевающий эпителий. В эпителий вдаются сравнительно невысокие соединительнотканные сосочки. Наличие эластических волокон в собственном слое слизистой оболочки обеспечивает податливость слизистой оболочки данного типа. Подслизистая оболочка обеспечивает возможность смещения слизистой оболочки при жевании, голосообразовании и глотании. Во многих областях выстилающей слизистой оболочки, особенно губы (преимущественно верхней) и щеки (преимущественно на уровне смыкания зубов), присутствуют небольшие желтоватые возвышения на поверхности слизистой оболочки. Они обусловлены гетеротопическим расположением сальных желёз и соответствуют локализации в слизистой оболочке отложений кожного сала.
• Слизистая оболочка жевательного типа выстилает ту часть полости рта, которая испытывает наибольшую механическую нагрузку при жевании. Она присутствует в прикреплённой части десны, твёрдом нёбе и покрывает основную площадь дорсальной поверхности языка. Эта разновидность слизистой оболочки содержит многослойный плоский ороговевающий эпителий. В отличие от выстилающей слизистой оболочки, эпителиальные выросты более выражены. Они значительно углубляются в подлежащую соединительную ткань; соответственно, хорошо развиты и сосочки собственного слоя. Подслизистая оболочка в этих областях полости рта либо очень тонкая, либо отсутствует совсем.
• Специализированная слизистая оболочка полости рта присутствует на дорсальной поверхности языка и образует различные его сосочки.
Эпителий слизистой оболочки (см. рис. 12-25) полости рта трёх типов: неороговевающий, ороговевающий и частично ороговевающий.
• Многослойный плоский неороговевающий эпителий покрывает поверхность слизистой оболочки губ, щёк, альвеолярной десны, дна полости рта, вентральной поверхности языка и мягкого нёба.
• Многослойный плоский ороговевающий эпителий покрывает поверхность слизистой оболочки жевательного типа в твёрдом нёбе, прикреплённой части десны, присутствует в сосочках слизистой оболочки на дорсальной поверхности языка.
• Частично ороговевающий эпителий присутствует в жевательной слизистой оболочке, покрывающей свободную десну и дорсальную поверхность языка. Способность к частичному ороговению - уникальное свойство эпителия слизистой оболочки полости рта.
Собственный слой слизистой оболочки (см. рис. 12-25) многочисленными выпячиваниями вдаётся в эпителий в виде сосочков. Они образованы рыхлой соединительной тканью, содержащей кровеносные сосуды и нервные волокна.
Губа
В губе кожный покров лица переходит в слизистую оболочку полости рта. Центральную часть губы занимает поперечно-полосатая кольцевая мышца рта. В губе выделяют кожную, переходную и слизистую части.
• Кожная часть имеет строение кожи с малым ороговением. В ней присутствуют корни волос, сальные и потовые железы.
• Переходная часть губы - продолжение кожной части. Её называют красной каймой. Здесь через эпителий просвечивают многочисленные кровеносные сосуды, расположенные в собственном слое. В переходной части губы две зоны: наруж-
ная - гладкая (pars glabra) и внутренняя - ворсинчатая (pars villosa). В наружной части эпителий еще сохраняет роговой слой, но становится тоньше и прозрачнее. В собственном слое отсутствуют корни волос и потовые железы, но ещё имеются сальные железы, открывающиеся протоками на поверхность эпителия. Во внутренней (ворсинчатой) зоне эпителий становится толще, роговой слой полностью исчезает. В эпителий вдаются высокие соединительнотканные сосочки с большим количеством капилляров - выросты собственного слоя слизистой оболочки. У новорождённых эта часть губы покрыта эпителиальными выростами - ворсинками. На задней (внутренней) поверхности губы переходная часть граничит с pars mucosa.
• Слизистая часть. Здесь расположена слизистая оболочка кожного типа: достаточно толстый многослойный плоский неороговевающий эпителий. Нерегулярные содинительнотканные сосочки собственного слоя слизистой оболочки имеют разную высоту. В соединительной ткани присутствуют эластические волокна, позволяющие слизистой оболочке возвращаться в исходное положение после её растяжения. В слизистой оболочке могут встречаться области повышенной пигментации. Подслизистая оболочка содержит крупные секреторные отделы сложных альвеолярно-трубчатых слизистых и белково-слизистых желёз (губные железы), которые увлажняют поверхность слизистой оболочки. Подслизистая оболочка прочно сращена с соединительной тканью мышц губы (m. orbicularis oris), которые образуют вместе со слизистой оболочкой единый комплекс, участвующий в жевании и артикуляции.
Щека
Основу щеки образует поперечно-полосатая скелетная мышечная ткань. Снаружи щека покрыта тонкой кожей с хорошо развитой подкожной жировой клетчаткой, изнутри выстлана слизистой оболочкой.
• Слизистая оболочка гладкая и упругая, состоит из многослойного неороговевающего эпителия и собственного слоя (плотная соединительная ткань с многочисленными эластическими волокнами). Собственный слой сливается с подслизистой оболочкой. Мышечный слой в составе слизистой оболочки отсутствует. В слизистой оболочке различают три зоны: верхнюю (zona maxillaris), промежуточную (zona intermedia) и нижнюю (zona mandibularis). Промежуточная зона занимает область по линии смыкания зубов от угла рта до ветви нижней челюсти. В этой зоне собственный слой образует высокие сосочки, здесь отсутствуют слюнные, но встречаются сальные железы. У новорождённых в этой зоне определяются выросты эпителия, аналогичные таковым во внутренней зоне (pars villosa) переходной части губы.
• Подслизистая оболочка содержит жировую ткань, эластические волокна и концевые отделы малых слюнных желёз.
Язык
Основу языка (lingua) составляют пучки поперечно-полосатых мышечных волокон. Мышечное тело языка покрыто слизистой оболочкой, состоящей из многослойного плоского (местами ороговевающего) эпителия и подстилающего его собственного слоя слизистой оболочки (рыхлая волокнистая неоформленная соединительная ткань). По дор-
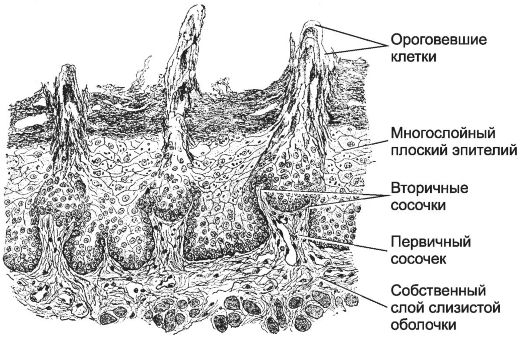 Рис. 12-25. Нитевидные сосочки выступают
на поверхности эпителия слизистой оболочки языка в виде тонких
остроконечных возвышений, состоящих из ороговевающих кератиноцитов. В
основе сосочка лежит соединительнотканный вырост собственного слоя
слизистой оболочки. [17]
Рис. 12-25. Нитевидные сосочки выступают
на поверхности эпителия слизистой оболочки языка в виде тонких
остроконечных возвышений, состоящих из ороговевающих кератиноцитов. В
основе сосочка лежит соединительнотканный вырост собственного слоя
слизистой оболочки. [17]
сальной поверхности языка расположены нитевидные, грибовидные, желобоватые и листовидные сосочки языка. В эпителии всех сосочков, кроме нитевидных, присутствуют вкусовые почки.
• Нитевидные сосочки. Наиболее мелкие среди сосочков - нитевидные (papillae filiformes) (рис. 12-25), они образованы возвышением собственного слоя слизистой оболочки. С поверхности сосочек покрыт эпителием, причём на вершине сосочка поверхностные слои эпителия подвергаются ороговению.
• Листовидные сосочки (papillae foliatae) хорошо развиты у детей (у взрослых эти сосочки атрофированы); образуют две группы (4-8 сосочков в каждой группе) по левому и правому краям языка. Листовидный сосочек образован выпячиванием собственного слоя слизистой оболочки с 5-12 вторичными выпячиваниями, разделёнными узкими углублениями эпителия. Собственный слой слизистой оболочки покрыт многослойным плоским эпителием. В толще эпителия залегают вкусовые почки. Углубления между листовидными сосочками хорошо промываются секретом желёз, расположенных глубоко в соединительной ткани собственного слоя на границе с мышцей языка.
• Грибовидные сосочки. Количество грибовидных сосочков (papillae fungiformes) достигает сотни, рисунок расположения сосочков индивидуален. Сосочки шире у вершины и сужены у основания, покрыты многослойным плоским эпителием без признаков ороговения. На уплощённой вершине сосочка и реже на боковой поверхности встречаются единичные вкусовые почки. Соединительная ткань образует многочисленные выросты, вдающиеся в эпителий.
• Желобоватые сосочки (papillae vallatae) в количестве 6-12 расположены в задней части языка, кпереди от пограничной борозды между телом и корнем языка. Сосочки возвышаются над поверхностью языка и окружены глубоким желобком. Многослойный плоский эпителий покрывает соединительнотканную основу сосочка. Соединительная ткань имеет множество коротких выростов в верхней части сосочка - вторичные соединительнотканные сосочки. В эпителии на боковой поверхности сосочка и окружающего его валика присутствуют многочисленные вкусовые почки. На дне желобка открываются выводные протоки трубчатых белковых и слизистых желёз.
Десна
Десна (gingiva) - слизистая оболочка, сращённая с надкостницей верхней и нижней челюстей. Различают десну альвеолярную, при- креплённую и межзубную.
• Альвеолярная десна покрывает альвеолярный отросток. Слизистую оболочку образуют тонкий многослойный неороговевающий эпителий и соединительнотканные сосочки, которые могут отсутствовать. Именно поэтому слизистая оболочка выглядит более красной, чем на губе и щеке. Подслизистая оболочка содержит малые слюнные железы и слабо связана с мышцами или костью, т.к. располагается между подвижной губой и неподвижной костью и должна быть достаточно мобильной. Краевая десна - часть альвеолярной десны, прилежащая к шейке зуба.
• Прикреплённая десна обращена к поверхности зуба. Слизистая оболочка выстлана частично ороговевающим эпителием, через который слабо просвечивают кровеносные сосуды. Прикреплённая десна выглядит более бледной, чем соседняя альвеолярная десна. В эпителий внедряются высокие и узкие соединительнотканные сосочки. Поскольку подслизистая оболочка отсутствует, собственный слой слизистой оболочки непосредственно контактирует с костью челюсти, выполняя роль надкостницы. Таким образом, граница между альвеолярной (красной) и прикреплённой (бледной) десной проходит по линии перехода от тонкого неороговевающего эпителия к более толстому и частично ороговевающему эпителию.
• Межзубная десна включает десневой сосочек (papilla gingivalis) - участок десны, расположенный в межзубном промежутке между контактными поверхностями коронок и межальвеолярной перегородкой.
Нёбо
Выделяют твёрдое (palatum durum) и мягкое (palatum molle) нёбо. Твёрдое нёбо формирует крышу полости рта и способствует противостоянию механическим движениям при пережёвывании пищи. По срединной линии твёрдого нёба проходит шов, обусловленный костным гребешком, по сторонам от которого расходятся поперечные складки с соединительнотканной основой.
• Слизистая оболочка - типичный пример слизистой оболочки жевательного типа. Она плотная, состоит из толстого многослойного ороговевающего эпителия и выраженного собственного слоя. Слизистая оболочка плотно сращена с надкостницей нёбных костей.
• Подслизистая оболочка отсутствует в среднем отделе в области шва и перехода твёрдого нёба в десну. Она имеется в латеральных отделах твёрдого нёба. В передней их части на уровне клыков и премоляров подслизистая оболочка содержит
жировую ткань, а в задней части на уровне моляров - концевые отделы слизистых слюнных желёз. Сзади твёрдое небо переходит в мягкое. Мягкое нёбо. Основу мягкого нёба образуют слои эластических волокон и поперечно-полосатая скелетная мышечная ткань. Нёбо имеет носоглоточную и ротоглоточную поверхности.
• Носоглоточная поверхность. Слизистая оболочка, покрывающая мягкое нёбо со стороны носоглотки, состоит из многорядного реснитчатого эпителия и собственного слоя с отдельными слизистыми железами. От мышечной ткани слизистая оболочка отделена слоем эластических волокон.
• Ротоглоточная поверхность. Со стороны полости рта слизистая оболочка покрыта тонким многослойным неороговевающим эпителием. Её собственный слой образует многочисленные высокие и узкие сосочки и содержит множество эластических волокон, что связано с подвижностью этого отдела нёба. Плотный слой эластических волокон отделяет собственный слой от подслизистой основы, содержащей многочисленные малые слюнные железы. Очень тонкая подслизистая оболочка включает островки жировой ткани, малые слюнные железы и сращена с соседними мышцами.
• Язычок. Свободный край мягкого нёба называют язычком (uvula palatine). У но- ворождённых граница между ротоглоточной и носоглоточной поверхностями проходит по линии перегиба слизистой оболочки на дужках мягкого нёба и на язычке. У взрослых эта граница смещена на носоглоточную поверхность, так что язычок покрыт слизистой оболочкой, характерной для полости рта. При глотании мягкое небо перекрывает вход в носоглотку и предотвращает попадание пищи в нос.
ЗУБЫ
В зубе различают коронку и корень. Корни зубов фиксированы в зубных альвеолах. Узкая область между коронкой и корнем - шейка зуба. Полость зуба содержит пульпу. Через канал в корне зуба в пульпу входят кровеносные сосуды и нервы. Дентин покрыт в области коронки эмалью, а в области корня другим типом минерализованной ткани - цементом (рис. 12-30). Между цементом и альвеолярными перегородками расположена периодонтальная связка (периодонт), образованная пучками коллагеновых волокон, соединяющих цемент корня зуба и костную ткань альвеолярных перегородок. В области шейки периодонтальная связка граничит со слизистой оболочкой дёсен. Пародонт - более широкое понятие. Под ним подразумевают периодонт, а также находящиеся в связи с ним структуры: прилегающие участки слизистой оболочки десны, участки кости зубных лунок. Части зуба и пародонта по их физическим свойствам подразделяют на твёрдые (минерализованные) и мягкие (неминерализованные). Твёрдые компоненты: эмаль (enamelum), дентин (dentinum), цемент (cementum), альвеолярные отростки (processus alveolaris). Мягкие части: пульпа зуба, слизистая оболочка прилежащей десны, надкостница альвеолярных отростков и периодонт.
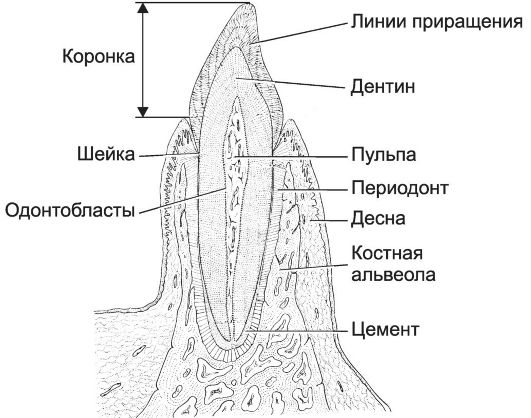 Рис. 12-30. Зуб. Сагиттальный
разрез. Основной объём зуба занимает дентин - один из видов костной
ткани. Корень зуба фиксирован в зубной альвеоле кости, окружён
периодонтом, который при помощи цемента прикреплён к дентину корня.
Коронка покрыта эмалью. Расположенный под ней дентин продолжается в
корень зуба. В центральной части зуба, в пульпарной полости, находится
мякоть зуба - пульпа. Пульпарная полость на вершине корня открывается
одним или несколькими зубными отверстиями. В дентине имеются тонкие
канальцы, направляющиеся от пульпарной полости к поверхности зуба. В
этих канальцах в живом зубе находятся отростки одонтобластов. Их тела
расположены в пульпе на границе с дентином. [17]
Рис. 12-30. Зуб. Сагиттальный
разрез. Основной объём зуба занимает дентин - один из видов костной
ткани. Корень зуба фиксирован в зубной альвеоле кости, окружён
периодонтом, который при помощи цемента прикреплён к дентину корня.
Коронка покрыта эмалью. Расположенный под ней дентин продолжается в
корень зуба. В центральной части зуба, в пульпарной полости, находится
мякоть зуба - пульпа. Пульпарная полость на вершине корня открывается
одним или несколькими зубными отверстиями. В дентине имеются тонкие
канальцы, направляющиеся от пульпарной полости к поверхности зуба. В
этих канальцах в живом зубе находятся отростки одонтобластов. Их тела
расположены в пульпе на границе с дентином. [17]
Толщина эмали достигает 2,5 мм по режущему краю или в области жевательных бугорков коренных зубов и уменьшается по мере приближения к шейке. В образовании эмали (синтез и секреция компонентов её органического матрикса) участвуют клетки, отсутствующие в зрелой эмали и прорезавшемся зубе - энамелобласты (амелобласты), так что регенерация эмали невозможна.
Свойства эмали. Эмаль имеет бело-голубой цвет. Позднее эмаль приобретает различные оттенки жёлто-белого цвета, что определяется присутствием подлежащего дентина. Эмаль - самая твёрдая ткань организма, она имеет высокие показатели преломления (1,62) и плотности (2,8-3,0 г/см3). Однако, эмаль хрупкая. Её проницаемость ограничена, хотя в эмали имеются поры, через которые могут проникать водные и спиртовые растворы низкомолекулярных веществ. Сравнительно небольшого размера молекулы воды, ионы, витамины, моносахариды, аминокислоты мо-
Эмаль
гут медленно диффундировать в веществе эмали. Фториды (питьевой воды, зубной пасты) включаются в кристаллы эмалевых призм. С возрастом на поверхности контактирующих зубов эмаль истончается. Эмаль может быть разрушена в результате эрозии под действием кислых химических агентов.
Состав эмали. Эмаль образуют органические вещества, неорганические вещества и вода. Их относительное содержание в весовых процентах: 1:96:3. По объёму: органических веществ - 2%, воды - 9%, неорганических веществ - до 90%. Фосфат кальция, входящий в состав кристаллов гидроксиапатита, составляет 3/4 всех неорганических веществ. Кроме фосфата, в небольшом количестве присутствуют карбонат и фторид кальция - 4%. В состав органических веществ матрикса входят белки амелогенин, амелин (амелобластин), энамелины, ферменты и белки плазмы. Эмалевые призмы. Структурная единица эмали - призма диаметром около 5 мкм. Ориентация эмалевых призм - почти перпендикулярная по отношению к границе между эмалью и дентином. Соседние призмы формируют параллельные пучки. Ход эмалевых призм не прямой, а имеет S-образные изгибы. Можно сказать, что призмы винтообразно изогнуты. Эмалевые призмы варьируют по длине. Там, где эмаль имеет наибольшую толщину (режущий край, поверхность смыкания), эмалевые призмы более длинные, чем те, которые расположены в области эмалевоцементного соединения. Беспризменная эмаль. На границе с дентином, а также с поверхности эмали призмы отсутствуют. Окружающий призмы материал также имеет иные характеристики и носит имя «оболочка призмы» (т.н. склеивающее, или спайное вещество), толщина такой оболочки около 0,5 мкм, местами оболочка отсутствует. Кристаллы эмали. Эмаль - исключительно твёрдая ткань, что объясняется не просто высоким содержанием в ней солей кальция, но и тем, что фосфат кальция находится в эмали в виде кристаллов гидроксиапатита. Соотношение Ca/P в кристаллах в норме варьирует от 1,3 до 2,0. При увеличении этого коэффициента устойчивость эмали повышается. Кроме гидроксиапатита, присутствуют и другие кристаллы. Соотношение разных типов кристаллов: гидроксиапатит - 75%, карбонатапатит - 12%, хлорапатит - 4,4%, фторапатит - 0,7%.
Линии минерализации эмали. На шлифах зуба в эмали выявляются линии, отражающие неравномерный во времени характер образования эмали. Различают линии приращения (в том числе линии новорождённости) и поперечную исчерченность эмали.
• Поперечная исчерченность эмалевых призм имеет период около 5 мкм и соответствует суточной периодичности роста призм.
• Линии приращения (linea incrementalis enameled) формируются за счёт периодичности минерализации эмали и различий в оптической плотности призм. Линия новорождённости (linea neonatalis) - хорошо заметная линия приращения, которая разграничивает эмаль, образованную до и после рождения; видна как косая полоса, хорошо просматриваемая на фоне призм и проходящая под острым углом к поверхности зуба.
Полосы эмали. В эмали в поляризованном свете видны чередующиеся полосы различной оптической плотности, направляющихся от границы между дентином и эмалью практически перпендикулярно к поверхности эмали (stria transversa obscura). Полосы отражают факт отклонения призм от перпендикулярного расположения по отношению к поверхности эмали или к эмалево-дентинной границе. В одних участках эмалевые призмы оказываются рассечёнными продольно (светлые полосы), в других - поперечно (тёмные полосы).
Поверхность эмали. Поверхностные участки эмали плотнее подлежащих её частей, здесь выше концентрация фтора; имеются борозды, ямки и возвышения, беспри-
зменные участки, поры, микроотверстия. На поверхности эмали могут появиться разные наслоения, в т.ч. колонии микроорганизмов в сочетании с аморфной органикой (зубные бляшки). При отложении в область бляшки неорганических веществ образуется зубной камень.
Дентин
Дентин - разновидность минерализованной ткани, составляет основную массу зуба. Дентин в области коронки покрыт эмалью, а в области корня - цементом. Дентин окружает полость зуба в области коронки, а в области корня - корневой канал.
Свойства. Дентин плотнее костной ткани и цемента, но много мягче эмали. Плотность дентина - 2,1 г/см3. Проницаемость дентина значительно больше, чем проницаемость эмали, что связано не столько с проницаемостью самого вещества дентина, сколько с наличием в минерализованном веществе дентина канальцев. Состав. Органические вещества - 18%, неорганические вещества - 70%, вода - 12%. По объёму: органические вещества - 30%, неорганические вещества - 45%, вода - 25%. Из органических веществ главный компонент - коллаген типа I. Дентин сильно минерализован, основной неорганический компонент - кристаллы гидроксиапатита Ca10(PO4)6(OH)2.
Канальцы. Дентин пронизан канальцами (canaliculus dentini). В 1 мм3 их содержится 30-75 тыс. Канальцы заполнены жидкостью и содержат отростки одонтобластов. На ранних стадиях одонтогенеза отростки одонтобластов проходят по всей длине дентинных канальцев от пульпы до дентиноэмалевого или дентиноцементного соединения. В зрелом дентине отростки одонтобластов могут отсутствовать в наружных отделах канальцев и не достигать вышеназванных соединений. В некоторых дентинных канальцах с внутренней частью отростков одонтобласта могут контактировать афферентные нервные волокна. Терминали этих волокон являются ноцицепторами. Длина и величина просвета дентинных канальцев варьируют. Направление канальцев - от границы между пульпой и дентином к дентинно-эмалевому и дентинно-цементному соединениям. Дентинные канальцы расположены параллельно друг другу, но имеют извилистый ход (S-образный на вертикальных шлифах зуба). Диаметр канальцев - от 4 мкм ближе к пульпарному краю дентина до 1 мкм по периферии дентина. Ближе к пульпе на долю канальцев приходится до 80% объёма дентина, ближе к дентинно-эмалевому соединению - около 4%. В корне зуба ближе к дентинно-цементной границе канальцы не только ветвятся, но и формируют петли.
Разновидности дентина. Дентин - неоднородная структура. Его организация различается в зависимости от локализации в анатомических частях зуба, а также зависит от близости к конкретным структурам (например, к канальцам).
• Перитубулярный и межканальцевый дентин. Просвет канальцев охвачен двойной концентрической манжеткой с плотной периферией, это перитубулярный (околоканальцевый) дентин (dentinum peritubulare). Перитубулярный дентин минерализован сильнее, чем межканальцевый дентин (dentinum intertubulare). Самые наружные и самые внутренние части околоканальцевого дентина минерализованы слабее срединной части манжетки. Перитубулярный дентин образуется постоянно, поэтому у взрослых перитубулярного дентина существенно больше, чем у детей; соответственно проницаемость дентина у детей выше.
• Первичный дентин (dentinum primarium) образуется в ходе массового дентиногенеза. В плащевом (поверхностном) и околопульпарном дентине ориентация коллагеновых волокон различна.
♦ Плащевой дентин (dentinum vestiens) расположен на границе с эмалью. Он первым возникает и минерализуется в зубе. Плащевой дентин характеризуется радиальным расположением коллагеновых волокон по отношению к длинной оси зуба, т.е. они ориентированы перпендикулярно к дентиноэмалевому соединению.
♦ Околопульпарный дентин (dentinum juxtapulpare) - основная масса дентина, примыкающая к пульпе зуба. Он формируется после плащевого дентина и по сравнению с ним более минерализован. Околопульпарный дентин характеризуется тангенциальным расположением коллагеновых волокон, которые проходят параллельно дентиноэмалевому соединению.
Вторичный дентин (dentinum secundarium) откладывается между основной массой дентина (первичным дентином) и предентином после прорезывания зуба. Вторичный дентин образуется медленно и менее минерализован, чем первичный.
• Регулярный дентин (организованный дентин) расположен в области корня зуба.
• Нерегулярный дентин раздражения (неорганизованный дентин) расположен в верхушечной части полости зуба.
Третичный дентин (dentinum tertiarium). Это заместительный (репаративный, реактивный, третичный) дентин, он быстро образуется в местах повреждения твёрдых тканей зуба, например, при кариесе, повышенной стираемости и т.п. Одонтобласты в области повреждения могут погибнуть, а на их место приходят новые, дифференцирующиеся из клеток-предшественниц, расположенных в пульпе. Предентин (predentinum) расположен между слоем одонтобластов и дентином. Предентин - новообразованный и неминерализованный дентин. Между предентином и околопульпарным дентином располагается тонкая пластинка минерализующегося предентина - промежуточный дентин - фронт обызвествления. Зернистый дентин. В корне зуба между основной массой дентина и бесклеточным цементом расположен зернистый (dentinum globulare) слой дентина, который состоит из чередующихся участков гипоили совсем неминерализованного дентина (интерглобулярные пространства, spatium interglobulare) и полностью минерализованного дентина в виде шаровидных образований (дентинные шары, globulus mineralis, или калькосфериты, calcospherula).
Линии дентина. В дентине имеется несколько типов структурных линий. Линии, как правило, перпендикулярны по отношению к дентинным канальцам. Различают следующие основные типы линий: контурные линии, связанные с изгибами дентинных канальцев, и линии, связанные с неравномерной минерализацией.
• Контурные линии видны в поляризованном свете и формируются при наложении друг на друга вторичных изгибов дентинных канальцев. Контурные линии довольно редки в первичном дентине, они чаще расположены на границе между первичным и вторичным дентином.
• Линии приращения (linea incrementalis dentinalis) - тёмные полосы, под прямым углом пересекающие дентинные канальцы, аналоги линий периодичности минерализации в эмали (linea incrementalis enamelea). Линии приращения формируются за счёт неравномерной скорости обызвествления при дентиногенезе. Так как
фронт минерализации не обязательно строго параллелен предентину, ход линий может быть извилистым.
Цемент
Цемент покрывает дентин корня тонким слоем, утолщающимся к вершине корня. Цемент, расположенный ближе к шейке зуба, не содержит клеток и называется бесклеточным. Верхушку корня одевает цемент, содержащий клетки, - цементоциты (клеточный цемент). Бесклеточный цемент состоит из коллагеновых волокон и аморфного вещества. Клеточный цемент напоминает грубоволокнистую костную ткань, но не содержит кровеносных сосудов и нервных волокон.
• Состав. В весовом отношении цемент содержит 65% неорганических веществ, 23% органических и 12% воды. Матрикс цемента содержит кристаллы гидроксиапатита, но по химической структуре он близок к гидроксиапатиту костной ткани.
• Цементоциты расположены в собственных лакунах, аналоге лакун в кости. Как и в кости, от лакун отходят канальцы, в которых находятся отростки цементоцитов. Питание цементоцитов осуществляется за счёт лакунарно-канальцевой системы из соседней связки периодонта. Образование цемента может протекать в течение всей жизни. После формирования слоя цемента те цементобласты, которые оказались не погружёнными в цемент, располагаются по его поверхности на границе со связкой периодонта. При повреждении зубов эти цементобласты могут участвовать в формировании новых слоев цемента.
• Прободающие волокна (fasciculus collageni perforans) состоят из ориентированных коллагеновых волокон, которые заходят из связки периодонта в наружную часть цемента под прямым углом. Аналогичные волокна выходят из той же связки периодонта в противоположном направлении и вплетаются в кость зубных альвеол..
Пульпа
Пульпа - мягкая часть зуба, представлена рыхлой соединительной тканью, содержит коллагеновые и умеренное количество ретикулиновых волокон, фибронектин. Среди клеточных элементов пульпы присутствуют малодифференцированные мезенхимные клетки, которые рассматривают в качестве источника для восстановления популяций одонтобластов и фибробластов в случае их гибели при повреждении ткани. В пульпе присутствуют также макрофаги, лимфоциты, плазматические клетки, тучные клетки, эозинофилы. Пульпа интенсивно кровоснабжается и содержит многочисленные чувствительные нервные окончания. Пульпа обеспечивает дентиногенез, трофическую, сенсорную (тройничный нерв) и защитную функции. В пульпе различают периферический, промежуточный и центральный слои.
• Периферический слой пульпы содержит одонтобласты - аналоги остеобластов кости. Одонтобласты секретируют коллаген, гликозаминогликаны (хондроитинсульфат) и липиды, входящие в состав органического матрикса дентина. По мере минерализации предентина (необызвествлённый матрикс) отростки одонтобластов оказываются замурованными в дентинных канальцах.
• Промежуточный слой пульпы содержит многочисленные отростчатые (звездчатые) мезенхимные клетки, тонкие и длинные отростки которых образуют сеть, это предшественники одонтобластов.
• Центральный слой пульпы - рыхлая волокнистая соединительная ткань с множеством анастомозирующих капилляров и нервных волокон, терминали которых разветвляются в промежуточном и периферическом слоях. У пожилых людей в пульпе часто обнаруживаются неправильной формы обызвествлённые образования - дентикли. Истинные дентикли состоят из дентина, окружённого снаружи одонтобластами. Ложные дентикли - концентрические отложения обызвест- влённого материала вокруг некротизированных клеток.
Иннервация зуба
Различают иннервацию собственно зуба и иннервацию периодонта.
• Пульпа зуба иннервирована чувствительными волокнами тройничного нерва, входящими в пульпу вместе с кровеносными сосудами через канал в корне зуба. В пульпе зуба нервные волокна заканчиваются на кровеносных сосудах и формируют сплетение вблизи внутренней поверхности дентина. Тонкие безмиелиновые волокна проникают на некоторое расстояние в дентинные канальцы. Нервные волокна в дентинных канальцах могут формировать варикозные расширения. Эти волокна образуют свободные нервные окончания и проводят болевые импульсы.
• Нервные волокна периодонта проходят через альвеолярную кость и разветвляются на дорсальной и вентральной поверхностях корня среди коллагеновых волокон периодонтальной связки. Здесь присутствуют быстро и медленно адаптирующиеся механорецепторы, обладающие направленной чувствительностью. Механорецепторы периодонтальной связки реагируют на механическую нагрузку, испытываемую зубом при жевании.
Периодонт
Периодонт (periodontium) представлен мягкими и твёрдыми тканями, удерживающими зуб в зубной альвеоле, и включает цемент и связку периодонта.
Глотка
Глотка (pharynx) - трубка, в которой перекрещиваются дыхательные и пищеварительные пути. В глотке различают три отдела: носовой (носоглотка), ротовой (ротоглотка) и гортанный. Стенка трубки образована слизистой, подслизистой, мышечной и адвентициальной оболочками.
Слизистая оболочка носоглотки покрыта однослойным многорядным мерцательным эпителием, слизистая ротоглотки и гортанного отдела - многослойным плоским неороговевающим эпителием. В носовом отделе в собственной пластинке присутствует лимфоидная ткань, формирующая глоточную и трубные миндалины. В собственной пластинке ротового и гортанного отделов содержится хорошо выраженный слой эластических волокон.
Подслизистая оболочка содержит концевые отделы смешанных, в ротоглотке и гортанном отделе - слизистых желёз.
Мышечная оболочка состоит из внутреннего продольного и наружного циркулярного слоёв поперечно-полосатой скелетной мышечной ткани.
Адвентициальная оболочка - рыхлая волокнистая соединительная ткань, окружающая глотку снаружи.
Пищевод
Пищевод (oesophageus) соединяет глотку с желудком. Длина пищевода у взрослого человека приблизительно 23-25 см. Функцией пищевода является проведение пищи и жидкости в желудок в заключительной фазе глотания. Продвижению пищи способствует перистальтика мышечной оболочки пищевода. В пищеводе имеются три сужения. Первое обусловлено давлением нижнего констриктора глотки и перстневидного хряща гортани, второе - давлением дуги аорты, прижимающей пищевод к левому бронху, третье сужение соответствует пищеводному отверстию диафрагмы. Артериальную кровь пищевод получает из нижней щитовидной артерии, пищеводных ветвей грудной части аорты, нижней диафрагмальной и левой желудочной артерий. Венозная кровь оттекает из верхней трети пищевода непосредственно в верхнюю полую вену, из средней трети в непарную вену (v. azygos), из нижней трети в воротную через вены желудка. Основной распределитель венозной крови - подслизистое сплетение. Лимфоотток направлен к желудочным лимфатическим узлам, к латеральным шейным, трахеобронхиальным и задним средостенным лимфатическим узлам. В стенке пищевода различают следующие оболочки: слизистая, подслизистая, мышечная и наружная.
Слизистая оболочка. В пищеводе слизистая оболочка (t. mucosa) кожного типа. Эпителий многослойный плоский неороговевающий, лежит на тонковолокнистой соединительной ткани - собственном слое слизистой оболочки (lamina mucosa propria), состоящем из тонких пучков коллагеновых волокон; содержит также ретикулиновые волокна, соединительнотканные клетки. Собственный слой слизистой оболочки вдаётся в эпителий в виде сосочков. В собственном слое могут присутствовать лимфоидные скопления, имеющие разлитой характер или вид т.н. солитарных (одиночных) лимфатических фолликулов. В собственном слое слизистой оболочки пищевода находятся секреторные отделы простых трубчатых разветвлён- ных желёз, сходных с кардиальными железами желудка. Они расположены двумя группами: верхняя - на уровне перстневидного хряща и пятого кольца трахеи, а нижняя группа - при переходе пищевода в желудок. Кнаружи от собственного слоя хорошо заметен идущий продольно слой ГМК - мышечный слой слизистой оболочки (lamina muscularis mucosae).
Подслизистая оболочка (t. submucosa) представлена рыхлой волокнистой соединительной тканью, образующей видимые невооружённым глазом продольные складки. За счёт эластических волокон образующиеся складки смыкаются, закрывая просвет пищевода, и сглаживаются при продвижении пищи. В толще t. submucosa расположены сложные разветвлённые альвеолярно-трубчатые железы, их слизистые секреторные отделы через выводные протоки открываются на поверхность эпителия.
Мышечная оболочка (t. muscularis externa) состоит из двух слоёв: внутреннего циркулярного и наружного продольного. В верхнем отделе пищевода (5% длины органа) мышечная оболочка представлена поперечно-полосатой мышечной тканью, средний отдел (45%) содержит гладкую и скелетную мышечные ткани, нижний отдел образован только гладкомышечной тканью. Сфинктеры пищевода
• Верхний сфинктер находится между глоткой и пищеводом. Его образуют скелетные мышцы, открывающие (щитоподъязычная и подбородочно-подъязычная) и закрывающие глотку (нижний констриктор глотки и перстнеглоточная мышца). В закрытом состоянии верхний сфинктер предотвращает попадание воздуха в пищевод и регургитацию пищи в ротовую полость.
• Нижний сфинктер (переход пищевода в желудок) состоит из ГМК и предотвращает гастроэзофагеальный рефлюкс (заброс). Расслабление возникает через 2 сек после глотания, когда перистальтическая волна приближается к средней части пищевода.
Наружная оболочка. В верхней и средней части пищевода наружная оболочка (t. adventitia) образована соединительной тканью, с помощью которой пищевод соединяется с другими органами средостения. В нижней части пищевода, лежащей сразу под диафрагмой, t. adventitia заменяется серозной оболочкой.
Переход пищевода в желудок
Переход слизистой оболочки пищевода в желудок совершается сразу на уровне диафрагмы. Слизистая оболочка кардиального отдела желудка на 2 см продолжается в пищевод. Поэтому переход многослойного плоского эпителия пищевода в однослойный цилиндрический железистый эпителий желудка происходит в пищеводе.
Желудок
Желудок (ventriculus, gaster) - мешкообразный орган пищеварительной системы, служащий для накопления, начального переваривания и частичного всасывания пищи. Располагается между пищеводом и двенадцатиперстной кишкой, со всех сторон покрыт брюшиной. По анатомическим признакам в желудке различают пять отделов (см. рис. 12-35).
• Кардиальный (pars cardiaca) отдел примыкает к пищеводу и простирается на небольшое расстояние от входного отверстия желудка (ostium cardiacum).
• Дно желудка (fundus ventriculi) - выпуклость, обращённая к диафрагме; отграничивается от тела желудка линией, проведённой горизонтально через желудочнопищеводное соединение.
• Тело желудка (corpus ventriculi) составляет около 2/3 желудка.
• Привратник (pylorus) включает преддверие (antrum pyloricum) и канал привратника (canalis pyloricus).
Стенку желудка образуют слизистая, подслизистая, мышечная и серозная оболочки (рис. 12-35). Слизистая и подслизистая оболочки формируют продольные складки, расправляющиеся в растянутом органе. Углубления в слизистой оболочке - желудочные ямки. Желудоч-
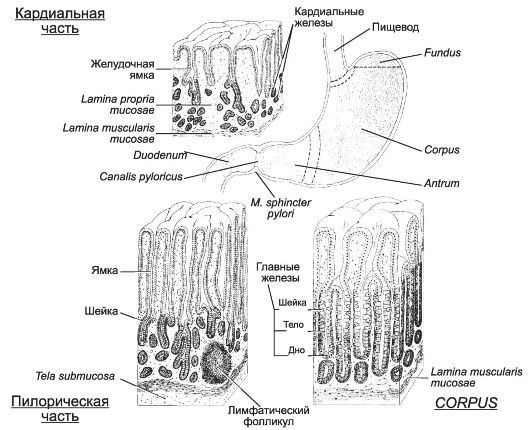 Рис. 12-35. Слизистая оболочка различных отделов желудка. По
гистологическим признакам в желудке различают кардиальный, фундальный и
пилорический отделы. Желудочные ямки наиболее глубоки в пилорической
части. В собственном слое присутствуют кардиальные, фундальные и
пилорические железы. Их выводные протоки открываются на дне желудочных
ямок. Кардиальные железы вырабатывают преимущественно слизь; фундальные
железы вырабатывают слизь, пепсиноген, соляную кислоту, внутренний
фактор, гормоны; пилорические железы имеют более разветвлённые
секреторные отделы, секретируют слизь и гормоны. [17]
Рис. 12-35. Слизистая оболочка различных отделов желудка. По
гистологическим признакам в желудке различают кардиальный, фундальный и
пилорический отделы. Желудочные ямки наиболее глубоки в пилорической
части. В собственном слое присутствуют кардиальные, фундальные и
пилорические железы. Их выводные протоки открываются на дне желудочных
ямок. Кардиальные железы вырабатывают преимущественно слизь; фундальные
железы вырабатывают слизь, пепсиноген, соляную кислоту, внутренний
фактор, гормоны; пилорические железы имеют более разветвлённые
секреторные отделы, секретируют слизь и гормоны. [17]
ные ямки и вся поверхность слизистой оболочки желудка выстлана однослойным однорядным цилиндрическим железистым эпителием. Эпителий лежит на волокнистой соединительной ткани (lamina mucosa propria) с большим количеством ретикулиновых волокон, массой лимфоидных клеток и лимфатических фолликулов. В ней расположены простые трубчатые железы. Выводные протоки этих желёз открываются на дне желудочных ямок. За lamina propria находится хорошо развитая в стенке желудка lamina muscularis mucosae. Подслизистая оболочка
(t. submucosa) образована рыхлой соединительной тканью, содержит много эластических волокон и кровеносных сосудов; железы в ней отсутствуют. Мышечная оболочка (t. muscularis) состоит из трёх нерезко разграниченных слоёв гладких мышц: наружного продольного, среднего циркулярного и внутреннего, имеющего косое направление. Серозная оболочка (t. serosa) состоит из соединительнотканной основы, покрытой мезотелием.
Слизистая оболочка
Слизистую оболочку покрывает однослойный железистый эпителий, вырабатывающий муцин (слизь) и бикарбонат. Поверхностный эпителий слизистой оболочки желудка выполняет защитную функцию, в т.ч. путём формирования слизисто-бикарбонатного барьера. Продолжительность жизни клеток железистого эпителия - 3 суток. Регенерация эпителия происходит за счёт стволовых клеток, расположенных на дне желудочных ямок.
Слизисто-бикарбонатный барьер
Слизисто-бикарбонатный барьер защищает слизистую оболочку от действия кислоты, пепсина и других потенциальных повреждающих агентов. Барьер формируют слизь (муцин), плотные контакты между эпителиальными клетками и бикарбонат.
• Плотные контакты формируются между поверхностными клетками эпителия. При нарушении их целостности нарушается функция барьера.
• Муцин - высокомолекулярный гликопротеин, содержащий длинные сульфатированные полисахаридные цепи. Муцины входят в состав слизи.
• Бикарбонат. Слой слизи в желудке имеет градиент pH. На поверхности слоя слизи pH равен 2, а в примембранной части более 7. Бикарбонат (ионы HCO3-), поступающий в состав слизи из поверхностных слизистых клеток, имеет нейтрализующее действие.
Разрушение барьера. При неблагоприятных условиях барьер разрушается в течение нескольких минут, происходят гибель клеток эпителия, отёк и кровоизлияния в собственном слое слизистой оболочки. Существуют факторы, неблагоприятные для поддержания барьера, например нестероидные противовоспалительные препараты (аспирин, индометацин), этанол, соли жёлчных кислот.
Железы желудка
Простые трубчатые разветвлённые железы содержат слизистые, париетальные, главные и энтероэндокринные клетки (рис. 12-37). Их секреты: ферменты, внутренний фактор Касла, соляная кислота, муцины, а также гормоны.
Париетальная клетка (рис. 12-37В) имеет многочисленные митохондрии и систему внутриклеточных канальцев. Апикальная клеточная мембрана, обращённая в выводной проток железы, содержит H+,K+- АТФазу. С помощью карбоангидразы из поступающих в клетку уг-
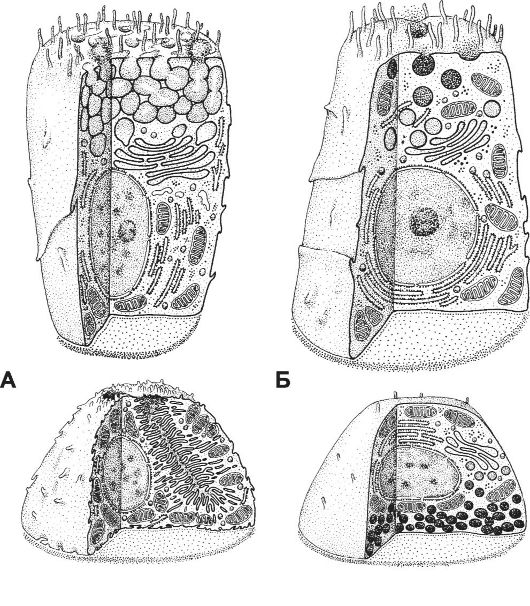
Рис. 12-37. Основные клеточные типы в желудочных железах: А - слизистая клетка; Б - главная клетка; В - париетальная клетка; Г - энтероэндокринная клетка. [17]
лекислого газа и воды образуются Н+ и HCO3-. H+^-АТФаза выкачивает из клетки Н+ в обмен на К+. Cl- через С1--каналы выходит в просвет железы, где и происходит образование HC1.
• Секреция соляной кислоты. В желудке соляная кислота участвует в кислотном гидролизе белков, уничтожает бактерии, переводит неактивный пепсиноген в активный пепсин, устанавливает оптимальный рН для протеолитического действия пепсина.
• Синтез и секреция внутреннего фактора, одного из связывающих витамин B12 (кобаламин) белков.
• Регуляторы секреции. Париетальную клетку активируют ацетилхолин, гистамин и гастрин. Соматостатин, простагландины, желудочный ингибирующий пептид, холецистокинин, VIP, секретин и нейротензин подавляют активность париетальной клетки.
Главные клетки (рис. 12-37Б) синтезируют и секретируют предшественник пепсина (пепсиноген) и липазу, имеют хорошо развитые гра-
нулярную эндоплазматическую сеть и комплекс Гольджи. В апикальной части сосредоточены зимогенные (секреторные) гранулы. Слизистые клетки (рис. 12-37А) имеют выраженные цистерны комплекса Гольджи, много митохондрий. В апикальной части находятся крупные секреторные гранулы, содержащие муцин. Энтероэндокринные клетки (рис. 12-37Г) расположены преимущественно в области дна и тела желёз. Апикальный полюс клеток часто не достигает просвета железы. Плотные секреторные гранулы содержатся в базальной части клеток. Среди энтероэндокринных клеток в железах желудка идентифицированы EC-клетки (серотонин), ECL-клетки (гистамин), G-клетки (гастрин), D-клетки (соматостатин), А-клетки (глюкагон).
Кардиальный отдел желудка
Кардиальный отдел (pars cardiaca) окружает вход в желудок (см. рис. 12- 35). Желудочные ямки неглубокие, собственный слой слизистой оболочки занимают трубчатые железы, имеющие сильно разветвлённый секреторный отдел и широкий просвет. Секреторный отдел выстлан преимущественно слизистыми клетками, среди которых встречаются отдельные париетальные, главные и энтероэндокринные клетки.
Дно желудка
В области дна желудка (fundus gastricus) вся толща собственного слоя слизистой оболочки занята фундальными (собственными) железами, плотно прилежащими друг к другу (рис. 12-41). Фундальные железы (рис. 12-42) относятся к простым трубчатым неразветвлённым или слабо разветвлённым. В них различают шейку, открывающуюся на дне желудочной ямки, тело и дно. Секреторный отдел имеет узкий просвет и состоит из главных, париетальных, энтероэндокринных и слизистых шеечных клеток. Главные клетки образуют дно железы. Здесь также присутствуют редкие париетальные и энтероэндокринные клетки (D, EC, ECL). Основная масса париетальных клеток сосредоточена в теле и шейке железы. Слизистые шеечные клетки расположены в шейке железы (отсюда происходит их название) и вырабатывают слизистый секрет. Местами между железами видны прослойки рыхлой волокнистой неоформленной соединительной ткани. Мышечный слой слизистой оболочки состоит из трёх слоёв ГМК.
Пилорическая часть желудка
Желудочные ямки в пилорической части (pars pylorica) глубокие; в толще собственного слоя слизистой оболочки расположены железы. Пилорические железы более короткие, чем в фундальном отделе, их извитые секреторные отделы сильно разветвлены, имеют широкий
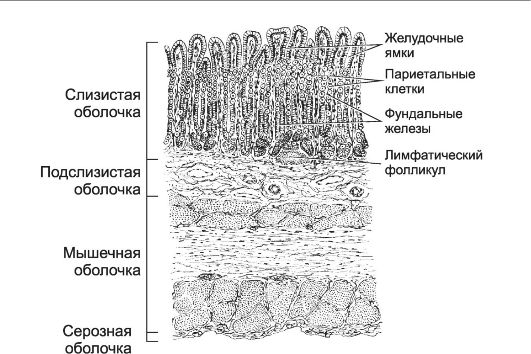 Рис. 12-41. Дно желудка. [17]
Рис. 12-41. Дно желудка. [17]
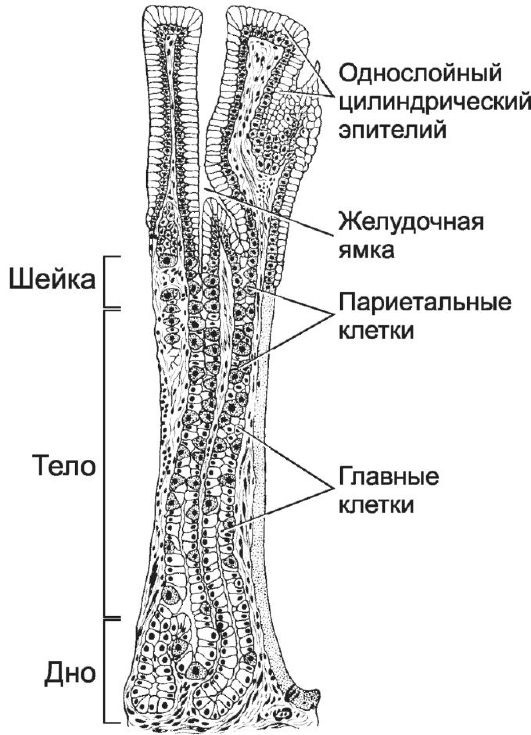 Рис. 12-42. Фундальная железа. [17]
Рис. 12-42. Фундальная железа. [17]
просвет. Выделяющие в просвет желудка слизь и некоторое количество пепсиногена пилорические железы содержат клетки, сходные с шеечными слизистыми клетками фундальных желёз, главные клетки и энтероэндокринные (преимущественно G-клетки). Париетальные клетки практически отсутствуют. В мышечной оболочке особого развития достигает средний (циркулярный) слой ГМК, образующий пилорический сфинктер и регулирующий поступление пищи из желудка в двенадцатиперстную кишку.
Переход желудка в двенадцатиперстную кишку
Стенка двенадцатиперстной кишки состоит из четырёх оболочек: слизистой, подслизистой, мышечной и серозной. В области перехода наиболее существенные изменения происходят в слизистой и подслизистой оболочках. Однослойный цилиндрический железистый эпителий желудка сменяется однослойным цилиндрическим каёмчатым эпителием (с бокаловидными клетками) двенадцатиперстной кишки, покрывающим широкие выросты слизистой оболочки (ворсинки), а также щелевидные углубления между основаниями ворсинок (крипты). Пилорические железы, секреторные отделы которых находятся в собственном слое слизистой оболочки желудка, постепенно исчезают. В подслизистой оболочке двенадцатиперстной кишки расположены секреторные отделы сложных трубчатых разветвлённых желёз (дуоденальные железы, glandulae duodenales). В области перехода в собственном слое слизистой оболочки можно увидеть скопление лимфоидной ткани в виде солитарного фолликула.
Тонкая кишка
Анатомически в тонкой кишке (intestinum tenue) различают двенадцатиперстную (duodenum), тощую (intestinum jejunum) и подвздошную (intestinum ileum) кишки. Длина тонкой кишки взрослого человека в среднем равняется 6 м. В тонкой кишке завершается переваривание химуса с помощью ферментов гликокаликса, ферментов сока поджелудочной железы и жёлчи. Каёмчатые клетки обеспечивают избирательное всасывание продуктов переваривания в кровь и лимфу. Оболочки тонкой кишки: слизистая, подслизистая, мышечная и серозная. Циркулярные складки образованы выростами слизистой и подслизистой оболочек. Складки присутствуют в дистальной части двенадцатиперстной кишки, в тощей кишке и в проксимальной части подвздошной кишки. Циркулярные складки, ворсинки и крипты формируют рельеф слизистой оболочки (рис. 12-46). Ворсинки (рис. 12-47) - выросты слизистой оболочки (0,5-1,5 мм), крипты - трубчатые углубления. За счёт циркулярных складок площадь всасывания
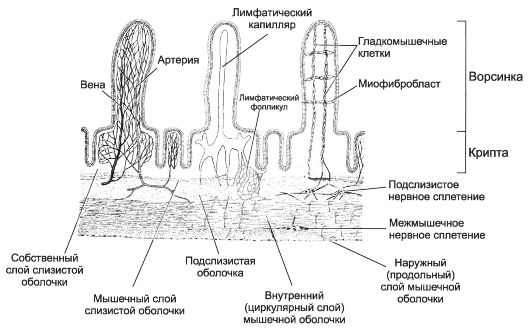 Рис. 12-46. Тонкая кишка. Циркулярные
складки, ворсинки и крипты определяют рельеф слизистой оболочки. Из
густого подслизистого сплетения сосудов артериолы заходят в слизистую
оболочку, распадаются на капилляры вокруг крипт и заходят в ворсинки.
Разветвляясь на капилляры, 1-2 артериолы проходят от основания до
вершины ворсинки. Кроме кровеносных сосудов, в сердцевине ворсинок
присутствуют лимфатические капилляры и ГМК. [17]
Рис. 12-46. Тонкая кишка. Циркулярные
складки, ворсинки и крипты определяют рельеф слизистой оболочки. Из
густого подслизистого сплетения сосудов артериолы заходят в слизистую
оболочку, распадаются на капилляры вокруг крипт и заходят в ворсинки.
Разветвляясь на капилляры, 1-2 артериолы проходят от основания до
вершины ворсинки. Кроме кровеносных сосудов, в сердцевине ворсинок
присутствуют лимфатические капилляры и ГМК. [17]
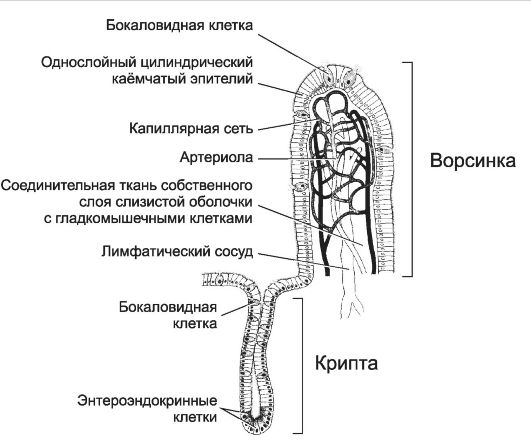 Рис. 12-47. Ворсинка и крипта тонкой кишки. Слизистая
оболочка покрыта однослойным цилиндрическим эпителием. Каёмчатые клетки
(энтероциты) участвуют в пристеночном пищеварении и всасывании.
Расщепление коротких пептидных фрагментов до аминокислот происходит в
гликокаликсе и цитоплазме энтероцитов. Энтероциты транспортируют
аминокислоты через базолатеральную мембрану в собственный слой слизистой
оболочки, откуда аминокислоты поступают в кровеносные капилляры.
Связанные с гликокаликсом щёточной каёмки дисахаридазы расщепляют сахара
до моносахаридов, которые всасываются энтероцитами с последующим
выходом в собственный слой и поступлением в кровеносные капилляры.
Продукты пищеварения после всасывания в слизистой оболочке через
капиллярную сеть направляются в воротную вену и далее в печень.
Триглицериды в просвете пищеварительной трубки эмульгируются жёлчью и
расщепляются панкреатической липазой. Образовавшиеся свободные жирные
кислоты и глицерин поглощаются энтероцитами, в гладкой
эндоплазматической сети которых происходит ресинтез триглицеридов, а в
комплексе Гольджи - формирование хиломикронов - комплекса триглицеридов и
белков. Хиломикроны проходят через базальную мембрану и поступают в
лимфатические капилляры. [17]
Рис. 12-47. Ворсинка и крипта тонкой кишки. Слизистая
оболочка покрыта однослойным цилиндрическим эпителием. Каёмчатые клетки
(энтероциты) участвуют в пристеночном пищеварении и всасывании.
Расщепление коротких пептидных фрагментов до аминокислот происходит в
гликокаликсе и цитоплазме энтероцитов. Энтероциты транспортируют
аминокислоты через базолатеральную мембрану в собственный слой слизистой
оболочки, откуда аминокислоты поступают в кровеносные капилляры.
Связанные с гликокаликсом щёточной каёмки дисахаридазы расщепляют сахара
до моносахаридов, которые всасываются энтероцитами с последующим
выходом в собственный слой и поступлением в кровеносные капилляры.
Продукты пищеварения после всасывания в слизистой оболочке через
капиллярную сеть направляются в воротную вену и далее в печень.
Триглицериды в просвете пищеварительной трубки эмульгируются жёлчью и
расщепляются панкреатической липазой. Образовавшиеся свободные жирные
кислоты и глицерин поглощаются энтероцитами, в гладкой
эндоплазматической сети которых происходит ресинтез триглицеридов, а в
комплексе Гольджи - формирование хиломикронов - комплекса триглицеридов и
белков. Хиломикроны проходят через базальную мембрану и поступают в
лимфатические капилляры. [17]
увеличивается в 3 раза, за счёт ворсинок и крипт - в 10 раз и за счёт микроворсинок каёмчатых клеток - в 20 раз. Суммарно складки, ворсинки, крипты и микроворсинки обеспечивают увеличение площади всасывания в 600 раз. Мышечный слой слизистой оболочки обязателен, часть ГМК локализована в сердцевине ворсинки. Эндокринные клетки присутствуют повсеместно в эпителии слизистой оболочки, главным образом, в криптах и отчасти в собственном слое слизистой оболочки. Особенно много эндокринных клеток в двенадцатиперстной кишке. В подслизистой оболочке двенадцатиперстной кишки расположены секреторные отделы желёз. Тонкая кишка имеет слизистую оболочку кишечного типа - часть системы иммунной защиты организма. В двенадцатиперстной и тощей кишке находятся солитарные лимфатические фолликулы. В подвздошной кишке фолликулы сливаются и образуют пейеровы бляшки.
Слизистая оболочка
Эпителий - однослойный цилиндрический каёмчатый (рис. 12-47) - содержит каёмчатые, бокаловидные, энтероэндокринные, экзокринные клетки с ацидофильными гранулами и камбиальные клетки. Каёмчатая клетка (энтероцит) на апикальной поверхности имеет более 1000 микроворсинок, покрытых гликокаликсом. Гликокаликс содержит аминопептидазы и гликозидазы (мальтаза, лактаза), завершающие расщепление белков и углеводов, и энтерокиназу, конвертирующую трипсиноген в трипсин. Каёмчатые клетки всасывают продукты гидролиза белков, жиров и углеводов, витамины, химические элементы (Са2+, Fe2+ и др.).
Бокаловидные клетки (одноклеточные железы), секретирующие муцин, поодиночно расположены среди каёмчатых клеток. Расширенная апикальная часть клетки содержит секреторные гранулы, заполненные муцином. После секреции на поверхность клетки муцин соединяется с молекулами воды, образуя вязкую слизь.
Энтероэндокринные клетки расположены в криптах. Среди них идентифицированы: А-клетки (глюкагон), D-клетки (соматостатин), EC-клетки (серотонин), I-клетки (холецистокинин), K-клетки (желудочный ингибирующий пептид), L-клетки (глюкагоноподобный пептид-1), Мо-клетки (мотилин), S-клетки (секретин), VIP-клетки (вазоактивный интестинальный полипептид).
Экзокринные клетки с ацидофильными гранулами лежат на дне крипт, секретируют бактерицидное вещество - лизоцим, антибиотик полипептидной природы - дефензин, фактор некроза опухоли α (TNFα). Камбиальные (стволовые) клетки, из которых происходит постоянное образование новых клеток эпителия, расположены на дне крипт. Скорость обновления каёмчатых клеток высока, время их жизни - око-
ло 3 суток. За это время они успевают образоваться из камбиальных клеток на дне крипт, переместиться из крипты к вершине ворсинки и погибнуть, слущившись в просвет кишечника.
ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
Двенадцатиперстная кишка своё название получила в связи с тем, что её длина в среднем равняется двенадцати поперечникам пальцев человека. Слизистая оболочка образует многочисленные ворсинки, низкие и широкие. Собственный слой слизистой оболочки содержит большое количество коллагеновых и ретикулиновых волокон. Мышечный слой слизистой оболочки состоит из двух слоёв ГМК: внутреннего циркулярного и наружного продольного. В подслизистой оболочке расположены секреторные отделы сложных разветвлённых слизистых желёз (дуоденальные железы). Выводные протоки желёз открываются в кишечные крипты. Мышечная оболочка построена из двух слоёв: внутреннего циркулярного и наружного продольного. В двенадцатиперстной кишке продолжается переваривание пищи, и начинаются процессы всасывания. Бикарбонат, синтезируемый в дуоденальных железах, участвует в нейтрализации кислой реакции содержимого желудка (оптимум действия ферментов поджелудочной железы при рН=7-8) и в инактивации пепсина. Секреция бикарбоната усиливается при закислении содержимого в просвете кишки, а также под влиянием простагландина Е2. Холецистокинин и секретин, вырабатываемые энтероэндокринными клетками в кишечных криптах, стимулирует секрецию панкреатического сока и выделение жёлчи.
ТОЩАЯ КИШКА
Стенка тощей кишки (jejunum) имеет общий план строения тонкой кишки. Ворсинки в тощей кишке значительно выше и тоньше, чем в двенадцатиперстной, имеют цилиндрическую форму. Подслизистая, мышечная и серозная оболочки имеют стандартное строение.
ПОДВЗДОШНАЯ КИШКА
Подвздошная кишка построена так же, как и другие отделы тонкой кишки (рис. 12-51). Её особенность - в каудальном отделе имеется большое количество лимфатических фолликулов, образующих агрегаты (nodulus lymphoideus aggregatus submucosus). Лимфатические фолликулы занимают всю толщину собственного слоя слизистой, а также (и очень часто) и подслизистую основу. Ворсинки над лимфатическими фолликулами отсутствуют. Эпителий, соприкасающийся с лимфоидной тканью, не содержит бокаловидных клеток, но инфильтрирован мно-
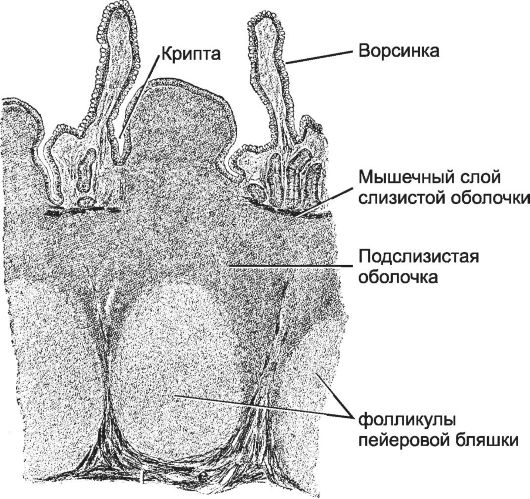
Рис. 12-51. Подвздошная кишка. . Скопления лимфатических фолликулов занимают слизистую и подслизистую оболочки и выступают в просвет кишки. [17]
гочисленными лимфоцитами. Эпителиальные клетки с характерным складчатым рельефом поверхности (М-клетки) захватывают антигены в просвете кишки и транспортируют его в подлежащую лимфоидную ткань, где антиген передаётся макрофагам, а затем предъявляется Т- лимфоцитам. Лимфоидная ткань тотчас под эпителием представлена Т- и B-лимфоцитами, плазматическими клетками и макрофагами. Для лимфатических фолликулов характерны центры размножения с крупными пролиферирующими В-лимфобластами, отобранными для синтеза IgA. Участки между центрами размножения занимают Т-лимфоциты
Толстая кишка
Длина толстой кишки (intestinum crassum) взрослого человека колеблется от 1,5 до 2 м. Анатомически в толстой кишке различают слепую кишку с червеобразным отростком (intestinum coecum, processus vermifor-
mis), восходящую, поперечную, нисходящую и сигмовидную ободочную (colon ascendens, colon transversum, colon descendens, colon sigmoideum) и прямую кишки (intestinum rectum). В толстой кишке происходит всасывание электролитов (Na+ и C1-) и воды. Секреция бокаловидными клетками большого количества слизи способствует образованию и эвакуации каловых масс. Перистальтику толстой кишки стимулируют ацетилхолин, гастрин, холецистокинин, серотонин, гистамин, брадикинин, а подавляют глюкагон, секретин, адреналин и норадреналин. В стенке толстой кишки различают четыре оболочки: слизистую, подслизистую, мышечную и серозную (Рис. 12-53). В отличие от тонкой кишки, здесь отсутствуют циркулярные складки и ворсинки. Крипты развиты значительно сильнее, их больше, расположены они очень часто. Эпителий крипт толстого кишечника состоит из каёмчатых, энтероэндокринных (D-клетки, EC-клетки) и множества бокаловидных клеток. В собственном слое слизистой оболочки содержатся солитарные лимфатические фолликулы. Мышечная пластинка состоит из внутреннего циркулярного и наружного продольного слоёв. Сокращения ГМК мышечного слоя слизистой оболочки способствуют выведению слизи из крипт и препятствуют их засорению. В подслизистой
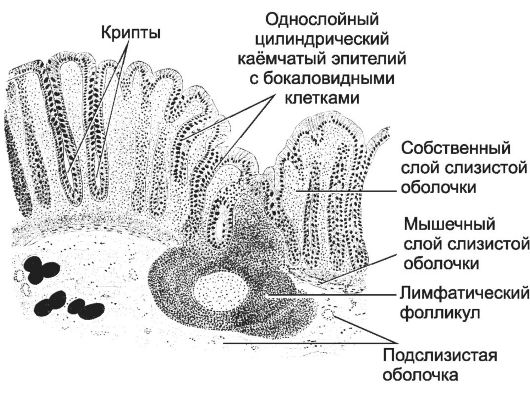 Рис. 12-53. Толстая кишка. Однослойный
цилиндрический эпителий крипт содержит каёмчатые клетки, многочисленные
бокаловидные клетки и некоторое количество энтероэндокринных клеток. В
собственном слое между криптами и в подслизистой оболочках присутствуют
лимфоциты, встречаются солитарные лимфатические фолликулы. [17]
Рис. 12-53. Толстая кишка. Однослойный
цилиндрический эпителий крипт содержит каёмчатые клетки, многочисленные
бокаловидные клетки и некоторое количество энтероэндокринных клеток. В
собственном слое между криптами и в подслизистой оболочках присутствуют
лимфоциты, встречаются солитарные лимфатические фолликулы. [17]
оболочке присутствуют многочисленные эластические волокна, жировые клетки. Мышечная оболочка образована двумя слоями ГМК: внутренним циркулярным и наружным продольным. Продольный слой мышечной оболочки не сплошной, а представлен тремя лентами (taeniae). Эти ленты своим натяжением способствуют формированию многочисленных бухтообразных выпячиваний (haustra coli). Серозная оболочка полностью покрывает лишь поперечную и сигмовидную ободочную кишки. Другие отделы могут быть покрыты полностью или частично.
Червеобразный отросток имеет такое же строение, как и другие отделы толстой кишки. Собственный слой слизистой оболочки, а также подслизистая оболочка содержат большое количество лимфоцитов в виде инфильтратов, а также в виде солитарных фолликулов с центрами размножения. Благодаря значительному развитию лимфоидных образований, слизистая и подслизистая оболочки утолщены, в связи с чем просвет отростка сужен. Мышечная оболочка состоит из циркулярного и продольного слоёв ГМК. Серозная оболочка полностью покрывает червеобразный отросток.
Прямая кишка - конечный отдел толстой кишки длиной до 15 см. Крипты в прямой кишке менее многочисленны и отсутствуют в нижних отделах. Продольный слой мышечной оболочки представлен сплошным слоем и не образует характерных для толстой кишки лент. В верхних отделах прямая кишка покрыта серозной оболочкой, в нижних - адвентициальной.
Аноректальный канал. Здесь выделяют столбчатую, промежуточную и кожную зоны. Слизистая оболочка в столбчатой зоне образует 5-10 продольных складок [анальные столбы (columnae anales)], соединяющихся внизу с образованием анальных заслонок (valvulae anales). Углубления между складками - анальные синусы (sinus anales). Однослойный цилиндрический эпителий слизистой оболочки в столбчатой зоне сменяется многослойным призматическим, секретирующим слизь. Переход многослойного призматического эпителия в многослойный плоский неороговевающий происходит по зубчатой линии (linea pectinata) в промежуточной зоне. В кожной зоне эпителий замещается многослойным плоским ороговевающим, на поверхность которого открываются сальные и потовые апокриновые железы. Мышечная пластинка в столбчатой зоне распадается на отдельные пучки, вследствие чего собственный слой слизистой оболочки сливается с подслизистой основой. Здесь верхняя прямокишечная вена (v. rectalis superior) образует внутреннее геморроидальное венозное сплетение, откуда сосуды открываются в портальную вену. Наружное венозное сплетение находится вблизи анального канала, его образует нижняя прямокишечная вена (v. rectalis inferior), впадающая в нижнюю полую вену. Циркулярный слой мышечной оболочки в анальном канале образует утолщение из ГМК - внутренний сфинктер (m. sphincter ani internus), получающий двигательную вегетативную иннервацию. Наружный сфинктер (m. sphincter ani internus) образован поперечно-полосатой скелетной мышцей (соматическая иннервация).
Железы пищеварительного тракта
Помимо экзокринных желёз, расположенных в слизистой и подслизистой оболочках стенки пищеварительной трубки, вне трубки находятся железистые органы, выводные протоки которых открываются в просвет пищеварительной трубки. К этим железам относятся слюнные и поджелудочная, а также печень.
СЛЮННЫЕ ЖЕЛЕЗЫ
Опонные железы подразделяют на большие и малые. Малые слюнные железы. Мелкие и многочисленные слюнные железы с короткими выводными протоками расположены в щеке, губе, языке, мягком нёбе, латеральных областях твёрдого нёба и на дне полости рта. Большинство малых слюнных желёз вырабатывает преимущественно слизистый секрет с некоторым количеством белкового компонента. В задней трети языка расположены железы, которые вырабатывают исключительно белковый секрет, промывающий ровики желобоватых и листовидных сосочков языка.
Большие слюнные железы. К ним относят три пары слюнных желёз: околоушные, подчелюстные и подъязычные. Это сложные трубчатоальвеолярные экзокринные железы. По характеру вырабатываемого секрета различают белковые, слизистые и смешанные концевые отделы. Смешанные железы в концевых отделах содержат как белковые, так и слизистые клетки. Околоушная железа - чисто белковая, подъязычная железа - преимущественно слизистая и подчелюстная железа - смешанная (рис. 12-55). Все слюнные железы продуцируют слюну в количестве от 800 до 1500 мл в сутки. Слюна смачивает и очищает полость рта. Присутствующие в слюне лизоцим, лактоферрин и IgA контролируют бактериальную флору полости рта. Амилаза и липаза слюны участвуют в гидролизе углеводов и жиров. Эндокринные клетки в составе больших слюнных желёз вырабатывают фактор роста нервов (NGF) и эпидермальный фактор роста (EGF). Слюнные железы состоят из двух компонентов: эпителиального (паренхима) и соединительнотканного (строма). Эпителиальные клетки образуют концевые секреторные отделы и выводные протоки. Соединительная ткань железы выполняет поддерживающую и защитную функции. В капсуле и перегородках проходят кровеносные сосуды и нервные волокна, вступающие в контакт с эпителиальными структурами железы.
Секреторный отдел (см. рис. 12-55) образуют железистые белковые и слизистые клетки. Округлое скопление клеток с просветом в центре называют ацинусом. Периферическую часть ацинусов занимают миоэпителиальные клетки, которые присутствуют также снаружи от эпителия протоков. Миоэпителиальные клетки белковых ацинусов имеют многочисленные отростки, поэтому их называют корзинчатыми.
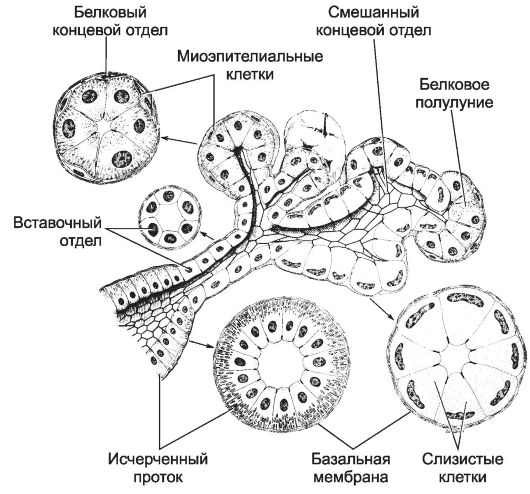 Рис. 12-55. Подчелюстная слюнная железа содержит
белковые и белково-слизистые (смешанные) секреторные отделы.
Секреторные отделы переходят во вставочный отдел. По мере продвижения
секрета по выводным протокам увеличивается количество слоёв клеток в
эпителии. [17]
Рис. 12-55. Подчелюстная слюнная железа содержит
белковые и белково-слизистые (смешанные) секреторные отделы.
Секреторные отделы переходят во вставочный отдел. По мере продвижения
секрета по выводным протокам увеличивается количество слоёв клеток в
эпителии. [17]
• Белковые клетки (serocytus, сероциты) имеют коническую форму. На поверхности их суженной апикальной части присутствуют короткие микроворсинки. Это пример типичной полярно дифференцированной белок-синтезирующей и секретирующей клетки (рис. 12-56).
• Слизистые клетки (mucocytus, мукоциты) имеют кубическую или цилиндрическую форму (рис. 12-57). В базальной части клеток находятся ядро и гранулярная эндоплазматическая сеть, в апикальной части скапливаются окружённые мембраной секреторные гранулы. Секреторные гранулы слизистых клеток крупнее, чем в белковых, содержат преимущественно муцин.
Выводные протоки. От концевых отделов начинается разветвлённая система выводных протоков: внутридольковые (вставочные отделы и
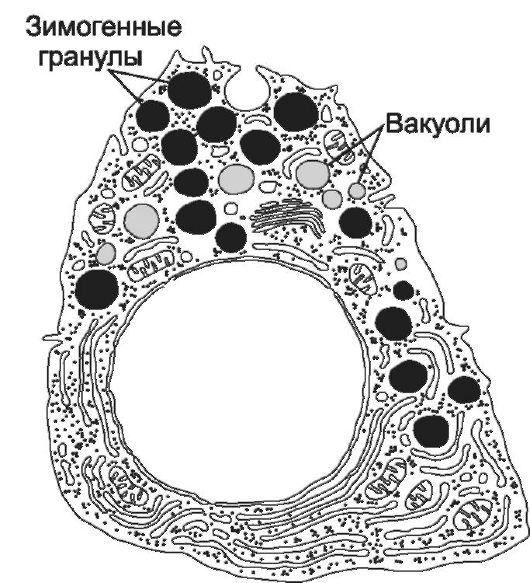 Рис. 12-56. Сероцит -
секреторная клетка белковых секреторных отделов (ацинусов). Крупное
округлое ядро смещено в базальную часть клетки. Здесь же располагаются
многочисленные удлиненные цистерны гранулярной эндоплазматической сети.
Комплекс Гольджи локализуется над ядром и развит хорошо, как и во всех
активно работающих секреторных клетках. Апикальная часть клетки занята
многочисленными зимогенными гранулами, содержащими преимущественно
α-амилазу, и вакуолями с содержимым промежуточной электронной плотности.
В процессе секреции гранулы сливаются с плазмолеммой и между собой. Во
всех отделах клетки присутствуют митохондрии и свободные рибосомы. [2]
Рис. 12-56. Сероцит -
секреторная клетка белковых секреторных отделов (ацинусов). Крупное
округлое ядро смещено в базальную часть клетки. Здесь же располагаются
многочисленные удлиненные цистерны гранулярной эндоплазматической сети.
Комплекс Гольджи локализуется над ядром и развит хорошо, как и во всех
активно работающих секреторных клетках. Апикальная часть клетки занята
многочисленными зимогенными гранулами, содержащими преимущественно
α-амилазу, и вакуолями с содержимым промежуточной электронной плотности.
В процессе секреции гранулы сливаются с плазмолеммой и между собой. Во
всех отделах клетки присутствуют митохондрии и свободные рибосомы. [2]
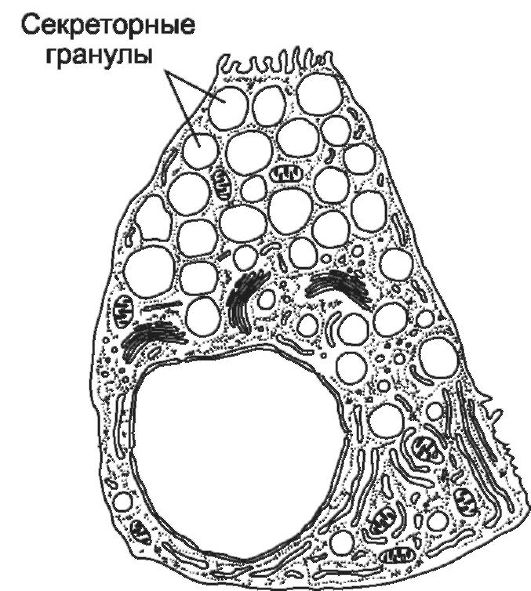 Рис. 12-57. Мукоцит (слизистая
клетка). Цитоплазма заполнена электроннопрозрачными секреторными
гранулами, образующими скопление в апикальной части клетки. Ядро смещено
в базальную часть. Здесь же между каплями слизи располагаются цистерны
гранулярной эндоплазматической сети, многочисленные свободные рибосомы и
небольшое количество митохондрий и лизосом. [2]
Рис. 12-57. Мукоцит (слизистая
клетка). Цитоплазма заполнена электроннопрозрачными секреторными
гранулами, образующими скопление в апикальной части клетки. Ядро смещено
в базальную часть. Здесь же между каплями слизи располагаются цистерны
гранулярной эндоплазматической сети, многочисленные свободные рибосомы и
небольшое количество митохондрий и лизосом. [2]
исчерченные протоки), междольковые, междолевые и общий выводной протоки.
• Внутридольковые протоки (ductus intralobularis) ♦ Вставочный отдел выстлан кубическим эпителием, ограничивающим узкий просвет. Снаружи окружён слоем миоэпителиальных клеток. Вставочный отдел соединяет секреторный отдел (ацинус) железы с системой выводных протоков.
♦ Исчерченный проток (ductus striatus) представлен цилиндрическими эпителиальными клетками, образующими в базальной части многочисленные инвагинации, значительно увеличивающие площадь клеточной мембраны для транспорта ионов. Здесь расположены многочисленные митохондрии удлинённой формы, ориентированные параллельно апикально-базальной оси клетки.
• Междольковый проток (ductus interlobularis). Исчерченные протоки продолжаются в междольковые, проходящие в соединительнотканных перегородках железы. Эпителий мелких протоков - однорядный призматический, в более крупных - многорядный призматический.
• Междолевой выводной проток (ductus interlobaris) выстлан многослойным кубическим эпителием; открывается в общий выводной проток, в устье которого эпителий становится многослойным плоским.
Иннервация слюнных желёз. Функция слюнных желёз контролируется преимущественно парасимпатическим отделом вегетативной нервной системы. Парасимпатические холинергические волокна заканчиваются на клетках секреторного отдела и выводных протоков и значительно усиливают секреторную активность железы. Симпатическая стимуляция также усиливает саливацию, но более умеренно, чем парасимпатическая. Симпатические волокна в слюнные железы проникают по кровеносным сосудам и происходят из верхнего шейного симпатического ганглия.
• Околоушная слюнная железа. Glandula parotidea - сложная разветвлённая альвеолярно-трубчатая белковая железа. Снаружи железа покрыта хорошо выраженной соединительнотканной капсулой и имеет дольчатое строение. Дольки железы состоят из концевых (секреторных) отделов и внутридольковых протоков (вставочных и исчерченных). Клетки концевых отделов вырабатывают белковый секрет. Снаружи секреторные отделы и выводные протоки окружены миоэпителиальными клетками. Общий слюнной проток (ductus parotideus) прободает щёчную мышцу и открывается в преддверии ротовой полости между первым и вторым верхними молярами.
• Подчелюстная слюнная железа. Glandula submandibularis - сложная разветвлённая альвеолярно-трубчатая белково-слизистая железа - вырабатывает 60-65% всего объёма слюны. Снаружи поднижнечелюстную железу покрывает плотная соединительнотканная капсула. Дольки железы неоднородны, что определяется разнообразием клеток (белковых и слизистых), образующих концевые отделы. Слизистые клетки крупные, конической формы, со сплющенным ядром, лежащим у основания клетки. Цитоплазма светлая и прозрачная, заполнена секреторными пузырьками с муцином. Белковые клетки (более тёмные) окружают слизистые клетки в виде шапочек, или белковых полулуний (semiluna serosa). У базальной мембраны расположены миоэпителиальные клетки. Общий проток подчелюстной железы (ductus submandibularis) открывается на дне ротовой полости за резцами.
• Подъязычная слюнная железа. Glandula sublingualis - сложная разветвлённая альвеолярно-трубчатая, смешанная железа с преобладанием слизистого компонента. Железа расположена на дне полости рта в области подъязычной ямки. Соединительнотканная капсула не выражена. Дольки включают три типа концевых отделов: белковые (немногочисленны), слизистые и смешанные, занимающие основной объём железы. Секрет высвобождается по нескольким протокам, открывающимся вдоль средней линии дна ротовой полости, за устьем протока подчелюстной железы.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
Поджелудочная железа состоит из экзокринной и эндокринной частей (рис. 12-64).
Экзокринная часть. Прослойки соединительной ткани делят железу на дольки, состоящие из ацинусов и начальных отделов выводных протоков (рис. 12-65). Ацинусы состоят из секреторных (ацинозных) клеток, а также т.н. центроацинозных клеток, которыми начинаются вставочные выводные протоки, переходящие во внутридольковые. Кубический или цилиндрический эпителий внутридольковых выводных протоков переходит в цилиндрический эпителий междольковых протоков. Среди эпителиальных клеток присутствуют энтероэндокринные клетки. Ветвящиеся междольковые протоки под углом открываются в главный (ductus pancreaticus) проток.
Ацинозные клетки (см. рис. 12-64, а также рис. 12-56) синтезируют, хранят и секретируют пищеварительные ферменты. Апикальная часть клеток содержит многочисленные зимогенные гранулы с пищеварительными ферментами. Ядро смещено в базальную часть, где присутствуют хорошо развитая гранулярная эндоплазматическая сеть, свободные рибосомы и митохондрии. Область между зимогенными гранулами и ядром занимает комплекс Гольджи.
• Межклеточные контакты. Мембраны соседних ацинозных клеток в апикальной части соединены при помощи плотных контактов, промежуточных контактов и десмосом. Все вместе эти контакты образуют соединительный комплекс, служащий барьером для крупных молекул, но проницаемый для воды и ионов.
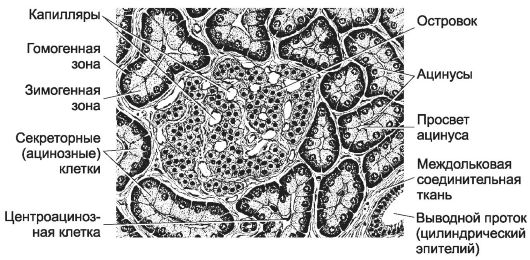 Рис. 12-64. Поджелудочная железа. Экзокринную
часть образуют ацинусы, состоящие из полярно дифференцированных
секреторных клеток. Эндокринная часть железы представлена островками
(расположен в центральной части рисунка). [17]
Рис. 12-64. Поджелудочная железа. Экзокринную
часть образуют ацинусы, состоящие из полярно дифференцированных
секреторных клеток. Эндокринная часть железы представлена островками
(расположен в центральной части рисунка). [17]
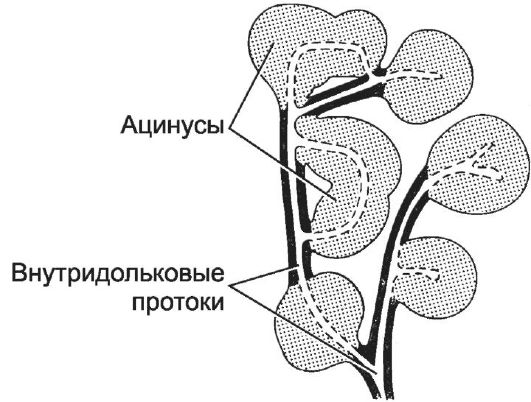 Рис. 12-65. Организация ацинусов и внутридольковых протоков в поджелудочной железе. Состоящие из секреторных клеток ацинусы переходят в короткие вставочные протоки, начинающиеся от центроацинозных клеток. [17]
Рис. 12-65. Организация ацинусов и внутридольковых протоков в поджелудочной железе. Состоящие из секреторных клеток ацинусы переходят в короткие вставочные протоки, начинающиеся от центроацинозных клеток. [17]
• Регуляция секреции. Ацетилхолин (через м-холинорецепторы) и холецистокинин усиливают секреторную активность ацинозных клеток. Симпатические нервные волокна через адренорецепторный вход тормозят секреторную функцию ацинозных клеток.
Центроацинозные клетки и клетки выводных протоков выделяют HCO3-. Панкреати-
ческий сок изотоничен плазме крови, имеет pH=8.0-8,5 из-за высокого содержания бикарбоната, который нейтрализует кислую реакцию химуса (пищевые массы, смешанные с желудочным соком).
Функция. Экзокринная часть железы выделяет в сутки до 2 л панкреатического сока, содержащего ферменты и бикарбонат.
Секретируемый железой бикарбонат вместе с бикарбонатом двенадцатиперстной кишки нейтрализует соляную кислоту, поступающую из желудка в двенадцатиперстную кишку.
Ферменты панкреатического сока играют ключевую роль в переваривании белков, жиров и углеводов. Оптимум действия ферментов поджелудочной железы приходится на pH=7-8. Ферменты вырабатываются в виде предшественников (протеазы), которые активируются в просвете кишки, и в активной форме (амилаза, липазы, нуклеазы).
ПЕЧЕНЬ
Печень - самая крупная железа человека (рис. 12-70). Орган покрыт прочной фиброзной капсулой, содержащей небольшое количество кровеносных сосудов. Около 80% объёма и почти 60% общего количества клеток печени составляют гепатоциты. При помощи межклеточных контактов гепатоциты упакованы в тяжи, формируя подобие лабиринта. Внутри лабиринта гепатоцитов находятся синусоиды, в которых течёт смешанная кровь. Кровь в орган поступает по двум сосудам - артериальная по a. hepatica и венозная по v. porta, а оттекает по одному (v. hepatica).
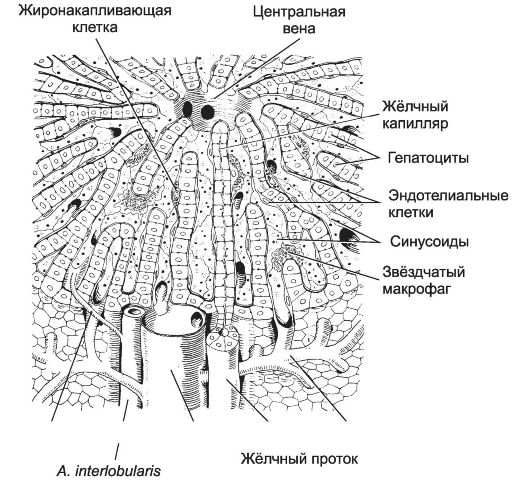
Рис. 12-70. Печень. Представлены компоненты портальной зоны: междольковые артерия, вена и жёлчный проток. Кровь из сосудов портальной зоны поступает в синусоиды, радиально сходящиеся к центральной вене. Паренхиму печени образуют тяжи гепатоцитов. Они формируют жёлчные капилляры, из которых жёлчь поступает в междольковые жёлчные протоки. Синусоиды выстланы эндотелиальными клетками, между которыми встречаются звездчатые макрофаги. [17]
Морфо-функциональные единицы печени
Морфо-функциональные единицы печени - классическая и портальная дольки, а также ацинус (рис. 12-71).
Классическая долька (рис. 12-72) имеет гексагональную форму. В центре расположена центральная вена, к которой сходятся печёночные тяжи, состоящие из гепатоцитов. Между тяжами залегают синусоиды. В области стыков нескольких классических долек расположена портальная зона (триада). В портальных трактах (зонах) проходят нервные волокна и междольковые сосуды: междольковые печёночная артерия, воротная вена, лимфатический сосуд и один или два жёлчных протока.
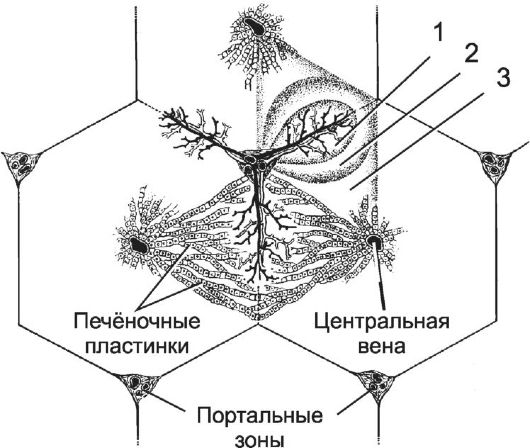 Рис. 12-71. Ацинусы печени. Выделено
два соседних ацинуса. В одном показаны зоны, а в другом - печёночные
пластинки. 1, 2, 3 - зоны ацинуса, различающиеся по интенсивности
кровоснабжения и чувствительности к действию токсинов или к недостатку
питательных веществ. В зоне 1 (центральная часть ацинуса) проходят
терминальная ветвь воротной венулы, печёноч- ная артериола и жёлчный
проток. Клетки зоны 3 лежат ближе к центральной вене. [17]
Рис. 12-71. Ацинусы печени. Выделено
два соседних ацинуса. В одном показаны зоны, а в другом - печёночные
пластинки. 1, 2, 3 - зоны ацинуса, различающиеся по интенсивности
кровоснабжения и чувствительности к действию токсинов или к недостатку
питательных веществ. В зоне 1 (центральная часть ацинуса) проходят
терминальная ветвь воротной венулы, печёноч- ная артериола и жёлчный
проток. Клетки зоны 3 лежат ближе к центральной вене. [17]
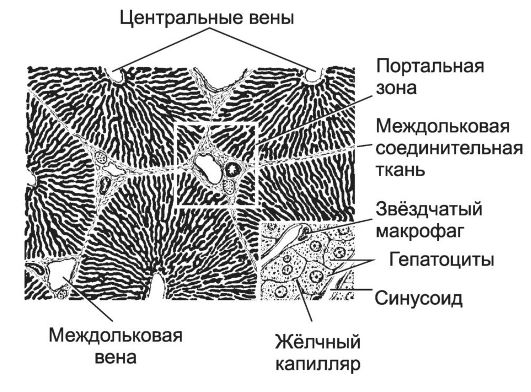 Рис. 12-72. Печень. Радиально
ориентированные тяжи гепатоцитов сходятся к центральной вене,
расположенной в центре классической дольки печени. Портальные зоны
локализуются по углам классических долек. Квадратом выделена одна из
портальных зон. [17]
Рис. 12-72. Печень. Радиально
ориентированные тяжи гепатоцитов сходятся к центральной вене,
расположенной в центре классической дольки печени. Портальные зоны
локализуются по углам классических долек. Квадратом выделена одна из
портальных зон. [17]
Портальная долька - структура треугольной формы. Портальная зона образует её центр, а центральные вены трёх смежных классических долек - вершины. Портальная долька более точно отражает экзокринную функцию печени, которая связана с выработкой жёлчи. Ацинус имеет форму ромба, вершины которого образованы центральными венами соседних гексагональных печёночных долек и смежны-
ми портальными зонами. Часть ацинуса, расположенная вблизи сосудов, кровоснабжается лучше других его отделов (зона 1 на рис. 12-71). Наружная же часть ацинуса, локализованная вблизи центральных вен (зона 3 на рис. 12-71), получает менее оксигенированную кровь.
Кровоток
Через ворота печени входят v. porta и a. hepatica. Эти сосуды многократно ветвятся и входят в состав портальных зон. Кровь в классическую дольку поступает из междольковой артерии (обогащённая кислородом) и междольковой вены (богатая питательными веществами) соответственно по терминальным печёночным артериолам и терминальным воротным венулам. Эти сосуды открываются в синусоиды, по которым смешанная кровь направляется к центральной вене. Центральные вены не содержат ГМК. Из печени кровь оттекает по печё- ночным венам (3-4) в нижнюю полую вену.
• Синусоиды печени (vas sinusoideum hepaticum) - анастомозирующие пустоты между анастомозирующими тяжами гепатоцитов.
• Перисинусоидальное пространство - пространство между гепатоцитами и эндотелиальными клетками синусоидов. В пространство обращены микроворсинки гепатоцитов. Здесь расположены ретикулиновые волокна, поддерживающие структуру синусоидов.
• Лимфатические сосуды. В печени образуется 50% лимфы, поступающей в грудной лимфатический проток. Из перисинусоидального пространства лимфа оттекает в лимфатические сосуды портальных зон, далее по сосудам, сопровождающим портальные вены, лимфа попадает в грудной лимфатический проток.
Желчевыводящие пути
Внутри тяжей гепатоцитов находятся жёлчные капилляры, это тонкие каналы между соседними гепатоцитами. Жёлчные капилляры слепо начинаются в центральной части классической дольки и идут на её периферию, где впадают в холангиолы - короткие трубочки на периферии классических долек, принимающие жёлчь из жёлчных капилляров и передающие её жёлчным протокам. Дальнейшие пути оттока жёлчи таковы: мелкие жёлчные протоки → междольковые жёлчные протоки (кубический эпителий) → крупные септальные и трабекулярные протоки (цилиндрический эпителий) - внутрипечёночные протоки правый и левый - печёночные протоки - общий печёночный проток - общий жёлчный проток - двенадцатиперстная кишка.
Основные клеточные типы
Гепатоциты (рис. 12-73) образуют печёночные пластинки (тяжи) и содержат в изобилии практически все органеллы. Ядро имеет 1-2 ядрышка и, как правило, расположено в центре клетки. 25% гепатоцитов имеет два ядра. Для клеток характерна полиплоидия: 55-80% гепатоцитов - тетраплоидны, 5-6% - октаплоидны и только 10% -
диплоидны. Хорошо развита гранулярная и гладкая эндоплазматическая сеть. Элементы комплекса Гольджи присутствуют в различных отделах клетки. Количество митохондрий в клетке может достигать 2000. Клетки содержат лизосомы и пероксисомы. Как и в митохондриях, в пероксисомах происходит утилизация кислорода. В цитоплазме присутствуют многочисленные включения, преимущественно гликогена. Каждый гепатоцит имеет два полюса - синусоидный и жёлчный, или билиарный. Синусоидный полюс обращён к перисинусоидальному пространству. Этот полюс покрыт микроворсинками, которые участвуют в транспорте веществ из крови в гепатоциты и обратно. Билиарный полюс также имеет микроворсинки, что облегчает экскрецию компонентов жёлчи. В месте контакта билиарных полюсов двух гепатоцитов образуются жёлчные капилляры.
Холангиоциты, или эпителиальные клетки внутрипечёночных жёлчных протоков, составляют 2-3% общей популяции клеток печени. Общая протяжённость внутрипечёночных жёлчных протоков составляет при-
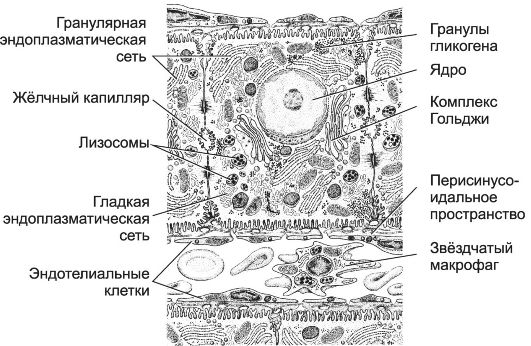 Рис. 12-73. Основные клеточные типы печени. Гепатоциты
образуют анастомозирующие тяжи. Соприкасающиеся поверхности гепатоцитов
формируют жёлчный капилляр. Другой своей поверхностью гепатоциты
обращены к синусоиду. Стенка синусоида образована эндотелиальными
клетками, между которыми присутствуют звездчатые макрофаги. Гепатоциты и
эндотелиальные клетки ограничивают перисинусоидальное пространство.
[17]
Рис. 12-73. Основные клеточные типы печени. Гепатоциты
образуют анастомозирующие тяжи. Соприкасающиеся поверхности гепатоцитов
формируют жёлчный капилляр. Другой своей поверхностью гепатоциты
обращены к синусоиду. Стенка синусоида образована эндотелиальными
клетками, между которыми присутствуют звездчатые макрофаги. Гепатоциты и
эндотелиальные клетки ограничивают перисинусоидальное пространство.
[17]
близительно 2,2 км. Холангиоциты участвуют в транспорте белков и активно секретируют воду и электролиты.
Стволовые клетки. Гепатоциты и холангиоциты относятся к растущим клеточным популяциям. Стволовыми клетками для тех и других являются овальные клетки, расположенные в эпителии жёлчных протоков.
Синусоидные клетки печени. В синусоидах печени постоянно присутствуют эндотелиальные клетки, звездчатые макрофаги, жиронакапливающие и ямочные клетки. Синусоидные клетки занимают около 7% объёма печени.
• Эндотелиальные клетки контактируют при помощи многочисленных отростков, отделяя просвет синусоида от перисинусоидального пространства. В цитоплазме эндотелиальных клеток содержатся многочисленные пиноцитозные пузырьки и лизосомы. Фенестры, не затянутые диафрагмами, занимают до 10% поверхности эндотелия и регулируют поступление в перисинусоидальное пространство частиц более 0,2 мкм в диаметре. Отсутствие типичной базальной мембраны, способность к эндоцитозу и наличие фенестр отличают эндотелий синусоидов от эндотелия других сосудов.
• Звездчатые макрофаги относятся к системе мононуклеарных фагоцитов. Эти клетки располагаются между эндотелиальными клетками в составе стенки синусоида. Звездчатые макрофаги удаляют из крови чужеродный материал, фибрин, избыток активированных факторов свёртывания крови, участвуют в фагоцитозе стареющих и повреждённых эритроцитов, обмене железа.
• Ямочные клетки (печёночные NK-клетки) располагаются на эндотелиальных клетках или между ними. Ямочные клетки действуют против опухолевых и инфицированных вирусом клеток. В отличие от звездчатых макрофагов, которым необходима активация, цитолитическое действие ямочных клеток проявляется спонтанно, без предварительной активации со стороны других клеток или биологически активных веществ.
• Жиронакапливающие клетки имеют отростчатую форму и расположены в перисинусоидальном пространстве или между гепатоцитами. Жиронакапливающие клетки накапливают и метаболизируют ретиноиды. Около 65% витамина А, находящегося в организме, накапливается в печени и до 80% всех ретиноидов печени депонировано в жировых каплях жиронакапливающих клеток.
Функции печени
Функции печени крайне разнообразны. К ним относятся продукция и секреция жёлчи, синтез белков плазмы крови, метаболизм углеводов, липидов и холестерина, инактивация продуктов обмена и детоксикация (в том числе этанола), кроветворная функция в пренатальном гемопоэзе и множество других функций.
ЖЁЛЧНЫЙ ПУЗЫРЬ
Жёлчный пузырь - растяжимый полый орган грушевидной формы, расположенный под правой долей печени и содержащий 30-50 мл
жёлчи. Назначение органа состоит не только в хранении, но и в концентрировании жёлчи за счёт активного транспорта Na+ и Сl- эпителиальными клетками слизистой оболочки.
Слизистая оболочка. Эпителиальные клетки имеют цилиндрическую форму, на апикальной поверхности несут различной величины микроворсинки, покрытые гликокаликсом. Боковая поверхность клеток образует выросты. Среди эпителиальных клеток жёлчного пузыря присутствуют секретирующие слизь клетки. Слизь защищает эпителий от повреждающего действия жёлчных кислот.
Мышечная оболочка представлена ГМК. Холецистокинин, вырабатываемый энтероэндокринными клетками слизистой оболочки тонкой кишки, стимулирует сокращение ГМК и эвакуацию жёлчи. При пустом жёлчном пузыре сокращение мышечной оболочки приводит к образованию складок слизистой. Наружная оболочка жёлчного пузыря - серозная. Она покрывает весь орган, за исключением места его прилегания к печени.