Топографическая анатомия и оперативная хирургия: учебник / Каган И.И., Чемезов С.В. - , 2009. - 672 с.
|
|
|
|
ЧАСТЬ ТРЕТЬЯ. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ТУЛОВИЩА И КОНЕЧНОСТЕЙ. ГЛАВА 14. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ГРУДИ
14.1. ГРАНИЦЫ И ОБЛАСТИ ГРУДИ
Грудь - верхняя часть туловища, верхняя граница которой проходит по краю яремной вырезки грудины, ключицам и далее по линии акромиально-ключичных суставов к верхушке остистого отростка VII шейного позвонка. Нижняя граница проходит от основания мечевидного отростка грудины по краям реберных дуг, передним концам XI и XII ребер и далее по нижнему краю XII ребер к остистому отростку XII грудного позвонка. В груди различают грудную стенку и грудную полость.
На грудной стенке (передней и задней) выделяют следующие топографо-анатомические области (рис. 14.1):
• предгрудинную область, или переднюю срединную область груди;
• грудную область, или переднюю верхнюю область груди;
• подгрудную область, или переднюю нижнюю область груди;
• позвоночную область, или заднюю срединную область груди;
• лопаточную область, или заднюю верхнюю область груди;
• подлопаточную область, или заднюю нижнюю область груди. Последние три области по международной анатомической терминологии относятся к областям спины.
Грудная полость - это внутреннее пространство груди, ограниченное внутригрудной фасцией, выстилающей грудную клетку и диа- фрагму. Она содержит средостение, две плевральные полости, правое и левое легкое.
Костную основу составляет грудная клетка, образованная грудиной, 12 парами ребер и грудным отделом позвоночника.
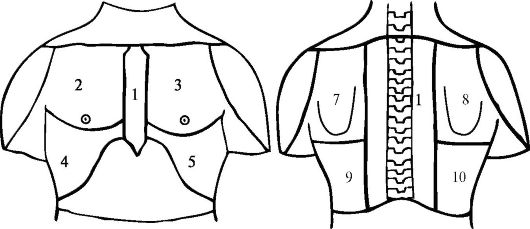
Рис. 14.1. Области груди:
1 - предгрудинная область; 2 - правая грудная область; 3 - левая грудная область; 4 - правая подгрудная область; 5 - левая подгрудная область; 6 - позвоночная область; 7 - левая лопаточная область; 8 - правая лопаточная область; 9 - левая подлопаточная область; 10 - правая подлопаточная область
14.2. ГРУДНАЯ СТЕНКА
14.2.1. Предгрудинная область, или передняя срединная область груди
Границы предгрудинной области (regio presternalis) соответствуют границам проекции грудины.
Наружные ориентиры: рукоятка грудины, тело грудины, грудинный угол, мечевидный отросток грудины, яремная вырезка рукоятки грудины.
Слои. Кожа тонкая, неподвижная, иннервируется ветвями надключичных нервов. Подкожная жировая клетчатка не выражена, в ней расположены подкожные вены, артерии и нервы. Поверхностная фасция срастается с собственной фасцией, которая имеет характер плотной апоневротической пластинки, спаянной с надкостницей грудины.
Артерии, вены, нервы, лимфатические узлы. Внутренняя грудная артерия проходит вдоль края грудины и располагается на задней поверхности реберных хрящей. Она анастомозирует с межреберными артериями, сопровождается одноименными венами. По ходу внут- ренних грудных сосудов в межреберных промежутках расположены окологрудинные лимфатические узлы.
14.2.2. Грудная область, или передняя верхняя область груди
Границы грудной области (regio pectoralis): верхняя - нижний край ключицы, нижняя - край III ребра, медиальная - край грудины, латеральная - передний край дельтовидной мышцы.
Наружные ориентиры: ключица, ребра, межреберные промежутки, клювовидный отросток лопатки, наружный край большой грудной мышцы, подключичная ямка, передний край дельтовидной мышцы, дельтовидно-грудная борозда.
Слои (рис. 14.2). Кожа тонкая, подвижная, берется в складку, придатки кожи: потовые, сальные железы, волосяные фолликулы. Иннервация кожи осуществляется ветвями надключичных нервов (ветви шейного сплетения), кожными ветвями первого- третьего межреберных нервов. Подкожная клетчатка выражена слабо, содержит хорошо выраженную венозную сеть (vv. perforantes), артерии, питающие кожу (aa. perforantes), и надключичные нервы из шейного сплетения, а также передние и латеральные ветви межреберных нервов. Поверхностная фасция содержит волокна m. platysma. Собственная фасция груди представлена тонкой пластинкой, которая латерально переходит в подмышечную фасцию, а вверху соединяется с поверхностным листком собственной фасции шеи. Фасция покрывает большую грудную мышцу, переднюю зубчатую мышцу. Спускаясь вниз, собственная фасция груди переходит в собственную фасцию живота.
Большая грудная мышца представляет первый мышечный слой. Следующий слой - глубокая фасция груди, или ключично-грудная фасция (прикрепляется к клювовидному отростку лопатки, ключице и верхним ребрам), которая образует влагалище для подключичной и малой грудной мышц (второй слой мышц), влагалище для подмышечных сосудов, стволов плечевого сплетения в области ключицы и клювовидного отростка, представлена плотной пластинкой; у нижнего края большой грудной мышцы срастается с собственной фасцией груди.
В данной области выделяют два клетчаточных пространства. Поверхностное субпекторальное клетчаточное пространство нахо- дится между большой грудной мышцей и ключично-грудной фасцией, наиболее выражено у ключицы, сообщается с клетчаткой подмышечной впадины. Глубокое субпекторальное клетчаточное пространство расположено между задней поверхностью малой грудной мышцы и глубоким листком ключично-грудной фасции.
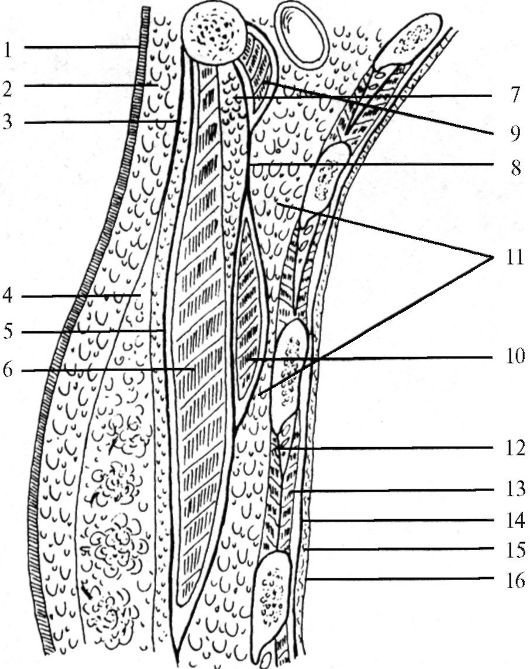
Рис. 14.2. Схема слоев грудной области на сагиттальном срезе: 1 - кожа; 2 - подкожная клетчатка; 3 - поверхностная фасция; 4 - молочная железа; 5 - собственная фасция груди; 6 - большая грудная мышца; 7 - межгрудное клетчаточное пространство; 8 - ключично-грудная фасция; 9 - подключичная мышца; 10 - малая грудная мышца; 11 - субпекторальное клетчаточное пространство; 12 - наружная межреберная мышца; 13 - внутренняя межреберная мышца; 14 - внутригрудная фасция; 15 - предплевральная клетчатка; 16 - париетальная плевра
Артерии, вены и нервы. Ветви боковой грудной, межреберных, внутренней грудной и грудоакромиальных артерий. Артерии сопровождают одноименные вены. Мышцы иннервируются веточками от латерального и медиального грудных нервов и мышечных ветвей плечевого сплетения.
Лимфатический отток в грудные, подмышечные и окологрудинные лимфатические узлы.
14.2.3. Топография межреберного промежутка
Межреберный промежуток - пространство между соседними ребрами, ограниченное снаружи грудной фасцией, изнутри - внут-
ригрудной фасцией; содержит
наружную и внутреннюю межреберные мышцы и межреберный сосудисто-нервный пучок (рис. 14.3).
Наружные межреберные мышцы заполняют межреберный промежуток от позвоночника сзади до реберных хрящей спереди, от реберных хрящей до грудины идет апоневроз, направление мышечных волокон - косо сверху вниз и вперед. Внутренние межреберные мышцы идут от углов ребер до грудины. Мышечные волокна имеют обратное направление - снизу вверх и кзади. Между наружными и внутренними межреберными мышцами располагается клетчатка, в которой залегают межреберные сосуды и нервы. Межреберные сосуды и нервы идут по нижнему краю ребра от реберного угла до средней подмышечной линии в реберной борозде, далее сосудисто-нервный пучок ребром не защищен. Наиболее высокое положение занимает межреберная вена, под ней лежит арте- рия, а еще ниже - межреберный нерв. Учитывая положение сосудисто-нервного пучка, плевральную пункцию необходимо производить в седьмом-восьмом межреберных промежутках поза-
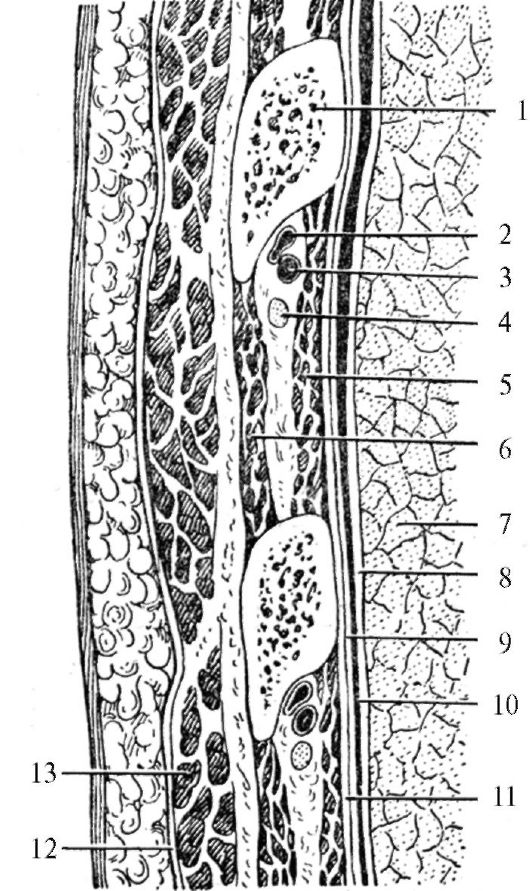
Рис. 14.3. Топография межреберного промежутка:
I - ребро; 2 - межреберная вена; 3 - межреберная артерия; 4 - межреберный нерв; 5 - внутренняя межреберная мышца; 6 - наружная межреберная мышца; 7 - легкое; 8 - висцеральная плевра; 9 - парие- тальная плевра; 10 - полость плевры;
II - внутригрудная фасция; 12 - собс- твенная фасция груди; 13 - передняя зубчатая мышца
ди средней подмышечной линии, непосредственно у верхнего края нижележащего ребра.
За внутренней межреберной мышцей расположен небольшой слой рыхлой клетчатки, далее - внутригрудная фасция, предплевральная клетчатка, париетальный листок плевры.
Особенности анатомического строения и топографии межреберных промежутков имеют важное клиническое значение, так как являются местом выполнения плевральной пункции и торакотомии (вскрытие грудной полости) при операциях на легких.
14.3. КЛИНИЧЕСКАЯ АНАТОМИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ
Молочная железа располагается у женщин на уровне III-VII ребер между парастернальной и передней подмышечной линиями. По строению молочная железа является сложной альвеолярной железой. Она состоит из 15-20 долек, окруженных и разделенных отрогами поверхностной фасции, которая сверху фиксирует железу к ключице поддерживающей связкой. Дольки железы располагаются радиально, выводные протоки идут по радиусам к соску, где заканчиваются отверстиями, образуя предварительно расширения в виде ампул. В области молочной железы имеется несколько слоев клетчатки: между кожей и поверхностной фасцией, между листками поверхностной фасции, между задним листком поверхностной фасции и собственной грудной фасцией. С глубокими слоями кожи железа связана прочными соединительнотканными перегородками.
Кровоснабжение молочной железы происходит из трех источников: от внутренней грудной, латеральной грудной и межреберных артерий.
Венозный отток от поверхностных частей железы происходит в под- кожную венозную сеть и далее в подмышечную вену, от ткани железы - в глубокие вены, которые сопровождают указанные выше артерии.
Иннервация. Кожа в области молочной железы иннервируется ветвями надключичных нервов (ветви шейного сплетения), боковыми ветвями второго-шестого межреберных нервов. Иннервация ткани железы осуществляется ветвями первого-пятого межреберных нервов, надключичными (из шейного сплетения), передними грудными нервами (из плечевого сплетения), также волокнами симпатических нервов, которые достигают железы по кровеносным сосудам.
Пути лимфооттока (рис 14.4). Лимфатические сосуды и регионарные лимфатические узлы молочной железы имеют важное клиническое значение, прежде всего как пути метастазирования рака молочной железы. В железе различают две лимфатические сети - поверхностную и глубокую, тесно связанные между собой. Отводящие лимфатические сосуды от латерального отдела железы направляются к подмышечным
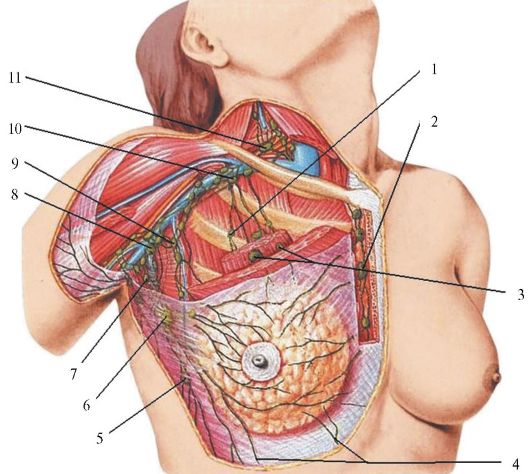
Рис. 14.4. Пути лимфооттока от молочной железы (из: Петерсон Б.Е. и др., 1987):
I - позадигрудные лимфатические узлы; 2 - окологрудинные лимфатические узлы; 3 - межгрудные лимфатические узлы (Роттера); 4 - лимфатические сосуды к узлам эпигастральной области; 5 - лимфатический узел Бартельса; 6 - лимфатический узел Зоргиуса; 7 - подлопаточные лимфатические узлы; 8 - латеральные подмышечные лимфатические узлы; 9 - центральные подмышечные лимфатические узлы; 10 - подключичные лимфатические узлы;
II - надключичные лимфатические узлы
лимфатическим узлам, эти сосуды в большинстве случаев прерываются лимфатическим узлом или узлами (Зоргиуса), расположенными под нижним краем большой грудной мышцы на уровне ребер. Эти
узлы при раке молочной железы поражаются раньше других. От верхнего отдела железы отток лимфы происходит преимущественно в подключичные и надключичные, а также подмышечные лимфатические узлы, от медиального отдела молочной железы - в окологрудинные лимфатические узлы, расположенные по ходу внутренней грудной артерии и вены, от нижнего отдела железы - в лимфатические узлы и сосуды предбрюшинной клетчатки и в поддиафрагмальные лимфатические узлы. От глубоких слоев железы лимфоотток происходит в лимфатические узлы, расположенные между большой и малой грудными мышцами.
При раке молочной железы выделяют следующие пути его метастазирования:
• пекторальный - в парамаммарные и далее в подмышечные лимфатические узлы;
• подключичный - в подключичные лимфатические узлы;
• парастернальный - в окологрудинные лимфатические узлы;
• позадигрудинный - непосредственно в средостенные лимфатические узлы, минуя парастернальные;
• перекрестный - в подмышечные лимфатические узлы противоположной стороны и в молочную железу.
14.4. ПЛЕВРА И ПЛЕВРАЛЬНЫЕ ПОЛОСТИ
Плевра - серозная оболочка, расположенная в грудной полости по бокам от средостения. В каждой половине грудной полости в плевре различают париетальную и висцеральную, или легочную, плевру. В париетальной плевре выделяют реберную, средостенную и диафрагмальную части. Между париетальной и висцеральной плеврой образуется замкнутая щелевидная полость плевры, или плевральная полость, содержащая небольшое количество (до 35 мл) серозной жидкости и окружающая со всех сторон легкое.
Висцеральная плевра покрывает легкое. На корне легкого висцеральная плевра переходит в средостенную часть париетальной плевры. Ниже корня легкого этот переход образует легочную связку.
Границы. Самая верхняя часть париетальной плевры - купол плевры - выходит через верхнюю грудную апертуру в нижнюю часть шеи, достигая уровня поперечного отростка VII шейного позвонка.
Поэтому ранения нижнего отдела шеи могут сопровождаться повреждением плевры и пнемотораксом.
Передняя
граница плевры - это линия перехода реберной части плевры в
средостенную. Передние границы левой и правой плевры позади тела
грудины на уровне II-IV ребер располагаются вертикально, параллельно
друг другу. Расстояние между ними до
Нижняя граница париетальной плевры (рис. 14.5) начинается от хряща VI ребра, направляется вниз, кнаружи и кзади, пересекая по среднеключичной линии VII ребро, по средней подмышечной линии Х ребро, по лопаточной линии XI ребро, по позвоночной линии XII ребро.
Плевральные синусы. Под плевральным синусом понимают углубление плевральной полости, расположенное вдоль линии перехода одной части париетальной плевры в другую.
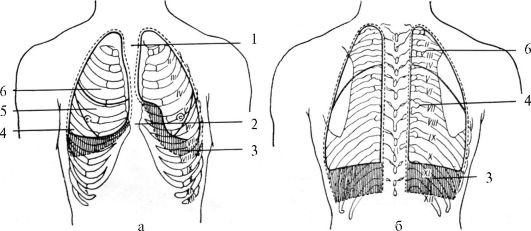
Рис. 14.5. Скелетотопия плевры и легких: а - вид спереди; б - вид сзади. Пунктир - граница плевры; линия - граница легких.
1 - верхнее межплевральное поле; 2 - нижнее межплевральное поле; 3 - реберно-диафрагмальный синус; 4 - нижняя доля; 5 - средняя доля; 6 - верхняя доля
В каждой плевральной полости выделяют три плевральных синуса: реберно-диафрагмальный (sinus costodiaphragmaticus), реберно-медиастинальный (sinus costomediastinalis) и диафрагмально-медиасти- нальный (sinus diaphragmomediastinalis).
Самым глубоким и клинически значимым является реберно-диафрагмальный синус, расположенный слева и справа вокруг соответс- твующего купола диафрагмы в месте перехода реберной части париетальной плевры в диафрагмальную. Наиболее глубок он сзади. В этот синус легкое не заходит даже при максимальном расширении в фазу вдоха. Реберно-диафрагмальный синус является наиболее частым местом проведения плевральной пункции.
14.5. КЛИНИЧЕСКАЯ АНАТОМИЯ ЛЕГКИХ
В каждом легком различают верхушку и основание, реберную, средостенную и диафрагмальную поверхности. На средостенной поверхности располагаются ворота легкого, а у левого легкого - еще и сердечное вдавление (рис. 14.6).
Номенклатура бронхолегочных сегментов (рис. 14.7)

Левое легкое междолевой щелью разделяется на две доли: верхнюю и нижнюю. Правое легкое двумя междолевыми щелями разделяется на три доли: верхнюю, среднюю и нижнюю.
Главный бронх каждого легкого делится на долевые бронхи, от которых отходят бронхи 3-го порядка (сегментарные бронхи). Сегментарные бронхи вместе с окружающей тканью легкого образуют бронхолегочные сегменты. Бронхолегочный сегмент - участок легкого, в котором разветвляется сегментарный бронх и ветвь легочной
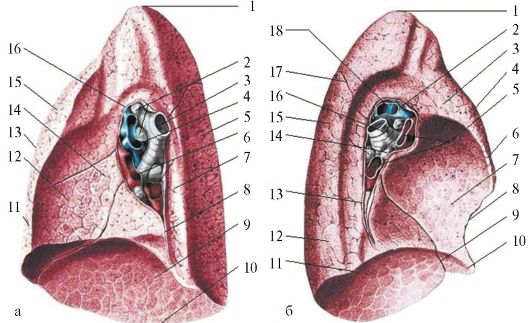
Рис. 14.6. Медиальные поверхности и ворота легких (из: Синельников Р.Д., 1979)
а - левое легкое: 1 - верхушка легкого; 2 - бронхопульмональне лимфатические узлы; 3 - правый главный бронх; 4 - правая легочная артерия; 5 - реберная поверхность; 6 - правые легочные вены; 7 - позвоночная часть; 8 - легочная связка; 9 - диафрагмальная поверхность; 10 - нижний край; 11 - средняя доля; 12 - сердечное вдавление; 13 - передний край; 14 - медиастинальная часть; 15 - верхняя доля; 16 - место пересечения плевры;
б - правое легкое: 1 - верхушка легкого; 2 - место пересечения плевры; 3 - медиастинальная часть; 4 - верхняя доля; 5 - левые легочные вены; 6 - верхняя доля; 7 - сердечное вдавление; 8 - сердечная вырезка; 9, 17 - косая вырезка; 10 - язычок левого легкого; 11 - нижний край; 12 - нижняя доля; 13 - легочная связка; 14 - бронхопульмональне лимфатические узлы; 15 - реберная поверхность; 16 - левый главный бронх; 18 - левая легочная артерия
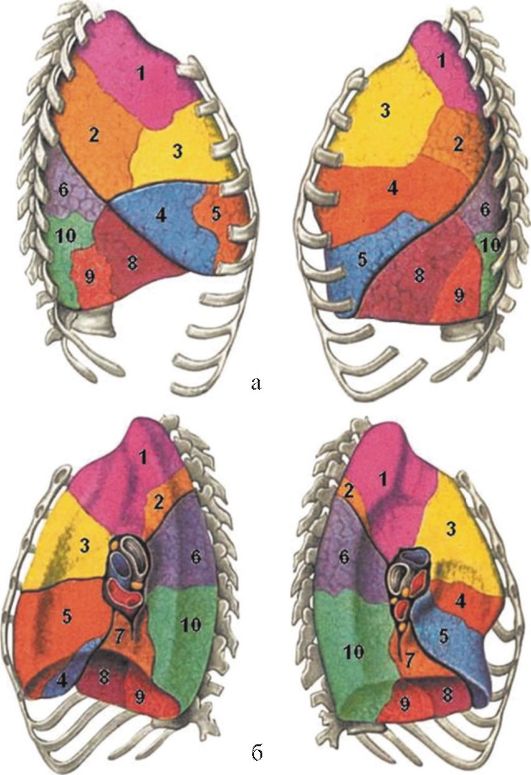
Рис. 14.7. Сегменты легких (из: Островерхов Г.Е., Бомаш Ю.М., Лубоцкий Д.Н.,
2005).
а - реберная поверхность: 1 - верхушечный сегмент верхней доли; 2 - задний сегмент верхней доли; 3 - передний сегмент верхней доли; 4 - латеральный сегмент средней доли справа, верхне-язычковый сегмент верхней доли слева;
5 - медиальный сегмент средней доли слева, нижне-язычковый сегмент верхней доли справа; 6 - верхушечный сегмент нижней доли; 7 - медиальный базальный сегмент; 8 - передний базальный сегмент; 9 - латеральный базальный сегмент; 10 - задний базальный сегмент;
6 - медиастинальная поверхность: 1 - верхушечный сегмент верхней доли; 2 - задний сегмент верхней доли; 3 - передний сегмент верхней доли; 4 - латеральный сегмент средней доли справа, верхне-язычковый сегмент верхней доли слева; 5 - медиальный сегмент средней доли слева, нижне-язычковый сегмент верхней доли справа; 6 - верхушечный сегмент нижней доли; 7 - медиальный базальный сегмент; 8 - передний базальный сегмент; 9 - латеральный базальный сегмент; 10 - задний базальный сегмент
артерии 3-го порядка. Сегменты разделены соединительнотканными перегородками, в которых проходят межсегментарные вены. Каждый сегмент, кроме названия, которое отражает его положение в легком, имеет порядковый номер, одинаковый в обоих легких.
В левом легком верхушечный и задний сегменты могут сливаться в один, верхушечно-задний (CI-II). Может отсутствовать медиальный базальный сегмент. В таких случаях количество сегментов в левом легком уменьшается до 9.
Корень легкого (radix pulmonis) - совокупность анатомических образований, расположенных между средостением и воротами легкого и покрытых переходной плеврой. В состав корня легкого входят главный бронх, легочная артерия, верхняя и нижняя легочные вены, бронхиальные артерии и вены, легочное нервное сплетение, лимфатические сосуды и узлы, рыхлая клетчатка.
В корне каждого легкого главный бронх занимает заднее положение, а легочная артерия и легочные вены располагаются спереди от него. В вертикальном направлении в корне и воротах левого легкого наиболее высокое положение занимает легочная артерия, ниже и кзади - главный бронх и кпереди и ниже - легочные вены (А, Б, В). В корне и воротах правого легкого верхнезаднее положение занимает главный бронх, кпереди и ниже - легочная артерия и еще ниже -легочные вены (Б, А, В). Скелетотопически корни легких соответствуют уровню III-IV ребер спереди и V-VII грудным позвонкам сзади.
Синтопия корней легких. Спереди от правого бронха располагаются верхняя полая вена, восходящая аорта, перикард, частично правое предсердие, сверху и сзади - непарная вена. Позади корня правого легкого в клетчатке между правым главным бронхом и непарной веной лежит правый блуждающий нерв. К левому бронху сверху прилежит дуга аорты. Его задняя поверхность прикрыта пищеводом. Левый блуждаю- щий нерв расположен позади левого главного бронха. Диафрагмальные нервы пересекают корни обоих легких спереди, проходя в клетчатке между листками средостенной плевры и перикардом.
Границы легких. Верхняя граница легких расположена спереди на 3-4 см выше ключицы, сзади соответствует остистому отростку VII шейного позвонка. Границы передних и задних краев легких почти совпадают с границами плевры. Нижние имеют отличия.
Нижняя граница правого легкого соответствует по грудинной линии хрящу VI ребра, по среднеключичной - верхнему краю VII
ребра, по средней подмышечной - VIII ребру, по лопаточной - X ребру, по паравертебральной - XI ребру.
Нижняя граница левого легкого начинается на хряще VI ребра по парастернальной линии за счет наличия сердечной вырезки, остальные границы, как в правом легком.
Синтопия легких. Наружная поверхность легкого прилежит к внутренней поверхности ребер и грудине. На средостенной поверхности правого легкого имеется углубление, к которому спереди прилегает правое предсердие, вверху - борозда от вдавления нижней полой вены, вблизи верхушки - борозда от правой подключичной артерии. Позади ворот лежит углубление от пищевода и тел грудных позвонков. На медиальной поверхности левого легкого спереди от ворот прилегает левый желудочек сердца, кверху - дугообразная борозда от начального отдела дуги аорты, вблизи верхушки - борозда левой подключичной и общей сонной артерии. Позади ворот к средостенной поверхности прилегает грудная аорта. Нижняя, диа- фрагмальная, поверхность легкого обращена к диафрагме, через диафрагму правое легкое прилежит к правой доли печени, левое легкое - к желудку и селезенке.
Кровоснабжение происходит по системе легочных и бронхиальных сосудов. Бронхиальные артерии отходят от грудной аорты, разветвляются по ходу бронхов и кровоснабжают легочную ткань, кроме альвеол. Легочные артерии выполняют газообменную функцию и питание альвеол. Между бронхиальными и легочными артериями имеются анастомозы.
Венозный отток от ткани легкого осуществляется по бронхиальным венам в непарную или полунепарную вену, т.е. в систему верхней полой вены, а также в легочные вены.
Иннервация осуществляется ветвями симпатического ствола, вет- вями блуждающего нерва, а также диафрагмальных и межреберных нервов, образующих переднее и наиболее выраженное заднее нервные сплетения.
Лимфатические сосуды и узлы. Лимфатический отток от легких осуществляется по глубоким и поверхностным лимфатическим сосудам. Обе сети между собой анастомозируют. Лимфатические сосуды поверхностной сети расположены в висцеральной плевре, направляются в регионарные бронхопульмональные лимфатические узлы. Глубокая сеть лимфатических сосудов расположена вокруг альвеол, бронхов, по ходу бронхов и кровеносных сосудов, в соединительнотканных
перегородках. Лимфатические сосуды направляются вдоль бронхов и сосудов к регионарным лимфатическим узлам, по пути прерываются лимфатическими узлами, которые расположены внутри легких в местах корней сегментов, долей легких, деления бронхов и далее направляются к бронхолегочным лимфатическим узлам, расположенным в воротах легкого. Выносящие сосуды впадают в верхние и нижние трахеобронхиальные узлы, лимфатические узлы переднего и заднего средостения, в грудной проток слева и в правый лимфатический проток.
14.6. СРЕДОСТЕНИЕ
Под средостением (mediastinum) понимается комплекс органов и анатомических образований, занимающий срединное положение в грудной полости и ограниченный спереди грудиной, сзади - грудным отделом позвоночника, с боков - средостенными частями париетальной плевры (рис. 14.8, 14.9).
В отечественной анатомии и медицине принято делить средостение на переднее и заднее, а переднее - на верхний и нижний отделы.
Границей между передним и задним средостением является фронтальная плоскость, проводимая по задним стенкам трахеи и главных бронхов. Трахея разделяется на левый и правый главные бронхи на уровне IV-V грудных позвонков.
В верхнем отделе переднего средостения последовательно спереди назад располагаются: вилочковая железа, правая и левая плечеголовные и верхняя полая вены, дуга аорты и начала отходящих от нее плечеголовного ствола, левых общей сонной и подключичной артерий, грудной отдел трахеи.
Нижний отдел переднего средостения самый массивный, представлен сердцем и перикардом. В заднем средостении располагаются грудной отдел пищевода, грудная аорта, непарная и полунепарная вены, левый и правый блуждающие нервы, грудной проток.
В международной анатомической терминологии приводится иная классификация, по которой выделяют верхнее и нижнее средостение, а в нижнем - переднее, среднее и заднее.
По этой терминологии переднее средостение - это клетчаточное пространство между задней поверхностью грудины и передней стенкой перикарда, в котором располагаются левая и правая внутренние грудные артерии с сопутствующими венами и предкардиальные лимфатические узлы. Среднее средостение содержит сердце с перикардом.
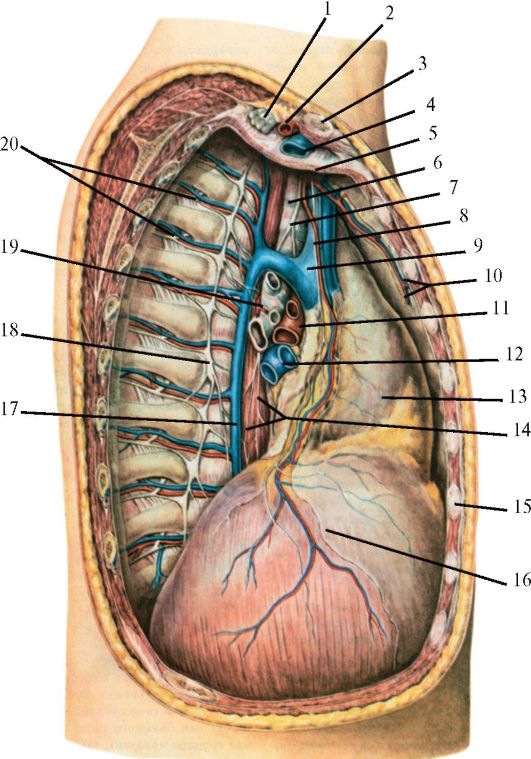
Рис. 14.8. Топография органов средостения. Вид справа (из: Петровский Б.В., ред., 1971):
1 - плечевое сплетение; 2 - правая подключичная артерия; 3 - ключица; 4 - правая подключичная вена; 5 - пищевод; 6 - трахея; 7 - правый блуждающий нерв; 8 - правые диафрагмальный нерв и перикардиально-диафрагмальные артерия и вена; 9 - верхняя полая вена; 10 - внутренние грудные артерия и вена; 11 - левая легочная артерия и вена; 12 - левая легочная вена; 13 - сердце с перикардом; 14 - правый блуждающий нерв; 15 - ребра; 16 - диафрагма; 17 - непарная вена; 18 - симпатический ствол; 19 - правый главный бронх; 20 - межреберные артерия, вена и нерв
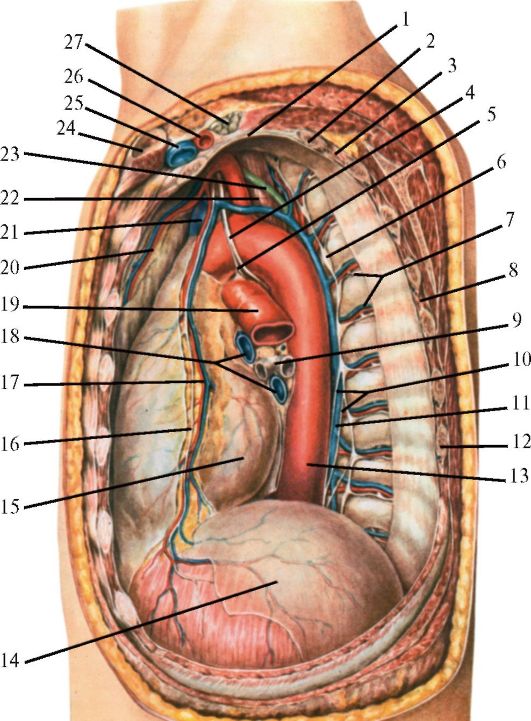
Рис. 14.9. Топография органов средостения. Вид слева (из: Петровский Б.В., ред., 1971):
1 - купол плевры; 2, 12 - ребра; 3, 8 - межреберные мышцы; 4 - левый блуждающий нерв; 5 - возвратный нерв; 6 - симпатический ствол; 7 - межреберный сосудисто-нервный пучок; 9 - левый главный бронх; 10 - большой чревный нерв; 11 - полунепарная вена; 13 - аорта; 14 - диафрагма; 15 - сердце с перикардом; 16 - диафрагмальный нерв; 17 - перикардиально-диафрагмальные артерия и вена; 18 - легочные вены; 19 - легочная артерия; 20 - внутренние грудные артерия и вена; 21 - верхняя полая вена; 22 - пищевод; 23 - грудной лимфатический проток; 24 - ключица; 25 - левая подключичная вена; 26 - левая подключичная артерия; 27 - плечевое сплетение
14.7. КЛИНИЧЕСКАЯ АНАТОМИЯ СЕРДЦА
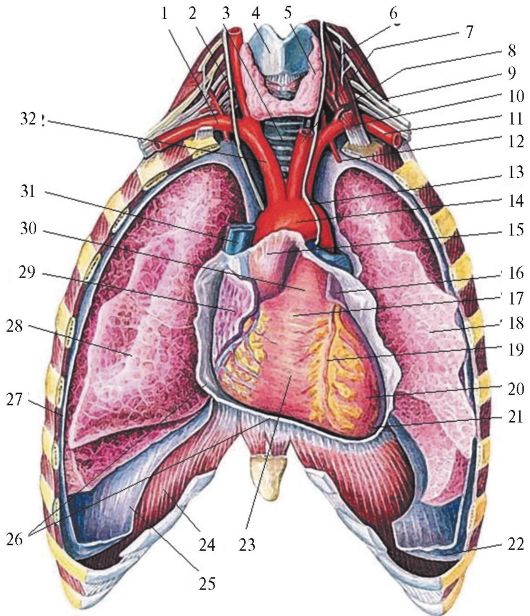
Рис. 14.10. Сердце. Вид спереди. ( из: Синельников Р.Д., 1979). 1 - правая подключичная артерия; 2 - правый блуждающий нерв; 3 - трахея; 4 - щитовидный хрящ; 5 - щитовидная железа; 6 - диафрагмальный нерв; 7 - левая общая сонная артерия; 8 - щитошейный ствол; 9 - плечевое сплетение; 10 - передняя лестничная мышца; 11 - левая подключичная артерия; 12 - внутренняя грудная артерия; 13 - левый блуждающий нерв; 14 - дуга аорты; 15 - восходящий отдел аорты; 16 - левое ушко; 17 - артериальный конус; 18 - левое легкое; 19 - передняя межжелудочковая борозда; 20 - левый желудочек; 21 - верхушка сердца; 22 - реберно-диафрагмальный синус; 23 - правый желудочек; 24 - диафрагма; 25 - диафрагмальная плевра; 26 - перикард; 27 - реберная плевра; 28 - правое легкое; 29 - правое ушко; 30 - легочный ствол; 31 - верхняя полая вена; 32 - плечеголовной ствол
Анатомическая характеристика.
Форма и размеры. Форма
сердца у взрослых приближается к уплощенному конусу. У мужчин сердце
чаще конусообразное, у женщин имеет более овальную форму. Размеры
сердца у взрослых: длина 10-16 см, ширина 8-12 см, переднезадний размер
6-8,5 см. Масса сердца у взрослых в пределах 200-400 г, составляя в
среднем у мужчин
Внешнее строение. У сердца различают основание, верхушку и поверхности: переднюю (грудино-реберную), заднюю (позвоночную), нижнюю (диафрагмальную), боковые (легочные; описываются часто как левый и правый края сердца).
На поверхностях сердца располагаются 4 борозды: венечная (sulcus coronarius), передняя и задняя межжелудочковые (sulci interventriculares anterior et posterior), межпредсердная (рис. 14.10).
Камеры и клапаны сердца. В правом предсердии выделяют 3 отдела: синус полых вен, собственно предсердие и правое ушко. В синус полых вен впадают сверху верхняя, снизу нижняя полые вены. Кпереди от заслонки нижней полой вены в предсердие открывается венечный синус сердца. Ниже основания правого ушка в предсердие, а иногда в полость ушка впадают передние вены сердца.
На межпредсердной перегородке со стороны правого предсердия располагается овальная ямка, ограниченная выпуклым краем.
В левом предсердии, как и правом, выделяют 3 отдела: синус легочных вен, собственно предсердие и левое ушко. Синус легочных вен составляет верхнюю часть предсердия и содержит по углам верхней стенки отверстия 4 легочных вен: двух правых (верхней и нижней) и двух левых (верхней и нижней).
Полости правого и левого предсердий сообщаются с полостями соответствующих желудочков через правое и левое предсердно-желудочковые отверстия, по окружности которых прикрепляются створки атриовентрикулярных клапанов: правого - трехстворчатого и левого - двухстворчатого, или митрального. Предсердно-желудочковые отверстия ограничены фиброзными кольцами, которые являются существенной частью соединительнотканного остова сердца (рис 14.11).
В правом желудочке выделяют 3 отдела: входной и мышечный, составляющие собственно желудочек, и выходной, или артериальный конус, а также 3 стенки: переднюю, заднюю и медиальную.
Левый желудочек - самый мощный отдел сердца. Его внутренняя поверхность имеет многочисленные мясистые трабекулы, более
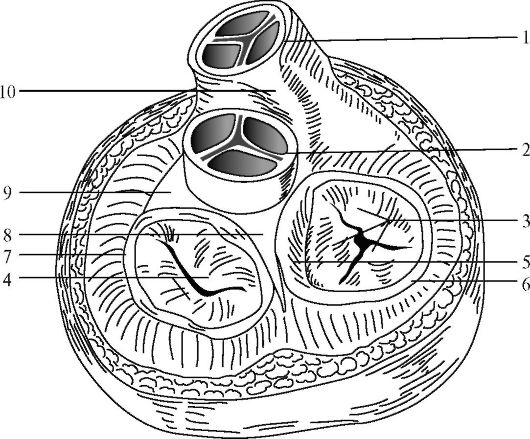
Рис. 14.11. Фиброзный скелет сердца:
1 - легочный ствол; 2 - аорта; 3 - створки трикуспидального клапана; 4 - створки митрального клапана; 5 - перепончатая часть межжелудочковой перегородки; 6 - правое фиброзное кольцо; 7 - левое фиброзное кольцо;
8 - центральное фиброзное тело и правый фиброзный треугольник;
9 - левый фиброзный треугольник; 10 - связка артериального конуса
тонкие, чем в правом желудочке. В левом желудочке входной и выходной отделы расположены под острым углом друг к другу и продолжаются к верхушке в основной мышечный отдел.
Проводящая система сердца (рис 14.12). В узлах проводящей системы сердца автоматически в определенном ритме вырабатываются импульсы возбуждения, которые проводятся к сократительному миокарду.
К проводящей системе относятся синусно-предсердный и предсердно-желудочковый узлы, отходящие от этих узлов пучки сердечных проводящих миоцитов и их разветвления в стенке предсердий и желудочков.
Синусно-предсердный узел располагается под эпикардом на верхней стенке правого предсердия между устьем верхней полой вены и правым ушком. Узел содержит два вида клеток: пейсмекерные (Р-клетки), генерирующие импульсы возбуждения, и проводниковые (Т-клетки), проводящие эти импульсы.
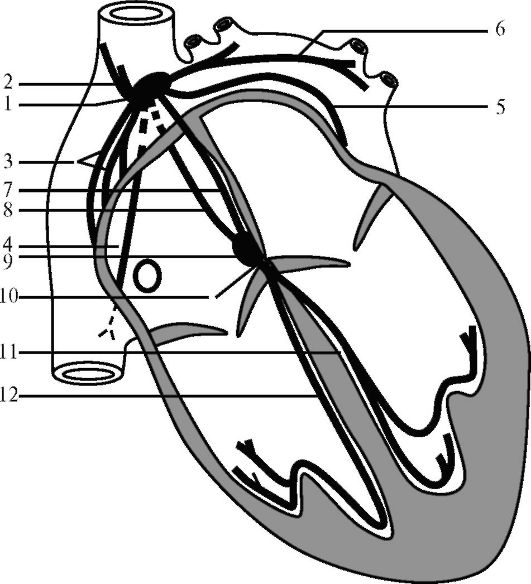
Рис. 14.12. Схема проводящей системы сердца:
1 - синусо-предсердный узел; 2 - верхние пучки; 3 - латеральные пучки; 4 - нижний пучок; 5 - передний горизонтальный пучок; 6 - задний горизонтальный пучок; 7 - передний межузловой пучок; 8 - задний межузловой пучок; 9 - предсердно-желудочковый узел; 10 - предсердно-желудочковый пучок (Гиса); 11 - левая ножка пучка Гиса; 12 - правая ножка пучка Гиса
От синусно-предсердного узла к стенкам правого и левого предсердий отходят следующие проводящие пучки: верхние пучки (1-2) поднимаются в стенке верхней полой вены по правой ее полуокружности; нижний пучок направляется по задней стенке правого предсердия, разветвляясь на 2-3 ветви, к устью нижней полой вены; латеральные пучки (1-6) распространяются по направлению к верхушке правого ушка, заканчиваются в гребенчатых мышцах; медиальные пучки (2-3) подходят к межвенозному пучку, расположенному вертикально на задней стенке правого предсердия от устья нижней полой к стенке верхней полой вены; передний горизонтальный пучок проходит от передней поверхности правого предсердия
влево и достигает миокарда левого ушка; задний горизонтальный пучок направляется к левому предсердию, дает ветви к устьям легочных вен.
Предсердно-желудочковый (атриовентрикулярный) узел располагается под эндокардом медиальной стенки правого предсердия на правом фиброзном треугольнике несколько выше средней трети основания перегородочной створки правого предсердно-желудочкового клапана. В атриовентрикулярном узле Р-клеток значительно меньше, чем в синусно-предсердном. Возбуждение к предсердно-желудочковому узлу от синусно-предсердного распространяется по 2-3 межузловым пучкам: переднему (пучок Бахмана), среднему (пучок Венкенбаха) и заднему (пучок Тореля). Располагаются межузловые пучки в стенке правого предсердия и межпредсердной перегородке.
От атриовентрикулярного узла к миокарду желудочков отходит предсердно-желудочковый пучок Гиса, который проникает через правый фиброзный треугольник в перепончатую часть межжелудочковой перегородки. Над гребнем мышечной части перегородки пучок разделяется на левую и правую ножки.
Левая ножка, более крупная и широкая, чем правая, располагается под эндокардом на левой поверхности межжелудочковой перегородки и разделяется на 2-4 ветви, от которых отходят проводящие мышечные волокна Пуркинье, заканчивающиеся в миокарде левого желудочка.
Правая ножка лежит под эндокардом на правой поверхности межжелудочковой перегородки в виде одиночного ствола, от которого отходят ветви к миокарду правого желудочка.
Топография перикарда
Перикард (pericardium) окружает сердце, восходящую аорту, легочный ствол, устья полых и легочных вен. Он состоит из наружного фиброзного перикарда и серозного перикарда. Фиброзный перикард переходит на стенки внеперикардиальных отделов крупных сосудов. Серозный перикард (париетальная пластинка) по границе восходящей аорты и ее дуги на легочном стволе перед его делением на устьях полых и легочных вен переходит в эпикард (висцеральную пластинку). Между серозным перикардом и эпикардом образуется замкнутая перикардиальная полость, окружающая сердце и содержащая 20-30 мм серозной жидкости (рис. 14.13).
В перикардиальной полости выделяют три пазухи, имеющие практическое значение: передненижнюю, поперечную и косую.
Топография сердца
Голотопия. Сердце, покрытое перикардом, располагается в грудной полости и составляет нижнюю часть переднего средостения.
Пространственная ориентация сердца и его отделов выглядит следующим образом. По отношению к срединной линии тела при- мерно 2/3 сердца располагается слева и 1/3 - справа. Сердце в грудной клетке занимает косое положение. Продольная ось сердца, соединяющая середину его основания с верхушкой, имеет косое направление сверху вниз, справа налево, сзади вперед, а верхушка направлена влево, вниз и вперед.
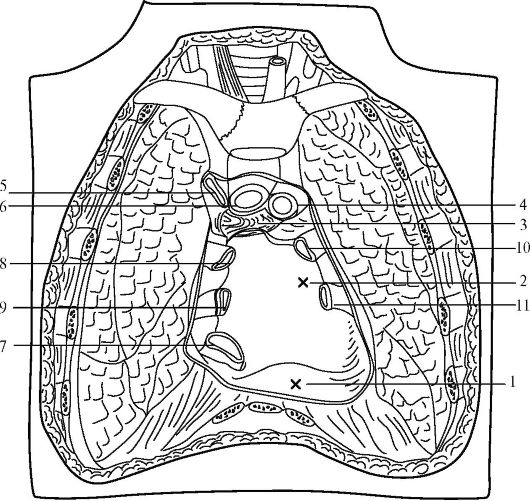
Рис. 14.13. Полость перикарда:
1 - передненижняя пазуха; 2 - косая пазуха; 3 - поперечная пазуха; 4 - легочный ствол; 5 - верхняя полая вена; 6 - восходящая аорта; 7 - нижняя полая вена; 8 - верхняя правая легочная вена; 9 - нижняя правая легочная вена; 10 - верхняя левая легочная вена; 11 - нижняя левая легочная вена
Пространственные отношения камер сердца между собой определяются тремя анатомическими правилами: первое - желудочки сер- дца располагаются ниже и левее предсердий; второе - правые отделы (предсердие и желудочек) лежат правее и кпереди соответствующих левых отделов; третье - луковица аорты с ее клапаном занимает в сердце центральное положение и находится в непосредственном контакте с каждым из 4 отделов, которые как бы заворачиваются вокруг нее.
Скелетотопия. На переднюю грудную стенку проецируется фронтальный силуэт сердца, соответствующий его передней поверхности и крупным сосудам. Различают правую, левую и нижнюю границы фронтального силуэта сердца, определяемые на живом сердце перкуторно или рентгенологически.
У взрослых правая граница сердца проходит вертикально от верхнего края хряща II ребра у его прикрепления к грудине вниз до V ребра. Во втором межреберье она отстоит на 1-1,5 см от правого края грудины. От уровня верхнего края III ребра правая граница имеет вид пологой дуги, выпуклостью обращенной вправо, в третьем и четвертом межреберьях она отстоит на 1-2 см от правого края грудины.
На
уровне V ребра правая граница переходит в нижнюю, которая идет косо
вниз и влево, пересекая грудину над основанием мечевидного отростка, и
далее достигает пятого межреберья на
Левая граница проводится от нижнего края I ребра до II ребра на 2-2,5 см левее левого края грудины. На уровне второго межреберья и III ребра она проходит на 2-2,5 см, третьего межреберья - на 2-3 см кнаружи от левого края грудины, а затем круто уходит влево, образуя дугу, выпуклую кнаружи, край которой в четвертом и пятом межреберьях определяется на 1,5-2 см кнутри от левой среднеключичной линии.
Сердце прилежит к передней грудной стенке не всей своей передней поверхностью, ее периферийные отделы отделены от грудной стенки заходящими сюда краями легких. Поэтому в клинике указанные ске- летотопические границы описываются как границы относительной сердечной тупости. Определяемые перкуторно границы передней поверхности сердца, непосредственно (через перикард) прилежащей к передней грудной стенке, описываются как границы абсолютной сердечной тупости.
На прямой рентгенограмме правый и левый края тени сердца состоят из последовательных дуг: 2 по правому краю сердца и 4 по левому. Верхняя дуга правого края образована верхней полой веной, нижняя - правым предсердием. По левому краю последовательно
сверху вниз первая дуга образована дугой аорты, вторая - легочным стволом, третья - левым ушком, четвертая - левым желудочком.
Изменения формы, размеров и положения отдельных дуг отражают изменения соответствующих им отделов сердца и кровеносных сосудов.
Проекция отверстий и клапанов сердца на переднюю грудную стенку представляется в следующем виде.
Правое и левое предсердно-желудочковые отверстия и их клапаны проецируются по линии, проводимой от места прикрепления к грудине хряща V правого ребра к месту прикрепления хряща III левого ребра. Правое отверстие и трехстворчатый клапан занимают правую половину грудины на этой линии, а левое отверстие и двустворчатый клапан - левую половину грудины на этой же линии. Клапан аорты проецируется позади левой половины грудины на уровне третьего межреберного промежутка, а клапан легочного ствола - у левого ее края на уровне прикрепления хряща III ребра к грудине.
Следует четко отличать анатомическую проекцию на переднюю грудную стенку отверстий и клапанов сердца от точек прослушивания работы клапанов сердца на передней грудной стенке, положение которых отличается от анатомической проекции клапанов.
Работа правого атриовентрикулярного клапана прослушивается на основании мечевидного отростка грудины, митрального клапана - в пятом межреберье слева на проекции верхушки сердца, клапана аорты - во втором межреберье у правого края грудины, клапана легочного ствола - во втором межреберье у левого края грудины.
Синтопия. Сердце со всех сторон окружено перикардом и через него прилежит к стенкам грудной полости и органам (рис. 14.14). Передняя поверхность сердца прилежит частично к грудине и хрящам левых III-V ребер (правое ушко и правый желудочек). Впереди правого предсердия и левого желудочка располагаются реберно-средостенные синусы левой и правой плевры и передние края легких. У детей впереди верхнего отдела сердца и перикарда находится нижняя часть вилочковой железы.
Нижней поверхностью сердце лежит на диафрагме (преимущественно на ее сухожильном центре), при этом под этой частью диафраг- мы располагаются левая доля печени и желудок.
Слева и справа к сердцу прилежит медиастинальная плевра и легкие. Они несколько заходят и на заднюю поверхность сердца. Но основная часть задней поверхности сердца, главным образом, левое предсердие между устьями легочных вен соприкасается с пищеводом, грудной аортой, блуждающими нервами, в верхнем
отделе - с главным бронхом. Часть задней стенки правого предсердия находится впереди и ниже правого главного бронха.
Кровоснабжение и венозный отток
Кровеносные сосуды сердца составляют венечный круг кровообращения, в котором различают венечные артерии, их крупные подэпи- кардиальные ветви, внутриорганные артерии, микроциркуляторное кровеносное русло, внутриорганные вены, подэпикардиальные отводящие вены, венечный синус сердца (рис. 14.15, 14.16).
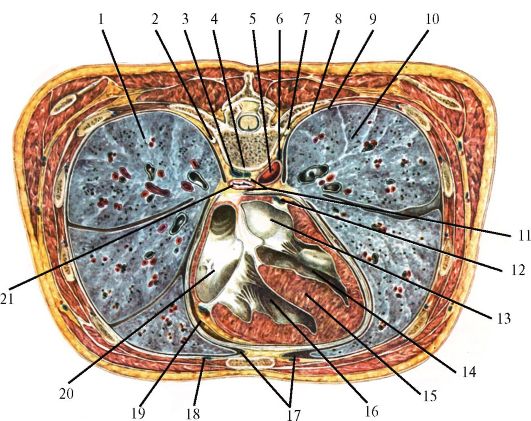
Рис. 14.14. Горизонтальный распил груди на уровне VIII грудного позвонка (из: Петровский Б.В., 1971):
1 - правое легкое; 2, 7 - симпатический ствол; 3 - непарная вена; 4 - грудной лимфатический проток; 5 - аорта; 6 - полунепарная вена; 8 - реберная плевра; 9 - висцеральная плевра; 10 - левое легкое; 11 - блуждающие нервы; 12 - огибающая ветвь левой венечной артерии; 13 - полость левого предсердия; 14 - полость левого желудочка; 15 - межжелудочковая перегородка; 16 - полость правого желудочка; 17 - реберно-медиастинальный синус; 18 - внутренняя грудная артерия; 19 - правая венечная артерия; 20 - полость правого предсердия; 21 - пищевод
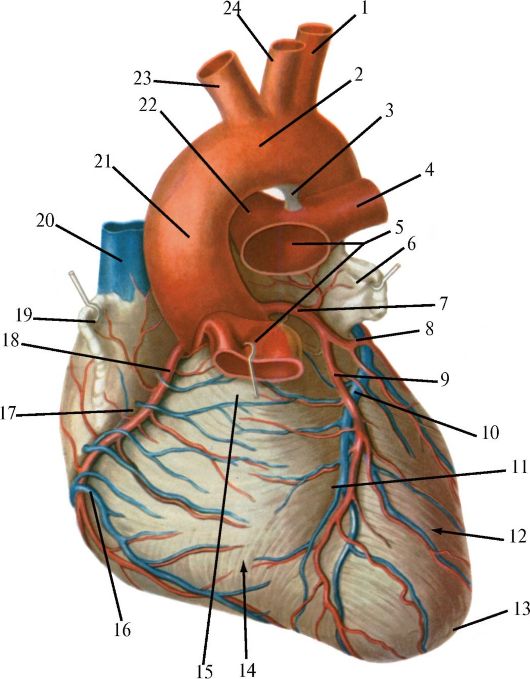
Рис. 14.15. Артерии и вены сердца.
Вид спереди (из: Синельников Р.Д., 1952):
1 - левая подключичная артерия; 2 - дуга аорты; 3 - артериальная связка; 4 - левая легочная артерия; 5 - легочный ствол; 6 - ушко левого предсердия; 7 - левая венечная артерия; 8 - огибающая ветвь левой венечной артерии; 9 - передняя межжелудочковая ветвь левой венечной артерии; 10 - большая вена сердца; 11 - передняя продольная борозда; 12 - левый желудочек; 13 - верхушка сердца; 14 - правый желудочек; 15 - артериальный конус; 16 - передняя вена сердца; 17 - венечная борозда; 18 - правая венечная артерия; 19 - ушко правого предсердия; 20 - верхняя полая вена; 21 - вос- ходящая аорта; 22 - правая легочная артерия; 23 - плечеголовной ствол; 24 - левая общая сонная артерия
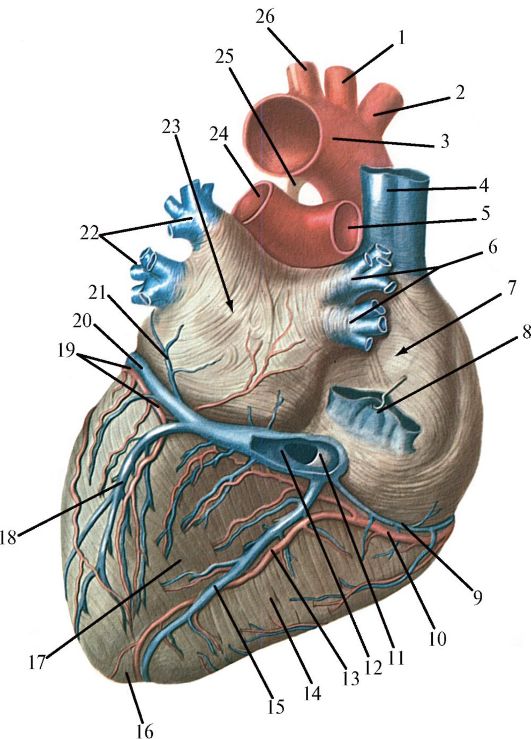
Рис. 14.16. Артерии и вены сердца. Вид сзади (из: Синельников Р.Д., 1952 ): 1 - левая общая сонная артерия; 2 - плечеголовной ствол; 3 - дуга аорты; 4 - верхняя полая вена; 5 - правая легочная артерия; 6 - правые легочные вены; 7 - правый желудочек; 8 - нижняя полая вена; 9 - малая вена сердца; 10 - правая венечная артерия; 11 - заслонка венечного синуса; 12 - венечный синус сердца; 13 - задняя межжелудочковая ветвь правой венечной артерии; 14 - правый желудочек; 15 - средняя вена сердца; 16 - верхушка сердца; 17 - левый желудочек; 18 - задняя вена левого желудочка; 19 - огибающая ветвь левой венечной артерии; 20 - большая вена сердца; 21 - косая вена левого предсердия; 22 - левые легочные вены; 23 - левое предсердие; 24 - левая легочная артерия; 25 - артериальная связка; 26 - левая подключичная артерия
Главным источником кровоснабжения сердца являются правая и левая венечные артерии сердца (aa. coronariae cordis dextra et sinistra), отходящие от начального отдела аорты. У большинства людей левая венечная артерия крупнее правой и кровоснабжает левое предсердие, переднюю, боковую и большую часть задней стенки левого желудочка, часть передней стенки правого желудочка, передние 2/3 межжелудочковой перегородки. Правая венечная артерия кровоснабжает правое предсердие, большую часть передней и заднюю стенку правого желудочка, небольшую часть задней стенки левого желудочка, заднюю треть межжелудочковой перегородки. Это равномерная форма кровоснабжения сердца.
Индивидуальные различия в кровоснабжении сердца ограничены двумя крайними формами: левовенечной и правовенечной, при которых наблюдается значительное преобладание в развитии и зонах кровоснабжения соответственно левой или правой венечной артерии.
Венозный отток от сердца происходит тремя путями: по главным - подэпикардиальным венам, впадающим в венечный синус сердца, расположенный в заднем отделе венечной борозды; по передним венам сердца, впадающим самостоятельно в правое предсердие, от передней стенки правого желудочка; по наименьшим венам сердца (vv. cordis minimae; вены Вьессена-Тебезия), расположенным во внутрисердечной перегородке и открывающимся в правые предсердие и желудочек.
К венам, впадающим в венечный синус сердца, относятся большая вена сердца, проходящая в передней межжелудочковой борозде, средняя вена сердца, расположенная в задней межжелудочковой борозде, малая вена сердца, задние вены левого желудочка, косая вена левого предсердия.
Иннервация. Сердце имеет симпатическую, парасимпатическую и чувствительную иннервацию (рис. 14.17). Источником симпатической иннервации являются шейные (верхний, средний, звездчатый) и грудные узлы левого и правого симпатических стволов, от которых отходят к сердцу верхние, средние, нижние шейный и грудные сердечные нервы. Источник парасимпатической и чувствительной иннервации - блуждающие нервы, от которых отходят верхние и нижние шейные и грудные сердечные ветви. Кроме того, дополнительным источником чувствительной иннервации сердца являются верхние грудные спинномозговые узлы.
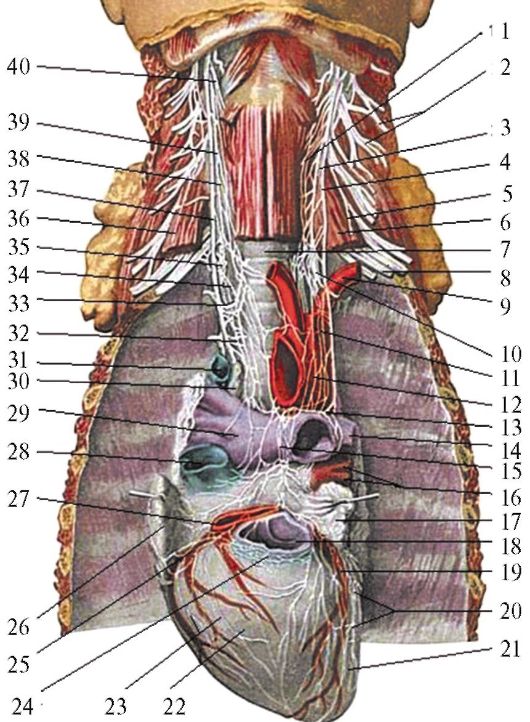
Рис. 14.17. Иннервация сердца ( из: Петровский Б.В., 1971): 1 - левый верхний шейный нерв шеи; 2 - левое шейное сплетение; 3 - левый пограничный симпатический ствол; 4 - левый блуждающий нерв; 5 - левый диафрагмальный нерв; 6, 36 - передняя лестничная мышца; 7 - трахея; 8 - левое плечевое сплетение; 9 - левая подключичная артерия; 10 - левый нижний шейный сердечный нерв; 11 - левая общая сонная артерия; 12 - дуга аорты; 13 - левый возвратный гортанный нерв; 14 - левая легочная артерия; 15 - переднее предсердное сплетение; 16 - легочные вены; 17 - левое ушко; 18 - легочный ствол; 19 - левая коронарная артерия; 20 - левое переднее сплетение; 21 - левый желудочек; 22 - правый желудочек; 23 - правое переднее сплетение; 24 - узловое поле в области артериального конуса; 25 - правая коронарная артерия; 26 - правое ушко; 27 - аорта; 28 - верхняя полая вена; 29 - правая легочная артерия; 30 - лимфатический узел; 31 - непарная вена; 32 - правый нижний шейный сердечный нерв; 33 - правый возвратный гортанный нерв; 34 - правая нижняя шейная сердечная ветвь; 35 - правый грудной узел; 37 - правый блуждающий нерв; 38 - правый пограничный симпатический ствол; 39 - правый возвратный гортанный нерв
14.8. ОПЕРАЦИИ ПРИ ГНОЙНОМ МАСТИТЕ
Мастит - гнойно-воспалительное заболевание ткани молочной железы. Причины возникновения - застой молока у кормящих мате- рей, трещины соска, попадание инфекции через сосок, острое воспаление железы в период полового созревания.
В зависимости от локализации выделяют субареолярный (очаг вокруг ареолы), антемаммарный (подкожный), интрамаммарный (очаг непосредственно в ткани железы), ретромаммарный (в ретромаммарном пространстве) мастит (рис. 14.18).
Обезболивание: внутривенный наркоз, местная инфильтрационная анестезия 0,5% раствором новокаина, ретромаммарная блокада 0,5% раствором новокаина.
Хирургическое лечение заключается во вскрытии и дренировании гнойника в зависимости от его локализации. При проведении разрезов следует учитывать радиальное направление протоков и кровеносных сосудов и не затрагивать сосок и околососковый
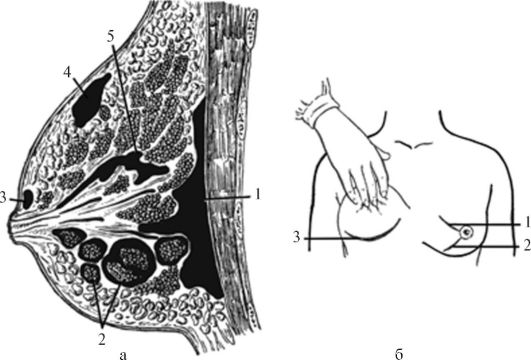
Рис. 14.18. Различные виды гнойного мастита и разрезы при нем: а - схема различных видов мастита: 1 - ретромаммарный; 2 - интерстициальный; 3 - субареолярный; 4 - антемаммарный; 5 - паренхиматозный; б - разрезы: 1, 2 - радиальные; 3 - под молочной железой
кружок. Радиальные разрезы применяют при антемаммарном и интрамаммарном мастите. Разрезы проводят на переднебоковой поверхности железы над местом уплотнения и гиперемии кожи. Для лучшего оттока выполняют дополнительный разрез. Проводят ревизию раны, разрушая все перемычки и затеки, полости промывают антисептиком и дренируют. Ретромаммарные флегмоны, а также глубокие интрамаммарные абсцессы вскрывают дугообразным раз- резом по нижнему краю железы по переходной складке (разрез Барденгейера). После рассечения поверхностной фасции отслаивают заднюю поверхность железы, проникают и дренируют ретромаммарную клетчатку. Субареолярный гнойник вскрывают циркулярным разрезом, можно вскрыть небольшим радиальным разрезом, не пересекая околососковый кружок.
14.9. ПУНКЦИЯ ПЛЕВРАЛЬНОЙ ПОЛОСТИ
Показания: плеврит, гемоторакс больших объемов, клапанный пневмоторакс.
Обезболивание: местная инфильтрационная анестезия 0,5% раствором новокаина.
Положение больного: сидя или полулежа на спине, рука на стороне пункции заведена за голову.
Инструментарий: толстая игла с насаженной на ее павильон резиновой трубкой, другой конец которой соединен со шприцем, кровоостанавливающий зажим.
Техника пункции. Перед пункцией обязательно проводят рентге- нологическое исследование. При наличии воспалительного экссудата или скопления крови в полости плевры пункцию производят в точке наибольшего притупления, определяемого перкуторно. Кожу грудной клетки обрабатывают, как для подготовки к оперативному вмешательству. После этого проводят местную инфильтрационную анестезию в месте предстоящей пункции. При свободно перемещаю- щейся жидкости в плевральной полости стандартной точкой для пункции является точка, расположенная в седьмом или восьмом межреберье по задней или средней подмышечной линии. Хирург фиксирует в соответствующем межреберном промежутке указательным пальцем левой руки кожу на месте предполагаемого вкола и слегка сдвигает ее в сторону (чтобы по извлечении иглы получить извитой канал). Иглу проводят в межреберье по верхнему краю нижележащего ребра,
чтобы не повредить межреберный сосудисто-нервный пучок. Момент прокола париетального листка плевры ощущается как проваливание. Кровь из плевральной полости необходимо удалить полностью, но обязательно медленно, чтобы не вызвать рефлекторных изменений сердечной и дыхательной деятельности, которые могут наступить при быстром смещении органов средостения. В момент отсоединения шприца трубка должна быть пережата зажимом с целью предотвращения попадания воздуха в плевральную полость. По окончании пункции кожу обрабатывают йодной настойкой и накладывают асептическую повязку или наклейку.
При наличии напряженного пневмоторакса после отсасывания воздуха иглу лучше оставить на месте, закрепив ее на коже пластырем и прикрыв повязкой.
14.10. ПУНКЦИЯ ПОЛОСТИ ПЕРИКАРДА
Показания: гидроперикард, гемоперикард.
Обезболивание: местная инфильтрационная анестезия 0,5% раствором новокаина.
Положение больного: полусидя. Инструментарий: Толстая игла со шприцем.
Техника пункции. Наиболее часто пункцию перикарда выполняют в точке Ларрея, которая проецируется в левом грудинореберном углу, так как она считается наиболее безопасной (рис. 14.19). После
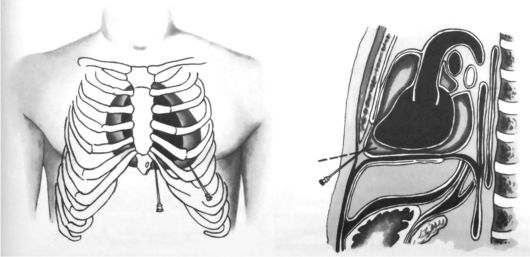
Рис. 14.19. Пункция перикарда (из: Петровский Б.В., 1971)
анестезии кожи и подкожной жировой клетчатки иглу погружают на глубину 1,5-2 см, направляют кверху под углом 45? и проводят на глубину 2-3 см. При этом игла проходит через треугольник Ларрея диафрагмы. Перикард прокалывают без особых усилий. Попадание в его полость начинает ощущаться по мере приближения к сердцу передачей пульсовых сокращений. По окончании пункции место вкола иглы обрабатывают йодной настойкой и накладывают асептическую повязку или наклейку.
14.11. ОПЕРАЦИИ ПРИ ПРОНИКАЮЩИХ РАНЕНИЯХ ГРУДИ
Выделяют две группы ранений: непроникающие ранения груди - без повреждения внутригрудной фасции, проникающие - с повреж- дением внутригрудной фасции и париетального листка плевры. При проникающих ранениях груди могут повреждаться легкие, трахея, крупные бронхи, пищевод, диафрагма, наиболее опасны ранения вблизи срединной линии, которые приводят к повреждению сердца и крупных сосудов. При повреждении груди возникают осложнения в виде кардиопульмонального шока, гемоторакса, пневмоторакса, хилоторакса, эмфиземы.
Гемоторакс - скопление крови в полости плевры в результате повреждения кровеносных сосудов или стенки сердца. Он может быть свободным или осумкованным. Диагностику проводят рентгенологически и с помощью пункции плевральной полости. При непрекращающемся кровотечении и значительном гемотораксе проводятся торакотомия и перевязка поврежденного сосуда. Гемопневмоторакс - скопление крови и воздуха в плевральной полости.
Пневмоторакс - скопление воздуха в плевральной полости в результате повреждения плевры. Пневмоторакс может быть закрытый, открытый и клапанный. При закрытом пневмотораксе воздух в плевральную полость попадает в момент ранения и характеризуется незначительным смещением органов средостения в здоровую сторону, может рассасываться самостоятельно. Открытый пневмоторакс возникает при зияющей ране грудной стенки, сообщении плевральной полости и атмосферного воздуха. Первая помощь - наложение асептической окклюзионной повязки, в дальнейшем срочное закрытие раны грудной стенки (путем ушивания или пластики),
дренирование плевральной полости. Ушивание открытого пневмоторакса осуществляется с использованием эндотрахеального нар- коза с раздельной интубацией. Положение больного на спине или на здоровом боку с заведенной фиксированной рукой. Проводят тщательную хирургическую обработку раны грудной стенки, перевязку кровоточащих сосудов; если нет повреждения легкого, производят ушивание и дренирование раны грудной стенки. При закры- тии отверстия в плевре в швы захватывают внутреннюю грудную фасцию и тонкий слой прилегающих мышц (рис. 14.20). При повреждении легкого рану ушивают или производят резекцию, в зависимости от объема повреждения.
Наиболее опасен клапанный пневмоторакс, который возникает при формировании вокруг раны клапана, через который в момент вдоха воздух проникает в плевральную полость, при выдохе клапан закрывается и не выпускает воздух из полости плевры. Возникает так называемый напряженный пневмоторакс, происходят поджатие легкого, смещение органов средостения в противоположную сторону. Клапанный пневмоторакс может быть наружным и внутренним. При наружном клапанном пневмотораксе ушивают и дренируют рану грудной стенки. При внутреннем клапанном пневмотораксе постоянно удаляют воздух из плевральной полости в течение нескольких дней с помощью дренажа. При отсутствии эффекта проводят радикальное вмешательство с устранением причины пневмоторакса.
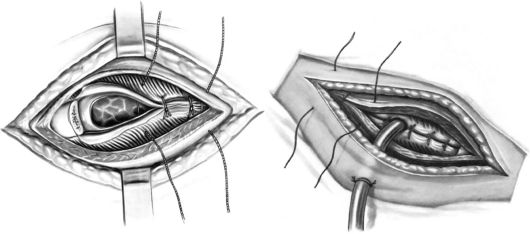
Рис. 14.20. Ушивание проникающей раны грудной стенки (из: Петровский Б.В., 1971)
Операции при ранениях сердца. Ранения сердца делятся на сквозные, слепые, касательные, проникающие и непроникающие. Проникающие ранения сердца сопровождаются выраженным, часто смертельным кровотечением. Непроникающие ранения имеют относительно благоприятное течение. Важно оказать экстренную помощь. Под эндотрахеальным наркозом осуществляют передний или переднебоковой доступ по пятому-шестому межреберью слева, в зависимости от локализации ранения. Вскрывают плевральную полость, удаляют кровь, широко вскрывают перикард. После удаления крови из полости перикарда прижимают пальцем левой руки рану сердца и накладывают узловые швы на миокард, перикард ушивают редкими швами. Рану грудной стенки зашивают, плевральную полость дренируют.
14.12. РАДИКАЛЬНЫЕ ОПЕРАЦИИ НА ЛЕГКИХ
Радикальные операции на легких выполняют при раке легкого, туберкулезе легких, бронхоэктатической болезни, хронической пнев- монии, нагноительных и паразитарных поражениях легкого.
Оперативным доступом при операциях на легких является переднебоковая, боковая, заднебоковая торакотомия (вскрытие грудной стенки).
К радикальным операциям на легких относятся: пневмонэктомия, лобэктомия и сегментарная резекция, или сегментэктомия.
Пневмонэктомия - это операция удаления легкого. Ключевым этапом пневмонэктомии является пересечение корня легкого после предварительной перевязки или прошивания его основных элементов: главного бронха, легочной артерии и легочных вен.
В современной хирургии легких этот этап выполняют с применением сшивающих аппаратов: УКБ - ушивателя культи бронха - для наложения скобочного шва на главный бронх и УКЛ - ушивателя корня легкого - для наложения двустрочечного скобочного шва на легочные сосуды корня легкого.
Лобэктомия - операция удаления одной доли легкого.
Сегментарная резекция - операция удаления одного или нескольких пораженных сегментов легкого. Такие операции являются наиболее щадящими и чаще применяются среди других радикальных операций на легких. Использование при этих операциях сшивающих аппаратов (УКЛ, УО - ушивателя органов) для прошивания ткани
легкого и сегментарных ножек упрощает технику операции, укорачивает время ее выполнения, повышает надежность оперативной техники.
14.13. ОПЕРАЦИИ НА СЕРДЦЕ
Операции на сердце составляют основу крупного раздела современной хирургии - кардиохирургии. Кардиохирургия сформиро- валась к середине ХХ века и продолжает интенсивно развиваться. Быстрому развитию кардиохирургии способствовали достижения целого ряда теоретических и клинических дисциплин, к которым относятся новые данные по анатомии и физиологии сердца, новые методы диагностики (катетеризация сердца, коронарография и др.), новая аппаратура, прежде всего аппаратура для искусственного кровообращения, создание крупных, хорошо оснащенных кардиохи- рургических центров.
К настоящему времени на сердце выполняют следующие операции в зависимости от вида патологии:
• операции при ранениях сердца в виде ушивания ран сердца (кардиографии) и удаления инородных тел из стенки и полостей сердца;
• операции при перикардитах;
• операции при врожденных и приобретенных пороках сердца;
• операции при ишемической болезни сердца;
• операции при аневризмах сердца;
• операции при тахиаритмиях и блокадах;
• операции по трансплантации сердца.
Таким образом, при всех основных видах поражения сердца возможно по показаниям хирургическое лечение. При этом большинство составляют операции при пороках сердца и ишемической болезни сердца, которые являются основой современной кардиохирургии.
Оперативные вмешательства, выполняемые при пороках сердца и крупных сосудов, представлены в следующей классификации.
Виды операций при пороках сердца и крупных сосудов: I. Операции на присердечных кровеносных сосудах.
А. Операции при открытом артериальном протоке:
1. Перевязка артериального протока.
2. Рассечение и ушивание концов артериального протока.
3. Резекция и ушивание концов артериального протока.
Б. Операции при коарктации аорты:
1. Резекция с анастомозом конец в конец.
2. Резекция и протезирование аорты.
3. Истмопластика.
4. Обходное шунтирование аорты.
В. Межсосудистые анастомозы при тетраде Фалло. Г. Операции при транспозиции сосудов.
II. Операции на внутрисердечной перегородке.
А. Операции при дефектах межпредсердной перегородки в виде
ушивания или пластики дефекта. Б. Операции при дефектах межжелудочковой перегородки в виде
ушивания или пластики дефекта.
III. Операции на клапанах сердца.
A. Комиссуротомии и вальвулотомии при стенозах клапанов: митрального, трикуспидального, клапанов аорты и легочного ствола.
Б. Протезирование клапанов.
B. Пластика створок клапанов.
Приведенная классификация дает представление о разнообразии операций при различных врожденных и приобретенных пороках сердца.
Значительными возможностями располагает кардиохирургия в лечении ишемической болезни сердца. К таким операциям отно- сятся:
1. Аортокоронарное шунтирование, сущность которого состоит в использовании свободного аутотрансплантата из большой подкожной вены бедра больного, который анастомозируют одним концом с восходящей аортой, а другим - с венечной артерией или ее ветвью дистальнее места сужения.
2. Венечно-грудной анастомоз, при котором одну из внутренних грудных артерий анастомозируют с венечной артерией или ее ветвью.
3. Баллонная дилатация суженного места венечной артерии посредством введенного в артерию катетера с раздуваемым баллончиком.
4. Стентирование венечной артерии, состоящее во введении в суженное место через внутрисосудистый катетер стента - устройства, препятствующего сужению артерии.
Первые две операции улучшают кровоснабжение миокарда путем создания окольного пути для крови в обход суженного участка венечной артерии или ее крупной ветви. Следующие две операции расширяют суженный участок венечной артерии, улучшая тем самым кровоснабжение миокарда.
14.14. ТЕСТОВЫЕ ЗАДАНИЯ
14.1. Определите последовательность расположения слоев грудной стенки в передневерхней области груди:
1. Большая грудная мышца.
2. Внутригрудная фасция.
3. Грудная фасция.
4. Кожа.
5. Малая грудная мышца и ключично-грудная фасция.
6. Париетальная плевра.
7. Поверхностная фасция.
8. Подкожная жировая клетчатка.
9. Ребра и межреберные мышцы.
10. Субпекторальное клетчаточное пространство.
14.2. В молочной железе количество радиально расположенных долек равно:
1. 10-15.
2. 15-20.
3. 20-25.
4. 25-30.
14.3. Капсула молочной железы образована:
1. Ключично-грудной фасцией.
2. Поверхностной фасцией.
3. Поверхностным листком собственной фасции груди.
14.4. Метастазирование при раке молочной железы может происходить в различные группы регионарных лимфатических узлов под влиянием ряда конкретных условий, в том числе локализации опухоли. Определите наиболее вероятную группу лимфатических узлов, куда может произойти метастазирование, при локализации опухоли в верхнем отделе молочной железы:
1. Грудинные.
2. Подключичные.
3. Подмышечные.
4. Субпекторальные.
14.5. Расположение сосудов и нерва в межреберном сосудисто-нервном пучке сверху вниз следующее:
1. Артерия, вена, нерв.
2. Вена, артерия, нерв.
3. Нерв, артерия, вена.
4. Вена, нерв, артерия.
14.6. Межреберный сосудисто-нервный пучок больше всего выступает из-под края ребра:
1. На передней стенке груди.
2. На боковой стенке груди.
3. На задней стенке груди.
14.7. Выпот в плевральной полости прежде всего начинает накапливаться в синусе:
1. Реберно-диафрагмальном.
2. Реберно-средостенном.
3. Средостенно-диафрагмальном.
14.8. Определите наиболее частое место плевральной пункции путем сопоставления одного цифрового и одного буквенного варианта.
1. Между передней и средней подмышечной линиями.
2. Между средней и задней подмышечной линиями.
3. Между средней подмышечной и лопаточной линиями.
A. В шестом или седьмом межреберье. Б. В седьмом или восьмом межреберье.
B. В восьмом или девятом межреберье.
14.9. При выполнении плевральной пункции иглу через межреберный промежуток следует проводить:
1. У нижнего края вышележащего ребра.
2. На середине расстояния между ребрами.
3. У верхнего края нижележащего ребра.
14.10. Пневмоторакс как осложнение плевральной пункции может возникнуть:
1. При повреждении иглой легкого.
2. При повреждении иглой диафрагмы.
3. Через пункционную иглу.
14.11. Внутрибрюшинное кровотечение как осложнение плевральной пункции может возникнуть в результате повреждения:
1. Диафрагмы.
2. Печени.
3. Селезенки.
14.12. В воротах левого легкого главный бронх и легочные сосуды располагаются сверху вниз в следующем порядке:
1. Артерия, бронх, вены.
2. Бронх, артерия, вены.
3. Вены, бронх, артерия.
14.13. В воротах правого легкого главный бронх и легочные сосуды располагаются сверху вниз в следующем порядке:
1. Артерия, бронх, вены.
2. Бронх, артерия, вены.
3. Вены, бронх, артерия.
14.14. Долевой бронх в разветвлении бронхов легкого является:
1. Бронхом 1-го порядка.
2. Бронхом 2-го порядка.
3. Бронхом 3-го порядка.
4. Бронхом 4-го порядка.
14.15. Сегментарный бронх в разветвлении бронхов легкого является:
1. Бронхом 1-го порядка.
2. Бронхом 2-го порядка.
3. Бронхом 3-го порядка.
4. Бронхом 4-го порядка.
14.16. Сегмент легкого - это участок легкого, в котором:
1. Разветвляется сегментарный бронх.
2. Разветвляются сегментарный бронх и ветвь легочной артерии 3-го порядка.
3. Разветвляются сегментарный бронх, ветвь легочной артерии 3-го порядка и формируется соответствующая вена.
14.17. Количество сегментов в правом легком равно:
1. 8.
2. 9.
3. 10.
4. 11.
5. 12.
14.18. Количество сегментов в левом легком чаще равно:
1. 8. 4. 11.
2. 9. 5. 12.
3. 10.
14.19. Установите соответствие названий сегментов верхней и средней долей правого легкого их порядковым номерам:
1. I сегмент. А. Латеральный.
2. II сегмент. Б. Медиальный.
3. III сегмент. В. Верхушечный.
4. IV сегмент. Г. Передний.
5. V сегмент. Д. Задний.
14.20. В верхней доле правого легкого имеются сегменты:
1. Верхушечный, латеральный, медиальный.
2. Верхушечный, задний, передний.
3. Верхушечный, верхний и нижний язычковые.
4. Передний, медиальный, задний.
5. Передний, латеральный, задний.
14.21. Верхний и нижний язычковые сегменты имеются в:
1. Верхней доле правого легкого.
2. Верхней доле левого легкого.
3. Средней доле правого легкого.
4. Нижней доле правого легкого.
5. Нижней доле левого легкого.
14.22. Медиальный и латеральный сегменты имеются в:
1. Верхней доле правого легкого.
2. Верхней доле левого легкого.
3. Средней доле правого легкого.
4. Нижней доле правого легкого.
5. Нижней доле левого легкого.
14.23. Установите соответствие названий сегментов нижней доли левого и правого легкого их порядковым номерам:
1. VI сегмент. А. Передний базальный.
2. VII сегмент. Б. Задний базальный.
3. VIII сегмент. В. Верхушечный (верхний).
4. IX сегмент. Г. Латеральный базальный.
5. X сегмент. Д. Медиальный базальный.
14.24. Среди сегментов верхней доли левого легкого могут сливаться два из перечисленных:
1. Верхушечный.
2. Задний.
3. Передний.
4. Верхний язычковый.
5. Нижний язычковый.
14.25. Среди перечисленных сегментов нижней доли левого легкого могут отсутствовать:
1. Верхушечный (верхний).
2. Задний базальный.
3. Латеральный базальный.
4. Медиальный базальный.
5. Передний базальный.
14.26. Наиболее тяжелые нарушения наблюдаются при пневмотораксе:
1. Открытом.
2. Закрытом.
3. Клапанном.
4. Спонтанном.
5. Комбинированном.
14.27. Установите соответствие органов отделам средостения:
1. Переднее средостение. А. Вилочковая железа.
2. Заднее средостение. Б. Пищевод.
В. Сердце с перикардом. Г. Трахея.
14.28. Установите соответствие сосудов отделам средостения:
1. Переднее средостение.
2. Заднее средостение.
A. Верхняя полая вена.
Б. Внутренние грудные артерии.
B. Восходящая аорта. Г. Грудной проток. Д. Дуга аорты.
Е. Легочной ствол.
Ж. Нисходящая аорта.
З. Непарная и полунепарная вены.
14.29. Определите последовательность расположения спереди назад анатомических образований:
1. Дуга аорты.
2. Трахея.
3. Вилочковая железа.
4. Плечеголовные вены.
14.30. Бифуркация трахеи по отношению к грудным позвонкам находится на уровне:
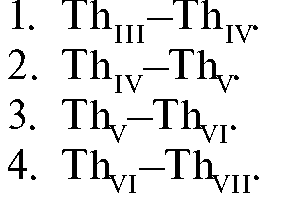
14.31. Сердце располагается в нижнем отделе переднего средостения асимметрично по отношению к срединной плоскости тела. Определите правильный вариант такого расположения:
1. 3/4 слева, 1/4 справа
2. 2/3 слева, 1/3 справа
3. 1/3 слева, 2/3 справа
4. 1/4 слева, 3/4 справа
14.32. Установите соответствие между положением оболочек стенки сердца и их номенклатурными названиями:
1. Внутренняя оболочка стенки сердца А. Миокард.
2. Средняя оболочка стенки сердца Б. Перикард.
3. Наружная оболочка стенки сердца В. Эндокард.
4. Околосердечная сумка Г. Эпикард.
14.33. Двойные названия поверхностей сердца отражают его пространственное положение и отношение к окружающим анатомическим образованиям. Установите соответствие синонимов названий поверхностей сердца:
1. Боковая.
2. Задняя.
3. Нижняя.
4. Передняя
A. Грудино-реберная. Б. Диафрагмальная.
B. Легочная.
Г. Позвоночная.
14.34. У взрослых правая граница сердца проецируется во втором-четвертом межреберьях чаще всего:
1. По правому краю грудины.
2. На 1-
3. По правой парастернальной линии.
4. По правой среднеключичной линии.
14.35. У взрослых верхушка сердца чаще всего проецируется:
1. В четвертом межреберье кнаружи от среднеключичной линии.
2. В четвертом межреберье кнутри от среднеключичной линии.
3. В пятом межреберье кнаружи от среднеключичной линии.
4. В пятом межреберье кнутри от среднеключичной линии.
14.36. Анатомическая проекция трикуспидального клапана находится позади правой половины тела грудины на линии, соединяющей места прикрепления к грудине:
1. 4-го правого и 2-го левого реберных хрящей.
2. 5-го правого и 2-го левого реберных хрящей.
3. 5-го правого и 3-го левого реберных хрящей.
4. 6-го правого и 3-го левого реберных хрящей.
5. 6-го правого и 4-го левого реберных хрящей.
14.37. Анатомическая проекция митрального клапана находится позади левой половины тела грудины на линии, соединяющей места прикрепления к грудине:
1. 4-го правого и 2-го левого реберных хрящей.
2. 5-го правого и 2-го левого реберных хрящей.
3. 5-го правого и 3-го левого реберных хрящей.
4. 6-го правого и 3-го левого реберных хрящей.
5. 6-го правого и 4-го левого реберных хрящей.
14.38. Клапан аорты проецируется:
1. Позади левой половины грудины на уровне прикрепления вторых реберных хрящей.
2. Позади левой половины грудины на уровне третьего межреберья.
3. Позади правой половины грудины на уровне прикрепления вторых реберных хрящей.
4. Позади правой половины грудины на уровне прикрепления третьих реберных хрящей.
14.39. Клапан легочного ствола проецируется:
1. Позади левого края грудины на уровне прикрепления вторых реберных хрящей.
2. Позади правого края грудины на уровне прикрепления вторых реберных хрящей.
3. Позади левого края грудины на уровне прикрепления третьих реберных хрящей.
4. Позади правого края грудины на уровне прикрепления третьих реберных хрящей.
14.40. При аускультации сердца работа митрального клапана лучше всего выслушивается:
1. На точке его анатомической проекции.
2. Выше анатомической проекции во втором межреберье слева от грудины.
3. Ниже и левее анатомической проекции в четвертом межреберье слева от грудины.
4. Ниже и левее анатомической проекции в пятом межреберье на верхушке сердца.
14.41. При аускультации сердца работа трехстворчатого клапана лучше всего выслушивается:
1. На точке его анатомической проекции.
2. Выше анатомической проекции на рукоятке грудины.
3. Ниже анатомической проекции на уровне прикрепления к грудине 6-го правого реберного хряща.
4. Ниже анатомической проекции на мечевидном отростке.
14.42. При аускультации сердца работа клапана легочного ствола выслушивается:
1. На точке его анатомической проекции.
2. Во втором межреберье у правого края грудины.
3. Во втором межреберье у левого края грудины.
14.43. При аускультации сердца работа клапана аорты выслушивается:
1. На точке его анатомической проекции.
2. Во втором межреберье у правого края грудины.
3. Во втором межреберье у левого края грудины.
14.44. Установите правильную последовательность частей проводящей системы сердца:
1. Межузловые пучки.
2. Ножки предсердно-желудочкового пучка.
3. Предсердно-желудочковый пучок (Гиса).
4. Предсердно-желудочковый узел.
5. Предсердные пучки.
6. Синусно-предсердный узел.
14.45. Большая вена сердца располагается:
1. В передней межжелудочковой и правом отделе венечной борозды.
2. В передней межжелудочковой и левом отделе венечной борозды.
3. В задней межжелудочковой и правом отделе венечной борозды.
4. В задней межжелудочковой и левом отделе венечной борозды.
14.46. Венечный синус сердца располагается:
1. В передней межжелудочковой борозде.
2. В задней межжелудочковой борозде.
3. В левом отделе венечной борозды.
4. В правом отделе венечной борозды.
5. В заднем отделе венечной борозды.
14.47. Венечный синус сердца впадает в:
1. Верхнюю полую вену.
2. Нижнюю полую вену.
3. Правое предсердие.
4. Левое предсердие.
14.48. Передние вены сердца впадают:
1. В большую вену сердца.
2. В венечный синус сердца.
3. В правое предсердие.
14.49. Пункция перикарда выполняется в точке Ларрея. Укажите место ее расположения:
1. Между мечевидным отростком и левой реберной дугой.
2. Между мечевидным отростком и правой реберной дугой.
3. В четвертом межреберье слева от грудины.
14.50. Направление иглы при пункции перикарда:
1. Под углом 90? к поверхности тела.
2. Вверх под углом 45? к поверхности тела.
3. Вверх и влево под углом 45? к поверхности тела.
14.51. При выполнении пункции перикарда иглу проводят в пазуху полости перикарда:
1. Косую.
2. Передненижнюю.
3. Поперечную.
14.52. Хирургическими операциями, применяемыми в современной кардиохирургии для лечения ишемической болезни сердца, являются 4 из перечисленных:
1. Аортокоронарное шунтирование.
2. Баллонная дилатация венечной артерии.
3. Наложение венечно-грудного анастомоза.
4. Перевязка внутренних грудных артерий.
5. Перикардиокардиопексия.
6. Симпатэктомия.
7. Стентирование венечной артерии.