Топографическая анатомия и оперативная хирургия: учебник / Каган И.И., Чемезов С.В. - , 2009. - 672 с.
|
|
|
|
ГЛАВА 13. ОПЕРАТИВНАЯ ХИРУРГИЯ ШЕИ
13.1. ТРАХЕОСТОМИЯ
Трахеостомия - это операция формирования искусственного наружного свища трахеи (трахеостомы) после вскрытия ее просвета. Рассечение стенки трахеи называется трахеотомией, и она является этапом выполнения трахеостомии.
Трахеостомия подразделяется на верхнюю, среднюю и нижнюю. Ориентиром для подразделения является перешеек щитовидной железы. Он прилежит к трахее спереди на уровне от 1-го до 3-го или от 2-го до 4-го ее хрящей.
При верхней трахеостомии вскрытие просвета трахеи выполняют выше перешейка щитовидной железы рассечением 2-го и 3-го полуколец, при средней - на уровне перешейка после его пересечения и разве- дения культей в стороны, при нижней трахеостомии трахею вскрывают ниже перешейка, обычно пересекают 4-е и 5-е хрящевые полукольца.
Особой разновидностью трахеостомии является чрескожная пункционная микротрахеостомия (трахеоцентез). Микротрахеостомия (микро- + трахеостомия) - пункция трахеи через кожу, производимая толстой хирургической иглой по срединной линии шеи под щитовид- ным хрящом. Через прокол с помощью проводника в просвет трахеи вводят тонкую эластическую трубку для отсасывания содержимого из трахеи и бронхов, введения лекарственных средств или проведения высокочастотной инжекционной вентиляции легких.
Показания к трахеостомии: обструкция верхних дыхательных путей - для предотвращения механической асфиксии; нарушение проходимости нижних отделов дыхательного тракта вследствие попадания продуктов аспирации и секреции - для дренирования и санации дыхательных путей; нарушение спонтанного дыхания вследствие травмы грудной клетки, шейных сегментов спинного мозга, острой сосудистой патологии головного мозга и др. - для искусственной вентиляции легких; проведение интубационного наркоза при невозможности интубации через рот или нос.
В зависимости от сроков выполнения трахеостомию подразделяют на экстренную, срочную, плановую и профилактическую.
Экстренная трахеостомия выполняется в кратчайшие сроки с минимальной предоперационной подготовкой или без нее, в отдельных случаях без анестезии у постели больного, а в походных условиях подручными средствами.
Показаниями к экстренной трахеостомии являются: обтурационная асфиксия при закрытии просвета гортани инородным телом, тугая тампонада полости рта и глотки с целью остановки массивного кровотечения, аспирационная асфиксия при невозможности отсасывания аспирированных масс, стенотическая асфиксия из-за сдавления гортани и трахеи быстро нарастающей гематомой, ранения гортани. Экстренная трахеостомия выполняется при параличе и спазме голосовых складок, остром стенозе гортани III-IV степени. Острый стеноз вызывают наиболее часто воспалительные и токсикоаллергические поражения гортани, флегмоны дна полости рта, языка, окологлоточного пространства, шеи.
Срочная трахеостомия производится после кратковременного (в течение нескольких часов) консервативного лечения острой дыхательной недостаточности, если предпринимаемые меры не приводят к улучшению состояния больного, для интубации трахеи и дачи наркоза при срочных операциях по поводу заболеваний, сопровождающихся ограничением открывания рта, выраженным отеком тканей дна полости рта, глотки, гортани, препятствующим интубации. Она выполняется для проведения длительной искусственной вентиляции легких при нарушении спонтанного дыхания, вызываемого повреждениями грудной клетки, черепно-мозговой травмой, травмой позвоночника, расстройством мозгового кровообращения, отравлениями, полиомиелитом, столбняком.
Плановая трахеостомия производится для проведения интубационного наркоза через трахеостому при плановых операциях, если невозможна интубация через рот или нос или операция выполняется на гортани. Показания к плановой трахеостомии могут возникнуть при хронических прогрессирующих стенозах гортани, постепенном сдавлении ее опухолями шеи, при нарушениях проходимости нижних дыхательных путей продуктами воспаления и секреции для дренирования и санации трахеи и бронхов.
Профилактическая трахеостомия выполняется как этап расширенного хирургического вмешательства при опухолях дна полости рта, языка и нижних отделов лица, органов шеи, при операциях на легких, сердце, трахее, пищеводе. Необходимость трахеостомии возникает
в этих случаях из-за возможности развития выраженного отека в области гортаноглотки и гортани вследствие операционой травмы, для проведения искусственной вентиляции легких и выполнения эндотрахеальных или эндобронхиальных лечебных вмешательств в послеоперационном периоде.
Трахеостомия является операцией повышенного риска, так как она выполняется вблизи от магистральных сосудов и жизненно важных органов шеи.
Инструментарий. Для выполнения трахеостомии необходим набор общехирургических и специальных инструментов: скальпель - 1, крючки для расширения раны - 2, крючки острые однозубые - 2, зонд желобоватый - 1, зажимы кровоостанавливающие - 6, иглодержатель - 1, ножницы - 1, двухили трехлопастный расширитель Труссо - 1, трубки трахеотомические ? 1, 2, 3, 4, 5, 6, пинцеты хирургические и анатомические, хирургические иглы (рис. 13.1). Кроме этого набора необходимы раствор анестетика для инфильтрационной анестезии, шовные нити, 1% раствор дикаина, полотенце, марлевые шарики и салфетки.
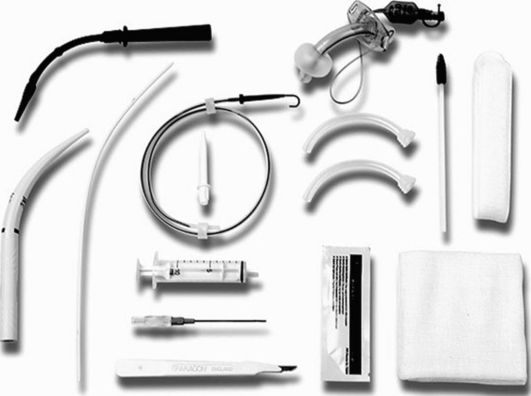
Рис.13.1. Набор для чрескожной дилатационной трахеостомии
Положение больного: на спине, под плечи на уровне лопаток подкладывается валик высотой 10-15 см, голова запрокинута (рис. 13.2).
Техника верхней трахеостомии. Хирург располагается справа от больного, ассистент - с другой стороны, операционная медсестра находится справа от помощника за столиком для хирургического инструментария. После обработки операционного поля на коже обозначают среднюю линию шеи, от нижнего края щитовидного хряща до вырезки грудины, обычно раствором бриллиантового зеленого. Эта линия служит ориентиром направления разреза.
Кожный разрез для доступа к трахее может быть вертикальным и поперечным. Поперечный разрез используют некоторые хирурги, производя его на 1-2 см ниже дуги перстневидного хряща. Они считают, что поперечная рана на шее меньше зияет, быстрее заживает, а рубец после заживления менее заметен. В клинической практике чаще применяют вертикальный кожный разрез.
Опознавательными пунктами при выполнении трахеостомии являются угол щитовидного и дуга перстневидного хрящей. Хирург поме- щает I и III пальцы левой руки на боковые поверхности щитовидного хряща, а II палец ставит в промежуток между щитовидным и перстневидным хрящами. Этим достигается надежная фиксация гортани,
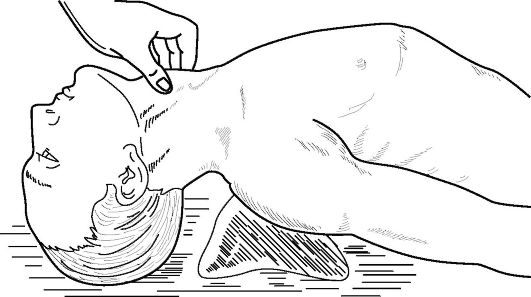
Рис.13.2. Положение больного при трахеостомии и расположение пальцев хирурга для фиксации гортани (из: Преображенский Б.С. и др., 1968)
а вместе с ней трахеи и удержание их в срединной плоскости. По намеченной заранее средней линии проводят разрез кожи; его начинают под выступом щитовидного хряща и продолжают вниз на 6-7 см у взрослых и 3-4 см у детей. Рассекают кожу с подкожной клетчаткой, поверхност- ную фасцию шеи. Кровотечение из кожных сосудов останавливают путем пережатия кровоостанавливающими зажимами и их перевязки или электрокоагуляцией. Помощник растягивает края раны тупыми крючками.
Отыскивают
белую линию шеи. Она образуется второй и третьей фасциями шеи, которые
на уровне перешейка щитовидной железы по срединной линии сливают между
собой, образуя апоневроз. Ширина белой линии 2-3 мм, книзу она не
достигает вырезки грудины примерно на
Далее обнажают перешеек щитовидной железы, верхний край которого лежит на уровне 1-го, реже - 2-го или 3-го хрящевых полуколец
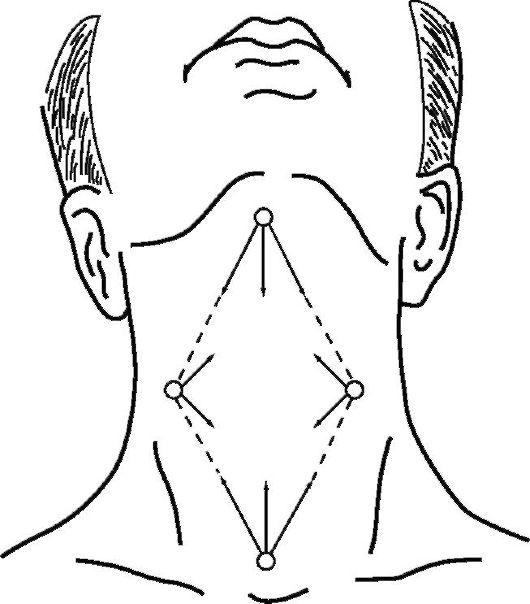
Рис. 13.3. Схема расположения точек вкола и направлений введения раствора анестетика при инфильтрационной анестезии при трахеотомии; стрелками показано направление продвижения иглы и введения анестезирующего раствора (из: Бабияк В.И., Накатис Я.А., 2005).
трахеи. Для этого правую и левую грудиноподъязычные мышцы разъединяют по средней линии зажимом, затем раздвигают в стороны тупыми крючками вместе с передними яремными венами. Визуально и путем пальпации определяют перстневидный хрящ и расположенный под ним перешеек железы. Следует помнить, что выше перстневидного хряща располагается перстнещитовидная мышца, которую можно принять за перешеек. По бокам трахеи находится щитовидная железа, которая отличается от окружающих тканей более мягкой консистенцией и своеобразным коричнево-красным цветом.
Дальнейшей задачей хирурга является смещение перешейка книзу, чтобы обнажить верхние кольца трахеи. Рассекают вдоль нижнего края перстневидного хряща листок четвертой фасции шеи, соединяющий перешеек и хрящ (связка Бозе) (рис. 13.4 и 13.5).
Тупым инструментом (лопатка Буяльского, сомкнутые куперовские ножницы) перешеек отделяют вместе с фасцией, покрывающей его сзади, от перстневидного хряща и трахеи, тупым крючком смещают книзу и обнажают три верхних полукольца трахеи. Определенные трудности при выполнении верхней трахеостомии может создавать пирамидальная долька щитовидной железы, которая
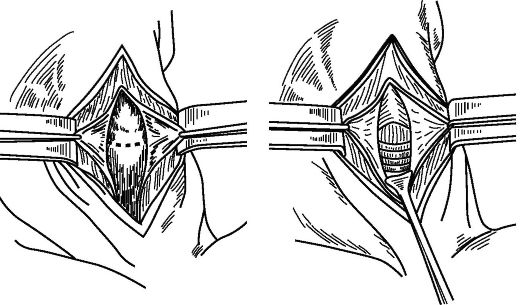
Рис. 13.4. Линия рассечения четвер- Рис. 13.5. Оттягивание перешейка
той фасции шеи вдоль нижнего края щитовидной железы книзу тупым
перстневидного хряща (из: Ермола- крючком и обнажение верхних колец
ев В.Г., Преображенский Б.С., 1954) трахеи
встречается у 1/3 людей. Чтобы произвести верхнюю трахеостомию, дольку следует рассечь между двумя кровоостанавливающими зажимами, культи прошить и перевязать кетгутом.
Далее предстоит вскрыть просвет трахеи. Предварительно необходимо остановить даже небольшое кровотечение. Кровоточащие сосуды, если позволяет состояние больного, лучше перевязать до вскрытия трахеи, в противном случае их следует оставить под зажимами; рану высушивают марлевыми тампонами. Несоблюдение этого правила ведет к попаданию крови в трахею, что вызывает кашель, повышение внутригрудного и артериального давления, усиление кровотечения, а в послеоперационном периоде возможно возникновение пневмонии.
Для облегчения вскрытия трахеи по средней линии необходима ее фиксация. С этой целью острым однозубым крючком прокалывают дугу перстневидного хряща или связки последнего - перстнетрахеальную, перстнещитовидную либо захватывают 1-е кольцо трахеи. Ассистент подтягивает гортань и трахею крючком кверху и фиксирует их в срединном положении, перешеек отводят книзу тупым крючком.
Перед вскрытием
трахеи целесообразно ввести в ее просвет шприцем через промежуток между
хрящами 0,25-0,5 мл 1-2% раствора дикаина для подавления кашлевого
рефлекса. На лезвие скальпеля наматывают вату, которая отграничивает
свободный острый конец длиной
Переднюю стенку трахеи рассекают вертикальным, горизонтальным, лоскутным разрезами или в ней иссекают участок диаметром 10-12 мм для формирования постоянной трахеостомы.
Вертикальным
разрезом пересекают 2-е и 3-е кольца трахеи (рис. 13.6). При этом
остроконечный скальпель толчком погружают в ее просвет на глубину не
более
Признаками вскрытия просвета трахеи являются кратковременная задержка дыхания, характерный свистящий звук, обусловленный прохождением воздуха через узкую щель, появление кашля, сопровождающегося выбросом слизи и крови. Вскрытие просвета трахеи является ответственным этапом операции. Слизистая оболочка трахеи при ее воспалительных и инфекционных заболеваниях легко отслаивается от надхрящницы, что может создать ложное
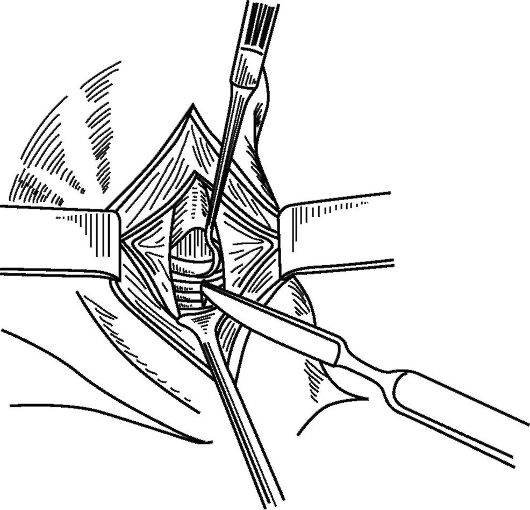
Рис. 13.6. Рассечение хрящей гортани вертикальным разрезом при верхней трахеостомии. Трахея фиксирована острым крючком, перешеек щитовидной железы отодвинут крючком книзу
впечатление о проникновении в просвет трахеи, влекущее за собой грубейшую ошибку - встав ление трахеотомической трубки не в просвет трахеи, а между ее стенкой и отслоившейся слизистой оболочкой (рис. 13.7). Это приводит к стремительному нарастанию явлений асфиксии у больного. В таких случаях следует вколоть острый крючок в слизистую оболочку, подтя- нуть ее кверху, рассечь скальпелем в вертикальном направлении.
При продольном разрезе мягких тканей над трахеей возможно
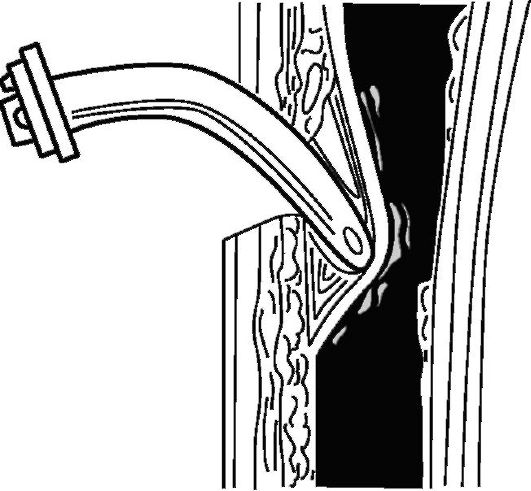
Рис. 13.7. Ошибка при вскрытии просвета трахеи - слизистая оболочка не рассечена, трахеотомическая трубка введена между ней и стенкой трахеи
вскрытие ее просвета поперечным разрезом передней стенки (продольно-поперечная трахеостомия по В.И. Воячеку). Рассечение производят между 2-м и 3-м кольцами, при этом скальпель вкалывают в промежуток между ними, состоящий из плотной волокнистой ткани, сбоку, лезвием кверху на глубину, позволяющую сразу же проникнуть в полость трахеи.
Методика лоскутного вскрытия просвета трахеи по Бьерку заключается в выкраивании на ее передней стенке прямоугольного лоскута на нижней питающей ножке, при этом трахею с двух сторон удерживают острыми крючками. Этот лоскут поворачивают вперед и книзу и сшивают с кожей в нижнем отделе раны.
Трахеостому для длительного или постоянного использования формируют путем выкраивания в стенке трахеи на уровне 2-4-го хрящей отверстия диаметром 10-12 мм (рис. 13.8). Края отверстия сшивают с кожей 4-6 капроновыми швами. Края кожи при затягивании швов двумя хирургическими пинцетами вворачивают в просвет трахеи.
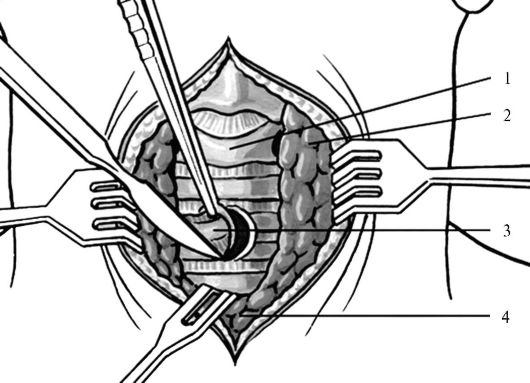
Рис. 13.8. Схема выкраивания отверстия на передней стенке трахеи для формирования постоянной трахеостомы:
1 - перстневидный хрящ; 2 - щитовидная железа; 3 - иссекаемый участок стенки трахеи; 4 - перешеек щитовидной железы
Предложено много способов формирования постоянной трахеостомы, функционирующей без трахеостомической трубки при полном удалении гортани. Общепринятой является методика А.И. Коломийченко, по которой срединный разрез на шее завершают иссечением кожи в виде ракетки над яремной вырезкой грудины. На заключительном этапе операции ларингэктомии культю трахеи вшивают в овальный дефект кожи и формируют трахеостому.
Важной деталью при выполнении трахеостомии является величина разреза стенки трахеи. Она должна соответствовать величи- не диаметра трахеостомической трубки. При разрезе, значительно большем, чем диаметр трубки, воздух проникает из трахеи в тканевые щели под швами на ране и возникает подкожная эмфизема. Введение трубки в узкий разрез приводит к некрозу слизистой оболочки и участков хрящей трахеи с последующим развитием грануляций и ее стеноза.
После вскрытии трахея в ее просвет вставляют расширитель Труссо, разводят края раны и под его защитой вводят трахеостоми- ческую канюлю (рис. 13.9).
Трахеостомическую канюлю вводят в три этапа. На первом этапе конец канюли вводят сбоку, щиток находится в вер- тикальном положении; на втором этапе канюлю с введенным в трахею концом разворачивают на 90? по часовой стрелке вниз и вращательным движением в
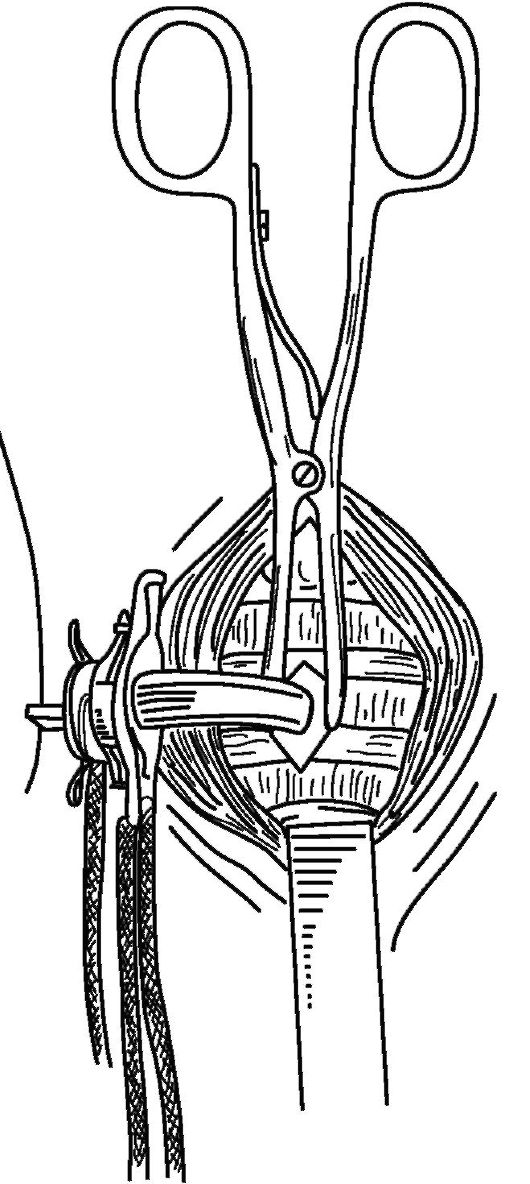
Рис. 13.9. Схема вставления расширителя Труссо и начального этапа введения трахеостомической трубки в просвет трахеи (из: Григорьев Г.М. и др.,1998)
сагиттальной плоскости перемещают в просвет трахеи; на третьем - трахеостомическую канюлю полностью вводят в полость трахеи до соприкосновения щитка с кожей.
После введения трахеостомической трубки накладывают направляющие швы на верхний и нижний углы раны.
Операцию завершают фиксацией трахеостомической трубки. Для этого в ушки щитка трахеостомической канюли продевают две длинных марлевых завязки, которые образуют 4 конца. Их завязывают вокруг шеи узлом с бантиком сбоку так, чтобы между завязками и шеей мог поместиться указательный палец. Под щиток снизу подкладывают несколько сложенных вместе марлевых салфеток с надрезом посередине до половины, в который ложится трубка. Под верхние концы этой салфетки подкладывают сложенную в несколько слоев вторую салфетку. Затем накладывают выше отверстия трахеостоми- ческой трубки повязку из марлевого бинта. После этого непосредственно под щиток подводят фартучек из медицинской клеенки с вырезом для трубки, чтобы выделения из нее не пропитывали повязку. Фартучек при помощи прикрепленных к его верхним концам завязок привязывают к шее так же, как и трахеостомическую канюлю.
Техника выполнения средней трахеостомии. Техника выполнения этой операции в основном аналогична технике верхней трахеостомии, она включает лишь один дополнительный этап - пересечение перешейка щитовидной железы. После обнажения перешейка и рассечения связки между ним и перстневидным хрящом, его тупым путем отсепаровывают от трахеи. Затем на перешеек накладывают два кровоостанавливающих зажима и пересекают между ними. Культи перешейка прошивают, перевязывают кетгутом и разводят в стороны крючками. Остальные этапы операции выполняют как при верхней трахеостомии.
Техника нижней трахеостомии. Нижние полукольца шейного отдела трахеи отделены от кожи передней поверхности шеи подкожной клетчаткой, поверхностной и собственной фасциями шеи, надгрудинным клетчаточным пространством, листком третьей фасции, предтрахеальным клетчаточным пространством, сама трахея покрыта висцеральным листком четвертой фасции.
Положение больного на спине с подложенным под плечи валиком и запрокинутой головой. Хирург пальцами левой руки фиксирует гортань. Разрез проводят строго по средней линии шеи от бугорка перстневидного хряща до яремной вырезки грудины. Рассекают кожу, подкожную клетчатку, поверхностную фасцию шеи, под которой
может располагаться срединная вена шеи. Ее выделяют из клетчатки с помощью зажима, отводят кнаружи или пересекают между двумя лигатурами.
Далее рассекают вторую фасцию шеи по желобоватому зонду, что обеспечивает доступ в надгрудинное межапоневротическое пространство.
Клетчатку этого пространства по средней линии тупо разъединяют зажимом, при этом в нижнем отделе раны обнаруживается яремная венозная дуга. Тупыми крючками клетчатку разводят в стороны, венозную дугу отодвигают книзу, после чего обнажается третья фасция шеи.
Ее рассекают посередине в продольном направлении и несколько отсепаровывают по сторонам от разреза, что позволяет обнаружить грудиноподъязычные и грудинощитовидные мышцы. Тупыми крючками мышцы разводят в стороны, под ними располагается париетальный листок четвертой фасции шеи.
Этот листок осторожно надсекают или тупо разъединяют на небольшом участке, через разрез отслаивают изогнутым зажимом и рассекают по желобоватому зонду, края раны разводят крючками, после чего открывается претрахеальное клетчаточное пространство.
Пространство целесообразно обследовать пальцем, что поможет хирургу ориентироваться в положении трахеи и своевременно обнаружить аномально расположенные впереди нее крупные артерии, ощутив их пульсацию (рис. 13.10).
Клетчатку претрахеального пространства тупо разъединяют по средней линии до передней стенки трахеи и разводят в стороны, встречающиеся сосуды отодвигают, защищают тупыми крючками или пересекают между лигатурами. Особенно осторожно необходимо манипулировать вблизи грудины из-за опасности ранения крупных венозных и артериальных сосудов.
Трахею тупым путем освобождают от окутывающего ее висцерального листка четвертой фасции шеи. В верхнем углу раны обнаруживается перешеек щитовидной железы, его отсепаровывают от трахеи и подтягивают кверху тупым крючком для обнажения 4-5-го хрящевых полуколец. Производят тщательную остановку кровотечения, рану высушивают марлевыми салфетками.
Острый однозубый крючок вкалывают в переднюю стенку трахеи, ее подтягивают вверх и в сторону операционной раны и фиксируют в таком положении. В просвет трахеи через прокол стенки иглой вводят 0,25-0,5 мл 1% раствора дикаина.
Перешеек щитовидной железы защищают тупым крючком. Движением скальпеля снизу вверх рассекают два кольца трахеи, обычно 4-е и 5-е или 5-е и 6-е. Величина разреза должна соответствовать диаметру трахеостомической трубки. Кроме вертикального также проводят горизонтальный (поперечный) разрез, лоскутный разрез по Бьерку, иссечение тканей передней стенки трахеи для создания в ней отверстия.
Края раны трахеи разводят введенным в нее расширителем Труссо или изогнутым зажимом, в отверстие вводят трахеостомическую канюлю.
Завершающий этап операции такой же, как при верхней трахеостомии.
Осложнения трахеостомии и их профилактика. Осложнения во время трахеостомии чаще возникают при беспокойном поведении больного и выполнении экстренной операции во время наступающей или наступившей клинической смерти.
Если разрез проведен не строго по средней линии, то ассистент может захватить крючком вместе с мягкими тканями трахею, сместить в сторону, что препятствует ее обнаружению. Положение в этом случае может стать угрожающим, особенно при экстренной трахеостомии. Если трахею не удается отыскать в течение 1 мин, а больной находится в состоянии полной или почти полной обструкции дыхательных путей, то немедленно производят рассечение перстнещитовидной связки вместе с дужкой перстневидного хряща, в некоторых случаях рассекают щитовидный хрящ.
После восстановления дыхания и проведения необходимых реанимационных мероприятий производят типичную трахеостомию, а рассеченные части гортани сшивают.
Возникновению осложнений во время трахеостомии способствуют нарушения топографических взаимоотношений анатомических структур шеи вследствие различных патологических процессов. Нарушения вызывают выраженный отек и инфильтрация тканей при гнойно-воспалительных заболеваниях и ранениях шеи, дна полости рта, языка, метастазы рака в паратрахеальные лимфатические узлы, перенесенные ранее операции на шее. При асфиксии многочисленные вены щитовидной железы переполняются кровью, что значительно увеличивает ее объем и усугубляет затруднения при трахеостомии. Как уже указывалось, аномальное расположение крупных артериальных стволов впереди нижнего отдела шейной
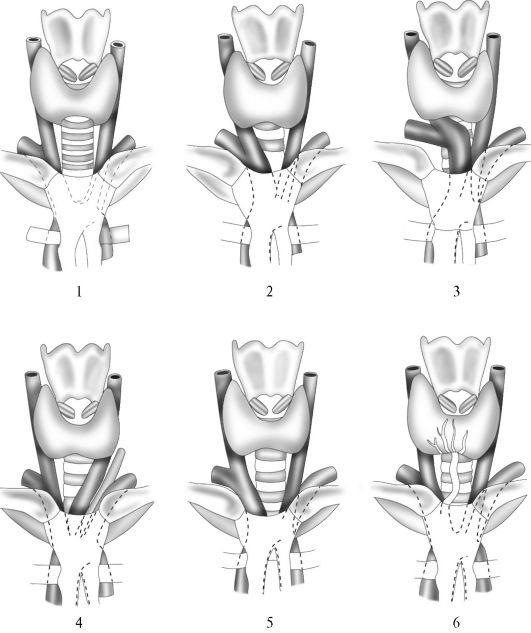
Рис. 13.10. Варианты взаимоотношений между шейной частью трахеи и крупными артериями (из: Золотко Ю.Л., 1964): 1 - общие сонные артерии располагаются по бокам трахеи; 2 - плечеголовной ствол частично закрывает шейную часть трахеи; 3 - плечеголовной ствол расположен спереди трахеи; 4 - левая общая сонная артерия частично закрывает трахею; 5 - над яремной вырезкой рукоятки грудины выступает дуга аорты; 6 - спереди трахеи располагается самая нижняя щитовидная артерия
части трахеи создает возможность их ранения и возникновения опасного кровотечения.
К наиболее частым осложнениям при трахеостомии относятся остановка дыхания после вскрытия просвета трахеи, кровотечение из нижних щитовидных вен, перешейка и самой щитовидной железы при их случайных ранениях. При кровотечении вены перевязывают, кровоточащие участки железы и перешейка обшивают кетгутовыми швами. Возможны ранения_задней стенки трахеи и пищевода и, как уже указывалось, отслойка слизистой оболочки и введение трубки между ней и кольцами трахеи (рис. 13.11 и 13.12).
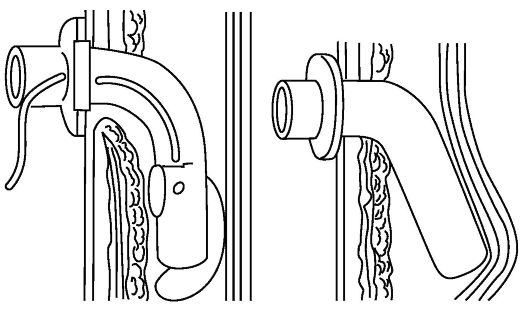
Рис. 13. 11. Схема образования клапанного механизма в трахеостомической трубке. Разорванная и спавшаяся обтурационная манжета препятствует выдоху
Рис. 13.12. Схема механизма давления трахеостомической трубки на стенку трахеи
Описаны случаи повреждения купола плевры с возникновением пневмоторакса, ошибочного вскрытия пищевода вместо просвета трахеи, полного разрыва трахеи при грубом введении трахеостомической трубки в отверстие недостаточного диаметра. Избежать этих осложнений можно, тщательно выполняя технику оперативного вмешательства.
13.2. КОНИКОТОМИЯ
Коникотомия - рассечение срединной перстнещитовидной (конической) связки (lig. cricothyroideum medianum), расположенной между нижним краем щитовидного и верхним краем перстневидного хрящей гортани.
Между конической связкой и кожей по средней линии шеи располагается тонкий слой подкожной клетчатки и имеется незначи- тельная прослойка мышечных волокон, отсутствуют крупные сосуды и нервы. По нижнему краю щитовидного хряща проходит средняя гортанная артерия. Чтобы не повредить эту артерию при операции коникотомии, следует проводить поперечный разрез срединной перстнещитовидной (конической) связки ближе к перстневидному, а не к щитовидному хрящу. Иногда среднюю часть связки прободают сравнительно тонкие перстнещитовидные артерии.
Для обнаружения срединной щитоподъязычной связки у мужчин нащупывают выступ щитовидного хряща, палец по средней линии перемещают вниз и определяют бугорок перстневидного хряща,
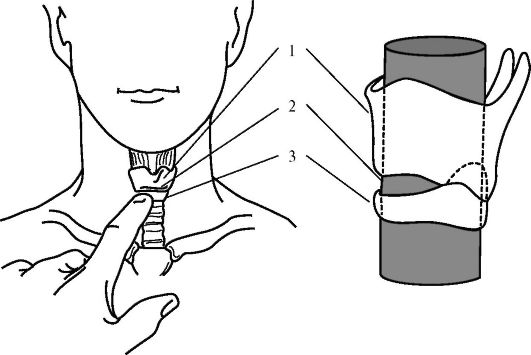
Рис. 13.13. Схема обнаружения пальцем перстневидного хряща и перстнещитовидной связки:
1 - щитовидный хрящ; 2 - перстнещитовидная связка; 3 - перстневидный хрящ
выше которого и располагается связка (рис 13.13). У женщин и детей щитовидный хрящ может контурироваться хуже, чем перстневидный. У них целесообразно, перемещая палец вверх по средней линии от яремной вырезки грудины, первоначально обнаружить перстневидный хрящ, а над ним - срединную перстнещитовидную связку.
Показания. Коникотомия производится при внезапной асфиксии, когда нет времени для выполнения типичной трахеостомии или интубации.
Преимущество коникотомии перед трахеостомией заключается в быстроте (в течение нескольких десятков секунд) выполнения, технической простоте и безопасности. При коникотомии исключается возможность повреждения магистральных сосудов, глотки, пищевода, так как заднюю стенку гортани на уровне разреза образует плотная пластинка перстневидного хряща. Голосовые складки расположены выше перстнещитовидной мембраны, поэтому при ее рассечении они не повреждаются.
Недостатки коникотомии. Нахождение в просвете гортани канюли может приводить к быстрому развитию хондроперихондрита ее хрящей с последующим возникновением стойкого стеноза. Поэтому после восстановления дыхания производят типичную трахеостомию и канюлю перемещают в трахеостому.
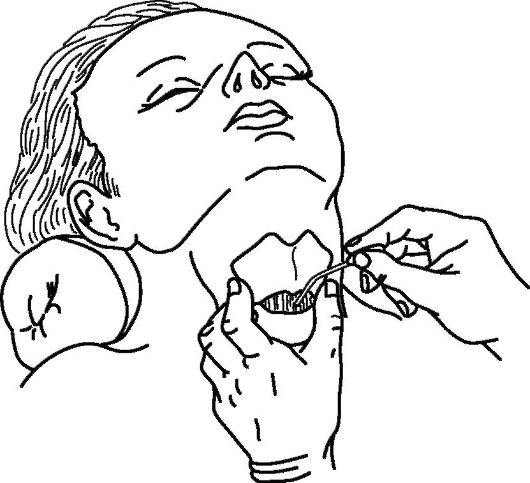
Рис. 13.14. Схема выполнения пункционной коникотомии (из: Попова Т.Г., Гребенников В.А., 2001)
Положение больного: на спине под лопатки подкладывается валик высотой 10-15 см, голова запрокинута. По возможности производят обработку операционного поля и проводят инфильтрационную анестезию.
Техника операции. Врач,
встав справа от больного, указательным пальцем левой руки нащупывает
бугорок перстневидного хряща и углубление между ним и нижним краем
щитовидного хряща, соответствующее расположению конической связки.
Большим и средним пальцами левой руки фиксируют щитовидный хрящ,
натягивая кожу над хрящами гортани и смещая кзади
грудиноключично-сосцевидные мышцы с расположенными под ними шейными
сосудистыми пучками, второй палец находится между дугой перстневидного и
нижним краем щитовидного хряща. Скальпелем проводят горизонтальный
поперечный разрез кожи и подкожной клетчатки шеи длиной около
Остановки кровотечения, как правило, не требуется, а манипуляция занимает обычно 15-30 с. Трубку, введенную в просвет трахеи, фиксируют к шее.
В примитивных условиях при неотложной ситуации для рассечения тканей можно использовать перочинный нож. Для расширения раны после рассечения конической связки в нее вводят плоский пред- мет подходящего размера и разворачиваются поперек раны, увеличивая отверстие для прохождения воздуха. В качестве канюли можно использовать цилиндр от авторучки, кусок резиновой трубки и т.п.
Пункционная коникотомия (рис 13.14). Типичная коникотомия у детей опасна из-за высокой вероятности повреждения хрящей гортани. Поврежденные хрящи отстают в развитии, что приводит к сужению дыхательных путей. Поэтому у больных в возрасте до 8 лет выполняют пункционную (с помощью иглы) коникотомию. При использовании иглы нарушается целостность только конической связки.
Положение больного: на спине с подложенным под плечи валиком и запрокинутой головой.
Техника операции. Большим и средним пальцем фиксируют гортань за боковые поверхности щитовидного хряща, указательным пальцем
определяют щитоподъязычную связку. Иглу с широким просветом вводят в мембрану строго по срединной линии до ощущения «про- вала». Это указывает на то, что конец иглы находится в полости гортани. Иглу фиксируют полоской липкого пластыря. Для увеличения дыхательного потока можно последовательно вставить несколько игл. Микроконикоостомию выполняют за несколько секунд.
В настоящее время выпускаются специальные коникотомические наборы, которые состоят из бритвы-жала для рассечения кожи, троакара для проведения в гортань специальной канюли и самой канюли, надетой на троакар.
13.3. ОПЕРАЦИИ ПРИ ГНОЙНЫХ ПРОЦЕССАХ
НА ШЕЕ
13.3.1. Характеристика флегмон шеи и пути распространения гнойных затеков
Абсцессы и флегмоны шеи подразделяются на поверхностные и глубокие. Поверхностные флегмоны возникают, как правило, вследствие проникновения в подкожный жировой слой шеи инфекции через кожу при ее повреждениях, фурункулах, карбункулах.
Глубокие флегмоны переднего отдела шеи чаще всего развиваются в клетчаточном пространстве сосудисто-нервного пучка, клетчаточных пространствах вокруг трахеи и пищевода, предпозвоночном клет- чаточном пространстве. Чаще всего они возникают как осложнение флегмон дна полости рта и окологлоточного пространства, а также заглоточного абсцесса, нагноения кист шеи, ранения шейных отделов пищевода и трахеи, гнойного воспаления лимфатических узлов шеи.
Хирургическое лечение глубоких флегмон шеи должно включать вскрытие первичного гнойника и гнойных затеков, распространяю- щихся по шейным клетчаточно-фасциальным пространствам. Гной от дна полости рта проникает в сосудисто-нервный пучок шеи по клетчатке, окружающей язычные вену и артерию, из поднижнечелюстной области по лицевым вене и артерии. Это распространение возможно и по лимфатическим сосудам, связывающим поднижнечелюстные лимфатические узлы с верхней группой глубоких шейных узлов. По клетчаточному пространству сосудисто-нервного пучка шеи инфекция проникает в переднее средостение; если при этом разрушается
сосудистое влагалище, то воспалительный процесс распространяется и в клетчатку надключичной ямки.
Второй путь распространения гноя на шею при разлитой флегмоне дна полости рта и корня языка возникает при расплавлении глубокого листка собственной фасции шеи, в этом случае гнойный экссудат преодолевает барьер в области подъязычной кости и попадает в претрахеальную клетчатку шеи между париетальным и висцеральным листками четвертой фасции. По щели между трахеей и фасциальным футляром сосудисто-нервного пучка шеи, превисцеральному клетчаточному пространству гной спускается вниз в переднее средостение.
Из окологлоточного пространства (заднего отдела) воспалительный процесс распространяется на шею и в переднее средостение также по ходу сосудисто-нервного пучка. Прорыв гноя из заглоточ- ного абсцесса приводит к развитию флегмоны ретровисцерального клетчаточного пространства, из которого воспалительный процесс вдоль пищевода быстро распространяется в заднее средостение.
13.3.2. Техника операций при абсцессах и флегмонах шеи
Хирургическое лечение поверхностных абсцессов и флегмон проводят обычно под местной анестезией. Кожные разрезы для вскры- тия флегмон подкожных клетчаточных пространств шеи проводят над гнойником по ходу шейных складок и крупных сосудов и продолжают до его нижней границы. После рассечения кожи ткани тупо разъединяют зажимом, вскрывают гнойник. Его полость обследуют пальцем для разделения фасциальных перегородок и обнаружения возможных затеков гноя в соседние области, в последнем случае проводят дополнительные разрезы. Рану промывают антисептическими растворами, дренируют резиновыми трубками или резиновомарлевыми тампонами.
Операцию вскрытия глубокой флегмоны шеи производят под общим обезболиванием. При нарушении дыхания накладывают тра- хеостому для осуществления наркоза и предупреждения асфиксии в послеоперационном периоде.
Положение больного: на спине, под плечи подкладывается валик, голова запрокинута и повернута в сторону, противоположную стороне операции.
Техника операции (рис 13.15). При выполнении операции необходимо послойно разделять ткани, широко разводить края раны крючками и обеспечивать тщательный гемостаз. Это имеет значение для
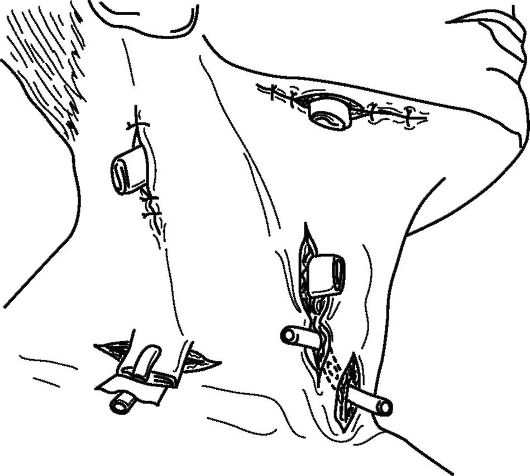
Рис. 13.15. Разрезы для вскрытия и дренирования поверхностных гнойников шеи (из: Островерхов Г.Е., 1964)
предупреждения случайного повреждения крупных сосудов и нервов, детального осмотра клетчаточных пространств с целью выявления дополнительных затеков гноя.
Хирургическое вмешательство при гнойно-воспалительных процессах одонтогенной природы начинается вскрытием флегмоны дна полости рта, окологлоточного пространства через разрезы в подниж- нечелюстных треугольниках, подподбородочной области или через воротникообразный разрез.
Затем кожный разрез проводят вдоль внутреннего края грудиноключично-сосцевидной мышцы, начиная выше угла нижней челюсти и продолжая до яремной вырезки грудины. Длина разреза может быть меньшей, если гнойник не распространяется в нижний отдел шеи.
Рассекают кожу, подкожную клетчатку, поверхностную фасцию и поверхностную мышцу. В верхнем углу раны обнаруживают наружную яремную вену, ее нужно сместить латерально или пересечь между двумя лигатурами. Рассекают наружный листок фасциального влагалища грудиноключично-сосцевидной мышцы, отсепаровывают ее внутренний край, оттягивают ее тупым крючком кнаружи (рис 13.16).
Осторожно надсекают глубокий листок грудиноключично-сосцевидной мышцы, отслаивают от подлежащих тканей желобоватым зондом и по нему рассекают. Для ориентировки в топографических взаимоотношениях в ране целесообразно на ее дне пальцем нащупать пульсацию общей сонной артерии и определить положение сосудистого пучка шеи. Фасцию и клетчатку над ним расслаивают кровоостанавливающим зажимом, пучок обнажают.
При распространении затека по ходу пучка в этот момент выделяется гной. Далее клетчатку с гнойно-некротическими изменениями тупым путем широко расслаивают до здоровых тканей, пальцем обследуют гнойную полость для обнаружения возможных затеков, которые широко раскрывают. Визуально и путем пальпации обследуют внутреннюю яремную и лицевую вены. Если в них обнаруживают тромбы, то сосуды перевязывают выше и ниже границ участков тромбирования и иссекают.
При необходимости вскрытия гнойников в пре- и позадивисцеральных пространствах в нижней половине раны обнаруживают и пересекают лопаточно-подъязычную мышцу, которая проходит в направлении сзади кпереди и снизу вверх. Пересечение мышцы облегчает доступ к трахее и пищеводу. Предварительно нащупывают общую сонную артерию и трахею, затем расслаивают клетчатку между ними, сосудисто-нервный пучок отводят тупым крючком кнаружи.
Впереди трахеи ниже щитовидной железы с помощью зажима или пальцем вскрывают гнойник в претрахеальном клетчаточном пространстве. Продолжая оттягивать сосудистый пучок кнаружи, ассистент смещает трахею тупым крючком в медиальном направлении. Между пучком и пищеводом расслаивают ткани в направлении
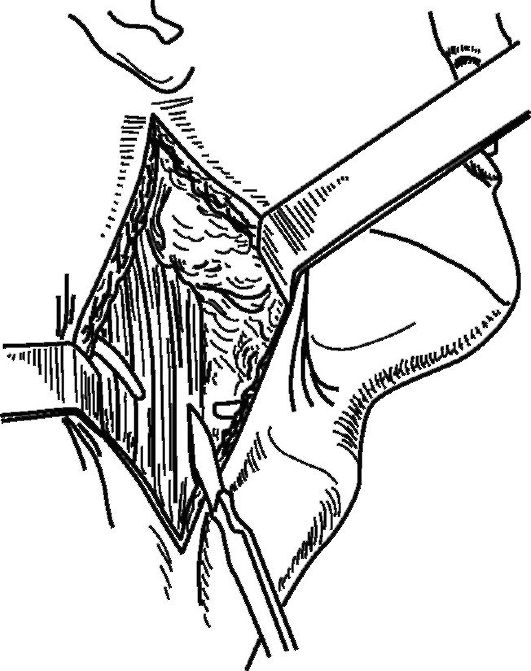
Рис. 13.16. Схема разреза для вскрытия глубокой флегмоны шеи, рассечения наружного листка фасциального влагалищагрудиноключично-сосце- видной мышцы
к
шейным позвонкам до предпозвоночной фасции и вскрывают гнойник в
боковом отделе околопищеводного клетчаточного пространс- тва. Вблизи
пищевода располагается общая сонная артерия: справа на 1-1,5 см, слева
на
При гнойном затеке в надключичной области и надгрудинном межапоневротическом пространстве наряду с вертикальным делают второй широкий горизонтальный разрез тканей выше ключицы. Горизонтальные разрезы в поднижнечелюстном треугольнике и над ключицей в сочетании с вертикальным образуют рану Z-образной формы. При гнилостно-некротической флегмоне кожно-жировые лоскуты по углам раны отсепаровывают, отворачивают и фиксируют швом к коже шеи. Широкое обнажение воспаленных тканей создает условия для их аэрации, ультрафиолетового облучения, промывания антисептическими растворами. Операция заканчивается промыванием гнойных полостей и их дренированием. Трубчатые дренажи подводить к сосудистому пучку опасно из-за возможности возникновения пролежня стенки сосуда и аррозивного кровотечения.
При распространенных флегмонах оперативные вмешательства выполняют на обеих сторонах шеи.
13.3.3. Шейная медиастинотомия
Методика вскрытия средостения в ее верхнем отделе через шейный доступ предложена в
Показания. Наличие клинических и рентгенологических признаков медиастинита при одонтогенных воспалительных процессах, обнаружение гнойного затека в средостение при вскрытии глубокой флегмоны шеи являются показаниями для медиастинотомии.
Обезболивание: интубационный наркоз, при невозможности интубации через рот ее выполняют через трахеостому.
Положение больного: на спине, под плечи подложен валик, голова запрокинута и повернута в сторону, противоположную стороне операции.
Техника операции. Разрез кожи проводят в проекции переднего края грудиноключично-сосцевидной мышцы от уровня верхнего края щитовидного хряща и на 2-3 см ниже грудиноключичного сочленения. После рассечения кожи, подкожной клетчатки и подкожной мышцы рассекают наружный листок фасциального влагалища грудиноключично-сосцевидной мышцы, которую мобилизуют и отводят латерально. Далее рассекают внутренний листок фасциального влагалища грудиноключично-сосцевидной мышцы и перерезают верхнее брюшко лопаточно-подъязычной мышцы. Фасцию и клетчатку сосудисто-нервного пучка шеи расслаивают, обнажают пучок, при наличии глубокой флегмоны шеи вскрывают гнойный очаг.
Сосудисто-нервный пучок шеи оттягивают кнаружи, палец перемещают по боковой и передней поверхностям трахеи вниз в грудную полость и вскрывают гнойник в клетчатке переднего средостения. Перемещением пальца вдоль стенок пищевода вскрывают клетчатку заднего средостения.
Шейную медиастинотомию можно выполнить через поперечный разрез тканей непосредственно над рукояткой грудины. Палец вводят через рану в передний отдел средостения между грудиной и передней поверхностью трахеи, вскрывают гнойник, в него вводят трубчатые дренажи.
13.4. ОБНАЖЕНИЕ И ПЕРЕВЯЗКА КРОВЕНОСНЫХ СОСУДОВ ШЕИ
13.4.1. Показания к перевязке сосудов шеи
Показанием для перевязки кровеносных сосудов шеи является необходимость остановки кровотечения из ран челюстно-лицевой области и шеи при механических повреждениях как самих артерий и вен, так и их крупных ветвей или возникший вследствие аррозии стенки сосуда опухолью гнойный воспалительный процесс.
Внутреннюю и общую сонные артерии перевязывают при их ранении вблизи бифуркации при невозможности наложения сосудистого шва, хирургическом лечении их аневризм, удалении хемодектомы, если ее не удается отделить от артериальной стенки.
Перевязка внутренней яремной вены показана при образовании в ней септического тромба для предупреждения его распространения в
полость черепа, метастазирования в легкие и другие внутренние органы. Ее перевязывают и иссекают в процессе выполнения операции Крайла.
13.4.2. Перевязка лицевой артерии
Наиболее короткое расстояние между кожей и лицевой артерией определяется на участке ее прохождения около нижнего края и наружной поверхности тела нижней челюсти, которые артерия пересекает снаружи в направлении снизу вверх у переднего края жевательной мышцы. В этой анатомической зоне пальцем прижимают и перевязывают лицевую артерию. Лицевую артерию сопровождает лицевая вена, располагаясь кзади от нее.
Техника операции. Разрез кожи длиной
13.4.3. Перевязка язычной артерии
Язычную артерию перевязывают в треугольнике Пирогова. Он представляет собой небольшой участок области поднижнечелюстного треугольника, ограниченный сверху подъязычным нервом и расположенной параллельно ему язычной веной, снизу - промежуточным сухожилием двубрюшной мышцы, спереди - свободным задним краем челюстно-подъязычной мышцы. Дно треугольника образует подъязычно-язычная мышца, кнутри от которой и располагается язычная артерия.
Положение больного: на спине, под плечи подложен валик, голова запрокинута и максимально отклонена в противоположную сторону. В таком положении лучше всего выявляется треугольник Пирогова.
Техника операции. Под инфильтрационной анестезией разрез длиной
разреза на
13.4.4. Обнажение сосудисто-нервного пучка шеи
Показания. Обнажение сосудисто-нервного пучка шеи является общим этапом операций перевязки общей, внутренней, наружной сонных артерий и внутренней яремной вены.
Техника операции. Разрез выполняют вдоль переднего края груди- ноключично-сосцевидной мышцы от уровня угла нижней челюсти до уровня нижнего края щитовидного хряща или до грудиноключичного сочленения. Послойно рассекают кожу, подкожную клетчатку, поверхностную фасцию, подкожную мышцу шеи. В верхнем углу раны наружную яремную вену оттягивают латерально или перевязывают и пересекают. По желобоватому зонду рассекают передний листок фас- циального влагалища грудиноключично-сосцевидной мышцы, которую с помощью тупого инструмента (зажима, сомкнутых куперовских ножниц) выделяют из ее влагалища и отодвигают тупым крючком кнаружи. В нижнем углу раны становится видимой лопаточно-подъязычная мышца, образующая угол с грудиноключично-сосцевидной мышцей. Биссектриса угла обычно соответствует ходу общей сонной артерии. Через внутренний листок фасциального влагалища груди- ноключично-соцевидной мышцы пальцем определяют ее пульсацию, кнаружи от артерии обычно просвечивается синеватая внутренняя
яремная вена. Вдоль раны по желобоватому зонду осторожно, чтобы не повредить вену, рассекают задний листок влагалища грудиноключично-сосцевидной мышцы, тупо расслаивают клетчатку и фасцию сосудисто-нервного пучка, ткани разводят крючками, после чего становятся видимыми образующие его сосуды и нервы.
13.4.5. Перевязка общей и внутренней сонных артерий
Техника операции. После обнажения сосудисто-нервного пучка шеи выделяют лицевую вену, которая по направлению сверху изнутри вниз и кнаружи пересекает начальные отделы наружной и внутренней сонных артерий, смещают ее кверху или перевязывают и пересекают. Расположенную на передней стенке общей сонной артерии нисходящая ветвь подъязычного нерва (верхний корешок шейной петли) отводят в медиальном направлении. Артерию отделяют тупым путем от внутренней яремной вены и блуждающего нерва, который располагается между этими сосудами и несколько кзади. Далее общую сонную артерию выделяют со всех сторон, под нее по направлению от внутренней яремной вены подводят иглу Дешана с лигатурой, перевязывают на 1-1,5 см ниже бифуркации или места ранения.
Внутренняя сонная артерия располагается латерально от наружной сонной, на шее не отдает ветвей, выделяют и перевязывают ее аналогичными приемами.
13.4.6. Перевязка наружной сонной артерии
Техника операции. После обнажения сосудисто-нервного пучка шеи выделяют лицевую вену и ее ветви, перевязывают их или смещают книзу. Обнажают бифуркацию общей сонной артерии и начальные отделы наружной и внутренней сонных артерий. Впереди них в косопоперечном направлении проходит подъязычный нерв, который смещают вниз. Далее идентифицируют наружную сонную артерию. Ее отличительными признаками являются расположение медиальнее и кпереди от внутренней, отсутствие на ней нисходящей ветви подъязычного нерва (она проходит по передней поверхности внутренней сонной артерии), прекращение пульсации поверхностной височной и лицевой артерий или кровотечения из раны после временного пере- жатия ее ствола. Наружная сонная артерия, в отличие от внутренней, имеет на шее ветви, которые обнаруживаются при ее мобилизации. Первым сосудом, отходящим от наружной сонной артерии, является верхняя щитовидная артерия, выше нее отделяется язычная артерия.
Наружную сонную артерию тупым путем отделяют от внутренней сонной артерии, яремной вены и блуждающего нерва, под нее со стороны внутренней яремной вены снаружи внутрь подводят иглу Дешана с лигатурой. Артерию перевязывают на участке между отхождением язычной и верхней щитовидных артерий. Перевязка между верхней щитовидной артерией и бифуркацией общей сонной артерии может осложниться образованием тромба в короткой культе сосуда с последующим его распространением в просвет внутренней сонной артерии.
Наружную сонную артерию пересекают при воспалительных явлениях в области сосудисто-нервного пучка и метастазах злокачественных опухолей в лимфатические узлы шеи для профилактики проре- зывания лигатур. При этом на каждый отрезок артерии накладывают две прошивные лигатуры.
13.4.7. Перевязка внутренней яремной вены
Техника операции. После обнажения сосудисто-нервного пучка шеи лопаточно-подъязычную мышцу оттягивают книзу или пересекают, если она мешает дальнейшему ходу операции.
Внутреннюю яремную вену отсепаровывают и отделяют тупым путем от сонной артерии и блуждающего нерва. Иглу Дешана под- водят под вену со стороны артерии. Вену перевязывают двумя лигатурами выше и ниже границ распространения тромба или участка ее резекции, при этом перевязывают и иссекают лицевую вену. Гнойный тромб из просвета вены удаляют после рассечения ее стенки, в этом случае послеоперационную рану дренируют, швы не накладывают.
13.5. ОПЕРАЦИИ НА ШЕЙНОМ ОТДЕЛЕ ПИЩЕВОДА
Операция включает в себя оперативный доступ к шейному отделу пищевода, затем на нем в зависимости от характера повреждения выполняют различные приемы: рассечение (эзофаготомия) и шов пищевода, наложение пищеводного свища (эзофагостомия), дренирование околопищеводного клетчаточного пространства..
Оперативное вмешательство удобнее производить на левой стороне шеи, так как шейный отдел пищевода отклоняется влево от срединной линии.
Положение больного: на спине, под плечи подложен валик, голова запрокинута и повернута вправо.
Техника операции. Хирург становится слева от больного. Разрез проводят вдоль внутреннего края левой грудиноключично-сосцевидной мышцы от уровня верхнего края щитовидного хряща до вырезки грудины. Рассекают кожу с подкожной клетчаткой, поверхностную фасцию и подкожную мышцу шеи. Под мышцей перевязывают и пересекают наружную яремную вену и ветви передней яремной вены. Вскрывают переднюю стенку влагалища грудиноключично-сосцевидной мышцы, которую отделяют от фасции и смещают кнаружи. Затем в продольном направлении рассекают заднюю стенку влагалища мышцы, третью фасцию, париетальный листок четвертой фасции, при этом линия рассечения располагается кнутри от общей сонной артерии. Также пересекают верхнее брюшко лопаточно-подъязычной мышцы. Сосудисто-нервный пучок вместе с нижней культей мышцы осторожно отодвигают кна- ружи. Левая доля щитовидной железы вместе с трахеей и мышцами, лежащими впереди нее (грудиноподъязычная и грудино-щитовидная), тупым крючком оттягивают в медиальном направлении. Между трахеей и сосудисто-нервным пучком тупо расслаивают мягкие ткани по направлению к шейным позвонкам.
Открывается предпозвоночная фасция с проходящей вначале под ней, а затем над ней нижней щитовидной артерией. Последнюю выделяют, перевязывают двумя лигатурами и между ними пересекают. Далее тупо разъединяют листок четвертой фасции у левого края трахеи, обнажают клетчатку трахеопищеводной борозды (sulcus tracheooesophageus), в которой проходит левый возвратный нерв. Стараясь его не повредить, с осторожностью клетчатку вместе с нервом и левой долей щитовидной железы отодвигают вверх и медиально. Между трахеей и позвоночником обнаруживается пищевод, который распознается по продольно идущим мышечным волокнам и буровато-красному цвету.
На стенку пищевода, не прокалывая слизистую оболочку, накладывают лигатуру-держалку, с ее помощью пищевод слегка подтягивают в рану. Заднюю стенку пищевода отслаивают от предпозвоночной фасции, переднюю - от трахеи. Под пищевод подводят резиновый катетер, за концы которого пищевод смещают в рану для выполнения на нем необходимых оперативных приемов. Перед удалением инородного тела в области его расположения на пищевод накладывают две лигатуры, не захватывая слизистую оболочку, его стенку рассекают между ними в продольном направлении послойно - вначале мышечный слой, затем слизистую оболочку.
После удаления инородного тела рану пищевода зашивают также послойно. Перед ушиванием раны через носовой ход вводят стериль- ный желудочный зонд для питания больного.
13.6. ОПЕРАЦИИ ПРИ МЕТАСТАЗАХ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ В ЛИМФАТИЧЕСКИЕ УЗЛЫ ШЕИ
Метастазы в лимфатические узлы шеи возникают при злокачественных опухолях полости рта и челюстно-лицевой области, ЛОР-органов, шейного отдела пищевода, щитовидной железы; в нижнюю группу глубоких шейных лимфатических узлов метастазируют опухоли желудочно-кишечного тракта и легких.
Разработаны 4 типа операций для лечения и профилактики метастазов в лимфатические узлы шеи: операция Ванаха (верхняя шейная эксцизия по первому варианту), верхнее фасциально-футлярное иссечение шейной клетчатки (верхняя шейная эксцизия по второму варианту), фасциально-футлярное иссечение шейной клетчатки, операция Крайла.
Операция Ванаха названа именем автора, русского врача Р.Х. Ванаха, впервые описавшего ее в
При выполнении верхнего футлярно-фасциального иссечения шейной клетчатки удаляют лимфатические узлы поднижнечелюстных и подбородочного треугольников, поднижнечелюстную слюнную железу, а также верхние глубокие шейные лимфатические узлы от уровня бифуркации общей сонной артерии, включая расположенные по ходу добавочного нерва.
Футлярно-фасциальное иссечение шейной клетчатки заключается в удалении всех поверхностных и глубоких лимфатических узлов на данной половине шеи вместе с окружающей их клетчаткой и под- нижнечелюстной слюнной железой. Этот тип операции применяется наиболее часто.
Операция Крайла названа именем автора (G. Cril), впервые описавшего ее в
поднижнечелюстной слюнной железой на половине шеи удаляют грудиноключично-сосцевидную мышцу и внутреннюю яремную вену. При этом неизбежно повреждаются добавочный, большой ушной, малый затылочный нервы. Трапециевидная мышца в последующем перестает функционировать. Операцию одномоментно выполняют только на одной стороне шеи.
13.7. ОПЕРАЦИИ НА ЩИТОВИДНОЙ ЖЕЛЕЗЕ
Показания. Оперативные вмешательства на щитовидной железе выполняют при тиреотоксическом узловом или диффузном зобе, не поддающемся консервативному лечению, эутиреоидном узловом зобе, увеличивающемся на фоне консервативной терапии, вызывающем сдавление органов шеи и ее косметическую деформацию, доброкачественных и злокачественных опухолях. В некоторых случаях операции производят при аутоиммунном тиреоидите и фиброзном тиреоидите Риделя.
В зависимости от объема удаляемых тканей железы выделяют: экономную резекцию - удаление узла с прилежащими тканями; субтотальную резекцию - почти полное удаление железы с оставлением в каждой доле 3-6 г ее тканей; гемитиреоидэктомию (лобэктомию) - удаление доли железы; гемитиреоидэктомию с удалением перешейка; тиреоидэктомию - полное удаление щитовидной железы при распространенной злокачественной опухоли.
13.7.1. Субтотальная резекция щитовидной железы
Наиболее часто выполняют субтотальную субфасциальную резекцию щитовидной железы по О.В. Николаеву.
Техника операции. Воротникообразный
разрез кожи с подкожной клетчаткой проводят от медиального края одной
грудиноключично-сосцевидной мышцы до медиального края другой на
Затем обнажают грудиноподъязычные, грудинощитовидные и лопаточно-подъязычные мышцы, покрывающие щитовидную железу
спереди. С помощью зажима Кохера тупо отделяют от остальных мышц медиально расположенные грудиноподъязычные мышцы, захватывают их двумя зажимами, наложенными в поперечном направлении, и рассекают между ними.
Раствор новокаина вводят под париетальный листок четвертой фасции по обе стороны от срединной линии, с тем чтобы он распространился под фасциальной капсулой щитовидной железы и блокировал подходящие к железе нервы. Это облегчает выполнение следующего этапа операции - выделение правой доли железы и вывихивание ее в рану. Для этого разводят края грудинощитовидных мышц, по средней линии вертикально рассекают париетальный листок четвертой фасции и тупо (частично инструментом, частично пальцем) отслаивают париетальный листок фасции железы от висцерального. Затем хирург пальцем вывихивает в рану долю железы. Далее надсекают висцеральный листок четвертой фасции, окружающий железу, он отслаивается от ее собственной капсулы спереди назад в пределах границ зоны резекции доли, при этом освобождаются ее верхний и нижний полюсы. В процессе препаровки захватывают зажимами и пересекают сосуды, проходящие между наружной фасциальной и внутренней собственной оболочкой железы.
Пересекают перешеек, кровоточащие сосуды захватывают зажимами. Затем производят частичное поэтапное отсечение доли железы, начиная от трахеи в латеральном направлении, долю при этом фиксируют пальцем. Ткань железы вместе с собственной капсулой последовательно захватывают небольшими порциями зажимами и отсекают. Если больного оперируют под местной анестезий, то после каждого захвата паренхимы железы производят голосовой контроль состояния возвратного нерва. Изменение тембра голоса свидетельствует о раздражении нерва и необходимости уменьшения объема захваченных тканей.
В доле железы рекомендуется оставлять участок тканей размером 15x15 или 10x20 мм.
Сшивают рассеченные части наружной капсулы железы, тем самым закрывается культя правой доли. Затем аналогичными приемами резецируют левую долю железы.
Культи долей железы прикрывают грудинощитовидными мышцами, удаляют валик из-под плеч больного, матрасными швами сшивают грудиноподъязычные мышцы. Полость раны вновь промывают, к культям железы подводят дренажи из полоски резины, на кожу и подкожную клетчатку накладывают швы.
Осложнения в процессе оперативного вмешательства: кровотечение, удаление околощитовидных желез, повреждение возвратного нерва, воздушная эмболия вследствие пересечения вен без их предва- рительного лигирования.
Профилактика осложнений заключается в тщательности выполнения оперативных приемов
13.7.2. Эндоскопические операции на щитовидной железе
Эндоскопические или эндовидеоскопические операции на щитовидной железе - это вмешательства, выполняемые через кожный разрез или троакар инструментами для эндохирургии под визуальным контролем через оптическую систему. В процессе операции изображение анатомических структур с помощью видеокамеры выводится на монитор.
Техника операции. Для
выполнения операции обычно используется так называемый мини-доступ,
при котором длина кожного разреза 2-5 см. При его выполнении не
пересекают поверхностные вены шеи, грудиноподъязычные мышцы, что
предупреждает развитие выраженного отека тканей после операции и
формирование грубого рубца. Система наблюдения обеспечивает оптическое
увеличение операционного поля и облегчает хирургу ориентирование в
топографических взаимоотношениях анатомических структур.
Эндохирургические инструменты диаметром от 2 до
13.8. ТЕСТОВЫЕ ЗАДАНИЯ
13.1. Показания к трахеостомии:
1. Отек гортани.
2. Терминальные состояния с нарушением функции дыхательного центра.
3. Истинный дифтерийный круп.
4. Расстройство дыхания при заболеваниях и патологических состояниях.
5. Инородные тела трахеи.
13.2. Специальные инструменты для производства трахеостомии:
1. Скальпель.
2. Острый однозубый крючок.
3. Кровоостанавливающий зажим.
4. Канюля Люэра.
5. Трахеорасширитель.
13.3. Инструмент, используемый для расширения раны трахеи при трахеостомии:
1. Расширитель Янсена.
2. Расширитель Пассова.
3. Расширитель Труссо.
4. Пластинчатый S-образный крючок Фарабефа.
5. Реечный расширитель.
13.4. По отношению к какому анатомическому образованию различают верхнюю, среднюю и нижнюю трахеостомию?
1. К перстневидному хрящу.
2. К щитовидному хрящу.
3. К подъязычной кости.
4. К перешейку щитовидной железы.
5. К кольцам трахеи - верхним, средним и нижним.
13.5. Какой вид трахеостомии производят детям?
1. Верхнюю.
2. Нижнюю.
3. Среднюю.
4. Микротрахеостомию.
5. Коникотомию.
13.6. Какой вид обезболивания выполняют при трахеостомии?
1. Ингаляционный наркоз.
2. Эндотрахеальный наркоз.
3. Внутривенный наркоз.
4. Местную анестезию.
5. Проводниковую анестезию.
13.7. При выполнении трахеотомии больному следует придать положение:
1. На спине, голова запрокинута, под лопатки подложен валик.
2. На спине, голова повернута влево, под лопатки подложен валик.
3. На спине, голова повернута влево, правая рука оттянута вниз.
4. Полусидя с запрокинутой головой.
5. Лежа на правом или левом боку.
13.8. Для проведения разреза при трахеостомии точно по срединной линии должны быть совмещены на одной линии в области шеи два ориентира:
1. Верхняя вырезка щитовидного хряща.
2. Середина тела подъязычной кости.
3. Середина подбородка.
4. Перешеек щитовидной железы.
5. Середина яремной вырезки грудины.
13.9. Определите последовательность действий хирурга, выполняющего верхнюю трахеостомию, после рассечения по срединной линии кожи с подкожной клетчаткой и поверхностной фасцией:
1. Отделение тупым путем и сдвигание книзу перешейка щитовидной железы.
2. Раздвигание грудиноподъязычных и грудинощитовидных мышц.
3. Рассечение белой линии шеи.
4. Рассечение париетального листка внутришейной фасции.
5. Рассечение стенки трахеи.
6. Фиксация гортани.
13.10. Определите последовательность действий хирурга, выполнявшего нижнюю трахеостомию, после рассечения по срединной линии кожи с подкожной клетчаткой и поверхностной фасцией:
1. Отодвигание книзу яремной венозной дуги.
2. Раздвигание грудиноподъязычных и грудинощитовидных мышц.
3. Рассечение лопаточно-ключичной фасции.
4. Рассечение париетального листка внутришейной фасции.
5. Рассечение собственной фасции.
6. Рассечение стенки трахеи.
13.11. Выполняя нижнюю трахеостомию, хирург, проходя надгрудинное межапоневротическое пространство, должен остерегаться повреждения:
1. Артериальных сосудов.
2. Венозных сосудов.
3. Нервов.
13.12. При субтотальной резекции щитовидной железы должна быть оставлена часть железы, содержащая паращитовидные железы. Такой частью являются:
1. Верхний полюс боковых долей.
2. Задневнутренняя часть боковых долей.
3. Задненаружная часть боковых долей.
4. Передневнутренняя часть боковых долей.
5. Передненаружная часть боковых долей.
6. Нижний полюс боковых долей.
13.13. Какой нерв может быть поврежден во время резекции щитовидной железы?
1. Симпатический ствол.
2. Блуждающий нерв.
3. Диафрагмальный нерв.
4. Подъязычный нерв.
5. Возвратный гортанный нерв.
13.14. Назовите допущенную ошибку при вскрытии трахеи, когда после введения трахеостомической канюли дыхание не восстанавливается:
1. Повреждение пищевода.
2. Повреждение голосовых связок.
3. Не вскрыта слизистая оболочка.
4. Трахеостома наложена низко.
5. Повреждение возвратного гортанного нерва.
13.15. При выполнении нижней трахеостомии срединным доступом после проникновения в претрахеальное пространство внезапно возникло сильное кровотечение. Определите поврежденную артерию:
1. Восходящая шейная.
2. Нижняя гортанная.
3. Нижняя щитовидная.
4. Непарная щитовидная.
13.16. Во время операции струмэктомии, выполняемой под местной анестезией, при наложении зажимов на кровеносные сосуды щитовидной железы у больного возникла осиплость голоса из-за:
1. Нарушения кровоснабжения гортани.
2. Сдавления верхнего гортанного нерва.
3. Сдавления возвратного гортанного нерва.
13.17. У пострадавшего сильное кровотечение из глубоких отделов шеи. С целью перевязки наружной сонной артерии хирург обнажил в сонном треугольнике место деления общей сонной артерии на наружную и внутреннюю. Определите главный признак, по которому можно отличить эти артерии друг от друга:
1. Внутренняя сонная артерия крупнее наружной.
2. Начало внутренней сонной артерии располагается глубже и кнаружи относительно начала наружной сонной артерии.
3. От наружной сонной артерии отходят боковые ветви.
13.18. Установите соответствие между нарушениями техники рассечения трахеи при трахеостомии и возможными осложнениями.
1. Несквозное рассечение передней А. Некроз колец трахеи. стенки трахеи.
2. Разрез больше диаметра канюли. Б. Трахеопищеводный свищ.
3. Разрез меньше диаметра канюли. В. Закрытие просвета трахеи.
4. Повреждение задней стенки трахеи. Г. Подкожная эмфизема.
13.19. Флегмоны какого клетчаточного пространства шеи могут осложниться задним медиастенитом?
1. Надгрудинного межапоневротического.
2. Превисцерального.
3. Ретровисцерального.
4. Параангиального.
5. Клетчаточные пространства шеи не сообщаются с клетчаткой заднего средостения.
13.20. На каком уровне проводится коникотомия?
1. Выше подъязычной кости.
2. Между 1-м кольцом трахеи и перстневидным хрящом.
3. Между перстневидным и щитовидным хрящами.
4. Между подъязычной костью и щитовидным хрящом.
13.21. Определите три утверждения, характеризующие оперативный доступ к шейному отделу пищевода:
1. Выполняется в нижнем отделе шеи слева.
2. Выполняется в нижнем отделе шеи справа.
3. Разрез проводят по внутреннему краю грудиноключично-сосцевидной мышцы.
4. Разрез проводят по наружному краю грудиноключично-сосцевидной мышцы.
5. Обнажение пищевода осуществляют через влагалище грудиноключично-сосцевидной мышцы.
6. Обнажение пищевода осуществляют через сосудисто-нервное влагалище.