Общественное здоровье и здравоохранение: учебник / О. П. Щепин, В. А. Медик. - 2011. - 592 с.: ил. - (Послевузовское образование).
|
|
|
|
Глава 11. Пути улучшения организации больничной помощи
11.1. ОБЩИЕ ПОЛОЖЕНИЯ
Стационарная (больничная, госпитальная) медицинская помощь в настоящее время представляет собой наиболее ресурсоемкий сектор здравоохранения. В 2008 г. в системе здравоохранения РФ функционировало 5993 больничных учреждения общей мощностью
1 312 000 коек.
В стационарных учреждениях сосредоточены основные материальные ресурсы отрасли (дорогостоящие здания, сооружения, оборудование, транспорт и т.д.), на содержание учреждений этого типа тратится в среднем 60-70% всех ассигнований, выделяемых на здравоохранение. Общий объем финансирования больничных учреждений в 2008 г. в рамках Программы государственных гарантий составил 457,5 млрд рублей, средняя стоимость лечения одного больного в стационарных учреждениях - 14 531,4 рубля, средняя стоимость одного койко-дня - 1119,6 рубля. Дефицит финансирования вызывает необходимость дополнительных затрат со стороны пациентов во время их лечения в больничных учреждениях.
Так, по результатам общероссийского опроса населения, проведенного Всероссийским центром изучения общественного мнения (2007), пациенты, находившиеся на лечении в государственных и муниципальных больницах, должны были дополнительно тратить в среднем около 6000 рублей на лечебные процедуры, среди них 38% опрошенных вынуждены были приобретать (ввиду отсутствия) лекарства, 33% - продукты питания, 23% - шприцы. Оставляет желать лучшего качество больничного питания: 68% оценили лечебное питание в стационаре как хорошее и удовлетворительное, 21% отметили его плохое качество, 20% затруднились ответить.
Развитие стационарной помощи в последние десятилетия шло по пути перехода от общепрофильных отделений больниц к специализированным, от больниц небольшой мощности к мощным учреждениям на 600-1000 коек. По мнению специалистов в области общественного
здоровья и здравоохранения В.А. Миняева и Н.И. Вишнякова (2003), крупные больницы по сравнению с небольшими имеют следующие преимущества:
• больше возможностей развития специализированных, в том числе узкоспециализированных, видов медицинской помощи;
• более рациональное использование высококвалифицированных кадров, дорогостоящего лечебно-диагностического оборудования, медицинской техники, вспомогательных лечебно-диагностических отделений и служб.
Однако сверхмощные многопрофильные больницы на 1200 коек и более имеют и ряд недостатков, в частности, определенные сложности, связанные с управлением. Оптимальной мощностью больницы следует считать 500-800 коек.
Концентрация материальных, финансовых и трудовых ресурсов в специализированных отделениях больниц позволяет в полном объеме использовать современные медицинские технологии. В результате этого достигается наиболее высокий уровень медицинской и экономической эффективности больничной помощи.
11.2. ГОРОДСКАЯ БОЛЬНИЦА ДЛЯ ВЗРОСЛЫХ
В задачи современной городской больницы для взрослых входят:
• оказание больничной квалифицированной лечебно-профилактической помощи по Программе госгарантий;
• внедрение в практику здравоохранения современных методов профилактики, диагностики и лечения на основе достижений медицинской науки и техники, а также передового опыта других лечебно-профилактических учреждений;
• развитие и совершенствование организационных форм и методов работы учреждения, повышение качества лечебно-профилактической помощи и др.
Примерная организационная структура городской больницы для взрослых представлена на рис. 11.1.
Возглавляет больницу главный врач. Он отвечает за всю профилактическую, лечебно-диагностическую, финансово-хозяйственную деятельность, подбор и расстановку кадров.
Первым помощником главного врача является заместитель по медицинской части (начмед), который непосредственно руководит профилактической и лечебно-диагностической работой больницы,
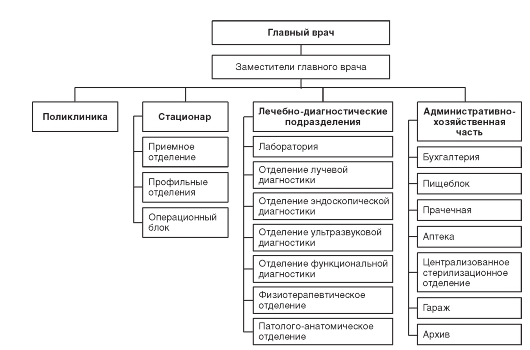
Рис. 11.1. Примерная организационная структура городской больницы для взрослых
контролирует соблюдение санитарно-эпидемиологического режима, качество диагностики, лечения и ухода за больными. Также он анализирует качество лечебного питания, правильность расходования медикаментов и изделий медицинского назначения, организует консультативную помощь больным. Особое место в деятельности начмеда занимает анализ случаев смерти больных в стационаре. За хозяйственную работу отвечает соответствующий заместитель по административно-хозяйственной части. В его задачи входят обеспечение противопожарной безопасности, поддержание порядка и охрана зданий, помещений, инженерных сетей, территории больницы, обеспечение учреждения современными средствами связи, автотранспортом, горюче-смазочными материалами, продуктами лечебного питания, больничным бельем и решение других хозяйственных вопросов. В состав административно-хозяйственной части входят гараж, прачечная, пищеблок и другие подразделения.
Если больница объединена с поликлиникой, вводится должность заместителя главного врача по поликлинике. В крупных больницах с числом хирургических коек не менее 300 выделяется должность заместителя главного врача по хирургии. Кроме того, с учетом производственной необходимости могут вводиться должности заместителей главного врача по экономике, экспертизе нетрудоспособности, гражданской обороне и мобилизационной работе.
Деятельностью среднего и младшего медицинского персонала руководит главная медицинская сестра.
Одно из важнейших подразделений больницы - приемное отделение, которое по форме организации работы может быть централизованным и децентрализованным. В приемное отделение больницы пациенты могут попасть разными путями:
• по направлению из амбулаторно-поликлинических учреждений (плановая госпитализация);
• при доставке бригадами скорой медицинской помощи (экстренная госпитализация);
• переводом из другого стационара;
• при самостоятельном обращении в приемное отделение («самотеком»).
Для более рационального использования конечного фонда больничных учреждений в крупных городах при станциях скорой медицинской помощи создаются центральные бюро госпитализации (ЦБГ), в которые поступают сведения о свободных койках в стационарах
больниц города. В таких случаях госпитализация проводится в том числе по направлению ЦБГ.
В задачи приемного отделения входят:
• прием больных, постановка предварительного диагноза и решение вопроса о необходимости госпитализации;
• регистрация больных и учет их движения в стационаре;
• оказание при необходимости экстренной медицинской помощи;
• санитарная обработка больных;
• выполнение функций справочного центра о состоянии больных. В больницах мощностью 500 коек и более в штате учреждения
выделяются ставки врачей приемного покоя (хирург, терапевт, травматолог, рентгенолог и др.). Кроме того, врачи приемного покоя имеют возможность вызывать врачей других специальностей, которые в это время дежурят в отделениях. В больницах меньшей мощности в приемном покое дежурят врачи отделений в соответствии с графиком. Необходимо обеспечить врачам приемного отделения возможность круглосуточно проводить в экстренном порядке экспрессанализы, рентгенологические, эндоскопические, ультразвуковые и другие исследования.
Для оказания экстренной помощи в приемном отделении должен быть постоянный набор необходимых медикаментов и оборудования. В приемных отделениях больниц целесообразно организовывать палаты интенсивной терапии и временной изоляции больных.
Из приемного отделения больной поступает в соответствующее стационарное отделение. Профиль и мощность отделений стационара определяются с учетом потребности населения в госпитальной помощи и структуры патологии. Штаты и оснащение зависят от числа коек и профиля отделения. Оптимальной мощностью стационарного отделения больницы принято считать 60-70 коек. Как правило, в больничных учреждениях мощностью до 500 коек организуются отделения терапевтического, хирургического, гинекологического, педиатрического, инфекционного, неврологического, кардиологического, травматологического и других профилей. В больницах большей мощности создаются узкоспециализированные отделения: урологическое, эндокринологическое, пульмонологическое, челюстно-лицевой хирургии и др.
Возглавляет работу отделения заведующий. На должность заведующего отделением назначается квалифицированный врач, имеющий опыт работы по соответствующей специальности и обладающий
организаторскими способностями. Назначение на должность заведующего отделением и освобождение от должности осуществляется приказом главного врача. Заведующий отделением непосредственно руководит деятельностью медицинского персонала отделения и несет полную ответственность за качество и культуру медицинской помощи больным. В соответствии с задачами, стоящими перед больницей, заведующий отделением выполняет следующие обязанности:
• организует и обеспечивает своевременное обследование и лечение больных с учетом современных достижений медицинской науки и практики;
• проводит систематический контроль работы ординаторов отделения по вопросам диагностики, лечения и его эффективности, а также качества ведения медицинской документации;
• проводит ежедневный утренний обход больных совместно с ординаторами и средним медицинским персоналом, осмотр вновь поступивших и наиболее тяжелых больных;
• разбирает с ординаторами отделения все случаи, представляющие затруднение в диагностике и лечении, расхождения диагнозов поликлиники с больничными и больничных с патологоанатомическими, а также все случаи смерти больных в отделении;
• созывает в необходимых случаях консилиум с участием врачейспециалистов и лично принимает участие в нем;
• обеспечивает соблюдение противоэпидемиологического режима в отделении;
• систематически проводит работу по повышению квалификации врачей, среднего и младшего медицинского персонала отделения, соблюдению принципов деонтологии;
• анализирует показатели деятельности отделения и представляет отчеты руководству больницы в установленные сроки;
• контролирует соблюдение персоналом отделения правил охраны труда, пожарной безопасности и внутреннего распорядка;
• организует санитарно-просветительную работу с больными;
• несет ответственность за правильное хранение, учет и выдачу ядовитых и сильнодействующих лекарств в отделении и др.
Заведующему отделением непосредственно подчиняется ординатор отделения, главная задача которого заключается в оказании квалифицированной помощи больным с использованием современных методов диагностики, лечения и реабилитации. Врач-ординатор обычно
ведет 20-25 больных, однако это число меняется в зависимости от профиля отделения.
Врачу-ординатору отделения помогают палатные (постовые) медицинские сестры, которые непосредственно подчиняются старшей медицинской сестре отделения.
В ночное время в больнице наряду со средним медицинским персоналом дежурят врачи. Дежурства обеспечиваются либо одним врачом по всей больнице небольшой мощности, либо по крупным профильным отделениям. Например, дежурный врач для отделений терапевтического профиля, дежурный врач для отделений хирургического профиля и др.
В работе стационара выделяют две системы организации ухода за больными: двухстепенную и трехстепенную. При двухстепенной системе непосредственный уход за больным осуществляют врачи и медицинские сестры, а младший медицинский персонал лишь помогает в создании надлежащего санитарно-гигиенического режима в отделении, осуществляет уборку помещений. При трехстепенной системе ухода младшие медицинские сестры принимают участие в уходе за больными. При этой системе обслуживания на должность младшей медицинской сестры по уходу за больными назначается лицо, окончившее специальные курсы младших медицинских сестер по уходу за больными.
В больнице строго должны соблюдаться противоэпидемический и лечебно-охранительный режимы. Противоэпидемиологический режим должен обеспечиваться всем персоналом больницы, а контроль осуществляет Центр гигиены и эпидемиологии.
Выписка пациента из больницы производится в следующих случаях: при полном его выздоровлении, при необходимости перевода в другие специализированные медицинские учреждения, при стойком улучшении состоянии больного, когда дальнейшая госпитализация не нужна, при хроническом течении заболевания, не поддающемся лечению в данном учреждении.
О выписке пациента, требующего долечивания на дому, сообщается по месту жительства в поликлинику с необходимыми лечебными рекомендациями стационара. В последующие дни в поликлинику направляется эпикриз с подробным описанием проведенного обследования, лечения и необходимых рекомендаций на будущее. Больные, нуждающиеся в медицинской реабилитации, направляются в санаторно-курортные учреждения или центры восстановительной медицины.
11.3. ГОРОДСКАЯ БОЛЬНИЦА ДЛЯ ДЕТЕЙ
Организация работы детской городской больницы имеет много общего с работой стационара для взрослых, но имеются и свои отличия.
Больные дети, как и взрослые, поступают в стационар детской больницы по направлению врачей детских поликлиник, при доставке бригадами скорой медицинской помощи, переводом из других медицинских учреждений, «самотеком».
Структура детской больницы формируется в зависимости от потребности детского населения в стационарной помощи и включает в себя приемное отделение, профильные стационарные отделения (педиатрическое, хирургическое, инфекционное и др.), лабораторию, отделения рентгенологической, эндоскопической, ультразвуковой, функциональной диагностики и др.
Приемное отделение и стационары детской больницы должны быть боксированы. Боксы должны составлять 3-5% общего числа коечного фонда больницы. В небольших больницах при отсутствии боксов для приема детей должно быть предусмотрено не менее 2-3 изолированных смотровых кабинетов и 1-2 санпропускников. Наиболее удобны для работы индивидуальные боксы Мельцера- Соколова, которые включают в себя предбоксник, палату, санитарный узел, шлюз для персонала.
В случае поступления детей без ведома родителей последние немедленно извещаются об этом работниками приемного отделения. При отсутствии такой возможности сведения о ребенке заносятся в специальную книгу и сообщаются в милицию.
Отделения (палаты) стационара формируются по возрасту, полу, характеру и тяжести заболеваний, сроку поступления. В зависимости от возраста выделяют отделения (палаты) для недоношенных, новорожденных, детей грудного, младшего, старшего возрастов. Палаты целесообразно иметь небольшие - на 2-4 койки, что дает возможность заполнять их с учетом возраста и заболевания. Целесообразно иметь застекленные перегородки между палатами для того, чтобы персонал мог наблюдать за состоянием детей и их поведением. Необходимо предусмотреть возможность пребывания в стационаре вместе с ребенком матери.
Важной особенностью организации работы детских отделений является необходимость проведения там воспитательной работы. Для этой цели в детских больницах вводятся должности педагогов-
воспитателей. С больными детьми, которые длительное время лечатся в стационаре, проводится учебная работа. Очень важный элемент создания лечебно-охранительного режима для детей - это организация их досуга, особенно в вечерние часы. Проводимые в конце больничного дня ручной труд, лепка, рисование, чтение вслух улучшают настроение детей и способствуют спокойному сну. Большую роль в правильной организации досуга детей играют палатные (постовые) медицинские сестры.
В комплексе лечебно-профилактических мероприятий особое значение имеет правильно организованное лечебное питание. Для этого дети, находящиеся на естественном вскармливании, госпитализируются вместе с матерями или обеспечиваются грудным донорским молоком. Все другие продукты лечебного питания дети первого года жизни получают с детской молочной кухни. Детям старше года лечебное питание готовится на пищеблоке больницы.
В детских больницах в большей степени, чем в больницах для взрослых, следует опасаться внутрибольничных инфекций. При выявлении ребенка с острым инфекционным заболеванием в отделении устанавливается карантин на срок инкубационного периода для данного заболевания. При этом необходимо проводить учет контактировавших с больным ребенком детей, которых в течение инкубационного периода нельзя перемещать в другие палаты. В отдельных случаях, в зависимости от установленного острого инфекционного заболевания, проводятся специальные противоэпидемические мероприятия (прививки, исследования на бактерионосительство и т.д.).
Анатомо-физиологические особенности новорожденных, своеобразный характер течения заболевания определяют необходимость создания специальных отделений для новорожденных и недоношенных детей в составе детских больниц. Основная задача этих отделений - оказание квалифицированной диагностической и лечебной помощи доношенным и недоношенным новорожденным больным детям, создание оптимальных условий выхаживания детей.
В работе отделения для новорожденных и недоношенных детей детских больниц должны осуществляться тесная взаимосвязь и преемственность с родильными домами и детскими поликлиниками.
11.4. РОДИЛЬНЫЙ ДОМ
Основное учреждение, оказывающее стационарную акушерскогинекологическую помощь, - родильный дом. В его задачи входят:
оказание стационарной квалифицированной медицинской помощи женщинам в период беременности, в родах, в послеродовом периоде, при гинекологических заболеваниях, а также оказание квалифицированной медицинской помощи и уход за новорожденными во время пребывания их в родильном доме.
Руководство деятельностью родильного дома осуществляет главный врач, работу среднего и младшего медицинского персонала организует главная медицинская сестра (акушерка). Примерная организационная структура родильного дома представлена на рис. 11.2.
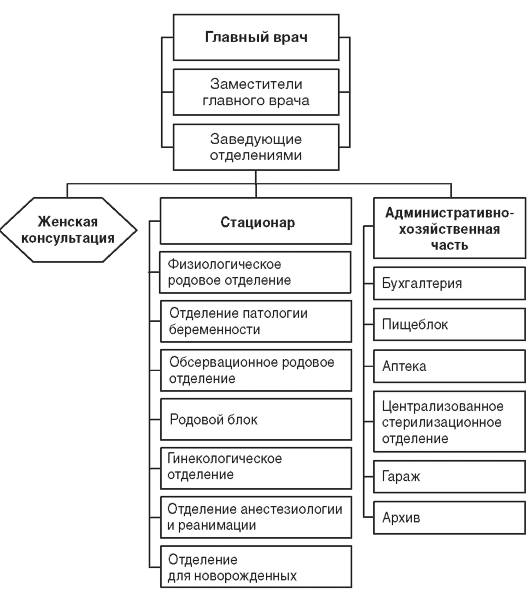
Рис. 11.2. Примерная организационная структура родильного дома
В родильный дом подлежат госпитализации беременные (при наличии медицинских показаний), роженицы, а также родильницы в раннем послеродовом периоде (в течение 24 ч после родов) в случае родов вне лечебного учреждения. При поступлении в родильный дом роженица или родильница направляются в приемно-смотровой блок, где предъявляют паспорт и обменную карту родильного дома, родильного отделения больницы. Прием женщин в приемносмотровом блоке ведут врач (в дневные часы - врачи отделений, затем - дежурные врачи) или акушерка, которая при необходимости вызывает врача. В приемно-смотровом блоке целесообразно иметь одну комнату-фильтр и две смотровые комнаты. Одна смотровая комната предусмотрена для приема женщин в физиологическое родовое отделение, другая - в обсервационное.
В результате сбора анамнеза, осмотра, знакомства с документами в комнате-фильтре женщин разделяют на два потока: с нормальным течением беременности, которых направляют в физиологическое родовое отделение, и представляющих эпидемическую опасность для окружающих, которых направляют в обсервационное родовое отделение.
Кроме того, в обсервационное отделение направляются женщины при отсутствии обменной карты, а также родильницы в раннем послеродовом периоде в случае родов вне лечебного учреждения.
Центральным подразделением родильного дома служит родовой блок, который включает в себя: предродовые палаты, родовой зал, палату интенсивной терапии, детскую комнату, операционные, санитарные помещения. В предродовой палате женщина проводит весь первый период родов. Дежурная акушерка или врач постоянно наблюдают за состоянием роженицы. В конце первого периода родов женщина переводится в родовой зал.
При наличии двух родильных залов прием родов в них осуществляется поочередно. Каждый родовой зал работает в течение 1-2 сут, затем в нем проводят генеральную уборку. При наличии одного родового зала прием родов осуществляют поочередно на различных рахмановских кроватях. Два раза в неделю проводится генеральная уборка родового зала. Нормально протекающие роды принимает акушерка.
При нормальном течении послеродового периода спустя 2 ч после родов женщина переводится на каталке вместе с ребенком в послеродовую палату, которая находится в составе физиологического родового отделения.
При заполнении послеродовых палат необходимо соблюдать строгую цикличность, одну палату разрешается заполнять в течение не более трех суток. При появлении у рожениц или новорожденных первых признаков заболеваний их переводят в обсервационное родовое отделение или в другое специализированное учреждение.
В обсервационное родовое отделение помещают: больных женщин, имеющих здорового ребенка, здоровых женщин, имеющих больного ребенка, а также больных женщин, имеющих больного ребенка.
Палаты для беременных и родильниц в обсервационном родовом отделении должны быть по возможности профилированы. Недопустимо размещение беременных и родильниц в одной палате.
В палатах для новорожденных обсервационного родового отделения находятся дети: рожденные в этом отделении, родившиеся вне родильного дома, переведенные из физиологического родового отделения, родившиеся с тяжелыми врожденными аномалиями, с проявлениями внутриутробной инфекции, с массой тела менее 1000 г. Для больных детей в обсервационном родовом отделении выделяется изолятор на 1-3 койки. При наличии показаний дети могут быть переведены в отделение новорожденных детской больницы.
В современном родильном доме не менее 70% коек физиологического родового отделения должно быть выделено для совместного пребывания матери и ребенка. Такое совместное пребывание значительно снижает частоту заболеваний родильниц в послеродовом периоде и частоту заболеваний новорожденных детей. Основная особенность таких родильных домов или акушерских отделений - активное участие матери в уходе за новорожденным. Совместное пребывание матери и ребенка ограничивает контакт новорожденного с медицинским персоналом, снижает возможность инфицирования ребенка. При таком режиме обеспечивается раннее прикладывание новорожденного к груди, происходит активное обучение матери навыкам практического ухода за новорожденным.
Совместное пребывание матери и ребенка в родильном доме требует строжайшего соблюдения санитарно-эпидемиологического режима.
С целью снижения перинатальной смертности, организации постоянного наблюдения за состоянием жизненно важных функций новорожденных, своевременного проведения корригирующих и диагностических мероприятий в родовспомогательных учреждениях создаются специальные палаты интенсивной терапии и реани-
мации новорожденных. Создание таких палат в родильных домах мощностью 80 коек и более для новорожденных обязательно. При меньшей мощности роддома организуются посты интенсивной терапии.
Основные критерии для выписки женщины из родильного дома: удовлетворительное общее состояние, нормальная температура, частота пульса, артериальное давление, состояние грудных желез, инволюция матки, нормальные результаты лабораторных исследований.
При обострении экстрагенитальных заболеваний родильницы могут быть переведены в соответствующий стационар, а при возникновении осложнений послеродового периода - в обсервационное родовое отделение.
При неосложненном течении послеродового периода у родильницы и раннего неонатального периода у новорожденного, при отпавшей пуповине и хорошем состоянии пупочной ранки, положительной динамике массы тела мать с ребенком могут быть выписаны на 5-6-е сутки после родов.
Выписка осуществляется через специальные выписные комнаты, которые должны быть раздельные для родильниц из физиологического и обсервационного отделений. Выписные комнаты должны иметь две двери: из послеродового отделения и из помещения для посетителей. Нельзя использовать для выписки родильниц приемные помещения.
В день выписки ребенка старшая сестра отделения новорожденных сообщает по телефону в детскую поликлинику по месту проживания основные сведения о выписанном ребенке.
Отделения патологии беременности организуются в крупных родильных домах с мощностью 100 коек и более. В отделение патологии беременности госпитализируют: женщин с экстрагенитальными заболеваниями, осложнениями беременности (гестозы, угроза прерывания и т.д.), с неправильным положением плода, с отягощенным акушерским анамнезом. В отделении работают: акушерыгинекологи, терапевты родильного дома, акушерки и другой медицинский персонал.
Планировка отделения патологии беременности должна предусматривать полную изоляцию его от других отделений, возможность транспортировки беременных в физиологическое и обсервационное отделения (минуя другие отделения), а также выход для беременных из отделения на улицу. В структуре отделения необходимо преду-
смотреть: кабинет функциональной диагностики с современным оборудованием (в основном кардиологическим), смотровую, малую операционную, кабинет физиопсихопрофилактической подготовки к родам, крытые веранды или залы для прогулок беременных.
Из отделения патологии беременности женщин могут перевести в связи с улучшением состояния под наблюдение женской консультации, а также для родоразрешения в физиологическое или обсервационное отделение. Перевод женщин в одно из этих отделений осуществляется обязательно через приемно-смотровой блок, где им проводят полную санитарную обработку.
Гинекологические отделения родильных домов бывают трех профилей:
1) для госпитализации больных, нуждающихся в оперативном лечении;
2) для больных, нуждающихся в консервативном лечении;
3) для прерывания беременности (абортное).
В структуру отделения должно входить: свой приемно-смотровой блок, перевязочная, манипуляционная, малая и большая операционные, физиотерапевтический кабинет, палата интенсивной терапии, комната для выписки. Кроме того, для диагностики и лечения гинекологических больных используют другие лечебно-диагностические подразделения родильного дома: лабораторию, кабинет функциональной диагностики, рентгеновский кабинет и др.
В целом, работа гинекологического отделения во многом схожа с деятельностью обычного отделения многопрофильной больницы.
В последние годы отделения для искусственного прерывания беременности стараются выводить из акушерских стационаров, организуя их в структуре гинекологических отделений на базе многопрофильных больниц или дневных стационаров.
11.5. ПЕРИНАТАЛЬНЫЙ ЦЕНТР
Снижение показателей материнской и младенческой смертности представляет собой одну из стратегических задач политики государства в сфере охраны здоровья матери и ребенка. Для решения поставленной задачи необходимо создание на федеральном и региональных уровнях сети перинатальных центров, призванных оказывать специализированную, в том числе высокотехнологичную, медицинскую помощь беременным, роженицам, родильницам и новорожденным с
использованием ресурсоемких технологий, при этом недостаточно оснастить перинатальные центры современным медицинским оборудованием. Необходимо, прежде всего, решить задачу повышения качества профессиональной подготовки работающих в этих центрах медицинских кадров (акушеров-гинекологов, анестезиологовреаниматологов, неонатологов, педиатров, специалистов среднего звена).
С учетом современных требований, стоящих перед службой материнства и детства, основные задачи перинатальных центров следующие:
• оказание консультативно-диагностической, лечебной и реабилитационной помощи преимущественно наиболее тяжелому контингенту беременных, рожениц, родильниц, новорожденных;
• осуществление профилактики отдаленных последствий перинатальной патологии у детей (ретинопатии недоношенных, тугоухости с детства, детского церебрального паралича и др.);
• выполнение комплекса реабилитационных мероприятий и восстановительной терапии, медико-психологической и социальноправовой помощи женщинам и детям раннего возраста;
• осуществление статистического мониторинга и анализа младенческой, перинатальной, материнской смертности;
• организация информационного обеспечения населения и специалистов по вопросам перинатальной помощи, охраны репродуктивного здоровья и безопасного материнства.
Примерная организационная структура перинатального центра представлена на рис. 11.3.
Развитие сети перинатальных центров на федеральном уровне и в субъектах РФ окажет в дальнейшем существенное влияние на преодоление негативных тенденций и стабилизацию демографической ситуации, что определено «Концепцией демографической политики Российской Федерации на период до 2025 года».
11.6. СТАЦИОНАРЗАМЕЩАЮЩИЕ ТЕХНОЛОГИИ
С учетом высокой ресурсоемкости стационарной помощи большое значение приобретают стационарзамещающие технологии, позволяющие существенно экономить имеющиеся ресурсы без снижения качества медицинской помощи. К таким организационным формам относятся:
• дневные стационары в амбулаторно-поликлинических учреждениях;
• дневные стационары в больничных учреждениях;
• стационары на дому.
В 2008 г. в рамках Программы государственных гарантий в дневных стационарах было пролечено 6,2 млн больных, объем финансирования составил 20,9 млрд рублей, средняя стоимость лечения одного больного -3355,8 рубля.
Дневной стационар предназначен для проведения профилактических, диагностических, лечебных и реабилитационных мероприятий больным, не требующим круглосуточного медицинского наблюдения.
На практике наибольшее распространение получили дневные стационары терапевтического, хирургического, акушерскогинекологического, неврологического, дерматологического и других профилей (рис. 11.4).
Лечебное питание больных в дневном стационаре организуется, исходя из реальной потребности. Обычно, если стационар входит в структуру больничного учреждения, пациенты пользуются двухразовым питанием по действующим нормативам стационара.
Следует отметить, что дневные стационары в больничных и амбулаторно-поликлинических учреждениях имеют некоторые отличия. В условиях дневных стационаров на базе больниц, как правило, возможно проведение более сложных лабораторно-диагностических обследований, проще организовать питание. Преимущество дневных
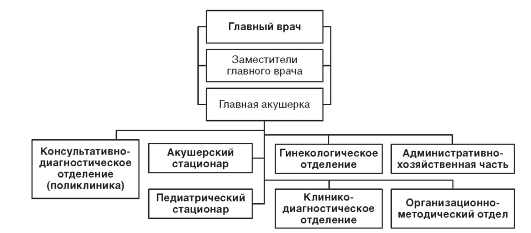
Рис. 11.3. Примерная организационная структура перинатального центра
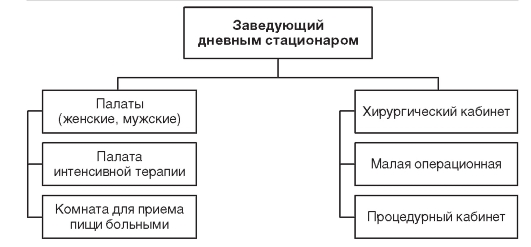
Рис. 11.4. Примерная организационная структура дневного стационара хирургического профиля
стационаров на базе АПУ заключается в возможности использования широкого комплекса восстановительного лечения.
Стационары на дому могут быть организованы в случаях, когда состояние больного и домашние условия (социальные, материальные) позволяют организовать медицинскую помощь и уход на дому.
Цель организации стационаров на дому - лечение острых форм заболеваний, не требующих интенсивного стационарного наблюдения, долечивание и реабилитация хронических больных, медикосоциальная помощь престарелым, наблюдение и лечение в домашних условиях лиц, перенесших несложные оперативные вмешательства и др. Хорошо зарекомендовали себя стационары на дому в педиатрии и гериатрии.
Организация стационара на дому предполагает ежедневное наблюдение больного врачом и средним медицинским работником, проведение лабораторно-диагностических обследований, медикаментозной терапии (внутривенные, внутримышечные инъекции и т.п.), различных процедур (банки, горчичники и т.д.). При необходимости в комплекс лечения больных включают физиотерапевтические процедуры, массаж, занятия лечебной физкультурой и др.
Лечение в стационарах на дому не связано с нарушением микросоциальной среды больного и экономически выгодно. Лечение в стационаре на дому по показателям медицинской и социальной эффективности в ряде случаев не уступает лечению в стационаре круглосуточного пребывания, но в то же время в 5 раз дешевле.
11.7. АНАЛИЗ МЕДИЦИНСКОЙ ДЕЯТЕЛЬНОСТИ
БОЛЬНИЧНЫХ УЧРЕЖДЕНИЙ
Для анализа многоплановой деятельности больничных учреждений используются статистические показатели, которые можно объединить в следующие группы:
• показатели удовлетворения населения стационарной помощью;
• показатели использования коечного фонда;
• показатели нагрузки персонала;
• показатели качества стационарной помощи;
• показатели преемственности в работе амбулаторно-поликлинических и больничных учреждений.
Показатели удовлетворения населения стационарной помощью
Их применяют для оценки доступности населению больничной помощи, выработки предложений по оптимизации структуры и мощности сети больничных учреждений, расчета необходимых для них финансовых, материально-технических, кадровых и других ресурсов.
Показатель обеспеченности населения больничными койками является наиболее общим для оценки удовлетворенности населения стационарной помощью. В результате внедрения новых стационарзамещающих технологий (дневные стационары на базе АПУ, дневные стационары на базе больничных учреждений, стационары на дому) этот показатель за период 1998-2008 гг. снизился с 117,8 до 92,4 на 10 тыс. населения, что позволило повысить эффективность использования ресурсов здравоохранения, не снижая при этом качество медицинской помощи. Наиболее высокие показатели обеспеченности населения больничными койками в 2008 г. отмечались в Чукотском автономном округе (213,7), Магаданской области (137,9), Республике Тыва (131,4), самые низкие - в Республиках Ингушетия (41,2), Дагестан (67,0), Чеченской Республике (72,8) на 10 тыс. населения. По федеральным округам наиболее высокий уровень обеспеченности населения больничными койками был отмечен в Дальневосточном ФО (99,4), наиболее низкий - в Южном ФО (85,3) на 10 тыс. населения.
Наряду с интенсивным показателем обеспеченности больничными койками, для углубленного анализа удовлетворенности населения стационарной помощью рассчитывается экстенсивный показатель
структуры коечного фонда. Структура коечного фонда системы здравоохранения Российской Федерации по основным профилям представлена на рис. 11.5.
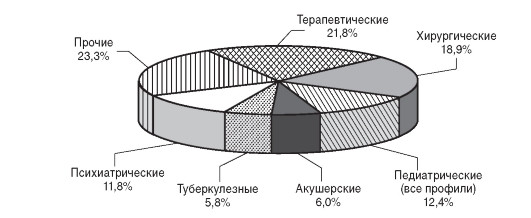
Рис. 11.5. Структура коечного фонда (по основным профилям) в Российской Федерации (2008)
Показатель частоты (уровня) госпитализации используется для анализа удовлетворенности населения в госпитализации и расчета нормативов потребности в стационарной помощи. Значение этого показателя в 2007 г. в РФ составило 22,4%. По отдельным субъектам РФ наиболее высокие уровни этого показателя были отмечены на территориях с высокой обеспеченностью населения больничными койками: в Чукотском автономном округе (38,2%), Республике Тыва (37,1%), Республике Алтай (30,2%). Наиболее низкие значения частоты госпитализации были отмечены в Республике Ингушетия (11,1%), Республике Дагестан (17,5%), Калининградской области (17,9%). С учетом приоритета развития амбулаторно-поликлинической помощи, а также внедрения новых стационарзамещающих технологий уровень госпитализации населения в перспективе должен снижаться.
Показатель обеспеченности стационарной помощью используется для анализа выполнения муниципальных заданий в рамках территориальных программ госгарантий и представляет собой количество койкодней на 1 жителя. Сравнение фактического значения этого показателя с нормативным позволяет оценить степень удовлетворения потребности населения в госпитальной помощи. В 2008 г. значение этого показателя
составило 2,9 койко-дня на 1 жителя, несколько превысив установленный в рамках Программы госгарантий норматив (2,8). Значительные объемы стационарной помощи на 1 жителя отмечены в Чукотском автономном округе (5,1), Магаданской области (4,7), Республике Тыва (4,3), Сахалинской (4,3) и Кировской областях (4,0).
Очевидно, что, приводя показатель обеспеченности населения больничными койками в соответствие с реальной потребностью в них, оптимизируя структуру коечного фонда, выполняя муниципальные задания территориальных программ госгарантий по обеспечению населения стационарной помощью, можно реально влиять на повышение экономической эффективности больничных учреждений.
Показатели использования коечного фонда
Эти показатели характеризуют эффективность работы больничных коек.
Показатель среднего числа дней занятости койки в году (функция больничной койки) характеризует эффективность использования финансовых, материально-технических, кадровых и других ресурсов больничных учреждений. Рекомендуемые значения этого показателя по отдельным профилям коек представлены в табл. 11.1.
Таблица 11.1. Рекомендуемые значения показателей среднего числа дней занятости койки в году и средней длительности пребывания больного на койке
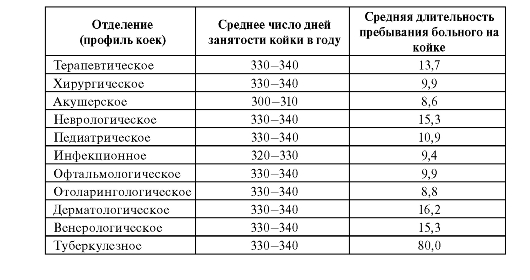
Показатель средней длительности пребывания больного на койке
является отношением числа койко-дней, проведенных больными в стационаре, к числу пролеченных больных. Рекомендуемые значения этого показателя представлены в табл. 11.1.
Динамика показателей использования коечного фонда в РФ за последние 10 лет представлена на рис. 11.6.
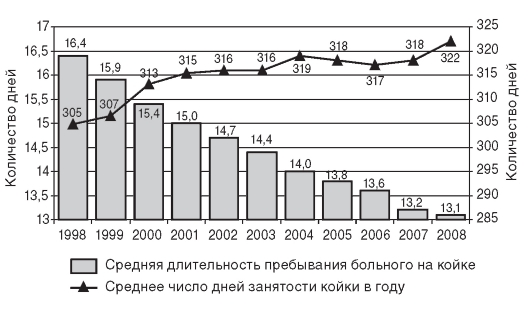
Рис. 11.6. Динамика показателей использования коечного фонда в больничных учреждениях Российской Федерации (1998-2008)
Показатели нагрузки персонала
Оптимизация структуры и мощности больничных учреждений, внедрение современных технологий диагностики и лечения больных в стационарах, разработка системы дифференцированной системы оплаты труда должны сопровождаться разработкой и анализом показателей нагрузки персонала, работающего в больницах.
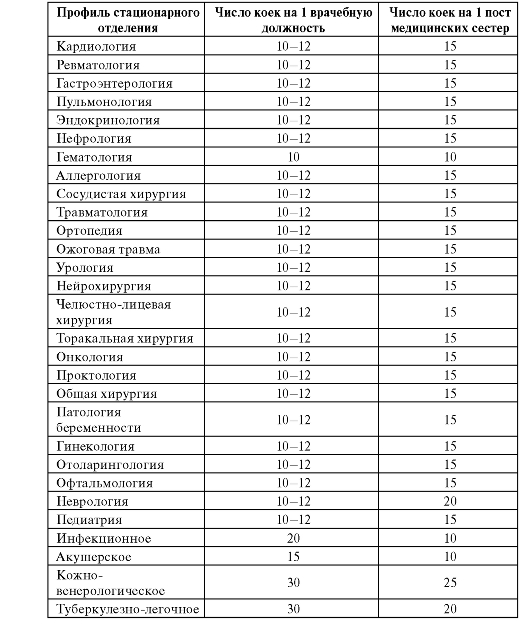
Рекомендуемые значения показателя среднего числа коек на одну должность врача (среднего медицинского персонала) для основных профилей стационарных отделений представлены в табл. 11.2.
Таблица 11.2. Рекомендуемые значения показателя нагрузки на одну должность врача (среднего медицинского работника) в многопрофильной больнице
Показатели качества стационарной помощи
Это группа показателей, анализ которых дает возможность оценить соответствие оказанной стационарной медицинской помощи действующим медико-экономическим стандартам (протоколам ведения больных). Эти показатели используются для проведения как ведомственной, так и вневедомственной экспертизы качества стационарной медицинской помощи. Ведомственная экспертиза осуществляется врачами-экспертами органов управления здравоохранением субъекта РФ, государственных и муниципальных учреждений здравоохранения. Вневедомственная экспертиза осуществляется врачами-экспертами страховых медицинских организаций, ТФОМС, управлений Росздравнадзора.
Показатель частоты расхождения клинических и патолого-анатомических диагнозов имеет важнейшее значение для оценки качества лечебно-диагностической помощи. Наиболее часто расхождения диагнозов отмечают по следующим классам заболеваний: злокачественные новообразования (24,8%), болезни системы пищеварения (12,0%), болезни органов дыхания (7,2%), болезни мочеполовой системы (1,6%). В среднем по Российской Федерации по всем классам заболеваний значение этого показателя колеблется в пределах 0,5-1,5%.
Динамика показателя больничной летальности с 2000 по 2008 гг. представлена на рис. 11.7.
Для углубленного анализа качества стационарной медицинской помощи на отдельных этапах ее оказания используются специальные показатели: досуточной и послеоперационной летальности. Наиболее высокие значения этих показателей отмечаются при терминальной фазе перитонита, тотальном панкреонекрозе, молниеносном сепсисе, тяжелом шоке вследствие политравмы или острой кровопотери. В 2008 г. значения показателей досуточной и послеоперационной летальности, на примере учреждений здравоохранения Новгородской области, составили соответственно 0,2 и 1,13%.
Показатели летальности в стационаре позволяют комплексно оценить уровень организации лечебно-диагностической помощи в больнице, использование современных медицинских технологий.
Показатели преемственности в работе амбулаторно-поликлинических и больничных учреждений
Эти показатели служат индикатором взаимодействия АПУ, скорой медицинской помощи, приемного покоя и стационарных отделений больниц, а также дают возможность косвенно оценить уровень орга-
низации диспансерного наблюдения за больными на догоспитальном этапе.
Показатель частоты отказов в госпитализации рассчитывается как процентное отношение числа больных, которым отказано в госпитализации, к общему числу выбывших из стационара больных и тех, кому было отказано в стационарном лечении. Расчет и анализ этого показателя целесообразно проводить по отдельным заболеваниям, времени суток, дням недели, месяцам года. В оптимальном режиме взаимодействия амбулаторно-поликлинических и больничных учреждений этот показатель должен приближаться к 0.
Показатель своевременности госпитализации имеет наибольшую значимость для анализа госпитализации больных, страдающих ургентными заболеваниями (острое нарушение мозгового кровообращения, желудочно-кишечное кровотечение, травмы головного мозга и др.). Оптимальное значение этого показателя устанавливается, исходя из сроков госпитализации, определенных протоколами (стандартами) ведения больных.
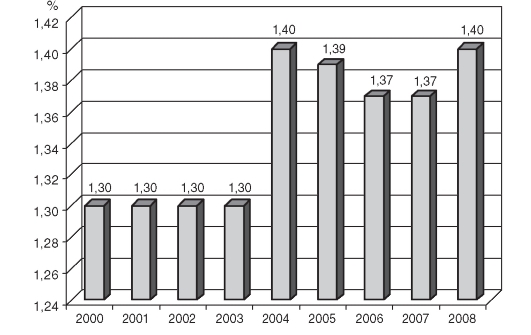
Рис. 11.7. Динамика показателя больничной летальности в Российской Федерации (2000-2008)
11.7.1. Особенности анализа медицинской деятельности родильных домов
Для анализа деятельности родильных домов используются показатели, приведенные ранее и характеризующие работу всех больничных учреждений (показатели использования коечного фонда, качества стационарной помощи и др.). В то же время с учетом особенностей работы родильных домов применяется целый ряд специальных статистических показателей:
• показатель удельного веса физиологических родов;
• показатель частоты применения кесарева сечения в родах;
• показатели частоты оперативных пособий при родах;
• показатель частоты осложнений в родах;
• показатель частоты осложнений в послеродовом периоде;
• показатель перинатальной смертности1.
Показатель удельного веса физиологических родов характеризует социально-экономические условия, образ жизни, состояние здоровья женщин, уровень диспансерного наблюдения беременных. Значение этого показателя последние годы в Российской Федерации составляет 30%. Соответственно доля патологических родов - 70%, основные причины которых: аномалии родовой деятельности, внутриутробная гипоксия, аномалии положения и предлежания плода, аномалии костей таза и мягких тканей родовых путей.
Рост показателя частоты применения кесарева сечения в родах до определенного предела (170-180?) имеет положительное прогностическое значение для снижения перинатальной смертности, но превышение этого уровня увеличивает риск материнской смертности. В 2008 г. его значение в Российской Федерации составило 199,9?. Для снижения этого показателя до оптимальных значений необходимо шире использовать современные перинатальные технологии подготовки и ведения родов.
Показатели частоты оперативных пособий при родах характеризуют качественную сторону деятельности акушерско-гинекологической службы и рассчитываются как отношение числа оперативных пособий при родах (наложение щипцов, вакуум-экстракция, ручное отделение последа и др.) к общему числу родов в стационаре и выражается в промилле (?).
В 2008 г. в Российской Федерации значения показателей частоты наложения щипцов при родах, применения вакуум-экстрактора
1 Расчет и анализ показателя представлены в главе 2.
составили соответственно 1,4 и 1,23 на 1000 родов, однако с расширением практики обезболивания родов значения этих показателей объективно могут увеличиться.
Показатель частоты осложнений в родах характеризует особенности течения беременности, размеры плода, уровень квалификации акушеров-гинекологов (акушерок) и др. Значения этих показателей в Российской Федерации в 2008 г. составили: разрывы промежности - 0,23?, сепсис - 0,73?, нарушения родовой деятельности - 113,9?.
Показатель частоты осложнений в послеродовом периоде характеризует состояние здоровья женщин, особенности течения родов, санитарно-эпидемиологическое состояние родильных домов и др. Значение этого показателя в Российской Федерации в 2008 г. составило, например, при кровотечении 15,3 на 1000 родов.
Дальнейшая оптимизация сети больничных учреждений должна идти с учетом дифференциации коечного фонда по интенсивности лечебно-диагностического процесса, сокращения излишней численности больничных коек с перепрофилизацией их в больницы (отделения) восстановительного лечения и медико-социальной помощи. Кроме того, внедрение современных медицинских технологий позволит более эффективно использовать ресурсы, направляемые в больничные учреждения.