Гистология, эмбриология, цитология: учебник для вузов / Под ред. Э.Г.Улумбекова, Ю.А.Челышева - 3-е изд., - 2009. - 480 с.
|
|
|
|
ГЛАВА 10 СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Сердце и кровеносные сосуды образуют замкнутую разветвлённую сеть - сердечно-сосудистую систему. Кровеносные сосуды присутствуют почти во всех тканях. Их нет лишь в эпителиях, ногтях, хрящах, эмали зубов, в некоторых участках клапанов сердца и в ряде других областей, которые питаются за счёт диффузии необходимых веществ из крови. В зависимости от строения стенки кровеносного сосуда и его калибра, в сосудистой системе различают артерии, артериолы, капилляры, венулы и вены. Стенка артерий и вен состоит из трёх оболочек: внутренней (tunica intima), средней (t. media) и наружной (t. adventitia).
АРТЕРИИ
Артерии - кровеносные сосуды, транспортирующие кровь от сердца. Стенка артерий амортизирует ударную волну крови (систолический выброс) и переправляет далее выбрасываемую с каждым ударом сердца кровь. Артерии, расположенные вблизи сердца (магистральные сосуды), испытывают наибольший перепад давления. Поэтому они обладают выраженной эластичностью. Периферические же артерии имеют развитую мышечную стенку, способны изменять величину просвета, а следовательно, скорость кровотока и распределение крови в сосудистом русле.
Внутренняя оболочка. Поверхность t. intima выстлана пластом находящихся на базальной мембране плоских эндотелиальных клеток. Под эндотелием расположен слой рыхлой соединительной ткани (подэндотелиальный слой).
Внутренняя эластическая мембрана (membrana elastica interna) отделяет внутреннюю оболочку сосуда от средней.
Средняя оболочка. В состав t. media, помимо соединительнотканного матрикса с небольшим количеством фибробластов, входят ГМК и эластические структуры (эластические мембраны и эластические волокна). Соотношение этих элементов - главный критерий класси-
фикации артерий: в артериях мышечного типа преобладают ГМК, а в артериях эластического типа - эластические элементы. Наружная оболочка образована волокнистой соединительной тканью с сетью кровеносных сосудов (vasa vasorum) и сопровождающими их нервными волокнами (nervi vasorum, преимущественно терминальные ветвления постганглионарных аксонов симпатического отдела нервной системы).
Артерии эластического типа
К артериям эластического типа относят аорту, лёгочный ствол, общую сонную и подвздошные артерии. В состав их стенки в большом количестве входят эластические мембраны и эластические волокна. Толщина стенки артерий эластического типа составляет примерно 15% диаметра их просвета.
Внутренняя оболочка представлена эндотелием и подэндотелиальным слоем.
• Эндотелий. Просвет аорты выстлан крупными эндотелиальными клетками полигональной или округлой формы, связанными плотными и щелевыми контактами. В области ядра клетка выпячивается в просвет сосуда. Эндотелий отделён от подлежащей соединительной ткани хорошо выраженной базальной мембраной.
• Подэндотелиальный слой содержит эластические, коллагеновые и ретикулиновые волокна (коллагены типа I и III), фибробласты, продольно ориентированные ГМК, микрофибриллы (коллаген типа VI).
Средняя оболочка имеет толщину около 500 мкм и содержит окончатые эластические мембраны, ГМК, коллагеновые и эластические волокна. Окончатые эластические мембраны имеют толщину 2-3 мкм, их около 50-75. С возрастом их количество и толщина увеличиваются. Между эластическими мембранами располагаются спирально ориентированные ГМК. ГМК артерий эластического типа специализированы для синтеза эластина, коллагена и других компонентов межклеточного вещества. В средней оболочке аорты и лёгочного ствола присутствуют кардиомиоциты.
Наружная оболочка содержит пучки коллагеновых и эластических волокон, ориентированных продольно или идущих по спирали. Адвентиция содержит также мелкие кровеносные и лимфатические сосуды, миелиновые и безмиелиновые волокна. Vasa vasorum кровоснабжают наружную оболочку и наружную треть средней оболочки. Ткани внутренней оболочки и внутренних двух третей средней оболочки питаются за счёт диффузии веществ из крови, находящейся в просвете сосуда.
Артерии мышечного типа
Их суммарный диаметр (толщина стенки + диаметр просвета) достигает 1 см, диаметр просвета варьирует от 0,3 до 10 мм. Артерии мышечного типа относят к распределительным.
• Внутренняя эластическая мембрана не во всех артериях мышечного типа развита одинаково хорошо. Сравнительно слабо она выражена в артериях мозга и его оболочек, в ветвях лёгочной артерии, а в пупочной артерии полностью отсутствует.
• Средняя оболочка содержит 10-40 плотно упакованных слоёв ГМК. ГМК ориентированы спирально, что обеспечивает регуляцию просвета сосуда в зависимости от тонуса ГМК. Вазоконстрикция (сужение просвета) происходит при сокращении ГМК средней оболочки. Вазодилатация (расширение просвета) происходит при расслаблении ГМК. Снаружи средняя оболочка ограничена наружной эластической мембраной, выраженной слабее, чем внутренняя. Наружная эластическая мембрана имеется лишь в крупных артериях; в артериях меньшего калибра она отсутствует.
• Наружная оболочка в артериях мышечного типа развита хорошо. Внутренний её слой - плотная волокнистая соединительная ткань, а наружный - рыхлая соединительная ткань. Обычно в наружной оболочке присутствуют многочисленные нервные волокна и окончания, сосуды сосудов, жировые клетки. В наружной оболочке коронарных и селезёночной артерий присутствуют ориентированные продольно (по отношению к продольной оси сосуда) ГМК.
АРТЕРИОЛЫ
Артерии мышечного типа переходят в артериолы - короткие сосуды, имеющие важное значение для регуляции артериального давления (АД). Стенка артериолы состоит из эндотелия, внутренней эластической мембраны, нескольких слоёв циркулярно ориентированных ГМК и наружной оболочки. Снаружи к артериоле прилегают периваскулярные соединительнотканные клетки, безмиелиновые нервные волокна, пучки коллагеновых волокон. В артериолах наименьшего диаметра внутренняя эластическая мембрана отсутствует, исключение составляют приносящие артериолы в почке.
Терминальная артериола содержит продольно ориентированные эндотелиальные клетки и непрерывный слой циркулярно ориентированных ГМК. Кнаружи от ГМК расположены фибробласты.
Метартериола отходит от терминальной и во многих участках содержит циркулярно ориентированные ГМК.
КАПИЛЛЯРЫ
Разветвлённая капиллярная сеть соединяет артериальное и венозное русла. Капилляры участвуют в обмене веществ между кровью и тканями. Общая обменная поверхность (поверхность капилляров и венул) составляет не менее 1000 м2, а в пересчёте на 100 г ткани - 1,5 м2. В регуляции капиллярного кровотока принимают непосредственное участие артериолы и венулы. Плотность капилляров в различных органах существенно варьирует. Так, на 1 мм3 миокарда, головного мозга, печени, почек приходится 2500-3000 капилляров; в скелетной
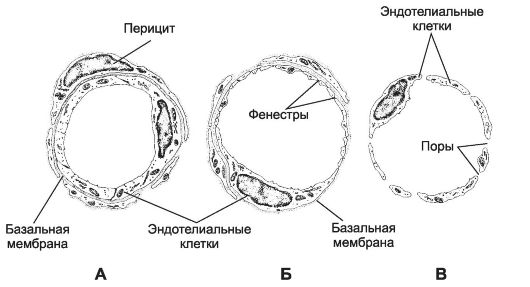 Рис. 10-1. Типы капилляров: А - капилляр с непрерывным эндотелием; Б - с фенестрированным эндотелием; В - капилляр синусоидного типа. [17]
Рис. 10-1. Типы капилляров: А - капилляр с непрерывным эндотелием; Б - с фенестрированным эндотелием; В - капилляр синусоидного типа. [17]
мышце - 300-1000 капилляров; в соединительной, жировой и костной тканях их значительно меньше.
Типы капилляров
Стенка капилляра образована эндотелием, его базальной мембраной и перицитами. Различают три основных типа капилляров (рис. 10-1): с непрерывным эндотелием, с фенестрированным эндотелием и с прерывистым эндотелием.
Капилляры с непрерывным эндотелием - наиболее распространённый тип. Диаметр их просвета менее 10 мкм. Эндотелиальные клетки связаны при помощи плотных контактов, содержат множество пиноцитозных пузырьков, участвующих в транспорте метаболитов между кровью и тканями. Капилляры этого типа характерны для мышц. Капилляры с фенестрированным эндотелием присутствуют в капиллярных клубочках почки, эндокринных железах, ворсинках кишки. Фенестра - истончённый участок эндотелиальной клетки диаметром 50-80 нм. Фенестры облегчают транспорт веществ через эндотелий. Капилляр с прерывистым эндотелием называют также капилляром синусоидного типа, или синусоидом. Подобный тип капилляров присутствует в кроветворных органах, такие капилляры состоят из эндотелиальных клеток с щелями между ними и прерывистой базальной мембраны.
БАРЬЕРЫ
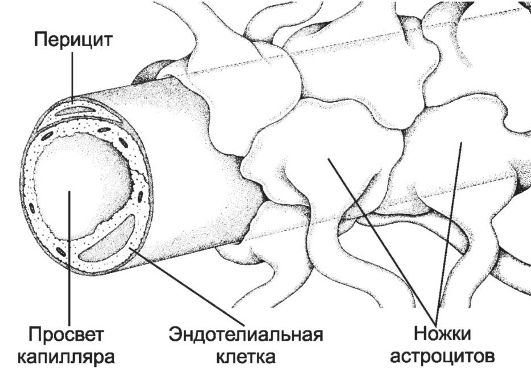
Частный случай капилляров с непрерывным эндотелием - капилляры, формирующие гематоэнцефалический и гематотимический барьеры. Для эндотелия капилляров барьерного типа характерно умеренное количество пиноцитозных пузырьков и плотные контакты. Гематоэнцефалический барьер (рис. 10-2) надёжно изолирует мозг от временных изменений состава крови. Непрерывный эндотелий капилляров - основа гематоэнцефалического барьера: эндотелиальные клетки связаны при помощи непрерывных цепочек плотных контактов. Снаружи эндотелиальная трубка покрыта базальной мембраной. Капилляры почти полностью окружены отростками астроцитов. Гематоэнцефалический барьер функционирует как избирательный фильтр.
МИКРОЦИРКУЛЯТОРНОЕ РУСЛО
Совокупность артериол, капилляров и венул составляет структурнофункциональную единицу сердечно-сосудистой системы - микроциркуляторное (терминальное) русло (рис. 10-3). Терминальное русло организовано следующим образом: под прямым углом от терминальной артериолы отходит метартериола, пересекающая всё капиллярное русло и открывающаяся в венулу. От артериол берут начало анастомо-
Рис. 10-2. Гематоэнцефалический барьер образован эндотелиальными клетками капилляров мозга. Базальная мембрана, окружающая эндотелий, и перициты, а также астроциты, ножки которых полностью охватывают капилляр снаружи, не являются компонентами барьера. [17]
 зирующие
истинные капилляры, образующие сеть; венозная часть капилляров
открывается в посткапиллярные венулы. В месте отделения капилляра от
артериол имеется прекапиллярный сфинктер - скопление циркулярно
ориентированных ГМК. Сфинктеры контролируют локальный объём
крови, проходящей через истинные капилляры; объём же крови, проходящей
через терминальное сосудистое русло в целом, определяется тонусом ГМК
артериол. В микроциркуляторном русле присутствуют артериовенозные анастомозы, связывающие
артериолы непосредственно с венулами или мелкие артерии с мелкими
венами. Стенка сосудов анастомоза содержит много ГМК. Артериове-
зирующие
истинные капилляры, образующие сеть; венозная часть капилляров
открывается в посткапиллярные венулы. В месте отделения капилляра от
артериол имеется прекапиллярный сфинктер - скопление циркулярно
ориентированных ГМК. Сфинктеры контролируют локальный объём
крови, проходящей через истинные капилляры; объём же крови, проходящей
через терминальное сосудистое русло в целом, определяется тонусом ГМК
артериол. В микроциркуляторном русле присутствуют артериовенозные анастомозы, связывающие
артериолы непосредственно с венулами или мелкие артерии с мелкими
венами. Стенка сосудов анастомоза содержит много ГМК. Артериове-
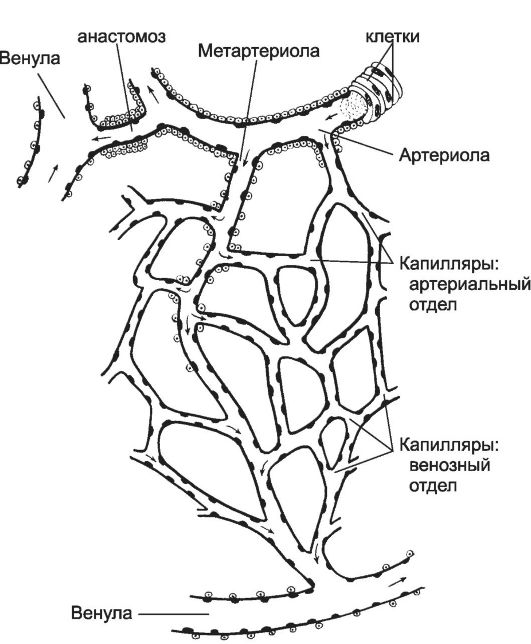 Рис. 10-3. Микроциркуляторное русло. Артериола
→ метартериола → капиллярная сеть с двумя отделами - артериальный и
венозный → венула. Артериовенозные анастомозы соединяют артериолы с
венулами. [17]
Рис. 10-3. Микроциркуляторное русло. Артериола
→ метартериола → капиллярная сеть с двумя отделами - артериальный и
венозный → венула. Артериовенозные анастомозы соединяют артериолы с
венулами. [17]
нозные анастомозы в большом количестве присутствуют в некоторых участках кожи (мочка уха, пальцы), где они играют важную роль в терморегуляции.
ВЕНЫ
Кровь из капилляров терминальной сети последовательно поступает в посткапиллярные, собирательные, мышечные венулы и попадает в вены. Венулы
• Посткапиллярная венула (диаметр от 8 до 30 мкм) служит обычным местом выхода лейкоцитов из циркуляции. По мере увеличения диаметра посткапиллярной венулы увеличивается количество перицитов, ГМК отсутствуют.
• Собирательная венула (диаметр 30-50 мкм) имеет наружную оболочку из фибробластов и коллагеновых волокон.
• Мышечная венула (диаметр 50-100 мкм) содержит 1-2 слоя ГМК; в отличие от артериол, ГМК не полностью охватывают сосуд. В эндотелиальных клетках присутствует большое количество актиновых микрофиламентов, играющих важную роль для изменения формы клеток. Наружная оболочка сосуда содержит пучки коллагеновых волокон, ориентированных в различных направлениях, фибробласты. Мышечная венула переходит в мышечную вену, содержащую несколько слоёв ГМК.
Вены - сосуды, по которым кровь оттекает от органов и тканей к сердцу. Около 70% объёма циркулирующей крови находится в венах. В стенке вен, как и в стенке артерий, различают те же три оболочки: внутреннюю (интиму), среднюю и наружную (адвентициальную). Вены, как правило, имеют больший диаметр, чем одноимённые артерии. Их просвет, в отличие от артерий, не зияет. Стенка вены тоньше; средняя оболочка менее выражена, а наружная оболочка, напротив, более толстая, чем у одноимённых артерий. Некоторые вены имеют клапаны. Большие вены, как и артерии крупного калибра, имеют vasa vasorum.
• Внутренняя оболочка состоит из эндотелия, снаружи от которого расположен подэндотелиальный слой (рыхлая соединительная ткань и ГМК). Внутренняя эластическая мембрана выражена слабо и часто отсутствует.
• Средняя оболочка вен мышечного типа содержит циркулярно ориентированные ГМК. Между ними располагаются коллагеновые и в меньшем количестве эластические волокна. Количество ГМК в средней оболочке вен существенно меньше, чем в средней оболочке сопровождающей артерии. В этом отношении отдельно стоят вены нижних конечностей. Здесь (преимущественно в подкожных венах) средняя оболочка содержит значительное количество ГМК, во внутренней части средней оболочки они ориентированы продольно, а в наружной - циркулярно.
• Клапаны вен пропускают кровь только к сердцу; представляют собой складки интимы. Соединительная ткань образует структурную основу створок клапанов, а вблизи их фиксированного края располагаются ГМК. Клапаны отсутствуют в венах брюшной полости, грудной клетки, мозга, сетчатки и костей.
• Венозные синусы - пространства в соединительной ткани, выстланные эндотелием. Заполняющая их венозная кровь не выполняет метаболическую функцию, а придаёт ткани особые механические свойства (упругость, эластичность и др.). Подобным образом организованы коронарные синусы, синусы твёрдой мозговой оболочки и кавернозных тел.
РЕГУЛЯЦИЯ ПРОСВЕТА СОСУДОВ
Сосудистые афференты. Изменения pO2 и рСО2 крови, концентрации Н+, молочной кислоты, пирувата и ряда других метаболитов оказывают локальные эффекты на стенку сосудов. Эти же изменения регистрируют встроенные в стенку сосудов хеморецепторы, а также барорецепторы, реагирующие на давление в просвете сосудов. Эти сигналы достигают центров регуляции кровообращения и дыхания. Барорецепторы особенно многочисленны в дуге аорты и в стенке крупных вен, лежащих близко к сердцу. Эти нервные окончания образованы терминалями волокон, проходящих в составе блуждающего нерва. В рефлекторной регуляции кровообращения участвуют каротидный синус и каротидное тельце, а также подобные им образования дуги аорты, лёгочного ствола, правой подключичной артерии.
Каротидный синус расположен вблизи бифуркации общей сонной артерии, это расширение просвета внутренней сонной артерии тотчас у места её ответвления от общей сонной артерии. Здесь, в наружной оболочке, присутствуют многочисленные барорецепторы. Если учесть, что средняя оболочка сосуда в пределах каротидного синуса относительно тонка, то легко представить, что нервные окончания в наружной оболочке высокочувствительны к любым изменениям артериального давления. Отсюда информация поступает в центры, регулирующие деятельность сердечно-сосудистой системы. Нервные окончания барорецепторов каротидного синуса - терминали волокон, проходящих в составе синусного нерва - ветви языкоглоточного нерва.
Каротидное тельце (рис. 10-5) реагирует на изменения химического состава крови. Тельце расположено в стенке внутренней сонной артерии и состоит из клеточных скоплений, погружённых в густую сеть широких капилляров синусоидоподобного типа. Каждый клубочек каротидного тельца (гломус) содержит 2-3 гломусных клетки, или клетки типа I, а на периферии клубочка расположены 1-3 клетки типа II. Афферентные волокна для каротидного тельца содержат вещество P. Вазоконстрикторы и вазодилататоры. Просвет кровеносных сосудов уменьшается при сокращении ГМК средней оболочки (вазоконстрикция) или увеличивается при их расслаблении (вазодилатация). ГМК стенки сосудов (в особенности артериол) имеют рецепторы к разным гуморальным факторам, взаимодействие которых с ГМК приводит к вазоконстрикции или вазодилатации.
Гломусные клетки (I типа)
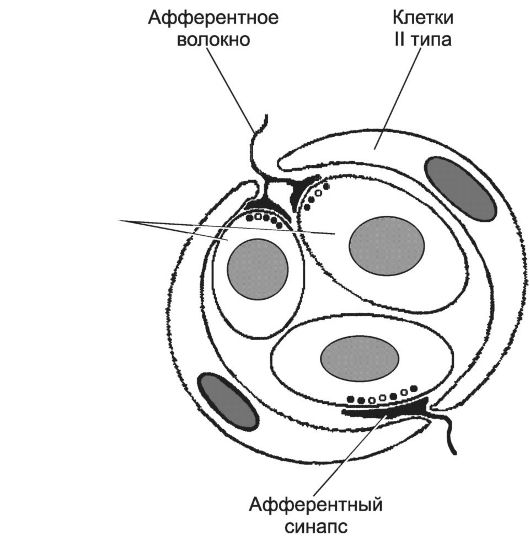 Рис. 10-5. Клубочек каротидного тельца
состоит из 2-3 клеток типа I (гломусные клетки), окружённых клетками
типа II. Клетки типа I образуют синапсы (нейромедиатор - дофамин) с
терминалями афферентных нервных волокон. [17]
Рис. 10-5. Клубочек каротидного тельца
состоит из 2-3 клеток типа I (гломусные клетки), окружённых клетками
типа II. Клетки типа I образуют синапсы (нейромедиатор - дофамин) с
терминалями афферентных нервных волокон. [17]
Двигательная вегетативная иннервация. Величину просвета сосудов регулирует также вегетативная нервная система.
• Адренергическая иннервация расценивается как преимущественно сосудосуживающая. Сосудосуживающие симпатические волокна обильно иннервируют мелкие артерии и артериолы кожи, скелетных мышц, почек и чревной области. Плотность иннервации од- ноимённых вен значительно меньше. Сосудосуживающий эффект реализуется при помощи норадреналина - агониста α-адренорецепторов.
• Холинергическая иннервация. Парасимпатические холинергические волокна иннервируют сосуды наружных половых органов. При половом возбуждении вследствие активации парасимпатической холинергической иннервации происходит выраженное расширение сосудов половых органов и увеличение в них кровотока. Холинергический сосудорасширяющий эффект прослежен также в отношении мелких артерий мягкой мозговой оболочки.
Сердце
Развитие. Сердце закладывается на 3-й неделе внутриутробного развития. В мезенхиме между энтодермой и висцеральным листком спланхнотома образуются две эндокардиальные трубки, выстланные эндотелием. Эти трубки - зачаток эндокарда. Трубки растут и окружаются висцеральным листком спланхнотома. Эти участки спланхнотома утолщаются и дают начало миоэпикардиальным пластинкам. Позднее обе закладки сердца сближаются и срастаются. Теперь общая закладка сердца (сердечная трубка) имеет вид двухслойной трубки. Из эндокардиальной её части развивается эндокард, а из миоэпикардиальной пластинки - миокард и эпикард. Мигрирующие из нервного гребня клетки участвуют в формировании выносящих сосудов и клапанов сердца.
Стенка сердца состоит из трёх оболочек: эндокард, миокард и эпикард. Эндокард - аналог t. intima сосудов - выстилает полости сердца. В желудочках он тоньше, чем в предсердиях. Эндокард состоит из эндотелия, подэндотелиального, мышечно-эластического и наружного соединительнотканного слоёв.
• Эндотелий. Внутренняя часть эндокарда представлена плоскими полигональными эндотелиальными клетками, расположенными на базальной мембране. Клетки содержат небольшое количество митохондрий, умеренно выраженный комплекс Гольджи, пиноцитозные пузырьки, многочисленные филаменты. Эндотелиальные клетки эндокарда имеют рецепторы атриопептина и a1-адренорецепторы.
• Подэндотелиальный слой (внутренний соединительнотканный) представлен рыхлой соединительной тканью.
• Мышечно-эластический слой, расположенный кнаружи от эндотелия, содержит ГМК, коллагеновые и эластические волокна.
• Наружный соедошотетнотканный слой. Наружная часть эндокарда состоит из волокнистой соединительной ткани. Здесь можно встретить островки жировой ткани, мелкие кровеносные сосуды, нервные волокна.
Миокард. В состав мышечной оболочки сердца входят рабочие кардиомиоциты, миоциты проводящей системы, секреторные кардиомиоциты, поддерживающая рыхлая волокнистая соединительная ткань, коронарные сосуды. Разные типы кардиомиоцитов рассмотрены в главе 7 (см. рисунки 7-21, 7-22 и 7-24).
Проводящая система. Атипичные кардиомиоциты (водители ритма и проводящие миоциты, см. рис. 10-14, см. также рис. 7-24) образуют синусно-предсердный узел, предсердно-желудочковый узел, предсердно-желудочковый пучок. Клетки пучка и его ножек переходят в волокна Пуркинье. Клетки проводящей системы при помощи десмосом и щелевых контактов формируют волокна. Назначение атипичных кардиомиоцитов - автоматическая генерация импульсов и их проведение к рабочим кардиомиоцитам.
• Синусно-предсердный узел - номотопный водитель ритма, определяет автоматию сердца (главный водитель ритма), генерирует 60-90 импульсов в минуту.
• Предсердно-желудочковый узел. При патологии синусно-предсердного узла его функция переходит к атриовентрикулярному (АВ) узлу (частота генерации импульсов - 40-50 в минуту).
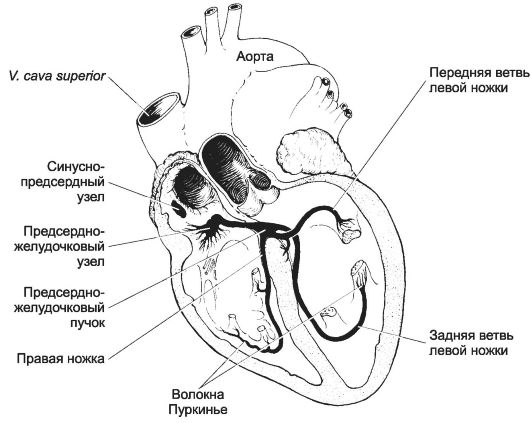 Рис. 10-14. Проводящая система сердца. Импульсы
генерируются в синусно-предсердном узле и передаются по стенке
предсердия в предсердно-желудочковый узел, а затем по
предсердно-желудочковому пучку, его правой и левой ножкам до волокон
Пуркинье в стенке желудочков. [17]
Рис. 10-14. Проводящая система сердца. Импульсы
генерируются в синусно-предсердном узле и передаются по стенке
предсердия в предсердно-желудочковый узел, а затем по
предсердно-желудочковому пучку, его правой и левой ножкам до волокон
Пуркинье в стенке желудочков. [17]
• Предсердно-желудочковый пучок состоит из ствола, правой и левой ножек. Левая ножка распадается на переднюю и заднюю ветви. Скорость проведения по предсердно-желудочковому пучку - 1-1,5 м/с (в рабочих кардиомиоцитах возбуждение распространяется со скоростью 0,5-1 м/с), частота генерации импульсов - 30-40/ мин.
• Волокна Пуркинье. Скорость проведения импульса по волокнам Пуркинье - 2- 4 м/с, частота генерации импульсов - 20-30/ мин.
Эпикард - висцеральный листок перикарда, образован тонким слоем соединительной ткани, срастающейся с миокардом. Свободная поверхность покрыта мезотелием.
Перикард. Основу перикарда составляет соединительная ткань с многочисленными эластическими волокнами. Поверхность перикарда выстлана мезотелием. Артерии перикарда образуют густую сеть, в которой выделяют поверхностные и глубокие сплетения. В перикарде
присутствуют капиллярные клубочки и артериоло-венулярные анастомозы. Эпикард и перикард разделены щелевидным пространством - перикардиальной полостью, содержащей до 50 мл жидкости, которая облегчает скольжение серозных поверхностей.
Иннервация сердца
Регуляцию функций сердца осуществляют вегетативная двигательная иннервация, гуморальные факторы и автоматия сердца. Вегетативная иннервация сердца рассмотрена в главе 7. Афферентная иннервация. Чувствительные нейроны ганглиев блуждающих нервов и спинномозговых узлов (C8-Th6) образуют свободные и инкапсулированные нервные окончания в стенке сердца. Афферентные волокна проходят в составе блуждающих и симпатических нервов.
Гуморальные факторы
Кардаомиоциты имеют a1-адренорецепторы, β-адренорецепторы, м-холинорецепторы. Активация a1-адренорецепторов способствует поддержанию силы сокращения. Агонисты β-адренорецепторов вызывают увеличение частоты и силы сокращения, м-холинорецепторов - уменьшение частоты и силы сокращения. Норадреналин выделяется из аксонов постганглионарных симпатических нейронов и действует на β1-адренорецепторы рабочих кардиомиоцитов предсердий и желудочков, а также пейсмейкерные клетки синусно-предсердного узла.
Коронарные сосуды. Симпатические влияния почти всегда приводят к увеличению коронарного кровотока. a1-Адренорецепторы и β-адренорецепторы неравномерно распределены по коронарному руслу. a1-Адренорецепторы присутствуют в ГМК сосудов крупного калибра, их стимуляция вызывает сужение артериол и вен сердца. β-Адренорецепторы чаще встречаются в мелких коронарных артериях. Стимуляция β-адренорецепторов расширяет артериолы.