Акушерство. Клинические лекции : учебное пособие / Под ред. проф. О.В. Макарова. - 2007. - 640 с. :
|
|
|
|
ЛЕКЦИЯ 13 РОДОВОЙ ТРАВМАТИЗМ
Материнский травматизм
Родовые пути женщины во время родов подвергаются значительному растяжению. В результате этого в ряде случаев возникают повреждения тканей влагалища, промежности и шейки матки, в основном носящие характер поверхностных ссадин и трещин, которые бессимптомны и самостоятельно заживают в первые же сутки после родов. В других же случаях при перерастяжении тканей или в результате хирургических вмешательств наблюдаются разрывы шейки матки, стенок влагалища и промежности и иногда могут возникнуть повреждения, опасные для жизни женщины (разрывы матки) или приводящие к длительной потере трудоспособности (моче- и кишечно-половые свищи).
РАЗРЫВЫ ПРОМЕЖНОСТИ И ВЛАГАЛИЩА
Разрывы промежности являются наиболее частым видом акушерского травматизма и встречаются в 7-15% всех родов, причем у первородящих они наблюдаются в 2-3 раза чаще, чем у повторнородящих.
Наиболее распространенными причинами разрывов промежности являются следующие:
1) ригидность тканей у первородящих старше 30 лет, рубцы, оставшиеся после предыдущих родов, а также высокая промежность;
2) прорезывание головки большим размером при разгибательных предлежаниях: переднеголовном, лобном, лицевом;
3) оперативное родоразрешение (акушерские щипцы, вакуумэкстракция);
4) анатомически узкий таз, особенно плоскорахитический, при котором происходит быстрое прорезывание головки, и инфантильный, при котором наблюдается узкий лонный угол;
5) крупный плод;
6) быстрые и стремительные роды;
7) неправильное оказание акушерского пособия - преждевременное разгибание и прорезывание головки.
Разрывы промежности могут быть самопроизвольными и насильственными. К самопроизвольным относят разрывы, возникающие независимо от внешних воздействий, а к насильственным - разрывы, возникающие вследствие неправильного ведения родов или в связи с родоразрешающими операциями.
Разрыв промежности может начинаться с разрыва задней или боковой стенок влагалища, но чаще начинается с разрыва задней спайки с последующим переходом на промежность и заднюю стенку влагалища. Разрыву промежности предшествуют признаки, свидетельствующие об угрозе разрыва и выражающиеся в значительном выпячивании промежности, ее цианозе, отеке, а затем и побледнении. Появление этих признаков связано сначала со сдавлением вен и затруднением венозного оттока, а затем - с анемизацией тканей вследствие сдавления артерий. Кожа промежности становится блестящей, на ней появляются незначительные трещины, и происходит разрыв промежности. При появлении симптомов угрозы разрыва промежности производят или срединный разрез ее - перинеотомию, или боковой разрез (при низкой промежности) - эпизиотомию, так как ровные края резаной раны заживают лучше.
В англоязычной литературе вместо термина «перинеотомия» используется название «эпизиотомия», при этом различают срединную (перинеотомия), латеральную и срединно-латеральную эпизиотомию.
В настоящее время предпочтение отдается срединно-латеральной эпизиотомии и перинеотомии, при которых сосудисто-нервные образования травмируются минимально и не повреждаются большая железа преддверия и ее протоки. Латеральная эпизиотомия не используется из-за выраженной травматичности и показана только в тех случаях, когда другой вид разреза невыполним.
При срединно-латеральной эпизиотомии разрез производят под углом 30-40° от задней спайки в сторону седалищного бугра. При этом рассекают кожу, подкожно-жировую клетчатку, стенку влагалища, фасции и мышцы (луковично-губчатую, поверхностную и глубокую поперечные мышцы промежности, реже - мышцу, поднимающую задний проход).
Разрез при перинеотомии проходит по средней линии промежности, где имеется минимальное количество сосудов и нервных окончаний.
Разрез легко заживает. Если протяженность разреза увеличивается более чем на 3,5 см от задней спайки, то он может перейти на прямую кишку и привести к разрыву промежности III степени.
Разрывы влагалища чаще всего являются продолжением разрывов промежности, но могут наблюдаться и изолированные разрывы влагалища. Поэтому стенки влагалища должны быть осмотрены даже при незначительном кровотечении и обязательно зашиты кетгутовыми швами. Иногда разрывы влагалища глубокие и проникают до околовлагалищной и даже околоматочной клетчатки. Зашивание таких разрывов технически трудно и требует хорошего знания анатомии. При таких глубоких разрывах могут образоваться гематомы, возможно их инфицирование.
Различают три степени разрыва промежности: I степень - нарушается целость только задней спайки; II - нарушается кожа промежности, стенки влагалища и мышцы тазового дна, кроме наружного сфинктера прямой кишки; III - кроме вышеперечисленного, происходит разрыв наружного сфинктера прямой кишки, а иногда и передней стенки прямой кишки.
Редкой формой разрыва промежности является центральный разрыв. В этих случаях ни задняя спайка, ни наружный сфинктер прямой кишки не страдают, а рвутся ткани, лежащие между ними. В результате плод может родиться через образовавшееся отверстие, а не через половую щель.
При разрывах промежности в большинстве случаев возникает умеренное кровотечение, но при III степени разрыва и особенно при варикозном расширении вен кровотечение может быть профузным. Разрывы промежности легко инфицируются и порой становятся источником послеродовых септических заболеваний.
Технически неправильное восстановление целостности промежности способствует в дальнейшем опущениям и выпадениям женских половых органов, а при III степени разрыва может развиться недержание газов и кала или образоваться влагалищно-прямокишечный свищ.
Лечение разрывов промежности заключается в восстановлении анатомических взаимоотношений тканей путем наложения швов.
Зашивание разрывов промежности производится после рождения последа и осмотра (а при необходимости и зашивания) шейки матки и стенок влагалища. Зашивание производят в условиях операционной при соблюдении всех правил асептики и антисептики. Подготовка опе-
рационного поля и рук хирурга и ассистентов выполняется по принятым в хирургии правилам.
При I и II степенях разрыва зашивание проводят под внутривенной, местной инфильтрационной или пудендальной анестезией новокаином, при III степени показано общее обезболивание (для полного расслабления сфинктера прямой кишки).
Техника операций при разрывах промежности
При разрыве I степени разрыв промежности обнажают при помощи влагалищных зеркал. На верхний угол раны накладывают кетгутовый шов, концы нитей захватывают зажимом и оттягивают кверху. Накладывают зажимы на края раны в области перехода слизистой влагалища в кожу промежности. Рану раскрывают, высушивают тампонами и осматривают. Размозженные участки краев раны иссекают. Затем на расстоянии 1 см друг от друга накладывают отдельные швы рассасывающимся материалом (кетгут, викрил, дексон) на слизистую влагалища. Причем иглу необходимо проводить под всей раневой поверхностью, так как в противном случае будут оставаться пространства, где скапливается кровь, мешающая заживлению. Края кожной раны соединяются подкожным косметическим швом (кетгут, викрил, дексон), в редких случаях - отдельными шелковыми швами. Линия швов обрабатывается йодом или йодонатом.
При разрыве промежности II степени сначала накладывают кетгутовый шов на верхний угол разрыва слизистой влагалища. Затем несколькими отдельными кетгутовыми швами соединяют разорванные мышцы промежности (леваторопластика). Далее зашивание производят так же, как и при разрыве I степени.
Применяют также методику послойного зашивания раны промежности путем наложения непрерывного кетгутового шва. С этой целью используют хромированный кетгут или нити из синтетического рассасывающегося материала на атравматичных иглах (дексон, викрил).
Зашивание раны промежности можно производить по методу Шуте (1959) нехромированным кетгутом. Швы накладывают сверху вниз на расстоянии 1 см друг от друга. Благодаря методике наложения швов по Шуте в толще промежности не образуется узлов и все слои приходят в плотное соприкосновение; узлы на промежности отпадают самостоятельно.
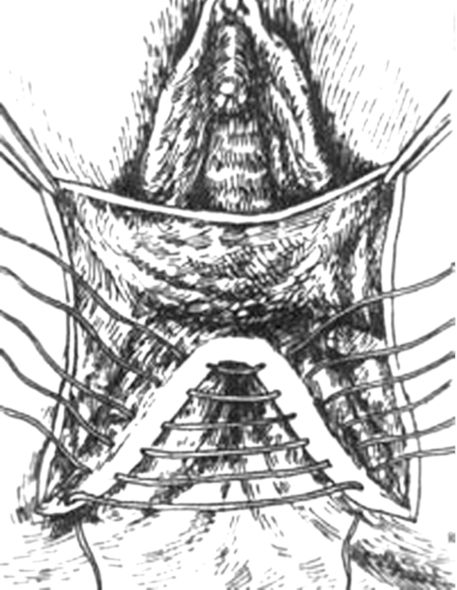 Рис. 74. I
этап зашивания разрыва промежности III степени - восстановление стенки
прямой кишки (викриловыми или полигликолидовыми атравматичными швами)
без прокалывания слизистой оболочки
Рис. 74. I
этап зашивания разрыва промежности III степени - восстановление стенки
прямой кишки (викриловыми или полигликолидовыми атравматичными швами)
без прокалывания слизистой оболочки
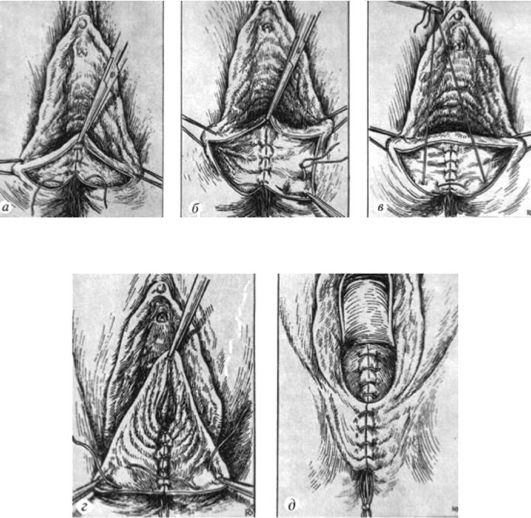 Рис. 75. Зашивание
разрыва промежности III степени: а - наложение швов на стенку прямой
кишки; б, в - наложение швов на сфинктер прямой кишки; г - наложение
швов на мышцы промежности; д конечный этап (восстановлена кожа
промежности).
Рис. 75. Зашивание
разрыва промежности III степени: а - наложение швов на стенку прямой
кишки; б, в - наложение швов на сфинктер прямой кишки; г - наложение
швов на мышцы промежности; д конечный этап (восстановлена кожа
промежности).
Зашивание разрыва III степени (рис. 74, 75) является ответственной операцией, требующей точной ориентировки и высокой оперативной техники, поэтому она должна производиться опытным хирургом. Сна-
чала зашивают стенку прямой кишки отдельными рассасывающимися синтетическими швами без захватывания слизистой кишки. Затем отыскивают концы разорвавшегося сфинктера прямой кишки и сшивают их полигликолидом. Далее накладывают швы в том же порядке, что и при разрывах II степени.
В послеоперационном периоде поверхность швов обрабатывают крепким раствором перманганата калия или йодной настойкой. Туалет промежности производят после каждого акта мочеиспускания или дефекации.
При разрывах промежности I-II степени на 3-й день родильнице назначают слабительное. При отеке тканей промежности в области швов применяют пузырь со льдом или физиолечение (терапевтический лазер и ультразвук и др.).
При разрывах III степени в течение первых 6 дней родильница получает жидкую пищу, антибактериальную терапию и вазелиновое масло. Слабительное дают на 6-й день после родов, затем снимают швы.
ГЕМАТОМЫ НАРУЖНЫХ ПОЛОВЫХ ОРГАНОВ И ВЛАГАЛИЩА
Гематомы наружных половых органов и влагалища возникают во время родов вследствие длительного или быстрого периода изгнания плода или при извлечении головки плода с помощью акушерских щипцов. Под воздействием травмы происходят растяжение и разрыв сосудов в глубине мягких тканей, поверхность которых остается неповрежденной. Изливающаяся из поврежденных сосудов кровь скапливается в тканях и рыхлой клетчатке, образуется гематома, по размерам нередко превышающая головку новорожденного, иногда значительно.
Клиническая картина характеризуется появлением сине-багровой опухоли в области наружных половых органов или влагалища, вход во влагалище расположен эксцентрично. Даже небольшие гематомы могут вызывать ощущение дискомфорта (чувство давления, распирания) и резкую боль. При больших или прогрессирующих гематомах развивается картина геморрагического шока. Гематомы способны распространяться вверх на клетчатку малого таза.
Небольшие гематомы (около 2 см в диаметре) чаще рассасываются самостоятельно. Возможно нагноение гематом. При прогрессировании гематом иногда нельзя избежать чревосечения.
Распознают гематомы при осмотре наружных половых органов и влагалища, а также при влагалищном исследовании.
Небольшие гематомы не вскрывают. Прогрессирующие гематомы и гематомы более 4-5 см в диаметре подлежат вскрытию с целью найти кровоточащий сосуд, чтобы наложить на него лигатуру, удалить сгустки крови, зашить рану наглухо. При признаках инфекции зашивание раны противопоказано.
РАЗРЫВЫ ШЕЙКИ МАТКИ
По данным различных авторов, частота разрывов шейки матки при родах колеблется в широких пределах - от 3 до 60%, причем у первородящих они наблюдаются в четыре раза чаще, чем у повторнородящих.
Причины разрывов шейки матки
• Изменения шейки матки воспалительного характера, рубцовые изменения.
• Ригидность шейки матки у первородящих старше 30 лет.
• Чрезмерное растяжение шейки матки при крупном плоде, разгибательных предлежаниях.
• Быстрые и стремительные роды.
• Длительные роды при преждевременном отхождении вод.
• Длительное ущемление шейки матки между головкой и костями таза.
• Оперативные роды - акушерские щипцы, вакуум-экстракция плода, поворот плода на ножку, извлечение плода за тазовый конец, плодоразрушающие операции.
• Нерациональное ведение II периода родов, ранняя потужная деятельность.
Разрывы шейки матки могут быть самопроизвольные и насильственные. Самопроизвольные возникают при родах без оперативных пособий, насильственные - при оперативных вмешательствах, вызванных патологическими родами.
Разрывы шейки матки в зависимости от их глубины делятся на три степени.
К I степени относятся разрывы шейки матки с одной или двух сторон не более 2 см; к II степени - разрывы более 2 см, не доходящие до сводов влагалища с одной или двух сторон; к III степени - разрывы, доходящие до свода или переходящие на него.
Осмотр шейки матки производится только при помощи зеркал. При первых родах практически во всех случаях происходят поверхностные (до 1 см) надрывы шейки матки, в результате чего наружный зев в дальнейшем приобретает щелевидную форму.
Единственным симптомом разрывов шейки матки является кровотечение из родовых путей, которое возникает в основном после рождения плода и последа при хорошо сократившейся матке. Кровотечение может быть от незначительного до профузного, вытекающая при этом кровь имеет алый цвет.
Кровотечения при разрывах шейки матки бывают не всегда. Интенсивность кровотечения при разрывах шейки матки не всегда прямо пропорциональна степени разрыва. Существенное значение имеет калибр поврежденного кровеносного сосуда, наличие или отсутствие тромбов в нем.
Чтобы поставить диагноз разрыва шейки матки после родов, необходимо произвести осмотр шейки матки при помощи зеркал. Этот осмотр обязателен для всех родильниц. Осмотр шейки матки после родов производится при хорошем освещении в малой операционной. Родильницу укладывают на гинекологическое кресло. Осуществляют обработку наружных половых органов дезинфицирующим раствором. Шейку матки обнажают при помощи зеркал, затем ее захватывают окончатыми щипцами сначала за переднюю губу, потом, перекладывая их и растягивая края, осматривают ее на всем протяжении через каждые 2 см.
Методика восстановления шейки матки при ее разрыве
Распространенный до настоящего времени метод зашивания разрыва шейки матки сразу после отхождения последа заключается в наложении однорядного шва синтетической или кетгутовой нитью. Швы накладываются через все слои шейки матки со стороны влагалища, начиная от верхнего края разрыва по направлению к наружному зеву, причем первая (провизорная) лигатура накладывается несколько выше места разрыва.
Кроме зашивания разрыва шейки матки однорядным швом или двухрядными швами сразу после родов, можно использовать «отсроченные» швы. Их накладывают через 6-24-48 ч после родов, предварительно иссекая некротизированные ткани. Эту методику применяют при отсутствии других разрывов и кровотечения.
Можно использовать масочный наркоз (закись азота и кислород) или кратковременный внутривенный наркоз (кетамин и др.).
При обнаружении травмы шейку матки захватывают раздельно абортцангами или пулевыми щипцами на расстоянии 1,5-2 см от краев разрыва и разводят края в противоположные стороны. Это обеспечивает хороший обзор раны и делает ее доступной для зашивания.
Ведение послеродового периода у родильниц с зашитым разрывом шейки матки обычное, так как специального ухода за шейкой матки не требуется.
При вторичном заживлении незашитой шейки матки образуются грубые рубцы, приводящие к деформации шейки матки и образованию эктропиона. В дальнейшем происходит изъязвление эктропиона, и развивается эндоцервицит.
Наложение первично отсроченных швов имеет свои преимущества: условия для заживления шейки матки более благоприятны, нет обильных кровяных выделений, она уже частично сформирована, что позволяет легче сопоставить края разрыва и благоприятствует более совершенному сращению.
РАЗРЫВЫ МАТКИ
Разрывом матки называется нарушение целости ее стенок.
Причины разрывов матки различны. В 1875 г. Бандль выдвинул механическую теорию разрывов. Согласно ей, разрыв матки в родах объясняется пространственным несоответствием предлежащей части плода и таза матери.
Механическая теория разрыва матки (Бандль)
• Узкий таз, особенно при умеренной степени сужения.
• Поперечные положения плода.
• Разгибательные предлежания и асинклитические вставления головки.
• Гидроцефалия плода.
• Крупный плод.
• Опухоли в области малого таза.
• Рубцовые сужения различных отделов родовых путей.
• Неправильные положения матки после различных фиксирующих ее положение операций и т.д.
Если при таких условиях развивается хорошая родовая деятельность, тело матки все больше и больше сокращается, плод постепенно перемещается в тонкостенный, перерастянутый нижний сегмент, который при продолжающейся родовой деятельности резко истончается, и в результате происходит его разрыв.
Гистопатическая теория разрыва матки (Вербов)
В начале нашего столетия Я.Д. Вербов выдвинул другую теорию. Согласно ей, основной причиной разрывов матки являются глубокие патологические изменения воспалительного и дегенеративного характера в мускулатуре матки. Такие изменения миометрия возникают при следующих условиях.
• Рубцы на матке после различных операций (кесарева сечения, консервативной миомэктомии, операций при внематочной беременности с удалением интерстициальной части трубы, перфораций при внутриматочном вмешательстве).
• Повреждения матки при абортах, особенно криминальных и часто повторяющихся.
• Инфантилизм и аномалии развития половых органов, характеризующиеся недостаточным развитием миометрия.
• Воспалительные заболевания матки и придатков.
• Более пяти родов в анамнезе.
• Многоводие, многоплодие.
• Приращение и предлежание плаценты.
• Деструктивный пузырный занос.
В настоящее время большинство акушеров признают значение обоих этиологических моментов происхождения разрывов. Особенно часто разрывы матки возникают при одновременном существовании патологических изменений в стенке матки и каких-либо препятствий для изгнания плода.
Чаще разрывы матки возникают на фоне перенесенных абортов, воспалительных процессов в матке или после перенесенной операции на матке (60% всех разрывов матки).
Классификация разрывов матки (Л.С. Персианинов, 1964)
I. По времени происхождения.
1. Разрывы во время беременности (9%).
2. Разрывы во время родов (91%).
II. По патогенетическому признаку.
1. Самопроизвольные:
• механические;
• гистопатические;
• механогистопатические.
2. Насильственные:
• травматические;
• смешанные.
III. По клиническому течению.
1. Угрожающий разрыв.
2. Начавшийся разрыв.
3. Свершившийся разрыв.
IV. По характеру повреждения.
1. Трещина (надрыв).
2. Неполный разрыв (не проникающий в брюшную полость).
3. Полный разрыв (проникающий в брюшную полость).
V. По локализации.
1. Разрыв в дне матки.
2. Разрыв в теле матки.
3. Разрыв в нижнем сегменте.
4. Отрыв матки от сводов влагалища.
Самопроизвольными называются такие разрывы матки, которые возникают без каких-либо внешних воздействий; насильственными - разрывы, связанные чаще всего с неправильно выполненными оперативными вмешательствами.
Полные разрывы матки наблюдаются в девять раз чаще, чем неполные, и происходят в тех местах, где серозный покров плотно спаян с миометрием. Неполный разрыв может иметь любую локализацию, но чаще бывает в нижнем сегменте. В этих случаях наблюдаются гематомы параметральной клетчатки.
Угрожающий разрыв матки
Угрожающий разрыв матки - это такое состояние, при котором имеются перерастяжение нижнего сегмента матки или его дегенеративные изменения. Клиническая картина наиболее выражена при механическом препятствии к изгнанию плода, несколько меньше - при патологических изменениях стенки матки.
Наиболее типичную клиническую картину наблюдают при так называемом бандлевском разрыве матки, т.е. при наличии препятствий для рождающегося плода (угрожающий, начавшийся и совершившийся разрыв).
Клиническая картина угрожающего разрыва матки характеризуется появлением следующих симптомов.
• Бурная родовая деятельность, схватки сильные, резко болезненные.
• Матка вытянута в длину, дно ее отклонено в сторону от средней линии, круглые связки напряжены и болезненны.
• Контракционное кольцо расположено высоко (на уровне пупка) и косо, матка приобретает форму песочных часов.
• Нижний сегмент матки перерастянут и истончен, при пальпации резко болезненный, не удается определить предлежащую часть.
• Выпячивание или припухлость над лоном вследствие отека предпузырной клетчатки.
• Признак Вастена положительный.
• Затруднение мочеиспускания вследствие сдавления мочевого пузыря или уретры между головкой и костями таза.
• Непроизвольная и безрезультатная потужная деятельность при высоко стоящей головке.
• Беспокойное поведение роженицы.
Если своевременно не будет оказана необходимая помощь, то угрожающий разрыв матки перейдет в начавшийся разрыв.
Для начавшегося разрыва матки характерно присоединение к выраженным симптомам угрожающего разрыва матки новых симптомов, вызванных разрывом кровеносных сосудов и образованием гематомы в миометрии.
Схватки приобретают судорожный характер. Появляются сукровичные или кровяные выделения из родовых путей, в моче - примесь крови (за счет перерастяжения мочевого пузыря и разрывов слизистой). Ухудшается состояние плода (острая гипоксия, учащение или урежение сердцебиения, повышение двигательной активности, отхождение мекония при головных предлежаниях, иногда внутриутробная смерть плода). Роженица возбуждена, жалуется на сильные, непрекращающиеся боли, чувство страха, боязнь смерти. Часто отмечаются нарушение ритма схваток, общая слабость, головокружение. При отсутствии немедленной помощи происходит разрыв матки.
Свершившийся разрыв матки
По определению Г. Гентера, свершившийся разрыв матки «характеризуется наступлением зловещей тишины в родильном зале после многочасовых криков и беспокойного поведения роженицы».
В момент разрыва роженицы испытывают сильную режущую боль, некоторые ощущают: что-то лопнуло, разорвалось. Сразу же прекращается родовая деятельность. Роженица становится апатичной, перестает кричать. Одновременно с угнетением состояния бледнеют кожные покровы, нарастает учащение пульса, падает его наполнение и артериальное давление, появляется холодный пот, т. е. развивается типичная картина шока. Шок обусловлен сначала резким перитонеальным инсультом в связи с внезапным изменением внутрибрюшного давления, а в дальнейшем он усугубляется кровотечением.
При наступившем разрыве матки меняется форма живота, исчезают напряжение круглых связок брюшной стенки, контракционное кольцо. Плод полностью или частично выходит в брюшную полость, и поэтому при пальпации части плода отчетливо определяются непосредственно под брюшной стенкой. Сердцебиение плода исчезает. Наружное кровотечение обычно бывает несильным, так как кровь изливается в брюшную полость, а при неполном разрыве образуется гематома в околоматочной клетчатке.
Описанная клиническая картина изменяется в зависимости от локализации, размеров и характера разрыва. Иногда указанный симптомокомплекс выражен неотчетливо. Так, могут быть случаи разрывов, когда схватки прекращаются не сразу, а постепенно ослабевают, пульс внезапно учащается, становится мягким, легко сжимаемым.
Наличие какого-либо одного или двух симптомов, отчетливо выраженных на фоне других неотчетливых признаков, может помочь распознаванию этого тяжелейшего осложнения родов.
В неясных случаях, при подозрении на разрыв матки, а также после плодоразрушающих операций, после поворота плода на ножку, который долго не удавался и вдруг удался, а также при влагалищном родоразрешении по поводу угрожающего разрыва необходимо произвести ручное обследование полости матки, а шейку матки осмотреть при помощи зеркал.
Отсутствие яркой клинической картины угрожающего и начавшегося разрыва матки характерно для беременных и рожениц с рубцом на матке. Поэтому в тех случаях, когда на матке есть рубец, следует заранее (лучше до беременности) определить его состояние, т.е. его полноценность.
Рубец на матке считается неполноценным, если:
• предыдущее кесарево сечение было произведено менее двух лет назад;
• в послеоперационном периоде была лихорадка;
• рубец заживал вторичным натяжением;
• разрез на матке был корпоральным;
• плацента расположена в области рубца;
• во время данной беременности отмечались боли в животе или кровяные выделения задолго до родов;
• определяется болезненность рубца при его пальпации или при шевелении плода;
• кожа в области рубца спаяна с подлежащими тканями передней брюшной стенки;
• при пальпации или при УЗИ рубца определяется его истончение до 3 мм и/или симптом «ниши».
Хирургическое лечение при разрыве матки
• Немедленное чревосечение.
• Зашивание разрыва после иссечения краев раны.
• Перевязка маточных артерий или перевязка внутренних подвздошных артерий.
• Дренирование брюшной полости.
• В отдельных случаях надвлагалищная ампутация матки или экстирпация матки.
При появлении симптомов угрожающего разрыва матки необходимо немедленно прекратить родовую деятельность глубоким наркозом и закончить роды оперативным путем.
Родоразрешение должно производиться очень бережно, с учетом акушерской ситуации. При головке, стоящей во входе в малый таз, показано родоразрешение путем кесарева сечения, при головке, стоящей в полости малого таза, извлечение живого плода при помощи акушерских щипцов, при мертвом - плодоразрушающая операция. После удаления плода и детского места необходимо ручное обследование стенок полости матки.
При свершившемся разрыве матки показано немедленное чревосечение. Чем меньше пройдет времени от начала разрыва до операции, тем лучше ее непосредственные результаты. Если операция произведена в первые 2 ч, смертность составляет 29%, а если позже, то она достигает 42%.
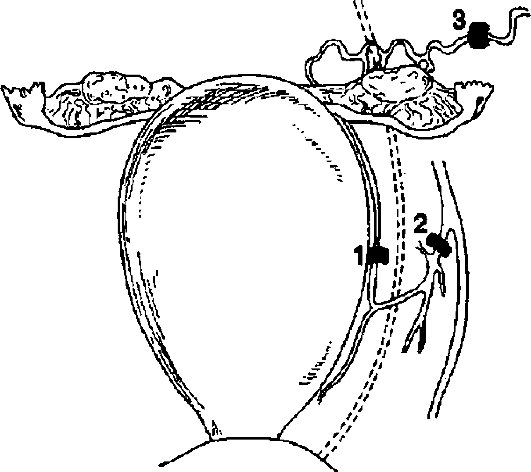 Рис. 76. Перевязка
сосудов при органосохраняющих операциях: 1 - перевязка маточных
артерий; 2 - перевязка внутренних подвздошных артерий; 3 - перевязка
яичниковых артерий.
Рис. 76. Перевязка
сосудов при органосохраняющих операциях: 1 - перевязка маточных
артерий; 2 - перевязка внутренних подвздошных артерий; 3 - перевязка
яичниковых артерий.
Во время операции из брюшной полости удаляют плод, плаценту и излившуюся кровь. Объем оперативного вмешательства зависит от состояния женщины, характера разрыва и инфицирования матки. При тяжелом общем состоянии больной, а также при линейных, недавно произошедших небольших разрывах матки у молодых женщин при отсутствии инфицирования разрывы зашивают после иссечения краев раны. Во всех других случаях производится надвлагалищная ампутация или экстирпация матки. По окончании операции показана тщательная ревизия органов брюшной полости. До начала операции, во время и после ее окончания проводят борьбу с шоком и кровопотерей по общепринятым принципам, коррекцию гемокоагуляции, начинают антибактериальную терапию.
Если диагноз свершившегося разрыва матки во время родов не устанавливается и родильница не погибает от кровотечения, то в течение ближайших суток развиваются симптомы, характерные для разлитого перитонита. Состояние родильницы становится тяжелым, черты лица заостряются, глаза западают, язык сухой, обложен налетом, пульс частый, слабый, женщина жалуется на боли, брюшная стенка у нее напряжена, резко болезненна. Положительный симптом Щеткина-Блюмберга. Нарастают явления пареза, тошнота, икота, рвота. По установлению диагноза показаны немедленное чревосечение, экстирпация матки и дренирование брюшной полости.
Техника операций, применяемых при разрывах матки
При разрывах матки брюшную полость вскрывают разрезом по средней линии от лона до пупка. Для лучшего доступа рекомендуется продлевать разрез выше пупка, обходя его слева. Если плод находится в брюшной полости, то извлекают его, а затем и отделившийся послед. Матку захватывают рукой, обернутой марлевой салфеткой, выводят в рану, осматривают и устанавливают размеры и характер разрыва для решения вопроса об объеме операции.
Прежде всего необходимо добиться полного гемостаза. При неполном разрыве матки, если под ее брюшинным покровом имеется гематома, необходимо рассечь брюшину, удалить жидкую кровь и сгустки и лигировать поврежденные сосуды. В тех случаях, когда разрыв расположен по ребру матки и образовалась гематома в параметрии, иногда приходится производить перевязку маточной или внутренней подчревной артерии.
После достижения полного гемостаза ножницами или скальпелем иссекают размозженные края раны, подравнивают их или иссекают остатки старого рубца. Это необходимо, чтобы правильно соединить края раны маточной стенки и обеспечить хорошее заживление ее. Рану зашивают отдельными кетгутовым швами в два этажа по той же методике, что применяется при кесаревом сечении. Перитонизацию производят наложением непрерывного викрилового шва. Иногда для перитонизации можно использовать брюшину пузырно-маточной складки или круглую связку. После туалета брюшной полости переднюю брюшную стенку послойно зашивают, оставляя дренажи. Если восстановление целости матки невозможно, то применяют надвлагалищную ампутацию или экстирпацию матки.
надвлагалищная ампутация матки
Матку захватывают за углы зажимами Кохера (рис. 77) и отводят ее в сторону. После этого накладывают два зажима - один на круглую связку, второй на собственную связку яичника и трубу (рис. 78).
Для предотвращения обратного венозного кровотечения накладывают контрклеммы, и перечисленные образования рассекают между зажимами, прошивают синтетическими лигатурами.
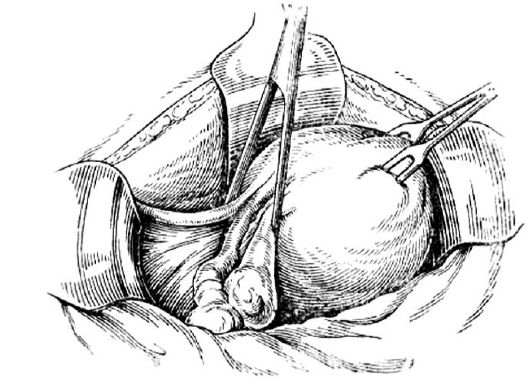 Рис. 77. Наложение зажима Кохера у ребра матки
Рис. 77. Наложение зажима Кохера у ребра матки
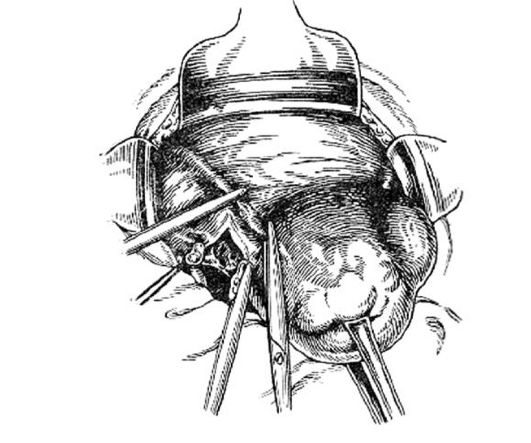 Рис. 78. Наложение зажимов на круглую связку, трубу и собственную связку яичника
Рис. 78. Наложение зажимов на круглую связку, трубу и собственную связку яичника
Матку отводят в противоположную сторону и делают то же самое на другой стороне. Если возникает необходимость удалить придатки, то зажим накладывают не на собственную связку яичника и трубу, а на подвешивающую (воронкотазовую) связку. Затем оттягивают матку кзади, рассекают пузырно-маточную складку (рис. 79) и тупфером отсепаровывают ее вместе с мочевым пузырем несколько ниже уровня внутреннего зева.
Затем матку смещают в сторону и на уровне внутреннего зева перпендикулярно ребру матки на маточные сосуды накладывают зажим (рис. 80). То же самое делают с другой стороны. Маточные сосуды пересекают, и зажимы заменяют лигатурами. На уровне внутреннего зева матку отсекают до шейки (рис. 81). Культю шейки обрабатывают йодонатом или настойкой йода и накладывают несколько отдельных синтетических швов, которыми соединяют переднюю и заднюю стенки шейки матки. Концы лигатур обрезают и приступают к перитонизации (рис. 82).
Перитонизацию производят непрерывным швом. После затягивания кисетного шва культи придатков, трубы и круглой связки оказываются погруженными в параметральную клетчатку, культя шейки матки покрыта пузырно-маточной складкой.
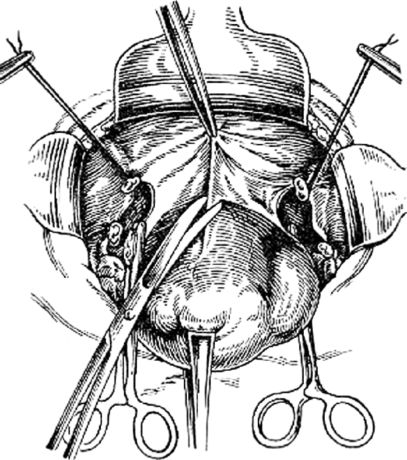 Рис. 79. Рассечение пузырно-маточной складки брюшины
Рис. 79. Рассечение пузырно-маточной складки брюшины
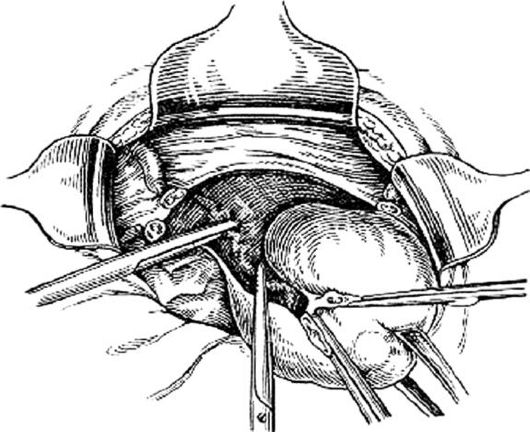 Рис. 80. Наложение зажима на восходящую ветвь маточной артерии
Рис. 80. Наложение зажима на восходящую ветвь маточной артерии
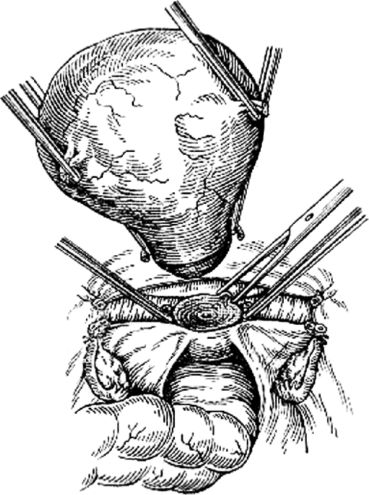 Рис. 81. Отсечение тела матки от шейки матки
Рис. 81. Отсечение тела матки от шейки матки
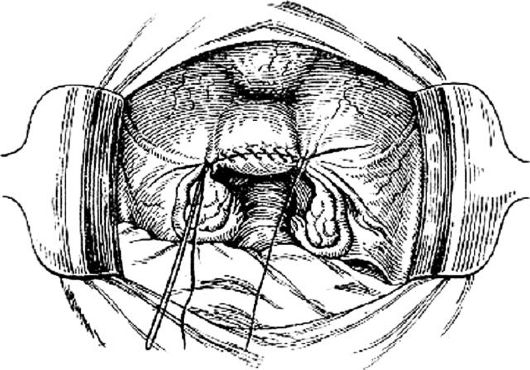 Рис. 82. Перитонизация
Рис. 82. Перитонизация
экстирпация матки
Первые этапы операции те же, что и при надвлагалищной ампутации матки: последовательно с обеих сторон пережимают, пересекают и лигируют круглые связки матки и собственную связку яичника вместе с трубой. От одной круглой связки до другой рассекают пузырно-маточную складку. Мочевой пузырь отделяют от шейки матки вплоть до самого влагалища. Маточные сосуды захватывают на каждой стороне зажимами Кохера так, чтобы в них не попали ткани шейки матки. Сосуды перерезают, прошивают и лигируют. Матку оттягивают книзу, пережимают, пересекают и лигируют крестцово-маточные связки, между ними
рассекают задний листок брюшины. На кардинальные связки матки непосредственно по ребру шейки (во избежание ранения мочеточника) накладывают зажимы (рис. 83), связки пересекают и лигируют.
Затем вскрывают влагалищный свод (рис. 84) у места его прикрепления к шейке. Вскрытие свода производят с помощью купферовских ножниц, направляя их перпендикулярно к стенке влагалища. Свод можно вскрыть сзади, спереди или сбоку. Во влагалище вводят полоску марли, смоченную йодонатом, проталкивают ее корнцангом глубже ко входу влагалища и оставляют там до окончания операции. Затем разрез влагалищного свода увеличивают в обе стороны, щипцами Мюзо захватывают губу шейки матки и, потягивая за щипцы, отсекают шейку матки от влагалищных сводов и матку удаляют (рис. 85). Ассистент в это время захватывает края разрезов влагалища зажимами. Стенки влагалища сшивают между собой отдельными синтетическими или кетгутовыми швами или обшивают, оставляя влагалище открытым.
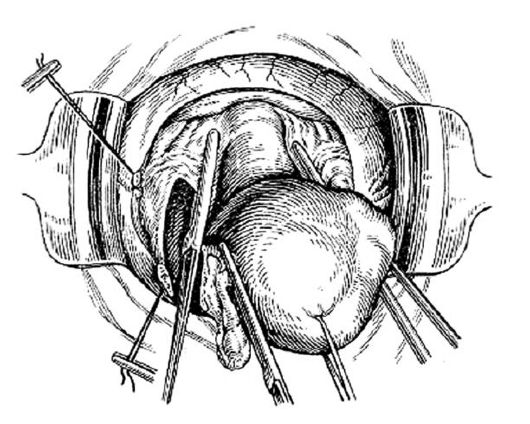 Рис. 83. Наложение зажима вдоль шейки матки
Рис. 83. Наложение зажима вдоль шейки матки
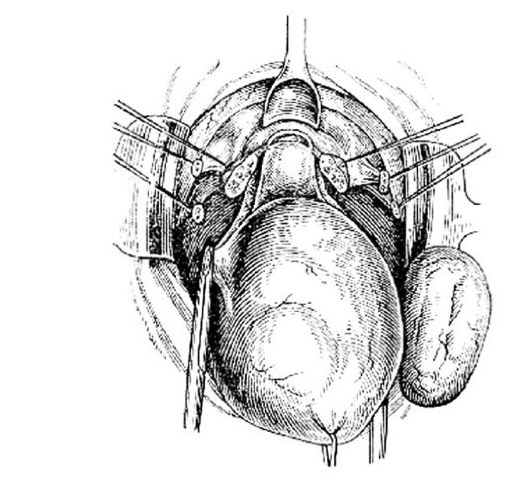 Рис. 84. Вскрытие переднего свода влагалища
Рис. 84. Вскрытие переднего свода влагалища
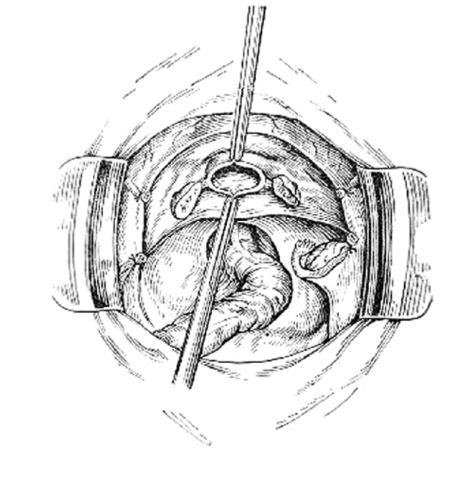 Рис. 85. Матка отсечена
Рис. 85. Матка отсечена
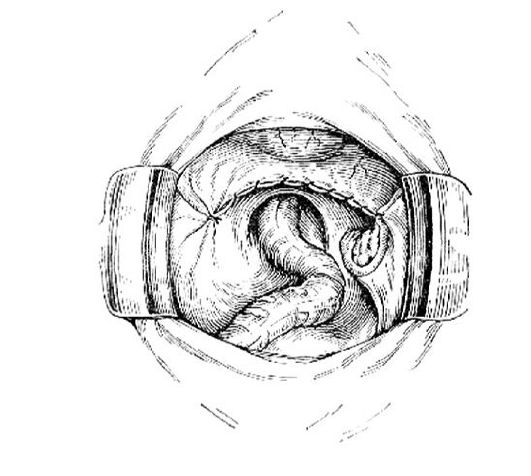 Рис. 86. Перитонизация
Рис. 86. Перитонизация
Перитонизация (рис. 86) производится обычным способом - так же, как и при надвлагалищной ампутации матки.
Приведем клиническое наблюдение полного антенатального разрыва матки.
Пациентка Г.Ю.Н., 30 лет, доставлена в родильный дом бригадой СМП с диагнозом: беременность 34-35 нед; угроза прерывания беременности. Из анамнеза: перенесенные заболевания - краснуха, хронический тонзиллит, ветряная оспа, грипп, ревматоидный артрит, вегетососудистая дистония по гипертоническому типу; дисфункция яичников репродуктивного периода, вторичное бесплодие. Первая беременность в 1994 г. - медицинский аборт в 4 нед, вторичное бесплодие, вторая беременность в 2001 г. - левосторонняя трубная беременность, чревосечение, тубэктомия слева, с 2001 по 2003 г. - бесплодие, стимуляция овуляции, третья беременность - настоящая. Течение данной беременности осложнилось угрозой прерывания, в 7 нед - стационарное лечение в гинекологической больнице, повторные госпитализации в 9-10 нед, в 20 нед и в 24-26 нед, когда было выявлено центральное предлежание плаценты.
При поступлении в родильный дом жалобы на слабость, боли в животе, головокружение. Состояние тяжелое. Кожные покровы и видимые слизистые бледные. Отеков нет. Пульс 100 ударов в минуту, ритмичный, слабого наполнения и напряжения. АД 90/60, 90/60. Живот мягкий, болезненный. Матка без четких контуров, болезненная при пальпации. Сердцебиение плода приглушено, до 110 ударов в минуту, выслушивается выше пупка. Выделений из половых путей нет. С диагнозом: беременность 35 нед, разрыв матки, внутреннее кровотечение, геморрагический шок II степени, центральное предлежание плаценты больная переведена в операционную, катетеризирована правая подключичная вена. Произведено нижнесрединное чревосечение с иссечением кожного рубца, в брюшной полости темная кровь и сгустки в количестве около 2 л. Плодный пузырь с плодом располагается свободно в брюшной полости в верхних отделах. За ножку извлечен живой недоношенный мальчик массой 2250 г, длиной 44 см, оценка по шкале Апгар 4/6 баллов. При дальнейшей ревизии брюшной полости обнаружено: тело матки с разрывом в области дна, с переходом на левый трубно-маточный угол, разрыв длиной 14 см с неровными краями, истонченными до серозного покрова. К краям разрыва, к задней стенке матки, левому ребру интимно подпаяны петли тонкого кишечника, инфильтрирован-
ные пряди большого сальника. Через разрыв матки обнаружено центральное предлежание плаценты, отделить плаценту не удается из-за истинного приращения.
Диагноз: беременность 35 нед. Полный свершившийся разрыв матки. Внутрибрюшное кровотечение. Геморрагический шок II степени. Центральное предлежание плаценты. Истинное приращение плаценты. Спаечный процесс в малом тазу. Отягощенный акушерско-гинекологический анамнез. Ожирение II степени. Первые роды в 30 лет.
Произведена экстирпация матки без придатков, дренирование брюшной полости, перевязка внутренних подвздошных артерий (привлечен сосудистый хирург). Вызвана гематологическая реанимационная бригада, бригада Выездного центра реанимации. Общая кровопотеря оценена в 3000 мл, введено 8450 мл, в том числе свежезамороженной плазмы 2800 мл, эритромассы 750 мл; выделено мочи 3900 мл. Гемоглобин 66 г/л. В послеоперационном периоде проводили переливание свежезамороженной плазмы, крахмала 6%, эритромассы, солевых растворов, антибактериальную терапию. Заживление первичным натяжением. Выписана домой на 11-й день в удовлетворительном состоянии.
Заключение патологоанатомического исследования: истинное приращение плаценты III степени (percreta). Антенатальный разрыв тела матки. Полное предлежание плаценты с ретроплацентарными гематомами давностью более суток. Поствоспалительный склероз миометрия. Хроническая плацентарная недостаточность II степени, хаотичные склерозированные ворсины. Морфологические признаки незрелости шейки матки с наличием железистой псевдоэрозии эктоцервикса и склероза эндоцервикса. Малокровие исследованных органов.
острый выворот матки
Острый выворот матки возникает при неправильном ведении последового или послеродового периода, вследствие слабости связочного аппарата матки, ее атонии. Выворот матки может быть полным или частичным. Всегда сопровождается развитием болевого шока. Диагностика не представляет трудностей.
Лечение острого выворота матки заключается в немедленной противошоковой терапии и вправлении вывернутой матки на место под глубоким наркозом (рис. 87).
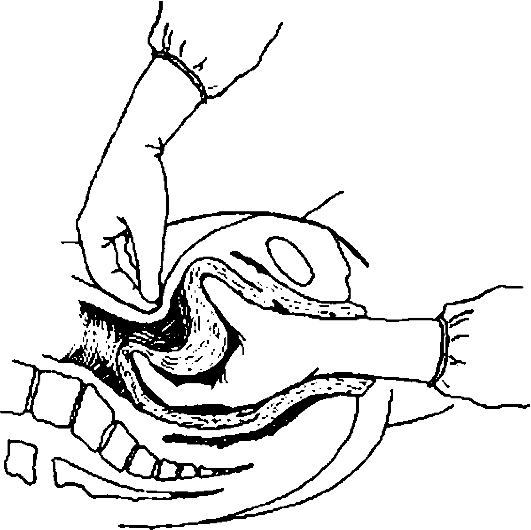 Рис. 87. Вправление выворота матки
Рис. 87. Вправление выворота матки
РАСТЯЖЕНИЕ И РАЗРЫВЫ СОЧЛЕНЕНИЙ ТАЗА
У отдельных беременных имеет место чрезмерное размягчение сочленений таза (симфизит, симфизиопатия). При родах крупным или переношенным плодом, родоразрешающих операциях размягченные сочленения начинают растягиваться, лонные кости отходят друг от друга на значительное расстояние (более 0,5 см). При разрыве лонного сочленения (рис. 88) не исключены смещение лонных костей, повреждение мочеиспускательного канала, клитора, мочевого пузыря. При этом растягиваются и крестцово-подвздошные сочленения. В суставах образуются кровоизлияния, в последующем может начаться воспалительный процесс.
Клинически эти осложнения вызывают появление болей в области лонного сочленения, крестца, копчика на 2-3-й день после родов, которые усиливаются при разведении ног и ходьбе, нарушается походка. Могут появиться признаки воспаления в области травмы - гиперемия кожи, отек окружающих тканей.
Распознают повреждения сочленений таза при осмотре и пальпации области лонного сочленения и с помощью рентгенографии.
Допустимо консервативное лечение (покой, тугое бинтование таза, корсеты). При разрыве лонного сочленения или значительном расхождении костей таза требуется хирургическое вмешательство.
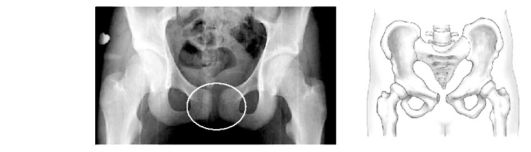 Рис. 88. Разрыв лонного сочленения
Рис. 88. Разрыв лонного сочленения
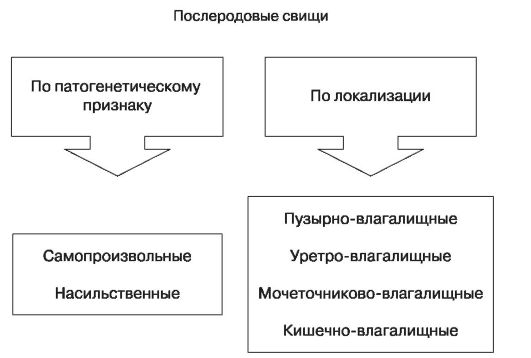
МОЧЕПОЛОВЫЕ И КИШЕЧНЫЕ СВИЩИ
Образование мочеполовых и кишечно-половых свищей после родов связано с неправильным ведением последних, особенно при узком тазе. Свищи не опасны для жизни женщины, но являются тяжелым увечьем и делают ее инвалидом. Свищи образуются вследствие длительного стояния головки плода в одной плоскости (более 2 ч), в результате чего происходит нарушение кровообращения в окружающих тканях с последующим их некрозом. Образуются свищи на 6-7-й день после родов, т.е. после выписки из родильного дома. Кроме того, свищи могут образоваться при заживлении зашитых травм промежности вторичным натяжением, при ранении мочевого пузыря и кишечника во время чревосечения.
 Основное
клиническое проявление свищей - это либо выделение мочи через влагалище
вне акта мочеиспускания, либо выделение газов и жидкого кала, всегда
сопровождающиеся местной воспалительной реакцией во влагалище.
Основное
клиническое проявление свищей - это либо выделение мочи через влагалище
вне акта мочеиспускания, либо выделение газов и жидкого кала, всегда
сопровождающиеся местной воспалительной реакцией во влагалище.
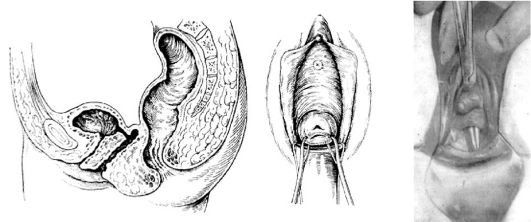 Рис. 89а. Пузырно-влагалищные свищи
Рис. 89а. Пузырно-влагалищные свищи
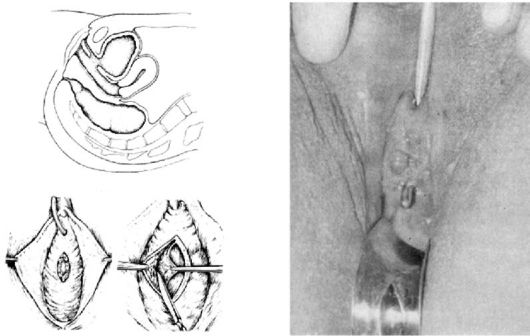 Рис. 89б. Уретро-вагинальные свищи
Рис. 89б. Уретро-вагинальные свищи
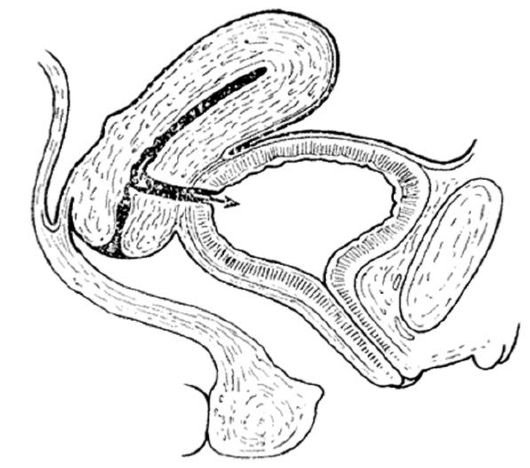 Рис. 89в. Пузырно-маточные свищи
Рис. 89в. Пузырно-маточные свищи
Диагностируют мочеполовые свищи путем осмотра влагалища и шейки матки с помощью зеркал и цистоскопии, кишечно-половые - также при осмотре влагалища с помощью зеркал, пальцевого ректального исследования и при ректоскопии и ирригоскопии.
Мелкие влагалищно-прямокишечные свищи могут закрыться сами при соблюдении соответствующей
диеты и гигиены. При незакрывшихся мочеполовых и кишечно-половых свищах необходимы пластические операции, которые являются довольно сложными и могут быть выполнены не ранее чем через 4-6 мес после родов.
родовой травматизм плода
Родовой травматизм плода включает следующее.
 В
понятие «родовая травма» входят повреждения плода, которые возникают
исключительно во время родового акта в результате механической травмы.
В
понятие «родовая травма» входят повреждения плода, которые возникают
исключительно во время родового акта в результате механической травмы.
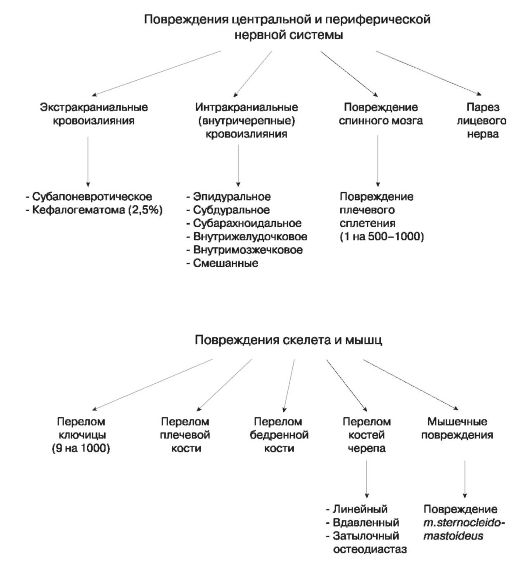
Повреждения центральной и периферической нервной системы -
это экстракраниальные и интракраниальные кровоизлияния, контузия мозга, контузия мозжечка, повреждения спинного мозга и периферической нервной системы.
Экстракраниальные кровоизлияния. Выделяют три главных варианта экстракраниальных кровоизлияний:
• родовая опухоль с геморрагическим пропитыванием или подкожной гематомой;
• субапоневротическое кровоизлияние;
• кефалогематома.
СУБАПОНЕВРОТИЧЕСКОЕ КРОВОИЗЛИЯНИЕ
Субапоневротическое кровоизлияние - кровоизлияние ниже апоневротического покрытия скальпа и соединения лобного и затылочного компонентов затылочно-лобной мышцы. Кровь может распространяться ниже апоневроза и проникать в анатомические подкожные пространства шеи. Кровоизлияние обусловлено комбинацией внешнего сдавления и тянущих сил при оказании акушерских инструментальных пособий.
Субапоневротическое кровоизлияние представляет собой относительно твердое, флюктуирующее образование, увеличивающееся после рождения и переходящее в подкожные ткани задней поверхности шеи. При субапоневротическом кровоизлиянии могут наблюдаться признаки острой кровопотери и нарастающей гипербилирубинемии. По окончании острой стадии повреждение самопроизвольно разрешается в течение 2-3 нед.
КЕФАЛОГЕМАТОМА
Кефалогематома - кровоизлияние под надкостницу какой-либо кости черепа у новорожденных. Чаще всего кефалогематома отмечается в области теменной кости с одной стороны, значительно реже бывает двусторонней. При ягодичном предлежании кефалогематома может возникнуть в области затылочной кости.
В этиологии кефалогематомы имеет значение смещение кожи по отношению к костям черепа, иногда возникающее при родах. Акушерские пособия - наложение щипцов и особенно применение вакуум-экстрактора - увеличивают вероятность возникновения кефалогематомы. Не исключено влияние повышенной кровоточивости вследствие дефицита витамина К и патологии сосудистой стенки. Частота кефалогематом составляет 1-2,5% при всех родах. Иногда кефалогематома возникает при отсутствии родовой травмы; так, при анализе 37 100 кесаревых сечений Alexander и соавт. (2005) обнаружили 0,3% частоту кефалогематом.
Кефалогематома представляет собой ограниченное опухолевидное образование мягкоэластической консистенции, которое обычно выявляется на 2-3-и сутки после рождения по мере спадения родовой опухоли, обусловленной отеком мягких тканей и кровоизлиянием в подкожную клетчатку. В течение ближайших дней кефалогематома может увеличиваться, достигая размеров небольшого яблока (до 150-200 мл крови). Характерными признаками кефалогематомы, кроме флюктуации, являются плотный кратерообразный валик по ее краям за счет уплотненной надкостницы, а также то, что она никогда не переходит за границы швов на другие кости.
Наличие кефалогематомы при обычном ее течении заметно не сказывается на общем состоянии: гематома подвергается спонтанному рассасыванию в течение 6-8 нед. В это время она определяется при пальпации как неравномерное уплотнение, уменьшающееся в размерах. В отдельных случаях возникает нагноение гематомы, чаще - при ссадинах или царапинах в этой области. Нагноение проявляется как местными симптомами воспаления (гиперемия, инфильтрация), так и общей реакцией организма (повышение температуры, ухудшение аппетита, беспокойство или вялость).
Иногда кефалогематома подвергается обызвествлению и окостенению. В этих случаях образуется деформация соответствующей кости, рентгенологически проявляющаяся ее утолщением на месте бывшей кефалогематомы.
Дифференциальную диагностику проводят с родовой опухолью, которая имеет тестоватую консистенцию, распространяется за границы швов на другие кости и не флюктуирует, исчезая обычно в первые 2-3 дня. Мозговые грыжи располагаются на границе костей в области швов, увеличиваются при напряжении и плаче, нередко пульсируют, в отличие от кефалогематомы. Если имеется перелом кости черепа, кефалогематома распространяется за границы швов. При напряженных кефалогематомах
целесообразна рентгенография черепа для исключения сопутствующих переломов. Увеличивающиеся размеры гематомы и другие признаки обширного кровоизлияния являются показанием для дополнительного исследования, включая рентгенологическое исследование черепа и исследование свертывающей системы, ибо у новорожденного возможна коагулопатия, например при тяжелой тромбоцитопении.
При неосложненном течении кефалогематомы специального лечения не требуется. Лишь при очень больших размерах ее целесообразно опорожнить путем пункции с последующим введением антибиотиков и наложением давящей стерильной повязки. Эту процедуру выполняют в начале 2-й недели во избежание рецидива, обусловленного повышенной физиологической кровоточивостью у детей первых дней жизни. В более поздние сроки эвакуация кефалогематомы может быть затруднена вследствие организации ее содержимого. При нагноении гематомы ее лечат как абсцесс.
ИНТРАКРАНИАЛЬНЫЕ (ВНУТРИЧЕРЕПНЫЕ) КРОВОИЗЛИЯНИЯ
Основные их типы приведены в табл. 19.
Внутричерепные родовые травмы сопровождаются не только различными по локализации и по объему кровоизлияниями, очагами ишемии и деструкции вещества головного мозга, но и, что более характерно для патологии такого рода, механическими повреждениями костей черепа, твердой мозговой оболочки и ее производных (венозные синусы, намет мозжечка). Снижение частоты тяжелых операций наложения акушерских щипцов и изменение тактики при тазовых предлежаниях способствовало уменьшению частоты внутричерепных кровоизлияний травматического генеза. Клиническая картина характеризуется нарастанием неврологической симптоматики сразу после родов, нарушениями сознания, судорожным синдромом, опистотонусом, нарушениями дыхания, сосудистыми нарушениями и др. Для диагностики можно использовать УЗИ, магнитно-резонансную и компьютерную томографию.
Внутричерепные кровоизлияния при родовой травме могут быть эпидуральными (рис. 90), субдуральными (рис. 91), субарахноидальными и внутримозговыми.
Таблица 19
Основные типы внутричерепных кровоизлияний у новорожденных
(Volpe, 1995)
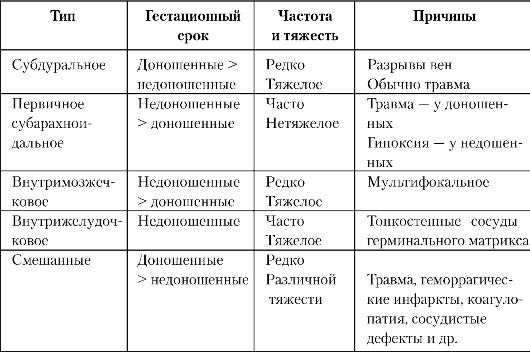
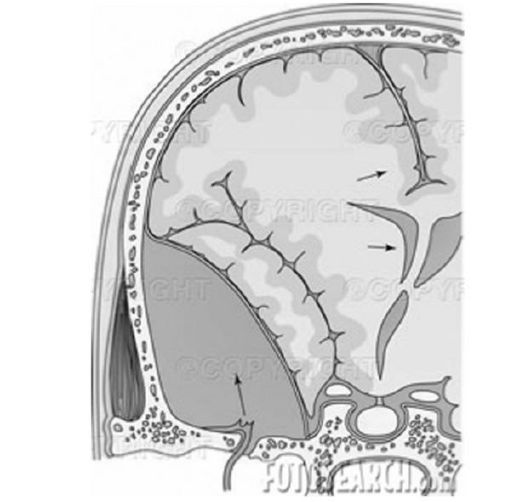 Рис. 90. Эпидуральное кровоизлияние
Рис. 90. Эпидуральное кровоизлияние
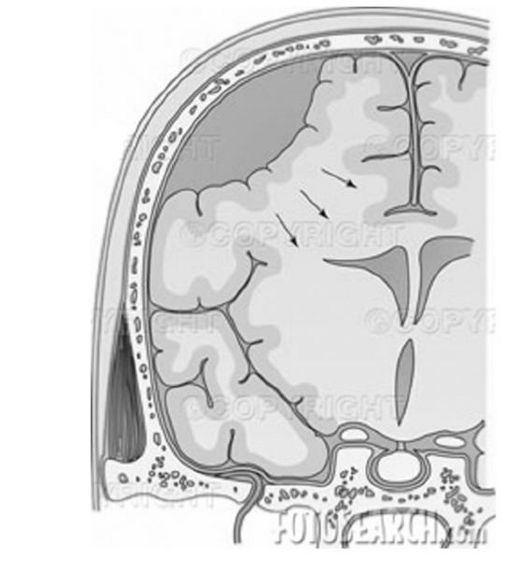 Рис. 91. Субдуральное кровоизлияние
Рис. 91. Субдуральное кровоизлияние
Эпидуральное кровоизлияние - между твердой мозговой оболочкой и надкостницей на внутренней поверхности черепа - встречается редко, в основном у доношенных и переношенных новорожденных, почти всегда сочетается с линейными переломами костей черепа (обычно при неправильном наложении щипцов).
Субдуральное кровоизлияние локализуется между твердой и паутинной мозговыми оболочками (над поверхностью больших полушарий, в верхней продольной щели, на основании полушарий, в задней черепной ямке). Субдуральные кровоизлияния вследствие разрывов дупликатур твердой мозговой оболочки и крупных вен являются самыми частыми видами внутричерепной родовой травмы.
Субарахноидальное кровоизлияние локализуется под паутинной оболочкой. Часто сочетается с субдуральными гематомами, проявлениями контузии или сотрясения головного мозга.
Повреждения спинного мозга при перерастяжении и кровоизлиянии вследствие чрезмерных тракций или ротации при родоразрешении часто сочетается с переломом позвоночника. Возможно при ротации головки щипцами, а также при травматичных родах в тазовом предлежании. Доминирующими при острой травме являются эпидуральное и интраспинальное кровотечения.
Разновидности «акушерских» параличей.
• Паралич Эрба («верхний» паралич) при травме С5-С6: отсутствуют движения в плечевом суставе, движения в локтевом суставе и кисти сохранены.
• Паралич Клюмпке («нижний» паралич) при травме С7-ТЫ: движения в плечевом суставе сохранены, движения в локтевом суставе и кисти отсутствуют.
• Тотальный паралич при травме всего сплетения: отсутствуют движения в плечевом, локтевом суставах и кисти.
Повреждения плечевого сплетения - относительно частая родовая травма (1 на 500-1000 своевременных родов). Парез Эрба-Дюшенна характеризуется повреждением на уровне С5-С6, иногда С7 (верхние отделы), парез Клюмпке - повреждением на уровне С7-Т1. Основная причина - дистоция плечиков в родах, иногда осложнение возникает при родах в тазовом предлежании.
Парез лицевого нерва: частота осложнения - 1-7,5 на 1000 своевременных родов; обычно возникает после наложения акушерских щипцов, но иногда и после самопроизвольных родов.
Повреждения скелета и мышц.
Перелом ключицы (наиболее часто встречающаяся форма родовой травмы) обнаруживается сразу после рождения плода по наличию крепитации в области ключицы и ограничению активных движений руки. Частота переломов ключицы составляет 3,3-18 на 1000 живорождений и составляет 9 на 1000 родов через естественные родовые пути, при этом не выявлено каких-либо специфических факторов, изменение которых позволило бы избежать этого осложнения. Лечение - фиксирующая повязка на плечевой пояс и руку. К концу 2-й недели жизни ребенка ключица срастается.
Перелом плечевой кости (обычно по типу «зеленой ветки») встречается очень редко, обычно при дистоции плечиков при головном предлежании или при затрудненном рождении ручек при тазовом предлежании.
Перелом бедренной кости наблюдается относительно редко, обычно при тазовом предлежании.
Переломы костей черепа обычно происходят при форсировании родоразрешения при наложении акушерских щипцов, иногда при самопроизвольных родах или кесаревом сечении (при трудном извлечении низко стоящей головки). Различают три основных вида переломов костей черепа у новорожденных: 1) линейный перелом; 2) вдавленный перелом; 3) затылочный остеодиастаз.
Мышечные повреждения: возможно повреждение m. sternocleidomastoideus, обычно при родах в тазовом предлежании или при внутреннем повороте плода. Латеральная гиперэкстензия мышцы, достаточная для ее разрыва, происходит при прохождении последующей головки через крестцовый мыс. По мере роста ребенка голова постепенно наклоняется к стороне повреждения, так как поврежденная мышца менее эластична.