Анатомия человека: учебник : в 2 т. / С. С. Михайлов, А. В. Чукбар, А. Г. Цыбулькин; под ред. Л. Л. Колесникова. - 5-е изд., перераб. и доп. - 2011. - Т. 1. - 704 с.: ил.
|
|
|
|
УЧЕНИЕ ОБ ЭНДОКРИННЫХ ЖЕЛЕЗАХ - ЭНДОКРИНОЛОГИЯ
Эндокринные железы (gll. endocrinae) выполняют специфическую функцию - гормональную регуляцию важнейших физиологических процессов: размножения, роста, обмена веществ.
Среди эндокринных желез различают щитовидную железу (gll. thyroidea), околощитовидные железы (gll. parathyroideae), гипофиз (hypophysis), шишковидную железу (gl. pineale), надпочечники (gll. suprarenales), эндокринную часть поджелудочной железы и половые железы (рис. 270).
ОБЩАЯ ЭНДОКРИНОЛОГИЯ
Эндокринными железами, или железами внутренней секреции, называют органы, которые вырабатывают специфически активные вещества - гормоны, или инкреты, участвующие в регуляции и координации функций организма. Гормоны принимают участие в реализации нервных процессов, регулируя нейрогормональные механизмы жизнеобеспечения организма как целого в сложных условиях взаимодействия факторов внешней и внутренней среды. Особенности строения эндокринных желез состоят в том, что они не имеют выводных протоков, и продуцируемые ими гормоны попадают непосредственно в кровь или лимфу. В связи с этим эндокринные железы обладают хорошо развитой сетью кровеносных сосудов, более обильной, чем любой другой орган. Капиллярная сеть эндокринных желез может иметь расширения, так называемые синусоиды, эндотелиальная стенка которых непосредственно прилежит к эпителиальным клеткам железы.
Согласованность деятельности эндокринных желез контролируется нервной системой. Гормоны, поступающие в кровь, одновременно влияют на различные нервные центры. Взаимодействие этих двух систем свидетельствует о нейрогормональной регуляции функций организма, причем ведущую роль играет нервная система. Главное значение в регуляции эндокринных функций принадлежит гипоталамусу, в котором происходит непосредственное взаимодействие нервной и эндокринной систем. Гипоталамус - орган гормональной регуляции функций.
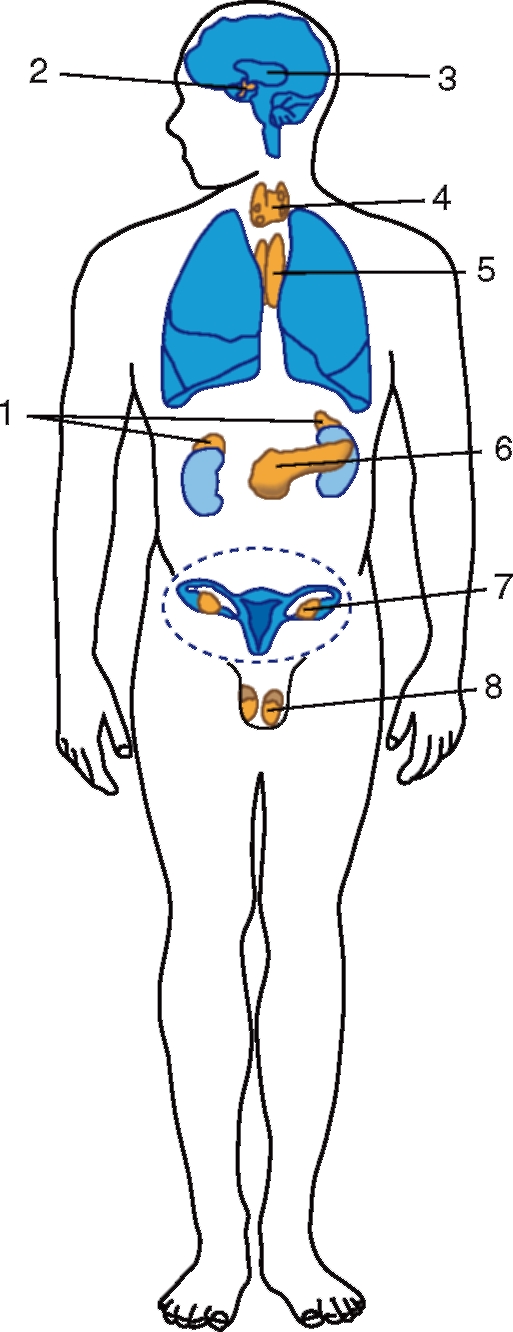
Рис. 270. Общая схема расположения эндокринных органов: 1 - надпочечники; 2 - гипофиз и гипоталамус; 3 - шишковидная железа; 4 - щитовидная и околощитовидные железы; 5 - тимус; 6 - поджелудочная железа; 7 - яичник (у женщин); 8 - яичко (у мужчины)
В настоящее время гипоталамус и гипофиз объединяют в единую гипоталамо-гипофизарную систему. Вырабатываемые в передней доле гипофиза биологически активные вещества называют тропными гормонами, так как их основное назначение состоит в регуляции функции других эндокринных желез. К ним относятся адренокортикотропный гормон (АКТГ), тиреотропный гормон (ТТГ), лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФСГ), соматотропный гормон (СТГ) и др.
Гормоны, вырабатываемые одними железами, оказывают специфическое воздействие на другие эндокринные железы. Тропные гормоны передней доли гипофиза усиливают образование гормонов щитовидной железы, АКТГ стимулирует продукцию гормонов корой надпочечников и т.д. Вместе с тем инкреты, вырабатываемые другими железами, оказывают тормозящее действие на образование тропных гормонов гипофиза.
Классификация эндокринных желез. В основу классификации эндокринных желез положены генетические признаки, учитывающие происхождение из разных зачатков. Выделяют следующие группы желез:
1. Бранхиогенные железы, связанные с развитием жаберного аппарата. К ним относятся щитовидная, околощитовидная железы.
2. Энтодермальные железы - эндокринная часть поджелудочной железы.
3. Неврогенные железы, связанные с развитием мозга. К ним относятся шишковидное тело и гипофиз.
4. Мезодермальные железы, происходящие из целомического эпителия вторичной полости тела. К ним относят корковое вещество надпочечников и половые железы.
5. Эктодермальные железы - мозговое вещество надпочечников и добавочные надпочечники.
Подробно развитие эндокринных желез рассмотрено в разделе об их строении.
БРАНХИОГЕННЫЕ ЖЕЛЕЗЫ
Щитовидная железа
Развитие. В конце 4-й недели эмбрионального развития между 1-м и 2-м глоточными карманами возникает утолщение энтодермы дна глотки, называемое дивертикулом щитовидной железы. В дальнейшем он теряет связь с глоткой и на его месте остается слепое отверстие на корне языка. К 7-й неделе первичная закладка щитовидной железы опускается и располагается на уровне закладки гортани. К этому периоду большую часть щитовидной железы образуют ее доли, соединенные узким перешейком. Дистальные отделы дивертикула щитовидной железы превращаются в ее пирамидальную долю.
Анатомическая характеристика. Щитовидная железа (gl. thyroidea) - непарный орган, располагается в нижних отделах передней поверхности шеи (рис. 271).
Железа состоит из правой и левой долей (lobi dexter et sinister) и перешейка (isthmus gll. thyroidea). Иногда встречается третья доля - пирамидальная (lobus pyramidalis), идущая от перешейка железы вверх, к своему зачатку. Масса щитовидной железы составляет 39-60 г. Железа имеет фиброзную капсулу, от которой отходят в паренхиму соединительнотканные трабекулы. Снаружи от фиброзной оболочки железы располагается висцеральный листок внутришейной фасции. Между фиброзной капсулой и висцеральным листком внутришейной фасции находится рыхлая клетчатка, в которой проходят сосуды и нервы к железе.
Встречаются случаи отсутствия перешейка, асимметрии развития долей, отсутствия одной из половин железы, которые объясняются не-
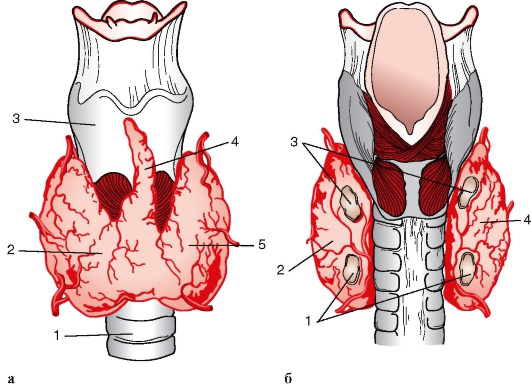
Рис. 271. Щитовидная и околощитовидные железы:
а - вид спереди: 1 - трахея; 2 - правая доля щитовидной железы; 3 - щитовидный хрящ; 4 - пирамидальная доля; 5 - левая доля железы; б - вид сзади: 1 - нижние околощитовидные железы; 2 - левая доля щитовидной железы; 3 - верхние околощитовидные железы; 4 - правая доля щитовидной железы
доразвитием какого-либо из зачатков. К числу аномалий развития может относиться эпителиальный тяж, который располагается между железой и местом ее закладки на корне языка. Оставшийся после рождения эпителиальный тяж называется щитоязычным протоком (ductus thyroglossus). Он может оставаться открытым полностью или частично. К врожденным аномалиям относятся аплазия, гипоплазия, эктопия железы.
Строение. Щитовидная железа представляет собой систему фолликулов, стенки которых образованы железистым эпителием. Фолликулы заполнены белковым коллоидом, который содержит гормоны щитовидной железы.
Функция. Щитовидная железа вырабатывает гормоны тироксин (тетрайодтиронин) и трийодтиронин, которые повышают общий обмен ве-
ществ в организме, усиливают азотистый обмен, а также теплообмен, ускоряют расходование белков, жиров и углеводов, усиливают выделение воды и калия из организма, регулируют деятельность надпочечников, половых и молочных желез. Кроме того, гормоны влияют на формирование скелета, ускоряют рост костей и окостенение эпифизарных хрящей.
При функциональном недоразвитии железы наблюдается кретинизм, выражающийся в задержке роста, ожирении, умственной отсталости. Недостаточная секреция приводит к заболеванию, называемому микседемой. При гиперфункции железы развивается диффузный токсический зоб (базедова болезнь): увеличение массы щитовидной железы с появлением зоба, пучеглазие, учащение сердцебиения (тахикардия) и повышение возбудимости нервной системы.
Щитовидная железа вырабатывает также гормон тиреокальцитонин, регулирующий обмен кальция и фосфора. Кальцитонин является антагонистом гормона околощитовидных желез. Гормон тормозит резорбцию костной ткани, одновременно уменьшая концентрацию кальция и фосфора в крови.
Топография. Доли щитовидной железы сзади прилегают к глотке, трахее и пищеводу, частично прикрывают общую сонную артерию и возвратный гортанный нерв. Верхние отделы железы доходят до середины щитовидного хряща. Перешеек щитовидной железы прилегает ко 2-4-му кольцам трахеи, иногда располагается на дуге перстневидного хряща. Спереди железа покрыта грудино-подъязычной, грудино-щитовидной и лопаточно-подъязычной мышцами.
Кровоснабжение. Кровь притекает к щитовидной железе по двум верхним (из наружной сонной) и двум нижним щитовидным артериям (ветви щитошейного ствола), а также по низшей щитовидной артерии, отходящей от плечеголовного ствола или от подключичной артерии. Вены образуют на ее поверхности, под фиброзной капсулой, венозное сплетение. Венозная кровь оттекает по верхней, средней и нижней щитовидным венам.
Лимфоотток. Лимфа оттекает от железы в передние глубокие шейные и передние средостенные лимфатические узлы.
Иннервация. Железа иннервируется ветвями блуждающего нерва и симпатическими ветвями, отходящими от шейных симпатических узлов.
Околощитовидные железы
Развитие. Околощитовидные железы развиваются из эпителия 3-го и 4-го глоточных карманов. На 7-й неделе эмбрионального развития
обе закладки отделяются от глоточных карманов и начинают перемещаться вниз. Развитие околощитовидных желез взаимосвязано с развитием и перемещением щитовидной железы, поэтому наблюдаются случаи внедрения этих желез в паренхиму щитовидной железы.
Анатомическая характеристика. Околощитовидные железы (gll. parathyroideae) представляют собой две пары желез (две верхние и две нижние) округлой или овальной формы.
Число желез колеблется от 1 до 10. Железы у детей по размерам меньше, чем у взрослых, увеличиваются в период полового созревания. Масса колеблется от 25 до 50 мг. Цвет желез у детей бледно-розовый, у взрослых - коричневый.
Строение. Снаружи железы покрыты капсулой. Паренхима железы состоит из сети эпителиальных перекладин, образованных паратироцитами.
Функция. Околощитовидные железы регулируют обмен кальция и фосфора. Железа вырабатывает паратиреоидный гормон (паратгормон - ПТГ2), который имеет две фракции: одна из них регулирует выделение фосфора почками, другая - отложение кальция в тканях, что приводит к повышению концентрации кальция и фосфора в крови. Удаление околощитовидных желез вызывает сильные судороги и смерть.
Топография. Железы располагаются на задней поверхности правой и левой долей щитовидной железы, между ее капсулой и висцеральным листком внутришейной фасции. Иногда они могут внедряться в паренхиму щитовидной железы.
Кровоснабжение. Кровь доставляется к железам верхними и нижними щитовидными артериями. Венозная кровь оттекает в венозное сплетение щитовидной железы.
Лимфоотток. Отток лимфы от желез происходит так же, как и от щитовидной железы.
Иннервация. Иннервация желез осуществляется теми же нервами, что и иннервация щитовидной железы.
ЭНТОДЕРМАЛЬНЫЕ ЖЕЛЕЗЫ
Эндокринная часть поджелудочной железы
Поджелудочная железа состоит из двух частей: экзокринной и эндокринной (строение экзокринной части - см. «Большие пищеварительные железы»). Эндокринная часть поджелудочной железы вырабатывает гормон, ре-
гулирующий углеводный и жировой обмен. Эта часть железы представлена эпителиальными клетками, образующими панкреатические островки (островки Лангерганса; insulae pancreaticae). Панкреатических островков больше всего в хвостовой части железы, но они обнаруживаются и в других отделах (см. рис. 107). Вырабатываемый островками гормон инсулин превращает полисахарид, находящийся в крови, в гликоген, который откладывается в печени. Под действием инсулина снижается уровень глюкозы в крови. Нарушение выработки этого гормона ведет к заболеванию, называемому сахарным диабетом. Кроме инсулина, в поджелудочной железе вырабатывается гормон глюкагон - антагонист инсулина.
НЕВРОГЕННЫЕ ЖЕЛЕЗЫ
Гипофиз
Развитие. Передняя доля гипофиза (аденогипофиз) развивается из так называемого гипофизарного кармана первичной полости рта. В конце 1-го месяца внутриутробного периода это выстланное эктодермой пространство растет в краниальном направлении. Задняя доля образуется из дна III желудочка промежуточного мозга, от которого отходит воронка (infundibulum). Слепой конец гипофизарного кармана вытягивается и приходит в соприкосновение с отростком воронки. Первоначальный стебелек, соединяющий гипофизарный карман с полостью глотки, редуцируется и теряет с нею связь.
Анатомическая характеристика. Гипофиз (hypophysis) является непарным органом округлой или овальной формы (рис. 272).
Его форма соответствует форме ямки турецкого седла. В период полового созревания рост гипофиза ускоряется. Масса гипофиза 0,5-0,8 г.
Гипофиз соответственно развитию состоит из двух долей: передней, или аденогипофиза [lobus anterior (adenohypophysis)], и задней, или нейрогипофиза [lobus posterior (neurohypophysis)]. Часть передней доли, которая прилежит к задней, рассматривается как промежуточная часть (pars intermedia). Самая верхняя часть передней доли, охватывающая воронку в виде кольца, получила название бугорной части (pars tuberalis). К нейрогипофизу относят воронку (infundibulum) и нервную долю (lobus nervosus).
Строение. Снаружи гипофиз покрыт фиброзной оболочкой, которая отходит от твердой мозговой оболочки. Передняя доля гипофиза состоит из железистого эпителия бледно-желтого цвета с красноватым
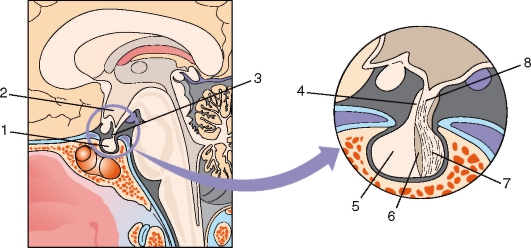
Рис. 272. Гипофиз. Локализация и строение:
1 - гипофиз; 2 - гипоталамус; 3, 8 - воронка; 4 - бугорная часть; 5 - передняя доля (аденогипофиз); 6 - промежуточная часть; 7 - нервная доля (из нейрогипофиза)
оттенком вследствие обилия кровеносных сосудов. Задняя доля маленькая, округлая, зеленовато-желтого цвета, обусловленного пигментом в ее паренхиме. Ткань промежуточной доли имеет мелкие полости, заполненные коллоидным веществом.
Функция. В аденогипофизе находятся клетки нескольких типов, которые вырабатывают различные гормоны. Соматотропный гормон (соматотропин - СТГ) стимулирует окостенение и рост костей, мышц и внутренних органов. Гиперфункция гипофиза в период роста организма вызывает ускорение этого процесса (гигантизм). Если гипофиз в этот период неактивен (гипофункция), то длина тела будет малой (карликовый рост). Если рост организма закончен, то гиперпродукция гормона роста приводит к заболеванию - акромегалии. Аденогипофиз вырабатывает также так называемые тропные гормоны. Адренокортикотропный гормон (АКТГ) стимулирует выработку гормонов коры надпочечников. Тиреотропный гормон (ТТГ) необходим для работы щитовидной железы. Лактотропный гормон (пролактин, ЛТГ) стимулирует развитие молочных желез и секрецию молока. Гонадотропные гормоны (фолликулостимулирующий и лютеинизирующий - ФСГ и ЛГ) стимулируют выработку половыми железами мужских и женских половых гормонов.
Из нейрогипофиза в кровь выделяются 2 гормона: окситоцин и антидиуретический гормон (вазопрессин), которые попадают туда из ги-
поталамуса (рис. 273). Окситоцин воздействует на гладкую мускулатуру матки - регулирует родовой акт, а также из-за влияния на протоки молочных желез - стимулирует выделение молока. Вазопрессин вызывает сокращение кровеносных сосудов и повышает обратное всасывание воды из почечных канальцев, поэтому его называют антидиуретическим гормоном. Нарушение функции нейрогипофиза ведет к заболеванию - несахарному диабету. Больные несахарным диабетом выделяют до 20-30 л мочи в сутки.
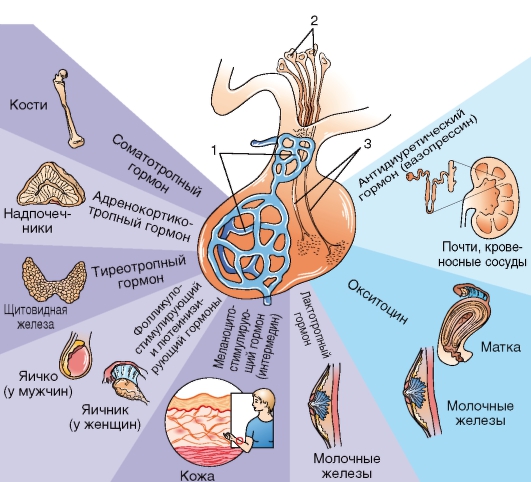
Рис. 273. Гормоны гипофиза:
1 - воротные (портальные) сосуды, по которым регулирующие деятельность аденогипофиза вещества проникают в него из гипоталамуса; 2 - тела нейроцитов гипоталамуса, продуцирующих окситоцин и вазопрессин, которые затем по аксонам (3) поступают в нейрогипофиз
Промежуточная часть гипофиза вырабатывает гормон интермедин, регулирующий пигментный обмен в покровных тканях и сетчатке глаза.
Между гипофизом и гипоталамусом имеется тесная анатомическая связь. Волокна гипоталамо-гипофизарного тракта идут от супраоптических и паравентрикулярных ядер в заднюю долю гипофиза. Образующиеся в этих ядрах вазопрессин и окситоцин поступают по аксонам данных нейронов через гипофизарную ножку в заднюю долю гипофиза. Здесь они накапливаются в особых тельцах, а при поступлении нервных импульсов выводятся в кровь. Аденогипофиз и промежуточная часть получают нервные волокна от ядер серого бугра, идущие через ножку гипофиза в составе туберогипофизарного пучка. Отдельные участки гипоталамуса связаны с аденогипофизом общим кровоснабжением, так называемой гипофизарной портальной системой кровеносных сосудов.
Топография. Гипофиз лежит в гипофизарной ямке турецкого седла клиновидной кости, сверху закрыт диафрагмой седла и соединен с гипоталамусом при помощи воронки.
Кровоснабжение. Передняя доля гипофиза имеет воротную систему. Задняя доля получает питание от ветвей внутренней сонной артерии. Обе доли имеют раздельное кровоснабжение, но между их сосудами имеются анастомозы. Венозная кровь оттекает в большую вену мозга и в пещеристый синус.
Лимфоотток. Лимфатические сосуды впадают в субарахноидальное пространство.
Иннервация. Нервы подходят от сплетений мягкой оболочки головного мозга.
Шишковидная железа (шишковидное тело)
Развитие. Шишковидная железа развивается на 7-й неделе из каудального конца крыши III желудочка промежуточного мозга в виде небольшого выпячивания эпендимы. Клетки этого выпячивания утолщаются, просвет исчезает, в результате образуется компактная клеточная масса железы.
Анатомическая характеристика. Шишковидная железа (gl. pineale) - непарный овальный орган, слегка сплюснутый сверху вниз. Масса шишковидной железы взрослого человека составляет 0,2 г. В ней различают основание, обращенное кпереди, и верхушку, направленную назад (см. рис. 224, 226).
Строение. Снаружи шишковидная железа покрыта соединительнотканной оболочкой, от которой в паренхиму отходят соединительнотканные тяжи, разделяющие ее на дольки. Начиная с 7-летнего возраста, происходит обратное развитие железы: разрастается соединительная ткань в органе, откладываются соли извести и появляется так называемый «мозговой песок».
Функция. Шишковидная железа выполняет роль своеобразных биологических часов, регулирующих суточную и сезонную активность организма. Деятельность шишковидной железы влияет на многие другие эндокринные железы: гипофиз, щитовидную железу, надпочечник, половые железы.
Топография. Шишковидная железа относится к эпиталамусу промежуточного мозга. Передняя ее часть, или основание, утолщена и направлена вперед, прилегает к III желудочку мозга. С помощью парных поводков шишковидное тело соединено с таламусом. Верхушка шишковидной железы лежит между верхними бугорками четверохолмия. Наибольшего развития шишковидная железа достигает в детстве.
Кровоснабжение. Шишковидная железа кровоснабжается ветвями средней и задней мозговых артерий. Венозная кровь оттекает в сосудистое сплетение III желудочка и большую вену мозга.
Иннервация. Иннервируется симпатическими нервами.
НАДПОЧЕЧНИК
Развитие. Надпочечник возникает из двух закладок. Корковое вещество образуется из скопления мезодермы вблизи переднего полюса средней почки. Зачатки коркового вещества появляются на 3-й неделе внутриутробного развития. Позднее образуются зачатки мозгового вещества. Они развиваются из клеток, которые возникают из ганглиозной пластинки первичной нервной трубки и перемещаются в вентральном направлении. Эти клетки в дальнейшем дифференцируются на симпатобласты и хромаффинобласты.
В конце 5-й недели тяжи хромаффинобластов дают начало мозговому веществу. Одновременно хромаффинобласты образуют добавочные надпочечники.
Анатомическая характеристика. Надпочечник (gl. suprarenalis) - парный орган, примыкает к верхневнутреннему краю почки, реже располагается на ее верхнем полюсе (рис. 274).
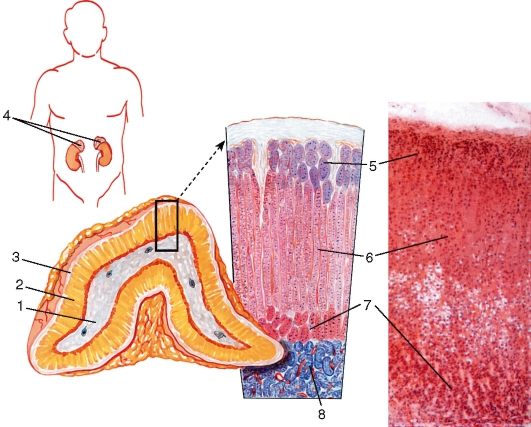
Рис. 274. Надпочечник. Локализация и строение:
1 - мозговое вещество; 2 - корковое вещество; 3 - капсула; 4 - положение в теле; 5 - клубочковая зона коркового вещества (производит альдостерон); 6 - пучковая зона (производит глюкокортикоиды); 7 - сетчатая зона (половые гормоны); 8 - мозговое вещество (адреналин и норадреналин)
Надпочечники заключены в дубликатуру почечной фасции. Они имеют различную форму. Так, левая железа у новорожденного четырехугольная, правая имеет форму треугольника. Аномалии развития надпочечников обусловлены их двойным происхождением. Добавочные кортикальные или мозговые массы находятся в забрюшинной клетчатке по ходу брюшной аорты. Масса надпочечника взрослого человека в среднем 10-15 г. У надпочечника различают 3 поверхности: переднюю (facies anterior), заднюю (facies posterior) и почечную (facies renalis).
Строение. Надпочечники снаружи покрыты фиброзной капсулой. Паренхима состоит из двух слоев, различных по строению и происхождению, - коркового и мозгового. Корковое вещество (cortex) располагается снаружи, имеет желтый цвет; мозговое вещество (medulla) состоит из хромаффиноцитов, интенсивно окрашивающихся солями хрома в бурый цвет.
Функция. Мозговое вещество надпочечника вырабатывает два гормона - адреналин и норадреналин. Оба гормона оказывают разностороннее физиологическое действие. Они повышают сократимость и возбудимость сердца, суживают сосуды кожи, повышают артериальное давление. Гормоны мозгового вещества надпочечника являются медиаторами симпатической нервной системы. Корковое вещество надпочечника - жизненно необходимое образование. В настоящее время определено более 30 гормонов, выделяемых корковым веществом. Гормоны коры надпочечников регулируют концентрацию натрия, калия и хлора в крови и тканях (альдостерон), углеводный, белковый и жировой обмен (глюкокортикоиды). Последние играют также важную роль в стрессовых и воспалительных реакциях организма. В корковом веществе вырабатываются также половые гормоны.
Топография. Надпочечники располагаются несколько асимметрично на уровне X-XI, иногда XII грудных позвонков. Правый надпочечник своей почечной поверхностью примыкает к верхнему полюсу почки, задней - к поясничной части диафрагмы, передней - к задненижней поверхности печени, медиальным краем - к нижней полой вене. Левый надпочечник располагается ниже правого. Задней поверхностью он прилежит к диафрагме, почечной - к почке. Его нижний край подходит к хвосту поджелудочной железы, передняя поверхность обращена к желудку. Изнутри оба надпочечника примыкают к узлам чревного сплетения.
Кровоснабжение. Кровь к надпочечнику притекает по верхней, средней и нижней надпочечниковым артериям. Венозная кровь оттекает в надпочечниковые вены; правая вена впадает в нижнюю полую вену, а левая - в левую почечную вену.
Лимфоотток. Лимфатические сосуды направляются к лимфатическим узлам, лежащим у аорты и нижней полой вены.
Иннервация. Нервы идут к железе от большого внутренностного нерва, чревного сплетения, блуждающего и диафрагмального нервов (табл. 2).
Таблица 2. Эндокринные железы и их гормоны
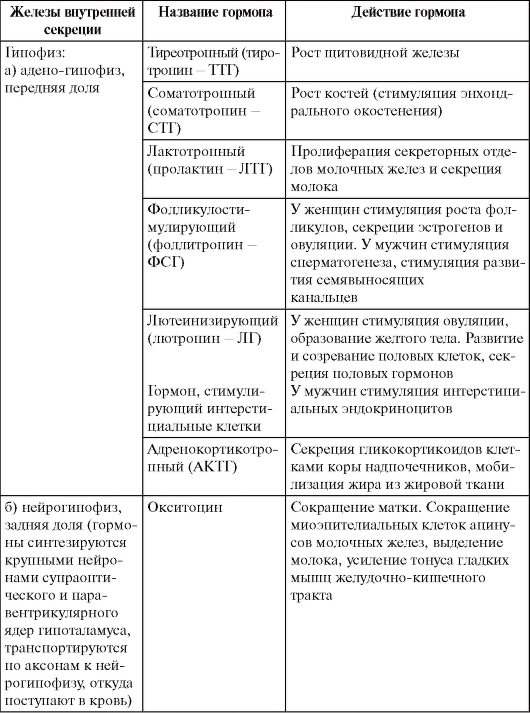
Продолжение табл. 2
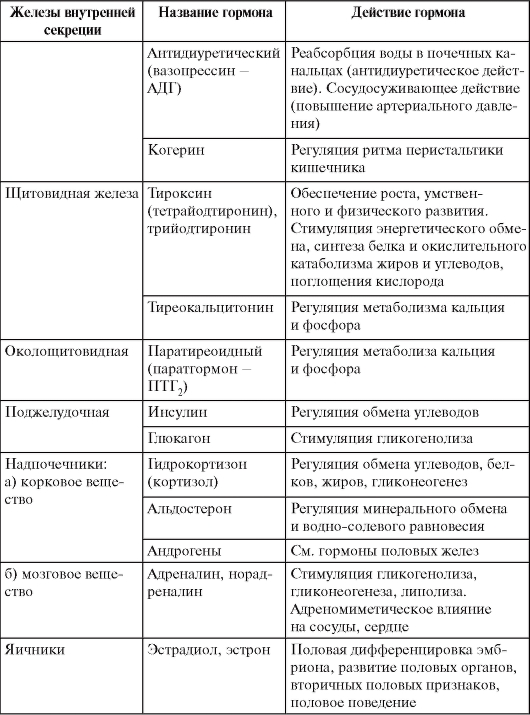
Окончание табл. 2
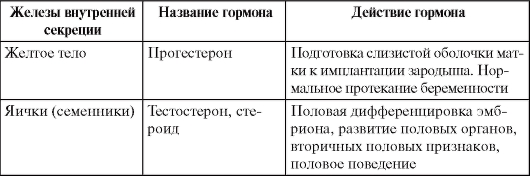
Добавочные надпочечники
Добавочные надпочечники (gll. suprarenales accessoriae) развиваются из закладки нервной системы. Отдельные нервные клетки мигрируют из нервной трубки, отделяются от клеток узлов симпатической нервной системы. Эти клетки избирательно окрашиваются солями хрома и носят название хромаффинобластов. В дальнейшем они врастают в эпителий вторичной полости тела, образуя мозговое вещество надпочечников. Кроме того, хромаффинобласты собираются в скопления, разбросанные в различных участках тела. Больше всего их в забрюшинной клетчатке около аорты.
К добавочным надпочечникам относят парааортальные тела (corpora paraaortica), располагающиеся по бокам от брюшной аорты, выше ее деления на общие подвздошные артерии; сонный гломус (glomus caroticum), лежащий у места деления общей сонной артерии на внутреннюю и наружную артерии, и копчиковое тельце (corpus coccygeum), располагающееся на конце срединной крестцовой артерии. Функция добавочных надпочечников аналогична таковой мозгового вещества надпочечников.
Об инкреторной части половых желез см. в соответствующих разделах.
Вопросы для самоконтроля
1. Какие группы эндокринных желез вы знаете?
2. Каковы функции щитовидной и околощитовидной желез?
3. Какие гормоны вырабатываются в аденогипофизе?
4. Какие гормоны вырабатывает мозговое вещество надпочечников?
5. Какие образования относятся к добавочным надпочечникам? Какую функцию они выполняют?