Анатомия человека: учебник : в 2 т. / С. С. Михайлов, А. В. Чукбар, А. Г. Цыбулькин; под ред. Л. Л. Колесникова. - 5-е изд., перераб. и доп. - 2011. - Т. 1. - 704 с.: ил.
|
|
|
|
УЧЕНИЕ О НЕРВНОЙ СИСТЕМЕ - НЕВРОЛОГИЯ
ОБЩАЯ НЕВРОЛОГИЯ
Совокупность нервной ткани в организме объединяется понятием «нервная система». Нервная система обеспечивает восприятие разнообразных чувствительных, или афферентных, импульсов, возникающих при воздействии на рецепторные зоны, которые присутствуют во всех органах и тканях.
Преобразованные в нервные импульсы различные виды раздражения (механические, световые, звуковые, вкусовые, обонятельные и др.) достигают соответствующих уровней нервной системы, где происходят их анализ и синтез. Результатом этой работы является формирование определенного решения, материальное обеспечение которого достигается проведением двигательных, или эфферентных, импульсов к рабочим органам. Эфферентные импульсы усиливают или ослабляют деятельность различных органов, поддерживают их в адекватном тонусе.
Таким образом, нервная система обеспечивает регуляцию всей деятельности организма человека на основе обработки поступающих в нее потоков информации.
Нервную систему условно разделяют на центральную и периферическую. К центральной нервной системе (ЦНС) относят головной и спинной мозг. Вся остальная нервная ткань, объединенная в нервные стволы, нервные узлы, нервные сплетения и нервные окончания, описывается как периферическая нервная система.
Структурно-функциональной единицей нервной ткани является нервная клетка, или нейрон. В любом нейроне выделяют тело; отросток, по которому информация приходит в клетку, - дендрит; отросток, по которому информация уходит от клетки, - нейрит, или аксон. Каждый нейрон представляет собой особое звено переработки нервных импульсов, его индивидуальность определяется местоположением в нервной системе и связями с другими нейронами или рабочим органом.
Как правило, нервная клетка имеет несколько ветвистых дендритов, специализирующихся на восприятии определенных нервных импульсов. Контакт, посредством которого нервные импульсы передаются от одного уровня на другой, называется синапсом. Синапсы образуются также на поверхности тела нервной клетки, но их, как правило, значительно больше на ветвлениях дендритов.
В отличие от дендритов аксон всегда один. По ходу аксона от него могут отходить многочисленные коллатерали, конечные ветви которых передают информацию другим нейронам или рабочим органам. На поверхности аксонов, как и на поверхности дендритов, располагаются синапсы. Таким образом, существуют 3 вида передачи информации, или 3 вида синапсов: аксон - дендрит, аксон - тело нейрона, аксон - аксон. Общим для всех видов синапсов является однонаправленность передачи информации, лежащая в основе структуры разнообразных рефлекторных дуг.
Среди различных типов нейронов можно выделить чувствительные, вставочные, двигательные и нейросекреторные. Чувствительные (сенсорные, или афферентные) нейроны всегда располагаются вне ЦНС. Это так называемые псевдоуниполярные нейроны, имеющие некоторые характерные черты строения. Свое название данные нервные клетки получили потому, что оба их отростка в непосредственной близости от тела располагаются вместе и лишь затем расходятся. Очень длинный по сравнению с другими нейронами дендрит начинается от периферического рецептора, а аксон вступает в ЦНС, передавая информацию на второй или вставочный нейрон.
Вставочные нейроны - это нервные клетки, по которым происходит переключение нервных импульсов на пути от первого (чувствительного) нейрона к двигательному, или моторному, нейрону. В пределах одной рефлекторной дуги может быть несколько вставочных нейронов, расположенных в различных отделах мозга.
Двигательными (моторными, или эфферентными) нейронами считаются нервные клетки, которые определенным образом адаптируют принятое в ЦНС решение и в итоге доводят его до органа-исполнителя или рабочего органа. Импульсы, переданные на эфферентные нейроны, проявляются в сокращении или расслаблении скелетных и гладких мышц, в изменении тонуса мышечной ткани.
В нейросекреторных нейронах образуются, а затем поступают в кровь активные вещества, или нейрогормоны.
Миллиарды нейронов, составляющих основу нервной системы, организованы в различные по сложности рефлекторные дуги (рис. 205). Рефлекторная дуга - это цепочка нейронов, по которым осуществляется рефлекс, т.е. ответная реакция организма на внешнее или внутреннее воздействие. Простым вариантом рефлекторной дуги является звено из двух нейронов: чувствительного и двигательного. Однако большинство рефлекторных дуг многонейронны, т.е. содержат не менее 3 нервных клеток. Такие рефлекторные дуги называются полисинаптическими. Работа рефлекторной дуги начинается от рецептора. Различные виды рецепторов подразделяют на две основные группы: внешние и внутренние. К внешним рецепторам, или экстероцепторам, относят те, которые
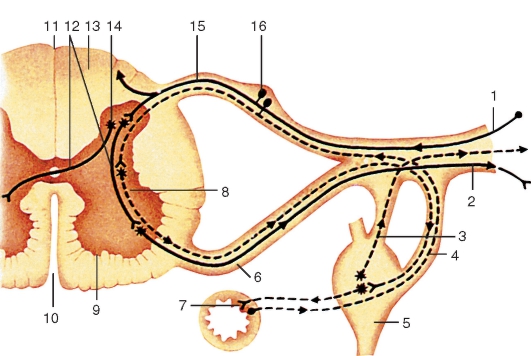
Рис. 205. Строение рефлекторной дуги (схема):
1 - афферентное нервное волокно; 2 - эфферентное нервное волокно; 3 - серая (соединительная) ветвь; 4 - белая (соединительная) ветвь; 5 - узел симпатического ствола; 6 - передний корешок спинномозгового нерва; 7 - нервные окончания; 8 - латеральный (боковой) рог; 9 - передний рог спинного мозга; 10 - передняя срединная щель; 11 - задняя срединная борозда; 12 - вставочный нейрон; 13 - белое вещество; 14 - задний рог; 15 - задний корешок спинномозгового нерва; 16 - чувствительный узел спинномозгового нерва. Сплошной линией показана рефлекторная дуга соматической нервной системы, пунктирной - автономный нервной системы
воспринимают различные воздействия из окружающей организм среды. Внутренние рецепторы, или интероцепторы, адекватны раздражению внутренних органов (висцероцепторы), посылают сигналы от мышц, сухожилий, суставов (проприоцепторы).
Деятельность нервной системы невозможна без постоянного соблюдения принципа обратной связи. Обратная связь обеспечивает саморегуляцию работы нервной системы на основе непрерывного потока информации о соответствии выполняемого действия и поставленной задачи. Таким образом, последующий этап любого акта возможен лишь тогда, когда в ЦНС поступили нервные импульсы, свидетельствующие о выполнении предыдущего этапа.
Все контакты нервной системы, все передачи информативных нервных импульсов обеспечиваются проводящими путями. Проводящие пути нервной системы представляют собой отростки нервных клеток, которые подразделяются на миелиновые (мякотные) и безмиелиновые (безмякотные) нервные волокна. Миелиновые волокна в большей степени свойственны соматической нервной системе. Безмиелиновые волокна встречаются преимущественно в автономной нервной системе.
К соматической нервной системе относят восприятие различных раздражений и регуляцию двигательных актов поперечнополосатой скелетной мускулатурой. Роль автономной (вегетативной) нервной системы сводится к иннервации гладкой мускулатуры всех внутренних органов, сердца, желез и сосудов. Кроме того, автономная система обеспечивает трофическую иннервацию органов и тканей. Соматическая нервная деятельность в отличие от вегетативной может значительно больше произвольно контролироваться и управляться. Высший отдел ЦНС - кора полушарий большого мозга - осуществляет координирующую регуляцию как соматической, так и автономной иннервации.
Промежуточным веществом нервной системы является нейроглия. В ЦНС различают макроглию и микроглию. Макроглия, как и собственно нервные клетки, развивается из эктодермы. Она подразделяется на астроциты, имеющие многочисленные отростки, и малоотростчатые клетки, или олигодендроциты. Функции астроцитов - опорная, репаративная, изоляция рецептивных полей, гематоэнцефалический барьер. Олигодендроглия участвует в образовании миелина и в питании нейронов. Микроглия развивается из мезодермы, и при процессах воспаления и дегенерации ее клетки превращаются в макрофаги.
ЦЕНТРАЛЬНАЯ НЕРВНАЯ СИСТЕМА
РАЗВИТИЕ НЕРВНОЙ СИСТЕМЫ
Способностью преобразовывать воспринимаемые раздражения в нервные импульсы (рецепция) и отвечать соответствующей раздражителю реакцией обладают уже простейшие одноклеточные организмы (амеба, инфузория). Организм многоклеточных животных может функционировать как единое целое, быстро реагировать на изменения окружающей среды. Эти функции у многоклеточных организмов выполняют нервные клетки и нейроглия, совокупность которых образует их нервную систему.
Наиболее простая нервная система у кишечнополостных представляет собой непрерывную сеть. Вследствие такого строения раздражение любого участка поверхности организма сопровождается возбуждением всей нервной системы и животное отвечает на него движением всего тела.
Эволюция нервной системы у более высокоорганизованных представителей беспозвоночных идет по пути разделения единой нервной сети на отдельные нервные клетки, отростки которых уже не переходят непосредственно друг в друга, а контактируют посредством особых образований - синапсов (synapsis - касание, соединение). Кроме того, у этих животных происходит концентрация нервных клеток с образованием нервных узлов - первичных нервных центров (узловая нервная система).
Централизация нервной системы достигает высшего уровня у позвоночных, у которых четко определяется интегрирующее и регулирующее влияние центральных нервных аппаратов на все нижележащие отделы. Процесс цефализации обусловлен возникновением и концентрацией на переднем конце тела новых рецепторных приборов, особенно дистантных рецепторов (обоняние, зрение), а также органов захватывания пищи и дыхания. Появляется и прогрессивно развивается новая функция нервной системы - накопление индивидуального опыта, что связано с появлением у позвоночных новых нервных структур.
Нервная система позвоночных (трубчатая нервная система) развивается из утолщения эктодермы дорсальной поверхности зародыша - нервной пластинки. В процессе развития нервная пластинка углубляет-
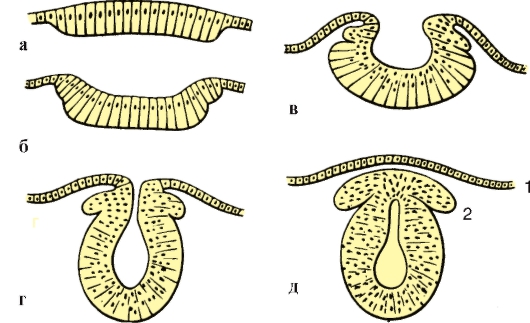
Рис. 206. Стадии эмбриогенеза нервной системы; поперечный разрез:
а - медуллярная пластинка; б, в - медуллярная бороздка; г, д - мозговая трубка:
1 - роговой листок (эпидермис); 2 - ганглиозный валик
ся, образуя нервный желобок. Края желобка растут навстречу друг другу, соединяются и образуют нервную трубку. Нервная трубка полностью обособляется от кожной эктодермы, которая, разрастаясь, покрывает ее дорсальную поверхность. От нервной трубки отделяется группа клеток, образующих ганглиозную пластинку - зачаток нервных узлов (рис. 206).
Из нервной трубки развивается вся нервная система человека и позвоночных. Передний (краниальный) отдел нервной трубки разделяется на головной мозг и органы чувств, а из туловищного отдела образуются спинной мозг, спинномозговые и автономные (вегетативные) узлы.
СПИННОЙ МОЗГ
Основные функции спинного мозга - проводниковая и рефлекторная. Нервные импульсы, содержащие информацию от экстероцепторов и проприоцепторов кожи, мышц, сухожилий, суставов, поступают в спинной мозг непрерывными потоками. Сюда же поступают нервные импульсы, возникающие при раздражении висцероцепторов, исключая зоны иннервации блуждающего нерва.
В спинном мозге располагаются центры эфферентной иннервации поперечнополосатой мускулатуры шеи, туловища и конечностей.
Кроме того, в нем находятся ядра, относящиеся к автономной (вегетативной) нервной системе, обеспечивающей иннервацию внутренних органов. Рефлекторная деятельность спинного мозга бывает двух видов. Одни из реакций представляют результаты деятельности собственно спинного мозга, а другие являются следствием сложных процессов, протекающих в головном мозге, за счет связей его со спинным. Таким образом, в первом случае проявляется рефлекторная, а во втором - проводниковая деятельность спинного мозга.
Приходящие в спинной мозг сигналы от различных рецепторных зон передаются по его проводящим путям к нервным центрам мозгового ствола, мозжечка и конечного мозга. Эти проводящие пути располагаются в составе его задних и боковых канатиков. Сигналы, идущие в обратном направлении, т.е. из головного мозга, проходят в составе передних и боковых канатиков спинного мозга (см. ниже).
Выходящая из головного мозга эфферентная информация оказывает возбуждающее или тормозящее действие на мотонейроны, или двигательные нейроны спинного мозга, которые в свою очередь регулируют работу поперечнополосатых мышц. Автономные центры спинного мозга также находятся под влиянием головного мозга.
Следовательно, проводниковая функция спинного мозга проявляется передачей информации в виде нервных импульсов от рецепторных зон к отделам головного мозга, а также в обратном направлении - от головного мозга к различным рабочим органам.
Развитие спинного мозга
Все отделы ЦНС человека развиваются из нервной трубки, которая в результате митотического деления клеток становится многослойной. В этот период в ней можно выделить 3 слоя: наружный, или краевой, внутренний, или эпендимный, и средний, или мантийный (плащевой). Из клеток внутреннего слоя развиваются эпендимные клетки, которые выстилают центральный канал спинного и желудочки головного мозга. Из клеток мантийного слоя образуются нейробласты и спонгиобласты; первые развиваются в нервные клетки, а вторые - в клетки нейроглии.
Деление клеток в различных отделах туловищного конца нервной трубки происходит неодинаково интенсивно. Наиболее резко увеличивается количество клеток в ее боковых отделах, где на внутренней поверхности утолщенной боковой стенки появляется пограничная борозда (sul. limitans), разделяющая боковую стенку на две пластинки: заднелатеральную (lam.
dorsolateralis) и переднелатеральную (lam. ventrolateralis). Из клеток переднелатеральной пластинки позже образуются передние столбы серого вещества спинного мозга, а из клеток заднелатеральной - его задние столбы.
Неравномерный рост боковых пластинок по сравнению с передней и задней приводит к изменению формы нервной трубки. Она прогибается в области донной и покровной пластинок с образованием двух продольных борозд, которые делят спинной мозг на две симметричные половины. Утолщение стенок и изменение формы спинного мозга сопровождаются резким сужением его полости - центрального канала.
Строение спинного мозга
Спинной мозг (medulla spinalis) представляет собой неравномерный по толщине, сдавленный спереди назад цилиндрической формы тяж длиной 45 см у мужчин и 41-42 см у женщин. Возле верхнего края I шейного позвонка спинной мозг без резких границ переходит в продолговатый, а на уровне II поясничного позвонка заканчивается мозговым конусом (conus medullaris), тонкая вершина которого (диаметром до 2 мм) продолжается в спинномозговой части терминальной нити (pars spinalis fili terminalis), прикрепляющейся ко II копчиковому позвонку (рис. 207).
Толщина и форма спинного мозга на всем протяжении неодинаковы. В шейном и поясничном отделах имеются 2 веретенообразной формы утолщения: шейное (intumescentia cervicalis) и пояснично-крестцовое (intumescentia lumbosacralis). Поперечный диаметр спинного мозга в области шейного утолщения 13-14 мм, в области поясничного - 12 мм, а в грудном отделе - 10 мм.
На передней поверхности спинного мозга имеется глубокая передняя срединная щель (fissura mediana anterior), которая вместе с задней срединной бороздой (sul. medianus posterior), идущей продольно по его задней поверхности, делит мозг на две симметричные половины. На поверхности каждой половины спинного мозга отмечают слабо выраженные переднюю и заднюю латеральные борозды (sull. anterolateral и posterolateralis), представляющие собой соответственно места выхода передних и входа задних корешков. Кроме этих борозд, в шейном и верхнегрудном отделах спинного мозга, между задней срединной и задней латеральной бороздами, имеется задняя промежуточная борозда (sul. intermedius posterior). Все указанные борозды делят белое вещество спинного мозга на обособленные пучки нервных волокон - канатики (funiculi medullae spinalis), которые хорошо видны на поперечных срезах.
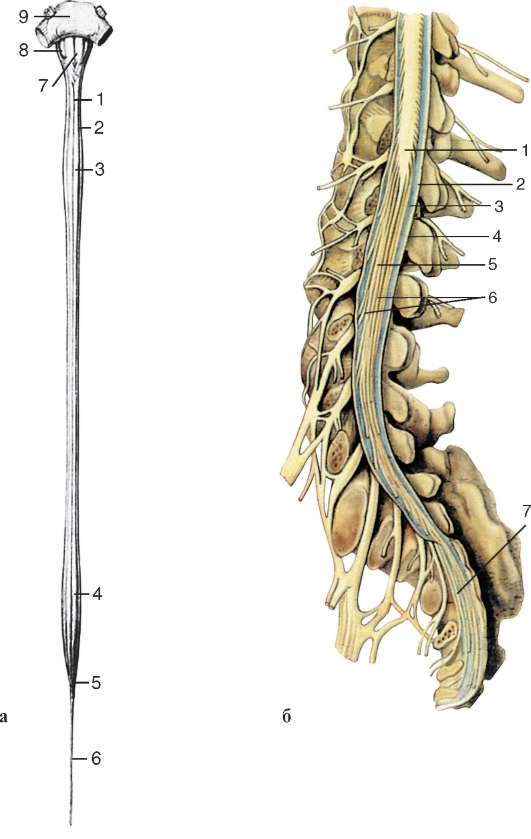
Рис. 207. Спинной мозг:
а - вид спереди: 1 - передняя срединная щель; 2 - переднелатеральная борозда; 3 - шейное утолщение; 4 - пояснично-крестцовое утолщение; 5 - мозговой конус; 6 - терминальная нить; 7 - пирамида (продолговатого мозга); 8 - продолговатый мозг; 9 - мост (мозга);
б - нижние отделы спинного мозга и его оболочек, парасагиттальный распил позвоночного столба: 1 - мозговой конус; 2 - паутинная оболочка спинного мозга; 3 - подпаутинное пространство; 4 - твердая оболочка спинного мозга; 5 - терминальная нить; 6, 7 - конский хвост
Самый узкий передний канатик funiculus anterior) расположен между передней срединной щелью и передней латеральной бороздой; боковой канатик (funiculus lateralis) - между латеральными бороздами, а задний канатик (funiculus posterior) - между задними латеральной и срединной бороздами. В этих же отделах задний канатик подразделяется задней промежуточной бороздой на 2 пучка: медиально расположенный тонкий пучок (fasc. gracilis) и латеральный клиновидный (fasc. cuneatus).
По бокам спинного мозга видны 2 вертикальных ряда (передний и задний) пучков нервных волокон, которые называют корешками спинномозговых нервов. Передний корешок (radix anterior) образован преимущественно аксонами двигательных клеток передних рогов спинного мозга. Задний корешок (radixposterior) составляют аксоны чувствительных клеток спинномозговых узлов. Передний корешок выходит из передней боковой борозды спинного мозга и выполняет двигательные функции. Задний корешок вступает в боковую заднюю борозду и является чувствительным. Соединяясь, передний и задний корешки образуют ствол спинномозгового нерва, который по составу волокон является смешанным. Возле места образования спинномозгового нерва на заднем корешке имеется утолщение - чувствительный узел спинномозгового нерва (gangl. sensorium nn. spinalis); ранее обозначавшийся как спинномозговой узел (gangl. spinale), представляющий собой скопление псевдоуни-
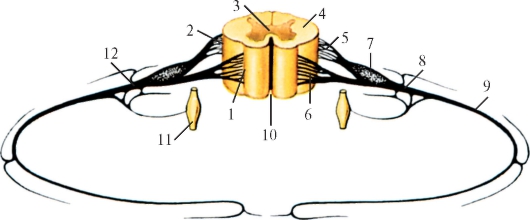
Рис. 208. Сегмент спинного мозга (схема):
1 - переднелатеральная борозда; 2 - заднелатеральная борозда; 3 - серое вещество; 4 - белое вещество; 5 - задний корешок спинномозгового нерва; 6 - передний корешок спинномозгового нерва; 7 - чувствительный узел спинномозгового нерва; 8 - спинномозговой нерв; 9 - передняя ветвь спинномозгового нерва; 10 - передняя срединная щель; 11 - узел симпатического ствола; 12 - задняя ветвь спинномозгового нерва
полярных чувствительных нервных клеток (рис. 208). Дендриты этих клеток оканчиваются на периферии рецепторными аппаратами, а аксоны составляют задние корешки, проникающие в спинной мозг. Часть образующих их волокон вступает в контакт с клетками спинного мозга, а другая часть волокон идет вверх, к головному мозгу. Соответственно числу пар корешков в спинном мозге 31 сегмент: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и копчиковый. Таким образом, сегмент спинного мозга - это его участок, соответствующий выходу двух пар корешков (рис. 209). Длина позвоночного канала превышает длину спинного мозга, и у взрослого человека сегменты спинного мозга не соответствуют уровню позвонков, их проекции не совпадают.
Поясничные (начиная с L2), крестцовые и копчиковые корешки на пути к соответствующим межпозвоночным отверстиям образуют крупный пучок, окружающий снаружи терминальную нить, который называется конским хвостом (cauda equina).
Внутреннее строение спинного мозга, как и других отделов ЦНС, изучают на сериях поперечных срезов. На них видно, что спинной мозг
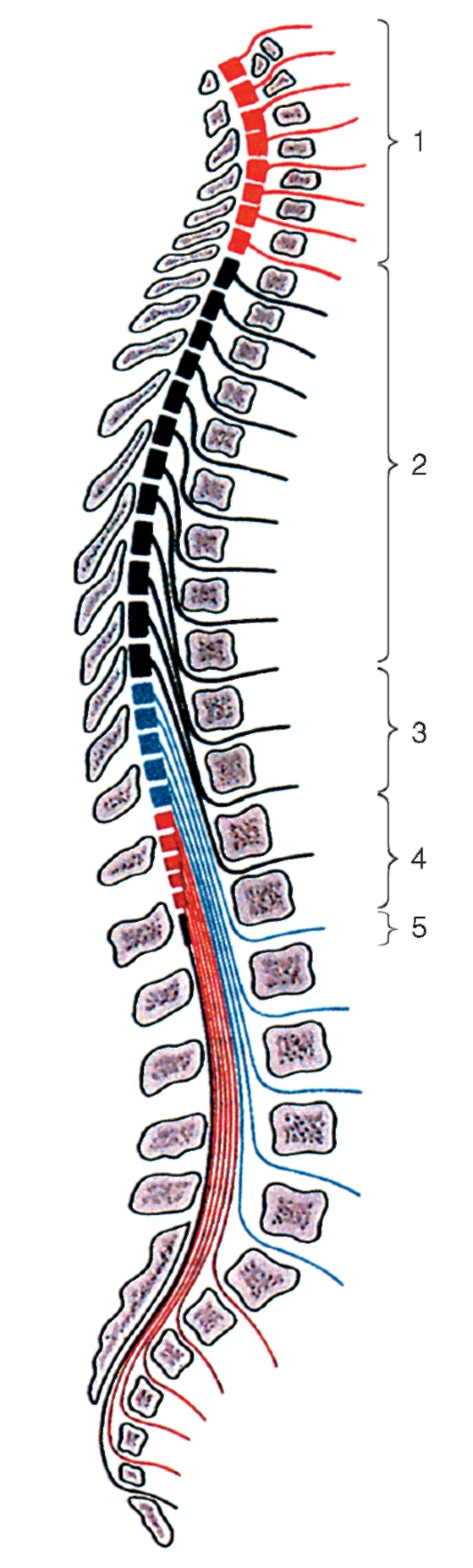
Рис. 209. Топография сегментов спинного мозга: 1 - шейные сегменты (C1-C8); 2 - грудные сегменты (Th1-Th12); 3 - поясничные сегменты (L1-L5); 4 - крестцовые сегменты (S1-S5); 5 - копчиковые сегменты (Co1 - Co3)
образован серым и белым веществом, причем серое вещество занимает центральное положение. В центре расположен центральный канал (canalis centralis), который, являясь остатком полости первичной нервной трубки, прослеживается на всем протяжении спинного мозга. Вверху он сообщается с IV желудочком головного мозга.
Серое вещество (substantia grisea) спинного мозга на поперечных срезах напоминает по форме бабочку или букву Н, на всем протяжении имеет вид двух неправильной формы колонн - серых столбов (columnae griseae), соединенных между собой узкой перемычкой - серой спайкой (commissura grisea). Серые столбы подразделяются на передний и задний (columnae anterioret posterior). Кроме того, между VIII шейным и II или III поясничным сегментами имеется боковой выступ серого вещества, который образует боковой столб (columnae intermedia).
Поперечные срезы столбов называют рогами. Наиболее массивны передние рога (соrnu anterius). Задние рога (соrnu posterius) более узкие и длинные.
Между передними и задними рогами расположено промежуточное вещество, центральная часть которого окружает центральный канал, а ее наружное продолжение оканчивается боковым рогом (corn и laterale) на протяжении между VIII шейным и II или III поясничными сегментами.
Идентичные по строению и функции нервные клетки серого вещества образуют различные по форме и величине скопления - ядра спинного мозга. В задних столбах расположены соматически-чувствительные ядра, в передних - соматически-двигательные, а в боковых столбах - ядра автономной нервной системы.
Белое вещество (substantia alba) спинного мозга состоит преимущественно из продольно расположенных нервных волокон, составляющих передние, задние и боковые канатики. В образовании этих волокон участвуют отростки клеток чувствительных узлов спинномозговых нервов, ядер спинного мозга и клеток различных отделов головного мозга. В свою очередь каждый канатик спинного мозга образует несколько различных по функциональному значению пучков нервных волокон - проводящих путей спинного мозга (рис. 210). Проводящие пути спинного мозга подразделяются на короткие и длинные. Короткие проводящие пути ассоциативные. Это пути собственного аппарата спинного мозга, посредством которых осуществляется одна из основных его функций - рефлекторная. С длинными проводящими путями связана другая основная функция спинного мозга - проводниковая. Длинные проводящие пути спинного
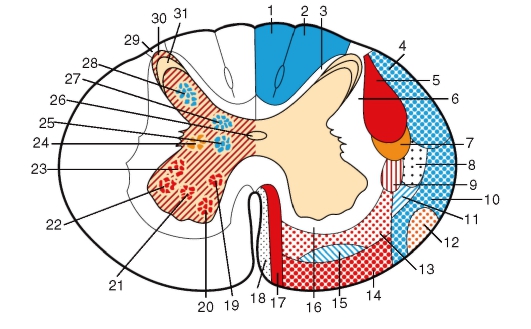
Рис. 210. Расположение проводящих путей в белом веществе (1-18) и ядер серого вещества (19-28), поперечный срез спинного мозга (схема): 1 и 2 - тонкий и клиновидный пучки; 3 - собственный (задний) пучок; 4 - задний спинно-мозжечковый путь; 5 - латеральный пирамидный (корково-спинномозговой) путь; 6 - собственный пучок (латеральный); 7 - красноядерно-спинномозговой путь; 8 - латеральный спиноталамический путь; 9 - задний преддверно-спинномозговой путь; 10 - передний спинно-мозжечковый путь; 11 - спинокрышечный путь; 12 - оливоспинномозговой путь; 13 - ретикулоспинномозговой путь; 14 - преддверно-спинномозговой путь; 15 - передний спиноталамический путь; 16 - собственный пучок (передний); 17 - передний пирамидный (корково-спинномозговой) путь; 18 - крышечноспинномозговой путь; 19 - заднемедиальное ядро; 20 - переднемедиальное ядро; 21 - центральное ядро; 22 - переднелатеральное ядро; 23 - заднелатеральное ядро; 24 - промежуточно-латеральное ядро; 25 - промежуточно-медиальное ядро; 26 - центральный канал; 27 - грудное ядро; 28 - собственное ядро (BNA); 29 - пограничная зона (BNA); 30 - губчатый слой; 31 - студенистое вещество
мозга разделяются на восходящие - чувствительные, которые проводят нервные импульсы в головной мозг, и нисходящие - двигательные, следующие от различных центров головного мозга к спинному. Проводящие пути имеют строго определенную локализацию.
Оболочки спинного мозга
Спинной мозг покрыт тремя соединительнотканными оболочками, которые развиваются из окружающей мозговую трубку мезодермы.
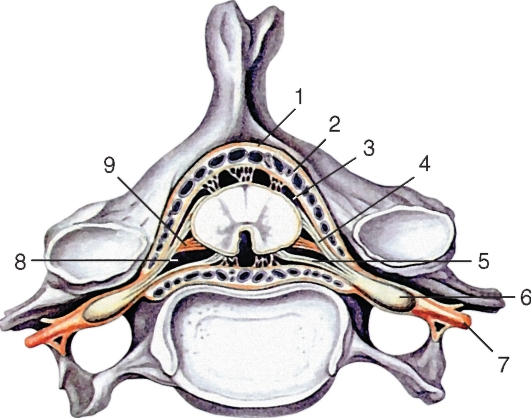
Рис. 211. Оболочки спинного мозга и их положение в позвоночном канале. Поперечный разрез позвоночного столба:
1 - твердая оболочка спинного мозга; 2 - эпидуральная полость; 3 - паутинная оболочка спинного мозга; 4 - задний корешок; 5 - передний корешок; 6 - чувствительный узел спинномозгового нерва; 7 - спинномозговой нерв; 8 - подпаутинное пространство; 9 - зубчатая связка
Снаружи расположена твердая оболочка спинного мозга (dura mater spinalis). Глубже ее находится паутинная оболочка (arachnoidea mater spinalis), которая представляет собой тонкий бессосудистый листок рыхлой волокнистой соединительной ткани. Непосредственно к веществу мозга прилегает мягкая оболочка (pia mater spinalis), которая образована также волокнистой соединительной тканью, но в отличие от паутинной оболочки содержит сети кровеносных сосудов. Все 3 оболочки в виде единого непрерывного футляра покрывают спинной мозг (рис. 211).
Вопросы для самоконтроля
1. Каковы основные компоненты соматической рефлекторной дуги?
2. Какие основные типы нейронов вы знаете?
3. Какие виды рецепторов вам известны?
4. Какие основные функции выполняет соматическая и вегетативная (автономная) нервная система?
5. Какие основные этапы развития нервной системы у позвоночных и человека вы знаете?
6. Опишите функциональную приоритетность локализации функций в стволах спинного мозга.
7. Как распределены проводящие пути в канатике спинного мозга?
8. Какие оболочки спинного мозга вам известны?
ГОЛОВНОЙ МОЗГ
Общий обзор строения головного мозга
Головной мозг (encephalon) состоит из 4 основных частей: конечного мозга (telencephalon); промежуточного мозга (diencephalon); мозгового ствола (truncus encephali), включающего в себя продолговатый мозг, мост и средний мозг; мозжечка (cerebellum). Конечный, или большой, мозг разделен на 2 полушария продольной щелью большого мозга (fissura longitudinalis cerebri). В каждом полушарии различают верхнелатеральную поверхность (facies superolateralis hemispherii), медиальную поверхность (facies medialis hemispherii), направленную к продольной щели мозга, и соединяющую полушария спайку - мозолистое тело (corpus callosum). Более сложная по рельефу нижняя поверхность (facies inferior hemispherii) представлена не только самими полушариями, но и некоторыми отделами мозгового ствола и мозжечка (рис. 212).
Развитие головного мозга
Головной мозг образуется из переднего отдела нервной трубки, который уже на самых ранних стадиях развития отличается от туловищного отдела своей шириной. Неравномерный рост различных участков стенки этого отдела приводит к образованию 3 расположенных друг за другом выпячиваний - первичных мозговых пузырей: переднего (prosencephalon), среднего (mesencephalon) и заднего (rhombencephalon) (рис. 213). Далее передний и задний мозговые пузыри делятся на два вторичных мозговых пузыря, в результате чего возникает 5 сообщающихся между собой мозговых пузырей: конечный (telencephalon), промежуточный (diencephalon), средний (mesencephalon), задний (metencephalon) и продолговатый мозг (myelencephalon [medulla oblongata]). Из них развиваются все отделы головного мозга. Процесс образования 5 мозговых пузырей происходит одновременно с появлением изгибов головного отдела мозговой трубки в сагиттальном направлении.
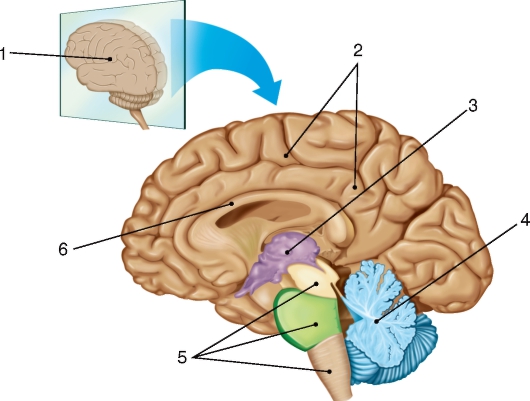
Рис. 212. Вид головного мозга на разрезе в сагиттальной плоскости: 1 - верхнелатеральная поверхность левого полушария; 2 - медиальная поверхность правого полушария; 3 - промежуточный мозг; 4 - мозжечок; 5 - мозговой ствол; 6 - мозолистое тело
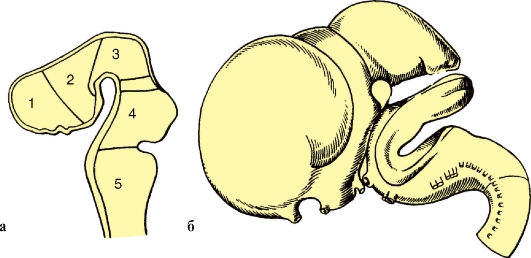
Рис. 213. Развитие головного мозга:
а - мозговых пузырей: 1 - конечный мозг; 2 - промежуточный мозг; 3 - средний мозг; 4 - собственно задний мозг; 5 - продолговатый мозг; между 3-м и 4-м пузырями - перешеек;
б - модель развивающегося мозга на стадии 5 пузырей
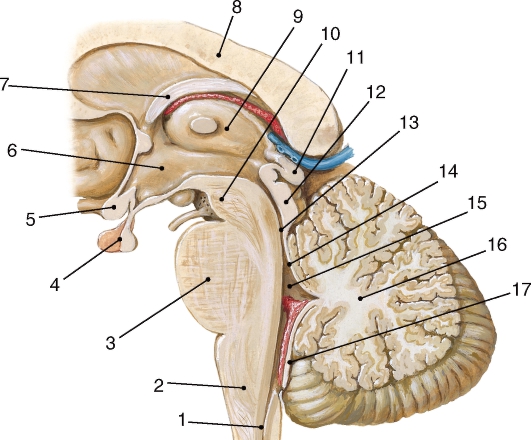
Рис. 214. Срединный сагиттальный разрез через ствол мозга: 1 - центральный канал; 2 - продолговатый мозг; 3 - мост; 4 - гипофиз; 5 - зрительный перекрест; 6 - полость III желудочка мозга; 7 - свод; 8 - мозолистое тело; 9 - таламус; 10 - ножка мозга; 11 - шишковидное тело; 12 - крыша среднего мозга; 13 - водопровод среднего мозга; 14 - верхняя мозжечковая ножка; 15 - полость IV желудочка; 16 - мозжечок; 17 - нижняя мозжечковая ножка
Наиболее значительные дифференцировка и изменения в форме наблюдаются при развитии производных переднего мозгового пузыря - telencephalon и diencephalon.
Продолговатый мозг
Продолговатый мозг (medulla oblongata) представляет собой отдел мозгового ствола длиной в среднем 25 мм, который является непосредственным продолжением спинного мозга и по форме напоминает усеченный конус (рис. 214). Утолщенный верхний отдел продолговатого мозга переходит в мост. Нижней границей продолговатого мозга считают место выхода корешков I пары спинномозговых нервов, что соответствует уровню большого затылочного отверстия. Верхней границей на передней поверхности является нижний край моста, а на задней - мозговые полоски ромбовидной ямки.
На всем протяжении продолговатого мозга проходят продольные борозды, продолжающиеся в соответствующие борозды спинного мозга: fissura mediana anterior, sul. medianus posterior, sul. anterolateralis, sul. posterolateralis. На передней поверхности продолговатого мозга, между передней срединной щелью и передней латеральной бороздой, находится парное возвышение, которое называют пирамидой (pyramis) (рис. 215, а). Пирамиды состоят из волокон двигательных произвольных путей. Большая часть волокон этих путей на расстоянии 6-7 мм от нижней границы продолговатого мозга переходит на противоположную сторону бокового канатика спинного мозга, образуя латеральный корково-спинномозговой путь (tr. corticospinalis lateralis), а оставшиеся неперекрещенными волокна, находясь в переднем канатике, составляют передний корково-спинномозговой путь (tr. corticospinalis anterior). Перекрест двигательных нервных волокон, или перекрест пирамид (decussatio pyramidum), прерывает переднюю срединную щель. Кнаружи от каждой пирамиды, между передней и задней латеральными бороздами, расположено овальной формы возвышение - олива (oliva).
Из передней латеральной борозды между пирамидой и оливой выходят корешки подъязычного нерва. Позади оливы из задней латеральной борозды выходят корешки языкоглоточного, блуждающего и добавочного черепных нервов.
Нижний отдел задней поверхности продолговатого мозга напоминает по рельефу спинной мозг (рис. 215, б). Здесь, кнаружи от задней
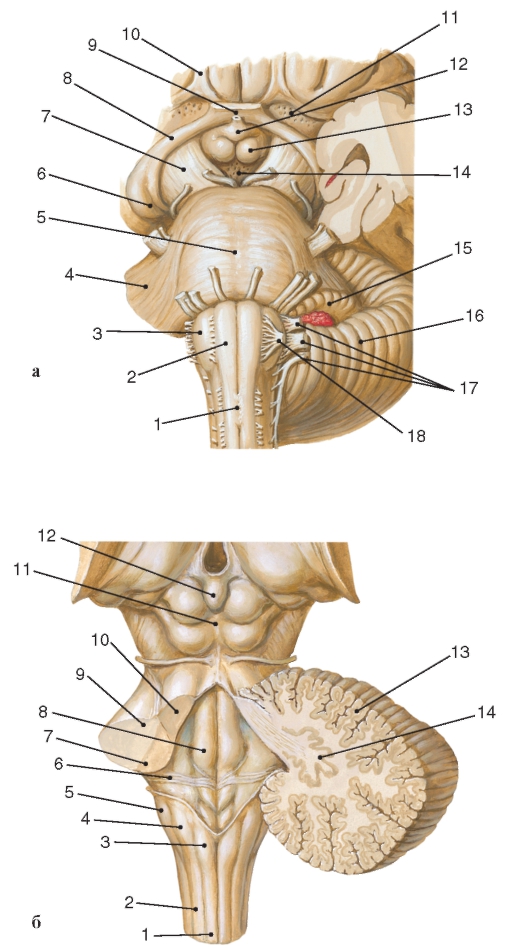
Рис. 215. Ствол мозга:
а - вид спереди: 1 - перекрест пирамид; 2 - пирамида; 3 - олива; 4 - средняя мозжечковая ножка; 5 - мост с базилярной бороздой; 6 - латеральное коленчатое тело;
7 - ножка мозга; 8 - зрительный тракт; 9 - зрительный перекрест; 10 - обонятельный тракт; 11 - переднее продырявленное вещество; 12 - серый бугор с воронкой; 13 - сосцевидное тело; 14 - заднее продырявленное вещество; 15 - клочок мозжечка; 16 - полушарие мозжечка; 17 - корешки (сверху вниз) языкоглоточного, блуждающего и добавочного нервов; 18 - подъязычный нерв;
б - вид сзади (мозжечок частично удален): 1 - тонкий пучок; 2 - клиновидный пучок; 3 - бугорок тонкого ядра; 4 - бугорок клиновидного ядра; 5 - тройничный бугорок; 6 - мозговые полоски IV желудочка (волокна VIII черепного нерва) - граница между продолговатым мозгом и мостом; 7 - нижняя мозжечковая ножка;
8 - лицевой бугорок; 9 - средняя мозжечковая ножка; 10 - верхняя мозжечковая ножка; 11 - пластина крыши среднего мозга (четверохолмие); 12 - эпифиз; 13 - кора мозжечка; 14 - зубчатое ядро
срединной борозды, находятся задние канатики, разделенные промежуточной бороздой (sul. intermedius) на медиальный тонкий пучок (fasc. gracilis) и латеральный клиновидный (fasc. cuneatus). В верхнем отделе задней поверхности задние канатики заканчиваются утолщениями - бугорками тонкого и клиновидного ядер (tuberculi gracile et cuneatum). Клетки этих ядер являются вторыми нейронами проводящих путей задних канатиков.
Кнаружи от клиновидного канатика имеется возвышение, называемое тройничным бугорком (tuberculum trigeminale). Он представляет собой ядро спинномозгового пути тройничного нерва (nucl. spinalis nn. trigemini).
Бугорки тонких ядер и 2 расходящихся в стороны довольно массивных пучка волокон - нижние мозжечковые ножки (pedunculi cerebellares inferiores) ограничивают с боков часть ромбовидной ямки - дна IV желудочка мозга. Нижние мозжечковые ножки образованы волокнами, которые соединяют мозжечок со спинным и продолговатым мозгом. Эти волокна составляют такие проводящие пути, как задний спинно-мозжечковый и оливомозжечковый (tr. olivocerebellaris). Кроме того, в состав ножек входят афферентные волокна от вестибулярных ядер к мозжечку.
Продолговатый мозг состоит из серого и белого вещества. Серое вещество располагается в виде отдельных, различных по форме и величине скоплений тел нервных клеток - ядер продолговатого мозга. Они подразделяются на ядра черепных нервов и так называемые переключательные ядра.
В заднем отделе продолговатого мозга расположены ядра подъязычного, добавочного, блуждающего, языкоглоточного, преддверно-улиткового черепных нервов и ядро спинномозгового пути тройничного нерва.
Переключательные ядра продолговатого мозга представляют собой массивные скопления клеток. Наиболее крупные из них - ядра оливы - эллипсовидные образования длиной до 10 мм, помещающиеся в одноименном образовании продолговатого мозга. Они являются промежуточным центром равновесия.
Ядра задних канатиков - тонкое и клиновидное (nucll. gracilis et cuneatus) - принимают центральные отростки первых чувствительных нейронов, которые образуют тонкий и клиновидный пучки спинного мозга и проводят импульсы глубокой и отчасти тактильной чувствительности. Отростки клеток этих ядер - вторые нейроны этого пути - переходят на другую сторону, образуя перекрест медиальных петель
(decussatio lemnisci medialis). После перекреста эти волокна образуют медиальную петлю (lemniscus medialis), которая проходит, увеличиваясь в объеме, через все отделы ствола к таламусу. Увеличение объема медиальной петли происходит в результате присоединения к ней пучков нервных волокон болевой и температурной чувствительности (спиноталамический путь), а также волокон от ядра спинномозгового пути тройничного нерва. Кроме ядер черепных нервов и переключательных ядер, к серому веществу продолговатого мозга относится центрально расположенная ретикулярная формация, остоящая из сетевидно взаимосвязанных нейронов. Она имеет большое значение в регуляции различных отделов ЦНС, усиливает или тормозит рефлекторную деятельность спинного мозга (tr. reticulospinalis), поддерживает тонус коры полушарий большого мозга.
Белое вещество продолговатого мозга состоит из пучков собственных и проходящих через него нервных волокон. Собственные, или эндогенные, волокна подразделяются на короткие и длинные. Короткие волокна соединяют ядра, расположенные в пределах продолговатого мозга. Длинные эндогенные волокна являются отростками клеток ядер продолговатого мозга, которые заканчиваются в других отделах нервной системы. К этой группе относятся волокна медиальной петли, оливоспинномозговые, оливомозжечковые и ретикулоспинномозговые пути (рис. 216).
Проходящие через продолговатый мозг пучки волокон, которые не образуются и не оканчиваются в его ядрах, носят название экзогенных. Среди них различают эфферентные (корково-спинномозговые, красноядерно-спинномозговые, покрышечно-спинномозговые) и афферентные (передний и боковой спиноталамический пути, передний и задний спинно-мозжечковые, спинно-покрышечный пути).
Мост
Мост (pons) находится между продолговатым и средним мозгом. Задняя поверхность моста участвует в образовании дна IV желудочка - ромбовидной ямки, образуя ее верхний треугольник. Эта часть ромбовидной ямки ограничена верхними мозжечковыми ножками. Поперечные волокна передней поверхности образуют средние мозжечковые ножки, которые погружаются в толщу полушарий мозжечка. Посередине передней поверхности моста расположена базилярная борозда (sul. basilaris). В боковом отделе передней поверхности моста
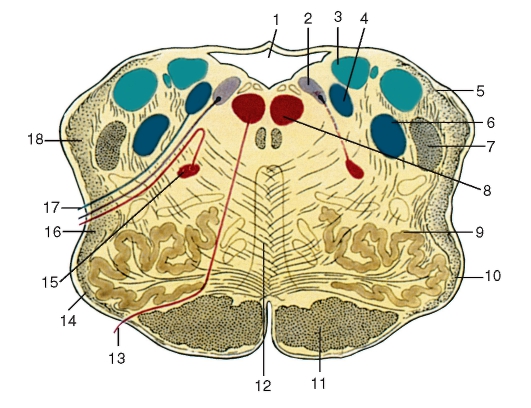
Рис. 216. Продолговатый мозг, поперечный разрез:
1 - IV желудочек; 2 - дорсальное ядро блуждающего нерва; 3 - ядро вестибулярного нерва; 4 - ядро одиночного пути; 5 - задний (дорсальный) спинно-мозжечковый путь; 6 - спинномозговое ядро тройничного нерва; 7 - спинномозговой путь тройничного нерва; 8 - ядро подъязычного нерва; 9 - оливное ядро; 10 - олива; 11 - корково-спинномозговой путь (пирамидный); 12 - медиальная петля; 13 - подъязычный нерв; 14 - передние наружные дуговые волокна; 15 - двойное ядро; 16 - спиноталамический и спинокрышечный пути; 17 - блуждающий нерв; 18 - передний (вентральный) спинно-мозжечковый путь
находятся корешки тройничного нерва. В области мостомозжечкового угла, образованного продолговатым мозгом, мостом и мозжечком, расположены корешки лицевого, промежуточного и преддверно-улиткового нервов, а ближе к средней линии - корешки отводящих нервов.
На поперечных срезах моста различают переднюю часть - базилярную часть моста (pars basilaris pontis) и заднюю - покрышку моста (tegmentum pontis), границей между которыми служит пучок поперечных волокон - трапециевидное тело (corpus trapezoideum). Передняя и задняя части моста образованы серым и белым веществом, но передняя часть состоит преимущественно из белого вещества.
Серое вещество базилярной части - это многочисленные собственные ядра моста (nucl. pontis). В этих ядрах заканчиваются корково-мостовые пути
и коллатерали от корково-спинномозговьгх путей. Волокна клеток ядер моста переходят на противоположную сторону, составляют средние мозжечковые ножки и заканчиваются в клетках коры полушарий мозжечка.
Серое вещество покрышки моста состоит из центрально расположенной ретикулярной формации, ядер черепных нервов и переключательных ядер. Ретикулярная формация моста является непосредственным продолжением одноименного образования продолговатого мозга.
В мосту расположены ядра отводящего, лицевого, тройничного, преддверно-улиткового черепных нервов (рис. 217).
Белое вещество моста состоит из эндогенных и экзогенных волокон. Короткие эндогенные волокна соединяют между собой отдельные
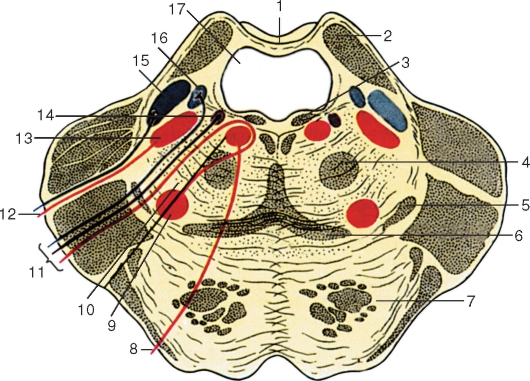
Рис. 217. Поперечный разрез моста на уровне верхнего мозгового паруса: 1 - верхний мозговой парус; 2 - верхняя мозжечковая ножка; 3 - задний продольный пучок; 4 - центральный покрышечный путь; 5 - латеральная петля; 6 - медиальная петля; 7 - пирамидный путь; 8 - отводящий нерв; 9 - ядро лицевого нерва; 10 - ядро отводящего нерва; 11 - лицевой нерв; 12 - тройничный нерв; 13 - двигательное ядро тройничного нерва; 14 - верхнее слюноотделительное ядро; 15 - верхнее чувствительное ядро тройничного нерва; 16 - ядро одиночного пути; 17 - IV желудочек
ядра моста и не выходят за его пределы. Так, например, установлены нервные связи между ядрами лицевого и тройничного нервов, посредством которых замыкаются рефлекторные дуги при различных раздражениях кожи лица с реакцией мимических мышц. Длинные эндогенные волокна являются отростками клеток ядер моста и заканчиваются в других отделах ЦНС.
Экзогенные волокна моста представлены эфферентными и афферентными путями, транзитом проходящими через мост.
Мозжечок
Мозжечок (cerebellum) тесно связан с продолговатым мозгом, мостом и средним мозгом, он располагается кзади от названных образований, заполняет большую часть задней черепной ямки. Масса мозжечка около 150 г. Его наибольший поперечный размер равен 10-12 см, продольный в области червя - до 4 см, а в области полушарий - до 6 см.
Тело мозжечка (corpus cerebelli) составляют центральная узкая часть - червь (vermis cerebelli) и две крупные выпуклые боковые части - полушария (hemispheri cerebelli).
Многочисленные щели (fissurae cerebelli) различной глубины разделяют поверхность полушарий и червя мозжечка на доли (lobi cerebelli), дольки (lobuli cerebelli) и листки (folia cerebelli). Множество щелей значительно увеличивает поверхность мозжечка. Глубокие щели разделяют тело мозжечка на 3 доли: переднюю (lobus cerebelli anterior), заднюю (lobus cerebelli posterior) и клочково-узелковую (lobus flocculonodularis). В свою очередь каждая из долей щелями, проходящими через червь и полушария, разделяется на листки (рис. 218).
Серое вещество мозжечка сосредоточено преимущественно на его поверхности в виде трехслойной коры (cortex cerebelli) (рис. 219). Под корой находится белое вещество, в глубине которого расположены парные подкорковые ядра серого вещества.
Кора покрывает как свободную поверхность извилин мозжечка, так и поверхность, расположенную в глубине щелей. Она состоит из 3 слоев: светлого наружного - молекулярного (stratum moleculare), слоя грушевидных нейронов (stratum neuronorum piriformium) и темного внутреннего - зернистого (stratum granulosum). Грушевидные нейроны являются эфферентными клетками коры, в то время как клетки молекулярного и зернистого слоев - вставочными и ассоциативными нейронами.
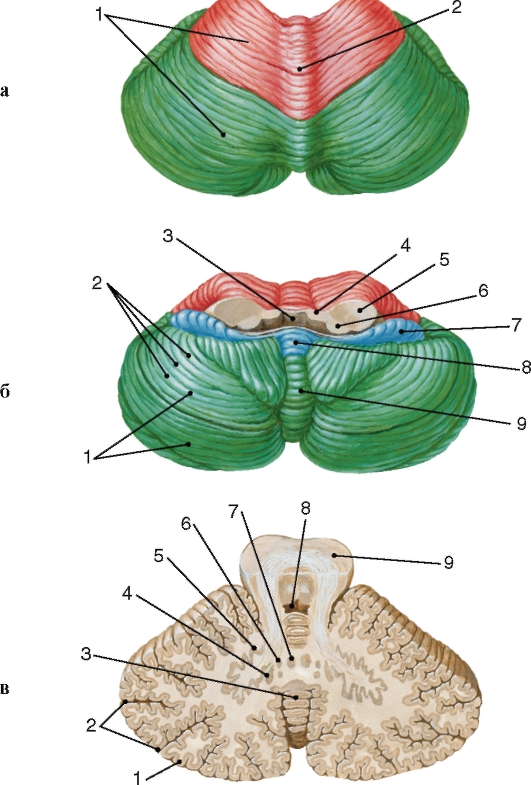
Рис. 218. Мозжечок:
а - вид сверху: 1 - полушарие; 2 - червь;
б - вид снизу: 1 - дольки в пределах задней доли; 2 - листки в пределах дольки; 3 - полость IV желудочка; 4 - верхняя мозжечковая ножка; 5 - средняя мозжечковая ножка; 6 - нижняя мозжечковая ножка; 7 - клочок; 8 - узелок; 9 - червь. Передняя доля мозжечка красного цвета, задняя - зеленого, клочково-узелковая - синего;
в - срез мозжечка на уровне верхних ножек: 1 - кора мозжечка; 2 - щели, разделяющие кору; 3 - червь; 4 - пробковидное ядро; 5 - зубчатое ядро; 6 - шаровидное ядро; 7 - ядро шатра; 8 - полость IV желудочка; 9 - ножка мозга
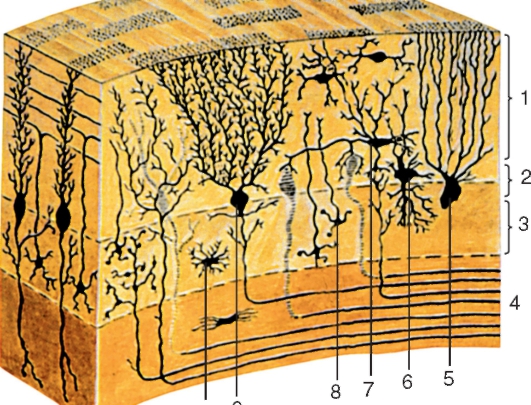
Рис. 219. Строение коры мозжечка (схема):
1 - молекулярный слой; 2 - слой грушевидных нейронов; 3 - зернистый слой; 4 - белое вещество; 5 - глиальная клетка с султаном (волокно Бергманна); 6 - большая нервная клетка-зерно (клетка Гольджи); 7 - корзинчатая нервная клетка; 8 - малые нейроциты зерна; 9 - ганглиозная нервная клетка (клетки Пуркинье); 10 - астроцит
Подкорковые ядра мозжечка представляют собой различной формы и величины скопления серого вещества. Из них наиболее крупным является зубчатое ядро (nucl. dentatus). К зубчатому ядру подходят аксоны грушевидных клеток полушарий мозжечка и червя. Отростки клеток зубчатого ядра составляют основную часть волокон верхней мозжечковой ножки (pedunculus cerebellaris superior).
Пробковидное ядро (nucl. emboliformis) расположено в белом веществе полушария, медиальнее зубчатого ядра.
Самое медиальное положение среди подкорковых ядер мозжечка, над шатром IV желудочка, занимает ядро шатра (nucl. fastigii).
Между пробковидным ядром и ядром шатра расположено шаровидное ядро (nucl. globosus).
Белое вещество мозжечка состоит из внутри- и внемозжечковых волокон.
Группу внутримозжечковых волокон образуют отростки клеток коры мозжечка. Среди них различают ассоциативные волокна, которые соединяют между собой различные участки коры мозжечка; комиссу-
ральные волокна, соединяющие участки коры противоположных полушарий; короткие проекционные волокна - отростки грушевидных клеток к подкорковым ядрам мозжечка.
К внемозжечковым волокнам относятся длинные проекционные эфферентные и афферентные волокна, посредством которых мозжечок соединен с другими отделами головного мозга. Эти волокна формируют 3 пары мозжечковых ножек, из которых нижние и средние состоят преимущественно из афферентных, а верхние - из эфферентных волокон, образующихся в подкорковых ядрах мозжечка. В составе нижних ножек в мозжечок вступают задний спинно-мозжечковый путь, волокна от вестибулярных ядер к ядру шатра и волокна от оливы - оливомозжечковый путь (tr. olivocerebellaris). Кроме того, сюда входит эфферентный путь от ядра шатра к латеральному вестибулярному ядру.
Средние мозжечковые ножки образуют поперечные волокна моста, которые соединяют ядра моста с корой мозжечка.
В составе верхних мозжечковых ножек в мозжечок вступают передние спинно-мозжечковые пути, выходят отростки клеток зубчатого ядра, которые после перекреста заканчиваются в красном ядре среднего мозга.
IV желудочек
IV желудочек (ventriculus quartus) образован продолговатым мозгом, мостом и мозжечком. В нем различают дно, боковые стенки и крышу. Дно IV желудочка составляет ромбовидная ямка (fossa rhomboidea), которая представляет собой ограниченный верхними и нижними мозжечковыми ножками ромбовидной формы участок задней поверхности моста и продолговатого мозга (см. рис. 215, б). Верхний угол ромбовидной ямки переходит в водопровод среднего мозга, а нижний угол - в центральный канал спинного мозга. Боковые углы ромбовидной ямки переходят в латеральные карманы (recessus lateralis) IV желудочка. Срединная борозда (sul. medianus) делит ромбовидную ямку на две симметричные половины. Как отмечалось выше, в продолговатом мозге и мосту содержатся ядра черепных нервов. Топография их проекций на ромбовидную ямку имеет прикладное значение (рис. 220).
Боковые стенки IV желудочка представлены 3 парами мозжечковых ножек. Крышу IV желудочка (tegmen ventriculi quarti) образуют верхний мозговой парус, вещество мозжечка и нижний мозговой парус (рис. 221).
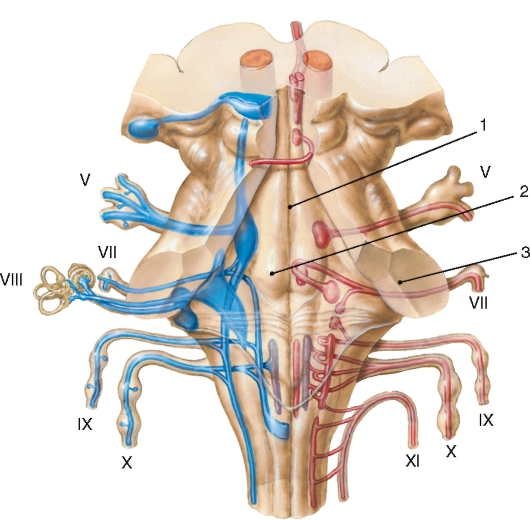
Рис. 220. Проекция ядер черепных нервов, локализующихся в стволе мозга на ромбовидную ямку:
1 - срединная борозда; 2 - лицевой бугорок; 3 - мозжечковые ножки. Римскими цифрами обозначены номера черепных нервов; красным цветом выделены двигательные ядра и волокна, синим - чувствительные, фиолетовым - автономные (парасимпатические)
Верхний мозговой парус (velum medullare superius) представляет собой тонкую треугольную пластинку белого вещества, которая расположена между обеими верхними мозжечковыми ножками.
Нижний мозговой парус (velum medullare inferius) образован тонкой эпителиальной пластинкой - остатком задней стенки первичного мозгового пузыря. Эта пластинка дополняется сосудистой основой IV желудочка (tela choroidea ventriculi quarti).
По средней линии нижнего мозгового паруса расположено отверстие - срединная апертура IV желудочка (apertura mediana ventriculi
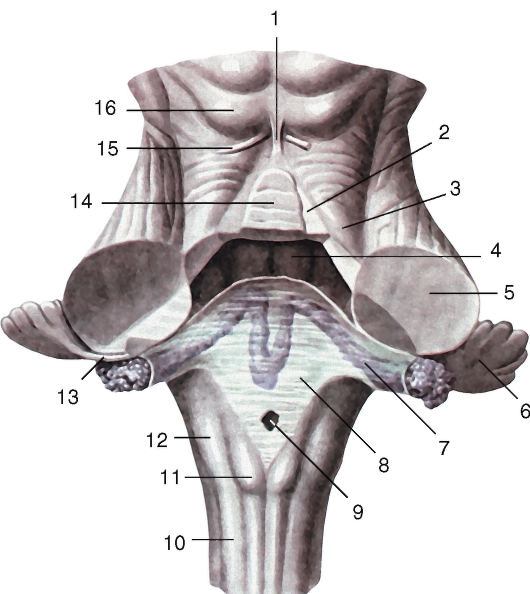
Рис. 221. Передневерхняя и задненижняя части крыши IV желудочка, вид сверху. Мозжечок удален:
1 - уздечка верхнего мозгового паруса; 2 - верхний мозговой парус; 3 - верхняя мозжечковая ножка; 4 - IV желудочек; 5 - средняя мозжечковая ножка; 6 - клочок; 7 - сосудистое сплетение IV желудочка; 8 - нижний мозговой парус; 9 - срединная апертура IV желудочка; 10 - продолговатый мозг; 11 - бугорок тонкого ядра; 12 - бугорок клиновидного ядра; 13 - ножка клочка; 14 - язычок передней доли мозжечка; 15 - блоковой нерв; 16 - нижний холмик (среднего мозга)
quarti). Из латеральных карманов открываются латеральные апертуры IV желудочка (aperturae laterales ventriculi quarti). Указанные отверстия соединяют между собой полость IV желудочка и субарахноидальное пространство головного мозга. Кроме tela choroidea ventriculi quarti, в полости IV желудочка имеется сосудистое сплетение (plexus choroideus ventriculi quarti), которое в виде сильно извитых сосудов проходит в боковые карманы и выходит наружу через латеральные апертуры IV желудочка в области мостомозжечкового угла.
Средний мозг
Средний мозг (mesencephalon) расположен между мостом и промежуточным мозгом. В его состав входят ножки мозга и крыша среднего мозга (рис. 222).
Ножки мозга (pedunculi cerebri) представляют собой 2 расходящихся под острым углом массивных валика, которые образованы продольно ориентированными нервными волокнами. Между ножками мозга находится межножковая ямка (fossa iterpeduncularis). Она закрыта тонкой пластинкой, пронизанной множеством отверстий для кровеносных сосудов, - задним продырявленным веществом (substantia perforata posterior).
Крыша среднего мозга (tectum mesencephali) составляет задний отдел среднего мозга, который скрыт под полушариями большого мозга. Пластинка крыши делится на два верхних и два нижних холмика
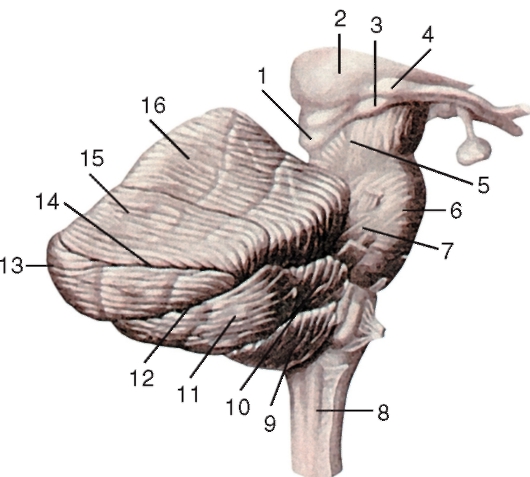
Рис. 222. Мозжечок и ствол мозга, вид справа:
1 - крыша среднего мозга; 2 - подушка; 3 - медиальное коленчатое тело; 4 - латеральное коленчатое тело; 5 - средний мозг; 6 - мост; 7 - средняя мозжечковая ножка; 8 - продолговатый мозг; 9 - миндалина мозжечка; 10 - клочок;
11 - двубрюшная долька; 12 - задняя латеральная щель; 13 - нижняя полулунная долька; 14 - горизонтальная щель мозжечка; 15 - верхняя полулунная долька; 16 - четырехугольная долька
(colliculi superiores et inferiores). Между верхними находится вырост промежуточного мозга - шишковидная железа. Наружная поверхность каждого холмика переходит в пучок волокон, который называют ручкой холмика (brachium colliculi). Ручка верхнего холмика проходит в область промежуточного мозга к латеральному коленчатому телу (corpus geniculatum laterale). Ручка нижнего холмика вступает в медиальное коленчатое тело.
Полостью среднего мозга является узкий канал длиной около 2 см - водопровод среднего мозга (aqueductus mesencephali). Этот канал выстлан эпендимой и соединяет между собой IV и III желудочки мозга.
На поперечных срезах среднего мозга выделяют 3 отдела: крышу среднего мозга, заднюю часть ножки мозга - покрышку (tegmentum mesencephali) и переднюю часть - основание ножки мозга (basis pedunculi cerebralis). Границей между покрышкой и основанием ножки мозга является черное вещество (substantia nigra). Основание ножки мозга образовано белым веществом, которое состоит из продольных эфферентных путей корково-спинномозговых, корково-мостовых, корково-ядерных, теменно-височно-мостовых и лобно-мостовых волокон. Покрышку и крышу среднего мозга наряду с белым веществом образуют ядра серого вещества, причем белое вещество покрышки состоит как из эфферентных (красноядерно-спинномозговой путь), так и афферентных (медиальная и латеральная петли) проводящих путей.
Серое вещество крыши среднего мозга составляют ядра верхних и нижних холмиков.
Ядро нижнего холмика (nucl. colliculi inferioris) является первичным слуховым рефлекторным центром. В нем заканчивается часть волокон латеральной петли. Отростки клеток этого ядра образуют ручку нижнего холмика, которая вступает в медиальное коленчатое тело, а часть волокон входит в состав покрышечно-спинномозгового и покрышечно-бульбарного путей, заканчивающихся в двигательных ядрах мозгового ствола и спинного мозга. При участии ядер нижних холмиков осуществляются двигательные, ориентировочные и оборонительные рефлексы на звуковые раздражения.
Ядра верхних холмиков - слои (серый и белый) верхнего холмика (strata (grisea et alba) colliculi superioris) являются первичными зрительными рефлекторными центрами. В них заканчиваются часть волокон зрительного тракта, а также волокна от спинного мозга, идущие в составе спинно-покрышечного пути, и ответвления лате-
ральной и медиальной петель. Клетки этих ядер образуют основную массу волокон покрышечно-спинномозгового и покрышечно-бульбарного путей, которые, как известно, заканчиваются в двигательных ядрах мозгового ствола и спинного мозга. Они осуществляют двигательные, ориентировочные и оборонительные рефлексы на световые раздражения.
Серое вещество покрышки среднего мозга представлено несколькими ядрами и ретикулярной формацией, которая является продолжением кпереди ретикулярной формации моста. В окружающем водопровод среднего мозга центральном сером веществе выделяют значительные по длине (5-6 мм) ядра глазодвигательных нервов. Эти парные ядра расположены кпереди от водопровода среднего мозга, на уровне его верхних холмиков.
На уровне верхней части нижних холмиков крыши среднего мозга расположены парные ядра блокового нерва.
Самым длинным из ядер черепных нервов среднего мозга является ядро среднемозгового пути тройничного нерва (nucl. tr. mesencephalici nn. trigemini).
От клеток парного красного ядра (nucl. ruber), расположенного в покрышке среднего мозга, начинается красноядерно-спинномозговой путь (tr. rubrospinalis), который после перекреста в среднем мозге заканчивается в двигательных ядрах спинного мозга. Вместе с ретикулярной формацией мозгового ствола красные ядра осуществляют регуляцию мышечного тонуса, в которой принимает участие также черное вещество, расположенное в ножках мозга. Это вещество образовано клетками, содержащими черный пигмент - меланин. Черное вещество прослеживается на всем протяжении среднего мозга между основанием ножки мозга и покрышкой. Наряду с регуляцией мышечного тонуса черное вещество участвует также в координации сложных двигательных актов, таких, как жевание, глотание (рис. 223).
Белое вещество среднего мозга образовано короткими и длинными эндогенными волокнами и длинными экзогенными.
Основание ножки мозга образуют длинные экзогенные эфферентные волокна: корково-спинномозговые, корково-ядерные и корково-мостовые пути. В покрышке среднего мозга проходят различные восходящие и нисходящие пучки волокон, среди которых длинными афферентными экзогенными являются волокна латеральной и медиальной петель. Длинные эндогенные нервные волокна возникают
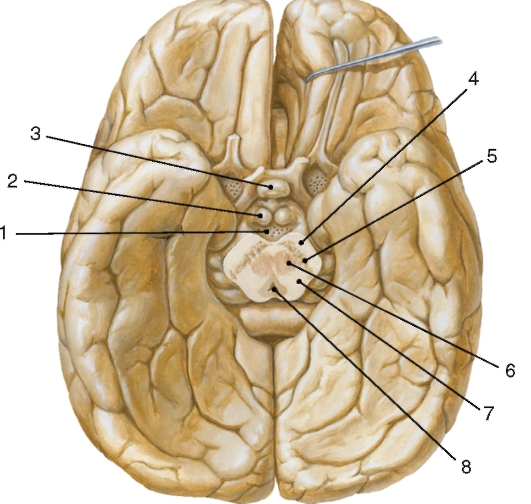
Рис. 223. Срез через ножки мозга вблизи от полушарий:
1 - заднее продырявленное вещество; 2 - сосцевидное тело; 3 - гипофиз; 4 - основание ножки мозга; 5 - черное вещество; 6 - красное ядро; 7 - покрышка; 8 - водопровод среднего мозга
в ядрах среднего мозга: красном ядре (красноядерно-спинномозговой путь), ядрах крыши среднего мозга (покрышечно-спинномозговой путь) и других, а короткие эндогенные волокна соединяют ядра среднего мозга между собой.
Промежуточный мозг
Промежуточный мозг (diencephalon) анатомически представляет собой следующую за мозговым стволом часть головного мозга. В процессе эмбриогенеза промежуточный мозг образуется из переднего мозгового пузыря. Филогенетически различают более «молодые» отделы промежуточного мозга (таламус, метаталамус, эпиталамус) и относительно «старый» гипоталамус. «Молодые» отделы промежуточного мозга часто объединяют термином «таламический мозг».
Таламус (thalamus) представляет собой парное массивное образование яйцевидной формы, задний утолщенный конец которого носит название подушки (pulvinar) (рис. 224). Латеральная поверхность таламуса прилегает к белому веществу - внутренней капсуле (capsula interna), нижняя соединяется с гипоталамусом, а верхняя и медиальная обращены в полость желудочков. Медиальные поверхности обоих таламусов соединены между собой межталамическим сращением (adhesio interthalamica). Таламус представляет собой наиболее крупное скопление серого вещества из рассмотренных до этого ядер. На срезах в его составе определяются множество мелких ядер разной величины.
Таламус является коллектором чувствительных путей, по которым к коре полушарий большого мозга следуют импульсы от экстеро- и интероцепторов.
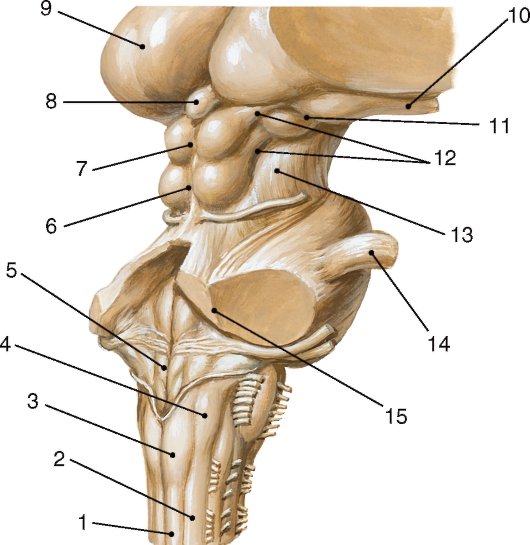
Рис. 224. Ствол мозга и промежуточный мозг, вид сбоку и сзади: 1 - тонкий пучок; 2 - клиновидный пучок; 3 - бугорок тонкого пучка; 4 - бугорок клиновидного пучка; 5 - ромбовидная ямка; 6 - нижние бугорки покрышки среднего мозга; 7 - верхние бугорки; 8 - шишковидное тело; 9 - подушка таламуса; 10 - зрительный тракт; 11 - латеральное (вверху) и медиальное (внизу) коленчатые тела; 12 - ручки верхних и нижних бугорков; 13 - ножка мозга; 14 - тройничный нерв (V); 15 - срез через мозжечковые ножки
Ядра таламуса в функциональном аспекте можно разделить на две основные группы: специфические и неспецифические. Специфические ядра воспринимают и перерабатывают ту или иную информацию, поступающую в таламус по проводящим путям ЦНС, и передают ее выше - в кору полушарий большого мозга. Нервные волокна, связывающие таламус с корой, формируют лучистый венец (corona radiata). В таламус идут импульсы от различных органов чувств: вкуса, кожи, вестибулярного лабиринта внутреннего уха. От зрительного и слухового анализаторов информация поступает в латеральное и медиальное коленчатые тела - метаталамус. Таламус также анализирует и проводит импульсы от внутренних органов и от органов опорно-двигательного аппарата. Таким образом, он является главным коллектором, доставляющим информацию от тела человека к коре полушарий. Таламус также связан волокнами с другими ядрами конечного мозга и мозгового ствола. Наиболее крупными пучками нервных волокон, поступающими в таламус, являются медиальная (lemniscus medialis) и латеральная (lemniscus lateralis) петли.
Деятельность неспецифических ядер таламуса в известной степени похожа на функцию ретикулярной формации. Различие состоит в том, что ретикулярная формация мозгового ствола обеспечивает медленную и длительную активацию коры конечного мозга, а неспецифические ядра таламуса создают быструю и кратковременную настройку для разрешения какой-либо конкретной ситуации.
Эпиталамус (epithalamus) состоит из нескольких образований, расположенных над таламусом. К ним относятся мозговые полоски (striae medullares), которые разделяют верхнюю и медиальную поверхности таламуса. Треугольной формы расширение этих полосок образует треугольник поводка (trigonum habenulae). Правый и левый поводки соединены между собой спайкой поводков (commissura habenularum). Каждый поводок переходит в мозговую пластинку, которая соединяется с шишковидной железой (grandula pinealis) - железой внутренней секреции. От основания шишковидного тела к верхним бугоркам крыши среднего мозга проходит мозговая пластинка, в месте перегиба которой находится эпиталамическая спайка (commissura epithalamica).
Гипоталамус (hypothalamus) топографически располагается под полостью промежуточного мозга, III желудочком. К гипоталамусу относят следующие образования: серый бугор, воронка, предзрительное поле, зрительный перекрест, зрительный тракт, нейрогипофиз, сосцевидные тела. Более чем 30 пар ядер гипоталамуса разделяются на
3 группы: переднюю, среднюю и заднюю. Ядра гипоталамуса имеют многочисленные связи со структурами таламуса, лимбической системой и ретикулярной формацией. Обширные нервные и сосудистые связи с гипофизом лежат в основе гипоталамо-гипофизарной системы. В ядрах гипоталамуса располагаются подкорковые центры, контролирующие деятельность автономной (вегетативной) нервной системы (рис. 225).
Серый бугор (tuber cinereum) представляет собой серого цвета возвышение, расположенное между зрительным перекрестом спереди и сосцевидными телами сзади. Вершина возвышения, суживаясь,
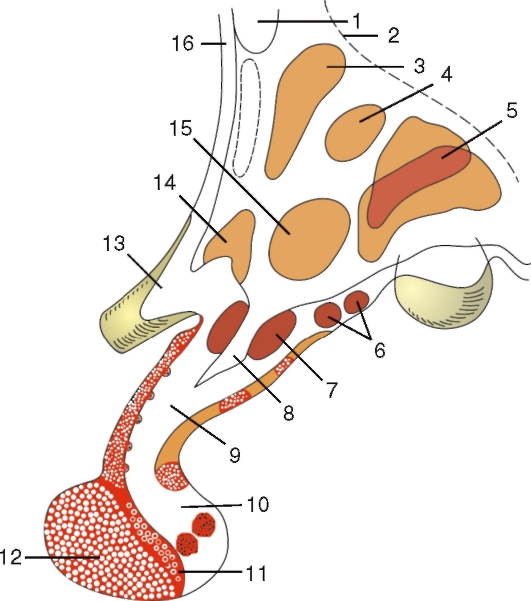
Рис. 225. Расположение ядер гипоталамуса на сагиттальном разрезе: 1 - передняя спайка; 2 - гипоталамическая борозда; 3 - околожелудочковое ядро; 4 - верхнемедиальное ядро; 5 - заднее ядро; 6 - серобугорные ядра; 7 - ядро воронки; 8 - углубление воронки; 9 - воронка гипофиза; 10 - задняя доля гипофиза (нейрогипофиз); 11 - промежуточная часть гипофиза; 12 - передняя доля гипофиза (аденогипофиз); 13 - зрительный перекрест; 14 - надзрительное ядро; 15 - нижнемедиальное ядро; 16 - терминальная пластинка
образует воронку (infundibulum), которая переходит в нейрогипофиз (neurohypophysis). Области воронки со стороны дна III желудочка соответствует углубление (recessus infundibuli). Серый бугор и воронка образованы тонкой пластинкой серого вещества, которая кпереди постепенно истончается и переходит в конечную пластинку (lam. terminalis).
Зрительный перекрест (chiasma opticum) состоит главным образом из волокон зрительных нервов, при неполном перекресте которых образуется пластинка примерно четырехугольной формы. Задние углы этой пластинки продолжаются в зрительные тракты (tr. optici).
Сосцевидные тела (corpora mamillaria) расположены между серым бугром и задним продырявленным веществом в виде двух белого цвета округлых образований величиной с горошину. Внутри каждого из сосцевидных тел под слоем белого вещества находятся два ядра - латеральное и медиальное. В сосцевидных телах заканчиваются волокна столбов свода, а также волокна из покрышки моста. От медиальных ядер сосцевидных тел возникают пучки волокон к передним ядрам таламуса - сосцевидно-таламический пучок (fasc. mamillothalamicus), и к ядрам покрышки - сосцевидно-покрышечный пучок (fasc. mamillotegmentalis).
III желудочек
Третий (III) желудочек (ventriculus tertius) (рис. 226) является полостью промежуточного мозга и представляет собой узкую вертикальную щель между медиальными поверхностями таламуса. Боковыми стенками III желудочка служат медиальные поверхности таламуса и образования гипоталамуса. Нижнюю стенку, или дно, III желудочка образуют передние участки ножек мозга, заднее продырявленное вещество, сосцевидные тела, серый бугор с воронкой и зрительный перекрест. В области дна III желудочка имеются 2 кармана: углубление воронки (recessus infundibuli) и супраоптическое углубление (recessus supraopticus).
Переднюю стенку III желудочка образуют конечная пластинка, столбы свода и передняя спайка. Между изгибом столбов свода и таламусом находится овальной формы межжелудочковое отверстие (for. interventriculare), которое соединяет полость бокового и III желудочков. Задняя стенка желудочка образована спайками поводков, основанием шишковидного тела и эпиталамической спайкой. В области основа-
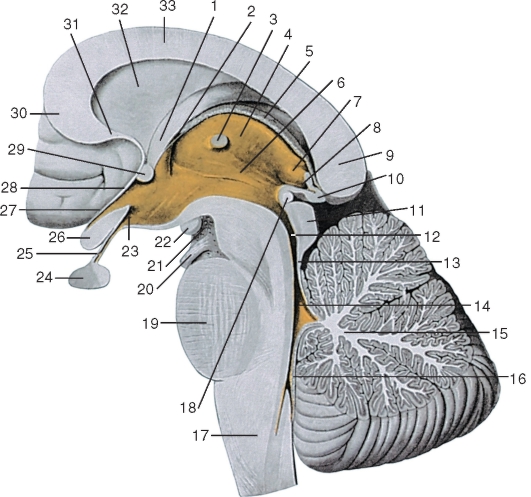
Рис. 226. Промежуточный мозг. Вид со стороны полости III желудочка мозга. Сагиттальный разрез ствола мозга:
1 - столб свода; 2 - межжелудочковое отверстие; 3 - межталамическое сращение; 4 - таламус; 5 - сосудистое сплетение III желудочка; 6 - гипоталамическая борозда; 7 - треугольник поводка; 8 - шишковидное углубление; 9 - валик мозолистого тела; 10 - шишковидная железа; 11 - крыша среднего мозга; 12 - водопровод среднего мозга; 13 - верхний мозговой парус; 14 - IV желудочек; 15 - мозжечок; 16 - нижний мозговой парус; 17 - продолговатый мозг; 18 - задняя спайка (эпиталамическая спайка); 19 - мост; 20 - корешок глазодвигательного нерва; 21 - заднее продырявленное вещество; 22 - сосцевидное тело; 23 - углубление воронки; 24 - гипофиз; 25 - воронка; 26 - перекрест зрительных нервов; 27 - супраоптическое углубление; 28 - терминальная пластинка; 29 - передняя спайка; 30 - колено мозолистого тела; 31 - клюв мозолистого тела; 32 - прозрачная перегородка: 33 - ствол мозолистого тела
ния шишковидного тела находится шишковидное углубление (recessus pinealis). Верхняя стенка, или крыша, III желудочка расположена под сводом и мозолистым телом. Она имеет вид тонкой пластинки, называемой сосудистой основой III желудочка (tela choroidea ventriculi tertii); прикрепляется к внутреннему краю мозговых полосок таламуса, а сзади - к верхней поверхности поводков и шишковидному телу, образуя здесь надшишковидное углубление (recessus suprapinealis).
Вопросы для самоконтроля
1. Каковы этапы развития головного мозга человека?
2. Назовите основные жизнеобеспечивающие центры продолговатого мозга.
3. Какие собственные ядра мозжечка вам известны?
4. Назовите закономерности проекции ядер черепных нервов на ромбовидную ямку.
5. Назовите ядра среднего мозга.
6. Какие анатомические структуры относят к гипоталамусу?
7. Чем ограничены стенки III желудочка?
Конечный мозг
Конечный мозг (telencephalon) - самый крупный отдел ЦНС (рис. 227). В образованиях конечного, или большого, мозга (cerebrum) сосредоточены центры, управляющие деятельностью различных отделов мозгового ствола и спинного мозга. Кора большого мозга осуществляет высшую нервную деятельность, определяет поведение организма в зависимости от условий внешней и состояния внутренней среды. Если в низших отделах нервной системы рефлекторные реакции протекают по безусловным вариантам, то в коре большого мозга реализуются условные рефлексы, нервные связи которых создаются под воздействием приобретенного индивидуального опыта.
Большой мозг составляют правое и левое полушария (hemispheria cerebralis dextrum et sinistrum), которые соединены между собой мозолистым телом (corpus callosum) и другими спайками или комиссурами (передняя спайка, спайка свода и др.).
В каждом полушарии различают кору большого мозга (cortex cerebri), белое вещество, обонятельный мозг (rhinencephalon) и базальные ядра (nucll. basales).
23 22
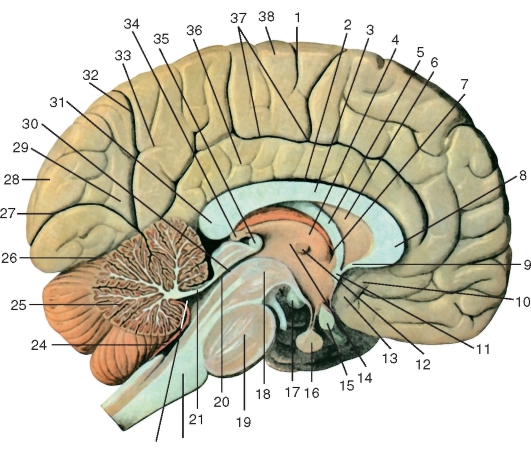
Рис. 227. Левое полушарие большого мозга, мозжечок и мозговой ствол на срединном (сагиттальном) разрезе головного мозга, вид справа:
1 - центральная борозда; 2 - борозда мозолистого тела; 3 - мозолистое тело; 4 - таламус; 5 - свод; 6 - прозрачная перегородка; 7 - межжелудочковое отверстие; 8 - колено мозолистого тела; 9 - клюв мозолистого тела; 10 - подмозолистое поле;
11 - передняя спайка; 12 - межталамическое сращение; 13 - паратерминальная извилина; 14 - промежуточный мозг; 15 - зрительный перекрест; 16 - гипофиз; 17 - сосцевидные тела; 18 - средний мозг; 19 - мост; 20 - водопровод среднего мозга; 21 - верхний мозговой парус; 22 - продолговатый мозг; 23 - IV желудочек; 24 - нижний мозговой парус; 25 - мозжечок; 26 - поперечная щель большого мозга; 27 - шпорная борозда; 28 - затылочная доля; 29 - клин; 30 - крыша среднего мозга; 31 - валик мозолистого тела; 32 - теменно-затылочная борозда; 33 - предклинье; 34 - шишковидная железа; 35 - задняя спайка; 36 - поясничная извилина; 37 - поясная борозда; 38 - парацентральная долька
Кора большого мозга
Полушария большого мозга соответствуют форме черепа. В каждом из полушарий выделяют 3 поверхности: сферическую верхнелатеральную (facies superolateralшы), сравнительно плоскую медиальную (facies medialis) и довольно сложной формы нижнюю (facies inferior). Передний выступающий участок полушария называют лобным полюсом (polus frontalis), задний - затылочным полюсом (polus occipitalis), а нижнюю заостренную часть бокового отдела - височным полюсом (polus temporalis).
Поверхность полушарий разделяют различной глубины и длины борозды большого мозга (sull. cerebri) на множество извилин. Извилиной большого мозга (gyrus cerebri) называют участок мозгового вещества в форме валика, который ограничен двумя бороздами. Все борозды полушарий можно объединить в 3 группы: первичные, вторичные и третичные. Первичные борозды глубокие, постоянно встречаются и рано появляются в онтогенезе. Вторичные также довольно постоянны, но появляются позже первичных, а третичные борозды непостоянны и крайне изменчивы. Глубокие первичные борозды делят каждое полушарие на большие участки, называемые долями большого мозга. В каждом полушарии имеется 5 долей: лобная (lobus frontalis), теменная (lobus parietalis), височная (lobus temporalis), затылочная (lobus occipitalis) и островковая (lobus insularis), которая скрыта в глубине латеральной борозды. Поверхность полушарий как в углублениях борозд, так и на вершинах извилин представляет собой значительный по толщине слой серого вещества, который называют корой большого мозга (cortex cerebri). Вследствие многочисленных борозд кора полушарий большого мозга имеет складчатый вид.
Борозды и извилины верхнелатеральной поверхности полушария
Самой глубокой бороздой верхнелатеральной поверхности полушария является латеральная борозда (sul. lateralis). Несколько кзади от середины полушария с медиальной поверхности сверху вниз проходит центральная борозда (sul. centralis), которая, как правило, не доходит до боковой борозды. Участок полушария, расположенный кпереди от центральной борозды и кверху от латеральной борозды, относится к лобной доле (рис. 228).
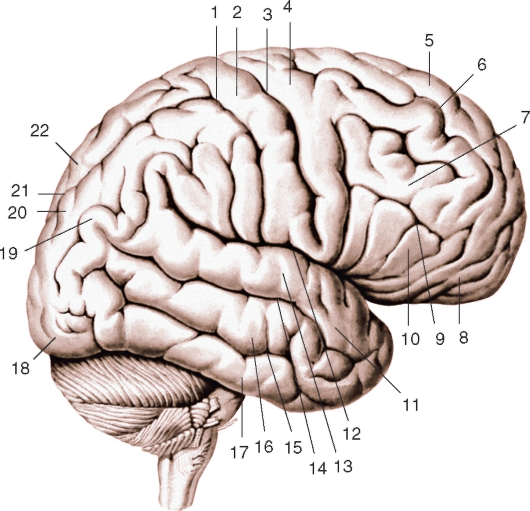
Рис. 228. Верхнелатеральная поверхность полушария большого мозга: 1 - постцентральная борозда; 2 - постцентральная извилина; 3 - центральная борозда; 4 - предцентральная извилина; 5 - верхняя лобная извилина; 6 - верхняя лобная борозда; 7 - средняя лобная извилина; 8 - глазничная часть; 9 - нижняя лобная борозда; 10 - нижняя лобная извилина; 11 - верхняя височная извилина; 12 - латеральная (боковая) борозда; 13 - верхняя височная извилина; 14 - верхняя височная борозда; 15 - нижняя височная борозда; 16 - средняя височная извилина; 17 - нижняя височная извилина; 18 - затылочный полюс; 19 - угловая извилина; 20 - нижняя теменная долька; 21 - внутритеменная борозда; 22 - верхняя теменная долька
Позади центральной борозды находится теменная доля. Ее ограничивает спереди центральная борозда, снизу - латеральная борозда, сзади - теменно-затылочная борозда (sul. parietooccipital), которая, располагаясь на медиальной поверхности, лишь немного заходит на верхнелатеральную. Книзу от латеральной борозды расположена височная доля, которая кзади переходит в затылочную.
Лобная доля
Параллельно центральной борозде в задней части лобной доли проходит предцентральная борозда (sul. precentralis). От этой борозды почти под прямым углом в продольном направлении идут верхняя и нижняя лобные борозды (sull. frontales superior et inferior). Указанные борозды делят лобную долю на 4 извилины: предцентральную (gyrus precentralis), верхнюю лобную (gyrus frontalis superior), среднюю лобную (gyrus frontalis medius), нижнюю лобную (gyrus frontalis inferior).
Теменная доля
Позади центральной борозды и параллельно ей проходит постцентральная борозда (sul. postcentralis). Под углом, близким к прямому, от нее ответвляется внутритеменная борозда (sul. intraparietalis), которая проходит параллельно верхнему краю полушария. Центральная и постцентральная борозды ограничивают вертикальную постцентральную извилину (gyrus postcentralis). Остальная часть теменной доли внутритеменной бороздой делится на верхнюю и нижнюю теменные дольки (lobuli parietales superior et inferior). Нижняя теменная долька огибает концы латеральной и верхней височной борозд. Часть дольки, огибающей конец латеральной борозды, называют надкраевой извилиной (gyrus supramarginalis), а участок, огибающий конец верхней височной борозды, - угловой извилиной (gyrus angularis).
Височная доля
На латеральной поверхности височной доли имеются продольные верхняя и нижняя височные борозды (sull. temporales superior et inferior). Между латеральной бороздой и верхней височной бороздой расположена верхняя височная извилина (gyrus temporalis superior). Верхняя и нижняя височные борозды ограничивают среднюю височную извилину (gyrus temporalis medius). Под нижней височной бороздой распологается нижняя височная извилина (gyrus temporalis inferior).
Затылочная доля
Борозды верхнелатеральной поверхности затылочной доли неглубоки и непостоянны по числу и направлению.
Островковая доля
Островковая доля (lobus insularis) расположена в глубине латеральной борозды и образует ее дно (рис. 229). Она представляет собой треугольной формы выступ, вершина которого направлена кнаружи
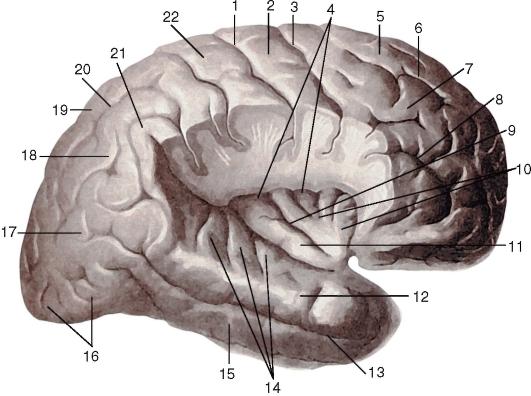
Рис. 229. Островковая доля (островок) большого мозга, вид справа. Височная доля смещена книзу, нижняя часть теменной и лобной долей большого мозга удалена:
1 - центральная борозда; 2 - предцентральная извилина; 3 - предцентральная борозда; 4 - круговая борозда островка; 5 - верхняя лобная извилина; 6 - верхняя лобная борозда; 7 - средняя лобная извилина; 8 - нижняя лобная борозда; 9 - центральная борозда островка; 10 - короткие извилины островка; 11 - длинная извилина островка; 12 - верхняя височная извилина; 13 - верхняя височная борозда; 14 - поперечные височные извилины; 15 - средняя височная извилина; 16 - затылочная доля; 17 - угловая извилина; 18 - нижняя теменная долька; 19 - верхняя теменная долька; 20 - внутритеменная борозда; 21 - надкраевая извилина; 22 - постцентральная извилина
и вниз. Островковая доля окружена круговой бороздой островка (sul. circularis insulae).
Борозды и извилины нижней поверхности полушария
Участок нижней поверхности полушария (facies inferior hemispherii), расположенный кпереди от боковой борозды, относится к лобной доле. Здесь в сагиттальном направлении параллельно продольной щели мозга проходит обонятельная борозда (sul. olfactorius) (рис. 230). Она прикрыта
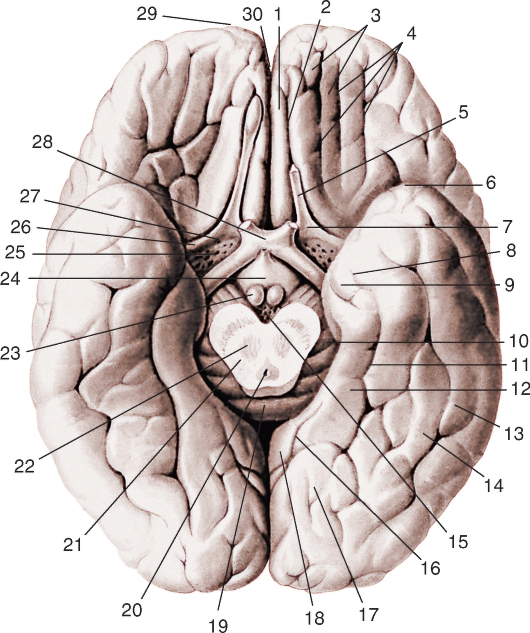
Рис. 230. Нижняя поверхность полушарий большого мозга, вид снизу. Задняя часть ствола мозга (мост и продолговатый мозг), а также мозжечок и передние отделы обонятельных трактов удалены:
1 - прямая извилина; 2 - обонятельная борозда; 3 - глазничные извилины; 4 - глазничные борозды; 5 - обонятельный тракт; 6 - височный полюс; 7 - обонятельный треугольник; 8 - носовая борозда; 9 - крючок парагиппокампальной извилины; 10 - парагиппокампальная борозда; 11- коллатеральная борозда; 12 - парагиппокампальная извилина; 13 - нижняя височная извилина; 14 - латеральная затылочно-височная извилина; 15 - заднее продырявленное вещество; 16 - шпорная борозда; 17 - медиальная затылочно-височная извилина; 18 - поясная извилина; 19 - валик мозолистого тела; 20 - водопровод мозга; 21 - средний мозг; 22 - красное ядро; 23 - сосцевидное тело; 24 - серый бугор; 25 - переднее продырявленное вещество; 26 - латеральная обонятельная полоска; 27 - медиальная обонятельная полоска; 28 - зрительный перекрест; 29 - лобный полюс; 30 - продольная щель большого мозга
обонятельной луковицей (bulbus olfactorius), переходящей в обонятельный тракт (tr. olfactorius). Между обонятельной бороздой и продольной щелью мозга расположена прямая извилина (gyrus rectus). Кнаружи от обонятельной борозды находятся несколько глазничных борозд (sull. orbitales), ограничивающих глазничные извилины (gyri orbitales). Последние занимают остальную часть нижней поверхности лобной доли.
Участок нижней поверхности, который расположен позади латеральной борозды, относится к височной и затылочной долям. Наружной бороздой нижней поверхности височной доли является затылочновисочная (sul. occipitotemporal), которая вместе с нижней височной бороздой ограничивает нижнюю височную извилину (gyrus temporalis inferior). Медиальнее затылочно-височной борозды и почти параллельно ей проходит глубокая коллатеральная борозда (sul. collateralis). Между этими бороздами расположены латеральная и медиальная затылочновисочные извилины (gyrus occipitotemporal lateralis et medialis). Кнутри от коллатеральной борозды находится парагиппокампальная извилина (gyrus parahippocampalis).
Борозды и извилины медиальной поверхности полушария
На медиальной поверхности полушария (facies medialis hemispherii) (рис. 231) непосредственно под мозолистым телом имеется борозда мозолистого тела (sul. corporis callosi), которая огибает все отделы мозолистого тела и переходит в глубокую борозду гиппокампа (sul. hippocampi). Выше борозды мозолистого тела проходит вторая дугообразная борозда, которую называют поясной бороздой (sul. cinguli). Эта борозда начинается под клювом мозолистого тела, идет назад и заканчивается на верхнем краю полушария, несколько кзади от верхнего конца центральной борозды. Участок вокруг центральной борозды обозначается как парацентральная долька (lobulus paracentralis). Кзади от этой дольки находится четырехугольной формы образование, называемое предклиньем (precuneus), которое ограничено спереди концом поясной борозды, а сзади - теменно-затылочной бороздой. Позади предклинья расположен клин (cuneus), который относится к затылочной доле. Клин ограничен спереди теменно-затылочной, а сзади - шпорной бороздой (sul. calcarinus). Поясная борозда и борозда мозолистого тела ограничивают поясную извилину (gyrus c inguli), которая посредством узкой полоски - перешейка (istmus gyri cinguli) переходит в парагиппокампальную извилину. Передний отдел парагиппокампальной извилины образует направленный кзади изгиб,
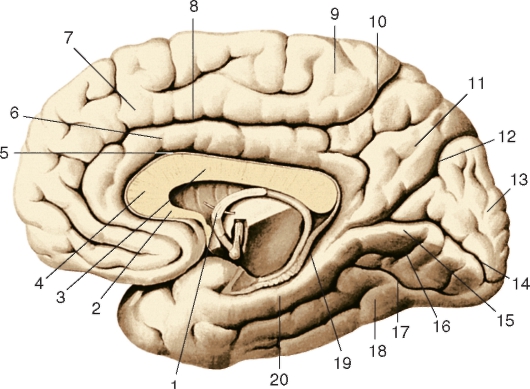
Рис. 231. Борозды и извилины медиальной и нижней поверхностей правого полушария большого мозга:
1 - свод; 2 - клюв мозолистого тела; 3 - ствол мозолистого тела; 4 - колено мозолистого тела; 5 - борозда мозолистого тела; 6 - поясная извилина; 7 - верхняя лобная извилина; 8, 10 - поясная борозда; 9 - парацентральная долька; 11 - предклинье; 12 - теменно-затылочная борозда; 13 - клин; 14 - шпорная борозда; 15 - язычная извилина; 16 - медиальная затылочно-височная извилина; 17 - затылочно-височная борозда; 18 - латеральная затылочно-височная извилина; 19 - борозда гиппокампа; 20 - парагиппокампальная извилина
который называют крючком (uncus). Парагиппокампальную извилину ограничивает с внутренней стороны борозда гиппокампа (sul. hippocampi), а с наружной - коллатеральная борозда. Суженное место перехода поясной извилины в парагиппокампальную извилину расположено позади валика (мозолистого тела) (splenium (corporis callosi)). В борозде гиппокампа находится зубчатая извилина (gyrus dentatus), которая представляет собой серого цвета зазубренную полоску.
Строение коры полушарий большого мозга
Структура коры полушарий большого мозга, или коры конечного мозга, представлена скоплением нейронов и клеток промежуточного вещества - нейроглии. Толщина коры, покрывающей всю поверхность полушарий большого мозга, варьируется от 1,5 до 4,5 мм. Общая
площадь поверхности двух полушарий составляет от 1450 до 2200 см2. Борозды обеспечивают относительно максимальную площадь коры конечного мозга при относительно минимальном объеме полушарий, при этом более 60% площади поверхности коры конечного мозга скрыто между извилинами. По приблизительным данным, в коре от 12 до 17 млрд нервных клеток, каждая из которых в среднем имеет тысячи, а иногда и десятки тысяч прямых и опосредованных контактов.
Нервные клетки, составляющие основу коры конечного мозга, располагаются слоями, или пластинками, друг над другом. Различают 6 таких слоев (рис. 232). Слой I - молекулярная пластинка, она содержит немного нейронов и множество переплетений нервных волокон. Слой II - наружная зернистая пластинка. В ней расположены многочисленные мелкие нейроны, напоминающие по форме зерна. Слой III - наружная пирамидная пластинка, содержащая средние и мелкие пирамидные нейроны. Слой IV - внутренняя зернистая пластинка, по клеточному составу она напоминает II слой. Слой V - внутренняя пирамидная пластинка, содержит гигантские пирамидные нейроны. Слой VI - мультиформная пластинка, состоит из веретенообразных и треугольных нервных клеток. Указанное распределение нервных клеток в коре входит в понятие «цитоархитектоника».
В функциональном отношении все нервные клетки коры полушарий большого мозга можно разделить на 3 основных типа. К I типу - сенсорным корковым нейронам - относятся нервные клетки, на которых переключаются аксоны третьих нейронов специфических чувствительных трактов. Ко II типу относятся эфферентные нейроны, которые передают нервные импульсы из коры к нижележащим структурам: в базальные ядра, ядра мозгового ствола, спинной мозг. Такими двигательными, моторными, или эфферентными, нейронами являются гигантские пирамидные клетки V слоя коры конечного мозга. Наконец, к III типу относятся нервные клетки, обеспечивающие взаимные контакты между нейронами в пределах одной или нескольких структурнофункциональных зон коры. Эти нейроны называются контактными, промежуточными, или вставочными, и представлены мелкими, средними пирамидными и веретенообразными нервными клетками.
Наряду с шестислойным расположением тел нервных клеток в коре конечного мозга направленность проводящих путей или отростков нейронов упорядочена определенным образом. Это обозначается термином «миелоархитектоника».

Рис. 232. Строение коры полушарий большого мозга (схема): а - слои (пластинки) клеток; б - типы клеток; в - слои волокон; I - молекулярная пластинка; II - наружная зернистая пластинка; III - наружная пирамидная пластинка; IV - внутренняя зернистая пластинка; V - внутренняя пирамидная пластинка; VI - мультиформная пластинка; VII - полоска молекулярной пластинки; VIII - полоска наружной зернистой пластинки; IX - полоска внутренней зернистой пластинки; Х - полоска внутренней пирамидной пластинки
Шесть слоев горизонтально направленных нервных волокон пересекаются вертикально идущими пучками. Такая конфигурация проводящих путей обеспечивает как внутрикорковые связи, так и взаимосвязь коры с другими структурами нервной системы.
Учение о цитоархитектонике коры полушарий головного мозга соответствует учению И.П. Павлова о коре как о системе корковых концов анализаторов. Анализатор, по И.П. Павлову, «есть сложный нервный механизм, начинающийся наружным воспринимающим аппаратом и кончающийся в мозгу». Корковый конец анализатора, по И.П. Павлову, состоит из «ядра» и «рассеянных элементов». В коре большого мозга описано множество цитоархитектонических полей, отличающихся друг от друга по деталям организации, в которых расположены ядра основных анализаторов (рис. 233).
1. Предцентральная извилина и передний отдел околоцентральной дольки входят в состав прецентральной области - двигательной, или моторной, зоны коры. Афферентные клетки этих полей воспринимают проприоцептивные импульсы от мышц, сухожилий, суставов, а двигательные клетки V и VI пластинок связывают кору полей 4 и 6 с двигательными ядрами черепных нервов и ядрами передних рогов спинного
Рис. 233. Цитоархитектонические поля левого полушария большого мозга; верхнелатеральная поверхность. Объяснение в тексте (на рисунке представлены не все поля)
мозга. Группы нейронов осуществляют иннервацию определенных мышц или групп мышц; в верхних отделах находятся центры для мышц верхней конечности, в нижнем - для мышц головы. Наибольшую площадь всей зоны занимают центры иннервации кисти руки, лица, губ, языка, а меньшую площадь - центры иннервации мышц туловища и нижних конечностей (рис. 234). Центры двигательной зоны осуществляют иннервацию противоположной части тела.
2. В задней части средней лобной извилины (поле 8) и на границе теменной и затылочной долей (поле 19) находятся центральные отделы двигательного анализатора, которые осуществляют координацию поворота головы и глаз в противоположную сторону. Участки коры (поля 6 и 8), расположенные кпереди от моторной зоны, называют премоторной зоной. Отростки клеток этой зоны связаны как с ядрами
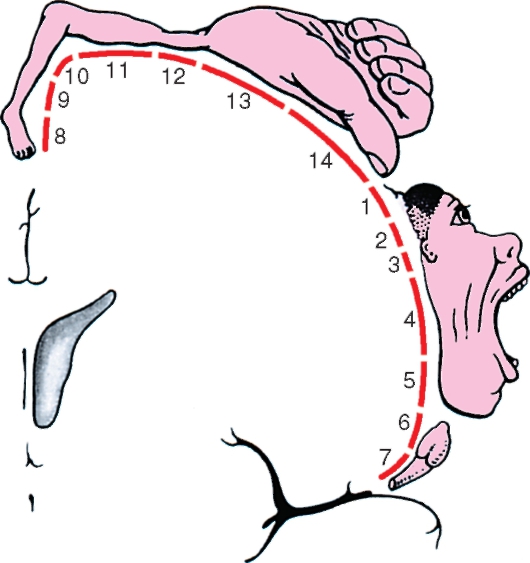
Рис. 234. Двигательная область коры (двигательный «гомункулюс»). Изображение двигательного «гомункулюса» отражает относительные размеры областей представительства отдельных участков тела в коре предцентральной извилины полушария большого мозга (из В. Пенфилда и И. Расмуссена): 1 - лоб; 2 - глаз и веко; 3 - лицо; 4 - мимические мышцы; 5 - челюсть; 6 - язык; 7 - глотка; 8 - стопа; 9 - нога; 10 - таз; 11 - торс; 12 - рука; 13 - кисть; 14 - пальцы
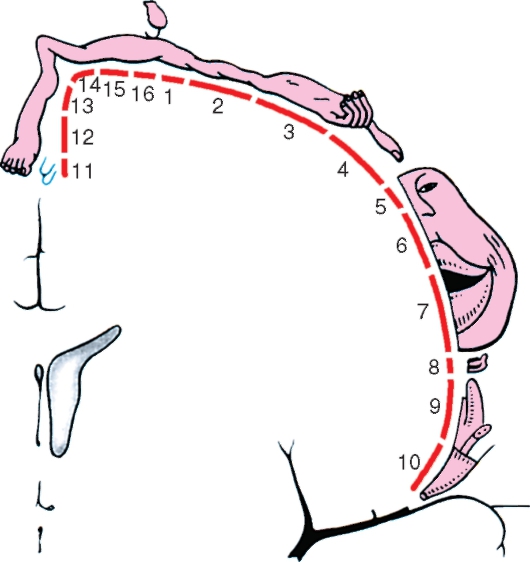
Рис. 235. Корковый центр общей чувствительности (чувствительный «гомункулюс») (из В. Пенфилда и И. Расмуссена)
Изображения на поперечном срезе мозга (на уровне постцентральной извилины) и относящиеся к ним обозначения показывают пространственное представительство поверхности тела в коре полушария большого мозга: 1 - голова; 2 - рука; 3 - кисть; 4 - пальцы; 5 - глаз; 6 - лицо; 7 - губы; 8 - челюсть и зубы; 9 - язык; 10 - глотка; 11 - половые органы; 12 - стопа; 13 - нога; 14 - таз; 15 - торс; 16 - шея
передних рогов спинного мозга, так и с подкорковыми ядрами, красным ядром, черной субстанцией.
3. В постцентральной извилине (поля 1, 2, 3, 5) находится ядро кожного анализатора (центры температурной, болевой, осязательной чувствительности). Последовательность расположения центров и их территория соответствуют моторной зоне коры (рис. 235).
4. Корковые концы интероцептивного анализатора лежат в нижней части постцентральной извилины, в премоторной зоне (поля 6 и 8) и лимбической области коры. Эфферентные пути из этих участков коры идут к ядрам гипоталамуса и другим центрам автономной системы.
5. В области верхней височной извилины находится ядро слухового анализатора (поле 41). Здесь проецируются волокна, которые проводят импульсы от рецепторного аппарата, расположенного в улитке внутреннего уха.
6. Корковый конец зрительного анализатора расположен в затылочной доле мозга (поля 17, 18, 19). Ядро зрительного анализатора находится в области шпорной борозды (поле 17). Здесь спроецирована сетчатка латеральной половины одного глаза и медиальной половины другого, поэтому полная слепота возникает при двустороннем поражении ядер зрительного анализатора. В случае поражения поля 18 утрачивается зрительная память. При поражении поля 19 человек утрачивает способность к ориентировке в новой для него обстановке.
7. В области крючка и гиппокампа имеется ядро обонятельного анализатора.
8. В нижнем отделе постцентральной извилины находится ядро вкусового анализатора.
9. Поля лимбической области коры благодаря многочисленным связям с другими ее областями играют важную роль в синтезе афферентных раздражений.
10. В левой нижней теменной дольке, в области надкраевой извилины (поле 40), у правшей находится центр целенаправленных комбинированных движений.
11. В правой и левой верхних теменных дольках (поле 7) расположены центры особого сложного вида кожной чувствительности - стереогностического чувства, т.е. способности узнавать предметы на ощупь.
12. В задней части нижней лобной извилины (поле 44) находится двигательный анализатор артикуляции речи (речедвигательный анализатор).
13. С речедвигательным анализатором тесно связан слуховой анализатор устной речи, который расположен в задней части верхней височной извилины (поле 42).
14. В заднем отделе средней лобной извилины (поле 8), рядом с ядром двигательного анализатора поворота глаз и головы в противоположную сторону, имеется ядро двигательного анализатора письменной речи - графии.
15. В нижней теменной дольке, в области угловой извилины, расположен зрительный анализатор письменной речи (поле 39). При повреждении этого поля больной утрачивает способность воспринимать написанные буквы, т.е. читать (алексия).
Указанные последними анализаторы (пункты 12-15) относятся к так называемой «второй сигнальной системе», связанной с развитием речи. Они располагаются только в одном полушарии: у правшей - в левом.
Обонятельный мозг
К обонятельному мозгу (rhinencephalon) относятся обонятельная луковица (bulbus olfactorius), обонятельный тракт (tr. olfactorius), обонятельный треугольник (trigonum olfactorium), переднее продырявленное вещество
(substantia perforata anterior), поясная извилина (gyrus cinguli), перешеек поясной извилины (isthmus gyri cinguli), парагиппокампальная извилина
(gyrus parahippocampalis), зубчатая извилина (gyrus dentatus) и гиппокамп (hippocampus), находящийся в глубине парагиппокампальной извилины.
Поясная извилина, перешеек, парагиппокампальная извилина, гиппокамп, зубчатая извилина, свод и миндалевидное тело входят в состав лимбической системы (рис. 236). Считают, что эта система не только вы-
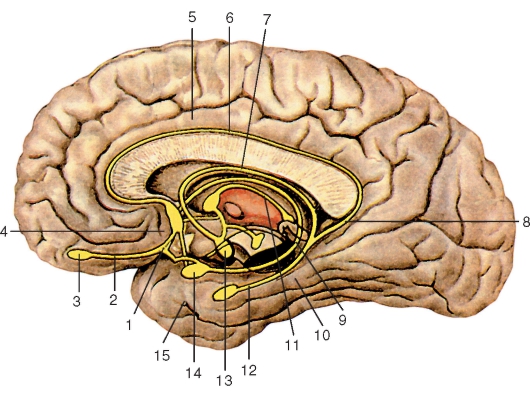
Рис. 236. Структуры лимбической системы головного мозга: 1 - обонятельный треугольник; 2 - обонятельный тракт; 3 - обонятельная луковица; 4 - паратерминальная извилина; 5 - поясная извилина; 6 - серый покров; 7 - свод; 8 - перешеек поясной извилины; 9 - терминальная пластинка; 10 - парагиппокампальная извилина; 11 - мозговая полоска таламуса; 12 - гиппокамп; 13 - сосцевидное тело; 14 - миндалевидное тело; 15 - крючок
полняет обонятельную функцию, но и имеет важное значение в процессах синтеза афферентных раздражений, эмоциональных реакций и реакций так называемого врожденного поведения (половые, поисковые и оборонительные).
Базальные ядра
Базальные ядра расположены в белом веществе полушарий большого мозга, ближе к их основанию. Они образуют 4 парных скопления серого вещества: хвостатое и чечевицеобразное ядра, ограду и миндалевидное тело (рис. 237).
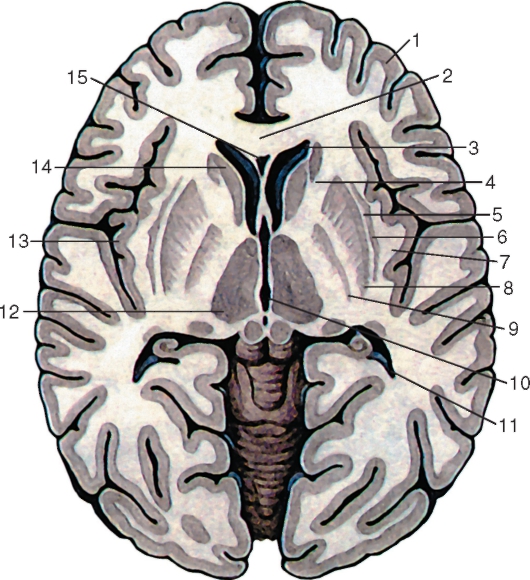
Рис. 237. Базальные ядра, горизонтальный разрез головного мозга: 1 - кора большого мозга (плащ); 2 - колено мозолистого тела; 3 - передний рог бокового желудочка; 4 - внутренняя капсула; 5 - наружная капсула; 6 - ограда; 7 - самая наружная капсула; 8 - скорлупа; 9 - бледный шар; 10 - III желудочек; 11 - задний рог бокового желудочка; 12 - зрительный бугор; 13 - корковое вещество (кора) островка; 14 - головка хвостатого ядра; 15 - полость прозрачной перегородки
Хвостатое ядро (nucl. caudatus) представляет собой округлой формы образование, которое в виде дуги окружает таламус и чечевицеобразное ядро. Резко утолщенный, булавовидный передний отдел хвостатого ядра называют головкой (caput nucll. caudati). Кзади головка истончается и образует тело хвостатого ядра (corpus nucll. caudati), которое переходит в хвост (cauda nucll. caudati). Головка, тело и хвост участвуют в образовании стенок бокового желудочка мозга.
Чечевицеобразное ядро (nucl. lentiformis) представляет собой крупное, пирамидальной формы скопление серого вещества, которое расположено кнаружи от хвостатого ядра и таламуса и отделено от них внутренней капсулой (рис. 238). Ядро неоднородно по строению и разделяется пластинками белого вещества на 3 части: темного цвета
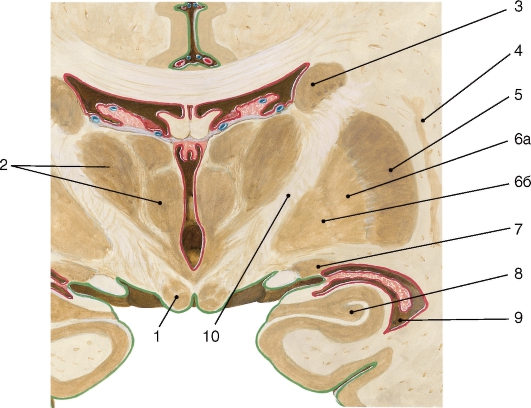
Рис. 238. Фронтальный срез полушарий мозга на уровне сосцевидных тел: 1 - сосцевидное тело; 2 - таламус; 3 - тело хвостатого ядра; 4 - ограда; 5 - скорлупа чечевицеобразного ядра; 6а - латеральный бледный шар; 6б - медиальный бледный шар; 7 - хвост хвостатого ядра; 8 - гиппокамп; 9 - нижний рог бокового желудочка; 10 - внутренняя капсула
наружную - скорлупу (putamen), и две светлые - медиальный бледный шар (globus pallidus medialis) и латеральный бледный шар (globus pallidus lateralis).
Хвостатое и чечевицеобразное ядра представляют собой главное звено экстрапирамидной системы, основной функцией которой является осуществление сложных безусловно-рефлекторных двигательных актов.
По виду на срезах мозга эти два ядра объединяются в «полосатое тело» (corpus striatum), а в функциональном отношении образуют «стриопаллидарную систему».
Ограда (claustrum) - сравнительно тонкая пластинка серого вещества. Расположена в белом веществе, разделяющем скорлупу и кору островка. Белое вещество, которое разделяет ограду и скорлупу, называют наружной капсулой (capsula externa), а участок белого вещества между оградой и корой островка - самой наружной капсулой (capsula extrema). Ограда является сложным образованием, связи которого до настоящего времени изучены мало, а функциональное значение неясно.
Миндалевидное тело (corpus amygdaloideum) - крупное ядро, которое расположено под скорлупой в переднем отделе височной доли. Это ядро имеет сложное строение. Оно состоит из нескольких ядер, различающихся по клеточному составу. Миндалевидное тело входит в состав лимбической системы.
Боковые желудочки
Полостями конечного мозга являются боковые желудочки (ventriculi laterales). Они расположены в толще полушарий. В каждом боковом желудочке различают центральную часть (pars centralis) и 3 рога: передний, или лобный (соrnu frontale), задний, или затылочный (соrnu occipitale), и нижний, или височный (соrnu temporale).
Центральная часть в виде узкой горизонтальной щели расположена в теменной доле (рис. 239).
На внутренней поверхности нижнего рога имеется возвышение - гиппокамп (hippocampus), который образуется вследствие вдавления в желудочек борозды гиппокампа. Гиппокамп представляет собой сместившуюся в полость желудочка часть филогенетически старой коры. Межжелудочковые отверстия (forr. interventriculares) соединяют полость боковых желудочков с III желудочком мозга.
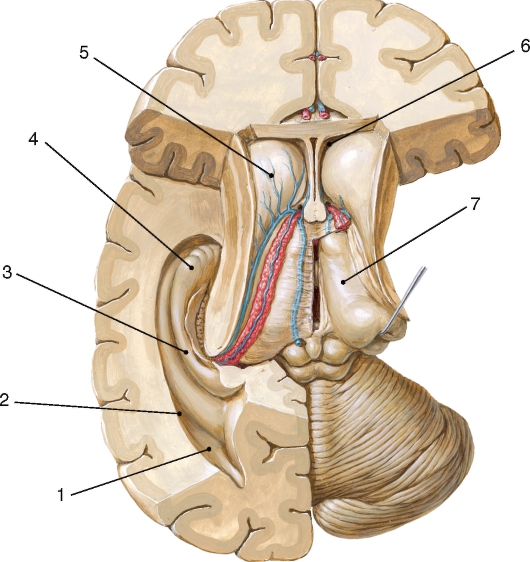
Рис. 239. Нижний рог бокового желудочка (слева) после удаления его верхней стенки:
1 - полость заднего рога бокового желудочка; 2 - полость нижнего рога; 3 - гиппокамп; 4 - ножка гиппокампа; 5 - головка хвостатого ядра; 6 - передний рог бокового желудочка; 7 - таламус
Белое вещество полушарий головного мозга
Белое вещество полушарий образовано волокнами проводящих путей конечного мозга, которые группируются в 3 системы: 1) ассоциативные; 2) комиссуральные; 3) проекционные.
Ассоциативные волокна соединяют между собой различные участки коры в пределах одного полушария. Эти волокна делятся на короткие и длинные. К коротким относятся дугообразные волокна, которые соединяют кору двух соседних извилин. Они образуют самый поверхностный слой белого вещества, расположенный непосредственно под
Рис. 240. Расположение пучков ассоциативных волокон белого вещества правого полушария большого мозга, медиальная поверхность (схема): 1 - пояс; 2 - верхний продольный пучок; 3 - дугообразные волокна большого мозга; 4 - нижний продольный пучок
корой. Длинные волокна находятся глубже коротких, но по отношению ко всей массе белого вещества полушария являются поверхностными. Пучки длинных ассоциативных волокон соединяют отделенные друг от друга участки коры. Известны следующие пучки длинных ассоциативных волокон (рис. 240).
1. Пояс (cingulum) прослеживается от переднего продырявленного вещества до парагиппокампальной извилины. Он соединяет кору извилин медиальной поверхности полушария и относится к обонятельному мозгу.
2. Нижний продольный пучок (fasc. longitudinalis inferior) соединяет затылочную долю с височной. Крупные, различной длины волокна, образующие пучок, расположены вдоль наружной стенки заднего и нижнего рогов бокового желудочка.
3. Верхний продольный пучок (fasc. longitudinalis superior) соединяет лобную долю с теменной и височной.
4. Крючковидный пучок (fasc. uncinatus) соединяет прямую и глазничные извилины лобной доли с височной долей.
Комиссуральные пути соединяют области коры обоих полушарий. Они образуют следующие комиссуры, или спайки.
Мозолистое тело (corpus callosum). Сравнительно тонкая средняя часть мозолистого тела называется стволом (truncus corporis callosi). Кпереди ствол утолщается и изгибается книзу, образуя колено мозолистого тела (genu corporis callosi), нижний конец которого, истончаясь, переходит в клюв (rostrum corporis callosi). Задний утолщенный конец мозолистого тела - валик (splenium) (см. рис. 227).
Передняя спайка (commissura anterior) (рис. 241) и спайка свода ( commissura fornicis) являются самыми крупными спайками мозга после мозолистого тела. Передняя спайка лежит кзади от клюва мозолистого тела, а спайка свода соединяет столбы свода (columnae fornicis). Свод (fornix) расположен под мозолистым телом. В нем различают ножки свода (crurae fornicis), переходящие в гиппокамп, и столбы, которые, изгибаясь кзади, вступают в гипоталамус и заканчиваются в сосцевидных телах (рис. 242).
Проекционные пути соединяют кору полушарий большого мозга с ядрами мозгового ствола и спинного мозга. Различают эфферентные (двигательные) и афферентные (чувствительные) пути. Двигательные
Рис. 241. Комиссуральные волокна мозолистого тела (1) и передней спайки (2) большого мозга на разрезе во фронтальной полости
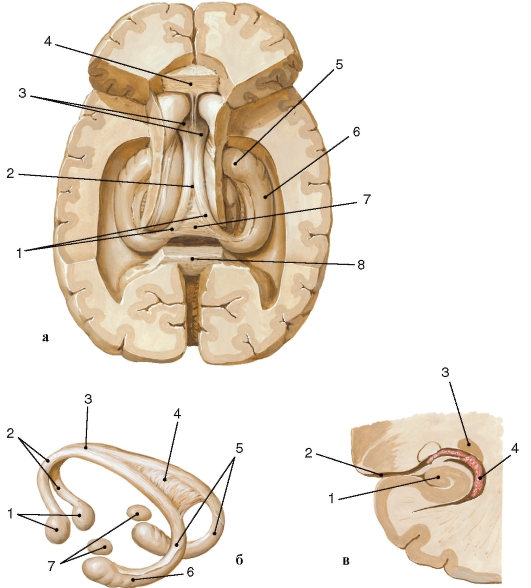
Рис. 242. Свод и гиппокамп:
а - полушария частично удалены, вид сверху: 1 - ножки свода; 2 - тело свода; 3 - столбы свода; 4 - колено мозолистого тела; 5 - ножка гиппокампа; 6 - гиппокамп; 7 - спайка свода; 8 - валик мозолистого тела;
б - схема свода: 1 - сосцевидные тела; 2 - столбы свода; 3 - тело свода; 4 - спайка свода; 5 - ножки свода; 6 - гиппокамп; 7 - миндалевидные тела; в - фронтальный срез через гиппокамп: 1 - гиппокамп; 2 - борозда гиппокампа; 3 - хвост хвостатого ядра; 4 - полость нижнего рога бокового желудочка с сосудистым сплетением
пути проводят нервные импульсы от клеток двигательных областей коры к двигательным ядрам спинного мозга, ядрам мозгового ствола и подкорковым ядрам. Благодаря этим путям двигательные центры коры головного мозга регулируют деятельность скелетной (поперечнополосатой) мускулатуры. Посредством чувствительных путей осуществляется поступление информации от тела в кору
Чувствительные волокна являются отростками клеток чувствительных узлов спинномозговых и черепных нервов. Они являются первыми нейронами чувствительных путей. Отростки клеток указанных узлов заканчиваются на телах или дендритах нейронов переключательных ядер спинного либо продолговатого мозга (вторые нейроны). От тел клеток переключательных ядер продолжаются чувствительные пути, которые в составе медиальной петли идут к ядрам таламуса. В нем находятся тела третьих нейронов, аксоны которых идут в соответствующие ядерные центры коры. Как чувствительные, так и двигательные проекционные пути под корой сходятся в виде веера (лучистого венца, corona radiata) в одном участке белого вещества, который заполняет пространство между таламусом, с одной стороны, хвостатым и чечевицеобразным ядрами - с другой. Этот пучок волокон называют внутренней капсулой (capsula interna). На срезах полушарий мозга внутренняя капсула имеет вид довольно широкой полосы белого вещества, в которой различают переднюю ножку, заднюю ножку и колено (рис. 243).
Передняя ножка (crus anterior capsula internae) находится между хвостатым и чечевицеобразным ядрами. Она образована волокнами, идущими от коры лобной доли к таламусу (tr. frontothalamicus), красному ядру (tr. frontorubralis), ядрам моста (tr. frontopontinus). Кроме этих волокон, которые имеют продольное направление, здесь проходят поперечные волокна хвостатого ядра к чечевицеобразному ядру.
Задняя ножка (crus posterior capsulae internae) длиннее передней. Она расположена между таламусом и чечевицеобразным ядром. Передняя часть задней ножки образует волокна от клеток коры предцентральной извилины к двигательным ядрам мозга и составляет корковоспинномозговой путь (tr. corticospinalis). Задняя треть этой ножки образована чувствительными волокнами - отростками клеток ядер таламуса к коре постцентральной извилины - таламокорковый путь (tr. thalamocorticalis). Здесь же проходят затылочно-височно-мостовой
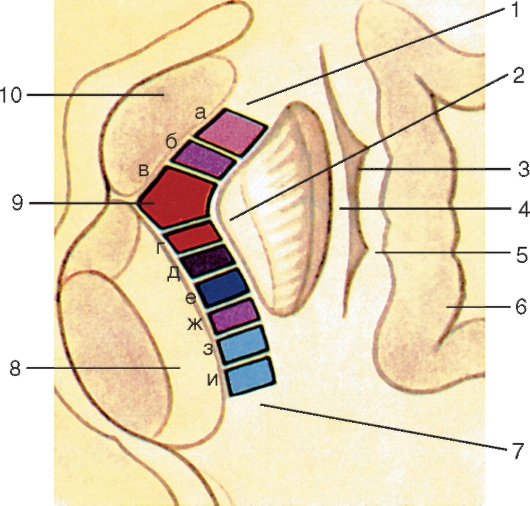
Рис. 243. Расположение проводящих путей во внутренней капсуле (схема): 1 - передняя ножка внутренней капсулы; 2 - чечевицеобразное ядро; 3 - ограда; 4 - наружная капсула; 5 - самая наружная капсула; 6 - кора островка; 7 - задняя ножка внутренней капсулы; 8 - таламус; 9 - колено внутренней капсулы; 10 - головка хвостатого ядра; а - передняя таламическая лучистость (лобно-таламический путь - BNA); б - лобно-мостовой путь; в - корково-ядерный путь; г - корково-спинномозговые волокна (корково-спинномозговой путь - BNA); д - таламо-теменные волокна (спиноталамический путь - BNA); е - корково-таламические волокна (корково-таламический путь - BNA); ж - теменно-затылочно-мостовой пучок; з - слуховая лучистость; и - зрительная лучистость
путь (tr. occipitotemporopontinus), а также центральный слуховой и центральный зрительный пути.
Колено (genu capsulae internae) образовано нервными волокнами от нижних отделов коры предцентральной извилины, которые идут к ядрам черепных нервов среднего мозга, моста и продолговатого мозга - корково-ядерный путь (tr. corticonuclearis).
Проводящие пути головного и спинного мозга
Проводящие пути головного и спинного мозга делят на ассоциативные, комиссуральные и проекционные. Ассоциативные и комиссуральные пути были рассмотрены при описании различных отделов ЦНС.
Проекционные пути подразделяются на чувствительные - афферентные и двигательные - эфферентные. Наиболее важные из них следующие.
Афферентные проводящие пути
1. Проводящие пути проприоцептивной чувствительности (глубокой) передают в область коркового ядра двигательного анализатора импуль-
сы глубокой чувствительности от проприоцепторов мышц сухожилий, суставов, которые являются сигналами изменений напряжения мышц, суставных сумок и других элементов двигательного аппарата, т.е. сигналы кинестетических раздражений. Первые нейроны - это псевдоуниполярные клетки чувствительных узлов спинномозговых нервов. Дендриты этих клеток заканчиваются проприоцепторами в мышцах, сухожилиях, суставах, а нейриты в составе задних корешков вступают в корешковую зону задних рогов спинного мозга и, не прерываясь в его ядрах, переходят в задние канатики (рис. 244).
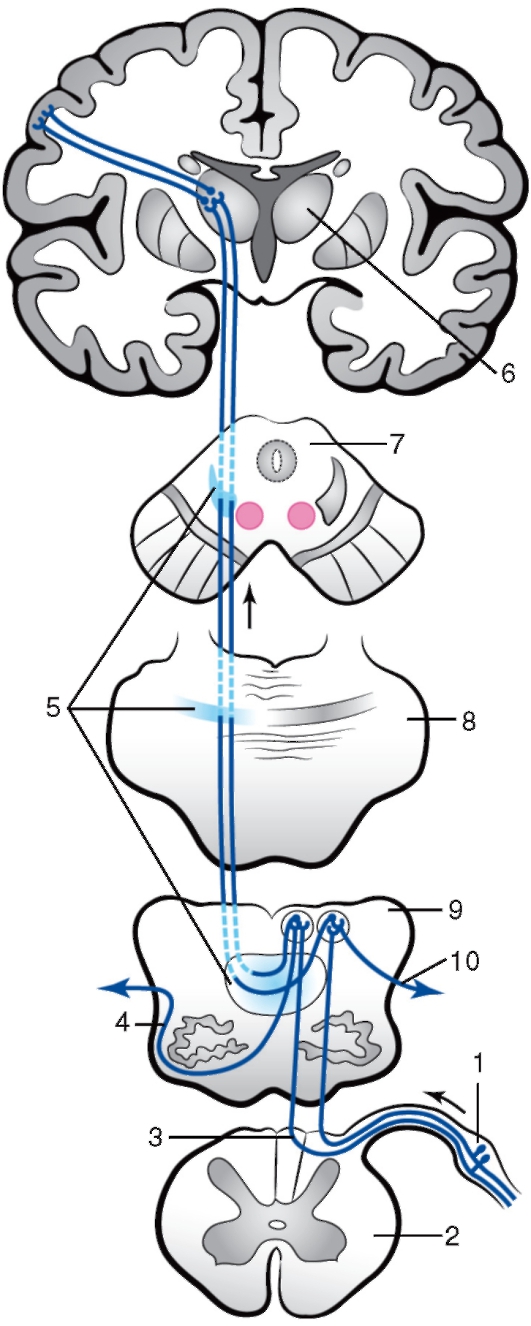
Рис. 244. Проводящий путь проприоцептивной чувствительности коркового направления (схема):
1 - чувствительный узел спинномозгового нерва; 2 - поперечный разрез спинного мозга; 3 - задний канатик спинного мозга; 4 - передние наружные дугообразные волокна; 5 - медиальная петля; 6 - таламус; 7 - поперечный разрез среднего мозга; 8 - поперечный разрез моста; 9 - поперечный разрез продолговатого мозга; 10 - задние наружные дугообразные волокна. Стрелками показано направление движения нервных импульсов
Вторыми нейронами являются клетки переключательных ядер тонкого и клиновидного канатиков, волокна которых изгибаются, обходят спереди центральный канал и в межоливарном слое образуют перекрест с волокнами противоположной стороны. Эти волокна называют внутренними дугообразными, а их перекрест - перекрестом петли, так как они составляют медиальную петлю. Медиальная петля в области моста расположена позади двигательного пути. Уже в верхних отделах продолговатого мозга к ней начинают присоединяться пути тактильной, болевой и температурной чувствительности - спиноталамические волокна.
Из моста медиальная петля проходит кнаружи от красных ядер среднего мозга и затем вступает в таламус, где заканчивается в одном из его ядер. Здесь располагается третий нейрон. Отростки клеток этого ядра образуют таламокорковые пучки. Эти пучки заканчиваются в ядрах кожного и двигательного анализаторов коры конечного мозга (постцентральная и предцентральная извилины).
Считают, что проприоцептивные пути от двигательного аппарата головы проходят в составе проводящих путей тройничного, лицевого, языкоглоточного, блуждающего, подъязычного и добавочного нервов.
2. Проприоцептивные пути к мозжечку участвуют в безусловно-рефлекторной регуляции мышечного тонуса, равновесия, координации и синергии движений. Различают передний и задний спинно-мозжечковые пути, первыми нейронами которых являются псевдоуниполярные клетки чувствительных узлов спинномозговых нервов (рис. 245). Дендриты этих клеток заканчиваются проприоцепторами в мышцах, сухожилиях, суставах и постоянно воспринимают раздражения, сигнализирующие о состоянии двигательного аппарата. Аксоны этих клеток в составе задних корешков вступают в спинной мозг и заканчиваются в заднем роге (вторые нейроны). Часть нейритов этих ядер проходит в боковой канатик спинного мозга той же стороны и образует задний спинно-мозжечковый путь, который в составе нижних мозжечковых ножек заканчивается в коре червя, где перекрещивается. Другая часть волокон ядра как своей, так и противоположной стороны проходит в боковом канатике спинного мозга и образует перекрест - передний спинно-мозжечковый путь. Волокна этого пути проходят продолговатый мозг, мост и возле крыши среднего мозга снова образуют перекрест с волокнами противоположной стороны, после чего передний спинно-мозжечковый путь в составе верхних мозжечковых ножек проходит в червь мозжечка и заканчивается на клетках его коры (третий нейрон).
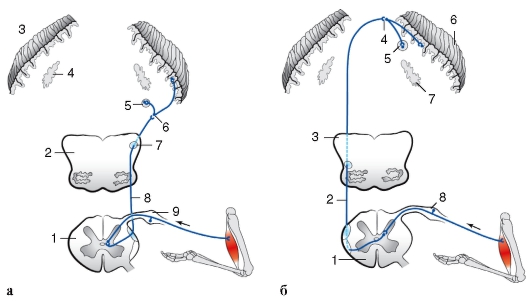
Рис. 245. Спинно-мозжечковые пути:
а - задний: 1 - поперечный разрез спинного мозга; 2 - поперечный разрез продолговатого мозга; 3 - кора мозжечка; 4 - рубчатое ядро; 5 - шаровидное ядро; 6 - синапс в коре червя мозжечка; 7 - нижняя мозжечковая ножка; 8 - дорсальный (задний) спинно-мозжечковый путь; 9 - чувствительный узел спинномозгового нерва;
б - передний: 1 - поперечный разрез спинного мозга; 2 - передний спинномозжечковый путь; 3 - поперечный разрез продолговатого мозга; 4 - синапс в коре червя мозжечка; 5 - шаровидное ядро; 6 - кора мозжечка; 7 - зубчатое ядро; 8 - спинномозговой узел
3. Проводящие пути болевой и температурной чувствительности от
кожи шеи, туловища и конечностей организованы в соответствии с принципом сегментарности.
Эти пути составляют трехнейронную цепь (рис. 246). Тела первых - рецепторных нейронов расположены в чувствительных узлах спинномозговых нервов и представлены псевдоуниполярными клетками. Периферические отростки первых нейронов контактируют с рецепторными комплексами.
Центральные отростки в составе задних корешков входят в спинной мозг и синаптически оканчиваются на клетках собственного ядра, располагающихся в пределах заднего рога и являющихся вторыми нейронами тракта.
Далее аксоны вторых нейронов в восходящем направлении переходят на противоположную сторону спинного мозга, формируя латеральный спиноталамический путь.
В продолговатом мозге латеральный спиноталамический путь, присоединяясь к нервным волокнам медиальной петли, достигает тела третьего нейрона, которое расположено в таламусе промежуточного мозга.
В нейронах таламуса осуществляются сложная многопрофильная обработка поступившей от вторых нейронов информации и ее адаптация для следующего уровня. Аксоны третьих нейронов проходят через внутреннюю капсулу и в составе нервных волокон лучистого венца достигают зоны центрального отдела кожного анализатора в постцентральной извилине коры конечного мозга.
4. Проводящие пути болевой и температурной чувствительности от головы располагаются на основе тройничного нерва.
В составе пути имеются 3 уровня, обозначенные тремя нейронами. Тела рецепторных - первых
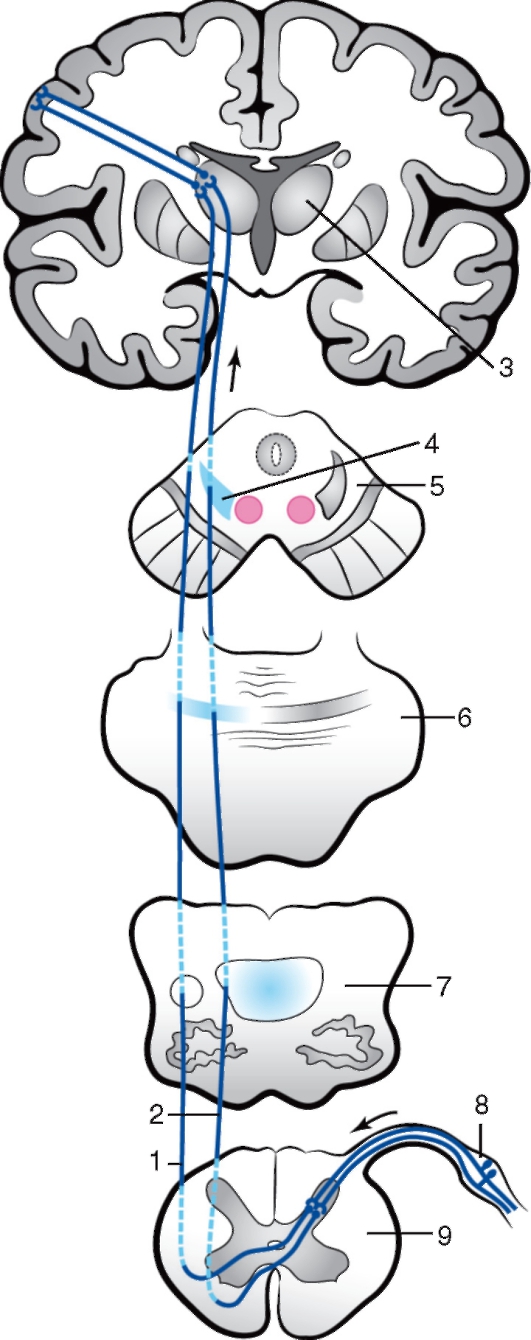
Рис. 246. Проводящие пути болевой и температурной чувствительности, осязания и давления (схема): 1 - латеральный спиноталамический путь; 2 - передний спиноталамический путь; 3 - таламус; 4 - медиальная петля; 5 - поперечный разрез среднего мозга; 6 - поперечный разрез моста; 7 - поперечный разрез продолговатого мозга; 8 - спинномозговой узел; 9 - поперечный разрез спинного мозга. Стрелками показано направление движения нервных импульсов
нейронов локализованы в тройничном узле. Дендриты, или периферические отростки первых нейронов, имеются в составе каждой из трех главных ветвей тройничного нерва.
Центральные отростки первых нейронов в составе тройничного нерва входят в мост, а потом образуют нисходящий пучок нервных волокон, достигающих вторых нейронов, формирующих ядро спинномозгового пути тройничного нерва.
Аксоны вторых нейронов, переходя на контралатеральную половину, формируют основу тройничной петли, располагающейся рядом с медиальной петлей и достигающей соответствующего ядра таламуса, образованного телами третьих нейронов.
После анализа и интегративной обработки информации в пределах уровня третьего нейрона нервные импульсы распространяются по аксонам третьих нейронов во внутреннюю капсулу и лучистый венец к центральному отделу кожного анализатора в область постцентральной извилины.
5. Проводящие пути тактильной чувствительности (сознательной) являются трехнейронными. Рецепторные - первые - нейроны располагаются в чувствительных узлах спинномозговых нервов и представляют собой псевдоуниполярные нервные клетки. Каждый нейрон имеет периферический отросток - дендрит, контактирующий с рецепторами кожи, и центральный отросток - аксон, вступающий в составе задних корешков в спинной мозг.
Преобладающая часть аксонов первого нейрона оканчивается на нейронах студенистого вещества, расположенных в заднем роге спинного мозга и являющихся вторыми нейронами пути. Сравнительно небольшая часть вторых нейронов располагается в составе ядер тонкого и клиновидного пучков в продолговатом мозге. Чтобы достичь их, аксоны первых нейронов, минуя серое вещество спинного мозга, поднимаются вверх в составе задних канатиков.
Аксоны вторых нейронов обеих частей пути достигают следующего уровня - таламуса (третий нейрон), проходя в составе афферентных пучков, сопровождающих медиальную петлю.
Следует подчеркнуть, что большая часть аксонов вторых нейронов, локализованная в задних рогах спинного мозга, до вступления в продолговатый мозг переходит на восходящем сегментарном уровне на контралатеральную сторону и формирует передний спиноталамический тракт в составе боковых канатиков.
Аксоны третьих нейронов достигают центрального отдела анализатора в области постцентральной извилины, проходя в составе внутренней капсулы через лучистый венец к коре конечного мозга.
6. Проводящие пути стереогноза, или пространственной кожной чувствительности, участвуют в обеспечении узнавания предметов ощупыванием и являются трехнейронными.
Тела рецепторных, или первых, нейронов традиционно участвуют в образовании чувствительных узлов спинномозговых нервов и представлены псевдоуниполярными клетками. Их периферические отростки в составе производных спинномозговых нервов контактируют с рецепторными зонами.
Аксоны первых нейронов входят в спинной мозг как часть задних корешков и, не переключаясь на нейронах задних рогов, вступают в состав тонкого и клиновидного пучков задних канатиков. В составе ядер тонкого и клиновидного пучков в продолговатом мозге располагаются тела вторых нейронов проводящего пути стереогноза.
В свою очередь аксоны вторых нейронов присоединяются к нервным волокнам медиальной петли и в ее составе переходят на противоположную сторону.
Следующий уровень проводящих путей пространственной кожной чувствительности, или третий нейрон, располагается в таламусе промежуточного мозга. Отсюда аксоны третьих нейронов в составе внутренней капсулы, а затем лучистого венца достигают центрального отдела анализатора в коре конечного мозга (верхней теменной дольки).
7. Обонятельные проводящие пути обеспечивают восприятие запахов. Первыми нейронами являются особые нейросенсорные клетки обонятельной области полости носа. Их аксоны через решетчатую кость проникают из полости носа в полость черепа, где контактируют со вторыми нейронами в обонятельной луковице. Аксоны вторых нейронов образуют обонятельных тракт, подходящий к телам третьих нейронов в обонятельном треугольнике. Оттуда волокна идут в кору - обонятельный мозг.
8. Проводящие пути от органов растительной жизни - внутренних органов, кровеносных и лимфатических сосудов и др. - образуют цепи из 3 нейронов. Первыми нейронами этих путей являются клетки узлов некоторых черепных нервов (тройничного, лицевого, языкоглоточного и блуждающего) и чувствительных узлов спинномозговых нервов, вторые нейроны - это клетки ядер указанных нервов и задних,
а также боковых рогов спинного мозга; третьи - клетки таламуса, отростки которых заканчиваются в нижней части постцентральной извилины, в лобной доле впереди предцентральной извилины, лимбических образованиях, а также в других участках коры полушарий. В спинном мозге и стволе мозга данные проводящие пути проходят в определенной степени диффузно, без образования компактных самостоятельных трактов. В связи с перечисленными особенностями обеспечивается устойчивость интероцептивного анализатора, выполняющего функции поддержания жизнедеятельности, к локальным повреждениям.
Эфферентные проводящие пути
1. Корково-спинномозговой (пирамидный) и корково-ядерный пути
(рис. 247) осуществляют эфферентную иннервацию произвольной поперечнополосатой (скелетной) мускулатуры. Оба пути состоят из двух нейронов: центрального и периферического.
Центральный нейрон находится в двигательной области коры - предцентральной извилине, в пятом слое, и представлен гигантскими пирамидными клетками. При этом корково-ядерный путь начинается от нижней части данной извилины, а корково-спинномозговой - от верхней (см. рис. 234). Аксоны центральных нейронов проходят: корково-ядерного пути - в колене внутренней капсулы, а корково-спинномозгового - в передней части задней ножки капсулы. На протяжении мозгового ствола они располагаются преимущественно вентрально (спереди) по отношению к другим проводящим путям и заканчиваются на периферических нейронах.
Тела периферических нейронов находятся у корково-ядерного пути в двигательных ядрах черепных нервов в стволе мозга. Двигательные ядра имеют III, IV, V, VI, VII, IX, X, XI и XII пары черепных нервов. Аксоны нейронов образуют указанные нервы и иннервируют мускулатуру головы, частично - шеи, а также глотки, мягкого нёба и языка. Вторыми нейронами корково-спинномозгового пути являются клетки передних рогов спинного мозга, аксоны которых в составе спинномозговых нервов иннервируют мышцы туловища, конечностей и частично шеи.
Необходимо отметить, что аксоны первого нейрона корково-ядерного пути идут ко вторым нейронам не своей, а противоположной стороны.
Большая часть волокон корково-спинномозгового пути совершает перекрест в нижнем отделе продолговатого мозга (decussatio pyramidum) и переходит в боковой канатик спинного мозга, где образует латеральный (пирамидный) корково-спинномозговой путь (tr. corticospinalis lateralis). Волокна этого пути заканчиваются в двигательных ядрах передних рогов спинного мозга. Меньшая часть волокон в области продолговатого мозга перекреста не образует. Эти волокна в спинном мозге составляет передний корково-спинномозговой путь
(tr. corticospinalis ventralis), часть волокон которого заканчивается в двигательных ядрах спинного мозга своей стороны, а другая часть волокон через переднюю белую спайку совершает перекрест и заканчивается в таких же ядрах противоположной стороны. Передний пучок прослеживается только в шейных и верхних грудных сегментах спинного мозга.
Таким образом, пирамидный путь осуществляет преимущест-
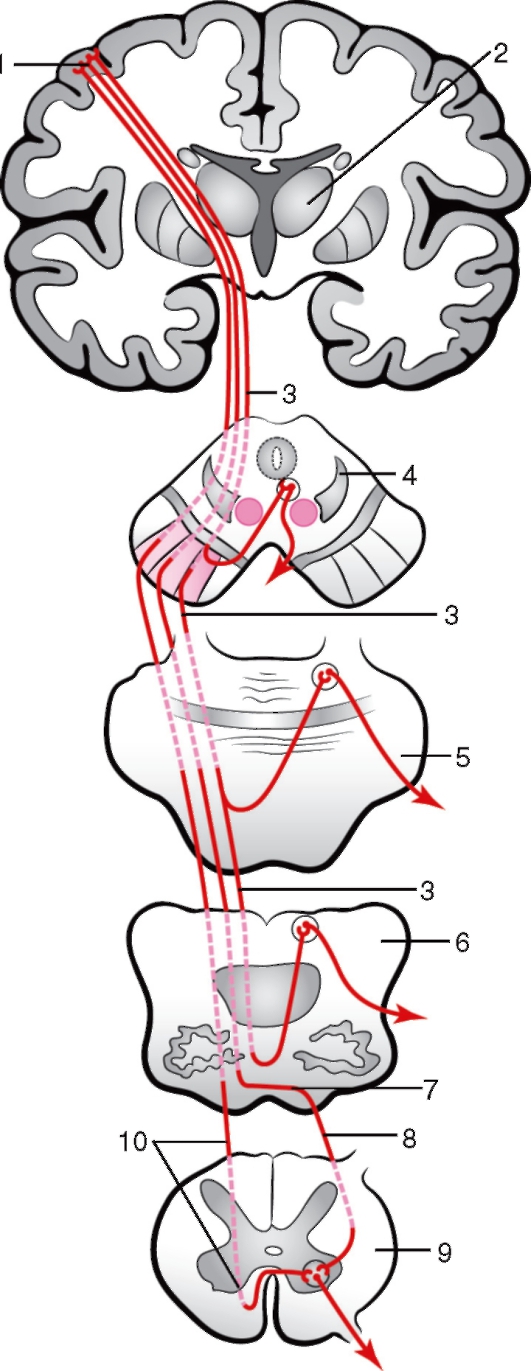
Рис. 247. Схема пирамидных проводящих путей:
1 - предцентральная извилина; 2 - таламус; 3 - корково-ядерный путь; 4 - поперечный разрез среднего мозга; 5 - поперечный разрез моста; 6 - поперечный разрез продолговатого мозга; 7 - перекрест пирамид; 8 - латеральный корково-спинномозговой путь; 9 - поперечный разрез спинного мозга; 10 - передний корково-спинномозговой путь. Стрелками показано направление движения нервных импульсов
венно перекрестную иннервацию мускулатуры тела, и при одностороннем поражении центральных нейронов любого отдела наступает паралич мышц на противоположной очагу поражения стороне. Такая односторонняя иннервация характерна не для всех мышечных групп. Большая часть мышц, а именно: мышцы глазного яблока, жевательные, мышцы верхней части лица, глотки, гортани, шеи, туловища и промежности, получают так называемую двустороннюю иннервацию, т.е. от центральных нейронов как своей, так и противоположной стороны. Это в известной степени обеспечивает сохранение иннервации этих мышц при одностороннем поражении центральных нейронов.
Односторонняя иннервация - у мышц конечностей, языка и мимических мышц нижней половины лица. В связи с этим при одностороннем поражении центральных нейронов этих мышц полностью утрачивается способность к движению, т.е. наступает паралич.
2. Проводящие пути экстрапирамидной системы проходят к передним рогам спинного мозга вне пирамидных путей, через покрышку и ретикулярную формацию мозгового ствола. К экстрапирамидной системе относят хвостатое и чечевицеобразное ядра, таламус, черное вещество, красное ядро, образования гипоталамуса, мозжечок, нижнюю оливу и ядра ретикулярной формации мозгового ствола. Экстрапирамидная система является филогенетически более старым образованием по сравнению с пирамидной. Функция экстрапирамидной системы заключается в осуществлении сложных безусловнорефлекторных двигательных актов, основанных на опыте вида, а двигательная сознательная корковая деятельность основана на условных рефлексах, закрепляющих индивидуальный опыт.
Экстрапирамидная система обеспечивает автоматические, без участия сознания, регуляцию и координацию тонуса мышечной ткани, осуществляет сокращение или расслабление определенных групп мышц, обеспечивает готовность двигательного аппарата к выполнению сложных, точных, целенаправленных действий. Поражения экстрапирамидной системы проявляются главным образом изменениями мышечного тонуса и двигательной активности. Основными проводящими путями экстрапирамидной системы являются: красноядерно-спинномозговой (рис. 248), покрышечно-спинномозговой, ретикулоспинномозговой, преддверно-спинномозговой, идущие от соответствующих образований к мотонейронам передних рогов спинного мозга.
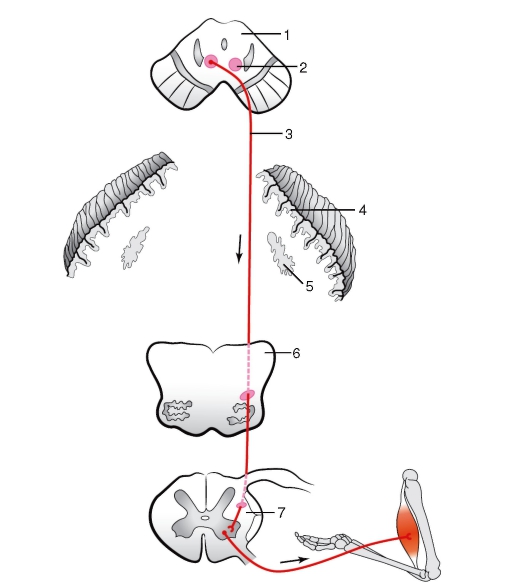
Рис. 248. Красноядерно-спинномозговой путь (схема):
1 - разрез среднего мозга; 2 - красное ядро; 3 - красноядерно-спинномозговой путь; 4 - кора мозжечка; 5 - зубчатое ядро; 6 - разрез продолговатого мозга; 7 - разрез спинного мозга. Стрелками показано направление движения нервных импульсов
3. Проводящие пути, регулирующие деятельность органов растительной жизни, обеспечивают функционирование внутренних органов и сосудов. Общая координация осуществляется корой полушарий (нижняя часть постцентральной извилины, лобная доля впереди предцентральной извилины, лимбическая система и некоторые другие участки). Оттуда импульсы поступают в подкорковые центры: базальные ядра,
а также мозжечок. Основным образованием, специализирующимся на выполнении указанных функций, является гипоталамус. Третьим, более низким уровнем в пределах ЦНС, являются ядра ствола головного и спинного мозга. К ним относятся автономные (вегетативные ядра черепных нервов - III, VII, IX, X пары), ядра боковых рогов спинного мозга, а также ретикулярная формация.
Перечисленные выше образования связываются между собой ассоциативными и проекционными нервными волокнами.
Типовые особенности строения центральной нервной системы
Центральная нервная система у разных людей имеет некоторые специфические структурно-функциональные различия. Эти различия касаются формы мозга и его отдельных образований, величины, массы и других показателей.
Так, масса головного мозга человека, как правило, составляет от 1100 до 2300 г. Следует отметить, что большая масса мозга (в пределах нормы) не свидетельствует о высоком интеллекте, и наоборот. Между формой головного мозга и формой черепа наблюдается определенное соответствие. Долихоцефалической, мезоцефалической и брахицефалической формам черепа соответствует определенное положение его отделов, образований, борозд и т.д. Это обстоятельство имеет важное практическое значение в связи с возможностью проекций на наружные покровы головы различных ядер, борозд и извилин.
Оболочки головного мозга
Твердая оболочка головного мозга (dura materencephali) прилегает к внутренней поверхности костей черепа и плотно сращена с ней в области основания и швов. Рыхлое соединение оболочки с костями свода черепа послужило основанием для выделения очень узкого эпидурального пространства, которое пронизано соединительнотканными волокнами, сосудами и нервами. К гладкой внутренней поверхности твердой оболочки прилегает паутинная оболочка головного мозга. Узкую щель между ними условно называют субдуральным пространством (рис. 249).
В некоторых местах твердая оболочка образует отроги (отростки), которые проникают между различными отделами головного мозга. Так, в продольной щели, разделяющей полушария, расположен серповидной формы отросток - серп большого мозга (falx cerebri).
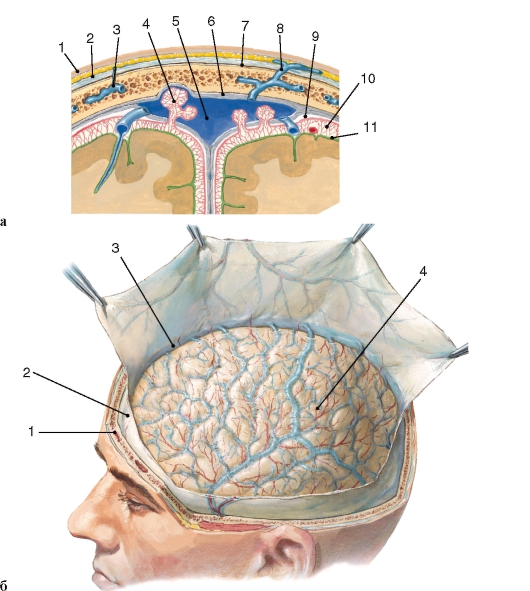
Рис. 249. Оболочки мозга:
а - срез через структуры головы в области свода черепа: 1 - кожа; 2 - сухожильный шлем; 3 - диплоическая вена; 4 - грануляция паутинной оболочки; 5 - верхний сагиттальный синус; 6 - твердая мозговая оболочка; 7 - эпидуральное пространство; 8 - эмиссарная вена; 9 - паутинная оболочка; 10 - подпаутинное пространство; 11 - мягкая оболочка;
б - вид оболочек мозга после вскрытия черепа: 1 - кость черепа; 2 - твердая оболочка; 3 - верхний сагиттальный синус; 4 - паутинная оболочка, через которую просвечивают артерии (красного цвета) и вены (синего), залегающие в подпаутинном пространстве на мягкой оболочке
Намет мозжечка (tentorium cerebelli) отделяет затылочные доли от мозжечка.
Диафрагма турецкого седла (diaphragma sellae) натянута над турецким седлом. В середине диафрагмы имеется узкое отверстие, через которое проходит воронка к гипофизу.
В толще твердой оболочки проходят артерии, вены, нервные волокна и их окончания, а также особые каналы - венозные синусы (пазухи).
Венозные синусы представляют собой пространства между расщепившимися листками твердой оболочки головного мозга. В венозные синусы поступает кровь из вен головного мозга и затем выводится в экстракраниальные венозные образования, главным образом во внутренние яремные вены.
Паутинная оболочка головного мозга (arachnoidea mater encephali) в виде тонкого прозрачного бессосудистого листа покрывает головной мозг и книзу переходит в паутинную оболочку спинного мозга. С твердой оболочкой головного мозга паутинная оболочка прочно сращена посредством особых структур - грануляций паутинной оболочки.
Паутинная и мягкая оболочки ограничивают заполненное спинномозговой (церебральной) жидкостью подпаутинное пространство. Это пространство пронизано многочисленными соединительнотканными волокнами, которые соединяют обе оболочки и обеспечивают фиксацию расположенных здесь кровеносных сосудов.
Субарахноидальное пространство является единым для головного и спинного мозга. Спинномозговая жидкость образуется в желудочках головного мозга за счет фильтрации из находящихся там сосудистых сплетений. Из боковых желудочков она путем межжелудочковых отверстий поступает в III, оттуда по водопроводу среднего мозга - в IV. IV желудочек имеет сообщения с подпаутинным пространством. Оттуда жидкость отводится в венозную систему посредством грануляций паутинной оболочки.
Мягкая оболочка головного мозга (pia mater encephali) плотно прилегает к мозговому веществу как на свободной поверхности мозга, так и в глубине борозд. Участвует в формировании сосудистых сплетений желудочков. В толще мягкой оболочки расположены сети кровеносных сосудов и нервы.
Вопросы для самоконтроля
1. Назовите доли конечного мозга.
2. Какие крупные извилины расположены в лобной доле головного мозга?
3. Какие основные борозды и извилины медиальной поверхности полушария головного мозга вы знаете?
4. Назовите слои или пластинки коры конечного мозга.
5. Укажите локализацию в коре конечного мозга центральных отделов зрительного, слухового, обонятельного и вкусового анализаторов.
6. Какие структуры относят к обонятельному мозгу?
7. Назовите базальные ядра головного мозга.
8. Какие вам известны пучки длинных ассоциативных волокон?
9. Какие проводящие пути расположены в задней ножке внутренней капсулы?
10. Опишите корково-спинномозговые и корково-ядерные (пирамидные) проводящие пути.
11. Какие структуры относят к экстрапирамидной системе?
12. Какие подпаутинные цистерны вам известны?
ПЕРИФЕРИЧЕСКАЯ НЕРВНАЯ СИСТЕМА
ОБЩИЕ ДАННЫЕ О СТРОЕНИИ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
По месту возникновения в ЦНС периферические нервы подразделяются на спинномозговые нервы, берущие начало от спинного мозга, и черепные нервы, отходящие от головного мозга.
Спинномозговые нервы (nn. spinales) образуются в результате слияния своих корешков: чувствительного заднего (radix posterior) и двигательного переднего (radix anterior). Всего насчитывается 31 пара спинномозговых нервов: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и копчиковая. Нервы сохраняют четкую сегментарность выхода и положения соответственно метамерам позвоночного ряда. Каждому сегменту спинного мозга и принадлежащим ему двум парам корешков с двумя спинномозговыми нервами - невротому - соответствуют определенный участок кости - склеротом, мышцы - миотом, кожи - дерматом. Однако к каждому метамеру (склеротому, миотому, дерматому) подходят нервные волокна не только от соответствующего ему невротома, но и от двух соседних - выше- и нижележащего.
Спинномозговые нервы являются смешанными и содержат чувствительные - афферентные, двигательные - эфферентные нервные волокна (рис. 250), а также волокна, относящиеся к автономной (вегетативной) нервной системе. По выходе из межпозвоночного отверстия каждый спинномозговой нерв разделяется на 4 ветви:
1) переднюю (r. anterior) - к передним отделам туловища и конечностям;
2) заднюю (r. posterior) - к задним отделам туловища;
3) менингеальную (r. meningeus) возвратную - к оболочкам спинного
мозга;
4) соединительную (r. сотmunicans) - к узлам симпатического ствола
(рис. 251).
Черепные нервы (nn. craniales) берут начало в головном мозге от принадлежащих им ядер, выходят из мозга, покидают полость черепа через
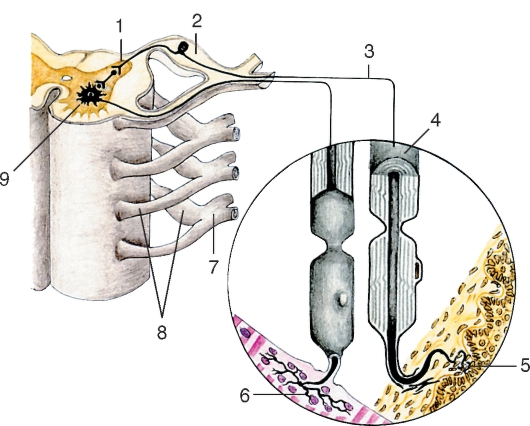
Рис. 250. Строение периферического нерва (схема):
1 - задний рог (спинного мозга); 2 - чувствительный узел спинномозгового нерва; 3 - отросток (дендрит) чувствительной нервной клетки; 4 - миелиновое нервное волокно; 5 - нервно-чувствительное окончание; 6 - нервно-мышечное окончание; 7 - спинномозговой нерв; 8 - корешки спинномозговых нервов; 9 - передний рог (спинного мозга)
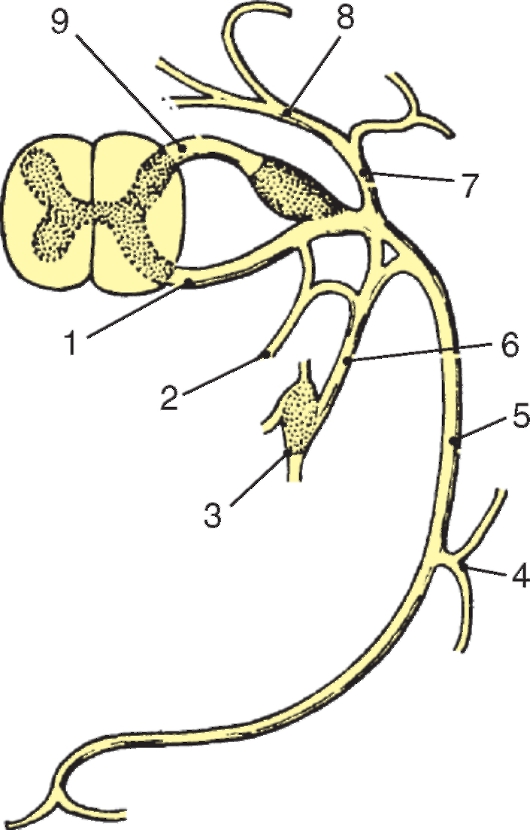
Рис. 251. Образования спинномозгового нерва и его ветвей: 1 - передний корешок; 2 - менингеальная ветвь; 3 - узел симпатического ствола; 4 - латеральная кожная ветвь; 5 - передняя ветвь; 6 - соединительная ветвь; 7 - задняя ветвь; 8 - медиальная ветвь задней ветви; 9 - задний корешок
отверстия в его основании и разветвляются в основном на голове и шее, а блуждающий нерв - также в грудной и брюшной полостях.
Каждый нерв слагается из мякотных и безмякотных нервных волокон, состоящих из длинных отростков нервных клеток - аксонов (нейритов) и покрывающих их оболочек - нейролеммы, а для мякотных - еще и миелиновой оболочки.
Нейролемма образована вытянутыми в длину звездчатыми клетками - нейролеммоцитами. Она тесно связана с аксоном и имеет отношение к процессам обмена веществ, а также регенерации.
Миелиновая оболочка состоит из особого липоидного вещества - миелина, которое покрывает нервное волокно, но не на всем протяжении: миелин отсутствует при выходе аксона из нервной клетки, при переходе в нервные окончания и в местах соединения нейролеммоцитов, в так называемых перехватах волокна. В функциональном отношении мякотная оболочка может рассматриваться как изолятор проходящих по аксону волн возбуждения, что обеспечивает изолированность проведения биотоков.
Толщина мякотной оболочки для различных волокон неодинакова. В зависимости от нее, а также от диаметра самого аксона различают волокна тонкие (диаметром до 3 мкм), средние (4-10 мкм) и толстые (более 10 мкм). Скорость проведения импульсов у разных нервных волокон различна: скорость проведения по толстым волокнам 30-80 м/с, по средним - 10-14 м/с, по тонким - 0,7-1,3 м/с. Тонкие мякотные волокна являются проводниками болевой чувствительности, средние - проприоцептивной и температурной чувствительности, толстые с тонкой миелиновой оболочкой - тактильной чувствительности, а волокна с толстой миелиновой оболочкой - это двигательные проводники. Безмякотные волокна относятся к автономной (вегетативной) нервной системе.
Внутриствольное строение нервов (рис. 252). Группы нервных волокон соединяются в нерве в пучки, ограниченные пластинчатой оболочкой - периневрием. В периневральном влагалище располагаются нервные волокна и рыхлая соединительная ткань - эндоневрий, окружающий каждое нервное волокно. Пучки нервных волокон окружены рыхлой соединительной тканью - эпиневрием, которым они объединяются в нервный ствол. В эпиневрии находятся кровеносные и лимфатические сосуды и нервы, обеспечивающие иннервацию оболочек и сосудов нерва. Количество пучков в нервах различное.
Нервы по составу образующих их нервных волокон являются смешанными и содержат чувствительные, двигательные и вегетативные волокна. Соотношение безмякотных и мякотных волокон в различных нервах неодинаково. В некоторых нервах: срединном, большеберцовом, кожных и сосудистых больше безмякотных волокон, в других (лучевой, глубокий малоберцовый) их сравнительно мало. Неодинаково и процентное соотношение мякотных волокон различного вида: в сосудистых и кожных нервах много тонких и средних мякотных волокон; в лучевом, глубоком малоберцовом нервах и мышечных ветвях преобладают толстые мякотные волокна; в срединном, локтевом, седалищном и большеберцовом содержится значительное количество и тонких, и толстых волокон. Поэтому различают преимущественно двигательные, чувствительные и смешанные нервы.
Понятие о комплексах нервов. Изучение периферической нервной системы выявило значительные различия во внешнем строении нервов.
Рис. 252. Схема строения нерва:
1 - аксон; 2 - миелиновая оболочка; 3 - эндоневрий; 4 - кровеносные сосуды (артерия и вены), снабжающие нерв; 5 - эпиневрий; 6 - жировая клетчатка; 7 - пучок нервных волокон; 8 - периневрий
Даже одноименные нервы у разных людей могут иметь неодинаковое формирование и ветвление. Между нервами наблюдаются связи, по которым определенное количество нервных волокон переходит из одного нерва в другой.
Необходимо учитывать также, что разные нервы могут начинаться в одних и тех же сегментах спинного мозга, т.е. иметь сегментарную общность. При этом нервные волокна определенных сегментов могут распределяться у разных людей в начинающихся от них нервах неодинаково, т.е. входить в состав различных нервов. Один и тот же нерв у разных людей не всегда иннервирует строго определенный участок на периферии: у одного человека он может распространяться на большем, у другого - на меньшем протяжении. Соседние нервы при этом как бы замещают друг друга.
Выделяют комплексы нервов, под которыми понимают систему нервных стволов, имеющих генетическое родство и сегментарное единство. На верхней конечности выделяют комплексы: мышечно-кожный и срединный нервы, а также лучевой и подмышечный нервы - в области плеча, срединный и локтевой - в области предплечья и кисти; на нижней конечности: бедренный, запирательный нервы и наружный кожный нерв бедра - в передней области бедра; седалищный нерв, задний кожный нерв бедра - в задней; большеберцовый, поверхностный и глубокий малоберцовый нервы - в области голени и стопы и т.д.
Кровоснабжение нервов. Нервные стволы, как правило, проходят в составе сосудисто-нервных пучков. Основные сосудисто-нервные пучки заключены в собственные фасциальные влагалища.
Сосудисто-нервный пучок, включающий нерв, артериальные и венозные стволы и лимфатические сосуды, представляет собой анатомически и функционально единое целое. Между его компонентами существует взаимная связь: нервы обеспечивают иннервацию соседних артерий, вен и лимфатических сосудов, артерия снабжает перечисленные образования кровью, в вены и лимфатические сосуды происходит венозный и лимфатический отток из всего пучка в целом.
Источниками кровоснабжения нервов являются близлежащие артерии и их ветви. Артерии подходят к нервным стволам сегментарно и сразу же в эпиневрии разделяются на две ветви - восходящую и нисходящую, которые анастомозируют с аналогичными ветвями выше- и нижележащих артерий. Эти артерии образуют сеть эпиневральных артерий, которые отдают пери- и эндоневральные ветви.
Вены. Различают эндо-, пери- и эпиневральные вены. Венозные сети в нервах более обильны, чем артериальные. Эпиневральные вены вливаются в вены, расположенные рядом с нервом.
Лимфатические сосуды локализуются в эпиневрии. В периневрии между его слоями образуются лимфатические щели, сообщающиеся с лимфатическими сосудами эпиневрия и эндоневральными лимфатическими щелями. По ходу нервов может распространяться инфекция.
СПИННОМОЗГОВЫЕ НЕРВЫ
Развитие спинномозговых нервов
Как отмечалось выше, в начале 1-го месяца эмбрионального развития происходит образование нервной пластинки, которая замыкается в нервную трубку. При этом от нее отделяются зачатки чувствительных узлов спинномозговых нервов и симпатических узлов. В дальнейшем пути миграции нейробластов и роста их отростков образуются сплетения автономной (вегетативной) нервной системы.
Различные части нервной трубки растут неравномерно, что приводит к выделению основных отделов будущего спинного мозга: боковые стенки образуют белое вещество, а вентральные и дорсальные части - передние и задние рога. Зачатки спинного мозга образованы клетками двух родов: одни - спонгиобласты - формируют нейроглию, другие - нейробласты - развиваются в нейроны (нейроциты).
На 3-4-й неделе развития отростки нейробластов нервной трубки выходят из нее и все вместе образуют метамерно расположенные передние корешки спинномозговых нервов. Нейробласты, лежащие в зачатках чувствительных узлов спинномозговых нервов, также отдают длинные отростки, которые формируют задние корешки. На 5-6-й неделе происходит слияние переднего и заднего корешков с образованием смешанных спинномозговых нервов и их основных ветвей: передней, задней, соединительных, менингеальной.
На 2-м месяце развития дифференцируются зачатки конечностей, в которые врастают нервные волокна из соответствующих зачаткам сегментов спинного мозга. В первой половине 2-го месяца в связи с перемещением и сдвигами метамеров, формирующих конечности, образуются нервные сплетения.
У эмбриона длиной 15-20 мм все нервные стволы конечностей и туловища соответствуют положению нервов у новорожденного.
Формирование нервов туловища и нервов нижней конечности совершается подобным путем, но несколько позже (на 2 нед).
Сравнительно рано, у эмбрионов длиной 8-10 мм, наблюдается проникновение мезенхимных клеток вместе с кровеносными сосудами в закладки органов и конечностей. Мезенхимные клетки образуют внутриствольные оболочки нерва: эндо-, пери- и эпиневрий. Глиальные элементы зачатков (спонгиобласты) идут на построение нейролеммы - оболочек длинных отростков нервных клеток. Миелинизация нервных волокон начинается с 3-4-го месяца внутриутробного развития и заканчивается после рождения. Раньше миелинизируются черепные нервы, нервы верхней конечности, позже - нервы туловища и нижних конечностей.
Задние ветви спинномозговых нервов
Задние ветви спинномозговых нервов (rr. posteriores) иннервируют кожу затылка, задней поверхности шеи и спины и глубокие мышцы спины, развивающиеся из дорсальных частей миотомов.
Передние ветви спинномозговых нервов
Передние ветви спинномозговых нервов (rr. anteriores) иннервируют кожу и мышцы переднего отдела шеи и туловища, а также кожу и мышцы конечностей. Передние ветви сохраняют полную метамерию только в грудном отделе, где они называются межреберными нервами (nn. intercostales).
В области конечностей в связи с перемещением метамеров сегментность теряется и передние ветви формируют сплетения спинномозговых нервов (plexus nervorum spinalium) шейное, плечевое, поясничное, крестцовое, в которых происходит большой обмен нервными волокнами разных сегментов.
Шейное сплетение (краткие сведения)
Шейное сплетение (plexus cervicalis) парное (рис. 253), принимает участие в иннервации головы и шеи. Формируется за счет верхних шейных спинномозговых нервов. Отходящие от сплетения нервы иннервируют кожу затылочной области, ушной раковины, передней области шеи, подподъязычные и глубокие мышцы шеи. Самая длинная ветвь сплетения - диафрагмальный нерв (n. phrenicus) - проникает в грудную полость, где иннервирует диафрагму, плевру и перикард, а ветви правого диафрагмального нерва идут даже в полость живота к брюшине, покрывающей печень.
Рис. 253. Шейное сплетение:
1 - шейное сплетение и его ветви; 2 - диафрагмальный нерв; 3 - плечевое сплетение; 4 - блуждающий нерв; 5 - внутренняя яремная вена
Кожу затылочной области помимо шейного сплетения иннервирует относительно крупный большой затылочный нерв, являющийся задней ветвью 2-го спинномозгового нерва.
Плечевое сплетение
Плечевое сплетение (plexus brachialis) формируется передними ветвями 4 нижних шейных спинномозговых нервов и передней ветвью 1-го грудного спинномозгового нерва. В сплетении по отношению к ключице различают 2 части: надключичную (pars supraclaviculars) и подключичную (pars infraclavicularis). Первая располагается в пределах латерального треугольника шеи, вторая - в подмышечной полости.
От надключичной части сплетения начинаются короткие ветви (рис. 254).
Подключичная часть сплетения представлена тремя пучками: латеральным (fasc. lateralis), задним (fasc. posterior) и медиальным (fasc. medialis). От подключичной части сплетения берут начало длинные нервы верхней конечности. От латерального пучка начинаются мышечно-кожный нерв и латеральный корешок срединного нерва; от медиального - медиальный корешок срединного нерва, локтевой и медиальные кожные нервы плеча и предплечья; от заднего - лучевой и подмышечный нервы.
Короткие ветви:
1. Дорсальный нерв лопатки (n. dorsalis scapulae) иннервирует мышцу, поднимающую лопатку, большую и малую ромбовидные мышцы.
2. Длинный грудной нерв (n. thoracicus longus) иннервирует переднюю зубчатую мышцу.
3. Подключичный нерв (n. subclavius) иннервирует одноименную мышцу.
4. Надлопаточный нерв (n. suprascapularis) иннервирует надостную и подостную мышцы, капсулу плечевого сустава.
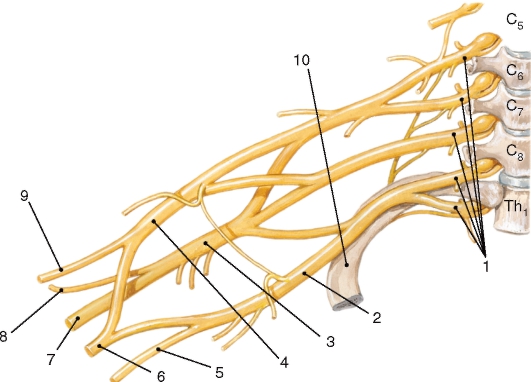
Рис. 254. Плечевое сплетение:
1 - передние ветви спинномозговых нервов с С5 по Th1; 2 - медиальный пучок сплетения; 3 - задний пучок; 4 - латеральный пучок; 5 - локтевой нерв; 6 - срединный нерв; 7 - лучевой нерв; 8 - подмышечный нерв; 9 - мышечнокожный нерв; 10 - I ребро
5. Подлопаточный нерв (n. subscapularis) иннервирует подлопаточную, большую круглую и широкую мышцы спины.
6. Грудные нервы - медиальный и латеральный (nn. pectorales medialis et lateralis) - иннервируют большую и малую грудные мышцы.
7. Подмышечный нерв (n. axillaris) иннервирует дельтовидную мышцу, малую круглую мышцу, капсулу плечевого сустава и кожу наружной поверхности плеча.
Длинные ветви (рис. 255, 256):
1. Мышечно-кожный нерв (n. musculocutaneus) иннервирует переднюю группу мышц плеча. Продолжение этого нерва носит название латерального кожного нерва предплечья (n. cutaneus antebrachii lateralis). Он иннервирует кожу переднелатеральной поверхности предплечья.
2. Срединный нерв (n. medianus) на плече ветвей не отдает. На предплечье нерв отдает ветви к передней группе мышц, за исключением локтевого сгибателя запястья и медиальной половины глубокого сгибателя пальцев, которые иннервируются локтевым нервом. На кисти срединный нерв делится на 3 общих ладонных пальцевых нерва (nn. digitales palmares communes), которые в свою очередь делятся на собственные ладонные пальцевые нервы (nn. digitales palmares proprii), идущие к коже I, II, III и наружной поверхности IV пальцев.
От первого общего пальцевого нерва отходят мышечные ветви к мышцам возвышения большого пальца, за исключением мышцы, приводящей большой палец, и глубокой головки короткого сгибателя большого пальца. Ветви этого нерва идут также к I и II червеобразным мышцам.
3. Локтевой нерв (n. ulnaris) на плече ветвей не отдает. На предплечье отдает ветви к локтевому суставу, локтевому сгибателю запястья и части глубокого сгибателя пальцев. Иннервирует кожу медиальной поверхности IV и V пальцев, мышцы возвышения мизинца, межкостные мышцы, III и IV червеобразные мышцы, приводящую мышцу большого пальца и глубокую головку короткого сгибателя большого пальца.
4. Медиальный кожный нерв плеча (n. cutaneus brachii medialis) иннервирует кожу медиальной поверхности плеча.
5. Медиальный кожный нерв предплечья (n. cutaneus antebrahii medialis) иннервирует кожу медиальной поверхности предплечья.
6. Лучевой нерв (n. radialis) иннервирует задние группы мышц плеча и предплечья, кожу задней и нижнелатеральной поверхности плеча, кожу задней поверхности предплечья, кожу тыльной поверхности I, II и наружной стороны III пальцев (рис. 257).
Рис. 255. Длинные ветви плечевого сплетения, вид с переднемедиальной стороны. Большая и малая грудные мышцы отрезаны и удалены:
1 - латеральный пучок; 2 - задний пучок; 3 - медиальный пучок; 4 - подмышечная артерия; 5 - подлопаточный нерв; 6 - подлопаточная мышца; 7 - подлопаточная артерия; 8 - артерия, огибающая лопатку; 9 - грудоспинной нерв; 10 - грудоспинная артерия;
1 - широчайшая мышца спины; 12 - медиальный кожный нерв плеча; 13 - лучевой нерв; 14 - глубокая артерия плеча; 15 - трехглавая мышца плеча; 16 - локтевой нерв; 17 - медиальный кожный нерв предплечья; 18 - медиальный надмыщелок; 19 - латеральный кожный нерв предплечья; 20 - двуглавая мышца плеча; 21 - верхняя локтевая коллатеральная; 22 - срединный нерв; 23 - плечевая артерия; 24 - клювовидно-плечевая мышца; 25 - большая грудная мышца; 26 - подмышечный нерв; 27 - мышечно-кожный нерв; 28 - дельтовидная мышца; 29 - малая грудная мышца; 30 - дельтовидная ветвь (от грудоакромиальной артерии); 31 - грудоакромиальная артерия
Рис. 256. Нервы кисти. Ладонная сторона, вид спереди:
1 - локтевой нерв; 2 - удерживатель сухожилий; 3 - мышца, отводящая мизинец; 4 - мышца, сгибающая мизинец; 5 - общие ладонные пальцевые нервы (из локтевого нерва); 6 - мышца, противопоставляющая мизинец; 7 - сухожилия мышц - длинных сгибателей пальцев; 8 - собственные ладонные пальцевые нервы (из локтевого нерва); 9 - собственные ладонные пальцевые нервы (из срединного нерва); 10 - мышца, приводящая большой палец кисти (поперечная головка);
11 - общие ладонные пальцевые нервы (из срединного нерва); 12 - короткая мышца, сгибающая большой палец кисти; 13 - короткая мышца, отводящая большой палец кисти; 14 - срединный нерв (ладонная ветвь)

Рис. 257. Нервы верхней конечности (фото с препарата):
а - плечевого пояса: 1 - латеральный пучок плечевого сплетения; 2 - задний пучок сплетения; 3 - медиальный пучок; 4 - малая грудная мышца (срезана); 5 - мышечно-кожный нерв; 6 - подмышечный нерв; 7, 9 - ответвления плечевого сплетения, формирующие срединный нерв (10); 8 - лучевой нерв; 11 - медиальный кожный нерв плеча; 12 - локтевой нерв; 13 - медиальный кожный нерв предплечья; 14 - двуглавая мышца плеча; 15 - дельтовидная мышца

Рис. 257. Продолжение:
б - плеча: 1, 3 - ветви медиального кожного нерва предплечья; 2 - медиальная подкожная вена руки; 4 - локтевой нерв; 5 - срединный нерв; 6 - двуглавая мышца плеча; 7 - латеральная подкожная вена руки; 8 - латеральный кожный нерв предплечья
Рис. 257. Продолжение:
в - кисти (ладонная поверхность): 1 - срединный нерв, распадающийся на общие ладонные пальцевые нервы; 2 - поверхностная ладонная артериальная дуга; 3 - ветвь локтевого нерва к мышцам кисти; 4 - локтевые артерия и нерв
Межреберные нервы
Межреберные нервы (nn. intercostales) являются передними ветвями 1-12-го грудных спинномозговых нервов. Они иннервируют межреберные мышцы, поперечную мышцу груди, мышцы передней брюшной стенки. Участвуют в иннервации плевры и брюшины. Кожные ветви межреберных нервов иннервируют кожу туловища (рис. 258).
Поясничное сплетение
Поясничное сплетение (plexus lumbalis) образовано передними ветвями 1-го, 2-го, 3-го и частично 4-го поясничных спинномозговых нервов. В образовании сплетения может принимать участие передняя ветвь 12-го грудного спинномозгового нерва (рис. 259).
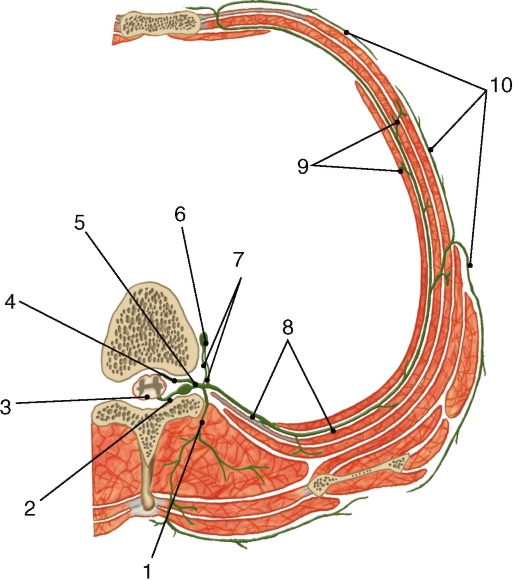
Рис. 258. Межреберный нерв на поперечном срезе грудной стенки: 1 - задняя ветвь спинномозгового нерва; 2 - задний корешок спинномозгового нерва с чувствительным узлом; 3 - спинной мозг; 4 - передний корешок спинномозгового нерва; 5 - спинномозговой нерв; 6 - симпатический ствол; 7 - белая и серая соединительные ветви; 8 - передняя ветвь спинномозгового нерва (межреберный нерв); 9 - мышечные ветви межреберного нерва; 10 - его кожные ветви
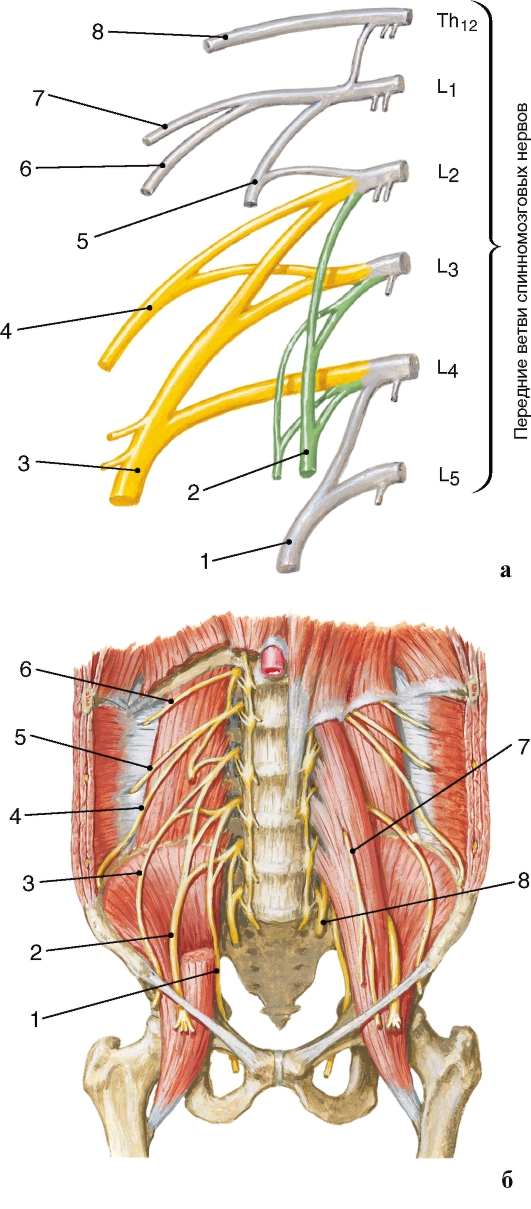
Рис. 259. Поясничное сплетение:
а - схема формирования: 1 - пояснично-крестцовый ствол; 2 - запирательный нерв; 3 - бедренный нерв; 4 - латеральный кожный нерв бедра; 5 - бедреннополовой нерв; 6 - подвздошно-паховый нерв; 7 - подвздошно-подчревный нерв; 8 - подреберный нерв; б - вид спереди: 1 - запирательный нерв; 2 - бедренный нерв; 3 - латеральный кожный нерв бедра; 4и5 - подвздошно-паховый и подвздошно-подчревные нервы; 6 - подреберный нерв; 7 - бедренно-половой нерв; 8 - пояснично-крестцовый ствол
Ветви поясничного сплетения:
1. Подвздошно-подчревный нерв (n. iliohypogastrics) иннервирует кожу над большим вертелом бедренной кости и в области поверхностного пахового кольца.
2. Подвздошно-паховый нерв (n. ilioinguinalis) отдает мышечные ветви к мышцам брюшной стенки, к коже мошонки или больших половых губ.
3. Бедренно-половой нерв (n. genitofemoral) иннервирует семенной канатик, оболочки яичка и кожу бедра ниже паховой складки.
4. Латеральный кожный нерв бедра (n. cutaneus femoris lateralis) иннервирует кожу латеральной поверхности бедра.
5. Бедренный нерв (n. femoralis) отдает ветви к передней группе мышц бедра и частично к медиальной. Кожные ветви иннервируют переднемедиальную поверхность кожи бедра. Одна из кожных ветвей - подкожный нерв (n. saphenus), пройдя через приводящий канал, иннервирует кожу переднемедиальной поверхности голени.
6. Запирательный нерв (n. obturatorius) проходит через одноименный канал, иннервирует запирательные мышцы и мышцы медиальной группы бедра, отдает ветви к тазобедренному суставу и коже медиальной поверхности бедра.
Крестцовое сплетение
Крестцовое сплетение (plexus sacralis) образовано передними ветвями крестцовых спинномозговых нервов. От крестцового сплетения отходят короткие и длинные ветви (рис. 260).
Короткие ветви:
1. Мышечные ветви (rr. musculares) идут к грушевидным, близнецовым, внутренней запирательной и квадратной мышцам бедра.
2. Верхний ягодичный нерв (n. gluteus superior) иннервирует малую и среднюю ягодичные мышцы, а также мышцу, напрягающую широкую фасцию.
3. Нижний ягодичный нерв (n. gluteus inferior) иннервирует большую ягодичную мышцу, квадратную мышцу бедра, близнецовые мышцы и капсулу тазобедренного сустава.
Длинные ветви:
1. Задний кожный нерв бедра (n. cutaneus femoris posterior) иннервирует кожу нижней части ягодиц, кожу промежности, задней поверхности бедра и подколенной ямки.
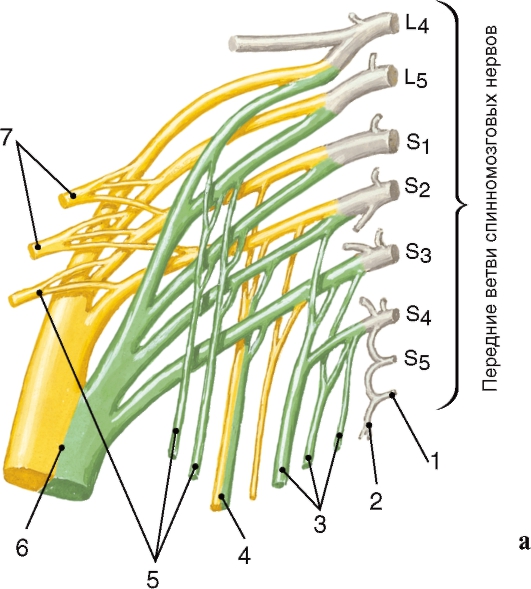
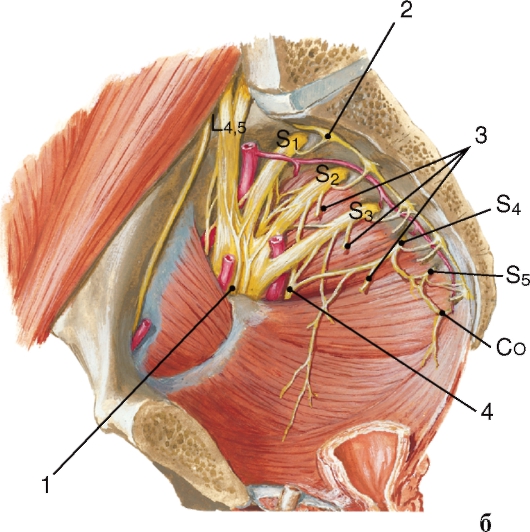
Рис. 260. Крестцовое сплетение:
а - схема формирования: 1 - копчиковый нерв; 2 - копчиковое сплетение; 3 - половой нерв и нервы к промежности; 4 - задний кожный нерв бедра; 5 - мышечные ветви сплетения; 6 - седалищный нерв (желтым цветом обозначены волокна общего малоберцового нерва, зеленым - большеберцового); 7 - верхний и нижний ягодичные нервы; б - вид с внутренней поверхности таза: 1 - седалищный нерв; 2 - симпатический ствол; 3 - тазовые внутренностные нервы, отходящие от крестцового сплетения к автономным сплетениям таза (нижнему подчревному, или тазовому сплетению); 4 - половой нерв
2. Седалищный нерв (n. ischiadicus) (рис. 261) на бедре отдает мышечные ветви задней группе мышц бедра и ветвь к коленному суставу.
В подколенной ямке нерв делится на общий малоберцовый и большеберцовый нервы.
Большеберцовый нерв (n. tibialis) располагается в голено-подколенном канале, иннервирует заднюю группу мышц голени, капсулы коленного и голеностопного суставов, кожу заднемедиальной поверхности голени, вместе с ветвью общего малоберцового нерва иннервирует кожу латеральной поверхности голени и латерального края стопы.
Конечные ветви большеберцового нерва иннервируют кожу подошвенной поверхности пальцев стопы.
Общий малоберцовый нерв (n. fibularis (peroneus) communis) ответвляется от седалищного в подколенной ямке или выше и делится на поверхностный и глубокий малоберцовые нервы. От общего малоберцового нерва отходят ветви к капсуле коленного сустава и коже латеральной поверхности голени и стопы.
Поверхностный малоберцовый нерв (n. fibularis (peroneus) supeficialis) отдает ветви к латеральной группе мышц голени, между которыми он проходит, к коже медиальной поверхности I пальца, латеральной поверхности II и медиальной III пальцев, к IV пальцу и медиальной поверхности V пальца.
Глубокий малоберцовый нерв (n. fibularis profundus) отдает ветви к латеральной поверхности I и медиальной II пальцев, к капсулам межпредплюсневых и предплюсне-плюсневых суставов. Мышечные ветви глубокого малоберцового нерва иннервируют переднюю группу мышц голени, между которыми он проходит.
3. Половой нерв (n. pudendus) также как и седалищный нерв, выходит из полости малого таза через подгрушевидное отверстие. Далее располагается сбоку от прямой кишки в седалищно-прямокишечной ямке. Иннервирует кожу и мышцы промежности, наружные половые органы.
4. Копчиковый нерв (n. coccygeus) образуется в результате слияния передних ветвей пятого крестцового и копчикового спинномозговых нервов. От него отходят тонкие заднепроходно-копчиковые нервы к соответствующим структурам.
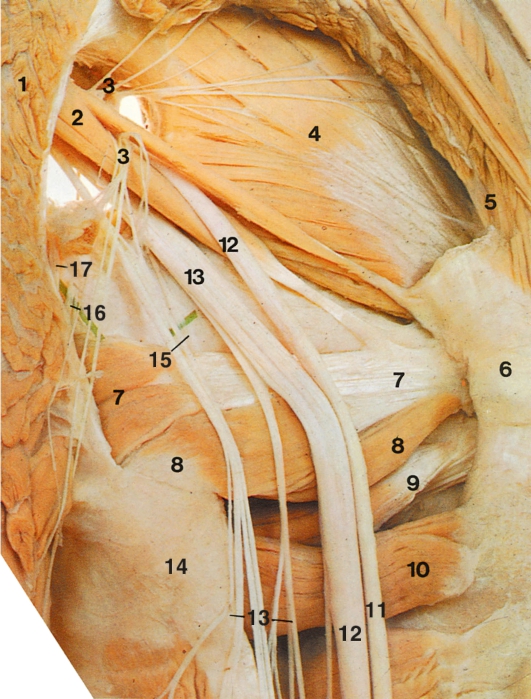
Рис. 261. Ветви крестцового сплетения (фото с препарата): 1, 5 - большая ягодичная мышца (частично обрезана); 2 - грушевидная мышца; 3 - нижний ягодичный нерв; 4 - малая ягодичная мышца; 6 - большой вертел бедренной кости; 7 - внутренняя запирательная мышца; 8, 9 и 10 - соответственно нижняя близнецовая, наружная запирательная мышцы и квадратная мышца бедра; 11 - общий малоберцовый нерв в составе седалищного нерва; 12 - большеберцовый нерв в составе седалищного нерва; 13 - задний кожный нерв бедра; 14 - седалищный бугор; 15, 16 - мышечные ветви сплетения; 17 - половой нерв
Вопросы для самоконтроля
1. Как образуются спинномозговые нервы?
2. Какие вы знаете задние ветви спинномозговых нервов?
3. Какие вам известны чувствительные ветви шейного сплетения?
4. Перечислите короткие ветви плечевого сплетения.
5. Что иннервирует локтевой нерв на кисти?
6. Что иннервирует бедренный нерв? От какого сплетения он отходит?
7. Какие нервы иннервируют мышцы голени по группам?
8. Какие нервы отходят от крестцового сплетения?
КРАТКИЕ СВЕДЕНИЯ О ЧЕРЕПНЫХ НЕРВАХ
Черепные нервы отходят от головного мозга и, пройдя через отверстия и каналы черепа, достигают иннервируемых ими структур. Существует 13 пар черепных нервов:
0 пара - концевой нерв (n. terminalis);
1 пара - обонятельный (n. olfactorius);
II пара - зрительный (n. opticus);
III пара - глазодвигательный (n. oculomotorius);
IV пара - блоковый (n. trochlearis);
V пара - тройничный (n. trigeminus);
VI пара - отводящий (n. abducens);
VII пара - лицевой (n. facialis);
VIII пара - преддверно-улитковый (n. vestibulocochlearis);
IX пара - языкоглоточный (n. glossopharyngeus);
X пара - блуждающий (n. vagus);
XI пара - добавочный (n. accessorius);
XII пара - подъязычный (n. hypoglossus).
По своему составу и функциональной принадлежности нервы бывают чувствительными (содержат афферентные, или чувствительные, волокна) - I, II, VIII пары; двигательными (состоящими из эфферентных, или двигательных, волокон к поперечнополосатой мускулатуре) - IV, VI, XI и XII пары и смешанными (содержащими комплекс указанных волокон, в ряде случаев дополненных автономными волокнами к гладкой мускулатуре и железистой ткани) - III, V, VII, IX и X пары.
Некоторые нервы имеют в своем начале утолщения - узлы (чувствительные узлы черепных нервов, функциональные аналоги узлов спинномозговых нервов), содержащие чувствительные нейроны - V, VII, VIII, IX и X пары. С III по XII пары черепных нервов имеют в стволе головного мозга ядра, соответствующие проходящим в составе нерва волокнам: двигательные, чувствительные и автономные (парасимпатические) ядра.
Черепные нервы иннервируют:
0 пара - концевой нерв - по различным научным сведениям, сошниково-носовой орган и (или) железы слизистой оболочки полости носа;
1 пара - обонятельный нерв - слизистую оболочку верхнего отдела полости носа, обеспечивая восприятие запахов;
II пара - зрительный нерв - сетчатку глаза;
III пара - глазодвигательный нерв - наружные мышцы глазного яблока, приводящие его в движение, а также непроизвольные внутренние мышцы глазного яблока в радужке и ресничном теле;
IV пара - блоковый нерв и VI пара - отводящий нерв - по одной из наружных мышц глазного яблока;
V пара - тройничный нерв - кожу лица, лобной и височной областей головы, слизистые оболочки носовой и ротовой полостей, зубы, жевательные мышцы, мышцы дна полости рта;
VII пара - лицевой нерв - мышцы лица, железы полости носа, слезную железу, малые слюнные железы, поднижнечелюстную и подъязычную слюнные железы; обеспечивает восприятие вкуса с передних 2/3 языка;
VIII пара - преддверно-улитковый нерв - проводит импульсы от преддверно-улиткового органа внутреннего уха, ответственного за вестибулярные и слуховые ощущения;
IX пара - языкоглоточный нерв - слизистую оболочку глотки и задней трети языка (вкус), регулирует работу околоушной слюнной железы;
X пара - блуждающий нерв - многие органы, от чего получил свое название. Его ветви идут к глотке, гортани, к органам грудной полости и живота;
XI пара - добавочный нерв - мышцы шеи и спины;
XII пара - подъязычный нерв - мышцы языка (рис. 262).
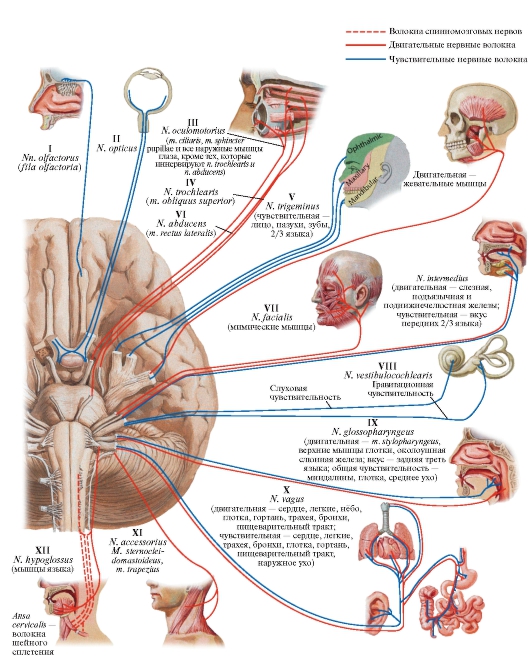
Рис. 262. Черепные нервы
АВТОНОМНАЯ (ВЕГЕТАТИВНАЯ) НЕРВНАЯ СИСТЕМА
Общие данные об автономной (вегетативной) нервной системе
Автономная нервная система является частью нервной системы организма, которая иннервирует кровеносные и лимфатические сосуды и внутренние органы, осуществляющие так называемые растительные функции (дыхание, пищеварение, обмен веществ, выделение, размножение и др.). Кроме того, она выполняет адаптационно-трофическую функцию - регулирует обмен веществ применительно к условиям внешней среды.
Естественно, что автономность этой нервной системы относительная и не предусматривает ее независимость от высших центров нервной системы. Термин «автономная нервная система» отражает лишь то, что она управляет непроизвольными функциями организма. Между анимальной и автономной частями нервной системы существуют тесная анатомическая и функциональная связь и взаимопроникновение. В рефлекторную дугу включаются анимальные (афферентные и эфферентные) и автономные нейроны. В составе спинномозговых и черепных нервов проходят вегетативные нервные проводники. Деятельность обеих частей нервной системы объединяется корой полушарий большого мозга. Высшим автономным подкорковым центром, осуществляющим регуляцию и интеграцию функций внутренних органов, эндокринных желез и сосудистой системы, является гипоталамус.
В автономной нервной системе выделяют центральную часть, расположенную в головном и спинном мозге, и периферическую, имеющую очень широкую область распространения, проникающую во все органы и ткани.
Анатомически вегетативная нервная система имеет следующие отличия от соматической (анимальной).
1. Территория эфферентной иннервации. Анимальная часть нервной системы иннервирует только скелетную мускулатуру (ограниченная территория иннервации), а автономная, обеспечивая ее тонус, иннервирует также внутренние органы и сосуды (обширная территория иннервации).
2. Сохранение сегментарности. В анимальной нервной системе сохраняется отчетливая сегментарность, в автономной она полностью отсутствует.
3. Ход аксонов. В соматической нервной системе аксоны идут беспрерывно до рабочего органа, а в вегетативной эфферентный путь обязательно складывается из двух нейронов, а переключение возбуждения с проводника одного нейрона на другой происходит в вегетативных ганглиях. Различают предузловые - преганглионарные и послеузловые - постганглионарные волокна.
4. Строение нервных волокон. В соматической нервной системе волокна миелиновые, в вегетативной предузловые волокна тонкие миелиновые, послеузловые - безмиелиновые.
5. Строение рефлекторных дуг. Рефлекторная дуга в анимальный нервной системе состоит из чувствительного, вставочного и эффекторного нейронов. В автономной нервной системе рефлекторная дуга начинается в стенке внутреннего органа рецептором периферического отростка чувствительной псевдоуниполярной нервной клетки, которая локализуется в чувствительном узле спинномозгового нерва. Это звено является общим для автономной и анимальной систем. Центральный отросток клетки идет в боковой рог серого вещества спинного мозга, где переключается на вставочный (ассоциативный) нейрон, длинный отросток которого в виде преганглионарного волокна подходит к эфферентным клеткам, расположенным в вегетативных ганглиях на периферии. Здесь в ганглиях происходят контакты ассоциативного и эфферентного вегетативных нейроцитов; послеузловые волокна следуют к рабочему органу (гладкой мускулатуре и железам) (рис. 263). В вегетативных ганглиях образуются контакты многих нервных клеток, поэтому эти ганглии могут рассматриваться как периферические нервные центры. Необходимо отметить, что послеузловые (постганглионарные) волокна в отличие от других не покрыты миелиновой оболочкой (волокна безмякотного типа). Это также является особенностью автономной системы.
Рефлекторная дуга, проходящая не через спинномозговой нерв и спинной мозг, а через черепной нерв (III, VII, IX и Х пары), в кратком изложении выглядит следующим образом: рецептор - клетки чувствительного узла черепного нерва - автономное (парасимпатическое) ядро в стволе мозга - автономный ганглий на периферии - железистая ткань или гладкая мускулатура.
Автономная нервная система состоит из двух частей - симпатической и парасимпатической. При передаче возбуждения в нервных окончаниях этих частей автономной нервной системы образуются различные
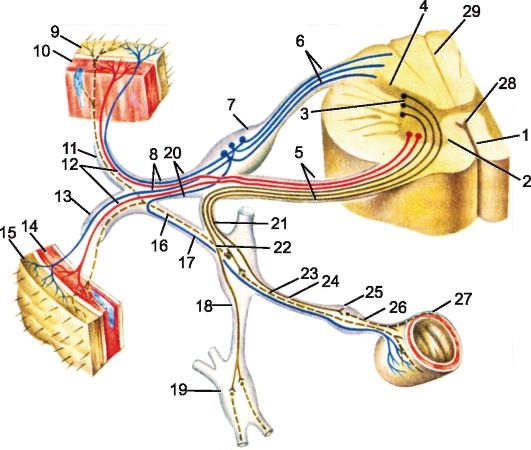
Рис. 263. Рефлекторная дуга автономной и анимальной нервных систем: 1, 28 - передняя срединная щель; 2 - передний рог; 3 - боковой рог; 4 - задний рог; 5 - брюшной корешок; 6 - спинной корешок; 7 - чувствительный узел спинномозгового нерва; 8 - афферентные волокна; 9, 15 - кожа; 10, 14 - мышца; 11 - задняя ветвь спинномозгового нерва; 12 - двигательные волокна; 13 - брюшная ветвь спинномозгового нерва; 16 - серая соединительная ветвь; 17 - висцеросенсорные волокна; 18 - межузловая ветвь; 19 - узел симпатического ствола; 20 - спинномозговой нерв; 21 - белая соединительная ветвь (преганглионарные волокна к предпозвоночным ганглиям); 22 - преганглионарное волокно к узлу симпатического ствола; 23 - постганглионарное волокно, идущее к органу; 24 - преганглионарное волокно к предпозвоночному ганглию; 25 - предпозвоночный ганглий; 26 - постганглионарное волокно, идущее от предпозвоночного узла; 27 - кишка; 29 - задняя срединная щель
медиаторы, поэтому они выполняют разные функции. Например, при раздражении симпатической части наблюдаются повышение частоты сердечных сокращений, сужение сосудов, ослабление перистальтики кишечника, а при раздражении парасимпатической - снижение частоты сердечных сокращений, расширение сосудов, усиление перистальтики кишечника. Однако различие функций симпатической и парасимпати-
ческой частей не антагонистично, так как объекты действия импульсов с этих двух систем различные. В связи с этим можно говорить о взаимодействии двух указанных частей - о синергизме. Следует иметь в виду, что симпатическая часть автономной нервной системы имеет более широкую, чем парасимпатическая, территорию иннервации, так как некоторые органы (потовые и сальные железы, мышцы волосяных луковиц, скелетные мышцы) имеют только симпатическую иннервацию.
Обе части автономной нервной системы проникают друг в друга, и большинство проводников и сплетений содержит как симпатические, так и парасимпатические волокна.
В автономной нервной системе, так же как и в анимальной, различают 2 отдела: центральный, включающий ее центры, расположенные в головном и спинном мозге, и периферический, состоящий из ганглиев, нервов, нервных сплетений и нервных окончаний.
Периферические отделы автономной нервной системы включают:
1) ганглии;
2) внеорганные нервные сплетения;
3) внутристеночные органные (интрамуральные) сплетения;
4) нервные окончания.
1. Скопления нервных клеток (ганглии) в симпатической и парасимпатической частях автономной нервной системы расположены различно. В симпатической части они образуют по сторонам позвоночника две паравертебральные цепочки узлов, соединяющихся между собой и образующих два симпатических ствола. В парасимпатической части узлы нервных клеток связаны с III, VII, IX и Х парами черепных нервов. Кроме того, автономные узлы есть и в других участках: они входят в состав автономных нервных сплетений, а парасимпатические клетки расположены еще и в стенках органов.
2. Внеорганные автономные нервные сплетения (plexus autonomici) образуются автономными ганглиями и нервами - ветвями симпатического ствола и блуждающих нервов (или тазовых внутренностных нервов), а также чувствительными волокнами анимальной нервной системы около крупных артерий; внеорганные сплетения являются смешанными и общими для обеих частей автономной нервной системы.
3. Интрамуральные нервные сплетения (plexus intramurales) залегают в различных слоях стенок органов. В полых органах, например, сплетения находятся в подсерозном, подслизистом и мышечном слоях (plexus subserosus, submucosus et myentericus). Эти сплетения образованы
мелкими ганглиями из парасимпатических клеток и нервами, состоящими из симпатических, парасимпатических и чувствительных анимальных волокон, подходящих из внеорганных нервных сплетений. Интрамуральные сплетения, так же как и внеорганные, являются смешанными, общими для обеих частей вегетативной нервной системы.
4. Окончания нервных волокон автономной нервной системы представлены главным образом двигательными окончаниями - эффекторами в гладкой мышечной ткани. Кроме того, имеются и чувствительные окончания - рецепторы, образующие местные рефлекторные дуги.
Развитие автономной нервной системы
Автономная нервная система, выполняющая одну из самых древних функций - адаптационно-трофическую, обеспечивает адаптацию (adapto - примеривать, прилаживать) обмена веществ организма к условиям внешней среды, поэтому и сама она древняя. На ранних стадиях развития жизни, например у беспозвоночных, имелась общая ганглиозно-сетевидная нервная система, выполняющая все функции нервной системы - как иннервацию мускулатуры, так и регуляцию внутренней среды организма. В ходе эволюции и усложнения строения организмов единая нервная система разделилась на 2 отдела - анимальный и автономный. В ходе эволюции очень быстро происходило развитие аппарата движения и органов чувств, помогающих особи лучше приспосабливаться к изменяющимся условиям среды, поэтому анимальная часть нервной системы подверглась быстрому прогрессивному развитию. Наоборот, устройство автономной нервной системы более соответствовало конструкции и функции внутренних органов. Данная часть нервной системы развивалась медленнее. У ланцетника (бесчерепные) автономная нервная система состоит из нервных сплетений в стенке внутренних органов, связанных с дорсальными корешками спинномозговых нервов. В составе органных нервных сплетений имеются нервные клетки, но они рассеяны диффузно и скоплений (ганглиев) не образуют. Преганглионарные волокна начинаются от нервных клеток мозговой трубки, лежащих по сторонам от центрального канала, и заканчиваются синапсами на нервных клетках сплетений, откуда отходят постганглионарные волокна, образующие эффекторы.
В процессе эмбрионального развития человека центральный отдел автономной системы (центры в головном и спинном мозге) берет начало из
нейробластов соответствующих отделов нервной трубки. Периферический отдел (узлы) появляется из нейробластов, котрые мигрировали из нервной трубки на периферию. Появляющиеся в процессе развития отростки нервных клеток формируют автономные нервы и сплетения.
Симпатическая часть автономной нервной системы
Центральный отдел симпатической части автономной нервной системы представлен симпатическими ядрами, расположенными в боковых рогах спинного мозга на уровне сегментов Th1-L3 (первого грудного - третьего поясничного). Нейриты клеток выходят из спинного мозга в качестве преганглионарных волокон через передние корешки, отделяются от них в виде белых соединительных ветвей (rr. communicantes albi) и идут к узлам симпатического ствола.
Периферический отдел симпатической части автономной нервной системы представлен двумя цепочками узлов симпатического ствола (gangll. trunci sympathici). Эти цепочки расположены по бокам позвоночника и поэтому называются паравертебральными цепочками симпатических узлов. Узлы соединяются посредством межузловых ветвей (rr. interganglionares) в 2 симпатических ствола (trunci sympathici). Межузловые ветви могут соединять узлы не только одной стороны тела, но и противоположных сторон (в поясничном и крестцовом отделах). От симпатических стволов отходят множественные ветви к автономным нервным сплетениям, а также серые соединительные ветви (rr. communicantes grisei) к ближайшим спинномозговым нервам; по этим ветвям к нервам подходят постганглионарные симпатические волокна к скелетным мышцам, железам кожи и т.д. Кроме того, симпатические клетки концентрируются в узлах превертебральных автономных сплетений (расположенных дальше от позвоночника, вблизи от иннервируемых органов). Преганглионарные нервные волокна идут от ядер боковых столбов спинного мозга к нервным клеткам паравертебральных или превертебральных ганглиев и на них переключаются синаптически на постганглионарные волокна, следующие к рабочим органам. Если преганглионарные волокна переключаются в превертебральных ганглиях, то они проходят через узлы симпатического ствола, не прерываясь в них.
Симпатический ствол
Симпатический ствол (truncus sympathicus) парный, состоит из цепочки узлов (gangll. trunci sympathici), связанных межузловыми ветвями.
Оба ствола лежат на боковых поверхностях позвоночника и на копчике соединяются в общий копчиковый узел.
По топографическому принципу в симпатическом стволе различают 4 части: шейную, грудную, поясничную и крестцовую (рис. 264).
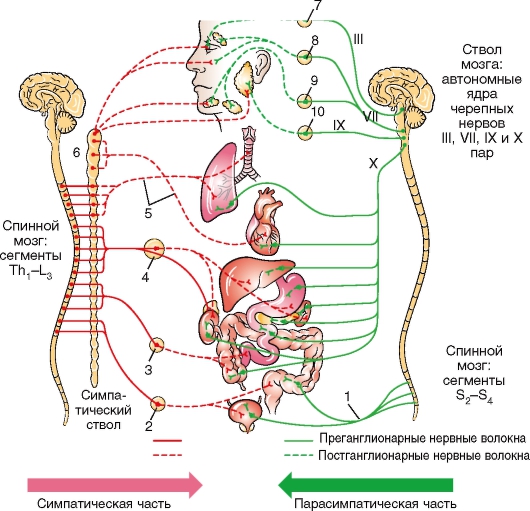
Рис. 264. Общая схема строения автономной (вегетативной) нервной системы. Слева (красным цветом) отображена ее симпатическая часть, справа (зеленым цветом) - парасимпатическая:
1 - тазовые внутренностные нервы; 2 - нижний брыжеечный узел; 3 - верхний брыжеечный узел; 4 - чревный узел; 5 - симпатические нервы; 6 - шейный отдел симпатического ствола; 7 - ресничный узел; 8 - крылонёбный узел; 9 - поднижнечелюстной узел; 10 - ушной узел
Шейная часть представлена тремя узлами: верхним и средним шейными узлами, а также шейно-грудным (звездчатым) (рис. 265). От них отходят нервы, содержащие постганглионарные симпатические волокна к органам головы и шеи. В основном они распространяются по ходу одноименных сосудов: яремный, внутренний и наружный сонные нервы,
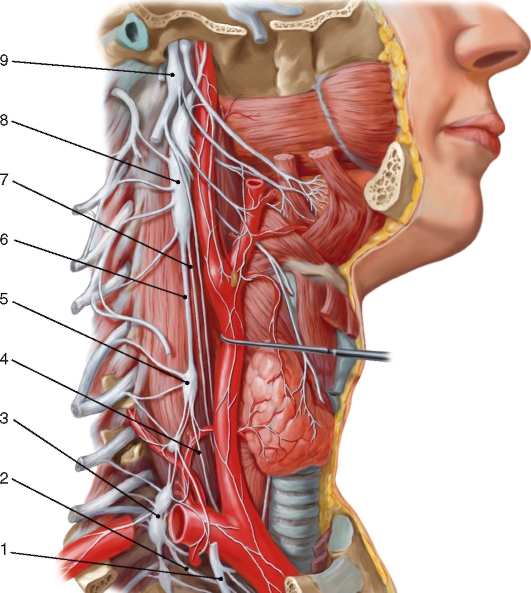
Рис. 265. Нервы головы и шеи:
1, 9 - блуждающий нерв (перерезан); 2 - нижний сердечный нерв; 3 - шейно-грудной узел; 4 - средний сердечный нерв; 5 - средний шейный узел; 6 - межузловая ветвь; 7 - верхний сердечный нерв; 8 - верхний шейный узел
позвоночный нерв. Кроме того, от каждого узла идет вниз нерв к сердцу: соответственно верхний, средний и нижний шейные сердечные нервы, а также серая соединительная ветвь к шейному и плечевому сплетениям.
Преганглионарные симпатические волокна проникают в шейные узлы посредством белых соединительных ветвей от 7 шейного и верхних грудных спинномозговых нервов сначала к шейно-грудному узлу, а затем вверх к верхнему шейному узлу посредством межузловых ветвей. Указанные волокна берут начало от нейронов промежуточно-латеральных ядер боковых рогов спинного мозга.
Грудная часть симпатического ствола включает 9-12 грудных узлов, от которых начинаются следующие ветви:
1. Белые соединительные ветви (rr. communicantes albi) соединяют грудные спинномозговые нервы с грудными узлами симпатического ствола. В составе этих ветвей и узлов идут преганглионарные волокна из ядер боковых столбов спинного мозга.
2. Серые соединительные ветви (rr. communicantes grisei) отходят от грудных узлов к грудным спинномозговым нервам.
3. Большой внутренностный нерв (n. splanchnicus major) формируется в результате слияния отдельных небольших стволов, начинающихся от пятого-девятого грудных узлов симпатического ствола. Общий ствол проходит между ножками диафрагмы в брюшную полость и здесь входит в состав чревного сплетения.
4. Малый внутренностный нерв (n. splanchnicus minor) образуется, как и большой, из отдельных корешков, идущих от десятого-одиннадцатого грудных узлов. Проходит вместе с большим внутренностным нервом через диафрагму и включается в состав почечного или чревного нервного сплетения.
5. Грудные сердечные нервы (nn. cardiaci thoracici) ответвляются от верхних 4-5 грудных узлов и входят в состав грудной части шейногрудного нервного сплетения.
Поясничная часть симпатического ствола состоит из 3-4 поясничных узлов, расположенных у медиального края большой поясничной мышцы. От узлов отходят следующие нервы.
1. Белые соединительные ветви (rr. communicantes albi), соединяющие I-II (или I-III) поясничные спинномозговые нервы с поясничными узлами.
2. Серые соединительные ветви (rr. communicantes grisei), соединяющие поясничные узлы с поясничным нервным сплетением.
3. Поясничные внутренностные нервы (nn. splanchnici lumbales) идут к чревному, почечному, надпочечниковому, аортальному, нижнему брыжеечному сплетениям.
Крестцовая часть симпатического ствола включает в себя 3-4 крестцовых узла (gangll. sacralia), лежащих медиальнее передних крестцовых отверстий.
Оба симпатических ствола соединяются в непарном узле (gangl. impar) на передней поверхности копчика. От узлов отходят следующие ветви:
• серые соединительные - к крестцовому нервному сплетению;
• крестцовые внутренностные нервы (nn. splanchnici sacrales) - к тазовому нервному сплетению.
Парасимпатическая часть автономной нервной системы
Центральный отдел парасимпатической части автономной нервной системы представлен в виде ядер в головном (парасимпатические ядра, относящиеся к III, VII, IX и X парам черепных нервов) и спинном мозге. Имеющиеся в последнем крестцовые парасимпатические ядра (nucll. parasympathici sacrales) лежат в боковых рогах спинного мозга на уровне II-IV крестцовых сегментов. Преганглионарные волокна выходят из мозга через передние корешки в тазовое сплетение.
Периферический отдел парасимпатической нервной системы не имеет самостоятельных образований. Они связаны также с черепными нервами, симпатической нервной системой.
Головная часть представлена узлами, расположенными не в виде связанной цепочки, как в симпатической части (симпатический ствол), а помещающимися в различных местах головы и шеи. Это отражает одно из отличий парасимпатической части, в которой автономные узлы находятся неподалеку от иннервируемых органов. Этими узлами являются парные ресничный, крылонёбный, поднижнечелюстной и подъязычный, ушной узлы (рис. 266). К данным узлам подходят парасимпатические преганглионарные волокна в составе ветвей черепных нервов, имеющих в своем начале парасимпатические ядра: III, VII и IX пары черепных нервов. От узлов постганглионарные волокна иннервируют внутренние мышцы глазного яблока, слезную железу, малые и большие слюнные железы.
Преганглионарные парасимпатические волокна, начинающиеся от клеток дорсального языка блуждающего нерва, проходят в составе блуждающего нерва (X пара шейных нервов, n. vagus), который явля-
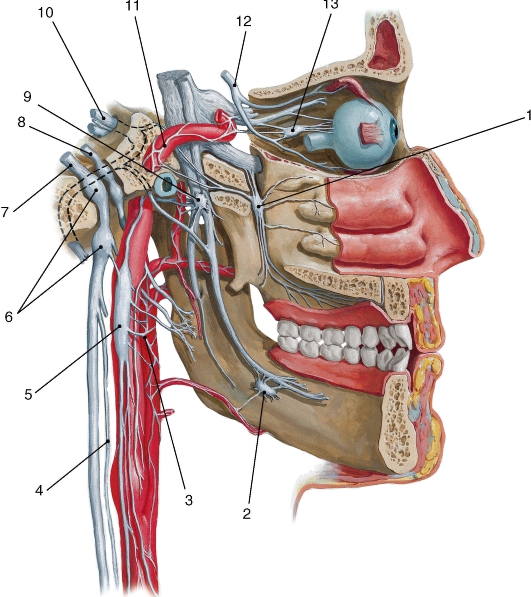
Рис. 266. Нервы головы и шеи:
1 - крылонёбный узел; 2 - поднижнечелюстной узел; 3 - автономное сплетение на сонной артерии; 4 - сердечная ветвь блуждающего нерва; 5 - верхний шейный узел симпатического ствола; 6 - верхний и нижний чувствительные узлы блуждающего нерва; 7 - блуждающий нерв (X пара); 8 - языкоглоточный нерв ( IX пара); 9 - ушной узел; 10 - лицевой нерв (VII пара) проходящий в канале; 11 - автономное сплетение на внутренней сонной артерии; 12 - глазодвигательный нерв (III пара); 13 - ресничный узел
ется главным проводником парасимпатических волокон для организма. Переключение на постганглионарные волокна происходит в основном в мелких ганглиях интрамуральных нервных сплетений большинства внутренних органов, поэтому постганглионарные парасимпатические волокна представляются сравнительно с преганглионарными очень короткими.
Преганглионарные парасимпатические волокна крестцовых парасимпатических ядер выходят из спинного мозга в составе передних корешков крестцовых спинномозговых нервов. Далее распространяются через спинномозговые нервы в ветви их передних ветвей - тазовые внутренностные нервы (nn. splanchnici pelvini), в тазовое нервное сплетение. Переключение на постганглионарные парасимпатические волокна совершается или в узлах тазового сплетения, или в узлах интрамуральных нервных сплетений тазовых органов.
Таким образом, блуждающий нерв обеспечивает парасимпатическую иннервацию органов груди и живота, а крестцовые парасимпатические ядра посредством тазовых внутренностных нервов - органов таза.
Внеорганные и интрамуральные автономные сплетения
Внеорганные вегетативные нервные сплетения формируются вокруг крупных артериальных стволов шеи, груди, живота, таза из волокон обеих частей вегетативной нервной системы. Сплетения располагаются спереди от позвоночника, поэтому называются превертебральными нервными сплетениями. От внеорганных нервных сплетений нервы распространяются по сосудам, идущим в стенку органа, где входят в состав интрамуральных сплетений.
Интрамуральные нервные сплетения расположены в стенках внутренних органов. Они образуются конечными ветвями симпатической (постганглионарные волокна) и парасимпатической (преганглионарные волокна, нервные клетки и постганглионарные волокна) систем, а также чувствительными волокнами анимальной нервной системы. Указанные волокна проходят в тонких нервных стволах, которые, соединяясь, образуют в стенке органов сети. На этих стволах расположены мелкие скопления парасимпатических клеток.
Шейные и грудные автономные сплетения
Из ветвей шейных и в меньшей степени грудных узлов симпатического ствола и ветвей блуждающих нервов формируется на наружной по-
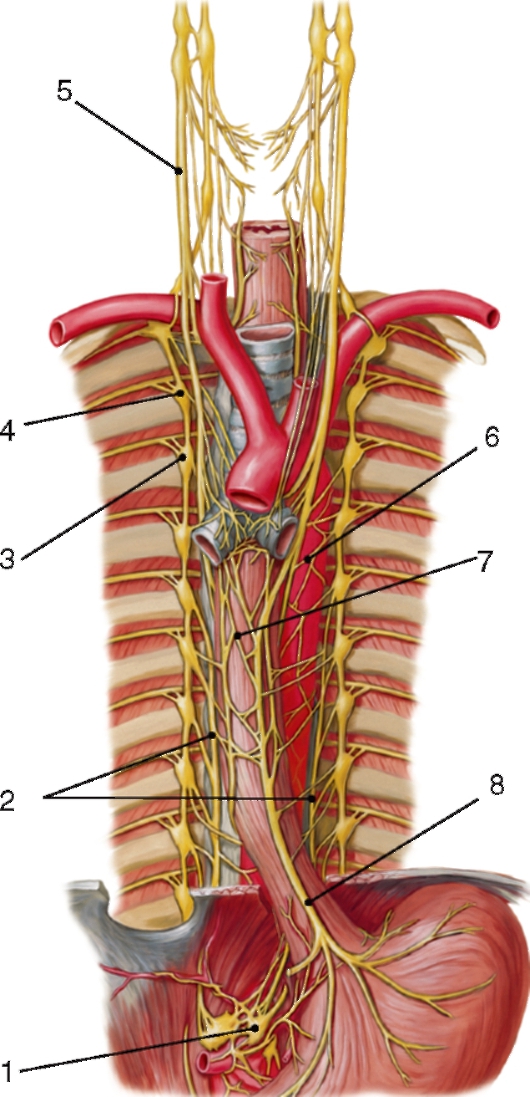
Рис. 267. Грудные автономные сплетения:
1 - чревные узлы чревного сплетения;
2 - большие внутренностные нервы;
3 - белая и серая соединительные ветви узла симпатического ствола (4) к спинномозговому нерву; 5 - блуждающий нерв; 6 - грудное аортальное сплетение; 7 - пищеводное сплетение; 8 - ствол левого блуждающего нерва
верхности сосудов и органов шеи, а также в средостении шейное и грудное нервные сплетения (plexus cervicalis et thoracicus) (рис. 267), среди которых выделяют общее сонное (plexus caroticus communis), пищеводное (plexus esophageus), сердечное (plexus cardiacus), легочное (plexus pulmonalis) и грудное аортальное (plexus aorticus thoracicus).
Брюшные автономные сплетения
В полости живота главным автономным сплетением является чревное (plexus coeliacus). Оно находится вокруг чревного артериального ствола и состоит из скоплений в основном симпатических нервных клеток - чревных узлов (gangll. celiaca). Источниками формирования сплетения являются ветви блуждающих, больших и малых внутренностных нервов, ветви нижних грудных и верхних поясничных узлов симпатических стволов, ветви из правого диафрагмального нерва. Число ганглиев может быть различным (два крупных ганглия или много мелких) (рис. 268).
Нервные ветви от чревного сплетения распространяются в виде периартериальных сплетений по ветвям чревного ствола и по аорте. Во вторичных сплетениях имеются небольшие узлы нервных клеток, в основном симпатических.
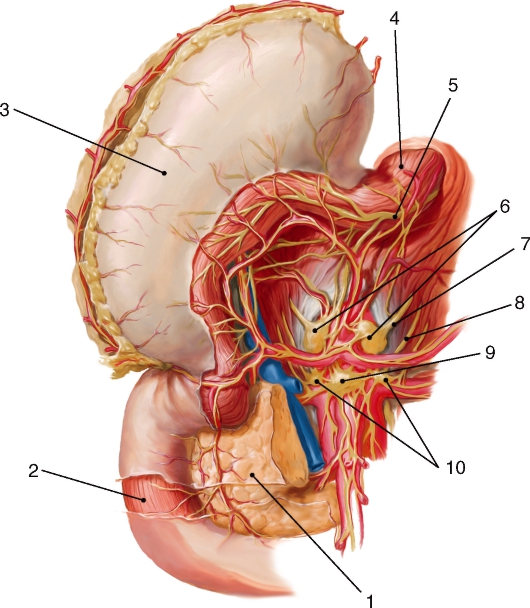
Рис. 268. Чревное сплетение:
1 - поджелудочная железа; 2 - нисходящая часть двенадцатиперстной кишки; 3 - желудок; 4 - пищевод; 5 - разветвления правого блуждающего нерва; 6 - чревные узлы; 7 и 8 - большой и малый внутренностные нервы; 9 - верхний брыжеечный узел; 10 - аортопочечные узлы
Производные чревного сплетения:
1. Печеночное сплетение (plexus hepaticus) вокруг печеночной артерии.
2. Селезеночное сплетение (plexus splenicus) вокруг селезеночных сосудов.
3. Желудочные сплетения (plexus gastrici) вокруг артерий желудка.
4. Панкреатическое сплетение (plexus pancreaticus) образуется на поверхности поджелудочной железы из ветвей селезеночного и верхнего брыжеечного сплетений.
5. Надпочечниковое сплетение (plexus suprarenalis) находится на поверхности надпочечника. Является производным чревного и почечного сплетений.
Вторым развитым автономным сплетением является брюшное аортальное сплетение (plexus aorticus abdominalis), расположенное вокруг аорты. Источниками его формирования являются ветви блуждающего нерва (источник парасимпатических волокон) и нервы, отходящие от поясничных узлов симпатического ствола (источник симпатических волокон). Кроме того, в это сплетение переходят ответвления чревного сплетения. Частью брюшного аортального сплетения является межбрыжеечное сплетение (plexus intermesentericus). Оно формируется на поверхности брюшной аорты между двумя брыжеечными артериями.
Кроме перечисленных сплетений в брюшной полости выделяют: верхнее брыжеечное сплетение (plexus mesentericus superior), которое располагается вокруг верхней брыжеечной артерии; нижнее брыжеечное сплетение (plexus mesentericus inferior) - вокруг нижней брыжеечной артерии; почечное (plexus renalis) - вокруг почечной артерии; мочеточниковое (plexus uretericus) - по ходу мочеточника; яичковое (plexus testicularis) или яичниковое (plexus ovaricus) - по ходу одноименных сосудов.
Межбрыжеечное сплетение продолжается вниз, образуя верхнее подчревное сплетение (plexus hypogastricus superior), лежащее на бифуркации аорты. Оно переходит в подвздошное сплетение (plexus iliacus) - по ходу подвздошных артерий и нижнее подчревное сплетение (plexus hypogasticus inferior). Последнее обозначается также как тазовое сплетение (plexus pelvicus) и располагается на задней стенке малого таза (рис. 269). Оно распространяется на органы таза в виде прямокишечных, мочепузырного, маточно-влагалищного, простатического сплетений, пещеристых нервов полового члена.
Таким образом, в брюшной и тазовой полостях имеется цепочка связанных друг с другом сплетений. В их состав входят нервные ганглии, некоторые из которых достигают больших размеров (чревные, аортопочечные, почечные, верхний брыжеечный). Эти узлы относятся к превертебральным и содержат эфферентные симпатические нейроны. Кроме узлов в состав сплетений входят нервные проводники из чувствительных, симпатических (пре- и постганглионарных) волокон. Источниками формирования сплетений являются нервы, отходящие от узлов симпатического ствола соответствующих отделов, а также ветви блуждающих нервов, за исключением тазового сплетения, где источни-
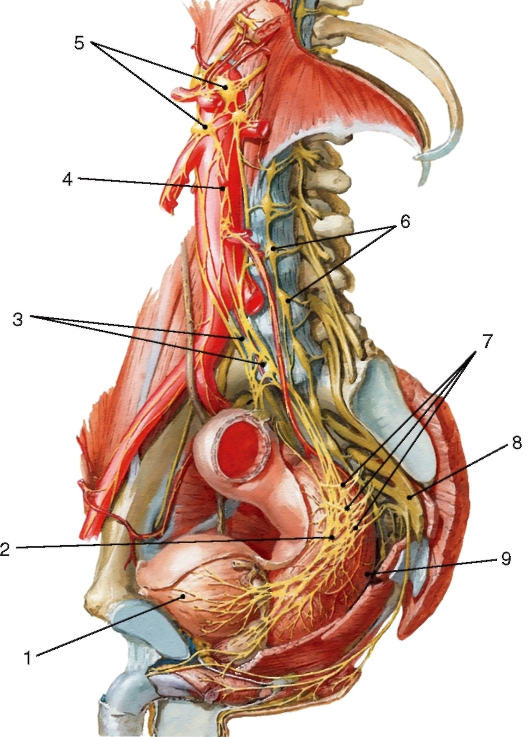
Рис. 269. Автономные сплетения брюшной полости и таза:
1 - мочевой пузырь с мочепузырным сплетением; 2 - нижнее подчревное (тазовое) сплетение; 3 - верхнее подчревное сплетение; 4 - межбрыжеечное сплетение; 5 - чревное сплетение; 6 - узлы симпатического ствола; 7 - тазовые внутренностные нервы, отходящие от крестцового (соматического) нервного сплетения (8); 9 - прямая кишка с прямокишечным сплетением
ком парасимпатических волокон служат тазовые внутренностные нервы, относящиеся к крестцовым сегментам спинного мозга. Отмеченная целостность иннервации внутренних органов обеспечивает взаимосвязь их функций на протяжении обширных систем органов и на межсистемном уровне.
Интрамуральные автономные сплетения
Подходящие вместе с артериями ветви описанных выше превертебральных вегетативных сплетений, содержащие различные проводники (симпатические, парасимпатические и чувствительные), формируют в стенках органов внутристеночные, интрамуральные, сплетения. Они имеют вид сетей, образованных тонкими нервами и мелкими ганглиями, состоящими в основном из парасимпатических клеток. Сплетения в зависимости от сложности строения органа устроены различно. В паренхиматозных органах они располагаются по ходу внутриорганных сосудов в соединительной ткани между долями и дольками органа, распространяются в ткани вместе с капиллярами, а также под капсулами органов. В полых органах интрамуральные сплетения лежат между оболочками. В полых органах кишечного тракта различают сплетения:
1) подсерозное, или подфасциальное;
2) мышечно-кишечное;
3) подслизистое.
От интрамуральных сплетений отходят группы волокон и единичные волокна, образующие нервные окончания, - эффекторы и рецепторы.
Вопросы для самоконтроля
1. Каковы отличия автономной нервной системы от анимальной?
2. Что включает в себя периферический отдел автономной нервной системы?
3. Где располагается центральный отдел симпатической нервной системы?
4. Какие ветви отходят от шейного отдела симпатического ствола? Что они иннервируют?
5. Какие ветви отходят от грудного и поясничного отделов симпатического ствола? Что они иннервируют?
6. За счет каких нервов и через какие узлы осуществляется парасимпатическая иннервация слезной железы и языка?
7. Перечислите периартериальные сплетения брюшной полости.