Медицинское право: учебное пособие / Сашко С.Ю., Кочорова Л.В. - М. 2009. - 352 с.
|
|
|
|
ЛЕКЦИЯ 9 ПРАВОВЫЕ АСПЕКТЫ ВЕДЕНИЯ МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ
9.1. ЮРИДИЧЕСКОЕ ЗНАЧЕНИЕ ПЕРВИЧНОЙ
МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ
Чтобы понять сущность юридического значения первичной медицинской документации, следует прежде всего определить, что относится к первичным медицинским документам.
Первичными медицинскими документами являются:
1. Медицинская карта стационарного больного (история болезни - форма ? 003/у) (типовую инструкцию см. в приложении).
Медицинская карта стационарного больного является основным медицинским документом стационара; она заполняется на каждого поступившего в стационар больного. Этот документ ведется всеми больницами, диспансерами, клиниками вузов и НИИ, а также санаториями.
2. Медицинская карта амбулаторного больного (форма ? 025/у- 87) (типовую инструкцию см. в приложении).
3. Медицинская карта стоматологического больного - форма ? 043/у (инструкции по ее ведению см. в приложении).
4. Основным медицинским документом родильного дома (родильного отделения больницы), который составляется на каждую поступившую беременную, роженицу или родильницу, является история родов - форма ? 96 (инструкцию по ее ведению см. в Приложении).
Кроме того, первичными медицинскими документами являются: медицинская карта туберкулезного больного (форма ? 081/у), медицинская карта больного венерическим заболеванием (форма ? 065/у), индивидуальная карта беременной и роженицы, заполненная на гинекологических больных и женщин, обратившихся по поводу прерывания беременности (форма ? 111 /у), и некоторые другие.
Впервые схема истории болезни была предложена более 200 лет назад М.Я. Мудровым. Впоследствии его идеи были развиты в работах
Г.А. Захарьина, С.П. Боткина, А.А. Остроумова, М.В. Черноруцкого и других выдающихся отечественных клиницистов и ученых. В
История болезни, являясь основным документом, составленным на больного в стационаре, имеет большое лечебное, научно-практи- ческое и юридическое значение:
• лечебное - так как по записям в ней выполняются диагностические и лечебные мероприятия;
• научно-практическое - так как служит исходным материалом для изучения причин и особенностей течения тех или иных заболеваний, а следовательно, и для разработки профилактических мероприятий;
• юридическое - так как дает возможность (при правильном ее ведении) оценить качество оказанной медицинской помощи.
Прямые указания на юридическое значение карты стационарного больного находим в приказе МЗ СССР ? 1030 от
Это указание требует расширительного толкования. Оказание необходимой медицинской услуги больному в ЛПУ (на этапе как стационарной, так и внестационарной, амбулаторной помощи) является одновременно осуществлением законного права данного больного на получение медицинской помощи и выполнением юридической обязанности со стороны ЛПУ по оказанию этой помощи. Первичная медицинская документация при этом выступает в качестве своеобразного протокола, который должен фиксировать все этапы оказания лечебно-диагностической помощи, все мероприятия по выполнению обязанностей ЛПУ в отношении данного больного и законных прав последнего. В этом заложены основы ее юридического значения.
Кроме того, юридическое значение истории болезни проявляется и в том, что она служит основой для ряда других медицинских документов, которые составляются на базе ее данных. Указанные документы
могут быть или оперативными, или вторичными. Примером оперативного документа являются температурный лист, заполняемый палатной сестрой на основе ежедневных записей лечащего врача в карте ста- ционарного больного, а также графическое изображение показателей пульса, дыхания, артериального давления, температуры тела, характеризующих состояние здоровья больного. Вторичные медицинские документы составляются при выписке больного из стационара. Это различные справки, учетные карточки, выписки из медицинских карт, направления на МСЭ, врачебное свидетельство о смерти (при летальном исходе). При правильном ведении первичной медицинской документации и правильном составлении производных от нее медицинских документов они не должны противоречить друг другу.
К сожалению, довольно широко распространено расхождение действительно имеющихся фактических данных, приведенных в истории болезни, с выданным впоследствии на руки больному или его родственникам эпикризом (выписка из истории болезни). Расхождения могут касаться существенных моментов: диагноза, результатов клинических и дополнительных методов исследований, рекомендаций и др.
Сущность юридического значения первичной медицинской документации наиболее четко раскрывается при привлечении медицинского работника к тому или иному виду юридической ответственности за ненадлежащее оказание медицинской услуги, равно как и в случае возбуждения уголовного или гражданского дела против самого больного или против лиц, по вине которых больной попал в ЛПУ. В этих случаях первичная медицинская документация служит источником доказательств по данному делу.
Согласно статьи 69 научно-практических комментариев к УПК РФ (1995), «доказательствами по уголовному делу являются любые фактические данные, на основе которых в определенном законом порядке органы дознания, следователь и суд устанавливают наличие или отсутствие общественно опасного деяния, виновность лица, совершившего это деяние, и иные обстоятельства, имеющие значение для правильного разрешения дела». Согласно той же статье, «документы являются доказательством, если обстоятельства и факты, изложенные в них, имеют значение для уголовного дела». Аналогичную роль выполняют документы и в гражданском судопроизводстве.
Таким образом, первичная медицинская документация может служить источником доказательств по различным уголовным и
гражданским делам. Чаще всего доказательства, почерпнутые из нее, используются в случаях умышленного и неосторожного причи- нения вреда здоровью, убийств, самоубийств, нарушений техники безопасности на предприятиях, симуляции, членовредительства, криминального аборта, различных половых преступлений. Наиболее часто встречающимися гражданскими делами, при которых первичная медицинская документация также может служить источником доказательств, являются дела о получении пособия или компенсации в связи с потерей трудоспособности, о расторжении брака в связи с нарушением производительной способности одного из супругов, о дееспособности завещателя и т.д.
Юридическое значение некоторых сведений из истории болезни для расследования уголовных дел, возбуждаемых против лиц, при- чинивших вред больному, а также для проведения последующей СМЭ подробно исследовано В.И. Молчановым (1967) [38], справедливо указавшим на необходимость изложения в истории болезни обстоятельств травмы, причинения повреждений, подробного сбора анамнеза и тщательного описания всех имеющихся у потерпевшего повреждений. Автором дается подробная схема описания любого повреждения, отражающая все его признаки и особенности:
- точная локализация с указанием анатомической области, расстояний от антропометрических точек;
- форма раны, наличие дефекта ткани и разрывов;
- общие размеры раны и размеры отдельных ее элементов;
- характер краев: ровные, неровные, осадненные и т.д.;
- особенности дна и стенок раны;
- состояние окружающих кожных покровов: наличие воспалительных изменений, загрязнений, следов близкого выстрела и т.п.
Подробное описание морфологических признаков повреждения позволяет судебно-медицинскому эксперту отчетливо представить вид травмы и способ ее причинения, а в ряде случаев высказаться об орудии (оружии, предмете) причинения травмы. Таким образом, раскрывается объективная сторона преступления.
При хирургической обработке ран в них могут обнаруживаться инородные тела: огнестрельный снаряд, обломок клинка ножа, части какого-либо твердого тупого предмета. Обнаруженные инородные тела должны быть описаны в истории болезни и обязательно сохранены для передачи следователю, так как они могут быть важными вещественными доказательствами.
Клинический диагноз определяет все лечебные мероприятия: режим дня больного, диету, медикаментозные и иные назначения, хирургические вмешательства, необходимость реабилитации или дальнейшего амбулаторного лечения, а также возможную утрату общей или профессиональной трудоспособности. Кроме лечебных мероприятий, из диагноза вытекают определенные последствия как для самого пациента (например, необходимость медико-социальной защиты), так и для других лиц. Поэтому диагноз должен быть обоснован результатами всех необходимых в данном случае исследований, а его обоснование должно быть полностью отражено в истории болезни.
Диагноз в значительной мере определяет судебно-медицинскую квалификацию степени тяжести вреда, причиненного здоровью пострадавшего. От этой квалификации могут зависеть и возбуждение уголовного дела, и порядок расследования, и мера наказания виновного. Особенно важно правильно и полно отобразить в диагнозе характер, особенности повреждений и их последствия, свидетельствующие об опасности для жизни пострадавшего (проникающие ранения грудной и брюшной полостей, тяжелые ушибы головного мозга, острая кровопотеря, асфиксия и т.д.), что даст основание судебно-медицинскому эксперту квалифицировать их как причинение тяжкого вреда здоровью. В иных случаях степень вреда здоровью будет квалифицироваться в зависимости от последствий повреждений и сроков лечения.
В.И. Молчанов написал свою работу более 30 лет назад. Казалось бы, времени для ее изучения и осознания всей важности юридического значения первичной медицинской документации у врачей было предостаточно. Однако с горечью приходится констатировать, что дефекты оформления (ведения) истории болезни, на которые указывал В.И. Молчанов, часто встречаются и сегодня. Более того, изменения социально-экономических условий в нашей стране, связанные с отходом от жесткого ведомственного контроля, осуществлявшегося МЗ СССР, и демократическими веяниями последнего десятилетия, никоим образом не способствовали улучшению качества ведения первичной медицинской документации. Дефекты ее ведения достаточно масштабны. Отметим лишь самые типичные из недостатков.
1. Неполное, а порой противоречивое описание имеющихся у пострадавшего повреждений.
Так, при исследовании истории болезни гражданки К. было установлено, что при поступлении ее в стационар врач приемного отделения зафиксировал «множествен-
ные кровоподтеки грудной клетки» (без указания их размеров, формы, цвета, точной локализации). Врач-травматолог указал на «наличие ушибов верхних конечностей», вызванный на консультацию хирург обнаружил «ушибленную рану головы» и провел ее первичную хирургическую обработку, а выписана больная была с диагнозом: «ушиб правой верхней конечности, реакция на ситуацию».
2. Недостаточное описание морфологических признаков ран, раневых каналов, окружающих рану тканей, а иногда полное его отсутствие, подмена описания повреждений - диагнозом.
При изучении истории болезни гражданина Б. с огнестрельным ранением живота выяснилось, что врач при поступлении больного описывает повреждение: «огнестрельная рана левой подвздошной области». В протоколе операции указано так: «... рана кровоточит. Проникает в брюшную полость. При ревизии повреждений внутренних органов не обнаружено, раневой канал идет косо. В поясничной области обнаружена еще одна огнестрельная рана».
3. Отсутствие в истории болезни клинико-диагностического обоснования диагноза.
Гражданин В. был доставлен в стационар по поводу резаного ранения передней поверхности шеи. При осмотре врачом приемного отделения поставлен предварительный диагноз: «проникающее ранение шеи с повреждением ее органов. Острое наружное кровотечение». Больному была сделана срочная операция, из протокола которой следует: «... рана глубиной 0,8-1 см доходит до капсулы щитовидной железы, крупные сосуды шеи не повреждены». При лабораторных исследованиях: показатели крови в норме. Инфузионная терапия не проводилась: при консультации эндокринолога патологии не выявлено. Больной выписан на амбулаторное лечение с окончательным клиническим диагнозом: «проникающее ранение шеи с повреждением щитовидной железы. Острая кровопотеря».
Указанные примеры свидетельствуют о полном пренебрежении врачей к истории болезни как юридическому документу, поскольку доказательная сущность его полностью утрачивается.
В первом случае судебно-медицинский эксперт не смог ответить на вопрос следователя о количестве, локализации, давности образования и механизме причинения повреждений у гр-на К. Во втором случае дефекты ведения истории болезни не позволили решить такие важнейшие для следствия вопросы, как локализация входного и выходного огнестрельных отверстий, дистанция, с которой был произведен выстрел, направление полета огнестрельного снаряда. В третьем случае необоснованность диагноза, поставленного при первичной СМЭ, привела к неправильной классификации степени вреда здоровью.
Неполнота заполнения первичной документации медицинскими работниками часто не дает возможности определить не только качес- тво медицинской помощи, оказанной в той или иной медицинской организации, но и степень причиненного вреда здоровью, а также группу инвалидности. Подобные ситуации для граждан могут возникать в результате самых различных случаев: дорожно-транспортных происшествий, различных противоправных действий, при укусах животных, отравлениях и т.д.
Неутешительными оказались результаты проведенного медикоюридического анализа 100 экземпляров медицинских документов с целью выявления дефектов описания повреждений при разных видах механической травмы. Так, при различных травмах тупыми предметами нечеткое описание повреждений отмечалось в 27% случаев. Указания на количество повреждений отсутствовали в 14% случаев, описание размеров повреждений - в 52%, особенностей повреждений - в 83% случаев. Аналогичная картина вырисовывается и при описании повреждений острыми предметами: описание глубины и направления раневого канала (важные признаки, позволяющие составить объективное суждение о размерах орудия и механизме травмы) отсутствовало в 21% случаев. При огнестрельной травме указаний на особенности раны (ее размер, наличие дефекта ткани, дополнительных факторов выстрела в окружности раны) не было в 90% случаев.
Юридическое значение первичной медицинской документации раскрывается также в случаях, когда пациенты или их родственники подают жалобы или иски о ненадлежащем оказании медицинской услуги и особенно когда возбуждается уголовное дело против врача или другого лица из числа медицинского персонала данного ЛПУ. В этих случаях первичная медицинская документация также служит источником доказательств по делу.
9.2. ТРЕБОВАНИЯ, ПРЕДЪЯВЛЯЕМЫЕ К ВЕДЕНИЮ
ПЕРВИЧНОЙ МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ
Эти требования вытекают из руководящих документов органов различного уровня управления здравоохранением (от МЗ РФ до конкретной медицинской организации), сложившихся в течении
многих лет традиций отечественной медицины, ее теории и практики, понимания юридического значения медицинской документации. Не следует забывать, что в делах по привлечению врача к юридичес- кой ответственности первичная медицинская документация нередко становится его первым обвинителем. Вместе с тем в ряде случаев жалобы на врачей и возбуждение против них или медицинских организаций уголовных и гражданских дел бывают необоснованными, так как смертельный исход или другие неблагоприятные последствия далеко не всегда зависят от действий врача, а могут быть обусловле- ны тяжестью самой болезни, несовершенством медицинской науки или другими объективными обстоятельствами. Это выясняется при проведении СМЭ, назначаемой в процессе расследования и анализа представленной первичной медицинской документации. Однако эта документация дает доказательства, оправдывающие врача, только в том случае, если она ведется правильно, записи - полные и четкие. Помимо формальной части первичной медицинской документации, содержательная ее часть призвана обеспечить обоснованность лечебно-диагностических мероприятий, их преемственность, этапность, логику размышлений, сомнений и оправданность действий врачебного персонала, среднего и младшего звена в оказании медицинской помощи, результативность принятых мер, рекомендации по дальнейшему обследованию и наблюдению, о характере активных и пассивных действий больного в отношении его трудовой деятельности, отдыха, питания и т.д.
В.И. Молчанов [38] указывает на определенное юридическое значение анамнестической части истории болезни. Здесь должно быть указано, что произошло с больным, когда впервые развились симптомы заболевания, лечился ли он ранее по поводу этого заболевания, где и когда. Особая ответственность по сбору анамнеза ложится на плечи врача приемного отделения, поскольку он первым вступает в контакт с больным и (на основании анамнеза и объективного исследования) выставляет предварительный диагноз.
В.Ф. Чавпецов и соавт. [47] расширяют требования по сбору анамнеза, указывая, что в истории болезни должны быть отражены качественные и количественные характеристики симптомов заболевания, а также условия возникновения и прекращения этих симптомов.
Иногда больного доставляют в лечебное учреждение в бессознательном состоянии, поэтому он ничего не может рассказать о
своей болезни. Однако и в этих случаях анамнез хотя бы кратко, но должен быть записан, например, со слов сопровождающего. Спустя некоторое время, когда состояние больного улучшается, анамнез может быть дополнен. О необходимости дополнения анамнестической части истории болезни в процессе наблюдения за больным врачи нередко забывают. Практика показывает, что раздел «Дополнение к анамнезу» встречается в историях болезни как казуистика.
Известно, что плохо собранный анамнез может обусловить неправильный или неполноценный диагноз, а следовательно, и лечение и тем самым явиться субъективной причиной небрежности врача. Вместе с тем невозможность сбора анамнеза должна быть расценена как одна из объективных причин, затруднивших постановку правильного диагноза.
Понятно, что диагноз нельзя строить только на анамнезе, он должен быть подтвержден объективными данными. В связи с этим важнейшее значение приобретают данные объективного исследования больного, которые включают и результаты различных лабораторных исследований, записи о специальных исследованиях соответствующими специалистами (рентгенологом, инфекционистом и др.), следует излагать с максимальной полнотой. В этом разделе истории болезни должны быть отображены объективные данные, касающиеся всех систем и органов больного (температура тела, пульс, уровень АД, дыхание, объективная симптоматика, характеризующая поражение того или иного органа или системы органов). Неполноценное объективное исследование больного может стать причиной дальнейшей неправильной тактики (несвоевременный перевод пациента в специализированное отделение, например - реанимационное, отсутствие вызова «узкого» специалиста, неназначение дополнительных лабораторно-диагностических исследований и т.д.).
Врачам-клиницистам не следует забывать предмет, который они изучали одним из первых как клиническую дисциплину, - пропе- девтику; физикального обследования больного в полном объеме в определенном порядке по органам и систем никто не отменял. Этот метод исследования часто является базовым, на нем впоследствии строится вся диагностическая версия заболевания, обосновываются срочность, последующий объем и полнота медицинских мероприятий. Врач не должен позволять себе пропустить определенные этапы такого обследования.
Отметим, что в медицинской карте амбулаторного больного допустимы более краткие записи, чем в истории болезни. Однако это не означает возможности неполноценного сбора анамнеза или ущербного описания объективных симптомов заболевания. Это не означает и того, что записи врача должны содержать только ему понятные сокращения, аббревиатуры, которыми в настоящее время изобилует медицинская документация как на поликлиническом, так и на стационарном этапе оказания медицинской помощи.
Врачи достационарного этапа оказания медицинской помощи, помимо прочих, должны решать одну из важнейших тактических, а в некоторых случаях и стратегических задач - это сортировка обращающихся больных: возможно лечение пациента в поликлинике, на дому или необходима его госпитализация в срочном или плановом порядке в стационар? Поэтому первичная медицинская документация достационарного этапа лечения имеет не меньшее значение, чем история болезни.
Объективное состояние больного при его лечении в стационаре может быть стабильным или претерпевать определенные изменения, например, под влиянием лечения. Эти данные должны подробно отражаться в так называемом дневнике истории болезни. Записи в нем также должны быть достаточно подробными, а не ограничиваться констатацией факта: «состояние больного прежнее» или «без динамики». Записи в истории болезни о проводимом лечении также должны быть полными, что позволит проконтролировать правильность этого лечения.
Возвращаясь к вопросу дефектов при написании клинического диагноза, следует особо отметить, что он должен соответствовать международной классификации болезней (МКБ-10) и содержать следующие структурные элементы:
1) основное заболевание;
2) осложнение;
3) сопутствующее заболевание.
Согласно В.Ф. Чавпецову и соавт. [47], основными дефектами при написании диагноза можно считать:
1. Несоответствие одной из частей диагноза классификации по рубрикации (МКБ-10).
2. Замечания по содержанию диагноза (можно дополнить).
3. Замечания по времени его постановки (установлен с опозданием).
К каким правовым последствиям может вести несоответствие диагноза общепринятой международной классификации?
В нашей судебной практике имел место случай, когда была оказана платная медицинская услуга пациентке с диагнозом: «нарушение менструального цикла». Адвокат пациентки доказал в суде, что ее платно лечили от несуществующего заболевания, поскольку такая нозологическая форма отсутствует в классификации (МКБ-10), а указанный диагноз является синдромом целого ряда заболеваний. Это явилось основанием для возвращения пациентке затраченных средств на лечение.
Особое внимание следует обратить на указания о медикаментозном лечении больного, которые лучше оформлять в листе назна- чений. Это единственное место, где в первичном медицинском документе допустимо использование терминов на латинском языке. В остальном тексте разрешено применение только государственного языка - русского, который без каких-либо дополнительных разъяснений будет понятен и пациенту, и судье, и прокурору.
В листе назначений должны быть указаны не только название медицинского препарата, но и его доза, способ введения, дата назначения и отмены, а в необходимых случаях (при применении антибиотика) - результаты пробы на его переносимость. В случае переливания крови должна быть указана группа крови больного и донора, сделаны отметки о результатах пробы на совместимость и биологической пробы, при переливании консервированной крови этикетки с флаконов должны вклеиваться в историю болезни. Все эти данные будут необходимы для объективной оценки причин посттрансфузионных осложнений в случае их возникновения.
Следует остановиться на таком распространенном явлении при оформлении первичного медицинского документа, как сокращения (аббревиатуры). Необходимо подчеркнуть, что утверждения ответчиков о сложившихся традициях таких сокращений, как ОАГА (отягощенный акушерско-гинекологический анамнез), ФАММЖ (фиброаденоматоз молочных желез), ЖПНП (желчный пузырь не пальпируется), Хр.Р (хронический периодонтит), Neo, СА (онкологическая патология), не принимаются во внимание в суде, поскольку ни один нормативный документ не допускает таких сокращений. Исключением являются лишь аббревиатуры о патологии зубов при описании зубной формулы в амбулаторной карте стоматологического больного.
Правовым последствием таких сокращений может явиться обвинение медицинской организации защитником истца в сокрытии диа- гноза от пациента, т.е. в нарушении его законного права на получение полной информации о состоянии здоровья.
При проведении больному хирургического лечения в истории болезни должно быть подробно описано анестезиологическое посо- бие, указаны время проведения операции и ее название, описаны все ее этапы.
Отдельно следует остановиться на согласии больного или его законных представителей на оперативное вмешательство. Врач обязан проинформировать пациента о необходимости операции, уровне ее риска, возможных осложнениях и получить согласие на данный вид лечения. Закон не предусматривает, в каком виде - устном или письменном - такое согласие должно быть получено.
В медицинской литературе и на страницах печати неоднократно возникали дискуссии о юридическом оформлении согласия больного на оперативное вмешательство. В настоящее время сложившаяся практика устного согласия больного или его законных представителей на медицинское вмешательство под влиянием все растущего количества претензий и исковых заявлений со стороны пациента уступает место письменному. В некоторых, особенно коммерческих медицинских организациях, оказывающих высокотехнологичные медицинские услуги, разрабатываются подробные формы добровольного информированного согласия пациента на все виды необходимых медицинских вмешательств, в том числе и хирургических. Этот отрадный факт новейшей истории правовых отношений в медицине следует приветствовать как медицинскому сообществу, так и потребителям медицинских услуг. Любая услуга, в том числе и медицинская, осуществляющаяся в рамках договорных отношений, предполагает наличие подписей участников договора. С этической точки зрения это не должно оскорблять пациента, ведь в практику оказания медицинской помощи уже давно вошло правило брать с больного расписку об ознакомлении его с режимом данного ЛПУ, при отказе от госпитализации и в некоторых других случаях.
При производстве срочной операции по жизненным показаниям, когда получить согласие невозможно, следует оговорить это обстоятельство в истории болезни отдельно.
Если больной подвергается хирургическому вмешательству, то на 2-й странице карты указываются дата (месяц, число), часы опе-
рации и ее название. Описание операции может приводиться и в журнале оперативных вмешательств в стационаре (форма 008/у), т.е. инструкции к приказу ? 1030 МЗ СССР разрешают фиксировать протокол операции в двух документах. Этот протокол должен быть написан столь подробно, чтобы из него вытекали причины возможных неблагоприятных последствий оперативного вмешательства. Если в кратком протоколе операции будет просто указано, что при осушении брюшной полости во время диагностической лапаротомии произошел разрыв селезенки, впоследствии это вполне может быть расценено как причинение тяжкого вреда здоровью пациента при наличии неосторожной формы вины причинителя вреда (хирурга). Если же в протоколе операции будут подробно описаны особенности данного клинического случая и технические сложности при проведении ревизии органов брюшной полости (наличие спаек и т.д.), это может стать доказательством невиновного причинения вреда, т.е. казуса или несчастного случая в медицине.
Первичная медицинская документация должна составляться на официальных бланках, по установленной форме, иметь порядковый номер с указанием точного наименования ЛПУ и паспортных данных пациента. Приказ МЗ СССР ? 1030 не допускает произвольного по форме и содержанию создания первичных медицинских документов неустановленного образца, и если ЛПУ, находящиеся под руководством государственных органов управления здравоохранением, достаточно скрупулезно следуют этим требованиям, то медицинские организации в системе частного здравоохранения зачастую считают себя свободными от обязательств следовать директивам Министерства здравоохранения.
Все разделы истории болезни должны быть заполнены. Все записи делают на русском языке, разборчивым почерком. Медицинская карта стационарного больного подписывается лечащим врачом и заведующим отделением, после чего сдается в архив, где хранится 25 лет.
Следует кратко остановиться на таком требовании, как разборчивость записей. К сожалению, приходится констатировать, что многие врачи игнорируют это требование. При анализе боль- шого числа первичных медицинских документов многие записи в них просто не поддаются расшифровке. Если эти записи имеют принципиальное значение, то судебно-медицинские эксперты предлагают следователю дополнительно допросить врача, что,
безусловно, увеличивает затраты времени и труда как экспертов, так и органов следствия. При отсутствии возможности допросить врача приходится констатировать, что «запись неразборчива» и, следовательно, не принимать ее во внимание в качестве доказательства, хотя она, вполне возможно, могла сыграть определенную роль в установлении качества оказания медицинской помощи. И хотя ясно, что назрела необходимость компьютеризации процесса оформления медицинской документации (как уже сделано во многих странах), ведение установленных форм первичной медицинской документации пока не отменяется.
Любой первичный медицинский документ должен заканчиваться эпикризом, в котором лечащий врач кратко резюмирует данные о состоянии больного при поступлении и выписке из лечебного учреждения, обосновывает установленный в процессе лечения диагноз, указывает все проведенные лечебные мероприятия и их эффективность, дает рекомендации по дальнейшему лечению, обследованию и режиму пациента (если они необходимы).
Рекомендации должны даваться в подробном, понятном пациенту виде, содержать исчерпывающую информацию о дозе, интервалах приема, длительности применения медикаментозных препаратов, времени явки для контрольного осмотра (обследования), иметь точные характеристики режима труда и отдыха. Несоблюдение указанных выше правил составления эпикриза приводит к неблагоприятным для здоровья пациента последствиям.
После экстракции зуба в стоматологической клинике больному были даны рекомендации «полоскать рот». Краткость и неточность рекомендаций привели к тому, что пациент, придя домой, начал неоднократно полоскать полость рта горячим чаем, что обусловило удаление лекарственных веществ и тромба из лунки экстрагированного зуба с последующим кровотечением и воспалением. Таким образом, дефектное составление эпикриза в части дачи рекомендаций стоит в прямой связи с развившимися у пациента осложнениями и вполне может служить обоснованием его исковых требований по возмещению в связи с указанным обстоятельством морального и материального вреда.
Необходимо особо отметить, что эпикризом должна заканчиваться не только медицинская карта стационарного больного, но и любая другая форма первичной медицинской документации.
Юридически обоснованные критерии надлежащего ведения первичной медицинской документации регламентированы при-
казом МЗ СССР ? 1030 от 04.10.80 (с изменениями от 08.09.88) «Об утверждении форм первичной медицинской документации учреждений здравоохранения» с типовыми инструкциями по запол- нению форм документации ЛПУ. В указанных инструкциях приведены особенности ведения конкретных первичных медицинских документов.
Часто возникает спор о том, что приказ ? 1030 был формально отменен приказом МЗ СССР ? 750 от 05.10.88. Однако начиная с
9.3. МЕДИКО-ЮРИДИЧЕСКАЯ КЛАССИФИКАЦИЯ ДЕФЕКТОВ ВЕДЕНИЯ ПЕРВИЧНОЙ МЕДИЦИНСКОЙ ДОКУМЕНТАЦИИ
Какое-либо отступление от правил ведения документации, зафиксированное в указанном выше документе, расценивается экспертами как дефект его ведения.
Поскольку первичная медицинская документация является основным документом экспертной оценки наличия или отсутствия дефек- тов оказания медицинской услуги, выявление дефектов ее ведения не является самоцелью, а приобретает (с учетом характера и степени выявленных дефектов) кардинальную важность в решении вопроса о возможности оценки дефектности оказания самой медицинской услуги.
Исходя из указанных выше принципов медико-юридического анализа первичной медицинской документации с целью выявления дефектов ее ведения, мы предложили следующую классификацию последних (табл. 9.1).
С использованием указанной классификации дефектов ведения первичной медицинской документации нами изучено 100 экземп- ляров такой документации, оформленных как государственными, так и частными медицинскими организациями (стационарами и поликлиниками). Результаты проведенного анализа представлены в табл. 9.2 и 9.3.
Таблица 9.1. Классификация дефектов ведения первичной медицинской документации
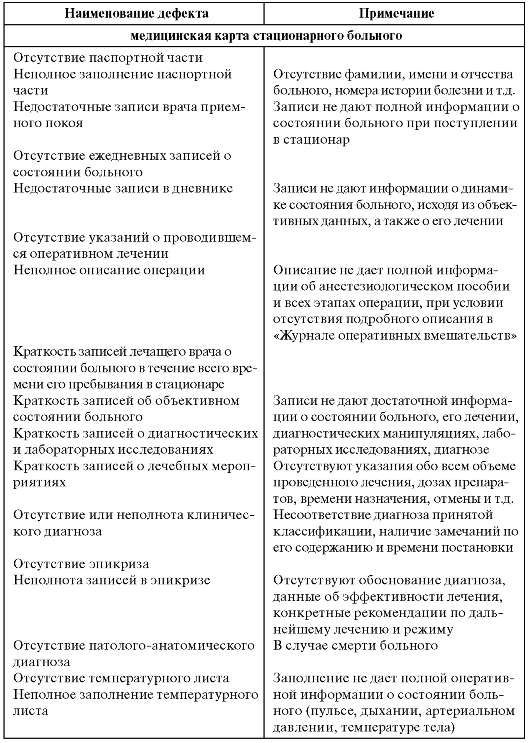
Окончание табл. 91

Таблица 9.2. Дефекты ведения медицинских карт стационарных больных
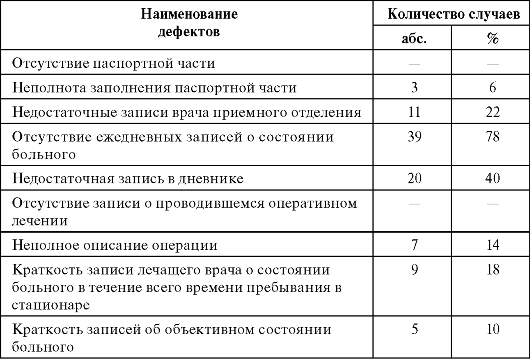
Окончание табл. 9.2
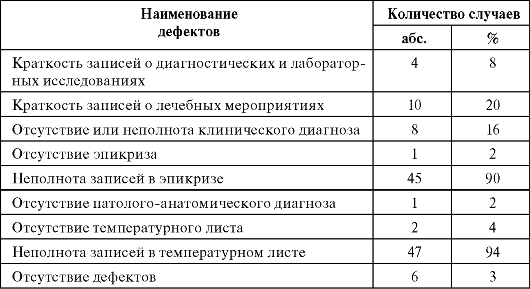
Таблица 9.3. Дефекты ведения медицинских карт амбулаторных больных
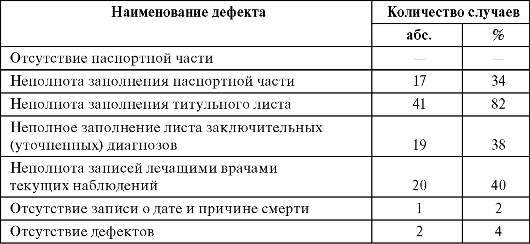
9.4. ПРАВОВЫЕ ПОСЛЕДСТВИЯ НЕНАДЛЕЖАЩЕГО ВЕДЕНИЯ ПЕРВИЧНОЙ МЕДИЦИНСКОЙ
ДОКУМЕНТАЦИИ
Проведенный анализ показывает, что уровень ведения первичной медицинской документации в целом достаточно низкий, о чем
свидетельствуют высокий процент и широкий спектр выявленных дефектов, что может иметь весьма существенные юридические последствия.
В случае, когда дефекты ведения первичной медицинской документации отсутствуют или носят ограниченный, несущественный характер, не возникает препятствий к объективной оценке качества оказания медицинской помощи. Когда же дефекты существенны, объективная оценка какого-либо из этапов оказания медицинской помощи или оказания ее в целом становится затруднительной или практически невозможной. В этих случаях первичная медицинская документация утрачивает одну из своих главных составляющих - юридическую.
Таким образом, ненадлежащее ведение медицинской документации обусловливает утрату ее доказательной роли и делает невозможной экспертную оценку качества оказания медицинской услуги. Термин «ненадлежащее» здесь вполне закономерен, так как экспертам, равно как и медицинским работникам, должно быть известно, как надлежит оформлять эту документацию. Поэтому экспертные выводы должны содержать прямую оценку надлежащего и ненадле- жащего ведения медицинской документации.
Требование надлежащего ведения первичной медицинской документации регламентировано как соответствующим приказом и инструкциями, функциональными обязанностями медицинских работников, так и традициями делового оборота, сложившимися в медицинской науке и в клинической практике. Дефекты ведения медицинской документации всегда свидетельствуют о недобросовестности, небрежном, т.е. ненадлежащем, отношении медицинского персонала к своим служебным обязанностям, о пренебрежении реальной возможностью оформить медицинский документ надлежащим образом.
В случае, когда грубые дефекты ведения первичной медицинской документации не позволяют оценить качество оказания самой медицинской услуги ввиду утраты доказательной базы возможного правонарушения, это влечет существенное нарушение прав и законных интересов пациента. В таком случае может и должна наступать уголовная ответственность по ст. 293 УК РФ - «Халатность».
Приведем пример грубых дефектов ведения медицинской карты стационарного больного, оформленной заведующей гинекологичес- ким отделением одного из стационаров Ленинградской области.
Пациентка поступила по направлению поликлиники по месту жительства с подозрением на опухоль левого яичника. Правый яичник удален 2 года назад по поводу онкологического заболевания. А вот записи из истории болезни (дословно) - при осмотре больной гинекологом: левый (!) яичник отсутствует, правый размером с... (нарисован, по всей видимости, кулак), матки нет (матка есть!)... необходимо готовить к плановой операции. Предоперационный эпикриз отсутствует. Протокол операции: нижнесрединная лапаротомия .матки нет, яичники (!) в норме, ревизия органов малого таза: патологии не обнаружено, послойное ушивание послеоперационной раны, асептическая повязка». Больная выписана из стационара на 8-е сутки с диагнозом: «подозрение на опухоль правого (!) яичника, диагностическая лапаротомия».
Впоследствии больной было выполнено УЗИ органов малого таза в одном из диагностических центров Санкт-Петербурга. Из заключения исследования: матка больной - без патологических изменений, правый яичник отсутствует, в области левого яичника лоцируется жидкостное образование (киста).
Изумленная результатами этих исследований пациентка написала жалобу в прокуратуру о ненадлежащем оказании ей лечебно-диагностической помощи в стационаре.
В рамках возбужденного уголовного дела была назначена СМЭ. Перед комиссией экспертов поставлено 18 вопросов, касающихся качества оказания медицинской помощи. Среди них:
- По поводу какого заболевания пациентка поступила в стационар?
- В полном ли объеме проведены диагностические мероприятия?
- Каковы были показания к операции?
- Имелись ли технические дефекты при проведении операции?
- Соответствуют ли данные проведенного УЗИ окончательному диагнозу, установленному в стационаре? и т.д.
Указанные выше грубые дефекты ведения истории болезни не позволили ответить на большинство вопросов, поставленных перед экспертами, вследствие небрежного, недобросовестного исполнения заведующей гинекологическим отделением своих должностных обязанностей по надлежащему ведению первичной медицинской документации.
Остановимся еще на одном важном аспекте ведения первичной медицинской документации - внесении в нее исправлений. Врач, как и любой человек, может внести в документ ошибочную запись, которую необходимо исправить, но делать это надо правомерным образом, с соблюдением указаний в инструкции (см. приложение 3).
В некоторых случаях после запроса соответствующего органа (прокуратуры, суда, дознания, самого пациента или его законного представителя) медицинские работники, иногда под давлением администрации, пытаются ретроспективно исправить имеющиеся дефекты по ведению медицинской документации. В результате появляются видимые невооруженным глазом подчистки, исправления, приписки, дополнительные записи, дополнительные анализы, результаты исследований, осмотров, назначений и т.д. В совокупности эти действия квалифицируются как подлог. Допуская подобные действия, медицинские работники не учитывают достижения современной науки и техники, так как для соответствующих экспертов, которые с большой степенью вероятности будут в дальнейшем привлечены (следствием или определением суда) к проведению криминалистической экспертизы, не составит большого труда определить не только сам факт подлога, фальсификации, но даже время внесения изменений в медицинскую документацию.
В Российской Федерации уже существует судебная практика осуждения медицинских работников по ст. 292 УК РФ: служебный подлог при внесении ими из корыстной заинтересованности в медицинские документы исправлений, а также заведомо ложных сведений, исказивших их действительное, первоначальное содержание.
Иногда руководители медицинской организации, осознавая, что фактические данные, содержащиеся в медицинской документации, никоим образом не соответствуют требованиям в той части, которая может служить доказательством надлежащего оказания медицинской помощи конкретному больному, пытаются всячески избежать экспертизы этих документов, поддаются соблазну «случайно» потерять их в надежде на то, что при отсутствии материальных носителей информации экспертная комиссия будет не в состоянии оценить ока- занную пациенту медицинскую помощь. Однако следует помнить, что ст. 325 УК РФ предусматривает ответственность за похищение, уничтожение или сокрытие официальных документов, совершенные из корыстных или иных соображений личной заинтересованности.
Такие имеющие место факты связаны, видимо, с недопониманием медицинским персоналом юридического значения истории болезни и других медицинских документов. Так как документация, в соответствии со ст. 83 УК РФ, может служить средством к обнаружению преступления, установлению фактических обстоятельств дела, выявлению виновных либо к опровержению обвинения или смягчению
ответственности, то по этим квалифицирующим признакам она является вещественным доказательством.
В этой связи следует остановиться на обоснованности диагноза объективными данными, полученными при обследовании больного. Так, при постановке диагноза: «сотрясение головного мозга» - самого частого вида закрытой черепно-мозговой травмы, возникающей как при причинении повреждений потерпевшему в результате противоправных действий, так и при несчастных случаях (падение с высоты своего роста и т.д.), - он зачастую базируется лишь на анамнестических данных о потере сознания в момент травмы, наличии тошноты или рвоты и т.д. и никак не подтверждается объективной неврологической симптоматикой.
В ежедневных дневниковых записях таких историй болезни лечащий врач указывает на отсутствие жалоб у пациента, нормальное состояние рефлексов, отсутствие патологической неврологической симптоматики и т.д., но постоянно указывает диагноз: «сотрясение головного мозга». Необходимые лабораторные исследования (электроэнцефалограмма и др.), которые могли бы подтвердить диагноз, в части случаев не проводятся.
При исследовании такого документа судебно-медицинский эксперт в соответствии с методическими рекомендациями по судебномедицинской оценке вреда здоровью при черепно-мозговых травмах (МО РФ, 2000) должен воздержаться от экспертной оценки степени вреда здоровью потерпевшего в связи с неподтвержденностью диагноза. Такое заключение эксперта имеет достаточно серьезные правовые последствия. Во-первых, утрачиваются доказательства причинения вреда здоровью потерпевшего, во-вторых, появляются доказательства ненадлежащего ведения истории болезни врачом-неврологом.
В заключение следует сказать, что грубые дефекты ведения первичной медицинской документации могут явиться основанием для возникновения юридической ответственности медицинского работника, поскольку утрачивается материальный носитель, подтверждающий соответствующее качество самой медицинской услуги, что приводит к нарушению прав и законных интересов пациента.
Конечно, имеется существенная разница при экспертной оценке ведения первичной медицинской документации в зависимости от имеющих место дефектов. Даже такие несущественные дефекты, как неполнота заполнения паспортной части документации, отсутствие указаний на место проживания больного и т.д., в системе ОМС вле-
кут за собой штрафные санкции со стороны страховщика - СМО (письмо ФОМС России от 28.06.94 ? 3-1354).
Вместе с тем надлежащее ведение медицинской документации может явиться достаточной доказательной базой для экспертного заключения об отсутствии дефектов при оказании медицинской помощи и тем самым способствовать защите чести и достоинства медицинского работника при необоснованных претензиях, жалобах и исках.