Акушерство. Клинические лекции : учебное пособие / Под ред. проф. О.В. Макарова. - 2007. - 640 с. :
|
|
|
|
ЛЕКЦИЯ 1 ОРГАНИЗАЦИЯ АКУШЕРСКО-ГИНЕКОЛОГИЧЕСКОЙ ПОМОЩИ В РФ
ОСНОВНЫЕ ПОКАЗАТЕЛИ РОДОВСПОМОЖЕНИЯ
Современное социально-экономическое положение в нашей стране привело к существенному падению уровня самовоспроизводства населения, хотя приоритетность материнства и детства декларируется у нас уже в течение по крайней мере 30 лет. Рождаемость в России снижалась и в годы Советской власти, но проблема особенно обострилась после распада СССР в связи с отделением азиатских республик. Сложившееся положение заставляет обращать пристальное внимание на сохранение репродуктивного здоровья наших соотечественников, улучшение социальной и медицинской помощи беременным и детям.
Проблемы репродуктивного здоровья женщин в России следующие.
• Рост числа заболеваний с хроническим и рецидивирующим течением (болезней системы кровообращения, нервной системы, мочеполовых органов, инфекционных болезней).
• Рост числа злокачественных заболеваний, при этом у женщин ведущее место занимают злокачественные опухоли репродуктивной системы.
• Рост числа заболеваний, передаваемых половым путем (ЗППП), сифилиса и СПИДа, ВИЧ-инфекций беременных как результата наркомании.
Проблемы рождаемости в России следующие.
• Суммарный показатель рождаемости (число родившихся на 1 женщину в течение жизни) не превышает 1,3, тогда как необходимые его значения для нормального воспроизводства населения - 2,14-2,15.
• Резко сокращается число нормальных родов, удельный вес которых составляет в Москве около 30%, а по России - не более 25%.
• Каждый третий рожденный ребенок имеет отклонения в состоянии здоровья, сохраняется высокий уровень младенческой смертности (17%о). В России ежегодно появляются на свет более 50 тыс. детей с врожденными пороками развития (ВПР), а число больных с ВПР достигает 1,5 млн.
В соответствии с данными ВОЗ ежегодно с ВПР рождаются 200 тыс. детей (3-5% от числа живых новорожденных), причем у 20% из них отмечаются множественные аномалии.
Материнская смертность в РФ за последнее десятилетие имеет тенденцию к снижению и составляет 33-34 на 100 тыс. живорождений.
В развивающихся странах при недостаточной медицинской помощи материнская и младенческая заболеваемость и смертность в десятки раз выше, чем в развитых. Если в Европе средний уровень материнской смертности составляет 10 на 100 тыс. живорождений, а в США - 5, то на Африканском континенте - 500 на 100 тыс. живорождений.
Проблема абортов в России имеет национальный характер, особенно на фоне низкой рождаемости: из 10 беременностей 7 завершаются абортами и только около 3 - родами; сохраняется высокий уровень осложнений после абортов - около 70% женщин страдают воспалительными заболеваниями женской половой сферы, эндокринными нарушениями, невынашиванием беременности, бесплодием.
Аборт остается самым частым методом регуляции рождаемости в стране (в 2002 г. было 1 млн 782 тыс. абортов). Российская Федерация занимает одно из первых мест по уровню абортов в мире; ее опережает лишь Румыния, стоящая на первом месте. Если сравнивать Россию только со странами, имеющими сходный уровень рождаемости, число абортов на 100 родов в России иногда превышает соответствующий показатель других стран в 5-10 раз и более. Однако начиная с 1990 г. происходило постоянное снижение уровня зарегистрированных абортов, за 10 лет как абсолютное число абортов, так и число абортов на 1000 женщин фертильного возраста сократилось вдвое. Поскольку годовое число рождений в стране также сокращалось, соотношение аборты/ро- ды изменилось не так сильно: 191,9 аборта на 100 родов в 1996 г. и 156,2 аборта на 100 родов в 2000 г. Каждая женщина в Российской Федерации в среднем делает от 2,6 до 3 абортов. Прямо пропорциональна количеству перенесенных женщиной абортов частота осложнений после них
(инфекционно-воспалительные заболевания гениталий - они могут возникать как в раннем, так и в отдаленном периоде у 10-20% женщин; эндокринологические осложнения - в основном в более отдаленные сроки - у 40-70% женщин и др.).
Материнская смертность во многом обусловлена абортами, удельный вес которых в структуре материнской смертности составляет около Уз случаев (рис. 1).
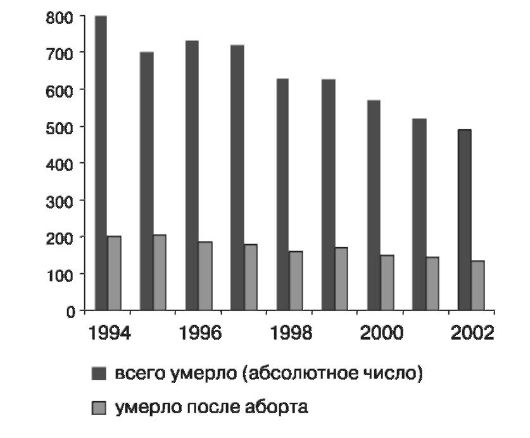 Рис. 1. Аборты в структуре материнской смертности
Рис. 1. Аборты в структуре материнской смертности
Несмотря на определенное снижение частоты материнской смертности за последнее десятилетие, доля абортов в структуре материнской смертности продолжает оставаться высокой. Следует отметить, что за годы проведения специальной программы планирования семьи в России удалось добиться существенного снижения частоты криминальных абортов.
• Около 15% супружеских пар страдают бесплодием, в структуре бесплодного брака 50-60% составляет женское бесплодие.
• Большую проблему представляет невынашивание беременности (10-25% всех беременностей). Ежегодно самопроизвольно прерывается около 17тыс. беременностей, 5-6% родов происходят преждевременно. Рождается около 11 тыс. недоношенных детей, их выживание обеспечивает лишь применение дорогостоящих медицинских технологий.
• Среди подростков распространены наркомания, алкоголизм, токсикомания, ЗППП, СПИД, туберкулез, хронические соматические заболевания.
Результаты Всероссийской диспансеризации детей в 2002 г. подтвердили негативные тенденции в динамике состояния их здоровья, сформировавшиеся за прошедший десятилетний период: снижение доли здоровых детей (с 45,5 до 33,9%) при одновременном увеличении вдвое удельного веса детей, имеющих хроническую патологию и инвалидность. Ежегодный прирост заболеваемости у подростков составляет 5-7%.
В 2002 г. распространенность алкоголизма среди подростков оказалась самой высокой за последние 10 лет. Численность подростков, злоупотребляющих алкоголем, составила 827,1 на 100 тыс., что выше соответствующего уровня среди населения в целом в три раза (МЗ РФ, 2003). Национальным бедствием становится наркомания молодежи. Несовершеннолетние составляют половину токсикоманов и наркоманов. По данным МЗ РФ (2003), зарегистрировано свыше 52 тыс. больных ЗППП в возрасте до 17 лет, но эта цифра явно расходится с реальной по причине несовершенства отечественного учета (в США ежегодно регистрируется около 520 тыс. случаев ЗППП у подростков).
Количество абортов в России составляет около 40 на 1 тыс. подростков 15-19 лет и является одним из самых высоких в мире.
Таким образом, проблемы охраны репродуктивного здоровья населения в условиях экономического и демографического кризиса выходят за пределы здравоохранения и приобретают характер первостепенных задач национальной политики.
АМБУЛАТОРНАЯ АКУШЕРСКО-ГИНЕКОЛОГИЧЕСКАЯ ПОМОЩЬ
Основным амбулаторным учреждением, оказывающим акушерскогинекологическую помощь, является женская консультация, которая может быть самостоятельным учреждением или входить в состав поликлиники, больницы, медико-санитарной части или родильного дома.
Женские консультации строят свою работу по принципам:
• территориального обслуживания, при котором лечебно-профилактическая помощь оказывается женщинам, проживающим на
определенной территории; при этом не исключается свободный выбор врача пациентами;
• цехового обслуживания, когда помощь оказывается работницам определенных промышленных (агропромышленных) предприятий;
• территориально-цехового обслуживания.
Женская консультация обязана прежде всего оказывать лечебно-диагностическую акушерско-гинекологическую помощь; проводить профилактические мероприятия, направленные на сохранение здоровья женщины, предупреждение осложнений беременности, родов, послеродового периода, гинекологических заболеваний, а также работу по контрацепции и профилактике абортов, санитарно-просветительную работу, направленную на формирование здорового образа жизни женщин; обеспечивать женщин правовой защитой в соответствии с законодательством об охране материнства и детства.
С учетом вышеизложенного женские консультации организуют и осуществляют:
• профилактические гинекологические осмотры;
• динамическое наблюдение за беременными, родильницами, гинекологическими больными, женщинами, применяющими внутриматочные и гормональные контрацептивы, при необходимости - амбулаторную лечебно-диагностическую помощь;
• работу по контрацепции для предупреждения непланируемой беременности;
• акушерско-гинекологическую (в том числе и неотложную) помощь непосредственно в женской консультации и на дому;
• специализированную акушерско-гинекологическую помощь, при необходимости - обследование и лечение врачами других специальностей;
• выявление женщин, нуждающихся в госпитализации, и направление их для обследования и лечения в стационар по профилю;
• проведение реабилитационных мероприятий, выявление женщин, нуждающихся в санаторно-курортном лечении;
• экспертизу временной нетрудоспособности и выдачу листков нетрудоспособности (справок), а также направление в установленном порядке на медико-социальную экспертную комиссию лиц со стойкой утратой трудоспособности;
• разработку мероприятий по охране труда и здоровья работниц совместно с администрацией предприятий;
• социально-правовую помощь в соответствии с законодательными и другими нормативными актами (консультации юриста);
• мероприятия по повышению квалификации врачей и среднего медицинского персонала консультации.
Каждая женская консультация для наблюдения за беременными должна иметь дневной стационар, операционную, процедурную, лабораторную службу, кабинет функциональной (УЗИ, КТГ, ЭКГ) диагностики, физиотерапевтическое отделение, а также связь с противотуберкулезным, кожно-венерологическим, онкологическим диспансерами. В консультациях проводятся приемы специалистов - акушера-гинеколога, терапевта, стоматолога, окулиста, эндокринолога, психотерапевта - и физиопсихопрофилактическая подготовка к родам.
В крупных городах выделяются базовые, лучшие по организационным формам работы и оснащению консультации. В них организуются специализированные виды акушерско-гинекологической помощи. Для работы в специализированных отделениях (кабинетах) привлекаются опытные врачи - акушеры-гинекологи, прошедшие специальную подготовку. Рекомендуется организовывать следующие виды специализированной помощи при:
• невынашивании беременности;
• экстрагенитальных заболеваниях (сердечно-сосудистые, эндокринные и др.);
• гинекологических заболеваниях у подростков до 18 лет;
• бесплодии;
• патологии шейки матки;
• планировании семьи;
• гинекологических эндокринологических патологиях. Лечебно-профилактическая помощь беременным строится по диспансерному принципу, т.е. на основании активного наблюдения. Благоприятный исход беременности во многом зависит от обследования в ранние сроки, в связи с чем важна ранняя явка пациенток (до 11-12 нед беременности). При этом решается вопрос о возможности продолжения беременности у больных с экстрагенитальными заболеваниями или у женщин с отягощенным акушерско-гинекологическим анамнезом. При первом обращении беременной в женскую консультацию на нее заводят «Индивидуальную карту беременной и родильницы», куда вносят все данные наблюдения.
В первой половине беременности женщина посещает врача один раз в месяц, во второй - два раза в месяц. Женщины группы высокого риска должны посещать врача олин раз в 10 дней. Узаконенными профилактическими государственными мерами является проведение у беременных реакции Вассермана, определение в сыворотке крови австралийского антигена, НС^-антител и антител к ВИЧ (три раза за беременность - в первой, второй половине и после 36 нед беременности).
На основании данных обследования и лабораторных анализов определяются факторы риска неблагоприятного исхода беременности, к которым относятся следующие (рис. 2).
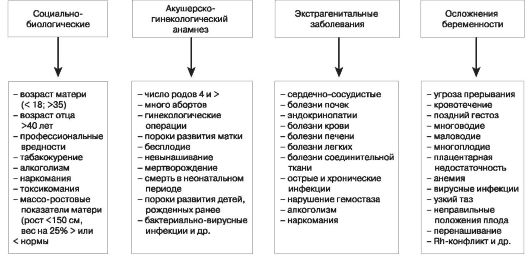 Рис. 2. Факторы риска неблагоприятного исхода беременности
Рис. 2. Факторы риска неблагоприятного исхода беременности
Степень риска определяется суммой баллов. Все беременные группы риска осматриваются главным врачом (заведующим) женской консультации, по показаниям направляются на консультацию к соответствующим специалистам для решения вопроса о возможности пролонгирования беременности.
Для своевременной оценки отклонений в течении беременности и развитии плода рекомендуется использовать гравидограмму (см. ниже), в которой регистрируются основные показатели клинического и лабораторного обследования беременных.
Для пренатальной диагностики врожденной и наследственной патологии осуществляются скрининговые обследования по следующей схеме.
• Пренатальная диагностика I уровня (проводится в женской консультации).
1. Трехкратное скрининговое ультразвуковое исследование:
- в 10-14 нед (оценка толщины воротникового пространства плода);
- в 20-24 нед (выявление пороков развития и эхографических маркеров хромосомных болезней плода);
- в 30-34 нед беременности (выявление ВПР с поздним проявлением, функциональная оценка состояния плода).
2. Исследование уровня не менее двух биохимических маркеров врожденной патологии плода:
- плазменного протеина, связанного с беременностью (PAPP-А) и хорионического гонадотропина (β-ХГ) в 11-13 нед;
- α-фетопротеина (АФП) и β-ХГ в 16-20 нед.
• Пренатальная диагностика II уровня (проводится в пренатальном центре).
1. Медико-генетическое консультирование беременных с риском поражения плода.
2. Комплексное обследование беременных:
- ультразвуковое исследование, при необходимости - допплерометрия, цветовое допплерографическое картирование;
- по показаниям - кардиотокография;
- по показаниям - инвазивные методы пренатальной диагностики (аспирация ворсин хориона, плацентоцентез, амниоцентез, кордоцентез) с последующим генетическим анализом клеток плода.
3. Выработка тактики ведения беременности при подтверждении патологии плода и рекомендации семье.
При выявлении ухудшения состояния беременной, страдающей экстрагенитальными заболеваниями, или развитии осложнений беременности пациентка госпитализируется в отделение патологии беременности, целесообразна госпитализация в специализированные родовспомогательные учреждения.
Для госпитализации беременных, состояние которых не требует круглосуточного наблюдения и лечения, рекомендуется развертывание
стационаров дневного пребывания в женских консультациях или родильных домах (отделениях). Дневной стационар обычно имеет 5-10 коек (акушерские и гинекологические), может работать в одну-две смены и оказывать помощь следующих видов. Акушерская помощь в следующих случаях:
• при ранних токсикозах;
• при угрозе прерывания беременности;
• при гестозах (водянка беременных);
• медико-генетическое обследование;
• оценка состояния плода;
• при плацентарной недостаточности;
• немедикаментозная терапия (иглорефлексотерапия и др.);
• экстрагенитальные заболевания (гипертензия, анемия и др.) Гинекологическая помощь:
• малые гинекологические операции и манипуляции (мини-аборты, лечение патологии шейки матки, полипэктомия и др.);
• лечение воспалительных заболеваний органов малого таза и других гинекологических заболеваний, не требующих госпитализации.
В 30 нед беременности женщина получает дородовый и послеродовый отпуск единовременно продолжительностью 140 календарных дней, при осложненных и оперативных родах он увеличивается на 16 календарных дней (до 156 дней). При многоплодной беременности листок нетрудоспособности по беременности и родам выдается с 28 нед беременности, при этом общая продолжительность отпуска - 180 дней.
СТАЦИОНАРНАЯ АКУШЕРСКАЯ ПОМОЩЬ
Организация работы в акушерских стационарах осуществляется по единому принципу в соответствии с принятыми в России положениями. Общую врачебную помощь оказывают в участковой больнице с акушерскими койками; квалифицированную врачебную помощь - в районных, центральных районных больницах, городских родильных домах; многопрофильную квалифицированную и специализированную - в родильных отделениях многопрофильных больниц, акушерских отде-
лениях областных больниц (ЦРБ), межрайонных акушерских отделениях на базе крупных ЦРБ, в перинатальных центрах.
Основные качественные показатели работы родильного дома: материнская заболеваемость и смертность; перинатальная заболеваемость и смертность; родовой травматизм детей и матерей. Важным показателем работы родильного дома является показатель гнойно-септических инфекций (ГСИ) родильниц и новорожденных (рис. 3) - послеродовые гнойно-септические осложнения в течение 1 мес после родов.
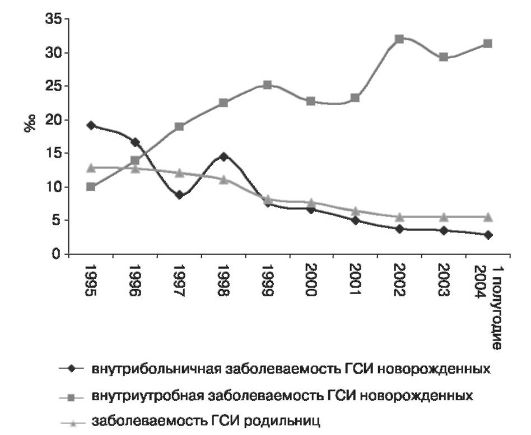 Рис. 3. Заболеваемость ГСИ в родильных домах г. Москвы за период 1995-2004 г.
Рис. 3. Заболеваемость ГСИ в родильных домах г. Москвы за период 1995-2004 г.
Акушерский стационар имеет следующие основные подразделения:
• приемно-пропускной блок;
• родовое отделение с операционным блоком;
• физиологическое (первое) акушерское отделение (50-55% от общего числа акушерских коек);
• отделение (палаты) патологии беременных (25-30% от общего числа акушерских коек);
• отделение (палаты) для новорожденных в составе физиологического и обсервационного акушерских отделений;
• обсервационное (второе) акушерское отделение (20-25% от общего числа акушерских коек);
• гинекологическое отделение (25-30% от общего числа коек родильного дома).
В родильных домах имеются лаборатории, лечебно-диагностические кабинеты (физиотерапевтический, функциональной диагностики и т.д.).
Приемно-пропускной блок предназначен для первичного обследования беременных и рожениц с направлением их в физиологическое или обсервационное отделение или переводом в специализированный стационар по показаниям.
Родовое отделение состоит из предродовых палат, палаты интенсивного наблюдения, родовых палат (родильных залов), операционного блока. Основные палаты родового отделения должны дублироваться, чтобы работа в них чередовалась с санитарной обработкой. Более современной является боксовая система организации родового отделения. Операционный блок состоит из большой операционной с предоперационной и наркозной, малой операционной.
Послеродовое отделение характеризуется обязательным соблюдением цикличности при заполнении палат, т.е. родильницы поступают в палату в один день с последующей их одновременной выпиской.
Отделение патологии беременности предназначено для госпитализации беременных с экстрагенитальными заболеваниями, осложнениями беременности, отягощенным акушерским анамнезом. В отделении работают акушеры-гинекологи, терапевт, окулист; имеется кабинет функциональной диагностики (УЗИ, КТГ).
Обсервационное (второе) акушерское отделение представляет собой в миниатюре самостоятельный родильный дом с соответствующим набором помещений. Показания для госпитализации в обсервационное отделение определены Приказом ? 345 и включают в себя: лихорадку неясной этиологии (>37,5 °С), ОРВИ, неконтагиозные кожные заболевания, пиелонефриты, сифилис в анамнезе, кольпиты и другие инфекционные осложнения, не являющиеся высококонтагиозными, носительство HCV-антител, недостаточное обследование пациентки и др.; после родов - гнойно-септические осложнения (эндометриты, расхождения швов, маститы), ГСИ-подобные заболевания (лохиометра, субинволюция матки), пиелонефриты и др.
МАТЕРИНСКАЯ СМЕРТНОСТЬ И ПУТИ ЕЕ СНИЖЕНИЯ
Важнейшим показателем качества и уровня организации охраны здоровья матери и ребенка является материнская смертность.
ВОЗ определяет понятие материнской смертности как смерть женщины во время беременности, родов или в течение 42 дней после окончания беременности независимо от причин, связанных с протеканием беременности или ее ведением, не связанных с несчастными случаями. Общепринято вычислять материнскую смертность в абсолютных числах смертей беременных, рожениц или родильниц на 100 тыс. родов живыми новорожденными.
Материнскую летальность классифицируют следующим образом.
1. Смерть, непосредственно вызванная акушерскими причинами, т.е. наступившая вследствие акушерских осложнений беременности, родов, послеродового периода, а также в результате неправильной тактики лечения.
2. Смерть, косвенно обусловленная акушерской причиной, т.е. наступившая в результате существовавшей ранее болезни, прямым образом не связанной с беременностью или другими акушерскими причинами, но проявления которой были усилены физиологическими эффектами беременности.
3. Случайная смерть, не связанная с беременностью, родами, послеродовым периодом или их осложнениями и лечением.
Таким образом, показатель материнской смертности позволяет полностью оценить человеческие потери от абортов, внематочной беременности, акушерской и экстрагенитальной патологии в течение всего периода гестации и послеродового периода.
Ежегодно беременность наступает у 200 млн женщин в мире, у 140 млн она заканчивается родами, примерно у 500 тыс. женщин - смертью.
В большинстве индустриально развитых стран показатель материнской смертности - ниже 10 на 100 тыс. родов живыми новорожденными. Наиболее низок (в пределах 1-2) он в странах с высоким социальноэкономическим уровнем (Канада, Швеция, Бельгия, Люксембург, Исландия, Дания, Швейцария).
Значительное снижение показателя материнской смертности началось примерно с середины 30-х годов прошлого столетия (тогда он равнялся 500). Главными факторами, определившими падение показателя материнской смертности почти в 100 раз, являются:
• рост социально-экономического уровня;
• гигиенические факторы;
• успехи в профилактике и лечении инфекционных заболеваний;
• создание перинатальных центров;
• выявление пациенток групп риска развития осложнений во время беременности и родов;
• улучшение дородового ведения;
• совершенствование служб крови;
• развитие фармацевтики.
В развивающихся странах в структуре причин материнской смертности доминируют сепсис, акушерские кровотечения, послеабортные осложнения и гестозы. В высокоразвитых странах в структуре причин материнской летальности главными являются легочные эмболии, гипертензивные состояния у беременных, внематочная беременность. На долю кровотечений и сепсиса приходится 5-10%.
В РФ показатель материнской смертности остается достаточно высоким и составляет в последние годы 33-34 на 100 тыс. живорожденных. Это в пять раз выше, чем в США, Англии, Франции, Германии, и в 15-20 раз выше, чем в Канаде, Швеции и Швейцарии. Анализ структуры причин материнской смертности в России свидетельствует зачастую о недостаточной квалификации акушеров-гинекологов, а акушерские стационары не всегда имеют необходимые возможности для оказания всесторонней квалифицированной помощи при тяжелых акушерских осложнениях.
ПЕРИНАТАЛЬНАЯ СМЕРТНОСТЬ
И ПУТИ ЕЕ СНИЖЕНИЯ
Перинатальная смертность оценивается за период с 28 нед беременности (антенатальная гибель), во время родов (интранатальная) и за период новорожденности в течение первых семи дней (168 ч) после рождения. Перинатальная смертность рассчитывается на 1000 новорожденных (в промилле). Показатели перинатальной смертности доношенных и недоношенных детей принято анализировать отдельно.
Погибшие анте- и интранатально - мертворожденные - включаются в понятие «мертворождаемость», а умершие в первые семь суток - в «раннюю неонатальную смертность».
 Перинатальная
смертность учитывается во всех странах. В развитых странах Европы она
составляет 1-3%о, в России - около 16%о, в Москве - 6-7%.
Перинатальная
смертность учитывается во всех странах. В развитых странах Европы она
составляет 1-3%о, в России - около 16%о, в Москве - 6-7%.
Для правильного исчисления перинатальной смертности важной является унификация таких понятий, как живорождение, мертворождение, определение массы тела ребенка при рождении.
1. Живорождение.
Живорождением является полное изгнание или извлечение продукта зачатия из организма матери вне зависимости от продолжительности беременности, причем плод после такого отделения дышит или проявляет другие признаки жизни (сердцебиение, пульсация пуповины или произвольные движения мускулатуры независимо от того, перерезана ли пуповина и отделилась ли плацента).
2. Мертворождение.
Мертворождением является смерть продукта зачатия до его полного изгнания или извлечения из организма матери вне зависимости от про-
должительности беременности. На смерть указывает отсутствие у плода после такого отделения дыхания или любых других признаков жизни (сердцебиение, пульсация пуповины или произвольные движения мускулатуры).
3. Масса при рождении.
Массой при рождении считается результат первого взвешивания плода или новорожденного, зарегистрированный после рождения. Новорожденные (плоды), родившиеся с массой тела до 2500 г. считаются плодами с низкой массой при рождении; до 1500 г - с очень низкой; до 1000 г - с экстремально низкой.
4. Перинатальный период.
Перинатальный период начинается с 28 нед беременности, включает период родов и заканчивается через 7 полных дней жизни новорожденного.
Согласно приказу от 1992 г. «О переходе на рекомендованные ВОЗ критерии живорождения и мертворождения», действующему в РФ, в органах ЗАГС регистрации подлежат:
• родившиеся живыми или мертвыми с массой тела 1000 г и более (или, если масса при рождении неизвестна, длиной тела 35 см и более или сроком беременности 28 нед и более), включая новорожденных с массой тела менее 1000 г - при многоплодных родах;
• все новорожденные, родившиеся с массой тела с 500 до 999 г, также подлежат регистрации в органах ЗАГС в тех случаях, если они прожили более 168 ч после рождения (7 сут).
В целях международной сопоставимости отечественной статистики при расчете показателя перинатальной смертности используется число плодов и новорожденных с массой тела 1000 г и более (или, если масса при рождении неизвестна, длиной тела 35 см и более или сроком беременности 28 нед и более).
В отраслевую статистику перинатальной смертности в соответствии с рекомендациями ВОЗ включаются все случаи рождения плода и новорожденного с массой тела 500 г и более (или, если масса при рождении неизвестна, длиной тела 25 см и более или сроком беременности 22 нед и более).
На каждый случай смерти в перинатальном периоде заполняется «Свидетельство о перинатальной смерти». Плоды, родившиеся с массой тела 500 г и более, подлежат патологоанатомическому исследованию.
Ведущее место среди причин перинатальной смертности в России занимает патология, отнесенная в МКБ-10 в группу «Отдельные состояния, возникающие в перинатальном периоде»: внутриматочная гипоксия и асфиксия в родах - 40%, синдром дыхательных расстройств (СДР) - 18%, ВПР - 16%. Однако если основными причинами мертворождаемости являются внутриматочная гипоксия и асфиксия в родах и врожденные аномалии (до 90% случаев - по этим двум причинам), то спектр причин ранней неонатальной смертности более широкий:
• СДР - 22%;
• врожденные аномалии - 14%;
• внутрижелудочковые и субарахноидальные кровоизлияния - 23%;
• внутриутробная инфекция (ВУИ) - 18%.
Структура причин перинатальной смертности в г. Москве:
• внутриутробная гипоксия и асфиксия в родах - 47%;
• ВПР - 16%;
• ВУИ - 10,6%;
• СДР - 10,4%;
• ВЖК - 8,3%.
В структуре причин мертворождаемости внутриутробная гипоксия и асфиксия, а также ВПР остаются ведущими в течение многих лет, причем их число изменяется незначительно.
Для оценки уровня оказания акушерской и реанимационной помощи новорожденным имеет значение структурное соотношение мертворождаемости и ранней неонатальной смертности среди всех перинатальных потерь. 45-50% последних в крупных акушерских стационарах составляют мертворожденные. Увеличение их доли при одном и том же уровне перинатальных потерь может указывать на недостаточную антенатальную охрану плода и недочеты в ведении родов. По данным г. Москвы, к основным, так называемым «материнским», причинам, вызвавшим гибель плодов, относятся:
• при антенатальной гибели - плацентарная недостаточность (гипоплазия плаценты, вирусное и бактериальное поражение плаценты); преждевременная отслойка нормально расположенной плаценты и нарушения в состоянии пуповины;
• при интранатальной гибели - осложнения родов.
Среди «материнских» причин высока доля заболеваний матери, не связанных с беременностью, т.е. тяжелой экстрагенитальной патологии.
В настоящее время обращает на себя внимание тенденция к снижению доли интранатальной гибели плодов в структуре мертворождаемости (по статистике 5-20%), что связано с широким внедрением в акушерскую практику мониторного контроля при родах, расширением показаний к кесареву сечению в интересах плода, использованием современных методов ведения родов у женщин с высоким риском перинатальной патологии.
Более 70% всех перинатальных потерь составляют плоды мужского пола.
В России каждый случай смерти принято разбирать с точки зрения ее предотвратимости, при этом, по российской статистике, на каждый вариант (предотвратимая, непредотвратимая и условно предотвратимая) приходится по 1/3 всех случаев. В России условно предотвратимыми считаются все случаи перинатальной смертности, для устранения причин которых учреждение не располагает соответствующими возможностями.
Снижение перинатальной смертности и заболеваемости является чрезвычайно важной задачей ученых, организаторов здравоохранения, практикующих специалистов: акушеров-гинекологов, неонатологов, генетиков.
Социальные факторы, способствующие перинатальной патологии:
• неблагоприятная экологическая обстановка;
• производственные вредности;
• низкий экономический уровень семей и неадекватность питания;
• вредные привычки родителей (алкоголизм, курение, наркомания);
• недостаточный уровень мероприятий по планированию семьи, не снижающаяся частота абортов;
• психологическая обстановка в стране;
• миграционные процессы, иногда - невозможность оказания квалифицированной медицинской помощи беременным и роженицам.
Медицинские аспекты снижения перинатальной смертности:
• сохранение репродуктивного здоровья девочек-подростков;
• планирование семьи, предотвращение абортов;
• предгравидарная подготовка;
• наблюдение с ранних сроков гестации;
• современная пренатальная диагностика;
• совершенствование лабораторной диагностики;
• диагностика инфекционных заболеваний и внутриутробной инфекции;
• профилактика резус-конфликтов;
• лечение экстрагенитальных заболеваний;
• медико-генетическое консультирование;
• оснащение современным реанимационным оборудованием. Следует отметить, что в последние годы в г. Москве количество родов увеличивается (более 90 тыс. в 2004 г.), что обусловливает рост проблем, связанных с обследованием и наблюдением беременных, перинатальной диагностикой, особенно у иногородних и иностранных пациенток. Социально неблагополучный контингент беременных имеет много осложнений беременности и родов, высокую перинатальную смертность, что требует дальнейшего решения социальных проблем на государственном уровне.
Гравидограмма