Оториноларингология: учебник для вузов / В. Т. Пальчун, М. М. Магомедов, Л. А. Лучихин. - 2-е изд., испр. и доп. - 2008. - 656 с. : ил.
|
|
|
|
ГЛАВА 1 МЕТОДЫ ИССЛЕДОВАНИЯ ЛОР-ОРГАНОВ
Labor omnia vincit. Труд побеждает все.
Методы осмотра и исследования ЛОР-органов имеют ряд общих принципов.
1. Обследуемый садится так, чтобы источник света и столик с инструментами был справа от него.
2. Врач садится напротив обследуемого, поставив свои ноги к столу; ноги обследуемого должны быть кнаружи.
3. Источник света располагают на уровне правой ушной раковины обследуемого в 10 см от нее.
4. Правила применения лобного рефлектора:
а) укрепляют рефлектор на лбу при помощи лобной повязки. Отверстие рефлектора помещают против левого глаза (рис. 1.1).
б) рефлектор должен быть удален от исследуемого органа на расстояние 25-30 см (фокусное расстояние зеркала);
в) с помощью рефлектора направляют пучок отраженного света на нос обследуемого. Затем закрывают правый глаз, а левым смотрят через отверстие рефлектора и поворачивают его так, чтобы был виден пучок
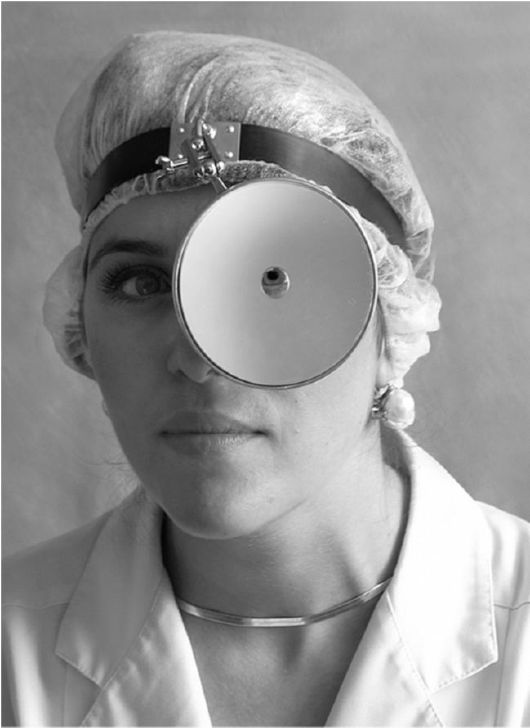 Рис. 1.1. Положение лобного рефлектора на голове врача
Рис. 1.1. Положение лобного рефлектора на голове врача
света («зайчик») на носу. Открывают правый глаз и продолжают осмотр двумя глазами.
1.1. МЕТОДИКА ИССЛЕДОВАНИЯ НОСА И ОКОЛОНОСОВЫХ ПАЗУХ
1 этап. Наружный осмотр и пальпация.
1) Осмотр наружного носа и мест проекции околоносовых пазух на лице.
2) Пальпация наружного носа: указательные пальцы обеих рук располагают вдоль спинки носа и легкими массирующими движениями ощупывают область корня, скатов, спинки и кончика носа.
3) Пальпация передних и нижних стенок лобных пазух: большие пальцы обеих рук располагают на лбу над бровями и мягко надавливают на эту область, затем большие пальцы перемещают в область верхней стенки глазницы к внутреннему углу и также надавливают. Пальпируют точки выходов первых ветвей тройничного нерва (n. ophtalmicus). В норме пальпация стенок лобных пазух безболезненна (рис. 1.2).
4) Пальпация передних стенок верхнечелюстных пазух: большие пальцы обеих рук располагают в области клыковой ямки на передней поверхности верхнечелюстной кости и несильно надавливают. Пальпируют точки выходов вторых ветвей тройничного нерва (n. infraorbitalis). В норме пальпация передней стенки верхнечелюстной пазухи безболезненна.
 Рис. 1.2. Пальпация стенок лобных пазух
Рис. 1.2. Пальпация стенок лобных пазух
5) Пальпация подчелюстных и шейных лимфатических узлов: подчелюстные лимфатические узлы пальпируют при несколько наклоненной вперед голове исследуемого легкими массирующими движениями концами фаланг пальцев в подчелюстной области в направлении от середины к краю нижней челюсти.
Глубокие шейные лимфатические узлы пальпируют сначала с одной стороны, потом - с другой. Голова больного наклонена вперед (при наклоне головы кзади передние шейные лимфоузлы и магистральные сосуды шеи смещаются также кзади, что затрудняет их ощупывание). При пальпации лимфатических узлов справа правая рука врача лежит на темени исследуемого, а левой рукой производят массирующие движения с мягким глубоким погружением в ткань концами фаланг пальцев впереди переднего края грудино-ключично-сосцевидной мышцы. При пальпации лимфатических узлов слева левая рука врача находится на темени, правой производится пальпация.
В норме лимфатические узлы не пальпируются (не прощупываются).
2 этап. Передняя риноскопия. Осмотр полости носа проводят при искусственном освещении (лобный рефлектор или автономный источник света), используя носовое зеркало - носорасширитель, который нужно держать в левой руке так, как это изображено на рис. 1.3.
 Рис.
1.3. Передняя риноскопия: а - правильное положение носового расширителя
в руке; б - положение носового расширителя при осмотре
Рис.
1.3. Передняя риноскопия: а - правильное положение носового расширителя
в руке; б - положение носового расширителя при осмотре
Риноскопия может быть передней, средней и задней.
1) Осмотр преддверия носа (первая позиция при передней риноскопии). Большим пальцем правой руки приподнимают кончик носа и осматривают преддверие носа. В норме преддверие носа свободное, имеются волосы.
2) Переднюю риноскопию производят поочередно - одной и другой половины носа. На раскрытую ладонь левой руки кладут носорасширитель клювом вниз; большой палец левой руки помещают сверху на винт носорасширителя, указательный и средний пальцы - снаружи под браншу, IV и V должны находиться между браншами носорасширителя. Таким образом, II и III пальцы смыкают бранши и тем самым раскрывают клюв носорасширителя, а IV и V пальцы раздвигают бранши и тем самым смыкают клюв носоросширителя.
3) Локоть левой руки опускают, кисть руки с носорасширителем должна быть подвижной; ладонь правой руки кладут на теменную область больного, чтобы придать голове нужное положение.
4) Клюв носорасширителя в сомкнутом виде вводят на 0,5 см в преддверие правой половины носа больного. Правая половина клюва носорасширителя должна находиться в нижневнутреннем углу преддверия носа, левая - на верхней трети крыла носа.
5) Указательным и средним пальцами левой руки нажимают на браншу носорасширителя и раскрывают правое преддверие носа так, чтобы кончики клюва носорасширителя не касались слизистой оболочки перегородки носа.
6) Осматривают правую половину носа при прямом положении головы, в норме цвет слизистой оболочки розовый, поверхность гладкая, влажная, перегородка носа по средней линии. В норме носовые раковины не увеличены, общий, нижний и средний носовые ходы свободны. Расстояние между перегородкой носа и краем нижней носовой раковины равно 3-4 мм.
7) Осматривают правую половину носа при несколько наклоненной голове больного книзу. При этом хорошо видны передние и средние отделы нижнего носового хода, дно носа. В норме нижний носовой ход свободен.
8) Осматривают правую половину носа при несколько откинутой голове больного кзади и вправо. При этом виден средний носовой ход.
9) IV и V пальцами отодвигают правую браншу так, чтобы носик клюва носорасширителя не сомкнулся полностью (и не зажал волоски) и выводят носорасширитель из носа.
10) Осмотр левой половины носа производят аналогично: левая рука держит носорасширитель, а правая рука лежит на темени, при этом правая половина клюва носорасширителя находится в верхневнутреннем углу преддверия носа слева, а левая - в нижненаружном.
III этап. Исследование дыхательной и обонятельной функций носа.
1) Существует большое количество методик определения дыхательной функции носа. Самый простой метод В.И. Воячека, при котором определяется степень проходимости воздуха через нос. Для определения дыхания через правую половину носа прижимают левое крыло носа к носовой перегородке указательным пальцем правой руки, а левой рукой подносят пушинку ваты к правому преддверию носа и просят больного сделать короткий вдох и выдох. Аналогично определяется носовое дыхание через левую половину носа. По отклонению ватки оценивается дыхательная функция носа. Дыхание через каждую половину носа может быть нормальным, затрудненным или отсутствовать.
2) Определение обонятельной функции производят поочередно каждой половины носа пахучими веществами из ольфактометрического набора или с помощью прибора - ольфактометра. Для определения обонятельной функции справа прижимают указательным пальцем правой руки левое крыло носа к носовой перегородке, а левой рукой берут флакон пахучего вещества и подносят к правому преддверию носа, просят больного сделать вдох правой половиной носа и определить запах данного вещества. Чаще всего используются вещества с запахами возрастающей концентрации - винный спирт, настойка валерианы, раствор уксусной кислоты, нашатырный спирт и др. Определение обоняния через левую половину носа производится аналогично, только правое крыло носа прижимают указательным пальцем левой руки, а правой рукой подносят пахучее вещество к левой половине носа. Обоняние может быть нормальным (нормосмия), пониженным (гипосмия), отсутствовать (аносмия), извращенным (кокасмия).
IV этап. Рентгенография. Она является одним из наиболее распространенных и информативных методов исследования носа и околоносовых пазух.
Наиболее часто в клинике используют следующие методы. При носолобной проекции (затылочно-лобная) в положении лежа голову больного укладывают таким образом, чтобы лоб и кончик
носа касались кассеты. На полученном снимке лучше всего видны лобные и в меньшей мере решетчатые и верхнечелюстные пазухи (рис. 1.4 а).
При носоподбородочной проекции (затылочно-подбородочная) больной лежит на кассете лицом вниз с открытым ртом, прикасаясь к ней носом и подбородком. На таком снимке хорошо видны лобные, а также верхнечелюстные пазухи, ячейки решетчатого лабиринта и клиновидные пазухи (рис. 1.4 б). Для того чтобы увидеть на рентгенограмме уровень жидкости в пазухах, применяют эти же укладки, но в вертикальном положении больного (сидя).
При боковой (битемпоральной), или профильной, проекции голову обследуемого укладывают на кассете таким образом, чтобы сагиттальная плоскость головы была параллельна кассете, рентгеновский луч проходит во фронтальном направлении чуть спереди (на 1,5 см) от козелка ушной раковины. На таком снимке бывают отчетливо
а
б
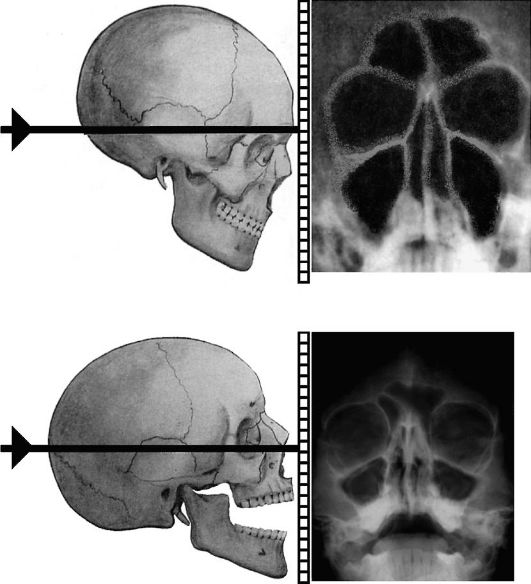 Рис.
1.4. Наиболее распространенные рентгенологические укладки, используемые
при исследовании околоносовых пазух: а - носолобная (затылочно-лобная);
б - носоподбородочная (затылочноподбородочная);
Рис.
1.4. Наиболее распространенные рентгенологические укладки, используемые
при исследовании околоносовых пазух: а - носолобная (затылочно-лобная);
б - носоподбородочная (затылочноподбородочная);
д
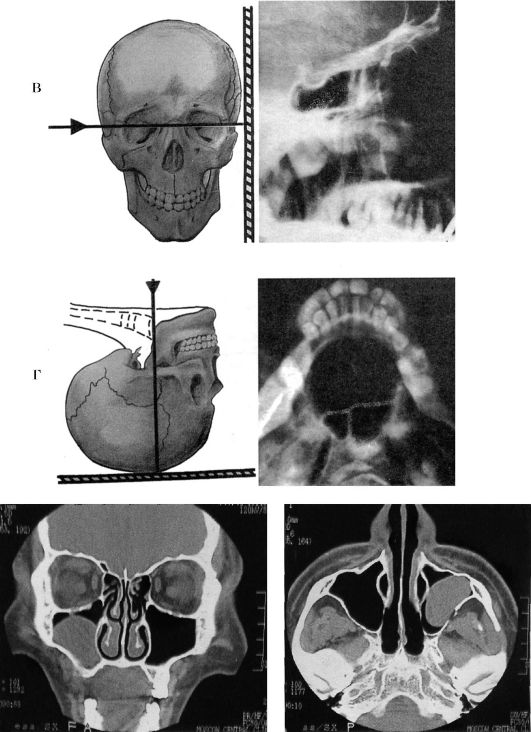 Рис. 1.4. Продолжение.
Рис. 1.4. Продолжение.
в - боковая (битемпоральная, профильная); г - аксиальная (подбородочно-вертикальная); д - компьютерная томограмма околоносовых пазух
видны лобные, клиновидные и в меньшей мере решетчатые пазухи в боковом их изображении. Однако в этой проекции пазухи с обеих сторон накладываются друг на друга и судить можно только об их глубине, а диагностика поражений правой или левой околоносовых пазух невозможна (рис. 1.4 в).
При аксиальной (подбородочно-вертикальной) проекции больной лежит на спине, откидывает голову назад и теменной частью укладывается на кассету. При данном положении подбородочная область находится в горизонтальном положении, а рентгеновский луч направляется строго вертикально на щитовидную вырезку гортани. В этой укладке хорошо дифференцируются клиновидные пазухи раздельно друг от друга (рис. 1.4 г). В практике, как правило, используют две проекции: носоподбородочную и носолобную, при показаниях назначают и другие укладки.
В последнее десятилетие широкое распространение получили методы компьютерной томографии (КТ) и магнитно-ядерной резонансной томографии (МРТ), которые имеют намного большие разрешающие возможности.
V этап. Эндомикроскопия носа и околоносовых пазух. Эти методы являются наиболее информативными современными методами диагностики с применением оптических систем визуального контроля, жестких и гибких эндоскопов с различными углами обзора, микроскопов. Внедрение этих высокотехнологичных и дорогостоящих методов существенно расширило горизонты диагностики и хирургических возможностей ЛОР-специалиста. Подробное описание методов см. в разделе 2.8.
1.2. МЕТОДИКА ИССЛЕДОВАНИЯ ГЛОТКИ
I этап. Наружный осмотр и пальпация.
1. Осматривают область шеи, слизистую оболочку губ.
2. Пальпируют регионарные лимфатические узлы глотки: поднижнечелюстные, в ретромандибулярных ямках, глубокие шейные, задние шейные, в над- и подключичных ямках.
II этап. Эндоскопия глотки. Ороскопия.
1. Берут шпатель в левую руку так, чтобы большой палец поддерживал шпатель снизу, а указательный и средний (можно и безымянный) пальцы были сверху. Правую руку кладут на темя больного.
2. Просят больного открыть рот, шпателем плашмя оттягивают поочередно левый и правый углы рта и осматривают преддверие рта: слизистую оболочку, выводные протоки околоушных слюнных желез, находящихся на щечной поверхности на уровне верхнего премоляра.
3. Осматривают полость рта: зубы, десны, твердое нёбо, язык, выводные протоки подъязычных и подчелюстных слюнных желез, дно рта. Дно полости рта можно осмотреть, попросив исследуемого приподнять кончик языка или приподнимая его шпателем.
МЕЗОФАРИНГОСКОПИЯ
4. Держа шпатель в левой руке, отдавливают им передние 2/3 языка книзу, не касаясь корня языка. Шпатель вводят через правый угол рта, язык отдавливают не плоскостью шпателя, а его концом. При прикосновении к корню языка сразу возникает рвотное движение. Определяют подвижность и симметричность мягкого нёба, попросив больного произнести звук «а». В норме мягкое нёбо хорошо подвижно, левая и правая стороны симметричны.
5. Осматривают слизистую оболочку мягкого нёба, его язычка, передних и задних нёбных дужек. В норме слизистая оболочка гладкая, розовая, дужки контурируются. Осматривают зубы и десны с целью выявления патологических изменений.
Определяют размер нёбных миндалин, для этого мысленно делят на три части расстояние между медиальным краем передней нёбной дужки и вертикальной линией, проходящей через середину язычка и мягкого нёба. Величину миндалины, выступающей до 1/3 этого расстояния, относят к I степени, выступающей до 2/3 - ко II степени; выступающей до средней линии глотки - к III степени.
6. Осматривают слизистую оболочку миндалин. В норме она розовая, влажная, поверхность ее гладкая, устья лакун сомкнуты, отделяемого в них нет.
7. Определяют содержимое в криптах миндалин. Для этого берут два шпателя, в правую и левую руки. Одним шпателем отжимают книзу язык, другим мягко надавливают через переднюю дужку на миндалину в области ее верхней трети. При осмотре правой миндалины язык отжимают шпателем в правой руке, а при осмотре левой миндалины - шпателем в левой руке. В норме в криптах содержимого нет или оно скудное, негнойное в виде незначительных эпителиальных пробок.
8. Осматривают слизистую оболочку задней стенки глотки. В норме она розовая, влажная, ровная, на ее поверхности видны редкие, размером до 1 мм, лимфоидные гранулы.
ЭПИФАРИНГОСКОПИЯ (ЗАДНЯЯ РИНОСКОПИЯ)
9. Носоглоточное зеркало укрепляют в ручке, подогревают в горячей воде до 40-45 °С, протирают салфеткой.
10. Шпателем, взятым в левую руку, отдавливают книзу передние 2/з языка. Просят больного дышать через нос.
11. Носоглоточное зеркало берут в правую руку, как ручку для письма, вводят в полость рта, зеркальная поверхность должна быть направлена кверху. Затем заводят зеркало за мягкое нёбо, не касаясь корня языка и задней стенки глотки. Направляют луч света от лобного рефлектора на зеркало. При легких поворотах зеркала (на 1-2 мм) осматривают носоглотку (рис. 1.5).
12. При задней риноскопии нужно осмотреть: свод носоглотки, хоаны, задние концы всех трех носовых раковин, глоточные отверстия слуховых (евстахиевых) труб. В норме свод носоглотки у взрослых свободный (здесь может быть тонкий слой глоточной миндалины), слизистая оболочка розовая, хоаны свободные, сошник по
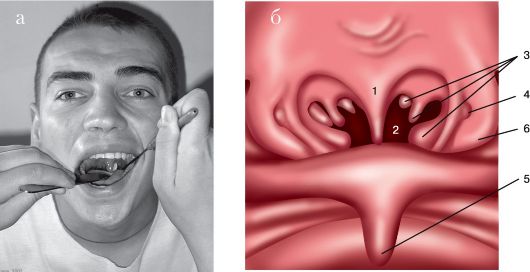 Рис. 1.5. Задняя риноскопия (эпифарингоскопия):
Рис. 1.5. Задняя риноскопия (эпифарингоскопия):
а - положение носоглоточного зеркала; б - картина носоглотки при задней риноскопии: 1 - сошник; 2 - хоаны; 3 - задние концы нижней, средней и верхней носовых раковин; 4 - глоточное отверстие слуховой трубы; 5 - язычок; 6 - трубный валик
средней линии, слизистая оболочка задних концов носовых раковин розового цвета с гладкой поверхностью, концы раковин не выступают из хоан, носовые ходы свободные (рис. 1.5 б).
У детей и подростков в заднем отделе свода носоглотки имеется третья (глоточная) миндалина, которая в норме не закрывает хоаны.
На боковых стенках носоглотки на уровне задних концов нижних носовых раковин имеются углубления - глоточные отверстия слуховых труб, впереди которых располагаются небольшие гребешки - глоточные края передних хрящевых стенок слуховых труб.
ПАЛЬЦЕВОЕ ИССЛЕДОВАНИЕ НОСОГЛОТКИ
13. Больной сидит, врач встает сзади справа от исследуемого. Указательным пальцем левой руки мягко вдавливают левую щеку больного между зубами при открытом рте. Указательным пальцем правой руки быстро проходят за мягкое нёбо в носоглотку и ощупывают хоаны, свод носоглотки, боковые стенки (рис. 1.6). При этом глоточная миндалина ощущается концом тыльной стороны указательного пальца.
Гипофарингоскопия представлена в разделе 1.3.
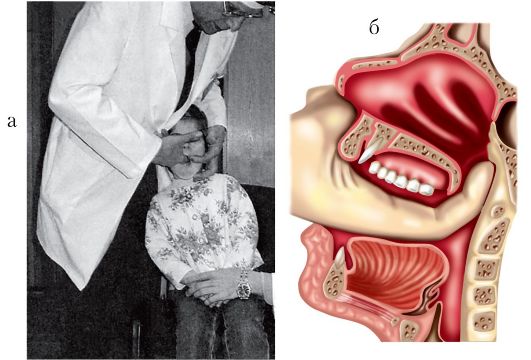 Рис. 1.6. Пальцевое исследование носоглотки:
Рис. 1.6. Пальцевое исследование носоглотки:
а - положение врача и пациента; б - положение пальца врача в носоглотке
1.3. МЕТОДИКА ИССЛЕДОВАНИЯ ГОРТАНИ
I этап. Наружный осмотр и пальпация.
1. Осматривают шею, конфигурацию гортани.
2. Пальпируют гортань, ее хрящи: перстневидный, щитовидный; определяют хруст хрящей гортани: большим и указательным пальцами правой руки берут щитовидный хрящ и мягко смещают его в одну, а затем в другую стороны. В норме гортань безболезненна, пассивно подвижна в латеральном направлении.
3. Пальпируют регионарные лимфатические узлы гортани: подчелюстные, глубокие шейные, задние шейные, преларингиальные, претрахеальные, паратрахеальные, в над- и подключичных ямках. В норме лимфатические узлы не пальпируются (не прощупываются).
II этап. Непрямая ларингоскопия (гипофарингоскопия).
1. Гортанное зеркало укрепляют в ручке, подогревают в горячей воде или над спиртовкой в течение 3 с до 40-45 °С, протирают салфеткой. Степень нагрева определяется прикладыванием зеркала к тыльной поверхности кисти.
2. Просят больного открыть рот, высунуть язык и дышать ртом.
3. Оборачивают кончик языка сверху и снизу марлевой салфеткой, берут его пальцами левой руки так, чтобы большой палец располагался на верхней поверхности языка, средний палец - на нижней поверхности языка, а указательный палец приподнимал верхнюю губу. Слегка подтягивают язык на себя и книзу (рис. 1.7 а, в).
4. Гортанное зеркало берут в правую руку, как ручку для письма, вводят в полость рта зеркальной плоскостью параллельно плоскости языка, не касаясь корня языка и задней стенки глотки. Дойдя до мягкого нёба, приподнимают тыльной стороной зеркала язычок и ставят плоскость зеркала под углом в 45° к срединной оси глотки, при надобности можно слегка приподнять мягкое нёбо кверху, световой пучок от рефлектора направляют точно на зеркало (рис. 1.7 б). Просят больного издать протяжно звуки «э», «и» (при этом надгортанник сместится кпереди, открывая для осмотра вход в гортань), затем сделать вдох. Таким образом, можно увидеть гортань в двух фазах физиологической деятельности: фонации и вдохе.
Коррекцию расположения зеркала нужно производить до тех пор, пока в нем отразится картина гортани, однако это делают с большой осторожностью, очень тонкими мелкими движениями.
5. Удаляют зеркало из гортани, отделяют от ручки и опускают в дезраствор.
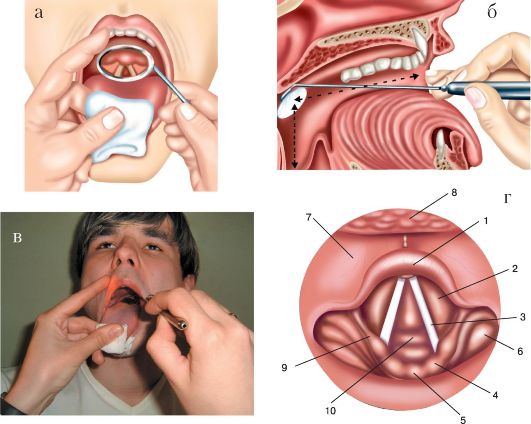
 Рис.
1.7. Непрямая ларингоскопия (гипофарингоскопия): а - положение
гортанного зеркала (вид спереди); б - положение гортанного зеркала (вид
сбоку); в - непрямая ларингоскопия; г - картина гортани при непрямой
ларингоскопии: 1 - надгортанник; 2 - ложные голосовые складки; 3 -
истинные голосовые складки; 4 - черпаловидный хрящ;
Рис.
1.7. Непрямая ларингоскопия (гипофарингоскопия): а - положение
гортанного зеркала (вид спереди); б - положение гортанного зеркала (вид
сбоку); в - непрямая ларингоскопия; г - картина гортани при непрямой
ларингоскопии: 1 - надгортанник; 2 - ложные голосовые складки; 3 -
истинные голосовые складки; 4 - черпаловидный хрящ;
5 - межчерпаловидное пространство;
6 - грушевидный карман; 7 - ямки надгортанника;8 - корень языка;
9 - черпалонадгортанная складка;
10 - подголосовая полость (кольца трахеи); д - голосовая щель при непрямой ларингоскопии
КАРТИНА ПРИ НЕПРЯМОЙ ЛАРИНГОСКОПИИ
1. В гортанном зеркале видно изображение, которое отличается от истинного тем, что передние отделы гортани в зеркале находятся вверху (они кажутся позади), задние - внизу (кажутся впереди). Правая и левая стороны гортани в зеркале соответствуют действительности (не изменяются) (рис. 1.7 д).
2. В гортанном зеркале прежде всего виден корень языка с расположенной на нем язычной миндалиной, затем надгортанник в виде развернутого лепестка. Слизистая оболочка надгортанника обычно бледно-розового или слегка желтоватого цвета. Между надгортанником и корнем языка видны два небольших углубления - ямки надгортанника (валлекулы), ограниченные срединной и боковыми язычно-надгортанными складками.
3. Во время фонации видны голосовые складки, в норме они перламутрово-белого цвета. Передние концы складок у места их отхождения от щитовидного хряща образуют угол - переднюю комиссуру.
4. Над голосовыми складками видны вестибулярные складки розового цвета, между голосовыми и вестибулярными складками с каждой стороны имеются углубления - гортанные желудочки, внутри которых могут быть небольшие скопления лимфоидной ткани - гортанные миндалины.
5. Внизу в зеркале видны задние отделы гортани; черпаловидные хрящи представлены двумя бугорками по бокам верхнего края гортани, имеют розовый цвет с гладкой поверхностью, к голосовым отросткам этих хрящей прикрепляются задние концы голосовых складок, между телами хрящей располагается межчерпаловидное пространство.
6. Одновременно с непрямой ларингоскопией производят непрямую гипофарингоскопию, при этом в зеркале видна следующая картина. От черпаловидных хрящей кверху к нижним латеральным краям лепестка надгортанника идут черпалонадгортанные складки, они розового цвета с гладкой поверхностью. Латеральнее черпалонадгортанных складок расположены грушевидные карманы (синусы) - нижний отдел глотки, слизистая оболочка которых розовая, гладкая. Суживаясь книзу, грушевидные карманы подходят к жому пищевода.
7. При вдохе и фонации определяется симметричная подвижность голосовых складок и обеих половин гортани.
8. При вдохе между голосовыми складками образуется треугольное пространство, которое называется голосовой щелью, через нее осматривают нижний отдел гортани - подголосовую полость; часто удается увидеть верхние кольца трахеи, покрытые розовой слизистой оболочкой. Размер голосовой щели у взрослых равен 15-18 мм.
9. Осматривая гортань, следует произвести общий обзор и оценить состояние отдельных ее частей.
1.4. МЕТОДИКА ИССЛЕДОВАНИЯ УХА
I этап. Наружный осмотр и пальпация. Осмотр начинают со здорового уха. Производят осмотр и пальпацию ушной раковины, наружного отверстия слухового прохода, заушной области, впереди слухового прохода.
1. Для осмотра наружного отверстия правого слухового прохода у взрослых необходимо оттянуть ушную раковину кзади и кверху, взявшись большим и указательным пальцами левой руки за завиток ушной раковины. Для осмотра слева ушную раковину надо оттянуть аналогично правой рукой. У детей оттягивание ушной раковины производится не кверху, а книзу и кзади. При оттягивании ушной раковины указанным образом происходит смещение костного и перепончатого хрящевого отделов слухового прохода, что дает возможность ввести ушную воронку до костного отдела. Воронка удерживает слуховой проход в выпрямленном положении, и это позволяет произвести отоскопию.
2. Для осмотра заушной области правой рукой отворачивают правую ушную раковину исследуемого кпереди. Обращают внимание на заушную складку (место прикрепления ушной раковины к сосцевидному отростку), в норме она хорошо контурируется.
3. Большим пальцем правой руки мягко надавливают на козелок. В норме пальпация козелка безболезненна, у взрослого человека болезненность при остром наружном отите, у ребенка младшего возраста такая болезненность появляется и при среднем.
4. Затем большим пальцем левой руки пальпируют правый сосцевидный отросток в трех точках: проекции антрума, сигмовидного синуса, верхушки сосцевидного отростка.
При пальпации левого сосцевидного отростка ушную раковину оттяните левой рукой, а пальпацию осуществляйте пальцем правой
руки.
5. Указательным пальцем левой руки пропальпируйте регионарные лимфатические узлы правого уха кпереди, книзу, кзади от наружного слухового прохода.
Указательным пальцем правой руки пропальпируйте аналогично лимфатические узлы левого уха. В норме лимфатические узлы не пальпируются.
II этап. Отоскопия.
1. Подбирают воронку с диаметром, соответствующим поперечному диаметру наружного слухового прохода.
2. Оттяните левой рукой правую ушную раковину пациента кзади и кверху. Большим и указательным пальцами правой руки вводят ушную воронку в перепончато-хрящевую часть наружного слухового прохода.
При осмотре левого уха ушную раковину оттяните правой рукой, а воронцу введите пальцами левой руки.
3. Ушную воронку вводят в перепончато-хрящевой отдел слухового прохода для удержания его в выпрямленном положении (после оттягивания ушной раковины кверху и кзади у взрослых), воронку нельзя вводить в костный отдел слухового прохода, так как это вызывает боль. При введении воронки длинная ось ее должна совпадать с осью слухового прохода, иначе воронка упрется в его стенку.
4. Производят легкие перемещения наружного конца воронки, для того чтобы последовательно осмотреть все отделы барабанной перепонки.
5. При введении воронки может быть кашель, зависящий от раздражения окончаний веточек блуждающего нерва в коже слухового прохода.
Отоскопическая картина.
1. При отоскопии видно, что кожа перепончато-хрящевого отдела имеет волосы, здесь же обычно имеется ушная сера. Длина наружного слухового прохода 2,5 см.
2. Барабанная перепонка имеет серый цвет с перламутровым оттенком.
3. На барабанной перепонке видны опознавательные пункты: короткий (латеральный) отросток и рукоятка молоточка, передняя и задняя молоточковые складки, световой конус (рефлекс), пупок барабанной перепонки (рис. 1.8).
4. Ниже передней и задней молоточковых складок видна натянутая часть барабанной перепонки, выше этих складок - ненатянутая часть.
5. На барабанной перепонке различают 4 квадранта, которые получаются от мысленного проведения двух линий, взаимно перпендикулярных. Одну линию проводят по рукоятке молоточка вниз, другую - перпендикулярно к ней через центр (умбо) барабанной перепонки и нижний конец рукоятки молотка. Возникающие при этом квадранты называются: передневерхний и задневерхний, передненижний и задненижний (рис. 1.8).
 Рис. 1.8. Схема барабанной перепонки:
Рис. 1.8. Схема барабанной перепонки:
I - передневерхний квадрант; II - передненижний квадрант; III - задненижний квадрант; IV - задневерхний квадрант
Очистка наружного слухового прохода. Очистку производят сухим способом или промыванием. При сухой очистке на ушной зонд с нарезкой накручивают небольшой кусочек ваты - так, чтобы кончик зонда был пушистым, в виде кисточки. Вату на зонде слегка смачивают в вазелиновом масле, вводят при отоскопии в наружный слуховой проход и удаляют содержащуюся в нем ушную серу.
Для промывания слухового прохода в шприц Жане набирают теплую воду температуры тела (чтобы не было раздражения вестибулярного аппарата), под ухо больного подставляют почкообразный лоток, наконечник шприца вводят в начальную часть наружного слухового
прохода, предварительно оттянув ушную раковину кверху и кзади, и направляют струю жидкости вдоль задневерхней стенки слухового прохода. Давление на поршень шприца должно быть мягким. При успешном промывании кусочки ушной серы вместе с водой попадают в лоток.
После промывания необходимо удалить оставшуюся воду, это делают с помощью зонда с накрученной на него ваткой. При подозрении на наличие перфорации барабанной перепонки промывание уха противопоказано, в связи с опасностью вызвать воспаление в среднем ухе.
Исследование функции слуховых труб. Исследование вентиляционной функции слуховой трубы основано на продувании трубы и прослушивании звуков проходящего через нее воздуха. Для этой цели необходимы специальная эластичная (резиновая) трубка с ушными вкладышами на обоих ее концах (отоскоп), резиновая груша с оливой на конце (баллон Политцера), набор ушных катетеров различных размеров - от 1-го до 6-го номера.
Последовательно выполняют 5 способов продувания слуховой трубы. Возможность выполнения того или иного способа позволяет определить I, II, III, IV или V степени проходимости трубы. При выполнении исследования один конец отоскопа помещается в наружный слуховой проход испытуемого, второй - врача. Через отоскоп врач выслушивает шум прохождения воздуха через слуховую трубу.
Проба с пустым глотком позволяет определить проходимость слуховой трубы при совершении глотательного движения. При открывании просвета слуховой трубы врач через отоскоп слышит характерный легкий шум или треск.
Способ Тойнби. Это также глотательное движение, однако выполненное испытуемым при закрытом рте и носе. При выполнении исследования, если труба проходима, больной ощущает толчок в уши, а врач слышит характерный звук прохождения воздуха.
Способ Вальсальвы. Обследуемого просят сделать глубокий вдох, а затем произвести усиленную экспирацию (надувание) при плотно закрытом рте и носе. Под давлением выдыхаемого воздуха слуховые трубы раскрываются и воздух с силой входит в барабанную полость, что сопровождается легким треском, который ощущает обследуемый, а врач через отоскоп прослушивает характерный шум. При нарушении проходимости слуховой трубы выполнение опыта Вальсальвы не удается.
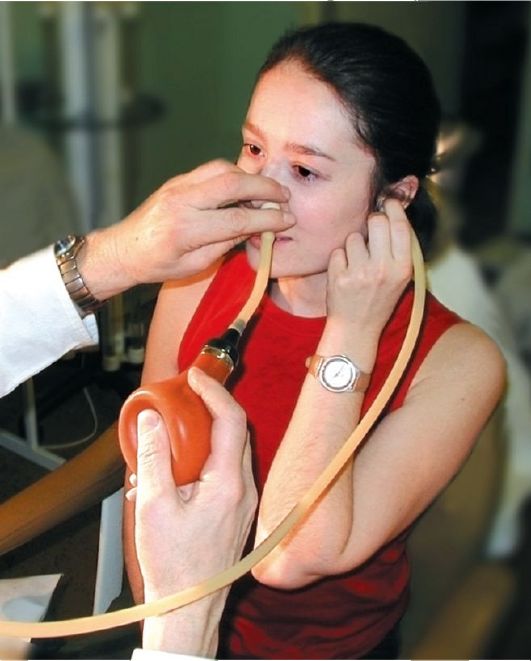 Рис. 1.9. Продувание слуховых труб, по Политцеру
Рис. 1.9. Продувание слуховых труб, по Политцеру
Способ Политцера (рис. 1.9). Оливу ушного баллона вводят в преддверие полости носа справа и придерживают ее II пальцем левой руки, а I пальцем прижимают левое крыло носа к перегородке носа. Вводят одну оливу отоскопа в наружный слуховой проход пациента, а вторую - в ухо врача и просят больного произнести слова «пароход», «раз, два, три». В момент произнесения гласного звука сжимают баллон четырьмя пальцами правой руки, при этом I палец служит опорой. В момент продувания при произнесении гласного звука мягкое нёбо отклоняется кзади и отделяет носоглотку. Воздух входит в закрытую полость носоглотки и равномерно давит на все стенки; часть воздуха при этом с силой проходит в глоточные отверстия слуховых труб, что определяется характерным звуком, прослушиваемым через отоскоп. Затем таким же образом, но только через левую половину носа, выполняется продувание, по Политцеру, левой слуховой трубы.
Продувание слуховых труб через ушной катетер. Вначале выполняется анестезия слизистой оболочки носа одним из анестетиков (10% р-р лидокаина, 2% р-р дикаина). В ухо врача и в ухо испытуемого вводят оливы отоскопа. Катетер берут в правую руку, как ручку для письма. При передней риноскопии катетер проводится по дну полос-
ти носа клювом вниз до задней стенки носоглотки. Затем катетер поворачивают кнутри на 90° и подтягивают к себе до того момента, когда его клюв коснется сошника. После этого осторожно поворачивают клюв катетера книзу и далее примерно на 120° еще в сторону исследуемого уха так, чтобы кольцо катетера (а значит, и клюв) было обращено примерно к наружному углу глаза исследуемой стороны. Клюв попадает в глоточное отверстие слуховой трубы, что, как правило, ощущается пальцами (рис. 1.10). В раструб катетера вставляют оливу баллона и легко сжимают его. При прохождении воздуха через слуховую трубу выслушивается шум.
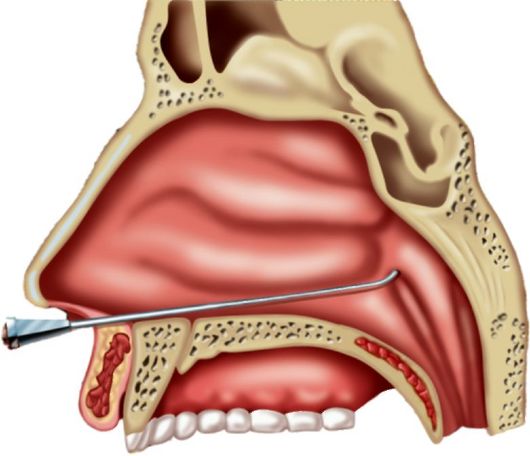 Рис. 1.10. Катетеризация слуховой трубы
Рис. 1.10. Катетеризация слуховой трубы
Если выполняются все пробы с положительным результатом, то проходимость слуховой трубы оценивается I степенью, если удается получить положительный результат только при катетеризации, проходимость трубы оценивают V степенью.
Наряду с вентиляционной функцией слуховой трубы важное значение (например, при решении вопроса о целесообразности закрытия дефекта барабанной перепонки) имеет ее дренажная функция. Последнюю оценивают по времени пассивного поступления различных жидких веществ из барабанной полости в носоглотку. Появление вещества в носоглотке регистрируют при эндоскопии области глоточного отверстия слуховой трубы (для этого используют красители,
например метиленовый синий); по вкусовым ощущениям пациента (проба с сахарином) или при рентгеноконтрастном исследовании слуховой трубы. При хорошей дренажной функции слуховой трубы используемое вещество оказывается в носоглотке через 8-10 мин, при удовлетворительной - через 10-25 мин, при неудовлетворительной - более чем через 25 мин.
III этап. Методы лучевой диагностики. Для диагностики заболеваний уха широко применяют рентгенографию височных костей; наиболее распространенными являются три специальные укладки: по Шюллеру, Майеру и Стенверсу. При этом выполняют рентгенограммы сразу обеих височных костей. Основным условием для традиционной рентгенографии височных костей является симметричность изображения, отсутствие которой ведет к диагностическим ошибкам.
Боковая обзорная рентгенография височных костей, по Шюллеру (рис. 1.11), позволяет выявить структуру сосцевидного отростка. На рентгенограммах хорошо видны пещера и периантральные клетки, четко определяется крыша барабанной полости и передняя стенка сигмовидного синуса. По данным снимкам можно судить о степени пневматизации сосцевидного отростка, видна характерная для мастоидита деструкция костных перемычек между ячейками.
Аксиальная проекция, по Майеру (рис. 1.12), позволяет более четко, чем в проекции по Шюллеру, вывести костные стенки наружного слухового прохода, надбарабанное углубление и сосцевидные ячейки. Расширение аттикоантральной полости с четкими границами указывает на наличие холестеатомы.
Косая проекция, по Стенверсу (рис. 1.13). С ее помощью выводятся верхушка пирамиды, лабиринт и внутренний слуховой проход. Наибольшее значение имеет возможность оценить состояние внутреннего слухового прохода. При диагностике невриномы преддверно-улиткового (VIII) нерва оценивают симметричность внутренних слуховых проходов при условии идентичности укладки правого и левого уха. Укладка информативна также в диагностике поперечных переломов пирамиды, являющихся чаще всего одним из проявлений продольного перелома основания черепа.
Более четко структуры височной кости и уха визуализируются при использовании КТ и МРТ.
Компьютерная томография (КТ). Ее выполняют в аксиальной и фронтальной проекциях с толщиной среза в 1-2 мм. КТ позволяет
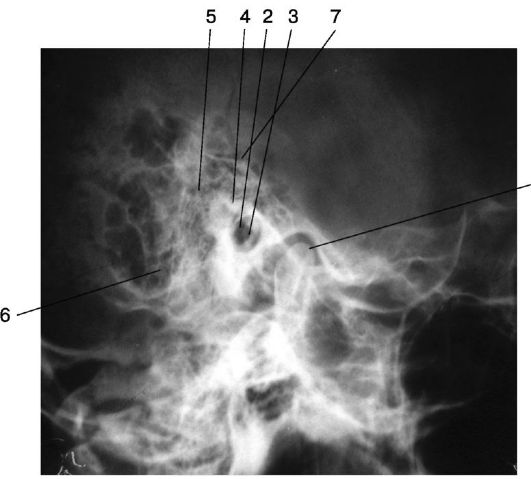 Рис. 1.11. Обзорная
рентгенограмма височных костей в укладке по Шюллеру: 1 -
височно-нижнечелюстной сустав; 2 - наружный слуховой проход; 3 -
внутренний слуховой проход; 4 - сосцевидная пещера; 5 - периантральные
ячейки; 6 - ячейки верхушки сосцевидного отростка; 7 - передняя
поверхность пирамиды
Рис. 1.11. Обзорная
рентгенограмма височных костей в укладке по Шюллеру: 1 -
височно-нижнечелюстной сустав; 2 - наружный слуховой проход; 3 -
внутренний слуховой проход; 4 - сосцевидная пещера; 5 - периантральные
ячейки; 6 - ячейки верхушки сосцевидного отростка; 7 - передняя
поверхность пирамиды
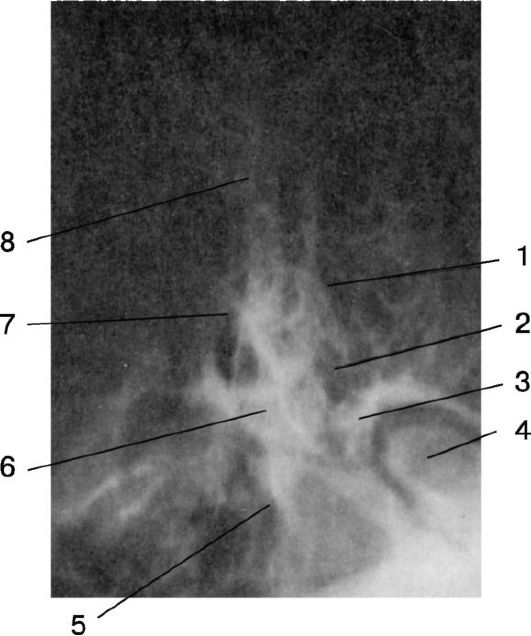 Рис. 1.12. Обзорная
рентгенограмма височных костей в укладке, по Майеру: 1 - ячейки
сосцевидного отростка; 2 - антрум; 3 - передняя стенка слухового
прохода; 4 - височно-нижнечелюстной сустав; 5 - внутренний слуховой
проход; 6 - ядро лабиринта; 7 - граница синуса; 8 - верхушка
сосцевидного отростка
Рис. 1.12. Обзорная
рентгенограмма височных костей в укладке, по Майеру: 1 - ячейки
сосцевидного отростка; 2 - антрум; 3 - передняя стенка слухового
прохода; 4 - височно-нижнечелюстной сустав; 5 - внутренний слуховой
проход; 6 - ядро лабиринта; 7 - граница синуса; 8 - верхушка
сосцевидного отростка
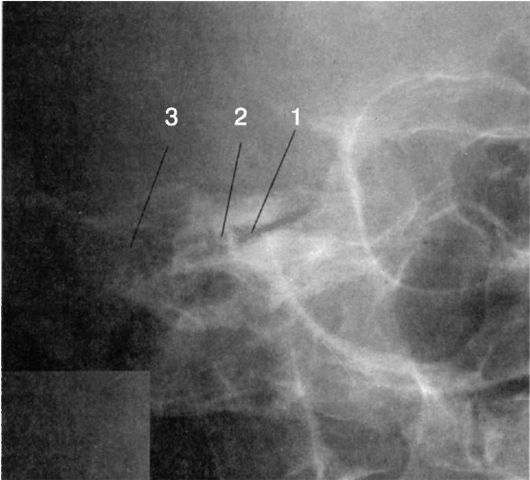 Рис. 1.13. Рентгенограмма височных костей в укладке, по Стенверсу:
Рис. 1.13. Рентгенограмма височных костей в укладке, по Стенверсу:
1 - внутренний слуховой проход; 2 - слуховые косточки; 3 - сосцевидные
ячейки
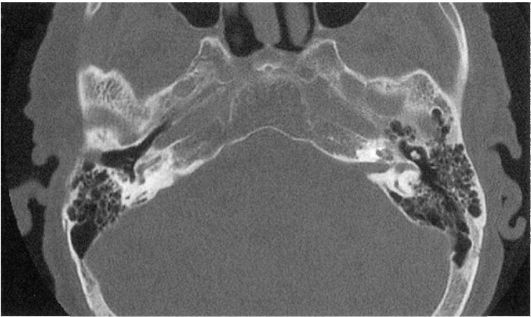 Рис. 1.14. Компьютерная томограмма височной кости в норме
Рис. 1.14. Компьютерная томограмма височной кости в норме
выявлять как костные, так и мягкотканные изменения. При наличии холестеатомы данное исследование позволяет определить с большой точностью ее распространение, установить фистулу полукружного канала, кариес молоточка, наковальни. КТ височной кости находит все более широкое применение в диагностике заболеваний уха (рис. 1.14).
Магнитно-резонансная томография (МРТ) имеет преимущества перед компьютерной томографией при выявлении мягкотканных
образований, дифференциальной диагностике воспалительных и опухолевых изменений. Это метод выбора в диагностике невриномы VIII нерва.
1.4.1. Исследование функций слухового анализатора
В зависимости от задач, стоящих перед врачом, объем выполняемых исследований может быть различным. Информация о состоянии слуха необходима не только для диагностики заболеваний уха и решения вопроса о методе консервативного и хирургического лечения, но и при профессиональном отборе, подборе слухового аппарата. Очень важным является исследование слуха у детей с целью выявления ранних нарушений слуха.
Жалобы и анамнез. Во всех случаях исследование начинают с уточнения жалоб. Понижение слуха может быть одноили двусторонним, постоянным, прогрессирующим или сопровождаться периодическим ухудшением и улучшением. На основании жалоб ориентировочно оценивают степень тугоухости (затруднено общение на работе, в быту, шумной обстановке, при волнении), определяют наличие и характер субъективного шума в ушах, аутофонии, ощущения переливающейся жидкости в ухе и т.д.
Анамнез позволяет предположить причину снижения слуха и шума в ушах, изменение слуха в динамике болезни, наличие сопутствующих заболеваний, влияющих на слух, уточнить применявшиеся методы консервативного и хирургического лечения по поводу тугоухости и их результативность.
Исследование слуха с помощью речи. После выявления жалоб и сбора анамнеза выполняют речевое исследование слуха, определяют восприятие шепотной и разговорной речи.
Пациента ставят на расстоянии 6 м от врача; исследуемое ухо должно быть направлено в сторону врача, а противоположное помощник закрывает, плотно прижимая козелок к отверстию наружного слухового прохода II пальцем, при этом III палец слегка потирает II, что создает шуршащий звук, который заглушает это ухо, исключая переслушивание (рис. 1.15).
Обследуемому объясняют, что он должен громко повторять услышанные слова. Чтобы исключить чтение с губ, пациент не должен смотреть в сторону врача. Шепотом, используя воздух, оставшийся в легких после нефорсированного выдоха, врач произносит слова с низкими звуками (номер, нора, море, дерево, трава, окно и др.), затем
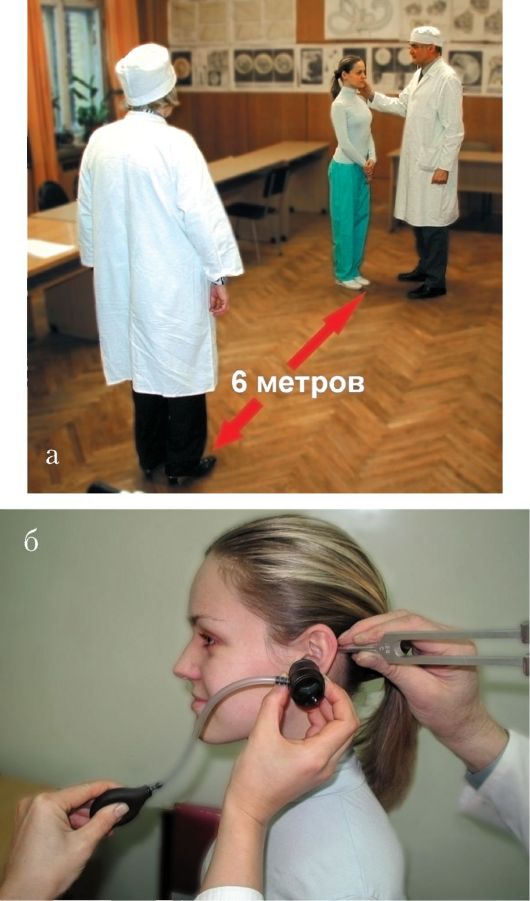 Рис. 1.15. Проверка остроты слуха шепотной и разговорной речью: а - опыт Вебера; б - опыт Желле
Рис. 1.15. Проверка остроты слуха шепотной и разговорной речью: а - опыт Вебера; б - опыт Желле
слова с высокими звуками - дискантные (чаща, уж, щи, заяц и др.). Больные с поражением звукопроводящего аппарата (кондуктивная тугоухость) хуже слышат низкие звуки. Напротив, при нарушении звуковосприятия (нейросенсорная тугоухость) ухудшается слух на высокие звуки.
Если обследуемый не слышит с расстояния 6 м, врач сокращает расстояние на 1 м и вновь исследует слух. Эту процедуру повторяют до тех пор, пока обследуемый не будет слышать все произносимые слова. В норме при исследовании восприятия шепотной речи человек слышит низкие звуки с расстояния не менее 6 м, а высокие - 20 м.
Исследование разговорной речи проводят по тем же правилам. Результаты исследования записывают в слуховой паспорт.
Исследование камертонами - следующий этап оценки слуха.
Исследование воздушной проводимости. Для этого применяют камертоны С128 и С2048. Исследование начинают низкочастотным камертоном Удерживая камертон за ножку двумя пальцами,
ударом браншей о тенор ладони приводят его в колебание. Камертон С2048 приводят в колебание отрывистым сдавливанием браншей двумя пальцами или щелчком ногтя.
Звучащий камертон подносят к наружному слуховому проходу обследуемого на расстояние 0,5 см и удерживают таким образом, чтобы бранши совершали колебания в плоскости оси слухового прохода. Начиная отсчет времени с момента удара камертона, секундомером измеряют время, в течение которого пациент слышит его звучание. После того как обследуемый перестает слышать звук, камертон отдаляют от уха и вновь приближают, не возбуждая его повторно. Как правило, после такого отдаления от уха камертона пациент еще несколько секунд слышит звук. Окончательное время отмечается по последнему ответу. Аналогично проводится исследование камертоном С2048, определяют длительность восприятия его звучания по воздуху.
Исследование костной проводимости. Костную проводимость исследуют камертоном С128. Это связано с тем, что вибрация камертонов с более низкой частотой ощущается кожей, а камертоны с более высокой частотой переслушиваются через воздух ухом.
Звучащий камертон С128 ставят перпендикулярно ножкой на площадку сосцевидного отростка. Продолжительность восприятия измеряют также секундомером, ведя отсчет времени от момента возбуждения камертона.
При нарушении звукопроведения (кондуктивная тугоухость) ухудшается восприятие по воздуху низкозвучащего камертона С128; при исследовании костного проведения звук слышен дольше.
Нарушением восприятия по воздуху высокого камертона С2048 сопровождается преимущественно поражение звуковоспринима-
ющего аппарата (нейросенсорная тугоухость). Пропорционально уменьшается и длительность звучания С2048 по воздуху и кости, хотя соотношение этих показателей сохраняется, как и в норме, 2:1.
Качественные камертональные тесты проводят с целью дифференциальной экспресс-диагностики поражения звукопроводящего или звуковоспринимающего отделов слухового анализатора. Для этого проводятся опыты Ринне, Вебера, Желле, Федериче, при их выполнении используют камертон С128.
Опыт Ринне Заключается в сравнении длительности воздушной и костной проводимости. Звучащий камертон С128 приставляют ножкой к площадке сосцевидного отростка. После прекращения восприятия звука по кости камертон, не возбуждая, подносят к наружному слуховому проходу. Если обследуемый продолжает слышать по воздуху звучание камертона, опыт Ринне расценивается как положительный (R+). В том случае если пациент по прекращении звучания камертона на сосцевидном отростке не слышит его и у наружного слухового прохода, опыт Ринне отрицательный (R-).
При положительном опыте Ринне воздушная проводимость звука в 1,5-2 раза превышает костную, при отрицательном - наоборот. Положительный опыт Ринне наблюдается в норме, отрицательный - при поражении звукопроводящего аппарата, т.е. при кондуктивной тугоухости.
При поражении звуковоспринимающего аппарата (т.е. при нейросенсорной тугоухости) проведение звуков по воздуху, как и в норме, преобладает над костным проведением. Однако при этом длительность восприятия звучащего камертона как по воздушной, так и по костной проводимости меньше, чем в норме, поэтому опыт Ринне остается положительным.
Опыт Вебера (W). С его помощью можно оценить латерализацию звука. Звучащий камертон С128 приставляют к темени обследуемого, чтобы ножка находилась посередине головы (см. рис. 1.15 а). Бранши камертона должны совершать колебания во фронтальной плоскости. В норме обследуемый слышит звук камертона в середине головы или одинаково в обоих ушах (норма <- W -> ). При одностороннем поражении звукопроводящего аппарата звук латерализуется в пораженное ухо (например, влево W ->), при одностороннем поражении звуковоспринимающего аппарата (например, слева) звук латерализуется в здоровое ухо (в данном случае - вправо <-
При двусторонней кондуктивной тугоухости звук будет латерализоваться в сторону хуже слышащего уха, при двусторонней нейросенсорной - в сторону лучше слышащего уха.
Опыт Желле (G). Метод позволяет выявлять нарушение звукопроведения, связанное с неподвижностью стремени в окне преддверия. Этот вид патологии наблюдается, в частности, при отосклерозе.
Звучащий камертон приставляют к темени и одновременно пневматической воронкой сгущают воздух в наружном слуховом проходе (см. рис. 1.15 б). В момент компрессии исследуемый с нормальным слухом почувствует снижение восприятия, что связано с ухудшением подвижности звукопроводящей системы вследствие вдавления стремени в нишу окна преддверия - опыт Желле положительный (G+).
При неподвижности стремени никакого изменения восприятия в момент сгущения воздуха в наружном слуховом проходе не произойдет - опыт Желле отрицательный (G-).
Опыт Федеричи (F). Заключается в сравнении длительности восприятия звучащего камертона С128 с сосцевидного отростка и козелка при обтурации им наружного слухового прохода. После прекращения звучания на сосцевидном отростке камертон ставится ножкой на козелок.
В норме и при нарушении звуковосприятия опыт Федеричи положительный т.е. звучание камертона с козелка воспринимается дольше, а при нарушении звукопроведения - отрицательный (F-).
Таким образом, опыт Федеричи наряду с другими тестами позволяет дифференцировать кондуктивную и нейросенсорную тугоухость.
Наличие субъективного шума (СШ) и результаты исследования слуха шепотной (ШР) и разговорной речью (РР), а также камертонами вносятся в слуховой паспорт. Ниже представлен образец слухового паспорта больного с правосторонней кондуктивной тугоухостью (табл. 1.1).
Заключение. Имеется снижение слуха справа по типу нарушения звукопроведения.
При необходимости в слуховой паспорт включают результаты исследования в опытах Желле Федеричи (F) и др.
ИССЛЕДОВАНИЕ СЛУХА С ИСПОЛЬЗОВАНИЕМ ЭЛЕКТРОАКУСТИЧЕСКОЙ АППАРАТУРЫ
Совокупность методов, основанных на использовании электроакустической аппаратуры, обозначается термином «аудиометрия».
Таблица 1.1. Слуховой паспорт больного с правосторонней кондуктивной тугоухостью
Правое ухо (AD) | Тесты | Левое ухо (AS) |
+ | СШ | - |
1 м | ШР | 6 м |
5 м | РР | >6 м |
35 с | С128(В=90 с) | 90 с |
52 с | С128 (К=50 с) | 50 с |
23 с | С 2048 (40 с) | 37 с |
- (отр.) | Опыт Ринне (R) | + (положит.) |
<- | Опыт Вебера |
Эти методы дают возможность всесторонне оценить остроту слуха, по восприятию отдельных тонов (частот) определить характер и уровень его поражения при различных заболеваниях. Применение электроакустической аппаратуры позволяет дозировать силу звукового раздражителя в общепринятых единицах - децибелах (дБ), проводить исследование слуха у больных с выраженной тугоухостью, использовать диагностические тесты.
Аудиометр является электрическим генератором звуков, позволяющим подавать относительно чистые звуки (тоны) как через воздух, так и через кость. Клиническим аудиометром исследуют пороги слуха в диапазоне от 125 до 8000 Гц. В настоящее время появились аудиометры, позволяющие исследовать слух в расширенном диапазоне частот - до 18 000-20 000 Гц. С их помощью выполняют аудиометрию в расширенном диапазоне частот до 20 000 Гц по воздуху. Посредством преобразования аттенюатора подаваемый звуковой сигнал можно усиливать до 100-120 дБ при исследовании воздушной и до 60 дБ при исследовании костной проводимости. Громкость регулируется обычно ступенями по 5 дБ, в некоторых аудиометрах - более дробными ступенями, начиная с 1 дБ.
С психофизиологической точки зрения разнообразные аудиометрические методы делят на субъективные и объективные.
Субъективные аудиометрические методики находят наиболее широкое применение в клинической практике. Они базируются на
субъективных ощущениях больного и на сознательной, зависящей от его воли, ответной реакции. Объективная, или рефлекторная, аудиометрия основывается на рефлекторных безусловных и условных ответных реакциях обследуемого, возникающих в организме при звуковом воздействии и не зависящих от его воли.
С учетом того, каким раздражителем пользуются при исследовании звукового анализатора, различают такие субъективные методы, как тональная пороговая и надпороговая аудиометрия, метод исследования слуховой чувствительности к ультразвуку, речевая аудиометрия.
Тональная аудиометрия бывает пороговая и надпороговая.
Тональную пороговую аудиометрию выполняют с целью определения порогов восприятия звуков различных частот при воздушном и костном проведении. Посредством воздушного и костного телефонов определяют пороговую чувствительность органа слуха к восприятию звуков различных частот. Результаты исследования заносятся на специальную бланк-сетку, получившую название «аудиограмма».
Аудиограмма является графическим изображением порогового слуха. Аудиометр сконструирован так, что он показывает потерю слуха в децибелах по сравнению с нормой. Нормальные пороги слуха для звуков всех частот как по воздушной, так и костной проводимости отмечены нулевой линией. Таким образом, тональная пороговая аудиограмма прежде всего дает возможность определить остроту слуха. По характеру пороговых кривых воздушной и костной проводимости и их взаимосвязи можно получить и качественную характеристику слуха больного, т.е. установить, имеется ли нарушение звукопроведения, звуковосприятия или смешанное (комбинированное) поражение.
При нарушении звукопроведения на аудиограмме отмечается повышение порогов слуха по воздушной проводимости преимущественно в диапазоне низких и средних частот и в меньшей степени - высоких. Слуховые пороги по костной проводимости сохраняются близкими к норме, между пороговыми кривыми костной и воздушной проводимости имеется значительный так называемый костно-воздушный разрыв (резерв улитки) (рис. 1.16 а).
При нарушении звуковосприятия воздушная и костная проводимости страдают в одинаковой степени, костно-воздушный разрыв практически отсутствует. В начальных стадиях страдает преимущественно восприятие высоких тонов, а в дальнейшем это нарушение
проявляется на всех частотах; отмечаются обрывы пороговых кривых, т.е. отсутствие восприятия на те или иные частоты (рис. 1.16 б).
Смешанная, или комбинированная, тугоухость характеризуется наличием на аудиограмме признаков нарушения звукопроведения и звуковосприятия, но между ними сохраняется костно-воздушный разрыв (рис. 1.16 в).
Тональная пороговая аудиометрия позволяет определить поражение звукопроводящего или звуковоспринимающего отделов слухового анализатора лишь в самом общем виде, без более конкретной
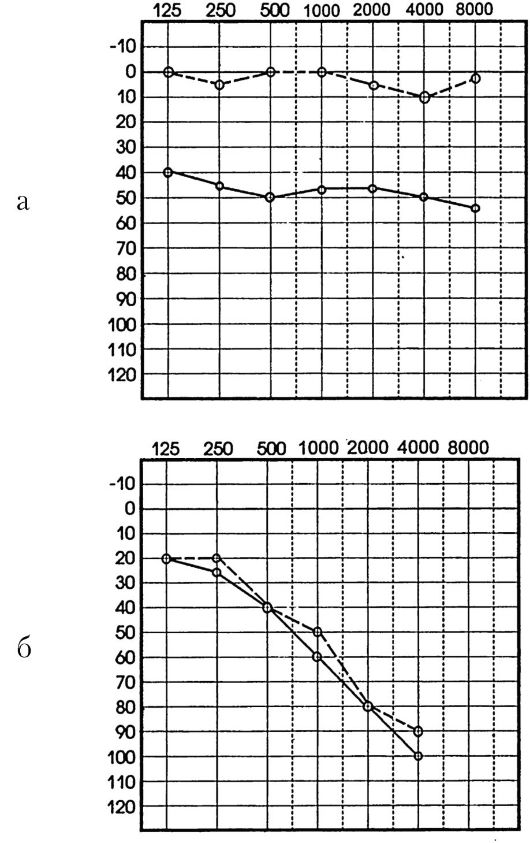
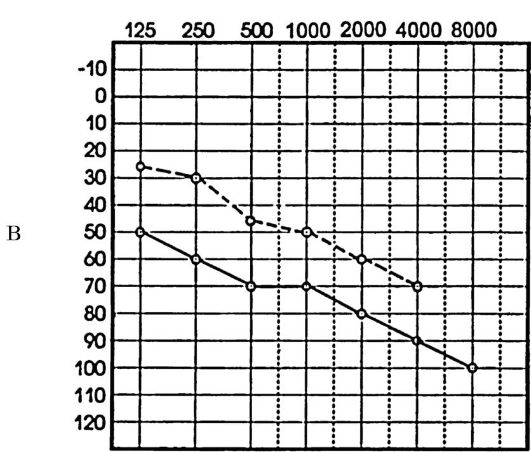 Рис. 1.16. Аудиограмма
при нарушении звукопроведения: а - кондуктивная форма тугоухости; б -
нейросенсорная форма тугоухости; в - смешанная форма тугоухости
Рис. 1.16. Аудиограмма
при нарушении звукопроведения: а - кондуктивная форма тугоухости; б -
нейросенсорная форма тугоухости; в - смешанная форма тугоухости
локализации. Уточнение формы тугоухости производится с помощью дополнительных методов: надпороговой, речевой и шумовой аудиометрии.
Тональная надпороговая аудиометрия. Предназначена для выявления феномена ускоренного нарастания громкости (ФУНГ - в отечественной литературе, феномен рекрутирования, recruitment phenomenon - в иностранной литературе).
Наличие этого феномена обычно свидетельствует о поражении рецепторных клеток спирального органа, т.е. о внутриулитковом (кохлеарном) поражении слухового анализатора.
У пациента с понижением остроты слуха развивается повышенная чувствительность к громким (надпороговым) звукам. Он отмечает неприятные ощущения в больном ухе, если с ним громко разговаривают или резко усиливают голос. Заподозрить наличие ФУНГ можно при клиническом обследовании. О нем свидетельствуют жалобы больного на непереносимость громких звуков, особенно больным ухом, наличие диссоциации между восприятием шепотной
и разговорной речи. Шепотную речь больной совсем не воспринимает или воспринимает у раковины, тогда как разговорную слышит на расстоянии более 2 м. При проведении опыта Вебера возникает смена или внезапное исчезновение латерализации звука, при камертональном исследовании внезапно прекращается слышимость камертона при медленном отдалении его от больного уха.
Методы надпороговой аудиометрии (их более 30) позволяют прямо или косвенно выявлять ФУНГ. Наиболее распространенными среди них являются классические методы: Люшера - определение дифференциального порога восприятия интенсивности звука, выравнивание громкости по Фоулеру (при односторонней тугоухости), индекс малых приростов интенсивности (ИМПИ, чаще обозначаемый как SISI-тест). В норме дифференциальный порог интенсивности звука равен 0,8-1 дБ, о наличии ФУНГ свидетельствует его уменьшение ниже 0,7 дБ.
Исследование слуховой чувствительности к ультразвуку. В норме человек воспринимает ультразвук при костном проведении в диапазоне частот до 20 кГц и более. Если тугоухость не связана с поражением улитки (невринома VIII черепно-мозгового нерва, опухоли мозга и др.), восприятие ультразвука сохраняется таким же, как в норме. При поражении улитки повышается порог восприятия ультразвука.
Речевая аудиометрия в отличие от тональной позволяет определить социальную пригодность слуха у данного больного. Метод является особенно ценным в диагностике центральных поражений слуха.
Речевая аудиометрия основана на определении порогов разборчивости речи. Под разборчивостью понимают величину, определяемую как отношение числа правильно понятых слов к общему числу прослушанных, выражают ее в процентах. Так, если из 10 представленных на прослушивание слов больной правильно разобрал все 10, это будет 100% разборчивость, если правильно разобрал 8, 5 или 2 слова, это будет соответственно 80, 50 или 20% разборчивости.
Исследование проводят в звукоизолированном помещении. Результаты исследования записывают на специальных бланках в виде кривых разборчивости речи, при этом на оси абсцисс отмечают интенсивность речи, а на оси ординат - процент правильных ответов. Кривые разборчивости отличны при различных формах тугоухости, что имеет дифференциально-диагностическое значение.
Объективная аудиометрия. Объективные методы исследования слуха основаны на безусловных и условных рефлексах. Такое исследование имеет значение для оценки состояния слуха при поражении центральных отделов звукового анализатора, при проведении трудовой и судебно-медицинской экспертизы. При сильном внезапном звуке безусловными рефлексами являются реакции в виде расширения зрачков (улитково-зрачковый рефлекс, или ауропупиллярный), закрывания век (ауропальпебральный, мигательный рефлекс).
Чаще всего для объективной аудиометрии используют кожногальваническую и сосудистую реакции. Кожно-гальванический рефлекс выражается в изменении разности потенциалов между двумя участками кожи под влиянием, в частности, звукового раздражения. Сосудистая реакция заключается в изменении тонуса сосудов в ответ на звуковое раздражение, что регистрируется, к примеру, при помощи плетизмографии.
У маленьких детей регистрируют чаще всего реакцию при игровой аудиометрии, сочетая звуковое раздражение с появлением картинки в момент нажатия ребенком кнопки. Подаваемые вначале громкие звуки сменяют более тихими и определяют слуховые пороги.
Наиболее современным методом объективного исследования слуха является аудиометрия с регистрацией слуховых вызванных потенциалов (СВП). Метод основан на регистрации вызванных в коре головного мозга звуковыми сигналами потенциалов на электроэнцефалограмме (ЭЭГ). Он может использоваться у детей грудного и младшего возраста, у психически неполноценных лиц и лиц с нормальной психикой. Так как ответы на ЭЭГ на звуковые сигналы (обычно короткие - до 1 мс, называемые звуковыми щелчками) очень малы - меньше 1 мкВ, для их регистрации пользуются усреднением с помощью компьютера.
Более широко применяют регистрацию коротколатентных слуховых вызванных потенциалов (КСВП), дающих представление о состоянии отдельных образований подкоркового пути слухового анализатора (преддверно-улитковый нерв, кохлеарные ядра, оливы, латеральная петля, бугры четверохолмия). Но КСВП не дают сколько-нибудь полного представления о реакции на стимул определенной частоты, так как сам стимул должен быть коротким. В этом отношении более информативны длиннолатентные слуховые вызванные потенциалы (ДСВП). Они регистрируют ответы коры мозга на сравнительно длительные, т.е. имеющие определенную частоту звуковые
сигналы и их можно использовать для выведения слуховой чувствительности на разных частотах. Это особенно важно в детской практике, когда обычная аудиометрия, основанная на осознанных ответах пациента, не применима.
Импедансная аудиометрия - один из методов объективной оценки слуха, основанный на измерении акустического сопротивления звукопроводящего аппарата. В клинической практике используют два вида акустической импедансометрии - тимпанометрия и акустическая рефлексометрия.
Тимпанометрия заключается в регистрации акустического сопротивления, которое встречает звуковая волна при распространении по акустической системе наружного, среднего и внутреннего уха, при изменении давления воздуха в наружном слуховом проходе (обычно от +200 до -400 мм вод.ст.). Кривая, отражающая зависимость сопротивления барабанной перепонки от давления, получила название тимпанограммы. Различные типы тимпанометрических кривых отражают нормальное или патологическое состояние среднего уха (рис. 1.17).
Акустическая рефлексометрия основана на регистрации изменений податливости звукопроводящей системы, происходящих при сокращении стременной мышцы. Вызванные звуковым стимулом нервные импульсы по слуховым путям доходят до верхних оливных ядер, где переключаются на моторное ядро лицевого нерва и идут до стременной мышцы. Сокращение мышц происходит с обеих сторон. В наружный слуховой проход вводится датчик, который реагирует на изменение давления (объема). В ответ на звуковую стимуляцию генерируется импульс, проходящий по вышеописанной рефлектор-
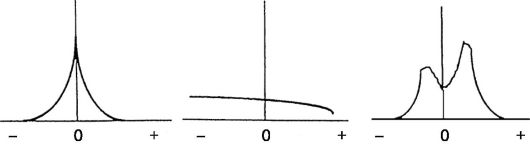 Рис. 1.17. Типы тимпанометрических кривых (по Serger):
Рис. 1.17. Типы тимпанометрических кривых (по Serger):
а - в норме; б - при экссудативном отите; в - при разрыве цепи слуховых
косточек
ной дуге, в результате чего сокращается стременная мышца и приходит в движение барабанная перепонка, меняется давление (объем) в наружном слуховом проходе, что и регистрирует датчик. В норме порог акустического рефлекса стремени составляет около 80 дБ над индивидуальным порогом чувствительности. При нейросенсорной тугоухости, сопровождающейся ФУНГ, пороги рефлекса значительно снижаются. При кондуктивной тугоухости, патологии ядер или ствола лицевого нерва акустический рефлекс стремени отсутствует на стороне поражения. Для дифференциальной диагностики ретролабиринтного поражения слуховых путей большое значение имеет тест распада акустического рефлекса.
Таким образом, существующие методы исследования слуха позволяют ориентироваться в выраженности тугоухости, ее характере и локализации поражения слухового анализатора. Принятая международная классификация степеней тугоухости основана на усредненных значениях порогов восприятия звуков на речевых частотах (табл. 1.2).
Таблица 1.2. Международная классификация тугоухости
Степень тугоухости | Среднее значение порогов слышимости на речевых частотах, дБ |
I | 26-40 |
II | 41-55 |
III | 56-70 |
IV | 71-90 |
Глухота | >91 |
1.4.2. Исследование функций вестибулярного анализатора
Обследование больного всегда начинают с выяснения жалоб и анамнеза жизни и заболевания. Наиболее характерны жалобы на головокружение, расстройство равновесия, проявляющееся нарушением походки и координации, тошноту, рвоту, обморочные состояния, потливость, изменение цвета кожных покровов и т.д. Эти жалобы могут быть постоянными или проявляться периодически, иметь мимолетный характер или длиться несколько часов или дней. Они могут возникать спонтанно, без видимой причины, или под влияни-
ем конкретных факторов внешней среды и организма: в транспорте, окружении движущихся предметов, при переутомлении, двигательной нагрузке, определенном положении головы и т.д.
Обычно при вестибулярном генезе жалобы определенные. Например, при головокружении больной ощущает иллюзорное смещение предметов или своего тела, при ходьбе такие ощущения ведут к падению или пошатыванию. Нередко больные называют головокружением потемнение или появление мушек в глазах, особенно при наклонах и при переходе из горизонтального положения в вертикальное. Эти явления обычно связаны с различными поражениями сосудистой системы, переутомлением, общим ослаблением организма и др.
Вестибулометрия включает выявление спонтанной симптоматики, проведение и оценку вестибулярных проб, анализ и обобщение полученных данных. К спонтанным вестибулярным симптомам относятся спонтанный нистагм, изменение тонуса мышц конечностей, нарушение походки.
Спонтанный нистагм. Больного исследуют в положении сидя либо в положении лежа на спине, при этом испытуемый следит за пальцем врача, удаленным от глаз на расстояние 60 см; палец перемещается последовательно в горизонтальной, вертикальной и диагональной плоскостях. Отведение глаз не должно превышать 40-45°, так как перенапряжение глазных мышц может сопровождаться подергиванием глазных яблок. При наблюдении нистагма целесообразно использовать очки большого увеличения (+20 диоптрий) для устранения влияния фиксации взора. Оториноларингологи используют для этой цели специальные очки Френцеля или Бартельса; еще более четко спонтанный нистагм выявляется при электронистагмографии.
При обследовании больного в положении лежа на спине голове и туловищу придают различное положение, при этом у некоторых больных наблюдают появление нистагма, обозначаемого как позиционный нистагм (нистагм положения). Позиционный нистагм может иметь центральный генез, в ряде случаев его связывают с нарушением функции отолитовых рецепторов, от которых отрываются мельчайшие частички и попадают в ампулы полукружных каналов с патологической импульсацией от шейных рецепторов.
В клинике нистагм характеризуют по плоскости (горизонтальный, сагиттальный, ротаторный), по направлению (вправо, влево, вверх, вниз), по силе (I, II или III степени), по быстроте колеба-
тельных циклов (живой, вялый), по амплитуде (мелко-, среднеили крупноразмашистый), по ритму (ритмичный или дизритмичный), по длительности (в секундах).
По силе нистагм считается I степени, если он возникает только при взгляде в сторону быстрого компонента; II степени - при взгляде не только в сторону быстрого компонента, но и прямо; наконец, нистагм III степени наблюдается не только в первых двух положениях глаз, но и при взгляде в сторону медленного компонента. Вестибулярный нистагм обычно не меняет своего направления, т.е. в любом положении глаз его быстрый компонент направлен в одну и ту же сторону. Об экстралабиринтном (центральном) происхождении нистагма свидетельствует его ундулирующий характер, когда нельзя выделить быструю и медленную фазы. Вертикальный, диагональный, разнонаправленный (изменяющий направление при взгляде в разные стороны), конвергирующий, монокулярный, несимметричный (неодинаковый для обоих глаз) нистагм характерен для нарушений центрального генеза.
Тонические реакции отклонения рук. Их исследуют при выполнении указательных проб (пальценосовой, пальце-пальцевой), пробы Фишера-Водака.
Указательные пробы. При выполнении пальценосовой пробы испытуемый разводит в стороны руки и сначала при открытых, а затем при закрытых глазах старается дотронуться указательными пальцами одной, а затем другой руки до кончика своего носа. При нормальном состоянии вестибулярного анализатора он без затруднений выполняет задание. Раздражение одного из лабиринтов приводит к промахиванию обеими руками в противоположную сторону (в сторону медленного компонента нистагма). При локализации поражения в задней черепной ямке (например, при патологии мозжечка) больной промахивается одной рукой (на стороне заболевания) в «больную» сторону.
При пальце-пальцевой пробе пациент поочередно правой и левой рукой должен попасть указательным пальцем в указательный палец врача, расположенный перед ним на расстоянии вытянутой руки. Проба выполняется сначала с открытыми, затем с закрытыми глазами. В норме испытуемый уверенно попадает в палец врача обеими руками как с открытыми, так и с закрытыми глазами.
Проба Фишера-Водака. Выполняется испытуемым сидя с закрытыми глазами и с вытянутыми вперед руками. Указательные пальцы
вытянуты, остальные сжаты в кулак. Врач располагает свои указательные пальцы напротив указательных пальцев пациента и в непосредственной близости от них и наблюдает за отклонением рук испытуемого. У здорового человека отклонения рук не наблюдается, при поражении лабиринта обе руки отклоняются в сторону медленного компонента нистагма (т.е. в сторону того лабиринта, импульсация от которого снижена).
Исследование устойчивости в позе Ромберга. Обследуемый стоит, сблизив ступни, чтобы их носки и пятки соприкасались, руки вытянуты вперед на уровне груди, пальцы рук раздвинуты, глаза закрыты (рис. 1.18). В таком положении пациента следует подстраховать, чтобы он не упал. При нарушении функции лабиринта больной будет отклоняться в сторону, противоположную нистагму. Следует учесть, что и при патологии мозжечка может быть отклонение туловища в сторону поражения, поэтому исследование в позе Ромберга дополняется поворотами головы обследуемого вправо и влево. При поражении лабиринта эти повороты сопровождаются изменением направления падения, при мозжечковом поражении направление отклонения остается неизменным и не зависит от поворота головы.
Походка по прямой линии и фланговая:
1) при исследовании походки по прямой линии больной с закрытыми глазами делает пять шагов по прямой линии вперед и затем, не поворачиваясь, 5 шагов назад. При нарушении функции вестибулярного анализатора пациент отклоняется от прямой линии в сторону, противоположную нистагму, при мозжечковых расстройствах - в сторону поражения;
 Рис. 1.18. Исследование устойчивости в позе Ромберга
Рис. 1.18. Исследование устойчивости в позе Ромберга
2) фланговую походку исследуют следующим образом. Обследуемый отставляет вправо правую ногу, затем приставляет левую и делает таким образом 5 шагов, а потом аналогично делает 5 шагов в левую сторону. При нарушении вестибулярной функции обследуемый фланговую походку хорошо выполняет в обе стороны, при нарушении функции мозжечка не может выполнить ее в сторону пораженной доли мозжечка.
Также для дифференциальной диагностики мозжечкового и вестибулярного поражения выполняют пробу на адиадохокинез. Обследуемый выполняет ее с закрытыми глазами, вытянутыми вперед обеими руками производит быструю смену пронации и супинации. Адиадохокинез - резкое отставание руки на «больной» стороне при нарушении функции мозжечка.
ВЕСТИБУЛЯРНЫЕ ПРОБЫ
Вестибулярные пробы позволяют определить не только наличие нарушений функции анализатора, но и дать качественную и количественную характеристику их особенностям. Сущность этих проб заключается в возбуждении вестибулярных рецепторов с помощью адекватных или неадекватных дозированных воздействий.
Так, для ампулярных рецепторов адекватным раздражителем являются угловые ускорения, на этом основана дозированная вращательная проба на вращающемся кресле. Неадекватным раздражителем для тех же рецепторов является воздействие дозированным калорическим стимулом, когда вливание в наружный слуховой проход воды различной температуры приводит к охлаждению или нагреванию жидких сред внутреннего уха и это вызывает по закону конвекции перемещение эндолимфы в горизонтальном полукружном канале, находящемся ближе всего к среднему уху. Также неадекватным раздражителем для вестибулярных рецепторов является воздействие гальванического тока.
Для отолитовых рецепторов адекватным раздражителем является прямолинейное ускорение в горизонтальной и вертикальной плоскостях при выполнении пробы на четырехштанговых качелях.
Вращательная проба. Обследуемого усаживают в кресло Барани таким образом, чтобы спина его плотно прилегала к спинке кресла, ноги располагались на подставке, а руки - на подлокотниках. Голова пациента наклоняется вперед и вниз на 30°, глаза должны быть закрыты. Вращение производят равномерно со скоростью
1/2 оборота (или 180°) в секунду, всего 10 оборотов за 20 с. Вначале вращения тело человека испытывает положительное ускорение, в конце - отрицательное. При вращении по часовой стрелке после остановки ток эндолимфы в горизонтальных полукружных каналах будет продолжаться вправо; следовательно, медленный компонент нистагма также будет вправо, а направление нистагма (быстрый компонент) - влево. При движении вправо в момент остановки кресла в правом ухе движение эндолимфы будет ампулофугальным, т.е. от ампулы, а в левом - ампулопетальным. Следовательно, послевращательный нистагм и другие вестибулярные реакции (сенсорные и вегетативные) будут обусловлены раздражением левого лабиринта, а послевращательная реакция от правого уха - наблюдаться при вращении против часовой стрелки, т.е. влево. После остановки кресла начинают отсчет времени. Испытуемый фиксирует взгляд на пальце врача, при этом определяют степень нистагма, затем определяют характер амплитуды и живость нистагма, его продолжительность при положении глаз в сторону быстрого компонента.
Если изучается функциональное состояние рецепторов передних (фронтальных) полукружных каналов, то испытуемый сидит в кресле Барани с головой, запрокинутой назад на 60°, если изучается функция задних (сагиттальных) каналов, голова наклоняется на 90° к противоположному плечу.
В норме длительность нистагма при исследовании латеральных (горизонтальных) полукружных каналов равна 25-35 с, при исследовании задних и передних каналов - 10-15 с. Характер нистагма при раздражении латеральных каналов - горизонтальный, передних - ротаторный, задних - вертикальный; по амплитуде он мелкоили среднеразмашистый, I-II степени, живой, быстро затухающий.
Калорическая проба. Во время этой пробы достигается более слабое, чем при вращении, искусственное раздражение лабиринта, в основном рецепторов латерального полукружного канала. Важным достоинством калорической пробы является возможность раздражать изолированно ампулярные рецепторы одной стороны.
Перед выполнением водной калорической пробы следует убедиться в отсутствии сухой перфорации в барабанной перепонке исследуемого уха, так как попадание воды в барабанную полость может вызвать обострение хронического воспалительного процесса. В этом случае может быть проведена воздушная калоризация.
Калорическая проба выполняется следующим образом. Врач набирает в шприц Жане 100 мл воды температурой 20 °С (при тепловой калорической пробе температура воды равна +42 °С). Испытуемый сидит с отклоненной назад на 60° головой; при этом латеральный полукружный канал располагается вертикально. Вливают в наружный слуховой проход 100 мл воды за 10 с, направляя струю воды по его задневерхней стенке. Определяют время от момента окончания вливания воды в ухо до появления нистагма - это латентный период, в норме равный 25-30 с, затем регистрируется длительность нистагменной реакции, равная в норме 50-70 с. Характеристику нистагма после калоризации дают по тем же параметрам, что и после вращательной пробы. При холодовом воздействии нистагм (его быстрый компонент) направлен в противоположную испытуемому уху сторону, при тепловой калоризации - в сторону раздражаемого уха (рис. 1.19 а, б).
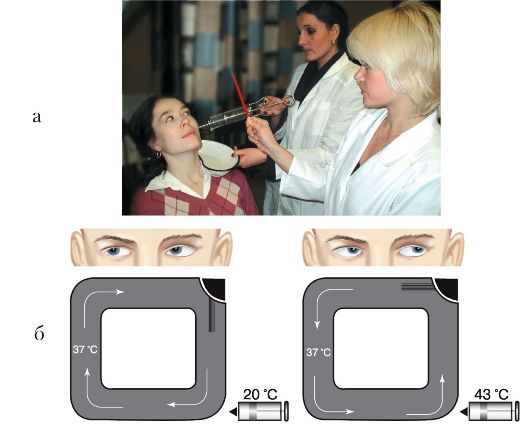 Рис. 1.19. Методика проведения калорической пробы
Рис. 1.19. Методика проведения калорической пробы
Прессорная (пневматическая, фистульная) проба. Ее проводят для выявления свища в области лабиринтной стенки (чаще всего в области ампулы латерального полукружного канала) у больных хроническим гнойным средним отитом. Пробу производят сгущением и разрежением воздуха в наружном слуховом проходе, либо давлением на козелок, либо с помощью резиновой груши. Если в ответ на сгущение воздуха возникают нистагм и другие вестибулярные реакции, то прессорную пробу оценивают как положительную. Это свидетельствует о наличии свища. Следует учесть, однако, что отрицательная проба не позволяет с полной уверенностью отрицать наличие свища. При обширной перфорации в барабанной перепонке можно произвести непосредственное давление зондом с накрученной на него ватой на подозрительные на свищ участки лабиринтной стенки.
Исследование функции отолитового аппарата. Его проводят в основном при профессиональном отборе, в клинической практике методы прямой и непрямой отолитометрии широкого распространения не получили. С учетом взаимозависимости и взаимовлияния отолитового и купулярного отделов анализатора В.И. Воячек предложил методику, названную им «двойной опыт с вращением» и известная в литературе как «Отолитовая реакция по Воячеку».
Отолитовая реакция (ОР). Исследуемый сидит в кресле Барани и наклоняет голову вместе с туловищем на 90° вперед и вниз. В таком положении его вращают 5 раз в течение 10 с, затем кресло останавливают и ожидают 5 с, после чего предлагают открыть глаза и выпрямиться. В этот момент наступает реакция в виде наклона туловища и головы в сторону. Функциональное состояние отолитового аппарата оценивается по градусам отклонения головы и туловища от средней линии в сторону последнего вращения. Учитывается также выраженность вегетативных реакций.
Так, отклонение на угол от 0 до 5° оценивается как I степень реакции (слабая); отклонение на 5-30° - II степень (средней силы). Наконец, отклонение на угол более 30° - III степень (сильная), когда обследуемый теряет равновесие и падает. Угол рефлекторного наклона в этой реакции зависит от степени влияния отолитового раздражения при выпрямлении туловища на функцию передних полукружных каналов. Помимо соматической реакции, в этом опыте учитывают вегетативные реакции, которые могут быть также трех степеней: I степень - побледнение лица, изменение пульса; II степень
(средняя) - холодный пот, тошнота; III степень - изменение сердечной и дыхательной деятельности, рвота, обморок. Опыт двойного вращения широко применяют при обследовании здоровых людей в целях профессионального отбора.
При отборе в авиации, космонавтике для исследования чувствительности обследуемого к кумуляции вестибулярного раздражения широкое распространение получила предложенная К.Л. Хиловым еще в 1933 г. методика укачивания на четырехштанговых (двухбрусковых) качелях. Площадка качелей совершает колебания не как обычные качели - по дуге, а остается постоянно параллельной полу. Испытуемый находится на площадке качелей лежа на спине или на боку, с помощью методики электроокулографии регистрируют тонические движения глаз. Модификация метода с использованием небольших дозированных по амплитуде качаний и регистрацией компенсаторных движений глаз получила название «прямая отолитометрия».
Стабилометрия. Среди объективных методов оценки статического равновесия все большее распространение получает метод стабилометрии, или постурографии (posture - поза). Метод основан на регистрации колебаний центра давления (тяжести) тела пациента, установленного на специальной стабилометрической платформе
(рис. 1.20). Колебания тела регистрируют раздельно в сагиттальной и фронтальной плоскостях, рассчитывают целый ряд показателей, объективно отражающих функциональное состояние системы равновесия. Результаты обрабатываются и обобщаются с помощью компьютера. В сочетании с набором функциональных проб компьютерная стабилометрия является
 Рис. 1.20. Исследование равновесия на стабилометрической платформе
Рис. 1.20. Исследование равновесия на стабилометрической платформе
высокочувствительным методом и используется для выявления вестибулярных расстройств на самой ранней стадии, когда субъективно они еще не проявляются (Лучихин Л.А., 1997).
Стабилометрия находит применение в дифференциальной диагностике заболеваний, сопровождающихся расстройством равновесия. Например, функциональная проба с поворотом головы (Пальчун В.Т., Лучихин Л.А., 1990) позволяет на ранней стадии дифференцировать расстройства, обусловленные поражением внутреннего уха или вертебробазиллярной недостаточностью. Метод дает возможность контролировать динамику развития патологического процесса при расстройстве функции равновесия, объективно оценивать результаты лечения.
1.5. ЭЗОФАГОСКОПИЯ
Эзофагоскопия является основным методом исследования пищевода. Она производится как в порядке оказания скорой медицинской помощи, например при удалении инородных тел пищевода, так и для осмотра стенок пищевода при травмах пищевода, подозрении на опухоль и др.
Перед эзофагоскопией проводят общее и специальное обследование. Уточняют состояние больного, противопоказания к эзофагоскопии. Специальное обследование подразумевает рентгенологическое исследование гортаноглотки, пищевода и желудка с контрастной массой.
Инструментарий. Бронхоскопы Брюнингса, Мезрина, Фриделя и волокнистая оптика. Кроме того, в кабинете для исследования должен быть электроотсос, набор щипцов для удаления инородных тел и взятия кусочков тканей для гистологического исследования.
Подготовка больного. Манипуляцию производят натощак или через 5-6 ч после последнего приема пищи. За 30 мин до начала эзофагоскопии взрослому больному подкожно вводят 1 мл 0,1% р-ра сульфата атропина и 1 мл 2% р-ра промедола. Съемные зубные протезы должны быть сняты.
Обезболивание. Эзофагоскопию взрослым и детям старшего возраста можно проводить под наркозом или местной анестезией, маленьким детям - только под наркозом.
Местную анестезию применяют в тех случаях, когда отсутствуют местные и общие отягощающие факторы (перфорация или ранение
пищевода, общие заболевания и т.д.). Для обезболивания у взрослых используют 10% р-р кокаина или 2% р-р дикаина с добавлением 0,1% р-ра адреналина. После двукратной пульверизации глотки этим же составом последовательно смазывают слизистую оболочку глотки и гортани. Анестезия наступает тогда, когда больной не реагирует рвотным движением и кашлем на смазывание гортаноглотки и области входа в пищевод.
Наркоз. Эндотрахеальный наркоз всегда предпочтителен, он абсолютно показан в тех случаях, когда эзофагоскопия проводится при наличии местных или общих отягощающих факторов. К местным факторам относятся больших размеров инородное тело, ранение или воспаление стенки пищевода, кровотечение из пищевода, неудавшаяся попытка удаления инородного тела под местным обезболиванием и др. К общим факторам следует отнести психические заболевания, глухонемоту, нарушения функции сердечно-сосудистой системы, общие заболевания, нарушающие те или иные жизненно важные функции организма.
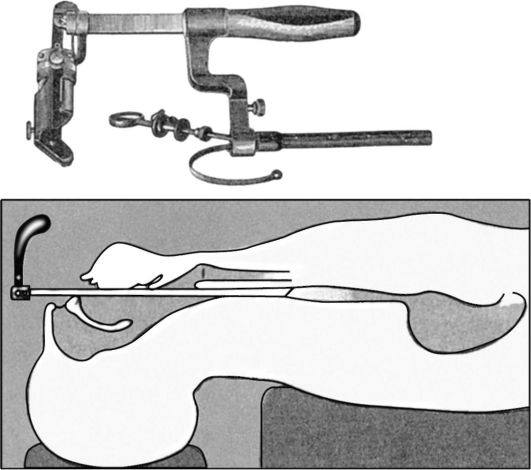 Рис. 1.21. Техника эзофагоскопии
Рис. 1.21. Техника эзофагоскопии
Положение больного. Если эзофагоскопия производится под местной анестезией, больной сидит на специальном кресле Брюнингса. За больным стоит помощник, удерживающий его голову и плечи в нужном положении, если дается наркоз, а также у детей эзофагоскопия производится в положении больного лежа на спине.
Техника эзофагоскопии (рис. 1.21). Перед началом эзофагоскопии выбирают соответствующего размера трубку (с учетом уровня повреждения пищевода или застрявшего инородного тела). Если эзофагоскопия производится под местной анестезией, больной широко открывает рот и высовывает язык. Дыхание должно быть ровным. Врач накладывает салфетку на высунутую часть языка и захватывает пальцами левой руки язык так же, как при непрямой ларингоскопии. Правой рукой врач вводит трубку эзофагоскопа с угла рта в ротоглотку, затем переводит ее в гортаноглотку, конец трубки должен быть строго по средней линии. В этот момент следует осмотреть ямки надгортанника. Отодвигая клювом трубки надгортанник кпереди, трубку продвигают за черпаловидные хрящи. В этом месте в просвете трубки обозревается вход в пищевод в виде жома. Далее под контролем зрения больного просят сделать глотательное движение, что способствует раскрытию рта пищевода. Трубка продвигается ниже. Непременным условием дальнейшего продвижения эзофагоскопа является совпадение оси трубки и оси пищевода.
При осмотре видна розовая слизистая оболочка, собранная в продольные складки. При правильно производимой эзофагоскопии определяется сужение и расширение просвета пищевода синхронно с дыхательными движениями. При погружении трубки в нижнюю треть пищевода видно, что просвет его становится узким, приобретая щелевидную форму при прохождении уровня диафрагмы. Извлекать трубку следует медленно. В этот же момент, направляя круговыми движениями дистальный конец по слизистой оболочке, производят тщательный осмотр.
Эзофагоскопия под наркозом имеет ряд особенностей. Во-первых, врач пальцами левой руки открывает широко рот больного, лежащего на спине. Через угол рта эзофагоскопическую трубку проводят ко входу в пищевод. Совершенно без усилий трубку через рот пищевода вводят в его просвет, однако зияния просвета, как при эзофагоскопии под местной анестезией, при этом не происходит.
1.6. ТРАХЕОБРОНХОСКОПИЯ
Исследование трахеи и бронхов производят с диагностической и лечебной целью теми же приборами, какими осматривают пищевод.
Диагностический осмотр трахеи и бронхов показан в случаях дыхательной дисфункции при наличии новообразований; возникновении трахеопищеводного свища, ателектазе (любой локализации) и т.д. С лечебной целью трахеобронхоскопию применяют в оториноларингологии главным образом при наличии инородных тел и склероме, когда в подголосовой полости образуются инфильтраты или мембрана из рубцовой ткани. В этом случае бронхоскопическую трубку используют как буж. В терапевтической и в хирургической практике трахеобронхоскопия является одним из мероприятий в лечении абсцедирующей пневмонии, абсцесса легкого.
Не меньшую роль играет инструментальное исследование легких в практике лечения легочного туберкулеза. В зависимости от уровня введения трубки различают верхнюю и нижнюю трахеобронхоскопию. При верхней трахеобронхоскопии трубку вводят через рот, глотку и гортань, при нижней - через предварительно сформированное трахеотомическое отверстие (трахеостому). Нижняя трахеобронхоскопия производится чаще детям и лицам, у которых уже имеется трахеостома.
Особого внимания заслуживает методика обезболивания. В настоящее время предпочтение следует отдавать общему обезболиванию (наркоз), тем более что на вооружении врача имеются специальные дыхательные бронхоскопы (система Фриделя). У детей осмотр трахеи и бронхов производят только под наркозом. В связи с изложенным выше введение в наркоз осуществляют в операционной в положении больного лежа на спине с запрокинутой головой. Преимущества общей анестезии перед местным обезболиванием состоят в надежности обезболивания, исключении психических реакций у обследуемого, релаксации бронхиального дерева и др.
Методика введения трахеобронхоскопической трубки. Больной находится на операционном столе в положении лежа на спине с приподнятым плечевым поясом и запрокинутой головой. Удерживая пальцами левой руки нижнюю челюсть при раскрытом рте, под контролем зрения (через трубку бронхоскопа) вводят бронхоскоп через угол рта в его полость. Дистальный конец трубки дол-
жен быть расположен строго на средней линии ротоглотки. Трубку медленно продвигают вперед, отдавливая язык и надгортанник. При этом становится хорошо обозримой голосовая щель. Вращая ручкой, дистальный конец трубки разворачивают на 45° и вводят его в трахею через голосовую щель. Осмотр начинают со стенок трахеи, затем обследуют область бифуркации. Под контролем зрения трубку вводят поочередно в главные, а затем в долевые бронхи. Осмотр трахеобронхиального дерева продолжают и при выведении трубки. Удаление инородных тел, взятие кусочков ткани для гистологического исследования производят с помощью специального набора щипцов. Для удаления слизи или гноя из бронхов используют отсос. После этой манипуляции больной должен в течение 2 ч находиться под наблюдением врача, так как в этот период возможно возникновение отека гортани и появление стенотического дыхания.